Similar presentations:
Урогенитальные опухоли
1. Урогенитальные опухоли
2. Рак предстательной железы
3. Смертность от онкологических заболеваний различной локализации
4. Эпидемиология
• Резий рост заболеваемости• Снижение смертности
Впервые измерен
ПСА (1980г)
5. Симпотомы
• Обычно нет• Обструкция мочевыводящих путей
• Боль, потеря веса
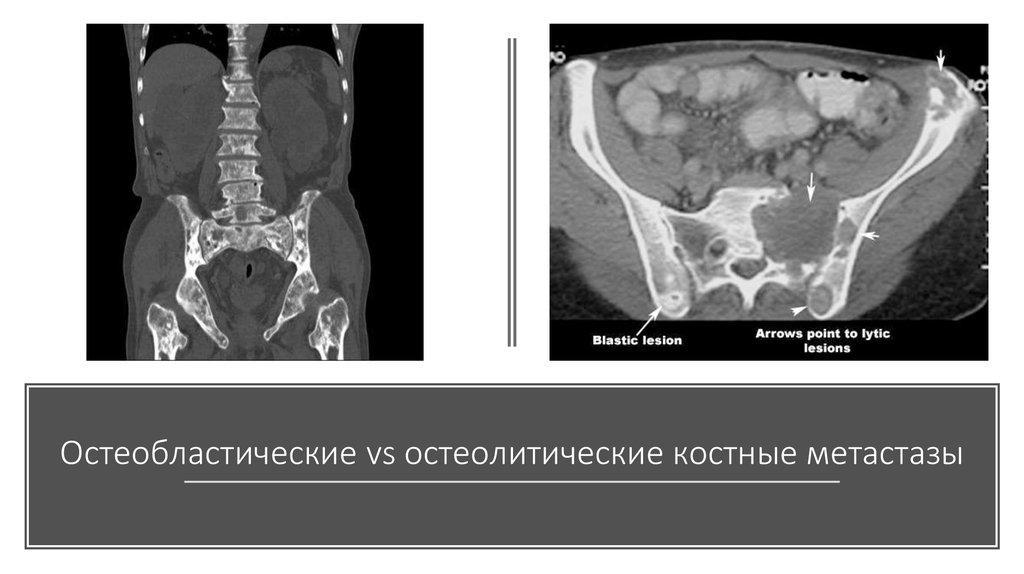
6. Остеобластические vs остеолитические костные метастазы
7. По данным метанализа 60% мужчин старше 80 лет имеют рак предстательной железы.
8. Скрининг
• В 2012 году во времямедицинского обследования
выявлено повышение ПСА
• Возраст – 81 год
• Нет симптомов
• cT1N0M0
• Биопсия предстательной железы
• Лучевая терапия
• Антиандрогенная терапия 2 года
9. Скрининг
• Снижение смертности от ракапредстательной железы на 31%
• Общая выживаемость не
оценивалась
• NNS = 1410 (9 лет) / 781 (13 лет)
• NNT = 48 (9 лет) / 27 (13 лет)
10. Скрининг
• Рутинно не показан• Обсуждение с пациентом
• Ожидаемая продолжительность жизни
• Приоритеты: продолжительность жизни vs качество жизни
• После обсуждения с пациентом
• После 50 лет ПСА + DRE каждые 1-4 года до возраста, когда ожидаемая
продолжительность жизни <10 лет
• С 40 лет если 2 и более родственников 1 колена имели рак
предстательной железы в возрасте до 65 лет.
11. ДГПЖ vs рак предстательной железы
ПризнакДГПЖ
Рак предстательной железы
ПСА
↑
↑↑↑
Плотность ПСА, ng/ml
N или ↑
↑↑↑
Отношение свободоного и
общего ПСА
>10%
<10%
Скорость роста ПСА
↑ или N или ↓
↑
proPSA
N
↑
PSA3
N
↑
12. Когда рассмотреть биопсию?
• Образования, выявленные при пальцевом исследовании, ТРУЗИ,МРТ и др.
• повышение ПСА >10нг/мл
• Скорость роста ПСА >0.75/ng/mL/year
• fPSA/PSA <10%
• proPSA/fPSA >1.8%
• Также необходимо учитывать ожидаемую продолжительность
жизни и время удвоения ПСА
13. Биопсия предстательной железы
14. Осложнения биопсии
• Инфекция• Кровотечение
15.
16. Лечить или наблюдать?
17. Лечить или наблюдать?
Ожидаемая продолжительность жизни<5 лет
5-10 лет
10-20 лет
>20 лет
18. Тактики ведения
• Наблюдение• Активное наблюдение (ПСА и DRE каждые 6-12мес, повоторная
биопсия кажде 1-2года при повышании ПСА, МРТ) → инвазивные
методы при апгрейдинге / неблагоприятном времени удвоения
ПСА
• Дистанционая лучевая терапия или брахитерапия +/- адрогендепривационная терапия
• Радикальная простатэктомия с тазовой лимфодиссекцией.
19. NCCN guidelines
Например:Очень низкий или низкий риск, ожидаемая продолжительность
жизни менее 10 лет – наблюдение
Очень выскоий риск – лучевая терапия + андрогендепривационная
терапия 2-3 года → активное наблюдение
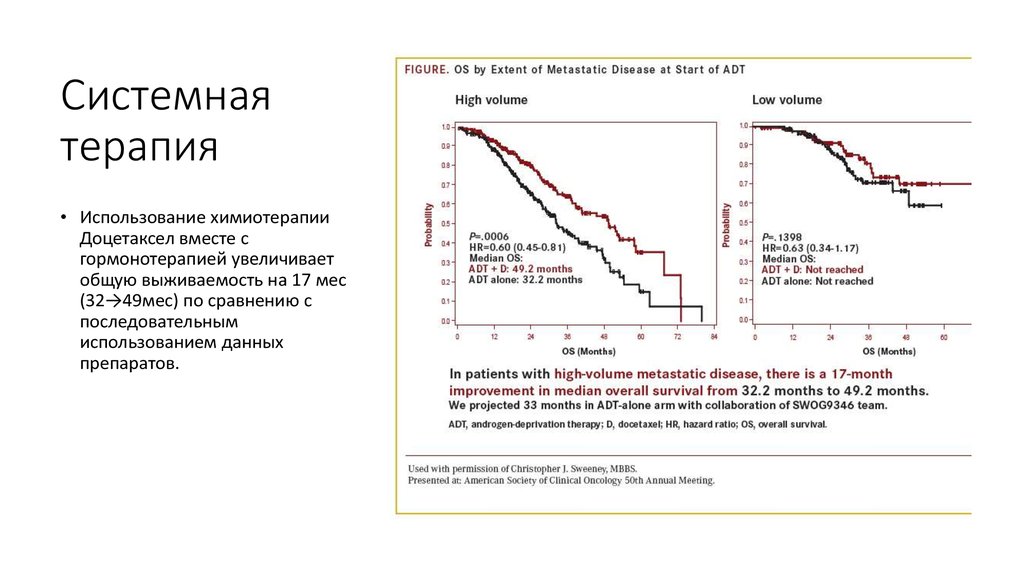
20. Системная терапия
• Использование химиотерапииДоцетаксел вместе с
гормонотерапией увеличивает
общую выживаемость на 17 мес
(32→49мес) по сравнению с
последовательным
использованием данных
препаратов.
21.
22. Рак мочевого пузыря
23. Факторы риска
• Тобак (RR=3-5);• Анилин
• Циклофосфамид
• Хроническое воспаление, мочекаменная болезнь
• Шистосомоз
24. Симптомы
• Кровь в моче• Дизурия
25. Диагностика
Цистоскопия26. Уротелиальная карцинома
• Мочевой пузырь (95%)• Лоханки и мочеточники (5%)
• Синдром Линча
27. Стадия
28. I стадия (поверхностный рак МП)
• 85%• Трнсуретральная резекция до
мышечного слоя с небольшим
участком мышечного слоя для
стадирования
• Часто рецидивирует или
возникает de novo;
• интравезикулярная
химиотерапия
• инстилляция БЦЖ
29. Мышечно-инвазивный рак (T2-T4)
• 10%• Радикальная цистэктомия +/- неоадъювантная химиотерапия
• Лучевая терапия
30. Ортотопический мочевой пузырь
31. Илеальный кондуит
32. Дефинитивная лучевая терапия
• Лучше качество жизни• 30% пациентов – рецидив рака мочевого пузыря → цистэктомия
• Контрактура мочевого пузыря, дизурия, проктит и др.
33. IV стадия. Отдаленные метастазы
• 1980г: медиана выживаемости 3 месяца• 2010г: медиана выживаемости 15 месяцев
34.
35.
36. Плоскоклеточный рак мочевого пузыря
• Плоскоклеточная метаплазия• Ассоциирован с хроническим воспалением (мочевой катетер при
спинальном параличе)
37. Гнезда Брунна – доброкачественное скопление эпителиальных клеток за пределами базальной мембраны
38. Рак почки
39. Клиника
• Кровь в моче• Боль в пояснице
• Отечность нижних конечностей
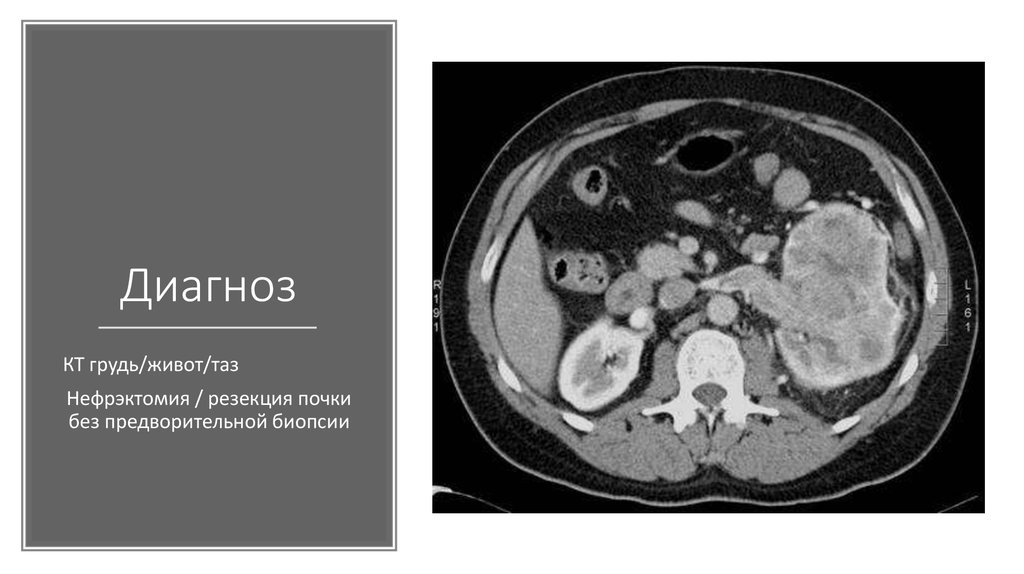
40. Диагноз
КТ грудь/живот/тазНефрэктомия / резекция почки
без предворительной биопсии
41. Стадирование
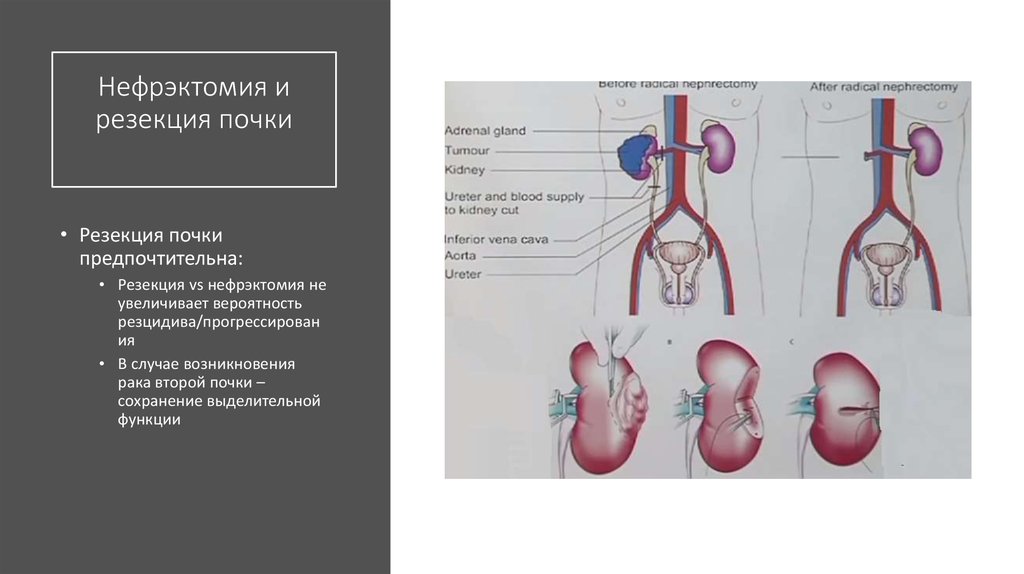
42. Нефрэктомия и резекция почки
• Резекция почкипредпочтительна:
• Резекция vs нефрэктомия не
увеличивает вероятность
резцидива/прогрессирован
ия
• В случае возникновения
рака второй почки –
сохранение выделительной
функции
43. Циторедуктивная нефрэктомия
• Повышает вероятностьспонтанных регрессов
метастазов
• Показана при
олигометастатической болезни
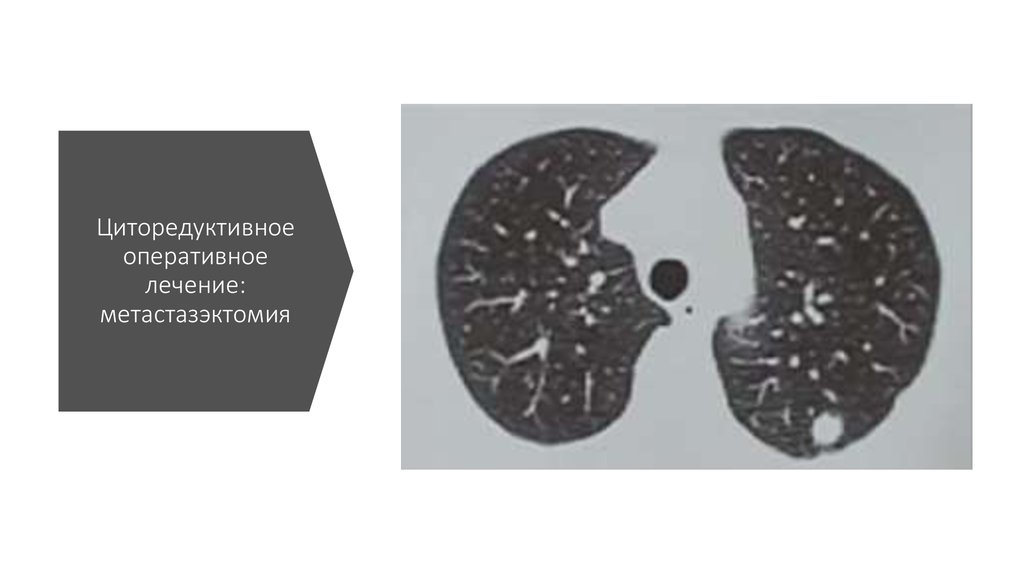
44. Циторедуктивное оперативное лечение: метастазэктомия
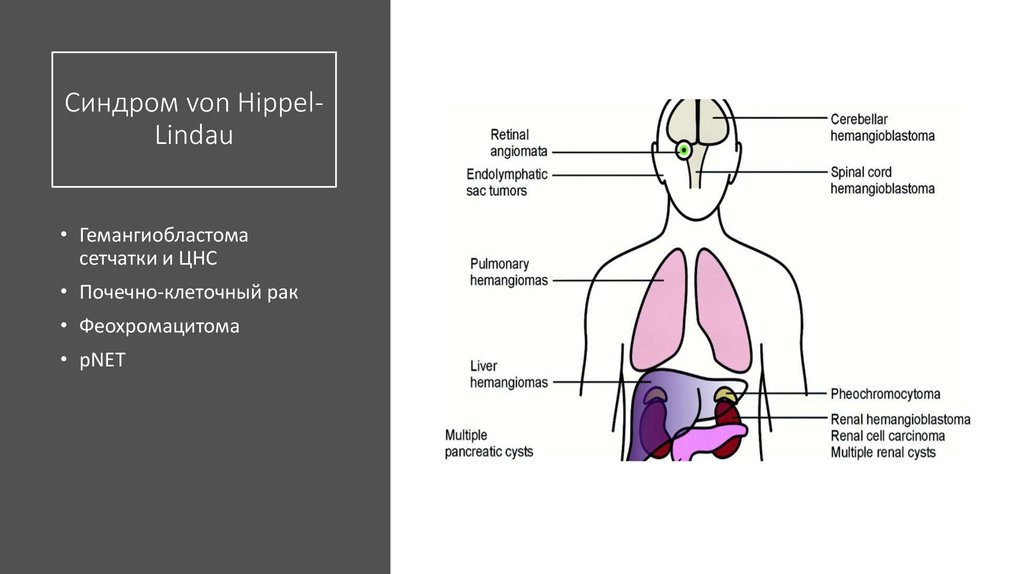
45. Синдром von Hippel-Lindau
Синдром von HippelLindau• Гемангиобластома
сетчатки и ЦНС
• Почечно-клеточный рак
• Феохромацитома
• pNET
46. VHL
• VHL-ген мутирован илиметилирован в 92% всех
светлоклеточных
почечноклеточных опухолей
• Нормальный vhl-белок участвует
в убиквинировании HIF-alfa
• При инактивации VHL-гена
накапливается HIF-alpa, что
приводит к гиперпродукции
VEGF и факторов роста
47. Другие гены светло-клеточного почечено-клеточного рака
Другие гены светлоклеточного почеченоклеточного рака• FH (фумарат-гидратаза) –
наследственный
лейомиоматоз и
почечноклеточный рак
• SHD (сукнцинатдегидрогеназа) –
Семейный не-VHL
светлоклеточный почечноклеточый рак
• Повышенная экспрессия
HIF-alpha, VEGF, др.
факторов роста
48. Системная терапия
• Анти-VEGFR-антитело Bevacizumab• Ингибиторы тирозин-киназ (преимущественно
учавствующих в ангиогенезе)
Сунитиниб
Пазопаниб
Акситиниб
Сорафениб
Ленватиниб
Кабозантиниб
• Ингибиторы mTOR
• Эверолимус
• Темсиролимус
• Иммунотерапия
• Ниволумаб
49.
50. Другие виды злокачественных образований почки
• Папиллярный почечно-клеточный рак• Хромофобный почечно-клеточный рак
• Рак из собирательных канальцев
• Медуллярная карцинома
• Xp11 транслокационная карцинома
• Уротелиальная карцинома
51. Герминогенные опухоли. Рак яичка.
52. Эмбриология
Миграция герминогенныхклеток из желточного мешка в
гонадные гребни
53. Герминогенные опухоли
54. Опущение яичек
55.
56.
57. Рак яичка
58. Клиника
• Пик заболеваемости – 30-34 года• Безболезненное образование яичка
59. Диагноз
60. Стадирование
61.
62. Стадирование
• I стадия – только яички• II стадия – забрюшинное пространство
• III стадия – другие органы (печень, легкие, головной мозг),
средостение и л/у выше диафрагмы
63. Семинома
• Самый частый вариант• Самый чувствительный к
химиотерапии и лучевой
терапии
• Не секретирует АФП и может
сопровождаться умеренным
повышением ХГТ
64. Эмбрионально-клеточный рак яичка
• Меньшая чувствительность кхимио- и лучевой терапии по
сравнению с семиномой,
бОльшая роль хирургии
• Выделяет АФП
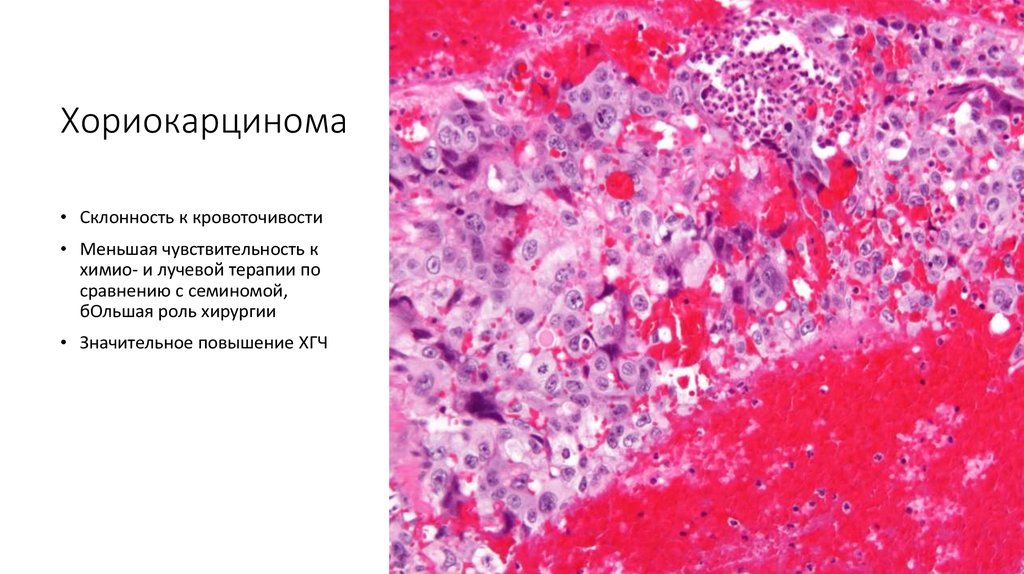
65. Хориокарцинома
• Склонность к кровоточивости• Меньшая чувствительность к
химио- и лучевой терапии по
сравнению с семиномой,
бОльшая роль хирургии
• Значительное повышение ХГЧ
66. Рак из клеток желточного мешка
• Тельца Шиллера-Дюваля• Меньшая чувствительность к
химиолучевой терапии по
сравнению с семиномой
• Выделяет АФП
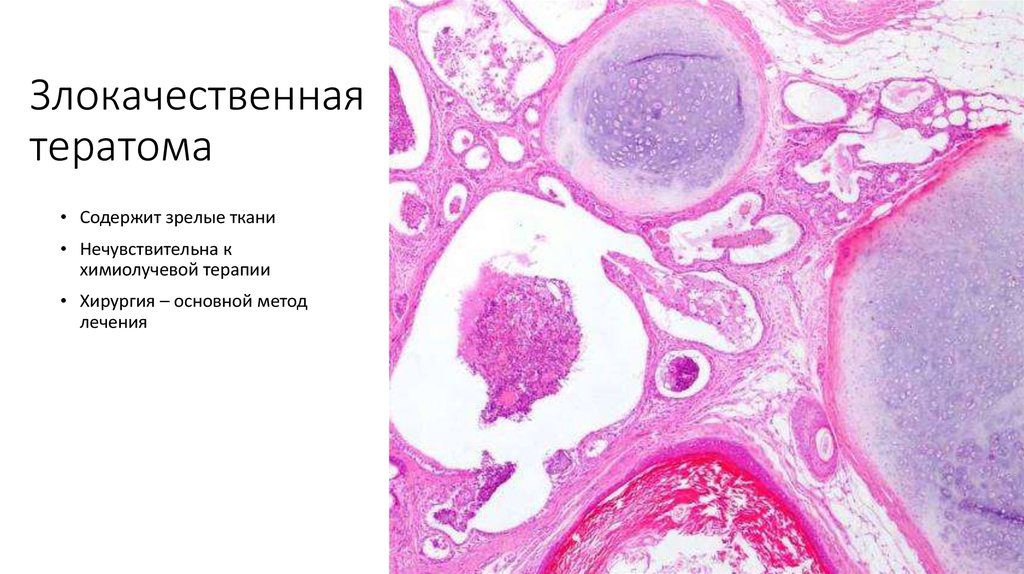
67. Злокачественная тератома
• Содержит зрелые ткани• Нечувствительна к
химиолучевой терапии
• Хирургия – основной метод
лечения
68.
69. Семинома. Лечение
• I стадия: орхэктомия → наблюдение / 2 цикла BEP / Лучеваятерапия
• II стадия: орхэктомия (с целью гист. верификации) → 3 цикла BEP /
лучевая
• III стадия: орхэктомия (с целью гист. верификации) → 4 цикла BEP
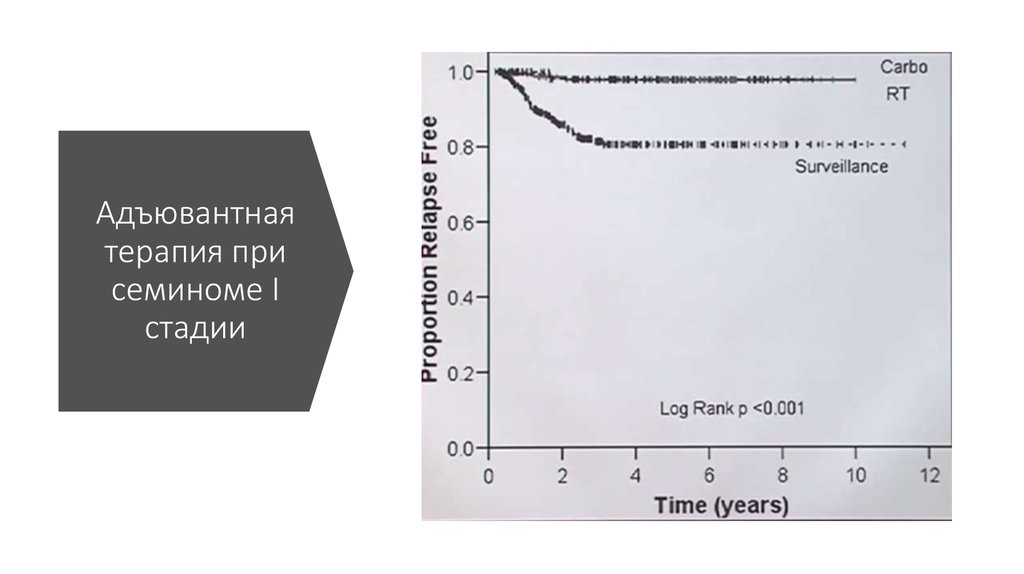
70. Адъювантная терапия при семиноме I стадии
71. Лучевая терапия
72. Хирургия: несеминомные опухоли, резидуальная семиномная опухоль
Лимфодиссекция при 1 стадии73. Резидуальная масса: рубец или опухоль?
Перед ХТПосле ХТ
74. Высокодозная химиотерапия с аутологичной трансплантацией стволовых клеток
75. Высокодозная химиотерапия
• Исход лучше в группеблагоприятного прогноза
(семинома, низкие
маркеры (ЛДГ, АФП, ХГЧ),
малый объем, полный
ответ, поздний рецидив,
первичная локализация рак яичка)
• Но: ретроспективные
исследования
76.
• Пациент 60 лет жалуется навялую струю, натуживание при
мочеиспускании. После 2
недель приема Доксазозина
все симптомы ушли. Какая
структура наиболее вероятно
вовлечена в патологический
процесс?
А
В
С
D
E
F
































































 medicine
medicine