Similar presentations:
Почечно-клеточный рак
1. Почечно-клеточный рак
• Самым распространеннымявляется солидное поражение
почки, и составляет 3% в
структуре всех онкологических
заболеваний.
2.
выделяют 5 видов рака почки:светлоклеточный (60–85%),
хромофильный (папиллярный) (7–14%),
хромофобный (4–10%),
онкоцитарный (2–5%)
рак собирательных протоков (1–2%)
3. Клиника
• Классическая триада симптомов- гематурия
- боль
- пальпируемая опухоль
6-12% случаев, характерна для 3-4 стадии рака
почки
4. Возможные симптомы
Паранеопластический синдром( 30%
больных): гипертония, кахексия, гипертермия,
нейромиопатия, амилоидоз, повышение СОЭ, анемия,
нарушение функции печени, гиперкальциемия,
полицетемия, эритремия и вторичный эритроцитоз.
Артериальная гипертензия
Дисфункция печени (повышение щелочной
фосфатазы в крови)
Варикоцеле
5. Диагностика
• Ультразвуковое исследование забрюшинногопространства (почек, надпочечников,
забрюшинных лимфатических узлов,
магистральных сосудов)
• Экскреторная урография
• Компьютерная томография органов брюшной
полости и забрюшинного пространства на уровне
почек и надпочечников
• ЯМР-томография почек
• Ангионефросцинтиграфия
6.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА- абсцесс или карбункул
- солитарная киста
- поликистоз
- паранефрит
- туберкулез
- мочекаменная болезнь
- забрюшинные опухоли
- доброкачественные образования почек
7. Классификация:
TNM (2002)
Т – первичная опухоль
Тх – первичная опухоль не может быть оценена
То – нет данных о первичной опухоли
Т1 – опухоль не более 7 см в наибольшем
измерении, ограниченная почкой
Т1а – опухоль до 4 см
Т1b – опухоль 4-7 см
Т2 – опухоль более 7 см в наибольшем измерении,
ограниченная почкой
Т3 – опухоль распространяется в крупные вены или
инвазирует надпочечник, или паранефральную
клетчатку, но не выходит за пределы фасции Героты
8.
Т3а – опухолевая инвазия надпочечника илипаранефральной клетчатки в пределах фасции
Героты
Т3b – опухоль распространяется в почечную вену
или ее сегментарные вены, или нижнюю полую вену
ниже диафрагмы
Т3с – опухоль распространяется в нижнюю полую
вену или инвазирует ее стенку выше диафрагмы
• Т4 – опухоль распространяется за пределы фасции
Героты
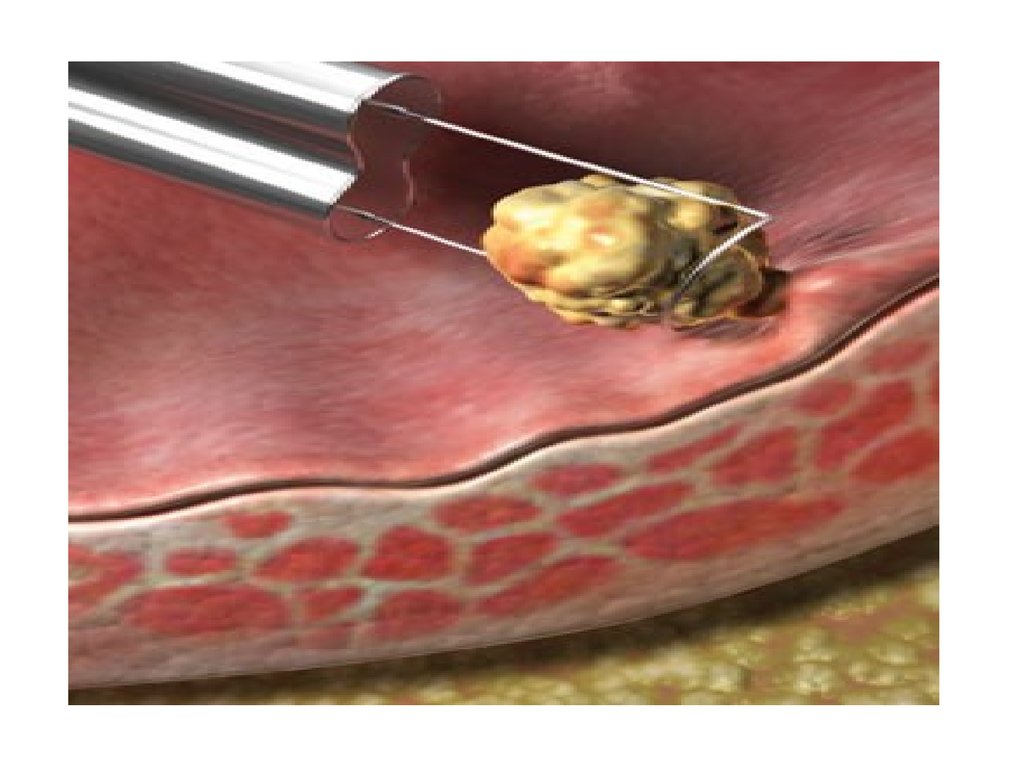
9.
• N – регионарные лимфатические узлы• Nх - регионарные лимфатические узлы не могут быть
оценены
• Nо – нет метастазов в регионарных лимфатических
узлах
• N1 – метастаз в одном регионарном лимфатическом
узле
• N2 – метастазы более чем в одном регионарном
лимфатическом узле
М – отдаленные метастазы
Мх – отдаленные метастазы не могут быть оценены
Мо – нет отдаленных метастазов
М1 – отдаленные метастазы
10. Группировка по стадиям
Стадия IСтадия II
Стадия III
Стадия IV
Т1
T2
T1
T2
T3
T4
Любая Т
Любая Т
No
No
N1
N1
No, N1
No, N1Mo
N2
Любая N
Mo
Mo
Mo
Mo
Mo
Mo
M1
11. Гистологические подтипы
Светлоклеточный рак (80-90%)Папиллярный рак (10-15%)
Хромофобный рак (4-5%)
12. Лечение:
- Радикальная нефрэктомия- Органосохраняющее лечение
Показания:
• Абсолютные – единственная почка (анатомически или
функционально).
• Относительные – функционирующая
контралатеральная почка при наличии
интеркурентного процесса, который может привести к
ухудшению почечной функции в будующем.
• Элективные – локализованный рак почки при наличии
здоровой контралатеральной почки.
13.
Эмболизацияпоказана только:
- у пациентов с профузной
макрогематурией, которые не могут
перенести хирургического лечения в
виде нефэктомии или резекции почки;
- перед удалением крупных
паравертебральных метастазов.
Выполнение эмболизации перед стандартной
радикальной нефрэктомией не улучшает
результатов хирургического лечения.
14. Системная терапия при ПКР
ХимиотерапияВ связи с тем что ПКР развивается из
проксимальных канальцев собирательной
системы, данный вид опухоли имеет высокий
уровень экспрессии гена множественной
лекарственной устойчивости его продукта
Р-гликопротеина, что является причиной
резистентности к большинству химиопрепаратов. Похоже, что единственно
эффективным является использование
5-фторурацила в сочетании с
иммунопрепаратами
15.
Иммунотерапия
Интерферон-альфа в монорежиме и
сочетании с бевацизумабом
Интерлейкин-2
Ингибиторы ангиогенеза
Сорафениб (нексавар)
Сунитиниб (Сутент)
Бевацизумаб (Авастин) в комбинации с
ИНФ-альфа
Темзиролимус (Торисел)
16.
СИМПТОМАТИЧЕСКАЯ ЛУЧЕВАЯТЕРАПИЯ
Выполняют с целью купирования болевого
синдрома, обусловленного отдаленными
метастазами при невозможности удаления
метастазов хирургическим путем и выраженном
болевом синдроме
РОД (Гр)-3,5; СОД(Гр)-17,5-21;
Длительность: 7-8 дней
Облучение проводят на область метастатического
поражения скелета
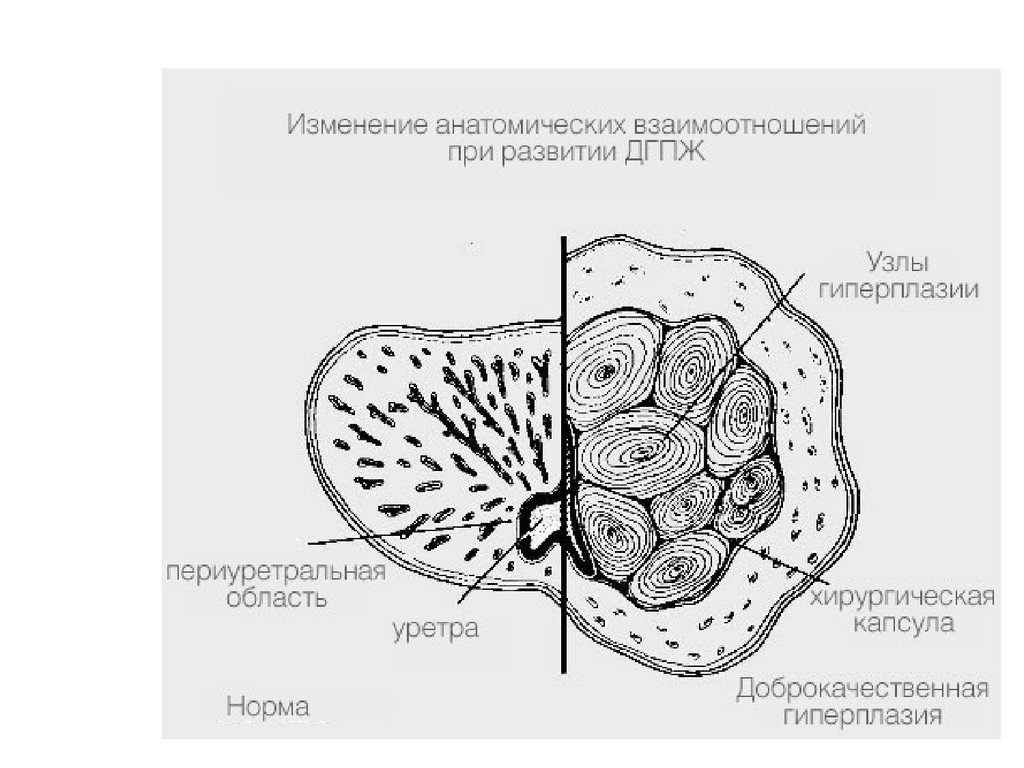
17. Доброкачественная гиперплазия простаты
18.
• Согласно Isaacs et Coffey, ДГПвыявляется более чем у 90% мужчин
старше 80 лет. Эти же авторы выделяют
2 стадии болезни: микроскопическую
(почти 100% пациентов старше 80 лет) и
макроскопическую (50% от
микроскопической стадии)
• Всего лишь у 50% пациентов с
макроскопической стадией гиперплазии
простаты имеет место обструктивная или
ирритативная симптоматика. И только
10% пациентов, имеющих эти симптомы,
нуждаются в операции.
19. Обязательные диагностические приёмы при первом обращении больного с СНМП (LUTS):
• Сбор анамнеза заболевания.• Оценка симптомов:
– Международная система оценки симптомов при
заболеваниях простаты(IPSS).
– Качество жизни в связи с имеющимися расстройствами
мочеиспускания (QOL).
Обследование
– Физикальное обследование , включая пальцевое ректальное
исследование
– Общий анализ мочи
– Оценка функции почек - определение сывороточного
креатинина
– Анализ сыворотки крови на простатический специфический
антиген (PSA)
20.
Рекомендуемые методы:Факультативные
методы
- урофлоуметрия
- трансабдоминальная и
трансректальная
эхография
- ультразвуковое
определение количества
остаточной мочи
•исследование:
“давление-поток”
(Pressure-flow)
•экскреторная
урография
•уретроцистоскопия
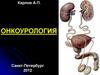
21. Ультразвуковая диагностика ДГПЖ
22.
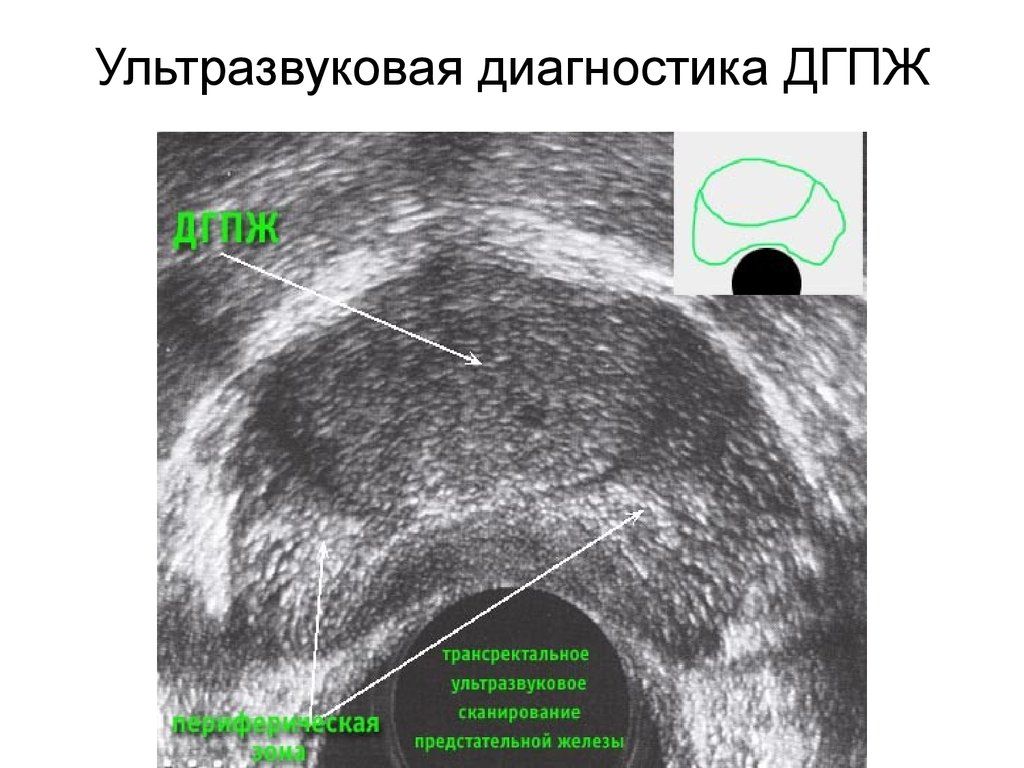
Остаточная моча - количествомочи, оставшейся в мочевом
пузыре после мочеиспускания (не
более 20- 50 мл. Мочи считается
нормой)
определение этого показателя
проводится во время
ультразвукового исследования.
23. Заболевания, проявляющиеся симптоматикой со стороны нижних мочевых путей(LUTS)
• Ирритативные симптомы:
Обструктивные
симптомы:
– Мочевая инфекция
– Заболевания,
– Простатит
вызывающие
инфравезикальную
– Нестабильность
обструкцию в частности:
детрузора (нейрогенные
– Стриктура уретры
или др.причины);
– Склероз шейки
– Рак мочевого пузыря (inмочевого пузыря
situ)
– Склероз
предстательной железы
– Инородное тело
– Рак предстательной
(камень) мочевого
железы
пузыря
– Нарушение
– Конкремент н/сегмента
сократительной
способности детрузора
мочеточника
(нейрогенные или др.
причины)
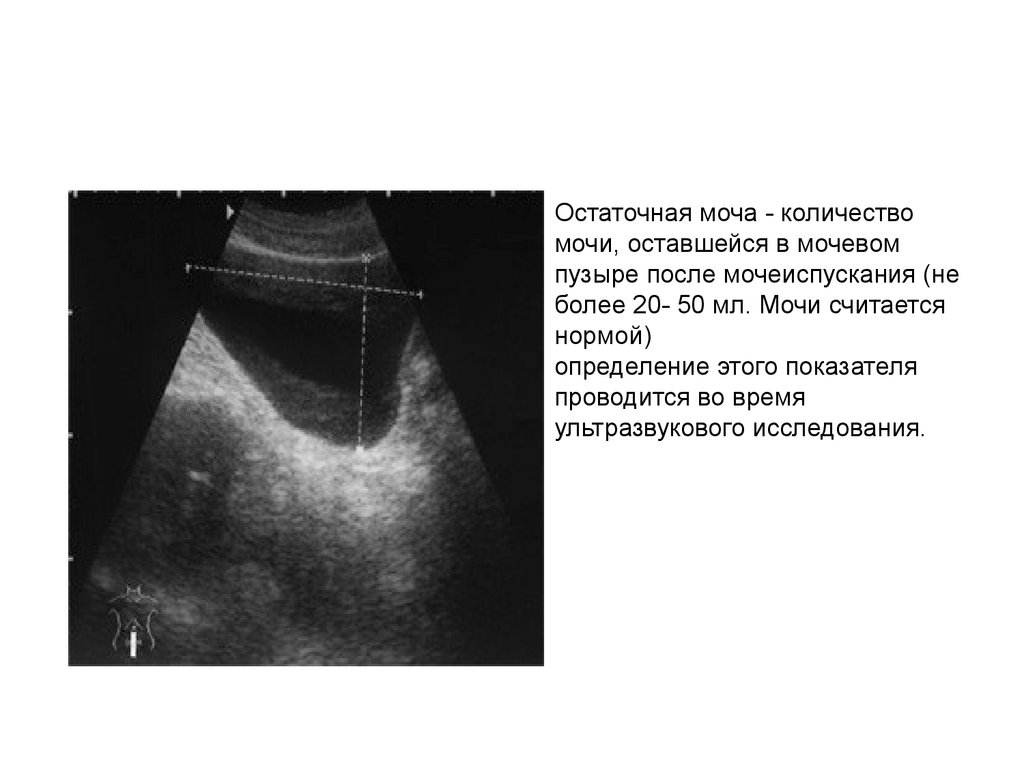
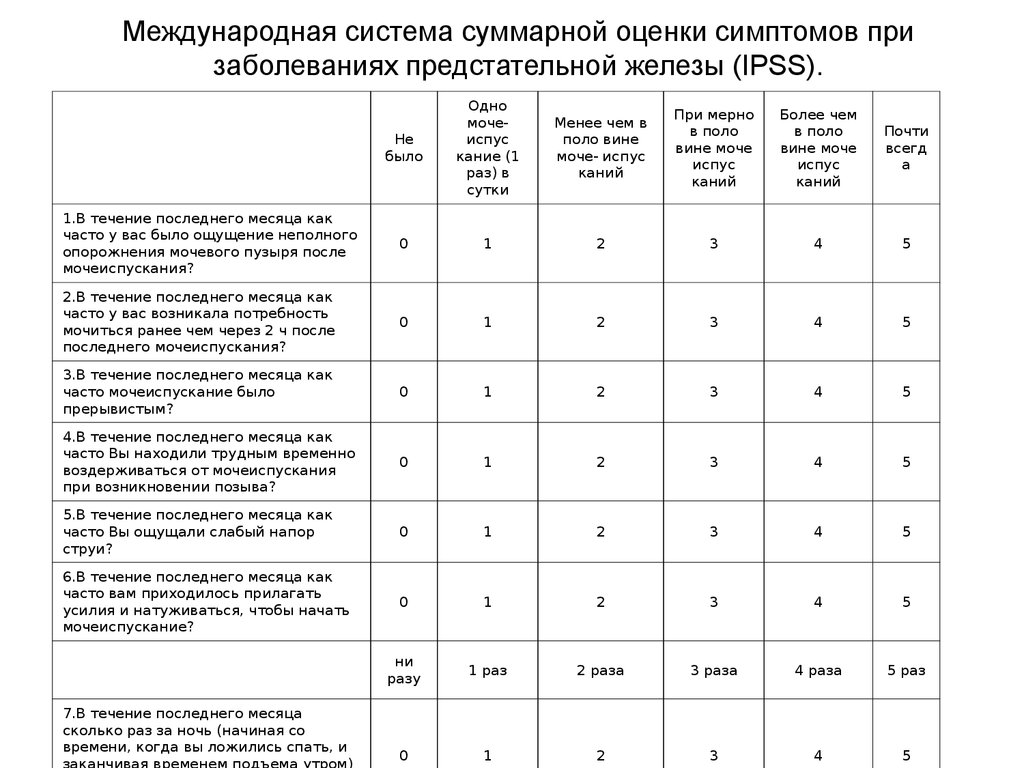
24. Международная система суммарной оценки симптомов при заболеваниях предстательной железы (IPSS).
Небыло
Одно
мочеиспус
кание (1
раз) в
сутки
Менее чем в
поло вине
моче- испус
каний
При мерно
в поло
вине моче
испус
каний
Более чем
в поло
вине моче
испус
каний
Почти
всегд
а
1.В течение последнего месяца как
часто у вас было ощущение неполного
опорожнения мочевого пузыря после
мочеиспускания?
0
1
2
3
4
5
2.В течение последнего месяца как
часто у вас возникала потребность
мочиться ранее чем через 2 ч после
последнего мочеиспускания?
0
1
2
3
4
5
3.В течение последнего месяца как
часто мочеиспускание было
прерывистым?
0
1
2
3
4
5
4.В течение последнего месяца как
часто Вы находили трудным временно
воздерживаться от мочеиспускания
при возникновении позыва?
0
1
2
3
4
5
5.В течение последнего месяца как
часто Вы ощущали слабый напор
струи?
0
1
2
3
4
5
6.В течение последнего месяца как
часто вам приходилось прилагать
усилия и натуживаться, чтобы начать
мочеиспускание?
0
1
2
3
4
5
ни
разу
1 раз
2 раза
3 раза
4 раза
5 раз
0
1
2
3
4
5
7.В течение последнего месяца
сколько раз за ночь (начиная со
времени, когда вы ложились спать, и
25. Качество жизни в связи с имеющимися расстройствами мочеиспускания (QOL).
Пре красноОчень плохо
Плохо
В общем неудов- летворительно
Смешанное ощуще- ние
В общем удовле- творительно
Хорошо
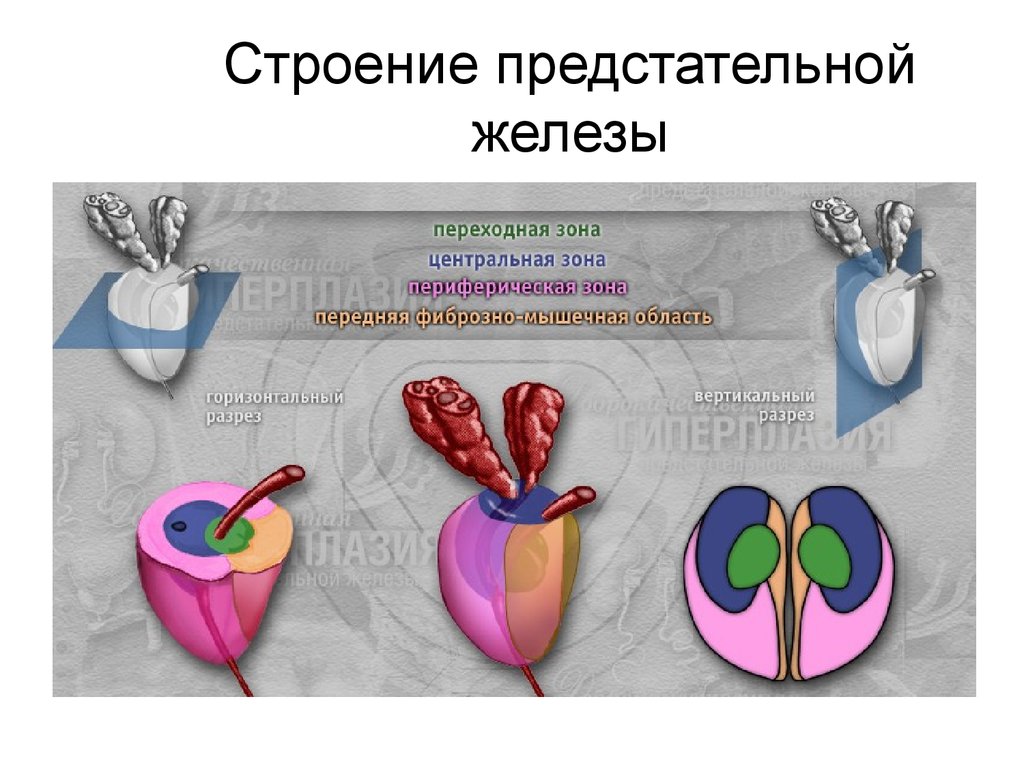
26. Строение предстательной железы
27.
28. Типы роста гиперплазии простаты
Типы роста гиперплазии
простаты
29. Консервативная терапия
• Ингибиторы 5а-редуктазы• Блокаторы а-адренорецепторов
• Фитотерапевтические средства
30.
• Согласно рекомендациям 3-го совещанияМеждународного согласительного комитета
по проблеме ДГП абсолютными
показаниями к хирургическому лечению
ДГП это ДГП, осложненная задержкой
мочеиспускания, повторной массивной
гематурией, камнями мочевого пузыря,
повторной инфекцией мочевых путей или
дивертикулом мочевого пузыря.
• К относительным показаниям относят
наличие симптомов нарушения
мочеиспускания (простатизма) и
патологические показатели уродинамики
31.
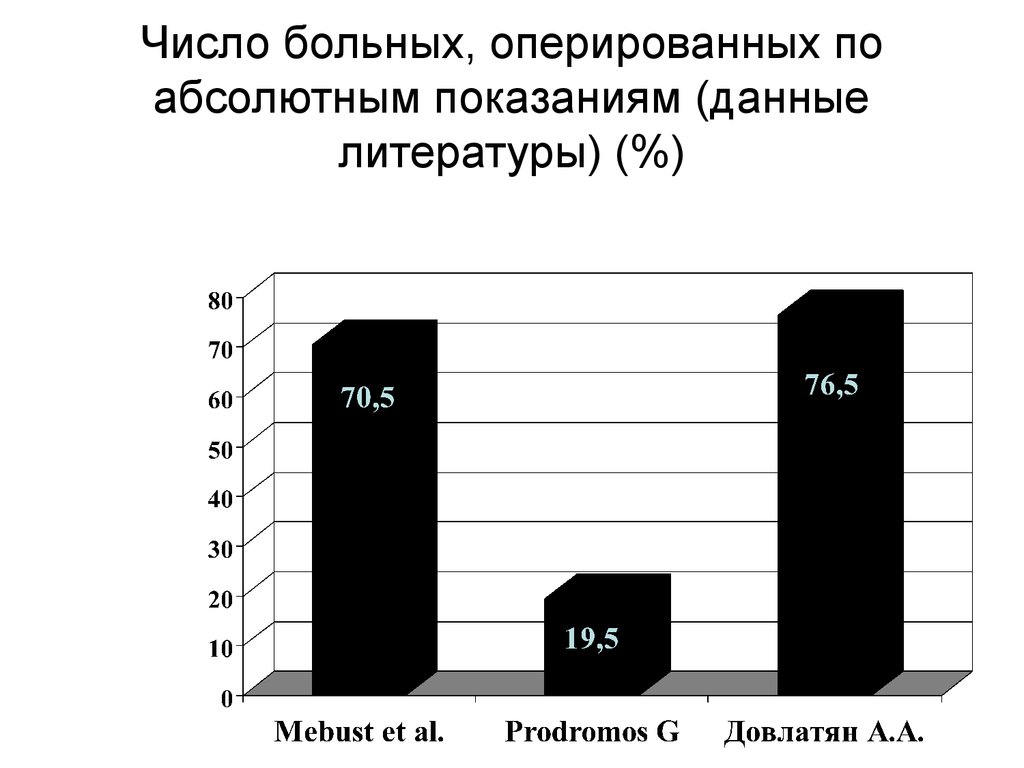
32. Число больных, оперированных по абсолютным показаниям (данные литературы) (%)
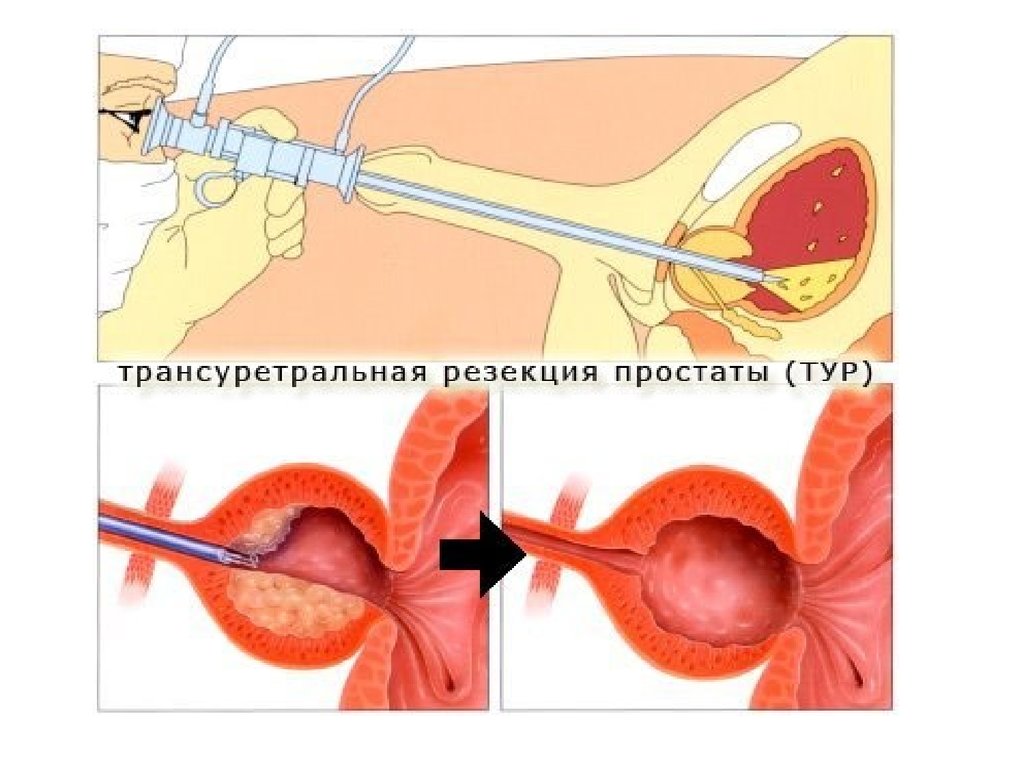
33. Чреспузырная аденомэктомия предпочтительна
• при объеме простаты более 80см.куб• при сочетании ДГП с дивертикулом или
опухолью больших размеров,
• при крупных камнях мочевого пузыря,
исключающих эндоскопическое дробление
• если имеются ортопедические заболевания,
не позволяющие произвести укладку
пациента для промежностной литотомии
34.
Вариант, представленв Textbook of bening
prostatic hyperplasia
(Edit by Roger Kirby,
John D Mc Connell, John
M Fitzpatrick, Claus G
Roehrborn, Peter Boyle,
1996 Isis Medical Media
Ltd Oxford).)
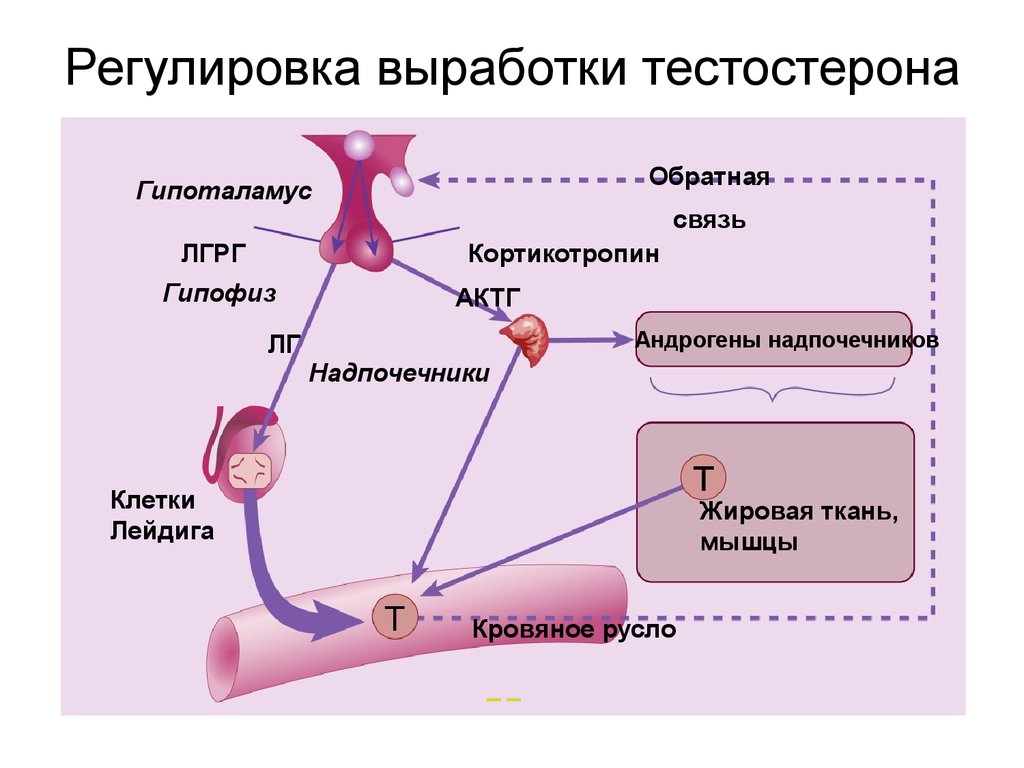
35. Регулировка выработки тестостерона
ОбратнаяГипоталамус
ЛГРГ
связь
Кортикотропин
Гипофиз
ЛГ
АКТГ
Андрогены надпочечников
Надпочечники
Клетки
Лейдига
Жировая ткань,
мышцы
Кровяное русло
36. Рак предстательной железы
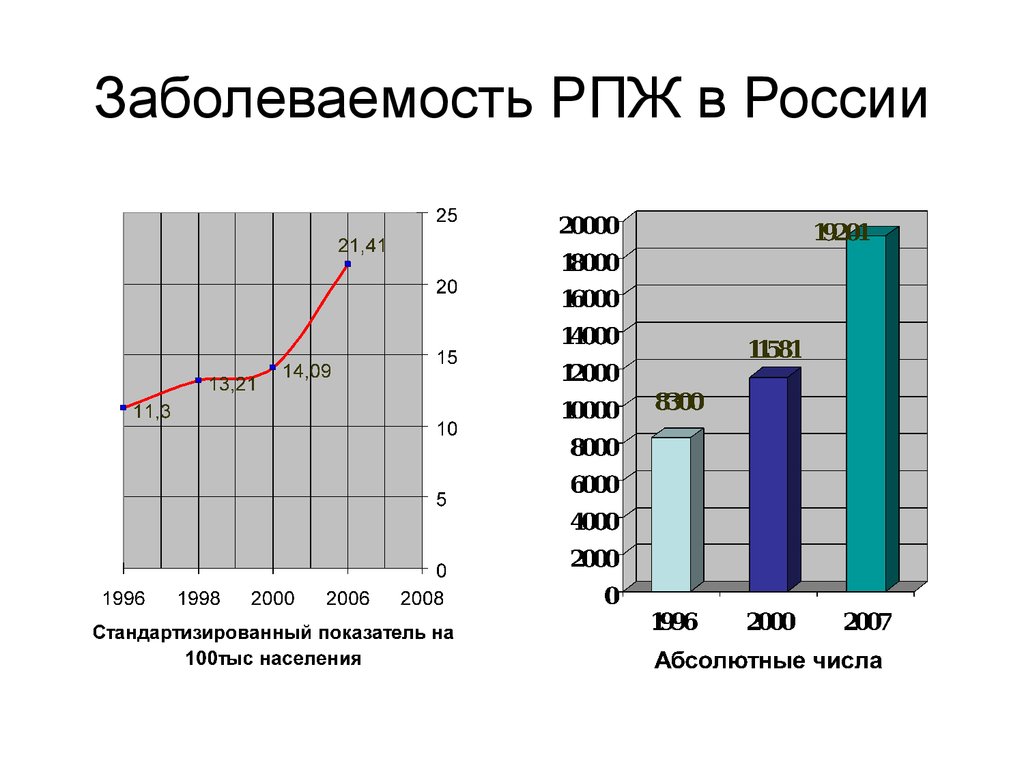
37. Заболеваемость РПЖ в России
38. Темпы прироста онкологических заболеваний в России с 1996г по 2006г.
Рак предстательной железы
Рак почки
Щитовидная железа
Меланома кожи
Ободочная кишка
Прямая кишка
Трахея, бронхи, легкое
Желудок
128,26%
49,08
41,39%
41,24%
39,04%
38,01 %
-10,9%
-15,07%
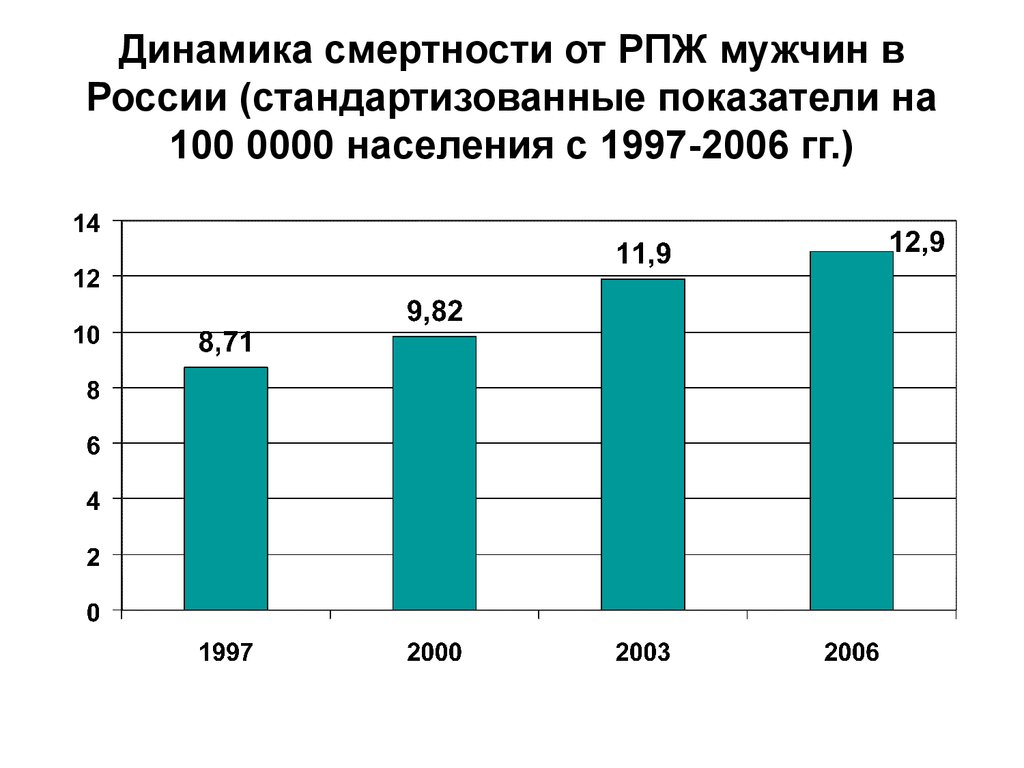
39. Динамика смертности от РПЖ мужчин в России (стандартизованные показатели на 100 0000 населения с 1997-2006 гг.)
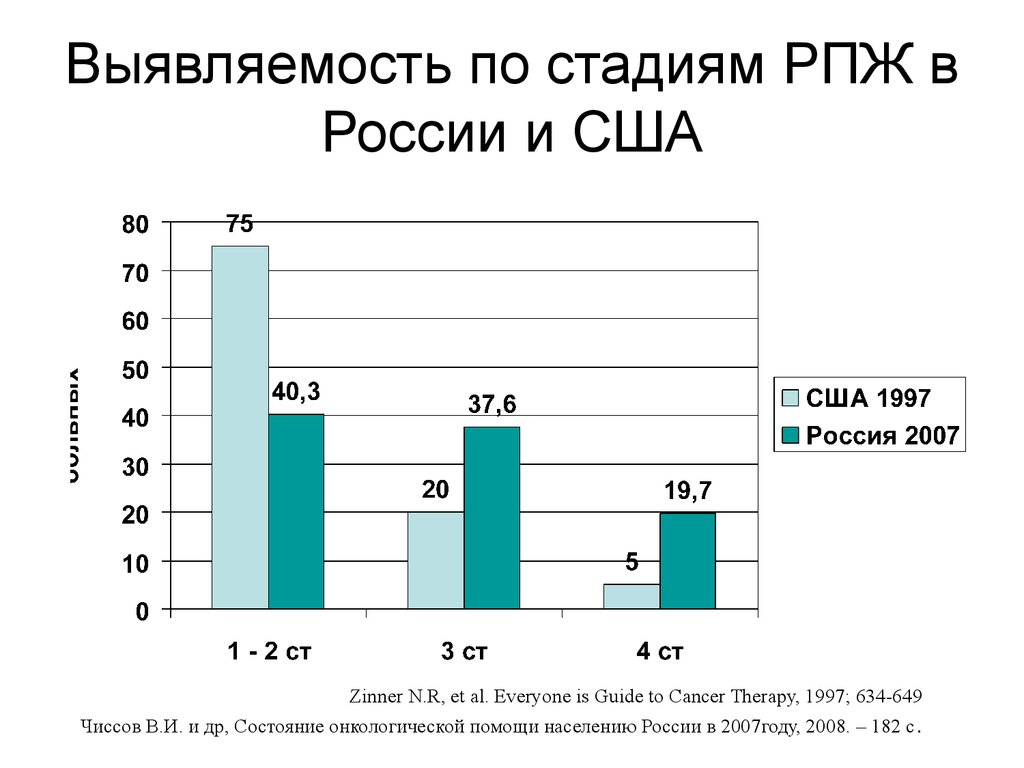
40. Выявляемость по стадиям РПЖ в России и США
Zinner N.R, et al. Everyonе is Guide to Cancer Therapy, 1997; 634-649Чиссов В.И. и др, Состояние онкологической помощи населению России в 2007году, 2008. – 182 с .
41. Факторы риска
• пожилой возраст• этническое происхождение
• наследственность
42. Пальцевое ректальное исследование
• Всегда доступный метод диагностики,проводится всем больным
• Субъективная оценка данных
• Результаты зависят от опыта специалиста
• Чувствительность при определении местной
распространенности РПЖ не превышает 3050%
• При локализованном РПЖ эффективность не
высока.
43. ПСА
• Вероятность обнаружения РПЖ призначении ПСА < 4нг/мл - 27%
• Из числа диагностированных в 82%
будет локализованная, а в 18%
местнораспространенная форма РПЖ.
Catalona et al., 1997. Lodding et al., 1998
44. ПСА
ПоказателиНорма
ПСА (ng/mL)
До 4
Годовое изменение уровня ПСА 0.75
(ng/mL в год)
Свободный/Связанный ПСА (%) 20
Плотность ПСА (ng/mL/cm3)
ПСА/объём ПЖ
0.15
Benson & Olsson et al 1994
Chamberlain et al 1997
Mettlin et al 1999
Smith & Catalona 1994
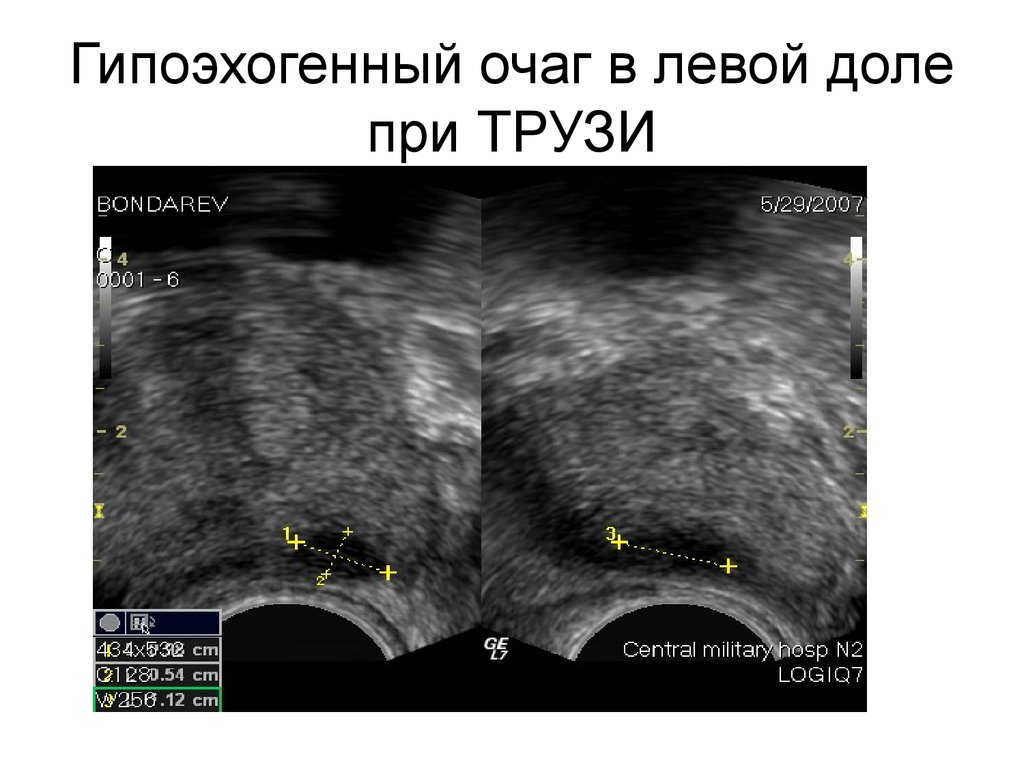
45. Гипоэхогенный очаг в левой доле при ТРУЗИ
46.
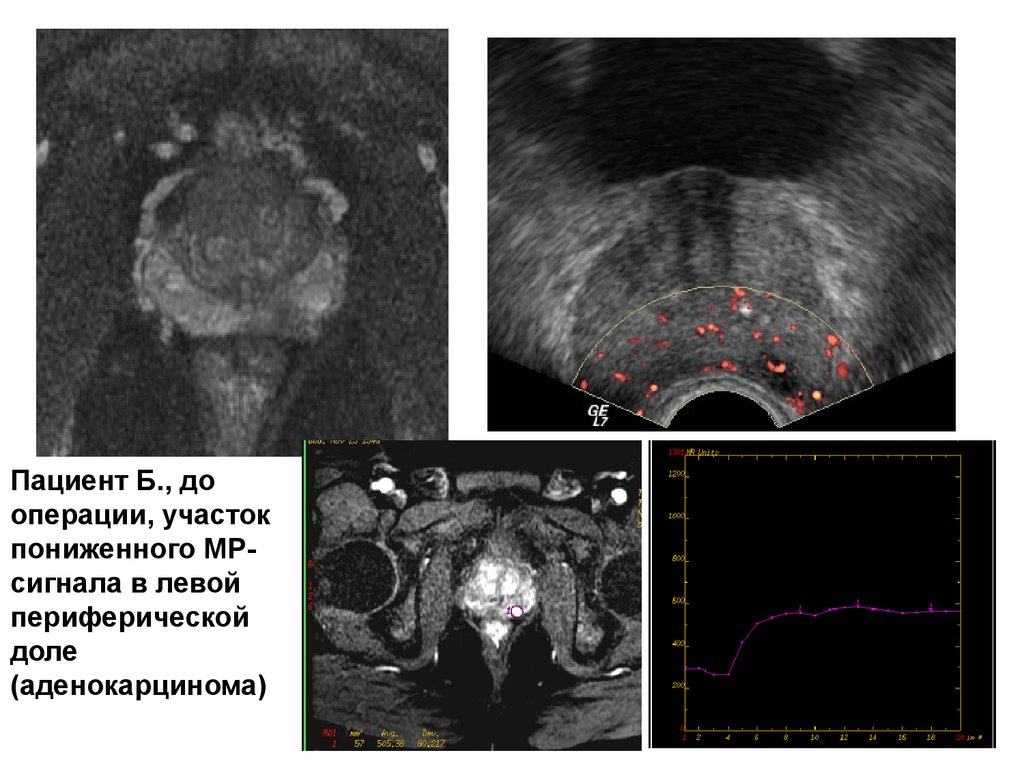
Пациент Б., дооперации, участок
пониженного МРсигнала в левой
периферической
доле
(аденокарцинома)
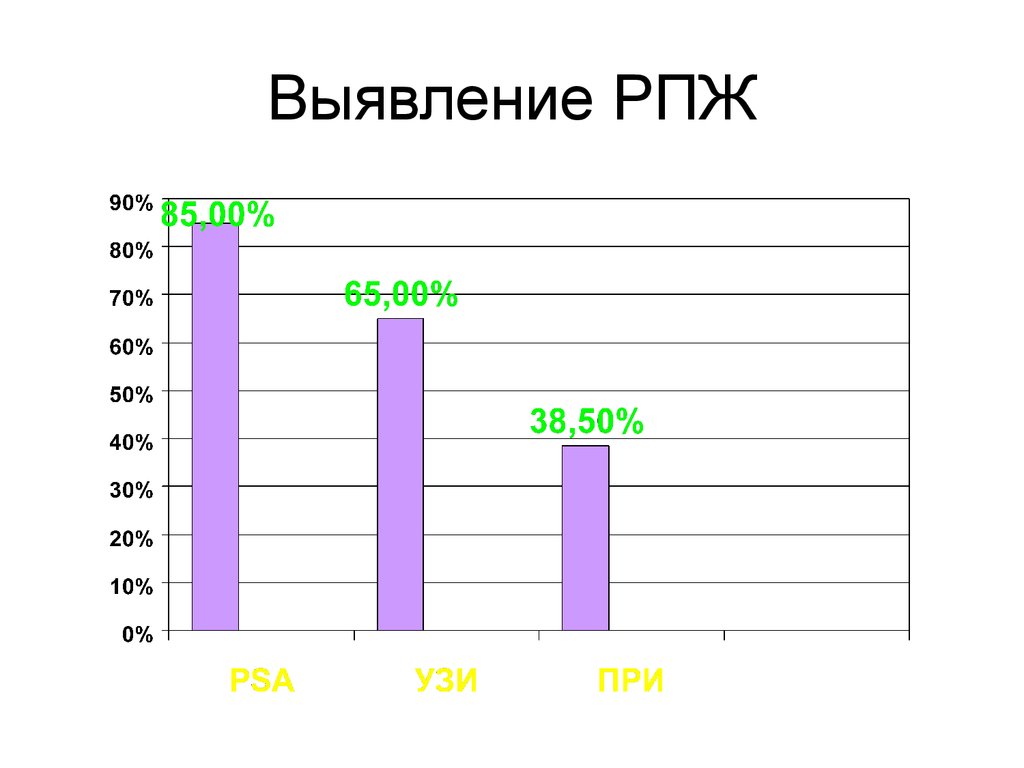
47. Выявление РПЖ
48.
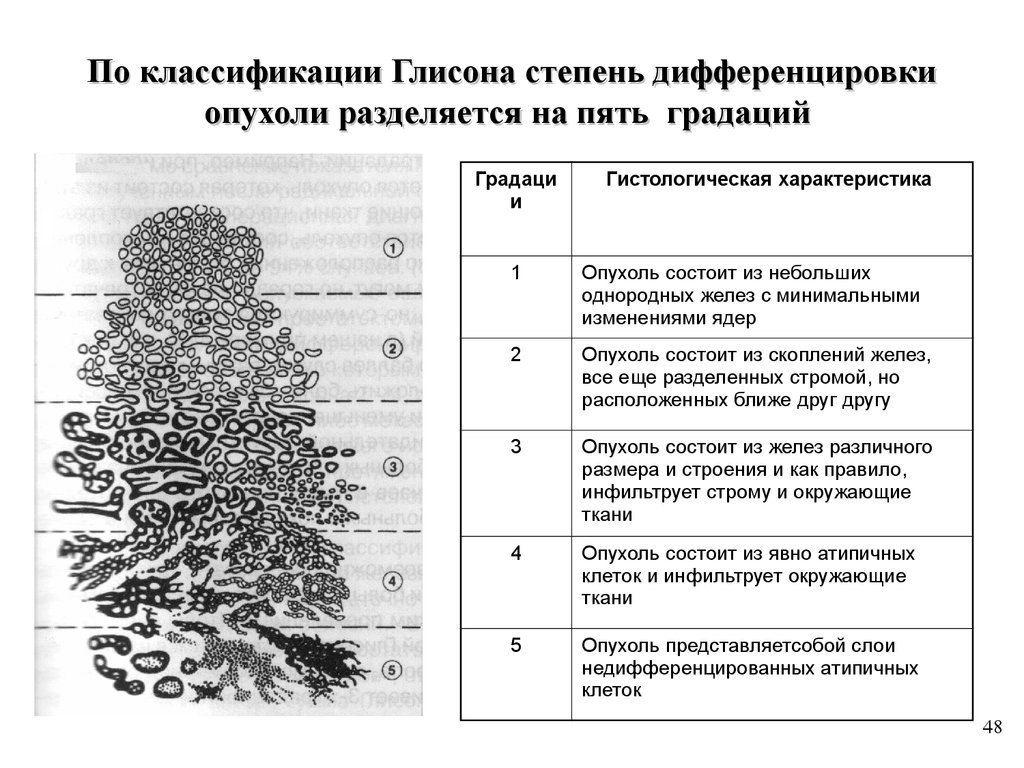
По классификации Глисона степень дифференцировкиопухоли разделяется на пять градаций
Градаци
и
Гистологическая характеристика
1
Опухоль состоит из небольших
однородных желез с минимальными
изменениями ядер
2
Опухоль состоит из скоплений желез,
все еще разделенных стромой, но
расположенных ближе друг другу
3
Опухоль состоит из желез различного
размера и строения и как правило,
инфильтрует строму и окружающие
ткани
4
Опухоль состоит из явно атипичных
клеток и инфильтрует окружающие
ткани
5
Опухоль представляетсобой слои
недифференцированных атипичных
клеток
48
49. КЛАССИФИКАЦИЯ ПО ГРАДАЦИИ ГЛИСОНА
Числобаллов по
Глисону
Гистологические
особенности
Вероятность
местного
распространения опухоли в
течение 10 лет
Менее 4
Высокодифференциальный рак
25%
От 5 до 7
Умеренно
дифференциальный
рак
50%
Более 7
Низкодифференциальный рак
75%
49
50. Классификация
Т – первичная опухоль
Тх – недостаточно данных для определения первичной опухоли
Т0 – первичная опухоль не определяется
Т1 – клинически не определяемая опухоль ( не пальпируется и не
визуализируется )
Т1а – опухоль случайно выявлена при операции ( объем опухолевой ткани не
более 5 % от резецированной ткани предстательной железы )
Т1b – опухоль случайно выявлена при операции ( объем опухолевой ткани более
5 % от резецированной ткани предстательной железы )
Т1с – опухоль выявлена при игольчатой биопсии ( выполненной в связи с
повышением уровня простатспецифического антигена – ПСА )
• Т2 – опухоль локализуется в предстательной железе :
Т2а – опухоль занимает менее половины одной доли предстательной железы
Т2b – опухоль занимает более половины одной доли предстательной железы
Т2с – опухоль распространяется на обе доли предстательной железы
• Т3 – опухоль выходит за пределы капсулы предстательной железы:
Т3а – опухоль прорастает в парапростатическую клетчатку ( с одной или
обеих сторон )
Т3b – опухоль прорастает в семенные пузырьки
• Т4 – опухоль прорастает в окружающие ткани, кроме семенных пузырьков (
шейку мочевогопузыря, наружный сфинктер, прямую кишку, мышцу,
поднимающую задний проход, и или переднюю брюшную стенку )
51.
• N – регионарные лимфатические узлы• Nх – недостаточно данных для определения статуса
лимфатических узлов
• N0 – нет метастазов в региональных лимфатических
узлах
• N1 – метастазы в региональных лимфатических узлах
• М – отдаленные метастазы
• Мх – недостаточно данных для определения
отдаленных метастазов
• М0 – нет отдаленных метастазов
• М1 – отдаленные метастазы
М1а – метастазы в лимфатических узлах, не
относящихся к региональным
М1b – метастазы в костях
М1с – метастазы в других органах
52. Радикальное лечение локализованного РПЖ
• Простатэктомия:–
–
–
–
Открытая позадилонная простатэктомия
Лапароскопическая простатэктомия
Открытая промежностная простатэктомия
Робототехника
• Лучевая терапия
• Криотерапия
• Малоинвазивные методы:
– HIFU-терапия
– Брахитерапия
53.
• У больных локализованным РПЖ изначении ПСА до 10 нг/мл, а суммы
Глисона ≤ 6, вероятность
метастатического поражения
лимфатических узлов составляет 2%
Partin A.W. et al., Urology 2001
54. Стандартная лимфаденэктомия
• Удаление клетчатки по ходу наружныхподвздошных сосудов и из
запирательной ямки
• Вероятность осложнений < 2%
Heidenreich A. et al. 2006
Klevecka V. et al. 2006
55. Расширенная лимфаденэктоми
• Включает удаление наружнойподвздошной, запирательной, внутренней
подвздошной и пресакральной клетчатки.
• Возникновение интраоперационных
осложнений до 35%
• Длительная лимфоррея и формирование
лимфокист возникает в 5 – 10% случаев.
Heidenreich A. et al. 2006
Stone N.N. et al. 1997
56. Брахитерапия
57.
58.
59. Гормональная терапия
Гормональная терапия рака предстательнойжелезы может проводиться в режимах:
• Самостоятельная терапия
• - неоадъювантная и адъювантная терапия в
сочетании с радикальной простатэктомией;
• - адъювантная терапия на фоне облучения;
• - как компонент комплексного лечения при
местно-распространенных и метастатических
формах рака предстательной железы.
Цель лечения - создание максимальной
андрогенной блокады.
60. Группы лекарственных веществ, применяемых для гормональной терапии.
Нестероидные антиандрогены (флутамид(флуцином), ципротерон, нилутамид (анандрон),
бикалутамид (касодекс)).
Стероидные антиандрогены (ципротеронацетат
(Андрокур), хлормадинонацетат, мегесторола
ацетат(Мегейс)). Эффект антиандрогенной
терапии основан на способности этих препаратов
необратимо связываться с рецепторами
андрогенов.
Агонисты (аналоги) ЛГРГ ( Гозерелин (Золадекс)).
Этот препарат выпускается в депо-форме в двух
дозировках: 3.6 мг и 10.8 мг и вводится подкожно
один раз в 4 и в 12 недель соответственно);
Бузерелин (Супрефакт), Трипторелин (Декапептил,
Диферелин); Леупролид (Люпрон, Люкрин-депо,
Простап)).
61. Рак мочевого пузыря
62. Степень анаплазии (ВОЗ, 2004г.)
• Уротелиальная папиллома• Папиллярное уротелиальное
новообразование с низким потенциалом
злокачественности
• Высокодифференцированная
папиллярная уротелиальная карцинома
• Низкодифференцированная
папиллярная уротелиальная карцинома
63. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ(TNM). ОПУХОЛЕЙ МОЧЕВОГО ПУЗЫРЯ
•Т - первичная опухоль мочевого пузыря•TX - первичная опухоль не может быть определена
•Т0 - недостаточно данных для оценки первичной опухоли
•Ta - неинвазивная папиллярная карцинома
•Tis – карцинома in situ: «плоская опухоль»
•T1 - опухоль распространяется на субэпителиальную
соединительную ткань
•T2 – опухолевая инвазия мышечного слоя: T2a –
поверхностного мышечного слоя, T2b - глубокого мышечного
слоя
•T3 - прорастает паравезикальную клетчатку: T3a микроскопические очаги T3b - макроскопически
•T4 - опухоль фиксированная с прорастанием : T4a - простаты,
63
матки, влагалища T4b - стенки таза или брюшной полости
64.
•N - регионарные лимфоузлы•Nx - регионарные лимфоузлы не могут быть оценены
•N0 - нет поражения метастазами регионарных
лимфатических узлов
•N1 - метастазы в одном лимфатическом узле не более 2 см
в наибольшем измерении
•N2 - метастаз в одном лимфатическом узле больше 2см, но
не более 5 см в наибольшем измерении или метастазы в
нескольких лимфоузлах (наибольший не более 5 см)
•N3 - поражение одного или нескольких лифоузлов более 5
см в наибольшем измерении
64
65.
•М - отдалённые метастазы•Мх - отдалённые метастазы не могут быть оценены
•М0 - отсутствие отдаленных метастазов
•М1 - отдаленные метастазы
•G- степень дифференцировки
•G1 - высокодифференцированная опухоль
•G2 - умеренно дифференцированная опухоль
•G3 - низкодифференцированная опухоль
•G4 - недифференцированная опухоль
•Gx - недостаточно данных для определения степени
дифференцировки
65
66.
ГРУППИРОВКА ПО СТАДИЯМСтадия
0а
Ta
N0
M0
Стадия
0is
Tis
N0
M0
Стадия
I
T1
N0
M0
Стадия
II
T2a
N0
M0
Т2b
N0
M0
T3a
N0
M0
T3b
N0
M0
T4 a
N0
M0
Стадия
Стадия
III
IV
T4b
N0
M0
Любая T
N1,2,3
M0
Любая T
Любая N
M1
66
67.
ДИАГНОСТИКАРАКА МОЧЕВОГО ПУЗЫРЯ
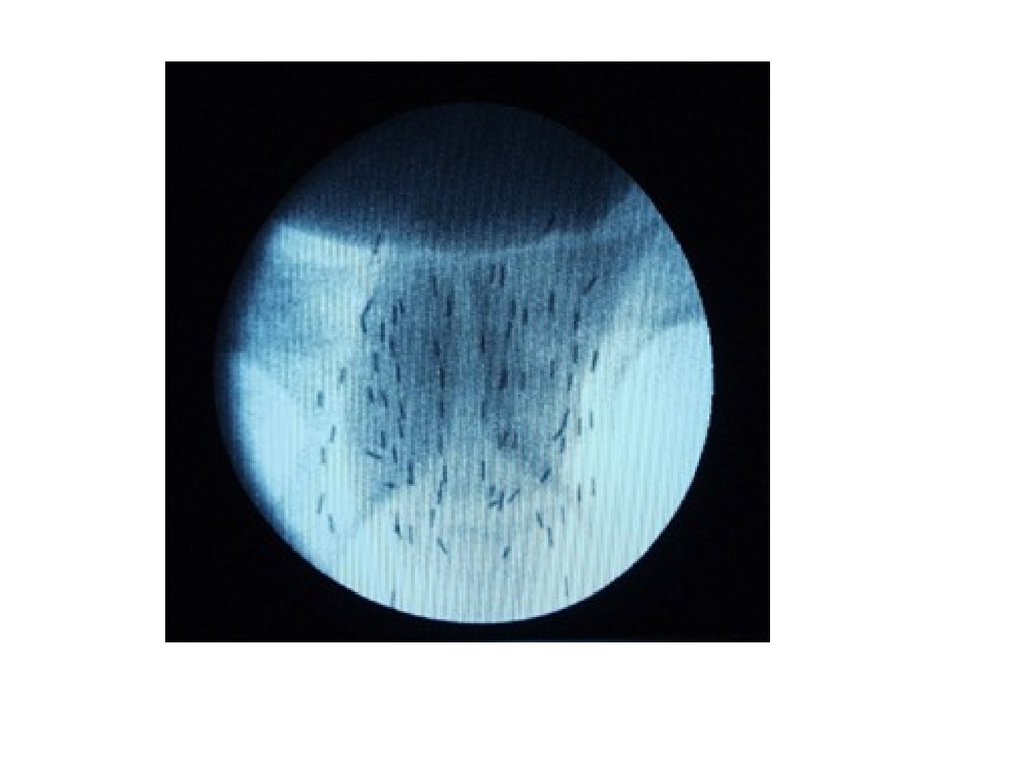
Цитологическое исследование осадка мочи
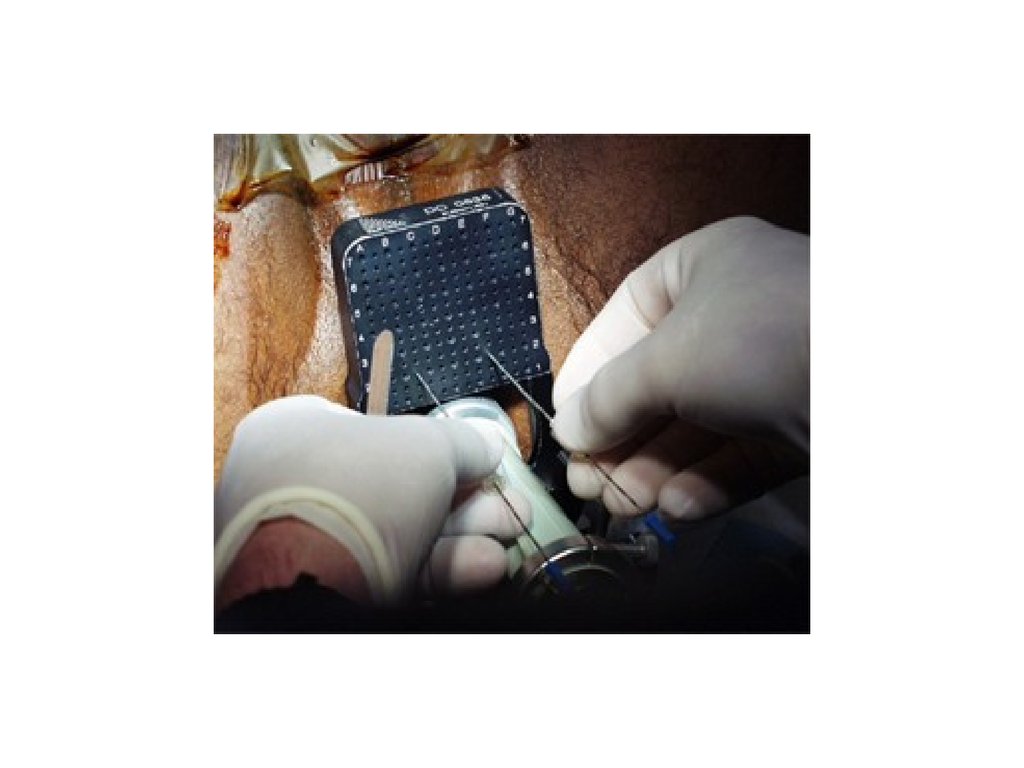
Уретроцистоскопия с биопсией
Опухолевые маркеры
УЗИ:
-Трансабдоминальное
-Трансректальное (трансвагинальное)
-Трансуретральное
Компьютерная томография, магнитно-резонансная
томография
Экскреторная урография
Сканирование костей скелета
67
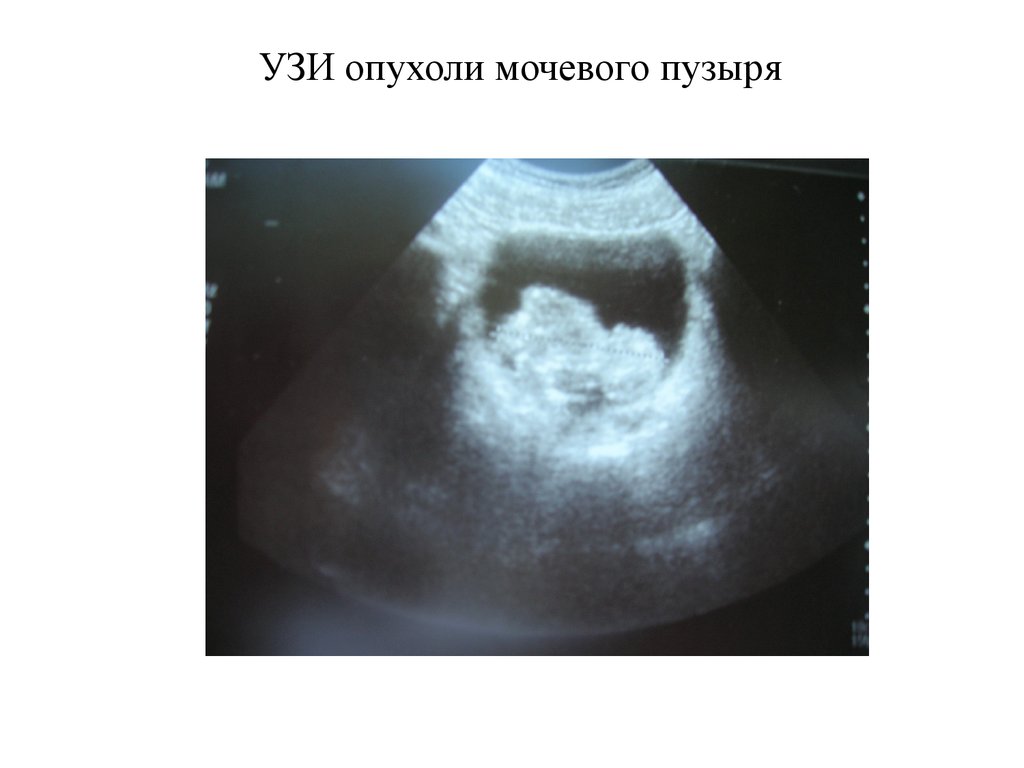
68. УЗИ опухоли мочевого пузыря
69.
БЦЖ терапияИнтерферон-a (интерлейкин-2 терапия)
(РОНКОЛЕЙКИН)
Внутрипузырная химиотерапия
Митомицин С
Доксорубицин
Эпирубицин
Гемцитабин
Фотодинамическая терапия
Лучевая терапия
70.
71.
72. Общепринятые показания к выполнению радикальной цистэктомии
• Тотальное или субтотальное поражениеопухолью
• Рак in situ, резистентный к БЦЖ терапии
• Низкодифференцированные опухоли (G34)
• Опухоли, располагающиеся в области
шейки пузыря и обоих мочеточников
• Рецидивирование поверхностного РМП
• Сморщенный мочевой пузырь
73. Опухоль мочевого пузыря (макропрепарат)
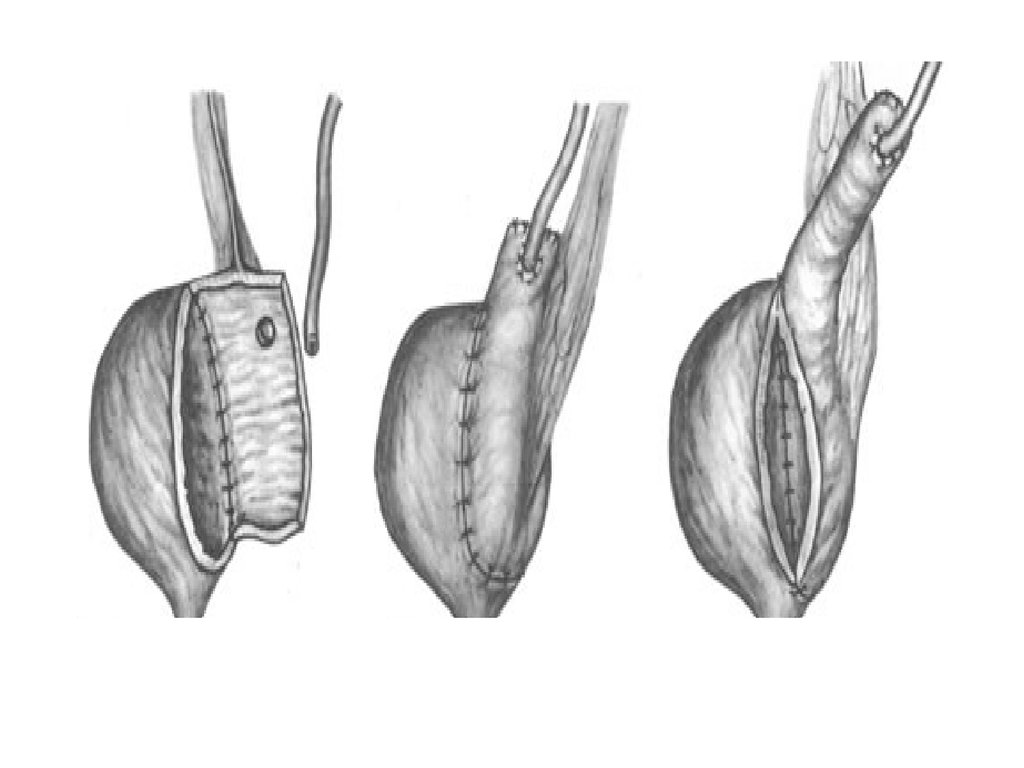
74. Способы отведения мочи
Инконтинентные методы:
Кондуиты (Повздошный,Тощий,Сигмовидный )
уретерокутанеостомия
Континентные методы:
С использованием сфинктера ануса
(уретеросигмостомия, ректальный мочевой
пузырь,Mainz-pouch II, проксимальная
толстокишечная инвагинация)
• Катетеризируемые резервуары ( Kock-pouch,
Mainz-pouch I, Indiana-pouch)
• Ортотопические мочевые пузыри
(Camey,Hautmann, Studer, Abol-Eneim)























































 medicine
medicine