Similar presentations:
Хроническая обструктивная болезнь легких
1. Хронический обструктивный болезнь легких
2. Термины и определения
Хроническая обструктивная болезнь легких (ХОБЛ) –заболевание,
характеризующееся
персистирующим
ограничением
воздушного
потока,
которое
обычно
прогрессирует
и
является
следствием
хронического
воспалительного ответа дыхательных путей и легочной ткани
на воздействие ингалируемых повреждающих частиц или
газов. Обострения и коморбидные состояния являются
неотъемлемой частью болезни и вносят значительный вклад в
клиническую картину и прогноз
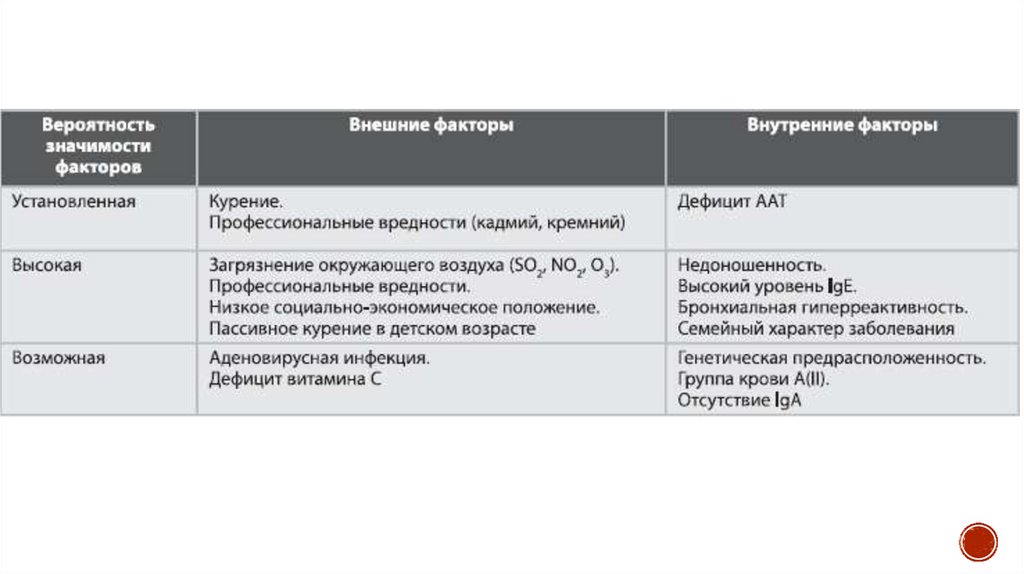
3. Факторы риска
При развитии ХОБЛ играют роль какэндогенные факторы, так и воздействие
факторов внешней среды. Курение остается
основной причиной ХОБЛ. В развивающихся
странах существенное повреждающее
действие на органы дыхания оказывает
сжигание биомасс для приготовления пищи
и обогрева жилых помещений.
4. Профессиональная пыль и химикаты
также могутвызывать ХОБЛ , когд а они действуют достаточно
интенсивно и длительно , как, например, на
шахтеров во многих странах. Воздействие частиц,
ирритантов, органической пыли
сенсибилизирующих агентов может вызывать
повышение гиперреактивности дыхательных
путей, особенно в респираторном тракте, уже
поврежденном другими факторами, сигаретным
дымом или БА.
5.
6. Генетический фактор
Врожденный дефицит α1 -антитрипсина (аутосомно-рецессивное наследственное заболевание,
предрасполагающее к развитию ХОБЛ) выявляется менее чем
в 1 % случаев. Другие генетические факторы
предрасположенности к ХОБЛ сложны, и вклад их в развитие
заболевания в настоящее время недостаточно ясен. Развитие
ХОБЛ ассоциировано с полиморфизмом множества генов, но
только немногие из этих ассоциаций были показаны в
независимых популяционных выборках.
7.
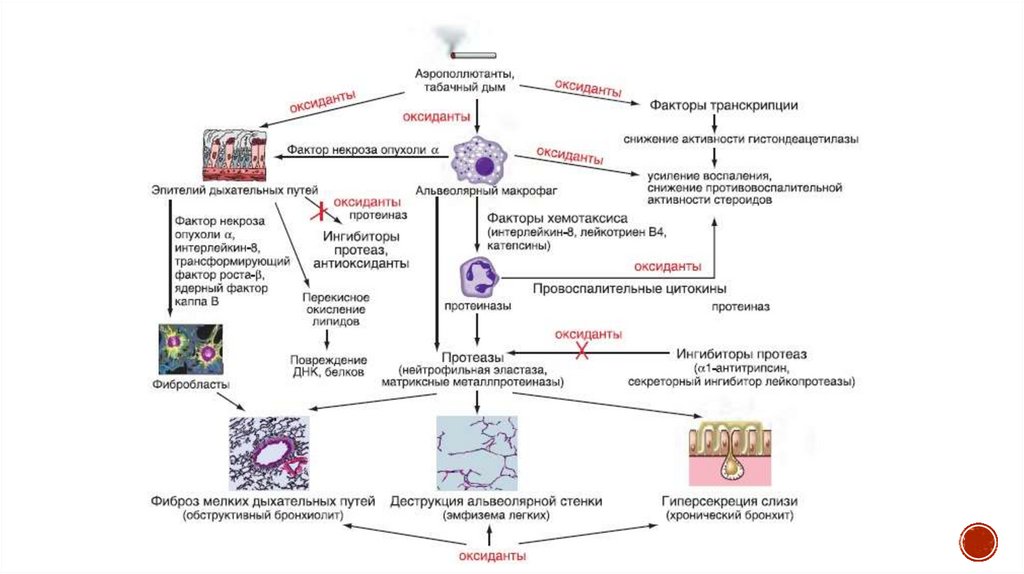
8. Патогенез
ХОБЛ характеризуется повышением количестванейтрофилов, макрофагов и Т-лимфоцитов
(особенно CD8+) в различных частях дыхательных
путей и легких. Повышенное число
воспалительных клеток у пациентов с ХОБЛ
обнаруживается как в проксимальных, так и в
дистальных дыхательных путях. При обострении у
некоторых пациентов может наблюдаться
увеличение числа эозинофилов.
9. Ограничение воздушного потока и легочная гиперинфляция
Экспираторное ограничение воздушного потока является основнымпатофизиологическим нарушением при ХОБЛ. Его основу составляют как
обратимые, так и необратимые компоненты. К необратимым относятся:
фиброз и сужение просвета дыхательных путей;
потеря эластической тяги легких вследствие альвеолярной деструкции;
потеря альвеолярной поддержки просвета малых
дыхательных путей.
К обратимым причинам относятся:
накопление воспалительных клеток, слизи и экссудата плазмы в бронхах;
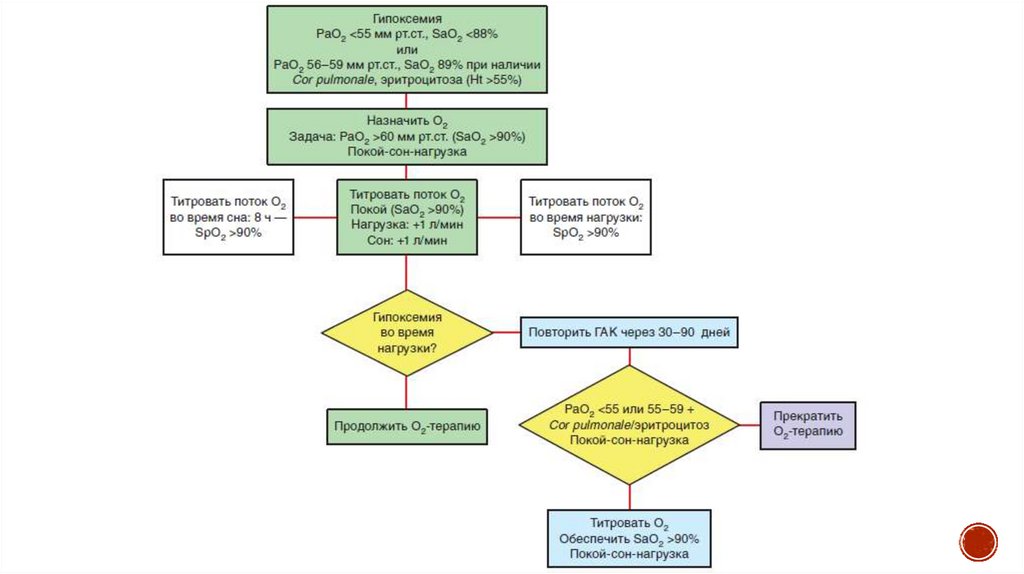
сокращение гладкой мускулатуры бронхов;
динамическая гиперинфляция (т. е. повышенная воздушность легких) при физической
нагрузке (ФН).
10. Легочная гиперинфляция
Существенное значение в патогенезе ХОБЛ имеет и другое патофизиологическоенарушение – легочная гиперинфляция (ЛГИ). Основу ЛГИ составляет «воздушная
ловушка», которая развивается из-за неполного опорожнения альвеол во время выдоха
вследствие потери эластической тяги легких (статическая ЛГИ) или вследствие
недостаточного времени выдоха в условиях выраженного ограничения экспираторного
воздушного потока (динамическая ЛГИ).
Неблагоприятными последствиями ЛГИ являются:
уплощение диафрагмы, что приводит к нарушению ее функции и функции других
дыхательных мышц;
ограничение возможности увеличения дыхательного объема (ДО) во время ФН;
нарастание гиперкапнии при ФН;
создание внутреннего положительного давления в конце выдоха;
повышение эластической нагрузки на респираторную систему.
11. Нарушения газообмена
ХОБЛ тяжелого течения характеризуется развитием гипоксемии и гиперкапнии.Основным патогенетическим механизмом гипоксемии является нарушение
вентиляционно-перфузионного соотношения – альвеолярной вентиляции (VA) и
сердечного выброса (Q) (баланс VA / Q). Участки легких с низким соотношением
VA / Q вносят основной вклад в развитие гипоксемии. Наличие участков с
повышенным соотношением VА / Q ведет к увеличению физиологического
«мертвого» пространства, вследствие чего для поддержания нормального уровня
парциального напряжения углекислого газа в артериальной крови (РаСО2)
требуется увеличение общей вентиляции легких.
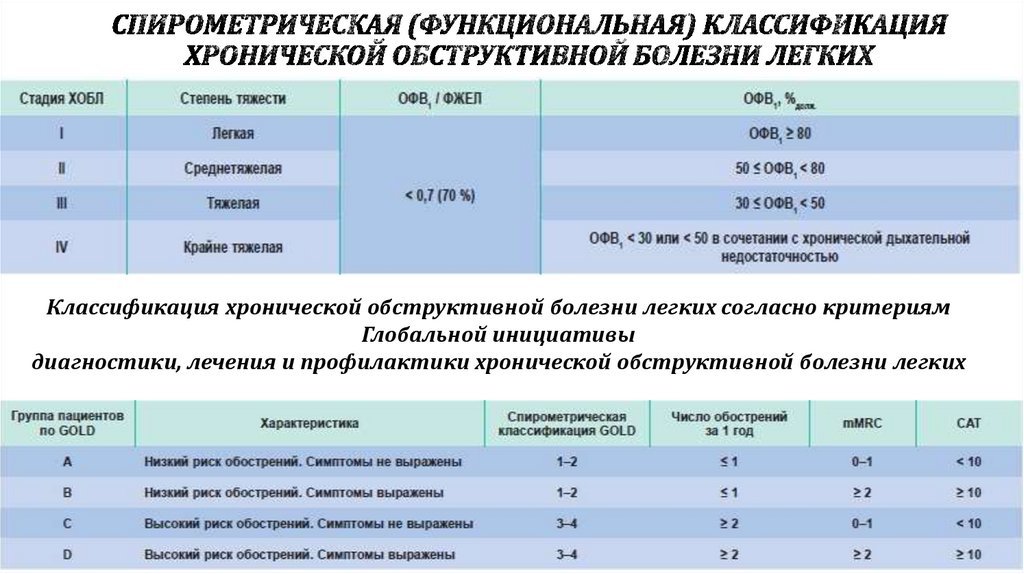
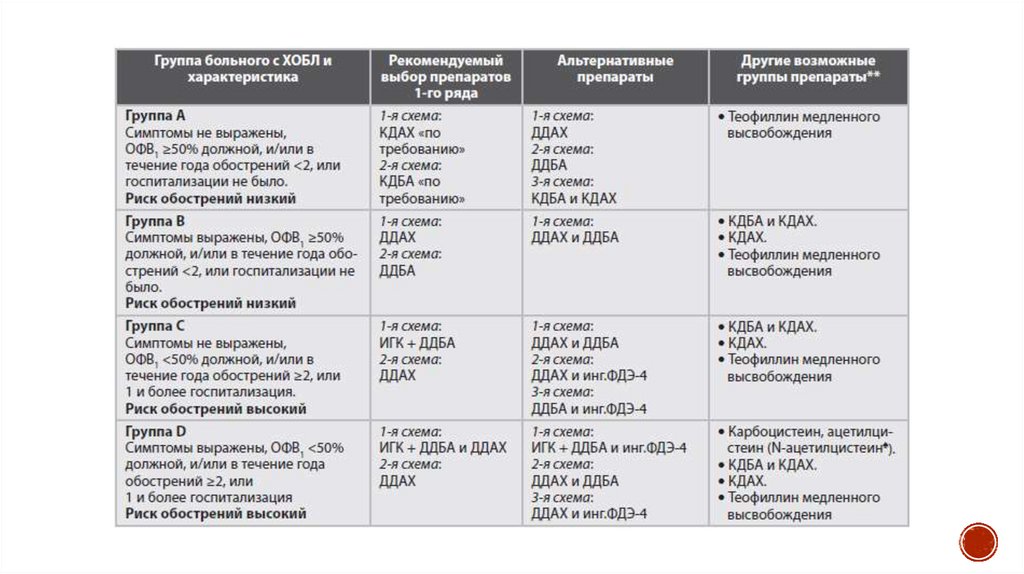
12. Спирометрическая (функциональная) классификация хронической обструктивной болезни легких
Классификация хронической обструктивной болезни легких согласно критериямГлобальной инициативы
диагностики, лечения и профилактики хронической обструктивной болезни легких
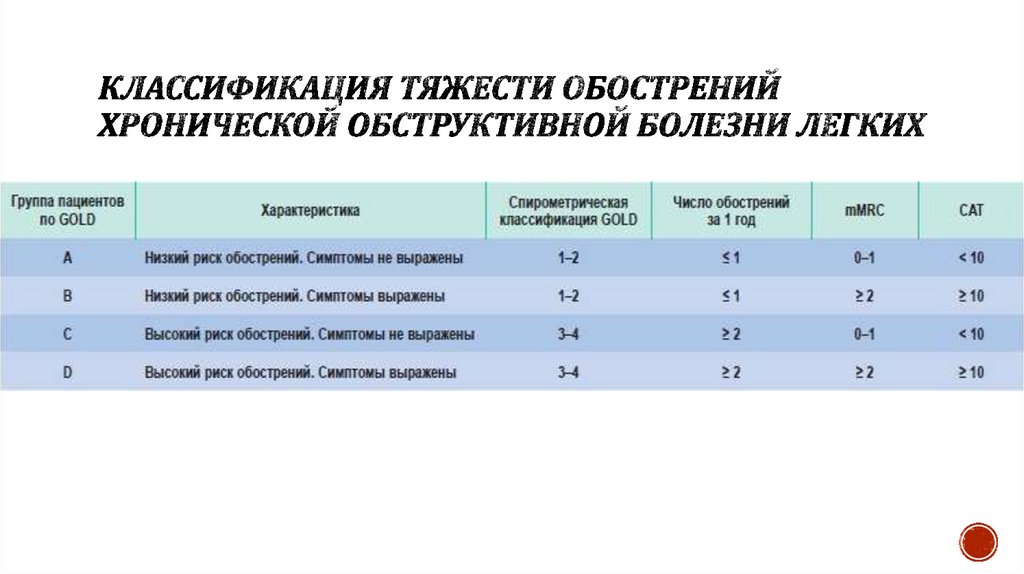
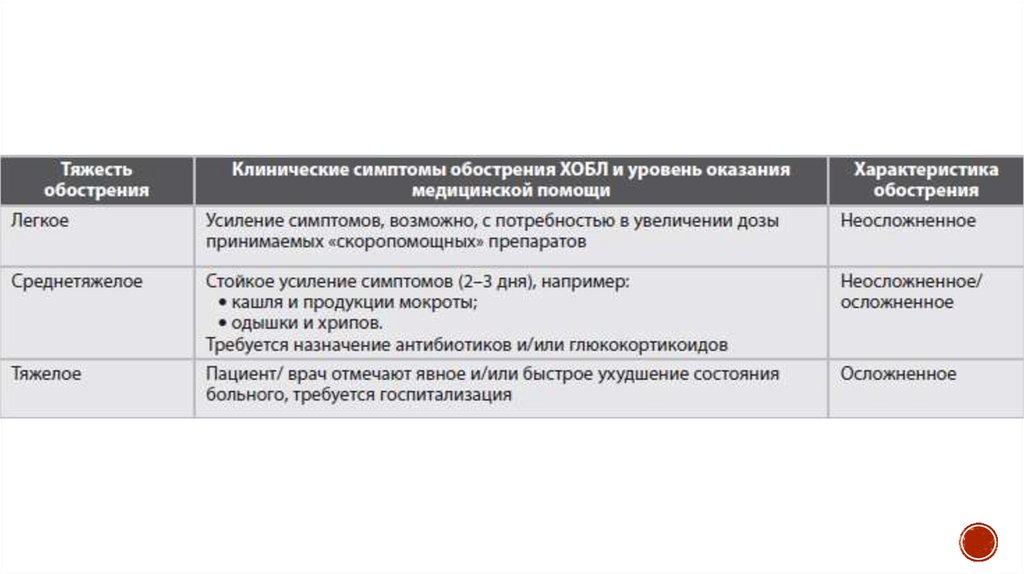
13. Классификация тяжести обострений хронической обструктивной болезни легких
14.
15.
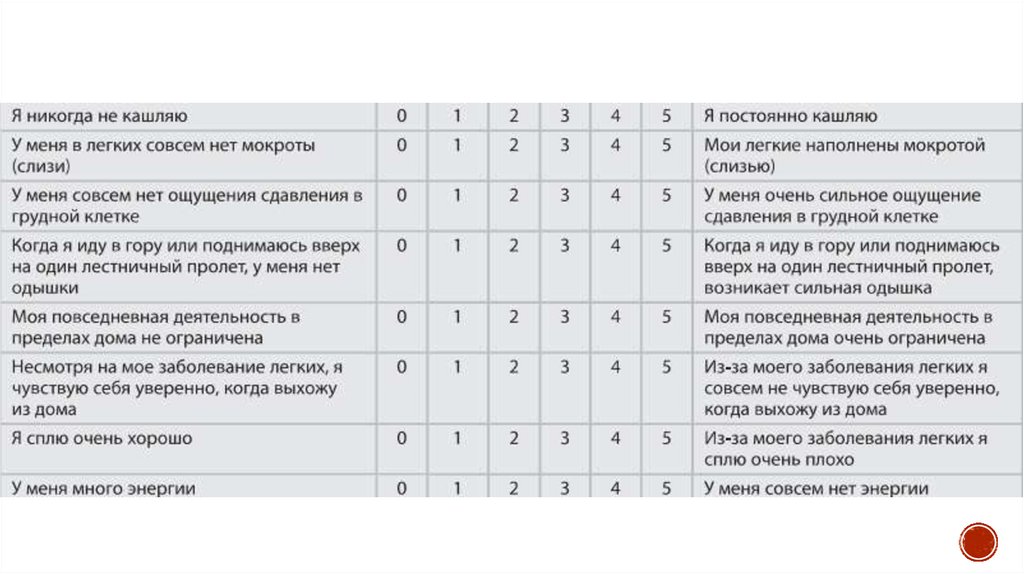
Ключ (интерпретация): Оценочный тест CAT содержит 8 пунктов,каждый из которых оценивается по 5-балльной шкале и
суммируется.
Тест предназначен для оценки одышки; кашля; мокроты; стеснения
в груди; ограничения активности у себя дома; уверенности при
выходе из дома; сна и энергии.
Влияние ХОБЛ на жизнь пациента:
• 0–10 баллов – незначительное;
• 11–20 баллов – умеренное;
• 21–30 баллов – сильное;
• 31–40 баллов – чрезвычайно сильное.
16.
17. Клиничаская картина ХОБЛ (стабильная)
В условиях воздействия факторов риска (курение, как активное, так и пассивное,экзогенные поллютанты, биоорганическое топливо и т.п.) ХОБЛ развивается
обычно медленно и прогрессирует постепенно. Особенность клинической
картины ХОБЛ состоит в том, что долгое время болезнь протекает без
выраженных клинических проявлений. Возникновению первых клинических
симптомов у больных с ХОБЛ, как правило, предшествует курение, по крайней
мере 20 сигарет в день на протяжении более 20 лет.
18. Кашель
Первыми признаками, с которыми пациенты обращаются к врачу, являетсякашель, часто с выделением мокроты и/или одышка. Эти симптомы бывают
наиболее выражены по утрам. В холодные сезоны возникают «частые простуды».
Такова клиническая картина дебюта заболевания, которая врачом расценивается
как проявление бронхита курильщика, и диагноз «ХОБЛ» на этой стадии
практически не ставится. Обычно у больных выделяется небольшое количество
вязкой мокроты. Нарастание кашля и продукции мокроты происходит чаще всего
в зимние месяцы, во время инфекционных обострений.
19. Одышка
— наиболее важный симптом ХОБЛ, нередко служит причинойобращения за медицинской помощью и основной причиной, ограничивающей
трудовую деятельность больного. Вначале одышка отмечается при относительно
высоком уровне физической нагрузки, например при беге по ровной местности
или ходьбе по ступенькам. По мере прогрессирования заболевания одышка
усиливается и может ограничивать даже ежедневную активность, а в дальнейшем
возникает и в покое, заставляя больного оставаться дома.
20. Обострения ХОБЛ
— периодически возникающие ухудшения состояния(длительностью не менее 2–3 дней), сопровождаемые нарастанием
интенсивности симптоматики и функциональными расстройствами. Во время
обострения отмечается усиление выраженности гиперинфляции и так
называемых воздушных ловушек в сочетании со сниженным экспираторным
потоком, что приводит к усилению одышки, которая обычно сопровождается
появлением или усилением дистанционных хрипов, чувством сдавления в груди
снижением толерантности к физической нагрузгке. Помимо этого, происходит
нарастание интенсивности кашля, изменяются (увеличиваются или резко
уменьшаются) количество мокроты, характер ее отделения, цвет и вязкость.
Одновременно ухудшаются показатели ФВД и газов крови: снижаются скоростные
показатели может возникнуть гипоксемия и даже гиперкапния.
21. Выделяют два типа обострения
I тип обострения характеризуетсянарастанием проявлений
воспалительного синдрома и
сопровождается повышением
температуры тела, увеличением
количества, вязкости и
≪гнойности≫ мокроты, ростом
острофазовых показателей крови
(лейкоцитоз, повышение скорости
оседания эритроцитов, α2глобулинов, СРБ) — инфекционный
фенотип обострения.
II тип обострения проявляется
нарастанием одышки, усилением
внелегочных проявлений ХОБЛ
(слабость, усталость, головная боль,
плохой сон, депрессия), может
появиться удушье —
неинфекционный фенотип
обострения.
22.
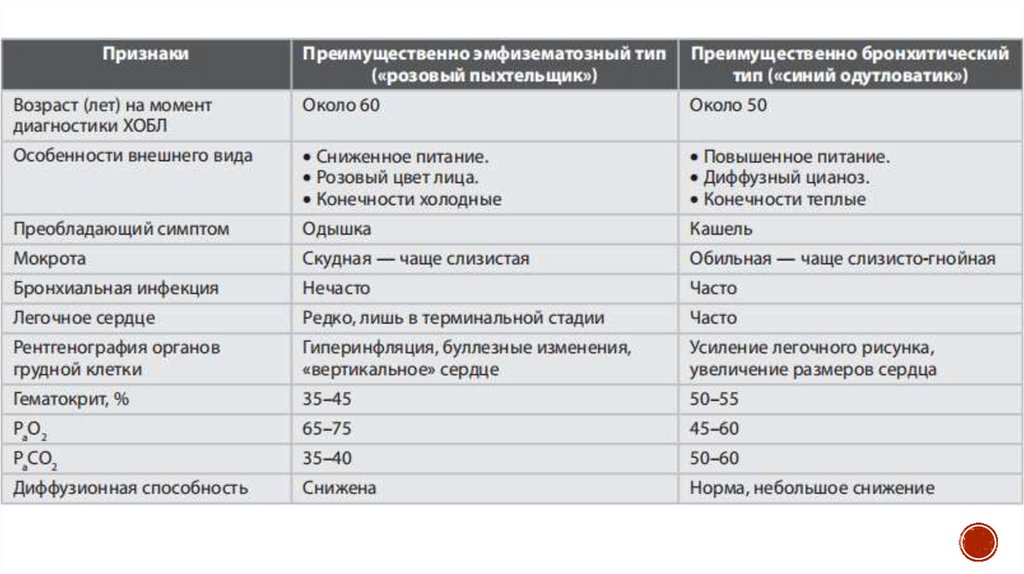
23. Клинические особенности хронической обструктивной болезни легких
Течение ХОБЛ представляет собой чередование стабильной фазы и обострениязаболевания, но у разных людей оно протекает неодинаково.
В зависимости от индивидуальных особенностей больных уже давно выделяют 2
основные клинические формы заболевания — эмфизематозную и
бронхитическую, имеющие четкие разграничительные признаки, определяемые
как фенотипы.
24. Эмфизематозный тип ХОБЛ
Таких больных образно называют «розовыми пыхтельщиками», поскольку дляпреодоления преждевременно наступающего экспираторного коллапса бронхов
выдох производится через сложенные в трубочку губы и сопровождается
своеобразным пыхтением. В клинической картине превалирует одышка в покое
вследствие уменьшения диффузионной поверхности легких. Такие больные
обычно худые, кашель у них чаще сухой или с небольшим количеством густой и
вязкой мокроты. Цвет лица розовый, так как достаточная оксигенация крови
поддерживается максимально возможным увеличением вентиляции. Предел
вентиляции достигается в состоянии покоя, и больные очень плохо переносят
физическую нагрузку. Легочная гипертензия умеренно выражена, так как
редукция артериального русла, вызванная атрофией межальвеолярных
перегородок, не достигает значительных величин. Легочное сердце длительное
время компенсировано. Таким образом, эмфизематозный тип ХОБЛ
характеризуется преимущественным развитием ДН, и такие больные «пыхтят»
очень долго и уходят из жизни в пожилом возрасте.
25.
26. Бронхитический фенотип
наблюдается, как правило, при центриацинарнойэмфиземе и в основе своей имеет картину хронического бронхита. Постоянная
гиперсекреция вызывает увеличение сопротивления на вдохе и выдохе, что
способствует существенному нарушению вентиляции. В свою очередь, резкое
уменьшение вентиляции приводит к значительному уменьшению содержания
кислорода в альвеолах, последующему нарушению перфузионно-диффузионных
соотношений и шунтированию крови. Это и обусловливает характерный синий
оттенок диффузного цианоза у больных данной категории. Такие больные тучные
(«синие одутловатики»), в клинической картине преобладает кашель с обильным
выделением мокроты. Прогрессирующие фиброзные изменения легочной ткани и
облитерация просвета кровеносных сосудов ведут к развитию легочного сердца и
его декомпенсации. Этому способствуют стойкая легочная гипертензия,
значительная гипоксемия, эритроцитоз и постоянная интоксикация вследствие
выраженного воспалительного процесса в бронхах.
27.
28.
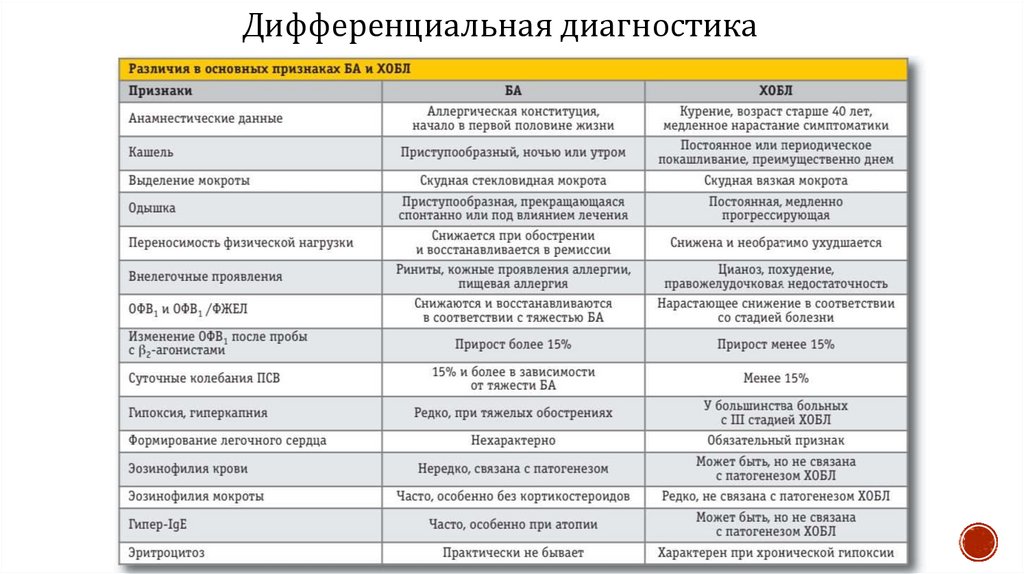
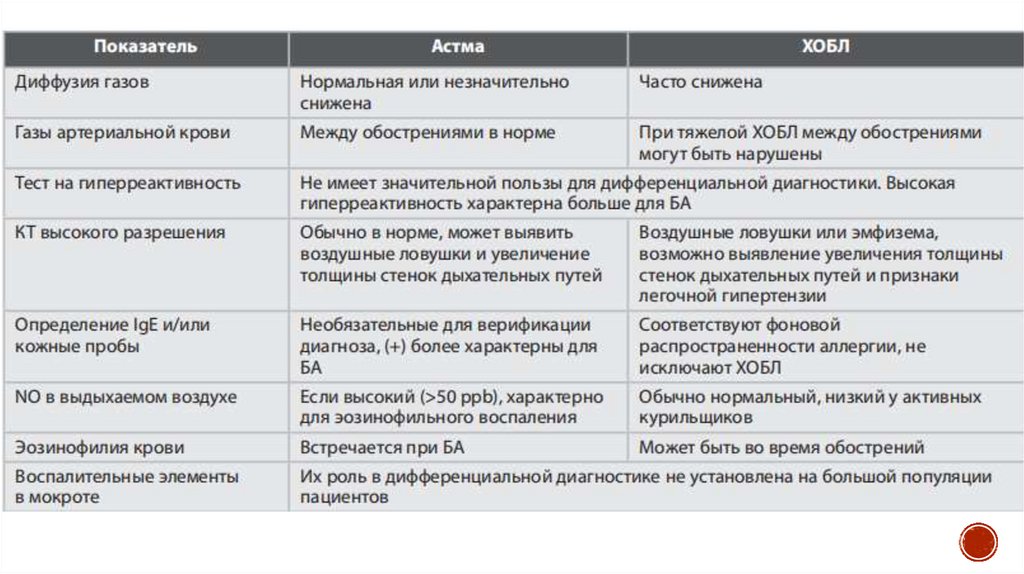
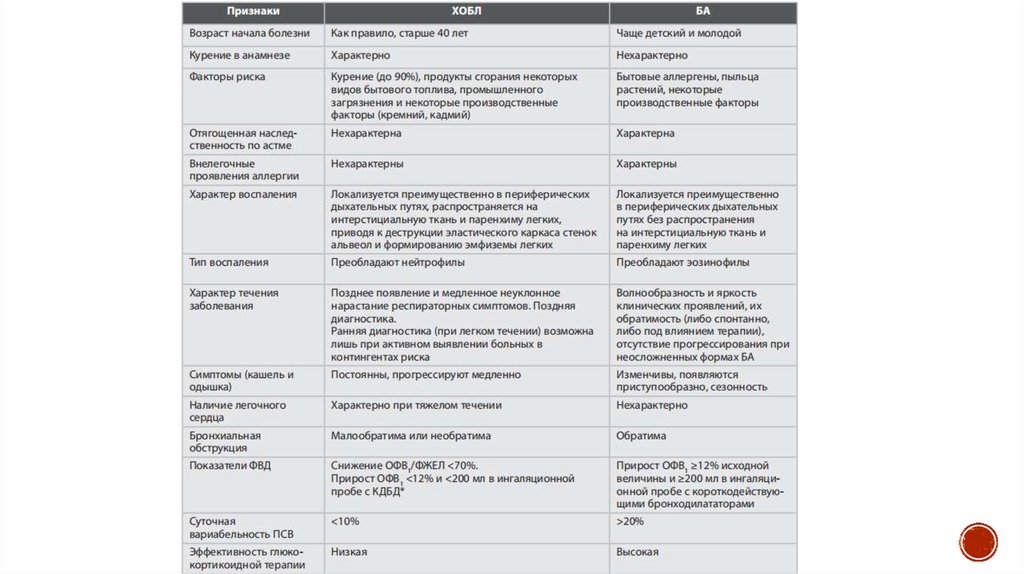
Дифференциальная диагностика29. Диагностика ХОБЛ
Особенность клинической картины ХОБЛ состоит в том, чтоболезнь долгое время протекает без выраженных
клинических проявлений и это может затруднять
своевременную постановку диагноза
Диагноз ХОБЛ всегда необходимо подтверждать
результатами исследования ФВД. Спирометрия должна
проводиться всем пациентам, имеющим в анамнезе:
курение или контакт с поллютантами окружающей среды либо
профессиональными вредностями;
респираторные болезни у родственников;
наличие длительного кашля, продукции мокроты и/или одышки.
30. Основные направления диагностики ХОБЛ включают:
Выявление факторов риска (установление ингаляционного воздействияпатогенных агентов, в первую очередь табачного дыма);
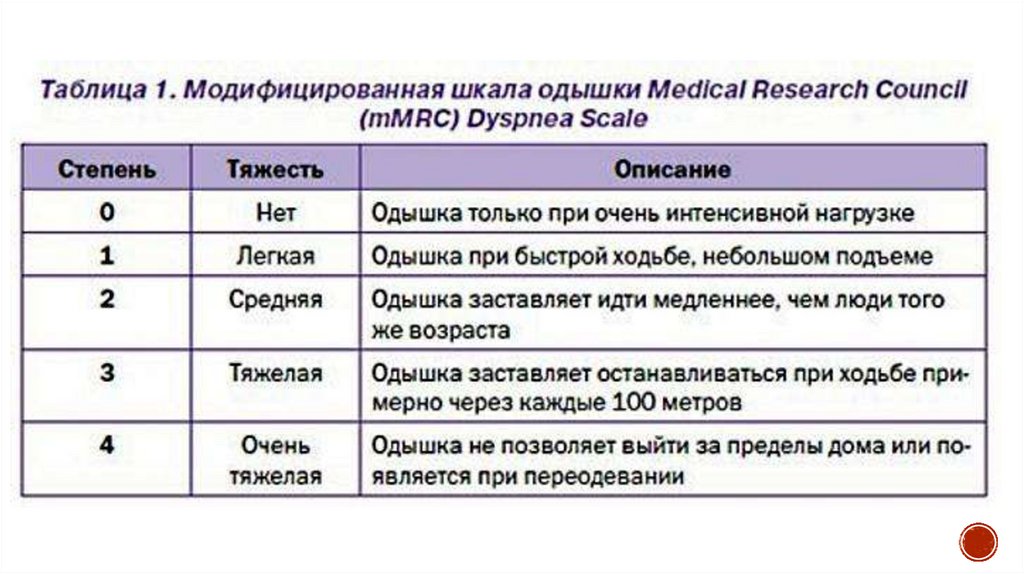
Сведения, полученные из беседы с больным (анализ словесного портрета
больного) — кашель, его характер, одышка, ее выраженность, определяемая
у больных с ХОБЛ, на основании вопросника mMRC;
Для оценки клинической картины применение оценочного теста COPD
Assessment Test (CAT)
Объективизацию симптомов обструкции (данные объективного
обследования);
Исследование респираторной функции легких (диагноз ХОБЛ должен быть
подтвержден данными спирометрии: постбронходилатационные значения
ОФВ1 /ФЖЕЛ <70% на всех стадиях заболевания). Показатель ОФВ1
отражает степень нарушения бронхиальной проходимости.
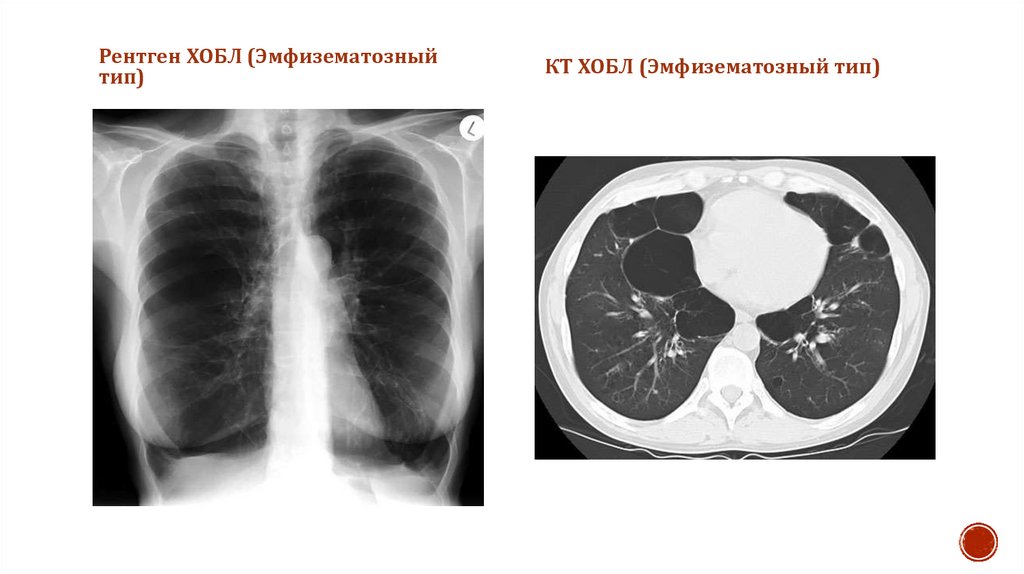
31. Рентген
Рентгенография органов грудной клетки должнабыть проведена всем больным с предполагаемым
диагнозом ХОБЛ. Этот метод не является
чувствительным инструментом для постановки
диагноза, но позволяет исключить другие
заболевания, сопровождаемые аналогичными с
ХОБЛ клиническими симптомами (опухоль,
туберкулез, ЗСН и т.п.), а в период обострения —
выявить пневмонию, плевральный выпот,
спонтанный пневмоторакс и т.д.
32.
Рентген ХОБЛ (Эмфизематозныйтип)
КТ ХОБЛ (Эмфизематозный тип)
33. ЭКГ
относится к обязательным методам обследования и позволяет у рядабольных обнаружить признаки гипертрофии и/или перегрузки правых отделов
сердца, однако эти признаки могут изменяться при развитии эмфиземы и не
соответствовать общепринятым критериям. Данные ЭКГ в большинстве случаев
помогают исключить (или уточнить) кардиальный генез респираторной
симптоматики.
34. ОАК
При обострении заболевания наиболее часто встречаются нейтрофильный лейкоцитозс палочкоядерным сдвигом и увеличение скорости осе- дания эритроцитов. Наличие
лейкоцитоза служит дополнительным аргументом в пользу инфекционного фактора
как причины обострения ХОБЛ.
При стабильном течении ХОБЛ существенных изменений содержания лейкоцитов в
периферической крови не происходит.
При исследовании клинического анализа крови может быть выявлена как анемия
(результат общего воспалительного синдрома), так и полицитемия. Полицитемический
синдром (повышение числа эритроцитов, высокий уровень гемоглобина — более 16
г/дл у женщин и более 18 г/дл у мужчин, и повышение гематокрита >47% у женщин и
>52% у мужчин) может указывать на существование выраженной и длительной
гипоксемии. Существование этого синдрома свойственно, как правило, тяжелому
течению ХОБЛ, и если болезнь диагностируется на таком этапе, это свидетельствует об
очень поздней постановке диагноза.
35.
Цитологическое исследованиемокроты
α-1-Антитрипсин
Цитологическое
У относительно молодых
исследование мокроты дает
информацию о характере
воспалительного процесса и
степени его выраженности.
Определение атипичных
клеток усиливает
онкологическую
настороженность и требует
проведения дополнительных
методов обследования.
больных (моложе 40 лет) или
у больных с явным семейным
анамнезом ХОБЛ имеет смысл
исследовать уровень ААТ. Если
его сывороточная
концентрация составляет
менее 15–20% нормального
уровня, то очень высока
вероятность, что у больного
гомозиготный тип дефицита
ААТ, который может быть
причиной развития ХОБЛ.
36. Бронхоскопическое исследование
служит дополнительным при диагностикеХОБЛ. Оно проводится для оценки состояния слизистой оболочки бронхов и
дифференциальной диагностики с другими заболеваниями органов дыхания,
которые могут быть причиной хронической бронхиальной обструкции.
Исследование может включать:
осмотр слизистой оболочки бронхов;
культуральное исследование бронхиального содержимого;
бронхиальный лаваж с определением клеточного состава;
биопсию стенки бронхов.
37. Газовый состав артериальной крови.
У больных при диагностике ХОБЛ на поздних стадиях развития заболевания(ОФВ1 <50% должного или при наличии признаков тяжелой ДН либо правожелудочковой СН) следует провести исследование газового состава
артериальной крови. Наиболее важными показателями являются Pa O2 , Pa CO2 ,
рH и уровень бикарбонатов НСО3 артериальной кро- ви (рекомендуется серийное
исследование этих показателей).
При отсутствии возможности определить Pa O2 артериальной крови
ориентировочную информацию о степени гипоксемии позволяет получить
исследование SpO2 с помощью пульсоксиметра.
38.
С учетом того, что постановка диагноза «хроническая обструктивная болезнюлегких» — прерогатива врача первичного звена, для улучшения диагностики ХОБЛ
предлагается следующий алгоритм действий врача-терапевта, который включает
следующее.
1. Выявление факторов риска и определение индекса курящего человека (ИКЧ).
2. Анкетирование каждого курящего и/или имеющего контакт с пылью, используя
опросник CAT.
3. Определение наличия и степени выраженности одышки по вопроснику mMRС.
4. Выявление объективных признаков бронхиальной обструкции и/или эмфиземы
(необходимо знать, что клинические признаки ограничения воздушного потока обычно
не выражены до развития существенного нарушения функции легких и имеют
относительно невысокую чувствительность).
5. Проведение пикфлоуметрии и теста с бронхолитиками.
6. Постановка вероятного диагноза ХОБЛ и назначение лекарственных препаратов для
регулярной терапии.
7. Проведение лабораторно-инструментального обследования (согласно принятым
стандартам: клинический анализ крови, мокроты, рентгенологическое исследование
органов грудной клетки и ЭКГ).
8. Спирометрия.
9. Направление к специалисту-пульмонологу
39.
Таким образом, диагностика ХОБЛ базируетсяна суммировании следующих данных:
наличие факторов риска, в том числе табакокурения;
клинических признаков, главными из которых
являются кашель и экспираторная одышка, сухие
свистящие хрипы;
по данным ФВД — неуклонно прогрессирующие
нарушения бронхиальной проходимости и наличие
частично (слабо) обратимой или необратимой
обструкции;
исключение других заболеваний, которые могут
привести к появлению указанных выше симптомов.
40.
41.
42.
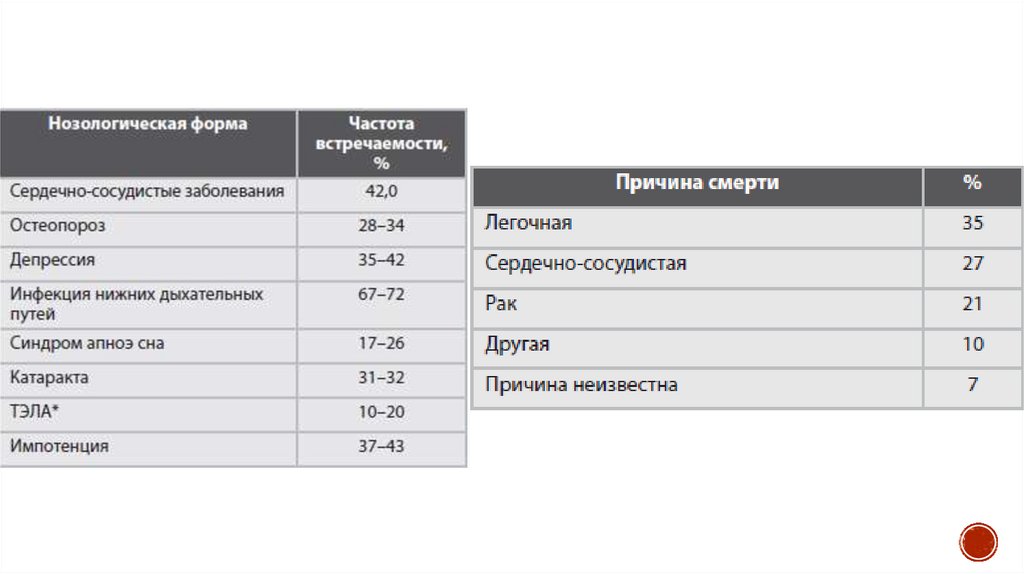
43. Сопутствующие заболевания
Прогноз наиболее неблагоприятен при сочетании ХОБЛ с группой ССЗ. Средилидирующих, но нераспознанных причин смерти у больных с ХОБЛ — ИБС и СН.
По данным крупных популяционных исследований, риск смерти от сердечнососудистых патологий у больных с ХОБЛ повышен в 2–3 раза и составляет
приблизительно 50% общего количества смертельных случаев.
Доказано, что ОФВ1 может быть маркером будущего кардиоваскулярного риска,
т.е. прогрессирующее снижение ОФВ1 опосредует манифестацию внелегочных
заболеваний, негативно отражаясь на величине общей и кардиоваскулярной
смертности.
44.
45. Лечение хобл
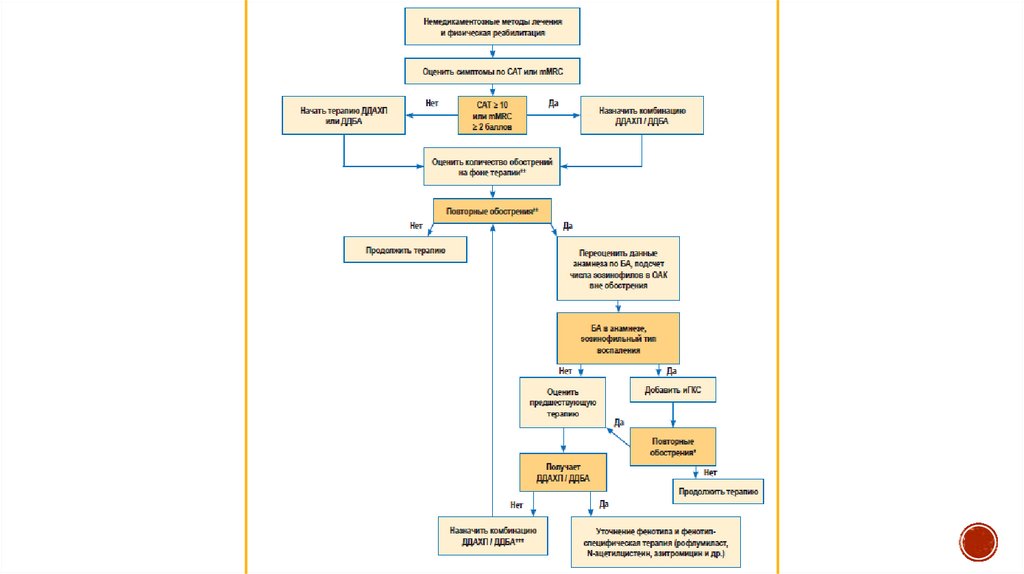
Немедикаментозное лечениеЗадачи немедикаментозной терапии:
Снижение влияния факторов риска развития и прогрессирования
ХОБЛ (антиникотиновые программы, снижение и предупреждение
влияния производственных вредностей, атмосферных и домашних
поллютантов);
Распространение среди населения профильных образовательных
программ;
Вакцинопрофилактика;
Поддержание физической активности больного с ХОБЛ;
Легочная реабилитация
46. Медикаментозная терапия
Задачи медикаментозной терапии:Контроль симптомов заболевания;
Улучшение функции легких;
Сокращение частоты и тяжести обострений;
Улучшение общего состояния и повышение толерантности
к физической нагрузке;
Предотвращение смертельного исхода от основного
заболевания и сопутствующей патологии.
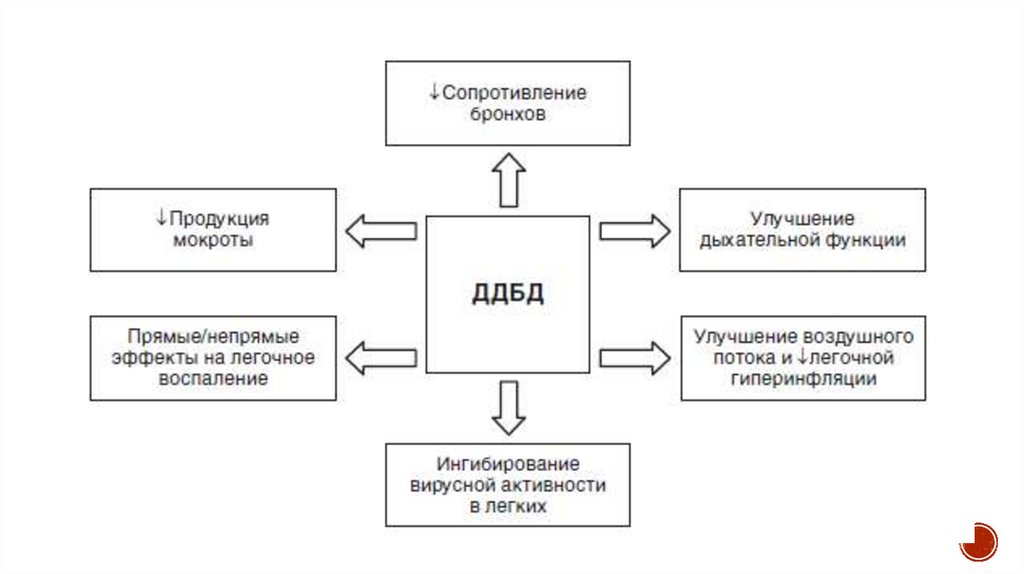
47. Бронхолитические препараты
представляют основной и единственный класслекарственных средств, рекомендуемый больным с ХОБЛ в качестве монотерапии
или в комбинации с ИГК и/или инг.ФДЭ-4 независимо от принадлежности
пациента к каким-либо группам больных с ХОБЛ стабильного течения (A-D).
Бронхолитические средства оказывают положительное влияние на симптомы,
более выраженные в сравнении с минимальной динамикой или отсутствием
изменений показателя ОФВ1, особенно у пациентов со среднетяжелым и тяжелым
течением ХОБЛ. Расслабление гладких мышц, снижение динамической
гиперинфляции, сопровождаемое уменьшением ОО и ОЕЛ, улучшение функции
дыхательных мышц, усиление мукоцилиарного клиренса объясняют редукцию
симптомов у больных с ХОБЛ.
48.
49. КДБД
Использование короткодействующих бронходилататоров(КДБД) (препараты для лечения обструктивных заболеваний
дыхательных путей) по потребности возможно также у
пациентов, получающих лечение ДДБД. В то же время
регулярное использование высоких доз КДБД, в т. ч. через
небулайзер, у пациентов, получающих ДДБД, не является
обоснованным, к нему следует прибегать лишь в самых
сложных случаях. В таких ситуациях необходимо всесторонне
оценить необходимость использования ДДБД и способность
пациента правильно выполнять ингаляции.
50.
Rp.: Aer. Salbutamoli (Вентолин, Саламол, Саламол, Эко Легкое дыхание,Сальбутамол, Сальбувент, Сальбутамол-натив) 100 mkg
D.t.d. N 1
S. В виде ингаляции 1-2 р/д
Rp.: Sol. Salbutamoli 5 mg/ml – 20 ml
D.t.d. № 1 flac
S. По 1–2,5 мл развести в 2–3 мл физ. раствора для ингаляций через небулайзер 2
раза в сутки
Rр.: Aer. Fenoteroli (Беротек)100mkg
D.t.d: № 1
S: в виде ингаляции 1-2 р/д.
Rp.: Aeros. Ipratropii bromidi (Атровент Н) 20 mkg/d - 10 ml
D.S.: Ингаляционно, по 2 дозы аэрозоля 4 раза в сутки
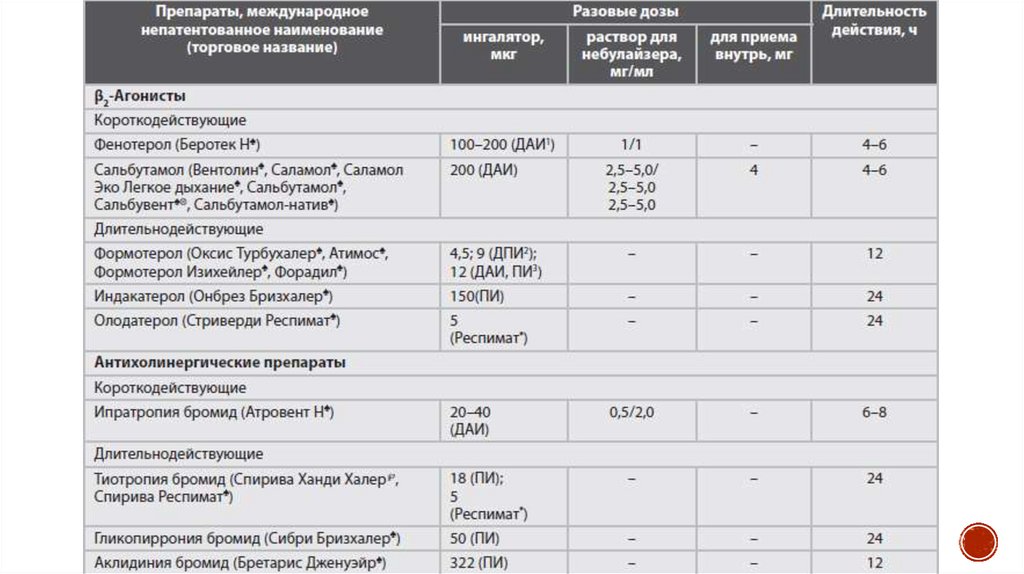
51. Длительно действующие β2-агонисты
Принципом действия β2-агонистов является расслабление гладкоймускулатуры бронхов благодаря стимуляции β2-адренергических
рецепторов, которые повышают уровень цАМФ и вызывают
функциональный антагонизм к бронхоконстрикции. Не
рекомендуется применять высокие дозы β2-агонистов короткого
действия по потребности у пациентов, использующих ДДБД, так как
подобная тактика не поддерживается результатами клинических
исследований и может вызывать развитие побочных эффектов.
Показаниями к назначению ДДБА при стабильном течении ХОБЛ в
качестве монотерапии являются только пациенты с нетяжелым
течением и низким риском обострений.
52.
По влиянию на ОФВ1 и одышку индакатерол по крайней мере неуступает формотеролу и тиотропия бромиду. По влиянию на риск
среднетяжелых / тяжелых обострений индакатерол уступает
тиотропия бромиду.
При лечении пациентов с ХОБЛ с сопутствующими сердечнососудистыми заболеваниями перед назначением ДДБА
рекомендуется оценивать риск развития сердечно-сосудистых
осложнений.
Активация β-адренорецепторов сердца под действием β2-агонистов
(селективных β2-адреномиметиков) предположительно может
вызывать ишемию, сердечную недостаточность, аритмии, возможно
также повышение риска внезапной смерти. Однако по данным
контролируемых клинических исследований при применении β2агонистов (селективных β2-адреномиметиков) у пациентов с ХОБЛ
сведений об увеличении частоты аритмий, сердечно-сосудистой
патологии или общей летальности не получено.
53.
Rp.: Aer. Olodateroli (Стриверди Респимат) 2.5 mkgD.t.d: № 1
S: в виде ингаляции 1 р/д
Rp.: Aer. Salmeterol (Серевент) 25 mkg
D.t.d: № 1
S: По 2 ингаляции 2 р/д
Rp.: Aer. Formoterol (Димплирин) 12 mkg
D.t.d: № 1
S. Ингаляционно, однократный вдох (12 мкг) препарата, при необходимости через
минуту произвести повторный вдох.
Rр.: Caps. Indacaterol (Онбрез Бризхалер) 150/300 mkg
D.t.d: № 1
S. по 1 капсуле 1 раз/сут, ингаляционно
54.
55. Длительно действующие антихолинергические препараты (ДДАХП)
Среди ДДБД ведущая роль в лечении больных с ХОБЛ принадлежитДДАХ. Наиболее важным эффектом ДДАХ у больных с ХОБЛ является
блокирование действия ацетилхолина на уровне М3-рецепторов,
расположенных на гладких мышцах дыхательных путей, что
приводит к их расслаблению.
В терапии больных с ХОБЛ стабильного течения, согласно
рекомендациям GOLD, 2015 и Федеральным клиническим
рекомендациям по диагностике и лечению ХОБЛ, ДДАХ
рекомендуются в качестве препаратов 1-го ряда для монотерапии
при любой тяжести ХОБЛ и входят в состав практически всех схем
лекарственной комбинированной терапии
56.
Наибольшей доказательной базой среди ДДАХП обладает тиотропиябромид. При назначении тиотропия бромида увеличивается
легочная функция, облегчаются симптомы, улучшается качество
жизни и снижается риск обострений ХОБЛ.
При назначении аклидиния бромида и гликопиррония бромида
улучшаются легочная функция, качество жизни и уменьшается
потребность в препаратах для неотложной терапии. В
исследованиях продолжительностью до 1 года при назначении
аклидиния бромида и гликопиррония бромида† уменьшался риск
обострений ХОБЛ, но долгосрочные исследования
продолжительностью > 1 года, аналогичные таковым в отношении
тиотропия бромида†, до настоящего времени не проводились.
Ингаляционные антихолинергические средства, как правило,
отличаются хорошей переносимостью, нежелательные явления при
их применении возникают относительно редко. У пациентов с ХОБЛ
и сопутствующими сердечно-сосудистыми заболеваниями
рекомендуется использование ДДАХП.
57.
Rp.: Aer. Tiotropii bromidi (Спирива Респимат) 2,5 mkgD.t.d: № 1
S: по 2 ингаляции 1 р/д.
Rp.: Aer. Glycopyrronii bromidi (Респинекс) 50 mkg
D.t.d: № 1
S: в виде ингаляции 1 р/д
Rp.: Aer. umeclidinium bromide (Инкруз Эллипта) 55 mkg
D.t.d: № 1
S: в виде ингаляции 1 р/д
58. Фиксированные комбинации КДБА/КДАХП
Например, при назначении комбинации КДАХП с короткодействующими β2-агонистами (КДБА) или ДДБА показатель ОФВ1 улучшается в большей степени,
чем при приеме любого из монокомпонентов. КДБА или ДДБА можно назначать в
комбинации с ДДАХП, если при монотерапии ДДАХП достаточного облегчения
симптомов не обеспечивается.
Rp.: Aer. Berodual N 50+20 mkg
D.t.d: № 1
S: по 2 ингаляции 1 р/д
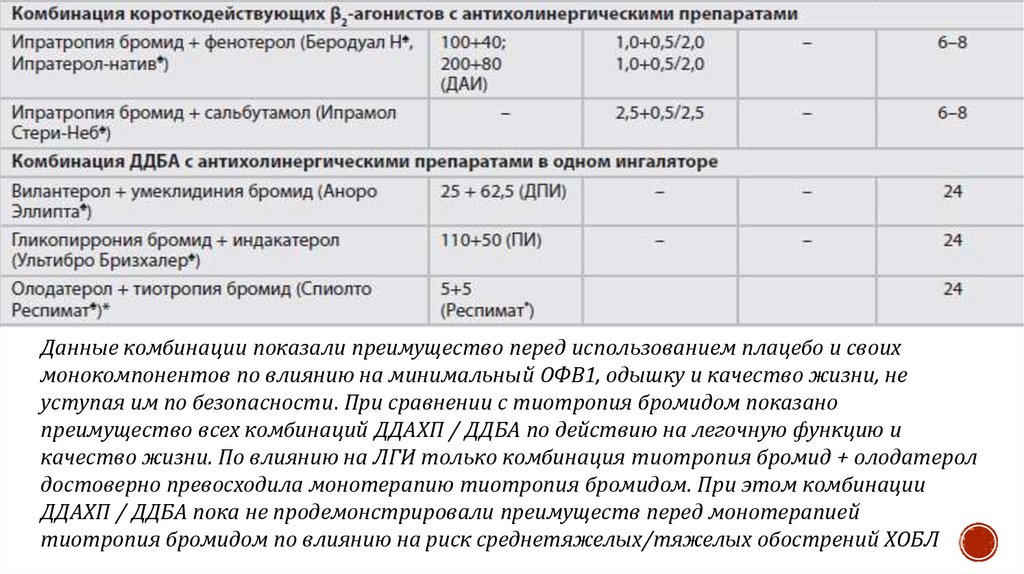
59. Фиксированные комбинации ДДБА/ДДАХП
Одновременное назначение ДДБА и ДДАХ повышаетэффективность лечения, снижает риск побочных эффектов,
оказывает большее влияние на ОФВ1, чем каждый из
препаратов в отдельности, и расширяет возможности
бронхолитической терапии у больных с ХОБЛ. Доказано
преимущество в виде более выраженного влияния на ОФВ1
при одновременном применении двух препаратов с
различными механизмами действия и точками приложения, в
частности: ДДАХ — тиотропия бромида и ДДБА —
формотерола.
60.
Данные комбинации показали преимущество перед использованием плацебо и своихмонокомпонентов по влиянию на минимальный ОФВ1, одышку и качество жизни, не
уступая им по безопасности. При сравнении с тиотропия бромидом показано
преимущество всех комбинаций ДДАХП / ДДБА по действию на легочную функцию и
качество жизни. По влиянию на ЛГИ только комбинация тиотропия бромид + олодатерол
достоверно превосходила монотерапию тиотропия бромидом. При этом комбинации
ДДАХП / ДДБА пока не продемонстрировали преимуществ перед монотерапией
тиотропия бромидом по влиянию на риск среднетяжелых/тяжелых обострений ХОБЛ
61.
Rp. Aer. "Spiolto Respimat" 2,5/2,5 mkg (Thiotropii bromidi/olodateroli)D.t.d. № 1
S. Ингаляционно, 1 раз в день
Rp.: Aer. «Anoro Ellipta» 22/55 mkg (vilanteroli/umeclidinium bromide)
D.t.d: № 1
S: Ингаляционно, 1 раз в день
Rp.: Aer. «Duaklir Genuair» 340/11,8 mkg (formoteroli/ aclidinium bromide)
D.t.d: № 1
S: Ингаляционно, 1 раз в день
Rp.: Aer. «Ultibro Breezhaler» 110/50 mkg (indacateroli/ glycopyrronium bromide)
D.t.d: № 1
S: Ингаляционно, 1 раз в день
62. Комбинация ДДБА + ГК
Роль ИГК в лечении стабильной ХОБЛ ограничена специфическими показаниями,и их роль менее заметна, чем при БА. Назначение ИГК больным с ХОБЛ не
приводит к такому значимому быстрому положительному клиническому эффекту,
как при БА. При назначении ИГК необходимо учесть, что высокие и средние дозы
ИГК у больных с ХОБЛ одинаково эффективны. Принципиальным является
положение о том, что ни один из ИГК не лицензирован для монотерапии ХОБЛ.
Результаты большинства рандомизированных клинических исследований,
посвященных фармакотерапии ХОБЛ и проведенных в течение последних 10 лет,
свидетельствуют об уменьшении выраженности симптомов и числа обострений
заболеваний, улучшении качества жизни больных с ХОБЛ при длительном
применении фиксированной комбинации ИГК и ДДБА.
При назначении ИГК необходимо учитывать риск побочных эффектов, высокие
суточные дозы ИГК не имеют преимуществ по сравнению со средними суточными
дозами. Не следует назначать ИГК больным с ХОБЛ с ОФВ1 постдилатационным
≥50% должной величины или низким риском обострений (при I–II степени
тяжести — группы А и В по GOLD, 2015).
63.
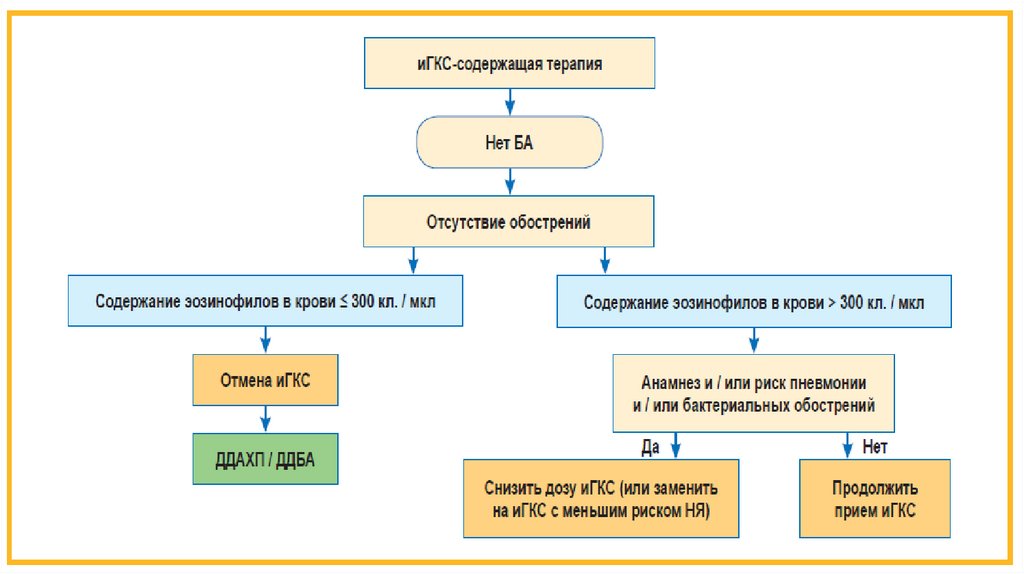
Согласно международным рекомендациям по лечению ХОБЛ,порогом, определяющим чувствительность к иГКС, является
содержание эозинофилов периферической крови 100 клеток в 1 мкл.
При значениях эозинофилии крови в пределах 100–300 клеток в 1
мкл назначение иГКС возможно, а при содержании эозинофилов >
300 клеток в 1 мкл – рекомендовано.
Основной ожидаемый эффект от назначения иГКС пациентам с ХОБЛ
– снижение риска обострений. В этом отношении иГКС / ДДБА не
превосходят монотерапию ДДАХП (тиотропия бромидом). По
данным недавно выполненных исследований показано, что
преимущество у комбинаций иГКС / ДДБА перед
бронходилататорами (препараты для лечения обструктивных
заболеваний дыхательных путей) по влиянию на риск обострений
отмечается только у пациентов с эозинофилией крови.
64.
Rp.: Aer. “Symbicort Rapihaler” 4,5/80 mkg (formoteroli/budesonide)D.t.d: №1
S. Ингаляционно 1 р/д
Rp.: Aer. “Respisalf” 50/500 mkg (salmeteroli/ fluticasone)
D.t.d: №1
S. Ингаляционно 1 р/д
Rp.: Aer. “Relvar Ellipta” 22/92 mkg (vilanteroli/fluticasone furoate)
D.t.d: №1
S. Ингаляционно 1 р/д
Rp.: Aer. “Respicomb Air” 6/100 mkg (formoteroli/beclomethasone)
D.t.d: №1
S. Ингаляционно 1 р/д
65.
66.
67. Рофлумиласт
подавляет связанную с ХОБЛ воспалительную реакциюпосредством ингибирования фермента фосфодиэстеразы-4 и повышения
внутриклеточного содержания циклического аденозинмонофосфата.
Рофлумиласт рекомендуется назначать пациентам с ХОБЛ при ОФВ1 < 50
%долж., хроническом бронхите и частых обострениях, несмотря на
применение ДДБД для уменьшения частоты среднетяжелых и тяжелых
обострений.
Rp.: “Daxas” (roflumilast) 500 mkg
D.t.d: № 10 in tab.
S: внутрь по 1 таблетке 1 р/д
68.
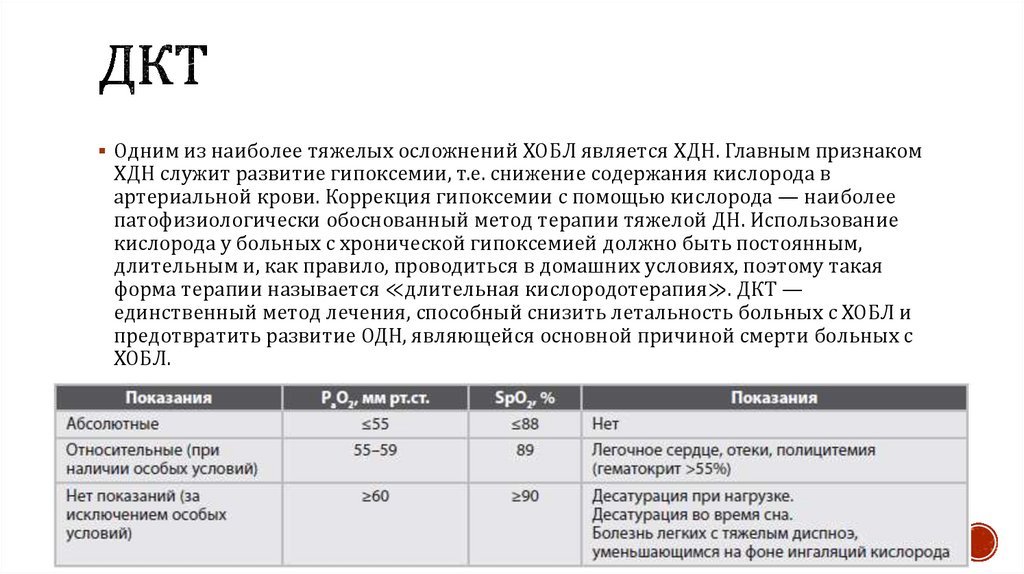
69. ДКТ
Одним из наиболее тяжелых осложнений ХОБЛ является ХДН. Главным признакомХДН служит развитие гипоксемии, т.е. снижение содержания кислорода в
артериальной крови. Коррекция гипоксемии с помощью кислорода — наиболее
патофизиологически обоснованный метод терапии тяжелой ДН. Использование
кислорода у больных с хронической гипоксемией должно быть постоянным,
длительным и, как правило, проводиться в домашних условиях, поэтому такая
форма терапии называется ≪длительная кислородотерапия≫. ДКТ —
единственный метод лечения, способный снизить летальность больных с ХОБЛ и
предотвратить развитие ОДН, являющейся основной причиной смерти больных с
ХОБЛ.
70.
Параметры газообмена, на которых основываются показания к ДКТ,должны оцениваться только во время стабильного состояния
больных, т.е. через 3–4 нед после обострения ХОБЛ, так как именно
такое время требуется для восстановления газообмена и
кислородного транспорта после периода ОДН. При проведении ДКТ
необходимо проведение пульсоксиметрии, а также двукратное
исследование КОС в течение 3 нед.
Что касается режимов назначения кислородотерапии, то
большинству больных с ХОБЛ достаточно потока O2 1–2 л/мин, хотя,
конечно, у наиболее тяжелых больных поток может быть увеличен и
до 4–5 л/мин. Оптимальным режимом считается ДКТ от 15 до 20
ч/сут. ДКТ увеличивает выживаемость больных с ХДН.
Максимальные перерывы между сеансами O2-терапии не должны
превышать 2 ч подряд.
71.
72. Пайдаланылған әдебиеттер
Респираторная медицина : руководство : в 3 т. / под ред. А. Г. Чучалина. — 2-еизд., перераб. и доп. — М. : Литтерра, 2017. — Т. 1. — 640 с. : ил.
Чучалин А.Г. и др. ХОБЛ: федеральные клинические рекомендации по диагностике
и лечению
Клиническая пульмонология : пособие д л я студентов лечебного,педиатрического
факультетов, врачей-интернов, клинических ординаторов / Т.А. В и ноградова. Гродно : ГрГМУ, 2011. - 192 с.



















































 medicine
medicine








