Similar presentations:
Малярия
1.
МалярияПроворова В. В.
2.
МАЛЯРИЯ - собирательное название длягруппы протозойных заболеваний
передающихся трансмиссивным путем,
характеризующихся цикличным, как
правило, рецидивирующим течением с
преимущественным поражением
эритроцитов, ретикулогистиоцитарной
системы и в клинике
характеризующиеся своеобразной
триадой - малярийным пароксизмом,
гепатоспленомегалией, прогрессирующей
анемией.
3.
Результаты программы «Обратиммалярию вспять» ( с 1998 г.)
4.
в 2020-2021 годах по данным ВОЗбеднейшие страны Африки на которые
приходится 95% заболеваемости
малярией недополучили 50%
финансирования профилактических
тпрограмм по борьбе с малярией. Это
вызвало рост заболеваемости.
5.
Заболеваемость малярией в2021 году
Двадцать девять стран составляет 96% случаев малярии в мире
Шесть стран – Нигерия (27%), Демократическая Республика Конго
(12%), Уганда (5%), Мозамбик (4%), Ангола (3.4%) и Буркина-Фасо
(3.4%) – составляли приблизительно 55% всех случаев в мире.
На Африку приходится в 2020 году приблизительно 95% случаев.
6.
История распространения7.
Малярияостается
наиболее
широко распространенной в мире
тропической
болезнью
и
является
серьезнейшей
проблемой здравоохранения для
106
стран
Азии,
Африки,
Южной
Америки.
По
данным
ВОЗ,
в
8.
Заболеваемость малярией в некоторых странахв начале и в конце
Глобальной программы ликвидации
Континент
Страна
Годы
Америка
Венесуэла
1943
1958
81 715
800
Ямайка
1954
1969
4 417
0
Африка
Маврикий
1948
1968
46 400
14*
Азия
Тайвань
1954
1969
1 000 000
9*
Турция
1950
1973
1 180 000
9 828
Болгария
1946
1969
144 631
10*
Румыния
1948
1969
388 200
4*
Европа
* — завозные случаи.
Число случаев
малярии
9.
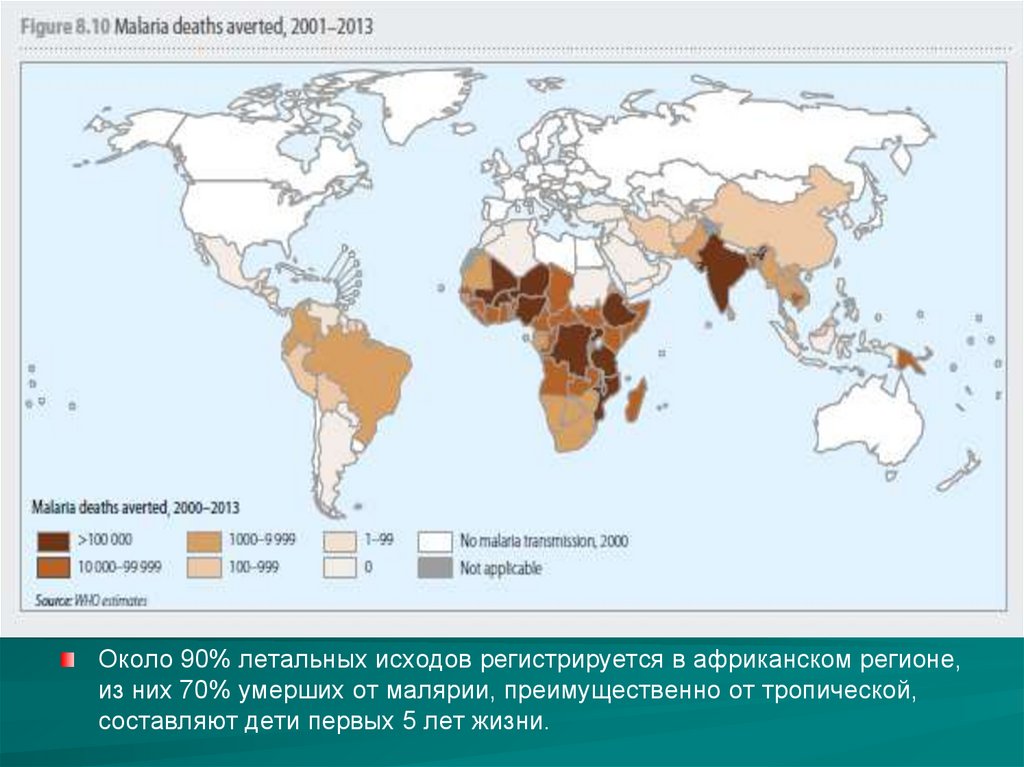
Около 90% летальных исходов регистрируется в африканском регионе,из них 70% умерших от малярии, преимущественно от тропической,
составляют дети первых 5 лет жизни.
10.
11.
12.
О пораженности населения малярией судят по рядумаляриометрических индексов: паразитарный (процент лиц с
паразитемией среди обследованной группы; селезеночный (процент лиц
с увеличенной селезенкой в группе обследование лиц) и другим, а также
результатам серологических и эпидемиологических исследований.
По классификации ВОЗ различают 4 степени эндемии:
гипоэндемия — селезеночный индекс у детей от 2 до 9 лет в пределах
10%
мезоэндемия — селезеночный индекс у детей 2-9 лет в пределах от 11
до 50%;
гиперэндемия — селезеночный индекс у детей 2-9 лет постоянно выше
50%
голоэндемия — паразитарный индекс у детей в возрасте до 1 года
постоянно выше 75%, селезеночный индекс у взрослых низкий
(африканский тип) и лишь в отдельных районах высокий
(новогвинейский тип).
13.
Заболеваемость маляриейв России
14.
Возбудители малярии человекатип Protozoa класс Sporozoa семейство Plasmodiidae
род Plasmodium
Вид малярийных
плазмодиев
Видовая форма
малярии
P. falciparum
P. vivax
P. Malariae
Тропическая
Трехдневная
Четырехдневная
P.Ovale
Овале-малярия
Plasmodium knowles
Ноулз малярия
Р. cynomolgi
Циномолдж малярия
У человека паразитируют 4 видов плазмодиев. Каждый из этих видов инфекции отличается своими
клиническими и эпидемиологическими особенностями, В экспериментальных и иногда в естественных
условиях возможно зараженв человека зоонозными видами плазмодиев обезьян (Р. knowlesi, Р.
cynomolgi и др.) Тяжелые случаи малярии у людей, вызванной Р. knowlesi, стали регистриро ваться с 2004
г. среди туристов в Юго-Восточной Азии.
15.
Ареалы распространенияР. vivax — возбудитель трехдневной малярии, широко распространен в странах
Азии, Океании, Южной и Центральной Америки; на африканском континенте Р.
vivax постоянно обнаруживается в странах Восточной Африки у арабов,
индийцев, эфиопов, европейцев; в странах Западной Африки, заселенной
преимущественно представителями негроидной расы, Р. vivax не встречается,
что объясняется генетически обусловленной врожденной невосприимчивостью
африканских негров к этому виду плазмодив
Ареал Р. ovale невелик и состоит из 2 частей. Основная — африканская часть,
занимает тропическую Африку от Гамбии — на севере до Конго — на юге
континента. Вторая часть ареала — это страны западной части Тихого океана и
Юго-Восточной Азии
Географический ареал тропической малярии простирается от 40° с.ш. до 20°
ю.ш. Р. falciparum и обусловливает до 50% заболеваемости малярией в мире
Четырехдневная малярия в настоящее время встречается в Африке, некоторых
районах Центральной и Южной Америки, в странах Карибского бассейна, ЮгоВосточной Азии
.
Р. Кnowlesi, резервуаром которого являются обезьяны, регистрируется в
16.
Удельный вес тропической малярии среди всехзарегистрированных случаев малярии
Р. falciparum и обусловливает до 50%
заболеваемости малярией в мире.
17.
Основной путь передачималярии – трансмиссивный.
Переносчики - самки
комаров рода Анофелес.
18.
Другие пути передачииграют несравненно меньшую роль в распространении инфекции (главным образом единичные
спорадические случаи)
Переливание крови, взятой у больных малярией
или гаметоносителей - в консервированной крови
плазмодии сохраняются до 10-14 дней, в
замороженной - до нескольких лет.
Передача через инфицированные шприцы «шприцевая малярия». Этот механизм сегодня
реализуется в среде наркоманов, при
использовании одного шприца на несколько
человек.
Возможен и вертикальный путь передачи от
инфицированной матери плоду.
19.
Восприимчивость к малярии почти 100%Исключение:
Коренные жители Западной Африки невосприимчивы к
Р. Vivax – из-за отсутствия изоантигенов Даффи рецепторов к этому плазмодию
В эндемичных очагах новорожденные, рожденные от
иммунных матерей первые 3-6 мес. жизни обладают
полученным от матери пассивным иммунитетом и не
болеют малярией.
Устойчивостью к малярии обладают носители
аномального гемоглобина (серповидно-клеточная
анемия) или с аномалиями ферментов эритроцитов
(глюкозо-6-фосфатдегидрогеназы)
20.
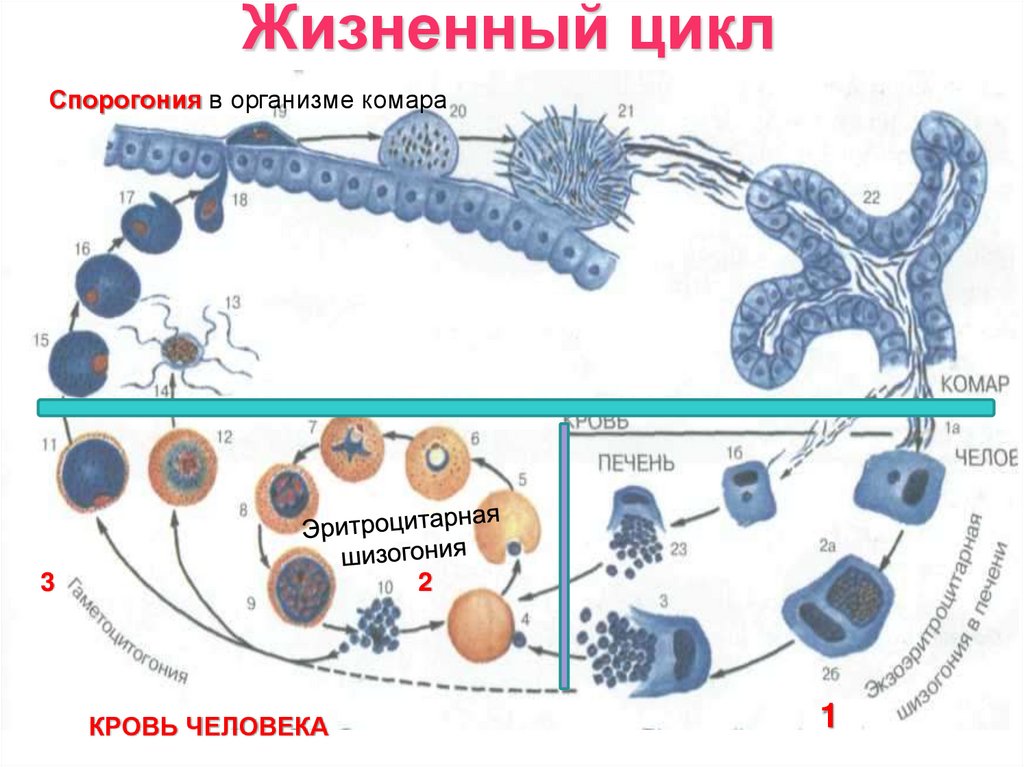
Малярийные паразиты в процессе своейжизнедеятельности проходят следующие
циклы развития со сменой хозяе
бесполое развитие (шизогония) протекает в
организме промежуточного хозяина —
человек
половое развитие (спорогония) проходит в
организме окончательного хозяина — самки
комара рода Anophe
21.
1. Экзоэритроцитарная шизогония (ЭЭШ)В организм человека спорозоиты попадают при укусе зараженной
самки малярийного комара, через 15-45 мин спорозоиты заносятся
в печень, внедряются в гепатоциты и начинают экзоэритроцитарный
цикл развития. Минимальная продолжительность у P. falciparum 5-7
дн., P. vivax – 6-8 дн., P. Ovale – 9 дн., P. Malariae – 14-16 сут. В
результате деления экзоэритроцитарных шизонтов возникает
огромное количество экзоэритроцитарных мерозоитов. Они
выходят в кровь и внедряются в эритроциты, с этого момента
начинается эритроцитарная шизогония
У P. vivax и P. ovale наряду с быстро созревающими
тахиспорозоитами, имеются брадиспорозоиты временно
«впадающие в спячку», превращающиеся в неактивные формы гипнозоиты. Они могут активизироваться неоднократно в течение 2
последующих после заражения лет. С гипнозоитами связанны
характерные для трехдневной и овале-малярии явления длительной
инкубации и отдаленных рецидивов (до 3 лет).
22.
2. Эритроцитарная шизогонияВ ходе ЭШ паразиты многократно циклически проходят стадии
эритроцитарного трофозоита (растущая одноядерная форма)
и эритроцитарного шизонта (делящийся многоядерный
паразит), с образованием эритроцитарных мерозоитов
стремительно внедряющихся в новый эритроцит Циклы
шизогонии повторяются каждые 48 часов у P. falciparum, P.
vivax, P. Ovale и 72 часа у P. Malariae
Бесполые паразиты P. Falciparum в отличие от паразитов других
видов распределяются по кровеносному руслу не равномерно.
На поверхности пораженных эритроцитов образуются
выпячивания, обладающие сродством к эндотелию сосудов и
прилипают к нему. Эритроциты с молодыми трофозоитами
(кольцами) свободно циркулируют. Более старые паразиты
оседают в сосудах внутренних органов, где остаются вплоть до
деления и обуславливают нарушение микроциркуляции. В
периферической крови доступной для наблюдения обычно
видны только кольцевидные трофозоиты
23.
Трофозоиты (1)в периферической кровибольного P. Falciparum
1
2
1
Более зрелые трофозоиты у P. Falciparum,
а также шизонты (2) появляются в
периферической крови у неиммунных лиц
при очень высокой паразитемии это крайне
неблагоприятный признак ( у иммунных лиц
появление таких форм лишено зловещего
значения).
24.
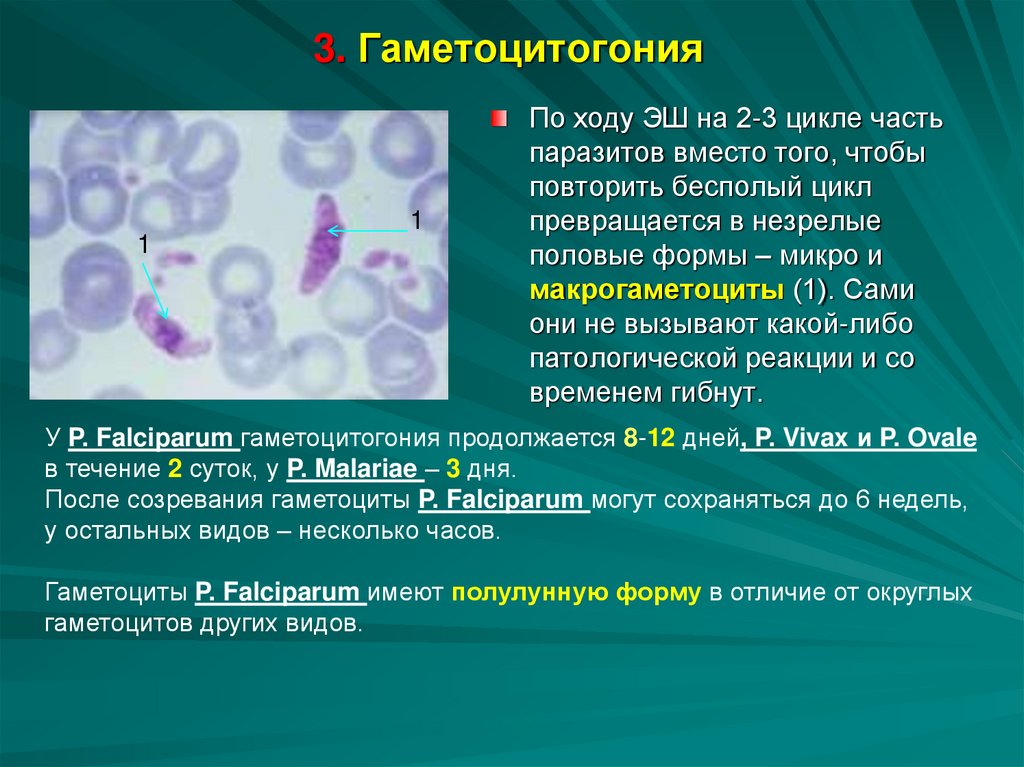
3. Гаметоцитогония1
1
По ходу ЭШ на 2-3 цикле часть
паразитов вместо того, чтобы
повторить бесполый цикл
превращается в незрелые
половые формы – микро и
макрогаметоциты (1). Сами
они не вызывают какой-либо
патологической реакции и со
временем гибнут.
У P. Falciparum гаметоцитогония продолжается 8-12 дней, P. Vivax и P. Ovale
в течение 2 суток, у P. Malariae – 3 дня.
После созревания гаметоциты P. Falciparum могут сохраняться до 6 недель,
у остальных видов – несколько часов.
Гаметоциты P. Falciparum имеют полулунную форму в отличие от округлых
гаметоцитов других видов.
25.
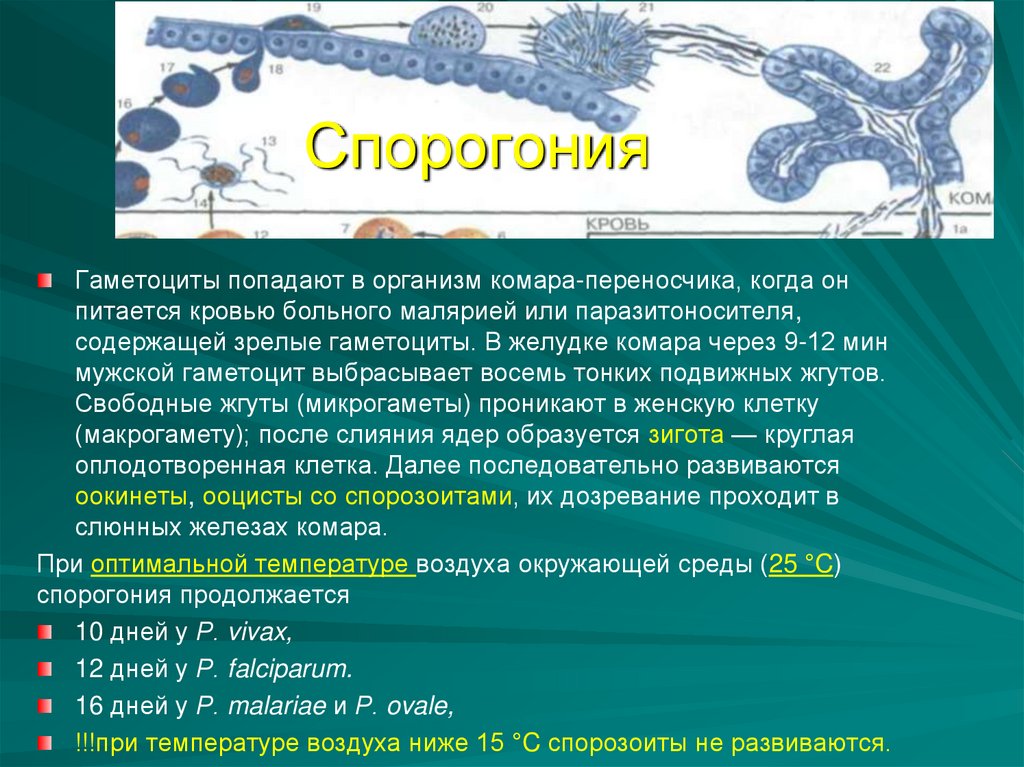
СпорогонияГаметоциты попадают в организм комара-переносчика, когда он
питается кровью больного малярией или паразитоносителя,
содержащей зрелые гаметоциты. В желудке комара через 9-12 мин
мужской гаметоцит выбрасывает восемь тонких подвижных жгутов.
Свободные жгуты (микрогаметы) проникают в женскую клетку
(макрогамету); после слияния ядер образуется зигота — круглая
оплодотворенная клетка. Далее последовательно развиваются
оокинеты, ооцисты со спорозоитами, их дозревание проходит в
слюнных железах комара.
При оптимальной температуре воздуха окружающей среды (25 °C)
спорогония продолжается
10 дней у Р. vivax,
12 дней у Р. falciparum.
16 дней у Р. malariae и Р. ovale,
!!!при температуре воздуха ниже 15 °C спорозоиты не развиваются.
26.
Жизненный циклСпорогония в организме комара
3
2
КРОВЬ ЧЕЛОВЕКА
1
27.
44444444444444444444444444
28.
Сравнительная характеристика жизненных цикловмалярийных плазмодиев
Признаки
P. falciparum
P.
vivax
P.
ovale
P.
malariae
Нижний температурный порог
спорогонии
18"
16"
18"
18"
Политипичность спорозоитов
-
+
+
-
Продолжительность ЭЭШ (дни) паразитарная инкубация
5,5—7
6—8
9
14—16
Число мерозоитов в тканевом шизонте
(тыс.)
30—40
10—20
15
15
Препатентный период (дни)
9—10
12—14
10—14
16—18
Минимальный клинический
инкубационный период (дни)
12
От 15
От 17
28 и
больше
До 6-14
мес
До 6-14
мес
Допустимый инкубационный период
Продолжительность цикла ЭШ (часы)
48
48
48
72
Уровень паразитемии в мкл обычно
до 500
тыс
20 тыс.
10 тыс.
5 тыс.
2_млн
50 тыс
30 тыс.
10 тыс.
максимум
29.
Малярия — сезонная инфекция!Передача ее приходится на период активности
комаров, т.е. на теплое время года.
В районах с умеренным и субтропическим климатом
сезон передачи ограничивается летне-осенними
месяцами при устойчивой среднесуточной
температурой выше 16 °C. Длительность его
колеблится от 1,5 до 6-7 мес.
В тропической зоне продолжительность сезона
передачи инфекции является круглогодичной, а
перерывы в передаче малярии связана с режимом
осадков.
30.
Источником инфекцииявляется больной малярией человек или здоровый
паразитоноситель, в крови которого имеются зрелые
гаметоциты.
Эпидемиологическая опасность источника инфекции
определяется численностью гаметоцитов в крови,
длительностью периода гаметоносительства и доступностью
его комарам. При заражении Р. falciparum человек становится
источником инфекции спустя 10-12 дней после начала
паразитемии и может оставаться им в течение 2 мес и более до
того времени, когда бесполые паразиты исчезнут естественным
путем или под влиянием лечения.
При заражении другими видами малярии человек является
источником инфекции от момента появления бесполых форм
(14-21-й день болезни) до их исчезновения. Период развития
гаметоцитов лишь на несколько часов превышает время
развития бесполых форм. Гаметоциты погибают спустя
несколько часов после созревани
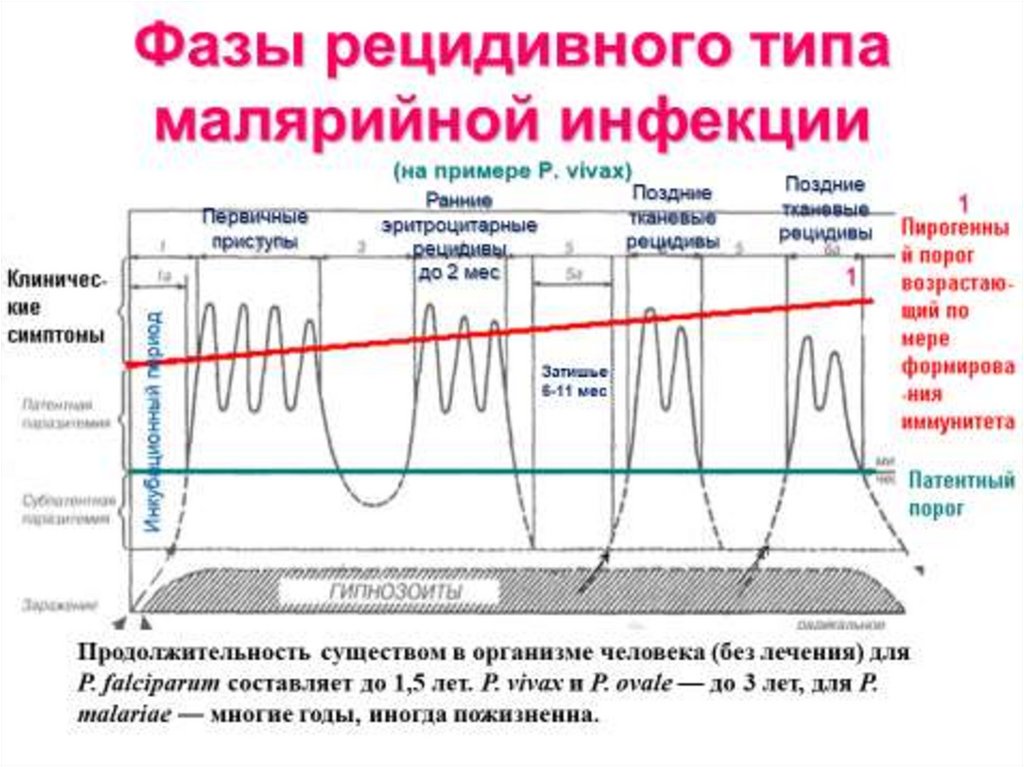
31.
Фазы рецидивного типамалярийной инфекции
(на примере P. vivax)
Инкубационный период
Первичные
приступы
Поздние
тканевые
рецидивы
Ранние
эритроцитарные
рецидивы
до 2 мес
Поздние
тканевые
рецидивы
1
Затишье
6-11 мес
Продолжительность существом в организме человека (без лечения) для
Р. falciparum составляет до 1,5 лет. Р. vivax и Р. ovale — до 3 лет, для Р.
malariae — многие годы, иногда пожизненна.
1
32.
Пирогенный порог – уровень паразитемиидостаточный для развития клинической картины. При 3дневной, 4-дневной и Овале-малярии у неиммунных
лиц он составляет в среднем 100 плазмодиев в мкл
крови, при тропической малярии – 600 плазмодиев в
мкл. (У не иммунных пациентов пароксизмы могут
возникать даже при уровне паразитемии составляющем
10-20 плазмодиев в 1 мкл, по ходу инфекции
вследствие развития иммунитета порог повышается. У
иммунных даже 5000 плазмодиев в мкл клинические
проявления могут отсутствовать.)
Патентный порог – уровень паразитемии достаточный
для обнаружения лабораторными методами, в среднем
составляет 10-15 плазмодиев в мкл.
33.
34.
ДИАГНОСТИЧЕСКИЗНАЧИМАЯ ТРИАДА
Малярийный пароксизм
Прогрессирующая гемолитическая
анемия
Гепатоспленомегалия (с 3-4
пароксизма)
35.
Малярия vivaxКогда паразиты развиваются синхронно,
возникают правильно чередующиеся
пароксизмы, приходящиеся на моменты
массового
выхода
мерозоитов
и
повторяющиеся с промежутком 48 часов
у тропической, 3-дневной и овалемалярии и 72 часа – у четырехдневной.
Инициальная лихорадка при тропической малярии
(с 6-го дня — лечение делагилом)
В случае асинхронного развития
(обычно в начальном периоде болезни)
правильно чередующихся пароксизмов
не
возникает,
а
устанавливается
постоянная
или
ремитирующая
лихорадка - Инициальная лихорадка.
Наиболее склонна к асинхронному
развитию тропическая малярия.
36.
Причины анемии1. Разрушение эритроцитов находящимися в них паразитами.
Р. vivax и Р. ovale инфицируют преимущественно молодые эритроцит
Р. malariae поражает зрелые эритроциты
Р. falciparum инфицирует эритроциты различной степени зрелости,
поэтому паразитемия наиболее быстро нарастает при тропической
малярии и достигает высокого уровня с поражением 20% и более
эритроцитов, что приводит к интенсивному гемолизу
2. Дополнительными факторами гемолиза эритроцитов могут служить
аутоиммунные механизмы или фиксация циркулирующих иммунных
комплексов к неинфицированным эритроцитам, что также приводит к их
гемолизу
3. В развитии анемии важную роль играет повышенная активность
элементов ретикулогистиоцитарной системы, фагоцитирующей как
пораженные, так и нормальные эритроциты. Развивающаяся при малярии
гиперплазия ретикулоэндотелиальных элементов селезенки угнетает
гемопоэз, что дополнительно усиливает анемию и тромбоцитопению
37.
Малярия сопровождается увеличениемпечени и селезенки. Вначале это
обусловлено застойными явлениями в
органах, но вскоре в них возникает
лимфоидная и
ретикулоэндотелиальная гиперплазия.
Гемолиз эритроцитов, а также
поражение гепатоцитов обусловливают
же
38.
Трехдневная малярияИнкубационный период составляет от 10-21
дня или 6-14 мес.
Продромальные явления перед первичным
малярийным приступом наблюдаются редко,
но предшествуют рецидивам. Они
проявляются чувством общего недомогания,
слабостью, разбитостью, болями в поясничной
области, конечностях, незначительным
подъемом температуры тела, снижением
аппетита, головной болью.
Продолжительность продромального периода
в среднем составляет 1-5 дней
39.
Трехдневная малярияПриступ: Вначале температурная кривая носит неправильный характер
(инициальная лихорадка), что объясняется несинхронным выходом в кровь
нескольких генераций Р. vivax. В последующем начинаются типичные
малярийные пароксизмы с интермиттирующей лихорадкой.
В малярийном лихорадочном приступе отчетливо выражены три фазы,
непосредственно следующие одна за другой стадия озноба, жара и потливости.
Приступ начинается с озноба, интенсивность которого может быть разной: от
легкого познабливания до потрясающего озноба Кожа становится сухой, на
ощупь шероховатой или «гусиной», холодной, конечности и видимые слизистые
— цианотичными. Отмечаются сильная головная боль, иногда рвота, боли в
суставах и поясничной области. Стадия озноба продолжается от нескольких
минут до 1-2 ч и сменяется стадией жара.
ЖАР Температура достигает 40-41 °C, кожный покров становится сухим и
горячим, лицо краснеет. Головная боль, боли в поясничной области и суставах
усиливаются. Стадия продолжается от одного до нескольких часов и сменяется
периодом потоотделения.
ПОТЛИВОСТЬ Температура тела критически падает, потоотделение нередко
профузное.
Продолжительность приступа составляет 6-10 ч. Характерным считается
появпление приступов болезни в утренние и дневные часы.
40.
Трехдневная малярияПосле приступа наступает период апирексии, который длится около 40 ч.
Интервал между приступами 48 ч.
После 2-3 приступов отчетливо выявляются увеличенные в размерах печень и
селезенка и изменения в крови.
При естественном течении болезни без противопаразитарного лечения после
12-14 приступов интенсивность лихорадки уменьшается, приступы постепенно
угасают, размеры печени и селезенки сокращаются.
Спустя 2 нед — 2 мес вновь возникают приступы лихорадки — ранние
рецидивы, характеризующиеся синхронной температурной кривой,
увеличением печени и селезенки, анемией.
В последующем, с нарастанием иммунитета, паразиты исчезают из крови и
наступает латентный период. Если в этот период не провести лечение
гистошизотропными препаратами, то через 6-8 мес, а иногда спустя 1-3 года
произойдет активация «дремлющих» в гепатоцитах тканевых форм паразитов и
разовьются отдаленные рецидивы.
Отдаленные рецидивы характеризуются острым началом, более легким
течением, ранним увеличением селезенки, коротким числом приступов до 7-8,
меньшей интенсивностью и длительностью паразитемии, наличием
гаметоцитов в крови.
41.
Овале-малярияпо многим клинико-патогенетическим признакам сходна с трехдневной
vivax-малярией
Инкубационный период продолжается 11-16 дней
При овале-малярии наблюдается склонность возбудителя к первичной
латенции: длительность инкубационного периода может растянуться
от 2 мес до 2 и более лет
В клинической картине с первых дней болезни преобладает
интермиттирующая трехдневная лихорадка, реже наблюдается
ежедневная. Лихорадочные приступы с большим постоянством, в
отличие от других видов малярии, наблюдаются в вечерние часы
Овале-малярия характеризуется преимущественно легким течением с
небольшим числом приступов, что объясняют быстрым развитием
высокого уровня иммунитета. Приступы протекают без выраженных
ознобов и с меньшим уровнем температуры тела
.
При отсутствии лечения гистошизотропными препаратами возможны
от 1 до 3 рецидивов с интервалом от 17 дней д
42.
Четырехдневная малярияИнкубационный период от 3 до 6 нед.
Продромальные симптомы наблюдаются редко.
Начало болезни острое. С первого приступа устанавливается
интермиттирующая лихорадка с периодичностью приступов через 2 сут
Приступ обычно начинается в полдень, средняя его продолжительность
около 13 ч. Период озноба длительный и резко выражен. Период жара
продолжается до 6 ч, сопровождается головной болью, миалгиями,
артралгиями, иногда тошнотой, рвотой. Могут наблюдаться беспокойство
больных и бред
Анемия, гепатоспленомегалия развиваются медленно — не ранее чем
через 2 нед от начала болзни
Проявления четырехдневной малярии купируются без лечения после 8-14
приступов, но процесс эритроцитарной шизогонии на низком уровне
длится многи годы.
Чаще всего болезнь протекает без активизации эритроцитарной
шизогонии в виде паразитоносительства, что делает таких лиц
потенциально опасными донорами. Заболевание протекает обычно
доброкачественно, однако в эндемичных очагах четырехдневная малярия
ответственна за развитие нефротического синдрома с неблагоприятным
прогно
43.
Тропическая малярияНаиболее тяжелая форма малярийной инфекции!
Инкубационный период составляет 8-16 дней.
В конце его у части неиммунных лиц отмечаются продромальные явления
продолжительностью от нескольких часов до 1-2 дней
У большинства больных болезнь начинается остро, без продромы, с подъема
температуры тела до 38-39 °C. Характерно отсутствие цикличности приступов
лихорадки
Приступ начинается с озноба, продолжительность которого составляет от 30
мин до 1 ч. В этот период больной бледен, кожа холодная, нередко с
шероховатостью по типу «гусиной кожи». Озноб сопровождается подъемом
температуры тела до 38-39 C
С прекращением озноба наступает вторая фаза приступа — жар. У больных
появляется легкое чувство тепла, иногда они испытывают чувство истинного
жара. Кожа горячая, сухая, лицо — гиперемировано. Продолжительность этой
фазы — около 2 часов она сменяется слабовыраженной потливостью.
Температура тела падает до нормальных и субнормальных цифр и через 1-2 ч
повышается снова. В некоторых случаях начало тропической малярии
сопровождается тошнотой, рвотой, диареей. Наблюдаются: кашель, насморк,
боли в горле. В более поздние сроки появляются герпетические высыпания на
губах и крыльях носа
44.
Тропическая малярияВ периоде разгара
Озноб менее выражен, чем в первые дни болезни, его продолжительность составляет всего 1530 мин.
Лихорадка продолжается сутками, периоды апирексии регистрируются редко.
- при легком течении болезни высота температуры тела у больных достигает 38С
продолжительность лихорадки — 3-4 дня;
- при средней степени тяжести — 39-39,5 °C и 6-7 дней.
- тяжелое течение— 40 °C и выше, продолжительное» лихорадочного периода составляет 8 и более
дней.
Длительность отдельных ступов (а по существу наслоение нескольких) при тропической малярии
допив 30-40 ч. Преобладает неправильный тип температурной кривой, реже наблюдается
ремиттирующий, изредка — интермиттирующий и постоянный типы.
Увеличено печени и селезенки обычно определяется на 3-й день болезни. При УЗИ органе
брюшной полости увеличение размеров печени и селезенки определяется уже в 1- 3-й день от
начала клинических проявлений тропической малярии.
Нарушения пигментного обмена наблюдаются у больных с тяжелым и, реже, среднетяжелым
течением тропической малярии.
Более чем троекратное повышение активности аминотрансфераз в сыворотке крови
расценивают как показатель неблагоприятного прогноза.
К метаболическим нарушениям относят изменения в системе гемостаза и гипогликемию.
Нарушения со стороны сердечно-сосудистой систем проявляются тахикардией,
приглушенностью сердечных тонов, гипотензией.
При тяжелой форме болезни появляются изменения на ЭКГ в виде деформации конечной части
желудочкового комплекса — уплощения и отрицательного зубца Т снижения сегмента ST,
снижение вольтажа зубца R в стандартных отведениях.
45.
Тропическая малярияПри тропической малярии часто наблюдаются нарушения со стороны ЦНС,
связанная с высокой лихорадкой и интоксикацией: головные боли, рвота,
явления менингизма, судороги, сонливость, иногда делириоподобные
состояния, но, в отличие от церебральной формы, сознание больного
сохранено.
Рецидивирующее течение тропической малярии обусловлено либо
неполноценным этиотропным лечением, либо наличием резистентности Р.
falciparum используемым химиопрепаратам. Естественное течение тропической
малярии благоприятным исходом продолжается не более 2 нед. При отсутствии
этиотропной терапии через 7-10 дней наступают рецидивы.
Беременность является признанным фактором риска при тропической малярии.
Это связано с более высокой заболеваемостью беременных женщин,
склонностью к тяжелым клиническим формам, риском для здоровья и жизни
ребенка, с ограничением терапевтического арсенала.
46.
Гематологические сдвигипри малярии
гемолитическая анемия с
ретикулоцитозом
лейкопения
в лейкоцитарной формуле: эозино- и
нейтропения, относительный лимфоцитоз
СОЭ постоянно и значительно повышена
Тромбоцитопения
При тяжёлых формах болезни возможен
нейтрофильный лейкоцитоз (более
12х109/л)
47.
Клинические вариантыосложнений тяжелого течения
тропической малярии
Церебральная (коматозная) малярия
Алгидная (шоковая) малярия
Малярия с острым гемолизом
Малярия с ОПН
Гемоглобинурийная лихорадка
Малярия с абдоминальным синдромом
Малярия с отеком легких
48.
Прогностическинеблагоприятные признаки
ежедневная лихорадка, отсутствие апирексии между приступами,
сильная головная боль, генерализованные судороги, повторяющиеся
чаще 2 раз за 24 ч, децеребрационная ригидность,
гемодинамический шок (систолическое давление до 70 мм рт.ст. у
взрослого и менее 50 мм рт.ст. у ребенка).
высокая паразитэмия (более 100 тыс. Р. falciparum в 1 мкл крови),
обнаружение различных возрастных стадий паразита в
периферической крови, наличие гаметоцитов,
нарастающий лейкоцитоз (более 12х109/л).
снижение глюкозы крови менее 2,2 ммоль/л
декомпенсированный метаболический ацидоз,
более чем троекратное повышение активности аминотрансфераз в
сыворотке крови,
низкий уровень глюкозы в цереброспинальной жидкости
высокий уровень молочной кислоты (более 6 мкмоль/л),
выраженная гипоальбуминемия. .
49.
Малярийная комаВстречается преимущественно у детей,
беременных женщин и у лиц молодого и
среднего
возраста.
1-я —
стадия сомноленции,
характеризуется психической и физической
вялостью больного, быстрым истощением. Больной ориентирован во времени
и пространстве, но в контакт вступает неохотно, отвечает на вопросы
односложно, быстро утомляется. Сухожильные рефлексы сохран
н
.
2-я — прекоматозная стадия (сопорозная), глубокой прострацией
больного с редкими проблесками сознания. Возможны атаксия, амнезия,
судороги, иногда эпилептиформного характера. Роговичные рефлексы
сохранены, зрачки нормальные. Сухожильные рефлексы повышены,
появляются патологические рефлексы. Кожа приобретает землисто-серую
окраску, иногда с желтушным оттенком, заострены черты лица, сухие
слизистые оболочки, тахикардия, тахипноэ, гипоте
зи
.
3-я — истинная кома. больной на внешние раздражители не реагирует.
Наблюдаются нарушение конвергенции, расходящееся косоглазие,
плавающие движения глазных яблок при открытых веках (как будто больной
50.
Малярийная комаПри спинномозговой пункции выявляется повышение
внутричерепного давления без выраженных нарушений
белкового и клеточного состава ликвора.
При церебральной малярии возможно развитие психозов!
В остром периоде психозы протекают в виде делирия,
аменции, маниакальных состояний. Возможны эпилептические
приступы
Для постмалярийных психозов характерны депрессия,
психическая слабость, истерия, шизофренопо- добные
синдромы, у детей возможна временная задержка психического
развития
51.
Эритроцитарная шизогонияв сосудах головного мозга при тропической
малярии как одна из причин комы
Цитоадгезия — приклеивание пораженных
эритроцитов с кнобами к эндотелиальным
клеткам,
приводит
к
секвестрации
в
капиллярах и посткапил лярных венулах.
Розеттинг - прилипание здоро вых эритроцитов к инфицирован
52.
Основные клиническиепризнаки малярийного алгида:
снижение (часто резкое) температуры тела,
иногда до субнормальной;
падение АД до 70 мм рт.ст. и ниже у взрослого
и менее 50 мм рт.ст. у ребенка
тахикардия;
резкая бледность, влажность кожных покровов,
цианоз: часто — facies hyppocratica
прострация или возбуждение;
Анурия
ДВС
высокий уровень паразитемии
53.
Признаки гемоглобинурийнойлихорадки:
Может
быть
обусловлена
интенсивной
инвазией
или
применением
некоторых
противомалярийных препаратов
(хинин,
примахин,
острое начало с высокой лихорадкой
(до 40 °С
сульфаниламиды)
у
лиц
с
и выше), боли в поясничной
области,глюкозо-6повторная рвота
дефицитом
фермента
фосфатдегидрогеназы
резкая анемизация: Эр . 1*1012 Hb 20-30 г/л
Интенсивная гемолитическая желтуха – празитов в крови очень мало;
падение АД, тахикардия;
олигурия, а затем и анурия на фоне нарушения виутрипочечного
кровотока и снижения клубочной фильтрации;
ведущий симптом — резкое изменение цвета мочи из-за наличия в
ней оксигемоглобина (если реакция мочи щелочная или нормальная)
или метгемоглобина (при кислой реакции мочи) — моча становится
черной (В), а при отстаивании —- двухслойной: верхний слой —
прозрачный, цвета красного вина, а нижний — темно-коричневый (при
развивающейся в последующем ОПН — черный), состоит из кровяного
детрита и цилиндров.
Основная причина смерти — ОПН
54.
ОПН диагностируется при уменьшениивыделения мочи менее 400 мл/сут у
взрослого и менее 12 мл/кг у детей (и
нет эффекта применения фуросемида),
креатинин сыворотки крови превышает
265 ммоль/л, мочевина — более 21,4
ммоль/л, возникает гиперкалиемия
Различают следующие стадии ОПН:
55.
Другие осложнения малярииОстрый отек легких у больных тропической малярией часто
приводит к летальному исходу. Механизм этого тяжелейшего
осложнения окончательно не изучен. Отек легких может быть
спровоцирован избыточной регидратацией, гипопротеинемией.
Он может развиться и на фоне нормального давления в малом
круге кровообращения.
Разрыв селезенки является редким, но грозным осложнением
при любой клинической форме малярии. Разрыв органа может
быть вызван перекрутом ее ножки и острым застоем крови и
развитием субкапсулярной гематомы.
Поражения глаза возможны при тропической малярии: кератит,
реже выявляются ирит, иридоциклит, помутнение
стекловидного тела, хориоретинит и кровоизлияния в сетчатку.
Иногда наблюдается неврит зрительного нерва, имеются
сообщения о парезах III, IV и VI пар черепных нервов, паралич
аккомодации.
56.
Нефротический синдромЯвляется осложнением четырехдневной малярии.
Отличается медленным, неуклонно прогрессирующим течением
с нарастанием протеинурии, гипопротеинемии,
распространенными отеками, артериальной гипертонией и
почечной недостаточностью. Отеки столь выражены, что дети
не могут открыть глаза. Это весьма характерный симптом,
который дает возможность поставить диагноз с «первого
взгляда». Протеинурия достигает 10-20 г/сут.
Моча содержит значительное количество глобулинов, в
некоторых случаях экскреция глобулинов превышает экскрецию
альбумина.
57.
Обследованию на маляриюподлежат:
лица, прибывшие из эндемичных по малярии местностей или посетившие
эндемичные страны в течение последних трех лет с любым из следующих
симптомов: повышение температуры, озноб, недомогание, головная боль,
увеличение печени, селезенки, желтушность склер и кожных покровов,
герпес, анемия;
лица лихорадящие и с неустановленным диагнозом в течение 3 дней в
эпидемический сезон и в течение 5 дней в остальное время года;
больные с продолжающимися периодическими подъемами температуры,
несмотря на проводимое лечение в соответствии с установленным
диагнозом;
реципиенты при повышении температуры в последние три месяца после
переливания крови;
лица, проживающие в активном очаге, при любом повышении температуры.
58.
Диагностика малярииДля установления диагноза малярия используют микроскопию
препаратов крови (мазков и толстых капель), окрашенных по
Романовскому-Гимзе проводят, просматривая не менее 100 полей
зрения.
Толстая капля используется для выявления плазмодиев и
контроля динамики паразитемии, мазок для установления вида
возбудителя. Из-за возможности развития выраженных симптомов
малярии при относительно невысоком уровне паразитемии (обычно
у неиммунных лиц) однократный отрицательный результат не
исключает диагноз малярии, а делает необходимым повторное
исследование крови через 8 и 12 часов после первоначального
взятия анализа.
При подтверждении диагноза в дальнейшем для контроля
лечения проводится исследования толстой капли крови с
подсчетом паразитов в 1 мкл крови. Эти исследования выполняют
ежедневно с 1-го по 7-й день от начала специфического
лечения. В случае исчезновения возбудителя в пределах этого
периода дальнейшие исследования препаратов крови проводятся
на 14-й, 21-й и 28-й день от начала лечения.
59.
Исследование «толстой капли»предназначено для обнаружения
паразитов, так как объем крови в ней в
30-40 раз больше, чем в «тонком
мазке».
Особенности морфологии и
тинкториальных свойств
(окрашиваемости) разных возрастных
стадий бесполых форм в эритроцитах
хорошо различимы в «тонком мазке
60.
Важное клиническое значение имеет не только видоваяхарактеристика возбудителя, но и определение численности
паразитов и стадий их развития. Это особенно актуально при
тропической малярии (наличие в крови шизонтов и большая
интенсивность паразитемии свидетельствуют о неблагоприятном
прогнозе болезни).
Уровень паразитемии (у неиммунных лиц):
– 10 – 100 в 1 мкл - Легкая степень тяжести
– до 1000 в 1 мкл - Средняя степень тяжести
– десятки 1000 в 1 мкл - Тяжелой степени тяжести
При паразитемии более 100.000 в 1 мкл или поражение более 5%
эритроцитов прогноз болезни может быть неблагоприятным
61.
Экспресс-тестыИммунохроматографические методы, основанные на
обнаружении специфических антигенов плазмодиев.
Тест-системы для экспресс- диагностики малярии,
разработанные разными производителями, предназначены для
детекции Р. falciparum, Р. falciparum + Р. vivax или Plasmodium
species
Использование экспресс-тестов позволяет читать результат уже
через 10 мин
Постановку реакции персонал лаборатории может освоить за 12ч
Экспресс- методы позволяют производить самодиагностику
людям, живущим или путешествующим в эндемичных регионах,
и могут проводиться в полевой обстановке
В клинических условиях эти методы используются для
предварительного диагноза малярии с обязательным
параллельным паразитологическим исследованием препаратов
62.
В настоящее время особое значениеприобретает ПЦР. Применение ПЦР
позволяет выявлять носительство при
низкой паразитемии и смешанную
инфекцию разными видами
плазмодиев, а также
дифференцировать рецидив
лекарственноустойчивой falciparumмалярии с реинфекцией Р. falcipa
63.
Дифференциальная диагностикагриппа и других острых респираторных вирусных инфекций
тифо-паратифозных заболевани
лихорадки Денге, геморрагических лихорадок — Ласса, Марбурга, Эбола,
желтой лихорадки
висцерального лейшманиоз
вирусного гепатит
сепсиса
лептоспироза
острого бруцеллеза
спирохетозов
милиарного туберкулеза
холангит
амебного абсцесса печен
острого пиелонефрита
лимфогранулематоза
гемолитической анемии
бабезиоза (затруднения здесь возникают даже при лабораторной
диагностике, так как бабезии в форме «кольца» в препаратах крови очень
напоминают Р. falciparum в соответствующей стад
64.
Показания к госпитализацииБольные малярией подлежат
госпитализации; лечение больных
тяжелыми и осложненными формами
проводят в условиях ОРИТ.
65.
Этиотропное лечение больныхмалярией следует назначать
немедленно после установления
клинико-эпидемиологического диагноза
и взятия крови для паразитологического
исследовани
66.
Противомалярийныепрепараты
1. 4-хинолинметанолы — хинин, хинидин, мефлохин;
2. 4-аминохинолины — хлорохин, амодиахин;
3. сульфоны и сульфамиды — дапсон,
4.
5.
6.
7.
8.
сульфадоксин, сульфален, триметоприм;
бигуаниды и диаминопиридины — прогуанил,
пириметамин
8-аминохинолины — примахин, тафенохин;
антибиотики — тетрациклин, доксициклин,
клиндамицин, азитромицин;
«артемизины» — артемизинин, артеметер,
артесунат;
нафтохиноны — атоваквон.
67.
Классификация противомалярийныхлекарственных средств по механизму
действия
Механизм действия
Гемошизонтоцидные
ЛС
Мефлохин;
Производные
артемизинина;
хинин; хлорохин
Гистошизонтоцидные
Гаметоцидные
Пириметамин,
примахин,
прогуанил,
тетрациклин
Примахин
Гипнозоитоцидные
Примахин
Результаты применения
Воздействуют на эритроцитарные шизонты,
купируют приступы трехдневной малярии и
малярии, вызванной Р. ovale, обеспечивают
радикальное излечение тропической и
четырехдневной малярии
Воздействуют на мерозоиты (в печени),
обеспечивают радикальную химиопрофилактику
тропической, частично — трехдневной малярии
Воздействуют на половые эритроцитарные стадии
Р. falciparum, позволяют обезвредить источник
инфекци»
Воздействуют на гипнозоиты (в печени),
обеспечивают радикальное излечение трехдневной
малярии и малярии, вызванной Р.
ovale, радикальную химиопрофилактику
трехдневной малярии с длительным периодом
инкубации
68.
Классификация противомалярийных лекарственныхсредств по химическим соединени
Лекарственная группа (кодАТХ)
Противомалярийные препараты
Аминохинолины
(Р01ВА)
Хлорохин(Р01ВА01)
Гидроксихлорохин (Р01ВА02)
Примахин (РО1ВА03)
Хинолинметанолы
(Р01ВС)
Производные артемизинина*’
JP01BE)
Бигуаниды
(Р01ВВ)
Хинина гидрохлорид*1 (РО1ВС01)
Мефлохин (Р01ВС02)
Артемизинин1, артесунат1’, артеметер1,
артеэтер
Прогуанил (Р01ВВ01)
Комбинированные препараты
,Р01ВХ — другие противомалярийные ЛС)
Саварин (хлорохин + прогуанил),
Маларон (атовахон + прогуанил),
Коартем (артеметер + люмефантрин)
Пириметамин +
другие противомалярийные ЛС
(P01BD)
Тетрациклины (J01AA)
Пириметамин + сульфадоксин (Фансидар)
Тетрациклин (J01AA07)
Доксициклин (J01AA02)
69.
В России противомалярийные ЛС непроизводят (за исключением
примахина), а ряд эффективных
препаратов, широко применяемых за
рубежом, в РФ не зарегистрирован, в
частности производные артемизинина*’
и комбинированные
противомалярийные препарат
70.
71.
Лечение не тропическоймалярии
При обнаружении у пациента Р. vivax, Р. ovale или Р. malariae применяют
препараты из группы 4-аминохинолинов, чаще всего хлорохин (Делагил*).
Схема лечения: первые 2 дня препарат применяют в суточной дозе 10 мг/кг
основания (4 таблетки Делагила* за 1 прием), на 3-й день — 5 мг/кг (2 таблетки
Делагила*) однократно
Есть отдельные сообщения о резистентности штаммов Р. vivax к хлорохину в
Бирме, Индонезии, Папуа - Новой Гвинее и Вануату. В таких случаях лечение
следует проводить мефлохином (15 мг/кг/сут (до 1 г) 2 раза в сут. 1 день ) или
хинином по схеме лечения неосложненной малярии. Приступы прекращаются
через 24-48 ч, а паразиты исчезают из крови через 48-72 ч после начала приема
хлорохина.
Для радикального излечения (предупреждения отдаленных рецидивов) при
малярии, вызванной Р. vivax или Р. ovale, по окончании курса хлорохина
применяют тканевой шизонтоцид — примахин, который назначают в течение 14
дней в дозе 0,25 мг/кг (основания) сутки.
Штаммы Р. vivax, резистентные к примахину (так называемые штаммы типа
Чессон), встречаются на островах Тихого океана и в странах Юго-Восточной
Азии. В этих случаях одной из рекомендуемых схем является прием примахина
в дозе 0,25 мг/кг в сутки в течение 21 дня
72.
АртемизининВ виде монотерапии - 7-дневный курс- в дозе 20мг/кг
(10мг/кг утром и10мг/кг вечером) в первый день и в дозе
10мг/кг однократно в последующие 6 дней.
При комбинированном лечении - в дозе 20 мг/кг (10 мг/кг
утром и 10 мг/кг вечером) в первый день, и в дозе 10 мг/кг
один раз в день в течение последующих двух дней, в
сочетании с мефлохином (15 мг основания на кг веса тела)
в виде одноразовой дозы на 2-й или 3-й день лечения или в
той же дозировке, разделенной на прием в два дня.
При ректальном использовании свеч артемизинина
одноразовая доза 40 мг/кг дается в первый день, доза 20
мг/кг через 24, 48 и 72 часа с последующим введением per
os эффективных противомалярийных препаратов
73.
АртеметерМототерапия:
неосложненной тропической малярии per os составляют
4 мг/кг в первый день, и далее — 2 мг/кг в день в
течение оставшихся 6 дней.
осложненной тропической малярии по 3,2 мг/кг в/м в
первый день, затем по 1,6 мг/кг ежедневно в течение
трех дней или до тех пор, пока больной будет в
состоянии принимать пероральное лечение (в течение 7
дней).
При комбинированном лечении: per os 4 мг/кг в первый
день, и далее — 2 мг/кг в день в течение оставшихся 2
дней. На 2 или 3 день лечения назначается Мефлохин
(15 мг основания на кг веса тела)
74.
АртесунатМототерапия:
неосложненной тропической малярии per os
составляют 4 мг/кг в первый день, и далее — 2 мг/кг
в день в течение оставшихся 6 дней.
осложненной тропической малярии по 2,4 мг/кг в/м в
первый день, затем по 1,2 мг/кг ежедневно в течение
трех дней или до тех пор, пока больной будет в
состоянии принимать пероральное лечение (в
течение 7 дней).
При комбинированном лечении: per os 4 мг/кг в
первый день, и далее — 2 мг/кг в день в течение
оставшихся 2 дней. На 2 или 3 день лечения
назначается Мефлохин (15 мг основания на кг веса
тела)
75.
Современное лечение тропическоймалярии у неимунных лиц по ВОЗ
внутрь 3 сут: атовахон 1000 мг + прогуанил 400 мг 1 р/сут;
внутрь 3 сут: артесунат 4 мг/кг 1 р/сут + 1-е сутки сульфадоксин
25 мг/кг - пириметамин 1,25 мг/кг 1 р/сут;
внутрь 7 сут: артесунат 2 мг/кг 1 р/сут + доксициклин 3,5 мг/кг 1
р/сут;
внутрь 3 сут: артесунат 4 мг/кг 1 р/сут + 2 сут: мефлохин 1 р/сут
(1-е сутки — 15 мг/кг, 2-е сутки — 10 мг/кг);
внутрь 2 сут: артеметер 80 мг 1 раз, затем по 80 мг через 8, 24 и
48 ч с момента первой дозы + 2 сут: люмефантрин 480 мг, затем
по 480 мг через 8, 24 и 48 ч с момента первой дозы.
76.
При выявлении гаметоцитоносительстваР. falciparum
назначают внутрь примахин
(основание) 0,25 мг/кг в сутки в течение
2-3 су
77.
Детские дозывозраст ребенка (годы)
детская доза = доза взрослого х возраст ребенка + 12
Cоотношение возраста ребенка и доли дозы взрослого:
дети < 2 лет — 1/8—1/4
6—12 л е т— 1/2—3/4
2—6 лет — 1/4—1/2
> 12 лет — 3/4— 1
78.
79.
ПрогнозВ подавляющем большинстве случаев
летальность обусловлена тропической
малярией, а именно ее церебральной
формой, которая встречается в 10% случаев
тяжелого течения falciparum-малярии.
Летальные исходы от других видов малярии
очень редки. Но и тропическая малярия при
своевременной диагностике и адекватном
лечении заканчивается полным
выздоровление
80.
ДиспансеризацияЗа больными, перенесшими тропическую малярию,
рекомендуется установить диспансерное
наблюдение в течение 1—1,5 мес и с интервалом 1-2
нед проводить паразитологическое исследование
крови.
Диспансеризация больных, перенесших малярию,
вызванную Р. vivax, Р. ovale, Р. malariae, должна
проводиться в течение 2 лет. Любое повышение
температуры тела у этих лиц требует лабораторного
исследования крови с целью обнаружения
малярийных плазмодиев.
81.
МЕРЫ ПРОФИЛАКТИКИВ РФ основные противомалярийные мероприятия регламентируются
СанПиН 3.2.3215-14.
1. Своевременное выявление и лечение источников инфекции
2. Борьба с переносчикам
- энтомологические наблюдения в потенциальных очагах
- гидротехнические мероприятия
- обработка мест выплода комаров ларвицидами
- обработка помещений имагицидами
3. Во время пребывания в местах, где распространена малярия, следует
принимать меры предосторожности по защите от укусов комаров.
Необходимо проводить консультации граждан, выезжающих в
эндемичные регионы, информировать их о правильном проведении
индивидуальной химиопрофилактики малярии. В рекомендациях ВОЗ
отмечается, что химиопрофилактику малярии следует проводить
людям, выезжающим в очаги средней и высокой эндемичности
4. Неиммунным беременным женщинам посещать такие районы не
рекомендуе
82.
Индивидуальнаяхимиопрофилактика малярии
тропическая малярия - мефлохином 1 раз в неделю по 250 мг в течение
всего периода пребывания в очаге, но не более 6 мес.
В настоящее время часто используют маларон — таблетки для взрослых
— 250 мг атовахона* + 100 мг прогуанила гидрохлорида, 1 таблетка за
день до въезда в зону риска заражения, ежедневно 1 таблетка в
эндемичном очаге и 7 дней после выезда.
Хлорохин применяют в очагах четырехдневной, трехдневной и овалемалярии при отсутствии тропической малярии
В соответствии с существующими правилами препараты следует
начинать принимать за 2 нед до выезда в очаг, весь период пребывания в
очаге в сезон, когда существует риск заражения, и в течение 4 нед после
выезда из очага
Прибывшим из высокоэндемичного региона для профилактики поздних
рецидивов трехдневной и овале-малярии дополнительно назначают
примахин в дозе 0,25 мг/кг (основания) в течение 14 дней
Хотя химиопрофилактика не всегда предупреждает развитие болезни, но
она может предотвратить тяжелое течение малярии и летальный исход
83.
Вакцина RTS,S/AS01 оттропической малярии
Всемирная организация здравоохранения (ВОЗ)
рекомендует к массовому применению среди детей в
странах Африки к югу от Сахары и других регионах с
умеренными и высокими показателями передачи
малярии, вызываемой P. falciparum ,
противомалярийную вакцину RTS,S/AS01 (RTS,S).
Рекомендация вынесена по итогам продолжающейся
экспериментальной программы, в рамках которой с
2019 г. в Гане, Кении и Малави иммунизацией было
охвачено более 800 000 детей.















































































 medicine
medicine








