Similar presentations:
Малярия (этиология, патогенез, клиника, эпидемиология, диагностика и лечение, профилактика)
1. Малярия (этиология, патогенез, клиника, эпидемиология, диагностика и лечение, профилактика)
2.
В 2022 году заболеваемость малярией выросла на 16 млн.случаев по сравнению сданными 2019 года.
• В 2022 году в мире было зарегистрировано 249 млн.случаев малярии. В
Африканском регионе зарегистрировано 94% случаев малярии и 95% случаев
летальных исходов.
80% этих смертей пришлось на долю детей в возрасте до 5 лет.
Согласно представленному на международном экономическом форуме отчету
ВОЗ, только в 11 странах, наиболее пострадавших от малярии, было
зафиксировано 168 млн случаев заболевания малярией и 428 тысяч летальных
исходов.
•В 2023 году в мире было зарегистрировано 263 миллиона случаев малярии, что
примерно на 11 миллионов больше, чем в 2022 году. Заболеваемость составляла
60,4 случая на 1000 человек населения, подверженного риску.
•В 2023 году во всём мире число смертей оценивалось в 597 000, а уровень
смертности составил 13,7 на 100 000.
•В пятёрку стран, несущих наибольшее предполагаемое бремя случаев
заболевания малярией в 2023 году, вошли Нигерия (26%), Демократическая
Республика Конго (13%), Уганда (5%), Эфиопия (4%) и Мозамбик (4%).
•По состоянию на ноябрь 2024 года 44 страны и 1 территория были
сертифицированы ВОЗ как свободные от малярии. Из 83 эндемичных по малярии
стран 25 сообщили о менее чем 10 случаях малярии в год.
•По состоянию на декабрь 2024 года 17 стран внедрили вакцины против малярии
в рамках плановой иммунизации детей.
3.
Малярия (шифр по МКБ10 - В50-54)группа антропонозных протозойных
трансмиссивных болезней человека,
возбудители которых передаются комарами рода
Aпopheles. Характеризуется преимущественным
поражением ретикулогистиоцитарной системы и
эритроцитов, проявляется рецидивирующими
лихорадочными пароксизмами, анемией и
гепатоспленомегалией
4.
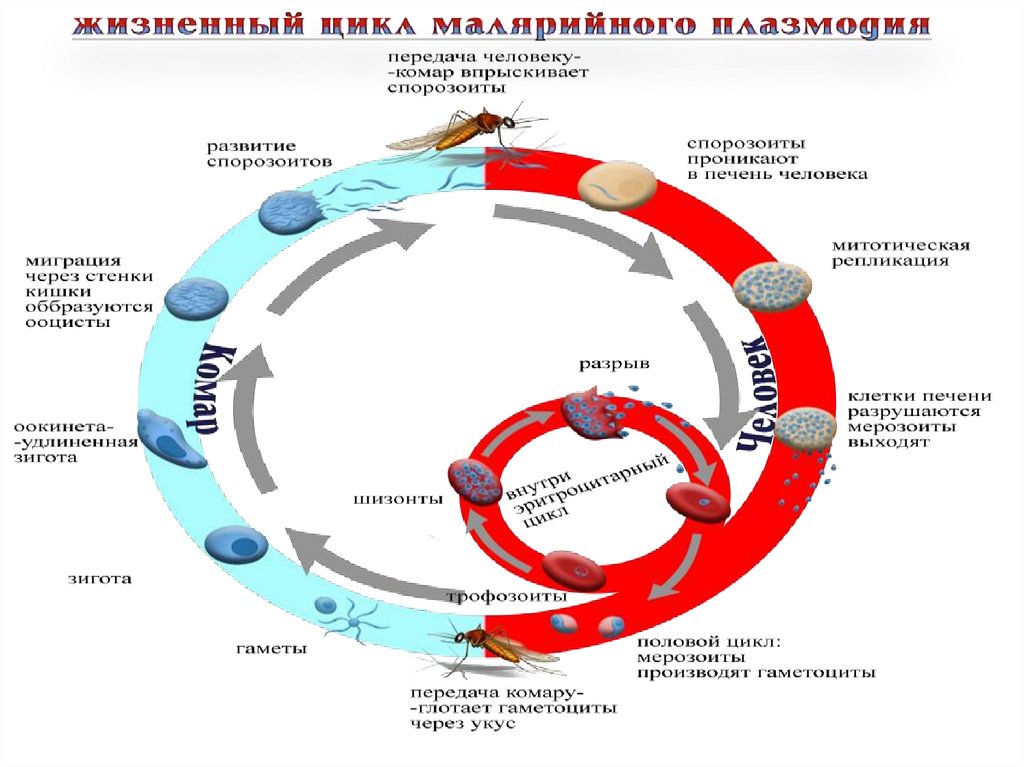
Этиология.Plasmodium vivax - возбудитель трехдневной
малярии;
Plasmodium ovale - возбудитель малярии типа
трехдневной (или овале-малярия);
Plasmodium falciparum - возбудитель
тропической малярии;
Plasmodium malariae - возбудитель
четырехдневной малярии.
Plasmodium knowlesi - возбудитель малярии
обезьян
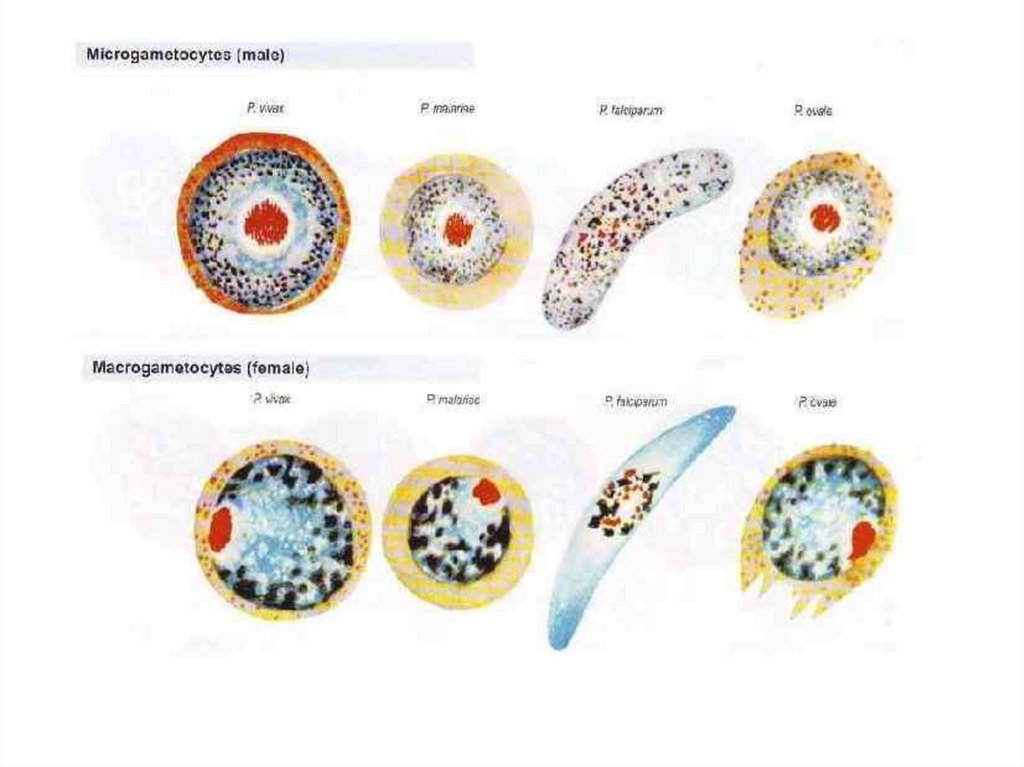
5.
Малярия человекаPlasmodium falciparum
P. vivax
P. ovale
P. Malariae
Высокая летальность,
лекарственная устойчивость
Формирование гипнозоитов
в печени
Длительная персистенция в
клетках печени
Низкая патогенность,
длительный латентный период
(годы)
24 часовой цикл, похожа на
P. knowlesi
P.malariae из Юго-Восточной
Азии
6.
7.
8.
В организме комара спорогония при оптимальныхусловиях (28-30°С) завершается в течение 6-7
суток.
Развитие
Р.
vivax
в
переносчике
при
среднесуточной температуре воздуха ниже 16°С
невозможно.
Спорозоиты
Р.
ovale
температуре не ниже 25°С.
формируются
при
9.
Развитие Р.falciparum в организме комарапроисходит при температуре воздуха не ниже 1920°С.
Минимальная продолжительность спорогонии
при температуре 30°С составляет 8-9 суток.
Высокий
температурный
порог
развития
Р.falciparum
в
организме
переносчика
ограничивает географическое распространение
очагов тропической малярии зоной тропического
и субтропического поясов.
10.
В организме комара возбудителичетырехдневной малярии развиваются при
температуре не ниже 18°С.
При 24-25°С длительность спорогонии
составляет 16-18 суток, что служит одним из
факторов, существенно ограничивающих
географическое распространение очагов
четырехдневной малярии.
11.
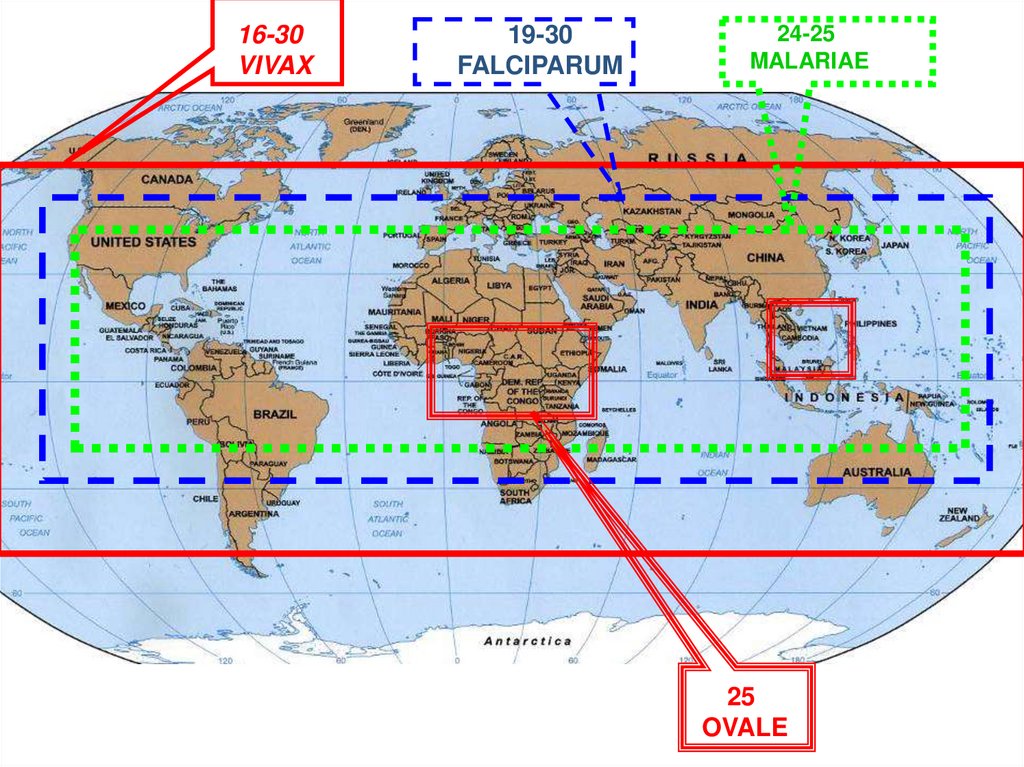
16-30VIVAX
19-30
FALCIPARUM
24-25
MALARIAE
25
OVALE
12.
Р. vivax и Р. ovale сходны по своему развитию.Как
правило,
длительность
их
тканевой
шизогонии составляет соответственно 6-9 и 910
суток.
внедрившегося
Из
каждого
в
гепатоцит
спорозоита,
в
результате
тканевой шизогонии, развиваются и выходят в
кровь 10 тыс. мерозоитов.
13.
В популяции спорозоитов этих видов малярии могутприсутствовать быстро активизирующиеся (тахиспорозоиты)
и дремлющие (гипнозоиты/ брадиспорозоиты). Последние,
после внедрения в гепатоциты, начинают развиваться не
сразу, а только спустя 6 - 30 месяцев, обусловливая
развитие малярии с длительной инкубацией.
Этот приспособительный феномен появился у паразитов в
процессе эволюции в странах умеренного климата, где в
холодное время года отсутствуют переносчики.
Предполагают, что многолетний отбор в ходе эволюции по
мере миграции и расселения древних племен с юга на
север создал фенотипы Р. vivax, вызывающие клинические
проявления заболевания после длительной инкубации
возбудителя.
14.
Цикл эритроцитарной шизогонии Р. vivax и Р. ovale длится втечение 48 часов. Количество паразитов, циркулирующих в
крови, составляет в среднем 10-20 тыс в 1 мкл крови. В
тяжелых случаях уровень паразитемии может достигать 50
тыс в 1 мкл.
Бесполые и половые формы развиваются в эритроцитах,
циркулирующих в периферических сосудах.
На 3-4-й день клинических проявлений в крови больных
появляются гаметоциты, сохраняющие жизнеспособность
относительно короткое время (несколько суток).
15.
Р.falciparum в клетках печениразвиваются быстро - в течение 5-7
суток, при этом из каждого спорозоита в
процессе преэритроцитарной
шизогонии может сформироваться и
поступить в кровь около 30-40 тыс.
мерозоитов.
16.
Цикл эритроцитарной шизогонииР.falciparum продолжается 48 часов.
Интенсивное размножение плазмодиев
внутри эритроцитов способствует их
быстрому накоплению в периферической
крови. Уровень паразитемии при
тропической малярии, как правило, во
много раз выше, чем при других формах
заболевания, и составляет до 500 тыс.
паразитов в 1 мкл крови.
17.
При тропической малярии в периферическойкрови больного обнаруживаются только юные
трофозоиты,
поскольку
процесс
эритроцитарной
шизогонии
протекает
в
эритроцитах,
которые
депонируются
в
капиллярах внутренних органов.
Там же происходит образование половых
клеток, которые выходят в периферическое
кровяное русло только на 7-12-й день от
начала
первых
признаков
развития
заболевания.
Срок жизни зрелых гаметоцитов составляет
месяц и более.
18.
Р. мalariae длительно развиваются в клетках печени. Циклтканевой шизогонии продолжается 14-16 суток.
Количество мерозоитов, образующихся при делении
каждого тканевого шизонта, невелико и, как правило, не
превышает 10-15 тыс.
Цикл эритроцитарной шизогонии составляет 72 часа, что
значительно продолжительнее, чем у других видов
плазмодиев. Уровень паразитемии в крови обычно
значительно более низкий, чем при других формах малярии.
В большинстве случаев он не превышает 5-10 тыс. в 1 мкл.
Важное значение имеет способность Р. мalariae
существенно
не
увеличивать
численность
своей
микропопуляции в организме хозяина и на протяжении
нескольких лет существовать в крови, не вызывая
клинических проявлений.
19.
Ведущие патогенетические механизмыпри малярии связаны с изменениями
свойств пораженных эритроцитов и их
массовым распадом вследствие
размножения в них трофозоитов, а также
с токсико-аллергическими воздействиями
продуктов метаболизма плазмодиев,
поступающих в плазму крови.
20.
Инфекционный процесс при маляриипредставляет собой сложное взаимодействие
микропопуляции возбудителей и
макроорганизма. Без лечения длительность
течения трехдневной малярии может
составлять около трех лет, тропической
малярии - не превышает 1,5 года.
Стадия первичных малярийных приступов
включает:
начальный период заболевания,
•период разгара,
•период реконвалесценции (выздоровления).
21.
В конце инкубационного периода происходит выход в кровь малярийныхплазмодиев, завершивших этап тканевой шизогонии. Длительность
инкубационного периода определяется биологическими особенностями
малярийных паразитов и реактивностью макроорганизма.
Начальный период заболевания обусловлен первичным накоплением в крови
паразитов, которые размножаются посредством циклически протекающей
эритроцитарной шизогонии. Клиническая картина характеризуется
преобладанием симптомов общей интоксикации.
Период разгара заболевания связан со значительным увеличением количества
паразитов в крови и постепенной синхронизацией циклов эритроцитарной
шизогонии. Период разгара заболевания характеризуется формированием
типичной клинической картины, свойственной той или иной форме малярии.
Основным признаком периода разгара служат малярийные пароксизмы,
повторяющиеся с определенной периодичностью.
Своевременная рациональная этиотропная терапия приводит к быстрому
выздоровлению и ограничивает течение малярии только стадией первичных
малярийных приступов. Без лечения или его недостаточной эффективности
инфекционный процесс после завершения первичных малярийных приступов
переходит в стадию рецидивного течения.
22.
Механизм патогенного воздействия плазмодиев, связанный сизменением свойств эритроцитов, играет ведущую роль в развитии
таких опасных осложнений малярии, как кома и острая почечная
недостаточность.
Изменения свойств эритроцитов наиболее выражены в случае их
поражения P.falciparum.
В эритроците блокируется окислительное фосфорилирование и
энергообмен, нарушается проницаемость мембран для кислорода и
углекислого газа, снижается пластичность оболочки. Пораженные
эритроциты утрачивают способность изменять форму и, проходя через
капилляры.
Вследствие структурных изменений клеточной мембраны эритроцитов
наблюдается их агрегация и адгезия на эндотелии мелких сосудов.
Образующиеся при этом нити фибрина склеивают агрегаты
эритроцитов, тромбируя капилляры.
Развивающеися ДВС приводит к острому нарушению кровообращения,
которое проявляется реакциями со стороны центральной нервной
системы и почек.
23.
Стадия рецидивного течения сопровождается чередованием бессимптомногопериода с клинической манифестацией.
Рецидивы малярии по механизму развития патогенного процесса разделяются
на экзоэритроцитарные и эритроцитарные, а по времени возникновения - на
ранние и поздние.
Эритроцитарные рецидивы возникают при усилении размножения
эритроцитарных форм паразитов, сохранившихся в крови после завершения
стадии первичных малярийных приступов.
Рецидивы, развиваюшиеся в течение 2 месяцев после их окончания, называются
ранними, а возникающие в более поздние сроки относятся к поздним.
Эритроцитарные рецидивы могут наблюдаться при любой форме малярии.
Экзоэритроцитарные рецидивы обусловлены поступлением в кровь тканевых
форм паразитов (гипнозоитов), длительно сохранявшихся в клетках печени. Эти
рецидивы наблюдаются только при малярии –вивакс и малярии - овале.
Рецидивы, связанные с завершением тканевого развития и выходом в кровь
медленно размножающихся паразитов, относятся к поздним рецидивам, так как
они обычно развиваются не ранее чем через 3 месяца после купирования
первичных малярийных приступов.
24.
Период между окончанием первичных малярийныхприступов и возникновением поздних рецидивов (а иногда
и ранних) называется латентным.
Этот период характеризуется отсутствием клинических, а
нередко и паразитологических признаков малярии.
Возбудители сохраняются в крови в очень низких
концентрациях, а Р. vivax и Р. ovale также в клетках
печени, что делает невозможным их микроскопическое
выявление.
Длительность
латентного
периода
определяется совокупностью факторов, из которых
наибольшее значение имеют биологические особенности
возбудителей, состояние макроорганизма, а также
применение противомалярийных препаратов.
25.
Иммунитетпри
малярии
является
нестерильным и может поддерживаться в
течение длительного времени только в
результате повторных заражений малярийными
паразитами.
Через 4-6 месяцев после перенесенной
малярии
эффективность
специфического
иммунитета
снижается
и
возникает
возможность повторного заражения.
26.
Трехдневная малярия(vivах-малярия).
Инкубационный период может быть коротким
(12-14 дней) или длительным (6-30 месяцев), в
зависимости
от
особенностей
штамма
возбудителей, вызвавшего заболевание.
Трехдневная
малярия
характеризуется
длительным и относительно доброкачественным
течением.
27.
Лихорадочный приступ продолжается 5-8 часов, период междуприступами длится 40-43 часа.
Печень и селезенка увеличиваются уже на первой неделе болезни.
Анемия развивается постепенно, при прогрессирующем течении ее
признаки регистрируются на 2-3-й неделе заболевания. В
периферической крови отмечается умеренный нейтрофильный
лейкоцитоз, ускоренное СОЭ (10-20 мм/ч и более).
При естественном течении болезни без этиотропного лечения
лихорадочные приступы наблюдаются на протяжении 4-5 недель;
постепенно их выраженность снижается и они самопроизвольно
прекращаются.
Ранние рецидивы обычно возникают через 6-8 недель после
купирования начальных приступов малярии.
Поздние рецидивы развиваются после продолжительного латентного
периода (от 3-6 месяцев до 2-3 лет).
В случае рецидива болезнь сразу проявляется правильно
чередующимися пароксизмами лихорадки, возникающими без
продромальных явлений.
28.
Овале-малярия(малярия типа трехдневной, или оvаlемалярия).
Продолжительность короткого инкубационного
периода при овале-малярии составляет 12-16
дней.
Длительная инкубация может продолжаться от
6 до 15 месяцев и более. Эта форма малярии
отличается доброкачественным течением и
нередко заканчивается спонтанным
выздоровлением после завершения первичных
приступов.
29.
Четырехдневная малярия.При трансмиссивном заражении инкубационный
период продолжается от 25 до 30 дней.
В
случаях
внутривенного
заражения
длительность инкубации может варьировать от
нескольких дней до нескольких месяцев.
Заболевание
обычно
начинается
без
продромальных
явлений
и
инициальной
лихорадки.
Лихорадочные приступы продолжаются около 13
часов с интервалами в 2 дня.
30.
Течение четырехдневной малярии может осложнятьсяразвитием нефротического синдрома. Он возникает в
результате
оседания
на
базальной
мембране
мальпигиевых телец иммунных комплексов, образованных
при взаимодействии IgG и IgM с паразитарными
антигенами и комплементом. Нефротический синдром
характеризуется
нарастанием
протеинурии,
гипопротеинемии и проявляется отеками, гипертонией и
явлениями почечной недостаточности. При осложненном
течении четырехдневной малярии прогноз крайне
неблагоприятный, поскольку малярийная нефропатия не
поддается лечению противомалярийными препаратами и
кортикостероидами.
31.
Тропическая малярия.Инкубационный период составляет от 8 до 12
дней (в среднем 10 суток).
При повторных заражениях реконвалесцентов, в
результате применения противомалярийных
препаратов, инкубационный период может
значительно увеличиваться.
У неиммунных лиц тропическая малярия
нередко протекает в тяжелой и крайне тяжелой
форме.
Без
своевременного
лечения
смертельный исход может наступить в первые
дни заболевания.
32.
Инициальная лихорадка продолжается от 3 до 8 дней, она имеетпостоянный характер, затем становится перемежающейся. У лиц,
впервые заболевших тропической малярией, заболевание отличается
«коротким начальным периодом.
Типичные малярийные приступы при тропической малярии
отличаются отсутствием строгой периодичности. Они могут
начинаться в любое время суток, но чаще возникают в первой
половине дня.
Снижение температуры тела не сопровождается резким
потоотделением.
Лихорадочные приступы длятся более суток (около 30 часов),
периоды апирексии - короткие (менее суток).
В периоды озноба и жара кожа сухая. Отмечается тахикардия и
значительное снижение артериального давления - до 80/40 мм рт. ст.
Частота дыханий нарастает, появляется сухой кашель, сухие и
влажные хрипы, указывающие на развитие бронхита или
бронхопневмонии.
33.
С первых дней заболевания пациенты ощущают болезненность влевом подреберье, усиливающуюся при глубоком вдохе, что
свидетельствует об увеличении селезенки, которая становится
доступной для пальпации к 4-6-му дню болезни. Ее край плотный,
гладкий и болезненный. В процессе заболевания размеры печени
увеличиваются, может развиться токсический гепатит, связанный с
незначительным нарушением функции печени.
В некоторых случаях отмечается нарушение функции почек,
проявляющееся признаками токсического нефрозонефрита.
При типичном течении тропической малярии с первых дней болезни
развивается анемия. Через 1-2 недели после начала заболевания
содержание гемоглобина снижается до 70-90г/л, количество
эритроцитов уменьшается до 2,5-3,5 х 1012/л.
Отмечается нейтрофильный лейкоцитоз, ретикулоцитоз и
увеличение СОЭ.
34.
Продолжительностьстадии
первичных
малярийных
приступов при неосложненном течении тропической
малярии обычно короче, чем при других формах
заболевания, и составляет 2-3 недели.
Ранние
рецидивы,
возникающие
вследствие
нерационального лечения, наступают через 7-10 дней
после
купирования
первичных
пароксизмов.
Формирующийся
иммунитет
способствует
переходу
заболевания в латентное течение.
В
некоторых
случаях
бессимптомное
паразитоносительство
при
тропической
малярии
(инаппарантная форма заболевания) может длиться в
течение 1-1,5 лет.
35.
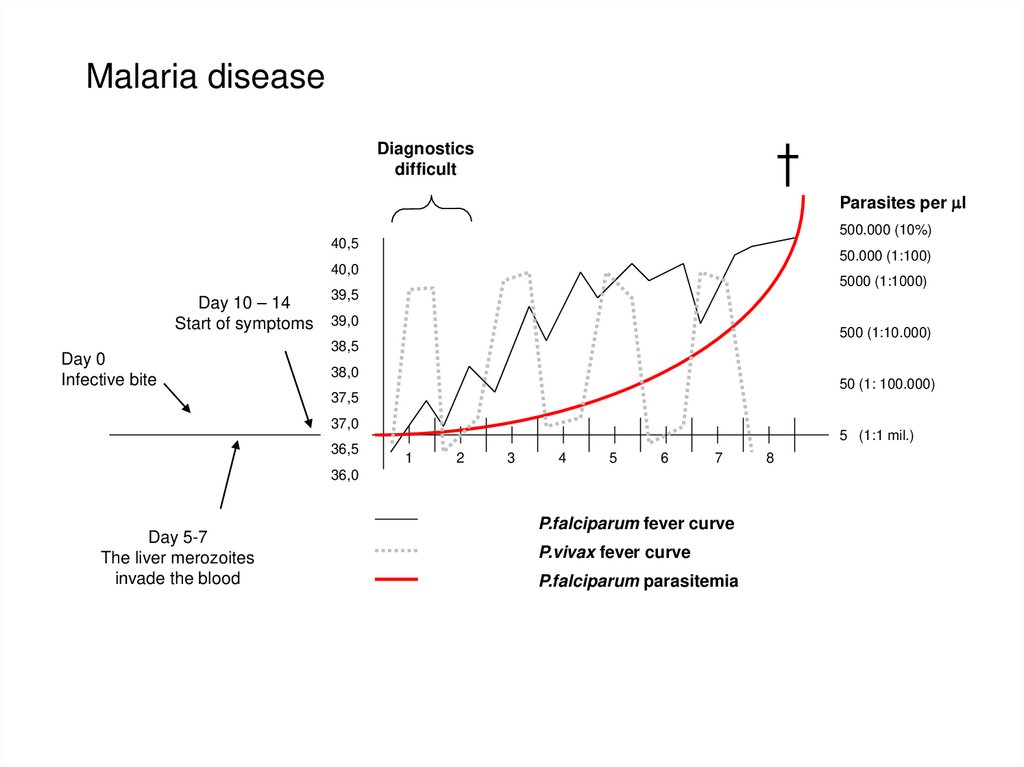
Malaria diseaseDiagnostics
difficult
Parasites per ml
500.000 (10%)
40,5
50.000 (1:100)
40,0
Day 10 – 14
Start of symptoms
Day 0
Infective bite
5000 (1:1000)
39,5
39,0
500 (1:10.000)
38,5
38,0
50 (1: 100.000)
37,5
37,0
36,5
5 (1:1 mil.)
1
2
3
4
5
6
7
36,0
Day 5-7
The liver merozoites
invade the blood
P.falciparum fever curve
P.vivax fever curve
P.falciparum parasitemia
8
36.
Осложнениямогут развиться на любой стадии заболевания.
Без лечения, или при неадекватной терапии,
они, как правило, развиваются на 1-3-й неделе
болезни.
Наиболее часто развивается:
церебральная форма малярии (малярийная
кома),
инфекционно-токсический шок (алгид),
гемоглобинурийная лихорадка,
острая почечная недостаточность.
37.
Церебральнаяформа
малярии
(инфекционно-токсическая энцефалопатия,
«малярийная кома») связана с поражением
тканей
головного
мозга.
Она
возникает
преимущественно у неиммунных лиц вследствие
поздно
начатого
и
неадекватного
специфического лечения.
Кома развивается, как правило, в периоде
разгара, на 2-3-й неделе болезни, но иногда
возникает в течение первых 48 часов.
Раннее развитие церебральной формы малярии
чаще наблюдается у лиц с дефицитом массы
тела.
38.
Гемоглобинурийная лихорадкаразвивается вследствие массового гемолиза
эритроцитов. Она вызывается одновременной
гибелью большого количества плазмодиев и
выходом в кровь паразитарных антигенов, а
также токсическим действием повышенных доз
противомалярийных препаратов, таких, как
хинин,
сульфанuламиды.
примахин,
39.
В случаях быстрой отмены химиопрепаратов,вызвавших гемолиз эритроцитов, гемоглобинурия
протекает легко и заканчивается в течение 3-5
дней.
При длительном действии цитотоксических
факторов
развивается
острая
почечная
недостаточность ренального типа, которая в
тяжелых случаях может привести к гибели
больного.
40.
Острая почечная недостаточностьможет возникать на фоне инфекционнотоксического шока в результате нарушения
системного кровообращения, а также вследствие
обтурации почечных канальцев продуктами
распада эритроцитов.
41.
Малярия: толстая капляEskild Petersen
1.
2.
3.
4.
joepeter@rm.dk
June 2013
Если стекло
высушено, то может
сохраняться
ESGCP Porto
длительно
42.
43.
44.
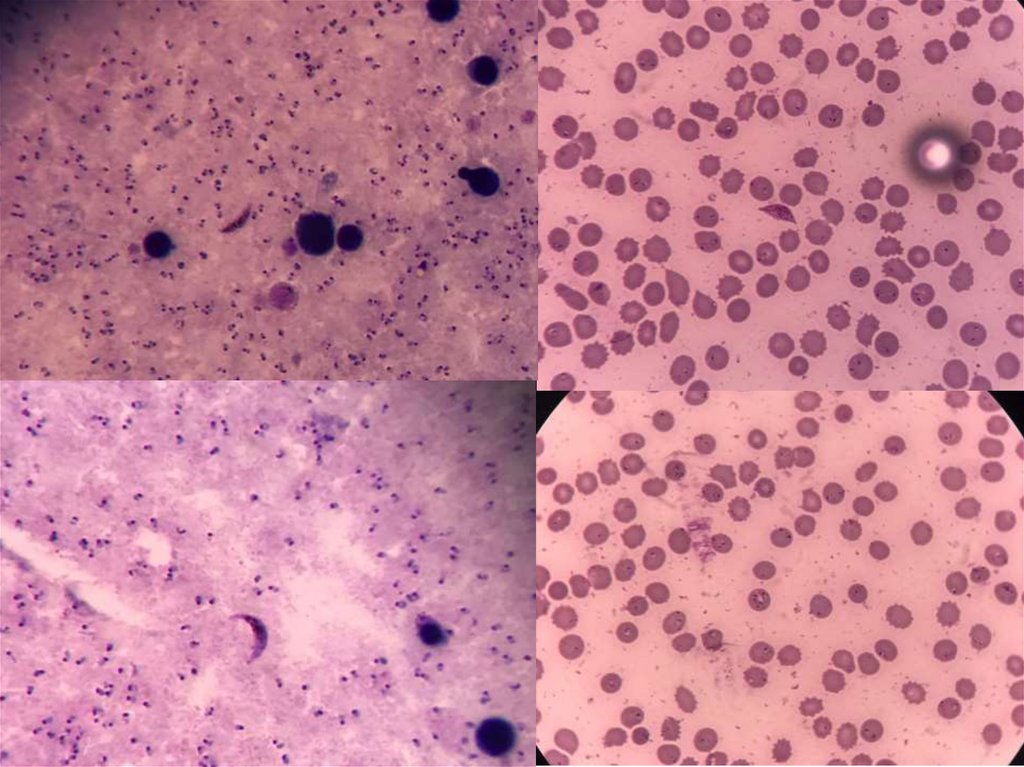
Уровень паразитемии чаще всего оценивают«полуколичественным» методом, по
приведенной ниже шкале:
+ - 1-10 паразитов в 100 полях зрения (5-50
паразитов в 1 мкл крови);
++ - 10-100 паразитов в 100 полях зрения (50500 паразитов в 1 мкл крови);
+++ - 1-10 паразитов в каждом поле зрения
(500-5000 паразитов в мкл крови);
++++ - более 10 паразитов в каждом поле
зрения (более 5000 паразитов в 1 мкл крови).
45.
46.
47.
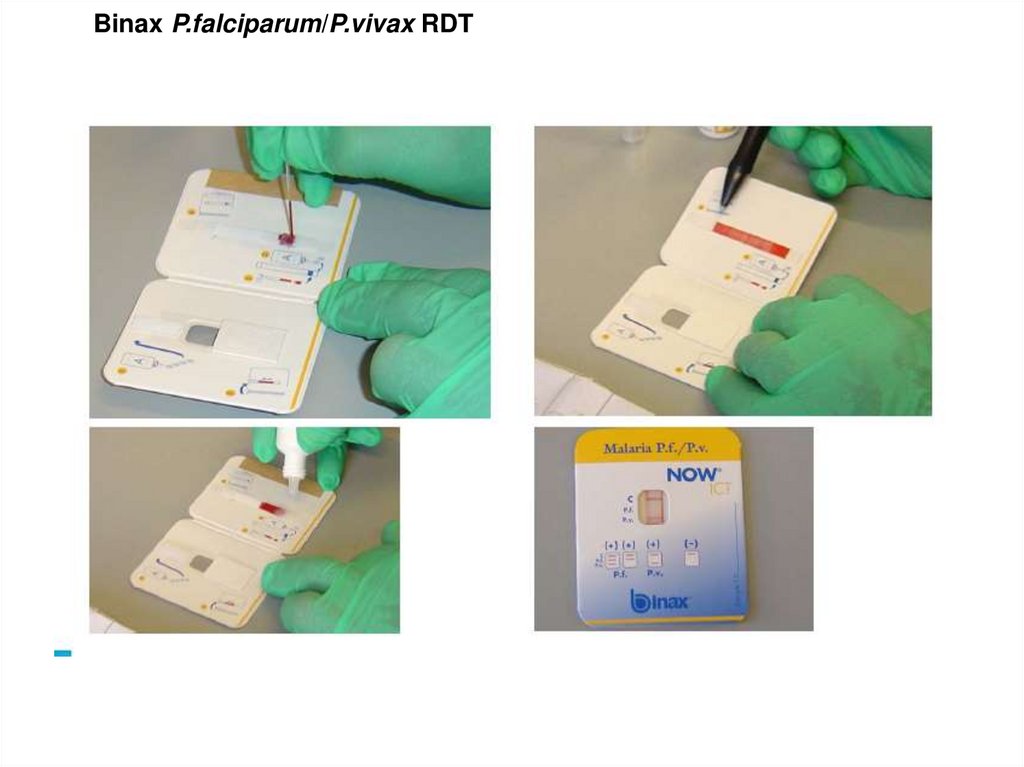
Binax P.falciparum/P.vivax RDT48.
Диагностический потенциал существующих методов диагностики:Rapid tests
100 – 500 parasites per mm3
Marx et al. Ann Intern Med 2005;142:836-46
Microscopy
(experienced microscopist)
PCR
5 parasites per mm3
Petersen E et al Am J Trop Med Hyg 1996;55:485-489
0.5 parasites per mm3
Gama BE et al. Exp Parasitol. 2007 Mar 2; [Epub]
49.
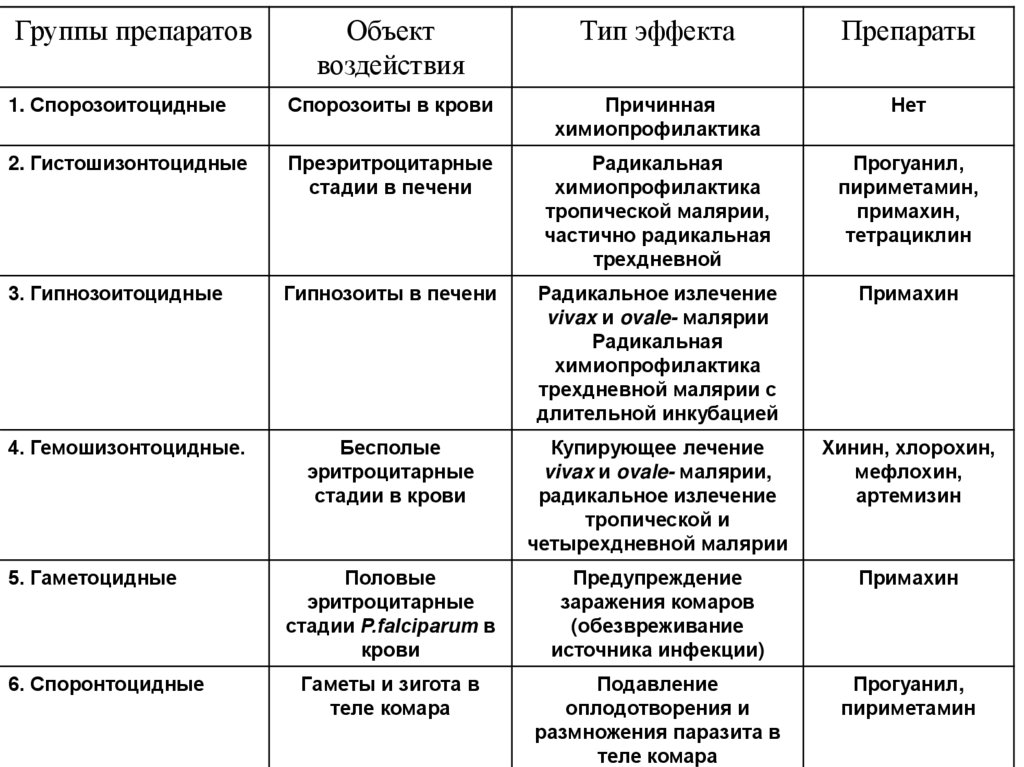
Группы препаратовОбъект
воздействия
Тип эффекта
Препараты
1. Спорозоитоцидные
Спорозоиты в крови
Причинная
химиопрофилактика
Нет
2. Гистошизонтоцидные
Преэритроцитарные
стадии в печени
Радикальная
химиопрофилактика
тропической малярии,
частично радикальная
трехдневной
Прогуанил,
пириметамин,
примахин,
тетрациклин
3. Гипнозоитоцидные
Гипнозоиты в печени
Радикальное излечение
vivax и ovale- малярии
Радикальная
химиопрофилактика
трехдневной малярии с
длительной инкубацией
Примахин
4. Гемошизонтоцидные.
Бесполые
эритроцитарные
стадии в крови
Купирующее лечение
vivax и ovale- малярии,
радикальное излечение
тропической и
четырехдневной малярии
Хинин, хлорохин,
мефлохин,
артемизин
5. Гаметоцидные
Половые
эритроцитарные
стадии Р.falciparum в
крови
Предупреждение
заражения комаров
(обезвреживание
источника инфекции)
Примахин
6. Споронтоцидные
Гаметы и зигота в
теле комара
Подавление
оплодотворения и
размножения паразита в
теле комара
Прогуанил,
пириметамин
50.
Лечение трехдневной, четырехдневной и тропической маляриипроводят хлорохuном (делагuлом) 3 дня в курсовой дозе 25 мг основания
на кг массы тела (при отсутствии осложнений и резистентности
Р.falciparum к этому препарату).
В первый день препарат назначают в два приема. Вначале дают 10 мг/кг
и через 6-8 часов - 5 мг/кг.
Во второй и третий дни лечения суточная доза препарата составляет по
5 мг/кг
Если у пациента имеется высокая паразитемия и лихорадка
сохраняется на 3-и сутки лечения, курс лечения хлорохuном может
быть продолжен еще на 2-3 дня, в суточной дозе 5 мг/кг за один прием.
51.
Радикальное лечение трехдневной малярии требуетдополнительного проведения курса терапии примахином, который
губительно действует на тканевые формы плазмодиев и на их
гамонты.
Препарат назначают взрослым по 0,25 мг/кг ежедневно в один прием
с 4-го по 17-й день лечения (14 суток).
При тропической малярии примахин назначают только в тех случаях,
когда в крови сохраняются гаметоциты (половые формы паразитов).
Препарат принимают в тех же дозировках в течение 2-3 дней.
Прuмахин противопоказан беременным женщинам, детям до 4 лет,
больным ревматизмом, красной волчанкой, заболеваниями крови и
почек.
С осторожностью его назначают лицам с дефицитом глюкозо-6фосфатдегидрогеназы из-за возможного возникновения
внутрисосудистого гемолиза.
52.
Для лечения неосложненной тропической малярии,устойчивой к хлорохину, чаще всего используют мефлохин
- однократно в дозе 15 мг/кг (или в 2 приема с интервалом в
6 часов).
В настоящее время снижение чувствительности Р.
falciparum к мефлохину зарегистрировано в основном в
странах Индокитайского полуострова (Камбоджа, Мьянма,
Вьетнам, Таиланд).
По рекомендациям ВОЗ, заразившимся там больным
необходимо увеличить суточную дозу мефлохина до 25
мг/кг (в 2-4 приема с интервалом 6 часов, желательно
после еды).
53.
Для лечения тропической малярии, устойчивой кмефлохину и хинину, используют артемизинин и его
производные (артесунат, артеметер). Эти препараты
выпускают в Китае, Вьетнаме, Франции, Швейцарии и
широко используют для лечения полирезистентной
тропической малярии.
Более эффективно назначение артемизинина в
комбинации с мефлохином.
Артемизинин назначают в первый день 20 мг/кг (в 2
приема с интервалом 8-12 часов),
во второй и третий дни - по 10 мг/кг за один прием.
Мефлохин дают на второй день лечения в дозе
15 мг/кг (однократно или в два приема).
54. Резистентность к противомалярийным препаратам и открытие - Artemisinin и его производные
• Drug resistance led to the need for newantimalarials
• Artemisinins were discovered and
developed in Studies in China and
Thailand between 1970-2000
• Characteristics:
– Good tolerability
– High failure rate or prolonged
treatment courses necessary
Kano, S. (2010).J Infect Chemother.
55.
Относительно новым средством длялечения неосложненной малярии у
взрослых является комбинированные
препараты
артемизинина
и
люмефантрина,
выпускаемый
в
таблетках
под
коммерческими
названиями коартем или риамет, в
дозе 1,3 мг/кг, каждые 8 часов, в течение
трех дней.
56.
Лабораторное исследование препаратов крови убольных трехдневной малярией проводят в 1, 4 и 17-й
дни лечения, у больных тропической малярией ежедневно до выписки из стационара.
Критериями выздоровления после завершения
противомалярийного лечения служат отсутствие
клинических признаков заболевания и отрицательные
результаты паразитологического исследования крови.
Выписка реконвалесцентов производится после
восстановления нормальных показателей крови и мочи.
57.
ПрогнозПри своевременной диагностике и лечении
неосложненной малярии прогноз обычно
благоприятный, наступает быстрое и полное
выздоровление. Летальность, обусловленная
главным образом злокачественными формами
тропической малярии, составляет в среднем 1%.
В гиперэндемичных странах тропической
Африки летальность среди местного населения
в среднем равна 3-5%, а в некоторых их них она
достигает 20-40%.
58.
Современные лекарственные средства дляпрофилактики включают мефлохин, доксициклин и
прогуанил.
Профилактический эффект не начинается
немедленнно, поэтому следует начинать принимать
профилактические препараты за 1-2 недели до прибытия
в опасную зону и 1-4 недели после возвращения.
















































 medicine
medicine








