Similar presentations:
Анатомо-физиологические особенности, методика исследования и семиотика поражения костно-мышечной системы у детей
1.
Федеральное государственное бюджетное образовательное учреждениевысшего образования
«Башкирский государственный медицинский университет»
Министерства здравоохранения Российской Федерации
Кафедра педиатрии с курсом ИДПО
Анатомо-физиологические особенности,
методика исследования и семиотика поражения
костно-мышечной системы у детей
Лекция для студентов
Специальность 31.05.02– Педиатрия
Дисциплина – Пропедевтика детских болезней
Дружинина Н.А.
2019
2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
12.
13.
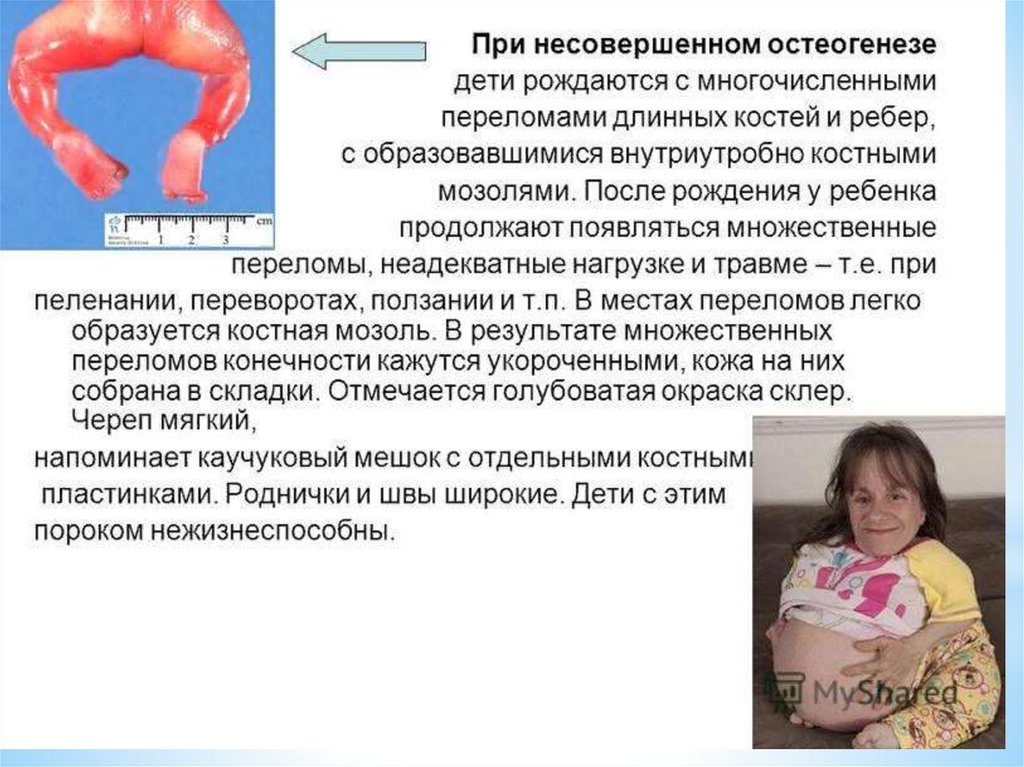
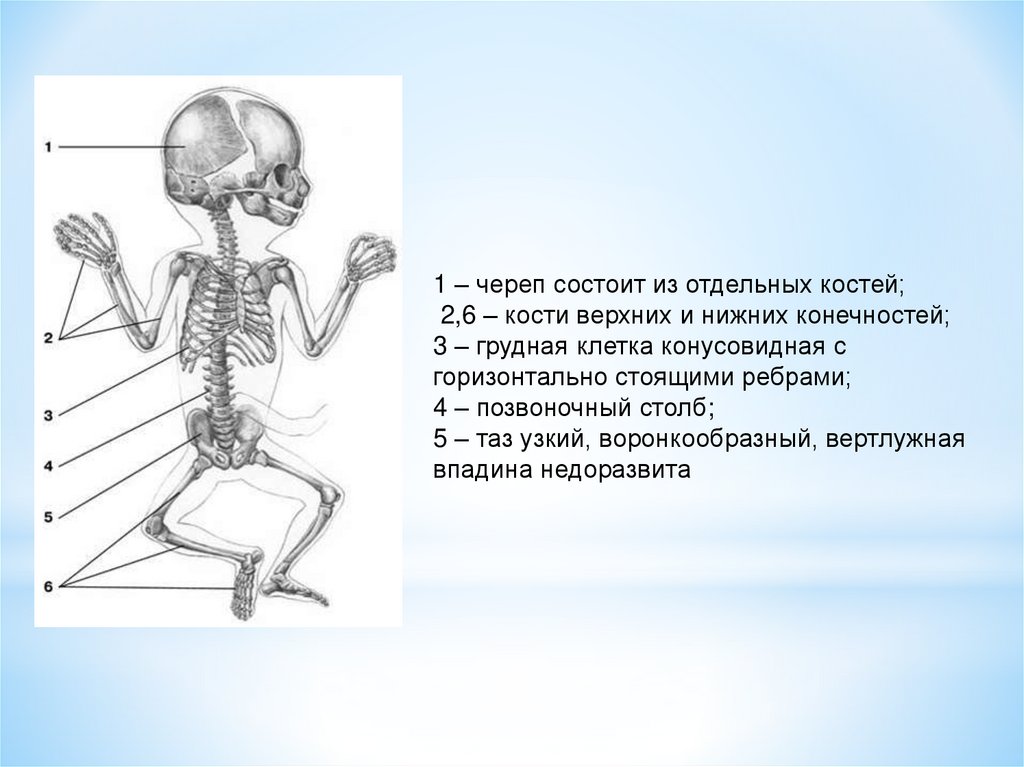
1 – череп состоит из отдельных костей;2,6 – кости верхних и нижних конечностей;
3 – грудная клетка конусовидная с
горизонтально стоящими ребрами;
4 – позвоночный столб;
5 – таз узкий, воронкообразный, вертлужная
впадина недоразвита
14.
15.
Функции костей:*– защитная – кости составляют жесткий каркас для
внутренних органов (позвоночный канал, череп,
грудная клетка, таз);
*– фиксирующая – для внутренних органов;
*– опорная – для всего тела;
*– двигательная – для передвижения его в
пространстве;
*– обменная – кости содержат 99% кальция, 87%
фосфора, 50% магния, 46% натрия;
*– кроветворная;
*– ловушка и безопасное депо для чужеродных
ионов (тяжелые металлы и др.).
16.
Стадии остеогенезаПервая стадия - интенсивный анаболический
процесс, в течение которого создается белковая
основа костной ткани – матрикс, на 90-95%
представленный коллагеном.
Вторая стадия - формирование центров
кристаллизации гидроксиапатита с последующей
минерализацией остеоида.
Третья стадия –процессы перемоделирования
и постоянного самообновления кости,
регулируемые паращитовидными железами и
зависящие от обеспеченности основными
нутриентами и витаминами с ведущим значением
витамина Д.
17.
18.
Костный возраст –совокупность имеющихся у ребенка точек окостенения.
оценивается по рентгенограмме костей кисти
19.
Строение трубчатой костиРост трубчатых
костей в длину до
появления в эпифизах точек
окостенения
осуществляется за счет
развития ростковой и
хрящевой ткани,
образующей концевые
отделы костей. После
появления точек
окостенения удлинение
происходит за счет развития
ростковой хрящевой ткани,
находящейся между
частично окостеневшим
эпифизом и метафизом, т.е.
в метаэпифизарной зоне.
20.
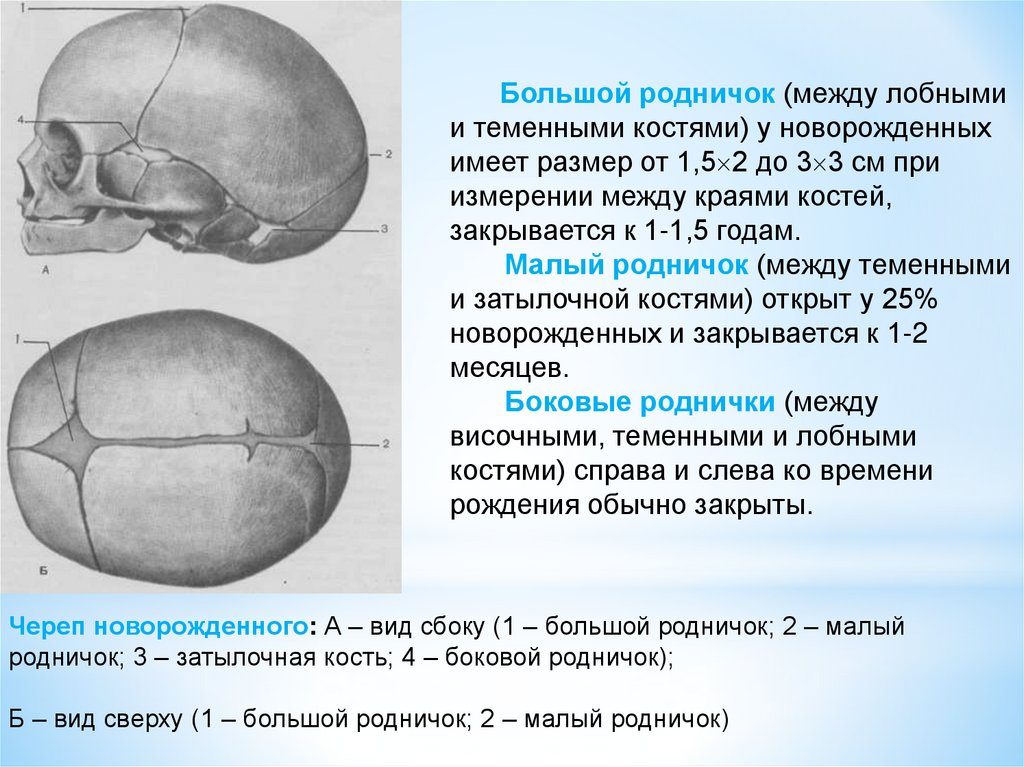
Большой родничок (между лобнымии теменными костями) у новорожденных
имеет размер от 1,5 2 до 3 3 см при
измерении между краями костей,
закрывается к 1-1,5 годам.
Малый родничок (между теменными
и затылочной костями) открыт у 25%
новорожденных и закрывается к 1-2
месяцев.
Боковые роднички (между
височными, теменными и лобными
костями) справа и слева ко времени
рождения обычно закрыты.
Череп новорожденного: А – вид сбоку (1 – большой родничок; 2 – малый
родничок; 3 – затылочная кость; 4 – боковой родничок);
Б – вид сверху (1 – большой родничок; 2 – малый родничок)
21.
У новорожденного мозговой отдел черепа пообъёму в 8 раз превосходит лицевой (у взрослых только
в 2 раза). Глазницы широкие, лобная кость разделена
пополам, надбровные дуги не выражены, лобная пазуха
не сформирована.
Челюсти недоразвиты, нижняя челюсть состоит из двух
половин.
На первом году жизни череп растет быстро и
равномерно, толщина костей увеличивается в 3 раза.
На 1-2-м году жизни срастаются половины
нижней челюсти, на 2-3-м году ускоряется рост лицевого
черепа, и к 7 годам его рост в длину в основном
заканчивается.
В возрасте 7-13 лет череп продолжает расти, но
уже медленнее и равномернее.
22.
23.
24.
25.
26.
27.
28.
29.
30.
*Позвоночник новорожденного имеет вид дуги,
вогнутой спереди, лишен физиологических изгибов,
в течение всего детского возраста фиксация
позвоночника несовершенна и легко возникают
изменения позвоночного столба.
* Шейный лордоз образуется после того, как
ребенок начинает поднимать и держать голову
(между 2 и 4 месяцами).
* В 6-7 месяцев образуется грудной кифоз,
когда ребенок самостоятельно садится.
* После начала стояния и ходьбы (9-12 месяцев)
формируется изгиб кпереди в поясничном отделе
позвоночника.
* Окончательное формирование
физиологических изгибов заканчивается в
младшем школьном возрасте.
31.
Грудная клетка новорождённого широкая икороткая с горизонтально расположенными
рёбрами, т. е. находится в положении
максимального вдоха.
Поперечный диаметр больше среднепродольного на 25%. В дальнейшем происходит
рост грудной клетки в длину, передние концы
рёбер опускаются.
С 3 лет становится эффективным рёберное
дыхание.
32.
К 12 годам грудная клетка как быпереходит по форме в положение
максимального выдоха.
Резкое увеличение поперечного
диаметра грудной клетки происходит к 15
годам.
К школьному возрасту грудная клетка
уплощается, в зависимости от типа
телосложения начинает формироваться одна
из трёх её форм: коническая, плоская или
цилиндрическая.
33.
По форме таз у детей раннего возраста напоминает воронку.Изменение формы и размеров происходит под влиянием
массы тела, органов брюшной полости, мышц, под
воздействием половых гормонов.
Конечности у новорожденных относительно короткие. В
дальнейшем нижние конечности растут быстрее и
становятся длиннее верхних. У детей первого года жизни
стопа плоская.
34.
Хрящевая ткань входит в состав скелета в видехрящевых покрытий суставных поверхностей костей, хряща
межпозвоночных дисков, реберных хрящей, а также
формирует внескелетные опорные структуры (хрящи трахеи,
бронхов и др.).
Различают гиалиновый, волокнистый, эластичный хрящи.
Гиалиновый хрящ плотный, упругий за счет
содержания основного вещества, образует суставные
поверхности костей, реберные хрящи, хрящи носа, гортани,
трахеи.
Волокнистый хрящ наряду с хондроцитами содержит
пучки коллагеновых волокон и фибробласты. Из него
построены межпозвоночные диски, непрерывные
соединения костей (синхондрозы), участки сухожилий и
связок в местах их прикрепления к костям.
Эластичный хрящ составляет основу ушных раковин,
надгортанника, содержится в хрящах гортани.
35.
Связки – соединительнотканные образования в видетяжей и пластинок, представляющие один из видов
непрерывного соединения костей (синдесмоз) и входящие в
состав укрепляющего аппарата суставов, с которыми тесно
связано их развитие.
У новорожденных связки анатомически сформированы, но
менее прочны и более растяжимы, чем у взрослых
36.
37.
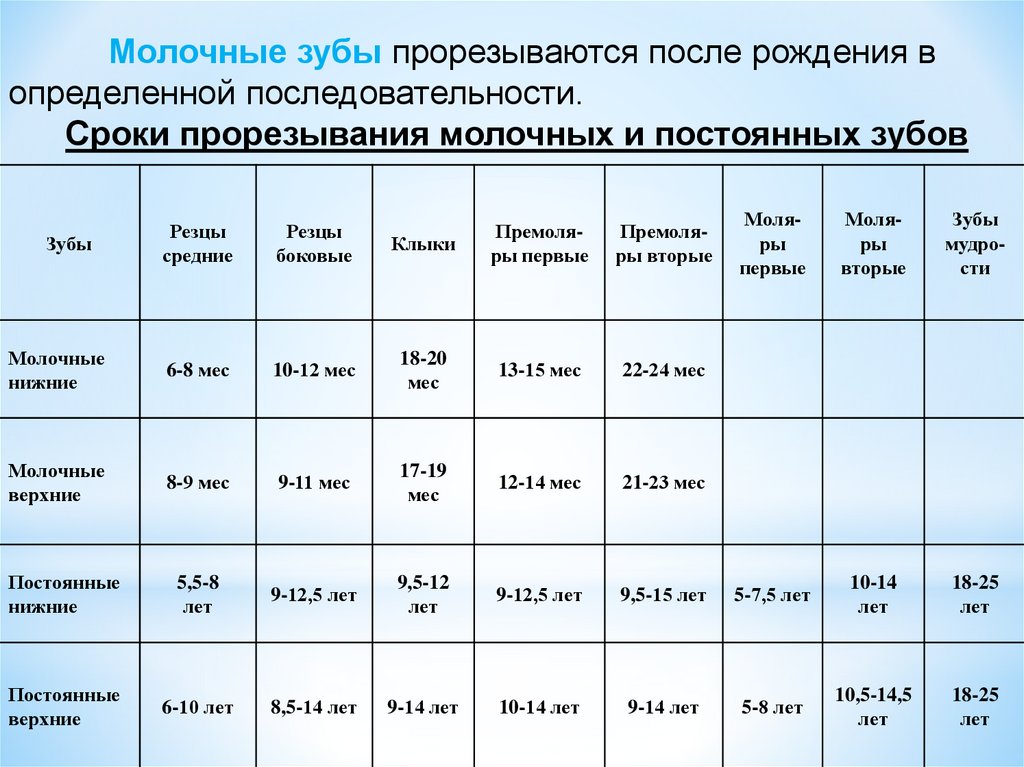
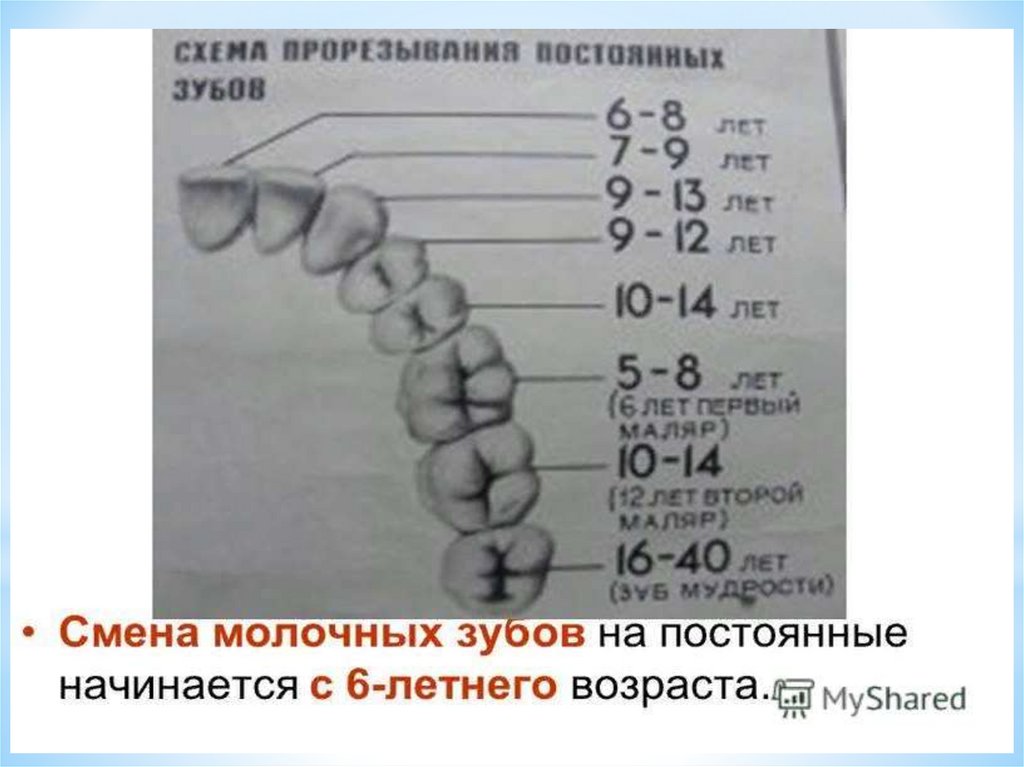
Молочные зубы прорезываются после рождения вопределенной последовательности.
Сроки прорезывания молочных и постоянных зубов
Резцы
средние
Резцы
боковые
Молочные
нижние
6-8 мес
Молочные
верхние
Моляры
первые
Моляры
вторые
Зубы
мудрости
9,5-15 лет
5-7,5 лет
10-14
лет
18-25
лет
9-14 лет
5-8 лет
10,5-14,5
лет
18-25
лет
Клыки
Премоляры первые
Премоляры вторые
10-12 мес
18-20
мес
13-15 мес
22-24 мес
8-9 мес
9-11 мес
17-19
мес
12-14 мес
21-23 мес
Постоянные
нижние
5,5-8
лет
9-12,5 лет
9,5-12
лет
9-12,5 лет
Постоянные
верхние
6-10 лет
8,5-14 лет
9-14 лет
10-14 лет
Зубы
38.
39.
Формуладля определения
зубов:
n - 4,
числа
где n - возраст ребенка в месяцах.
молочных
40.
41.
Формула для оценки постоянных зубов:X = 4n - 20,
где Х - число постоянных зубов,
n - число лет, исполнившихся ребенку.
42.
43.
Методика исследования костно-суставной системы1. Жалобы
2. Осмотр
3. Пальпация
Костная система исследуется в следующем порядке:
сначала голова (череп), затем – туловище (грудная клетка,
позвоночник, верхние и нижние конечности).
Осмотром головы определяют величину, форму головы
(округлой формы, квадратная, башенная и др.), окружность
ее (в см.), симметричность черепа, соотношение мозгового
и лицевого черепа, размер головы.
При осмотре грудной клетки оценивают её форму
(цилиндрическая, бочкообразная, коническая).
44.
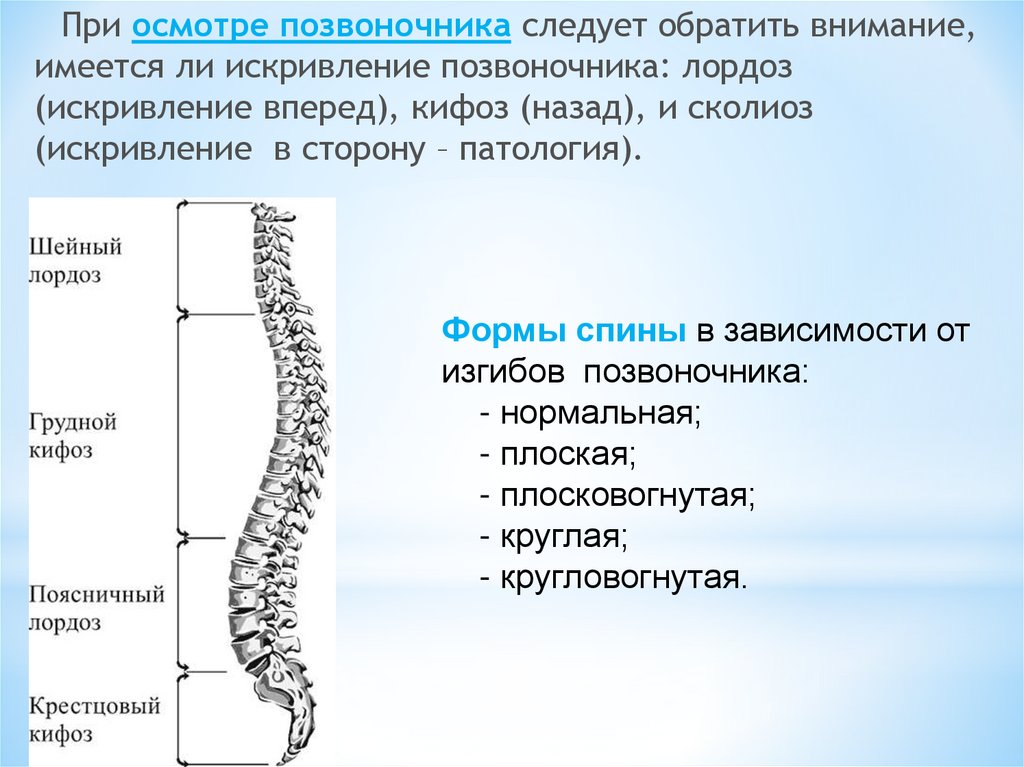
При осмотре позвоночника следует обратить внимание,имеется ли искривление позвоночника: лордоз
(искривление вперед), кифоз (назад), и сколиоз
(искривление в сторону – патология).
Формы спины в зависимости от
изгибов позвоночника:
- нормальная;
- плоская;
- плосковогнутая;
- круглая;
- кругловогнутая.
45.
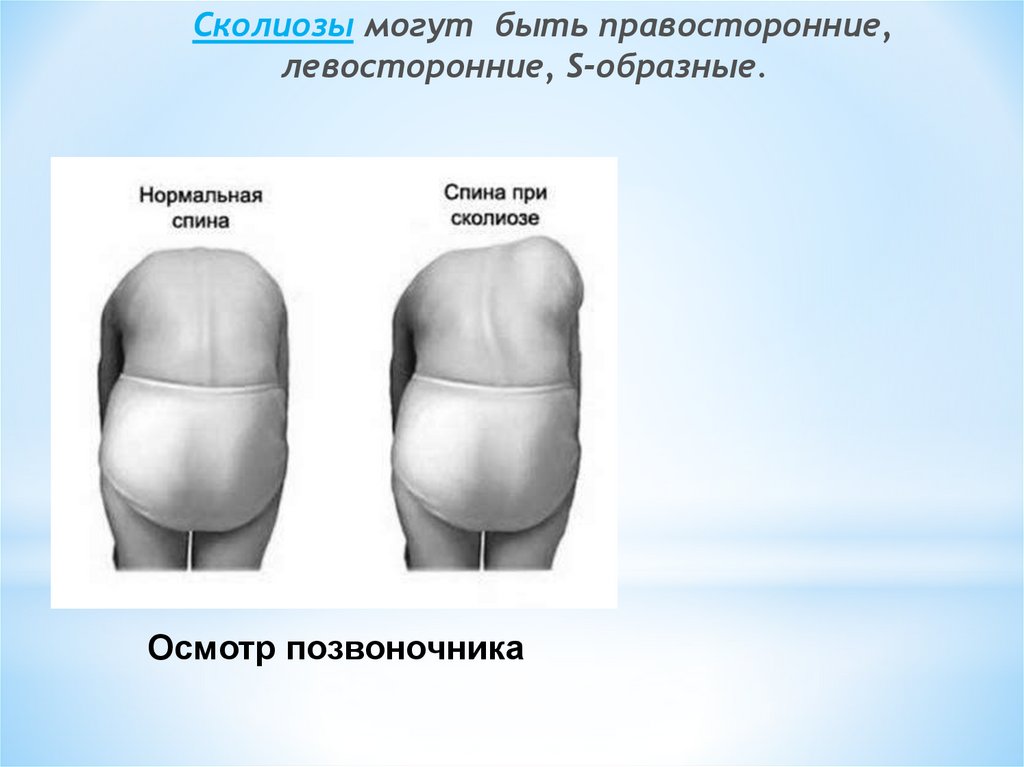
Сколиозы могут быть правосторонние,левосторонние, S-образные.
Осмотр позвоночника
46.
Определение понятия «осанка»: это естественноевертикальное положение тела в пространстве, при котором
ось центра тяжести проходит по передней поверхности
тел позвонков и опускается в середине между стоп, при
этом руки опущены вдоль туловища, стопы на ширине плеч.
В международной метрологии это положение является
«нейтральным»-нулевым, относительно которого ведут все
измерения на человеке.
47.
Опознавательные точки осанки:- затылочный бугор;
- остистый отросток седьмого шейного
позвонка;
- ости лопаток – они соответствуют остистому
отростку третьего грудного позвонка;
- гребни подвздошных костей – остистому
отростку третьего поясничного позвонка.
48.
Различают нарушения осанки: функциональные иструктурные.
Функциональными называют нарушения
осанки, при которых отсутствуют структурные
изменения в телах позвонков, капсулярносвязочном и нейро-мышечном аппарате или эти
изменения носят минимальный непрогрессирующий
характер. Причинами функциональных нарушений
осанки являются болезни внутренних органов,
которые прямо или косвенно отражаются и на всех
системах, удерживающих осанку.
Структурными являются нарушения осанки,
при которых выявляют структурные нарушения в
телах позвонков, капсулярно-связочном и нейромышечном аппарате. В подавляющем большинстве
случаев эти изменения носят врождённый
характер.
49.
По характеру отклонений в той или иной плоскостинезависимо от причины наблюдают нарушения осанки в
сагиттальной плоскости (сутулость, круглая спина, плоская
спина) и во фронтальной, которые так и называются нарушения осанки во фронтальной плоскости.
Совершенно отдельно следует классифицировать
сколиоз - структурное нарушение осанки в трех
плоскостях: фронтальной, сагиттальной и вертикальной.
50.
51.
По степени тяжести в нашей стране общеепризнание получила классификация
В.Д.Чаклина:
*при легкой 1 степени выявляют
незначительное, но стойкое нарушение
осанки, на рентгенограмме искривление
позвоночника до 10 град;
*вторая степень - при осмотре выявляется
мышечный валик на вогнутой стороне,
искривление до 30 град;
*третья степень - присоединяется
асимметрия реберных дуг, на
рентгенограмме угол – до 40 град;
*4 степень - более тяжелые деформации.
52.
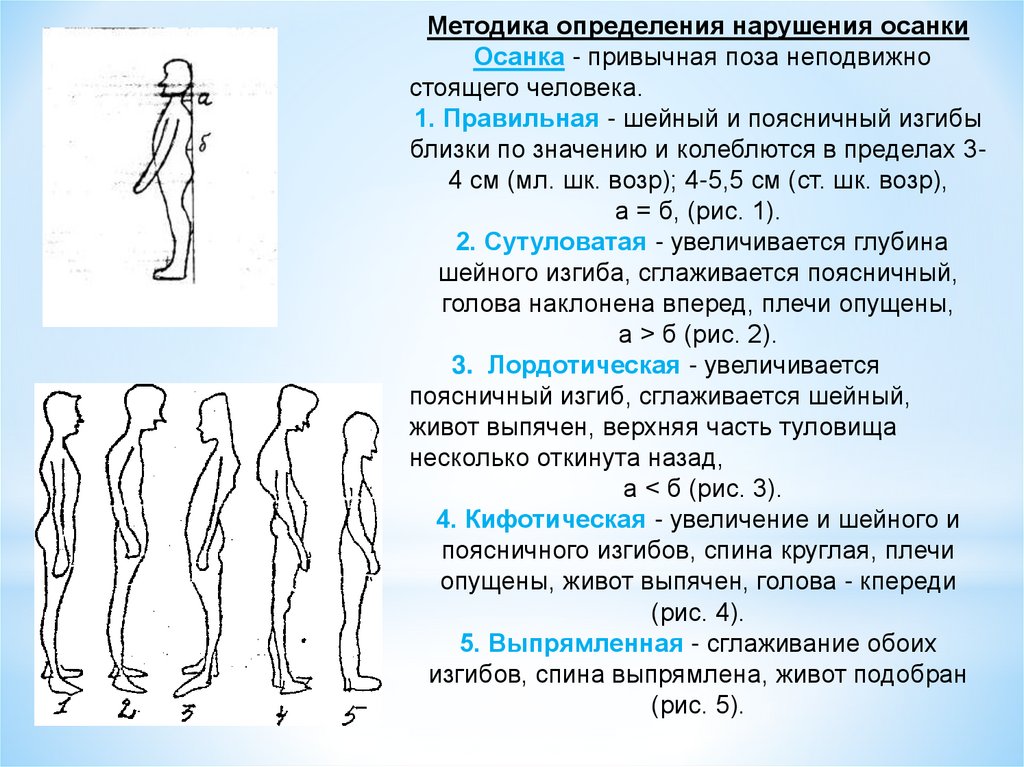
Методика определения нарушения осанкиОсанка - привычная поза неподвижно
стоящего человека.
1. Правильная - шейный и поясничный изгибы
близки по значению и колеблются в пределах 34 см (мл. шк. возр); 4-5,5 см (ст. шк. возр),
а = б, (рис. 1).
2. Сутуловатая - увеличивается глубина
шейного изгиба, сглаживается поясничный,
голова наклонена вперед, плечи опущены,
а > б (рис. 2).
3. Лордотическая - увеличивается
поясничный изгиб, сглаживается шейный,
живот выпячен, верхняя часть туловища
несколько откинута назад,
а < б (рис. 3).
4. Кифотическая - увеличение и шейного и
поясничного изгибов, спина круглая, плечи
опущены, живот выпячен, голова - кпереди
(рис. 4).
5. Выпрямленная - сглаживание обоих
изгибов, спина выпрямлена, живот подобран
(рис. 5).
53.
Стопа - орган опоры и передвижения.Стопа бывает:
*нормальная - перешеек узкий, вертикальные оси
ахиллова сухожилия и пятки располагаются по
одной оси, перпендикулярно к поверхности опоры;
*уплощенная - перешеек широкий, линия
наружного края выпуклее, вертикальная ось
перпендикулярно к поверхности опоры;
*плоская – перешеек занимает всю его величину,
ось пятки с осью ахиллова сухожилия образует
угол, открытый кнаружи.
54.
Плантографияа – ширина перешейка;
(а + б) – ширина стопы.
Наличие плоскостопия
определяют по методу Штритера.
Для этого на полученном отпечатке
проводят касательную к
наиболее
выступающим точкам внутреннего края
стопы,
из
середины
касательной
восстанавливают перпендикуляр до
наружного края стопы. Затем вычисляют
процентное отношение длины той части
перпендикуляра, которая прошла через
отпечаток (а), ко всей его длине (а + б).
Если перешеек составляет до 50%
длины
перпендикуляра
стопа
нормальная, 50 – 60 % - уплощенная,
свыше 60 % - плоская.
55.
Степени плоскостопияI – вальгусная установка пяток без
уплощения свода стопы, поддается
коррекции.
II – стойкое вальгусное положение стопы, уплощение стопы,
коррекции не поддается.
III – вальгусное положение пятки, уплощение внутреннего свода
стопы, выпуклость внутреннего края, некоторая вогнутость
наружного края стопы.
56.
Походка больного:* – талалгическая (при болях в области пятки) –
ребенок встает на носок или на всю стопу;
*– утиная («вразвалку») – может возникнуть при
двустороннем поражении тазобедренных суставов;
*– анталгическая (при болях в нижним отделе
позвоночника, поражении тазобедренного,
коленного суставов или стоп) – ребенок быстро
переступает с больной ноги на здоровую.
57.
Пальпация костей позволяет оценитьплотность и целостность костной ткани,
гладкость, болезненность в костях и уточнить
её локализацию.
Пальпацией обследуются
- роднички, швы, а также плотность самих
костей;
- грудная клетка;
- позвоночник;
- суставы (последовательность действий
- суставы рук, затем нижних конечностей,
челюстно-височных и, наконец, суставов
позвоночника).
58.
ДОПОЛНИТЕЛЬНЫЕ ИССЛЕДОВАНИЯ1. Рентгенография.
2. Ультразвуковое исследование суставов.
3. Компьютерная и магнитно-резонансная томография.
4. Лабораторные исследования (концентрация ионов
кальция, фосфора, щелочная фосфатаза).
5. Для уточнения артрита проводят исследование
синовиальной жидкости и биопсию синовиальной оболочки
сустава.
6. Денситометрия (двухэнергетическая рентгенография).
59.
Боли в костях характерны для различныхзаболеваний воспалительной, опухолевой,
дистрофической природы (при обменных
нарушениях у детей с нервно-артритическим
диатезом, «боли роста» в период вытяжения, при
остеомиелите, при туберкулёзе костей, при
опухолях костной ткани, при переломах костей.
Боли в суставах – артралгии встречаются при
многих заболеваниях инфекционной и
ревматической природы.
Деформации костей могут быть следствием
врожденных аномалий скелета, развивающейся
дисплазии костной или хрящевой ткани, а также
результатом дистрофических и воспалительных
заболеваний костной системы.
60.
Воспалительные изменения в суставах –артриты – характерны для многих
заболеваний инфекционной и аутоиммунной
природы:
- ювенильный ревматоидный артрит;
- реактивный артрит;
- ревматический полиартрит;
- асимметричный олиго-моноартрит;
- анкилозирующий спондилоартрит –
болезнь Бехтерева.
61.
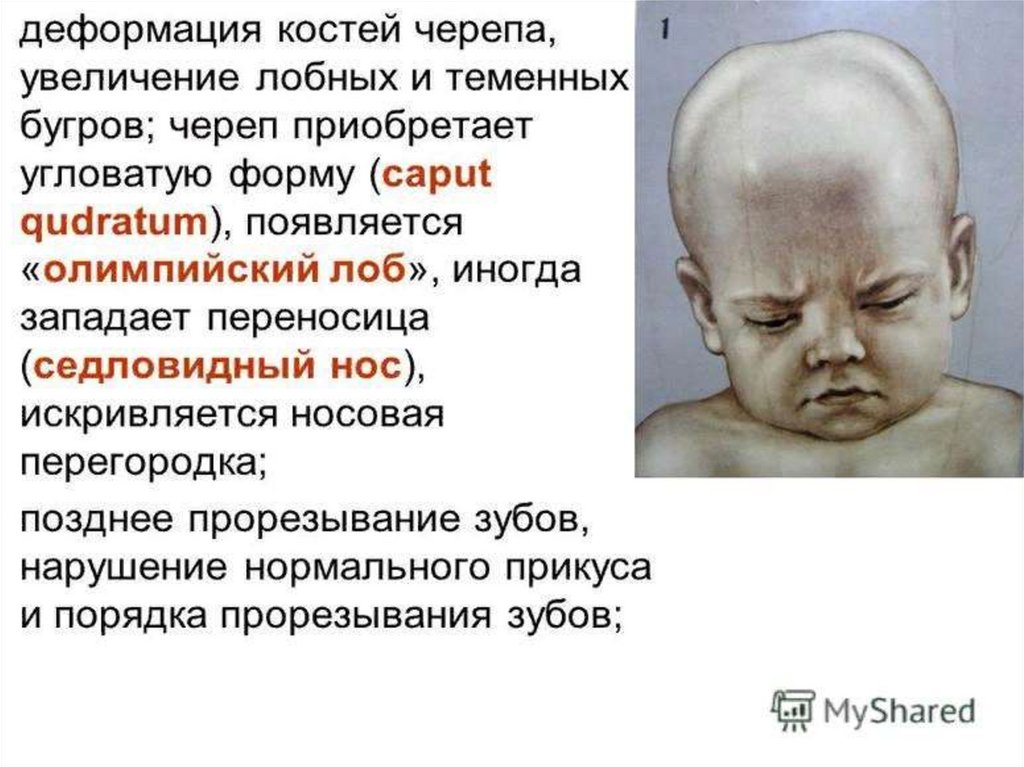
Изменения формы черепа могут быть следующими:*квадратный череп – выпячиваются лобные и теменные
бугры за счет разрастания остеоидной ткани при
подостром течении рахита;
*ягодицеобразный череп – избыточно развитые
теменные бугры с впадиной между ними при рахите;
* макроцефалия – избыточное разрастание остеоидной ткани
(подострое течение рахита), гидроцефалия;
*олимпийский лоб – выдаются лобные бугры (рахит);
*седловидный череп – вдавление на месте большого
родничка;
62.
башенный череп – продолговатый,вытянутый вверх череп (при врожденном
сифилисе);
деформации затылочной кости – ее
уплощение, скошенность;
микроцефалия – внутриутробное
недоразвитие головного мозга, преждевременное
заращение черепных швов (краниостеноз);
краниотабес – размягчение чешуи
затылочной кости (при остром течении рахита).
63.
Патология зубов отражает следующие изменения:* – задержка прорезывания зубов (рахит, болезнь Дауна,
гипотрофия, туберкулез, гипотиреоз);
* – преждевременное прорезывание;
* – гетчинсоновские резцы – бочкообразная деформация резцов
верхней челюсти с полулунной вырезкой режущего края
(врожденный сифилис);
* – гипоплазия эмали – зубы теряют свой естественный блеск и
покрываются углублениями различной величины и формы;
* – необычный цвет эмали: желтый, коричневый, розовый,
янтарный – при наследственных заболеваниях, осложнениях
лекарственной терапии;
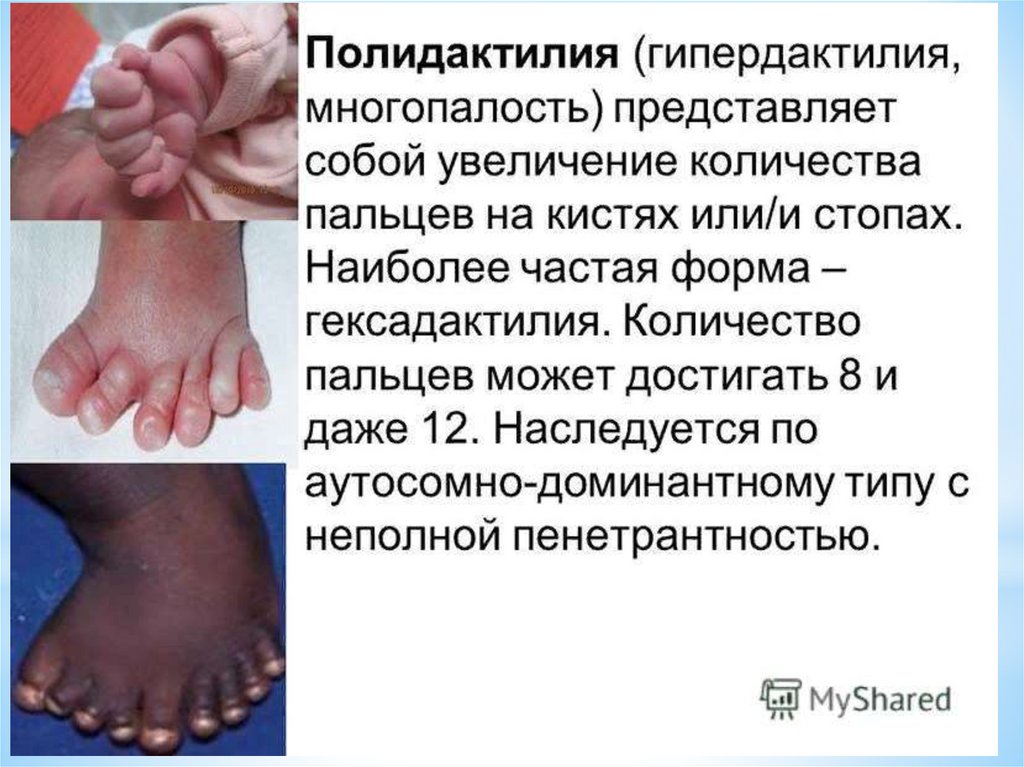
* – сверхкомплектность – появление лишних зубов;
* – врожденное отсутствие зубов;
* – неправильное направление роста – зубы могут быть выдвинуты
из зубной дуги, повернуты вокруг своей оси, значительно
раздвинуты;
* – кариес- деминерализация зубной эмали с формированием
дефекта в виде полости;
* – парадонтит – инфекционно- воспалительное поражение
тканей.
64.
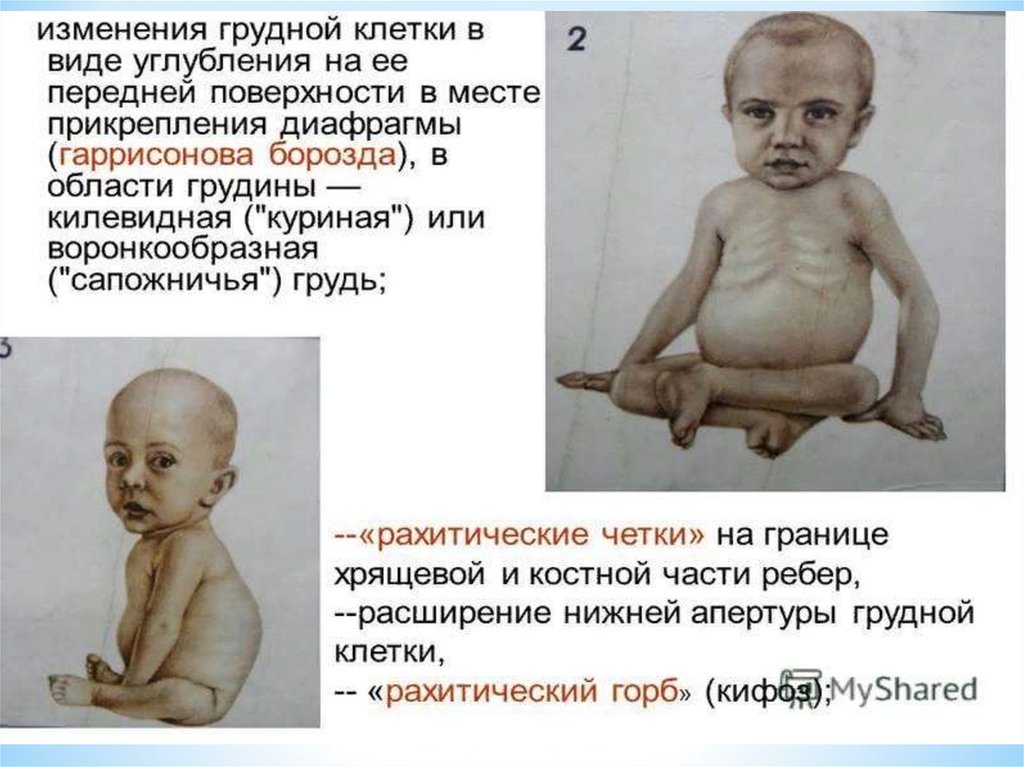
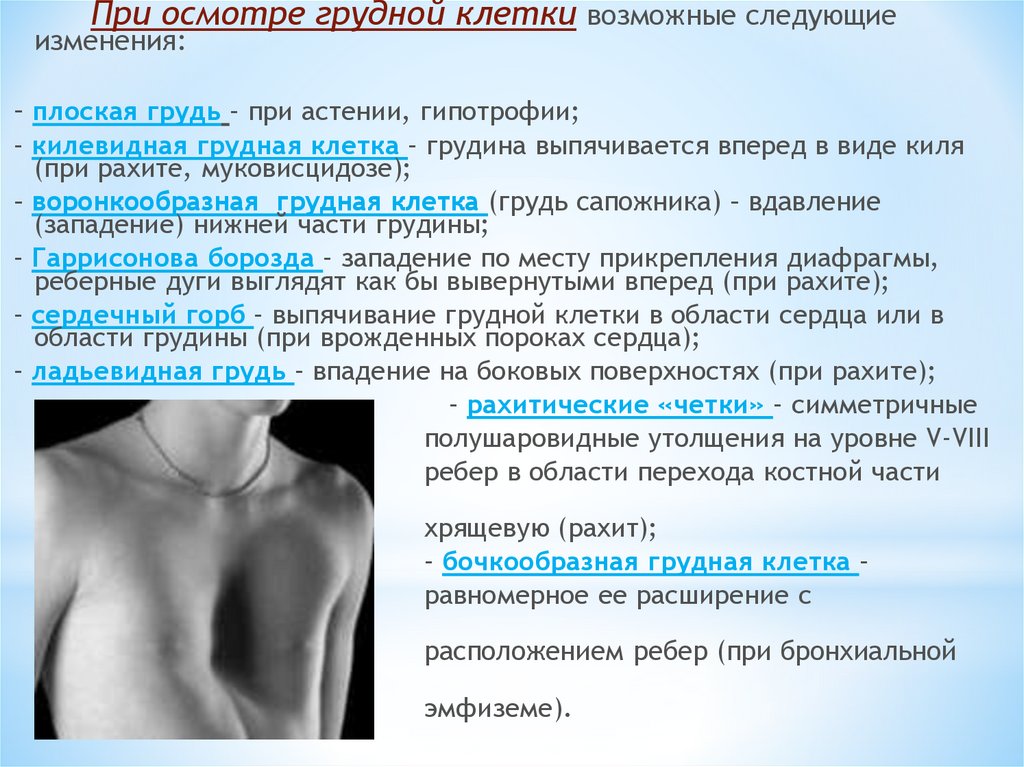
При осмотре грудной клетки возможные следующиеизменения:
– плоская грудь – при астении, гипотрофии;
– килевидная грудная клетка – грудина выпячивается вперед в виде киля
(при рахите, муковисцидозе);
– воронкообразная грудная клетка (грудь сапожника) – вдавление
(западение) нижней части грудины;
– Гаррисонова борозда – западение по месту прикрепления диафрагмы,
реберные дуги выглядят как бы вывернутыми вперед (при рахите);
– сердечный горб – выпячивание грудной клетки в области сердца или в
области грудины (при врожденных пороках сердца);
– ладьевидная грудь – впадение на боковых поверхностях (при рахите);
– рахитические «четки» – симметричные
полушаровидные утолщения на уровне V-VIII
ребер в области перехода костной части
ребер в
хрящевую (рахит);
– бочкообразная грудная клетка –
равномерное ее расширение с
горизонтальным
расположением ребер (при бронхиальной
астме,
эмфиземе).
65.
66.
67.
При осмотре позвоночника возможныеследующие изменения:
*– грудной гиперлордоз – следствие рахита,
туберкулеза позвоночника;
*– поясничный гиперлордоз – наблюдается при
врожденном вывихе бедра, контрактуре
тазобедренного сустава, выраженном плоскостопии,
поражении длинной мышцы спины, полиомиелите,
прогрессирующей мышечной дистрофии;
*– доскообразная спина – выраженный поясничный
лордоз при отсутствии грудного кифоза (при
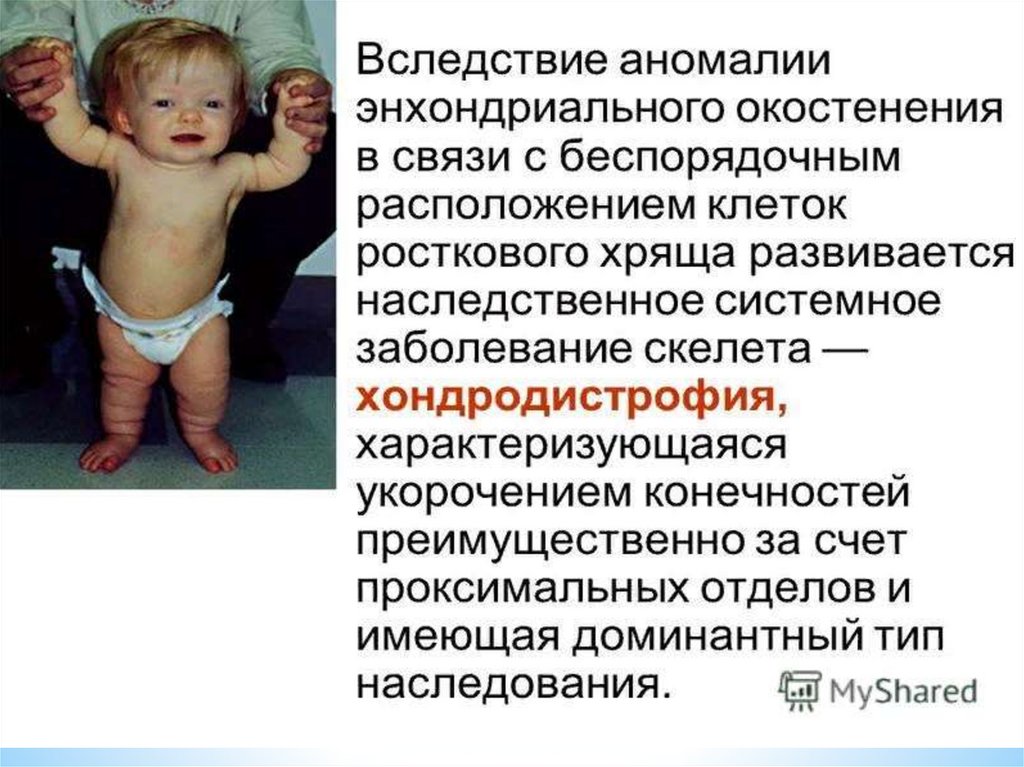
хондродистрофии);
*– рахитический горб – выраженный грудной кифоз
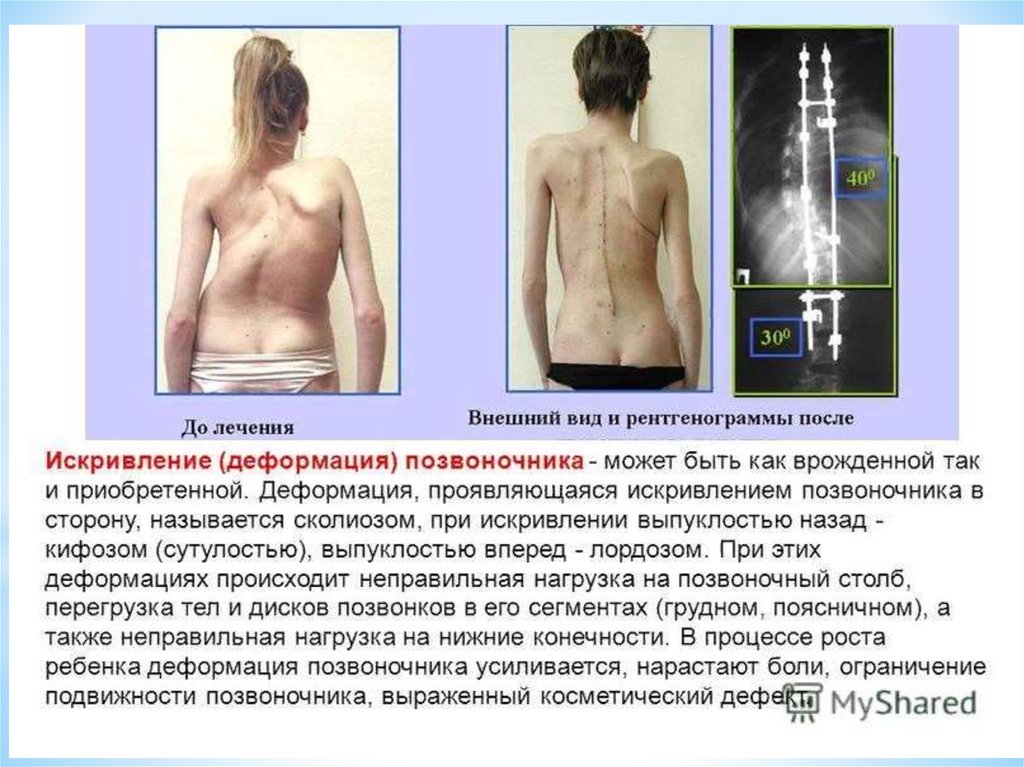
(при рахите, при туберкулезном спондиллите).
68.
Сколиоз – боковое искривление позвоночника, принеправильном положении за столом, после травм, неправильном
режиме дня, неполноценном питании.
Степени сколиоза
* I – нефиксированное искривление, при разгрузке позвоночника
оно исчезает.
* II – постоянное значительное искривление позвоночника, полного
расправления позвоночника при его разгрузке не происходит.
* III – резкое фиксирование позвоночника, выраженный рёберный
горб.
* IV – грубые деформации.
69.
При осмотре конечностей возможные следующиеизменения:
* – вальгусное
(Х-образное) искривление нижних конечностей (при
рахите);
* – варусное (О-образное) искривление нижних конечностей (при
рахите);
* – длиннорукость (при врожденных заболеваниях соединительной ткани
– болезни Марфана);
* – симптом «браслет» – утолщения в области эпифизов лучевой кости
(при рахите);
* – симптом «нитей жемчуга» – утолщения в области диафизов фаланг
пальцев (при рахите);
* – утолщение вокруг мелких межфаланговых суставов – проявление
ревматоидного артрита;
* – укорочение костей бедер и плечевых костей (при
хондродистрофии);
* – саблевидное искривление большеберцовой кости (при рахите,
рахитоподобных заболеваниях, врожденном сифилисе);
* – симптом «барабанных палочек» – увеличение концевых фаланг
пальцев (при хронической гипоксии);
* – симптом «часовых стекол» - изменение формы ногтей (округлые и
выпуклые);
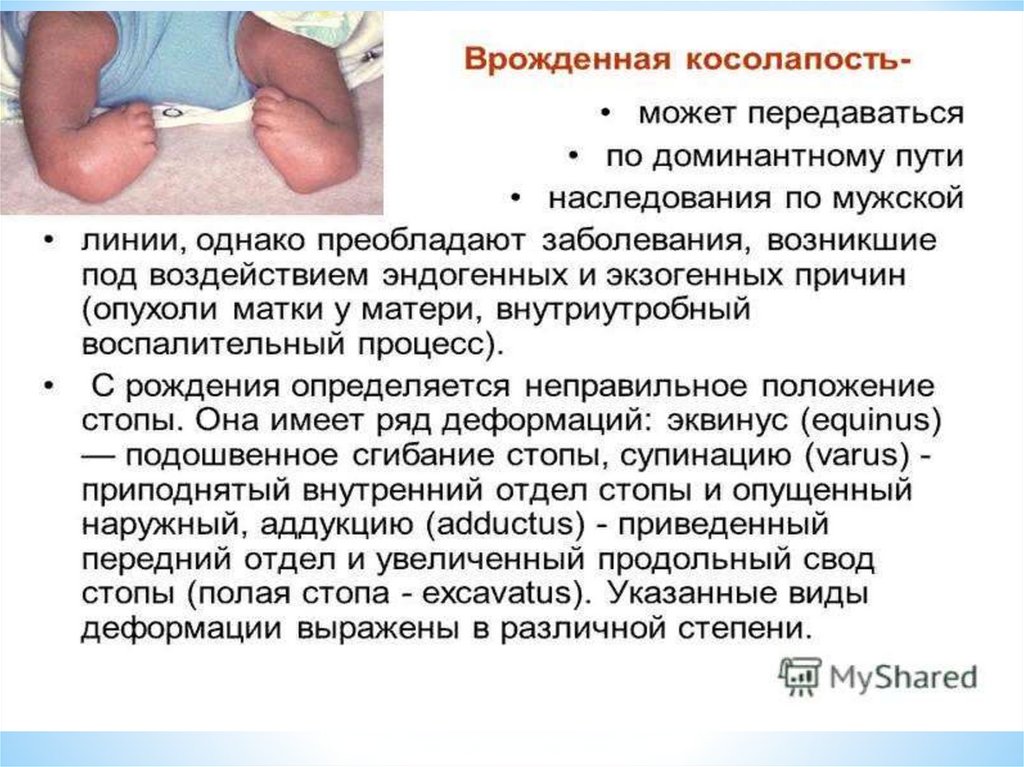
* – плоскостопие.
70.
Остеопороз (от греч. osteon – кость и poros – отверстие,пора) – это разряжение костного вещества (на
ограниченном участке какой-либо кости или во многих
костях):
- после переломов;
- при заболеваниях: мочевой системы
(гломерулонефрит, хроническая почечная недостаточность),
желудочно-кишечного тракта (синдром мальабсорбции,
хронический гепатит, цирроз печени,;
эндокринной системы (синдром Иценко-Кушинга,
тиреотоксикоз, сахарный диабет I типа и др.);
- при диффузных болезнях соединительной ткани
(системная красная волчанка, ревматоидный артрит);
71.
ОСТЕОПЕНИЯ – это патологическийсиндром, которому все еще уделяется
недостаточно внимания
ОСТЕОПЕНИЯ – собирательное понятие,
обозначающее низкую массу костной
ткани без учета причин и характера
структурных изменений
РАХИТ
ОСТЕОМАЛЯЦИЯ
ОСТЕОПОРОЗ
72. остеопороз
*остеопороз
*Заболевание скелета, которое
характеризуется
нарушением прочности костной ткани
и предрасполагающее к повышению
риска переломов
*Прочность кости отражает, главным
образом, совокупность 2 основных
показателей: масса кости (плотность) и
качество кости
*Качество кости включает архитектуру,
органический матрикс, наличие
повреждений (микропереломы),
скорость метаболизма и степень
минерализации
72
73. Снижение прочности кости зависит: * на 60-65% от снижения минеральной плотности кости * на 30-35% от нарушения качества кости
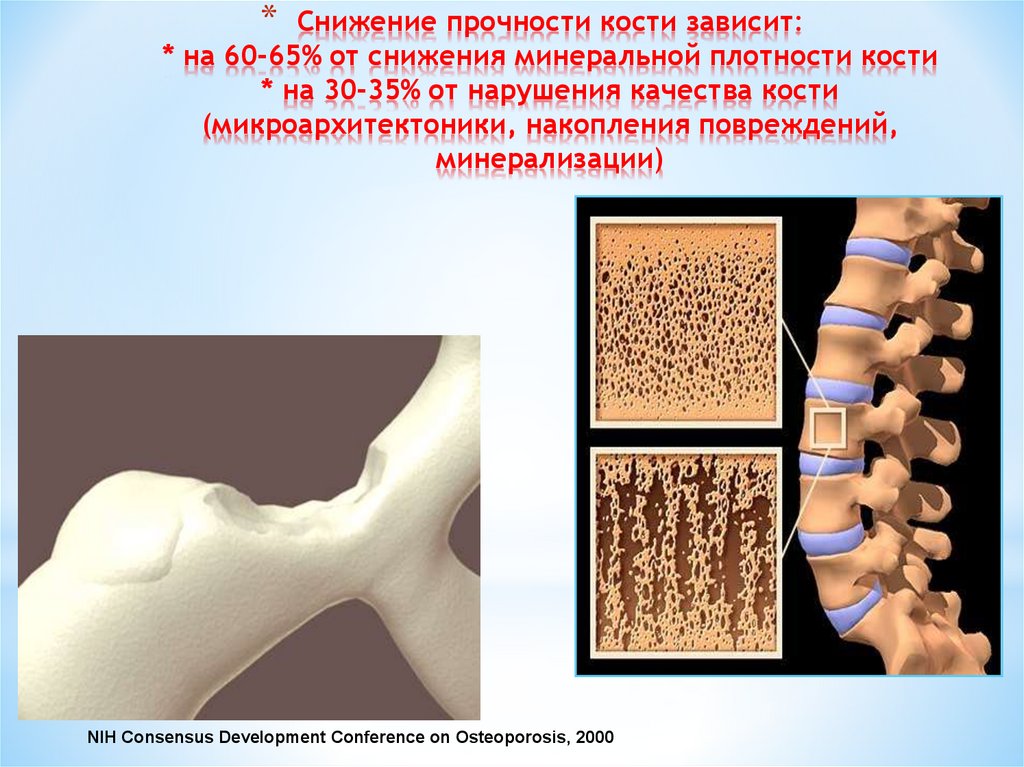
*Снижение прочности кости зависит:
* на 60-65% от снижения минеральной плотности кости
* на 30-35% от нарушения качества кости
(микроархитектоники, накопления повреждений,
минерализации)
NIH Consensus Development Conference on Оsteoporosis, 2000
74. Периоды развития остеопороза
*Периоды развития остеопорозаI период (дети и подростки в возрасте от 10 до 17 лет):
период интенсивного роста у детей и подростков
особенно подвержены девочки в период интенсивного роста,
до появления регулярного менструального цикла (накопление
Са в костях зависит от уровня женских половых гормонов)
II период (беременность и лактация):
беременность
в период кормления потери могут достигать до 300 мг в сутки
III период (менопауза):
прекращается выработка женских половых гормонов,
Са усваивается значительно труднее
кости и стенки сосудов становятся хрупкими, мышцы
слабыми,нарушается ритм сердца
75.
Остеопороз (продолжение)- генетических заболеваниях (синдром Марфана и др.);
- при заболеваниях системы крови (талассемия, лейкозы,
ретикулезы, лимфомы, миеломная болезнь);
- при заболеваниях ЦНС (параличи, парезы, анорексия);
- при заболеваниях органов дыхания (хронические
обструктивные заболевания легких);
- при воздействиях других факторов (иммобилизация,
нарушение питания, голодание);
- при длительном приеме лекарственных препаратов –
глюкокортикостероиды, цитостатики, циклоспорин,
тетрациклин, антациды, гепарин).
76.
Мышечная система включает более 600 мышц,большинство из которых участвует в выполнении
различных движений и является активной частью
опорно-двигательного аппарата, состоит из
скелетных и гладких мышц.
*
Масса мышц по отношению к массе тела у
детей значительно меньше, чем у взрослых.
*
У новорожденных она составляет 23,3% от
массы тела, у ребенка 8 лет – 27,7%, 15 лет – 32,6%,
у взрослого – 44,2%.
*
Мышечная масса в постнатальном периоде
увеличивается в 37 раз, в то время как масса
скелета только в 27 раз
77.
Анатомические особенности мышечной системыВ детском возрасте мышцы:
* более короткие;
* нежные, тонкие;
* бедны сократительными белками;
* бедны жиром;
* бедны неорганическими солями;
* богаты водой.
78.
79.
Физиологические особенности мышечнойсистемы:
1) мышцы хорошо растяжимы;
2) мышцы реже разрываются;
3) у здоровых детей 2-3 месяцев жизни отмечается
повышенный тонус мышц-сгибателей – физиологический
гипертонус;
4) мышцы прикрепляются немного дальше оси вращения.
80.
81.
82.
83.
У новорожденных и детей первых месяцев жизниотмечается выраженная гипертония мышц-сгибателей,
исчезающая на верхних конечностях в 2-2,5 месяцев, а на
нижних конечностях – в 3-4 месяцев.
* Мимические и жевательные мышцы у новорожденного
слабо развиты, укрепляются после прорезывания молочных
зубов.
* Купол диафрагмы у новорожденных более выпуклый. По
мере развития легких выпуклость диафрагмы уменьшается.
У детей до 5 лет диафрагма расположена высоко, что
связано с горизонтальным ходом ребер.
* Мышцы, апоневрозы и фасции живота у новорожденного
слабо развиты.
* Биохимический состав мышц у детей отличается от
взрослых.
* У новорожденного движения беспорядочны,
нескоординированы, лишь к 12 годам координация
движений становится совершенной.
84.
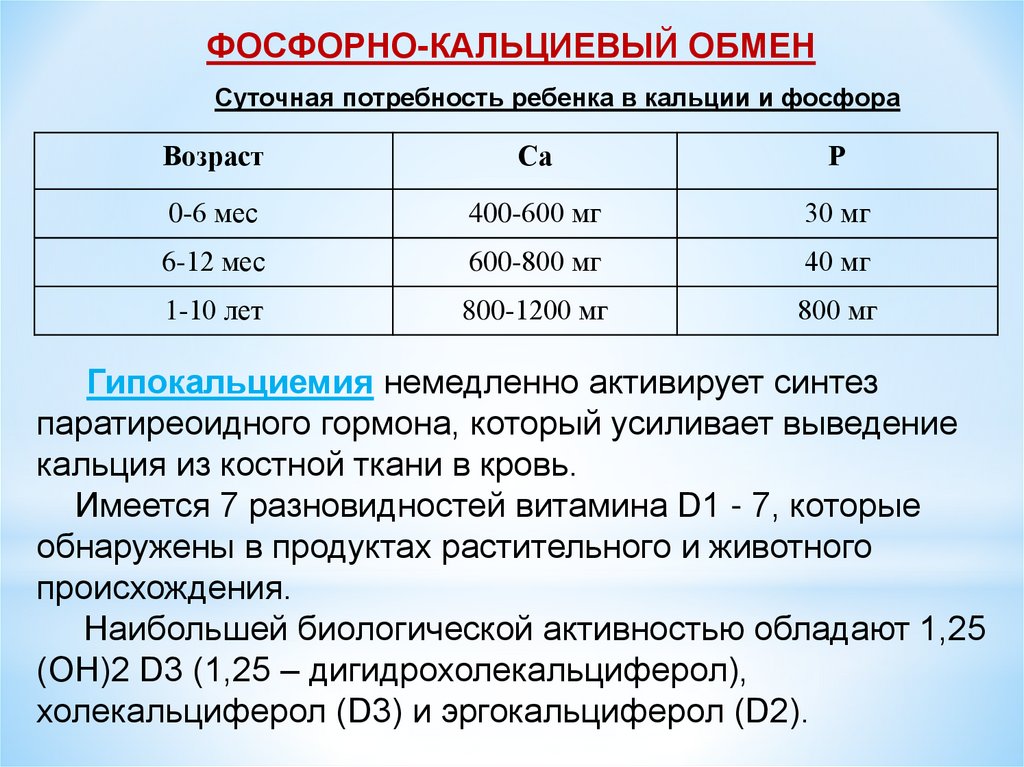
ФОСФОРНО-КАЛЬЦИЕВЫЙ ОБМЕНСуточная потребность ребенка в кальции и фосфора
Возраст
Са
Р
0-6 мес
400-600 мг
30 мг
6-12 мес
600-800 мг
40 мг
1-10 лет
800-1200 мг
800 мг
Гипокальциемия немедленно активирует синтез
паратиреоидного гормона, который усиливает выведение
кальция из костной ткани в кровь.
Имеется 7 разновидностей витамина D1 - 7, которые
обнаружены в продуктах растительного и животного
происхождения.
Наибольшей биологической активностью обладают 1,25
(ОН)2 D3 (1,25 – дигидрохолекальциферол),
холекальциферол (D3) и эргокальциферол (D2).
85.
––
–
–
МЕТОДИКА ИССЛЕДОВАНИЯ МЫШЕЧНОЙ СИСТЕМЫ
жалобы
анамнез
осмотр и пальпация:
развитие мышечной массы;
симметричность развития;
исследование мышечного тонуса и силы;
выявление объема пассивных и активных движений.
Масса мышц определяется путем осмотра и ощупывания мышц.
3 степени развития мышц: слабое, среднее, хорошее.
* Слабое развитие: масса мышц туловища и конечностей в
покое мала, во время напряжения изменение объема мышц едва
заметно, нижняя часть живота отвисает, нижние углы лопаток
расходятся и отстают от грудной клетки.
* Среднее развитие: мышцы туловища в покое развиты
умеренно, а мышцы конечностей – хорошо, при напряжении
отчетливо изменяются их форма и объем.
* Хорошее развитие: мышцы туловища и конечностей в покое
хорошо видны, при напряжении отмечается отчетливый рельеф
сокращенных мышц.
86.
Ассиметрия мышечной массы предполагает неодинаковуюстепень развития одноименных групп мышц.
Мышечный тонус – постоянное рабочее напряжение
скелетных мышц, контролируемое центральной нервной системой.
В норме тонус и масса мышц на симметричных местах
должны быть одинаковыми.
87.
Пробы, позволяющие судить о мышечном тонусе:*- симптом возврата (новорожденный лежит на спине с
согнутыми ногами; врач разгибает его ножки, удерживая их в
выпрямленном состоянии 5 сек, после чего убирает свои руки – при
этом ножки ребенка сразу же возвращаются в исходное положение; при
сниженном тонусе полного возврата не происходит);
*- проба на тракцию (лежащего на спине ребенка берут за
запястье и стараются привести в сидячее положение; ребенок сначала
разгибает руки (1-я фаза), а затем сгибает их, всем телом подтягиваясь
к врачу (2-я фаза); при гипертонусе отсутствует 1-я фаза, а при
гипотонусе – 2-я фаза);
*- симптом «дряблых плеч» (врач обеими руками,
охватывая плечи ребенка, пытается активно поднять их
вверх; при снижении мышечного тонуса это движение
даётся легко и плечи ребенка касаются мочек ушей).
88.
Сила мышцы – это степень усилия, котороенеобходимо приложить ребенку для
противодействия какому-нибудь движению.
Объём движений: активные и пассивные.
Активные движения изучают в процессе
наблюдения за ребенком во время игры, ходьбы,
выполнения тех или иных движений.
Пассивные движения исследуют, сгибая и
разгибая различные суставы ребенка: локтевые,
тазобедренные, голеностопные и т.д. У
новорожденных и детей первых 3-4 месяцев жизни
отмечают ограничение движений в суставах, за
счет физиологического гипертонуса.
Ограничение пассивных движений у детей
старшего возраста указывает на повышение
мышечного тонуса или поражение суставов.
89.
Степень снижения мышечной силы устанавливают наосновании результатов сравнительного исследования одной и той
же группы мышц здоровой и пораженной конечностей. Различают
шесть степеней мышечной силы.
В непораженных мышцах принимают за исходную — 100%, или
5 баллов, что соответствует полному объему активных движений
с преодолением массы конечности и внешнего сопротивления.
90.
4 балла — хорошая функция (75% от функцииздоровой конечности), при этом наблюдается полный объём
активных движений с преодолением массы конечности, но с
пониженной сопротивляемостью к дополнительной
нагрузке.
3 балла — удовлетворительная оценка - (<50%
сохранившейся силы мышц): отмечается полный объём
движений с преодолением массы конечности, но
неспособностью преодолевать малейшее сопротивление.
2 балла — плохая функция мышц (25% сохранившейся
силы), характеризующаяся полным объёмом движений с
преодолением уменьшенной (благодаря поддержке рукой
врача) массы конечности.
1 балл — очень плохая оценка (5% сохранившейся
силы): мышца способна лишь к напряжению, но не в
состоянии обеспечить активные движения в суставе.
0 баллов — очень плохая оценка: мышца полностью
парализована и неспособна даже к активному напряжению.
91.
Определение силы мышц: динамометром(ручным, становым), объективным ощущением
необходимого сопротивления тому или иному
произвольному движению ребёнка.
Силу мышц, особенно у детей дошкольного
возраста, можно приблизительно определить
следующими приёмами:
*
*
*
- по силе рукопожатия;
- по возможности поднять какой-либо груз;
- по способности к сопротивлению, которое
больной может оказать врачу при сгибании и
разгибании его конечностей.
92.
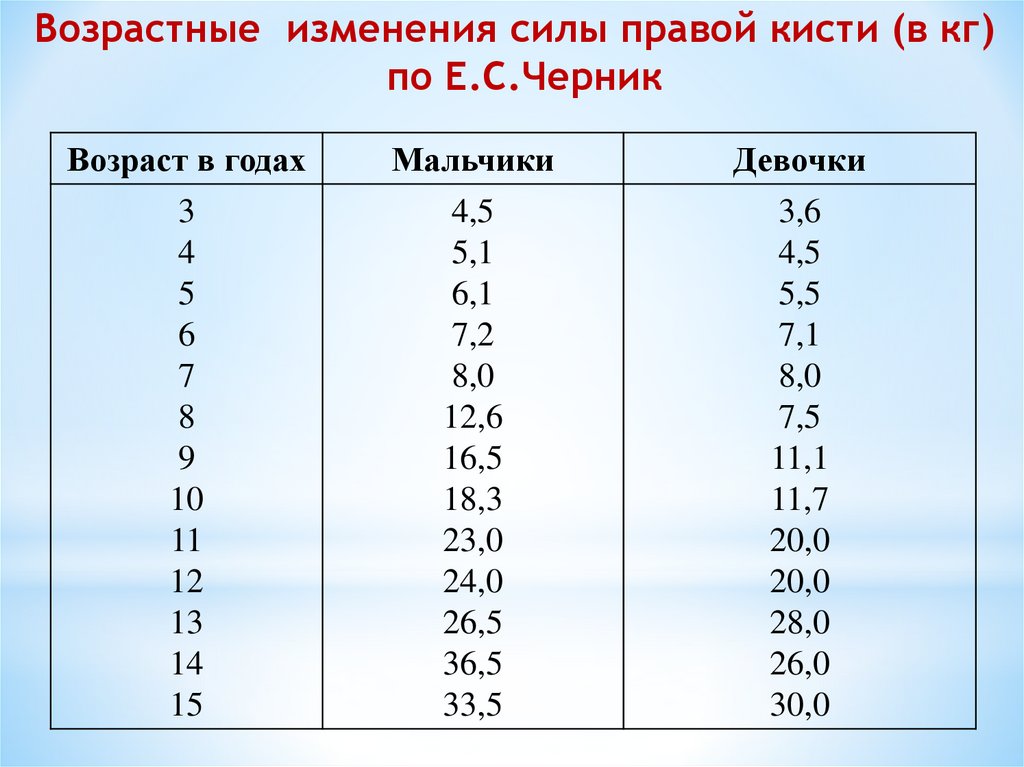
Возрастные изменения силы правой кисти (в кг)по Е.С.Черник
Возраст в годах
Мальчики
Девочки
3
4
5
6
7
8
9
10
11
12
13
14
15
4,5
5,1
6,1
7,2
8,0
12,6
16,5
18,3
23,0
24,0
26,5
36,5
33,5
3,6
4,5
5,5
7,1
8,0
7,5
11,1
11,7
20,0
20,0
28,0
26,0
30,0
93.
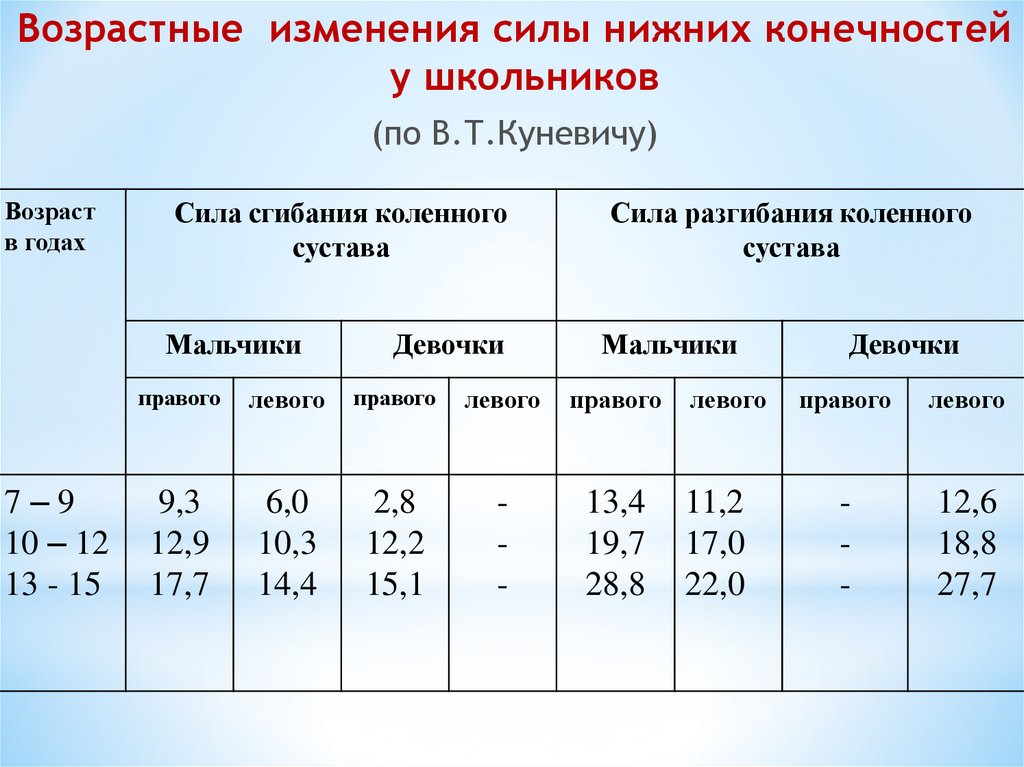
Возрастные изменения силы нижних конечностейу школьников
(по В.Т.Куневичу)
Возраст
в годах
Сила сгибания коленного
сустава
Мальчики
7–9
10 – 12
13 - 15
Девочки
Сила разгибания коленного
сустава
Мальчики
правого
левого
правого
левого
правого
9,3
12,9
17,7
6,0
10,3
14,4
2,8
12,2
15,1
-
13,4
19,7
28,8
левого
11,2
17,0
22,0
Девочки
правого
левого
-
12,6
18,8
27,7
94.
ДОПОЛНИТЕЛЬНЫЕ ИССЛЕДОВАНИЯ1. Биохимические показатели крови
(активность креатинфосфокиназы, мышечной
лактатдегидрогеназы, трансаминаз, концентрацию
аминокислот и креатина в крови и моче,
содержание миоглобина в крови и моче).
2. Генетические и морфологические
исследования (биопсия мышц).
3. Электромиография – метод регистрации
биоэлектрической активности мышц, позволяющий
дифференцировать первичную патологию мышц от
их поражений при заболеваниях нервной системы.
4. Хронаксиметрия - определение мышечной
возбудимости.
5. Эргография и эргометрия для определения
мышечной работоспособности.
95.
Болезненность мышц (миалгии)обусловлены спазмом, сдавлением, воспалением
или ишемией мышц.
*Выраженные боли в мышцах конечностей нередко
возникают при инфекционных заболеваниях (грипп,
лепроспироз, туляремия, бруцеллез, трихинеллез).
*Болезненность мышц в сочетании с их уплотнением
свидетельствует об их воспалительном поражении
(миозит, дерматомиозит, трихинеллез).
*Боли в покое и болезненность мышц свойственна
заболеваниям, протекающим с некрозом мышц
(дерматомиозит).
96.
может быть врождённой иприобретённой, первичной и вторичной.
Мышечная атрофия
Этот симптом является одним из основных
проявлений наследственных дегенеративных
заболеваний нервно-мышечной системы ребенка –
амиотрофии, миопатии и др.
Мышечная атрофия правой
конечности
97.
Мышечная гипертрофия - абсолютноеувеличение массы мышц:
*– физиологическая (интенсивная тренировка);
*– патологическая, генетически обусловленная, при
врожденной миотонии Томсена.
Псевдогипертрофия –
видимое увеличение массы мышц вследствие
отложения жировой ткани между атрофичными
мышечными волокнами при прогрессирующей мышечной
дистрофии (миопатия типа Дюшена).
98.
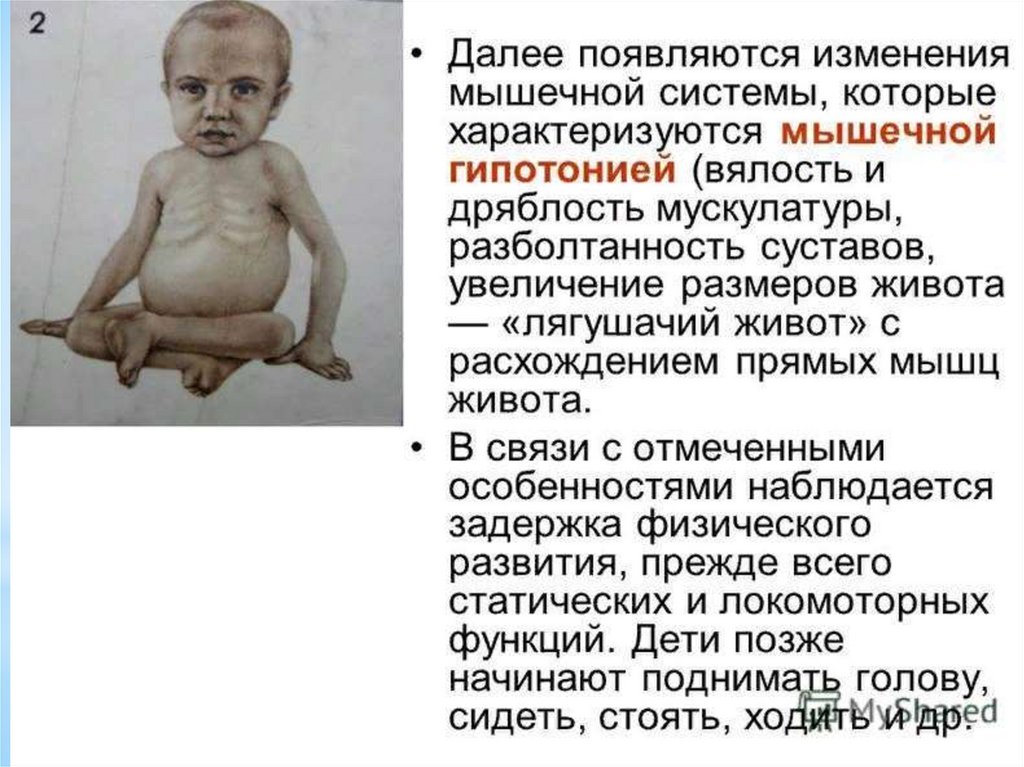
Гипотонус (мышечная гипотония) можетвстречаться у новорожденных при родовых травмах с
синдромом угнетения, у недоношенных, при рахите, при
малой хорее у более старших детей.
Для мышечной гипотонии характерно:
– свисание руки или ноги;
– отсутствие участия в общей двигательной реакции;
– отсутствие симптома возврата.
99.
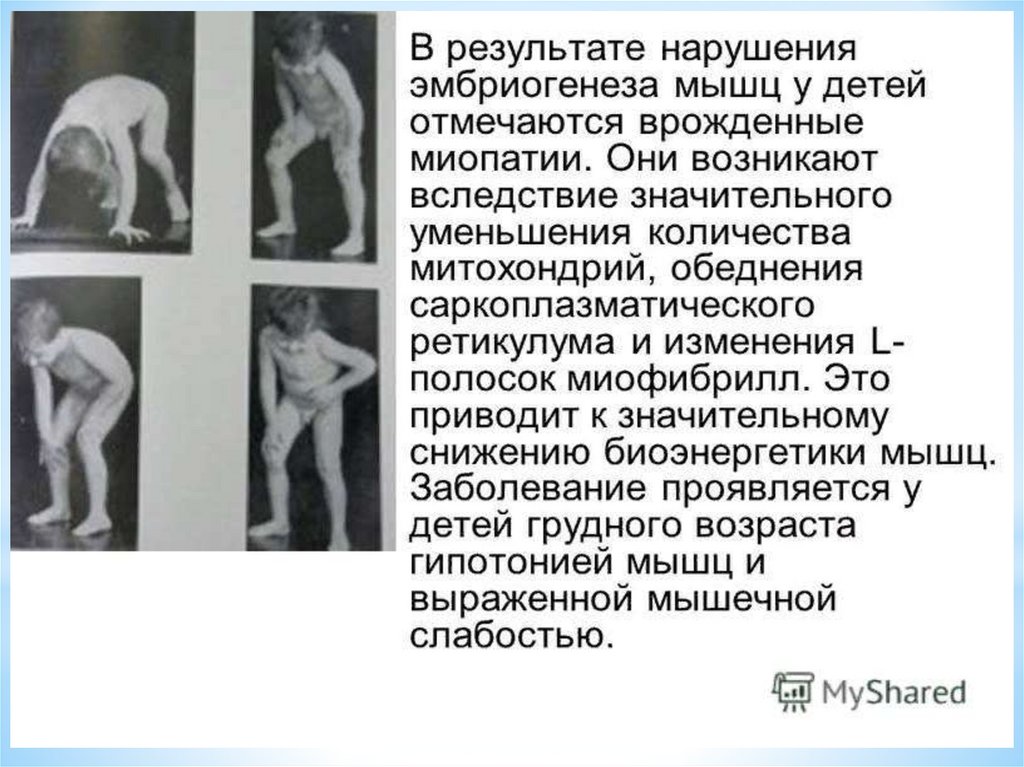
Миопатия –группа заболеваний мышечной системы,
обусловленных нарушением сократительной
способности мышечных волокон и проявляющихся
мышечной слабостью, уменьшением объёма
активных движений, снижением тонуса, атрофией,
иногда псевдогипертрофией.
100.
Миотония –состояние мышц, при котором резко
затруднено их расслабление после сильного
сокращения из-за изменений проницаемости
клеточных мембран (при наследственных
нервно-мышечных заболеваниях - миотония
Томсена).
101.
Гипертонус (мышечная гипертония)наблюдается при внутричерепных родовых травмах
с синдромом гипервозбудимости, нарушениях
мозгового кровообращения и кровоизлиянии в
головной мозг, таких инфекционных заболеваниях,
как энцефалит, столбняк, токсическая диспепсия,
дизентерия.
Гипертонус мышц конечностей
характеризуется следующими признаками:
*– сжатие пальцев в кулак;
*– плавниковое положение рук;
*– «когтистая лапа»;
*– атетозное положение рук;
*– положение опистотонуса.
102.
Судороги:клонические
тонические
тетанические
Клонические судороги - быстрые мышечные
сокращения, следующие друг за другом через
короткий , но неравномерный промежуток
времени.
Тонические судороги - длительные мышечные
сокращения.
Тетанические судороги - тоническое
сокращение мышц, длящееся несколько часов и
даже дней.

















































































 medicine
medicine








