Similar presentations:
Лікування гострого бактеріального риносинуситу на основі керівних принципів
1. Guideline-based treatment for Acute Bacterial Rhinosinusitis
Лікування гострогобактеріального
риносинуситу на основі
керівних принципів
Док. Кіттіхот Дуангнум (Kittichote Duangnum)
Медичний координатор, ГлаксоСмітКляйн Таїланд
PM-TH-ACA-PPT-190001_05/19
2. Topics
Тема• Вступ
• Бактеріальна етіологія та тенденція розвитку резистентності
при гострому бактеріальному риносинуситі (ГБРС)
• Керівні принципи для ГБРС
• Як обрати правильні антибіотики для правильних пацієнтів?
• Ключові моменти
3. Introduction
Вступ4. What is Rhinosinusitis?
Що таке риносинусит?• Він виникає, коли слизова оболонка в придаткових
пазухах і порожнині носа запалюється
• Слизова оболонка носа суміжна зі слизовою
оболонкою придаткових пазух, запалення пазух без
запалення слизової оболонки носа зустрічається рідко
• Цей процес зазвичай називають синуситом, але
«риносинусит» – більш точний термін
Aring AM & Cha MM. Am Fam Phys 2016;94(2):97
5. Which paranasal sinus?
Яка придаткова пазуха уражена?Лобна
пазуха
Клинопо
дібна
пазуха
Решітчас
та
пазуха
Верхньо
щелепна
пазуха
Передня
Бічна
Зображення: https://commons.wikimedia.org/wiki/File%3A724_Paranasal_Sinuses.jpg. Автор: OpenStax
College. Джерело: Anatomy & Physiology,
6. Acute Rhinosinusitis is common condition
Гострий риносинусит є поширенимзахворюванням
• ГРС – одна з найпоширеніших причин призначення антибіотиків; у
США антибіотики призначаються 82-88% пацієнтам, що
звертаються до лікаря з ГРС1
• Лише невелика частка вірусних інфекцій пазух переходить у
ГБРС, тому антибіотики не дають явної переваги у більшості
випадків ГРС1
ГБРС, гострий бактеріальний риносинусит; ГРС, гострий
риносинусит.
1. Smith SS, et al. Laryngoscope 2015;125(1):57–
7. Bacterial etiology and resistance trend in Acute Bacterial Rhinosinusitis (ABRS)
Бактеріальна етіологія татенденція розвитку
резистентності при гострому
бактеріальному
риносинуситі (ГБРС)
8. Common Pathogens in ABRS (Global)
Поширені збудники при ГБРС(загальні)
Інше
(4 %)
Анаеробні
мікроорганізми
S. aureus
(0-9 %)
(0-8 %)
S.Pneumoniae
Strep spp
(3-9 %)
(20-43 %)
M.catarrhalis
(2-10 %)
H.infuenzae
(22-35 %)
Адаптовано з Sinus and Allergy Health Partnership. Otolaryngology-Head and Ne
9.
RA
SO
ДОСЛІДЖЕНН
Я
АНТИБІОТИК
ОРЕЗИСТЕНТ
НОСТІ
ANTIBIOTIC
RESISTANCE
Дослідження резистентності до антибіотиків серед поширених збудників
позалікарняних інфекцій дихальних шляхів (ПЛІДШ)
у 4 центрах Таїланду:
Результати Дослідження антибіотикорезистентності (SOAR) 2012-2014 року.
Torumkuney et al. J Antimicrob Chemother 2016; 71
10. Guidelines for ABRS
Керівні принципи для ГБРС11. Guidelines for ABRS
Керівні принципи для ГБРСАмерик
анська
спільно
та
2012
інфекці
оністів
(IDSA)1
Європе
йский
Америк
анська
академі
я
2015
отолари
нгології
,
хірургії
голови
Керівні
принци
пи
клінічно
2018
ї
практик
и
Таїланд
у (Thai
1. Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(8): e72 – e112, 2. Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F,
et al. EPOS2012. Rhinol Suppl. 2012 Mar(23): 1-298. 3. Richard M. Rosenfeld et al,Otolaryngology–Head and Neck Surgery.2015:152(2S); S1–S39. 4.
Clinical Practice Guideline on the Management of Acute Bacterial Rhinosinusitis in Thai Access from
4
12. Guidelines for ABRS
Керівні принципи для ГБРСАмерик
анська
спільно
та
2012
інфекці
оністів
(IDSA)1
Європе
йский
Америк
анська
академі
я
2015
отолари
нгології
,
хірургії
голови
Керівні
принци
пи
клінічно
2018
ї
практик
и
Таїланд
у (Thai
1. Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(8): e72 – e112, 2. Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F,
et al. EPOS2012. Rhinol Suppl. 2012 Mar(23): 1-298. 3. Richard M. Rosenfeld et al,Otolaryngology–Head and Neck Surgery.2015:152(2S); S1–S39. 4.
Clinical Practice Guideline on the Management of Acute Bacterial Rhinosinusitis in Thai Access from
4
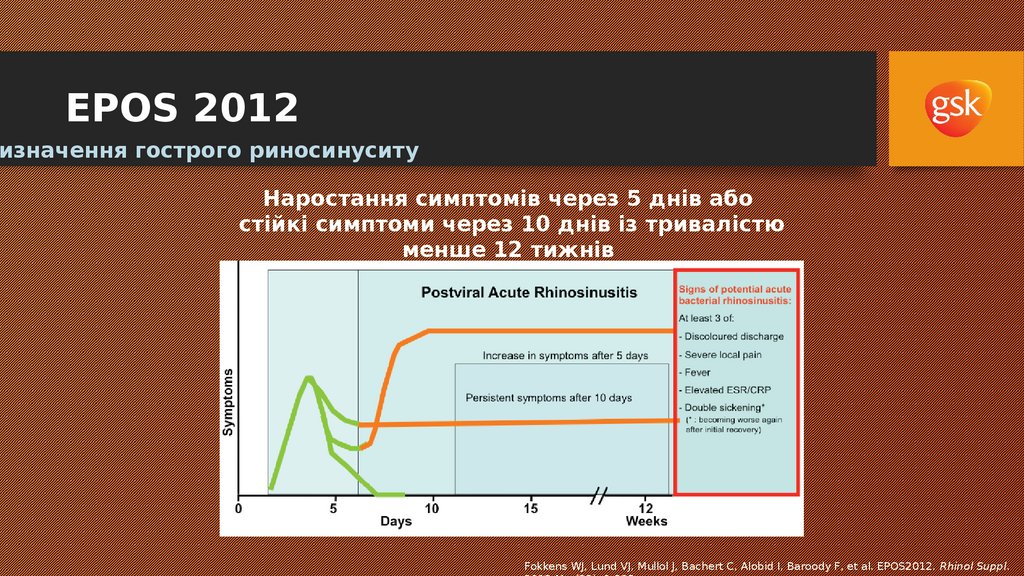
13. EPOS 2012
изначення гострого риносинуситуНаростання симптомів через 5 днів або
стійкі симптоми через 10 днів із тривалістю
менше 12 тижнів
Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F, et al. EPOS2012. Rhinol Suppl.
14. EPOS 2012
ого риносинуситу при здійсненні першої медичної допомогисимптоми стійкі
через 10 днів або
посилюються через 5 днів
симптоми менше 5 днів або
покращення після цього
застуда
помірні (після вірусу)
тяжкі*
(включаючи
бактеріальні)
+ місцеві стероїди
місцеві стероїди,
антибіотики
симптоматичне полегшення
анальгетики, сольовий розчин
зрошення, деконгестанти,
обрані рослинні сполуки
ніякого ефекту після
10 днів лікування
Негайне звернення.
• периорбітальний
набряк/еритема
• переміщений шар:
• подвійне бачення:
• офтальмоплегія
• зменшена гострота зору:
• важкий односторонній або
• двосторонній фронтальний
головний біль:
• набряк чола.
• ознаки менінгіту або
• неврологічні ознаки
ніякого ефекту після
14 днів лікування
зверніться до фахівця
ефект через 48 год
продовжуйте
лікування протягом
7-14 днів
*= Принаймні 3:
знебарвлені
виділення, важкі
локальні болі,
підвищення
температури тіла,
підвищена
ССЕ/СРБ, повторне
погіршення стану
ніякого ефекту
через 48 год
зверніться до
фахівця
Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F, et al. EPOS2012. Rhinol Suppl.
15. EPOS 2012
Лікування ГРС антибіотиками• Застосування антибіотиків при лікуванні легкого,
помірного ГРС не було корисним для більшості РКД
• Антибіотикотерапія повинна бути зарезервована для
пацієнтів із тяжким ГРС
• Поточні докази обмежені, але підтримують
застосування пеніциліну або амиксициліну
Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F, et al. EPOS2012. Rhinol Suppl.
16. Guidelines for ABRS
Керівні принципи для ГБРСАмерик
анська
спільно
та
2012
інфекці
оністів
(IDSA)1
Європе
йский
Америк
анська
академі
я
2015
отолари
нгології
,
хірургії
голови
Керівні
принци
пи
клінічно
2018
ї
практик
и
Таїланд
у (Thai
1. Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(8): e72 – e112, 2. Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F,
et al. EPOS2012. Rhinol Suppl. 2012 Mar(23): 1-298. 3. Richard M. Rosenfeld et al,Otolaryngology–Head and Neck Surgery.2015:152(2S); S1–S39. 4.
Clinical Practice Guideline on the Management of Acute Bacterial Rhinosinusitis in Thai Access from
4
17. IDSA Guideline for ABRS 2012
Керівні принципи IDSA для ГБРС2012
Діагноз ГБРС
• Діагноз синусит ґрунтується на симптомах на
ознаках
• Докази, що вказують на бактеріальну, а не на
вірусну інфекцію, спираються на типовий
початок і тимчасову прогресію клінічного
Малі симптоми:
перебігу
Значні симптоми:
• Гнійні виділення з передніх відділів
носа
• Гнійні або безкольорові виділення
із задніх відділів носа
• Закладеність носа або обструкція
• Неприємні відчуття або розпирання
обличчя
• Біль або відчуття тиску на обличчі
• Гіпосмія або аносмія
• Лихоманка (лише для гострого
Головний біль
Біль у вухах, відчуття тиску
або закладеності
Галітоз
Зубний біль
Кашель
Лихоманка (для підгострого
та хронічного снуситу)
Слабкість
2 великих або
1 великий
плюс ≥ 2
малих
симптомів
Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(
18. IDSA Guideline for ABRS 2012
Керівні принципи IDSA для ГБРС2012
йна діагностика бактеріального та вірусного риносинуситу
Persistence
Severe
lasting for ≥ 10 days without any evidence of clinical
improvement
symptoms or signs of high fever (≥ 39oC [102oF]) and
purulent nasal discharge or facial pain lasting for at least
3–4 consecutive days
new onset of fever, headache, or increase in nasal
discharge
Double sickening following a typical viral URI that lasted 5–6 days
Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(
19. IDSA Guideline for ABRS 2012
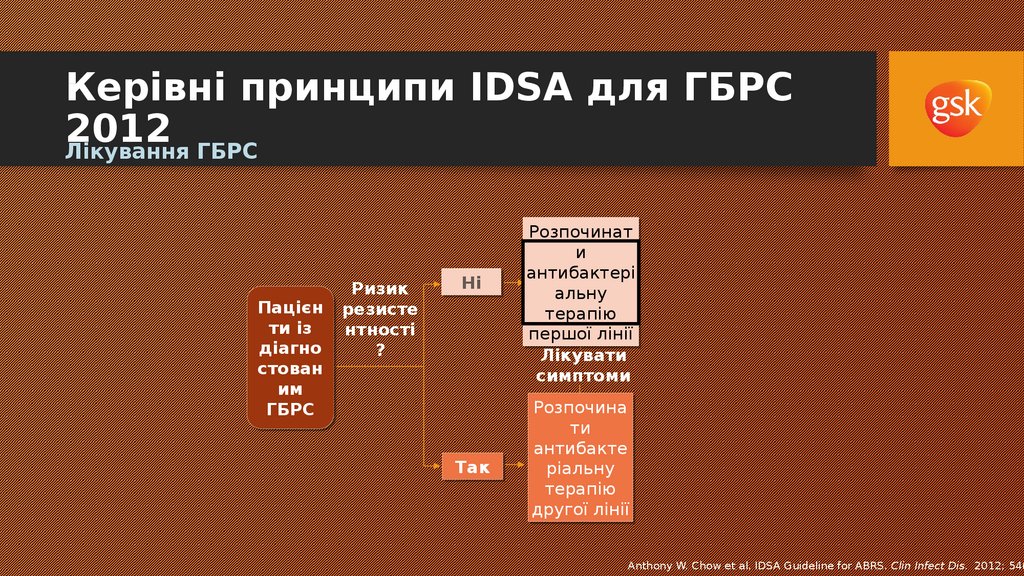
Керівні принципи IDSA для ГБРС2012
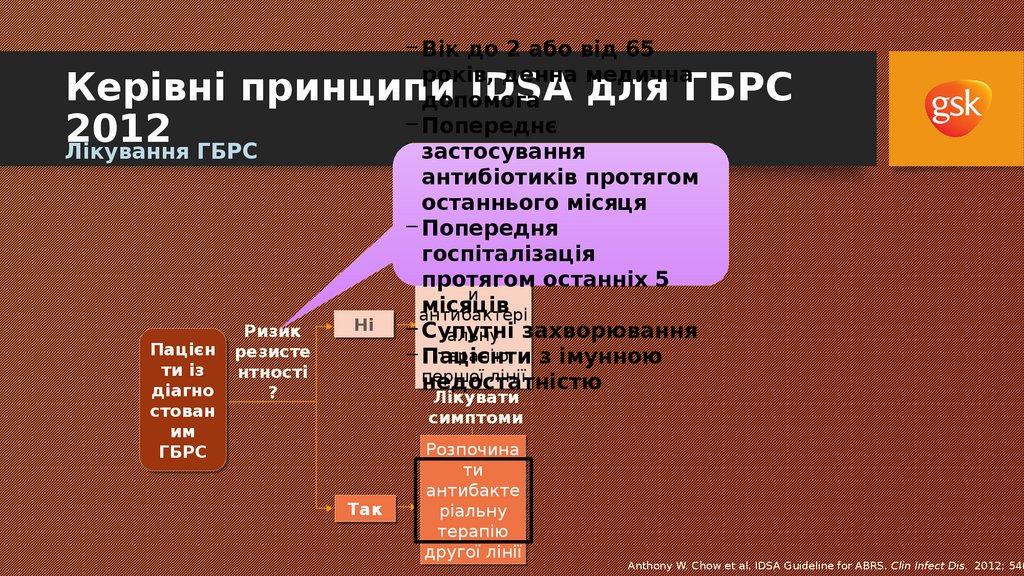
Лікування ГБРС
Ризик
Пацієн
Пацієн резисте
ти
нтності
ти із
із
діагно
?
діагно
стован
стован
им
им
ГБРС
ГБРС
Ні
Ні
Так
Так
Розпочинат
Розпочинат
и
и
антибактері
антибактері
альну
альну
терапію
терапію
першої
першої лінії
лінії
Лікувати
симптоми
Розпочина
Розпочина
ти
ти
антибакте
антибакте
ріальну
ріальну
терапію
терапію
другої
другої лінії
лінії
Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(
20. IDSA Guideline for ABRS 2012
Керівні принципи IDSA для ГБРС2012
Антимікробні режими для гострого бактеріального
риносинуситу у дорослих
ПОКАЗАННЯ
Початкова
емпірична терапія
ТЕРАПІЯ ПЕРШОЇ ЛІНІЇ
Амоксицилінклавуланат
(500 мг/125 мг п/о
тричі на день,
або 875 мг/125 мг п/
о двічі на день)
ß-лактамна алергія
ТЕРАПІЯ ДРУГОЇ ЛІНІЇ
Ризик
антибіотикорезисте
Амоксицилінклавуланат (2000
мг/125 мг п/о двічі на
день)
Доксициклін (100 мг п/о двічі
на день або 200 мг п/о один
раз на день)
Доксициклін (100 мг п/о двічі
на день або 200 мг п/о один
раз на день)
Левофлоксацин (500 мг п/о
один раз на день)
Моксифлоксацин (400 мг п/о
один раз на день)
Амоксицилінклавуланат
(2000
Anthony
W. Chow et al. IDSA
Guideline for ABRS. Clin Infect Dis.
2012; 54(
21. IDSA Guideline for ABRS 2012
– Вік до 2 або від 65років, денна медична
допомога
– Попереднє
застосування
антибіотиків протягом
останнього місяця
– Попередня
госпіталізація
Розпочинат
Розпочинат останніх 5
протягом
и
и
місяців
антибактері
антибактері
– Супутні
альну
альну захворювання
– Пацієнти
терапію
терапію
з імунною
першої
першої лінії
лінії
недостатністю
Керівні принципи IDSA для ГБРС
2012
Лікування ГБРС
Ризик
Пацієн
Пацієн резисте
ти
нтності
ти із
із
діагно
?
діагно
стован
стован
им
им
ГБРС
ГБРС
Ні
Ні
Лікувати
симптоми
Так
Так
Розпочина
Розпочина
ти
ти
антибакте
антибакте
ріальну
ріальну
терапію
терапію
другої
другої лінії
лінії
Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(
22. IDSA Guideline for ABRS 2012
Керівні принципи IDSA для ГБРС2012
Невдала початкова терапія
Невдале покращення, незважаючи на 3–5 днів
початкової емпіричної антимікробної терапії
Симптоми посилюються через 48–72 години
початкової емпіричної антимікробної терапії
Пацієнтів слід оцінювати на наявність резистентних патогенів,
неінфекційної етіології, структурних порушень чи інших причин
невдалого лікування
Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(
23. IDSA Guideline for ABRS 2012
Керівні принципи IDSA для ГБРС2012
Антимікробні режими для гострого бактеріального
риносинуситу у дорослих
ПОКАЗАННЯ
Початкова
емпірична терапія
ТЕРАПІЯ ПЕРШОЇ ЛІНІЇ
Амоксицилінклавуланат
(500 мг/125 мг п/о
тричі на день,
або 875 мг/125 мг п/
о двічі на день)
ß-лактамна алергія
ТЕРАПІЯ ДРУГОЇ ЛІНІЇ
Ризик
антибіотикорезисте
Амоксицилінклавуланат (2000
мг/125 мг п/о двічі на
день)
Доксициклін (100 мг п/о двічі
на день або 200 мг п/о один
раз на день)
Доксициклін (100 мг п/о двічі
на день або 200 мг п/о один
раз на день)
Левофлоксацин (500 мг п/о
один раз на день)
Моксифлоксацин (400 мг п/о
один раз на день)
• АмоксицилінAnthony
W. Chow et al. IDSA(2000
Guideline for ABRS. Clin Infect Dis.
клавуланат
2012; 54(
24. IDSA Guideline for ABRS 2012
Керівні принципи IDSA для ГБРС2012
Чи
слід застосовувати респіраторний фторхінолон проти ß-лактамного
засобу у якості засобів першої лінії для початкової емпіричної
протимікробної терапії ГБРС?
Респіраторні фторхінолони не перевершували ß-лактамні антибіотики у 8 РКД
лікування ГБРС
Clinical success
100%
90%
87%
Побічні ефекти
траплялися частіше
86%
80%
70%
60%
50%
FQs
AMC
40%
30%
20%
10%
з фторхінолонами, ніж з βлактамними антибіотиками у 2
подвійних сліпих РКД.
0%
У підгруповому аналізі 5 досліджень
Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(
25. Fluoroquinolones Adverse Events
Побічні ефекти фторхінолонівОпорно-руховий
апарат та
периферична нервова
система
Тендиніт/розрив
сухожилля
Центральна
нервова система
Психоз
Тривожності
Безсоння
Депресія
Галюцинації
Біль у м’язах
М’язова слабкість
Суїцидальні думки
Болі в суглобах
Збентеження
Набряк суглобів
Порушення уваги
Периферична
нейропатія
Погіршення пам’яті
Марення
Інші побічні реакції
Загострення міастенії
Подовження інтервалу
QT
Реакції гіперчутливості/
анафілаксія
Фоточутливість/
фототоксичність
Діарея, пов’язана з
Clostridium difcile
Значне зниження
рівня цукру в крові
Аневризма/диссекція
аорти
26. Guidelines for ABRS
Керівні принципи для ГБРСАмерик
анська
спільно
та
2012
інфекці
оністів
(IDSA)1
Європе
йский
Америк
анська
академі
я
2015
отолари
нгології
,
хірургії
голови
Керівні
принци
пи
клінічно
2018
ї
практик
и
Таїланд
у (Thai
1. Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(8): e72 – e112, 2. Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F,
et al. EPOS2012. Rhinol Suppl. 2012 Mar(23): 1-298. 3. Richard M. Rosenfeld et al,Otolaryngology–Head and Neck Surgery.2015:152(2S); S1–S39. 4.
Clinical Practice Guideline on the Management of Acute Bacterial Rhinosinusitis in Thai Access from
4
27. AAO-HNS 2015
завдяки вірусній інфекції верхніх дихальних шляхів (нагальна рекомендація)Симптоми або ознаки гострого риносинуситу
(гнійний дренаж носа, що супроводжується
непрохідністю носа та/або болем, розпиранням або
відчуттям тиску на обличчі) зберігаються без ознак
поліпшення більше 10 днів
Симптоми або ознаки риносинуситу
погіршуються протягом 10 днів після
початкового полегшення (повторне
погіршення стану)
Richard M. Rosenfeld et al,Otolaryngology–Head and Neck
28. AAO-HNS 2015
Вибір антибіотику для гострогобактеріального риносинуситу
Клініцист має призначити амоксицилін з або без клавуланату як терапію
першої лінії протягом 5-10 днів для більшості дорослих
Фактори, які спонукають клініцистів розглянути можливість призначення
амоксициліну-клавуланату замість лише амоксициліну
Лікування гострого бактеріального риносинуситу (ГБРС)
Фактор
Ситуації з ймовірною
бактеріальною резистентністю
Коментар
Застосування антибіотиків протягом останнього місяця
Тісний контакт з пацієнтами, медичними працівниками або середовищем охорони здоров’я
Невдала попередня антибіотикотерапія
Зараження після вакцинації, незважаючи на профілактику
Тісний контакт з дитиною у відділенні денної медичної допомоги
Курець чи курець у родині
Висока поширеність стійких бактерій у спільноті
Наявність середнього та важкого ступеня
Інфекція
Помірні та важкі симптоми ГБРС
Затяжні симптоми ГБРС
Фронтальний або сфеноїдний синусит
Наявність в анамнезі рецидивуючого ГБРС
Наявність супутнього захворювання або
крайнощі
життя
Супутні захворювання, включаючи діабет та хронічні серцеві, печінкові або ниркові захворювання
Пацієнт з імунною недостатністю
Вік від 65 років
Richard M. Rosenfeld et al,Otolaryngology–Head and Neck
29. AAO-HNS 2015
Застосування високої дози амоксициліну зклавуланатом
Дорослі з ГБРС, які мають високий ризик зараження організмом,
стійким до амоксициліну
Високі ендемічні показники (>10 %) інвазивного нечутливого до
пеніциліну S. pneumoniae
Тяжка інфекція
• Докази системної токсичності з температурою ≥ 39 oC
• Загроза гнійних ускладнень
Вік від 65 років
Нещодавня госпіталізація
Застосування антибіотиків за останній місяць
Richard M. Rosenfeld et al,Otolaryngology–Head and Neck
30. AAO-HNS 2015
Невдале початкове лікуванняУ пацієнта спостерігається погіршення або невдале покращення
початкового лікування через 7 днів після діагнозу
Прогресування виявлення ознак
або симптомів ГБРС або початок
нових ознак або симптомів
Відсутність зменшення проявів
ознак або симптомів ГБРС
Richard M. Rosenfeld et al,Otolaryngology–Head and Neck
31. AAO-HNS 2015
Антибіотикотерапія для невдалого початкового лікуванняГБРС
Оптимальна терапія
• Мультирезистентність S. pneumoniae
• β-лактамаза, що виробляє H. infuenzae та M. catarrhalis,
включає високу дозу амоксициліну-клавуланату (4 г/
доба аналогу амиксициліну)
або респіраторний фторхінолон.
Richard M. Rosenfeld et al,Otolaryngology–Head and Neck
32. Guidelines for ABRS
Керівні принципи для ГБРСАмерик
анська
спільно
та
2012
інфекці
оністів
(IDSA)1
Європе
йский
Америк
анська
академі
я
2015
отолари
нгології
,
хірургії
голови
Керівні
принци
пи
клінічно
2018
ї
практик
и
Таїланд
у (Thai
1. Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(8): e72 – e112, 2. Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F,
et al. EPOS2012. Rhinol Suppl. 2012 Mar(23): 1-298. 3. Richard M. Rosenfeld et al,Otolaryngology–Head and Neck Surgery.2015:152(2S); S1–S39. 4.
Clinical Practice Guideline on the Management of Acute Bacterial Rhinosinusitis in Thai Access from
4
33. Thai CPG 2018
34. How to choose right antibiotics for right patients?
Як обрати правильні антибіотикидля правильних пацієнтів?
35. Aim of Antimicrobial therapy
Ціль антимікробної терапіїІнфекція
Зростання
резистентності
Поширення
Належне
лікування
Неналежне
лікування
Невдале
знищення
бактерій
Вибір
резистентних
бактерій
Знищення бактерій
Максимізувати лікування
Мінімізувати потенціал для
Dagan R.,Klugman KP. Craig WA.et al. Journal of Antimicrobial Chemotherapy
36. Using PK/PD to design effective antimicrobial therapies
Використання ФК/ФК дляздійснення ефективної
антимікробної терапії
Час > МПК
AUC24/МПК
(діяльність в
залежності від часу)
МПК
(діяльність в залежності від
концентрації)
МПК
40–50
%
Пеніциліни
Цефалоспорини
Макроліди
Оптимальний
профіль:
25-125
Хінолони
Оптимальний профіль:
Відношення AUC/МПК
якнайменше:
концентрація перевищує
Benninger M.МПК
Amoxicillin/clavulanate potassium extended release tablets: a new antimicrobial for the treatment of acute bacterial sinusitis and community-acquided pneumonia.
37.
Концентрація у сироватці (мг/л)Нова технологіяуповільненого
вивільнення
максимізоване
знищення
бактерій
Негайне
вивільнення
20
Амоксицилін тригідрат 562,5 мг
Уповільнене
Клавуланат калію 62,5 мг
у кожній таблетці
вивільнення
18
16
Кристалічний
амоксицилін натрію
14
437,5 мг у кожній
таблетці
12
10
8
6
4
2
0
0
2
4
6
Час (год)
8
10
12
Kaye CM, Allen A, Perry S, et al. Clinical Therapeutic 2001
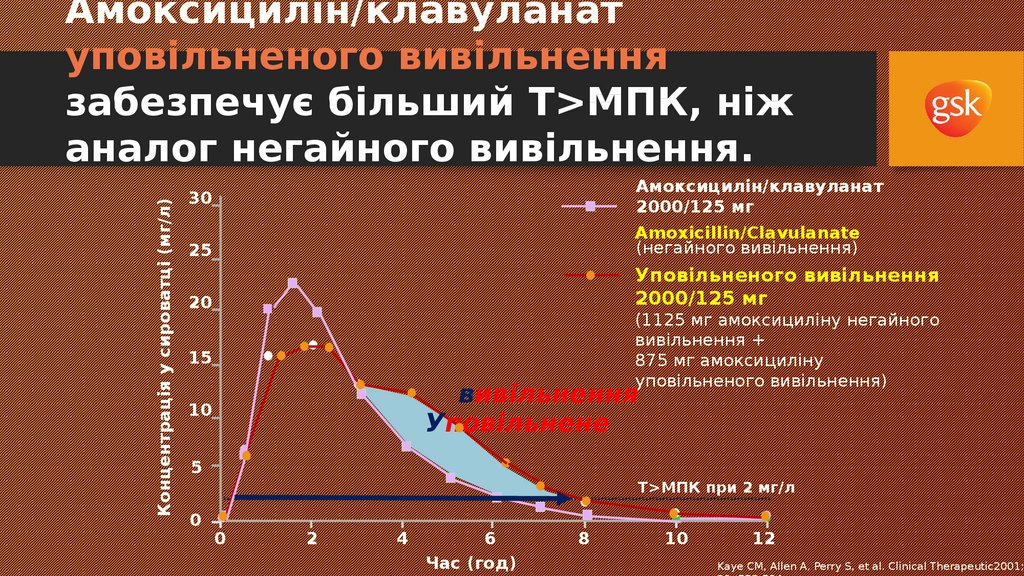
38. Amoxicillin/Clavulanate Sustained Release provides greater T>MIC than equivalent immediate release.
Концентрація у сироватці (мг/л)Амоксицилін/клавуланат
уповільненого вивільнення
забезпечує більший T>МПК, ніж
аналог негайного вивільнення.
30
Амоксицилін/клавуланат
2000/125 мг
25
Amoxicillin/Clavulanate
(негайного вивільнення)
20
Уповільненого вивільнення
2000/125 мг
(1125 мг амоксициліну негайного
вивільнення +
875 мг амоксициліну
уповільненого вивільнення)
15
вивільнення
Уповільнене
10
5
T>МПК при 2 мг/л
0
0
2
4
6
Час (год)
8
10
12
Kaye CM, Allen A, Perry S, et al. Clinical Therapeutic2001;
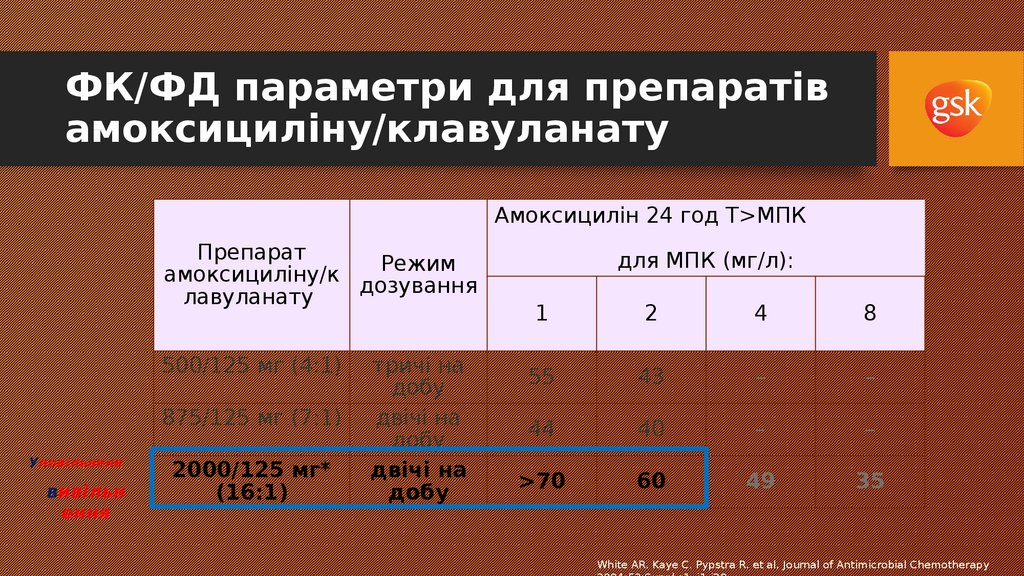
39. PK/PD parameters for Amoxicillin/clavulanate formulations
ФК/ФД параметри для препаратівамоксициліну/клавуланату
Амоксицилін 24 год T>МПК
Препарат
Режим
амоксициліну/к
дозування
лавуланату
500/125 мг (4:1)
875/125 мг (7:1)
Уповільнене
вивільн
ення
2000/125 мг*
(16:1)
тричі на
добу
двічі на
добу
двічі на
добу
для МПК (мг/л):
1
2
4
8
55
43
–
–
44
40
–
–
>70
60
49
35
White AR. Kaye C. Pypstra R. et al, Journal of Antimicrobial Chemotherapy
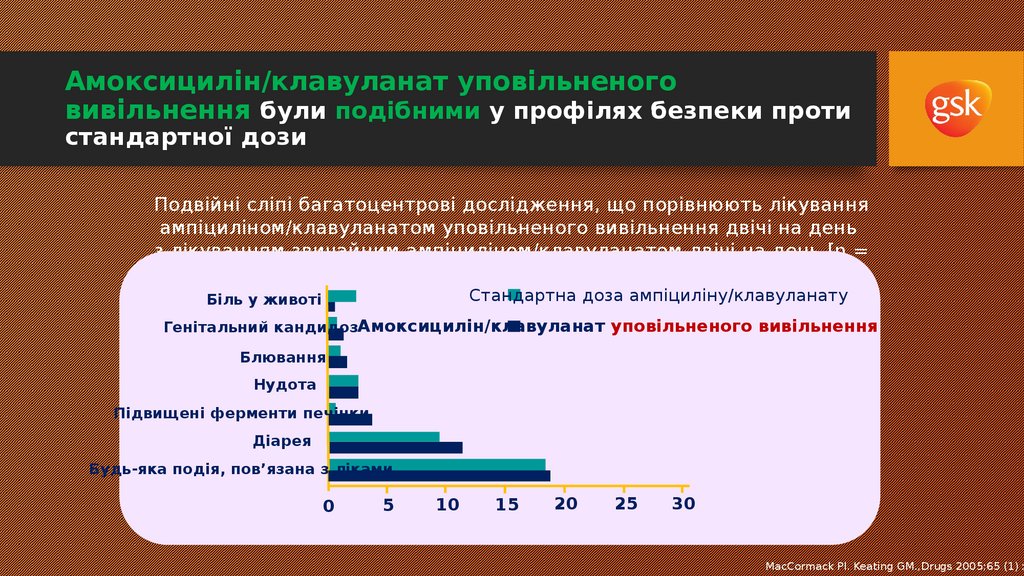
40. Amoxicillin/Clavulanate SR were similar in safety profiles vs standard dose
Амоксицилін/клавуланат уповільненоговивільнення були подібними у профілях безпеки проти
стандартної дози
Подвійні сліпі багатоцентрові дослідження, що порівнюють лікування
ампіциліном/клавуланатом уповільненого вивільнення двічі на день
з лікуванням звичайним ампіциліном/клавуланатом двічі на день [n =
633]
Стандартна доза ампіциліну/клавуланату
Біль у животі
Генітальний кандидозАмоксицилін/клавуланат уповільненого вивільнення
Блювання
Нудота
Підвищені ферменти печінки
Діарея
Будь-яка подія, пов’язана з ліками
0
5
10
15
20
25
30
MacCormack Pl. Keating GM.,Drugs 2005;65 (1) :
41. Safety of Amoxicillin/Clavulanate in different situation
Безпечність амоксициліну/клавуланатуу різних ситуаціях
Вагітність
Екскреція
Аритмія
Лікарськохарчова
взаємодія
вагітність
категорії В
Виділяється
переважно через
нирки (ШКФ
>30 мл/хв,
без коригування
дози)
не була
пов’язана
з продовженням
QT
не має
лікарськохарчової
взаємодії
Prescribing Information - Amoxicillin/clavulanate 2000/125 mg. Fan E., CPJ/RPC, 2005, Vol. 138, NO. 4. Maiefski M., The Ne
42. Take Home Message
Ключові моменти43. Amoxicillin/clavulanic acid have high rate of susceptibility > 90% to common pathogen of CA-RTIs
Амоксицилін/клавуланова кислота >90 % поширеного збудника CA-RTI
97,1
%
93,5
%
100 %
S. pneumoniae
H. influenzae
M. catarrhalis
З 4 центрів Таїланду
Результати Дослідження антибіотикорезистентності
(SOAR) 2012-2014 року.
Torumkuney et al. J Antimicrob Chemother 2016; 71
44. Amoxicillin/clavulanic acid is 1st line for ABRS
Амоксицилін/клавуланова кислотає терапією першої лінії для ГБРС
Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012; 54(8): e72 – e112
Richard M. Rosenfeld et al,Otolaryngology–Head and Neck Surgery.2015:152(2S); S1–S39
45. Patients with risk of antibiotic resistance
Пацієнти з ризикомантибіотикорезистентності
Супутнє захворювання
Вік від 65 років
Нещодавня госпіталізація
Застосування антибіотиків
за останній місяць
• Пацієнти з імунною
недостатністю
• Високі ендемічні показники
(>10 %) інвазивного
(пеніцилін-нечутливого) S.
pneumoniae
• Тяжка інфекція (наприклад,
доказ системної токсичності з
температурою 39 °C [102 °F]
IDSA 2012
• Висока доза
амоксициліну/клавуланової
кислоти 2 г п/о двічі на день
AAO-HNS 2015
• Висока доза
амоксициліну/клавуланової
кислоти 2 г п/о двічі на день
Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012;
54(8): e72 – e112
46. Patients who fail initial therapy
Пацієнти з невдалою початковоютерапією
IDSA 2012
Невдале покращення,
незважаючи на 3–5 днів
початкової емпіричної
Симптоми
посилюються
антимікробної
терапії
через 48–72 години
початкової емпіричної
антимікробної терапії
AAO-HNS
2015
У пацієнта спостерігається
погіршення або невдале
покращення початкового
лікування через 7 днів після
діагнозу
Висока доза амоксициліну/клавуланової кислоти 2 г п/о двічі на день
Anthony W. Chow et al. IDSA Guideline for ABRS. Clin Infect Dis. 2012;
54(8): e72 – e112
47. Amoxicillin/Clavulanate Sustained Release provides greater T>MIC than equivalent immediate release.
Концентрація у сироватці (мг/л)Амоксицилін/клавуланат
уповільненого вивільнення
забезпечує більший T>МПК, ніж
аналог негайного вивільнення.
30
Амоксицилін/клавуланат
2000/125 мг
25
Amoxicillin/Clavulanate
(негайного вивільнення)
20
Уповільненого вивільнення
2000/125 мг
(1125 мг амоксициліну негайного
вивільнення +
875 мг амоксициліну
уповільненого вивільнення)
15
вивільнення
Уповільнене
10
5
T>МПК при 2 мг/л
0
0
2
4
6
Час (год)
8
10
12
Kaye CM, Allen A, Perry S, et al. Clinical Therapeutic2001;









































 medicine
medicine