Similar presentations:
ВИЧ и грибковые оппортунистические инфекции
1. ВИЧ и грибковые оппортунистические инфекции.
Подготовила:студентка5 курса группы 1209
Каримова Е.А.
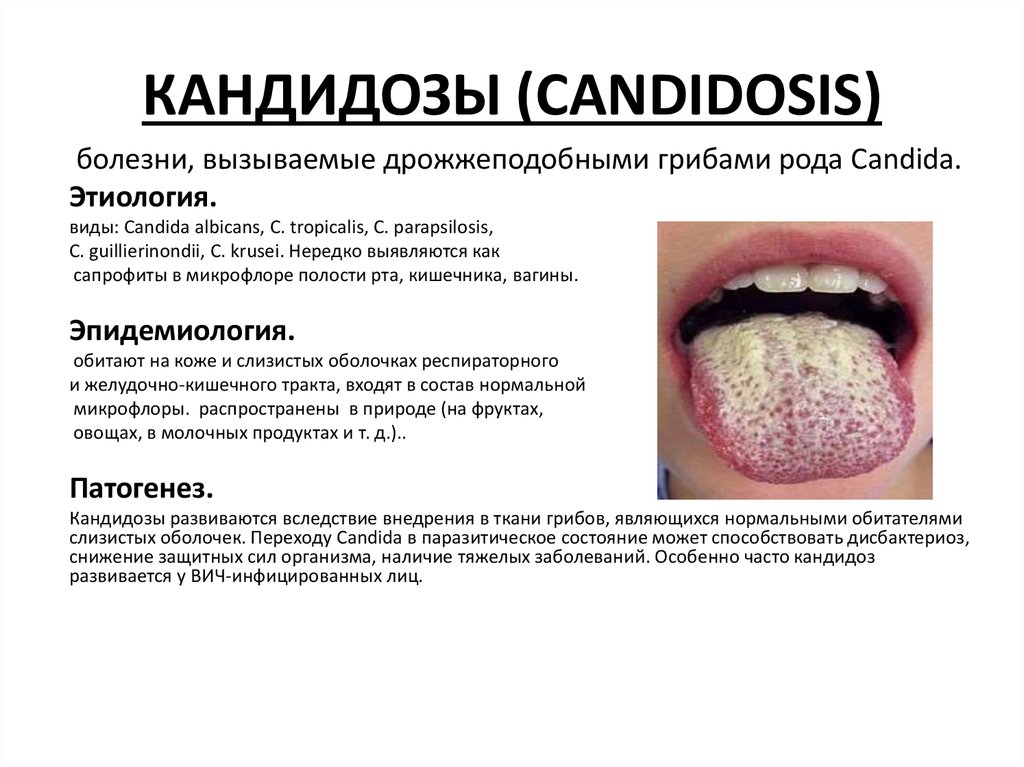
2. КАНДИДОЗЫ (CANDIDOSIS)
болезни, вызываемые дрожжеподобными грибами рода Candida.Этиология.
виды: Candida albicans, С. tropicalis, С. parapsilosis,
С. guillierinondii, С. krusei. Нередко выявляются как
сапрофиты в микрофлоре полости рта, кишечника, вагины.
Эпидемиология.
обитают на коже и слизистых оболочках респираторного
и желудочно-кишечного тракта, входят в состав нормальной
микрофлоры. распространены в природе (на фруктах,
овощах, в молочных продуктах и т. д.)..
Патогенез.
Кандидозы развиваются вследствие внедрения в ткани грибов, являющихся нормальными обитателями
слизистых оболочек. Переходу Candida в паразитическое состояние может способствовать дисбактериоз,
снижение защитных сил организма, наличие тяжелых заболеваний. Особенно часто кандидоз
развивается у ВИЧ-инфицированных лиц.
3. Симптомы и течение
У ВИЧ-инфицированных больных встречаются следующие клинические формы кандидозаполости рта:
-Псевдомембранозный (дифтерийный) характеризуется наличием белого или желтоватого
налета на гиперемированной или нормально окрашенной слизистой оболочке полости рта.
При соскабливании налет легко снимается, обнажая кровоточащую поверхность. В процесс
чаще всего вовлекается слизистая оболочка щек, губ, языка, твердого и мягкого неба.
-Эритематозная (атрофическая) форма проявляется эритематозными макулярными
бляшками, которые чаще локализуются на небе и спинке языка, реже — на слизистой
оболочке щек, отмечается атрофия нитевидных сосочков. Цвет пораженной слизистой
оболочки варьирует от светло-розового до багряно-красного.
-Хронический гиперпластический кандидоз — редко встречающаяся форма у ВИЧинфицированных больных, ее чаще связывают с табакокурением. Элементы поражения
локализуются на слизистой оболочке щек, обычно билатерально и очень редко их можно
встретить в ретромолярном пространстве.
-ангулярный хейлит, который в редких случаях перерастает в более распространенный
хейлитКандидоз слизистой оболочки полости рта (молочница) проявляется в виде белых
налетов (сплошных или в виде изолированных участков) на слизистой оболочке щек,
задней стенки глотки, на языке. Пораженные места обычно безболезненны, но при
уплотнении налета, образовании трещин может быть нерезко выраженная болезненность в
полости рта.
4.
При кожном кандидозе отмечаются краснота, мацерация кожи, могут быть баланиты, зуд
в области заднего прохода, паронихии. При локализации на коже промежности или на
мошонке могут наблюдаться отдельные пустулезные элементы. При хроническом кожнослизистом кандидозе могут развиваться поражения в виде гиперкератоза, поражения
ногтей, гнездного облысения в сочетании с длительными изменениями слизистых
оболочек. Более глубокие поражения слизистых оболочек проявляются в обширных
изменениях, при которых налеты распространяются на слизистые оболочки пищевода,
желудка, трахеи, бронхов. Это сопровождается нарушением глотания и загрудинными
болями. Может развиться массивное кандидозное поражение слизистой оболочки после
катетеризации мочевого пузыря.
• кандидозный сепсис характеризуются тяжелым течением, высокой лихорадкой и
выраженными симптомами общей интоксикации. Сопровождается поражением
различных органов (легких, желудочно-кишечного тракта, мозга, почек и др), сетчатки ( в
частности стекловидное тело).Отмечается боль в глазу, нарушение зрения. Гематогенное
поражение легких характеризуется развитием инфильтратов. Больных беспокоит сильный
кашель, вначале сухой, затем с небольшим количеством вязкой слизисто-гнойной
мокроты, иногда с прожилками крови.В процесс может быть вовлечена плевра;
прикорневые лимфатические узлы увеличены и уплотнены. При кандидозе кишечника
отмечаются боли в животе, вздутие кишечника, понос, испражнения часто содержат
примесь крови, могут быть боль в области прямой кишки и зуд в области заднего прохода.
Поражение опорно-двигательного аппарата проявляется в виде артритов, остеомиелитов,
миозитов.
у ВИЧ-инфицированных женщин очень часто развивается хронический вагинальный
кандидоз.
5. Диагностика.
• Диагностическое значение имеет выделение культуры изкрови, спинномозговой жидкости, внутрисуставной
жидкости или в биопсированных тканях, выявление
достаточно высоких титров антител в реакции
агглютинации со специфическим антигеном.
Положительными считаются высокие титры (1:160—
1:1600) или нарастание титров антител в ходе болезни. У
ВИЧ-инфицированных серологические реакции остаются
отрицательными.
6. Лечение.
• Устранение факторов, способствующих возникновению кандидоза.• Витамины группы В и аскорбиновая кислота.
• При поражении кожи используют мази с противомикозными
препаратами
• При поражениях слизистых оболочек (оральный, вагинальный
кандидоз) используют местно суспензию, содержащую нистатин.
• При поражении слизистой оболочки пищевода применяют
кетоконазол (Ketoconazole) по 200—400 мг в день (эффективность
около 50%), если улучшения нет , то внутривенное введение
амфотерицина В по 0,3 мг/кг. При кандидозном поражении мочевого
пузыря в течение 5 дней проводят инстиляции раствора
амфотерицина В по50 мкг/мл.
• Эффективным препаратом для лечения системного кандидоза
является Diflucan, который назначают внутрь по 200 мг в день в
течение двух дней.
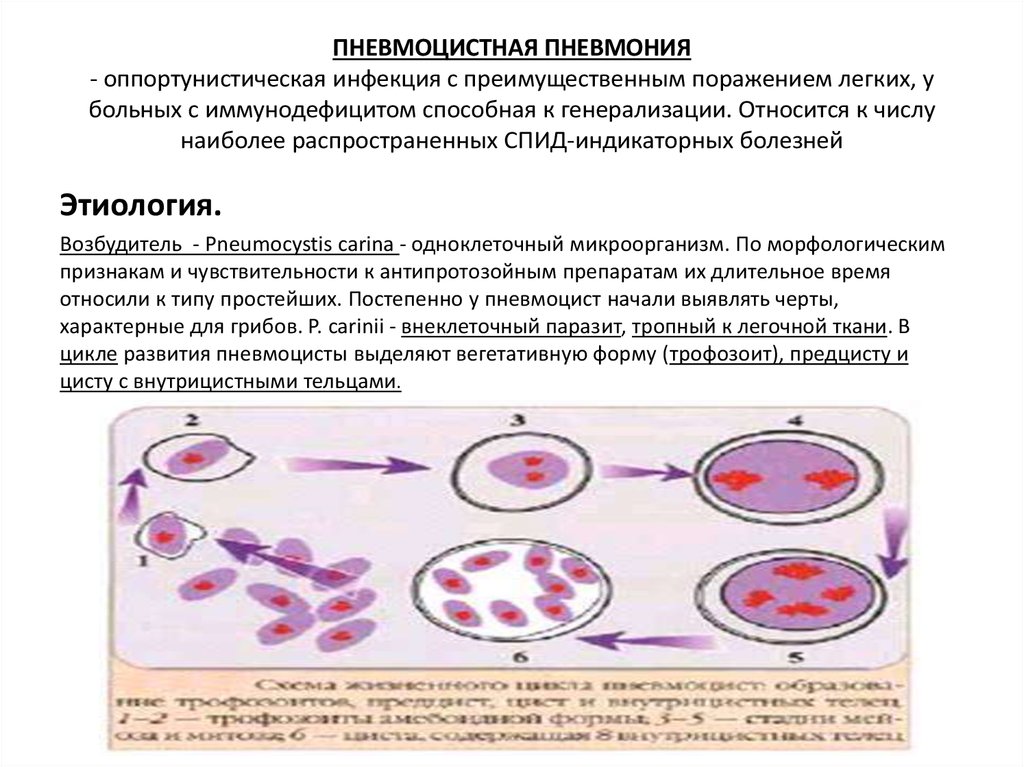
7. ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ - оппортунистическая инфекция с преимущественным поражением легких, у больных с иммунодефицитом
способная к генерализации. Относится к числунаиболее распространенных СПИД-индикаторных болезней
Этиология.
Возбудитель - Pneumocystis carina - одноклеточный микроорганизм. По морфологическим
признакам и чувствительности к антипротозойным препаратам их длительное время
относили к типу простейших. Постепенно у пневмоцист начали выявлять черты,
характерные для грибов. P. carinii - внеклеточный паразит, тропный к легочной ткани. В
цикле развития пневмоцисты выделяют вегетативную форму (трофозоит), предцисту и
цисту с внутрицистными тельцами.
8. Патогенез
Пропагативные формы пневмоцистверхние дыхательные пути
альвеол и начинают жизненный цикл в организме нового хозяина.
Прикрепление трофозоитов к альвеолоцитам первого за счет
поверхностных гликопротеинов, которые взаимодействуют с
протеинами легочной ткани через маннозные рецепторы на клетках
хозяина, особенно макрофагах - пролиферацией возбудителя, его
взаимодействием с сурфактантом, освобождением токсических
метаболитов. Защиту организма хозяина от P. carinii осуществляют Тлимфоциты, альвеолярные макрофаги, специфические AT.
Компроментация иммунной системы стимулирует рост численности
пневмоцист. При СПИДе число паразитов в альвеолах и бронхах
настолько большое, что нарушается альвеолярная вентиляция, и
больной умирает от нарастающей легочной недостаточности.
Разрушение альвеолярно-капиллярной мембраны может приводить к
диссеминации пневмоцист с основного места локализации.
9. Классическими симптомами пневмоцистной пневмонии
Инкубационный период - от 2 до 5 суток, начало острое, с лихорадкой ,
головные боли, слабость, потливость, боли в грудной клетке, резко выражены
явления тяжелой дыхательной недостаточности: кашель с отделением
пенистой мокроты или сухой надсадный, тахипноэ, число дыхательных
движений может достигать 30 - 50 в 1 мин. Отмечается цианоз носогубного
треугольника, акроцианоз, раздувание крыльев носа, втягивание
межреберных промежутков. Летальность при пневмоцистозе взрослых без
лечения составляет 90 - 100%.
Пневмоцистная пневмония у больных СПИДом развивается медленно,
постепенно. От начала продромальных явлений до выраженных легочных
симптомов проходит 4, а иногда - 8 - 12 недель. Симптоматика
характеризуется лихорадкой (температура тела может быть 38 - 40°С на
протяжении нескольких месяцев), похуданием, сухим кашлем и одышкой с
нарастающей дыхательной недостаточностью, которая в 90% ведет к смерти.
Рентгенологически в легких выявляют рассеянные затемнения
инфильтративного характера с преимущественной локализацией в средненижних отделах, которые быстро сливаются с образованием «диффузного
альвеолярного затемнения».
10. Диагностика
• микроскопия материала, полученного пункционнойконикотомии, бронхоальвеолярного лаважа или
открытой биопсии легкого. Окраску мазков проводят по
методу Гомори. Серодиагностика не применяется.
• Поскольку диагностика пневмоцистной пневмонии
основана на выявлении возбудителя в мокроте и
жидкости, полученном при бронхоальвеолярном
лаваже, а кашель при этом заболевании обычно
непродуктивный, рекомендуется стимулировать
отхождение мокроты. Отсутствие возбудителя в
мокроте не исключает пневмоцистную пневмонию.
Биопсию проводят редко, поскольку в 90-95% случаев
диагноз удается поставить при исследовании жидкости,
полученной при бронхоальвеолярном лаваже.
11. Лечение.
• пентамидин в/в в течение 2-3 нед. Присреднетяжелом течении (pаO2 не
превышает 70 мм рт. ст.) дополнительно
назначают кортикостероиды : преднизон ,
40 мг внутрь каждые 12 ч в течение 5-7 сут
12. Криптоспоридио́з —
паразитарное заболевание,вызываемое протистами
рода Cryptosporidium из
типа Апикомлекс.
Криптоспоридиоз, как
правило,
проявляется как острая
и кратковременная инфекция
и распространяется
алиментарным путём,
часто через заражённую воду.
13. Симптомы
появляются через 2—10 дней после заражения.
острая или хроническая диарея, которая может длиться в течение нескольких недель.
боли в области желудка, судороги и слабой лихорадки.
тошнота, рвота, расстройство всасывания и обезвоживание
Возможно бессимптомное течение заболевания, тем не менее, такие носители инфекции могут
заражать других людей.
4 варианта клинического проявления криптоспоридиоза для больных СПИДом:
4 % не имеют никаких симптомов,
29 % имеют временную инфекцию, диарея заканчивается в течение 2 месяцев и криптоспоридии
больше не обнаруживаются в кале.
60 % имеют хроническую диарею, хронической является диарея, которая длится в течение 2 и более
месяцев. В наиболее тяжелых случаях, пациенты выделяют не менее 2 литров водянистой диареи в
день, вплоть до потери 25 литров жидкости в день
8 % имеют тяжелые, напоминающие холеру
Больные криптоспоридиозом на фоне СПИДа испытывают серьезные нарушения всасывания и могут
терять до 10 % веса.
В случае, когда паразиты распространяются за пределы кишечника, как это часто происходит у больных
СПИДом, они могут достигать легких, среднего уха, поджелудочной железы, и желудка. Паразит может
поражать желчевыводящие пути, что может привести к холециститу и холангиту.
14. Диагностика
Микроскопия используется для обнаружения ооцист в фекалиях пациента.
Для концентрации и выявления спороцист в пробе кала используются
модифицированный метод центробежной плавучести сульфата цинка .
Методы окраски включают кислотно-быстрое окрашивание, придающее
ооцистам красный цвет. Часть тонкой кишки может быть окрашена
гематоксилином и эозином, что выявляет ооцисты, прикрепленные к
эпителиальным клеткам.
детекция антигенов с помощью техники прямого флуоресцентного антитела
(DFA), а также за счет непрямой иммунофлюоресценции или
иммуноферментного анализа
Полимеразная цепная реакция (ПЦР) является еще одним способом
диагностики криптоспоридиоза. Этот метод может даже определить
конкретные виды Cryptosporidium. Если у пациента предполагают
криптоспоридиоз жёлчных протоков, то соответствующий диагностическим
методом является УЗИ. В случае, если УЗИ не дает однозначных результатов,
выполняется эндоскопическая ретроградная холангиопанкреатография.
15. Лечение
паромомицин[
нитазоксанид
атоваквон[
Лечение обычно в первую очередь направлено на поддержку физического состояния больного.
Пациенту дают большое количество жидкости для возмещения потерь воды. Иногда в качестве
толерантного лечения используют лактозную диету. В редких случаях могут потребоваться растворы для
внутривенных вливаний. Антибиотики используются редко, в первую очередь для людей с тяжелой
формой заболевания и слабой иммунной системой.
Люди, страдающие иммунодефицитом
• Для лечения диареи у пациентов на ранних стадиях СПИДа часто используется
спирамицин. В целом, уровень смертности инфицированных больных СПИДом основан
на CD4+ маркерах. У пациентов с числом CD4+ лимфоцитов более 180 клеток/мм³ есть
шанс выздороветь за счет восстановительной с поддерживающей терапии и лекарств,
но у больных с числом CD4+ ниже 50 клеток/мм³, инфекция, как правило, заканчивается
смертельным исходом в течение трёх-шести месяцев.













 medicine
medicine








