Similar presentations:
Заболевания легких у беременных
1. Респираторные заболевания у беременных
Латыпова Наталья Александровна, д.м.н.,заведующая кафедрой семейной и
доказательной медицины АО «МУА»
2. Изменения, улучшающие функцию внешнего дыхания
• Повышение тонуса симпатической НС• Бронходилатационный эффект за счет:
Повышения в крови кортизола
Повышения концентрации прогестерона и
эстриола
Повышения уровня простагландина Е2
3. Изменения, ухудшающие функцию внешнего дыхания
• Отек слизистой бронхов• Снижение клеточного иммунитета
• Повышение уровня эстрадиола и
простагландина F2α
• Гастро-эзофагеальный рефлюкс
• Повышенная эмоциональная лабильность
• Высокое стояние диафрагмы
• Повышение риска развития воспалительных
заболеваний органов дыхания
4. ОРВИ у беременных
5. Основные вопросы при осмотре беременной с ОРВИ
• Определить начало ОРВИ и остротупроцесса
• Оценить тяжесть состояния беременной
• Оценить клинические синдромы
• Насколько вероятен грипп?
6. Оценка тяжести состояния беременной, выраженность синдромов:
Основные синдромы:• Интоксикационный (t, слабость, потливость, тахикардия и др. )
• Катаральный (ринит, фарингит, тонзиллит, ларингит, трахеит)
Спросить! Искать! Выявить!
• Поражение л/узлов?
• Конъюктивит?
• Проявления со стороны других органов (диарея, нарушение диуреза,
гепатоспленомегалия, боли и отечность суставов, кардиалгии, сердцебиение
и др.)?
• Признаки бронхита? (кашель с мокротой, низкотембровые хрипы при
аускультации, дифференцировать острый вирусный бронхит с
бактериальным)
• Бронхообструктивный синдром? (экспираторная одышка, свистящие хрипы на
выдохе)
• Дыхательная недостаточность? (ЧДД>20, цианоз, усиление или появление
одышки)
• Инфильтрация в легких? (притупление перкуторного звука, локальное
изменение дыхания, локальные влажные хрипы, реже сухие)
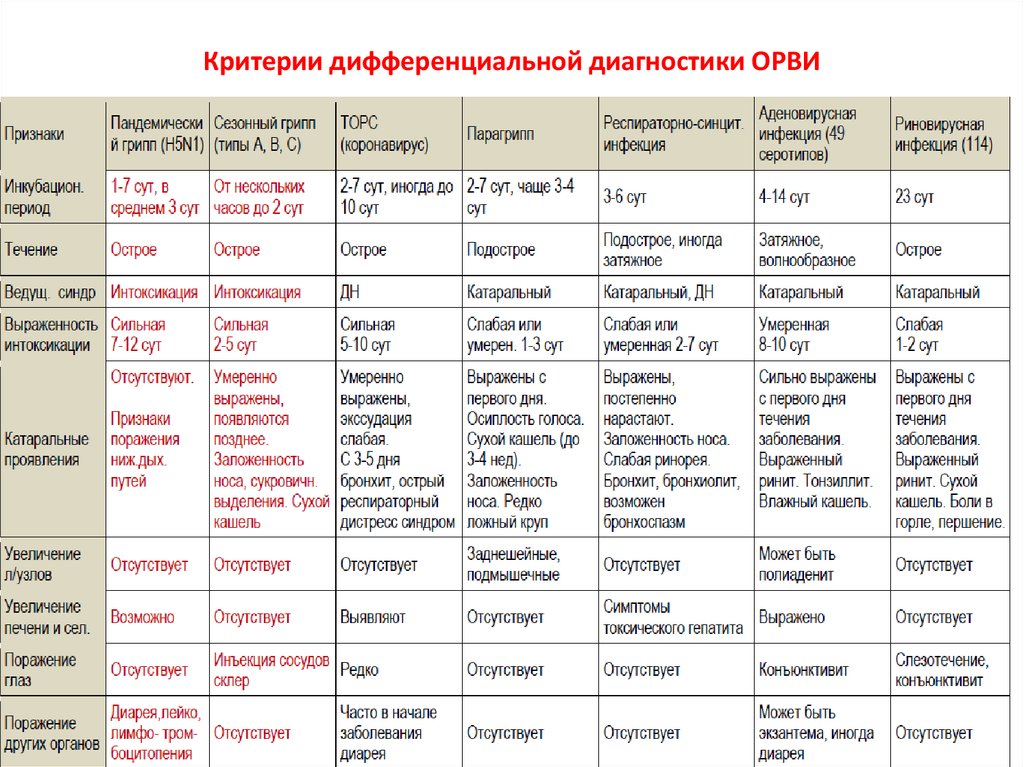
7. Критерии дифференциальной диагностики ОРВИ
8.
Показания для госпитализации при ОРВИ:Экстренная госпитализация: в инфекционный стационар – в
период эпидемического подъема заболеваемости до 4-5 дня от
начала заболевания; в профильные стационары (в
зависимости от осложнений) – после 4-5 дня от начала
заболевания:
·
больные с тяжелыми и осложненными формами
гриппа и ОРВИ;
·
пациенты с тяжелой сопутствующей патологией,
независимо от формы тяжести гриппа и ОРВИ;
·
люди пожилого и старческого возраста со
среднетяжелым и тяжелым течением гриппа и ОРВИ;
·
беременные, больные гриппом и ОРВИ, независимо
от степени тяжести, в любом сроке беременности:
·
беременные женщины сроком до 30
недель госпитализируются в инфекционный стационар,
·
беременные женщины сроком более 30 недель – в
роддом/перинатальный центр, а при наличии пневмонии – в
пульмонологическое отделение.
Клинический протокол РК «ОРВИ и грипп у взрослых», 2015
9. Особые указания по противовирусной терапии у беременных
Лечение должно быть начато как можно раньше: в течение 48 часов от
начала заболевания.
При лечении не следует ожидать лабораторного подтверждения гриппа.
Осельтамивир – препарат выбора из группы ингибиторов нейраминидазы - 75
мг (1 капсула) 2 раза в день в течение 5 дней, при тяжелых/осложненных
формах гриппа, доза может быть увеличена до 150 мг х 2 раза в день с
продлением курса лечения до 10 дней.
Лечение противовирусными препаратами беременных с тяжелым или
прогрессирующим течением заболевания при позднем их обращении
необходимо проводить и в более поздние сроки (через 5-7 дней).
При отсутствии осельтамивира или невозможности его применения по какойлибо причине можно использовать занамивир (порошок для ингаляций
дозированный 5 мг/доза) (начиная с 12-ой недели беременности) по 2
ингаляции (2×5 мг)2 раза в сутки в течение 5 дней.
Применение антибактериальных препаратов у беременных возможно лишь в
тех случаях, когда ожидаемый эффект терапии превышает потенциальный
риск для плода.
PHE guidance on use of antiviral agents for the treatment and
prophylaxis of influenza v8.0.2017
Клинический протокол РК «ОРВИ и грипп у взрослых», 2015
10. Доказана безопасность и эффективность вакцинации беременных от гриппа
• Low rate of pandemic A/H1N1 2009 influenza infection and lack of severecomplication of vaccination in pregnant women: a prospective cohort
study, 2011
• Altered response to A(H1N1)pnd09 vaccination in pregnant women: a
single blinded randomized controlled trial, 2013
• Randomized, placebo-controlled trial on safety and efficacy of
inactivated influenza vaccination of pregnant women in preventing
illness in their infants, 2014
• Efficacy and immunogenicity of
inactivated influenza vaccine in pregnant women: A randomized, doubleblind, placebo controlled trial, 2015
• Influenza vaccination of pregnant women and protection of their infants,
2015
• Socioecological and message framing factors influencing
maternal influenza immunization among pregnant minority women, 2014
Cochrane Central Register of Controlled Trials
11.
Оценка клинического состояния беременной перед вакцинацией:1. Беременные, имеющие сопутствующую хроническую соматическую
патологию, страдающие эндокринопатиями (в т. ч. нарушением
углеводного и жирового обмена), включены в группу приоритета по
вакцинации против гриппа.
2. Любые лечебные мероприятия, проводимые беременным по
акушерским или терапевтическим показаниям, не являются
ограничением для вакцинации против гриппа.
3. При наличии слабовыраженных катаральных явлений или острого
инфекционного процесса вакцинация откладывается до клинического
выздоровления. В случае неблагоприятной эпидемиологической
ситуации по гриппу вакцинация беременных возможна даже на фоне
легких признаков инфекционного синдрома негриппозной этиологии (с
учетом индивидуальной оценки тяжести клинического состояния
беременной).
4. Перед вакцинацией беременные не нуждаются в проведении
дополнительного и специального лабораторного обследования и в
назначении дополнительных ЛС, в т. ч. антигистаминных препаратов.
Игнатова Г.Л., Блинова Е.В., Антонов В.Н. Рекомендации пульмонологов по
ведению беременных с различными заболеваниями легких // РМЖ. 2015. №18.
С. 1067-1073
12.
Общие подходы к подготовке вакцинации беременных1. Наладить психологический контакт с пациенткой. Необходимо в убедительной
форме раскрыть информацию о серьезности гриппа как тяжелого инфекционного
заболевания. Иммунизация во время беременности приводит к сокращению числа
связанных с гриппом госпитализаций и смертельных случаев среди женщин. Особый
акцент следует сделать на том, что в настоящее время не существует безопасных для
беременных химиопрепаратов против гриппа, поэтому вакцинация является
безальтернативным способом эффективной защиты от этой инфекции.
2. Современные субъединичные вакцины безопасны как для женщины, так и для
плода, не влияют на темпы физического и психического развития в раннем
постнатальном периоде жизни ребенка и на характер лактации.
3. Вакцинация против гриппа рекомендована всем женщинам во II и III триместрах
беременности. В то же время, если имеется высокий риск заболеть гриппом,
связанный с неблагоприятной эпидемиологической ситуацией, прививку можно
сделать и в I триместре гестации. Доказано сохранение высокого уровня
серопротекции против гриппа на протяжении более 12 мес. после вакцинации, что
обеспечивает иммунологическую защиту от вируса на больший период беременности
и лактации и защиту ребенку 3-6 мес жизни.
6. Вакцинации против гриппа должны подлежать все люди, которые имеют прямой
контакт с беременной (особенно дети первых 5 лет жизни). Данное требование
уменьшает риск эпидемиологического контакта беременной с больным человеком и
повышает надежность общей и специфической профилактики гриппа в семье.
Игнатова Г.Л., Блинова Е.В., Антонов В.Н. Рекомендации пульмонологов по
ведению беременных с различными заболеваниями легких // РМЖ. 2015. №18.
С. 1067-1073
13. Внебольничная пневмония у беременных
14. Классификация пневмоний
Клинический протокол РК «Внебольничная пневмония у взрослых»,пересмотр 2017
15. Наиболее частые возбудители ВП
ВозбудительStreptococcus pneumoniae
Mycoplasma pneumoniae
Частота обнаружения, %
30,5
12,5
Chlamydia pneumoniae
Legionella pneumophila
Haemophylus influenzae
12,5
4,8
4,5
Семейство
Enterobacteriaceae
S.aureus
3,0
Другие возбудители
Возбудитель не обнаружен
0,5
2,0
39,5
16.
• Частота пневмоний у беременных мало отличаетсяот таковой в популяции, но удельный вес вирусных
пневмоний (H1N1, грипп и др.) выше.
• В 92% случаев внебольничная пневмония (ВП)
развиваются во II и III триместрах гестации и
осложняются преждевременными родами в 44%
случаев. У 68% беременных с ВБП имеются тяжелые
сопутствующие соматические заболевания и/или
осложненное течение беременности.
Tarun Madappa, Zab Mosenifar, Pulmonary Disease and Pregnancy
Updated: Dec 15, 2015
17. Клинические признаки пневмонии
Клинический протокол РК «Внебольничная пневмония у взрослых»,пересмотр 2017
18. Особенности течения пневмонии у беременных
• Часто подострое начало.• Одышка, тахикардия, снижение АД могут
быть первыми симптомами.
• Аускультативная картина сглажена, за счет
высокого стояния диафрагмы,
поверхностного дыхания.
• Кашель менее эффективный, дренаж
мокроты затруднен.
• Течение пневмонии затяжное.
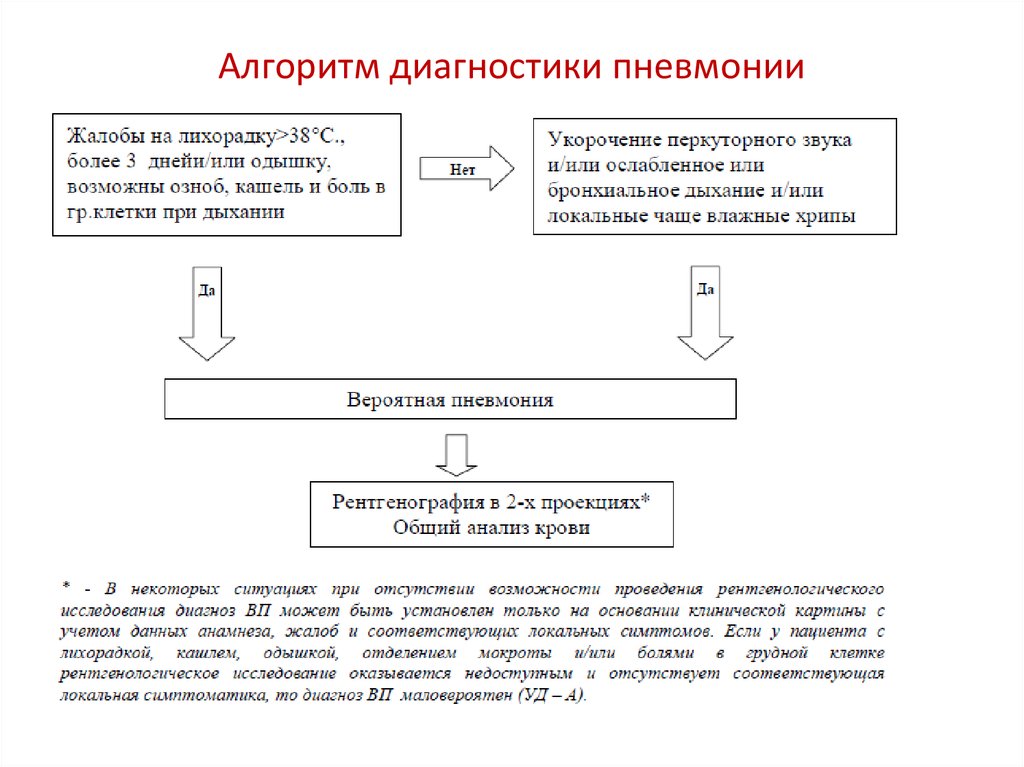
19. Алгоритм диагностики пневмонии
20. Признаки тяжелого течения пневмонии
21.
22.
23. Бронхиальная астма у беременных
24. Течение БА во время беременности
По данным литературы:• у 1/3 – улучшение
• у 1/3 – ухудшение
• у 1/3 – без изменений
25. По данным наших исследований:
При легком течении БА – правило 1/3При среднетяжелом течении БА:
• Ухудшение – 50-60%
• Улучшение – 20-30%
• Без изменений – 10-20%
При тяжелом течении БА – ухудшение около 100%
26. Программа контроля и лечения бронхиальной астмы у беременных
образование беременных и психологическая подготовка кродам;
оценка и мониторинг функции внешнего дыхания у
беременных;
выявление и устранение факторов, вызывающих обострение
заболевания;
подбор и проведение базисной терапии астмы в зависимости
от срока беременности и степени тяжести заболевания,
разработка индивидуального плана лечения обострений;
решение совместно с акушером-гинекологом вопросов о
подготовке и ведении родов у беременных с бронхиальной
астмой;
наблюдение женщин в послеродовом периоде.
27. Терапия бронхиальной астмы вне обострения у беременных
Главная задача базисной терапии – не допуститьобострения!
Принципы базисной терапии сохраняются те же,
что и до беременности.
• Основная группа – ингаляционные ГКС
(предпочтение монотерапии будесонидом или
бекламетазоном, при необходимости в комбинации
с пролонгированными В2-агонистами).
• Можно оставить терапию прежними средствами,
включая флютиказон.
• Можно изменить терапию на время беременности
под контролем ПСВ.
28. Терапия обострений бронхиальной астмы у беременных
Принципы лечения обострений сохраняются те же,что и до беременности.
• Короткодействующие В2-агонисты (сальбутамол,
беродуал) в ДАИ или через небулайзер
• Пролонгированный теофиллин по показаниям со 2
триместра беременности (можно 1 раз в день)
• Будесонид («Пульмикорт») через небулайзер.
Продолжительность лечения зависит от
купирования симптомов (обычно от 2 дней до 1
недели)
• При затруднении отхождения мокроты – короткий
курс муколитиков (амброксол).


























 medicine
medicine








