Similar presentations:
Эпидемиология туберкулеза. Социально-экономические условия и туберкулез
1. Актуальные вопросы эпидемиологии туберкулеза. Социально-экономические условия и туберкулез.
Российская медицинская академия непрерывного профессионального образованияМосковский городской научно-практический центр борьбы с туберкулезом
Департамента здравоохранения города Москвы
Актуальные вопросы
эпидемиологии туберкулеза.
Социально-экономические
условия и туберкулез.
Сельцовский П.П.
Москва 2017 г
2. Туберкулез (tuberculosis) – инфекционное заболевание, вызываемое микобактериями туберкулеза (Mycobacterium tuberculosis) и
характеризующее образованием специфических гранулем в различныхорганах и тканях.
Название болезни происходит от латинского слова tuberculum – бугорок.
Туберкулезная гранулема образуется гематогенными и гистогенными элементами.
Центр гранулемы представлен аморфным тканевым детритом – следствием
альтерации и некроза.
По периферии гранулемы расположен вал из нескольких слоев эпителиоидных
клеток и сетью прекологеновых аргирофильных волокон.
При высокой резистентности организма - эпителиоидные клетки вытягиваются,
превращаются в фибробласты, а аргирофильные элементы коллагенизируются и
бугорок рубцуется.
При снижении резистентности развивается эксудативная тканевая реакция с
появлением творожистого некроза.
Научная основа в борьбе с этим заболеванием было заложена 24 марта
1882 года докладом Роберта Коха «Этиология туберкулеза» на заседании
Берлинского физиологического общества.
Статья Роберта Коха об этиологии туберкулеза была опубликована 10 апреля 1882 года
в Берлинском клиническом еженедельнике
В 1982 году в 100-летнюю годовщину этого открытия по инициативе ВОЗ и
Международного союза борьбы с туберкулезом был проведен «День борьбы с
туберкулезом». Цель его проведения – привлечение общественности к проблемам
борьбы с туберкулезом.
Переломным моментом в борьбе с туберкулезом стало открытие в 1944 году
стрептомицина бактериологом Ваксманом С, положившее начало химиотерапии.
3.
Роберт Кох(11.12.1843 – 27.05.1910)
1876 г. – выделил возбудителя сибирской язвы
1880-1882 гг. – ввел в исследовательскую практику методы окрашивания
и микроскопии культур и микрофотографирование посевов на твердые
среды,
применение
иммерсионных
объективов,
позволивших
увеличение объекта довести с 500 раз до 900-1400 раз
1882 г. – доклад на Берлинском физиологическом обществе «Этиология
туберкулеза» об открытии микобактерий туберкулеза (МБТ) – палочки
Коха, заложив научные основы в борьбе с туберкулезом.
1882-1883 гг. – ввел в практику эпидемиологии и микробиологии понятие
триады Коха (Коха-Генле).
1883 г. – выделил холерный вибрион во время командировки в Индию
1903 г. – выделил возбудителя африканской береговой лихорадки
1908 г. – последний доклад Роберта Коха «Эпидемиология туберкулеза»
4.
Триада Коха-ГенлеТри условия признания микроба возбудителем
конкретного инфекционного заболевания:
возбудитель должен обнаруживаться во всех
случаях данной болезни, но не должен встречаться
при других инфекционных заболеваниях;
при введении чистой культуры возбудителя он
должен вызывать данную болезнь;
возбудитель должен быть выделен в чистой
культуре из организма больного.
Этим
открытием
были
медицинской микробиологии.
заложены
основы
5.
Определение туберкулезакак инфекционного заболевания
Туберкулез есть инфекционное
заболевание, вызываемое микобактериями туберкулеза (МБТ),
характеризующееся развитием
ответного специфического для
туберкулеза воспаления
В.В. Ерохин, З.С. Земскова, 1998 г.
6.
Эпидемиологияинфекционных
болезней
–
дисциплина,
изучающая
закономерности
возникновения,
распространенности,
профилактики
заразных
болезней
человека.
Эпидемиология
инфекционных
заболеваний
складывается из общего и частного разделов. Общая
эпидемиология включает совокупность знаний о теоретических,
методических, организационных и практических основах
профилактики инфекционных болезней в целом. Частная
эпидемиология – совокупность знаний об отдельных
инфекционных
заболеваниях,
систематизированных
и
охарактеризованных с позиций общей эпидемиологии.
7.
Метод эпидемиологии инфекционных болезней– совокупность методических приемов, основанных на
анализе
особенностей
распределения
инфекций
в
пространстве и во времени и предназначенных для выявления
причин, условий и механизмов формирования заболеваемости
с целью обоснования мероприятий по профилактике
заболеваний, разработки мер контроля.
Эпидемиологический метод включает следующие
методические приемы:
- описательные – сбор фактического материала и
разработка гипотез;
- аналитические – оценка гипотез;
- экспериментальные – доказательства гипотез;
- математическое моделирование – построение
эпидемиологического прогноза.
8.
Инфекция – сложный патофизиологический процессвзаимодействия макро – и микроорганизма, имеющий широкий
диапазон проявлений – от бессимптомного носительства до
тяжелых форм инфекционной болезни. Термин «инфекция»
употребляют
так
же
для
обозначения
возбудителя
инфекционной болезни, проникновения его в микроорганизме,
локализации возбудителя в организме.
Пандемия (глобальная эпидемия) – перешедшая
границы государства и охватившая большое число стран
эпидемия.
Эндемические
(эндемичные)
инфекции
–
инфекционные
(паразитарные)
болезни,
свойственные
(укоренившиеся) данной местности в связи с наличием в ней
природных или социальных условий, необходимых для
поддержания эпидемического процесса.
9.
Контакт между микроорганизмом и организмом хозяина характеризуется:- адгезией микроорганизмов к эпителию хозяина;
- инвазией микроорганизмов во внутренние среды организма человека
или животного;
- пролиферацией микроорганизмов во внутренней среде организма
хозяина.
Адгезия.
Микроорганизмы обладают выраженной способностью
прикрепляться к органическим и неорганическим поверхностям. Выделяют
две группы механизмов адгезии – неспецифические и специфические.
Неспецифические
механизмы
определяются
физико-химическими
взаимодействиями (электростатическими, гидрофобными, броуновским
движением). Специфические механизмы – молекулярными взаимодействиями
адгезина микробной клетки и клетками хозяина.
С адгезии начинается любой инфекционный процесс. В организме
человека выработана система защиты, ограничивающая адгезию. Это –
анатомические барьеры, ток биологических жидкостей, РН среды, фагоцитоз,
иммуноглобулины, лизоцимы, ферменты, факторы упаковывания инфекта и
другое.
Одно из значительных мест в этой защите принадлежит нормальной
микрофлоре
не
допускающей
контактов
адгезинов
патогенных
микроорганизмов с рецепторами хозяина.
Инвазия
является вторым этапом инфекционного процесса и
представляет собой распространение микроорганизмов в межклеточных
пространствах тканей организма хозяина и проникновение их внутрь его
клеток.
10.
Существует критический диапазон размеровчастиц, который обеспечивает максимальное
вдыхание и задержку инфекционных частиц
в дыхательных путях, что приводит
к развитию инфекции.
Этот критический диапазон – примерно
от 1 до 5 мкм
11.
Для заражения медицинского работниканеобходимо одно инфекционное ядро
(в среднем на 340 м2)
Для конверсии туберкулинового теста
потребуется в среднем от 1 до 1,5 лет
По Riley (1967)
12.
Понятие инфекция (инвазия):Инфекционный процесс
Нозологическая форма
Локализация возбудителя
в макроорганизме
13.
Инфекционныйпроцесс
–
это
процесс
антагонистического
взаимодействия
организмов
возбудителя и хозяина (человека, животного),
проявляющийся
клинически
выраженным
заболеванием или носительством.
(по Черкасскому Б.Л.)
Комплекс взаимных приспособительных реакций в
ответ на внедрение и размножение патогенного
микроорганизма в макроорганизме, направленный на
восстановление
нарушенного
гомеостаза
и
биологического равновесия с окружающей средой.
Основой инфекционного процесса – является процесс
паразитизма.
14.
Виды паразитизмаПаразитизм
истинный
(облигатный)
–
паразитический образ жизни как обязательное
условие существования (питание и среда
обитания).
Паразитизм
ложный
(случайный)
–
паразитический образ жизни при случайном
попадании в организм хозяина.
Паразитизм факультативный – способность
организма использовать в качестве источника
питания и среды обитания другой живой
организм, другие абиотические объекты внешней
среды.
15.
К важнейшим свойствам микроорганизмов, от которыхзависит возникновение инфекционного процесса, относятся
патогенность,
вирулентность,
токсикогенность
и
контагиозность.
Патогенность – потенциальная способность микроорганизмов
вызывать
заболевания,
которая
является
видовым
генетически детерминированным признаком.
Вирулентность – (от лат. Virulentus – ядовитый) мера
патогенности микроорганизма.
Токсикогенность
–
способность
микроорганизмов
образовывать токсические вещества различной природы,
оказывающие повреждающие действие на клетки и ткани
организма хозяина, среди которых выделяют экзо и
эндотоксины.
Контагиозность – заразность.
16.
Любой инфекционный процесс охватывает покрайней мере три объекта: человек –
микроорганизм – окружающая среда. В каждом
конкретном случае степень влияния состояния
любого из этих трех объектов на остроту и
напряженность инфекционного процесса может
существенно отличаться.
В ухудшении эпидемиологической ситуации
роль отрицательных факторов внешней среды
можно рассматривать, как определяющую в
снижении (подавлении) резистентности
макроорганизма, и повышении агрессивности
возбудителя
И.Г. Урсов, 2003 г.
17.
Эпидемический процесс – процесс возникновения ираспространения среди населения специфических
инфекционных состояний (клинически выраженного
заболевания или носительства).
Биологической основой эпидемического процесса
является паразитарная система и антагонистическое
взаимодействие популяции паразита и его хозяина –
инфекционный процесс.
Эпидемиологическая экосистема – взаимодействие
паразитарной системы эпидемического процесса с
природными условиями среды обитания.
Эпидемиологическая
социально-экологическая
система – взаимодействие эпидемиологической
экосистемы с социальными условиями жизни
населения.
18. Эпидемический процесс туберкулеза
Эпидемиологическаясоциально-экологическая система
Эпидемиологическая экосистема
Паразитарная система
Инфекционный процесс
19.
Оценка интенсивностиэпидемического процесса
Интенсивность эпидемического процесса
обычно оценивается двумя степенями:
• спорадическая заболеваемость
• эпидемия
Эндемия
–
постоянное наличие в данной
местности
определенных
заболеваний,
обусловленных ее природными особенностями и
своеобразием условий жизни населения
Б. Л. Черкасский, 2002 г.
20.
Спорадическая заболеваемость – этозаболеваемость на уровне обычном для
данной
местности
на
данном
этапе
времени (исторического развития).
Эпидемия
емость)
(эпидемическая
–
подразумевает
заболевамассовое
поражение населения или отдельных
его контингентов какой-либо инфекционной (паразитарной) болезнью.
Б. Л. Черкасский, 2002 г.
21.
Понятие эпидемия (эпидемическая заболеваемость)значительное превышение обычного уровня спорадической
заболеваемости данной инфекцией в данной местности.
Понятие эпидемия (эпидемическая заболеваемость)
противоположно понятию спорадическая заболеваемость.
Для оценки эпидемического процесса применяются понятия
«эпидемического порога» и «эпидемической вспышки»
Эпидемический порог – среднемноголетнее число случаев
заболевания оцениваемой инфекции на данной территории
Эпидемическая вспышка (групповое заболевание) –
«кратковременное»
увеличение
связанных
с
общим
источником или общим фактором передачи возбудителя
заболевания в ограниченной группе населения
22.
Превышениеэпидемического
порога
оценивается
по
контрольному («нормативному») показателю заболеваемости.
Контрольный («нормативный») показатель заболеваемости –
уровень заболеваемости, наблюдавшийся на изучаемой
территории за определенный период времени (обычно – 4-5
лет).
Оценка интенсивности эпидемического процесса производится
по трем градациям:
–
–
благополучный
средний – отмечается некоторое увеличение
заболеваемости
– критический – достоверное и значительное
увеличение заболеваемости
23.
Характер течения эпидемииВзрывоопасная (эксплозивная) эпидемия –
возникает в случае одномоментного заражения
людей при кратковременном действии общего
фактора передачи возбудителя инфекционного
заболевания
Торпидная
эпидемия
–
медленным
подъемом
и
заболеваемости
характеризуется
спадом
уровня
24.
Термин «риск для здоровья»Термин «риск для здоровья» в гигиенических и
эпидемиологических исследованиях обычно означает
количественную характеристику вероятности возникновения неблагоприятных для здоровья отдельного
индивида
или
группы
населения
последствий
(заболеваний, преждевременной смерти) в результате
воздействия конкретных факторов окружающей среды,
содержащихся в пище, воде, атмосферном воздухе.
Предусматривается также оценка негативного воздействия этих факторов на экосистему.
Риск непосредственно связывают с принятием
решений.
Выбор решений осуществляется в условиях неопределенности.
В случае связи с принятием решений, риск – это не
только возможность потерь, но и возможность выигрыша.
Б.Л. Черкасский, 2007 г.
25.
ЭПИДЕМИОЛОГИЧЕСКАЯ ОПАСНОСТЬЭпидемиологическая опасность определяется:
- опасностью источника возбудителя инфекции;
- опасностью механизма передачи возбудителя;
- опасностью восприимчивости макроорганизма.
Опасность – источник риска, она формирует риск
26. Эпидемиологический риск
Эпидемиологический риск – опасность(вероятность)осложнения эпидемиологической ситуации
В связи с термином – эпидемиологический риск
выделяются понятия:
- время риска
- территория риска (угрожаемая территория)
- группа (контингент) риска
- факторы риска
27.
АНАЛИЗ ЭПИДЕМИОЛОГИЧЕСКОГО РИСКА- ВЫЯВЛЕНИЕ, РАСПОЗНОВАНИЕ И ОЦЕНКА ОПАСНОСТИ
- ОЦЕНКА ВОЗДЕЙСТВИЯ
- ОЦЕНКА ЗАВИСИМОСТИ «ДОЗА – ЭФФЕКТ»
28.
Характеристика инфекта29.
Таксономия и классификацияСемейство Mycobacteriaceae
порядка Actinomycetales
содержит единственный род Mycobacterium.
К настоящему времени выделено около 100 видов этого рода.
Большинство видов микобактерий относятся к
сапрофитным микроорганизмам, широко распространенным в окружающей среде.
Группа облигатных паразитов незначительна. Ее
практическая значимость определяется способностью
вызывать у человека и животных туберкулез или
другие микобактериозы.
30.
Комплекс M. tuberculosis включает:M. tuberculosis
M. bovis
M. bovis BCG
M. africanum
M. microti
M. canettii
*M. pinnipedii
*M. caprae
M. tuberculosis – сравнительно молодое эволюционное
образование.
Обнаружена тенденция к разделению M. tuberculosis
на кластеры или семейства.
Наиболее важными считаются штаммы, относящиеся
к семейству Beijing.
*отнесены в последнее время
Национальное руководство «Фтизиатрия»(2010)
31.
Морфологическая характеристика МБТМБТ – имеет палочковидную форму.
Длина от 0,8 до 3-5 мк
Ширина от 0,2 до 0,5 мк
Характеризуется полиморфизмом (различными
вариациями по длине и толщине, ветвистыми,
нитевидными, зернистыми и т.д. формами) и
явлениями персистенции
mk
M.tuberculosis
Устойчивость
МБТ – кислотоустойчива, устойчива к физическим
и химическим агентам.
Температурные границы роста: от 29º до 42ºС
(оптимальная t от 37º до 38ºC).
Сохраняет жизнеспособность при низких и
высоких температурах
(5 мин при 80 º С).
32.
Физиологические особенности возбудителейтуберкулёза, устойчивость к физическим факторам
Облигатные паразиты и аэробы, могут жить
внутриклеточно, размножение – простое деление – от
13-14 до 18-24 часов.
Способны длительно персистировать в организме
хозяина.
Сохраняют жизнеспособность в почве и воде-1год,
в высохшей мокроте – 10-12мес, в книгах 3-4мес.
Солнечные лучи убивают в течение нескольких
минут,при кипячении – 35мин.
И.Г. Урсов, 2003 г.
32
33.
M. tuberculosis – окраска по Ziehl-NeelsenХ 100
Колония M.tuberculosis
34. ВОЗБУДИТЕЛЬ ТУБЕРКУЛЕЗА
Грам-положительныемикроорганизмы
Грам-отрицательные
микроорганизмы
Липидный биослой клеточной
мембраны большинства
Грам+ микроорганизмов
покрыт пористым
пептидогликановым слоем,
который не вполне защищает
от антимикробных агентов
Имеют две мембраны.
Внешняя мембрана
функционирует как
эффективный барьер
проницаемости, так как
состоит из
липополисахаридов (ЛПС) и
транспортных каналов.
Микобактерии
Микобактерии продуцируют
многослойную толстую
клеточную оболочку, богатую
миколовыми кислотами и
исключительно эффективно
выполняющую барьерные
функции.
липидный бислой;
липиды вместе смиколаты
ЛПС;
кан
пептидогликан;
алы
арабиногалактан
липоарабиноманнан
глицериды
Предоставлен проф. Борисовым С.Е.
35.
Морфология клеточной оболочкимикобактерий туберкулеза
Клеточная оболочка МБТ имеет несколько слоев мембран. Внутренняя
плазматическая мембрана образована липидным биослоем.
Каркасом оболочки являются пептидогликаны – электроноплотный слой.
Арабиногалактаны
повторяют
слой
пептидогликанов,
образуя
полисахаридную строму стенки МБТ. Арабиногалактаны связаны с
пептидогликанами миколовыми кислотами и их производными.
Миколовые кислоты присутствуют в виде свободных сульфолипидов и
корд-фактора, обеспечивающего «слипание» МБТ в жгуты, присоединение к
другим клеткам, в том числе и в организме человека.
Со слоем миколовых кислот связаны гликолипиды (микозиды),
обладающие токсичностью и вызывающие образование гранулем.
Липоарабиноманн – закреплен на плазматической мембране,
пронизывает всю оболочку МБТ и выходит на ее поверхность. Концевые
фрагменты липоарабиноманна и прежде всего его маннозные радикалы
неспецифически подавляют активацию т-лимфоцитов и лейкоцитов крови.
36.
При благоприятных условиях культивированиявремя генерации микобактерий туберкулеза
составляет 13-24 ч., т.е. по сравнению с другими
бактериями и некоторыми атипичными
микобактериями они размножаются медленно.
У быстрорастущих микобактерий период
генерации сокращен до 2-4 ч.,
а у энтеробактерий, стрептококков и
стафилококков и многих других бактерий
деление происходит 3-4 раза в час, через
каждые 15-20 мин.
И.Г. Урсов, 2003 г.
37.
Формы существования микобактерийактивное
дормантное (дремлющее)
состояние (персистенция)
Микроорганизмы, находящиеся в
состоянии, называются персисторами.
Персисторы
характеризуются
метаболической
активностью,
размножения.
дормантном
низкой
затиханием
Персисторы не чувствительны к химиопрепаратам.
38.
Еслидремлющие
микобактерии
вновь
приобретают метаболическую активность и
начинают
размножаться
во
время
химио-
терапии, они быстро погибают.
Если же химиотерапия завершена, такие
«ожившие» микобактерии продолжают размножаться и вызывают рецидив заболевания.
Эти
курсов
положения
определяют
химиотерапии
и
длительность
применение
последующем курсов химиопрофилактики.
в
39.
Внутриклеточное вегетирование микробаМикобактерии проникают внутрь макрофагов.
Внутриклеточное вегетирование микроба ограждает его от
воздействия антител и иммунокомпетентных клеток. Таким
образом, на пути к возбудителю противотуберкулезным
препаратам дополнительно приходится преодолевать еще 2-3
мембранных барьера, что приводит к потерям лекарственных
средств и низкой их концентрации в местах контакта с микробом
Это определяет необходимость достаточной концентрации
препаратов, одномоментного назначения всех препаратов в
суточной дозе, выбор тех препаратов, которые воздействуют
внутриклеточно
40.
Качественная характеристика микобактериальнойпопуляции, развивающейся из чувствительного
возбудителя (G.Cannetti, 1972)
5%
5%
15%
75%
Быстро размножающиеся МБТ
Медленно размножающиеся МБТ
Персистирующие формы МБТ
Лекарственно-устойчивые мутанты МБТ
41. Источники и пути заражения туберкулезом
Источниками туберкулезной инфекции являются:- больные туберкулезом люди;
- больной туберкулезом скот;
- больная туберкулезом птица.
Пути передачи туберкулезной инфекции:
- воздушно-капельный (основной);
- алиментарный;
- контактный;
- внутриутробный.
При экзогенной суперинфекции (массивной инфекции) возможно
повторное проникновение МБТ в организм и их размножение с
развитием заболевания туберкулезом.
При эндогенной реактивации возникает обострение в первичных
или вторичных очагах туберкулеза в органах с развитием
активного туберкулеза под влиянием иммунносупрессии у лиц
с тяжелыми сопутствующими заболеваниями (группы риска).
42. Факторы, способствующие трансмиссии МБТ
Длительность персистирования МБТКонцентрация МБТ в воздухе, зависящая от
объема помещения и кратности обмена воздуха
- количество распыленных в воздухе
микроорганизмов – аэрозолей на ед. объема
Время «экспозиции» в загрязненном воздухе
Устойчивость МБТ к факторам внешней
среды
43. Условия развития туберкулезного воспаления
Фиксация МБТ и их внутриклеточноеразмножение в ткани органа с последующим
апоптозом инфицированных клеток.
Функциональная несостоятельность местных
иммунных неспецифических и специфических
механизмов
защиты,
проявляющаяся
неспособностью подавлять накопление патогена
(незавершенный фагоцитоз).
Дальнейшее снижение иммунной защиты под
влиянием МБТ (прогрессирование).
44. Механизм формирования туберкулезной гранулемы
Туберкулезная гранулема – скоплениеклеток, характерных для воспаления, участок
активного действия ферментов и цитокинов в
сложном процессе изоляции МБТ.
Инфицированные макрофаги, не способные к
завершенному
фагоцитозу,
подвергаются
апоптозу. Высвобождение МБТ стимулирует
миграцию новых макрофагов в зону поражения.
Соотношение иммуносупрессивного влияния
МБТ и механизмов защиты макроорганизма
определяет прогрессирующее или регрессирующее течение патологического процесса.
45. Морфология туберкулезной гранулемы отражает защитную иммунную тканевую реакцию на МБТ
В центре туберкулезной гранулемы располагаются МБТ на фоне казеозногонекроза – иммунологически обусловленного результата гибели инфицированных
микобактериями клеток
Вокруг зоны казеозного некроза формируется вал из эпителиоидных клеток –
сенсибилизированных макрофагов. На этом фоне располагаются многоядерные
клетки Пирогова-Лангханса (результат незавершенного митотического деления
эпителиоидных клеток)
По периферии гранулемы располагаются лимфоциты
46. Основные эпидемиологические показатели по туберкулезу
Заболеваемость(выявляемость)
–
число
больных туберкулезом, впервые выявленных и
зарегистрированных в территории за определенный
период времени (отчетный год) на 100 тыс.
населения (соответствующих групп)
Распространенность – относительное число
больных активным туберкулезом, состоящих на
учет в I и II ГДУ на конец отчетного года на 100
тыс. населения
Смертность – число умерших от туберкулеза за
отчетный
год
на
100
тыс.
населения
(соответствующих групп)
47.
1/3 населения Земли инфицирована микобактериями туберкулеза;В 2013 году, по данным ВОЗ (Global Tub. Control) , было 8,6 млн. (из
них 2,9 млн. – женщин) новых случаев заболевания туберкулезом
(122 на 100 тыс. н.).
Умерли от туберкулеза 1,3 млн. человек, в т.ч. с ВИЧ – 320 тысяч;
Уровень заболеваемости туберкулезом существенно отличается в
странах с различным социально-экономическим развитием. По
оценке 2013 г. 58% новых случаев туберкулеза приходится на
страны Азии, 27% - Африки, 4% - Европы, 3% -США, РФ – 10%.
В России заболеваемость в 2016г. составила 53,3 (2014 – 59,5)
смертность – 7.8 (2014 – 9,8) на 100 тыс. человек
Ежегодно в РФ заболевает туберкулезом почти 100 тыс. человек
(2015 – 86 953чел.), умирает около 15 тыс. человек (2015 – 13 484
чел.), число больных активным туберкулезом на конец года – около
200 тыс. человек (2015 г. – 189 186 чел.), в том числе – около 100
тыс. человек с бактериовыделением (2015 г. – 79 192чел. (41,9%)).
Сельские жители заболевают чаще, чем городские на 19,2%.
Лица, заболевшие туберкулезом в УФСИН, составляли около 12,0%
всех впервые выявленных больных туберкулезом по РФ.
48.
По данным Министерства здравоохранения и социальногоразвития Российской Федерации каждый день 250 тысяч
россиян обследуются на туберкулез.
При этом в стране ежедневно:
- регистрируется 300 новых случаев заболевания туберкулезом;
- 240 больных туберкулезом излечиваются;
- около 30 больных прерывают начатое лечение;
- умирает от туберкулеза 60 россиян
Пресс-релиз Минздравсоцразвития РФ – 2011
49.
Уровень заболеваемости туберкулезом в миреМосква
(на 100 тыс.)
<10
10 - 24
25 - 49
50 - 98
100 и >
Нет данных
50.
Заболеваемость туберкулезом (на 100 000 населения)2002
2003
2004
2005
2008
2009
2013
Африканский
383
369
356
343
340
340
275
Американский
44
43
41
39
29
29
31
Восточно-средиземноморский
158
140
122
104
110
110
122
Европейский
49
50
50
50
47
47
43
Юговосточно-азиатский
185
183
182
181
180
180
200
Западно-тихоакеанский
115
114
110
110
110
110
95
Всего в мире
156
150
140
136
140
140
127
Смертность от туберкулеза (на 100 000 населения)
Африканский
96
88
81
74
50
50
35
Американский
7
6
6
6
2,1
2,1
2,2
Восточно-средиземноморский
40
33
27
21
18
18
24
Европейский
9
9
8
7
7
7
4
Юговосточно-азиатский
37
35
33
31
27
27
32
Западно-тихоакеанский
20
19
18
17
13
13
6,4
Всего в мире
35
32
27
24
19
19
16
Смертность от туберкулеза в сочетании с ВИЧ-инфекцией (на 100 000 населения)
2002
2003
2004
2005
2006
2013
Африканский
30
34
28
22
21
30
Американский
≤1
≤1
≤1
≤1
≤1
0,7
Восточно-средиземноморский
≤1
≤1
≤1
≤1
≤1
0,8
Европейский
≤1
≤1
≤1
≤1
≤1
0,5
Юговосточно-азиатский
≤1
1
1
1
1
3,1
Западно-тихоакеанский
≤1
≤1
≤1
≤1
≤1
0,3
4
5
4
3
3
4,8
Всего в мире
51.
число случев на 100 тыс населения500
А
Вакцинация
Стрептомицин
ПАСК
450
400
Препараты изоникотиновой кислоты
350
300
250
200
150
100
50
1878
1881
1884
1887
1890
1893
1896
1899
1902
1905
1908
1911
1914
1917
1920
1923
1926
1929
1932
1935
1938
1941
1944
1947
1950
1953
1956
1959
1962
1965
1968
1971
1974
1977
1980
1983
1986
1989
1992
1995
1998
0
10000000
Б
численность населения
9000000
8000
население
смертность от TBC
7000
8000000
6000
7000000
6000000
5000
5000000
4000
4000000
3000
3000000
2000
2000000
абсолютные значения смертности
годы
1000
1000000
0
1878
1881
1884
1887
1890
1893
1896
1899
1902
1905
1908
1911
1914
1917
1920
1923
1926
1929
1932
1935
1938
1941
1944
1947
1950
1953
1956
1959
1962
1965
1968
1971
1974
1977
1980
1983
1986
1989
1992
1995
1998
0
годы
Динамика общей численности населения г Москвы и смертности от туберкулеза за период с
1878 по 1999 гг.
А. Смертность от туберкулеза (на 100 тысяч населения)
Б. Абсолютные показатели смертности и численности населения
52. Динамика относительных показателей смертности, заболеваемости, болезненности туберкулезом (в % к 1934 г.)
250200
150
Смертность
Болезненность
%
100
Заболеваемость
50
1934
1936
1938
1940
1942
1944
1946
1948
1950
1952
1954
1956
1958
1960
1962
1964
1966
1968
1970
1972
1974
1976
1978
1980
1982
1984
1986
1988
1990
1992
1994
1996
1998
2000
2002
2004
0
53.
Эпидемиологическая ситуацияпо туберкулезу
В 90-е годы прошлого столетия
произошло резкое ухудшение
эпидемиологической ситуации по
туберкулезу в Российской
Федерации, до настоящего
времени она остается напряженной
54. Показатели заболеваемости туберкулезом и смертности от туберкулеза в Российской Федерации
57,79,2
55.
ДОЛЯ ТУБЕРКУЛЕЗА СРЕДИ ПРИЧИН СМЕРТИи ИНВАЛИДИЗАЦИИ населения
• Среди всех причин смерти в РФ туберкулез составляет
1,2%;
• Среди умерших от инфекционных и паразитарных
заболеваний доля умерших от туберкулеза составляет до
85,0%.
• Инвалиды по туберкулезу составляют 1,8% всех инвалидов.
• Только в 2015 г. по сравнению с 2014 г.число умерших от
туберкулеза в РФ сократилось на 1 332 человек (число
сохраненных жизней)
56. ГРУППИРОВКА ВПЕРВЫЕ ВЫЯВЛЕННЫХ БОЛЬНЫХ ТУБЕРКУЛЕЗОМ (по территориям в зависимости от уровня заболеваемости ТБ). Российская
Федерация57.
Основными причинами ухудшения эпидемиологическойситуации по туберкулезу в России в конце XX столетия и
начале XXI века являются:
• ухудшение уровня жизни населения, включая питание,
уменьшение его белковой составляющей;
• увеличение миграционных потоков;
• увеличение численности социально-дезадаптированных
лиц, в том числе лиц БОМЖ;
• и как следствие всего вышеизложенного,
психосоциальный стресс;
• распространение ВИЧ-инфекции;
• снижение уровня противотуберкулезной помощи
населению в результате сокращения финансирования
противотуберкулезных мероприятий: раннего выявления
путем массовых флюорографический осмотров населения,
закупок специфических противотуберкулезных средств.
58.
Относительнаястабилизация
показателей
смертности
и
заболеваемости туберкулезом, снижение темпов роста этих
показателей, начиная с 2000-2001 гг., и тенденция к их снижению в
последние годы достигнуты в Российской Федерации мерами
чрезвычайного характера
Это принятие и практическая реализация Закона «О предупреждении
распространения
туберкулеза
в
Российской
Федерации» от 18 июня 2001 года (№77-ФЗ), постановления
Правительства РФ от 25 декабря 2001 года №892, реализация ряда
федеральных программ: федеральная целевой программа
«Предупреждение
и
борьба
с
социально
значимыми
заболеваниями (2007-2011 годы)», утвержденная Постановление
Правительства РФ от 10 мая 2007 г. №280
(содержит
подпрограмму «Неотложные меры борьбы с туберкулёзом в
России»).
Включение туберкулеза в национальный проект «Здоровье» с
2010 г.
59.
Эпидемиологическая ситуация по туберкулезув городе Москве была и остается принципиально
иной нежели в Российской Федерации
В Москве
после 1991 года показатели заболеваемости и
смертности увеличивались почти такими же темпами, как в целом
по РФ, однако с 1997-1998 гг. они имели стойкую тенденцию к
снижению,
а
в
РФ
–
к
увеличению,
эпидемиологические
показатели в последующие годы в Москве в 2-2,5 раза ниже, чем в
среднем по России.
60.
Основные эпидемиологические показателипо туберкулёзу в Москве в 2015 г.
* Было зарегистрировано 3 430 новых случаев заболевания
туберкулезом (из постоянного населения – 1 775 случаев).
* Доля бактериовыделителей среди впервые выявленных больных
ТОД составила 49,0%
* 317 человек умерли от туберкулеза (191 – постоянное население).
* На учете состояли 4 295 больных активным туберкулёзом, в том
числе 1 450– с бактериовыделением.
* Заболеваемость – 28,0 (среди постоянного населения – 14,5) на 100
тыс. нас.
* Смертность - 2,6 (среди постоянного населения – 1,6) на 100 тыс.
нас.
61. «Вклад» Москвы в эпидемиологическую ситуацию по туберкулёзу в Российской Федерации – 2015 год
Население Москвы составляет 8,1%от населения России
• В то же время доля впервые выявленных больных
туберкулезом на территории Москвы в 2015 г.
составила 3,9% (с учетом мигрирующего населения)
• Доля больных, умерших от туберкулеза – всего 2,4%
• Доля всех больных туберкулезом (контингенты) –
2,3%.
62. Впервые выявленные больные туберкулёзом. Москва 2015 г.
Умершие от туберкулеза и егопоследствий. Москва 2015 г.
Всего 3 430 (100%)
Всего 335
Территориальный показатель заболеваемости – 28,0
Постоянное население
1 775 (51,7 %)
Территориальный показатель смертности –2,6
Постоянное население
191 (57,0%)
1,6 на 100 тыс. населения
14,5 на 100 тыс. населения
Заболевшие
1 714
+
Умершие,
неизвестные
при жизни
49+12 В20.0
Неизвестные при жизни всего 61
Умершие,
неизвестные при жизни
46
Заболевшие
1 495
Мигранты и лица БОМЖ
1 541 (44,9%)
Иностранцы
644 / 18,8%
Лица БОМЖ
248 / 7,2 %
+
Российская
Федерация
649 / 18,9%
другие ведомства, включая ФСИН
114 / 3,3 %
Умершие,
неизвестные
при жизни
Из контингента
ПТС
142
+
49
из них до 1 года
30
Умершие,
известные при жизни
98
Умершие,
неизвестные при жизни
46
Мигранты и лица БОМЖ
144 (43,0%)
Иностранцы15 (4,5%)
Лица БОМЖ67 (20,0%)
Российская
Федерация62 (18,5%)
63.
Ранговые места по величине основных эпидемиологических показателей потуберкулезу на 100 тыс.нас.
Заболеваемость
ТБ (по ф. №8)
Заболеваемость
ТБ (по ф. №33)
Смертность от ТБ
Распространенность ТБ
44,3
Вологодская
28,3
Москва
3,1
Белгородская
64,1
Костромская
2 место
45,3
Москва
35,7
Ярославская
3,9
Орловская
71,5
Москва
3 место
47,0
Санкт-Петербург
36,2
Вологодская
5,8
Костромская
75,7
Белгородская
4 место
47,2
Ярославская
36,6
Санкт-Петербург
6,2
Москва
80,7
Архангельская
5 место
47,8
Башкорстан
40,1
Башкорстан
7,0
Липецкая
90,2
Орловская
6 место
51,4
Белгородская
40,4
Костромская
8,1
Мурманская
93,2
Вологодская
7 место
52,7
Костромская
39,6
Мурманская
8,5
Вологодская
93,5
Ивановская
8 место
54,0
Мурманская
43,2
Московская
9,1
Ярославская
102,2
Татарстан
9 место
55,2
Архангельская
44,7
Ивановская
9,2
Татарстан
105,6
Калужская
56,1
Орловская
45,0
Белгородская
9,8
Мордовия
107,3
Санкт-Петербург
82,6
66,8
16,5
185,1
1 место
10 место
РФ
64. Показатели заболеваемости туберкулезом в Москве и в среднем по Российской федерации в 1989 – 2013 гг. (на 100 тыс. населения и
Показатели смертности от туберкулеза вМоскве и в среднем по Российской федерации
в 1989 – 2013 гг.
(на 100 тыс. населения и в %% от 1989 г.)
Показатели заболеваемости туберкулезом в
Москве и в среднем по Российской федерации в
1989 – 2013 гг.
(на 100 тыс. населения и в %% от 1989 г.)
25
100
1А
90
80
70
57,8
60
90,7
88,286,3
85,2
85,1
82,7 83,383,882,683,2
82,6
20
77,4
76,0
73,9
72,8
68,1
67,5
63,0
15
2А
20,0
21,8 21,821,4 22,6
20,420,1
20,0
18,4
17,0 16,7
15,4
15,4
15,2
16,7 16,8
15,4
14,0
13,3
12,4
15,7
11,4
11,4 11,0
14,4
10,2 9,7 10,9
12,6
8,7
13,3
50,0
46,1
45,145,5
40,8 40,4
12,4 12,5
400
2012
2011
2010
2009
2008
2007
2006
2005
2004
2003
2002
2001
2000
1999
1998
1997
1996
1995
2013
2013
2012
2011
2010
2009
2013
2012
2011
2010
2009
2008
2007
2006
2005
2004
2003
2002
2001
2000
1999
1998
1997
1996
1995
1994
1993
1992
1991
1990
1989
2008
0
0
2007
г. Москва (территориальная)
50
2006
63,3
г. Москва (постоянных жителей)
118,6
107,097,7
2005
50
100
2004
95,7
81,9
105,2
2003
110,0
106,0103,6
102,5
98,2
96,8
96,4 98,6
86,1
Российская Федерация
77,9
2002
102,6
114,6
2001
150
122,4
115,3
2000
130,6
126,0
1992
100,0
200
113,9
1991
90,4
100
137,4
128,1
1999
128,2
114,1
145,2143,8
1990
150
250
160,5161,9
295,2
293,5
283,1283,1
277,9
264,9
259,7
259,7
242,9
239,0
231,0
220,8
216,9
271,4
207,1
200,0
261,0
200,0
202,4
261,9
176,2
181,8
157,1 216,9
161,0
140,5
197,7
186,0
187,0
174,4
163,6
162,3
133,3
160,5 158,1162,8
151,2
100,0 140,5
144,2
100,088,1
132,6
81,0
120,9118,6
Российская Федерация
100,0
г. Москва (территориальная) 86,086,0
72,1
г. Москва (постоянных жителей)
60,5
46,544,2
1998
164,1
160,9
139,5
316,7
1997
175,1
373,8
1996
179,5
316,7
1995
200
2Б
226,3
350
221,3
219,7
205,9
300
193,6
181,1
177,9
167,6
222,9
202,1
361,9
1994
1Б
229,5
219,9
1993
226,6241,2
1989
250
1994
1993
1992
2013
2012
2011
2010
2009
2008
2007
2006
2005
2004
2003
2002
2001
2000
1999
1998
1997
1996
1995
1994
1993
1992
1991
1990
1989
1991
1989
г. Москва (террит)
0
1990
49,247,3
48,2
45,645,2
50
42,9
43,4
8,5
41,9
8,1
10
7,4
7,9
39,2
38,6
37,6 34,2 35,8
6,6
36,4
36,0
34,0
5,9 5,9
40
7,7
32,0
5,6
8,5
28,1
8,0 8,0
7,9
4,2
7,5
30
3,7
5
6,8 7,0
35,435,336,7
6,5 6,9
3,4
6,2
33,632,434,432,632,2
33,2
4,2
Российская
Федерация
5,7
30,830,9
29,8
5,2
5,1
5,1
29,1
28,8
27,6
4,6 4,2
27,2
2028,1
26,9
27,127,7
4,3
4,3
4,3
г. Москва (территориальная)
24,2
3,7 3,7
23,0
23,0
Российская Федерация
г. Москва (пост)
21,9
3,1 2,6
г. Москва (постоянных жителей)
17,8
2,0 1,9
10
0
65. Сравнение заболеваемости ТБ в Москве с данными г. СПб, ЦФО и РФ
Сравнение смертности от ТБ в Москве сданными г. СПб, ЦФО и РФ
66. Показатели заболеваемости туберкулезом органов дыхания и внелегочных локализаций (Москва, 1990-2013 гг.)
40на 100 тыс. населения
30
25
20
34,1
32,3
35
32,8
30,0
20,5
30,5
29,9
31,4
32,0
28,8
27,3
25,6
24,1
30,5
27,9
25,8
22,9
27,2
25,8
Показатели заболеваемости26,0
населения РФ в 2013 г.:
туберкулезом органов дыхания - 49,3 на 100 тыс. населения
внелегочным туберкулезом - 1,8 на 100 тыс. населения
24,0
20,3
15
20,5
16,4
10
2,5 2,9 3,2 3,1 2,5 2,6 2,2 2,5 2,4 2,1 1,7 2,0
1,3 1,5 1,7 1,5 1,4 1,9 2,0 1,8 1,4 1,4 0,9
5 2,7
0
1990
1992
1994
1996
1998
2000
2002
2004
168,0
159,1
150,2
147,8
147,3
141,9
161,6
154,7
157,6 150,2
126,1
2006
2008
134,4
137,4
2010
2012
200
160
101,0
107,4
%
120
118,2 118,5
80 100,0
92,6
114,8
96,3
128,1
118,7
92,6
127,1127,1
127,1
134,0
127,1
127,1
88,9
74,1
92,6
81,5
77,8
55,6
63,0
40
Туберкулез органов дыхания
74,1
48,1
63,0
54,8
Внелегочный туберкулез
70,4
51,9
66,7
51,9
51,9
33,3
0
1990 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013
67. Наличие бактериовыделения и полостей распада у впервые выявленных (взрослых и подростков) больных туберкулезом органов дыхания.
Москва, 1990-2013 гг.60
56,3
55,4
55
50
%
45
54,2
54,0
53,2
51,8
51,4
53,9
46,8
52,5
52,6
51,0
46,7
50,6
50,0
46,5
50,5 49,3 49,9
48,9
47,2
49,6
46,9
45,9
50,3
50,2
48,2
48,3
45,6
49,4
44,2
42,2
41,5
45,8
40,7
42,8
40
48,4
47,3
36,7
38,9
35
37,9
34,6
30
33,6
1990 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013
130
120
120,3
118,4
117,1
115,8
115,2
112,8
114,3113,0
110,0
112,9
110
% 100
110,7
111,1
101,3
108,9
110,2
105,3
102,2
100,0
101,7
98,5
101,7
99,3
107,5
107,3
103,2
100,9
101,5
104,7
103,4
94,4
95,6
90,2
93,0
90
88,5
80
Доля больных с МБТ+
Доля больных с CV+
83,7
81,9
82,6
78,9
74,1
75,4
73,2
70
1990 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013
68. Наличие бактериовыделения у впервые выявленных больных туберкулёзом органов дыхания и полости распада среди впервые выявленных
больных туберкулёзом лёгких.Постоянное население, г. Москва, 2000 – 2015 гг.
69. Впервые выявленные больные туберкулёзом. Динамика клинической структуры. Москва, 2000 – 2015 гг.
Показатель заболеваемости больных ТБ/ВИЧ с впервые выявленным туберкулезом (на 100 тыс. населения):1998 г. – 0,1; 2003 г. – 0,7; 2014 г. – 3,3; 2015 г. – 2,7
70. Клиническая структура впервые выявленного туберкулеза органов дыхания (постоянные жители). (Москва 2015г.)
МБТ+: 49,0%CV+: 38,1%
Структура клинических форм
туберкулеза органов дыхания
у лиц, умерших от
туберкулеза (постоянные
жители). (Москва, 2015г.)
Локализация туберкулеза среди
умерших:
80,1% - туберкулез органов дыхания;
0,5% - внелегочный туберкулез;
19,4% - миллиарный туберкулез
71. Распределение больных - постоянных жителей, умерших от туберкулёза, по клиническим формам туберкулёза органов дыхания. Москва
2015 г.72. Сравнения заболеваемости в Москве и столицах стран Европы*.
* - Данные Института Роберта Коха, 2001-2006 гг.(Levke Quabeck, Walter Haas)
73. СООТНОШЕНИЕ ЗАБОЛЕВАЕМОСТИ В СТОЛИЦАХ И СРЕДИ ОСТАЛЬНОГО НАСЕЛЕНИЯ В СТРАНАХ ЕВРОПЫ И ГОРОДЕ МОСКВЕ, 2006 г.
Лондон / ВеликобританияБрюссель / Бельгия
Москва / Россия
Париж / Франция
Рим / Италия
Мадрид / Испания
Вена /
Австрия
Копенгаген / Дания
Амстердам / Нидерланды
Дублин / Ирландия
Прага / Чешская респ.
Берлин / Германия
Стокгольм / Швеция
44,8
7,9
36,7
36,4
7,9
6,9
9,2
6,1
5,7
9,8
8,8
6,5
9,5
4,5
9,3
0
10
86,2
27,1
19,5
18,2
19,4
17,7
Страна
15,8
15,6
Столица
14,3
13,9
20
30
40
50
60
на 100 тыс. населения
70
80
90
100
Данные Института Роберта Коха, 2001-2006 гг.
(Levke Quabeck, Walter Haas)
74. Среднее изменение заболеваемости туберкулезом легких за один год в период с 2001 по 2006 гг.
Париж /ФранцияКопенгаген / Дания
Амстердам/Нидерл
Прага /Чешская респ.
Берлин / Германия
Страна
Мадрид / Испания
Вена / Ав стрия
Столица
Брюссель / Бельгия
Москв а / Россия
Дублин / Ирландия
Лондон / Великобр,
Рим / Италия
Стокгольм / Шв еция
-15
-10
-5
%
0
5
10
Данные Института Роберта Коха, 2001-2006 гг.
(Levke Quabeck, Walter Haas)
75. Доля больных с МЛУ среди впервые выявленных больных туберкулезом легких, 2006 гг.
Moscow/RFPrague/Czech
Rep.
capital
country
Vienna/Austria
London/GB
Dublin/Ireland
Stockholm/Sweden
Berlin/Germany
Brussels/Belgium
Madrid/Spain*
0
2
4
6
8
10
12
14
16
18
proportion of TB cases with MRD-TB in %
Данные Института Роберта Коха, 2001-2006 гг.
(Levke Quabeck, Walter Haas)
76. Сравнение заболеваемости туберкулёзом постоянного и всего населения Москвы с расчётной и регистрируемой заболеваемостью
туберкулёзом встранах мира, 2014 г.
(источники: Глобальный отчет ВОЗ 2015, формы №33 и №8)
Предоставлено Е.М.Богородской и Л.М.Туктаровой
77.
Барселона. Заболеваемость туберкулезом.(Барселона, 1986 – 2009 гг.)
80
70
67,0
67,0
62,0
62,0
59,0
60
54,0
49,0
47,0
50
48,0
44,0
38,0
40
35,0
36,0
32,0
37,0
30
31,0
30,0
27,0
24,0
33,0
27,0
27,0
26,0
20
10
2009
2008
2007
2006
2005
2004
2003
2002
2001
2000
1999
1998
1997
1996
1995
1994
1993
1992
1991
1990
1989
1988
1987
0
1986
на 100 тыс. населения
60,0
78.
Несмотря на значительную миграционную нагрузку, в городе Москведостигается менее напряженная эпидемиологическая ситуация по
туберкулезу по сравнению с Российской Федерацией
В Москве среди впервые выявленных больных туберкулезом мигранты (в
основном лица категории БОМЖ) в последние годы составляют более
40%, умерших этих лиц так же более 40%
Доля иностранных граждан и лиц
БОМЖ среди впервые выявленных
больных туберкулёзом. Москва, 2015
Лица БОМЖ
7,2%
Характеристика впервые
выявленных больных туберкулезом.
Россия, 2015 г.
Ведомства и
прочие 3,4%
1,9%
1,9%
Постоянные
жители
51,7%
82,1%
12,0%
2,1%
Иностранцы
и
иногородние
37,7%
МЗСР
Иностранные граждане
Прочие
ФСИН
Бомж
79.
Менее напряженная эпидемиологическая ситуация по туберкулезув г. Москве объясняется рядом факторов, среди которых основными
являются:
• Сохранение функционирования системы профилактических
противотуберкулезных мероприятий и сети противотуберкулезных
учреждений города, более высокий уровень финансирования, достаточное
обеспечение противотуберкулезными препаратами.
• Концентрация 77,5 % коечного фонда фтизиатрической сети в крупных
стационарных ЛПУ – больницах, госпитализация 98,9% впервые
выявленных больных и 99,7% больных туберкулезом с
бактериовыделением.
• Централизация службы – создание Московского городского научнопрактического центра борьбы с туберкулезом.
• Совершенствование лабораторной диагностики туберкулеза.
• Реализация региональных программ противотуберкулезных
мероприятий и программ диспансеризации населения.
• Высокая эффективность лечения больных - в 2009 году эффективность
лечения впервые выявленных больных по критерию прекращение
бактериовыделения - 90,4%, по критерию закрытия полостей распада –
81,5%, клиническому излечению ТОД – 53,5 (РФ - 49,6%), абациллированию
больных – 51,3 (РФ -35,9%).
80.
Вместе с тем необходимо оцениватьэпидемиологическую ситуацию
по туберкулезу в городу Москве как напряженную
Такую оценку позволяет сделать:
Значительная миграционная нагрузка. В Москве среди впервые выявленных
больных туберкулезом мигранты и лица БОМЖ в последние годы составляют
более 44,5%, а среди умерших – более 38,9%.
Высокая доля больных с лекарственной устойчивостью возбудителя
туберкулеза (в 2015 г. – 19,0%), более высокая чем в РФ, доля больных с
сочетанием ТБ-ВИЧ в контингентах ПТД (в 2015 г. – 16,5%).
Высокая доля впервые выявленных больных туберкулезом органов дыхания
с деструкцией – 38,1% с бактериовыделением – 49,0% (2015 г., ф. № 33).
……. а также
Нерешенные вопросы технологии лечебно-диагностического процесса:
«медленная диагностика» и «длительное лечение».
Проблемы материально-технического обеспечения противотуберкулезной
службы.
Вопросы технологической дисциплины.
81. Группы диспансерного наблюдения и учета взрослых контингентов противотуберкулезных учреждений
Нулевая группа - (0)В нулевой группе наблюдают лиц с неуточненной активностью туб. процесса и нуждающихся в дифференциальной
диагностике с целью установления диагноза туберкулеза любой локализации. Лиц, у которых необходимо уточнение
активности туб. изменений, включают в нулевую-А подгруппу (0-А) – срок наблюдения не более 3 месяцев. Лиц для
дифференциальной диагностики туберкулеза и других заболеваний зачисляют в нулевую-Б подгруппу (0-Б) – срок
наблюдения 2-3 недели.
Первая группа - (I)
В первой группе наблюдают больных активными формами туберкулеза любой локализации.
первая-А (I-A) - больные с впервые выявленным заболеванием – срок наблюдения не более 24 месяцев;
первая-Б (I-Б) - с рецидивом туберкулеза – срок наблюдения не более 24 месяцев.
В обеих подгруппах выделяют больных с бактериовыделением (I-А-МБТ+, I-Б-МБТ+) и без бактериовыделения (I-АМБТ-, I-Б-МБТ-).
Дополнительно выделяют больных (подгруппа I-B), которые прервали лечение или не были обследованы по окончании
курса лечения (результат их лечения неизвестен).
Вторая группа - (II)
Во второй группе наблюдают больных активными формами туберкулеза любой локализации с хроническим течением
заболевания, длительность наблюдения в которой неограничена:
вторая-А (II-A) - больные, у которых в результате интенсивного лечения может быть достигнуто клиническое
излечение;
вторая-Б (II-Б) - больные с далеко зашедшим процессом, излечение которых не может быть достигнуто никакими
методами и которые нуждаются в общеукрепляющем, симптоматическом лечении и периодической (при возникновении
показаний) противотуберкулезной терапии.
Больной переводится (зачисляется) во II-A или II-Б подгруппы на основании заключения ЦВКК (КЭК), с учетом
индивидуальных особенностей течения туберкулезного процесса и состояния больного.
Прибывших больных активным туберкулезом включают в соответствующую их состоянию гр. дисп. набл.
Третья группа - (III)
В третьей группе (контрольной) учитывают лиц, излеченных от туберкулеза любых локализаций с большими и малыми
остаточными изменениями или без остаточных изменений – срок наблюдения от 3 месяцев до 1 года.
В рамках I, II и III групп диспансерного наблюдения и учета выделяют больных с туберкулезом органов дыхания (ТОД)
и туберкулезом внелегочной локализации (ТВЛ)
Четвертая группа - (IV)
В четвертой группе учитывают лиц, находящихся в контакте с источниками туберкулезной инфекции. Срок
наблюдения 1 год после прекращения контакта с бактериовыделителем.:
четвертая-А (IV-A) - для лиц, состоящих в бытовом и производственном контакте с источником инфекции;
четвертая-Б (IV-Б) - для лиц, имеющих профессиональный контакт с источником инфекции.
82. Группы диспансерного наблюдения и учета взрослых контингентов противотуберкулезных учреждений
Пятая группа – (V)В пятой группе наблюдают детей и подростков с осложнениями после
противотуберкулезных прививок.
Выделяют 3 подгруппы:
пятая-А (V-A) - больные с генерализованными и распространенными поражениями;
пятая-Б (V-Б) - больные с локальными и ограниченными поражениями;
пятая-В (V-В) - лица с неактивными локальными осложнениями, как впервые
выявленные, так и переведенные из А и Б групп.
Шестая группа – (VI)
В шестой группе наблюдают лиц с повышенным риском заболевания локальным
туберкулезом.
Она включает 3 подгруппы:
шестая-А (VI-A) - дети и подростки в раннем периоде первичной туберкулезной инфекции
(вираж туберкулиновых реакций);
шестая-Б (VI-Б) - ранее инфицированные дети и подростки с гиперергической реакцией
на туберкулин;
шестая-В (VI-B) - дети и подростки с усиливающейся туберкулиновой чувствительностью.
83. Контингенты больных туберкулезом и лиц, состоящих на учете в ПТД, 2015 г.
Российская ФедерацияМосква
"0"
14,5%
V+VI
31,0%
I+II
16,3%
IV
22,6%
III
15,6%
Всего на учете в ПТД
состоит
1 662,7 тыс. человек,
в т.ч. больных
активным
туберкулезом:
270,5 тыс. – 16,3%
Всего на учете в
ПТД состоит
113,9 тыс. человек,
в т.ч. больных
активным
туберкулезом:
4 4 295– 3,8%
84. Контингенты больных туберкулёзом и лиц, состоящих на учёте в ПТД (взрослых). Москва 2015 г.
Всего на учете в ПТД состоит 75,6 тыс. человек(взрослые), в т.ч. больных активным
туберкулезом: 4 179– 5,5%
85.
Лекарственная резистентность86. Лекарственная резистентность:
Одно из проявлений изменчивости микобактерий– появление лекарственно резистентных
мутантов
Первичная и приобретенная
1. Первичная – у нелеченных больных
2. Приобретенная. В результате неадекватного
лечения происходит рост числа мутантов,
устойчивых
препаратам
к
противотуберкулезным
87.
Туберкулез, вызванный МБТМЛУ-ТБ устойчивыми к изониазиду и
рифампицину
Суперустойчивый туберкулез,
вызванный МБТ устойчивыми:
- к изониазиду и рифампицину;
- любому препарату из групп
XDR-TB фторхинолонов;
- Одному из трех
инъекционных препаратов
второго ряда (каприомицин,
канамицин или амикацин).
88.
По данным ВОЗ, в настоящее времярегистрируется самый высокий уровень МЛУ-ТБ
за все время наблюдений, достигающий порой до
22% среди новых случаев ТБ отмечается в
некоторых странах бывшего СССР, где, кроме
прочего, 1 из 10 случаев МЛУ-ТБ диагностируется
как ШЛУ-ТБ
89. Доля больных с множественной лекарственной устойчивостью возбудителя среди впервые выявленных больных туберкулезом органов
дыханияс бактериовыделением 2015 г.
Москва
Российская Федерация
По данным ЦНИИОИЗ
90. Множественная лекарственная устойчивость у впервые выявленных больных – бактериовыделителей. Москва – Россия, 2000-2015 гг.
Множественная лекарственная устойчивость (на 100 тыс. населения):Москва – 3,5
Российская Федерация – 25,5
* - данные из официального пресс-релиза МЗ СР 2011 г.
91. Множественная лекарственная устойчивость у бактериовыделителей. Москва 1999-2015 гг.
Первичная МЛУ в Российской Федерации – 26,8%92. В городе Москве в 2015 году состояло на учете больных ВИЧ/ТБ – 709 чел. с активным туберкулезом 16,5% от всех активных больных
ВИЧ и туберкулезВ городе Москве в 2015 году состояло на учете больных ВИЧ/ТБ – 709 чел. с
активным туберкулезом 16,5% от всех активных больных туберкулезом (РФ –
15,2%); с впервые выявленным туберкулезом – 331 (из них 12 посмертно) чел.
Умерло в 2015 году всего лиц с сочетанной патологией туберкулеза и ВИЧинфекции в г. Москве 193 человек,
Показатель заболеваемости туберкулезом, сочетанным с ВИЧ-инфекцией в 2015
году составил 2,7 на 100 тыс. населения (по РФ – 2015 г. – 8,2).
Вместе с тем, показатель заболеваемости туберкулезом, сочетанным с ВИЧ-инфекцией среди ВИЧ-инфицированных составил 1169,0 на 100 тыс.
соответствующего населения, что в 40 раз выше показателя заболеваемости
туберкулезом среди населения города Москвы (по РФ — 4425 на 100 тыс., что в 66
раз выше показателя заболеваемости туберкулезом среди населения).
Больные с сочетанной патологией ТБ/ВИЧ в городе Москве проходят лечение в
противотуберкулезных лечебно-профилактических учреждениях. Для них выделено 360 коек.
В 2015 году в противотуберкулезных стационарах города Москвы лечилось
1 568 (94,8%) больных с сочетанной патологией ТБ/ВИЧ.
Данные Синицына М.В.
93. Состав зарегистрированных в Москве больных ВИЧ-инфекцией по статусу пребывания в городе . Москва, 2015 г.
Состав зарегистрированных в Москве больных ВИЧинфекцией по статусу пребывания в городе . Москва, 2015 г.94. Заболеваемость туберкулёзом среди больных ВИЧ-инфекцией, состоящих под наблюдением. Москва, 2015 г.
Заболеваемость туберкулёзом среди больных ВИЧинфекцией, состоящих под наблюдением. Москва, 2015 г.95. Умершие от туберкулеза и болезни, вызванной ВИЧ с проявлением микобактериальной инфекции. Москва, 2015 г.
96. Рецидивы ТОД. Москва, 2006 – 2015 гг.
Рецидив – появление признаков активного туберкулеза у лиц, ранееперенесших туберкулез и излеченных от него:
Ранний – у лиц, наблюдающихся в III группе диспансерного учета;
Поздний – у лиц, снятых с учета в связи с выздоровлением
(рентгенологический архив сохраняется пожизненно в противотуберкулезном
диспансере).
97. Временная и стойкая утрата трудоспособности у больных туберкулезом (Москва, 2011 г.)
Временная утрата трудоспособности (ВУТ) на 100 тыс. занятых в экономикеСлучаев ВУТ
Кол-во дней ВУТ
Ср. число дней ВУТ на 1 случай
На 100 тыс. занятых
16,0
3403,18
213,7
Абс. число
820
173562
213,7
Стойкая утрата трудоспособности (инвалидность)
Группа инвалидности
Всего инвалидов
1
2
3
Абс. число инвалидов
117
1489
1040
2646
На 100 тыс. жителей
1,1
14,2
9,9
26,2
Из них впервые признанные
15
112
56
232
На 100 тыс. жителей
0,1
1,1
0,5
2,2
Инвалиды по туберкулезу составляют 1,8% всех инвалидов.
На КЭК больные туберкулезом с ВУТ представляются не позднее 30 дней.
На МСЭК направляются до 10 месяцев, но не позднее 12 месяцев со дня
наступления нетрудоспособности. При неблагоприятном прогнозе направляются
на МСЭК не позднее 4 месяцев.
Нормативная база: ФЗ №255 от 29.12 06
Приказы Минздравсоцразвития РФ: от 22.08.05 №535 «Об утверждении
классификации и критериев нетрудоспособности при осуществлении медикосоциальной экспертизы граждан», от 11.01.07 №79-ВС.
98.
Факторы риска инфицирования МБТФакторы риска заболевания
туберкулезом
Факторы риска неблагоприятного
исхода заболевания
99.
Факторы риска инфицирования при контакте систочником туберкулезной инфекции:
- наличие и количество источников туберкулезной
инфекции, кол-во аэрозолей с инфекционным ядром,
обсемененность МБТ предметов в окружающей среде
-число контактов между источником туберкулезной
инфекции, заболеваемость указанных контактов, плотность
населения, скученность проживания, плотность социальных
контактов
- количество поступившего инфекта (суперинфекция)
-размеры аэрозоли с инфекционным ядром, позволяющие
длительное время находится в окружающем воздухе и их
количество
-несостоятельность неспецифических механизмов защиты
макроорганизма
100.
Риск заболевания туберкулезом выше в течениепервого года после инфицирования МБТ, затем
резко снижается и остается низким в течение
длительного времени
Цит. по Ридеру Г.Л. (2001)
101. Факторы риска заболевания туберкулезом
Функциональная несостоятельность местныхиммунных неспецифических и специфических
механизмов
защиты,
проявляющаяся
неспособностью подавлять накопление патогена
(незавершенный фагоцитоз).
Фиксация МБТ и их внутриклеточное
размножение в ткани органа с последующим
апоптозом инфицированных клеток.
Значительное кол-во активных МБТ в
окружающей организм среде и в самом
организме.
Дальнейшее снижение иммунной защиты под
влиянием МБТ (прогрессирование).
102. Что является следствием
Времени от момента инфицированияНаличия ВИЧ-инфекции
Нелеченного или неадекватно леченного
туберкулеза в прошлом
Других факторов – таких как возраст,
пол,
недостаточное
питание,
диабет,
силикоз, злокачественные новообразования,
генетические
факторы,
лечение
иммунодепресантами и т.д.
Цит. по Ридеру Г.Л. (2001)
103.
Основные факторы риска летальности:Основная локализация заболевания и объём
поражения
Сопротивляемость организма и сопутствующая
патология
МЛУ и ШЛУ
Поздняя диагностика и задержка с началом
лечения
Возраст
Отсутствие согласия
104.
Определение факторов, влияющих нараспространенность туберкулеза
Демографические
Экономические
Культурные
Возрастно-половая структура , численность и плотность
населения, рождаемость и смертность, миграционные
процессы
Абсолютная и относительная бедность, уровень
экономического развития страны.
Уровень образования, наличие системы гигиенических
знаний и навыков, соответствующей мотивации
осведомленность о туберкулезе: профилактике,
выявлении и особенностях лечения этого заболевания
Факторы медикосоциальной
защиты
населения
Выявление и лечение заболевания туберкулезом, меры
специфической профилактики, санация очагов
туберкулезной инфекции, формирование системы знаний
о данном заболевании.
Социальные и
психологические
Неравенство, нарушение системы мотиваций,
девиантное поведение, психосоциальный стресс,
особенности личности
Экологические
Загрязнение окружающей среды
Эпидемиологические
Наличие бак.выделителей, резервуара инфекции
105.
ФакторыДемографические
Экономические
Культурные
Система мер
медико-соц.
защиты населения
Население
Инфицированных – до 80 %
Инфицирование
Социальные
и психологические
Экологические
Вновь
заболевшие
Резервуар инфекции
Факторы, влияющие на распространенность
туберкулеза (схема).
106. Влияние социальных и экономических факторов на заболеваемость туберкулезом
Снижение адаптационногопотенциала населения, включая
иммунитет, в результате снижения
качества жизни из-за бедности,
голодания, в том числе белкового,
жил. условий, вредных условий
труда, психосоциального стресса.
Увеличение резервуара инфекции
из-за дефектов системы медикосоциальной защиты населения:
несвоевременного выявления
больных туберкулезом,
неадекватного лечения,
несоблюдения принципов ДН.
Заболеваемость
туберкулезом
Увеличение количества контактов с источником инфекции и их
продолжительности в результате роста миграционной нагрузки, плотности
населения, ухудшения условий проживания.
107.
Социально-демографические факторы.Возрастно-половая структура
смертности и заболеваемости туберкулезом
108. Смертность от туберкулеза среди населения в г. Москве за период с 1878 по 2000 гг. А. Смертность от туберкулеза населения г.
600А
смертность на 100 тысяч
500
смертность от туберкулеза всего населения
относительная смертность от туберкулеза мужчин
относительная смертность от туберкулеза женщин
400
300
200
100
1878
1881
1884
1887
1890
1893
1896
1899
1902
1905
1908
1911
1914
1917
1920
1923
1926
1929
1932
1935
1938
1941
1944
1947
1950
1953
1956
1959
1962
1965
1968
1971
1974
1977
1980
1983
1986
1989
1992
1995
1998
0
8000
годы
7500
7000
6500
Б
абсолютные значения
6000
М ужчины
5500
Женщины
5000
4500
4000
3500
3000
2500
2000
1500
1000
500
1878
1881
1884
1887
1890
1893
1896
1899
1902
1905
1908
1911
1914
1917
1920
1923
1926
1929
1932
1935
1938
1941
1944
1947
1950
1953
1956
1959
1962
1965
1968
1971
1974
1977
1980
1983
1986
1989
1992
1995
1998
2001
0
годы
Смертность от туберкулеза среди населения в г. Москве
за период с 1878 по 2000 гг.
А. Смертность от туберкулеза населения г. Москвы
Б. Абсолютные показатели смертности мужчин и женщин
109. Доля (%) возрастных групп среди населения и доля смертей лиц соответствующего возраста от всех смертей от туберкулеза
5045
40
55
0 – 19 лет
50
20 – 39 лет
45
40
35
35
30
30
25
25
20
20
15
15
10
10
5
5
1910
1913
1916
1919
1922
1925
1928
1931
1934
1937
1940
1943
1946
1949
1952
1955
1958
1961
1964
1967
1970
1973
1976
1979
1982
1985
1988
1991
1994
1997
2000
1910
1913
1916
1919
1922
1925
1928
1931
1934
1937
1940
1943
1946
1949
1952
1955
1958
1961
1964
1967
1970
1973
1976
1979
1982
1985
1988
1991
1994
1997
2000
0
0
доля смертей от туберкулеза лиц в возрасте 0-19 лет
доля смертей от туберкулеза лиц в возрасте 20-39 лет
доля лиц в возрасте 0-19 лет среди населения
доля лиц в возрасте 20-39 лет среди населения
50
60
45
55
50
40
60 лет и старше
45
35
40
30
35
25
30
20
25
10
20
40 – 59 лет
15
10
5
0
0
1910
1913
1916
1919
1922
1925
1928
1931
1934
1937
1940
1943
1946
1949
1952
1955
1958
1961
1964
1967
1970
1973
1976
1979
1982
1985
1988
1991
1994
1997
2000
5
доля смертей от туберкулеза лиц в возрасте 40-59 лет
доля лиц в возрасте 40-59 лет среди населения
1910
1913
1916
1919
1922
1925
1928
1931
1934
1937
1940
1943
1946
1949
1952
1955
1958
1961
1964
1967
1970
1973
1976
1979
1982
1985
1988
1991
1994
1997
2000
15
доля смертей от туберкулеза лиц в возрасте 60 лет и старше
доля лиц в возрасте 60 лет и старше среди населения
Доля (%) возрастных групп среди населения и доля смертей лиц
соответствующего возраста от всех смертей от туберкулеза
110.
Возрастная структура заболеваемости туберкулезом,как критерий напряженности эпидемиологической
ситуации
%
1, 2, 3 – условные года
1
2
3
Увеличение эпидемиологической
напряженности
Уменьшение эпидемиологической
напряженности
111. Заболеваемость туберкулезом в различных возрастно-половых группах населения. Москва 1990, 2008 и 2015 гг.
1990 г.Пик
заболеваемости
мужчин
в
1990
г.
туберкулезом
в
приходится на возраст 45-54 года – 53,9.
Женщины
чаще
болеют
молодом возрасте 18-24 года – 16,9.
(показатели даны на 100 тыс. населения
соответствующей возрастно-половой группы)
2008 г.
Пик
заболеваемости
мужчин
в
2008
г.
туберкулезом
в
приходится на возраст 25-34 года – 58,0.
Женщины
чаще
болеют
молодом возрасте 25-34 лет – 36,0.
(показатели даны на 100 тыс. населения
соответствующей возрастно-половой группы)
2015 г.
Пик
заболеваемости
мужчин
в
2015
г.
приходился на возраст 35-44 года – 31,2.
Женщины чаще болеют туберкулезом в возрасте
35-44 года – 18,4.
(показатели
даны
на
100
тыс.
населения
соответствующей возрастно-половой группы)
112. Смертность от туберкулеза в различных возрастно-половых группах населения. Москва 1990, 2008 и 2015 гг.
1990 г.Пик
смертности
мужчин
в
1990
г.
приходится на возраст 65 лет и старше – 27,1.
Женщины чаще умирают от туберкулеза
в среднем возрасте 65 лет и старше – 4,3.
(показатели даны на 100 тыс. населения
соответствующей возрастно-половой группы)
2008 г.
Пик
смертности
мужчин
в
2008
г.
приходится на возраст 55-64 года – 13,9.
Женщины чаще умирают от туберкулеза
в среднем возрасте 45-54 года – 2,3.
(показатели даны на 100 тыс. населения
соответствующей возрастно-половой группы)
Пик
2015 г.
смертности
мужчин
в
2015
г.
приходится на возраст 65 лет и старше– 6,8.
Женщины чаще умирают от туберкулеза
в среднем возрасте 65 лет и старше – 3,0.
(показатели даны на 100 тыс. населения
соответствующей возрастно-половой группы)
113. Доля различных возрастно-половых групп среди впервые выявленных больных с различным статусом проживания. Москва, 2015 г.
мужчиныженщины
114. Доля различных возрастно-половых групп среди умерших от туберкулёза больных больных с различным статусом проживания. Москва,
2015 г.мужчины
женщины
115.
Социально-экономические условияи туберкулез
116. Заболеваемость туберкулезом в странах с различным индексом валового внутреннего продукта (ВВП)
4000,9
350
0,8
300
250
0,6
0,5
индекс ВВП
заболеваемость туберкулезом
200
150
0,4
100
0,3
0,2
50
0,1
0
0
-50
1
2
3
4
5
6
7
8
9
10
11
12
13
14
15
16
17
18
19
20
21
22
23
24
25
26
27
28
29
30
31
32
33
34
35
36
37
38
39
40
41
42
43
44
45
46
47
48
индекс ВВП
0,7
код страны
Основным экономическим показателем
уровня жизни в стране, используемым для
международных сравнений, является
валовой внутренний продукт (ВВП) на душу
населения.
Установлено, что имеется сильная
отрицательная корреляционная связь между
анализируемыми показателями - чем больше
доля ВВП на душу населения в стране, тем
меньше заболеваемость туберкулезом.
заболеваемость
число случев заболевания tbc
1
90
9
80
8
70
7
60
6
50
5
40
4
30
3
20
2
10
1
0
0
1
2
3
4
5
6
7
8
9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26
код страны
Показано также, что имеет место
тенденция к большему уровню заболеваемости туберкулезом при низкой доле
расходов на здравоохранение. При этом
выявлен критический уровень (4%), ниже
которого отмечается существенно большая
заболеваемость туберкулезом в стране. При
доле расходов выше указанного уровня,
заболеваемость туберкулезом – не больше 50
случаев на 100 тысяч населения.
удельный вес расходов на
здравоохранение
Соотношение числа случаев
заболевания туберкулезом с удельным
весом расходов на здравоохранение
Заболеваемость туберкулезом в странах
с различным индексом валового
внутреннего продукта (ВВП)
117.
Заболеваемость туберкулезом и распределение общего денежного дохода по 20-процентным группам населения (в %% от 1997 г.)140,0
135,3
132,4
I+II
III+IV
Заболеваемость пост
125,0
123,5
122,1
120,6
117,6
120,0
111,8
116,2
105,9
100,0
100,0
108,7
109,5
97,0
95,8
125,0
121,7
123,3
119,8
116,2
108,3
104,0
102,4
100,0
96,4
91,7
85,7
80,0
80,7
82,4
81,0
75,6
60,0
1997
1998
1999
2000
2001
2002
2003
Изменения условной зарплаты и абсолютного показателя
смертности населения г.Москвы от туберкулеза за период с 1965 по
2008 гг.
900
2005
2006
2007
Смертность от туберкулеза постоянных жителей и потребление
основных продуктов питания (в процентах от 1990 г., Москва)
300
200
800
180
250
700
600
200
500
150
400
300
100
200
условная зарплата
160
140
120
100
80
60
40
20
50
смертность
100
зарплата
2008
2006
2004
2002
2000
1998
1996
1994
1992
1990
1988
1986
1984
1982
1980
1978
1976
1974
1972
1970
1968
0
годы
Мясо
Рыба
Молоко
Смертность
0
1990 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008
0
1966
смертность (х1000)
2004
118. При сопоставлении абсолютных показателей смертности от туберкулеза и количества кв. м жилья на человека определен уровень
обеспеченности жильем (6 кв.м.), нижекоторого количество смертей существенно возрастает.
8000
Абсолютная смертность
Обеспеченность жильем
25
7000
20
5000
15
4000
10
3000
кв. м на человека
Смертность
6000
2000
5
1000
0
1913
1916
1919
1922
1925
1928
1931
1934
1937
1940
1943
1946
1949
1952
1955
1958
1961
1964
1967
1970
1973
1976
1979
1982
1985
1988
1991
1994
1997
2000
0
Это данные означают, что в профилактике туберкулеза существенную роль
играет регулирование плотности населения и улучшение жилищных условий, как
факторы, определяющие количество и длительность бытовых и социальных
контактов, «агрессивность» резервуара инфекции в городе.
119. Заболеваемость туберкулезом постоянных жителей и условия труда (в %% от значения 1995 г.).
110104,0
100,0
100
100,0
95,9
95,2
97,5
91,8
92,4
91,2
87,3
90
84,8
83,0
85,6
83,9
87,0
83,5
80,6
80,4
84,4
77,8
80
81,1
74,3
76,8
70
89,1
78,5
81,6
2005
2006
77,1
72,0
60
50
40
1995
1996
1997
1998
1999
2000
2001
2002
Условия труда не отвечают саннормам (% от 95)
2003
2004
Заболеваемость пост (% от 95)
2007
2008
120.
Связь заболеваемости туберкулезом органов дыханияот загрязнения атмосферного воздуха
Загрязняющие
вещества
Коэффициент
корреляции, R
Углеводороды
0,856
Оксиды азота
0,889
Выявлена прямая зависимость заболеваемости туберкулезом органов дыхания
от уровня загрязненности атмосферы Самарской области углеводородами и
оксидами азота
Миронова С.А., 2012 г.
121.
Социальные, психологические,культурные условия
и туберкулез
122. Существенное снижение качества жизни в 90-е годы привело к явлениям психосоциального стресса. Выражением психосоциального
стресса,бесспорно, является увеличение количества законченных случаев
аутоагрессии – числа самоубийств и увеличение количества убийств
400
убийства
самоубийства
смертность от tbc
проценты
300
200
100
0
1990 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008
годы
Было установлено, что количество убийств в девяностых годах имело сильную
положительную корреляционную связь с показателями смертности от туберкулеза.
Динамика количества самоубийств и смертность от туберкулеза за весь период
девяностых годов имеет всего лишь слабую степень связи, но в период начала
девяностых связь между данными показателями существенна.
123.
Социальный портрет впервые выявленных больных туберкулезом(на основании анкетирования и статистических данных)
Респонденты
(%)
Население в
целом
Высшее образование
15,4
29,9
В браке состояли
38.0
56.7
Работающие
62,0
82,0
Пенсионеры
24,0 ( 9,0 работающие)
27,4 (более 50,0
– работающие)
Безработные
22,0
1,9
Повышенный уровень шума
19,5
6,1
Повышенный уровень вибрации
9,2
1,3
Запыленность рабочей зоны
21,6
1,8
Психоэмоциональное напряжение
42,2
нет данных
Нерегулярное питание
36,0
нет данных
Недостаточное в качественном отношение питание
47,0
нет данных
Среднемесячные доходы в семье (на 1 человека)
ниже прожиточного минимума
66,0
19,5
Признак
124.
Распределение впервые выявленных больных туберкулезомиз числа мигрантов и лиц БОМЖ и постоянного населения
по критерию социально-профессиональной принадлежности, 2011 г.
СоциальноПрофессиональная
принадлежность
Мигранты и
лица БОМЖ
Постоянное
население
Все
заболевшие
абс.
%
абс.
%
абс.
%
328
19,3
824
30,1
1152
26,0
рабочие
248
14,6
209
7,6
457
10,3
служащие
80
4,7
446
16,3
526
11,9
-
-
169
6,2
169
3,8
Учащиеся школ
113
6,7
127
4,6
240
5,4
Учащиеся ВУЗов и колледжей
53
3,3
65
2,4
118
2,6
Дошкольники
57
2,1
100
3,7
157
3,5
посещающие ДДУ
14
0,8
53
1,9
67
1,5
неорганизованные
43
2.5
47
1,7
90
2,0
Пенсионеры по возрасту
49
2,9
353
12,9
402
9,0
Инвалиды
18
1,1
154
5,6
172
3,9
1079
63,6
947
34,5
0
0
171
6,2
171
3,9
1697
100,0
2741
100,0
4438
100,0
Работающие
из них:
Работники частных предприятий
из них:
Не работающие трудоспособного
возраста
Безработные
ВСЕГО
2026
45,7
125. Психологические особенности больных туберкулезом
Больные туберкулёзом лёгких отличаются от соматическиздоровых лиц рядом личностных особенностей, снижающих
уровень их социально-психологической адаптации.
Среди больных туберкулезом достоверно чаще встречаются
лица:
- с повышенными показателями реактивной и личностной
тревожности;
- сниженным стремлением к обучению и образованию;
- выраженным усилением инертности психических
процессов, длительным переживанием травмирующих
событий, ригидностью установок;
- повышением враждебности, подозрительности, обиды;
- выраженным повышением негативизма;
- сниженным уровнем развития волевых качеств личности
в целом, в частности, инициативности, настойчивости,
решительности, внимательности, целеустремлённости.
126. Социальная структура впервые выявленных больных туберкулёзом среди постоянного и непостоянного населения. Москва, 2015 г.
Постоянное населениеИногородние, иностранцы и лица БОМЖ
127.
Проблемы миграции и туберкулез128.
На протяжении второй половины девятнадцатогои
двадцатого
веков
население
Москвы
увеличилось более, чем в 14 раз
Рост населения больших городов Европы, в том
числе Москвы, определялся, главным образом, не
естественным
приростом,
а
миграционными
процессами. Подъем эпидемической волны туберкулеза во многих регионах мира в 19-20 столетиях
в значительной мере был обусловлен концентрацией населения и, как ее следствие, скученностью
проживания, низкими доходами, недостаточным
питанием
и
неизбежным
психосоциальным
стрессом.
129. Абсолютное число прибывших и абсолютные показатели смертности по годам.
14000008000
1200000
6000
1000000
5000
800000
4000
600000
3000
400000
2000
200000
1000
0
1995
1998
1989
1992
1986
1980
1983
1974
1977
1971
1965
1968
1959
1962
1953
1956
1950
1944
1947
1938
1941
1932
1935
1929
0
1923
1926
Абсолютная смертность
Абс число прибывших
При анализе динамики погодовых значений абсолютного количества
прибывших в г. Москву, их доли от всего населения и показателей
смертности от туберкулеза выявлена значимая степень корреляции.
Абсолютное число прибывших
Смертность абс
7000
130.
Категориивпервые выявленных мигрантов –
больных туберкулёзом (2015г.)
Другие
станы мира
41,8%
Лица БОМЖ
16,1%
Другие
территории
РФ
42,1%
131.
Доля мигрантов и лиц БОМЖ среди впервые выявленных больныхтуберкулезом. Москва, 2015
Доля мигрантов и лиц БОМЖ среди больных, умерших от туберкулеза.
Москва, 2015
132.
По данным ВОЗ (Ридер Г.Л., 2002) и результатам других работвзаимосвязь напряженности эпидемиологической ситуации по
туберкулезу и выраженности миграционных процессов может быть
обусловлена следующими причинами:
- среди мигрантов имеется большое число лиц, больных активным
туберкулезом, прибывших из стран и местностей с высокой распространенностью этого заболевания; указанные лица увеличивают
резервуар туберкулезной инфекции и, прежде всего, неконтролируемую его часть;
возможной
реактивацией
имеющегося
неактивного
туберкулезного процесса у мигрантов из-за неудовлетворительных
условий жизни, нового инфицирования и суперинфекции;
- инфицированием и возникновением заболевания туберкулезом
из-за
скученности
в
местах
проживания
мигрантов,
их
недостаточного питания и т.д. (в основном для неинфицированных
мигрантов, прибывших из территорий, где распространенность
туберкулеза невелика – сельская местность и т.д.);
- ухудшением условий жизни постоянного населения и ранее
прибывших мигрантов, благодаря конкуренции за рабочие места,
снижению оплаты труда, возникновению скученности в местах
проживания.
133. Заключение
Эпидемиологическая ситуация по туберкулезу в целом в мире и вРоссийской Федерации продолжает оставаться напряженной.
Наблюдаются существенные отличия в уровнях заболеваемости и
смертности в странах с высоким и низким жизненным уровнем
населения, различными проявлениями бедности. В Российской
Федерации в последние годы отмечается некоторая стабилизация
эпидемиологических показателей по туберкулезу.
Ведущими факторами, влияющими на развитие
эпидемиологического процесса по туберкулезу являются:
плотность населения (приводит к увеличению социальных и
бытовых контактов);
недостаток жилья (приводит к увеличению числа бытовых
контактов с бактериовыделителями и их длительности);
доходы населения ниже прожиточного минимума, низкие
доходы, приводящие в том числе к недостаточному питанию,
особенного его белковой составляющей;
психосоциальный стресс;
высокая миграционная нагрузка;
сочетание ВИЧ и туберкулеза;
несовершенство системы мер медико-социальной защиты
населения.
134.
Спасибо за внимание!135. Смертность от туберкулеза
4030
0
США
Канада
Норвегия
Австралия
Нидерланды
Германия
Швейцария
Дания
Израиль
Куба
Чешская
Франция
Великобритания
Мексика
Египет
Польша
Испания
Москва
Япония
Сингапур
Турция
Сербия
Аргентина
Саудовская
Алжир
Ирак
Бразилия
Шри-Ланка
Гон-Конг
Украина
Китай
РФ
Румыния
Индия
Афганистан
Вьетнам
Северная
Таджикистан
Индонезия
Ангола
Нигерия
Южная Африка
Смертность от туберкулеза
Уровень от 11 до 76
на 100 000 населения
80
70
60
50
Уровень от >0.5 до 2
на 100 000 населения
Уровень от 2 до 5
на 100 000 населения
20
10

















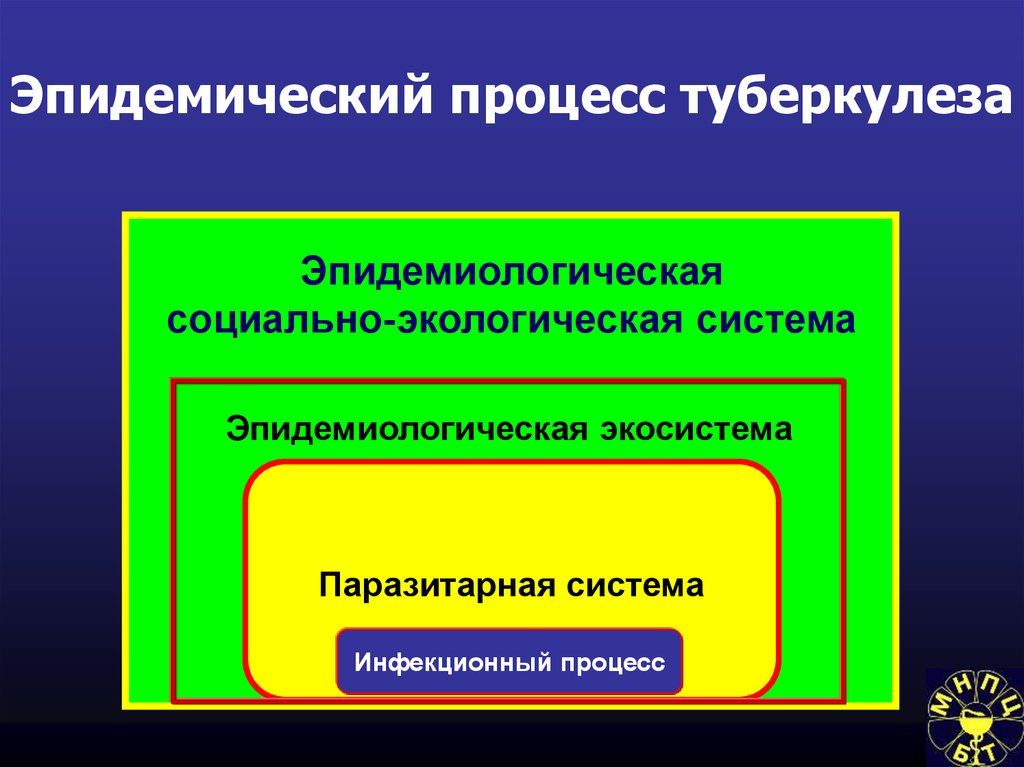












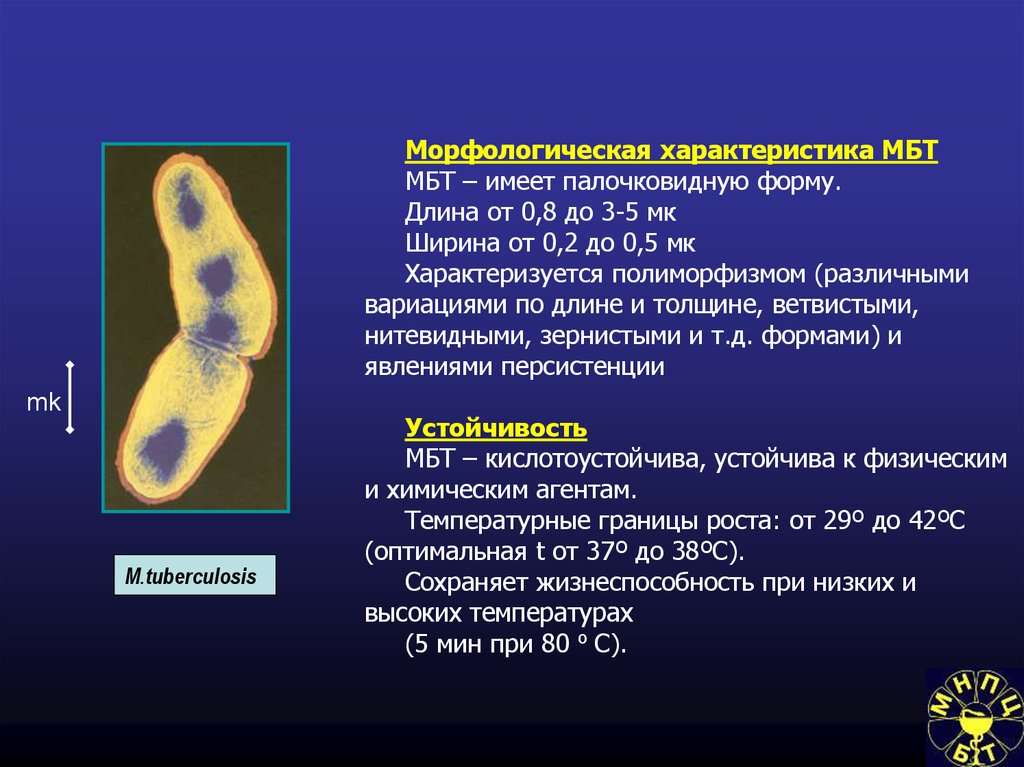


















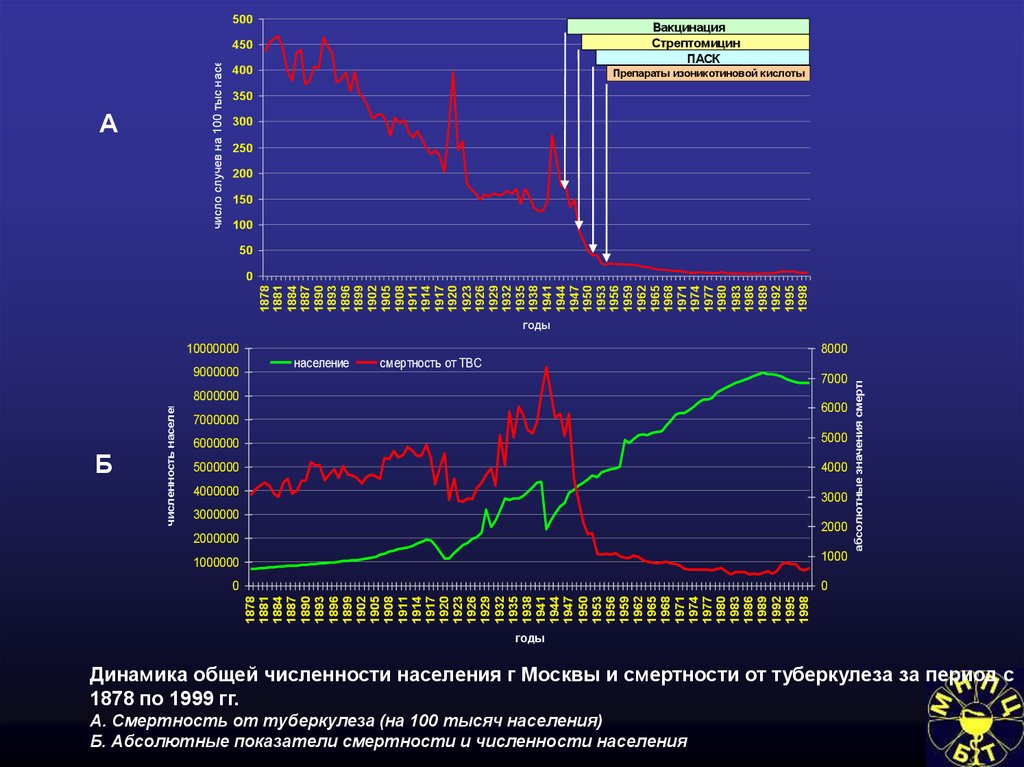
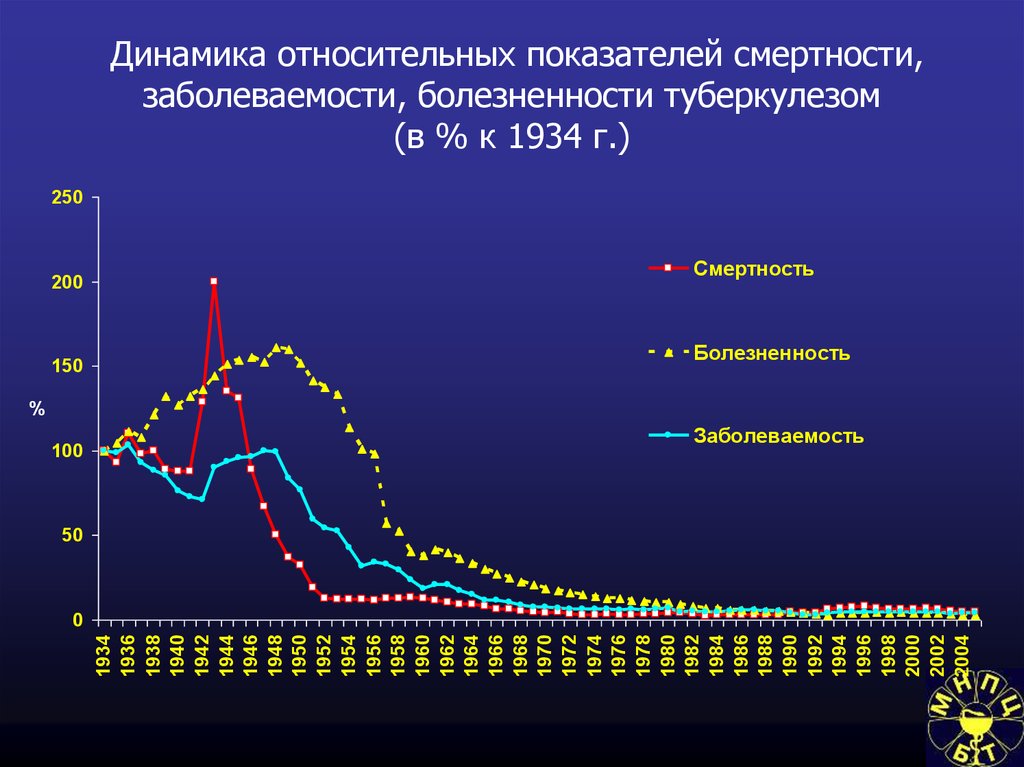

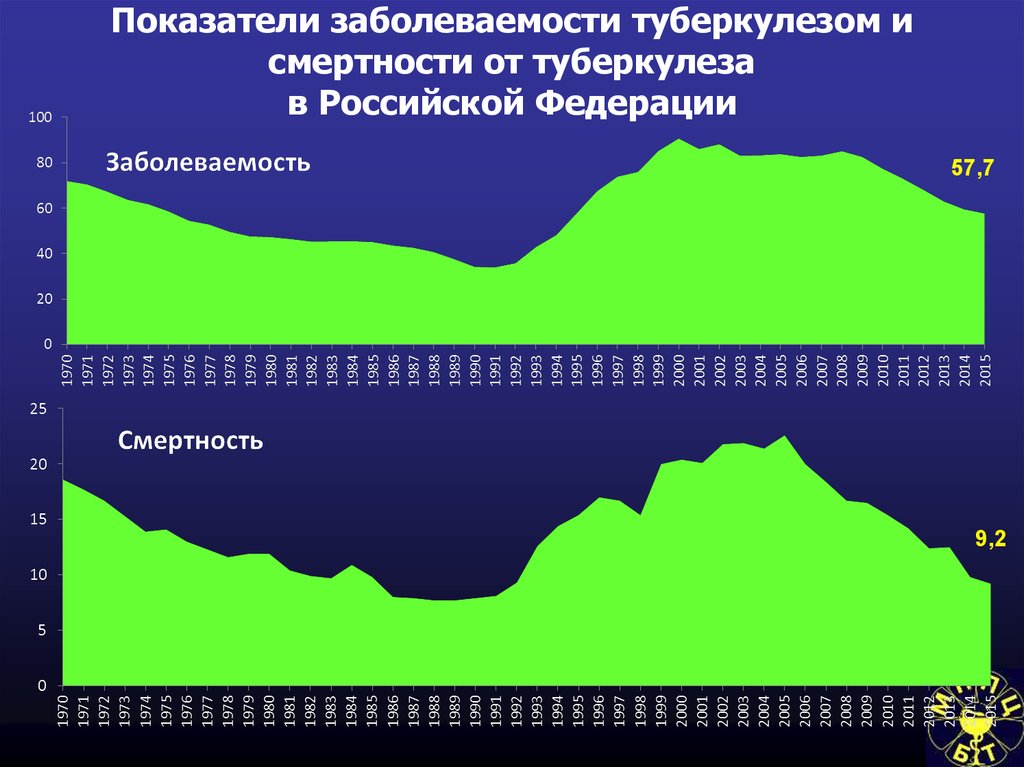

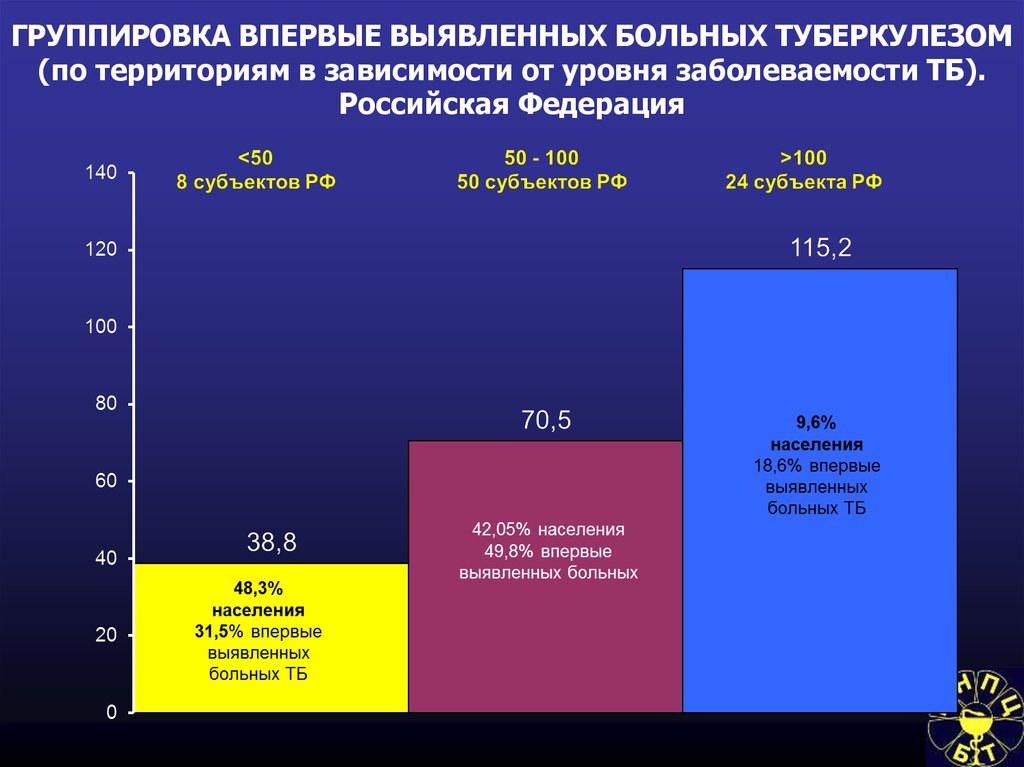





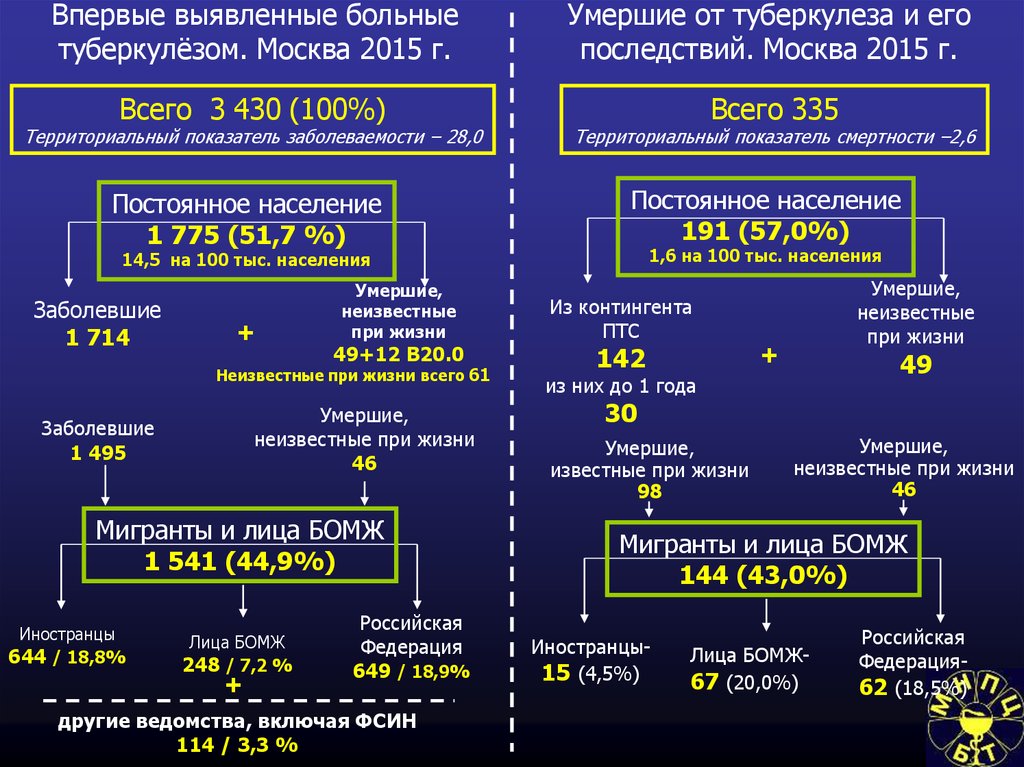

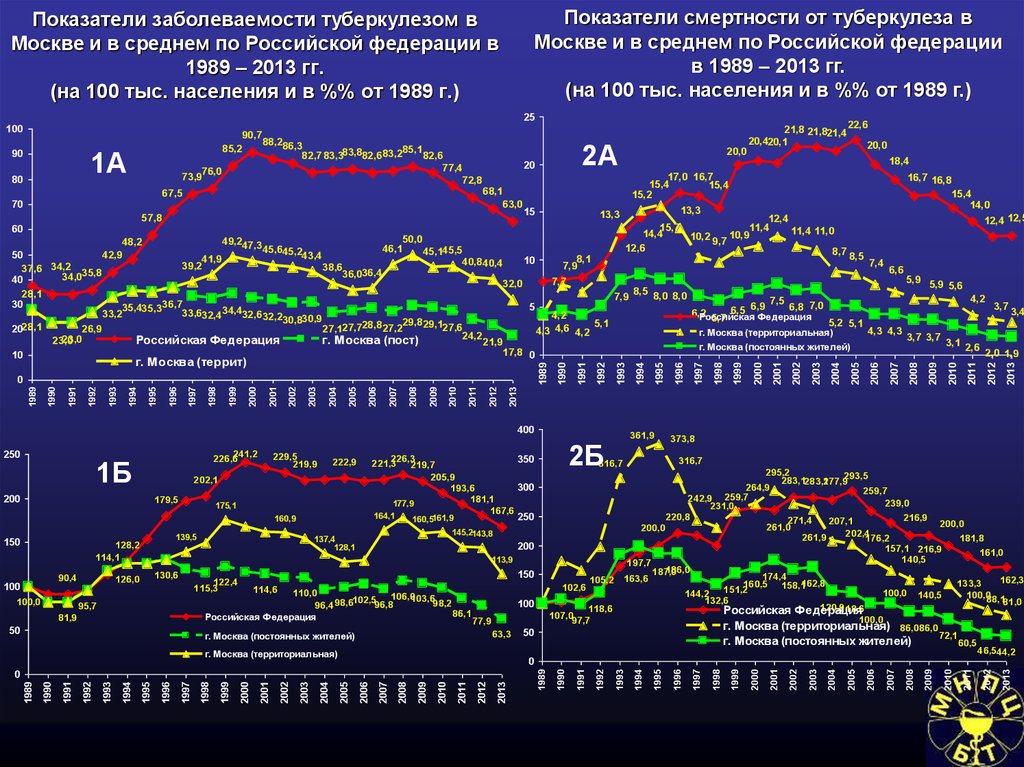

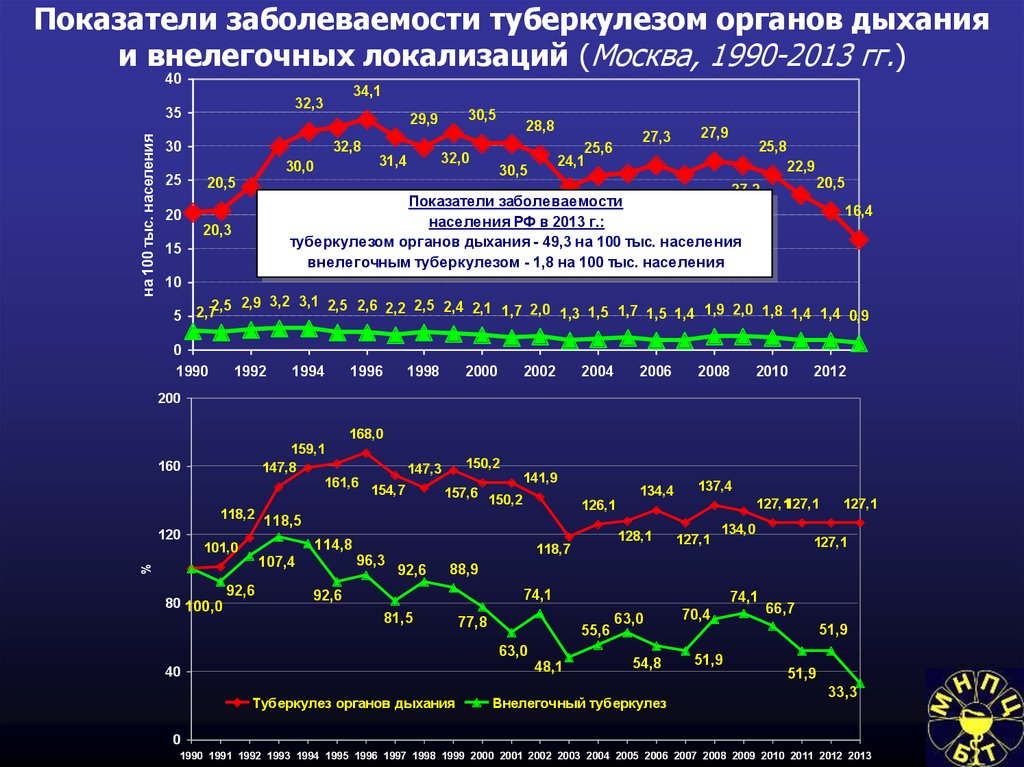

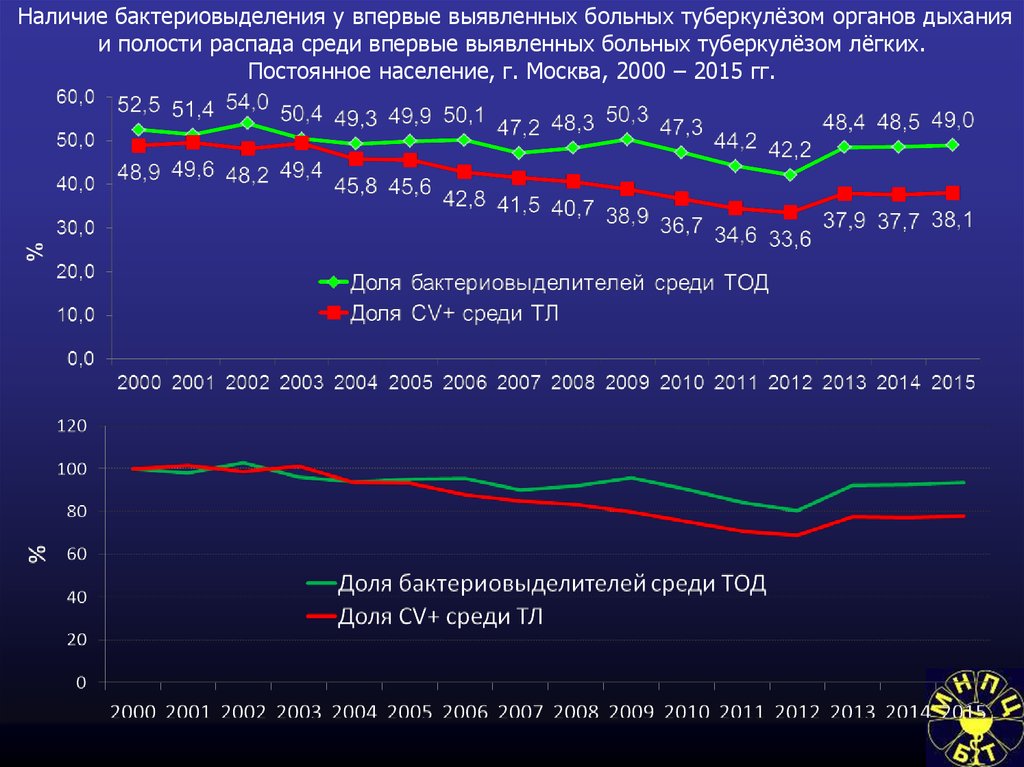

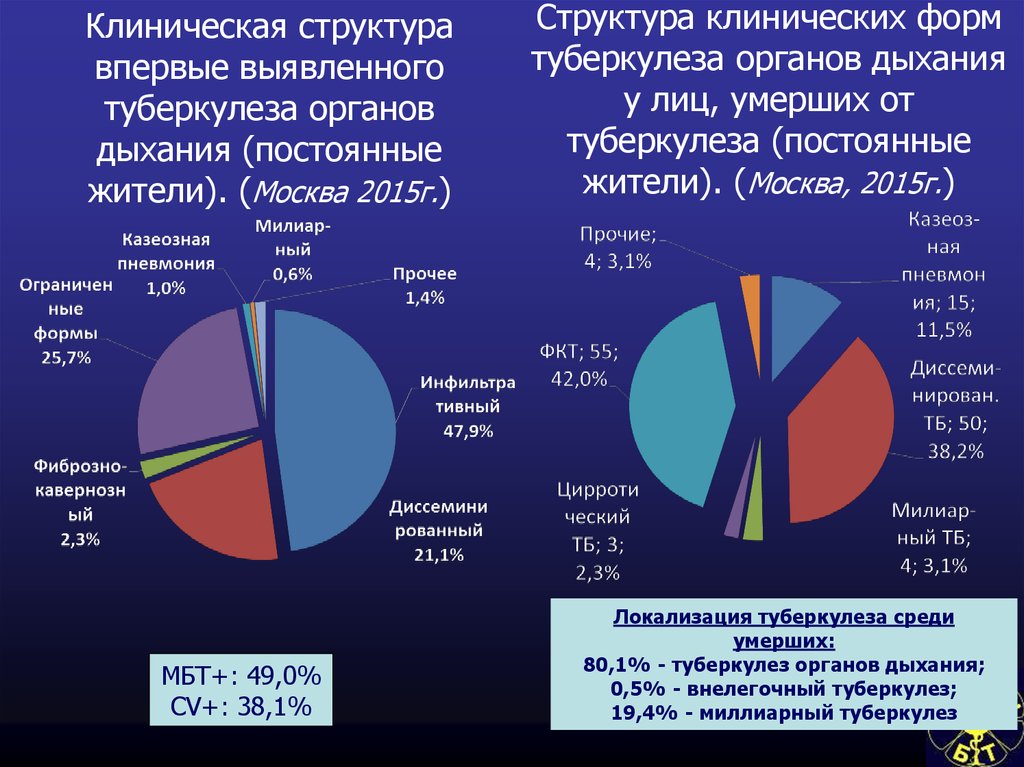
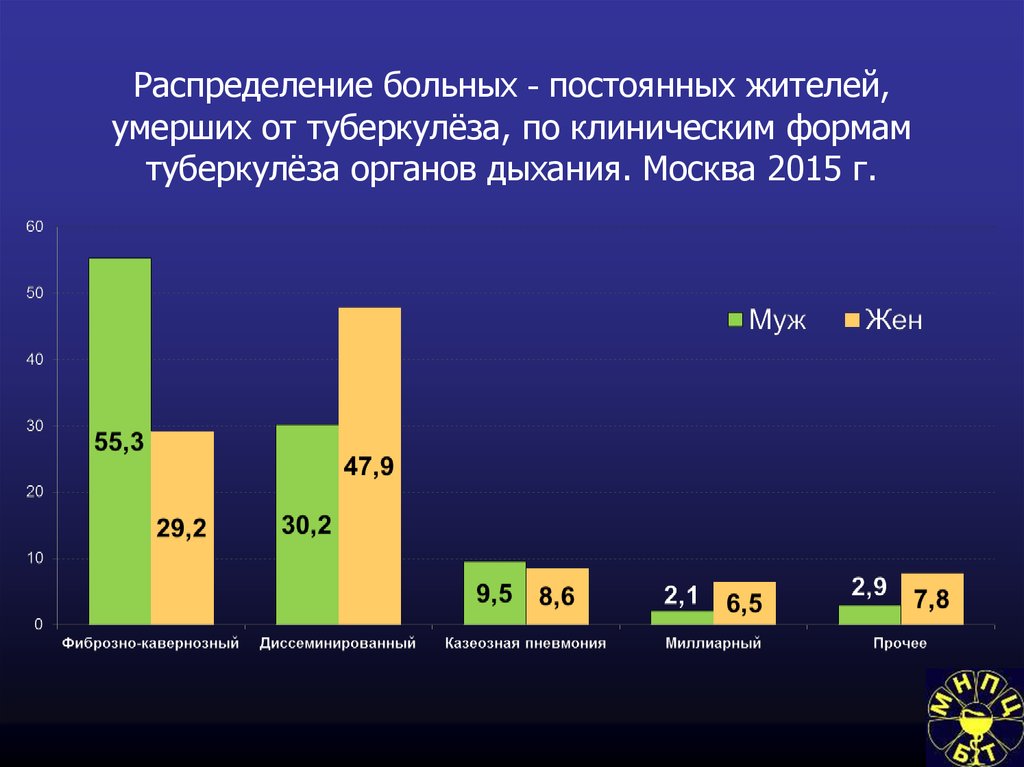

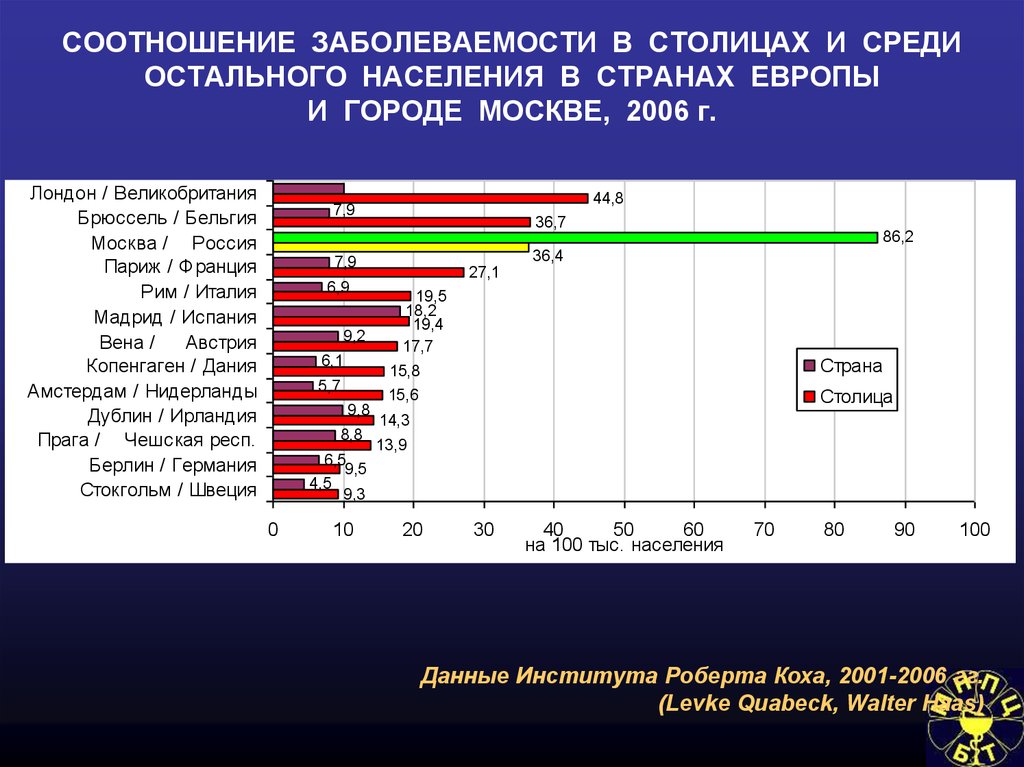
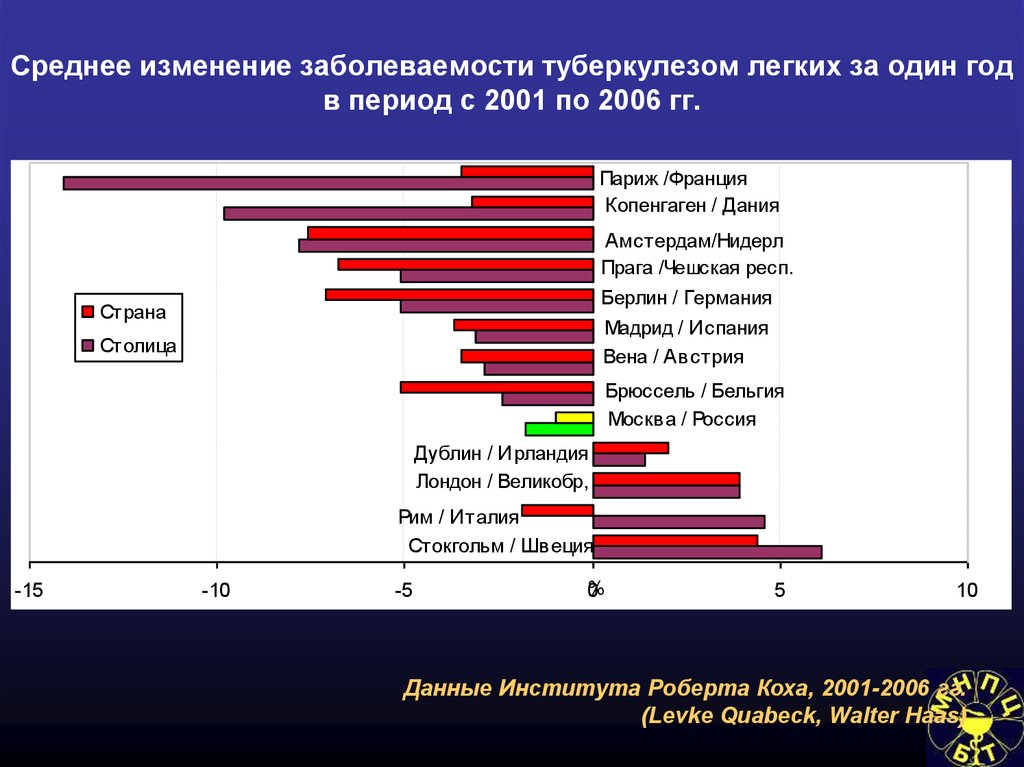
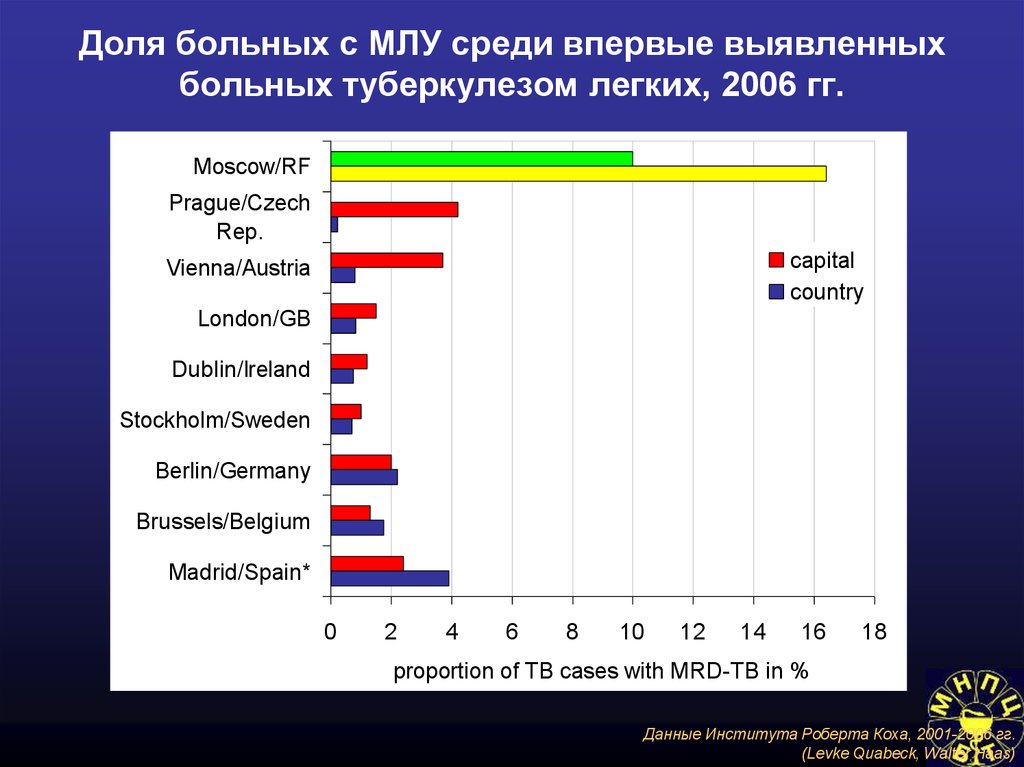
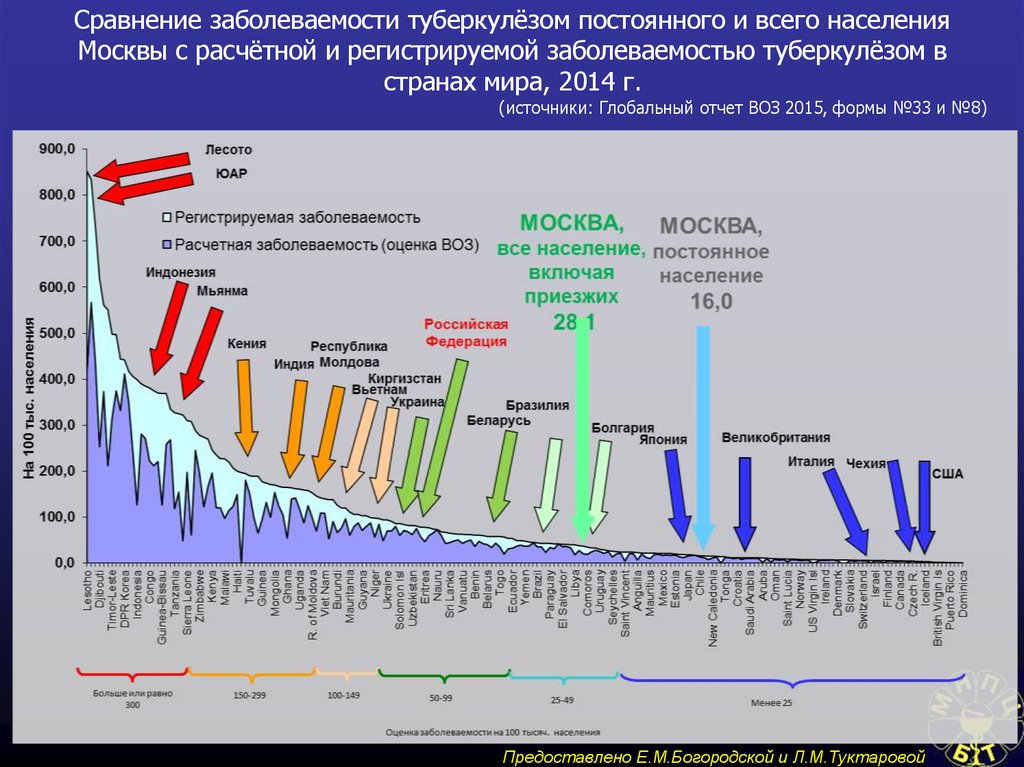

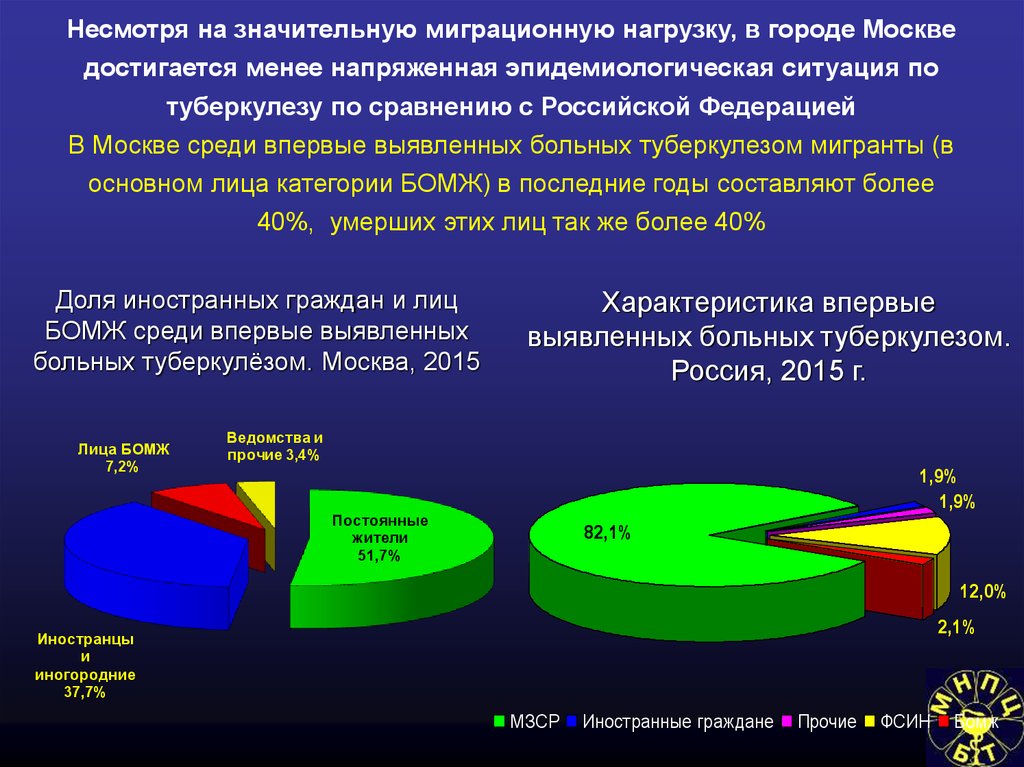




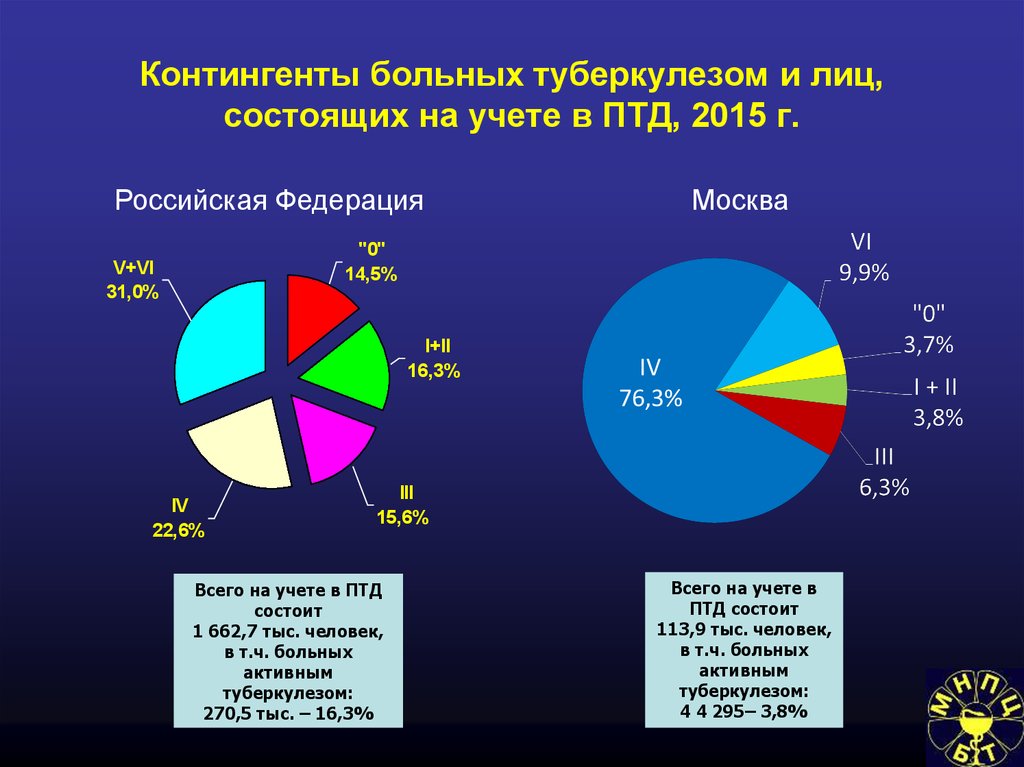
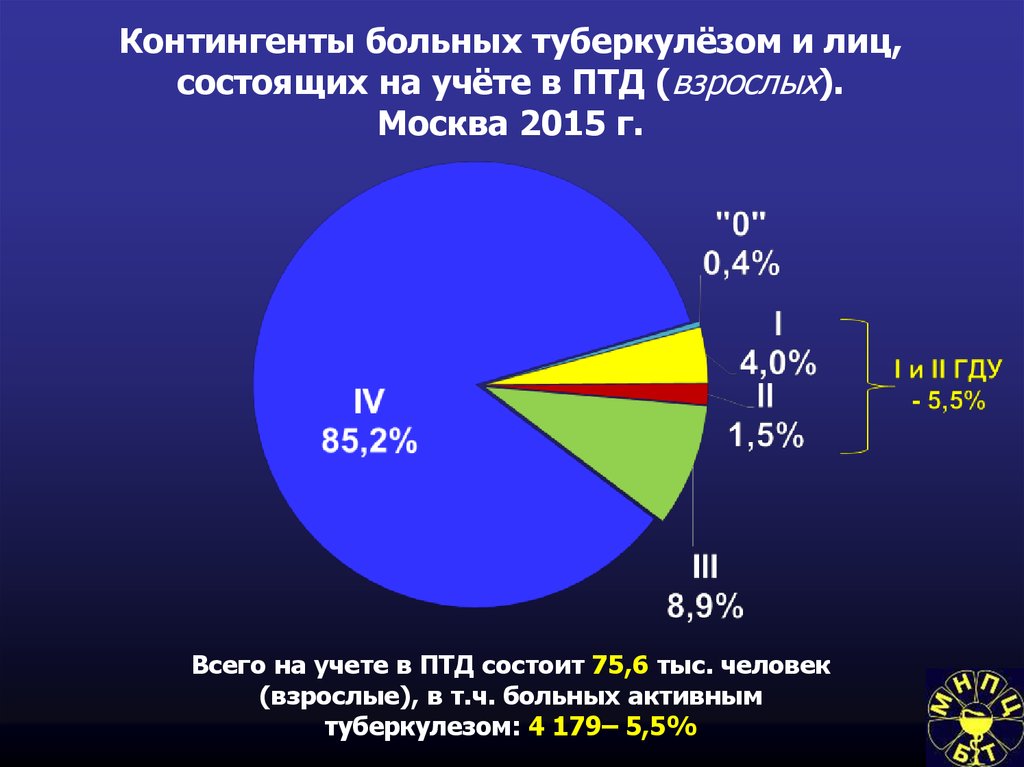




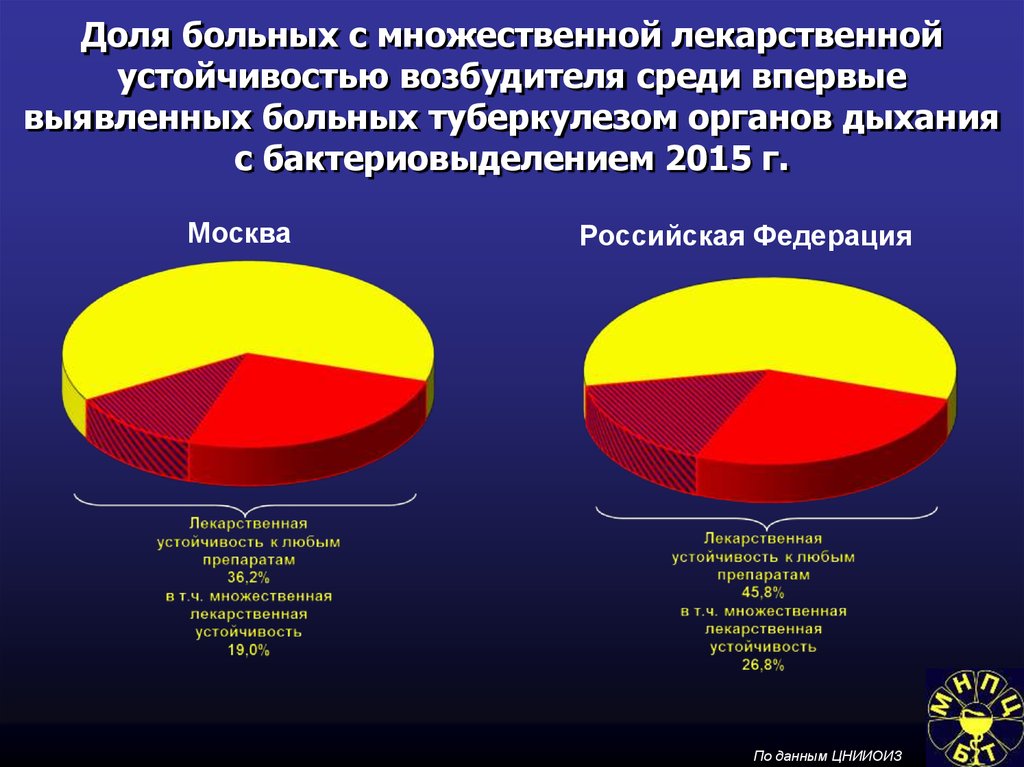

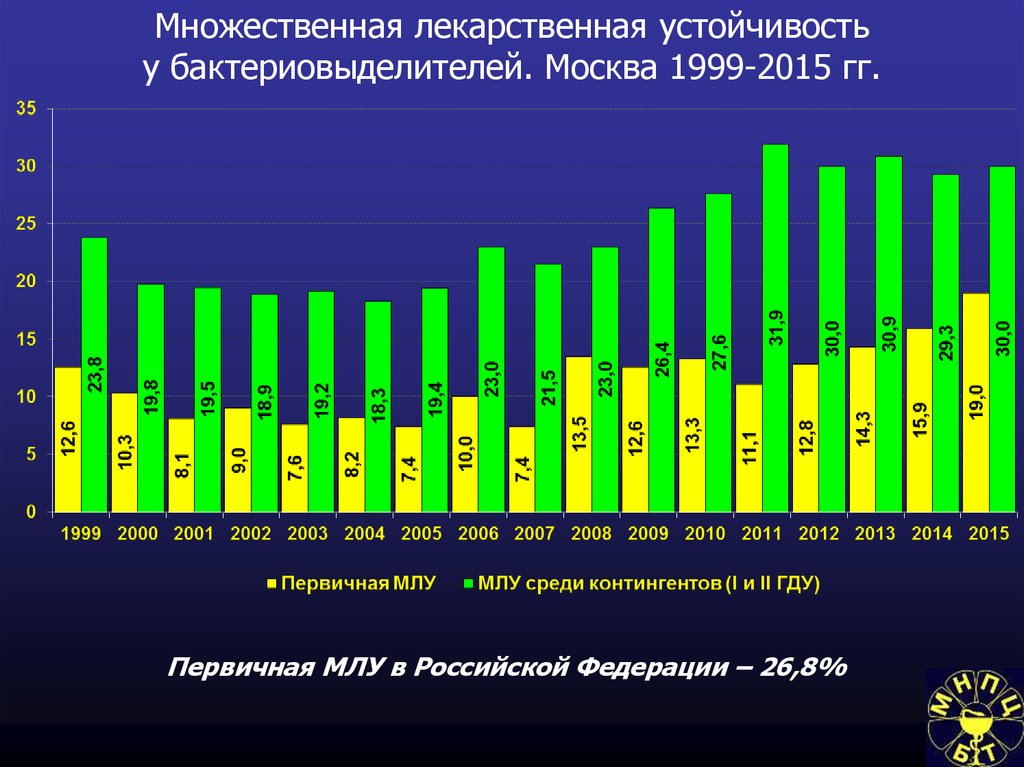


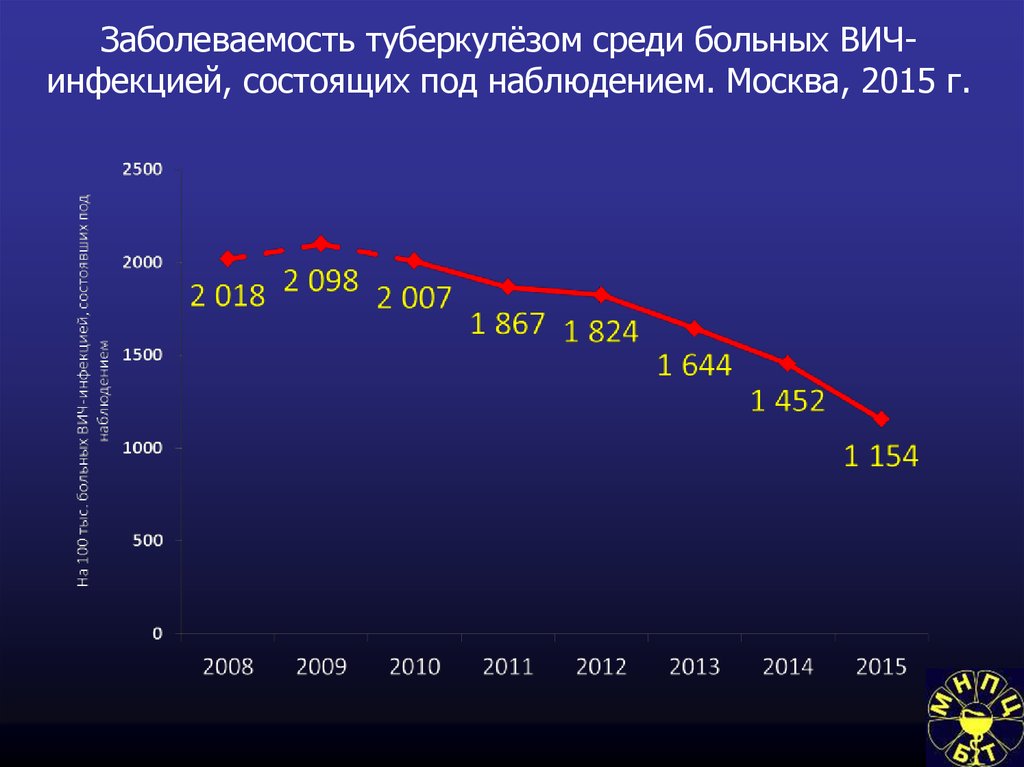


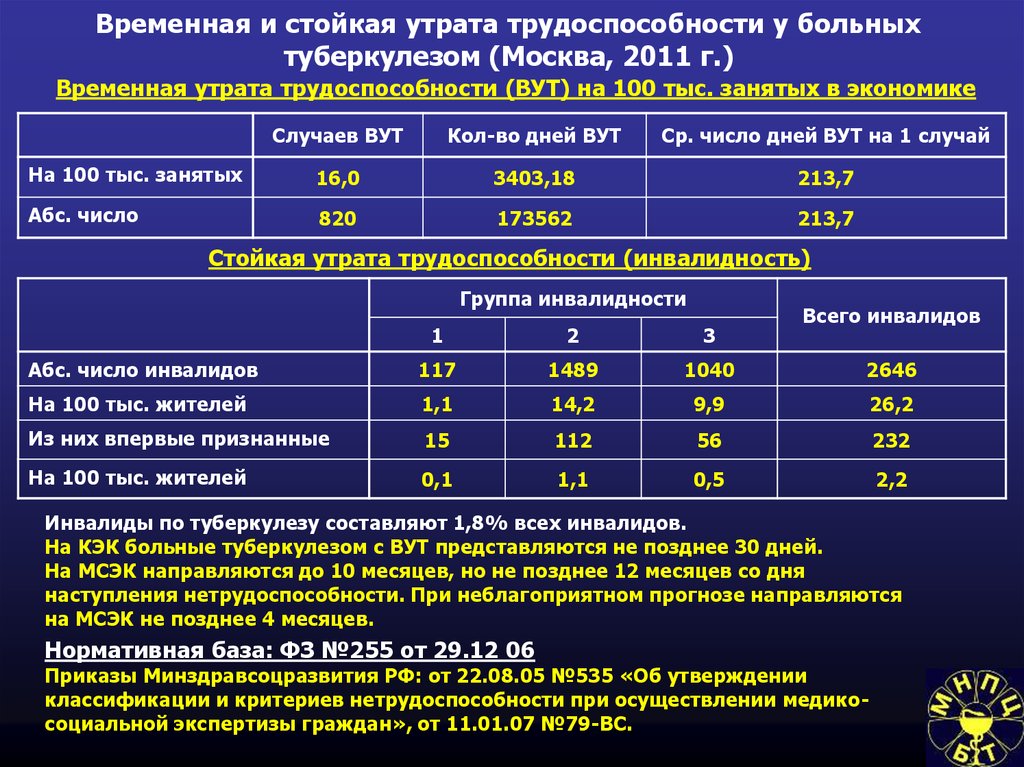







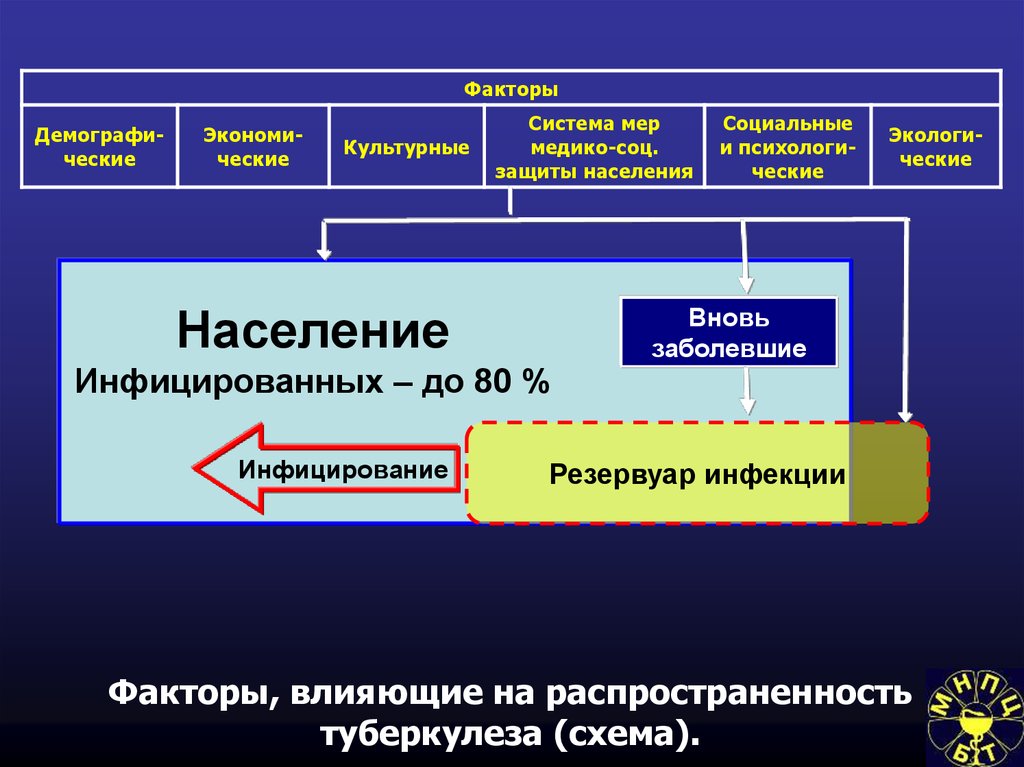


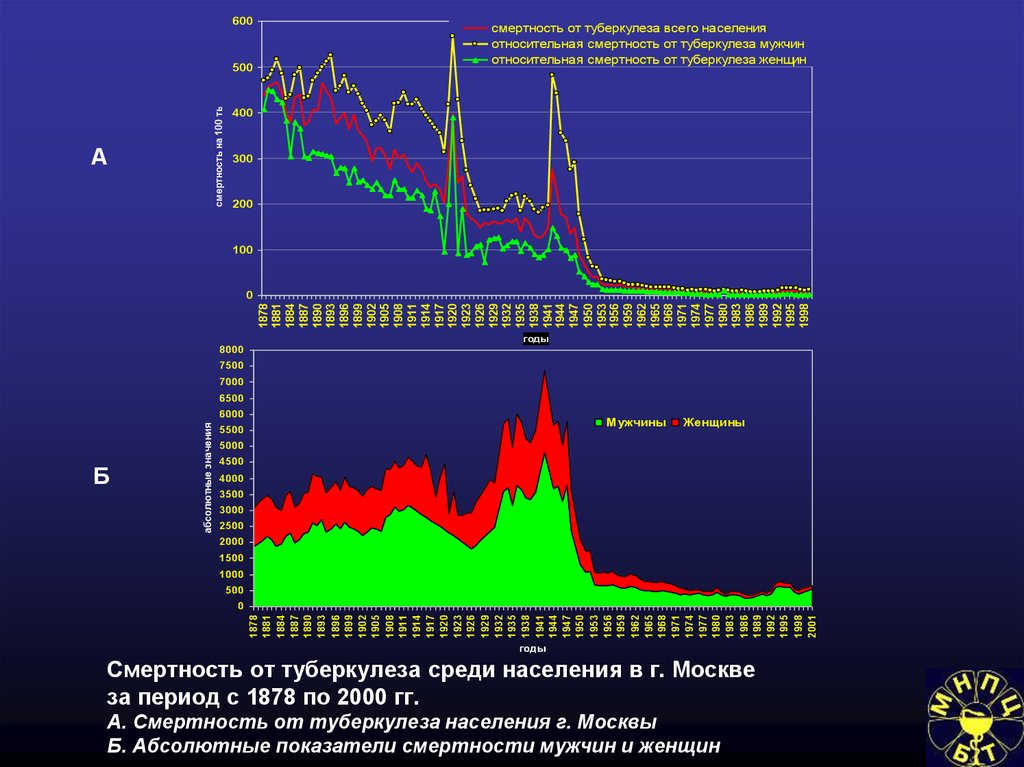
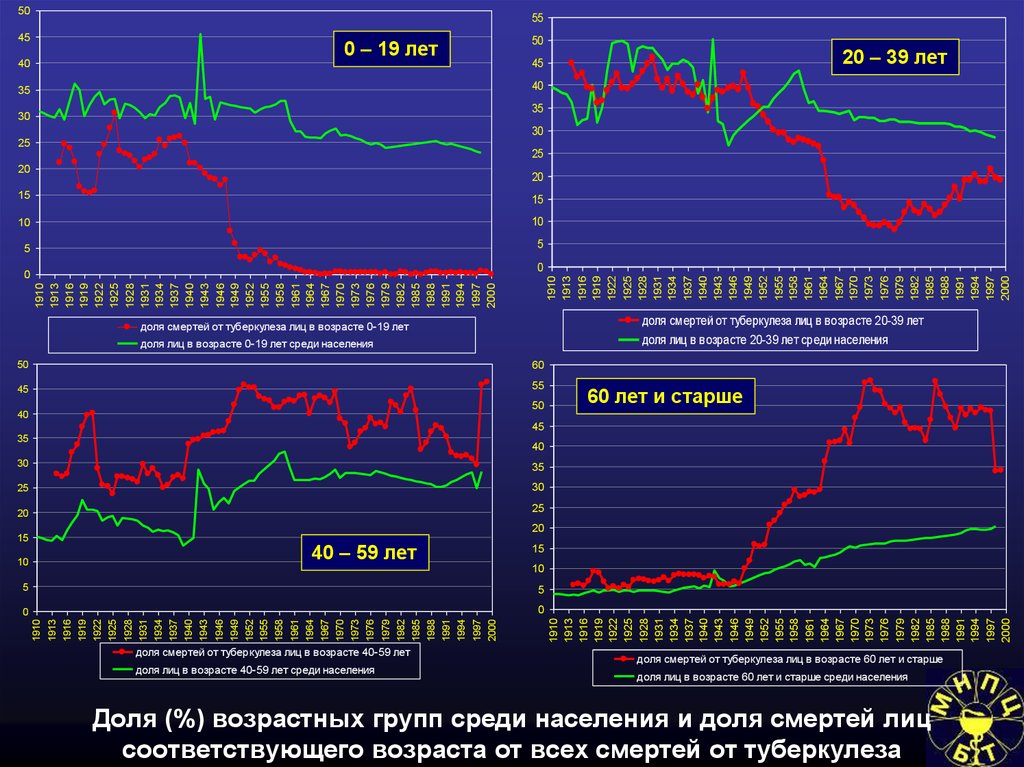

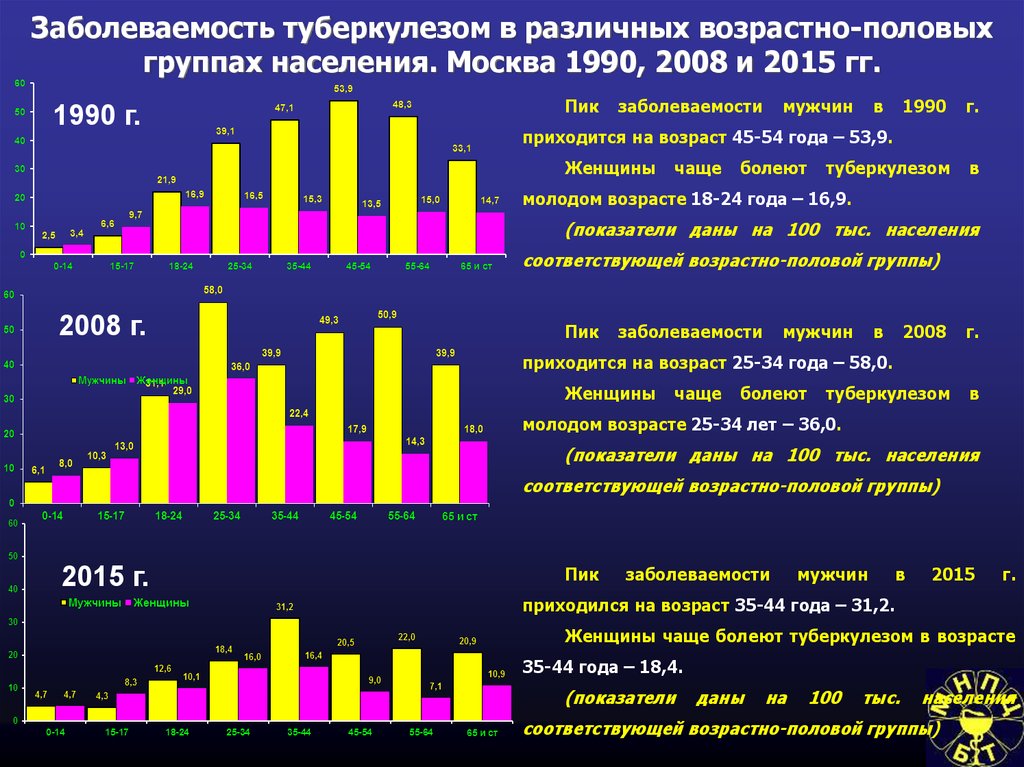

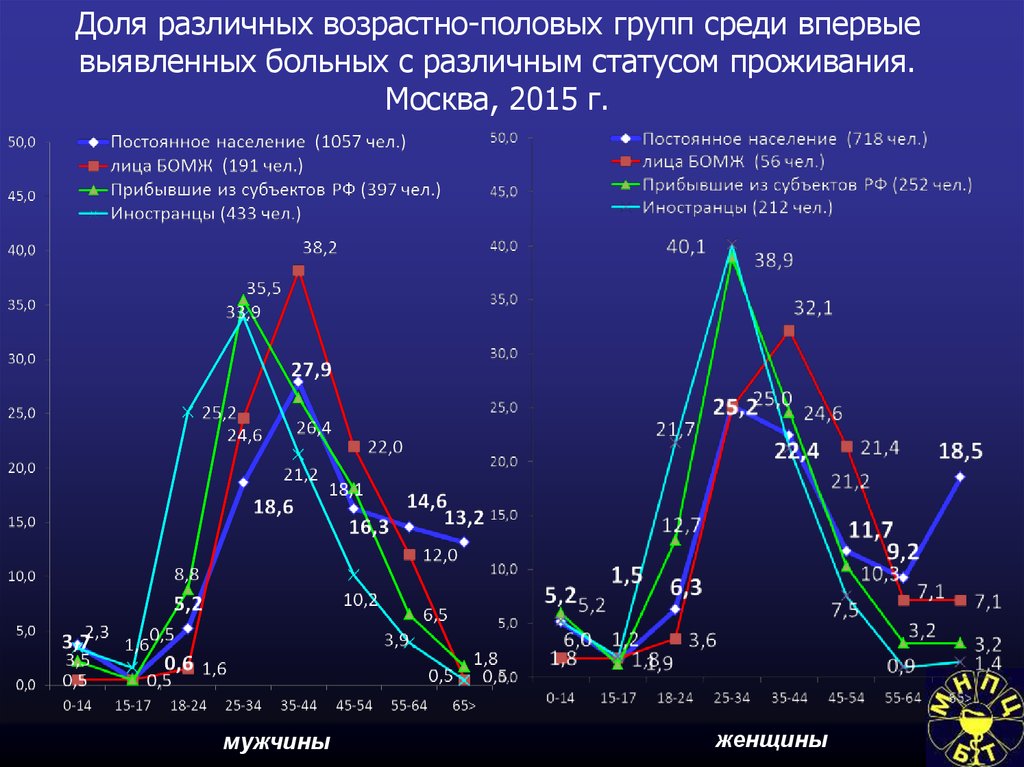



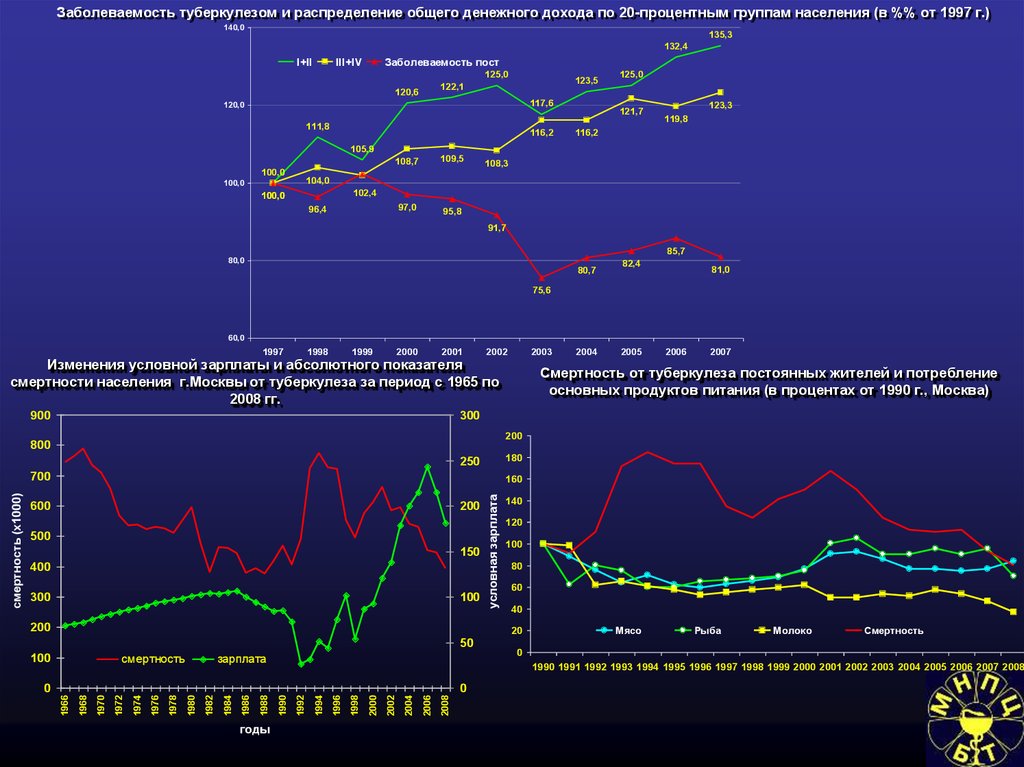
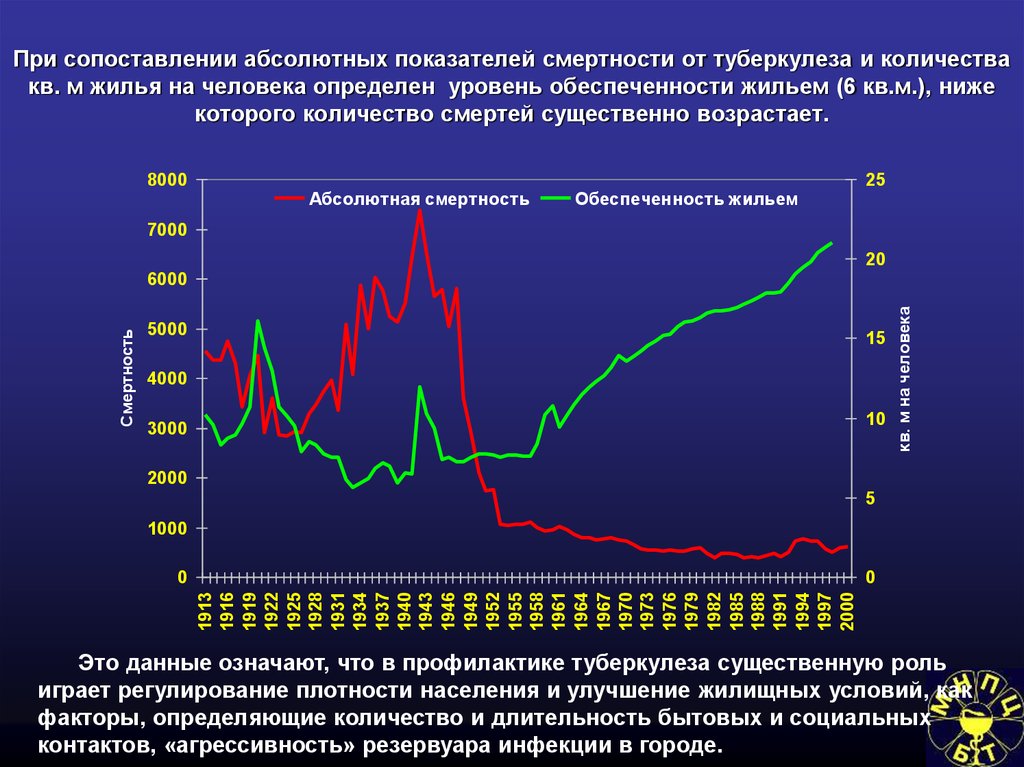
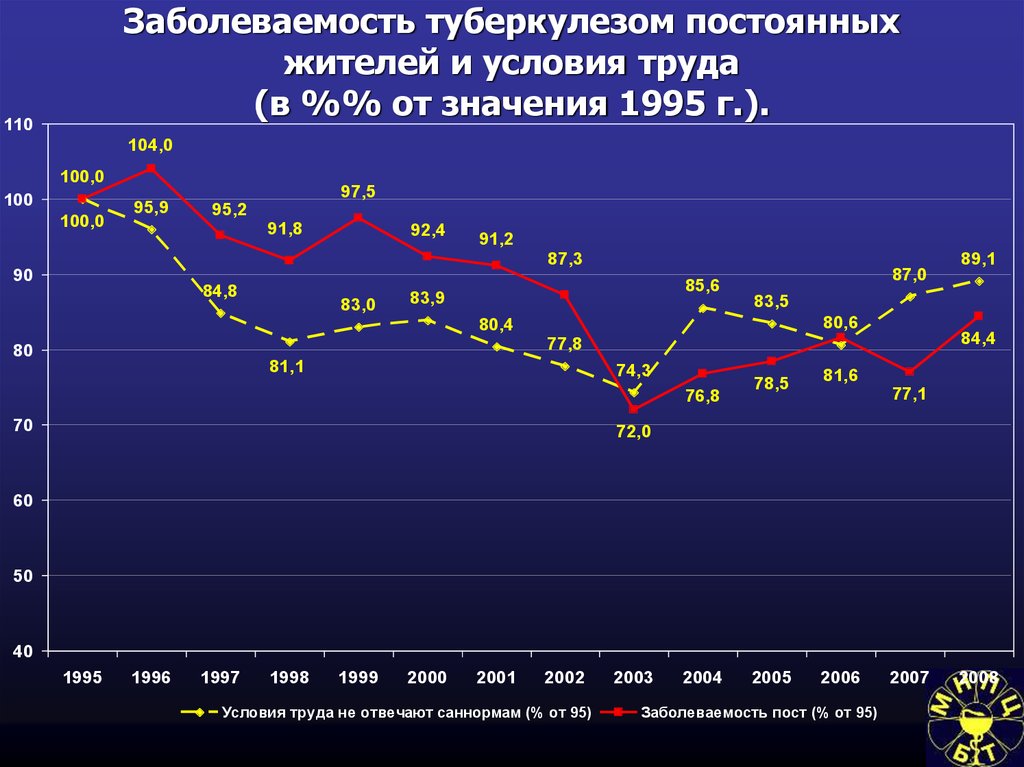


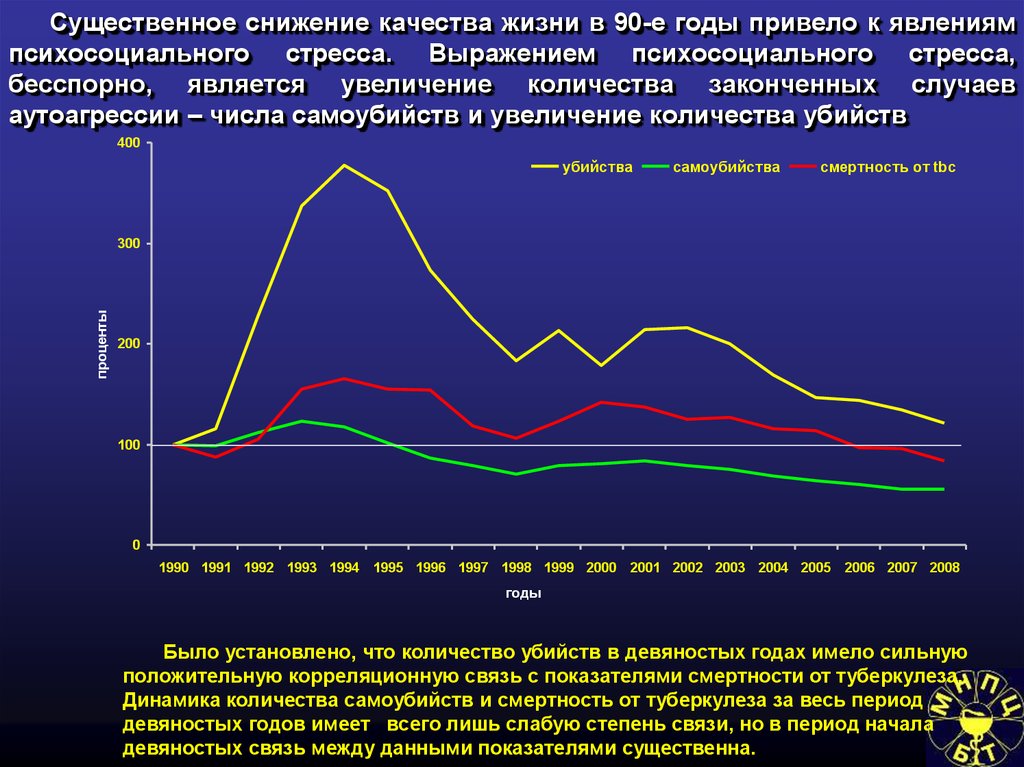
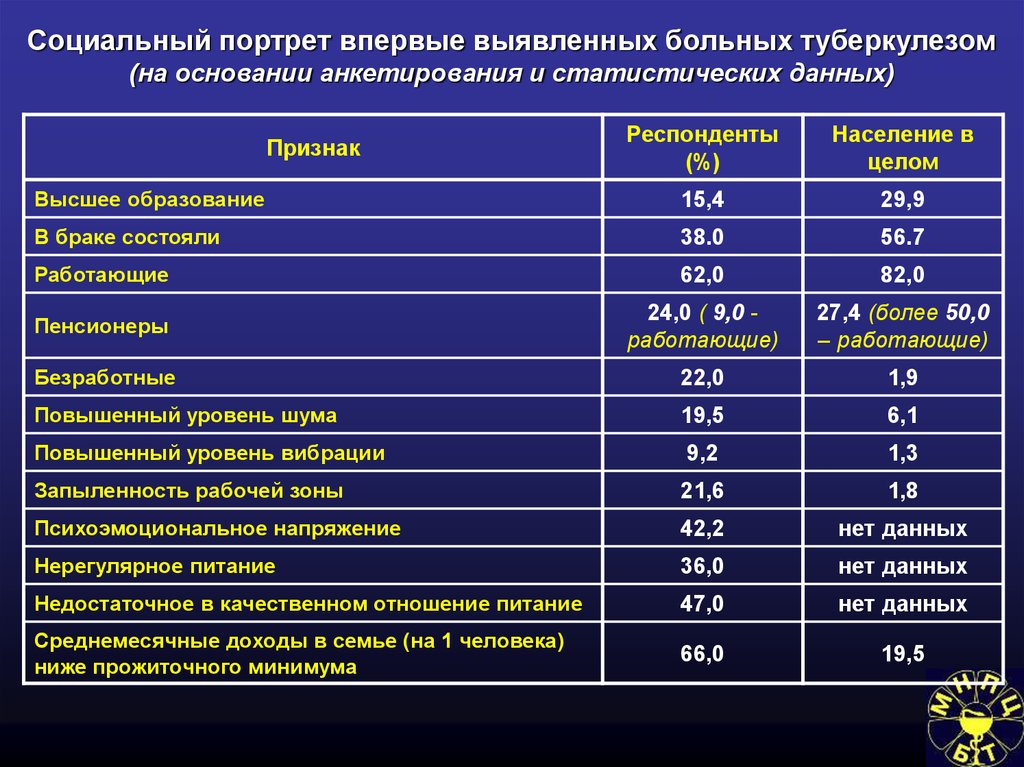
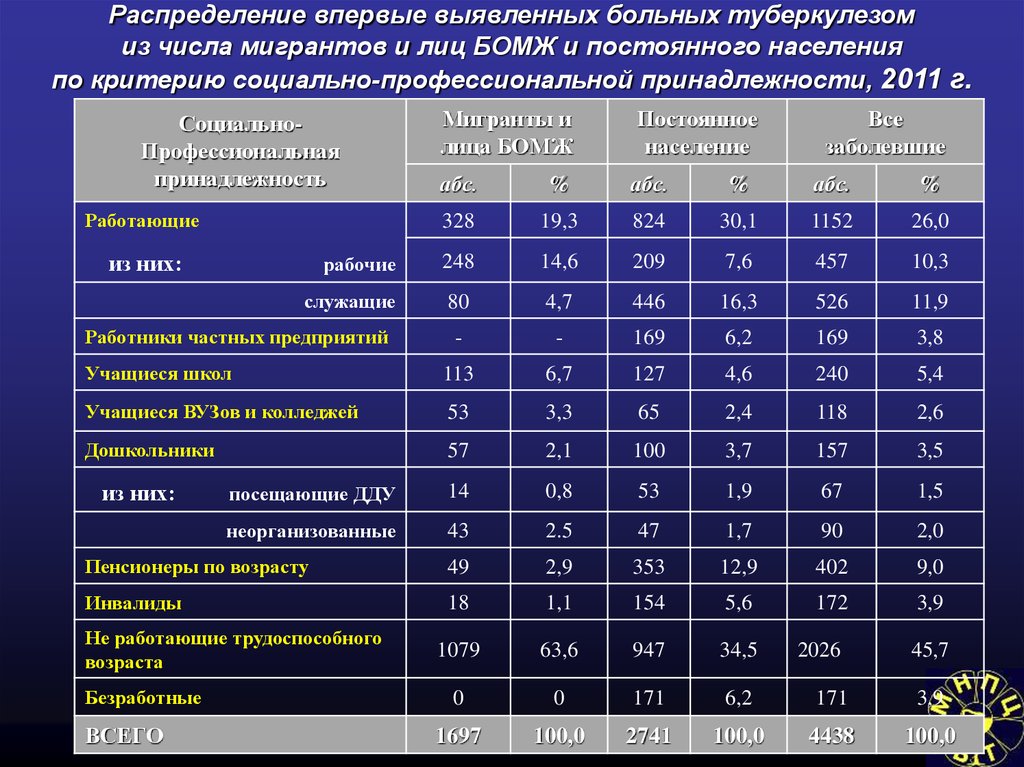

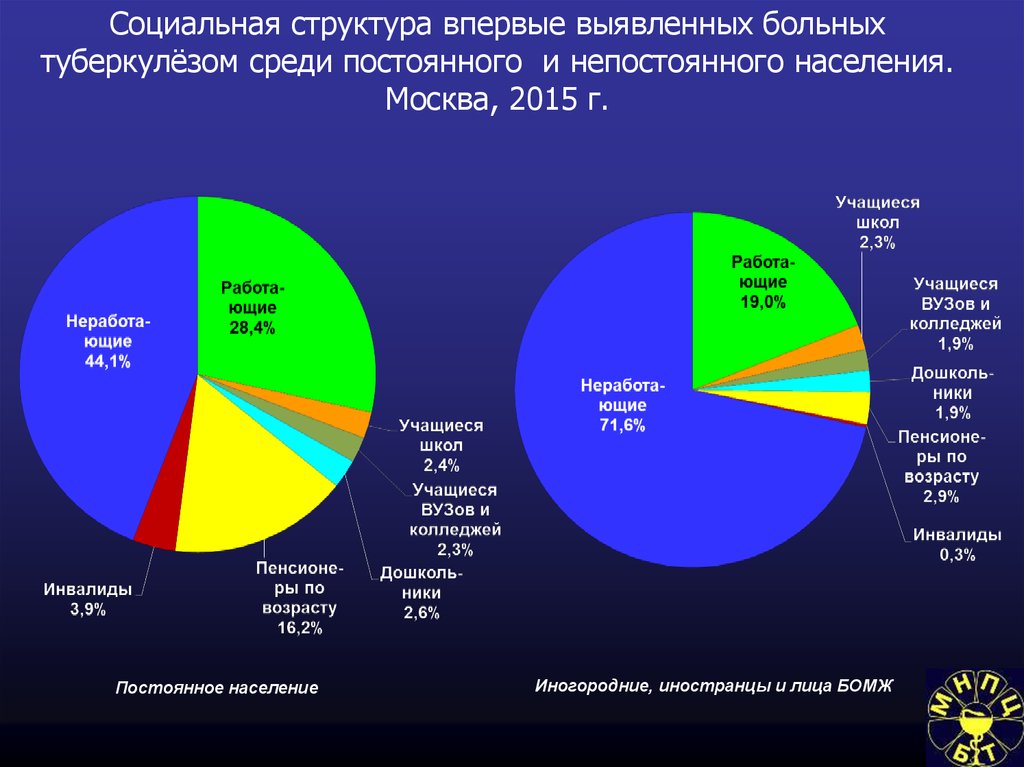



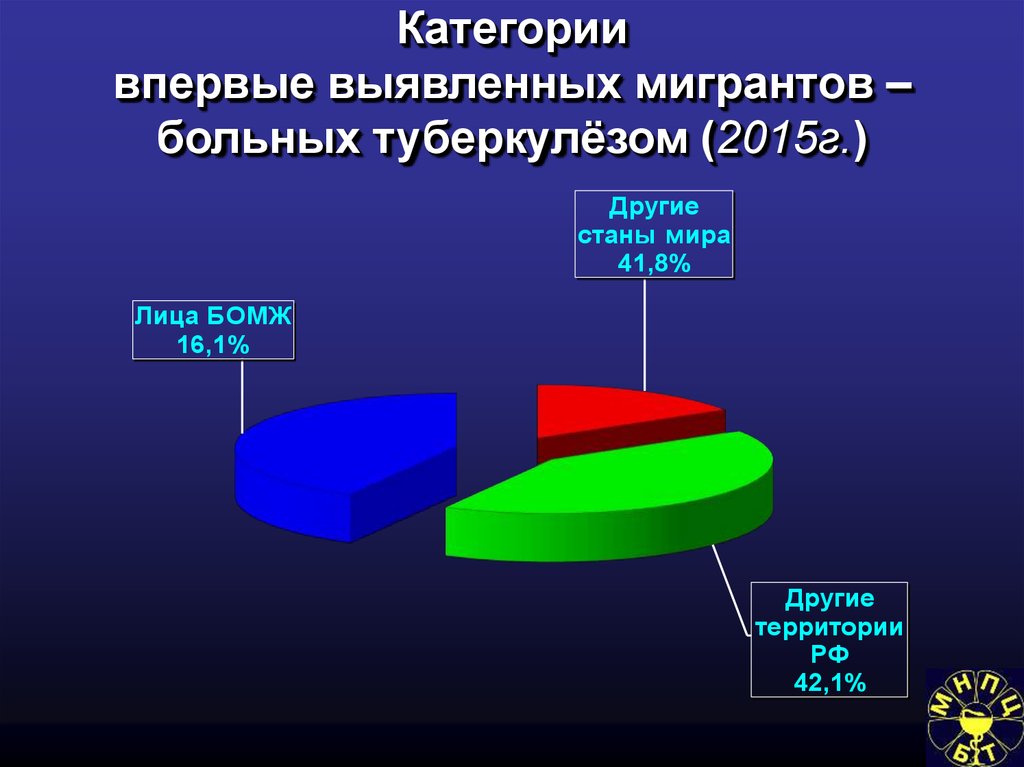




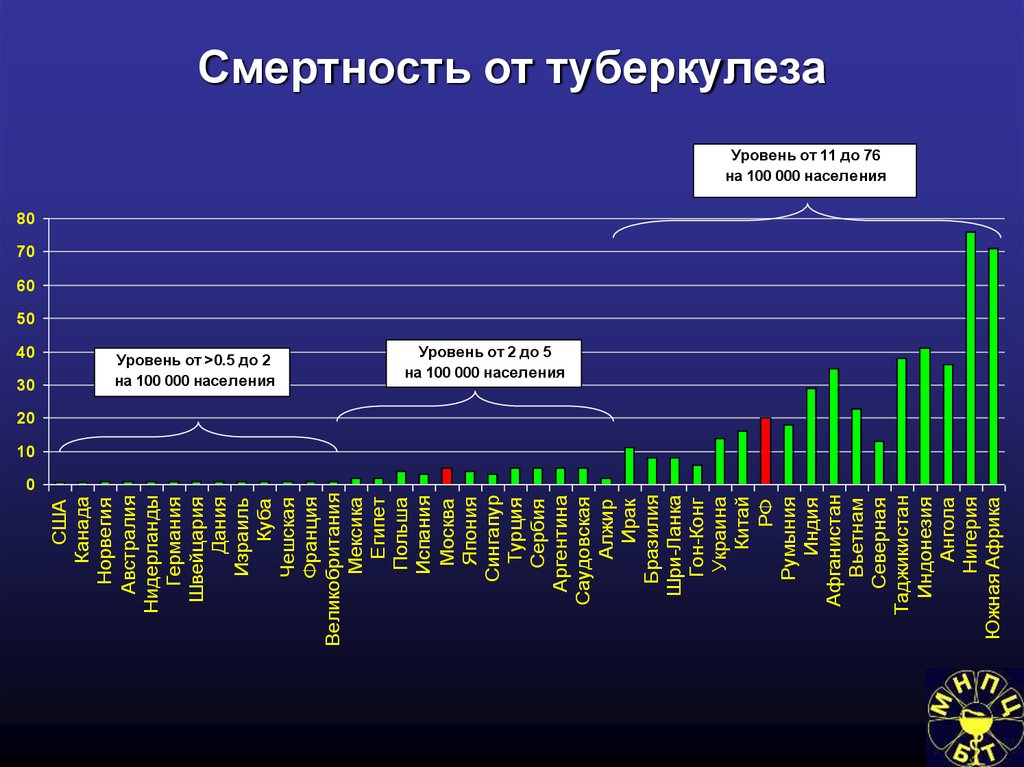
 medicine
medicine








