Similar presentations:
Медленные инфекции
1. Медленные инфекции
ФГБОУ ВПО ТюмГМУ Минздрава РоссииКафедра инфекционных болезней с курсом детских
инфекций
Медленные инфекции
Выполнил(а): студент лечебного факультета
514 группы Жукова Елена Евгеньевна
Тюмень 2017
2. Медленные инфекции ЦНС
Медленные инфекции ЦНС — группа инфекционныхболезней человека и животных, вызываемых
вирусами и прионами, характеризующихся
медленным прогрессирующим поражением ЦНС,
приводящим к летальному исходу.
По этиологическому признаку все медленные инфекции
разделяют на две группы:
вызванные вирусами;
вызванные белками (прионами).
3. Медленные инфекции, вызываемые вирусами
Подострый склерозирующий панэнцефалитПрогрессирующий краснушный панэнцефалит
Лимфоцитарный хориоменингит
Медленная инфекция ЦНС при инфицировании ВИЧ
Прогрессирующая мультифокальная
лейкоэнцефалопатия
4. Подострый склерозирующий панэнцефалит
Синонимы: лейкоэнцефалит Ван-Богарта, узелковый панэнцефалит Петте–Деринга, энцефалит с включениями Даусона.
Этиология
Вирус кори, который был обнаружен в мозговой
ткани больных.
Вирус кори — оболочечный одноцепочечный
вирус с негативным РНК-геномом, рода
Morbilivirus, семейства Paramyxoviridae.
Возможной причиной является мутировавшая
форма вируса кори или неправильная реакция
иммунитета больного на инфекцию.
5. Эпидемиология
Возраст заболевших составляет от 4 до 20 лет, перенёсшиекорь в первые 15 мес жизни, преобладают лица мужского
пола.
Заболеваемость составляет 1 случай на 1 млн населения.
Основным профилактическим мероприятием служит
вакцинация против кори. У привитых частота подострого
склерозирущего панэнцефалита снижается в 20 раз.
6. Патогенез
В основе патогенеза лежит персистенция и репродукциявируса кори после перенесённой болезни в клетках
головного мозга, вследствие нарушения иммунологических
механизмов.
Репродукция вируса в ЦНС сопровождается активизацией
аутоиммунных процессов, приводящих к повреждению и
гибели нейронов.
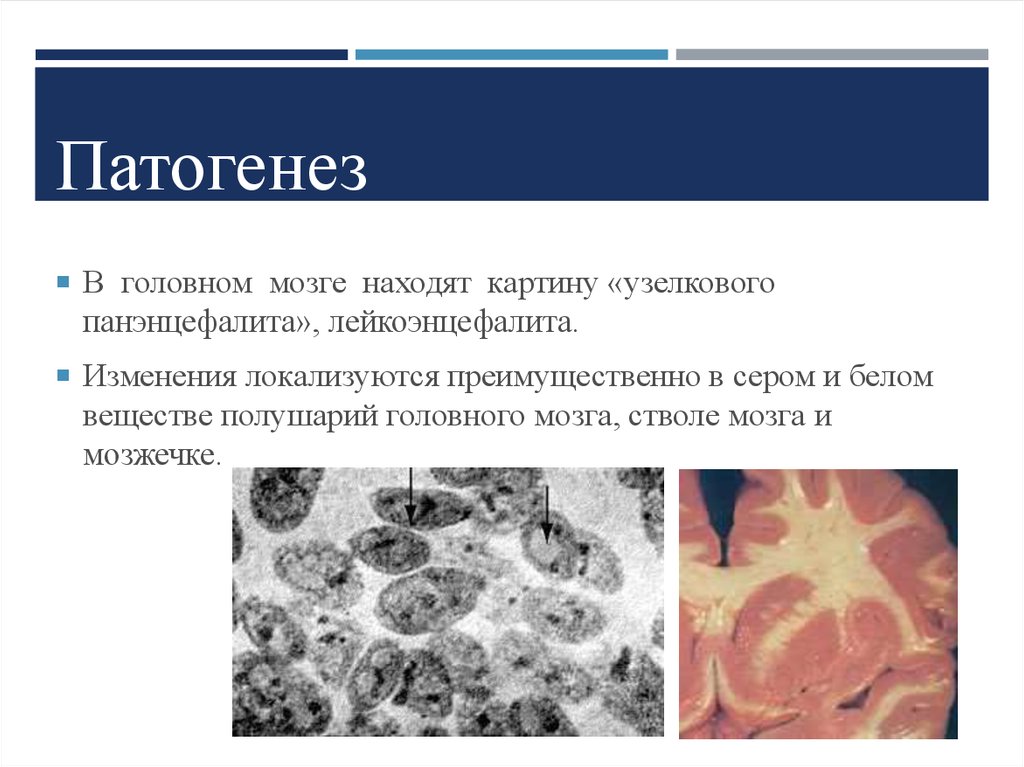
7. Патогенез
В головном мозге находят картину «узелковогопанэнцефалита», лейкоэнцефалита.
Изменения локализуются преимущественно в сером и белом
веществе полушарий головного мозга, стволе мозга и
мозжечке.
8. Клиническая картина
Инкубационный период от 3 до 15 лет идольше.
I стадия (длится 2–3 мес)
Недомогание;
Эмоциональная лабильность;
Неврозоподобная симптоматика;
Нарушения сна;
Изменения поведения;
9. Клиническая картина
К концу I стадии:Нарастает сонливость;
Выявляют расстройства речи (дизартрию и
афазию);
Нарушения координации движений —
апраксию;
Расстройства письма — аграфию;
Агнозию, постепенно снижается уровень
интеллекта;
Прогрессирует утрата памяти.
10. Клиническая картина
II стадия болезни проявляется разными формами гиперкинезов.Затем к этим расстройствам присоединяются генерализованные
эпилептические припадки и пирамидная симптоматика. Появляются
диплопия, гиперкинезы, спастические параличи, больной
перестаёт узнавать предметы, возможна потеря зрения.
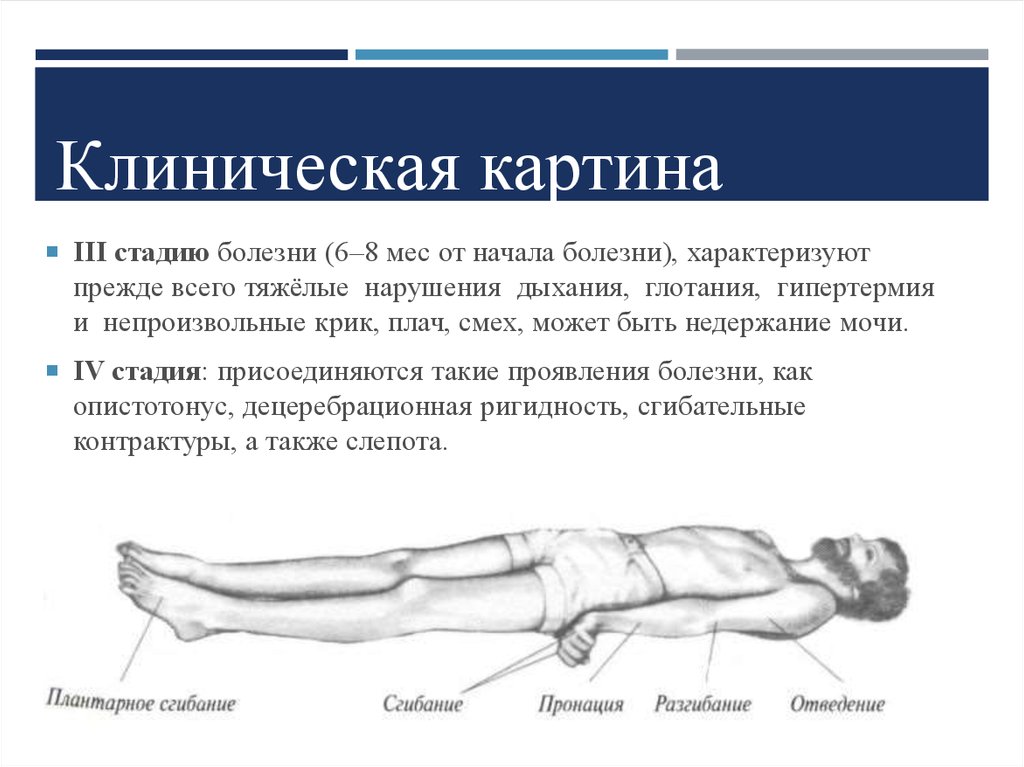
11. Клиническая картина
III стадию болезни (6–8 мес от начала болезни), характеризуютпрежде всего тяжёлые нарушения дыхания, глотания, гипертермия
и непроизвольные крик, плач, смех, может быть недержание мочи.
IV стадия: присоединяются такие проявления болезни, как
опистотонус, децеребрационная ригидность, сгибательные
контрактуры, а также слепота.
12. Клиническая картина
В финале болезни больной впадает в коматозное состояние,появляются трофические расстройства.
Болезнь заканчивается летальным исходом, который
наступает не позднее 2 лет от её начала.
Хронические формы более редки.
Прогноз всегда неблагоприятный.
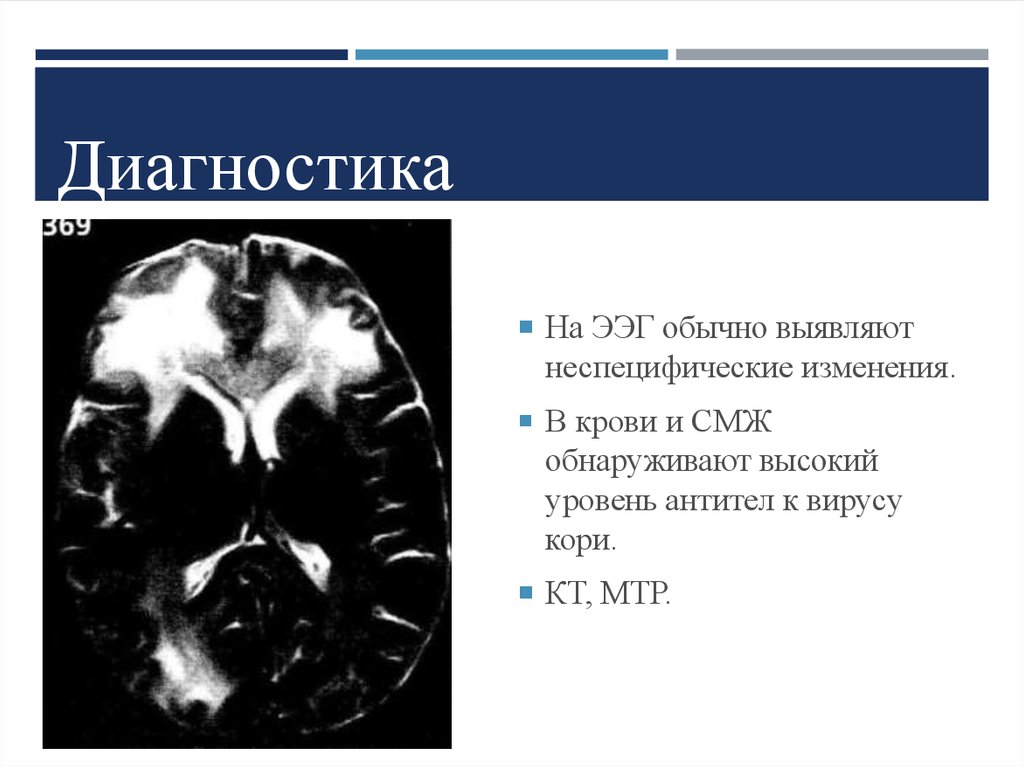
13. Диагностика
На ЭЭГ обычно выявляютнеспецифические изменения.
В крови и СМЖ
обнаруживают высокий
уровень антител к вирусу
кори.
КТ, МТР.
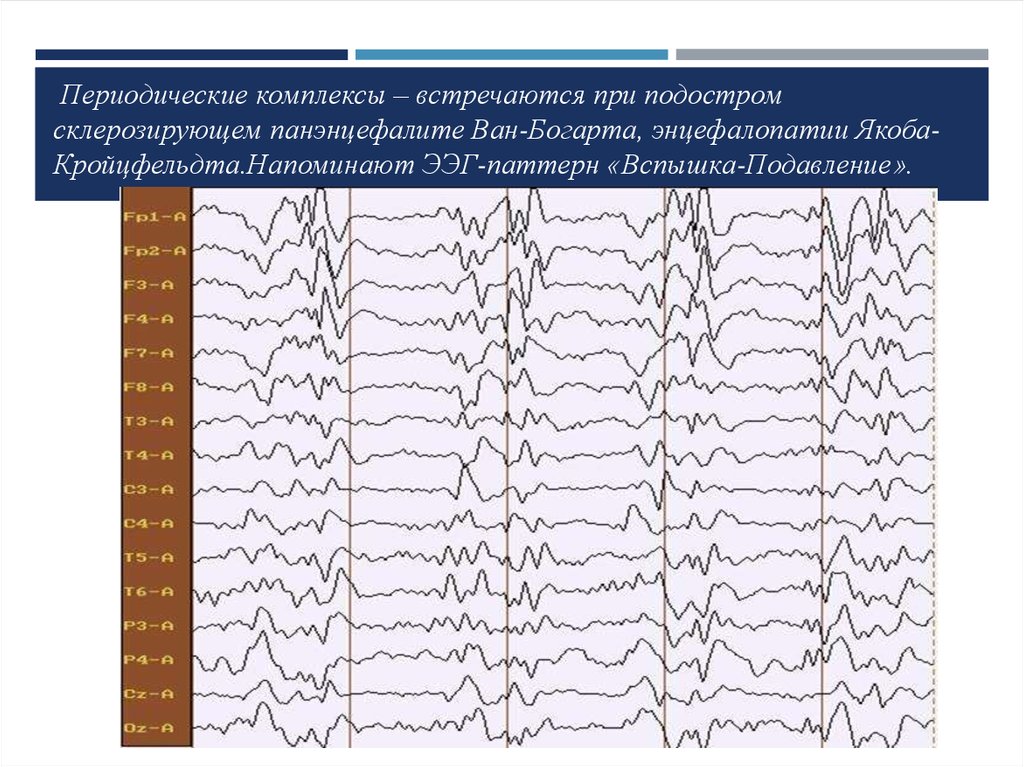
14. Периодические комплексы – встречаются при подостром склерозирующем панэнцефалите Ван-Богарта, энцефалопатии Якоба-Кройцфельдта.Напоми
Периодические комплексы – встречаются при подостромсклерозирующем панэнцефалите Ван-Богарта, энцефалопатии ЯкобаКройцфельдта.Напоминают ЭЭГ-паттерн «Вспышка-Подавление».
15. Лечение
Режим в I стадии домашний, во II — полупостельный, вIII–IV стадиях — постельный.
Специальной диеты не требуется. В поздних стадиях —
парентеральное и зондовое питание.
Медикаментозная терапия — симптоматическая.
Клинические испытания противовирусных препаратов
(изопринозина и рибавирина) и иммуномодулирующих
препаратов (интерферон-альфа) в некоторых случаях такая
терапия продлевает жизнь, однако её долгосрочные
последствия неизвестны.
16. Профилактика
Сводится к профилактике кори.Вместе с тем за рубежом описаны случаи
заболевания у лиц, не имеющих указаний
на перенесенную корь, но привитых живой
противокоревой вакциной. Частота 0,5—1,1
случая на 1 000 000 прививок.
Эпидемиологические данные показали, что
успешные программы иммунизации против
кори предохраняют непосредственно и
косвенно от ПСПЭ, и дали возможность
получить надежную информацию, что
вакцинный вирус кори не является
причиной ПСПЭ.
17. Прогрессирующий краснушный панэнцефалит
Редкая форма врождённой краснухи, отличающаяся отсиндрома врождённой краснухи.
Возбудитель — вирус краснухи.
Редкая патология, проявляется на втором десятилетии жизни.
Специфические меры профилактики — вакцинация девочек
8–9 лет против краснухи.
18.
Болезнь развивается постепенно. Характерны: мозжечковаяатаксия, спастический синдром, эпилептические приступы,
прогрессирующее слабоумие.
В СМЖ невысокий плеоцитоз, повышение содержания белка,
главным образом γ-глобулинов.
Течение прогрессирующее. Прогноз неблагоприятный.
Диагностика. Методами РТГА, РИФ, РСК в сыворотке и СМЖ
обнаруживают высокие титры IgM-антител против вируса
краснухи.
19. Лимфоцитарный хориоменингит
(острый серозный менингит Армстронга) — зоонозная вируснаяинфекционная болезнь, характеризующаяся преимущественным
поражением мозговых оболочек и сосудистых сплетений ЦНС.
Возбудитель — вирус лимфоцитарного хориоменингита рода
Arenavirus семейства Arenaviridae. Геном вируса представлен
однонитевой РНК.
Болезнь регистрируют повсеместно, чаще в сельской местности.
Источник возбудителя — грызуны, главным образом, домовая мышь,
которые выделяют вирус с мочой, фекалиями, носовым секретом.
Пути передачи: алиментарный, водный, контактно-бытовой,
воздушно-пылевой, вертикальный. Восприимчивость низкая.
Вирус способен к длительному персистированию в ЦНС.
20.
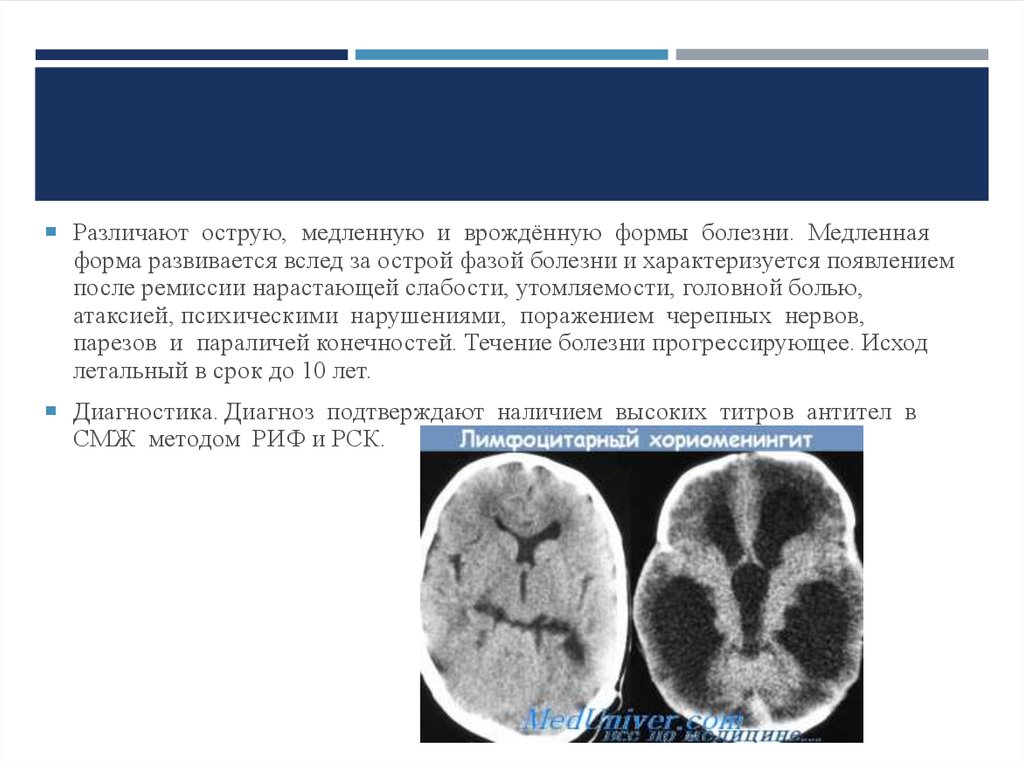
Различают острую, медленную и врождённую формы болезни. Медленнаяформа развивается вслед за острой фазой болезни и характеризуется появлением
после ремиссии нарастающей слабости, утомляемости, головной болью,
атаксией, психическими нарушениями, поражением черепных нервов,
парезов и параличей конечностей. Течение болезни прогрессирующее. Исход
летальный в срок до 10 лет.
Диагностика. Диагноз подтверждают наличием высоких титров антител в
СМЖ методом РИФ и РСК.
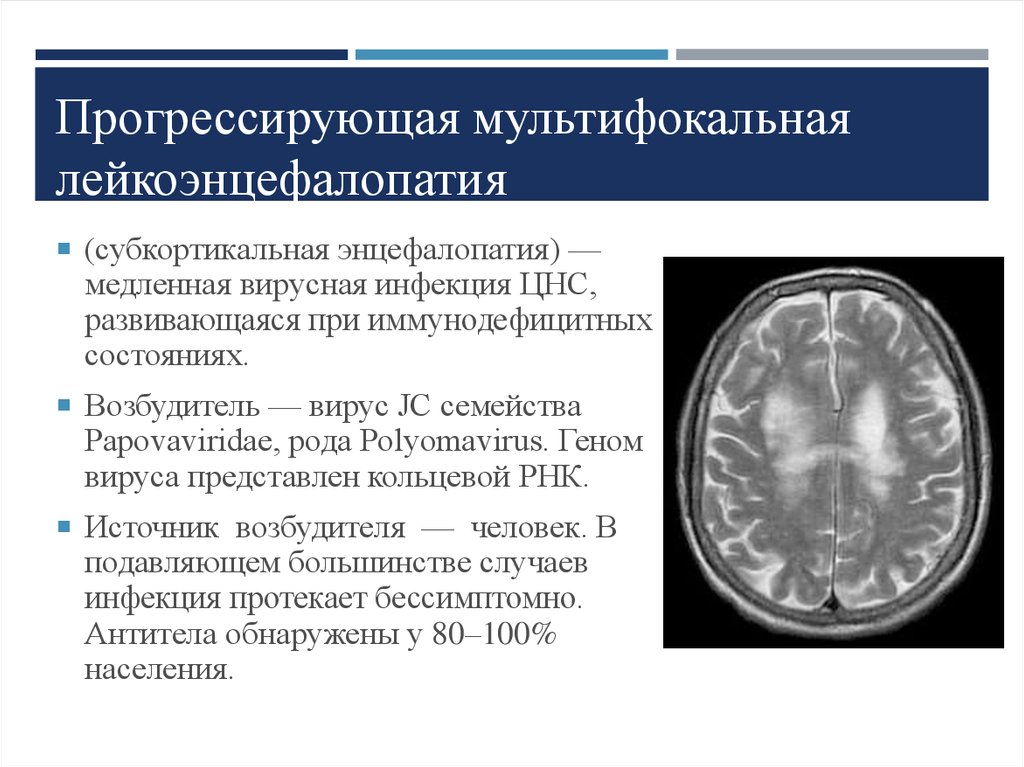
21. Прогрессирующая мультифокальная лейкоэнцефалопатия
(субкортикальная энцефалопатия) —медленная вирусная инфекция ЦНС,
развивающаяся при иммунодефицитных
состояниях.
Возбудитель — вирус JC семейства
Papovaviridae, рода Polyomavirus. Геном
вируса представлен кольцевой РНК.
Источник возбудителя — человек. В
подавляющем большинстве случаев
инфекция протекает бессимптомно.
Антитела обнаружены у 80–100%
населения.
22.
Начало постепенное. Течение прогрессирующее. Неврологическаясимптоматика отражает диффузное асимметричное поражение
полушарий головного мозга.
Характерны гемиплегия, гемианопсия, афазия, дизартрия. В
клинической картине преобладают нарушения высших мозговых
функций и расстройства сознания с последующей грубой деменцией.
Заболевание заканчивается летальным исходом в течение 1–6 мес.
Диагностика. КТ и МРТ; в биоптатах мозговой ткани обнаруживают
вирусные частицы (электронная микроскопия), выявляют антиген
вируса иммуноцитохимическим методом, вирусный геном (методом
ПЦР). Вирус JC размножается в культуре клеток приматов.
23. Спасибо за внимание
СПАСИБО ЗАВНИМАНИЕ
Спасибо за внимание

















 medicine
medicine








