Similar presentations:
Ятрогении. Реанимационная патология. Алкогольная болезнь. Медленные нейроинфекции. Современные инфекции
1. ЯТРОГЕНИИ. РЕАНИМАЦИОННАЯ ПАТОЛОГИЯ. АЛКОГОЛЬНАЯ БОЛЕЗНЬ. МЕДЛЕННЫЕ НЕЙРОИНФЕКЦИИ. СОВРЕМЕННЫЕ ИНФЕКЦИИ.
2. ЯТРОГЕНИИ
• Любые нежелательные или неблагоприятныепоследствия профилактических, диагностических
и лечебных вмешательств либо процедур,
которые приводят к нарушению функций
организма, ограничению привычной
деятельности, инвалидизации или смерти, а
также осложнения медицинских мероприятий,
развившиеся в результате как ошибочных, так и
правильных действий врача.
3. 2 группы
• - Ятрогении, развившиеся какреализованный и неизбежный риск
медицинских мероприятий
• - Ятрогении, возникшие в результате
ошибочных действий медицинского
персонала (медицинская или врачебная
ошибка)
4. Медицинская (врачебная) ошибка
• Один из видов дефектов оказаниямедицинской помощи, профессиональная
ошибка медицинского работника (действие
или бездействие), добросовестное
заблуждение врача, основанное на
несовершенстве медицинской науки и ее
методов, атипичном течении заболевания
и т.д.
5. Причины
• • Ненамеренные медицинские ошибки (несчастный случай).• • Неблагоприятные последствия фармакотерапии, включая
нежелательное лекарственное взаимодействие и нежелательное,
но ожидаемое побочное действие лекарств (одна из самых частых
причин ятрогений).
• • Применение недостаточно проверенных или чрезмерно
радикальных методов лечения (например, лоботомия или
ятрогенные инсулиновые комы у больных шизофренией,
соматически инвалидизирующие больного, притом что их
эффективность в отношении обрыва психоза так и не была доказана).
• • Диагностические ошибки вследствие влияния «человеческого
фактора». В этой рубрике особое место занимают ятрогении,
причина которых — небрежность медицинских работников и
фармацевтов. Так, например, неразборчиво написанное от руки
название лекарственного средства в истории болезни часто
становится причиной ошибочной выдачи препарата больному.
6.
• • Нозокомиальные инфекции и рост резистентности микрофлоры —обладают многими признаками ятрогении, поскольку в
значительной степени произрастают из рутинного и
необоснованного назначения антибиотиков врачами общей
практики. В эту группу входят, пролежни, септические осложнения
после инъекций и катетеризации центральной вены, заражение
вирусным гепатитом В и С, ВИЧ-инфекцией.
• • Медицинские воздействия, которые можно ассоциировать с
понятием «медицинские пытки». Классическими примерами стали
медицинские эксперименты в концентрационных лагерях во время
Второй мировой войны. Однако к категории медицинской пытки
относят и практику «экономного» отношения к анестезии при
экстракции зуба или медицинском аборте и т.д.
• Наибольшая частота ятрогений регистрируется в отделениях
реанимации и интенсивной терапии.
7. РЕАНИМАЦИОННАЯ ПАТОЛОГИЯ
• Реанимация - временное замещение ивосстановление жизненно важных функций
организма, управление ими до полного
восстановления регуляции жизнедеятельности.
• Интенсивная терапия - система мероприятий,
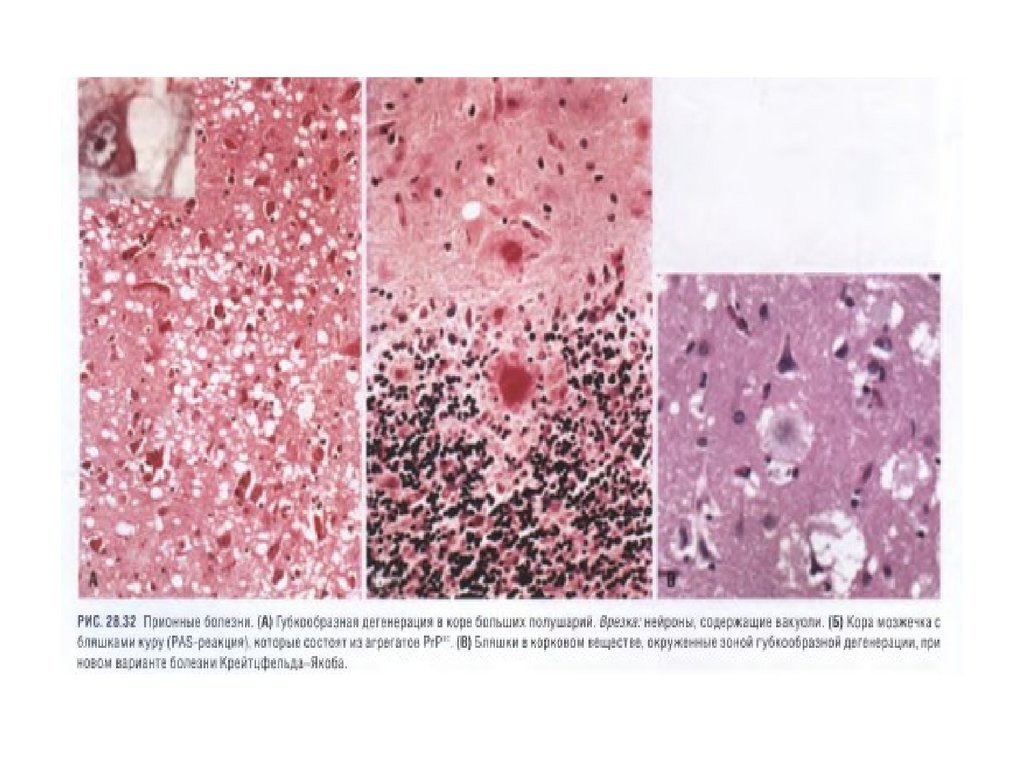
направленных на предупреждение расстройств или
восстановление разнообразных функций
организма, когда имеется угроза жизни человека.
8. Осложнения реанимации и интенсивной терапии:
• 1. Травматические.• А. Осложнения сердечной реанимации:
• - повреждения при открытом массаже сердца;
• - повреждения при закрытом массаже сердца;
• - травмы при пункции сердца и катетеризации
крупных вен;
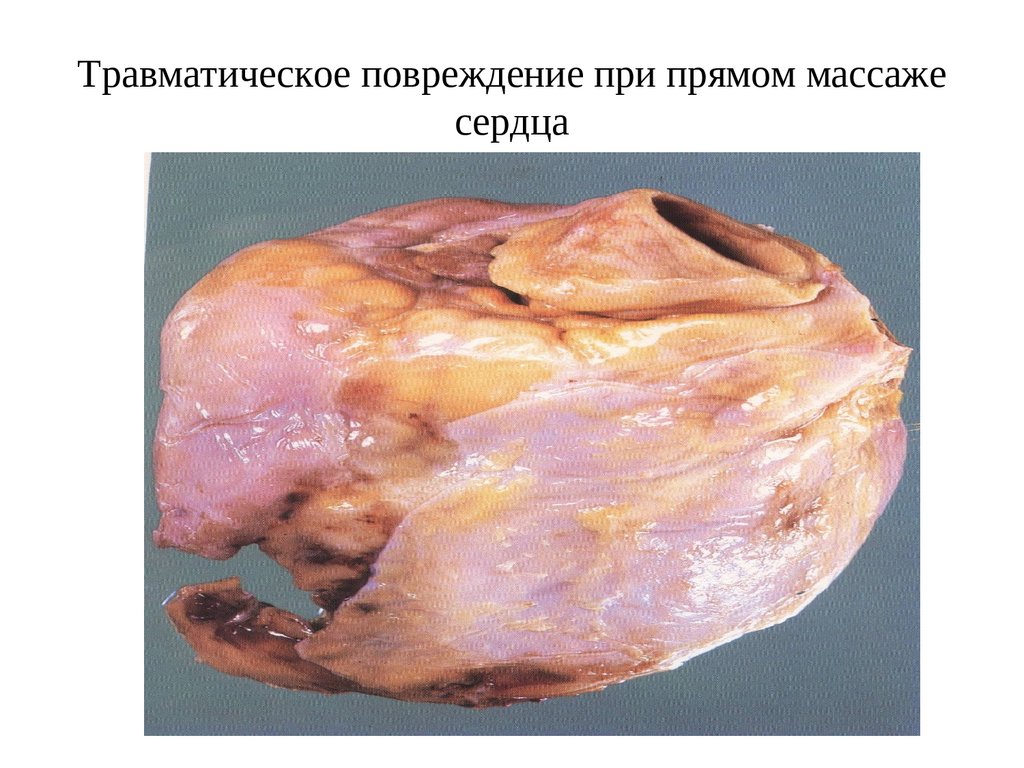
• - травматический синдром Маллори-Вейсса при
закрытом массаже сердца.
9.
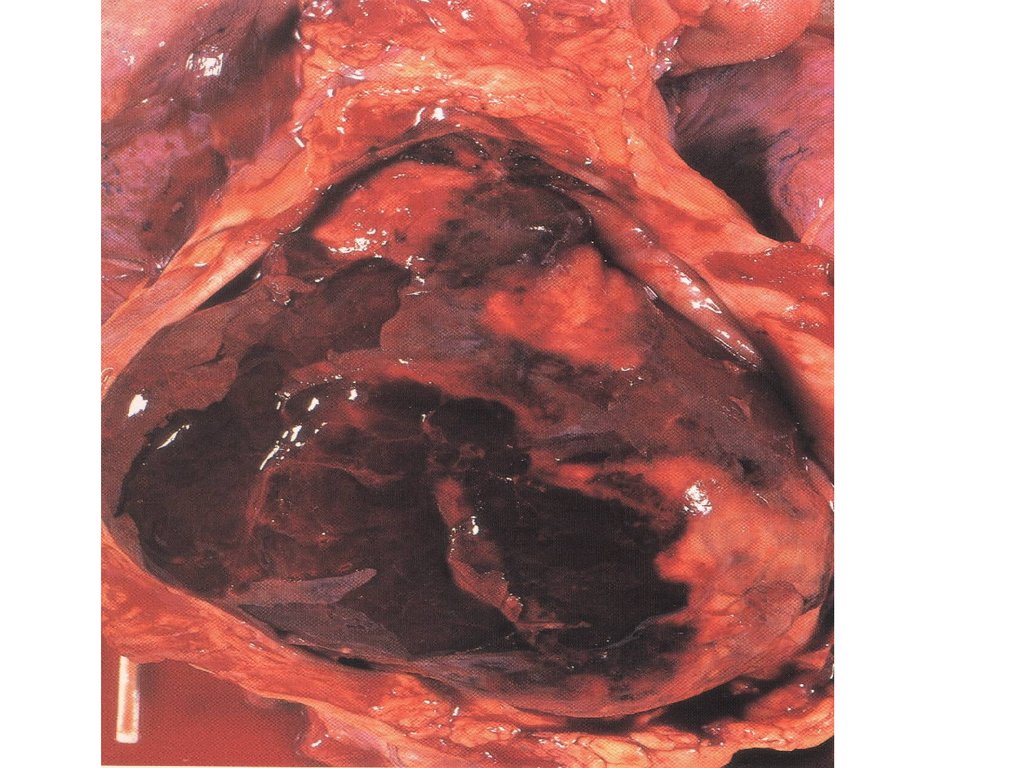
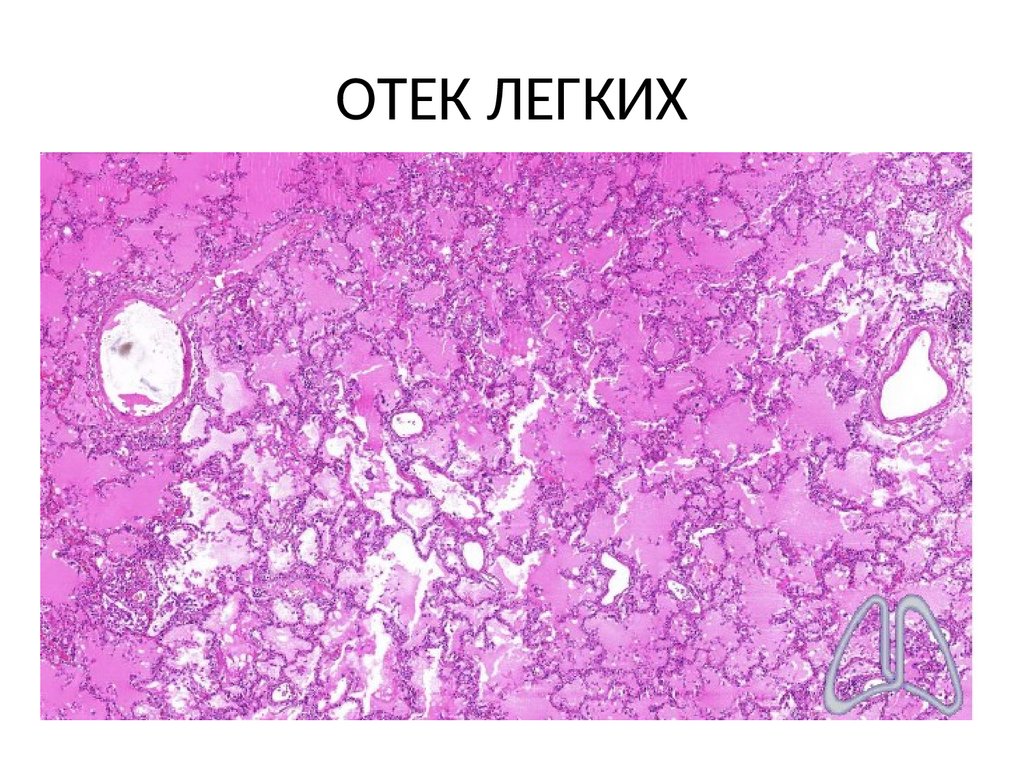
• В период чрезмерного увлечения реанимациейнаблюдались повреждения при прямом массаже
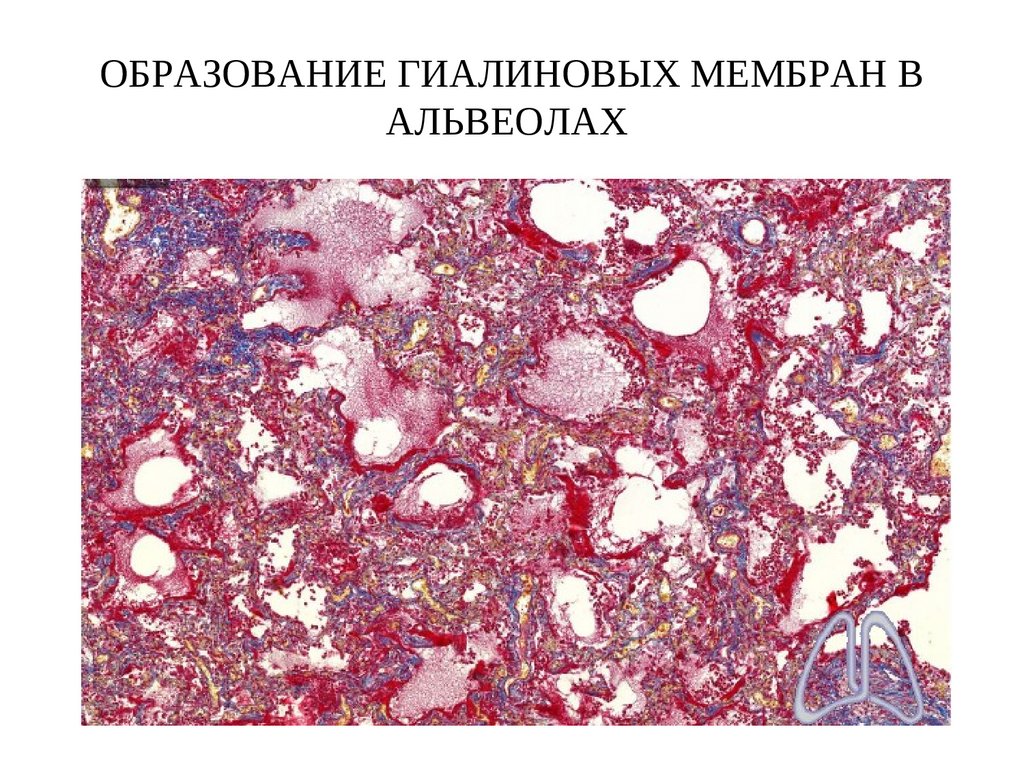
сердца — ранения стенок сердца, венечных
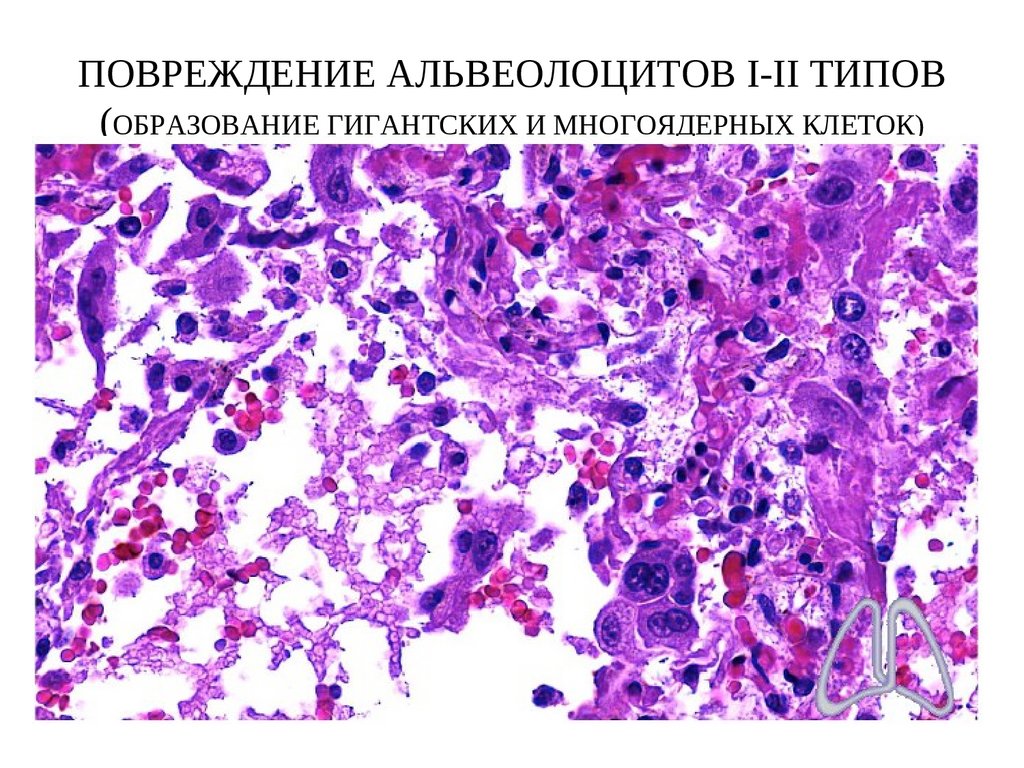
артерий, крупных сосудистых стволов легких. При
непрямом массаже сердца возможны повреждения
костей грудной клетки и внутренних органов. Чаще
всего повреждаются II—VI ребра с обеих сторон.
Примерно в 20% случаев переломы ребер
сочетаются с поперечными переломами грудины в
средней или нижней ее трети. Возможны разрывы
легкого обломками ребер, трещины печени и
селезенки, надрывы слизистой оболочки желудка,
полный разрыв стенок желудка и др.
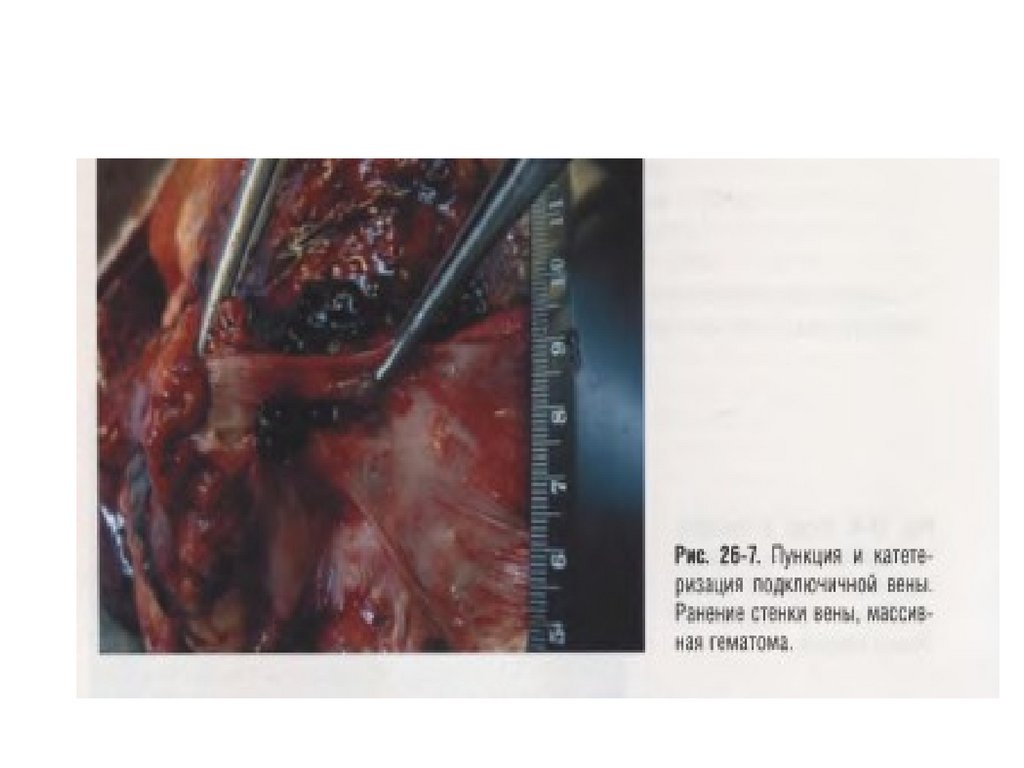
10.
• При неудачных попытках катетеризацииподключичной вены возникают ее разрывы.
Они сопровождаются кровоизлиянием в
клетчатку средостения или в плевральную
полость, которое может оставаться
незамеченным на фоне общего тяжелого
состояния больного. Реже наблюдаются отрыв
катетера с эмболией легочной артерии,
прободение стенок предсердий, повреждения
трехстворчатого клапана и др.
11.
• При пункции сердца могут быть повреждены пункционнойиглой другие органы средостения и легкие. Случайное
введение раствора хлорида кальция, обладающего
некротизирующим действием, возможно в толщу стенки
желудочков, межжелудочковой или межпредсердной
перегородки и особенно часто в область
атриовентрикулярного узла. Наблюдаются надрывы миокарда
пункционной иглой — повреждения линейной формы,
возникающие при повторных «запусках» сердца вследствие
«распиливания» сокращающейся мышцы о кончик иглы при
недостаточно глубоком ее введении. При этом в случае
неудачного «запуска» сердца возникает гемоперикард в
объеме не более 50—100 мл. Реже количество крови в
перикарде может достигнуть 250—300 мл с развитием
гемотампонады.
12.
13. Травматическое повреждение при прямом массаже сердца
14. Травматический синдром Маллори-Вейсса
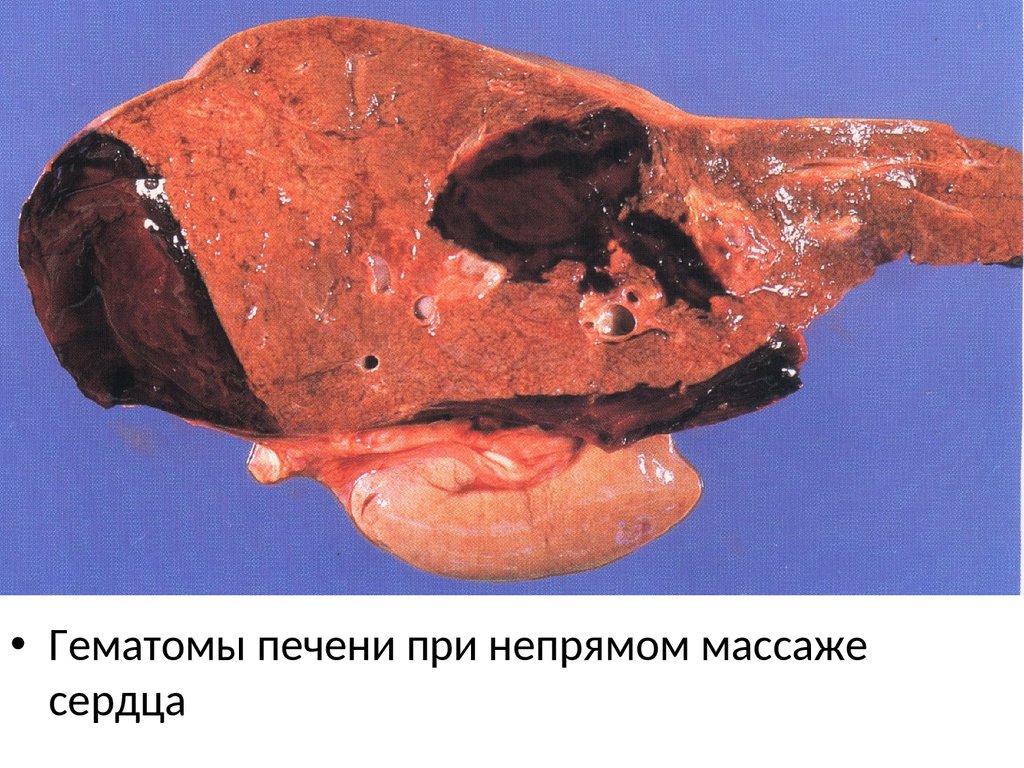
15.
• Гематомы печени при непрямом массажесердца
16.
17.
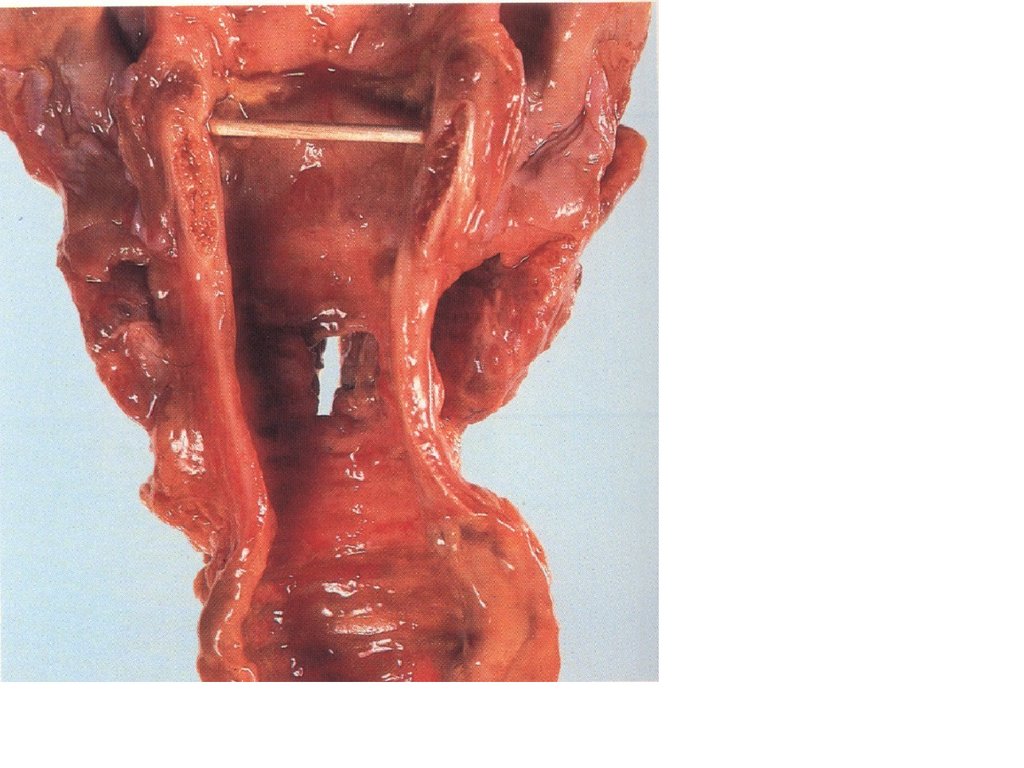
• Б. Осложнения легочной реанимации:• - осложнения интубации трахеи;
• - осложнения трахеостомии;
• - осложнения искусственной вентиляции
легких.
• В. Казуистика реанимационной травмы.
18.
• Осложнения интубации трахеинаблюдаются при нарушении техники
введения интубационной трубки. В этих
случаях возможны ее введение в пищевод,
повреждение надгортанника, щитовидного
хряща, голосовых складок, глотки,
пищевода.
19. Повреждение надгортанника при интубации трахеи
20.
21.
• Длительное нахождение в трахеетрахеостомической трубки приводит к
постоянной травматизации краев раны,
изъязвлению слизистой оболочки и
возникновению ограниченного или диффузного
язвенно-некротического трахеита.
Воспалительный процесс может переходить на
окружающие ткани с развитием флегмоны
паратрахеальной клетчатки и гнойного
тиреоидита.
22.
23. 2. Нетравматические осложнения реанимации и интенсивной терапии
• - патология трансфузионной терапии(острое расширение сердца, воздушная
эмболия, тромбозы и эмболии,
посттрансфузионный шок, цитратная
интоксикация, пирогенные реакции,
синдром массивных трансфузий, патология
управляемой гемодилюции, патология
парентерального питания и т.п.);
24.
• - патология методов детоксикации организма(промывание желудка, кишечный диализ,
гемодиализ с помощью аппарата «искусственная
почка»,перитонеальный диализ, гемо- и
лимфосорбция, искусственное кровообращение,
плазмаферез и т.п.);
• - патология гипербарической оксигенации;
• - осмотический нефроз при использовании
методов форсированного диуреза;
• - септические осложнения катетеризации вен.
25.
• Осложнения перфузий, используемых влечении терминальных состояний для
улучшения микроциркуляции и тонкого
регулирования водно-солевого баланса
проявляются гипо- или гипергидратацией
организма и разделяются на
неспецифические и специфические.
26.
• Из числа неспецифических осложненийособую опасность представляют тромбоз,
эмболия, тяжелые пирогенные реакции,
обусловленные пирогенными веществами
белковой и небелковой природы и др.
27.
• К специфическим осложнениям относятся те,которые связаны с побочными эффектами действия
веществ, применяемых для парентерального
питания, или продуктов их распада в организме
реципиента.
• Белки и белковые гидролизаты вызывают
анафилактоидные реакции,
• концентрированные растворы глюкозы —
гипергликемию и осмотический диурез, при котором
выводятся электролиты, в частности калий, что
чревато нарушением проводимости в миокарде.
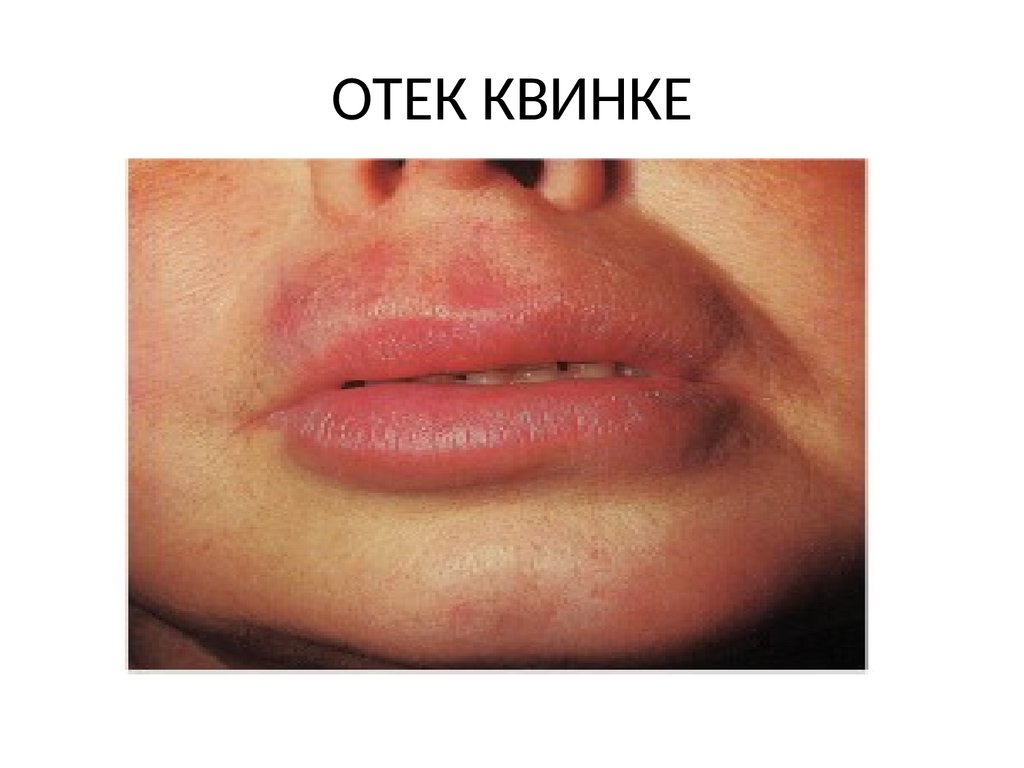
28. ОТЕК КВИНКЕ
29.
• Изотонический 5% раствор глюкозы можетвосполнить суточную энергетическую потребность
организма при введении в очень большом
количестве (до 12—15 л в сутки), что грозит
гипергидратацией, особенно в педиатрической
практике.
• При трансфузии гиперосмолярных растворов
глюкозы, мочевины, декстрана, реополиглюкина и
др. возможно развитие осмотического
(маннитолового) нефроза — своеобразного
поражения эпителия извитых канальцев почек.
30.
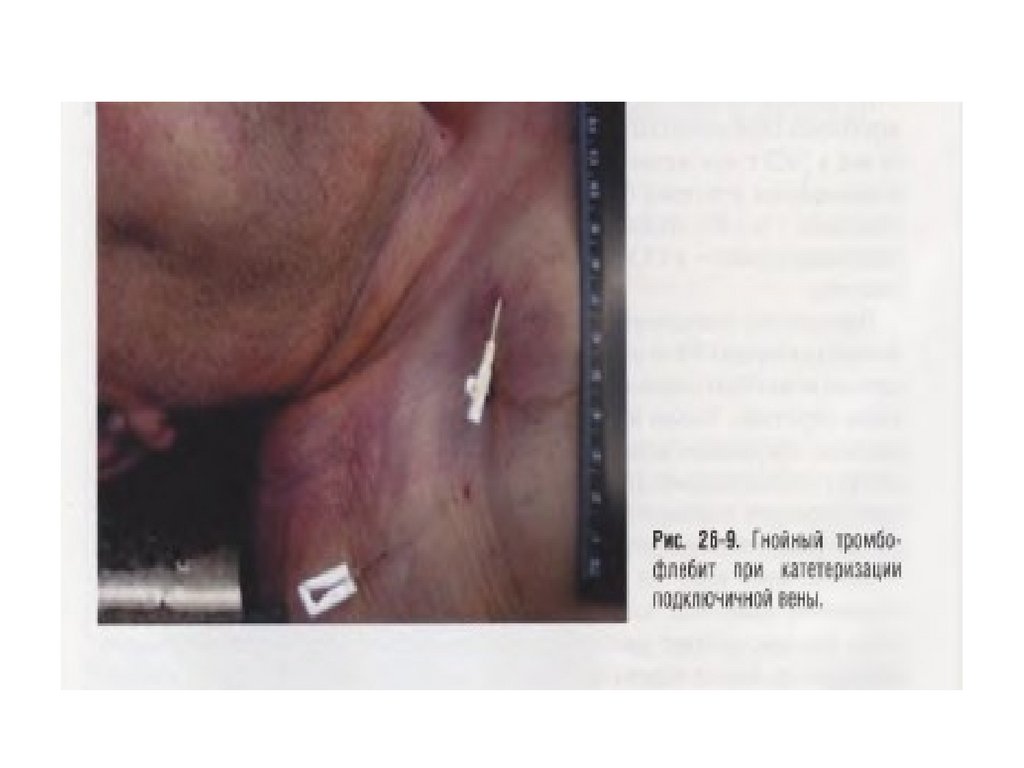
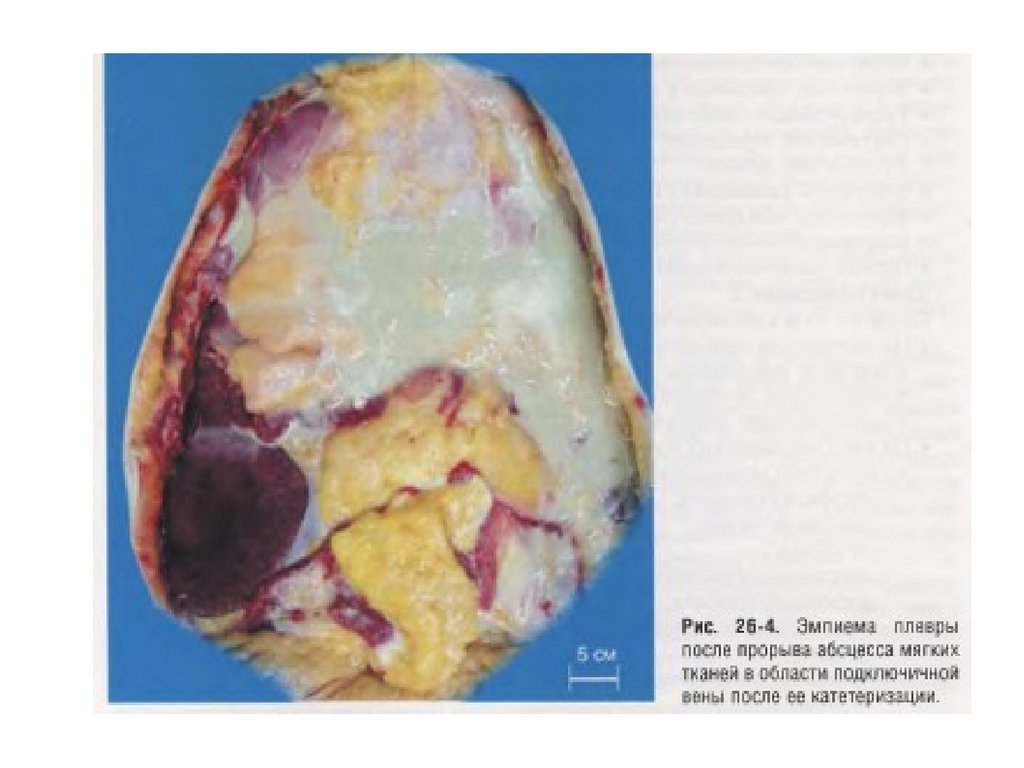
• При трансфузионной терапии с длительнымприменением пластиковых катетеров в
результате механической травматизации ими
эндотелия сосудов, химического воздействия
вливаемых растворов, особенно
концентрированных. а также замедления
кровотока в зоне нахождения катетера
возникает сначала тромбоз, а в случае
инфицирования тромботических масс —
септический тромбофлебит и сепсис.
31.
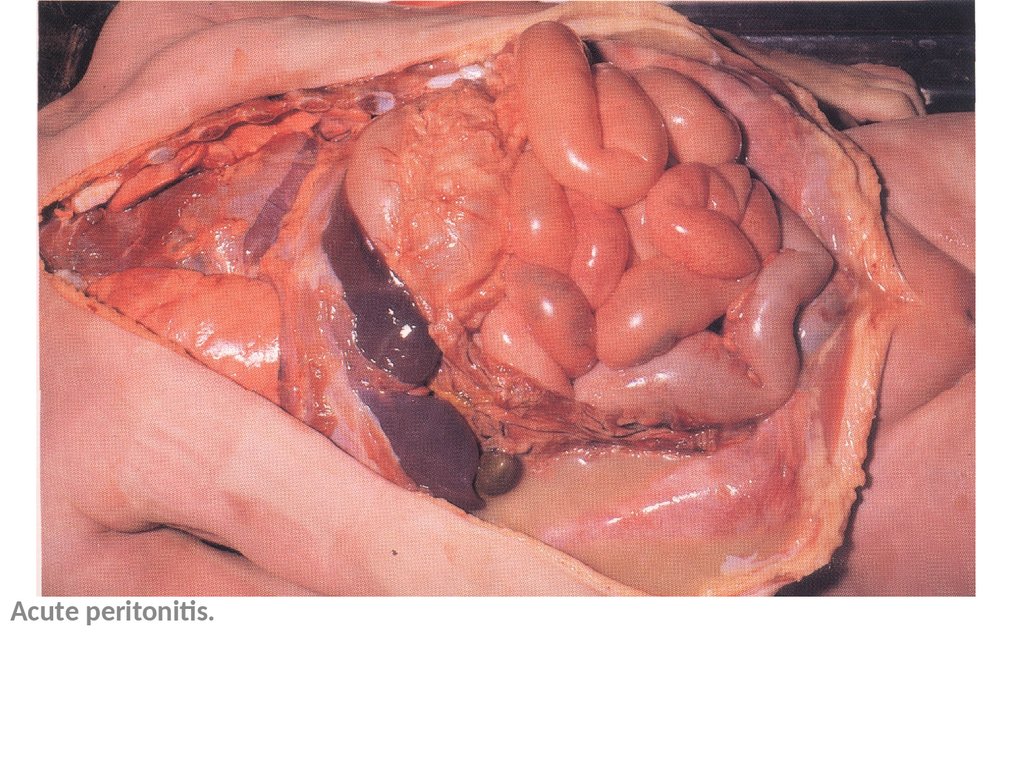
• При неоднократном многочасовомперитонеальном диализе возникают
реактивные изменения брюшины и
опасность развития перитонита вследствие
загрязнения диализирующих растворов.
32.
Acute peritonitis.33.
• Осложнения экстракорпорального гемодиализа - тяжелыйколлапс вплоть до остановки сердца, сопряженный с
нарушениями электролитного баланса и внезапной
перестройкой гемодинамики.
• Септические осложнения, обусловленные главным образом
трудностями стерилизации и очистки аппарата искусственной
почки, а также угрозой инфицирования постоянного
артериовенозного шунта (шунт-сепсис).
• При прохождении крови через систему искусственной почки
возможен распад эритроцитов с гемоглобинемией, нередко
превышающей пороговые для почечного фильтра
концентрации (100—150 мг %), что приводит к гемоглобинурии.
• При детоксикационной гемосорбции наблюдается ряд
серьезных осложнений, обусловленных прежде всего
воздействием сорбента на форменные элементы крови.
34.
• Budd-Chiari syndrome. F/21. The liver has been sliced coronally with the caudatelobe in the middle. There is thrombus in the hepatic veins which resulted in venous
congestion of the liver, most marked in the caudate lobe.
35.
Air embolus. M/39. The patient died suddenly when a large amount of air was accidentally
introduced during complicated intravenous therapy. The presence of the air embolus was
demonstrated by filling the pericardium with water and making an incision through the
water into the ventricular cavity. Bubbles of air then escaped.
36.
• Тромбоэмболия легочной артерии.• Просвет обеих легочных артерий обтурирован червеобразными суховатыми
тромботическими массами серо-красного цвета с гофрированной
поверхностью (/).
37.
• Inhalation of vomitus.M/70. The trachea and
bronchial tubes are
filled with vomitus.
This was the final
cause of death in a
debilitated old man.
38.
• Отек легких. Легкое на разрезе розовато-красное, споверхности разреза стекает большое количество
пенистой розовато-красной жидкости.
39.
• Отек легких. В просветах всех альвеол эозинофильноесодержимое с примесью макрофагов и слущенного эпителия (/).
40. Отек головного мозга с дислокацией
41.
42.
43. 3. Болезни оживленного организма:
• - постаноксическая энцефалопатия;• - кардиопульмоналный синдром;
• - почечно-печеночный синдром;
• - гастроэнтеральный синдром;
• - постаноксическая эндокринопатия.
44.
45.
• Смерть мозга после остановки сердечной деятельности. Выраженныйраспространенный некроз нейронов (1), вокруг имеются скопления глиальных
клеток и макрофагов (2). Периваскулярный и перицеллюлярный отек.
46.
• Multiple renalcortical infarcts.
M/15 months. The
creamy areas of
infarction are
surrounded by
areas of
haemorrhage. The
renal damage
resulted from a
sudden drop in
blood pressure
following
haemorrhage.
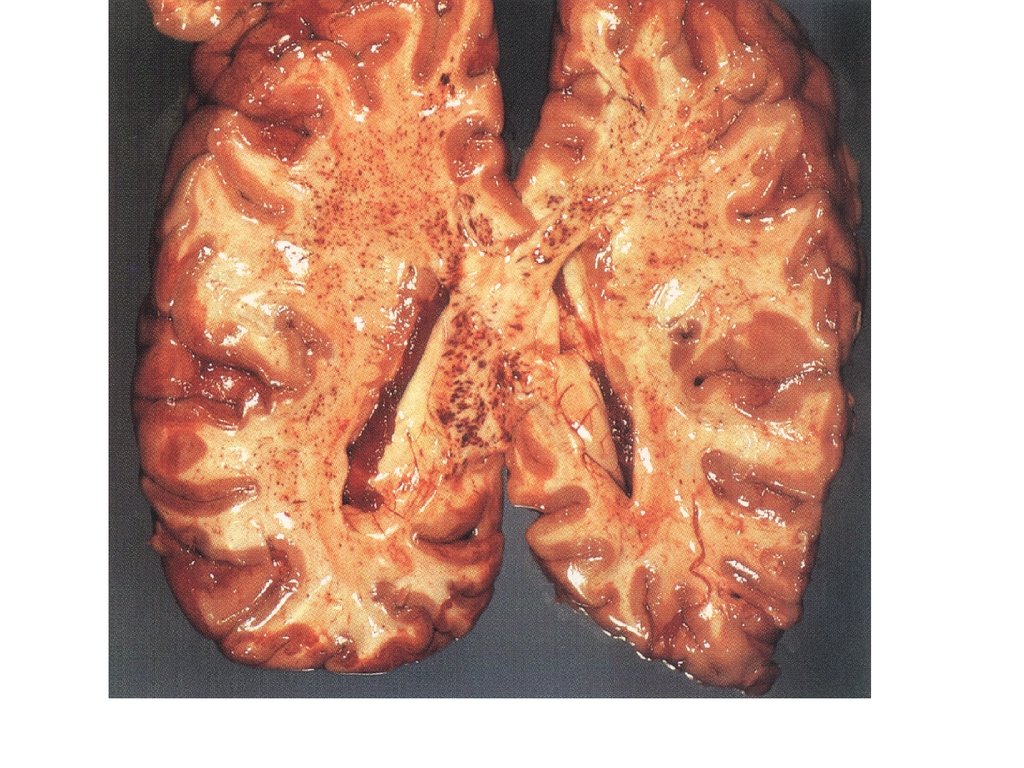
47.
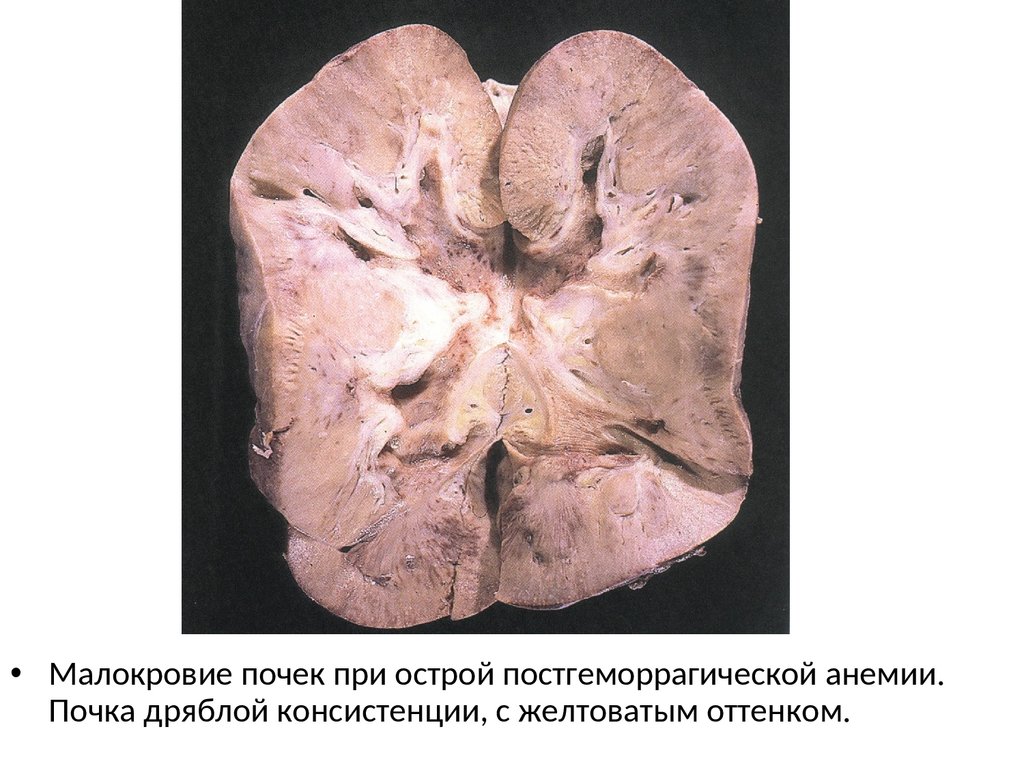
• Малокровие почек при острой постгеморрагической анемии.Почка дряблой консистенции, с желтоватым оттенком.
48. Алкогольная интоксикация
• 1. Острый алкоголизм.• Поражение центральной нервной системы:
коры, лимбической системы, мозжечка,
нижние отделы стволовой части головного
мозга.
49.
• 2. Хронический алкоголизм (алкогольнаяболезнь)
• -поражение печени: стеатоз (жировой гепатоз),
алкогольный гепатит, алкогольный цирроз.
• - поражение головного мозга – энцефалопатия
Вернике.
• - поражение периферической нервной системы.
• - поражение пищеварительной системы.
• - поражение дыхательной системы.
50.
• Wernicke's encephalopathy. M/67.• Haemorrhages into the right mammillary body and beneath the ependyma of the
third ventricle on the left. The patient was a known alcoholic.
51.
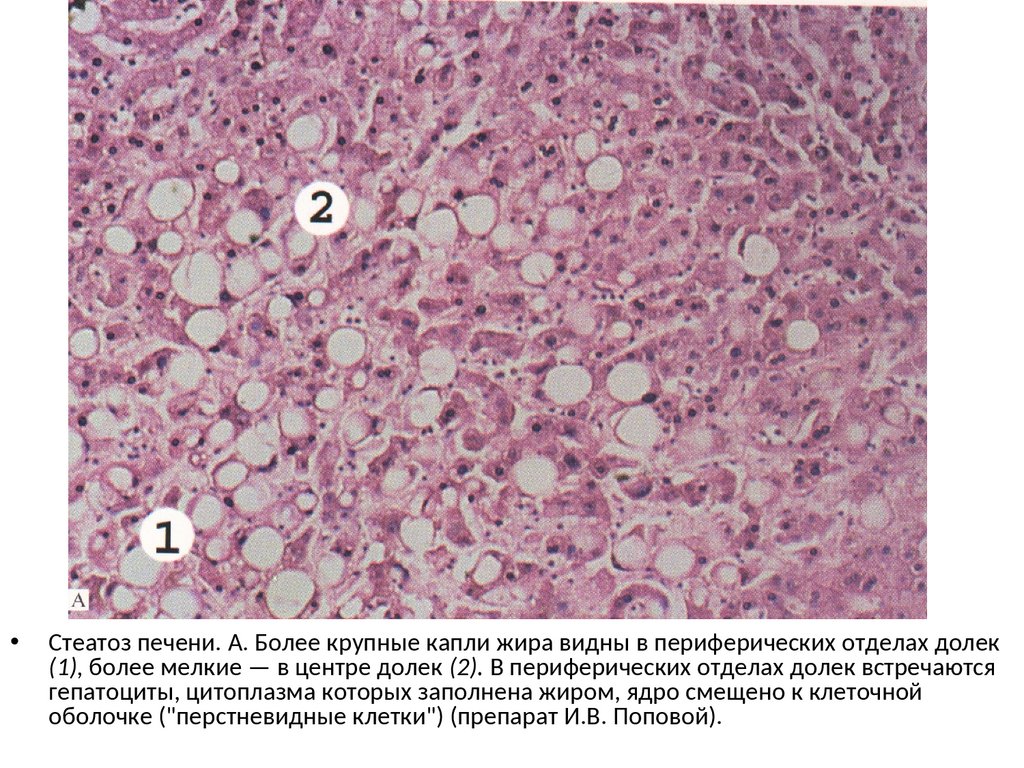
Стеатоз печени. А. Более крупные капли жира видны в периферических отделах долек
(1), более мелкие — в центре долек (2). В периферических отделах долек встречаются
гепатоциты, цитоплазма которых заполнена жиром, ядро смещено к клеточной
оболочке ("перстневидные клетки") (препарат И.В. Поповой).
52.
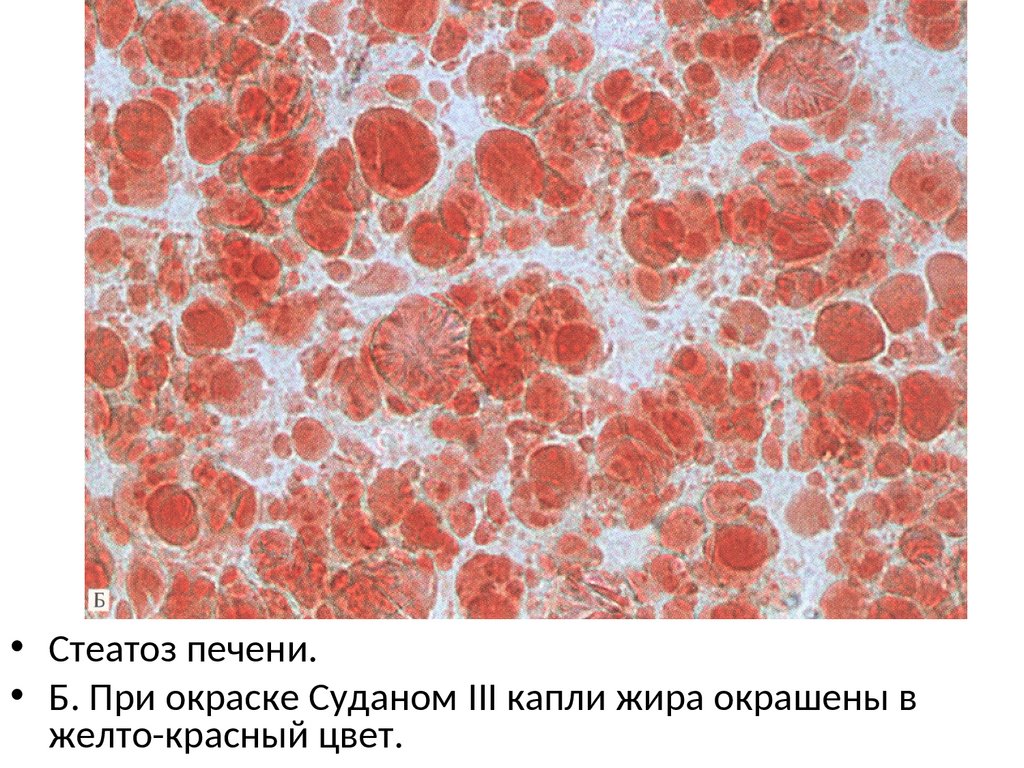
• Стеатоз печени.• Б. При окраске Суданом III капли жира окрашены в
желто-красный цвет.
53.
• Macronodular cirrhosis. M/39. The liver is greatly enlarged and weighed 1720 g.Its surface is coarsely nodular. Высокий риск развития цирроза печени при
хроническом алкоголизме.
54.
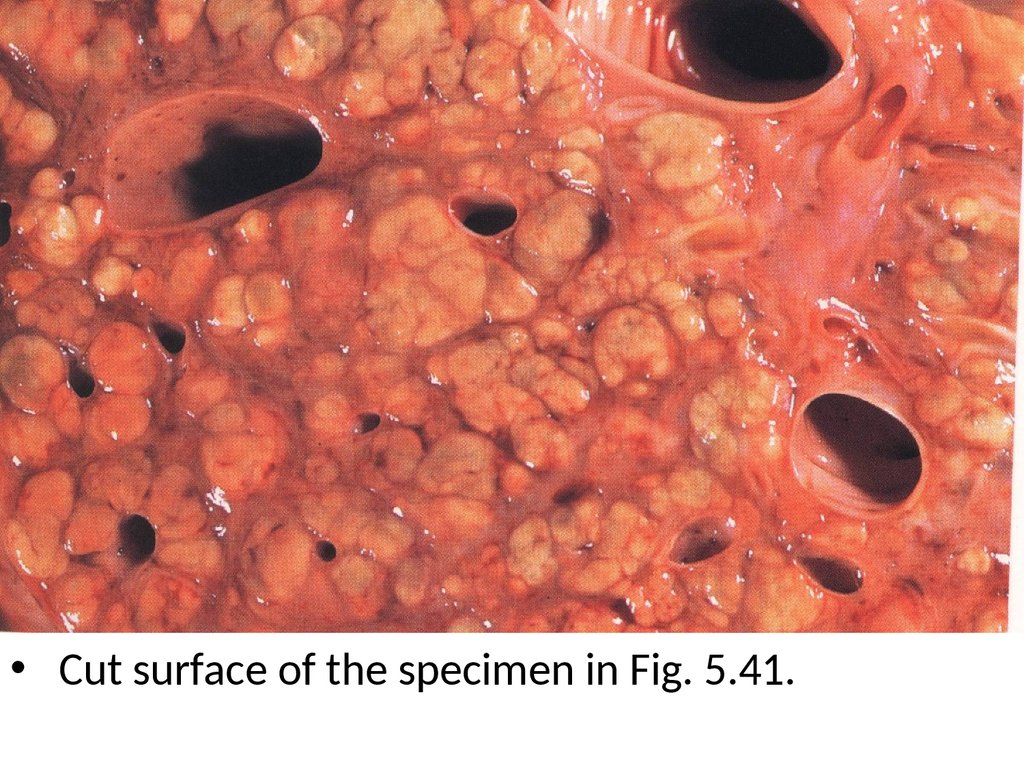
• Cut surface of the specimen in Fig. 5.41.55.
Micronodular cirrhosis and congestive cardiac failure. Livers from two chronic alcoholics of
similar age. One died from 'alcoholic cirrhosis' and the other from 'alcoholic
cardiomyopathy'. The cirrhotic liver is pale and fatty and its architecture is replaced by
multiple small nodules. Compare the appearances of this type of cirrhosis with that in Figs.
5.41 and 5.42.
56.
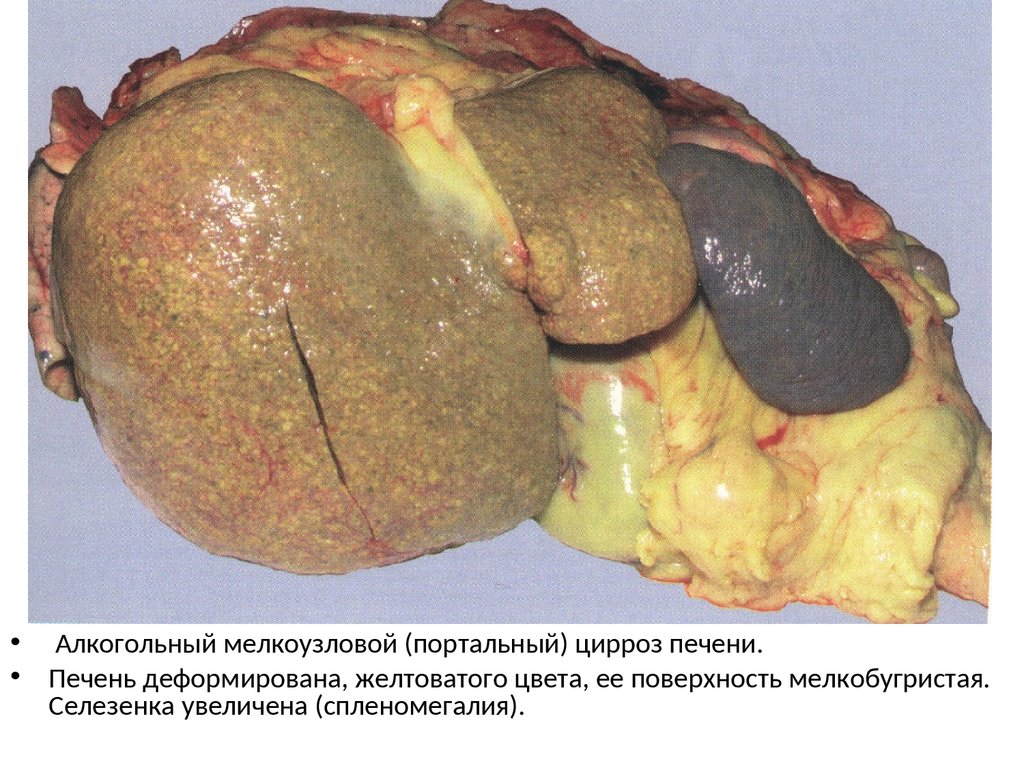
• Алкогольный мелкоузловой (портальный) цирроз печени.• Печень деформирована, желтоватого цвета, ее поверхность мелкобугристая.
Селезенка увеличена (спленомегалия).
57.
Алкогольный монолобулярный (портальный) цирроз печени. А. Дольковое строение печени нарушено,
паренхима представлена ложными дольками, сформированными из фрагментов одной дольки (/). Балочное
строение нарушено, центральная вена отсутствует. Отдельные гепатоциты или группы гепатоцитов
некротизированы, отмечается жировая дистрофия гепатоцитов (2). Видны крупные двуядерные гепатоциты
(признак регенерации) (3). В тонких фиброзных прослойках (септах) — инфильтрат, состоящий
преимущественно из нейтрофилов, встречаются также лимфоциты и макрофаги (4).
58.
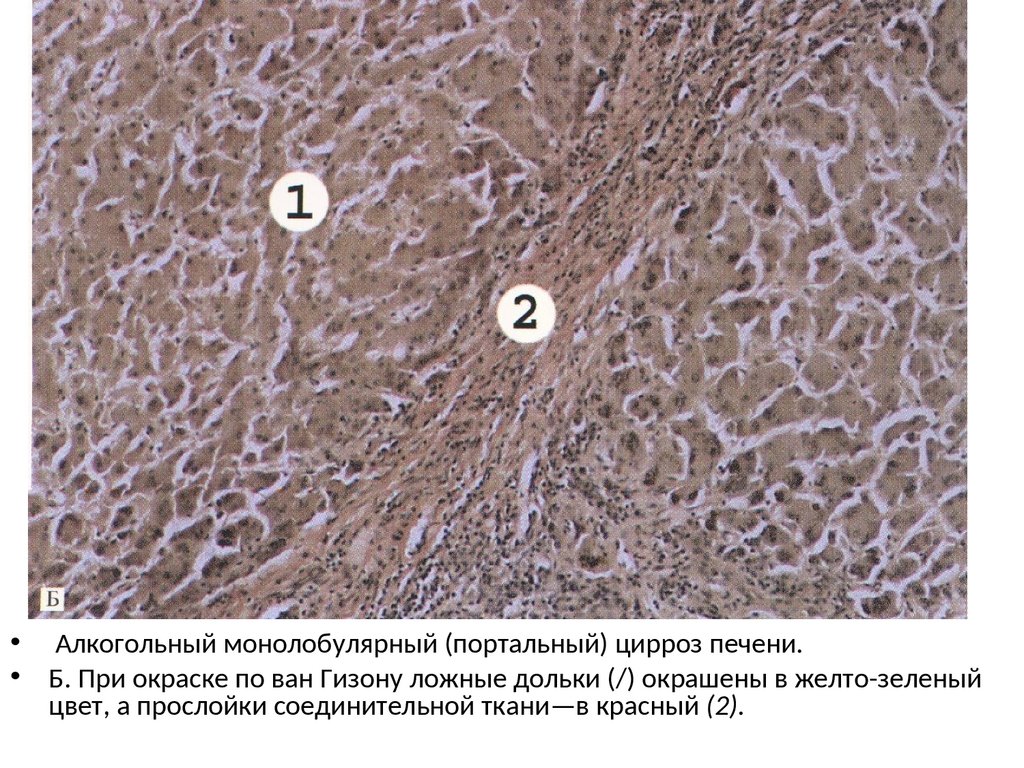
• Алкогольный монолобулярный (портальный) цирроз печени.• Б. При окраске по ван Гизону ложные дольки (/) окрашены в желто-зеленый
цвет, а прослойки соединительной ткани—в красный (2).
59. Медленные нейроинфекции
• 1. Подострый склерозирующийпанэнцефалит.
• 2. Прогрессирующая мультифокальная
лейкоэнцефалопатия.
• 3. Прионные заболевания.
60. Подострый склерозирующий панэнцефалит
• Вызывается вирусом, сходным с коревым.• Характерны диффузные лимфо- и
плазмоцитарные периваскулярные инфильтраты,
преимущественно на границе коры и белого
вещества в затылочных долях, гибель нейронов,
диффузная и узловая пролиферация микроглии,
деструкция волокон белого вещества спинного и
головного мозга, пролиферация и гипертрофия
астроцитов.
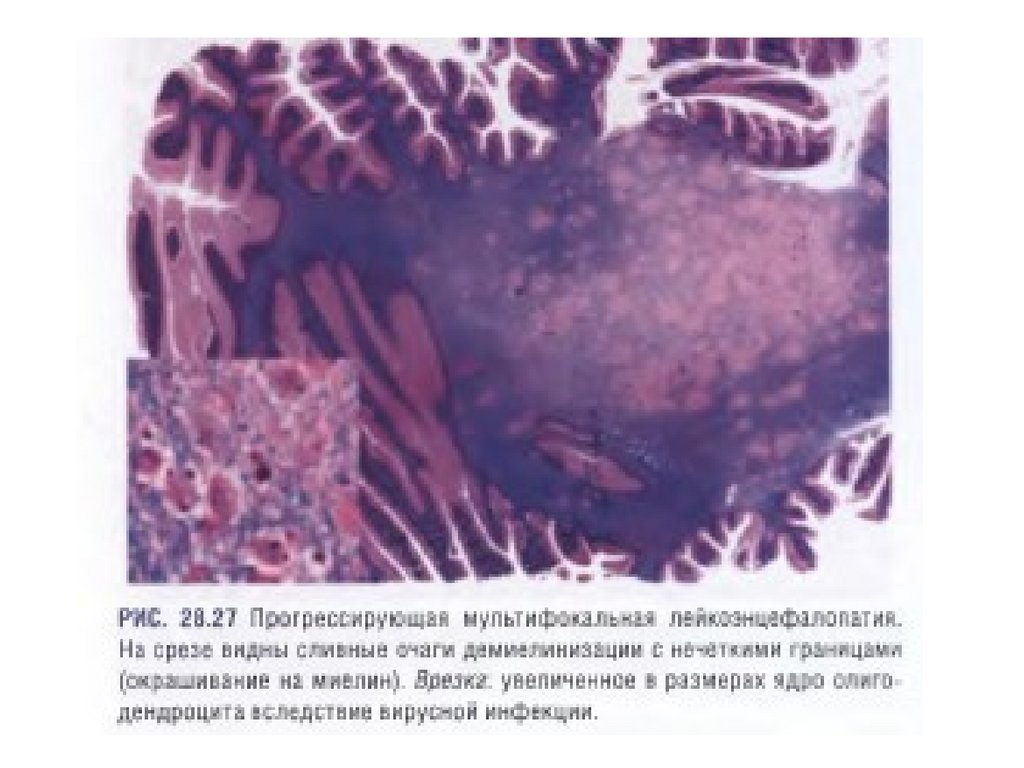
61. Прогрессирующая мультифокальная лейкоэнцефалопатия (лейкоэнцефалит)
• Причина – злокачественные опухоли, лимфомы, лейкозы(как паранеопластическое состояние), туберкулез,
саркоидоз, различные иммунодефицитные состояния.
Редко возникает как первичное заболевание.
• Микро – очаги демиелинизации в белом веществе
полушарий головного мозга, олигодендроциты с
большими ядрами, в которых содержатся вирусные
включения (вирусы PAPOVA), гипертрофированные
«монстрозные» и многоядерные астроциты, липофаги.
62.
63. Прионные заболевания
• Возбудитель – особый безнуклеиновыйинфекционный белковый агент – прион –
белковоподобная инфекционная частица.
Длительный инкубационный период
(месяцы, годы), прогрессирующее течение
и неизбежный летальный исход.
64. Болезнь Крейтцфельдта-Якоба
• Встречается ятрогенный вариант –заражение при инъекциях, пересадке
роговицы, введении соматотропного
гормона, при нейрохирургических
операциях, при биопсии.
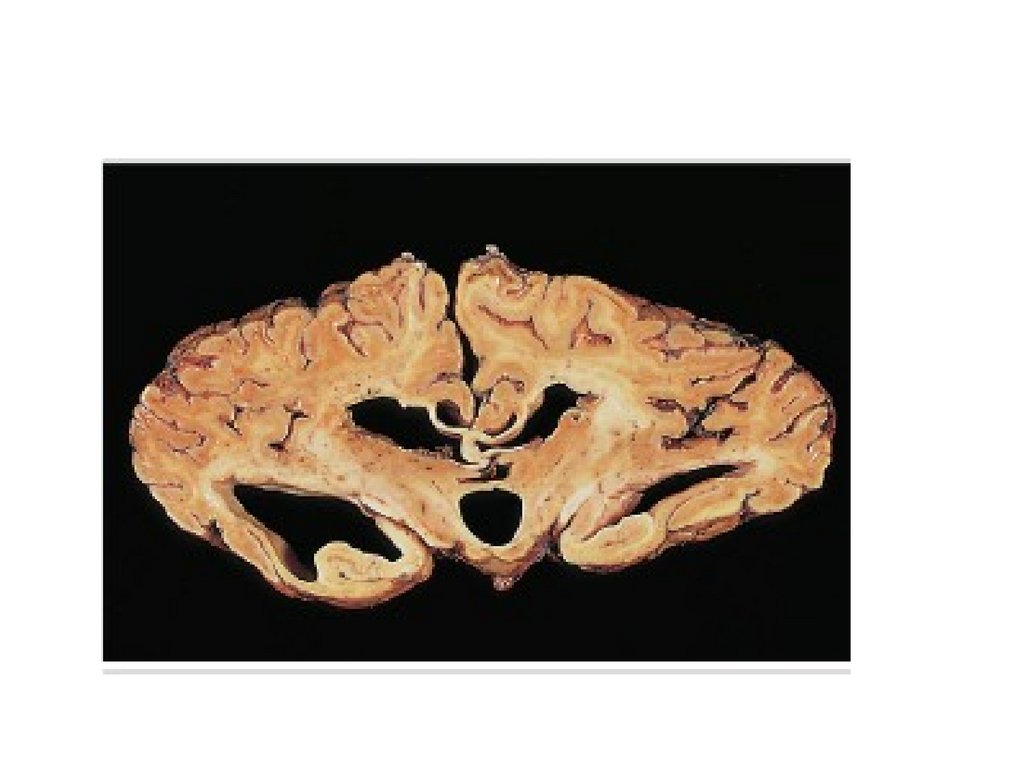
65. Макро
• Снижение массы и объема головногомозга, сужение извилин, расширение
борозд и уменьшение толщины коры
полушарий и мозжечка, уменьшение
объема базальных ядер, расширение
боковых и III желудочков.
66.
67.
68. Микро
• Гибель нейронов, губчатое состояние корыголовного мозга, распад волокон белого вещества
головного и спинного мозга. Обнаруживают курубляшки, в которых содержится прион
(диагностический признак), особенно при
передаче возбудителя алиментарным путем от
крупного рогатого скота, больного губчатой
энцефалопатией («бешенство» коров).
69.
70.
71. Синдром Герстманна-Штреусселера-Шейнкера (сенильная атаксия).
Синдром Герстманна-ШтреусселераШейнкера (сенильная атаксия).• Уменьшение объема и массы мозжечка,
гибель нейронов зубчатого ядра, в спинном
мозге, в коре головного мозга, куру-бляшки
и мультицентрические амилоидные
бляшки, содержащие прионы.
72. COVID-19
73.
• НАИБОЛЕЕ ЗНАЧИМЫЕМОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ
ОТМЕЧАЮТСЯ В ЛЕГКИХ.
74.
1. Отек
2. Образование гиалиновых мембран
3. Повреждение альвеолоцитов I и II типов
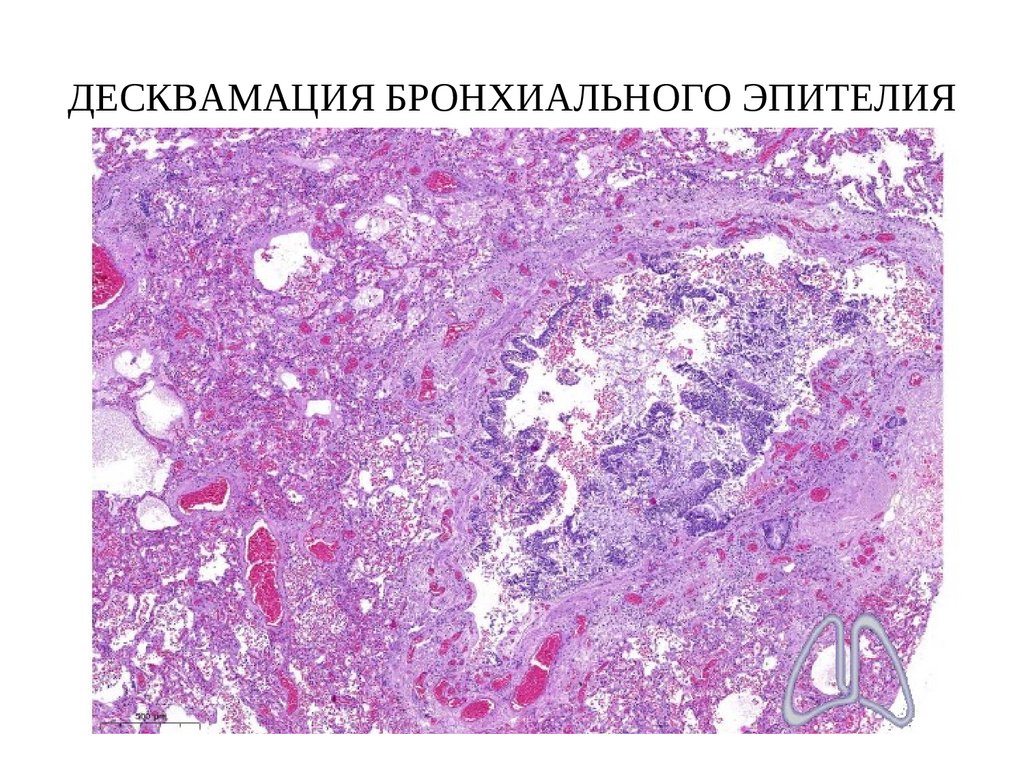
4. Десквамация альвеолярного и бронхиального эпителия
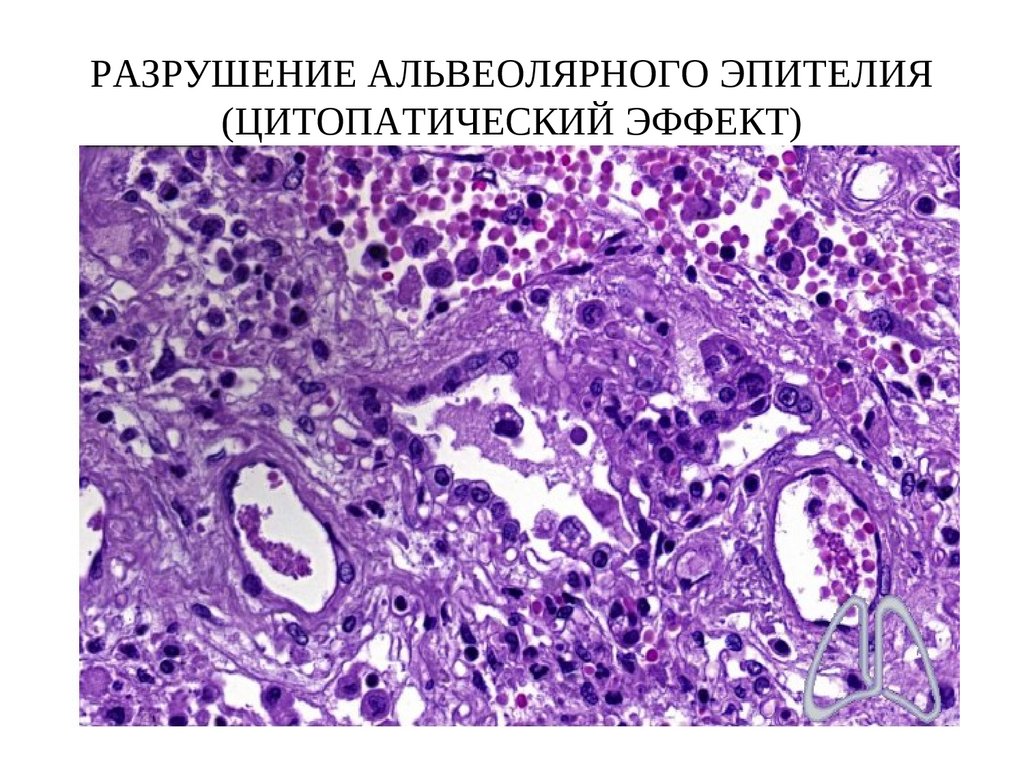
5. Разрушение клеток альвеолярного эпителия
(цитопатический эффект)
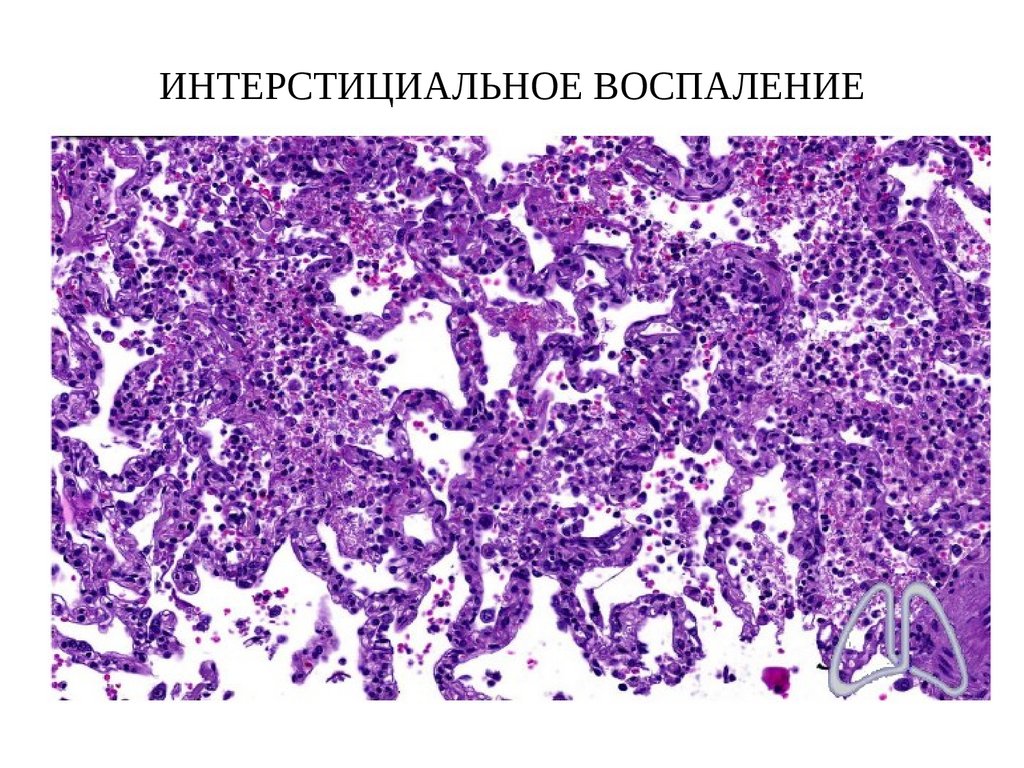
6. Интерстициальное воспаление (активация лимфоцитов
и макрофагов)
7. Повреждение эндотелия сосудов
8. Кровоизлияния
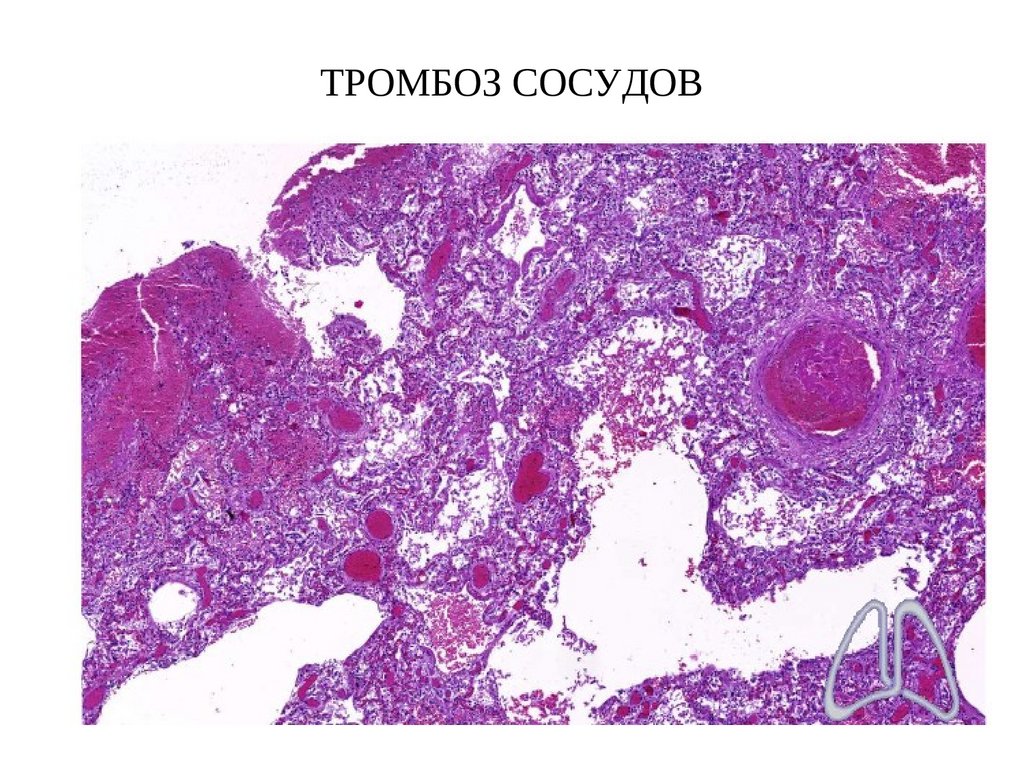
9. Тромбоз мелких сосудов легких (васкулит?)
10. Интерстициальное воспаление – интерстициальный
фиброз.
11. Организация фибрина – интерстициальный фиброз.
12. Метаплазия альвеолярного эпителия.
75. ОТЕК ЛЕГКИХ
76. ОБРАЗОВАНИЕ ГИАЛИНОВЫХ МЕМБРАН В АЛЬВЕОЛАХ
77. ПОВРЕЖДЕНИЕ АЛЬВЕОЛОЦИТОВ I-II ТИПОВ (ОБРАЗОВАНИЕ ГИГАНТСКИХ И МНОГОЯДЕРНЫХ КЛЕТОК)
78. ДЕСКВАМАЦИЯ БРОНХИАЛЬНОГО ЭПИТЕЛИЯ
79. ДЕСКВАМАЦИЯ АЛЬВЕОЛЯРНОГО ЭПИТЕЛИЯ
80. РАЗРУШЕНИЕ АЛЬВЕОЛЯРНОГО ЭПИТЕЛИЯ (ЦИТОПАТИЧЕСКИЙ ЭФФЕКТ)
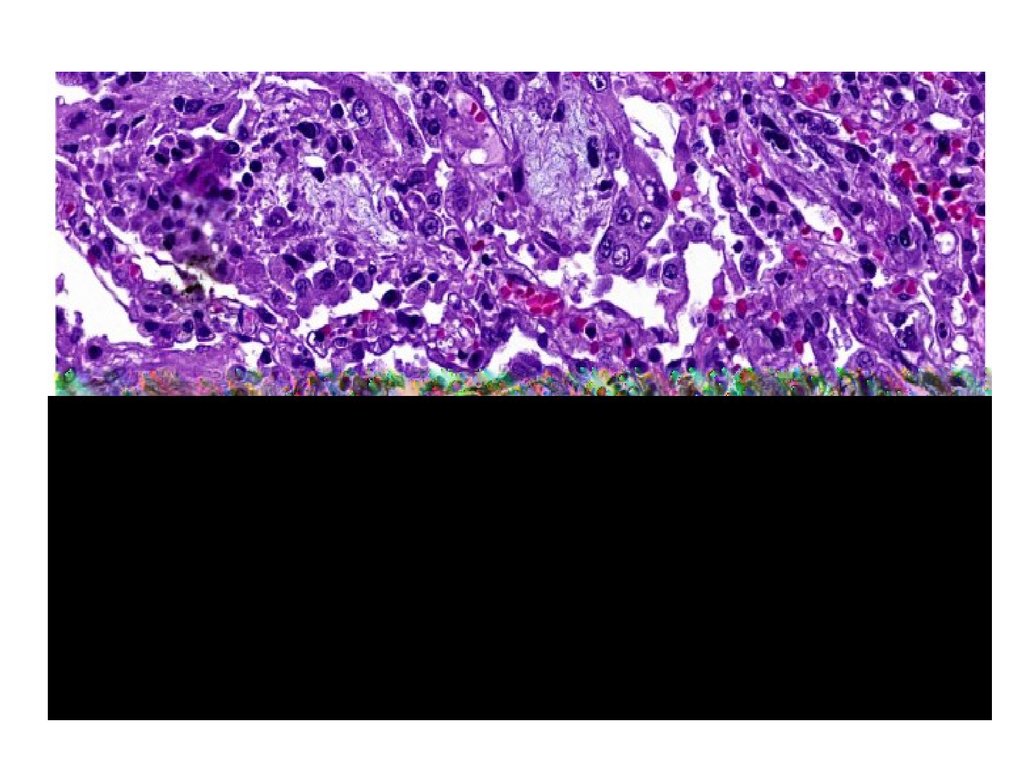
81.
82. ИНТЕРСТИЦИАЛЬНОЕ ВОСПАЛЕНИЕ
83. КРОВОИЗЛИЯНИЯ
84. ТРОМБОЗ СОСУДОВ
85. ВАСКУЛИТ И ПОВРЕЖДЕНИЕ ЭНДОТЕЛИЯ
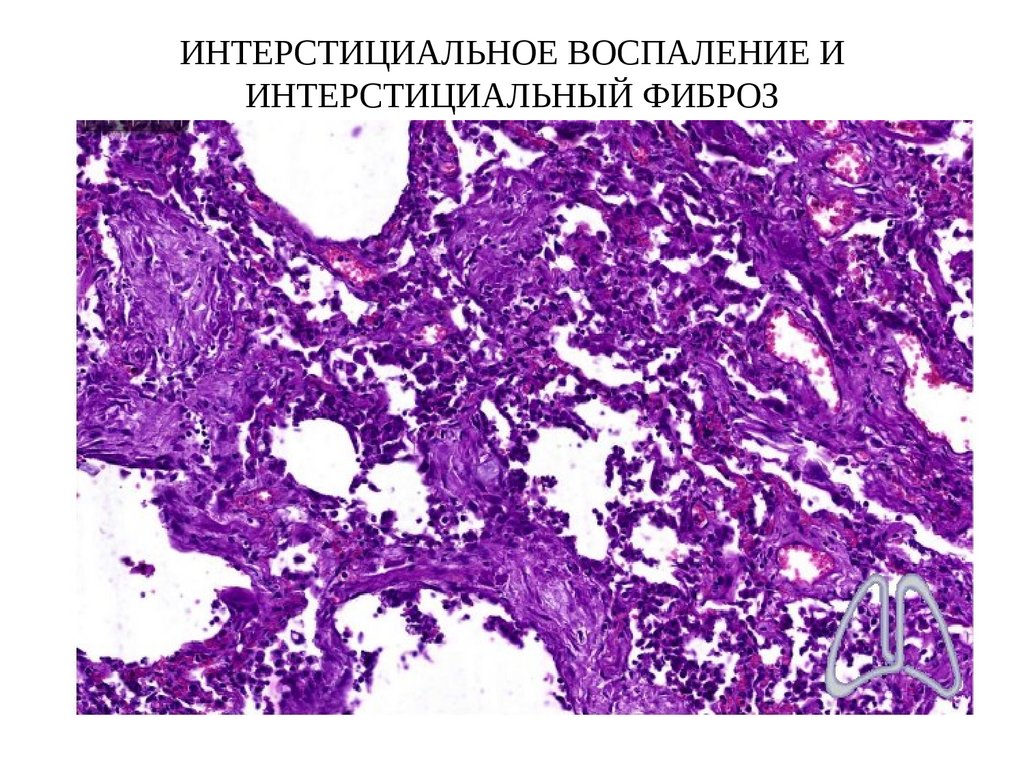
86. ИНТЕРСТИЦИАЛЬНОЕ ВОСПАЛЕНИЕ И ИНТЕРСТИЦИАЛЬНЫЙ ФИБРОЗ
87. ОРГАНИЗАЦИЯ ФИБРИНА И ИНТЕРСТИЦИАЛЬНЫЙ ФИБРОЗ
88.
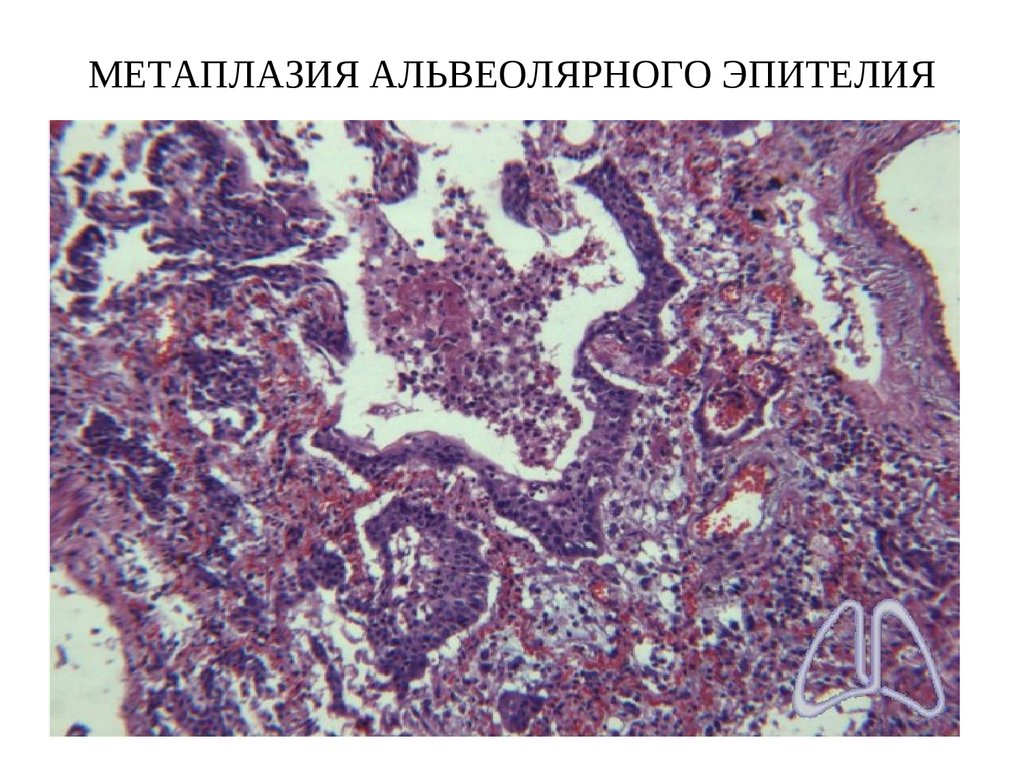
89. МЕТАПЛАЗИЯ АЛЬВЕОЛЯРНОГО ЭПИТЕЛИЯ
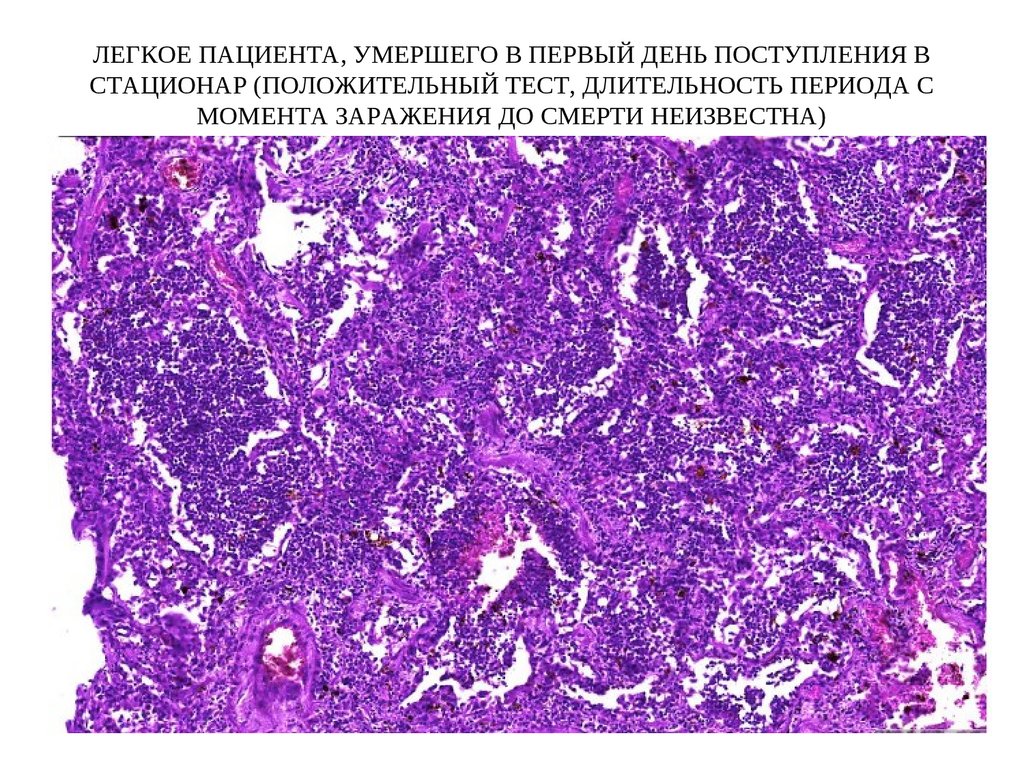
90. ЛЕГКОЕ ПАЦИЕНТА, УМЕРШЕГО В ПЕРВЫЙ ДЕНЬ ПОСТУПЛЕНИЯ В СТАЦИОНАР (ПОЛОЖИТЕЛЬНЫЙ ТЕСТ, ДЛИТЕЛЬНОСТЬ ПЕРИОДА С МОМЕНТА ЗАРАЖЕНИЯ
ДО СМЕРТИ НЕИЗВЕСТНА)91.
• БЛАГОДАРЮ ЗАВНИМАНИЕ!




























































 medicine
medicine