Similar presentations:
Структура диагноза. Особенности построения патологоанатомического диагноза
1. СТРУКТУРА ДИАГНОЗА. ОСОБЕННОСТИ ПОСТРОЕНИЯ ПАТОЛОГОАНАТОМИЧЕСКОГО ДИАГНОЗА
Молокова Ольга Александровнад.м.н., доцент
2.
Впервые термин diagnosis появился вовтором веке до нашей эры в связи с
созданием александрийскими врачами схемы
обследования больного,
основой для
которой стало поучение Гиппократа –
знать о больном прошлое, настоящее и
предвидеть будущие
3.
• Содержанием диагноза могут бытьтакже особые физиологические
состояния организма (беременность,
климакс, состояние после разрешения
патологического процесса и др.),
заключение об эпидемическом очаге
4. Диагноз должен быть:
• нозологическим (каждая рубрика должнаначинаться с нозологической формы
[нозологической единицы], если это
невозможно – синдрома);
• - соответствующим международным
номенклатуре и классификациям болезней
(Международной номенклатуре болезней и
МКБ-10, рекомендациям ВОЗ [МКБ -10]
5.
• развернутым, содержать дополнительнуюхарактеристику патологических процессов
(клинико-анатомическую форму страдания, тип
течения, степень активности, стадию,
функциональные нарушения), включать все
известные в данном конкретном случае
морфологические, клинико-лабораторные и
другие данные;
• - этиологическим и патогенетическим (если это
не противоречит медико-социальным
требованиям, имеющим приоритет
6.
• структурно оформленным рубрифицированным (разделенным наунифицированные рубрики);
• - фактически и логически обоснованным
(достоверным);
• - своевременным и динамичным (в большей
мере это касается заключительного
клинического диагноза).
7.
• В России принят патогенетическийпринцип построения диагноза, то есть
принцип логически подчиненного
расположения патологических процессов ,
согласно степени их выраженности,
причинной взаимосвязи, механизмов и
последовательности развития.
8.
• Построение клинического ипатологоанатомического диагнозов
основываются на сходных принципах.
Для клинического диагноза характерна
динамичность, он изменяется по мере
изменения состояния больного и
бывает предварительным, поэтапным и
окончательным.
9.
• Заключительный (посмертный)клинический и патологоанатомический
диагнозы статичны.
10.
• Основные требования к формулировкезаключительного клинического,
патологоанатомического и судебномедицинского диагнозов являются
едиными.
• Это обусловлено необходимостью их
сличения (сопоставления) при проведении
клинико-экспертной работы.
11.
• Полноценный клинический диагноз направлен нарешение определенных задач:
— адекватное, преемственное лечение;
— профилактика и медицинская реабилитация;
— обучение клиническому мышлению и научному анализу
вопросов клиники, диагностики, терапии и патоморфозу
болезней;
— экспертиза трудоспособности и профессионального
отбора;
— проведение своевременных противоэпидемических
мероприятий;
- врачебный контроль в спорте и годности к воинской
службе;
— экспертиза юридической дееспособности для решения
страховых и судебных проблем;
— статистическое изучение заболеваемости и смертности;
— финансирование и правовое обеспечения медицинской
помощи.
12.
• Ведущим принципом формулированиядиагноза в медицине является
нозологический. Термины и
определения в соответствии с
отраслевым стандартом ОСТ ТО №
91500.01.0005-2001 [11]:
13.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИПРИКАЗ 22 января 2001 г. N 12 О ВВЕДЕНИИ В ДЕЙСТВИЕ ОТРАСЛЕВОГО
СТАНДАРТА "ТЕРМИНЫ И ОПРЕДЕЛЕНИЯ СИСТЕМЫ
СТАНДАРТИЗАЦИИ В ЗДРАВООХРАНЕНИИ"
СИСТЕМА СТАНДАРТИЗАЦИИ В ЗДРАВООХРАНЕНИИ РОССИЙСКОЙ
ФЕДЕРАЦИИ ОТРАСЛЕВОЙ СТАНДАРТ ТЕРМИНЫ И ОПРЕДЕЛЕНИЯ
СИСТЕМЫ СТАНДАРТИЗАЦИИ В ЗДРАВООХРАНЕНИИ 91500.01.00052001
Нозологическая форма – совокупность клинических,
лабораторных и инструментальных диагностических
признаков, позволяющих идентифицировать заболевание
(отравление, травму, физиологическое состояние) и
отнести его к группе состояний с общей этиологией,
патогенезом, клиническими проявлениями, общими
подходами к лечению и коррекции состояния
13
14.
• Синдром – это состояние, развивающееся какследствие заболевания и определяющееся
совокупностью клинических, лабораторных,
инструментальных диагностических признаков,
позволяющих идентифицировать его и отнести к
группе состояний с различной этиологией, но
общим патогенезом, клиническими
проявлениями, общими подходами к лечению,
зависящих, вместе с тем, и от заболеваний,
лежащих в основе синдрома
15.
ДавыдовскийИпполит
Васильевич
1887-1968 гг.
еличайшим достоянием российской медицины
является создание
структуры медицинского
диагноза, предложенной в середине 20-х годов
прошлого
века
выдающимся
российским
15
патологом И.В. Давыдовским и существующую до
16.
В структуре диагноза выделяют:1) основное заболевание;
2) осложнения основного заболевания;
3) сопутствующие заболевания.
Такая рубрификация диагноза была
впервые утверждена приказом
Минздрава СССР от 3 января 1952 г. №
4 и без изменений сохранилась до
наших дней в бланках медицинских карт
17.
• Основное заболевание – заболевание, котороесамо по себе или в связи с осложнениями
вызывает первоочередную необходимость
оказания медицинской помощи в связи с
наибольшей угрозой работоспособности,
жизни и здоровью, либо приводит к
инвалидности, либо становится причиной
смерти
18. Осложнения основного заболевания
Осложнениями основного заболевания следуетсчитать нозологические единицы, травмы,
синдромы и симптомы, патологические процессы,
которые патогенетически (прямо или
косвенно)связаны с основным заболеванием, но не
являются при этом его проявлениями.
Перечислять осложнения нужно в патогенетической
или временной последовательности.Среди всей
группы осложнений выделяют одно важнейшее —
смертельное осложнение (непосредственная
причина смерти).
19. Примеры осложнений
• синдром нарушения физиологическогопроцесса
• нарушение целостности органа или его
стенки
• кровотечения
• острая или хроническая
недостаточность функции органов
включая смертельное осложнение
(непосредственную причину смерти).
20.
тиология осложнений часто непостоянная.Одно и тоже осложнение может проявить себя
при разных болезнях.
бусловлены патогенетическими
особенностями развития болезни, однако они не
являются
проявлениями
болезней,
а
рассматриваются
как
качественно
новые
патологические состояния.
• Пример.
— Синдром портальной гипертензии при циррозах
печени является проявлением болезни.
— Кровотечение из расширенных вен пищевода –
осложнение основного заболевания
21.
• Среди всей группы осложнений основногозаболевания выделяют одно важнейшее –
смертельное осложнение. Выделение
более одного смертельного осложнения
делает невозможным их достоверный
анализ и статистический учет. Смертельное
осложнение допустимо указывать в начале
рубрики «Осложнения основного
заболевания», нарушая их
патогенетическую или временную
последовательность
22. Сопутствующие заболевания
Это одна или несколько нозологических единиц,которые в данное время (при наступлении
летального исхода) не были непосредственно
связаны с основным заболеванием и не принимали
участия в танатогенезе.
Необходимо объективно доказать, что эти
заболевания не играли роль в наступлении
летального исхода. При этом нередко умершему по
поводу этих заболеваний могли производиться
определенные лечебно-диагностические
мероприятия.
23.
Примеры сопутствующих заболеваний:• хронический калькулезный холецистит
• не ущемленная паховая грыжа
хронический бронхит
• эмфизема
• пневмосклероз
• узловой коллоидный зоб.
24.
• Нерубрифицированные заключительныйклинический, патологоанатомический или
судебно-медицинский диагнозы непригодны для
кодирования и статистического анализа, не
подлежат сопоставлению.
• Нерубрифицированный заключительный
клинический диагноз расценивается как неверно
оформленный
25.
иды медицинских диагнозовнастоящее время
существуют
четыре
основных
вида
медицинских
диагнозов:
линический
атологоанатомич
еский
удебномедицинский
25
анитарноэпидемический
26.
Клинический и патологоанатомический диагнозырижизненный
клинический диагноз
динамичен и по ходу
наблюдения больного
может меняться.
26атологоанатомически
рижизненный
клинический диагноз
отражает
«функциональные
изменения».
атологоанатомический
27.
атологоанатомическийдиагноз может быть:
предварительный
(по
результатам
макроскопического
исследования трупа)
заключительный (после
дополнительных
исследований)
27
28.
• В патологоанатомическом диагнозе используетсяинформация о морфологических органных и
тканевых изменениях, выявленных на аутопсии.
Патологоанатомический диагноз является
клинико-морфологическим, он более полный и
точный.
• Направлен на объективное установление
характера, сущности и происхождения
патологических процессов, состояний и
заболеваний,
• -определение давности и последовательности их
возникновения,
• степени развития и связи между ними;
определение причины и механизма смерти
больного.
29.
ункции медицинского диагноз1. Медицинская: диагноз является обоснованием к
выбору методов лечения и профилактических
мероприятий, а также для оценки прогноза развития
заболевания;
2. Социальная: диагноз является обоснованием для
медицинской экспертизы;
3. Экономическая: диагноз является основой для
нормативного регулирования здравоохранения в
рамках порядка оказания медицинской помощи,
стандартов медицинской помощи и клинических
рекомендаций (протоколов лечения);
4. Статистическая: диагноз является источником
государственной статистики заболеваемости и причин
29 смерти населения.
30.
• Особенностью пожилых пациентовявляется наличие нескольких
заболеваний, могущих стать причиной
смерти. Понятие множественности
причин смерти определяется как
коморбидность и рекомендуется ВОЗ
для более полного понимания причин
смерти, без выделения только одной
единственной причины.
31.
• Российские патологоанатомыпредложили более сложные
конструкции диагноза с учетом
множественности причин смерти
• Используются так же в при
формулировании клинического
диагноза
32.
Варианты структуры диагнозовА.
Монокаузальн
ый:
I. Основное
заболевание.
II. Осложнения
III. Сопутствую
щие
заболевания
32
Б.
Бикаузальный
I. Комбиниров
анное основное
заболевание:
a. два
конкурирую
щих
основных
заболевания
b. два
сочетанных
заболевания
c. основное и
фоновое
заболевания
В.
Мультикаузальный
I. Полипатии
a. Семейство
болезней
этиологические и
патогенетически
связанные
несколько
болезней и
состояний
b. Ассоциация
болезней
случайное
сочетание
нескольких
болезней и
состояний
33.
. Множественность причин смерти определяется как коморбидность (термин предложен A.R.Feinstein в 1970 г. [16]). Особо подонокаузальный диагноз регистрируется в
50-60% секционных наблюдений.
30-40% случаев смерть является
следствием сочетания двух нозологических
форм – «бикаузальный» диагноз.
10-15% наблюдений смерть обусловлена
ассоциацией трех и более нозологических
единиц – «мультикаузальный диагноз».
33
34.
• Полипатии не нашли широкогораспространения из-за трудности
статистической обработки.
Комбинированное основное широко
используется, может быть расширено
до 3-х заболеваний: 2 сочетанных или
конкурирующих+фоновое
35.
икаузальный диагнозотражает
сочетание двух ведущих страданий у
больного.
дновременно
две
болезни
вызывают новое патологическое
состояние и, взаимодействуя между
собой, приводят к смерти.
ве болезни находятся между собой
в различной патогенетической и
танатологической связи.
35
36.
• Комбинированное основное заболеваниепредставлено 2 и более нозологическими
единицами –
• Конкурирующее
• Сочетанное
• Фоновое заболевание
• Полипатии (семейство или ассоциация
болезней ) - тремя и более нозологическими
единицами
37.
• Конкурирующее – такие заболевания,которыми умерший страдал одновременно и
каждое из которых само по себе или через
свои осложнения могло привести к смерти
больного.
• Из-за тесноты клинико-морфологических
проявлений отдать предпочтение какому
либо из них не представляется возможным.
38.
Пример конкурирующих заболеваний:1. Ишемическая болезнь сердца. Острый
трансмуральный
циркулярный
инфаркт
миокарда.
2. ЦВБ. ОНМК по типу ишемического инсульта
в области базальных ядер справа
38
39.
• Сочетанные - такие заболевания, которымиодновременно страдал умерший и которые
патогенетически не связаны друг с другом,
но взаимно отягощают друг друга,
приводят к смерти. А каждое само по себе к
смерти бы не привело.
40.
• Примерами таких заболеваний могут бытьсовпавшие по времени у одного больного
любые смертельные болезни, в частности:
• рак IV стадии и инфаркт миокарда
• несовместимые с жизнью инфаркты головного
мозга и миокарда
• нозологические единицы из группы острых ИБС
или ЦВБ и хирургическая патология со
смертельным исходом
• Речь идет только о заболеваниях,
одновременно, а не последовательно
развившихся у больного.
41.
• Фоновое – такое заболевание котороеэтиологически не связано с основным, но
включается в общий патогенез с основным
заболеванием, является одной из причин
его развития, впоследствии отягощает
течение и способствует развитию
смертельных осложнений , приведших к
летальному исходу.
42.
Наиболее частые примеры фоновых заболеваний:• варианты артериальной гипертензии
• сахарный диабет для нозологических единиц из
групп ИБС и ЦВБ,
• алкоголизм, сахарный диабет, ведущие к вторичному
иммунному дефициту, становятся фоновыми для
многих инфекционных болезней (пиелонефрит,
туберкулез и др.),
• хронический бронхит с плоскоклеточной метаплазией
и диспластическими изменениями эпителия бронхов
при центральном плоскоклеточном раке легких.
43.
При коморбидности в случае летального исхода в
заключительном клиническом и
патологоанатомическом диагнозах предпочтение
имеет и в рубрику «Основное заболевание» в
диагнозе выставляется:
• 1) нозологическая форма, имеющая наибольшую
вероятность быть причиной смерти (танатогенез
которой был ведущим),
• 2) нозологическая форма, более тяжелая по
характеру, осложнениям, та, которая имеет более
высокую вероятность по частоте летальных исходов,
44.
• в случаях, когда применение пп.1-2 непозволяет выявить приоритет одной из
нозологических единиц, первой
указывается та, которая:
• - была более значима в социальном и
санитарно-эпидемиологическом
аспектах (инфекционные болезни и др.),
45.
• потребовала больших экономическихзатрат при проведении лечебнодиагностических мероприятий,
соответствовала профилю отделения
или медицинского учреждения, где
проводились лечебно-диагностические
мероприятия
• - была выставлена первой в
заключительном клиническом диагнозе
(если формулируется
патологоанатомический или судебномедицинский диагноз
46.
• В рубриках «Основное заболевание»,«Коморбидные заболевания» и
«Сопутствующие заболевания» не
допускается указывать только групповые
(родовые) понятия, например, ишемическая
болезнь сердца или цереброваскулярные
заболевания, без последующего уточнения
конкретной нозологической единицы
(например, «острый инфаркт миокарда»,
«постинфарктный кардиосклероз»,
«ишемический инфаркт головного мозга»,
острая аневризма сердца)
47.
• ИБС – групповое понятие, в котороевключены новые нозологические
единицы, которые являются по своей
сути эквивалентами нозологических
единиц, так как на самом деле –
смертельные осложнения сердечной
формы атеросклероза и
гипертонической болезни.
48.
• К ним относятся:• Инфаркт миокарда
• Внезапная коронарная смерть
• Острый коронарный тромбоз без
развития ИМ
• Постинфарктный кардиосклероз
• Аневризма
49.
Пример. Патологоанатомический диагноз• Основное заболевание:
• Острый трансмуральный инфаркт миокарда (тип
1) передней и боковой стенок левого желудочка.
Стенозирующий атеросклероз коронарных
артерий сердца (стеноз до 40%).
• Сочетанное заболевание: Ишемический инфаркт
лобной доли правого полушария головного мозга
Стенозирующий атеросклероз артерий головного
мозга (стеноз до 50%).
50.
• ПРИМЕР:Патологоанатомический диагноз
Основное заболевание: Острый трансмуральный инфаркт
миокарда.
Фоновое
заболевание:
Хронический
двусторонний
пиелонефрит в фазе ремиссии, пиелонефритический
нефросклероз. Почечная артериальная гипертензия.
Осложнения основного заболевания: Миомаляция и
разрыв передней стенки левого желудочка сердца.
Гемотампонада перикарда.
Сопутствующие заболевания: Язвенная болезнь
желудка, стадия ремиссии. Хронический индуративный
панкреатит в стадии ремиссии.
51.
• - Цереброваскулярные заболевания –мозговая форма двух нозологий –
гипертонической болезни и
атеросклероза. В эту группу входит :
• Гематома головного мозга,
развившаяся на фоне гипертонической
болезни;
• ишемический инфаркт головного мозга,
развившийся на фоне атеросклероза
мозговых артерий.
52.
• Эквивалентом нозологической единицытак же являются обстоятельства
несчастного случая (при ятрогенных
осложнениях, явившихся причинами
смерти)
53.
• Полипатии могут быть:• А) этиологически и патогенетически
связанными между собой несколько
болезней и состояний (семейство
болезней);
• Б) случайное сочетание нескольких
болезней и состояний ( ассоциации
болезней)
54.
• Диагноз основной полипатия, ассоциацияболезней :
• Основное заболевание:
• Ревматизм, порок митрального клапана
• Язвенная болезнь желудка, обострение.
Постинфарктный кардиосклероз.
• Осложнения:
Хроническая
сердечная
недостаточность, тромбоэмболия легочной
артерии.
• Сопутствующие: -
55.
• Сопоставление заключительногоклинического и патологоанатомического
диагнозов для выявления их расхождения, а
также дефектов оказания медицинской
помощи предусмотрено «Порядком
проведения патологоанатомических
вскрытий» в приказе МЗ РФ №354н от
06.06.2013г.
56.
• В каждом лечебном учреждении обязательнопроводится сличение заключительного
клинического и патологоанатомического
диагнозов.
• Это позволяет оценивать качество
диагностики в клинических и
поликлинических отделениях независимо от
мнения и влияния медицинской
администрации лечебно-профилактических
учреждений,
• способствует комплексному
профессиональному разбору случаев
расхождения диагнозов на внутрибольничных
форумах и облегчает их экспертную оценку
57.
• Целью сличения являетсяустановление:
• — что из имевшейся у умершего
патологии не было распознано при
жизни;
• — что из имевшейся у умершего
патологии было распознано при жизни
несвоевременно;
• — какую роль сыграли дефекты
прижизненной диагностики в
смертельном исходе заболевания.
58.
Понятия "совпадение" или "расхождение"клинического и патолого-анатомического
диагнозов применимы только для сличения
рубрик "основное заболевание"
(первоначальная причина смерти)
роцент нераспознанных при жизни
заболеваний на протяжении многих лет
удерживается на уровне 9—10%.
59.
сновными вариантами расхождения клинического ианатомического диагнозов по основному заболеванию являются:
1. неправильное определение нозологической формы в рубрике
«основное заболевание» (гломерулонефрит вместо пиелонефрита);
2. неправильную или неуточненную локализацию патологического
процесса за пределами одного органа (рак желудка вместо рака
печени и т.п.);
3. неправильное определение этиологии процесса (железодефицитная
анемия вместо В-12 фолиево-дефицитной анемии);
4. указание симптомов или синдромов в рубрике основного
заболевания вместо нозологии (желтуха, уремия, объемный
процесс);
5. подмену
основного
заболевания
групповым
понятием
(ишемическая болезнь сердца вместо инфаркта миокарда);
6. отсутствие рубрификации диагноза;
7. размещение основного заболевания в рубрике «сопутствующие»;
8. основное заболевание со знаком «?»;
9. отсутствие диагностики одного из коморбидных заболеваний
(конкурирующего, сочетанного, фонового).
59
60.
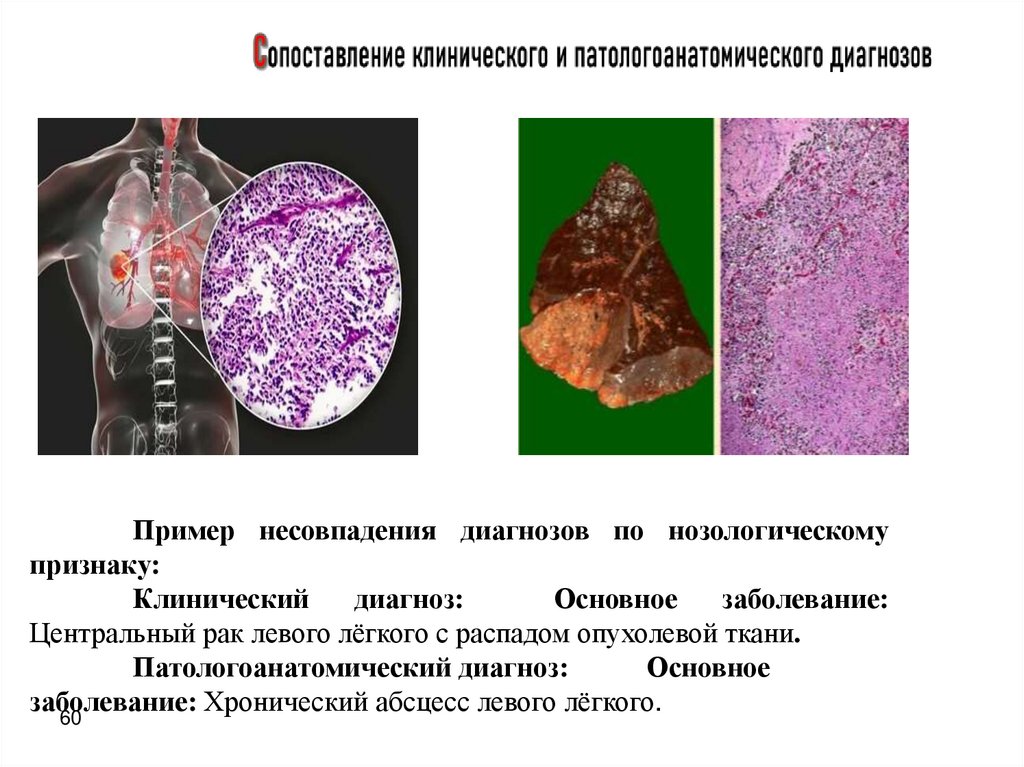
Пример несовпадения диагнозов по нозологическомупризнаку:
Клинический
диагноз:
Основное
заболевание:
Центральный рак левого лёгкого с распадом опухолевой ткани.
Патологоанатомический диагноз:
Основное
заболевание:
Хронический абсцесс левого лёгкого.
60
61.
В качестве основных причин расхождениядиагнозов следует учитывать:
Объективные причины расхождения:
а) недостаточность обследования больного;
б) объективные трудности исследования
(тяжелое, бессознательное состояние
больного, кратковременность пребывания в
стационаре);
в) атипичность развития и течения процесса,
г) недостаточность изученности заболевания,
д)недостаточность материально-технической
базы лечебно-профилактического учреждения
62.
• Субъективные причины расхождений• а) недоучет клинических данных;
• б) недоучет анамнестических данных;
• в) недоучет лабораторных и рентгенологических
данных;
• г) переоценка лабораторных и
рентгенологических данных;
• д) переоценка диагноза консультантов;
• е) неправильное оформление и построение
диагноза;
• и) неудовлетворительный уровень подготовки и
квалификации врача
63. КАТЕГОРИИ РАСХОЖДЕНИЯ ДИАГНОЗА
• I категория – случаи, при которыхзаболевание не распознано на предыдущих
этапах, а в данном лечебном учреждении
установление правильного диагноза было
невозможно вследствие объективных
трудностей
64.
• Диагностическая ошибка (нередкодопущенная еще во время предыдущих
обращений больного за медицинской
помощью в другие лечебнопрофилактические учреждения) уже не
повлияла в этом стационаре на исход
болезни.
• Главный критерий I категории
расхождения диагнозов — объективная
невозможность установления верного
диагноза в данном медицинском
учреждении. Причины расхождения
диагнозов по I категории всегда
объективные.
65.
II категория - правильный диагноз в данномлечебном учреждении был возможен,
однако диагностическая ошибка, возникшая
по объективным или субъективным
причинам, существенно не повлияла на
исход заболевания.
• Часть случаев расхождения диагнозов по II
категории является следствием
объективных трудностей диагностики (но
не переводится при этом в I категорию), а
часть — субъективных причин.
66.
III категория -правильный диагноз в данномлечебном учреждении был возможен и
диагностическая ошибка повлекла за собой
ошибочную врачебную тактику, т. е. привела
к недостаточному (неполно- ценному) или
неверному лечению, что сыграло решающую
роль в смертельном исходе заболевания.
• Причины диагностической ошибки при
расхождении диагнозов по III категории также
могут быть как объективными, так и
субъективными.
67.
• Расхождение может быть по основнымсмертельным осложнениям, так как
если не распознано смертельное
осложнение и не приняты
соответствующие меры, то это
обуславливает наступление
смертельного исхода
68.
• В случае расхождения диагнозовзаключение патологоанатома выносится на
заседание комиссии по изучению
летальных исходов
• или ЛКК,
• на клинико-патологоанатомическую
конференцию,
где врач патологоанатом аргументированно
доказывает свою точку зрения.
69.
• Клинико-патологоанатомическиеконференции имеют своей задачей
всесторонний и объективный анализ
клинических и секционных материалов с
обращением особого внимания на причины
и источники ошибок в сроках организации
помощи, диагностики и лечении больных.
70.
• На клинико-патологоанатомическихконференциях подлежат изучению случаи,
представляющие научный или практический
интерес.
• Обсуждаются все случаи лекарственной
болезни и лекарственного патоморфоза,
случаи смерти пациентов на операционном
столе или вследствие иного врачебного
вмешательств;
• Разбору на конференциях подлежат случаи
запоздалого диагноза основного заболевания,
осложнений основного заболевания,
имевших значение для смертельного исхода;
дефекты медицинской документации.





































































 medicine
medicine








