Similar presentations:
Диагноз
1. Диагноз
Минск 20172.
• Диагноз - это официальное медицинскоезаключение и за действие или
бездействие на основании выставленного
диагноза врач несет административную,
гражданскую и уголовную
ответственность.
3. Судебно-медицинский диагноз
• формулируется исходя из полученныхморфологических данных,
• данных лабораторных исследований, а
также, если смерть наступила в стационаре,
исходя из клинических данных,
изложенных в представленной
медицинской документации.
4. Судебно-медицинский диагноз
• направлен на объективное установлениехарактера, сущности и происхождения
патологических процессов, состояний и
заболеваний (повреждений);
• определение давности и последовательности их
возникновения и формы, а также степени
развития и связи между ними;
• определение причины и механизма смерти
больного;
• уточнение статистики смертности населения в
соответствии с Международной статистической
классификации болезней и проблем, связанных
со здоровьем 10-го пересмотра (МКБ-10);
5. Судебно-медицинский диагноз
• контроль за качеством клиническойдиагностики и лечебного процесса;
• своевременное проведение
противоэпидемиологических мероприятий;
• обучение и совершенствование врачебного
мышления;
• научный анализ вопросов этиологии,
патогенеза, патологической анатомии,
патоморфоза заболеваний.
6. Общие принципы составления заключительного клинического и судебно-медицинского диагнозов
7.
• Принципы составления их одинаковы, ониформулируются строго в соответствии с
требованиями МКБ-10 и обязательно
должны строиться с соблюдением
следующих основных правил
8.
Строгое соблюдение нозологического принципа, подмена
которого наименованием синдрома, патологического
процесса категорически недопустимы.
Недопустима так же подмена определения нозологической
единицы термином, обозначающим родовое понятие и
класс заболевания.
В диагнозе не допускается употребления терминов,
определений, понятий, не получивших утверждения ВОЗ, а
тем более медицинского жаргона («мерцалка» и др.)
9.
Не допускается употребления нечётких терминов и
определений, типа «цереброваскулярная недостаточность»
и ряд других.
Диагноз обязан в максимальной степени отражать
этиологию и патогенез заболевания, временную
последовательность событий.
Полноценность диагноза определяется правильным
выбором определения нозологической единицы,
максимальной информативностью о стадии процесса,
индивидуальных особенностей течения болезни, ее
морфологических проявлений.
10.
Различия
в
формулировании
заключительного
клинического и судебно-медицинского диагнозов в
основном заключаются в том, что в клиническом
диагнозе используются понятия о недостаточности
органов («сердечная недостаточность», «почечная
недостаточность» и т.д.), а в судебно-медицинском
диагнозе их морфологические эквиваленты («венозное
полнокровие», «некротический нефроз»
11. Морфологические эквиваленты недостаточности органов
МОРФОЛОГИЧЕСКИЕЭКВИВАЛЕНТЫ
НЕДОСТАТОЧНОСТИ ОРГАНОВ
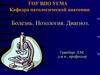
12. Острая сердечная недостаточность (по левостороннему типу)
Клиническийсиндром
острой
сердечной
недостаточности
(по
левостороннему
типу)
морфологически обусловлен общим острым венозным
полнокровием с преобладанием интерстициального или
альвеолярного отека легких.
При этом в сердце наблюдаются:
• ишемическая дистрофия миокарда,
• острый инфаркт миокарда,
• острый диффузный миокардит,
которые являются результатом следующих заболеваний:
• ишемическая болезнь, гипертоническая болезнь,
идиопатический миокардит,
• вторичные миокардиты (ревматизм, дифтерия и т.д.).
13.
14. Острая сердечная недостаточность (по правостороннему типу)
Синдрому острой сердечной недостаточности (поправостороннему типу) морфологически
соответствует острое общее венозное полнокровие
внутренних органов, при котором наблюдается отек,
стаз, кровоизлияния, дистрофия и некроз в печени и
почках.
Это наблюдается при
• тромбоэмболии легочной артерии, осложняющей
тромбофлебиты и флеботромбоз вен большого круга
кровообращения с развитием тромбоэмболии
легочной артерии,
• при диффузных миокардитах с поражением правых
отделов сердца.
15.
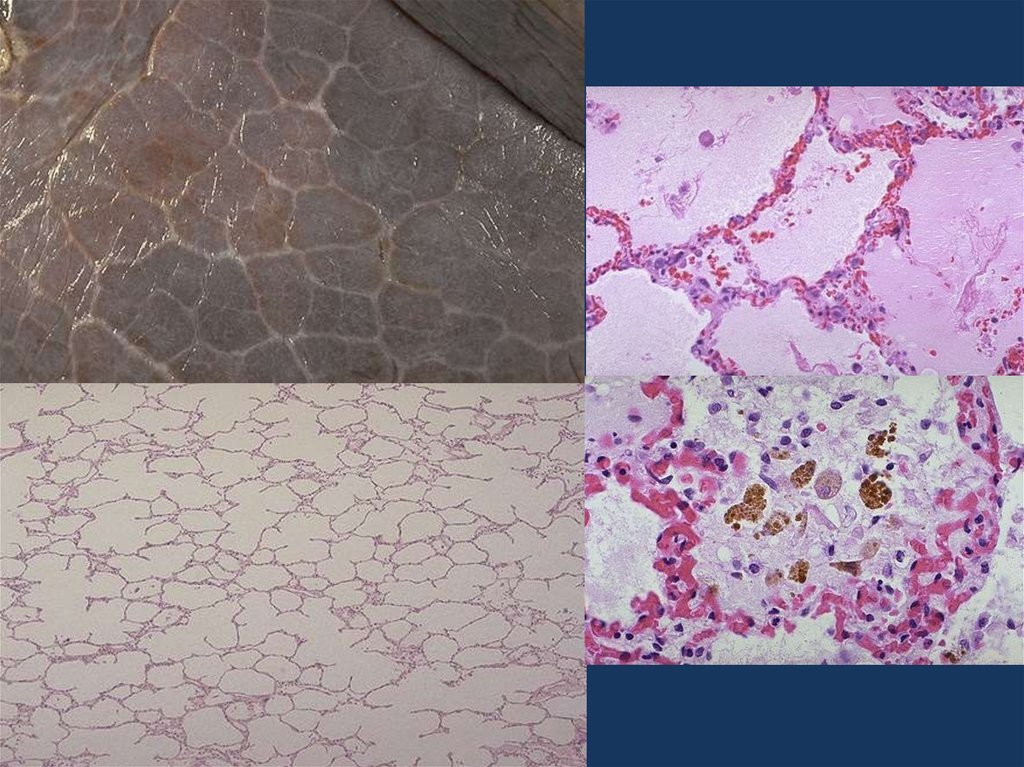
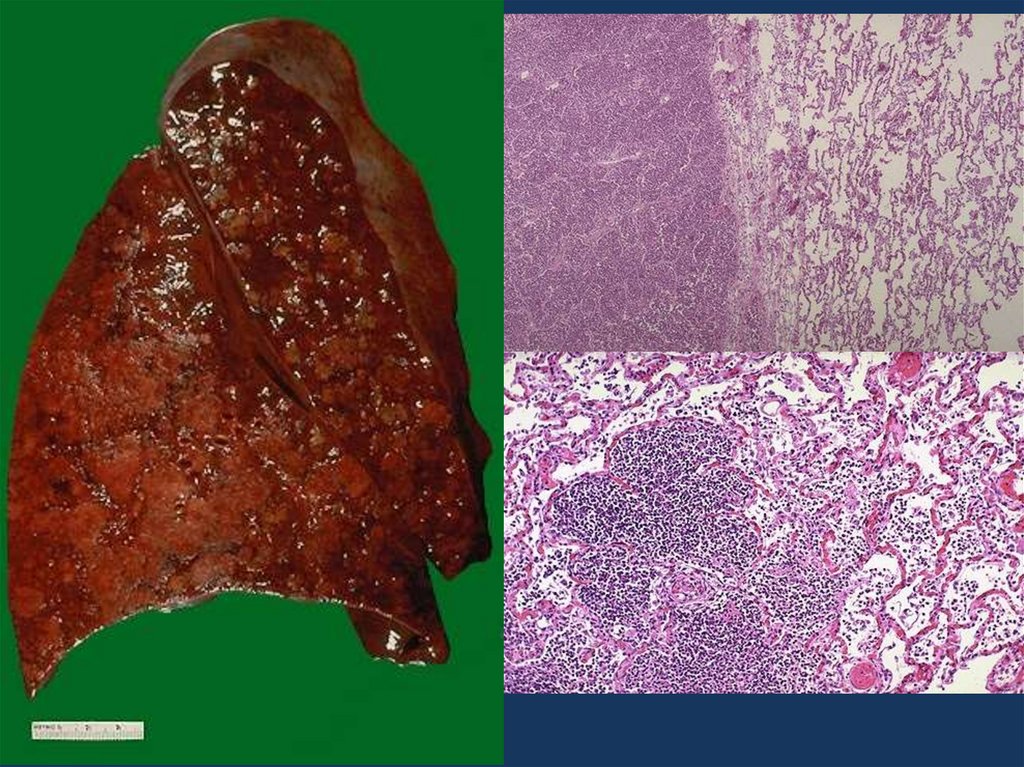
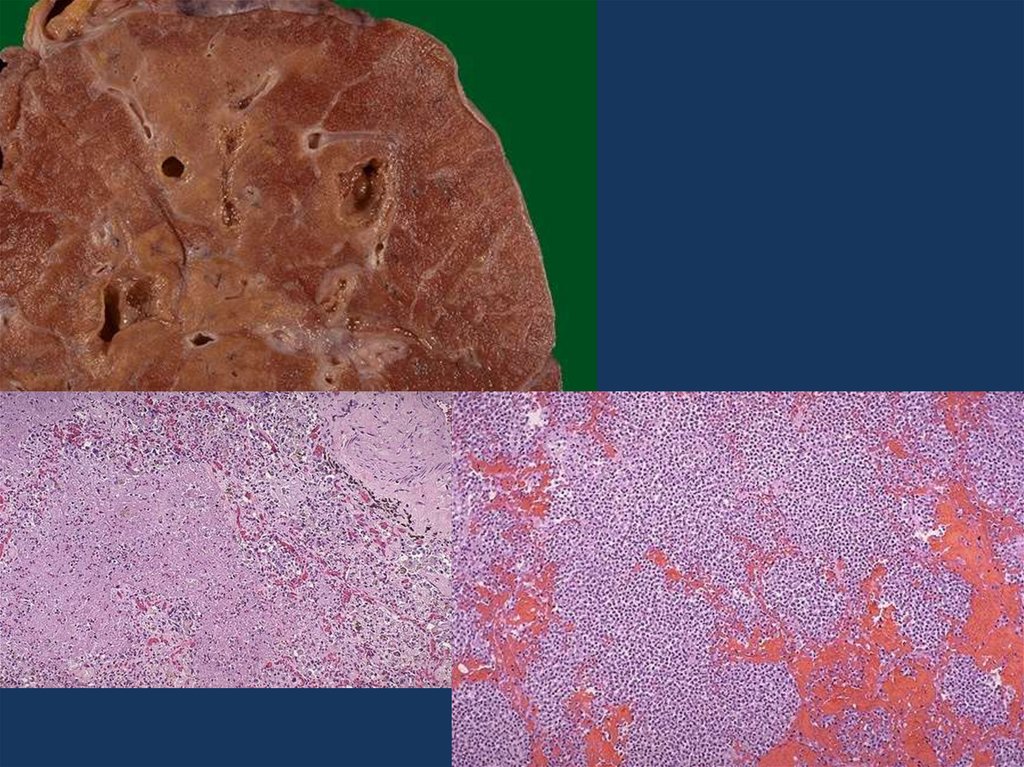
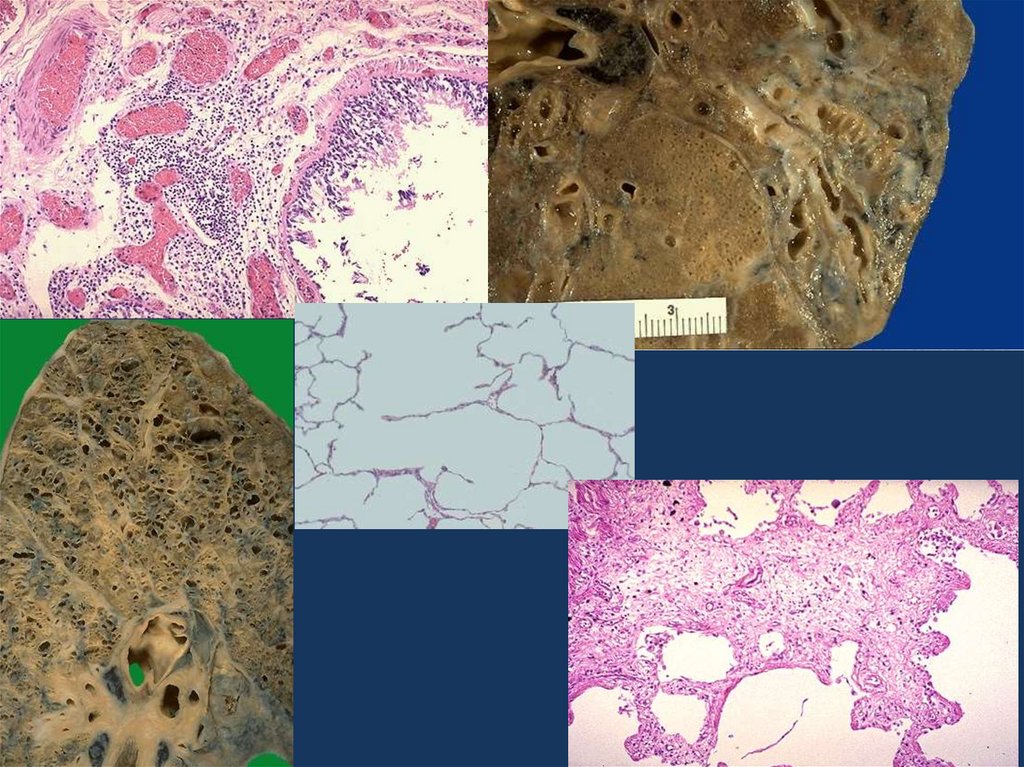
16. хроническая сердечная недостаточность
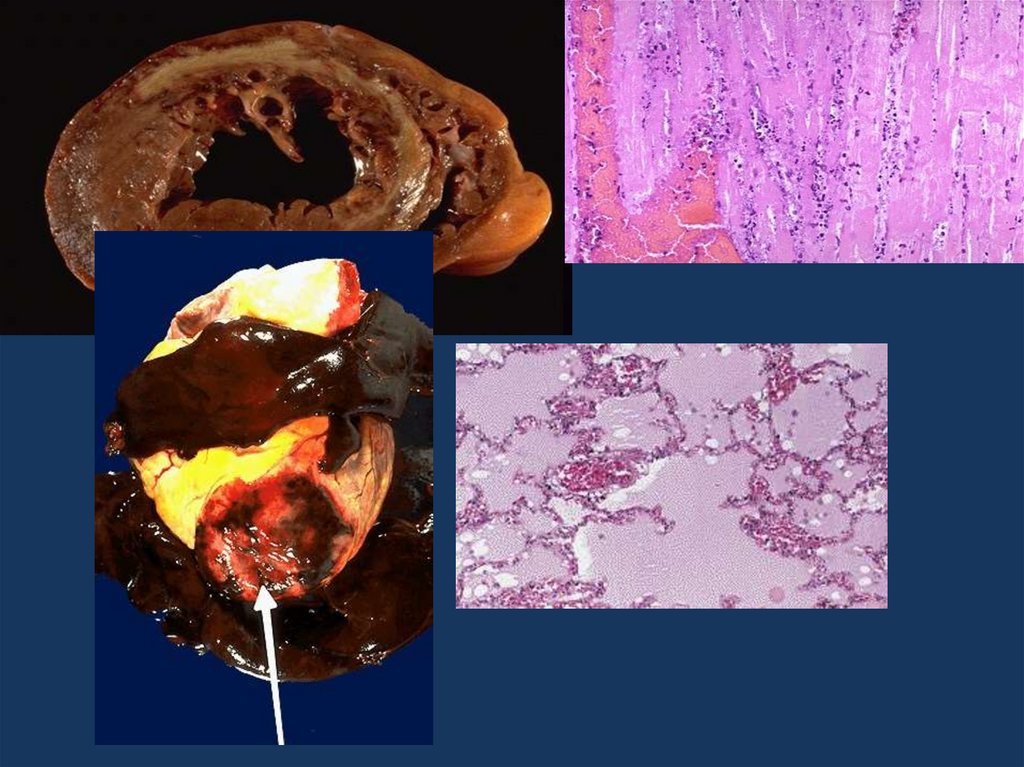
• Морфологическим эквивалентом хронической сердечнойнедостаточности является хроническое общее
венозное полнокровие.
При нем наблюдается
• бурая индурация легких,
• мускатная печень,
• цианотическая индурация почек, селезенки,
• асцит,
• гидроторакс,
• отеки нижних конечностей.
В сердце, как правило, имеется миогенная дилятация
полостей.
Гипертрофированный миокард дистрофически изменен.
17.
18.
19.
Основными заболеваниями, приводящими к этойпатологии, являются:
• декомпенсированные пороки сердца,
• гипертоническая болезнь,
• хроническая ишемическая болезнь сердца,
• миокардиопатия,
• кардиопатический амилоидоз,
• хроническое легочное сердце при заболеваниях
легких с исходом в пневмосклероз,
• хронический и подострый миокардиты,
• кахексия различной этиологии.
20.
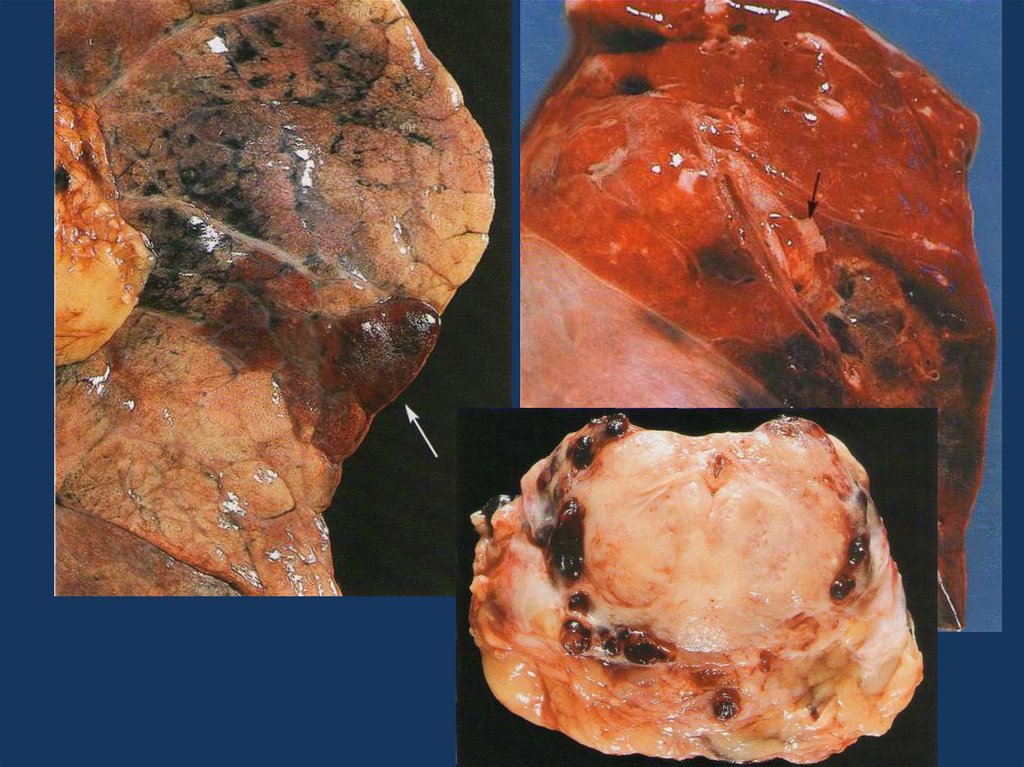
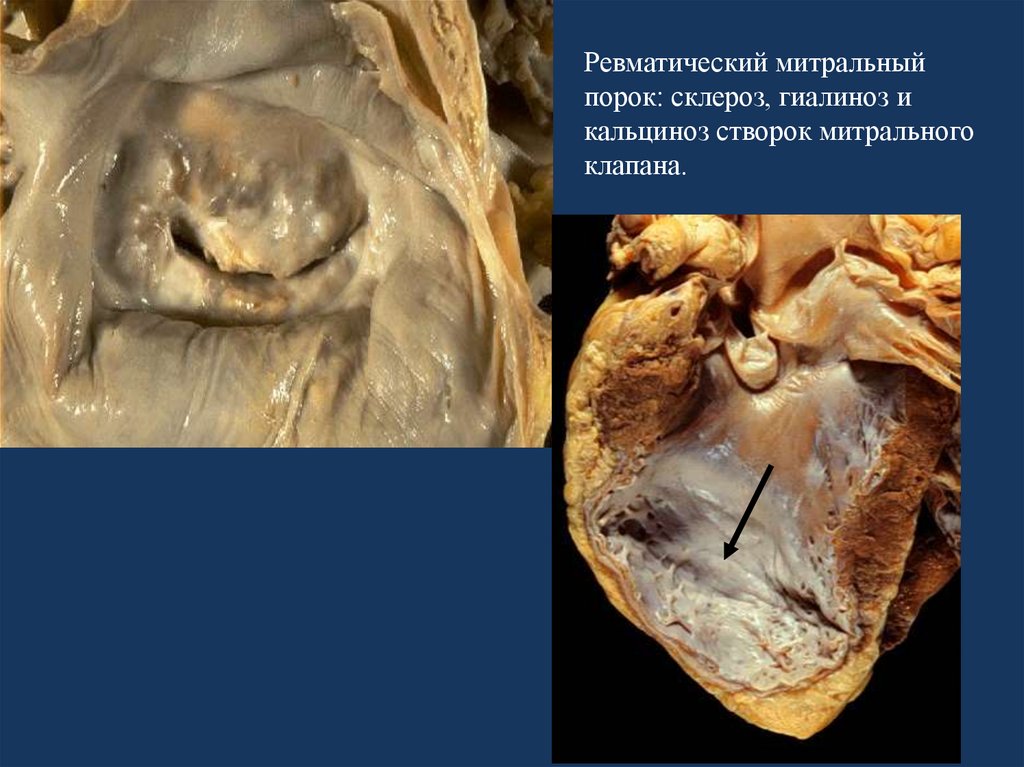
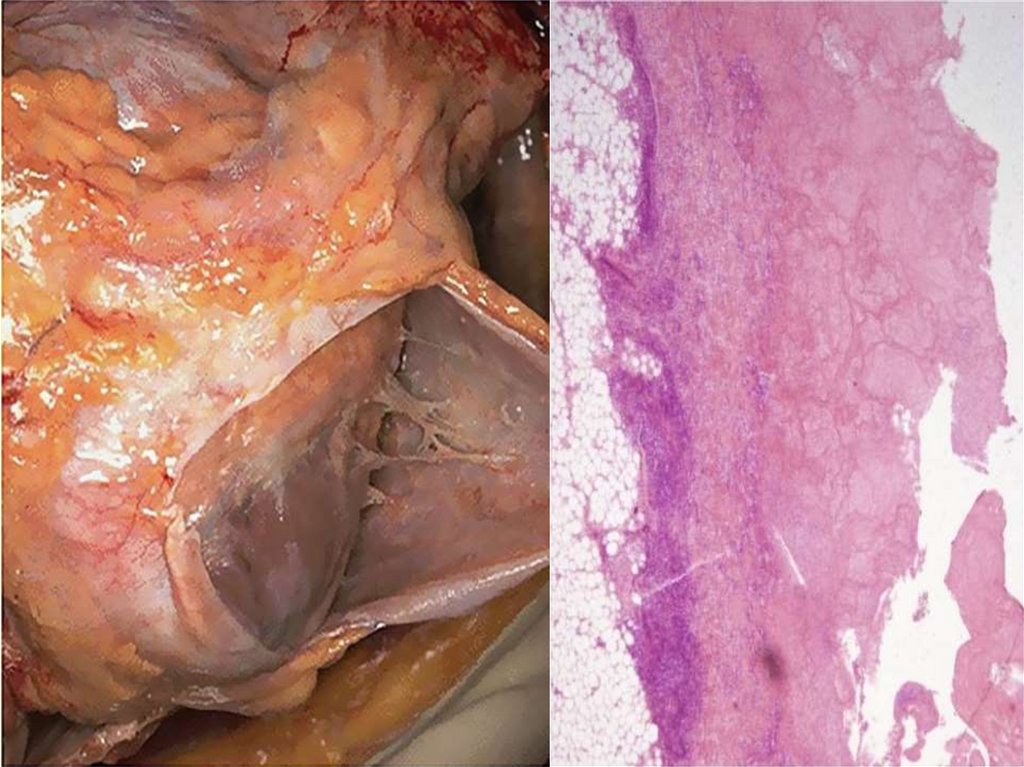
Ревматический митральныйпорок: склероз, гиалиноз и
кальциноз створок митрального
клапана.
21. острая дыхательная недостаточность
• Морфологическимэквивалентом
острой
дыхательной недостаточности чаще всего
является отек легких, также острая дыхательная
недостаточность возникает вследствие воспаления и
некроза.
• Морфологически
острая
дыхательная
недостаточность может проявляться также шоковым
легким, основным компонентом которого является
отек (шок различной этиологии).
22.
23.
Среди заболеваний и синдромов, приводящих к этойпатологии необходимо отметить
• ателектаз и коллапс легкого вследствие пневмоторакса,
гидроторакса,
• опухоли легкого,
• отравления ОВ,
• пневмонии,
• ложный и истинный круп,
• аспирация крови (при распаде опухоли легких, пищевода,
при туберкулезе),
• аспирация водой при утоплении,
• уремия (болезни почек).
24.
25. хроническая дыхательная недостаточность
• Морфологической основой хронической дыхательнойнедостаточности чаще всего является пневмосклероз, в
сочетании с эмфиземой, реже эмфизема встречается
самостоятельно.
26.
К развитию пневмосклероза приводит большая группа
заболеваний:
хронический бронхит,
бронхоэктатическая болезнь,
туберкулез легких,
рак легкого,
бронхиальная астма,
интерстициальные болезни легких,
пневмокониозы,
хронический абсцесс легкого.
27.
28.
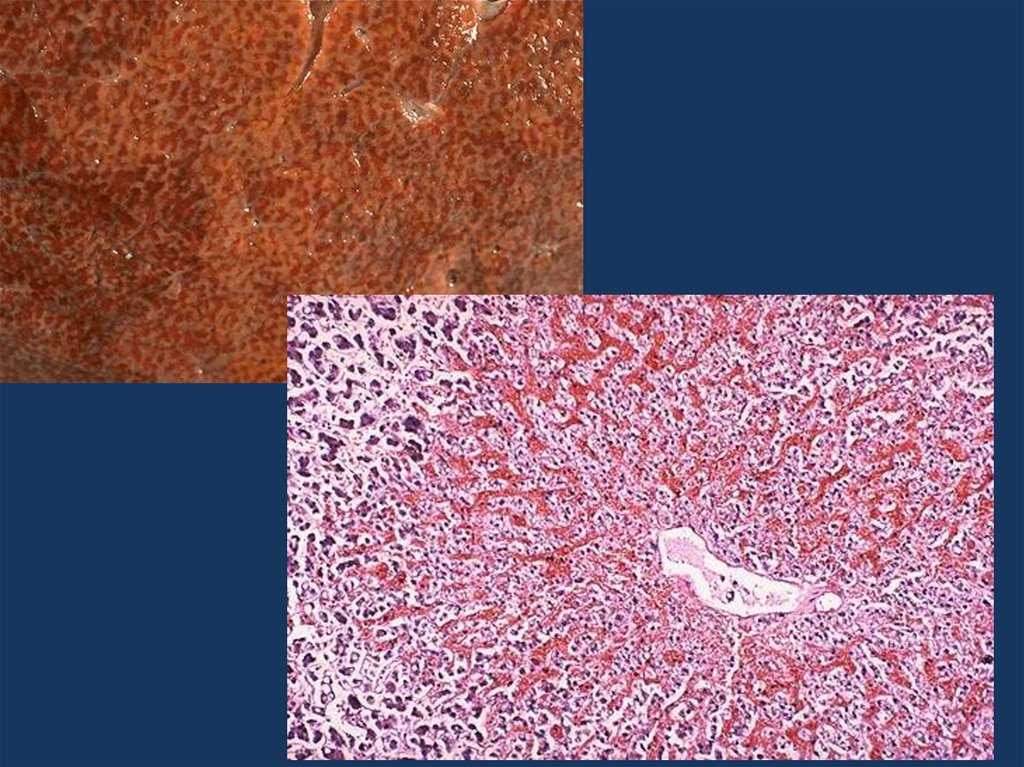
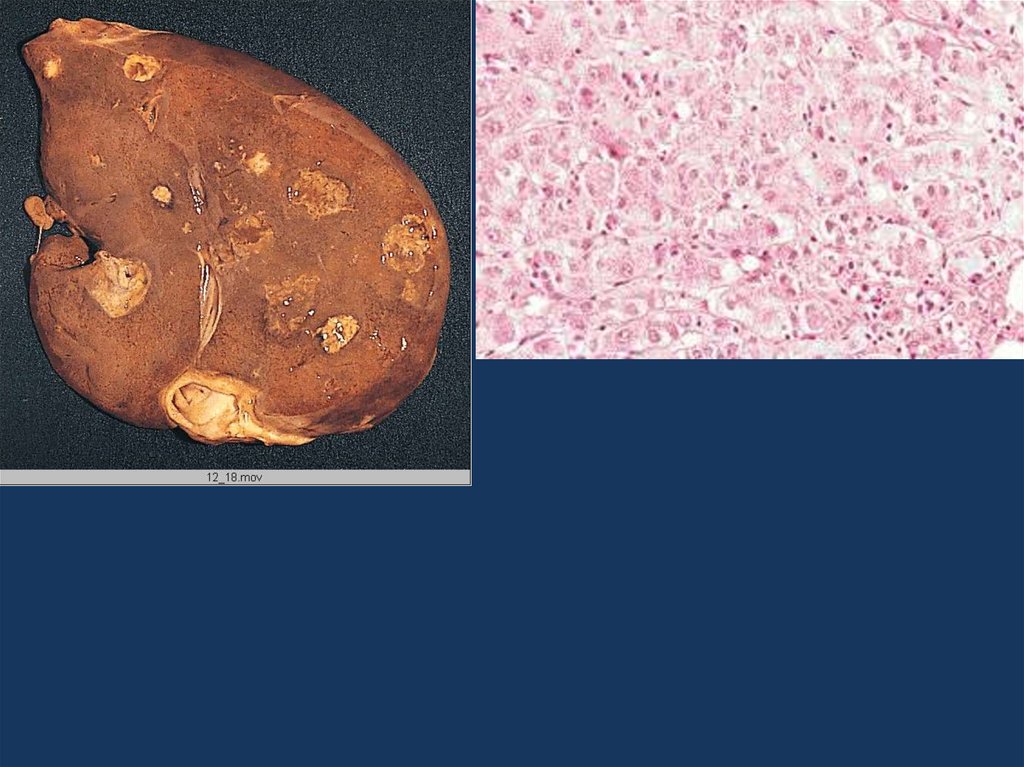
29. острая печеночная недостаточность
• Острая печеночная недостаточность являетсярезультатом массивного некроза печени, который
возникает как следствие эндогенных и экзогенных
интоксикаций, а также вирусного поражения гепатоцитов.
К острой печеночной недостаточности приводят
следующие заболевания:
• отравление промышленными и пищевыми ядами,
вирусные гепатиты,
• тиреотоксикоз,
• поздний гестоз беременности.
30.
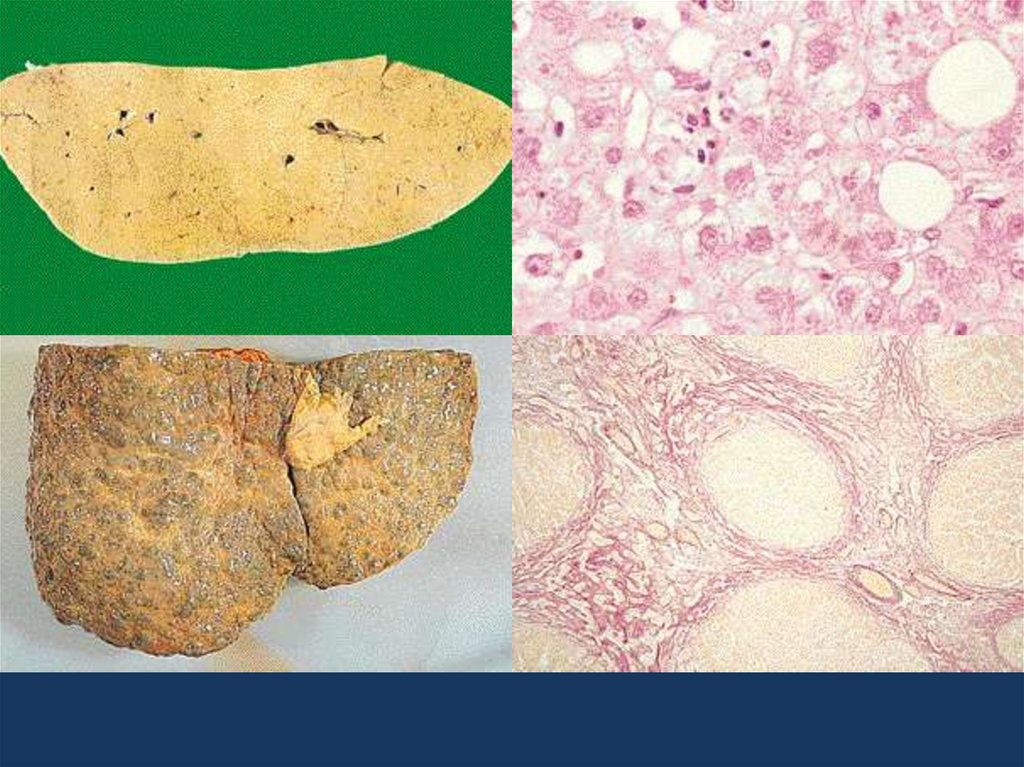
31. хроническая печеночная недостаточность
• Хроническая печеночная недостаточность являетсяследствием дистрофии (чаще жировой) и цирроза
печени, которые поражают большую часть печеночной
паренхимы.
К хронической печеночной недостаточности приводят:
• стеатоз,
• вторичный амилоидоз,
• хронические гепатиты,
• циррозы печени,
• тезаурисмозы.
32.
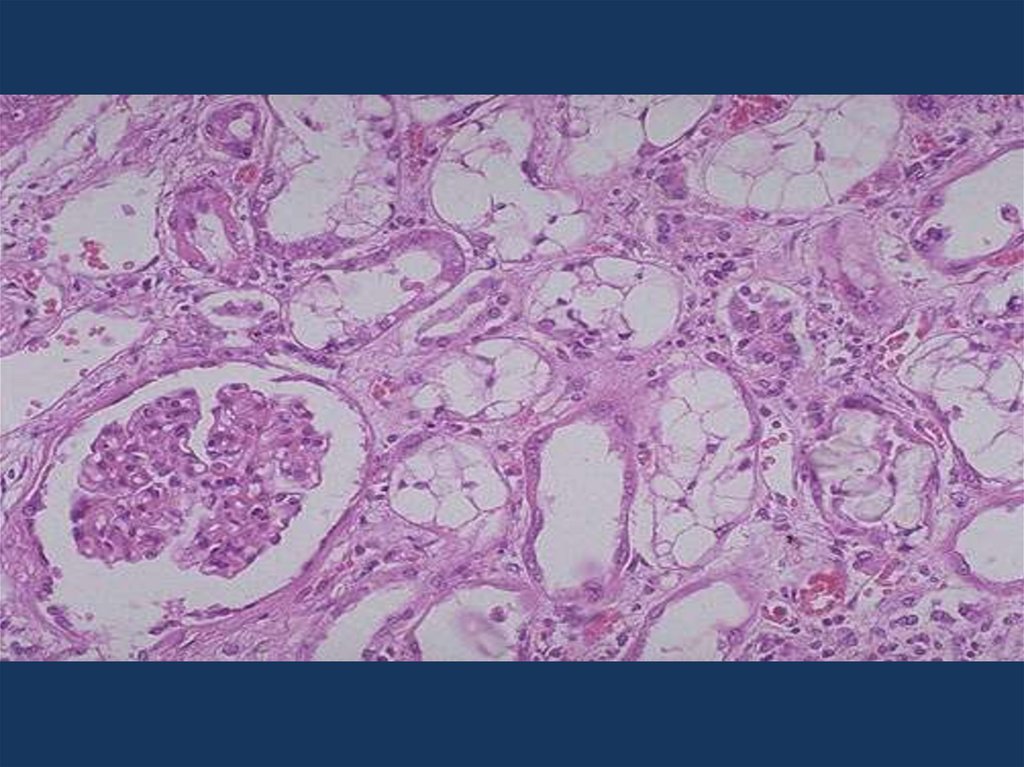
33. острая почечная недостаточность
• Основным морфологическим эквивалентом остройпочечной недостаточности является некротический
нефроз.
Причинами некротического нефроза являются
• расстройство кровообращения при шоке различной
этиологии,
• повреждение эпителия канальцев при гемолизе
(гемолитическая анемия, синдром длительного
раздавливания, ожоги),
• отравлении нефротоксическими и гемолитическими
ядами.
Острая почечная недостаточность может возникнуть при
злокачественной форме гипертонической болезни во время
гипертонического криза за счет фибриноидного некроза
капилляров клубочков.
34.
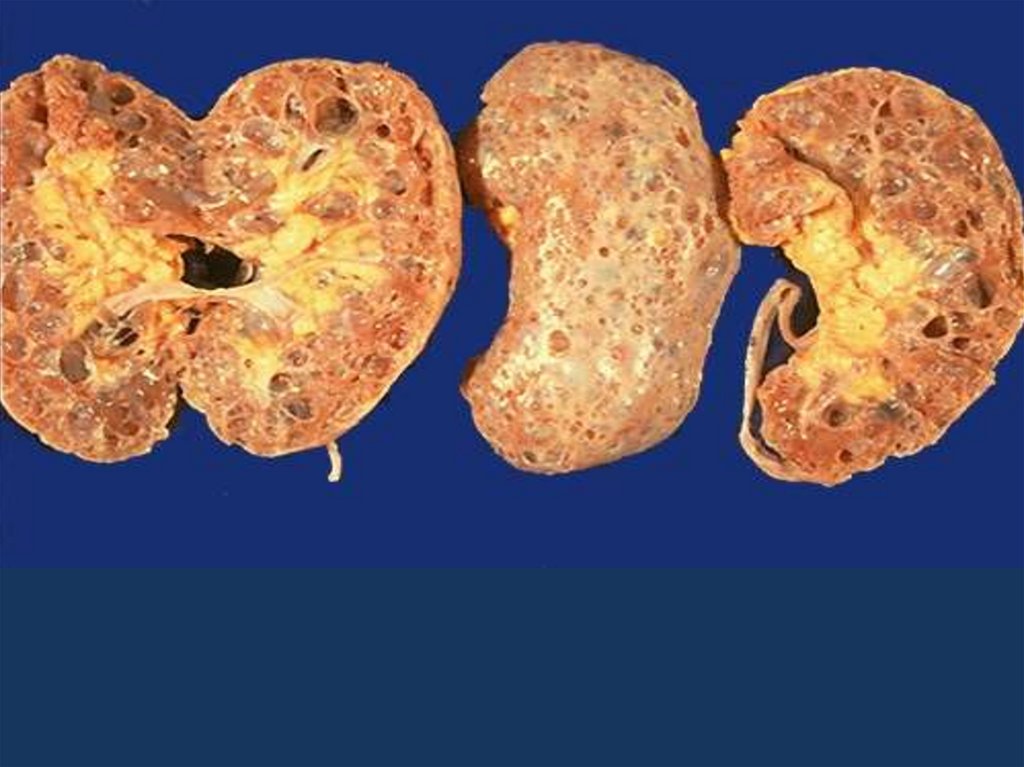
35. хроническая почечная недостаточность
• Морфологическим эквивалентом хроническойпочечной недостаточности является уремия, для
которой характерна выраженная патология
экстраренальных выделительных систем и
токсическое повреждение паренхиматозных органов.
При уремии наблюдаются
• полисерозиты, в том числе фибринозный перикардит,
• фибринозно-геморрагическая пневмония и отек
легких,
• гастроэнтероколиты,
• жировая дистрофия печени,
• миокардиодистрофия.
36.
37.
• Уремия развивается в результате болезней почек сисходом в нефросклероз
• хронический гломерулонефрит, пиелонефрит,
амилоидоз почек, почечно-каменная болезнь,
туберкулез почек, поликистоз почек, организованный
инфаркт почек,
• сахарный диабет,
• гипертоническая болезнь,
• атеросклероз сосудов почек.
38.
39.
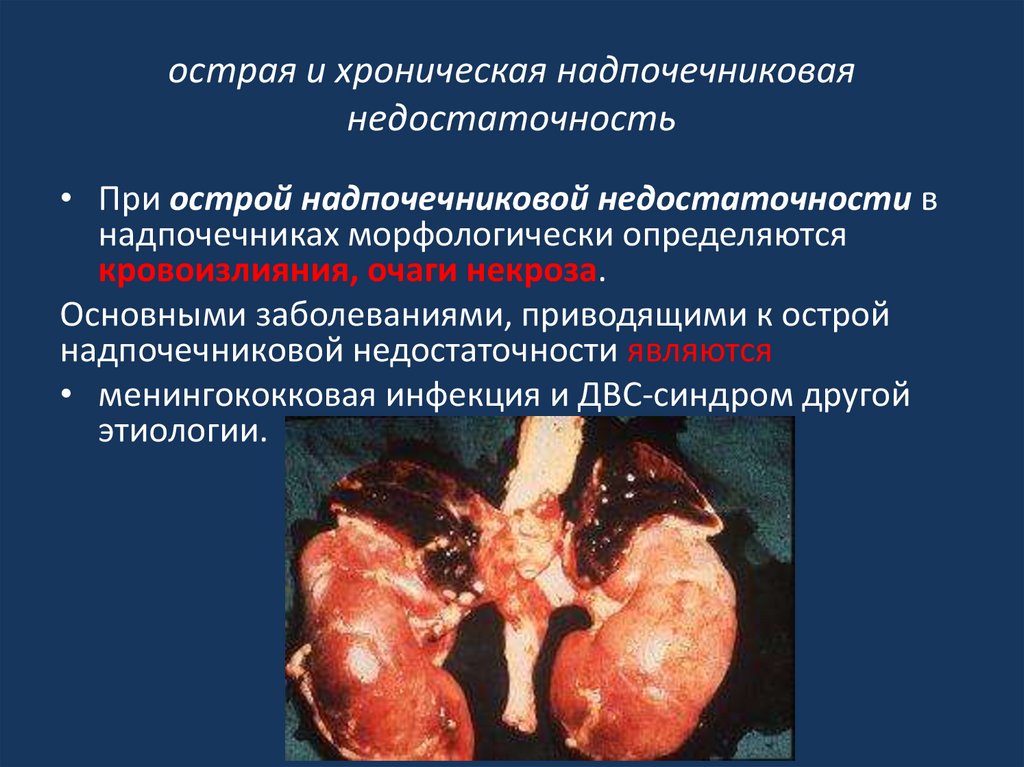
40. острая и хроническая надпочечниковая недостаточность
• При острой надпочечниковой недостаточности внадпочечниках морфологически определяются
кровоизлияния, очаги некроза.
Основными заболеваниями, приводящими к острой
надпочечниковой недостаточности являются
• менингококковая инфекция и ДВС-синдром другой
этиологии.
41.
• Хроническая надпочечниковая недостаточностьможет быть обусловлена атрофией надпочечников
вследствие лечения кортикостероидами, которые
применяются при лечении ревматических болезней.
• Кроме того, к хронической надпочечниковой
недостаточности приводят их двухстороннее
поражение при гематогенном туберкулезе,
первичные опухоли надпочечников,
метастатическое поражение (чаще рак легкого,
желудка), вторичный эпинефропатический
амилоидоз (бронхоэктатическая болезнь, фибрознокавернозный туберкулез, ревматоидный артрит,
хронический остеомиелит).
42.
43. Рубрики клинического и судебно-медицинского диагнозов
РУБРИКИ КЛИНИЧЕСКОГО ИСУДЕБНО-МЕДИЦИНСКОГО
ДИАГНОЗОВ
44.
В структуре заболеваний выделяют понятиенозологическая форма (единица) –
совокупность клинических, лабораторных и
инструментальных диагностических
признаков, позволяющих
идентифицировать заболевание
(отравление, травму, физиологическое
состояние) и отнести его к группе состояний
с общей этиологией и патогенезом,
клиническими проявлениями, едиными
подходами к лечению и коррекции
состояния
45.
• ряд патологических процессов из числаосложнений по медико-социальным
требованиям переведены в МКБ-10 в
разряд самостоятельных нозологических
единиц (например, инфаркт миокарда,
инфаркт головного мозга, гангрена кишки,
гангрена конечности, кровоизлияние в
головной мозг и др.).
46.
Заключительный клинический и судебно-медицинский(патологоанатомический) диагнозы должны быть ясно и
четко рубрифицированы, т. е. всегда записаны в виде
следующих трех рубрик:
1. Основное заболевание (первоначальная причина
смерти) – при монокаузальном (от лат. causus –
причина) диагнозе представлено одним заболеванием
(травмой), при бикаузальном – двумя нозологическими
единицами (конкурирующими, сочетанными или
основным и фоновым заболеваниями), при
мультикаузальном – тремя и более заболеваниями
(полипатия – семейство или ассоциация болезней).
2. Осложнения (основного заболевания), включая
смертельное осложнение (непосредственную причину
смерти).
3. Сопутствующие заболевания.
47.
• Нерубрифицированныйзаключительный
клинический диагноз не подлежит сопоставлению,
непригоден для кодирования и статистического
анализа и независимо от своего содержания
расценивается как неверно оформленный диагноз.
• В этом случае имеет место расхождение диагнозов
по неправильно оформленному клиническому
диагнозу.
48.
Современный судебно-медицинский диагноз долженотвечать определению «диагноз болезни» –
медицинском заключении об имеющемся
заболевании (травме, отравлении) – причине смерти,
выраженном в терминах, предусмотренных
принятыми классификациями и номенклатурой
болезней.
Он – всегда комплексный, включающий все известные
в данном конкретном случае морфологические,
клинические, лабораторные и другие данные.
Недопустимо ограничивать диагноз только
морфологическими данными.
49.
Основное заболевание – это одна или нескольконозологических форм (заболеваний, травм),
записанных в принятых в отечественных
классификациях, Международной номенклатуре
болезней и МКБ-10 терминах, которые сами по
себе или через обусловленные ими осложнения
привели к смерти.
Эквивалентом основного заболевания могут быть
в определенных случаях обстоятельства
несчастного случая (главным образом при
ятрогенных осложнениях, явившихся причинами
смерти) или акт насилия, который вызвал
смертельную травму.
Это определение применимо для
заключительного клинического и судебномедицинского диагнозов с учетом требований
МКБ-10 к «основному состоянию» и в случаях
ятрогенной патологии.
50.
• Основное заболевание может бытьпредставлено двумя нозологическими
единицами и быть комбинированным
(конкурирующие, сочетанные, основным и
фоновым заболеваниями), или тремя и
более нозологиями и быть полипатией
(семейством или ассоциацией болезней).
51.
Основное комбинированное заболеваниепо типу конкурирующих заболеваний –
это два или более самостоятельных
заболевания, каждое из которых само по
себе могло послужить причинной смерти.
Примерами таких заболеваний могут быть
совпавшие по времени у одного больного
любые смертельные болезни.
52.
Основное комбинированное заболевание потипу сочетанных заболеваний отличается тем, что
каждое из них не является смертельным, однако,
развиваясь одновременно, они в совокупности
вызывают смертельный исход.
Например, может быть сочетание нозологических
единиц из групп острых ИБС и ЦВБ, которые
привели к смерти лишь в результате взаимного
отягощения, такое же сочетание характерно для
этих же нозологических форм с острыми
хирургическими заболеваниями.
53.
Речь идет только о заболеваниях,одновременно, а не последовательно
развившихся у больного.
Указание в рубрике комбинированного
основного заболевания в заключительном
клиническом диагнозе нозологических
единиц, которые не играли роли в
танатогенезе, но были ранее причиной
госпитализации, предметом лечебнодиагностических мероприятий, – грубая
ошибка формулировки диагноза и причина
расхождения диагнозов.
54.
• Основное комбинированное заболеваниепо типу основного заболевания с фоновым.
• В данном случае следует четко разграничить
фоновое заболевание, как самостоятельную
нозологическую единицу и неблагоприятный
фон, который может быть и нозологической
формой и специфической ситуацией, как
экзогенного, так и эндогенного рода.
55.
Фоновым заболеванием является нозологическаяединица, которая сыграла существенную роль в
возникновении и течении процесса, поставленного во
главу диагноза и способствовала возникновению
смертельных осложнений.
К фоновым заболеваниям следует относить только те
определенные нозологические единицы, которые
образуют вместе с основным неразрывную
патогенетическую цепь, в которой фоновое
заболевание ускоряет развитие основного, утяжеляет
его течение, способствует, а в большинстве случаев и
непосредственно участвует в развитии жизненно
опасных осложнений.
56.
Наиболее частымипримерами фоновых
заболеваний являются варианты артериальной
гипертензии или сахарного диабета для
нозологий из групп ишемических болезней
сердца и цереброваскулярных болезней.
Также алкоголизм, сахарный диабет, ведущие к
вторичному иммунному дефициту, становятся
фоновыми для многих инфекционных болезней
(пиелонефрит, туберкулез и др.).
57.
Нередко в медицинской документации можноотметить как злоупотребление этой
формулировкой диагноза, так и недостаточное
ее использование.
Так, недопустимо указывать в качестве
фонового заболевания для нозологических
единиц из групп ИБС или цереброваскулярных
заболеваний такие заболевания, как
алкоголизм.
Кроме того, сахарный диабет нередко
необоснованно включают в сопутствующие
заболевания.
58.
• В отдельных случаях, особенно у умершихлиц пожилого возраста, возможно наличие
более одного фонового заболевания,
например гипертонической болезни и
сахарного диабета.
• При
этом
возможно
кодирование
(шифровка) по МКБ–10 важнейшего из них
или, для уточненных статистических
исследований, обоих.
59.
При оформлении би- и мультикаузальногодиагноза можно указывать:
«Комбинированное основное заболевание:
конкурирующие заболевания (или: сочетанные
заболевания, или: основное заболевание и после
него – фоновое заболевание)».
допустимо не употреблять термин
«комбинированное основное заболевание», а
начинать диагноз сразу с записи: «Конкурирующие
заболевания: 1) ..., 2) ...», «Сочетанные заболевания:
1) ..., 2) ...», «Основное заболевание: .... Фоновое
заболевание: ...».
60.
При формулировке судебно-медицинскогодиагноза следует стремиться к более простой,
моно- или бикаузальной его структуре.
Число нозологических форм в комбинированном
основном заболевании должно быть, если
возможно, сведено к двум.
Нередко сложные диагнозы, в рубрике основного
заболевания, содержащие по 3–5 нозологических
форм, являются результатом недостаточно
глубокого анализа танатогенеза.
61.
• Осложнениями основного заболеванияследует считать нозологические единицы,
травмы, синдромы и симптомы,
патологические процессы, которые
патогенетически (прямо или косвенно)
связаны с основным заболеванием.
62.
При формулировке осложнений следуетупотреблять четкие термины, отражающие
определенные нозологические единицы,
синдромы и симптомы.
Такие термины, как «интоксикация»,
«сердечная недостаточность» и др. –
неинформативны и их следует избегать.
Также необходимо указывать именно
осложнения основного заболевания, а не
элементы механизма смерти (танатогенеза)
как, например, та же «сердечная
недостаточность».
63.
• Перечислять осложнения нужно впатогенетической или временной
последовательности.
• Среди всей группы осложнений выделяют
одно важнейшее – смертельное
осложнение.
• Нередко выделяемая группа смертельных
осложнений (более одного)
неинформативна и непригодна для
статистического анализа.
64.
Осложнения реанимационных мероприятийи интенсивной терапии (если они не явились
решающими факторами танатогенеза и, как,
например, смертельные ятрогенные
осложнения при ошибочно проведенных
медицинских мероприятиях, не стали
основным заболеванием) следует
обязательно указать в диагнозе, перечислив
эти мероприятия (с датами и длительностью
их проведения) и собственно осложнения
(например, переломы ребер и др.).
65.
• Сопутствующие заболевания – это однаили несколько нозологических единиц,
которые в данное время (при наступлении
летального исхода) не были
непосредственно связаны с основным
заболеванием и не принимали участия в
танатогенезе.
66.
Необходимо объективно доказать, что этизаболевания не играли роль в наступлении
летального исхода.
При этом нередко умершему по поводу этих
заболеваний могли производиться
определенные лечебно-диагностические
мероприятия. Однако важно отметить, что
сопутствующие заболевания не могут
иметь осложнений, играющих роль в
наступлении смерти – смертельных
осложнений.
67. СЛИЧЕНИЕ ДИАГНОЗОВ
68.
При анализе истории болезни и клинического
диагноза выявляются в основном следующие
ошибки:
организационные,
диагностические,
лечебно-тактические,
ошибки оформления медицинской
документации.
Диагностические ошибки устанавливаются
при сличении заключительного клинического
и судебно-медицинского диагнозов.
69. Существует четыре варианта при сличении диагнозов:
Совпадение диагнозов.
Расхождение диагнозов по основному заболеванию.
Нераспознанное смертельное осложнение
Нераспознанное сопутствующее заболевание
70.
Расхождения диагнозов рубрифицируются по следующейсхеме:
а) по нозологической форме,
б) по этиологии,
в) по первичной локализации болезненного процесса.
При комбинированном заболевании отсутствие или
ошибочный диагноз одного из основных заболеваний
считается расхождением диагнозов.
Наряду с констатацией расхождения в каждом конкретном
случае следует указать своевременность и полноту
клинического диагноза.
71.
Источники и причины ошибок и расхождения диагнозовмогут быть объективными и субъективными.
Объективные:
1. Недостаточность сведений в медицинской науке о сути и
механизмах патологического процесса.
2. Поздняя госпитализация и тяжесть состояния больного.
3. Редкость некоторых заболеваний.
4. Болезни без выраженной симптоматики.
5. Отсутствие возможности проведения специальных
исследований.
6. Невозможность получения консультации специалиста.
72.
Субъективные:1. Недостаточная квалификация врача (неправильная оценка
анамнестических, клинических, лабораторных данных).
2. Неполнота собранного анамнеза.
3. Недостаточное или запоздалое обследование больного.
4. Отсутствие данных специального метода исследования при
возможности его получения.
5. Переоценка возможностей применения специальных
методов исследования.
73.
6. Абсолютизация диагноза специалистаконсультанта.7. Отсутствие консультаций, когда они были
необходимы и возможны.
8. Неправильное построение заключительного
клинического диагноза.
9. Прочие причины.
74. Ятрогении
ЯТРОГЕНИИ75.
• «Ятрогении – любые нежелательные илинеблагоприятные последствия
профилактических, диагностических и
терапевтических вмешательств, либо
процедур, которые приводят к нарушениям
функции организма, ограничению
привычной деятельности, инвалидизации и
смерти».
76. Ятрогении делятся на два типа:
• I тип - ятрогении, наступившие вследствиеобоснованно назначенных и правильно
проведенных манипуляций, операций, курсов
лекарственной терапии.
• Они обусловлены, как правило, тяжелым
состоянием больного, выполнением «операции
отчаяния», риском самих диагностических или
лечебных манипуляций, индивидуальной
непереносимостью и непредсказуемыми
неблагоприятными реакциями (несчастные
случаи);
77.
• Неблагоприятные результаты обоснованнои правильно проведенных медицинских
мероприятий необходимо трактовать, как
осложнения заболевания, по поводу
которого эти мероприятия были
предприняты.
78.
• II тип - ятрогении, наступившие вследствиемероприятий, проведенных по
ошибочному диагнозу, не показанных и
неправильно проведенных лечебных,
диагностических манипуляций, операции,
курсов лекарственной терапии, вследствие
неоказания медицинской помощи истинные ятрогении (врачебные ошибки).
79.
• Ятрогении II типа, возникшие при неправильнопроведенных лечебных, диагностических или
профилактических мероприятиях, расцениваются,
как самостоятельные патологические
процессы, принимающие статус нозологии. В
зависимости от их значимости для состояния
здоровья больного или от роли в танатогенезе
они могут быть основным заболеванием (в том
числе, одним из конкурирующих или сочетанных),
фоновым или сопутствующим заболеванием.
80.
• Ятрогении трактуются, как основные заболевания иосновные причины смерти, в следующих случаях:
• 1. Неблагоприятные результаты лечебных
мероприятий, проведенных по ошибочному диагнозу
или с косметической целью и приведшие сами по себе
к смертельному исходу.
• 2. Неправильно проведенное лечебное мероприятие,
послужившее причиной смерти.
• 3. Осложнения лекарственной терапии с развитием
дисбактериоза, эндо- и экзогенной суперинфекции.
81.
• 4. Смертельные аллергические реакции идругие осложнения после введения
лечебных средств без предварительно
проведенных аллергологических проб или
игнорирование и недоучет этих данных.
• 5. Переливание иногруппной крови.
• 6. Закончившиеся смертью манипуляции,
проведенные с диагностической целью, а
также различные вакцинации.
• 7. Смерть от наркоза.


































































 medicine
medicine