Similar presentations:
Дыхательная система Правила сбора мокроты
1.
ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ПРОФЕССИОНАЛЬНОЕОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ТЮМЕНСКОЙ ОБЛАСТИ
«ТЮМЕНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
Дыхательная система
Правила сбора
мокроты
Духовских Юлия Сергеевна
2.
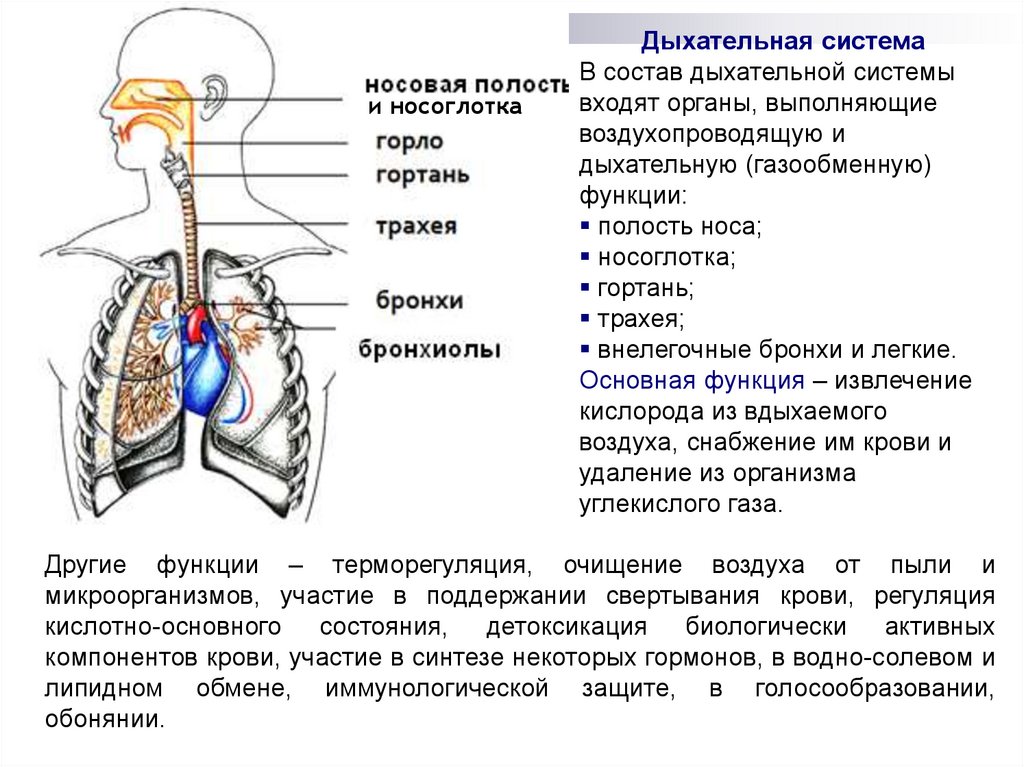
и носоглоткаДыхательная система
В состав дыхательной системы
входят органы, выполняющие
воздухопроводящую и
дыхательную (газообменную)
функции:
полость носа;
носоглотка;
гортань;
трахея;
внелегочные бронхи и легкие.
Основная функция – извлечение
кислорода из вдыхаемого
воздуха, снабжение им крови и
удаление из организма
углекислого газа.
Другие функции – терморегуляция, очищение воздуха от пыли и
микроорганизмов, участие в поддержании свертывания крови, регуляция
кислотно-основного состояния, детоксикация биологически активных
компонентов крови, участие в синтезе некоторых гормонов, в водно-солевом и
липидном обмене, иммунологической защите, в голосообразовании,
обонянии.
3.
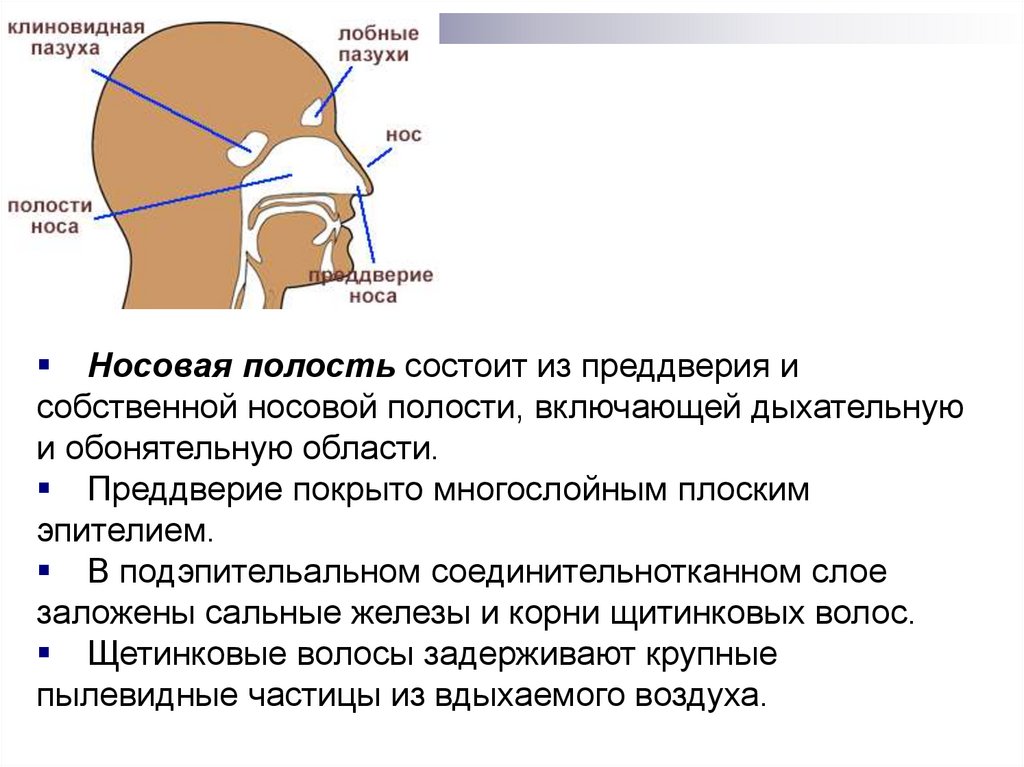
Носовая полость состоит из преддверия исобственной носовой полости, включающей дыхательную
и обонятельную области.
Преддверие покрыто многослойным плоским
эпителием.
В подэпительальном соединительнотканном слое
заложены сальные железы и корни щитинковых волос.
Щетинковые волосы задерживают крупные
пылевидные частицы из вдыхаемого воздуха.
4.
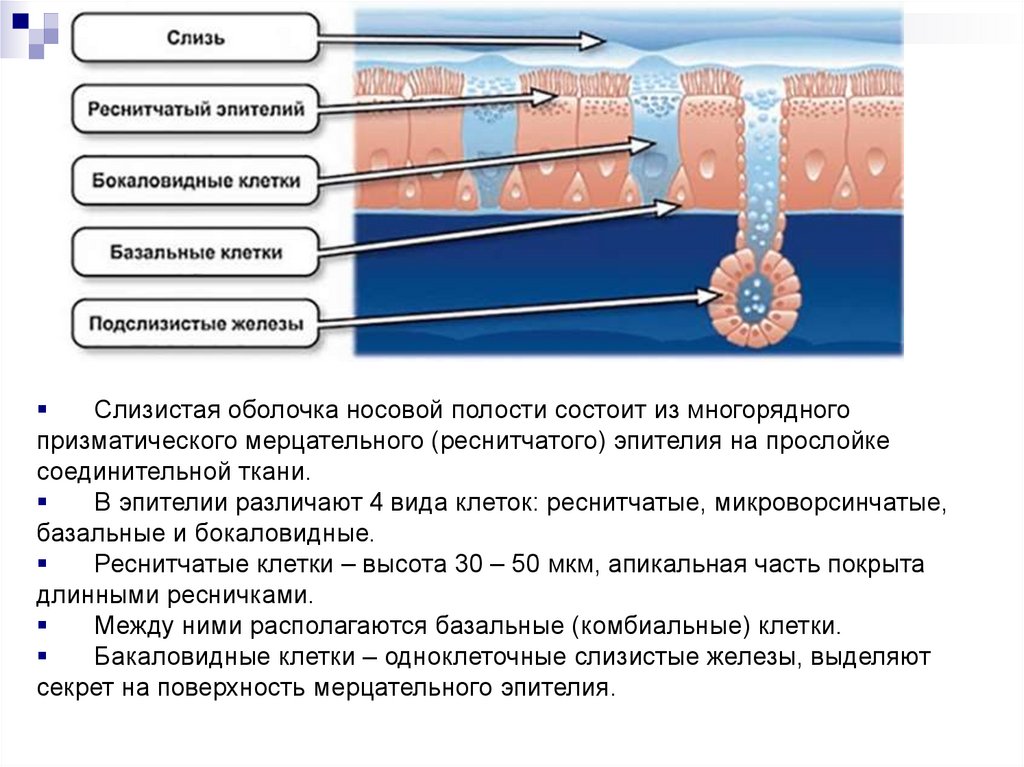
Слизистая оболочка носовой полости состоит из многорядногопризматического мерцательного (реснитчатого) эпителия на прослойке
соединительной ткани.
В эпителии различают 4 вида клеток: реснитчатые, микроворсинчатые,
базальные и бокаловидные.
Реснитчатые клетки – высота 30 – 50 мкм, апикальная часть покрыта
длинными ресничками.
Между ними располагаются базальные (комбиальные) клетки.
Бакаловидные клетки – одноклеточные слизистые железы, выделяют
секрет на поверхность мерцательного эпителия.
5.
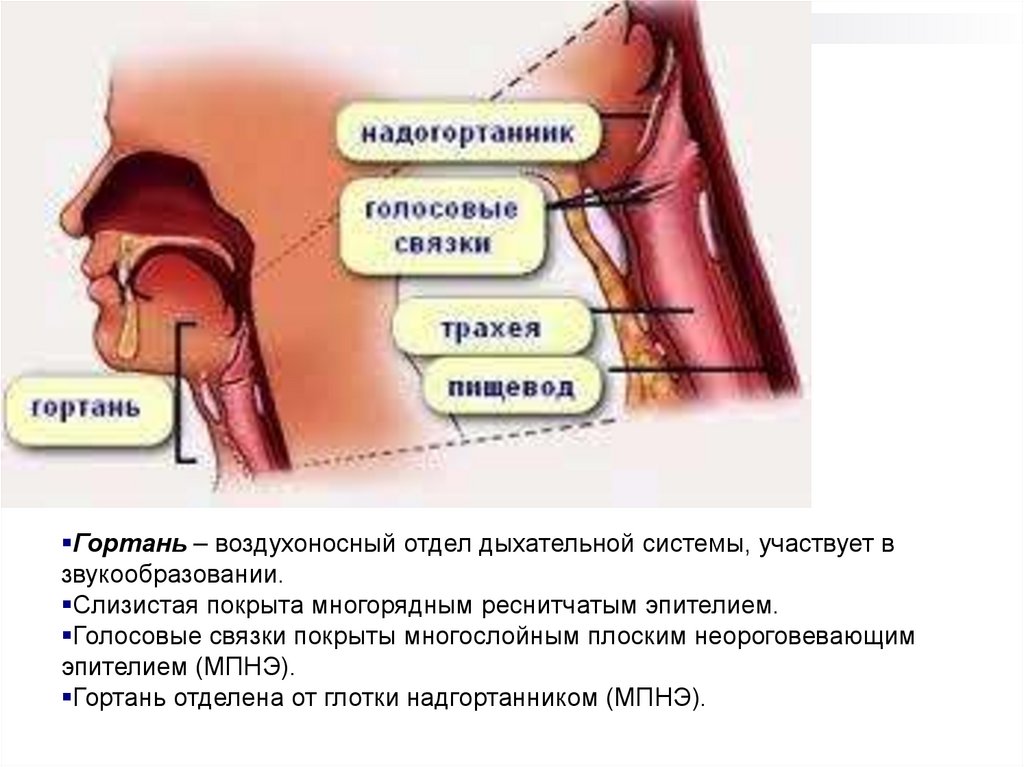
Гортань – воздухоносный отдел дыхательной системы, участвует взвукообразовании.
Слизистая покрыта многорядным реснитчатым эпителием.
Голосовые связки покрыты многослойным плоским неороговевающим
эпителием (МПНЭ).
Гортань отделена от глотки надгортанником (МПНЭ).
6.
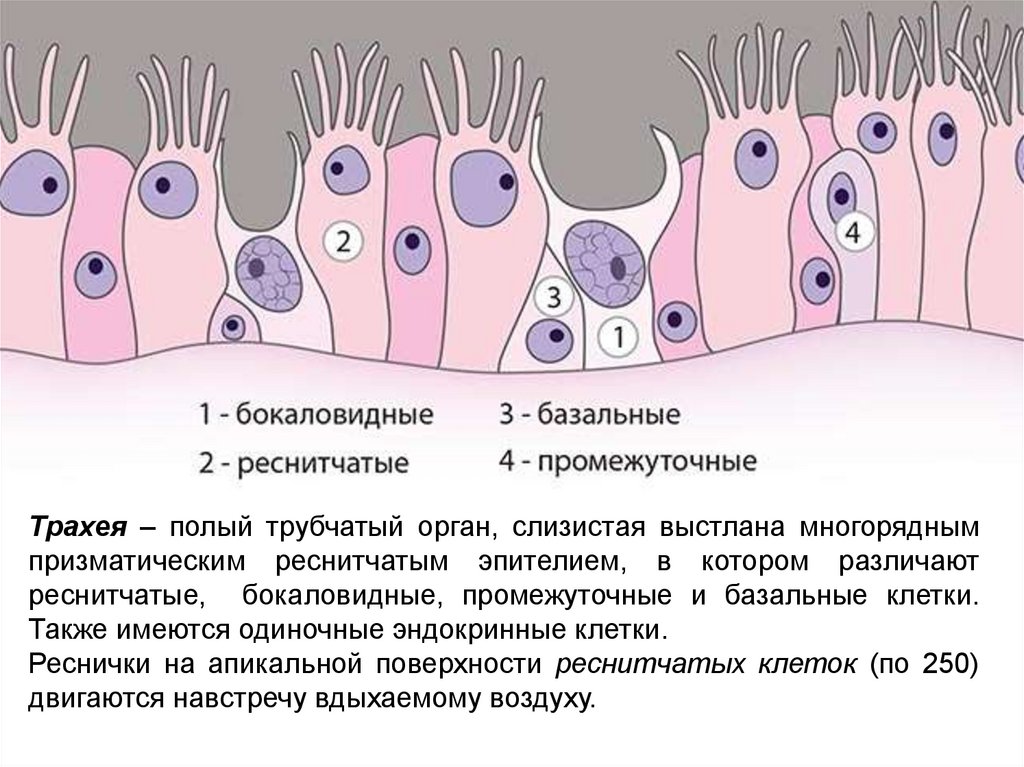
Трахея – полый трубчатый орган, слизистая выстлана многоряднымпризматическим реснитчатым эпителием, в котором различают
реснитчатые, бокаловидные, промежуточные и базальные клетки.
Также имеются одиночные эндокринные клетки.
Реснички на апикальной поверхности реснитчатых клеток (по 250)
двигаются навстречу вдыхаемому воздуху.
7.
Бокаловидные клетки – одноклеточные железы (мукоциты),выделяют слизистый секрет, богатый гиалуроновой и
сиаловой кислотами. К секрету прилипают пылевые
частицы и удаляются при откашливании. Секрет содержит
IgA для обезвреживания микроорганизмов.
Эндокринные клетки имеют пирамидальную форму,
округлое ядро и секреторные гранулы. Образуют пептидные
гормоны и биогенные амины – норадренолин, серотонин,
дофамин – регулируют сокращение мышечных клеток
воздухоносных путей.
Базальные и промежуточные клетки – камбиальные,
малодифференцированные, сохранившие способность к
митотическому делению. Являются источником для
процессов физиологической и репаративной регенерации.
8.
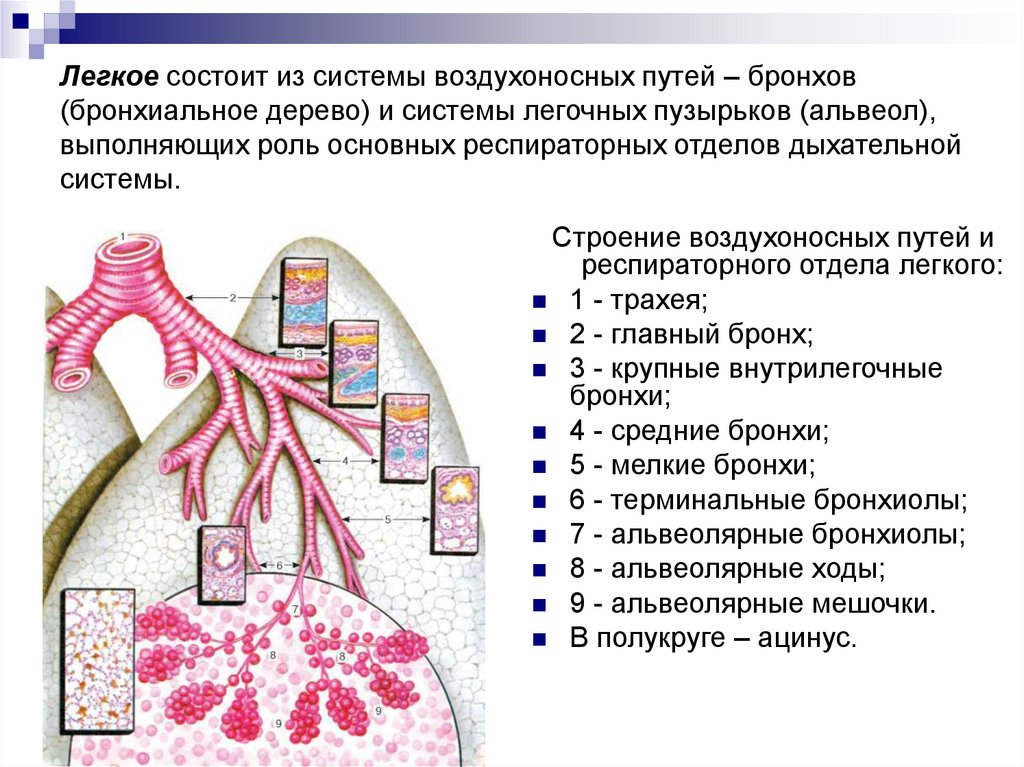
Легкое состоит из системы воздухоносных путей – бронхов(бронхиальное дерево) и системы легочных пузырьков (альвеол),
выполняющих роль основных респираторных отделов дыхательной
системы.
Строение воздухоносных путей и
респираторного отдела легкого:
1 - трахея;
2 - главный бронх;
3 - крупные внутрилегочные
бронхи;
4 - средние бронхи;
5 - мелкие бронхи;
6 - терминальные бронхиолы;
7 - альвеолярные бронхиолы;
8 - альвеолярные ходы;
9 - альвеолярные мешочки.
В полукруге – ацинус.
9.
Бронхиальное дерево:главные бронхи (правый и левый)
внелегочные долевые бронхи (крупные бронхи 1-го
порядка)
крупные зональные внелегочные (по 4 в каждом легком)
бронхи (бронхи 2-го порядка)
внутрилегочные бронхи сегментарные (по 10 в каждом
легком)
бронхи 3-5-го порядка (субсегментарные), которые по
размеру относятся к средним бронхам (диаметр 2-5 мм)
мелкие (диаметр 1-2 мм) бронхи
терминальные бронхиолы (bronchioli terminales)
респираторные отделы легкого, выполняющие
газообменную функцию.
Всего в легком у взрослого человека насчитывается до 23
генераций ветвлений бронхов и альвеолярных ходов.
Конечные бронхиолы соответствуют 16-й генерации.
10.
Слизистая бронхов – многорядный реснитчатый эпителий,его толщина постепенно уменьшается от высоких
призматических клеток до низких кубических.
Секреторные клетки вырабатывают ферменты,
расщепляющие сурфактант, покрывающий респираторные
отделы.
Безреснитчатые клетки встречаются в бронхиолах,
содержат гликоген.
Каемчатые клетки реагируют на изменения химического
состава воздуха, циркулирующего в воздухоносных путях, и
являются хеморецепторами.
Конечные (терминальные) бронхиолы имеют диаметр около
0,5 мм. Их слизистая выстлана однослойным кубическим
реснитчатым эпителием, в котором встречаются щеточные,
секреторные и бескаемчатые клетки.
11.
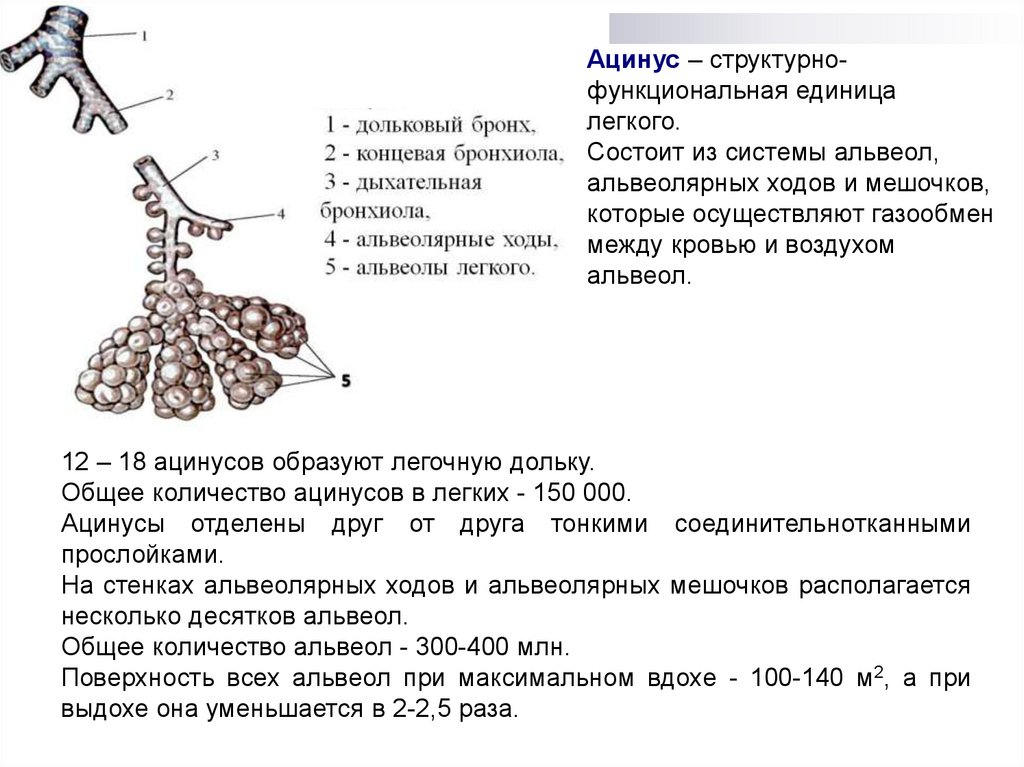
Ацинус – структурнофункциональная единицалегкого.
Состоит из системы альвеол,
альвеолярных ходов и мешочков,
которые осуществляют газообмен
между кровью и воздухом
альвеол.
12 – 18 ацинусов образуют легочную дольку.
Общее количество ацинусов в легких - 150 000.
Ацинусы отделены друг от друга тонкими соединительнотканными
прослойками.
На стенках альвеолярных ходов и альвеолярных мешочков располагается
несколько десятков альвеол.
Общее количество альвеол - 300-400 млн.
Поверхность всех альвеол при максимальном вдохе - 100-140 м2, а при
выдохе она уменьшается в 2-2,5 раза.
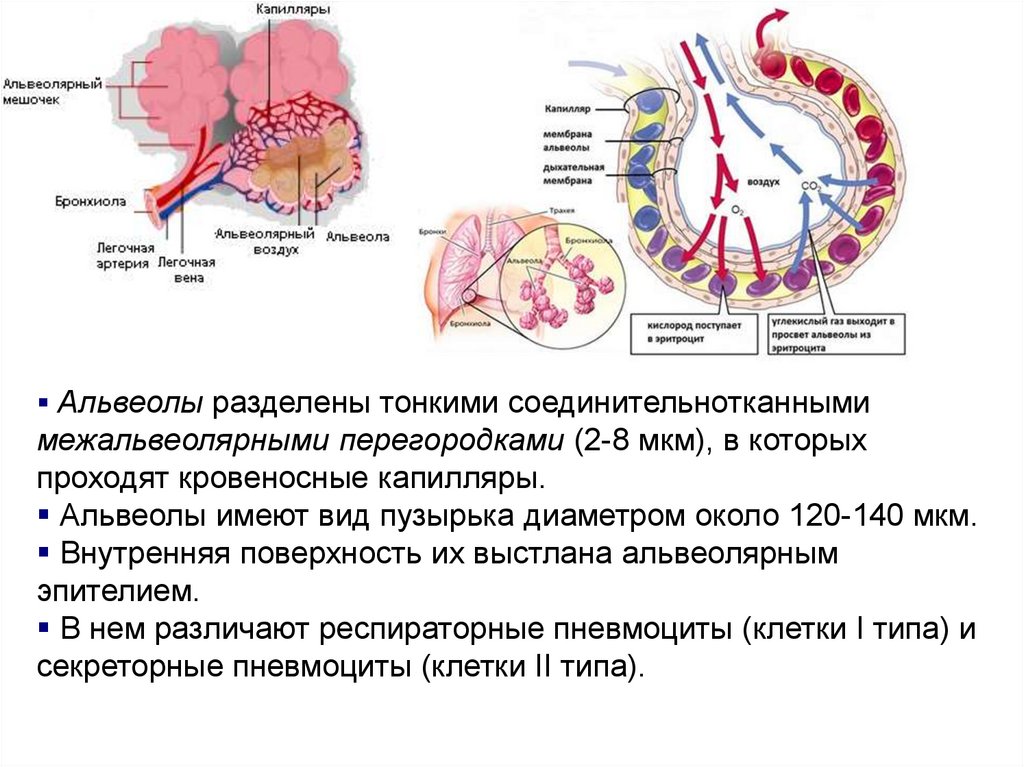
12.
Альвеолы разделены тонкими соединительнотканнымимежальвеолярными перегородками (2-8 мкм), в которых
проходят кровеносные капилляры.
Альвеолы имеют вид пузырька диаметром около 120-140 мкм.
Внутренняя поверхность их выстлана альвеолярным
эпителием.
В нем различают респираторные пневмоциты (клетки I типа) и
секреторные пневмоциты (клетки II типа).
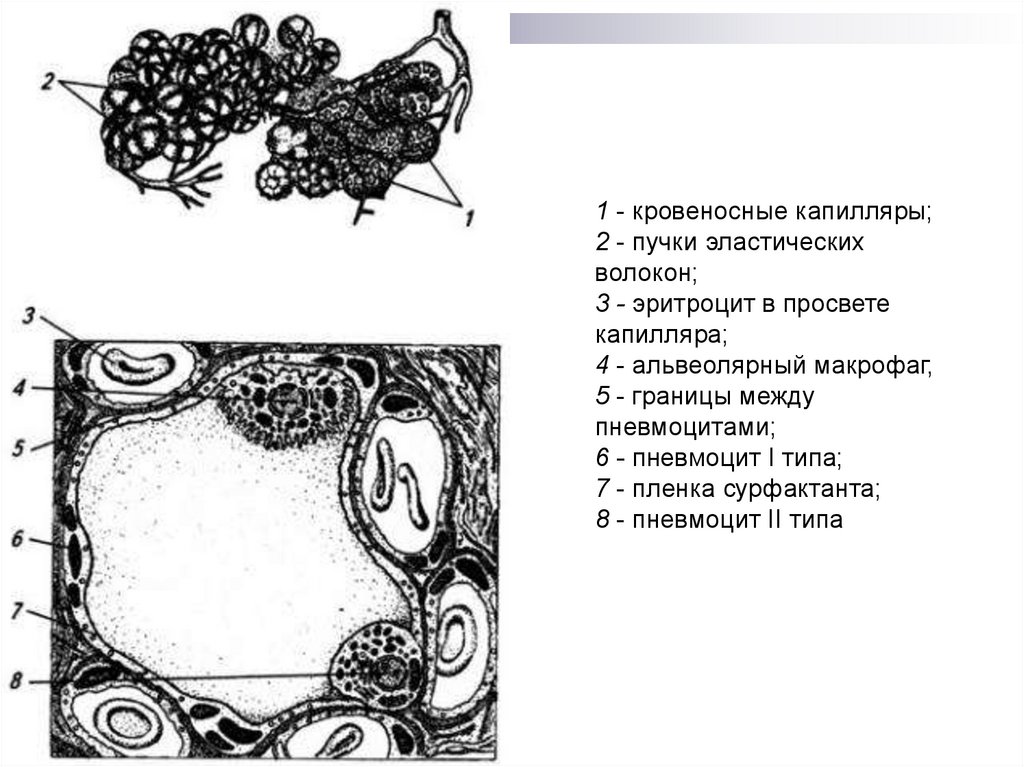
13.
1 - кровеносные капилляры;2 - пучки эластических
волокон;
3 - эритроцит в просвете
капилляра;
4 - альвеолярный макрофаг,
5 - границы между
пневмоцитами;
6 - пневмоцит I типа;
7 - пленка сурфактанта;
8 - пневмоцит II типа
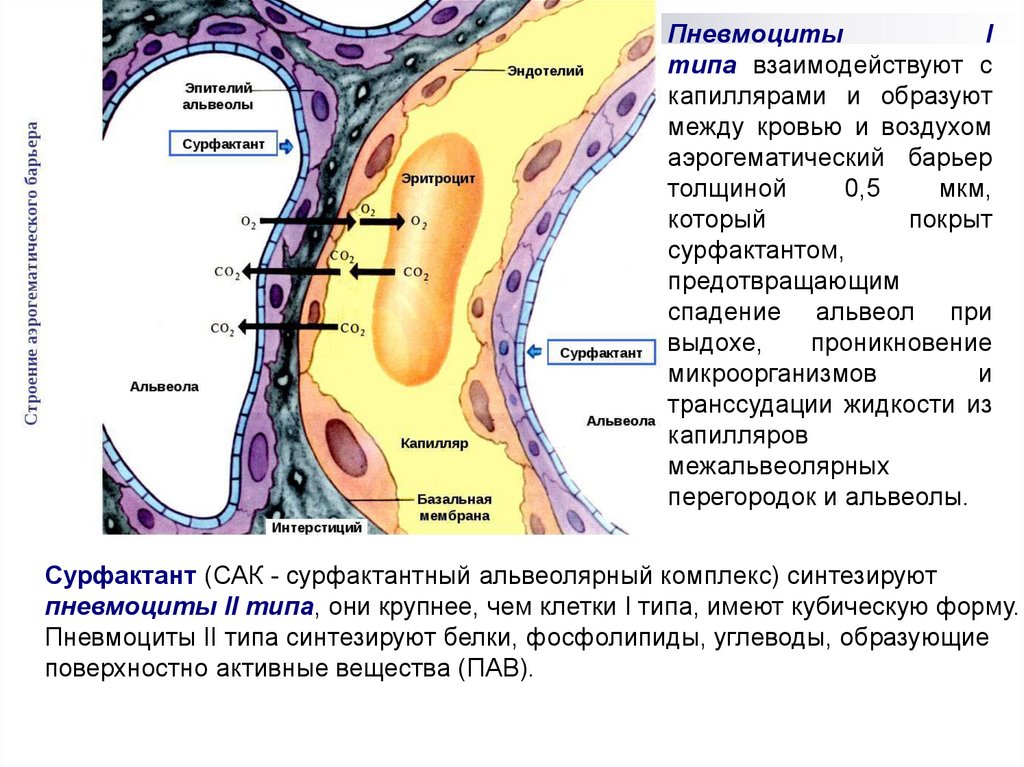
14.
ПневмоцитыI
типа взаимодействуют с
капиллярами и образуют
между кровью и воздухом
аэрогематический барьер
толщиной
0,5
мкм,
который
покрыт
сурфактантом,
предотвращающим
спадение альвеол при
выдохе,
проникновение
микроорганизмов
и
транссудации жидкости из
капилляров
межальвеолярных
перегородок и альвеолы.
Сурфактант (САК - сурфактантный альвеолярный комплекс) синтезируют
пневмоциты II типа, они крупнее, чем клетки I типа, имеют кубическую форму.
Пневмоциты II типа синтезируют белки, фосфолипиды, углеводы, образующие
поверхностно активные вещества (ПАВ).
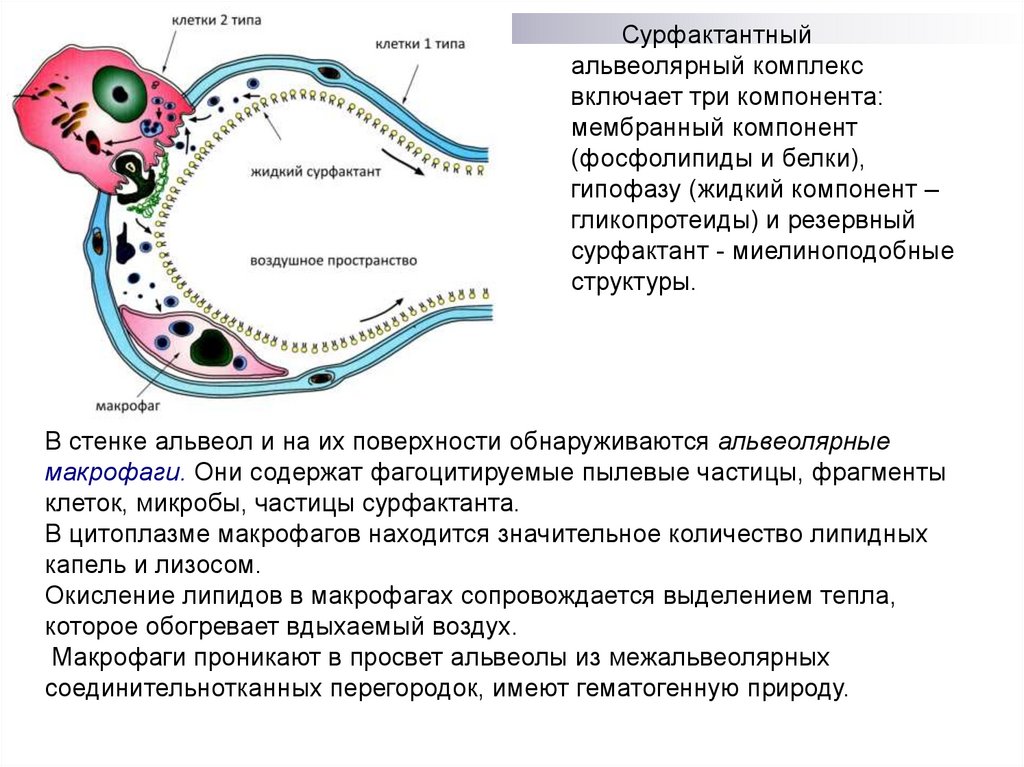
15.
Сурфактантныйальвеолярный комплекс
включает три компонента:
мембранный компонент
(фосфолипиды и белки),
гипофазу (жидкий компонент –
гликопротеиды) и резервный
сурфактант - миелиноподобные
структуры.
В стенке альвеол и на их поверхности обнаруживаются альвеолярные
макрофаги. Они содержат фагоцитируемые пылевые частицы, фрагменты
клеток, микробы, частицы сурфактанта.
В цитоплазме макрофагов находится значительное количество липидных
капель и лизосом.
Окисление липидов в макрофагах сопровождается выделением тепла,
которое обогревает вдыхаемый воздух.
Макрофаги проникают в просвет альвеолы из межальвеолярных
соединительнотканных перегородок, имеют гематогенную природу.
16.
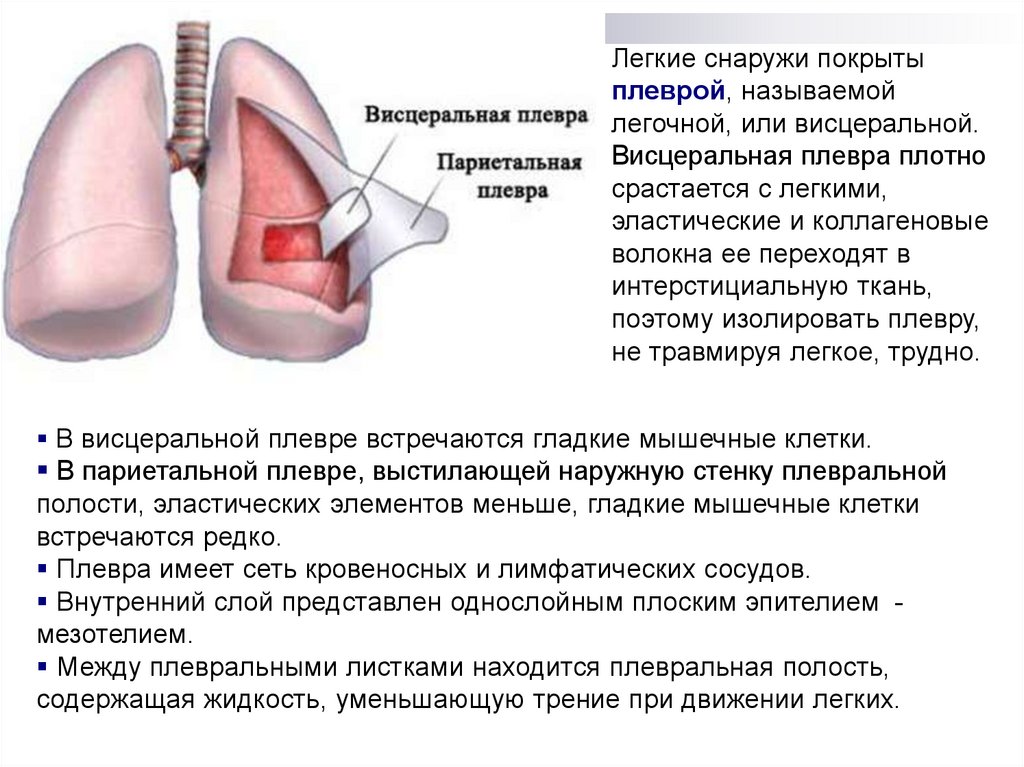
Легкие снаружи покрытыплеврой, называемой
легочной, или висцеральной.
Висцеральная плевра плотно
срастается с легкими,
эластические и коллагеновые
волокна ее переходят в
интерстициальную ткань,
поэтому изолировать плевру,
не травмируя легкое, трудно.
В висцеральной плевре встречаются гладкие мышечные клетки.
В париетальной плевре, выстилающей наружную стенку плевральной
полости, эластических элементов меньше, гладкие мышечные клетки
встречаются редко.
Плевра имеет сеть кровеносных и лимфатических сосудов.
Внутренний слой представлен однослойным плоским эпителием мезотелием.
Между плевральными листками находится плевральная полость,
содержащая жидкость, уменьшающую трение при движении легких.
17.
Правила сбора мокротыМокрота — патологическое
отделяемое легких и
дыхательных путей —
бронхов, трахеи, гортани.
Клинический анализ мокроты
включает описание ее
характера, общих свойств и
микроскопическое
исследование.
Получение мокроты
происходит утром, после
туалета полости рта и
полоскания 2 % раствором
соды, до приема пищи.
Мокрота собирается в
чистую, широкогорлую посуду
после нескольких кашлевых
толчков и сразу доставляется
в лабораторию.
18.
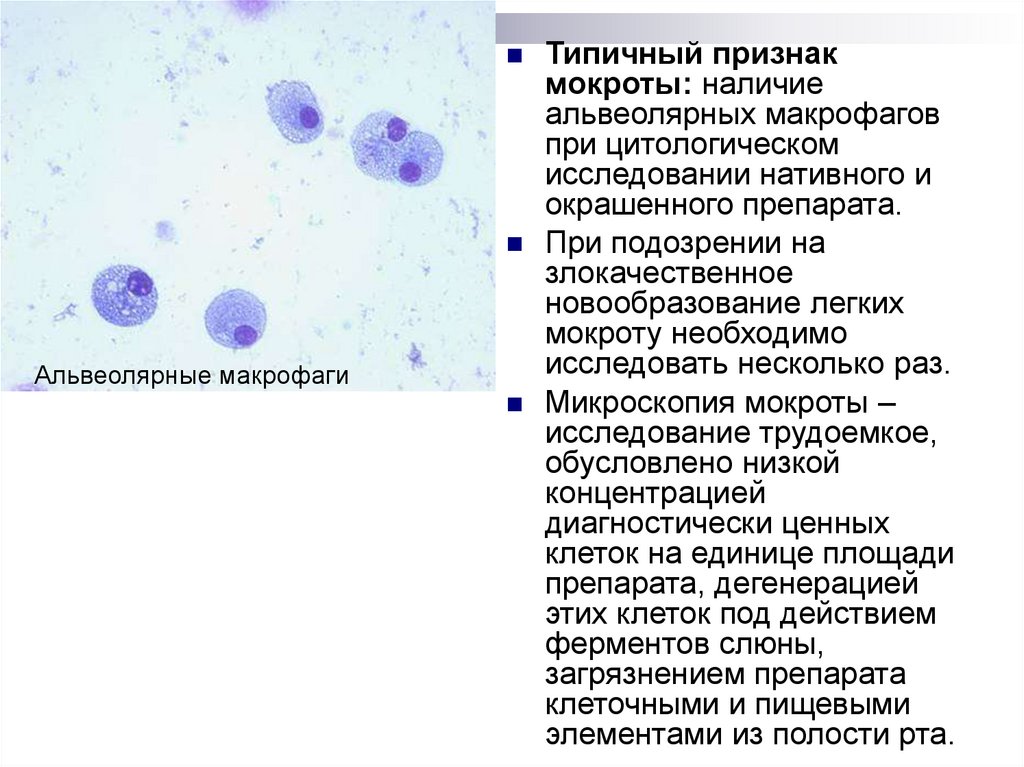
Типичный признакмокроты: наличие
альвеолярных макрофагов
при цитологическом
исследовании нативного и
окрашенного препарата.
При подозрении на
злокачественное
новообразование легких
мокроту необходимо
исследовать несколько раз.
Микроскопия мокроты –
исследование трудоемкое,
обусловлено низкой
концентрацией
диагностически ценных
клеток на единице площади
препарата, дегенерацией
этих клеток под действием
ферментов слюны,
загрязнением препарата
клеточными и пищевыми
элементами из полости рта.
Альвеолярные макрофаги
19.
СБОР МОКРОТЫ НАМИКОБАКТЕРИИ ТУБЕРКУЛЕЗА
Утреннюю порцию собирают в
стерильные широкие прозрачные
флаконы объемом 20 – 50 мл с
плотно закрывающимися
крышками для предотвращения
загрязнения окружающей среды
микобактериями и предохранения
исследуемого материала от
загрязнения кислотоустойчивыми
микобактериями.
Качественным материалом можно
считать мокроту, имеющую
слизистый или слизисто-гнойный
характер, содержащую плотные
включения.
20.
21.
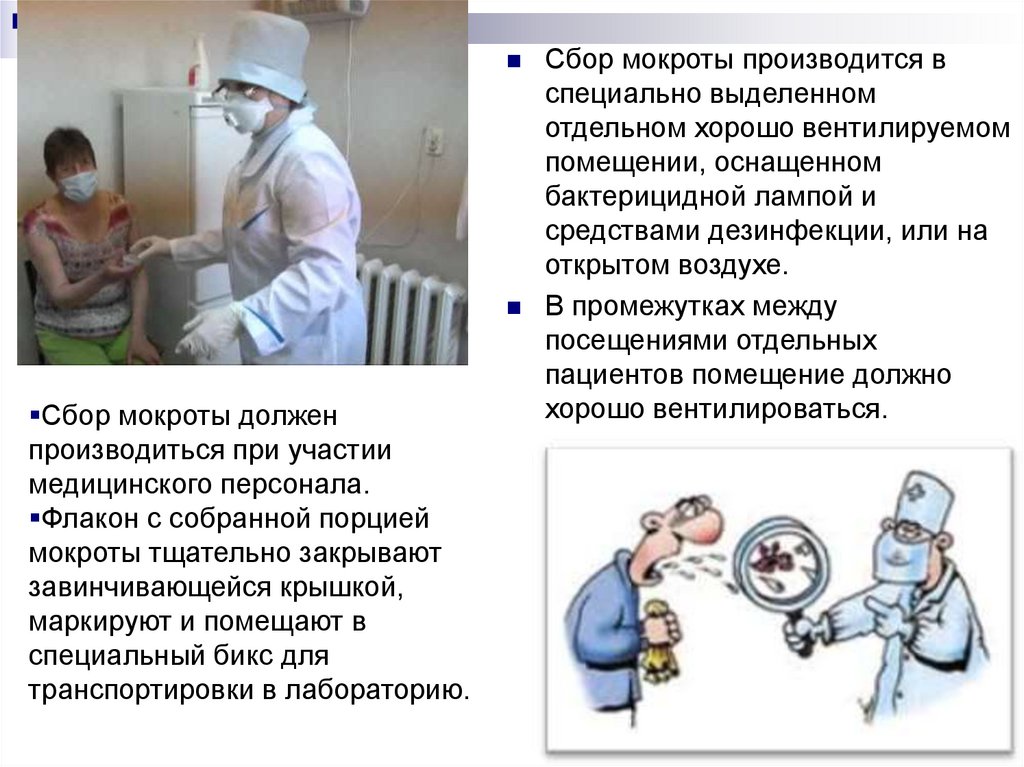
Сбор мокроты долженпроизводиться при участии
медицинского персонала.
Флакон с собранной порцией
мокроты тщательно закрывают
завинчивающейся крышкой,
маркируют и помещают в
специальный бикс для
транспортировки в лабораторию.
Сбор мокроты производится в
специально выделенном
отдельном хорошо вентилируемом
помещении, оснащенном
бактерицидной лампой и
средствами дезинфекции, или на
открытом воздухе.
В промежутках между
посещениями отдельных
пациентов помещение должно
хорошо вентилироваться.
22.
Срок сохранения в холодильнике 48 - 72 часов. При более длительномхранении необходимо применить
консервирующие средства.
Предохранять от прямых солнечных
лучей.
Транспортировать в специальных
контейнерах.
Емкости с мокротой должны быть
закреплены в контейнерах в
вертикальном положении.
Каждая проба маркируется, имеет
соответствующее направление, а вся
партия - заполненный
сопроводительный лист, которые
помещаются в полиэтиленовый пакет
и передаются непосредственно в
руки водителю автотранспорта.
23.
ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ПРОФЕССИОНАЛЬНОЕОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ТЮМЕНСКОЙ ОБЛАСТИ
«ТЮМЕНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
Физико-химические
свойства мокроты
Пляшкова Светлана Анатольевна
24.
Мокрота – патологическийсекрет, выделяемый с
кашлем или при
отхаркивании из легких и
дыхательных путей (бронхи,
трахея, гортань).
В норме мокрота не
выделяется.
Образующийся в
небольшом количестве
(около 10 мл в сутки) секрет
здоровый человек обычно
проглатывает незаметно.
25.
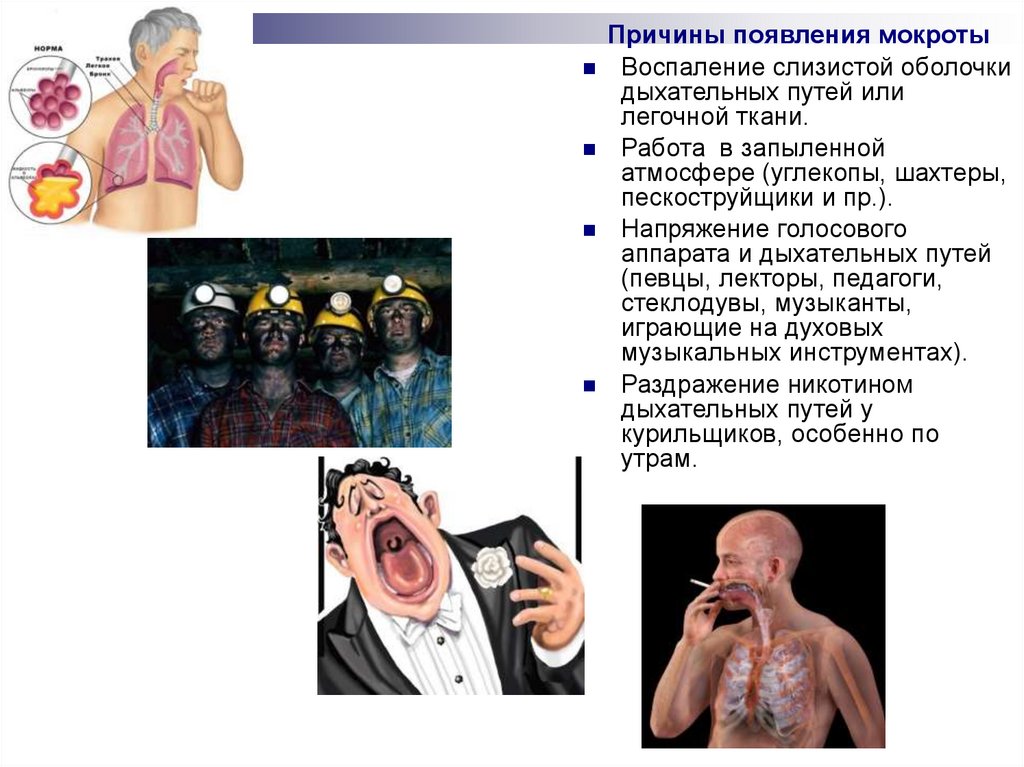
Причины появления мокротыВоспаление слизистой оболочки
дыхательных путей или
легочной ткани.
Работа в запыленной
атмосфере (углекопы, шахтеры,
пескоструйщики и пр.).
Напряжение голосового
аппарата и дыхательных путей
(певцы, лекторы, педагоги,
стеклодувы, музыканты,
играющие на духовых
музыкальных инструментах).
Раздражение никотином
дыхательных путей у
курильщиков, особенно по
утрам.
26.
Методы исследования мокроты:Макроскопический (количество,
характер, консистенция и запах, наличие
примесей).
Микроскопический (клеточные,
кристаллические элементы).
Бактериологический (посев мокроты на
питательные среды для выявления
возбудителя и определения его
чувствительности к антибиотикам).
27.
Суточное количество мокротыПри остром бронхите, бронхиальной астме и в
начальной стадии пневмонии выделяется в течение
суток до 1 – 2 мл (2 – 3 плевка).
При хроническом бронхите, аденоматозе (болезнь,
характеризующаяся разрастанием в
лёгких железистоподобных очагов), туберкулезе легких
выделяется до 25 – 100 мл мокроты.
При бронхоэктатической болезни, актиномикозе,
глистных заболеваниях её количество достигает 2 л, а
при вскрытии абсцесса легкого (эмпиемы) – 4 л.
В КДЛ для исследования обычно доставляется только
утренняя свежевыделенная мокрота.
Дети и резкоослабленные больные откашливают не всю
мокроту, поэтому выделяют её мало.
28.
Деление на слоиХарактерно для мокроты, выделяющейся в большом
количестве.
Деление на 2 слоя (серозный и гнойный) – при абсцессе
легкого.
Деление на 3 слоя (пенистый, серозный, гнойный) –
бронхоэктатическая болезнь, гангрена легкого, гнилостный
бронхит, иногда туберкулез.
Причина расслоения – разная относительная плотность
составных частей мокроты.
29.
ЗапахСвежая мокрота запаха не
имеет.
Появляется при нарушении
оттока мокроты.
Гнилостный или
гангренозный запах в
свежесобранной мокроте
характерен для гнилостного
бронхита, гангрены легкого,
абсцесса легкого и
злокачественных
новообразований легких,
сопровождающихся
некрозом.
Для вскрывшейся
эхинококковой кисты
характерен своеобразный
фруктовый запах мокроты.
30.
Цвет и прозрачностьВ норме мокрота бесцветна.
Цвет и прозрачность зависят от её характера.
Слизистая мокрота прозрачная и бесцветная или
белесоватого цвета.
Гнойная и гнойно-слизистая – серая, желтоватая и
зеленоватая. Цвет обусловлен присутствием лейкоцитов,
продуктов их распада или продуктов ж/д бактерий (синегнойная
палочка).
Кровянистая - красная при значительном легочном
кровотечении.
Ржавый цвет - крупозная пневмония.
Буроватый – парагонимоза.
Коричневый – туберкулез, гангрена, новообразования легких
(обусловлен продуктом распада гемоглобина –
гемосидерином).
Малиновая – злокачественные новообразования (ЗНО) легких.
Иногда она прозрачная, как желе, из-за гемолиза эритроцитов,
а иногда мутная из-за присутствия в мокроте гемоглобина,
эритроцитов и др. клеточных элементов.
31.
При желтухе – грязно-зеленая или зеленовато-желтая. При использовании мочевой тест-полоски
зона билирубина приобретает пурпурное
окрашивание.
Экзогенное окрашивание
черная или темно-серая мокрота у шахтеров от
угольной пыли;
синяя – у рабочих заводов, производящих
ультрамариновые краски;
белая у мукомолов и пекарей.
32.
Консистенция (вязкость)Зависит от состава мокроты (содержания слизи, количества форменных
элементов).
Мокрота может быть вязкой, густой, жидкой.
Слизистая мокрота, как правило, вязкая; гнойная - густая; серозная жидкая.
При воспалительных заболеваниях в начальных стадиях мокрота бывает
вязкой.
Размножение патогенных микробов, протеолитические ферменты
которых расщепляют мукополисахариды, ведет к снижению вязкости
мокроты.
33.
РеакцияВ норме мокрота имеет основную или нейтральную
реакцию. Разложившаяся мокрота приобретает кислую
реакцию.
Характер мокроты
Основными составными частями мокроты являются
слизь, гной, кровь, серозная жидкость
(сывороточная жидкость - прозрачная
желтоватая жидкость, образуется из крови вследствие
просачивания её из капилляров).
В зависимости от преобладания какой-либо составной
части различают слизистую, слизисто-гнойную, гнойнослизистую, гнойную, кровянистую (кровавую), слизистокровянистую, слизисто-гнойно-кровянистую, серозную.
Преобладающую часть мокроты ставят на последнее
место.
34.
Слизистая мокротаОбразуется в результате повышенного образования слизи
слизистыми железами дыхательных путей под влиянием
бактерий или др. раздражителей.
Бесцветная, прозрачная, стекловидная, вязкая по
консистенции и содержит мало клеточных элементов.
Причины: хроническое воспаление ВДП, у курильщиков,
астматические приступы, коклюш, острый бронхит,
инфильтративный и очаговый туберкулез.
Гнойно-слизистая мокрота
Неоднородна, состоит из слизи с гнойными комочками
округлой формы.
Заболевания ВДП.
На фоне слизи могут быть видны беловато-серые или
кровянистые прожилки (рак легких).
35.
Слизисто-гнойная мокротаОднородная мутная и вязкая.
Слизь и гной смешаны.
Заболевания бронхов и легочной паренхимы
(бронхиты, пневмонии).
Гнойная мокрота
Жидкая или полужидкая, выделяется в большом
количестве.
Фибринозно-кавернозная форма туберкулеза.
Большое количество гнойной, зеленоватой, с
гнилостным запахом мокроты - при абсцессе легкого.
Чисто гнойная мокрота выделяется очень редко, только
при вскрытии эмпиемы в просвет бронха. При
движении этой мокроты по бронхам к ней
примешивается небольшое количество слизи.
36.
Кровавая мокротаПричины: tbs легких, актиномикоз, гангрена,
бронхоэктазы, новообразования, сифилис, ранение
легкого. Кровь м.б. и не легочного характера – из
полости носа, из язвы желудка, при прорыве
аневризмы аорты в просвет бронха или в трахею.
Слизисто-кровянистая мокрота – при инфаркте
легкого, при поражении ВДП или носоглотки.
Слизисто-гнойно-кровянистая – при tbs, тяжелых
застойных катарах дыхательных путей,
новообразованиях, актиномикозе, парагонимозе,
бронхоэктазах. Примесь крови в мокроте может быть в
виде мелких прожилок и тяжей.
37.
Пенистая мокротаБесцветная, похожа на слюну, характерна для
аденоматоза легких (множественные очаги железистых
разрастаний в легких).
Серозная мокрота
Бесцветная, пенистая, жидкая, не вязкая, прозрачная.
При примеси крови и продуктов её распада м.б.
красноватой или желтоватой.
Отличительный признак – большое содержание белка.
Причины: отек легких, tbs легких.
Следы белка отмечаются при хроническом бронхите.
Относительное количество белка можно оценить с
помощью мочевой тест-полоски.
38.
Сгустки фибринаПримеси
Выявляются при макроскопии
мокроты. Для этого мокроту
следует рассматривать в чашке
Петри на черном или белом фоне.
Сгустки фибрина - беловатые
или красноватые древовидно
разветвленные образования,
наблюдаются при крупозной
пневмонии, фибринозном
бронхите.
Спирали Куршмана - беловатые,
прозрачные, штопорообразно
извитые образования. Имеют вид
закрученной слизи с центральной,
осевой беловатой нитью.
Представляют собой слепки
мелких бронхов и встречаются
при их сужении вследствие
бронхоспазма. Характерны для
бронхиальной астмы.
39.
Гнойные пробки (пробки Дитриха) - комочкибеловатого или желтовато-сероватого цвета
величиной с булавочную головку с неприятным
запахом, состоящие из детрита (клеточного распада),
кристаллов жирных кислот, жира и бактерий,
встречаются при абсцессе, гангрене легких и
бронхоэктатической болезни.
Рисовидные тельца (зерна чечевицы, линзы
Коха) - небольшие зеленовато-желтые плотные, с
булавочную головку, творожистые образования,
состоящие из детрита, туберкулезных палочек,
холестерина, эластических волокон, - появляются при
кавернозном туберкулезе.
40.
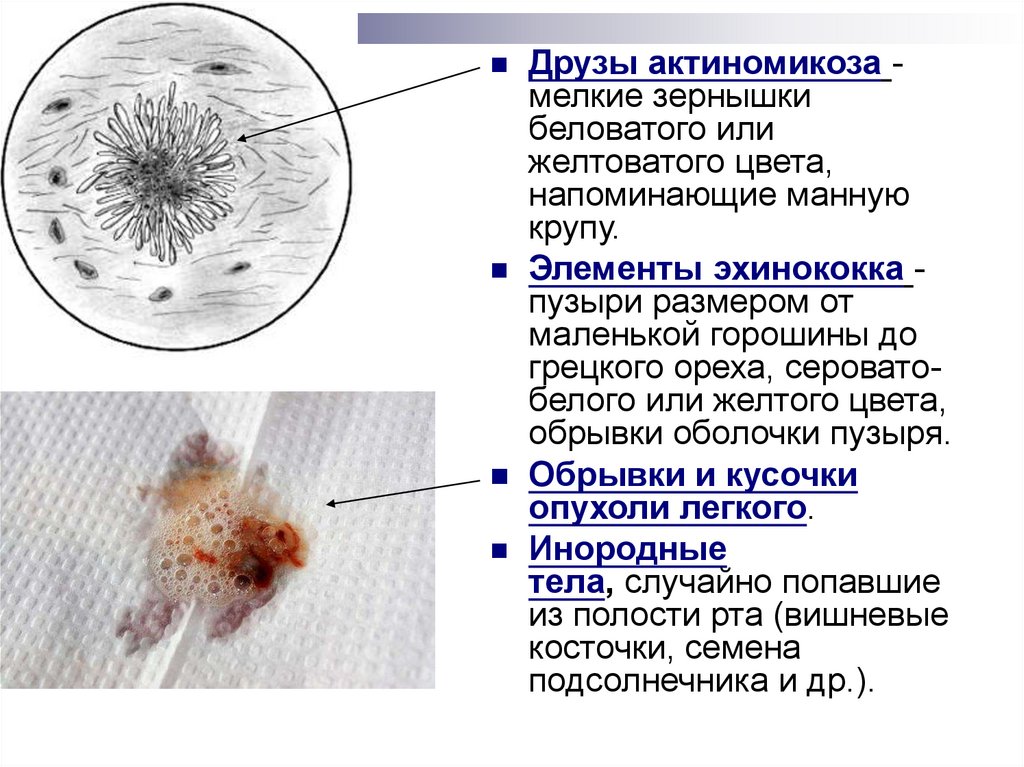
Друзы актиномикоза мелкие зернышкибеловатого или
желтоватого цвета,
напоминающие манную
крупу.
Элементы эхинококка пузыри размером от
маленькой горошины до
грецкого ореха, сероватобелого или желтого цвета,
обрывки оболочки пузыря.
Обрывки и кусочки
опухоли легкого.
Инородные
тела, случайно попавшие
из полости рта (вишневые
косточки, семена
подсолнечника и др.).
41.
ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ПРОФЕССИОНАЛЬНОЕОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ТЮМЕНСКОЙ ОБЛАСТИ
«ТЮМЕНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
Микроскопическое
исследование мокроты
Пляшкова Светлана Анатольевна
42.
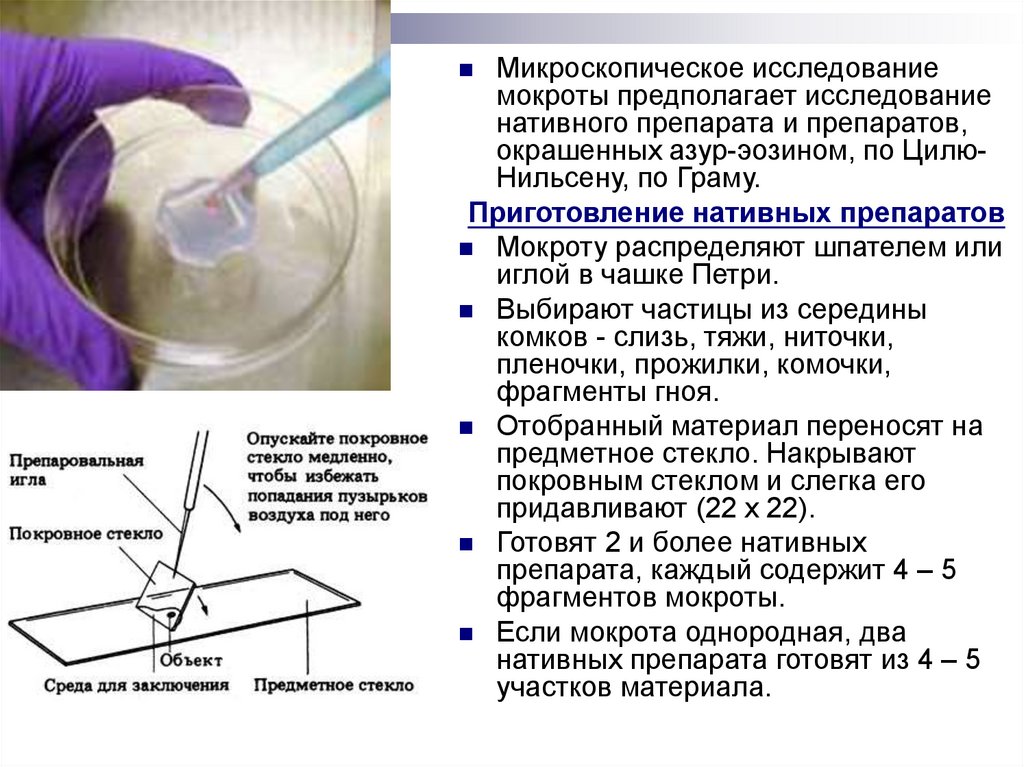
Микроскопическое исследованиемокроты предполагает исследование
нативного препарата и препаратов,
окрашенных азур-эозином, по ЦилюНильсену, по Граму.
Приготовление нативных препаратов
Мокроту распределяют шпателем или
иглой в чашке Петри.
Выбирают частицы из середины
комков - слизь, тяжи, ниточки,
пленочки, прожилки, комочки,
фрагменты гноя.
Отобранный материал переносят на
предметное стекло. Накрывают
покровным стеклом и слегка его
придавливают (22 х 22).
Готовят 2 и более нативных
препарата, каждый содержит 4 – 5
фрагментов мокроты.
Если мокрота однородная, два
нативных препарата готовят из 4 – 5
участков материала.
43.
цилиндрический мерцательныйэпителий;
лейкоциты, эритроциты;
кристаллы Шарко-Лейдена;
спирали Куршмана;
альвеолярные макрофаги;
эластические волокна;
атипичные клетки.
Микроскопия нативного
препарата мокроты
В препарате просматривают
все поля с опущенным
конденсором при малом
увеличении (х 100).
Для уточнения и подсчета
обнаруженных элементов
препарат исследуется под
большим увеличением
(х400).
При микроскопии происходит
активный поиск тех
структурных образований,
которые несут
диагностическую
информацию:
44.
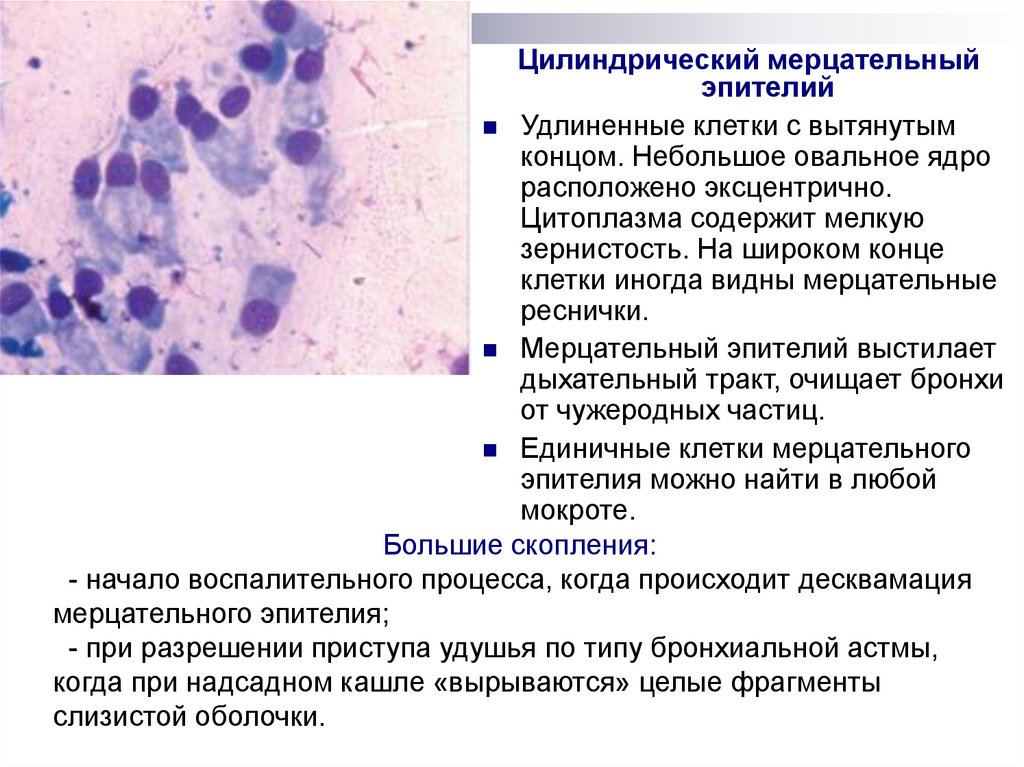
Цилиндрический мерцательныйэпителий
Удлиненные клетки с вытянутым
концом. Небольшое овальное ядро
расположено эксцентрично.
Цитоплазма содержит мелкую
зернистость. На широком конце
клетки иногда видны мерцательные
реснички.
Мерцательный эпителий выстилает
дыхательный тракт, очищает бронхи
от чужеродных частиц.
Единичные клетки мерцательного
эпителия можно найти в любой
мокроте.
Большие скопления:
- начало воспалительного процесса, когда происходит десквамация
мерцательного эпителия;
- при разрешении приступа удушья по типу бронхиальной астмы,
когда при надсадном кашле «вырываются» целые фрагменты
слизистой оболочки.
45.
Плоский эпителийКрупные, плоские,
бесцветные клетки округлой
или полигональной формы с
небольшим круглым,
центрально расположенным
ядром.
Попадают в мокроту из
полости рта со слюной или
при воспалительных
процессах носоглотки и
гортани.
В диагностике бронхолегочной патологии
значения не имеют.
46.
ЭритроцитыНеизмененные эритроциты имеют вид дисков желтого
цвета.
Отдельные эритроциты встречаются в любой
мокроте.
Особенно их много в кровянистой мокроте.
При длительном пребывании в дыхательных путях, а
также под влиянием бактериальных процессов,
эритроциты разрушаются и могут отсутствовать даже
в кровянистых частях мокроты.
При этом обнаруживаются продукты распада
эритроцитов - гемосидерин и гематоидин.
Обнаружение в мокроте эритроцитов и
продуктов их распада свидетельствует о
наличии геморрагического синдрома.
47.
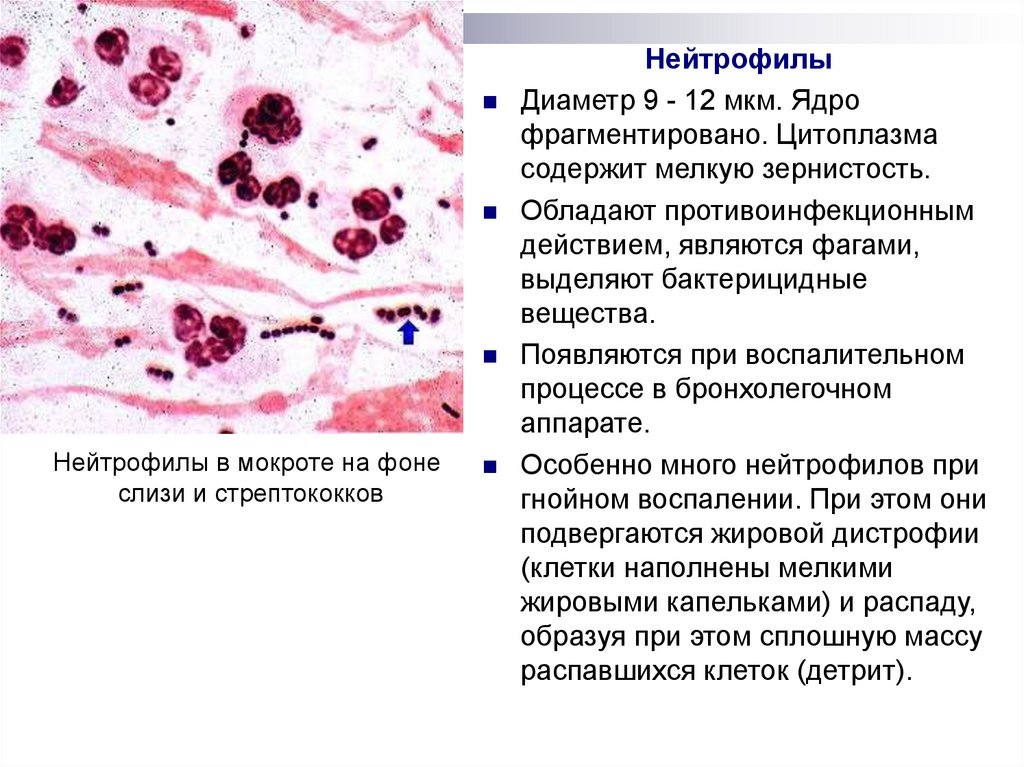
Нейтрофилы в мокроте на фонеслизи и стрептококков
Нейтрофилы
Диаметр 9 - 12 мкм. Ядро
фрагментировано. Цитоплазма
содержит мелкую зернистость.
Обладают противоинфекционным
действием, являются фагами,
выделяют бактерицидные
вещества.
Появляются при воспалительном
процессе в бронхолегочном
аппарате.
Особенно много нейтрофилов при
гнойном воспалении. При этом они
подвергаются жировой дистрофии
(клетки наполнены мелкими
жировыми капельками) и распаду,
образуя при этом сплошную массу
распавшихся клеток (детрит).
48.
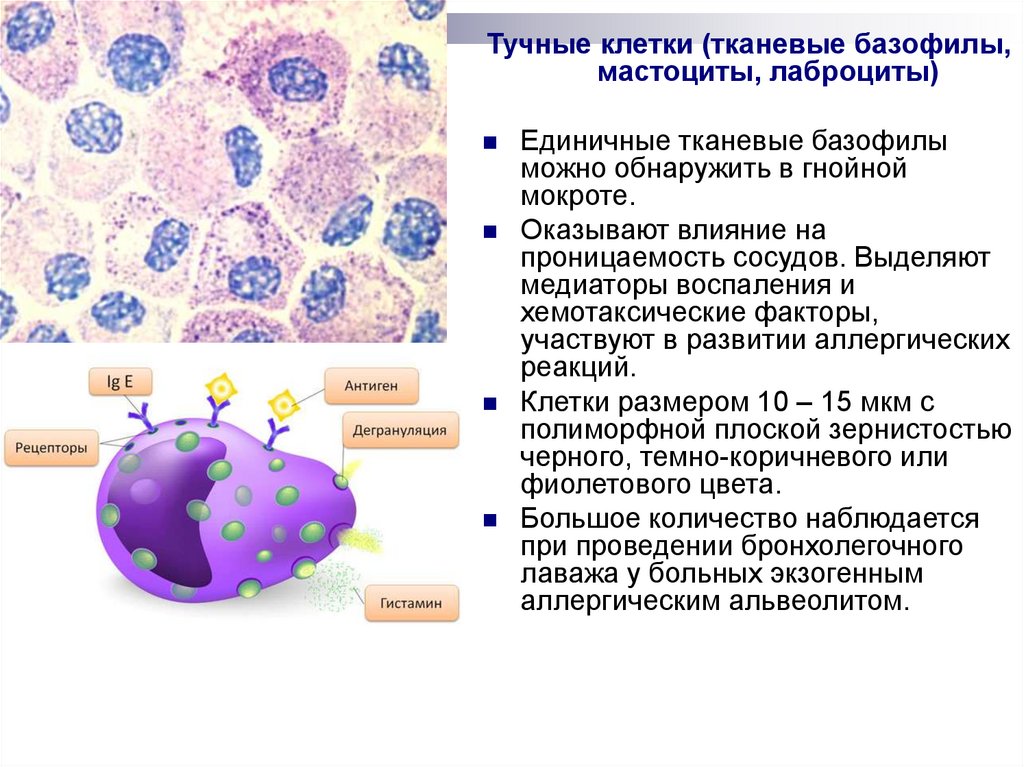
Тучные клетки (тканевые базофилы,мастоциты, лаброциты)
Единичные тканевые базофилы
можно обнаружить в гнойной
мокроте.
Оказывают влияние на
проницаемость сосудов. Выделяют
медиаторы воспаления и
хемотаксические факторы,
участвуют в развитии аллергических
реакций.
Клетки размером 10 – 15 мкм с
полиморфной плоской зернистостью
черного, темно-коричневого или
фиолетового цвета.
Большое количество наблюдается
при проведении бронхолегочного
лаважа у больных экзогенным
аллергическим альвеолитом.
49.
Мазок мокроты окрашен смесью равныхобъемов 0,5% раствора эозина калия в
этиловом спирте и 5% водного раствора
фенола, с докрашиванием
метиленовым синим.
Эозинофилы
Крупнее нейтрофилов. Ядро
сегментировано. Цитоплазма
заполнена крупной, однородной,
блестящей зернистостью.
Для идентификации
эозинофилов прибегают к
окраске мазков. Нередко, в
больших скоплениях,
эозинофилы распадаются и дают
массу однотипных, крупных
зерен.
Появляются при аллергиях
дыхательной системы,
поражении легких простейшими и
гельминтами, т.к.
функциональная активность
эозинофилов направлена на
ограничение аллергической
реакции.
50.
Кристаллы Шарко-ЛейденаБесцветные, блестящие, похожие
на стрелку компаса, ромбовидные
образования разной величины.
Обнаруживаются среди скопления
эозинофилов.
Являются продуктом
кристаллизации белка,
освобождающегося при распаде
эозинофилов. Их больше в фазе
ремиссии аллергического процесса,
а также в несвежей мокроте.
Продукты распада эозинофилов. Характерны
для бронхиальной астмы, эозинофильных
инфильтратов в легких, легочной двуустки.
51.
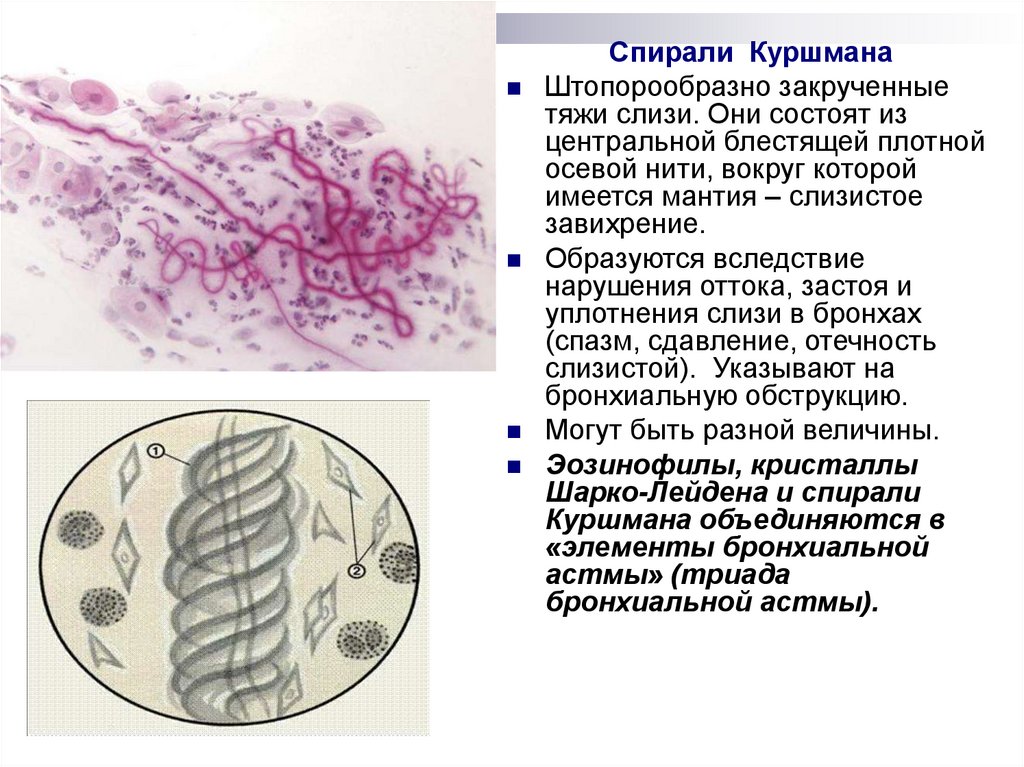
Спирали КуршманаШтопорообразно закрученные
тяжи слизи. Они состоят из
центральной блестящей плотной
осевой нити, вокруг которой
имеется мантия – слизистое
завихрение.
Образуются вследствие
нарушения оттока, застоя и
уплотнения слизи в бронхах
(спазм, сдавление, отечность
слизистой). Указывают на
бронхиальную обструкцию.
Могут быть разной величины.
Эозинофилы, кристаллы
Шарко-Лейдена и спирали
Куршмана объединяются в
«элементы бронхиальной
астмы» (триада
бронхиальной астмы).
52.
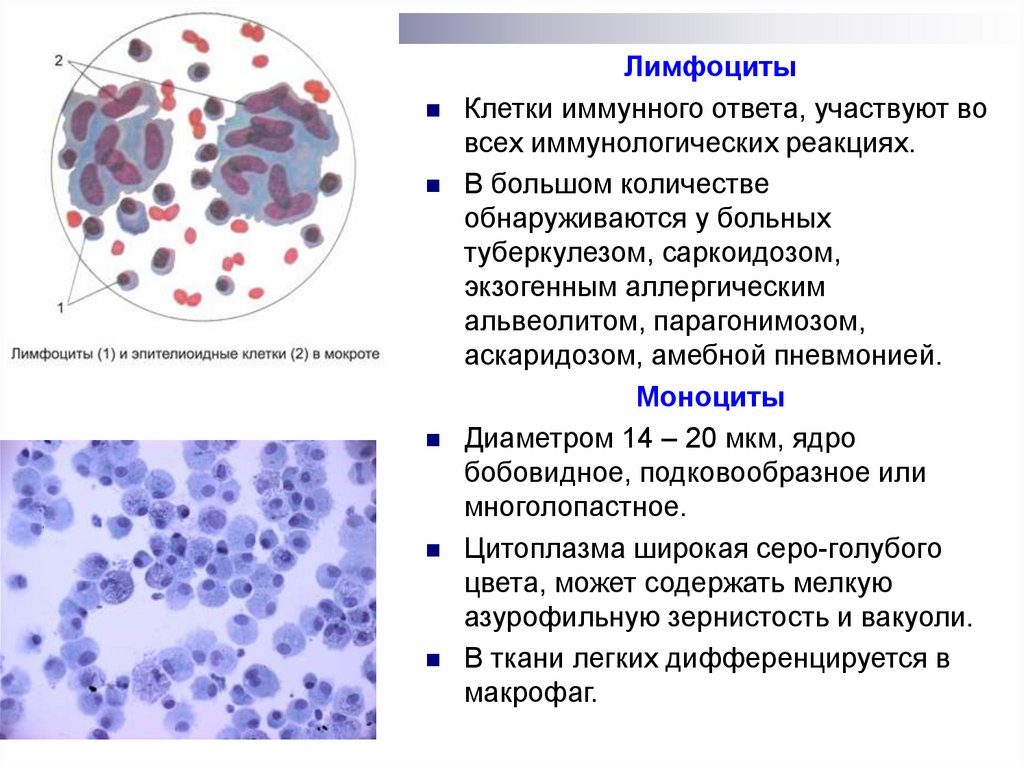
ЛимфоцитыКлетки иммунного ответа, участвуют во
всех иммунологических реакциях.
В большом количестве
обнаруживаются у больных
туберкулезом, саркоидозом,
экзогенным аллергическим
альвеолитом, парагонимозом,
аскаридозом, амебной пневмонией.
Моноциты
Диаметром 14 – 20 мкм, ядро
бобовидное, подковообразное или
многолопастное.
Цитоплазма широкая серо-голубого
цвета, может содержать мелкую
азурофильную зернистость и вакуоли.
В ткани легких дифференцируется в
макрофаг.
53.
Альвеолярные макрофагиТканевые макрофаги, участвуют в
защите бронхиального дерева и
альвеол.
Фагоцитируют поступающие с
вдыхаемым воздухом вредные
примеси и микроорганизмы, а также
клеточный детрит и патологические
продукты обмена.
В 2 - 3 раза больше лейкоцитов,
овальной или круглой формы с одним
эксцентрично расположенным ядром и
пенистой цитоплазмой, которая
содержит различные включения
(фагоцитированные частицы), в связи
с чем альвеолярные макрофаги
названы разными именами:
«Пылевые клетки» - черного цвета,
содержащие частицы пыли, копоти,
угля и т.д.
Сидерофаги («клетки сердечных
пороков») – золотисто-желтого цвета,
содержащие кровяной пигмент
гемосидерин.
54.
Единичные клетки альвеолярных макрофаговимеются в любой мокроте.
Больше их при воспалительных процессах.
Значительное увеличение наблюдается в стадии
разрешения острого воспалительного процесса
(выздоровления).
При хронических процессах всегда присутствуют
в мокроте.
При обострении воспалительного процесса их
количество резко уменьшается и вновь
увеличивается по мере ликвидации обострения.
Обнаружение в мокроте сидерофагов указывает
на попадание эритроцитов в полость альвеол.
55.
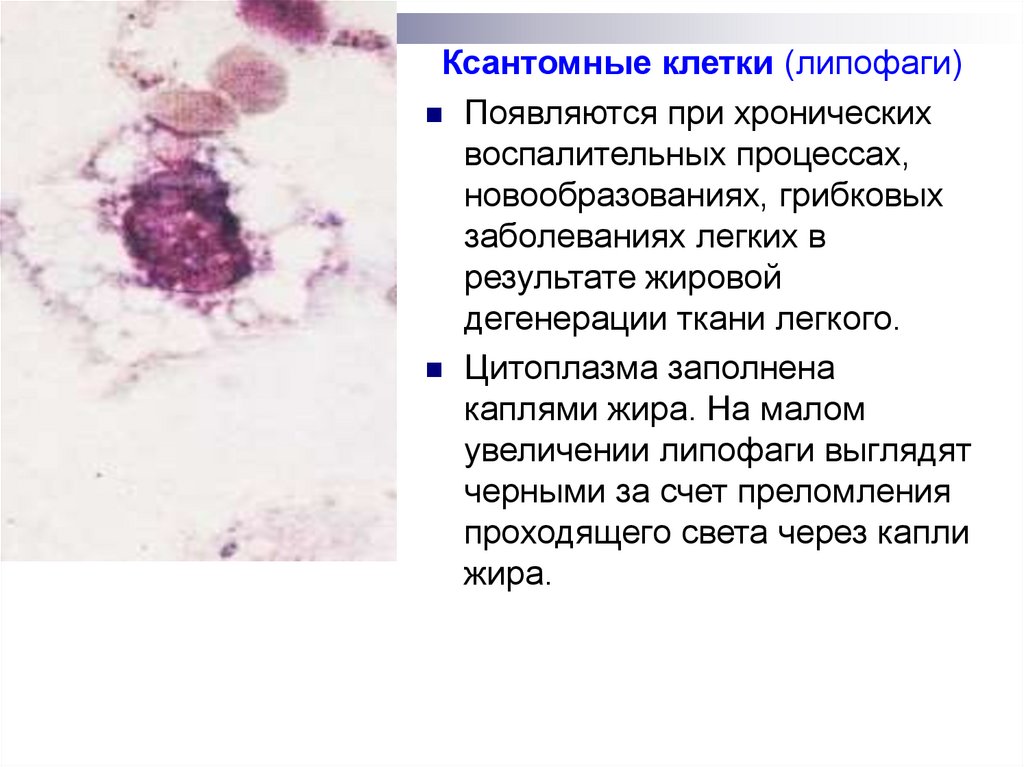
Ксантомные клетки (липофаги)Появляются при хронических
воспалительных процессах,
новообразованиях, грибковых
заболеваниях легких в
результате жировой
дегенерации ткани легкого.
Цитоплазма заполнена
каплями жира. На малом
увеличении липофаги выглядят
черными за счет преломления
проходящего света через капли
жира.
56.
Кристаллы холестеринаБесцветные тонкие
пластинки четырехугольной
формы с «обломанными» в
виде ступени углом.
Образуются при застое
мокроты в полостях, в
очагах жировой
дегенерации ткани легкого,
при новообразовании и
абсцессе легкого.
Располагаются на фоне
макрофагов с каплями
жира, обызвествленных
эластических волокон и
обызвествленного детрита
(петрификат).
57.
Эластические волокнаэлементы соединительнотканной
стромы легких.
Могут быть свежие, коралловые и
обызвествленные.
Свежие эластические волокна тонкие, длинные, двухконтурные,
извитые нити, толщина которых
равномерна на всем протяжении.
Появление эластических волокон
указывает на разрушение
(деструкцию) легочной паренхимы:
а) выраженный бактериальный
воспалительный процесс –
специфический (туберкулез),
неспецифический (абсцесс,
гангрена);
б) опухолевый процесс.
58.
Коралловидныеэластические волокна
покрыты жирными
кислотами и мылами.
Обнаруживаются при
вскрытии старой
туберкулезной каверны.
Обызвествленные
эластические волокна
пропитаны солями извести и
имеют вид пучков
пунктирных линий.
Обнаружение в мокроте
указывает на вскрытие
гоновского (очаг Гона)
первичного туберкулезного
очага (петрификата), при
абсцессе, гангрене,
новообразованиях легкого.
59.
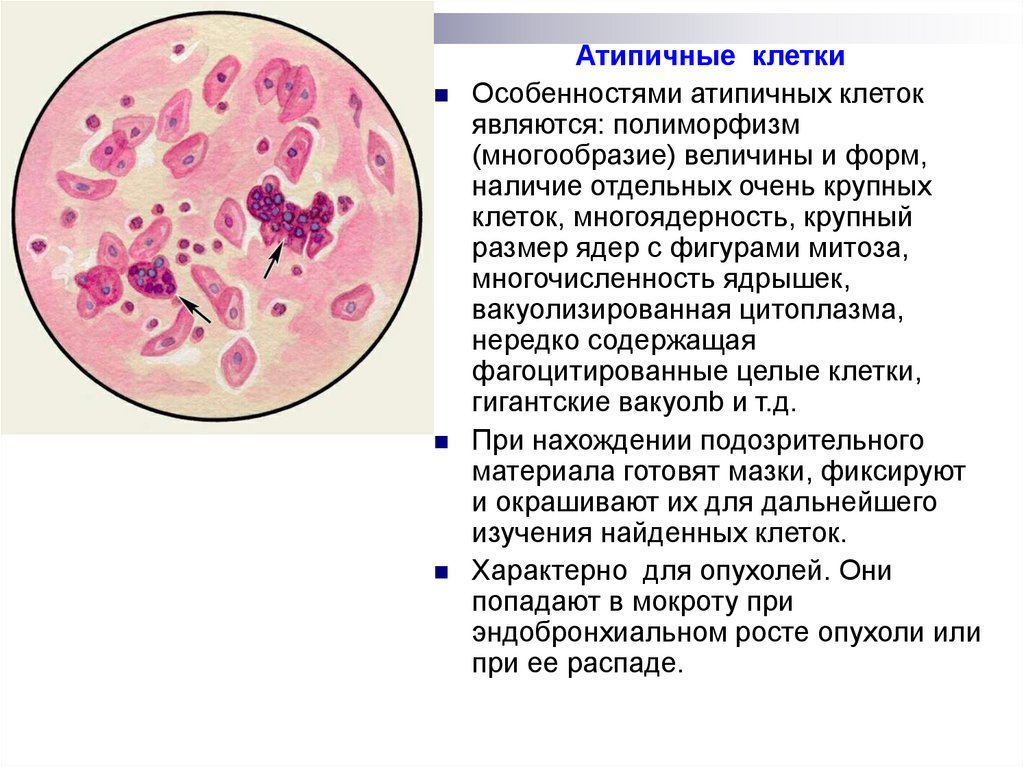
Атипичные клеткиОсобенностями атипичных клеток
являются: полиморфизм
(многообразие) величины и форм,
наличие отдельных очень крупных
клеток, многоядерность, крупный
размер ядер с фигурами митоза,
многочисленность ядрышек,
вакуолизированная цитоплазма,
нередко содержащая
фагоцитированные целые клетки,
гигантские вакуолb и т.д.
При нахождении подозрительного
материала готовят мазки, фиксируют
и окрашивают их для дальнейшего
изучения найденных клеток.
Характерно для опухолей. Они
попадают в мокроту при
эндобронхиальном росте опухоли или
при ее распаде.
60.
Исследование окрашенных препаратовОкрашенные препараты просматриваются с иммерсией.
Применяется окраска по Романовскому-Гимза.
Эозинофилы. Ядро окрашено в вишнево-красный цвет,
состоит из 2-3 сегментов. Цитоплазма заполнена крупной
однородной зернистостью, интенсивно окрашивающейся
эозином в розово-красный цвет.
Ядро нейтрофила имеет 3-5 сегментов. Слабо
оксифильная (розовая) цитоплазма содержит мелкую
зернистость розовато-фиолетового цвета.
Атипичные клетки - атипизм в окрашенных препаратах
выражен ярче, что облегчает идентификацию опухолевых
клеток.
61.
Паразиты в мокротеПомимо клеточных элементов и волокон в мокроте
можно обнаружить простейших и гельминтов.
Трихомонады Trichomonas tenax или buccalis.
Амеба дизентерийная Entamoeba histolytica.
Пневмоцисты.
Стронгилоиды Strongyloides stercorales.
Парагонимус Paragonimus westermani.
Аскаридоз. Легочная фаза.
Эхинококкоз.
62.
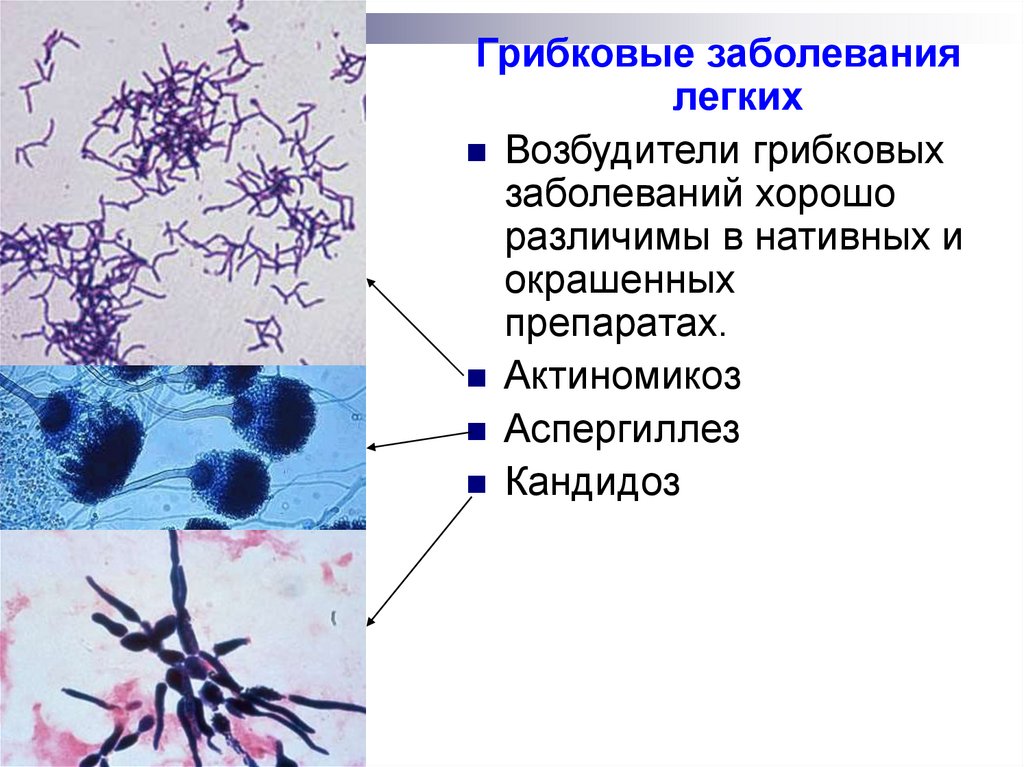
Грибковые заболеваниялегких
Возбудители грибковых
заболеваний хорошо
различимы в нативных и
окрашенных
препаратах.
Актиномикоз
Аспергиллез
Кандидоз
63.
ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ПРОФЕССИОНАЛЬНОЕОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ТЮМЕНСКОЙ ОБЛАСТИ
«ТЮМЕНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
Бактериоскопия мокроты
Риноцитограмма
Духовских Юлия Сергеевна
64.
Туберкулез вызывают палочкиКоха – Micobacterium
Tuberculosis, КУМ
(кислотоустойчивые
микроорганизмы).
Палочка Коха была открыта в
1882 г.
Имеет очень устойчивую к
внешним воздействиям
клеточную стенку, в том числе к
действию кислот и щелочей.
Кислотоустойчивость
микобактерии выявляется
специальными методами
окрашивания с использованием
карболовых производных
анилиновых красителей окраска по Цилю-Нильсену.
65.
Первичное обследование натуберкулез
Пациенты с
респираторными
жалобами и/или с
симптомами
интоксикации,
характерными для
туберкулеза.
Пациенты с изменениями,
выявленными лучевыми
методами (рентген)
Активное обследование
лиц, входящих в группы
риска по заболеванию
туберкулезом.
66.
Бактериоскопический методэффективен для больных с
прогрессирующими формами
процесса (5000 - 10000 и более
микробных клеток в 1 мл
мокроты).
Чувствительность метода
повышается при исследовании
не менее трех проб мокроты.
Отрицательный результат
бактериоскопии не исключает
диагноз туберкулеза, так как в
мокроте пациентов может
содержаться меньше
микобактерий, чем позволяет
выявить микроскопия.
67.
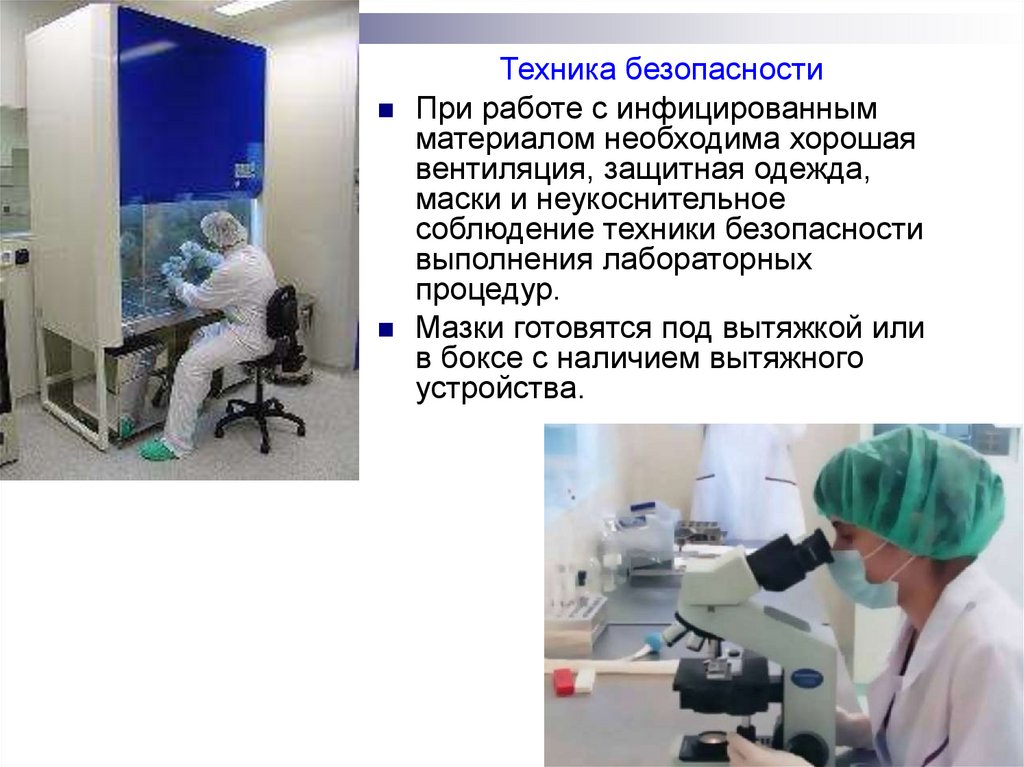
Техника безопасностиПри работе с инфицированным
материалом необходима хорошая
вентиляция, защитная одежда,
маски и неукоснительное
соблюдение техники безопасности
выполнения лабораторных
процедур.
Мазки готовятся под вытяжкой или
в боксе с наличием вытяжного
устройства.
68.
Подготовка предметных стеколИспользование новых, отмытых и
обезжиренных в спирте или смеси
Никифорова (96° этиловый спирт +
эфир в соотношении 1:1) стекол без
царапин и сколов.
Стекла, на которых при
микроскопическом исследовании были
обнаружены кислотоустойчивые
микобактерии, сохраняются в
лаборатории в течение 1 года, а затем
подлежат обязательному уничтожению и
не должны использоваться повторно.
Непосредственно перед
приготовлением мазков стекла
протираются насухо.
Раствор для обезжиривания
стекол
69.
Приготовление мазковИз разных участков образца мокроты
выбирают 2 - 3 наиболее плотных
гнойных небольших комочка,
переносят их на стекло, разминают и
равномерно распределяют тонким
слоем размером 1 x 2 см в виде
овала.
На одно предметное стекло наносят
только один мазок.
Высушивают при комнатной
температуре в вытяжном шкафу 15 –
30 мин.
Для фиксации трижды медленно
проводят через верхнюю треть
пламени спиртовки в течение 3 - 5
секунд. Затем стекла помещают на
специальную подставку ("рельсы") для
окрашивания.
Высушенные и фиксированные мазки
должны сразу же окрашиваться.
70.
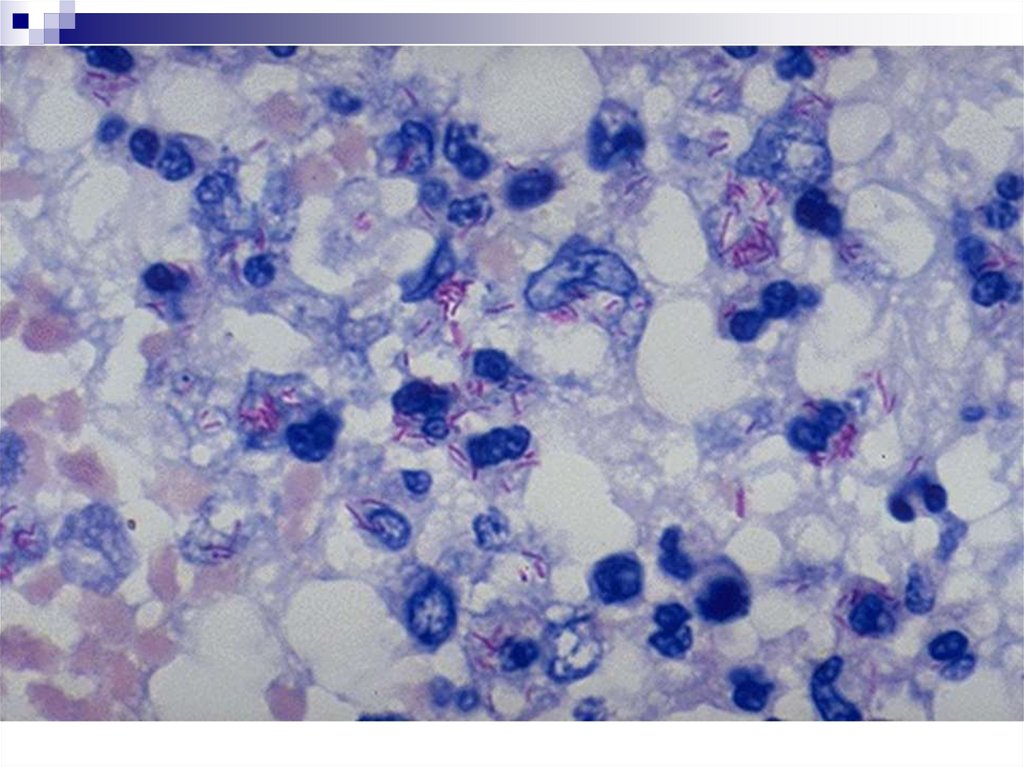
Окраска препаратов по Цилю-НильсенуОкраска фуксином (с подогреванием).
Обесцвечивание (3 мин.) 3% раствором солянокислого
спирта.
Кислото- и спиртоустойчивые микроорганизмы (КУМ)
стойко удерживают краситель и остаются после
обесцвечивания окрашенными в малиново-красный
цвет.
Контрастирующая окраска (1 мин.) метиленовым синим
для придания контрастности препарату.
В результате микобактерии туберкулеза окрашиваются в
малиново-красный цвет, а другие микроорганизмы и
клеточные элементы - в голубой.
Не следует промокать препарат, он должен
высохнуть на воздухе.
71.
72.
Порядок проведения микроскопическогоисследования
Просматривают не менее 100 полей зрения.
В случае отрицательного результата для подтверждения
просматривают дополнительно 200 полей зрения.
При значительном количестве КУМ достаточно
исследовать 20 - 50 полей зрения.
Просматривать препарат начинают с левого верхнего
угла, постепенно передвигаясь либо вдоль продольной
оси препарата до конца мазка, либо смещаясь вниз и
затем вновь поднимаясь вверх и т.д., проходя все поля
зрения до границы мазка.
73.
В зависимости от результатовмикроскопического
исследования просмотренный
препарат поместить в коробку
для положительных или для
отрицательных препаратов.
По окончании микроскопии с
помощью салфетки протереть
линзы микроскопа спиртоэфирной смесью или спиртом;
перенести результаты
микроскопического
исследования в лабораторный
регистрационный журнал и на
бланки ответов.
74.
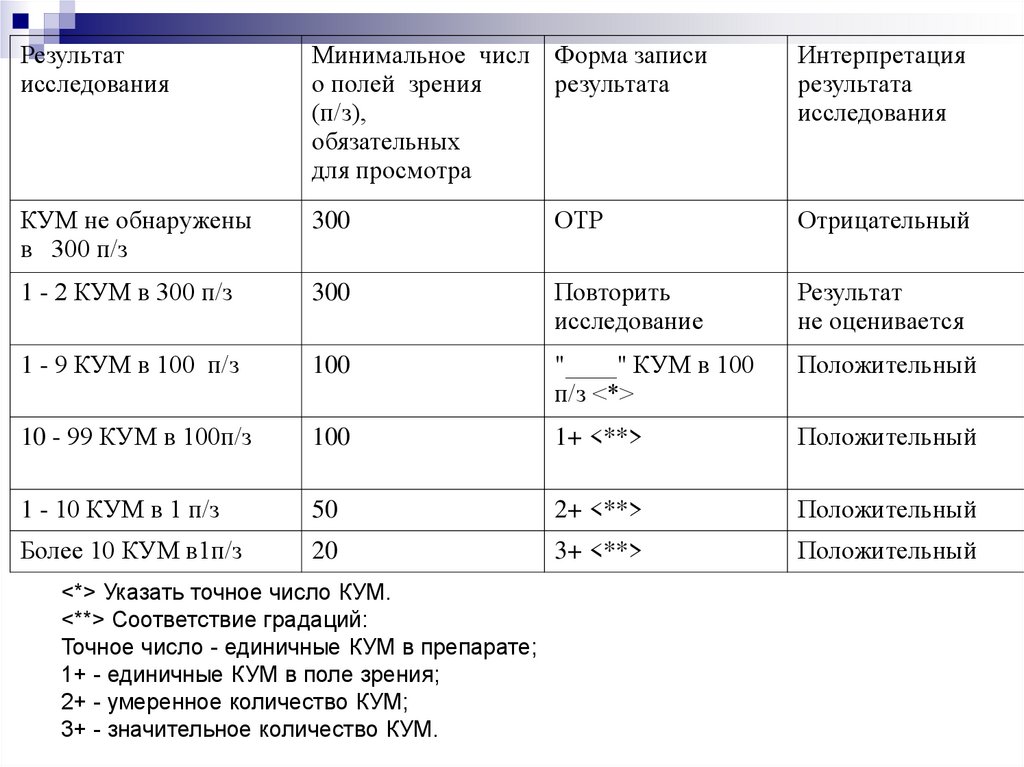
Результатисследования
Минимальное числ Форма записи
о полей зрения
результата
(п/з),
обязательных
для просмотра
КУМ не обнаружены
в 300 п/з
300
ОТР
Отрицательный
1 - 2 КУМ в 300 п/з
300
Повторить
исследование
Результат
не оценивается
1 - 9 КУМ в 100 п/з
100
"____" КУМ в 100
п/з <*>
Положительный
10 - 99 КУМ в 100п/з
100
1+ <**>
Положительный
1 - 10 КУМ в 1 п/з
50
2+ <**>
Положительный
Более 10 КУМ в1п/з
20
3+ <**>
Положительный
<*> Указать точное число КУМ.
<**> Соответствие градаций:
Точное число - единичные КУМ в препарате;
1+ - единичные КУМ в поле зрения;
2+ - умеренное количество КУМ;
3+ - значительное количество КУМ.
Интерпретация
результата
исследования
75.
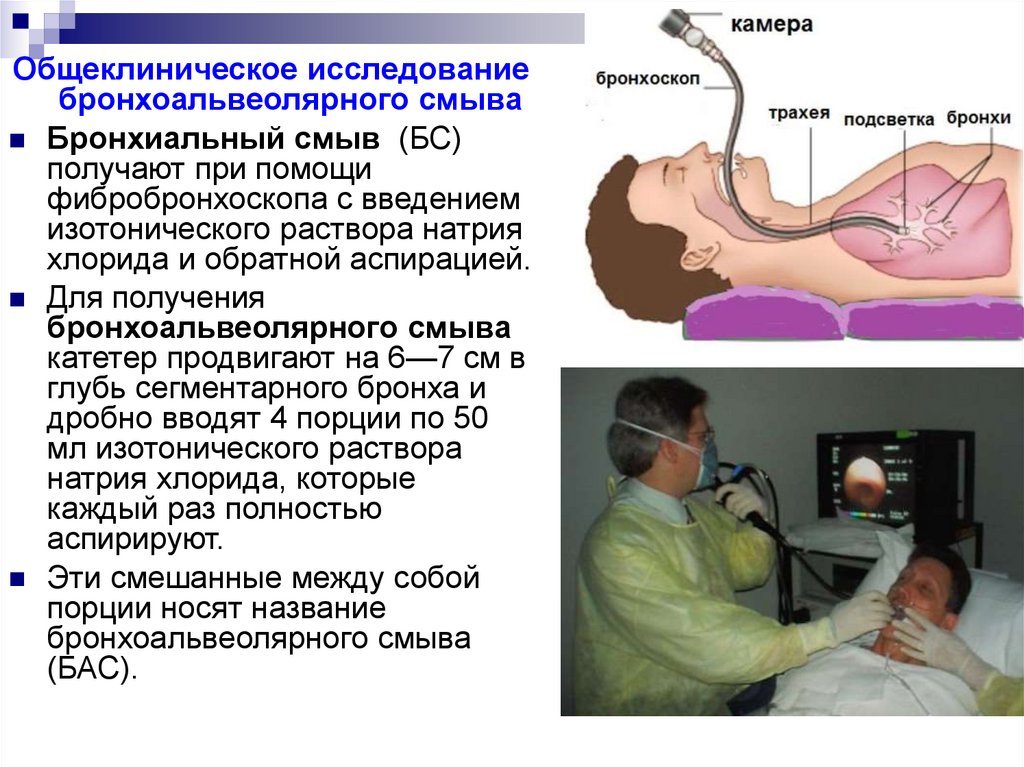
Общеклиническое исследованиебронхоальвеолярного смыва
Бронхиальный смыв (БС)
получают при помощи
фибробронхоскопа с введением
изотонического раствора натрия
хлорида и обратной аспирацией.
Для получения
бронхоальвеолярного смыва
катетер продвигают на 6—7 см в
глубь сегментарного бронха и
дробно вводят 4 порции по 50
мл изотонического раствора
натрия хлорида, которые
каждый раз полностью
аспирируют.
Эти смешанные между собой
порции носят название
бронхоальвеолярного смыва
(БАС).
76.
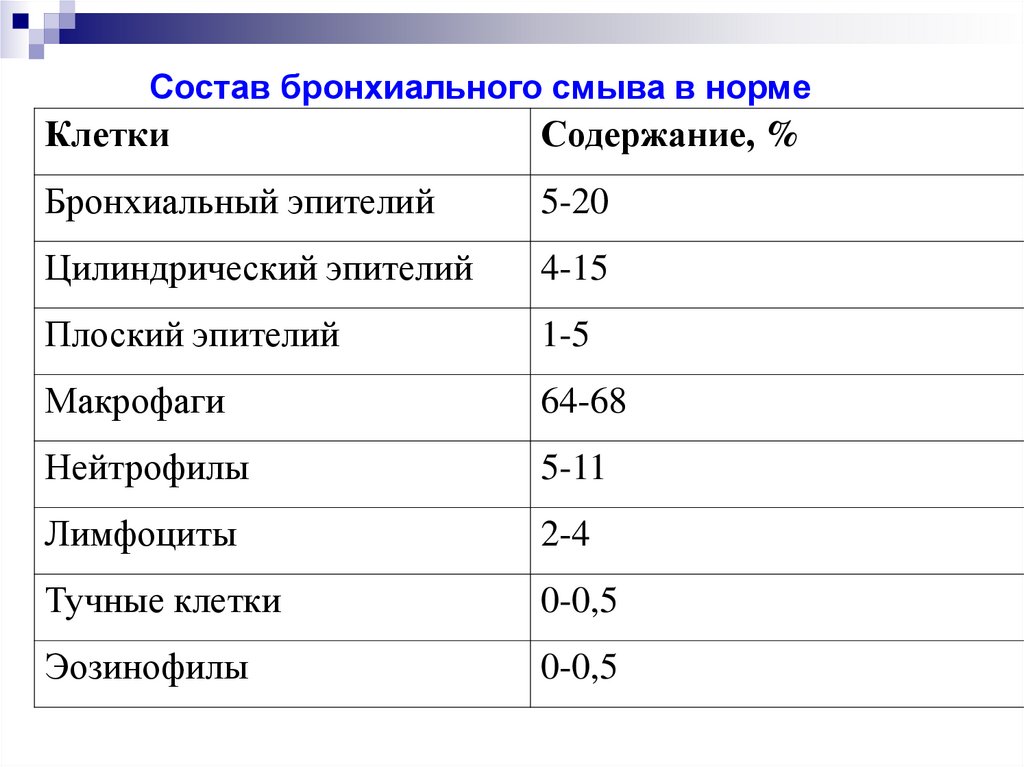
Состав бронхиального смыва в нормеКлетки
Содержание, %
Бронхиальный эпителий
5-20
Цилиндрический эпителий
4-15
Плоский эпителий
1-5
Макрофаги
64-68
Нейтрофилы
5-11
Лимфоциты
2-4
Тучные клетки
0-0,5
Эозинофилы
0-0,5
77.
Исследование БС и БАС используют дляоценки уровня и характера воспаления в
трахеобронхиальном дереве, выявления
опухолевого поражения легких.
В БАС определяют клеточные элементы,
их функциональную активность, выявляют
патогенные микроорганизмы.
После центрифугирования в полученном
супернатанте можно определить
содержание иммуноглобулинов, белков,
ферментов и др.
78.
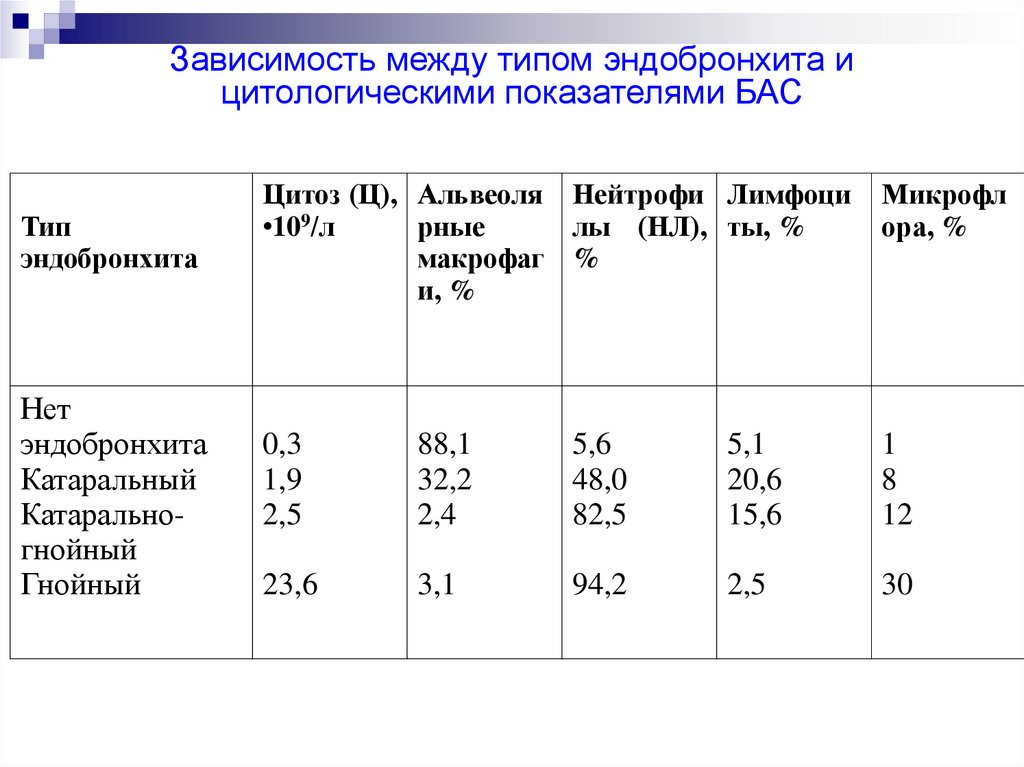
Зависимость между типом эндобронхита ицитологическими показателями БАС
Тип
эндобронхита
Нет
эндобронхита
Катаральный
Катаральногнойный
Гнойный
Цитоз (Ц), Альвеоля Нейтрофи Лимфоци
•109/л
рные
лы (НЛ), ты, %
макрофаг %
и, %
Микрофл
ора, %
0,3
1,9
2,5
88,1
32,2
2,4
5,6
48,0
82,5
5,1
20,6
15,6
1
8
12
23,6
3,1
94,2
2,5
30
79.
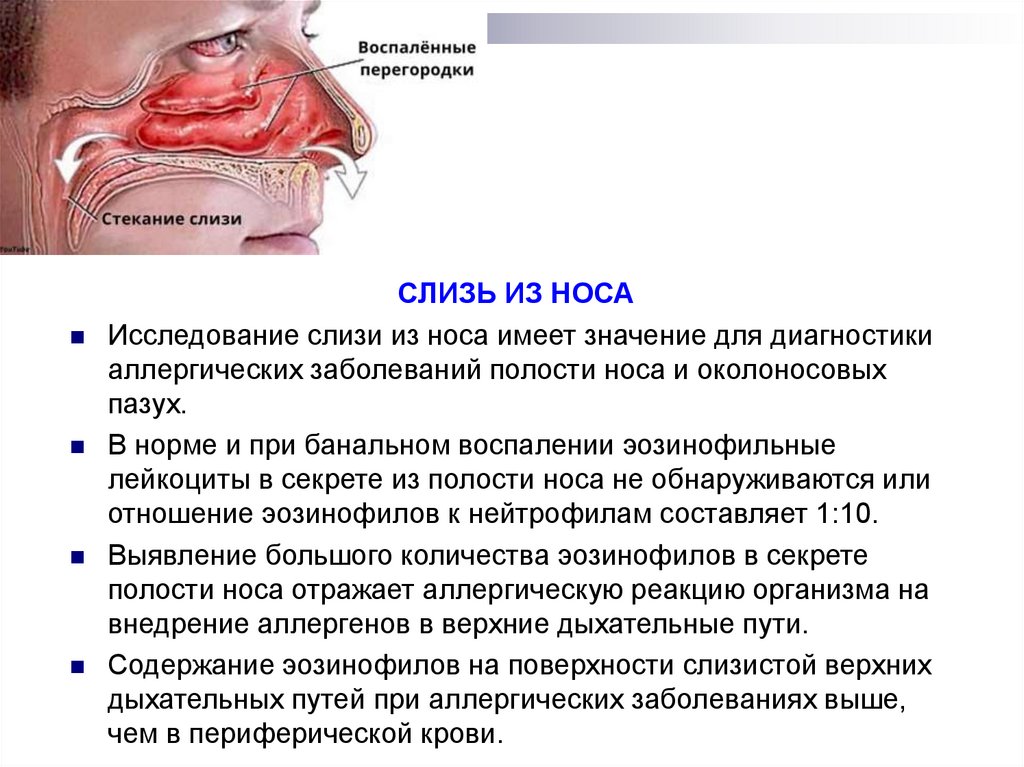
СЛИЗЬ ИЗ НОСАИсследование слизи из носа имеет значение для диагностики
аллергических заболеваний полости носа и околоносовых
пазух.
В норме и при банальном воспалении эозинофильные
лейкоциты в секрете из полости носа не обнаруживаются или
отношение эозинофилов к нейтрофилам составляет 1:10.
Выявление большого количества эозинофилов в секрете
полости носа отражает аллергическую реакцию организма на
внедрение аллергенов в верхние дыхательные пути.
Содержание эозинофилов на поверхности слизистой верхних
дыхательных путей при аллергических заболеваниях выше,
чем в периферической крови.
80.
Количество эозинофилов в секрете полости носа зависитот вида аллергена и путей его проникновения в организм.
При ингаляционной аллергии - выраженная
эозинофилия, при пищевой число эозинофилов меньше.
Эозинофилия свойственна аллергическим ринитам.
В период обострения также появляются тучные клетки,
нарастание количества этих клеток идет параллельно, а в
период ремиссии число тех и других снижается, но
эозинофилов всегда больше, чем тучных клеток.
При исследовании секрета полости носа обращают
внимание на присутствие бокаловидных
клеток, наличие которых также свидетельствует о
местной аллергии.
81.
ДОМАШНЕЕ ЗАДАНИЕ:1.Работа с атласом: зарисовка строения органов
дыхательной системы: трахеи, ацинуса, бронхиального
дерева, плевры.
2. Подготовка рекомендаций для пациентов по сбору
мокроты.















































 medicine
medicine