Similar presentations:
Сахарный диабет
1.
ФГБО ВО Кемеровский государственный медицинскийуниверситет
Сахарный диабет
Кафедра факультетской терапии, профессиональных болезней и
эндокринологии
Д.м.н., профессор Квиткова Л.В.
2.
СД: глобальная катастрофа600 миллионов человек в мире страдают СД1
В 2012 г. 5,1миллиона человек умерли
по причине СД1
Предиабет и СД 2 типа:
возрастает распространенность
у молодых2
90% случаев приходится на
СД 2 типа1
Глобальная эпидемия может являтся следствием увеличивающейся
распространенности ожирения и снижения физической активности
населения1
По прогнозам ВОЗ к 2030 сахарный диабет будет занимать 7-е место в перечне причин
смертности населения1
1.
2.
Diabetes fact sheet no. 312, updated Nov 2014. http://www.who.int/mediacentre/factsheets/fs312/en/ (accessed 2014 Nov 21).
Chen L, et al. Nat Rev Endocrinol 2011;8(4):228–36.
3.
Пациент с СД - полиморбидный пациентРазвитие слепоты ↑ в 10 раз
Более 600 000 больных полностью
теряют зрение
Смертность от болезней сердца и
инсульта ↑ в 2–3 раза
Каждые 5 секунд в мире умирает 1 больной СД
Нефропатия ↑ в 12–15 раз,
чем среди населения в целом.
Около 500 тыс. пациентов начинают получать
заместительную почечную терапию
вследствие терминальной почечной
недостаточности
РЕЗУЛЬТАТЫ РЕАЛИЗАЦИИ ПОДПРОГРАММЫ «САХАРНЫЙ ДИАБЕТ» ФЕДЕРАЛЬНОЙ ЦЕЛЕВОЙ ПРОГРАММЫ
«ПРЕДУПРЕЖДЕНИЕ И БОРЬБА С СОЦИАЛЬНО ЗНАЧИМЫМИ ЗАБОЛЕВАНИЯМИ 2007-2012 годы» Под редакцией И.И. Дедова, М.В. Шестаковой
Гангрена нижних конечностей ↑ почти в 20 раз
Ежегодно в мире проводят более 1 млн ампутаций
конечностей
4.
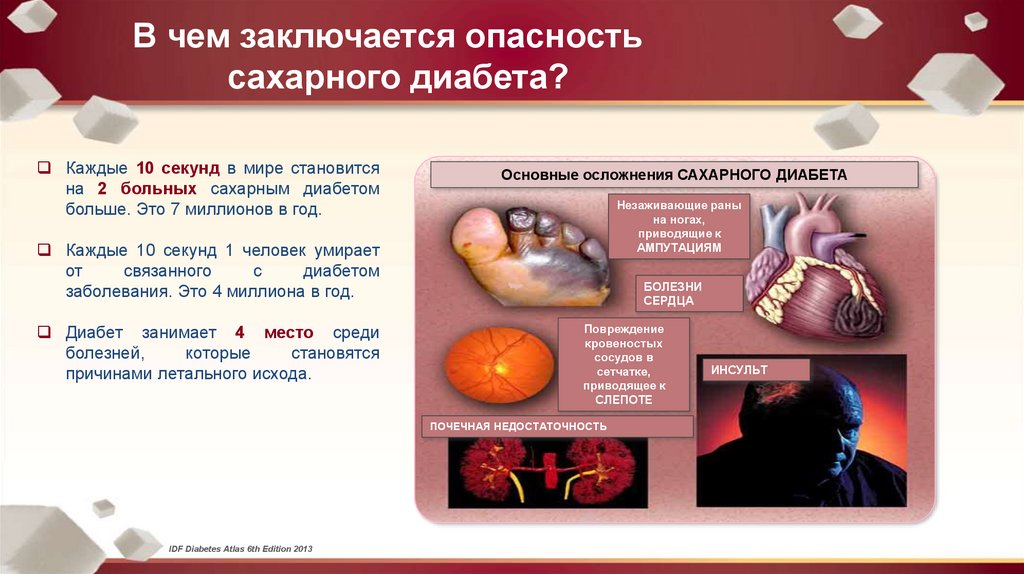
В чем заключается опасностьсахарного диабета?
Каждые 10 секунд в мире становится
на 2 больных сахарным диабетом
больше. Это 7 миллионов в год.
Основные осложнения САХАРНОГО ДИАБЕТА
Незаживающие раны
на ногах,
приводящие к
АМПУТАЦИЯМ
Каждые 10 секунд 1 человек умирает
от
связанного
с
диабетом
заболевания. Это 4 миллиона в год.
Диабет занимает 4 место среди
болезней,
которые
становятся
причинами летального исхода.
БОЛЕЗНИ
СЕРДЦА
Повреждение
кровеностых
сосудов в
сетчатке,
приводящее к
СЛЕПОТЕ
ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
IDF Diabetes Atlas 6th Edition 2013
ИНСУЛЬТ
5.
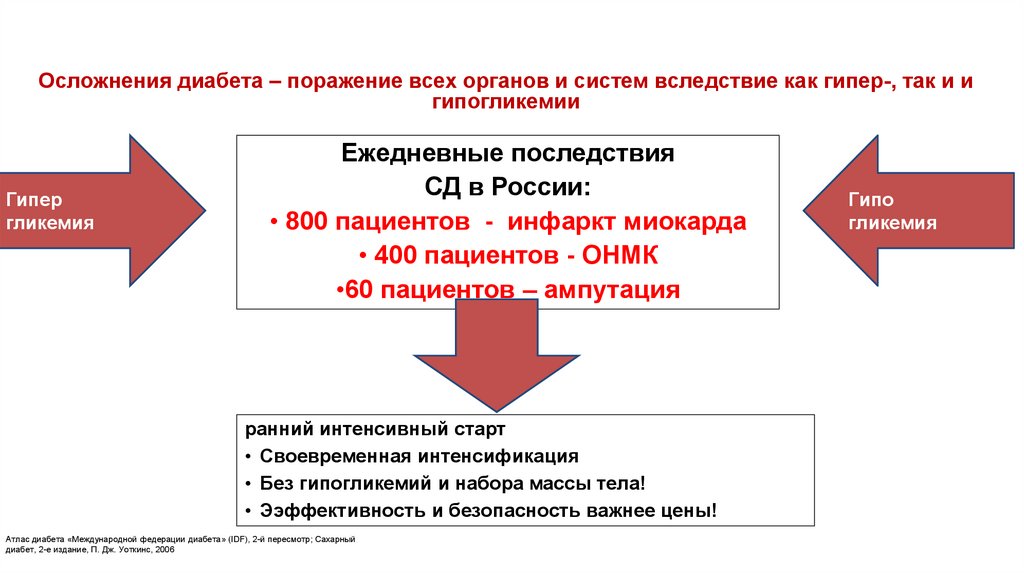
Осложнения диабета – поражение всех органов и систем вследствие как гипер-, так и игипогликемии
Гипер
гликемия
Ежедневные последствия
СД в России:
• 800 пациентов - инфаркт миокарда
• 400 пациентов - ОНМК
•60 пациентов – ампутация
ранний интенсивный старт
• Своевременная интенсификация
• Без гипогликемий и набора массы тела!
• Ээффективность и безопасность важнее цены!
Атлас диабета «Международной федерации диабета» (IDF), 2-й пересмотр; Сахарный
диабет, 2-е издание, П. Дж. Уоткинс, 2006
Гипо
гликемия
6.
Сахарный диабетэто группа метаболических (обменных) заболеваний,характеризующихся хронической гипергликемией, которая
является результатом нарушения секреции инсулина,
действия инсулина или обоих этих факторов. Хроническая
гипергликемия при СД сопровождается повреждением,
дисфункцией и недостаточностью различных органов,
особенно глаз, почек, нервов, сердца и кровеносных сосудов
7.
Регулирование содержания глюкозы –это сложный мультиорганный процесс
• Пищеварительная система
– Абсорбция глюкозы
– Гормоны-инкретины
• Центральная нервная система
– Прием пищи и насыщение
– Гормональная регуляция
• Поджелудочная железа
– -клетки: cекреция инсулина
– -клетки: cекреция глюкагона
•Эндокринные железы
• Периферические ткани-мишени
– Захват и утилизация глюкозы мышечной и жировой
тканью
– Глюконеогенез
– Почки:повышенная реабсорбция глюкозы
Flint A., et al. J. Clin. Invest. 1998; 101: 515-520; Unger R.H. N. Eng. J. Med. 1971; 285: 443-449;Mitrakou A., et al. Diabetes. 1990; 39: 1381-1390; Saltiel A.R., et al. Diabetes. 1996; 45: 1661-1669.
8.
Секреция инсулина у здоровыхУ здоровых людей:
• постоянно (независимо от приема пищи) вырабатывается инсулин со
скоростью 1 ЕД /час , а натощак и ночью-0,5ЕД/час– базальная секреция. Ее роль
состоит в поддержании нормального уровня глюкозы в крови в периоды между
приемами пищи и в ночное время.
• При приеме пищи происходит дополнительный выброс инсулина на еду (1 ЕД на
10 г углеводов-1 ХЕ)– пищевой (прандиальный) пик. Ее роль состоит в
поддержании нормального уровня глюкозы после приемов пищи.
• За сутки вырабатывается 35-40 единиц инсулина: 50- 60% - базальная секреция и
40-50% - прандиальная секреция
9.
Секреция инсулина у здоровыхВыделяют 2 фазы секреции инсулина:
• Ранняя-1-я фаза- 10 минут
• И 2-я фаза-60 минут
10.
Секреция инсулина у здоровых лици у пациентов с сахарным диабетом 2 типа
Секреция инсулина (пмоль/мин)
800
Норма
700
СД 2 типа
600
500
400
300
200
100
06.00
10.00
14.00
18.00
22.00
02.00
06.00
Время
Polonsky KS, 1988
11.
120СД 2 типа
20 г
глюкозы
Инсулин плазмы (мкЕД/мл)
Инсулин плазмы (мкЕД/мл)
Норма
100
80
60
40
20
0
–30 0
30 60 90 120
Время (мин)
120
20 г глюкозы
100
80
60
40
20
0
–30 0
30 60 90 120
Время (мин)
12.
Характеристика секреции инсулина у здоровых лиц:•Пульсовая секреция
• Быстрое увеличение секреции сразу после приема пищи
• Поддерживает гликемию после еды в жестких рамках
• Быстрый возврат к исходному уровню между приемами
пищи
• Прандиальная и базальная секреция инсулина поддерживает гликемический
контроль в течение 24-х
часов
13.
14.
15.
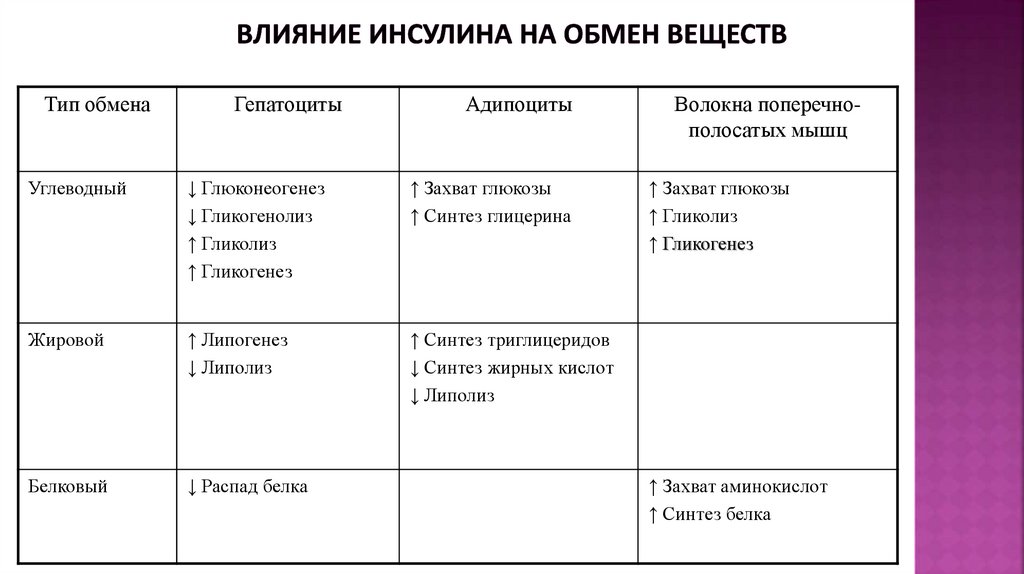
Тип обменаГепатоциты
Адипоциты
Углеводный
↓ Глюконеогенез
↓ Гликогенолиз
↑ Гликолиз
↑ Гликогенез
↑ Захват глюкозы
↑ Синтез глицерина
Жировой
↑ Липогенез
↓ Липолиз
↑ Синтез триглицеридов
↓ Синтез жирных кислот
↓ Липолиз
Белковый
↓ Распад белка
Волокна поперечнополосатых мышц
↑ Захват глюкозы
↑ Гликолиз
↑ Гликогенез
↑ Захват аминокислот
↑ Синтез белка
16.
ИнсулинУглеводный
обмен
Активирует: ключевые
ферменты аэробного
гликолиза и образование
энергии (38 молекул АТФ из
1 молекулы глюкозы),
ключевые ферменты ПФЦ, в
котором образуется рибозо5-Ф, необходимая для
синтеза нуклеиновых
кислот, а также НАФД-Н2для синтеза тероидных
гормонов, ХС, ЖК, фермент
гликогенсинтетазу
Подавляет: ГНГ, распад
гликогена, сорбитоловый
шунт, гликозилирование
белков
Белковый обмен
Активирует:
биосинтез
белка, АТФ,
цАМФ,
цГМФ,
биосинтез
ДНК, РНК
Тормозит:
протеолиз
(антикатаболиче
ский эффект)
Жировой обмен
Стимулирует:
поступление
глюкозы в
адпоциты,
образование из
глюкозы ЖК,
синтез ТГ
Подавляет:
Распад липидов
(антикатаболиче
ский эффект)
17.
Сахарный диабетНарушаются все обменные процессы, что сопровождаетсяповреждением, дисфункцией и недостаточностью различных
органов, особенно глаз, почек, нервов, сердца и кровеносных
сосудов
18.
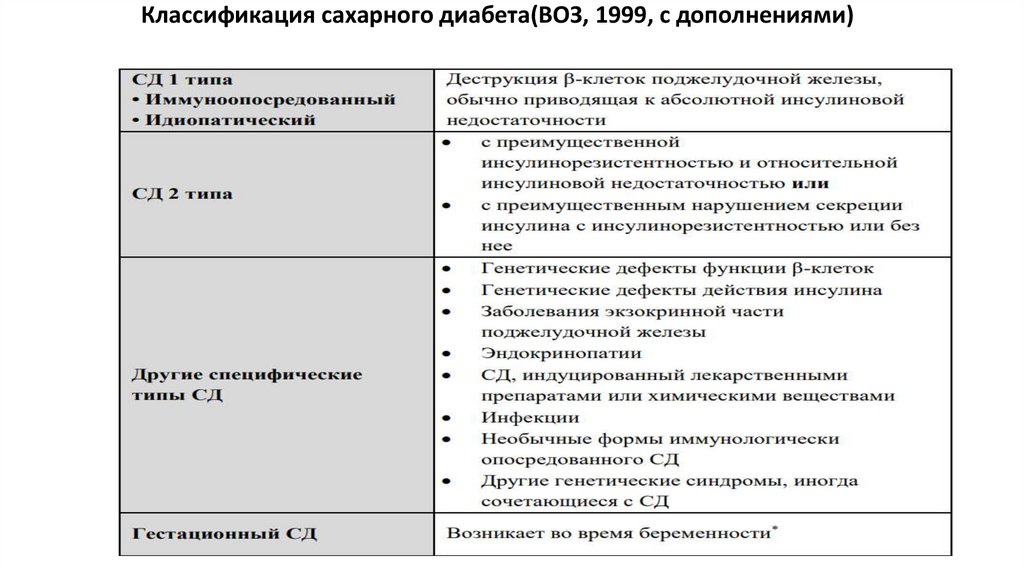
Классификация сахарного диабета(ВОЗ, 1999, с дополнениями)19.
20.
21.
СД 2 типа: прогрессирующее, многофакторное заболеваниеВзаимодействие
Факторы окружающей среды
Изменение образа жизни
Генетические факторы
Высокое содержание жира в
пище/низкая физическая активность
Ожирение
Снижение секреции
инсулина
Инсулинорезистентность
Нарушение действия инсулина
Развитие СД 2 типа
Adapted from Kaku K. JMAJ 2010;53(1):41–6.
22.
23.
Главные патофизиологические дефекты СД 2• Инсулинорезистентность. Гиперинсулинемия. У 85%пациентов с СД2
ИР
• Дефект секреции инсулина, гипергликемия
• Повышенное образование глюкозы печенью
• Возрастное изменение действия инкретинов
• Почки: повышенная реабсорбция глюкозы
24.
Инсулинорезистентность –снижение биологических эффектов инсулина в
печени, мышцах, жировой ткани с развитием
компенсаторной гиперинсулинемии
25.
РаспрострРаспространенность ИР- 26%• Распространенность у выходцев из Южной Азии (50%) на
25% выше, чем у европейцев
• Распространенность при ожирении –до 50%
• Распространенность при СД 2 типа- 80%
• Распространенность меняется в разных возрастно-половых
группах
26.
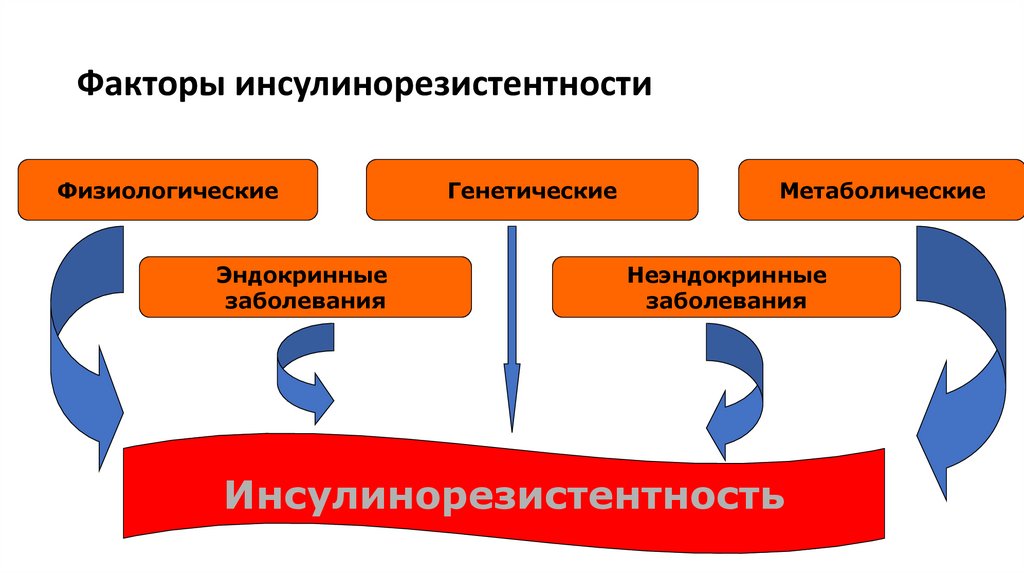
Факторы инсулинорезистентностиФизиологические
Эндокринные
заболевания
Генетические
Метаболические
Неэндокринные
заболевания
Инсулинорезистентность
27.
Причины инсулинорезистентности (более 40 состояний изаболеваний)
• Генетическая ИР
• Физиологическая (п-д полового созревания, старение, беременность,
голод)
• ИР на фоне висцерального ожирения и гиподинамии
• Стресс (травма, операция), а также алкоголизм
• ИР на фоне избытка гормонов (акромегалия, гиперкортицизм,
тиреотоксикоз, феохромоцитома)
• ИР на фоне дефицита гормонов (дефицит СТГ)
• ИР на фоне органной недостаточности (ХПН, хр.печеночной
недостаточности)
28.
Генетические факторы- мутации генов, ответственных за:• ИРС-1
• GLUT-4
• Тиразинкиназу и т.д.
29.
Важную роль в развитии ИР играют:• Гиподинамия (снижение
транслокации и образования
транспортеров глюкозы в
мышечной ткани (GLUT-4)
• Ожирение висцеральное
30.
Адипоцит как секреторная клетка31.
Как абдоминальное ожирение приводит кинсулинорезистентности
Снижение
физической
активности
Генетические
факторы
Факторы
воспаления
ПЕРЕЕДАНИЕ
IL-6
TNF-
цитокины
адипонектин
лептин
↑ СЖК крови
инсулиновые
рецепторы
)
32.
Повышение СЖК в портальном кровотокесопровождается
• Ингибированием транспорта глюкозы в печень и
синтеза гликогена-ИР
• Повышением синтеза триглицеридов и ЛПОНП
(атерогенный эффект)
• Снижением синтеза оксида азота (снижение
вазодилатации)
• Повышением активности СНС
• Прямым липотоксическим действием на
секреторную функцию β-клеток
33.
Повышение ФНО-a сопровождается• Повышением образования ТГ в печени
• Развитием хр. воспаления
• Повышением продукции глюкозы в печени
34.
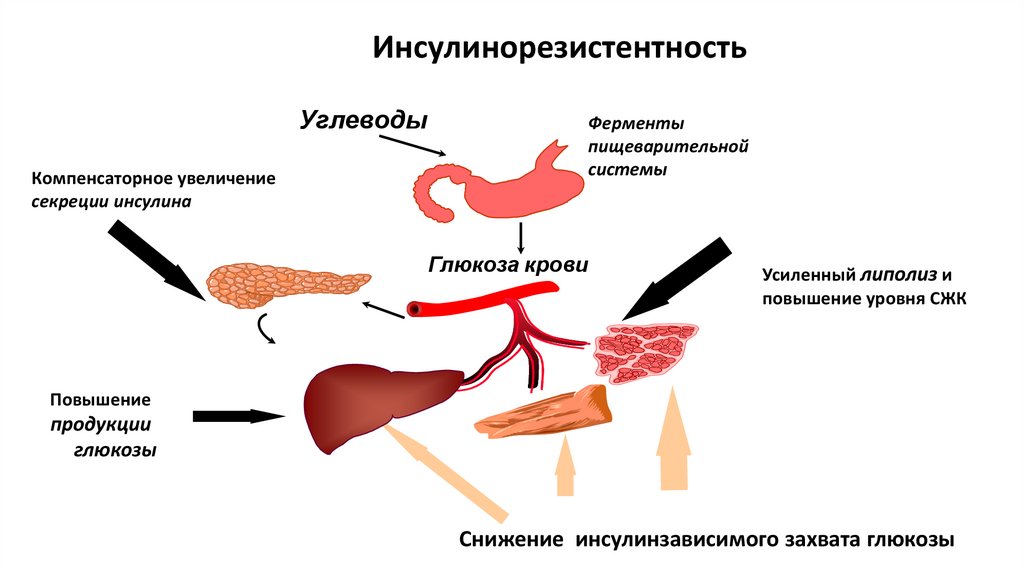
ИнсулинорезистентностьУглеводы
Ферменты
пищеварительной
системы
Компенсаторное увеличение
секреции инсулина
Глюкоза крови
Усиленный липолиз и
повышение уровня СЖК
Инсулин
Повышение
продукции
глюкозы
печенью
Снижение инсулинзависимого захвата глюкозы
35.
При инсулинорезистентности :Гликемия долгое время в норме за счет:
• Гиперплазии бета клеток
• Гиперинсулинемии
36.
При инсулинорезистентности :• Но уже в этот период (задолго до
манифестации СД2) начинают
формироваться макро- и микрососудистые
осложнения, АГ
37.
:МЕХАНИЗМ СОСУДИСТЫХ
ОСЛОЖНЕНИЙ, АГ ПРИ
ИНСУЛИНОРЕЗИСТЕНТНОСТИ
38.
РОЛЬ ИНСУЛИНОРЕЗИСТЕНТНОСТИ И ГИПЕРИНСУЛИНЕМИИ В РАЗВИТИИСОСУДИСТЫХ НАРУШЕНИЙ
Инсулинорезистентность
Гиперинсулинемия
Увеличение реабсорбции
Na+
в канальцах почек
Увеличение натрия в стенке
артериол и повышение их
чувствительности к
прессорным влияниям
Увеличение
активности симпатоадреналовой системы
Увеличение активности
ренин-ангиотензиновой
системы
Повышение тонуса и утолщение стенки артериол
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ
Е.И. Красильникова, Е.И. Баранова, Я.В. Благосклонная. Особенности патогенеза артериальной гипертензии у больных с метаболическим синдромом. Системные гипертензии 2012 №01, с.34-39
39.
Роль инсулинорезистентности в атерогенезеинсулинорезистентность
Снижение
содержания ЛПВП
Снижение катаболизма ЛП
Увеличение ЛПНП
Увеличение
содержания СЖК
Увеличение липогенеза и
синтеза ЛПОН в печени
Увеличение содержания ТГ
39
40.
Инсулинорезистентность, гиперинсулинемиявызывают:
• Эндотелиальная дисфункция:
• Повышение эндотелина (АГ)-вазоконстрикция
• Снижение оксида азота (АГ)-вазодилатация
• Снижение активности фибринолитической и
противосвертывающей систем
• Повышение активности свертывающей системы
• Повышенная агрегация тромбоцитов
• Повышение воспалительных маркеров
атеросклероза (ИЛ-6, ФНО-a)
41.
Нарушаются основные функции эндотелия:●Барьерная
● Секреторная
● Гемостатическая
● Вазотоническая
● Антиатерогенная и антитромботическая
Развитие макро-и микроангиопатий
42.
К МОМЕНТУ ПОСТАНОВКИ ДИАГНОЗА СД2(выявлению гипергликемии)
КАЖДЫЙ 2-Й БОЛЬНОЙ ИМЕЕТ:
•макро-или микрососудисные осложнения и
•гибель 40 - 50% В-клеток
43.
Функция островковых ß-клеток продолжает снижаться, несмотря напроводимое лечение
Функция
ß-клеток (%)
100
Диагноз и начало
лечения
70
70
40
40
-8
-7
-6
-5
-4
-3
-2
-1
0
1
2
3
4
5
Время (годы)
1. U.K. prospective diabetes study 16. Overview of 6 years' therapy of type II diabetes: a progressive disease. U.K. Prospective Diabetes Study Group. Diabetes. Nov. 1995 44:1249-1258;
6
44.
Исследование UKPDS продемонстрировало прогрессирующееснижение функции -клеток
Функция -клеток (%)
100
100
Начало терапии
80
80
60
60
40
40
P < 0.0001
20
0
–10
–9
–8
–7
–6
–5
–4
–3
–2
–1
1
2
3
4
5
6
Время после постановки диагноза (годы)
HOMA модель, диетотерапия
n = 376
Adapted from Holman RR. Diabetes Res Clin Pract 1998; 40(Suppl.):S21–S25.
45.
ГЛАВНЫЕ ПРИЧИНЫ СНИЖЕНИЯ ФУНКЦИИБЕТА-КЛЕТОК ПРИ
ИНСУЛИНОРЕЗИСТЕНТНОСТИ
• Липотоксическое действие СЖК
• Глюкотоксический эффект избытка глюкозы
• Это вызывает апоптоз бета клеток (и)
• Гипоинсулинемию
46.
СД 2 типа – фактор риска развития сердечно-сосудистыхзаболеваний
Длительность диабета, годы
Макрососудистые
осложнения развиваются
задолго до диагностики
сахарного диабета 2 типа
Более 60% пациентов с СД 2 типа имеют ССЗ
Линейная зависимость между ППГ и риском сердечно-сосудистой смертности (иcследование DECODE)
Более высокая смертность от ИБС при наличии СД 2 типа, чем без него: 5,4% и 1,6% соответственно (мета-анализ
37 проспективных исследований, n=447 тыс. пациентов с СД 2 типа)
Ning F, Tuomilehto J, Pyorala K, Onat A, Soderberg S, Qiao Q. Cardiovascular disease mortality in Europeans in relation to
fasting and 2-h plasma glucose levels within a normoglycemic range. Diabetes Care 2010;33:2211–2216
Huxley R, Barzi F,Woodward M. Excess risk of fatal coronary heart disease associated with diabetes in men and women: meta-
47.
Снижение функции бета клеток приСД2 обусловлено не только ИР, но и :
• Низкой массой тела новорожденного<2500
• Высокой массой тела новорожденного>4000г
• Нарушением конверсии препроинсулина в проинсулин
• Нарушением конверсии проинсулина в инсулин
• Структурными нарушениями в молекуле инсулина
48.
Дефект секреции инсулина, гипергликемия вызываютдальнейшее повреждение сосудов за счет:
• Накопление сорбитола, фруктозы
• Накопление гликированных белков
• Снижение активности натрий-калий-АТФ-азы и калиевонатриевого каналов с выходом калия и входом натрия и воды в
клетку, отеком и гибелью клетки, органа
• Нарушение метаболизма жирных кислот, синтез ТГ,
холестерина
• Оксидативный стресс
• Генетические факторы
• Иммунные и воспалительные изменения
49.
Молекулярные основы ССЗ при СД 2 типаСахарный диабет
Гипергликемия
Свободные жирные кислоты
Вариабельность гликемии
Инсулинорезистентность
Оксидативный стресс
Эндотелий
Вазоконстрикция
Воспаление
Тромбоз
Гипертензия
Рост ГМК
Высвобождение цитокинов
Экспрессия молекул адгезии
Гипрекоагуляция
Активация тромбоцитов
АТЕРОСКЛЕРОЗ
Cannon CP. Mixed dyslipidemia, metabolic syndrome, diabetes mellitus and cardiovascular disease: clinical implications. Am J Cardiol
50.
Сахарный диабет 2 типаIDF Diabetes Atlas. 6th edn, 2013. Available from: http://www.idf.org/diabetesatlas [Accessed Oct 2014];
ADA. Diabetes Care 2014; 37 (Suppl. 1): S81–90; ISPAD. Pediatric Diabetes 2009; 10 (Suppl. 12): 3–12
RU. GLI.15.06.76.
Преимущественная инсулинорезистентность и относительная недостаточность
инсулина или преимущественный дефект секреции инсулина с
инсулинорезистентностью или без нее
51.
Естественная история сахарного диабета 2 типаСД 2 типа
Предиабет
Возраст, образ жизни,
ожирение
Генетическая предрасположенность
Инсулинорезистентность+
Дисфункция β-клетки
DeFronzo RA. Annals of Internal Medicine 1999;131:281–303.
Adapted from Leslie RDG (ed). Molecular pathogenesis of diabetes mellitus. Frontiers in Hormone Research. Basel: Karger 1997;22:131–156.
RU. GLI.15.06.76.
Здоровый человек
52.
Естественное развитие CД 2 типаГоды
-15
Ожирение
Гиподинамия
Избыточное питание
Гестационный СД
-10
-5
Предиабет
5
0
СД 2 типа
Снижение утилизации
глюкозы
периферическими
тканями
Инсулино резистентность
Секреция инсулина
Секреция инкретинов
Гиперинсулинемия
10
Недостаточность
Повышение продукции
глюкозы печенью
Постпрандиальная
глюкоза
Глюкоза натощак
Макроангиопатии
Ramlo-Halsted BA, Edelman SV. Prim Care 1999; 26: 771-789.
Nathan DM. N Engl J Med 2002; 347: 1342-1349.
RU. GLI.15.06.76.
Микроангиопатии
53.
Сахарный диабет 2 типа: характеристикаПреимущественно возникает в возрасте старше 40-45 лет, однако все чаще встречается у детей и
подростков
Связан с ожирением, неправильным питанием, недостаточной физической активностью, пожилым
возрастом, этнической принадлежностью и семейным анамнезом
Длительное бессимптомное течение заболевания
Прогрессирующая дисфукция бета-клетки требует постоянного усиления сахароснижающей терапии
IDF Diabetes Atlas. 6th edn, 2013. Available from: http://www.idf.org/diabetesatlas [Accessed Oct 2014];
ADA. Diabetes Care 2014; 37 (Suppl. 1): S81–90
RU. GLI.15.06.76.
В момент установления диагноза есть поздние осложнения заболевания
54.
• Возраст ≥ 45 лет• Избыточная масса тела и ожирение (ИМТ ≥ 25 кг/м2)
• Семейный анамнез СД (родители или сибсы с СД 2 типа)
• Привычно низкая физическая активность.
• Предиабет
• Гестационный сахарный диабет или рождение крупного плода в
анамнезе
• Артериальная гипертензия (≥ 140/90 мм рт. ст. или
медикаментозная антигипертензивная терапия)
• Холестерин ЛПВП ≤ 0,9 ммоль/л и/или уровень триглицеридов ≥
2,82 ммоль/л
• Синдром поликистозных яичников
• Наличие сердечно-сосудистых заболеваний
Williams G, Pickup JC. Handbook of Diabetes. 2nd Edition, Blackwell Science. 1999
Алгоритмы оказания специализированной помощи больным сахарным диабетом
под редакцией И.И. Дедова, М.В.Шестаковой: 6-й выпуск, Москва, 2013
RU. GLI.15.06.76.
Факторы риска сахарного диабета 2 типа
55.
• Все люди в возрасте ≥ 45 лет• Все люди с избыточной массой тела и ожирением (ИМТ ≥ 25 кг/м2) + наличием 1
фактора риска
–Семейный анамнез СД (родители или сибсы с СД 2 типа)
–Привычно низкая физическая активность.
–Гестационный сахарный диабет или рождение крупного плода в анамнезе
–Артериальная гипертензия (≥ 140/90 мм рт. ст. или медикаментозная
антигипертензивная терапия)
–Холестерин ЛПВП ≤ 0,9 ммоль/л и/или уровень триглицеридов ≥ 2,82 ммоль/л
–Синдром поликистозных яичников
–Наличие сердечно-сосудистых заболеваний
–Предиабет, выявленный ранее
Алгоритмы оказания специализированной помощи больным сахарным диабетом под редакцией И.И. Дедова, М.В.Шестаковой: 6-й выпуск, Москва, 2013
RU. GLI.15.06.76.
Выявление групп риска развития СД 2 типа
56.
Сахарный диабет 1 типаIDF Diabetes Atlas. 6th edn, 2013. Available from: http://www.idf.org/diabetesatlas [Accessed Oct 2014];
ISPAD. Pediatric Diabetes 2009; 10 (Suppl. 12): 3–12
RU. GLI.15.06.76.
Деструкция β-клеток поджелудочной железы, приводящая к развитию абсолютного
дефицита инсулина
57.
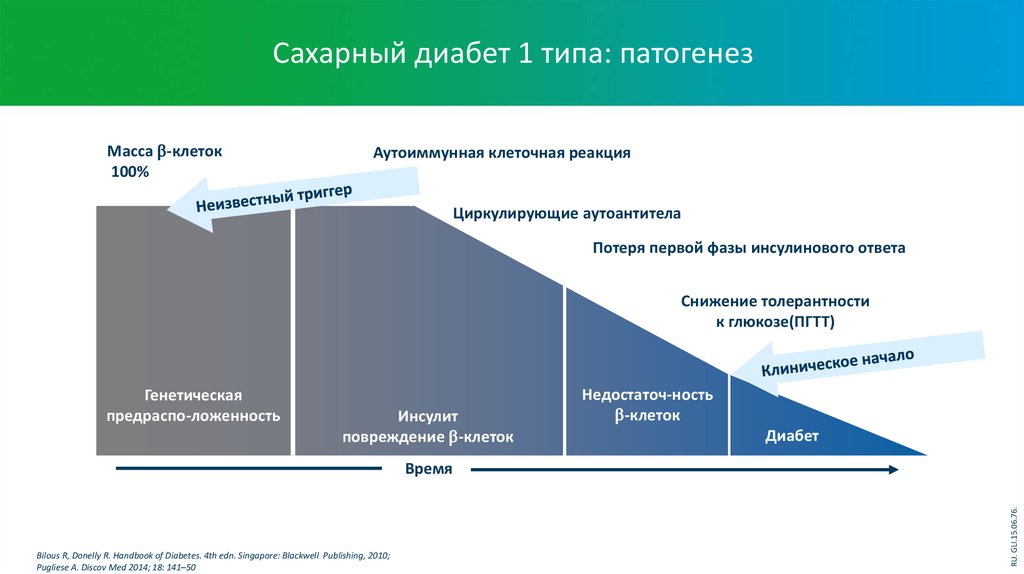
Сахарный диабет 1 типа: патогенезМасса -клеток
100%
Аутоиммунная клеточная реакция
Циркулирующие аутоантитела
Потеря первой фазы инсулинового ответа
Снижение толерантности
к глюкозе(ПГTT)
Генетическая
предраспо-ложенность
Инсулит
повреждение -клеток
Недостаточ-ность
-клеток
Диабет
Bilous R, Donelly R. Handbook of Diabetes. 4th edn. Singapore: Blackwell Publishing, 2010;
Pugliese A. Discov Med 2014; 18: 141–50
RU. GLI.15.06.76.
Время
58.
Сахарный диабет 1 типа: характеристикаРаспространенность в популяции 0,2-0,4%, варьирует в различных регионах (минимальная – Фиджи,
максимальная –Финляндия)
Семейный анамнез по СД 1 типа не отягощен
Дебют преимущественно в детском/молодом возрасте (до 30 лет)
Яркая клиническая картина начала заболевания: снижение веса, слабость, полиурия, полидипсия
Необходима пожизненная заместительная терапия инсулином вследствие абсолютного дефицита
IDF Diabetes Atlas. 6th edn, 2013. Available from: http://www.idf.org/diabetesatlas [Accessed Oct 2014];
ADA. Diabetes Care 2014;37 (Suppl. 1): S81–90
RU. GLI.15.06.76.
Осложнения заболевания появляются через 3-5 лет после начала
59.
Основные клинические отличия сахарного диабета 1 и 2 типаПризнак
СД 1 типа
СД 2 типа
Возраст дебюта
Молодой, до 30 лет
Старше 40 лет
Исходная масса тела
Нормальная, снижение в
дебюте
Избыточная масса тела или ожирение
Начало болезни
Острое
Постепенное (месяцы и годы)
Выраженность клинических
симптомов
Резкая
Умеренная, часто бессимптомное
течение
Модификация образа жизни +
Терапия
Пожизненная заместительная
инсулинотерапия
Микроангиопатии
(ретинопатия, нефропатия)
Макроангиопатии (ИБС,
цереброваскулярная болезнь,
периферические ангиопатиии)
Нейропатия
IDF Diabetes Atlas. 6th edn, 2013. Available from: http://www.idf.org/diabetesatlas [Accessed Oct 2014];
ADA. Diabetes Care 2014; 37 (Suppl. 1): 81–90; Litwak L et al. Diabetol Metab Syndr 2013; 5: 57;
ISPAD. Pediatric Diabetes 2009; 10 (Suppl. 12): 3–12; ADA. Diabetes Care 2014; 37 (Suppl. 1): S14–80;
Bilous R, Donelly R. Handbook of Diabetes. 4th edn. Singapore: Blackwell Publishing, 2010
RU. GLI.15.06.76.
Поздние осложнения
Медикаментозная терапия
60.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКАдля дифференциальной диагностики СД 1 типа, СД 2 типа,
моногенных форм СД может быть проведено определение :
• базального и стимулированного уровня С-пептида,
• аутоантител к :
• инсулину (IAA),
• К глютаматдекарбоксилазе (GAD),
• К тирозинфосфатазе (IA2 и IA-2β),
• К поверхностным антигенам (ICA),
• К транспортеру цинка (ZnT-8),
• выполнено молекулярно-генетическое исследование
61.
Признаки сахарного диабетаУтомляемость
Повторные
инфекции
Ожирение
Медленное
заживление ран
WHO Diabetes Fact Sheet. Available from: http://www.who.int/mediacentre/factsheets/fs312/en/ [Accessed Oct 2014]; IDF Diabetes Atlas. 6th edn, 2013. Available from:
http://www.idf.org/diabetesatlas [Accessed Oct 2014]
Жажда
(Полидипсия)
Голод
(Полифагия)
Частое мочеиспускание
(Полиурия)
RU. GLI.15.06.76.
Нечеткость зрения
62.
Основные синдромы присахарном диабете
• Хронической гипергликемии
• Микроангиопатии(нефропатии, ретинопатии)
• Макроангиопатии
• Диабетической энцефалопатии
• Диабетической нейропатии
• Жирового стеатоза печени
• Артериальной гипертензии
• Ожирения
63.
Страшен не диабет, а егоосложнения
64.
ДИАБЕТИЧЕСКИЕМИКРОАНГИОПАТИИ
•диабетическая ретинопатия;
• диабетическая нефропатия.
ОСНОВНЫЕ ФАКТОРЫ РИСКА:
• Немодифицируемые: Длительность СД, Генетические факторы
• Модифицируемые: Гипергликемия (HbA1c) ,Артериальная
гипертензия, Дислипидемия
65.
ДИАБЕТИЧЕСКАЯ РЕТИНОПАТИЯКлассификация ДР
Непролиферативная: Микроаневризмы, мелкие
интраретинальные кровоизлияния, «мягкие» («ватные») и
твердые экссудаты
Препролиферативная Наличие хотя бы одного из 3 признаков:
- венозные деформации в 2-х и более квадрантах - умеренные
интраретинальные микрососудистые аномалии (ИРМА) хотя бы
в одном квадранте - множественные ретинальные геморрагии в
4-х квадрантах
66.
ДИАБЕТИЧЕСКАЯ РЕТИНОПАТИЯКлассификация ДР (продолжене)
Пролиферативная Неоваскуляризация (и/или фиброзная
пролиферация) диска зрительного нерва и/или сетчатки,
преретинальные и/или витреальные кровоизлияния
(гемофтальм), тракционная (или тракционно-регматогенная)
отслойка сетчатки, неоваскулярная глаукома
При любой стадии ДР может развиваться диабетический
макулярный отек (ДМО) - утолщение сетчатки, связанное с
накоплением жидкости в межклеточном пространстве
нейроэпителия вследствие нарушения гематоретинальных
барьеров и несоответствия между транссудацией жидкости и
способности к ее реабсорбции.
67.
• Дз: Непролиферативная диабетическая ретинопатия. Диабетическиймакулярный отек».
Основные методы лечения ДР и ДМО:
•Лазерная коагуляция сетчатки (ЛКС):
• Интравитреальные инъекции ингибиторов ангиогенеза (анти-VEGF
препаратов) являются терапией первой линии при наличии клинически
значимого ДМО.
• Интравитреальное введение глюкокортикостероидов в виде имплантов
рекомендуется в качестве второй линии терапии при наличии клинически
значимого ДМО
• Витреоэктомия (или витреошвартэктомия) рекомендуется: • При наличии
ДМО тракционного генеза. • При пролиферативной ДР, осложненной
организовавшимся гемофтальмом, тракционной (и/или тракционногематогенной) отслойкой сетчатки с захватом области макулы
68.
Диабетическая нефропатия (ДН) – или диабетическая болезньпочек (ДБП)
• это специфическое поражение почек при СД под воздействием
метаболических, гемодинамических, воспалительных,
генетических, эпигенетических факторов, приводящее к развитию
терминальной почечной недостаточности (ТПН), требующей
проведения заместительной почечной терапии (ЗПТ): диализа,
трансплантации.
69.
ХБП• наднозологическое понятие, определяется какнарушение структуры или функции почек,
сохраняющееся более 3 месяцев и имеющее последствия
для здоровья
70.
рСКФ (мл/минОпределение
Стадия
Высокая и оптимальная
Незначительно сниженная
Умеренно сниженная
Существенно сниженная
Резко сниженная
Терминальная почечная
недостаточность
С1*
С2*
С3а
С3б
С4
С5
рСКФ (мл/мин
рСКФ (мл/мин
≥ 90
60 – 89
45 – 59
30 – 44
15 – 29
< 15
71.
Преходящее повышение экскреции альбуминавызывают:
• Значительная гипергликемия
• Интенсивная физическая нагрузка
• Высокобелковое питание
• Лихорадка
• Высокая артериальная гипертензия
• Менструация
• Ортостатическая протеинурия
72.
Классификация ХБП по уровню альбуминурииКатегория
А/Кр мочимг/г
СЭА (мг/24 часа)
Описание
А1
<30
<30
Норма или
незначительно
повышена
А2
30 – 300
30 – 300
Умеренно
повышена
А3
>300
>300
Значительно
повышена*
73.
Формулировка диагноза ДН в соответствии склассификацией ХБП
• ДН, ХБП С1 (2, 3, 4 или 5) А2;
• ДН, ХБП С1 (2, 3, 4 или 5) А3;
• ДН, ХБП С3 (4 или 5) А1-3 (т.е. независимо от уровня
альбуминурии);
• ДН, ХБП С5 (лечение заместительной почечной терапией); • В
случае нормализации показателей альбуминурии на фоне
нефропротективной терапии у пациентов с сохранной рСКФ более
60 мл/мин/1.73 м2 – диагноз ДН, ХБП сохраняется с
формулировкой: ДН, ХБП С1-С2 А1 (регресс альбуминурии на фоне
нефропротективной терапии).
74.
ДИАБЕТИЧЕСКИЕ МАКРОАНГИОПАТИИсердечно-сосудистые заболевания атеросклеротического
генеза
К основным сердечно-сосудистым заболеваниям
атеросклеротического генеза относятся:
• ишемическая болезнь сердца (ИБС)
• цереброваскулярные заболевания
• заболевания артерий нижних конечностей.
Перечисленные заболевания не являются непосредственно
осложнениями СД, однако СД приводит к раннему развитию,
увеличивает тяжесть, ухудшает течение, видоизменяет клинические
проявления этих заболеваний
75.
ОСОБЕННОСТИ ИБС при СД• Высокая частота безболевых («немых») форм ИБС и инфаркта
миокарда (ИМ).
• Часто диагностируется диффузное поражение коронарных артерий.
• Высокий риск «внезапной смерти».
• Имеется большая вероятность рестеноза в месте имплантации
стента.
• Высокая частота развития постинфарктных осложнений:
•кардиогенного шока,
• застойной сердечной недостаточности,
• нарушений сердечного ритма.
76.
ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ• комплекс клинических и субклинических синдромов,
каждый из которых характеризуется диффузным или
очаговым поражением периферических и/или автономных
нервных волокон в результате СД.
77.
КЛАССИФИКАЦИЯА. Диффузная нейропатия
• 1. Дистальная нейропатия
• С преимущественным поражением тонких нервных
волокон (сенсорная)
• С преимущественным поражением толстых нервных
волокон (моторная)
• Смешанная (сенсо-моторная - наиболее распространенная)
78.
2. Автономная нейропатия• Кардиоваскулярная ( Снижение вариабельности сердечного ритма, Тахикардия
покоя, Ортостатическая гипотензия, Внезапная смерть (злокачественная
аритмия)
• Гастроинтестинальная (Диабетический гастропарез –гастропатия,
Диабетическая энтеропатия (диарея), Снижение моторики толстого кишечника
(констипация)
• Урогенитальная ( Диабетическая цистопатия -нейрогенный мочевой пузырь ,
Эректильная дисфункция, Женская сексуальная дисфункция
• Судомоторная дисфункция ( Дистальный гипогидроз, ангидроз)
• Нарушение распознавания гипогликемий
79.
Б. Мононейропатия (мононевриты различной локализации)(атипичные формы)
1. Изолированные поражения черепно-мозговых или
периферических нервов
2. Мононевриты различной локализации (в том случае, если
полинейропатия исключена)
80.
В. Радикулопатия или полирадикулопатия (атипичныеформы)
1. Радикулоплексопатия (пояснично-крестцовая
полирадикулопатия, проксимальная моторная
амиелотрофия)
2. Грудная радикулопатия
81.
Недиабетические нейропатии, сопутствующие СД• Туннельные синдромы
• Хроническая воспалительная демиелинизирующая
полинейропатия
• Радикулоплексопатия
• Острая болевая нейропатия с поражением тонких нервных
волокон
82.
СТАДИИ• I. Доклиническая.
• II. Клинических проявлений.
• III. Осложнений.
83.
Клиника нейропатии• Периферическая нейропатия : боли в стопах различной
интенсивности в покое, чаще в ночные и вечерние часы,
онемение, парестезии, зябкость стоп, судороги в мышцах
голеней и стоп, сухость кожи, атрофия мышц, характерная
деформация пальцев (молоткообразная деформация
Автономная нейропатия
• Гастроинтестинальная форма: дисфагия, боли в
животе, чередование диареи и запоров; ночная диарея;
ощущение переполнения желудка; боли и тяжесть в
правом подреберье, тошнота
84.
• Урогенитальная форма :отсутствие позывов кмочеиспусканию, проявления эректильной дисфункции;
ретроградная эякуляция
85.
Диагностика сахарного диабетаи других нарушений
углеводного обмена
86.
87.
Диагностика проводится:• На основании лабораторных определений уровня
гликемии.
• Возможно использование сыворотки.
• Диагноз СД всегда следует подтверждать
повторным определением гликемии в
последующие дни, за исключением случаев
несомненной гипергликемии с острой
метаболической декомпенсацией или с очевидными
симптомами.
• Диагноз гестационного СД может быть поставлен на
основании однократного определения гликемии.
• При наличии классических симптомов
гипергликемии
88.
Диагностика проводится:• Перевод глюкозы крови из ммоль/л в мг/дл:
ммоль/л × 18,02 = мг/дл
• Натощак – означает уровень глюкозы крови утром
после предварительного голодания в течение не
менее 8 часов и не более 14 часов.
• Случайное – означает уровень глюкозы крови в
любое время суток вне зависимости от времени
приема пищи.
• ПГТТ – пероральный глюкозотолерантный тест.
Проводится в случае сомнительных значений
гликемии для уточнения диагноза
89.
Диагностика проводится:• Правила проведения ПГТТ:
• ПГТТ проводят утром на фоне не менее чем 3-дневного
неограниченного питания (более 150 г углеводов в сутки) и
обычной физической активности.
• Тесту должно предшествовать ночное голодание 8–14 часов
(можно пить воду). Последний вечерний прием пищи должен
содержать 30–50 г углеводов.
• После забора крови натощак испытуемый должен не более чем за
5 мин выпить 75 г безводной глюкозы или 82,5 г моногидрата
глюкозы, растворенных в 250–300 мл воды.
• Для детей нагрузка составляет 1,75 г безводной глюкозы (или 1,925
г моногидрата глюкозы) на кг массы тела, но не более 75 г (82,5 г).
• В процессе теста не разрешается курение. Через 2 часа
осуществляется повторный забор крови
90.
Диагностика проводится:• Для предотвращения гликолиза и ошибочных
результатов определение концентрации глюкозы
проводится сразу после взятия крови, или кровь
должна быть центрифугирована сразу после взятия,
или храниться при температуре 0–4°С, или быть
взята в пробирку с консервантом (флуорид натрия).
ПГТТ не проводится:
• на фоне острого заболевания
• на фоне кратковременного приема препаратов,
повышающих уровень гликемии (глюкокортикоиды,
тиреоидные гормоны, тиазиды, бетаадреноблокаторы и др.)
91.
Транзиторная гипергликемия• Гипергликемия на фоне: о. инфекции, травмы, стресса, ИМ,
ОНМК, обширных оперативных вмешательств может быть
транзиторной (стресс-индуцированной),
• обычно спонтанно нормализуется после исчезновения
вызвавшего ее фактора и не должна относиться к д-зу СД.
• через 4–12 недель после устранения возможной причины
транзиторной гипергликемии у лиц с уровнем глюкозы
венозной плазмы натощак < 7,0 ммоль/л проводится ПГТТ
и/или определение гликированного гемоглобина (HbA1c) для
реклассификации степени нарушения углеводного обмена
92.
НbA1с КАК ДИАГНОСТИЧЕСКИЙ КРИТЕРИЙ СД• диагностический критерий СД : HbA1c ≥6,5 % (≥48
ммоль/моль).
• Исследование должно быть выполнено с использованием
метода определения HbA1c, сертифицированного в
соответствии с National Glycohemoglobin Standardization
Program (NGSP) или International Federation of Clinical Chemists
(IFCC) и стандартизованного в соответствии с референсными
значениями, принятыми в Diabetes Control and Complications
Trial (DCCT).
• Нормальным уровень HbA1c ≤6,0 % (≤42 ммоль/моль).
Согласно рекомендациям ВОЗ,
• уровень HbA1c >6,0 сам по себе не позволяет ставить
диагнозы, но предполагает наличие риска диабета и
проведение дополнительных исследований для
исключения/подтверждения диагноза СД
93.
НbA1с КАК ДИАГНОСТИЧЕСКИЙ КРИТЕРИЙ СД• При отсутствии симптомов о. метаболической декомпенсации д-з
должен ставится на основании двух цифр, находящихся в
диабетическом диапазоне:
• дважды определенный HbA1c или однократное определение HbA1c
+ однократное определение уровня глюкозы крови.
• HbA1c ≥6,5% может помочь дифференцировать пациентов с ранее
недиагностированным СД от пациентов с транзиторной (стрессовой)
гипергликемией
94.
Ограничения в использовании HbA1c:• При стремительном развитии СД, например, в некоторых случаях СД
1 типа у детей, уровень HbA1c может не быть значимо повышенным,
несмотря на наличие классических симптомов СД.
• Лабораторная и индивидуальная вариабельность, в связи с чем
решения об изменении терапии должны проводиться с учетом других
данных оценки гликемического контроля.
• Негликемические факторы, искажающие уровень HbA1c.
• Повышают уровень HbA1c: анемии (дефицит железа, витамина В12,
фолиевой кислоты), хроническое употребление алкоголя,
употребление салицилатов, опиодов, спленэктомия, выраженная
гипербилирубинемия.
95.
НbA1с КАК ДИАГНОСТИЧЕСКИЙ КРИТЕРИЙ СД• Понижают уровень HbA1c: беременность (II и III триместры),
гемолитические анемии, назначение препаратов железа, витамина В12,
эритропоэтинов, прием витамина Е, С и других антиоксидантов в больших
дозах, антиретровирусная терапия, лечение рибавирином и
интерфероном-α, острая кровопотеря, переливание крови или
эритроцитарной массы, ретикулоцитоз, спленомегалия, ревматоидный
артрит, хронические заболевания печени, выраженная
гипертриглицеридемия.
• Повышают или понижают уровень HbA1c: гемоглобинопатии,
терминальная почечная недостаточность, генетические факторы,
фетальный гемоглобин, метгемоглобин.
• В этом случае возможно определение уровня фруктозамина, который
оценивает уровень глюкозы плазмы за 3 недели, но его диагностические
и целевые значения пока не разработаны

























































































 medicine
medicine








