Similar presentations:
Вопросы диагностики и терапии вирусного гепатита В
1.
Вопросы диагностики и терапиивирусного гепатита В
Мурзабаева Р.Т.
2.
Вирусный гепатит В - проблемамирового масштаба
o
Около 240 млн. инфицированных ВГВ в мире
o
На 10-м месте среди всех причин смерти в
мире
o
Ежегодная смертность от HBVассоциированных осложнений составляет
600000
3.
Динамика заболеваемости острыми ихроническими ВГ в РФ
o Активность эпидемического процесса ВГ в РФ поддерживается
регистрацией высоких уровней забол-ти хроническими формами при
значительном снижении регистрации острых форм.
o Так, в 2021 г. в стране ОВГ выявлен у 3 561 больного (2,43 на 100 тыс.
нас-я), в 2020 г.- 4387 сл. (2,99 на 100 тыс. нас-я).
o В структуре ОВГ за 10 лет доля ОВГВ снизилась с 16% в 2012 г. до 13%
в 2021 г. составив 453 случая в 2021/0,31 и 428 – в 2022 г. /0,29.
Заболеваемость ОГВ с 2010 по 2021 г. снизилась в 7,2 раза (с 2,22 до
0,31 на 100 тыс. нас-я).
o Доля ОВГС среди ОВГ увеличивается (24%), составив в 2021г.-853/0,58
и 2022г.-1094/0,75сл. Однако с 2010 по 2021 г. снижение в 3,5 раза.
o Среди ХВГ доля ХГС от начала регистрации (1999 г.) до 2021 г.
возросла с 54,8% до 78,3%, ХГВ - снизилась с 38,0% до 21,4% в 2020г.
o В 2021г. выявлено 6532/4,45 ХВГВ, в 2022 г.-9278 сл /6,3 на 100 тыс.
o В 2021г. выявлено 23935 сл. ХГС/16,3 и в 2022 г.- 33742 /23 на 100 тыс.
4.
Этиология ВГВВирус ГВ (частица Дейна) – семейство Hepadnaviridae
Геном – двунитчатая циркулярная ДНК (3200 нуклеотидов),
имеется ДНК-полимераза, нуклеокапсид, липопротеидная
оболочка
генотипы HBV (11): A, B, C, D, E, F, G, H; наиболее вирулентные
DиC
Характерно образование мутантных штаммов (более 150),
наиболее вирулентный из них HBe-негативный (мутации в precore зоне ДНК (кодирует ДНК-полимеразу)
устойчив в кислой среде, кипячению 30 мин, замораживанию
инактивируется при автоклавировании в течение 30 мин, при
воздействии 3% р-ра хлорамина в течение 60 мин
ДНК-содержащий вирус ГВ обладает способностью интегриро-
вать в геном (ядро) инфицированной клетки и избегать иммунного контроля и персистировать пожизненно.
4
5.
Значение выявления HBsAgHBsAg – поверхностный антиген HBV. Основной маркер,
используемый для скрининга групп риска с целью
выявления лиц, инфицированных ВГВ. Обнаруживается в
крови в последние 2-3 месяца инкубационного периода.
Выявление HBsAg более 6 месяцев свидетельствует о
формировании хронической инфекции.
HBsAg не выявляется при смешанных (коинфекция HBV и
HDV), молниеносных формах ВГВ (8-10%)
И при скрытых (латентных) формах гепатита В, однако
частота таких форм невелика.
HBsAg слабоиммуногенен, АТ появляются через 6-8 недель
от начала заболевания, если нет сероконверсии более 12
недель, то высок риск хронизации ВГВ.
6.
Значение выявления маркеров ВГВАнти-HBs – антитела к поверхностному антигену ВГВ.
Выявляются у больных, перенесших инфекцию, и у лиц,
которым проведена вакцинация от ВГВ.
Определение концентрации анти-HBs используется для
оценки напряженности поствакцинального иммунитета.
Защитным является уровень антител выше 10 МЕ/мл. При
концентрации ниже этого значения при некоторых ситуациях
рекомендуется ревакцинация.
Анти-HBcor класса IgM являются маркером ОГВ, однако
могут выявляться и при обострении ХГВ.
Анти-HBсor IgG – маркер как перенесенной, так и
хронической инфекции, сохраняются пожизненно и могут
быть единственным серологическим маркером латентной
формы инфекции
7.
Значение выявления маркеров ВГВHBeAg – неструктурный белок ВГВ, маркер активной
репликации вируса, прогностический маркер.
aнти-HBe – антитела к HBeAg, обнаруживаются в сыворотке
крови после исчезновения HBeAg.Сероконверсия по HBeAg
является признаком благоприятного течения заболевания и
свидетельствует о снижении активности репликации вируса.
Мутации в pre core зоне приводят к прекращению продукции
HBeAg и развитию HBeAg отрицательного ХГВ. У пациентов,
инфицированных таким штаммом HBV, несмотря на наличие
анти-HBе, отмечается высокий уровень репликации вируса и
неблагоприятное течение заболевания
Таким образом, определение HBeAg в серологическом
профиле ВГВ необходимо как для диагностики ВГВ, так и для
определения фазы течения хронического ВГВ (HBeAgпозитивный или HBeAg-негативный ХГВ) и контроля
эффективности противовирусного лечения при HBeAg+ ХГВ.
8.
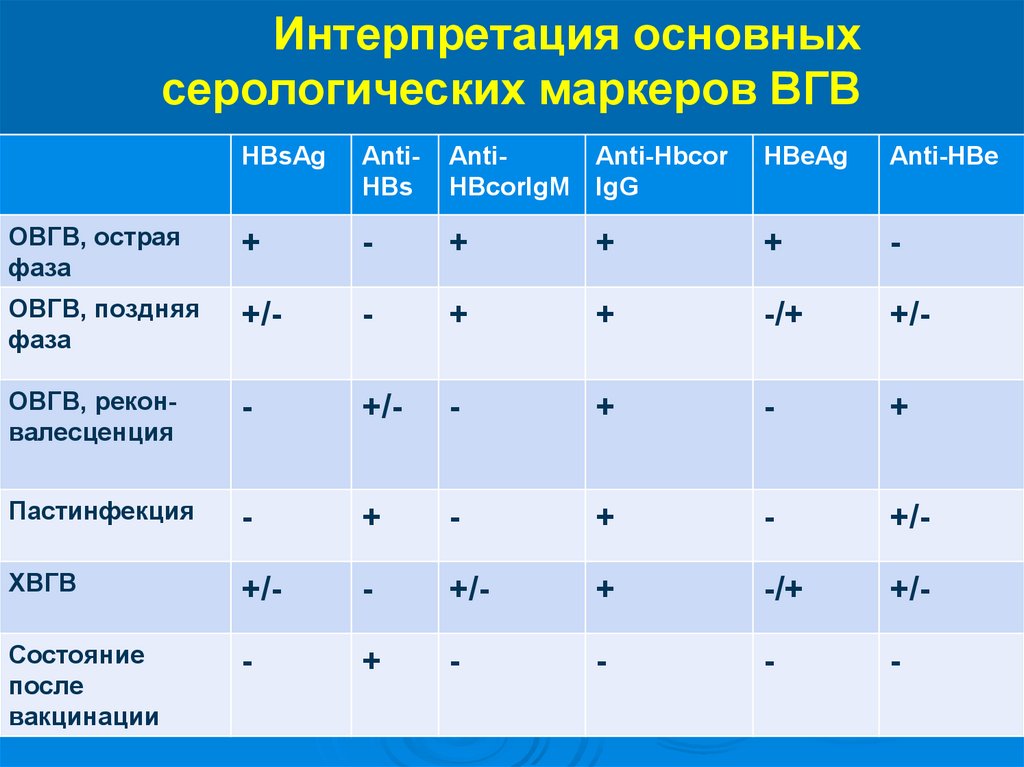
Интерпретация основныхсерологических маркеров ВГВ
HBsAg
AntiHBs
AntiAnti-Hbcor
HBcorIgM IgG
HBeAg
Anti-HBe
ОВГВ, острая
фаза
+
-
+
+
+
-
ОВГВ, поздняя
фаза
+/-
-
+
+
-/+
+/-
ОВГВ, реконвалесценция
-
+/-
-
+
-
+
Пастинфекция
-
+
-
+
-
+/-
ХВГВ
+/-
-
+/-
+
-/+
+/-
Состояние
после
вакцинации
-
+
-
-
-
-
9.
Эпидемиология ВГВОсновными источниками ГB являются больные ХВГВ (ежегодно
более 9300 случаев, в РБ- 98 сл. В 2022г.), заражение ВГB от
больных в острой ст. (РФ-430сл.и РБ-5сл.) имеет место в 4-6%.
Факторы передачи – кровь, сперма, слюна (?).
Количество инфицированной крови 10⁻⁷-10⁻⁸ мл
Пути передачи: чаще естественные (половой, вертикальный,
контактно-бытовой) и искусственные (парентеральные
манипуляции, трансплантация органов, гемотрансфузии (HBsAg,
anti-HBcor).
Восприимчивость к ГВ высокая, чаще в возрасте 15-29 лет.
Группы риска: новорожденные (риск хронизации 90%), дети до 5
лет (25-30%), взрослые (5-10%), пациенты отделений
гемодиализа, ожоговых центров, гематологических, туберкулезных стационаров, медицинские работники.
При ВГ В сезонность отсутствует.
У реконвалесцентов ОГВ развивается стойкий, типоспецифический, пожизненный иммунитет. Хронизация возможна у 2-7%.9
10.
Вертикальный путь инфицирования ВГВПередача ВГB и ВГC от инфицированной матери
ребенку возможна во время беременности и родов.
o Наибольший риск перинатального инфицирования
ребенка (пре-, интра-, постнатальное) наблюдается в
случае заболевания ОГB во время беременности или
при ХГB, когда в сыворотке (плазме) крови
обнаруживается HBeAg.
o
o
Инфицирование ВГB в большинстве случаев
происходит при прохождении родовых путей матери
(интранатально).
11.
Устойчивость вируса ГВo
ВГB характеризуется высокой контагиозностью и
устойчивостью к действию факторов окружающей
среды.
o
В цельной крови и ее препаратах ВГB сохраняется
годами, при комнатной температуре остается
контагиозным на предметах окружающей среды в
течение одной недели.
o
HBV чувствителен к воздействию растворителей
липидов и широкому спектру дезинфицирующих
средств, инактивируется при кипячении в течение 30
мин.
12.
Патогенез ВГВВирус преимущественно реплицируется в гепатоцитах.
Возможна его репликация с меньшей активностью в клетках
костного мозга, pancreas, почек, лимфоцитах
В гепатоците происходит встраивание сегментов ДНК НВV в
геном клетки. Вирус разрушает гепатоциты иммуноопосредованно.
В ответ на внедрение вируса активизируются ЦТЛ, они
разрушают инфицированные вирусом гепатоциты. АТ
связывают антигены вируса в ИК.
В ткани печени развивается иммуновоспалительный процесс,
апоптоз, ПОЛ, аутоиммунные механизмы (аутоантитела к
инфицированным гепатоцитам).
Хронизация наступает после легких, стертых форм ВГВ
Вирусно-иммуногенетическая концепция патогенеза: Тклеточное звено иммунитета и цитокины Т-х 1типа.
12
13.
Клиническая классификация ОГВКлинические варианты:
желтушный,
безжелтушный,
субклинический (инаппарантный)
Течение:
острое (до 3 мес.),
затяжное (до 6 мес.),
хроническое (более 6 мес.)
Формы:
Исходы:
легкая,
выздоровление
среднетяжелая,
хронизация процесса
тяжелая,
циррозы печени
фульминантная
гепатоцел.карцинома
летальный -0,7-1,2%
14.
Клиника HBV -инфекцииИнкубационные период (45-180 дней). Постепенное начало.
Наличие преджелтушного периода от 1 до 4-5 недель, с
астеновегетативным и диспепсическим синдромом,
артралгии (20%, крупные суставы), у 10-15% экзантема по
типу крапивницы (симптом Джанотти-Крости),
субфебрилитет.
Ухудшение самочувствия продолжается с появлением
желтухи. Желтушный период растянут, 2-4-6 недель.
Увеличение размеров печени, интоксикация, синдром холе-
стаза (7-10%), при тяжелых формах–геморрагич. синдром
Преобладание среднетяжелых (60-65%), тяжелых
форм болезни.
(10-15%)
Исходы: выздоровление (в течение 6 мес.), хронизация
процесса (2-7%), летальный (0,7-1,2%).
15.
Лабораторная диагностика ВГВОбщий анализ крови – лейкопения, относительный
лимфоцитоз, замедление СОЭ
Тромбоциты, ВСК, ПТИ, фибриноген, АЧТВ, ПВ,ТВ
Повышение уровня АЛТ, АСТ в крови более 10-50-100 раз,
общего билирубина за счёт обеих фракций, в разгар
желтухи повышение тимоловой пробы, ГГТ, щелочной
фосфатазы, холестерина в крови
Обнаружение маркеров острой HBV-инфекции (HBsAg,
анти- НВсor IgM, HBеAg) в сыворотке крови.
Основной скрининговый маркер ВГВ –HBsAg, использовать чувствительные тест-системы (0,01-0,1 МЕ/мл).
УЗИ органов брюшной полости
16.
Критерии оценки степени тяжести ВГВыраженность интоксикации (слабость, инверсия сна,
головокружение, анорексия, тошнота, рвота);
Выраженность геморрагического синдрома (экхимозы,
носовые кровотечения, рвота кофейной гущей,
желудочно-кишечные кровотечения)
Объективные данные (нарастающая желтуха,
тахикардия, одышка, дряблость, болезненность печени,
сокращение размеров, состояние сознания)
Лабораторные показатели (появление лейкоцитоза,
сдвига влево, уровень билирубина, его фракций, АЛТ,
АСТ, их соотношение, ПТИ, коагулограмма,
электролиты)
16
17.
Обоснование диагноза ВГВЭпидемиологические данные (гемотрансфузии, операции,
наркотики, случайные связи, тесный контакт с
инфицированными в последние 6 месяцев)
Клинические данные (постепенное начало, длительный
преджелтушный период с сочетанием диспепсического,
артралгического синдрома, экзантемы, выраженной слабости,
ухудшение состояния с появлением желтухи),
Лабораторные данные (гиперферментемия, появление
уробилина в моче, лейкопения, снижение ПТИ).
Появление серол. маркеров ВГВ (HBsAg, anti-HBcor IgM)
Диф.диагностика (ревматизм, полиартрит, холециститы,
гастрит, токсический, лекарственный гепатит, ЖКБ и др.)
Вирусный гепатит В, желтушный (безжелтушный)
вариант, легкая форма, средней степени тяжести.
17
18.
Мероприятия в очаге ВГВ (СП, 2021профилактика ВГВ и С)В очагах ОГВ за лицами, общавшимися с больным,
устанавливается медицинское наблюдение сроком на
6 месяцев с момента госпитализации больного.
Осмотр врачом проводится 1 раз в 2 месяца с
определением активности АлAT и выявлением HBsAg,
anti-HBs.
Проведение иммунизации против ВГВ контактных лиц
с больным острой или хронической формой ГВ,
"носителем" HBsAg, не привитых ранее или с
неизвестным прививочным анамнезом.
19.
Моновакцины против вирусного ГВВакцина
Рекомбинантная дрожжевая ЗАО Комбиотех,
Россия
«Энджерикс В» СмитКляйнБичем-Биомед,
Россия ГлаксоСмитКляйн, Бельгия;
ДНК рекомбинантная, НПО Микроген, Россия
Регевак, ЗАО «МТХ», Россия
Дозировка
>19 лет 20 мкг (1мл), до 19 лет - 10 мкг
(0,5 мл) Лицам на гемодиализе двойную взр. дозу - 2,0 мл
Биовак-В, Вокхард Лтд., Индия
И.П. Ген Вак В, Серум Инститьют ЛТД, Индия
Шанвак-В, Шанта Био-текникс ПТВ Лтд, Индия
Эбербиовак НВ, Центр Генной Инженерии,
Куба
Эувакс В, LG Life Sciences, Южная Корея под
контролем Санофи Пастер
Н-В-ВАКС II, Мерк Шарп Доум, Нидерланды
>10 лет 20 мкг (1мл), до 10 лет - 10 мкг
(0,5 мл)
Вводится лицам старше 19 лет - 20
мкг (1мл), до 19 лет - 10 мкг (0,5 мл)
>16 лет - 20 мкг (1,0 мл), детская доза
- 10 мкг (0,5 мл)
Взр. - 10 мкг, 11-19 лет - 5 мкг, детям
0-10 лет 2,5 мкг. Детям матерейносителей - 5 мкг
20.
Комбинированные вакциныВакцина
Бубо-M - дифтерийно-столбнячногепатитная В, ЗАО Комбиотех, Россия
Бубо-Кок – коклюшно-дифтерийностолбнячно-гепатитная В, ЗАО Комбитех,
Россия
Тританрикс Геп В – коклюшнодифтерийно-столбнячно-гепатитная В,
ГлксоСмитКляйн, Англия
Твинрикс – вакцина гепатита А и В,
ГлксоСмитКляйн, Англия
Дозировка
Плановая ревакцинация, вакцинация
против гепатита В, дифтерии и
столбняка > 6 лет (схема 0-1-6 или
12 мес.)
Используется для прививок детей по
схеме 3-4,5-6 и 18 мес.
>16 лет взр. (1,0 мл), детям 1-15 лет
– дет. дозу (0,5 мл)
Геп-А+В-ин-ВАК-дивакцина гепатитов >17 лет - 1,0 мл, детям 3-17 лет - 0,5
А+В, Россия
мл
21.
Диспансерное наблюдение зареконвалесцентами ВГВ
Лица, перенесшие ОГВ, должны находиться под
диспансерным наблюдением в течение 6 месяцев.
Клинический осмотр, биохимические, иммунологические и
вирусологические тесты проводят через 1, 3, 6 месяцев
после выписки из стационара.
При сохранении клинико-лабораторных признаков
заболевания наблюдение за пациентом должно быть
продолжено.
(СП, 2021-Профилактика ВГВ и ВГС)
22.
Диспансеризация детей, родившихся отинфицированных ВГВ матерей (СП, 2021 (776-777))
Все дети, родившиеся от женщин с ВГВ и ХГВ подлежат
диспансерному наблюдению врачом-педиатром
совместно с инфекционистом
В детской поликлинике по месту жительства в течение
трех лет с определением активности АлАТ и HBsAg в 3, 6
и 12 месяцев, далее 1 раз в год.
Новорожденным, родившимся от матерей - носителей
HBsAg, больных ГВ или перенесших ГВ в третьем
триместре беременности, проводится вакцинация против
ГВ по национальному календарю профилактических
прививок по ускоренной схеме (0-1-2-12) желательно с
одновременным введением ГВИГ.
23.
Профилактика вертикальной передачиHBV
Вакцинация новорожденного от инфицированной матери
по схеме: 0 – 1 – 2 – 12 мес. (0,5 мл/10 мкг) в мышцу
переднебоковой поверхности бедра, старше 2 л–в
дельтовидную мышцу
Наиболее эффективна активная и пассивная
иммунизация: одновременно с введением вакцины,
в первые 2-12 ч. введение специфического иммуноглобулина (ГВИГ): Антигеп (Россия) 100 МЕ (0,1 мл/кг) в/м
или
Неогепатект (ФРГ) 20 МЕ (0,2 мл/кг, не < 2 мл) в/м
Пассивно-активная иммунизация показана детям,
родившимся от HBeAg/DNA-позитивных матерей.
24.
Вакцинация против ВГВВакцинация против ВГВ проводится всем новорожденным в первые 24
часа жизни ребенка. Стандартная схема вакцинации: 0, 1, 6 мес
Введение 2-й дозы через 1 мес. достоверно защищает детей от ВГВ.
Интервал между 2 и 3 дозами важен для достижения максимальной
концентрации АТ, от которой зависит длительность защиты от ВГВ.
Новорожденным, родившимся от матерей-носителей HBsAg, больных
ГВ или перенесших ГВ в 3 триместре беременности, проводится
вакцинация против ГВ по схеме: 0 – 1 – 2 – 12 мес. (0,5 мл/10 мкг) в
мышцу переднебоковой поверхности бедра, старше 2 л – в дельтовидную мышцу. Одновременно с 1-й прививкой рекомендуется ввести
в/м в другое бедро иммуноглобулин человека против ГВ - 100 ME
Ревакцинацию рекомендуют детям и взрослым из группы риска (гемо-
диализ, иммунодефицит) по окончании полного курса вакцинации,
если титр АТ ≤10 МЕ/мл. Обычно проводят повторную серию из 3 доз.
Разовая доза составляет для лиц старше 18 лет- мл (20 мкг HBsAg);
для детей до 18 лет-05 мл (10 мкг); пациентов на гемодиализе-2 мл (40
мкг HBsAg). Защитным считается уровень антител более 10 МЕ/мл
Поствакцинальный иммунитет сохраняется длительно за счет
иммунологической памяти. Даже при отсутствии антител ВОЗ не
рекомендует рутинную ревакцинацию.
25.
Поствакцинальный иммунитет (СП,2021,762)
o
Поствакцинальный иммунитет против ВГB связан с
выработкой анти-HBs и стимулированием T-клеток
иммунологической памяти.
o
Показателем эффективности вакцинации является
обнаружение анти-HBs в сыворотке (плазме) крови в
концентрации более 10 мМЕ/мл через 1 - 2 месяца
после введения последней дозы первичной серии
вакцинации против ГB.
o
Отсутствие анти-HBs в более отдаленные сроки не
является признаком неэффективности вакцинации
против ГB.
26.
Постэкспозиционная профилактика ВГВНевакцинированных лиц после контакта с кровью
вакцинируют в 1-е сутки и вводится ГВИГ (не позднее 48 ч.) в
разные участки тела в/м. Вакцинация по схеме 0-1-2-6 мес.
Контроль эффективности и отсутствия инфицирования ч/з 3
мес.
У вакцинированных мед.работников после контакта с кровью
немедленно определяют уровень anti-HBs, при титре больше
10 МЕ/мл, вакцину не вводят, при их отсутствии или
меньшей концентрации вводят по 1 дозе вакцину и ГВИГ
(или 2 дозы ГВИГ с интервалом 1 месяц).
Экстренная вакцинация перед операцией с массивной
гемотрансфузией по схеме: 0-7-21 дней и 12 мес. и ГВИГ:
Антигеп в дозе 0,1 мл/кг или Неогепатект 8-10 МЕ/кг (0,16-0,2
мл/кг) не позднее 72 часов в/м
26
27.
Профилактика профессиональныхзаражений ГB и ГC (СП,2021, 767, с.163)
o Выявление лиц, инфицированных ВГB и ВГC среди
медицинского персонала в ходе проведения
предварительных и периодических медицинских осмотров;
o ежегодное обследование медицинских работников с
определением концентрации анти-HBs;
o вакцинация одной дозой вакцины против гепатита B
медицинских работников, у которых концентрация антиHBs менее 10 мМЕ/мл;
o учет случаев получения микротравм персоналом,
аварийных ситуаций, связанных с попаданием крови и
других биологических жидкостей на кожу и слизистые
оболочки;
o экстренная профилактика ГB.
28.
Принципы лечения вирусных гепатитов1.
Принцип охраны больной печени.
2.
При легкой среднетяжелой форме ВГ любой этиологии
достаточно базисной терапии
3.
Этиотропная терапия показана при тяжелом течении ВГВ
(аналоги нуклеозидов)
4.
Патогенетическая терапия: дезинтоксикационная терапия,
антиоксиданты, урсодезоксихолевая кислота, адеметионин
и др.)
5.
Симптоматическая терапия
6.
Индивидуализированный подход.
29.
Лечение больных ОВГВo Пациентам с острыми парентеральными вирусными
гепатитами обязательна госпитализация.
Базисная терапия включает:
o полупостельный режим – при легкой и среднетяжелой
формах, постельный – при тяжелой форме до наступления
билирубинового криза.
o Диета – щадящая, на 1-й неделе ограничить соль до 1 г в/с,
полезны разгрузочные дни (яблочные, банановые и др.),
обильное щелочное питье (минеральная вода, компоты из
сухофруктов, чай) – до 2–3 л в/с
o Уменьшение кишечной аутоинтоксикации (регулирование
стула: диета, богатая клетчаткой, 3% р-р магнезии, дюфалак);
o Энтеросорбция с целью дезинтоксикации, предпочтительнее
гелевые ЭС (энтеросгель, энтеродез).
o Витаминотерапия (поливитамины в зимне-весеннее время),
при холестазе – жирорастворимые витамины (А,Е,К).
30.
ПВТ острого гепатита ВБолее 95 % взрослых пациентов с ОГВ не
требуют специфического лечения, т.к.
полностью выздоравливают самостоятельно
Только пациенты с тяжелым ОГВ,
характеризующимся коагулопатией и
затяжным течением, нуждаются в применении
нуклеозидных аналогов
31.
Противовирусная терапия ВГВПри легкой, среднетяжелой и тяжелой формах ОГВ (В16.1,
В16.9, В17.0) противовирусное лечение не показано.
При тяжелой форме с развитием печеночной комы (В16.0,
В16.2, В17.0) рекомендуются аналоги нуклеозидов:
энтекавир (0,5 мг 1 раз в сутки внутрь ежедневно),
тенофовир (300 мг 1 раз в сутки внутрь ежедневно).
Лечение проводится одним из указанных препаратов в
стандартной суточной дозе и должно быть продолжено до
исчезновения из крови HBsAg или независимо от этого
показателя у пациентов, которым выполняется трансплантация печени, для уменьшения риска инфицирования
трансплантата.
Применение интерферона при фульминантном течении ОГВ
противопоказано.
32.
Патогенетическая терапия ВГ 1o Объем терапии определяется не этиологией, а степенью
тяжести и периодом заболевания
o Инфузионная дезинтоксикационная терапия показана при
выраженном диспептическом синдроме (тошнота и рвота),
нарастании симптомов интоксикации.
o Применяется (5% р-р глюкозы, полиионные солевые растворы
(стерофундин), реамберин, ремаксол) до 800-1200 мл в сутки в
2 приема, антиоксиданты (аскорб.кислота, цитофлавин,
витамин А, Е)
o Гепатопротекторы (антиоксиданты) в остром периоде, за
исключением тяжелых форм болезни, не показаны,
назначаются в стадии ранней реконвалесценции при
гиперферментемии, при сопутствующем жировом гепатозе,
алкогольной болезни, диабете.
o Желчегонные (холеретики) назначаются в фазе спада желтухи
(3% р-р MgSO4, холензим, гепабене, хофитол и др.
33.
Состав реамберинаДействующее вещество: меглюмина натрия сукцинат - 15,00 г.
Вспомогательные вещества: натрия хлорид - 6,00 г, калия
хлорид - 0,30 г, магния хлорида гексагидрат (в пересчёте на
безводный) - 0,12 г, натрия гидроксид - 1,788 г, янтарная
кислота - до рН от 6,0 до 7,0, вода для инъекций - до 1,0 л.
Ионный состав на 1 л:
натрий 147 ммоль
калий 4,02 ммоль
магний 1,26 ммоль
хлориды 109 ммоль
сукцинаты 46,0 ммоль (антиоксиданты)
меглюмин 44,7 ммоль (реамберин)
Теоретическая осмолярность 353 мОсм/л
34.
Состав ремаксолаРаствор для инфузий
1л
активные вещества:
янтарная кислота
5,28 г
N-метилглюкамин (меглюмин)
8,725 г
рибоксин (инозин)
2г
метионин
0,75 г
никотинамид
0,25 г
вспомогательные вещества: натрия
хлорид — 6 г; калия хлорид — 0,3 г;
магния хлорид (в пересчете на
безводный) — 0,12 г; натрия гидроксид —
1,788 г; вода для инъекций — до 1 л
35.
Патогенетическая терапия ВГ 2При наличии цитолитического синдрома показаны
гепатопротекторы, защищающие печень от повреждающего воздействия различных факторов и ускоряющие ее
регенерацию
коррекция холестаза
абсорбенты и адсорбенты желчных кислот
липотропные средства (липоевая кислота)
препараты УДХК, адеметионин
гемосорбция или плазмаферез
коррекция пищеварительных процессов и дисбиоза
ферментные препараты (не содержащие ЖК)
пре- и пробиотики
кишечные антисептики (рифаксимин,
амоксициллин и др.)
35
36.
Классификация гепатопротекторовпо механизму действия
Восстанавливающие целостность мембран
гепатоцитов (эссенциальные фосфолипиды);
Антиоксиданты (вит С, Е, цитофлавин, силибор)
Стимуляторы метаболических процессов,
повышающие регенерацию печеночной паренхимы
(гептрал, калия оротат, урсофальк);
Нормализующие детоксикационную функцию печени
(гепа-мерц, урсосан)
37.
Эссенциальные фосфолипидыЭссенциале форте, эссенциале Н
10 внутривенных инъекций по 10 мл;
2 капсулы 3 раза в день – 1,5 - 2 месяца.
Эссливер форте
1-2 капсулы 3 раза в день после еды 1-3 мес.
Содержит:
эссенциальные фосфолипиды 300 мг
лечебные дозы витаминов ( по 6 мг В1,В2,В6,В12,Е
и 30 мг никотинамида
38.
При наличии синдрома холестазапоказаны
Производные желчных кислот (урсосан, урсофальк,
дезокса) и адеметионин (гептрал)
Абсорбенты и адсорбенты желчных кислот
(холестирамин, билигнин, полифепан, смекта и др.)
Липотропные средства (жирорастворимые витамины А
и Е, липостабил, липоевая кислота), аналоги альфалипоевой кислоты - берлитион, тиогамма)
Холеретики с наступлением билирубинового криза
(холензим, хофитол, фламин и др.)
Не показаны глюкокортикоиды, ЭФЛ
39.
Дозы и схемы лечения УРСОСАНОМo
10-15 мг/кг/сутки, прием в капсулах внутрь: при
внутрипеченочном холестазе в 2-3 приема, при
ЖКБ - однократно перед ночным сном (8-12 мес.)
o
Острые гепатиты с холестазом - 3-5 недель
o
Хронические ВГВ и С - ежедневно в течение 1,5
мес.
o
Хронические холестатические заболевания
печени (ПБЦ, ПСХ и др.) - ежедневно на
протяжение 2-3 лет и более.
40.
Препараты, нормализующиедетоксикационную функцию печени:
Гепа-мерц
Рекомендуемая схема назначения:
o 3-6 г 2 раза в день после еды;
o 10-20 мл в сутки в/в или в/м – длительность терапии –
индивидуально.
o Гепасол А
Рекомендуемая схема назначения:
o 500 мл в/в капельно 1-2 раза в день – 5-10 дней.
o Урсосан
Рекомендуемая схема назначения:
o 1 капсула 2-3 раза в день – 2-3 месяца.
o
41.
ГЕПА-МЕРЦ (L-орнитин-L-аспартат)Препарат нормализует дезинтоксикационную
функцию печени
42.
Хронический вирусныйгепатит В
43.
Проблема хронических вирусных гепатитовв РБ
o В РБ в 2021 г. выявлено 88 и в 2021 г. - 98 сл./2,5 ХВГВ. В РФ
тенденция к снижению заболеваемости ХВГВ , в 2021г. -6532
/4,45, в 2022г. – 9278 /6,3 на 100 тыс. нас-я;
o В этиологической структуре впервые зарегистрированных
случаев ХВГ преобладает ХГС, доля его составила 78,3% среди
всех ХВГ и число случаев составило 33 742 в 2022г.
o Неуклонно растет число больных циррозом печени и
гепатоцеллюлярной карциномой (по данным РОД за последнее
десятилетие в 4 раза). В регистр включено небольшое
количество больных ЦП, в листе ожидания на пересадку печени
в РКБ зарегистрировано 65 человек.
o В этой ситуации врачу инфекционисту или участковому врачу
необходимо своевременно выявлять больных с ХВГ, факторы
прогрессирования болезни и решить вопрос о противовирусной
терапии (ПВТ).
43
44.
Естественное течение HBV-инфекциивакцинация
универсальная
профилактика
Противовирусная
терапия
45.
Стадии HBV-инфекции:новая терминология (EASL 2017)
фаза
1
Новый термин
HBeAg (+)
HBeAg (-)
Хроническая HBVХроничес-й Хроническая HBVХроничес-й
инфекция
гепатит В инфекция
гепатит В
2
Старый термин Фаза иммунной
толерантности
Уровень HBsAg
HBeAg
Высокий
3
4
HBeAgФаза
позитивная
неактивного
фаза иммунной носительства
реактивности
Высокий/проме
Низкий
жуточный
HBeAgнегативный
хронический
гепатит
Промежуточный
+
+
-
-
HBV DNA,
МЕ/мл
АлАТ
> 10 ⁷
10⁴ - 10 ⁷
> 2000
N
>N
< 2000 (до
20000)
N
Поражение
печени
Минимальное/
нет
Умеренное
/тяжелое
Минимальное/
нет
> N (постоянно
и периодически)
Умеренное
/тяжелое
Медленно
Умеренно/
быстро
Показано
Нет/очень
медленно
Не показано
Умеренно /
быстро
Показано
Прогрессирова
ние
ПВТ
Не показано
46.
Характеристика фаз хронической ВГВo ХHBV-инфекция, HBeAg+(Фаза иммунной толерантности) –
чаще при инфицировании детей до 5 лет, длится 10-30 лет, при
инфицировании в более старшем возрасте она укорачивается.
Клиники нет. Вирус активно репродуцируется в гепатоцитах, но нет
ответной реакции иммунной системы в виде иммуновоспалительной реакции в паренхиме и мезенхиме печени. HBsAg+, HBeAg+,
уровень DNA HBV высокий >107, АЛТ, АСТ в норме. Необходимо
дисп.наблюдение, если старше 40 лет, то ПБП и возможна ПВТ.
o ХГВ HBeAg+ (Иммуноактивная фаза) – вирус распознается ИС
(активацияCD4, CD8, продукция цитокинов). Поражение печени
умеренное (↑ АЛТ, АСТ, тимол, γ-фракция белков). HBsAg+,
HBeAg+, уровень DNA HBV постепенно снижается, Возможна
спонтанная ремиссия. Прогрессирование до ЦП в 2-5% случаев
ежегодно. Риск развития ЦП увеличивают алкоголь в 6 раз, ВИЧ –
в 4 раза, дельта – у 50% больных через 5 лет.
o Если DNA >2000МЕ/мл, АЛТ>2 норм, наблюдение 3-6 мес. и ПВТ.
o Эта фаза чаще развивается у мужчин в возрасте 15-25 лет.
47.
Характеристика фаз естественного течения ХВГВo ХHBV-инфекция, HBeAg(-) ( Нерепликативная
(интегративная) фаза (носительство) – Клиника отсутствует,
прогрессирующего поражения печени нет. АЛТ, тимол в норме.
HBsAg+, HBeAg-, DNA HBV ниже порогового уровня (≤2000
МЕ/мл). Наступает спонтанная серконверсия HBeAg на antiHВe в 5-20%, редко HBsAg на anti-HBs (1-3%). ПВТ не показана.
o ХГВ HBeAg (–) (фаза реактивации ХГВ) - У 15-20% больных,
чаще в возрасте 35-45 лет, наступает реактивация ХВГВ в
результате мутации в precore зоне вируса и появления HBeAg
отрицательного штамма HBV. Развивается воспалительный
процесс в печени (астения, тяжесть в правом подреберье, ↑
АЛТ, АСТ, тимол.пробы, γ-фракции белков). HBsAg+,anti-HBe-,
DNA HBV выше 2000-20 000 МЕ/мл. Спонтанная ремиссия
бывает редко, поражение печени прогрессирует.
o Если DNA >2000 МЕ/мл, АЛТ>ВГН, фиброз печени ≥F2, то
показана ПВТ. Если DNA<2000 МЕ/мл, ПВТ после ПБП.
48.
Стадия 5: «разрешившаяся» HBVинфекцияo Старый термин – оккультная (латентная) HBV-инфекция.
Клиренс HBsAg и наличие anti-HBs не является
абсолютным признаком элиминации вируса из
организма;
o Неопределяемая в крови HBV DNA (> 90%), anti-HBc (+)
и HBsAg (-), anti-HBs +/-, anti-HBe +/-
o Исход различных клинических ситуаций: острый гепатит
В, спонтанная или ПВТ- индуцированная потеря HBsAg
o Персистенция cccDNA в гепатоцитах с возможной
репликацией в единичных клетках
o Резидуальный риск ГКЦ
o Возможность реактивации при иммуносупрессии
49.
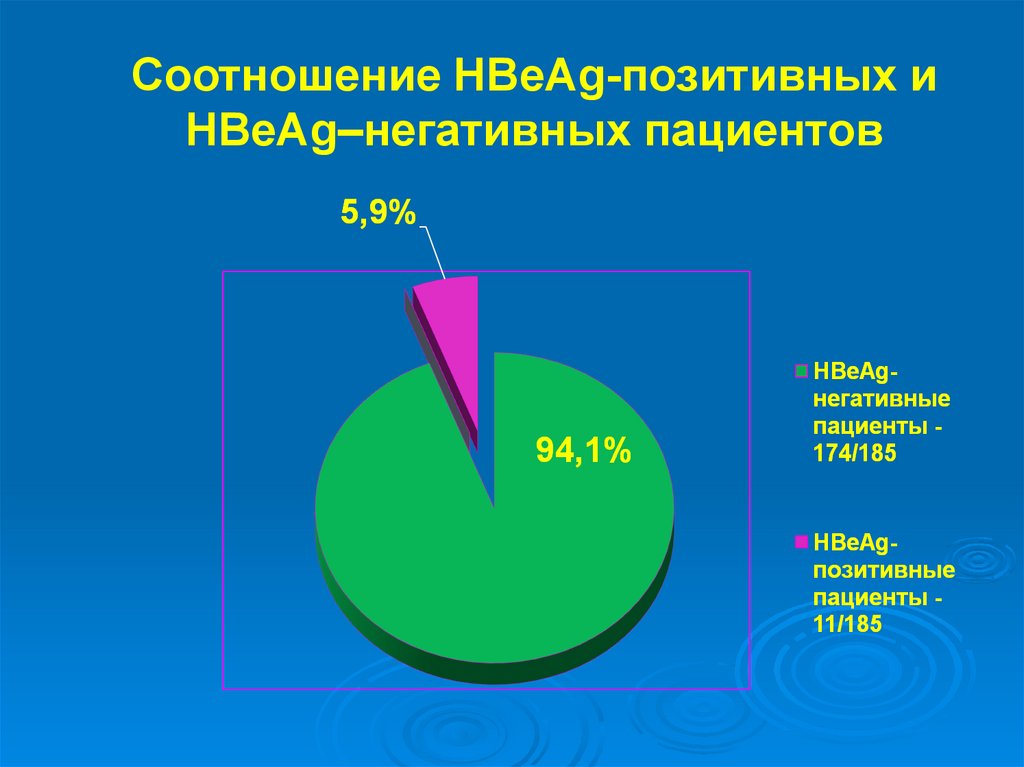
Соотношение HBeAg-позитивных иHBeAg–негативных пациентов
50.
Необходимые тесты для диагностикихронического гепатита В
o
HBsAg, HBeAg, anti-Hbcor, аnti-HBe
o
АлАТ, АсАТ, тимоловая проба, белковые фракции
o
HBV DNA (качественный и количественный анализ)
o
Anti-HDV
o
УЗИ ОБП
o
Фиброэластометрия печени (Фиброскан) - для оценки
необходимости назначения ПВТ, прогнозирования её
эффективности.
o
Эластометрия печени не информативна при ИМТ >35, при
высокой биохимической активности (АЛТ более 10 норм).
51.
Системы оценки фиброза печениФиброз
Knodell
Ishak Metavir Фиброз в kPa
Нет фиброза
0
0
0
<6,2
Портальный фиброз
(единичных портальных
трактов)
1
1
1
6,2 - 8,3
Портальный фиброз (большинства портальных
трактов)
1
2
1
6,2 - 8,3
Мостовидный фиброз (с
единичными септами)
3
3
2
8,3 - 10,8
Мостовидный фиброз (с
множественными септами)
3
4
3
10,8 - 14
Неполный цирроз
4
5
4
>14
Цирроз
4
6
4
>14
52.
Примеры формулировки диагноза прихроническом гепатите В
o Хроническая HBV-инфекция, неактивная фаза (DNA HBV
менее 2000 МЕ/мл, АЛТ- норма ), фиброз печени по
шкале Metavir F0 (4-6,0 kPа).
o Хронический вирусный гепатит В, HBeAg позитивный,
репликативная фаза (DNA HBV более 20 000 МЕ/мл),
слабовыраженной степени активности (АЛТ 3-5N), фиброз
печени по шкале Metavir F2 (8,3-10,8 kPa) (клинически
значимый).
o Хронический вирусный гепатит В, HBeAg негативный,
репликативная фаза (DNA HBV более 2000 МЕ/мл),
минимальной степени активности (АЛТ до 3N), фиброз
печени по шкале Metavir F2 ( 8,3-10,8 kPa).
53.
Порядок диспансерного наблюденияпациентов ХВГ
Период наблюдения
Каждые 6 - 12 мес.
6 мес. 12 мес.
Осмотр инфекциониста по месту жительства +
Осмотр инфекциониста - гепатолога
Общий анализ крови с тромбоцитами
+
АСТ
+
АЛТ
+
Билирубин
+
УЗИ органов брюшной полости
ПЦР (наличие и количество)
Anti-HDV
+
+
+
+
+
+
+
+
+
53
54.
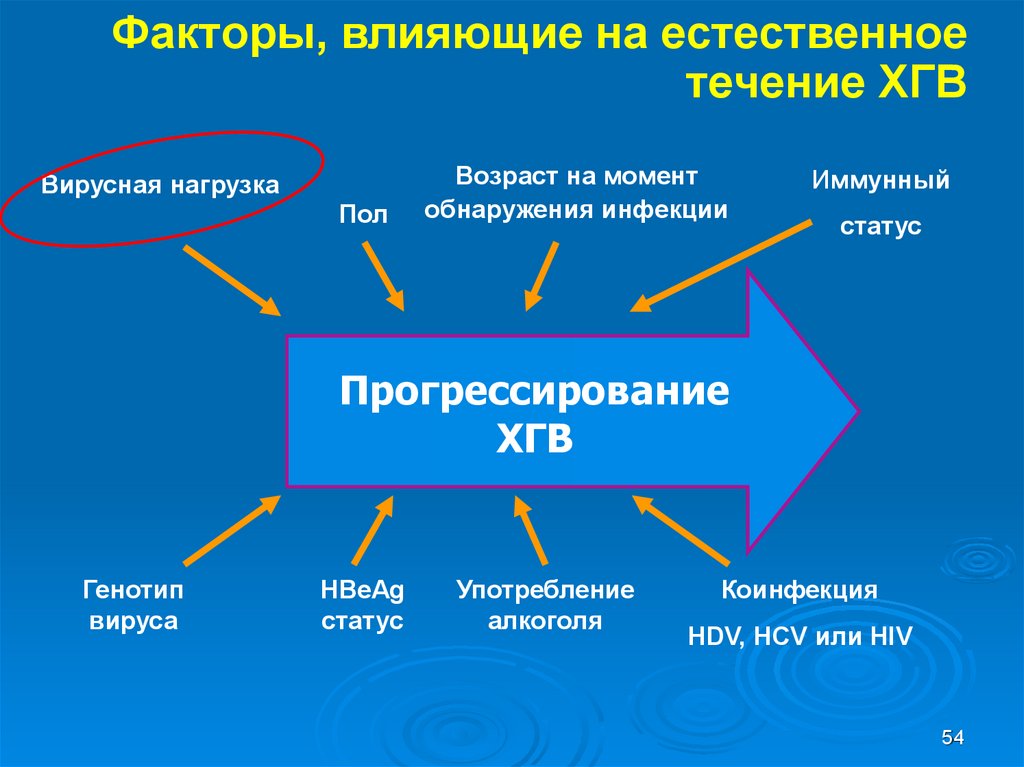
Факторы, влияющие на естественноетечение ХГВ
Вирусная нагрузка
Пол
Возраст на момент
обнаружения инфекции
Иммунный
статус
Прогрессирование
ХГВ
Генотип
вируса
HBeAg
статус
Употребление
алкоголя
Коинфекция
HDV, HCV или HIV
54
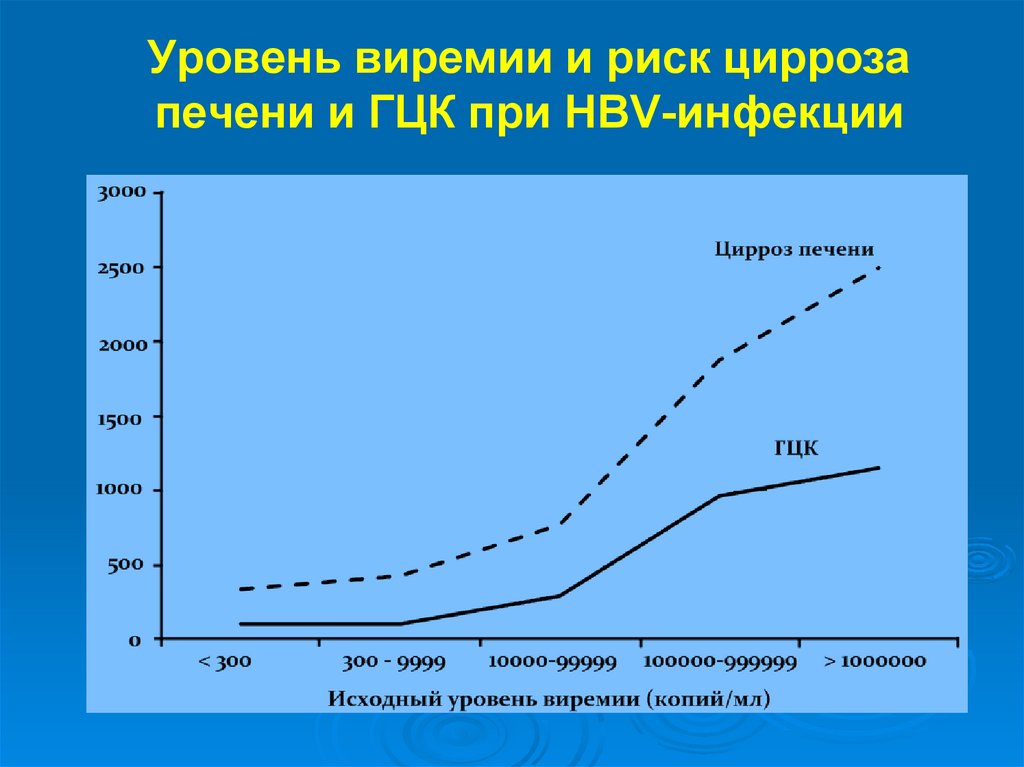
55.
Уровень виремии и риск циррозапечени и ГЦК при HBV-инфекции
56.
Реально ли добиться элиминацииHBV?
o
ДНК вируса ГВ интегрирует в ядро гепатоцита и
полная эрадикация вируса из организма, как
правило, не наступает
o
Наиболее реальная цель противовирусной терапии
ХГВ:
o
Улучшение качества и продолжительности жизни за
счет предотвращения развития цирроза и ГЦК.
o
Может быть достигнута в результате устойчивого
подавления вирусной репликации.
56
57.
Конечные точки ПВТ (EASL 2017)o Достижение долгосрочного
снижения уровней DNA HBV
o У HBeAg-позитивных пациентов
ХГВ исчезновение HBeAg в
сочетании с anti-HBe
сероконверсией
o Нормализация уровня АлАТ
o Исчезновение HBsAg в сочетании
anti-HBs сероконверсией –
является оптимальной конечной
точкой!
58.
Показания к ПВТ ХГВo Все больные с уровнем DNA HBV > 2000 МЕ/мл, АлАТ
> 1,5-3N и фиброзе ≥ F2 (по шкале METAVIR)
o Все больные с ЦП при любом уровне виремии и АлАТ
o Пациенты с DNA HBV > 20 000 МЕ/мл, АлАТ > 2N
независимо от степени фиброза
o Примечание:
а) Пациенты с семейным анамнезом по ГЦК и ЦП или
внепеченочными поражениями должны получать
лечение при любом определяемом уровне виремии
o б) больные с HBeAg (+), нормальным уровнем АлАТ,
высокой виремией, старше 30 лет, при любом
фиброзе
59.
Чем лечить?Механизм действия нуклеозидных
аналогов
В гепатоците препарат фосфорилируется в
активный трифосфат, который ведет себя как
субстрат ДНК-полимеразы вируса гепатита В и
блокирует дальнейшее образование ДНК вируса
и его репликацию
60.
Современные стратегии ПВТ ХГВХарактеристики
ETV, TDF, TAF
Способ применения
Перорально
Продолжительность терапии
До исчезновения HBsAg,
сероконверсии HBeAg на anti-HBe
Переносимость
Хорошая
Долгосрочная безопасность
Вероятно, проблемы безопасности
отсутствуют
Противопоказания
Отсутствуют
Стратегия
Подавление вирусной репликации
Уровень вирусной супрессии
Высокий
Эффект на уровни HBsAg
Низкий
Риск рецидива после завершения
терапии
Умеренный при проведении
консолидирующей терапии после
сероконверсии HBeAg. Высокий при
HBeAg-негативной форме.
Правила раннего завершения терапии Нет
Риск развития вирусной
резистентности
Минимальный или отсутствует
61.
Необходимые диагностические тесты впроцессе ПВТ
Тест
Интервал исследования
Количество HBV DNA
4 нед, 12 нед, 24 нед, затем каждые 6 месяцев
ПВТ
HBeAg, anti-HBe
Каждые 6 месяцев если HBV DNA «-»
anti-HBs
У HBeAg «+» пациентов 6 месяцев после HBeAg
сероконверсии и у HBeAg «-» пациентов при
HBV DNA «-»
Количество HBsAg
Каждые 3-6 месяцев
HBV тест на
резистентность
Если HBV DNA снизилось <1 log в процессе
противовирусной терапии
Первоначально каждый месяц, затем каждые 36 месяцев
Каждые 3-6 месяцев (каждые 4 недели при
лечении тенофовиром)
Каждые 3-6 месяцев
АлАТ
Креатинин
Другие биохимические
тесты
62.
Почему так важно говорить о HBeAgнегативном гепатите В?Более тяжелое поражение печени
Выраженное воспаление
Прогрессирующий фиброз
В некоторых исследованиях около 40% имели цирроз
Чаще встречается у мужчин
Поражает лиц наиболее трудоспособного возраста (36-45
лет)
Стойкая спонтанная ремиссия встречается редко
Постоянная репликация HBV, чаще при генотипе D, связан
pre-core и core-мутантами
o Препараты выбора – аналоги нуклеоз(т)идов, критерии для
начала терапии такие же.
o
63.
Лечение нуклеоз(т)идными аналогами(NA) «наивных» больных ХГВ (EASL)
o Длительное применение высокоактивных NA является
терапией выбора, вне зависимости от тяжести
поражения печени.
o Предпочтительными схемами являются – монотерапия
ETV (энтекавир), TDF (тенофовир дезопроксил
фумарат) и TAF (тенофовир алафенамид)
o Применение LAM (ламивудин), ADV (адефовир) и TBV
(телбивудин) для лечение ХГВ не рекомендуется
64.
NA в лечении хронического ГВособые клинические ситуации
o
Декомпенсированный цирроз
o
Профилактика и лечение реактивации вируса
после трансплантации печени
o
Профилактика и лечение реактивации вируса
на фоне химиотерапии
o
Хронический гепатит В с системными
проявлениями
o
Тяжелый острый и фульминантный гепатит
o
Пожилые с отягощённым преморбидным
фоном
o
Беременные
65.
Терапия больных с ХВГВ неактивной фазына фоне иммуносупрессивной терапии
o Реактивация ХВГВ на фоне длительной терапии ГКСТ,
ингибиторами ФНО-α (ритуксимаба) наступает у 37%
больных, печеночная недостаточность у 13% и
летальность у 5,5%.
o Поэтому этим пациентам, не дожидаясь реактивации ВГВ,
необходимо профилактическое назначение аналогов
нуклеозидов на всем протяжении иммуносупрессивной
терапии и в течение 12 мес. после прекращения данной
терапии под контролем в динамике уровня ДНК ВГВ и
печеночных проб
65
66.
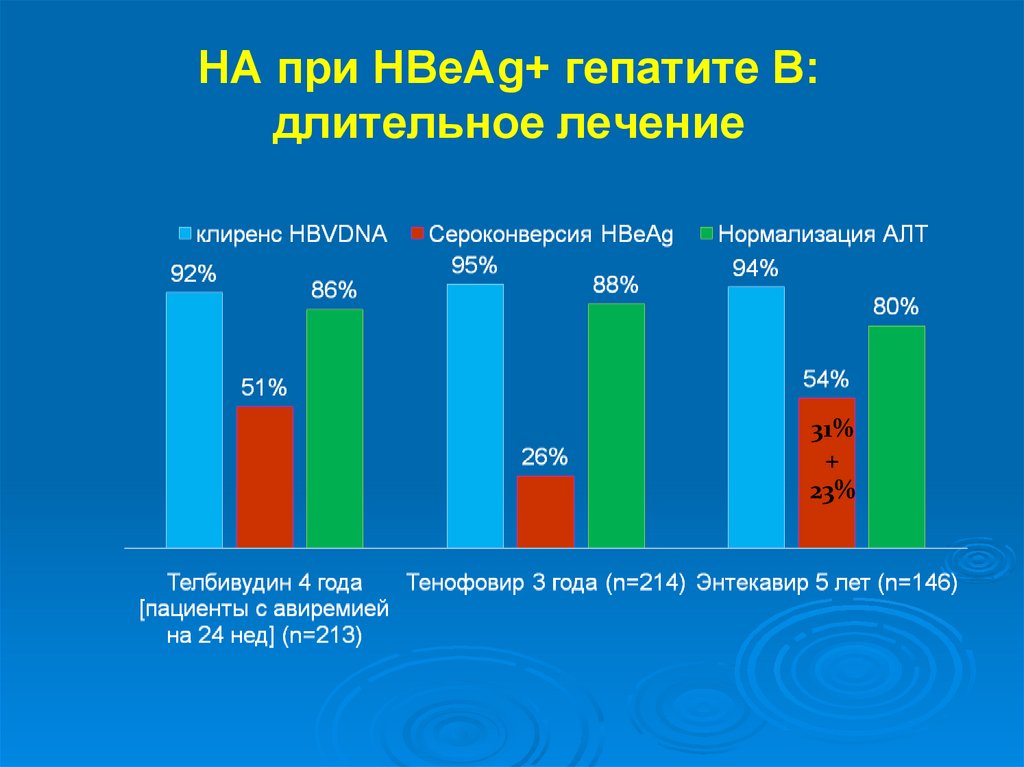
НА при HBeAg+ гепатите В:длительное лечение
31%
+
23%
67.
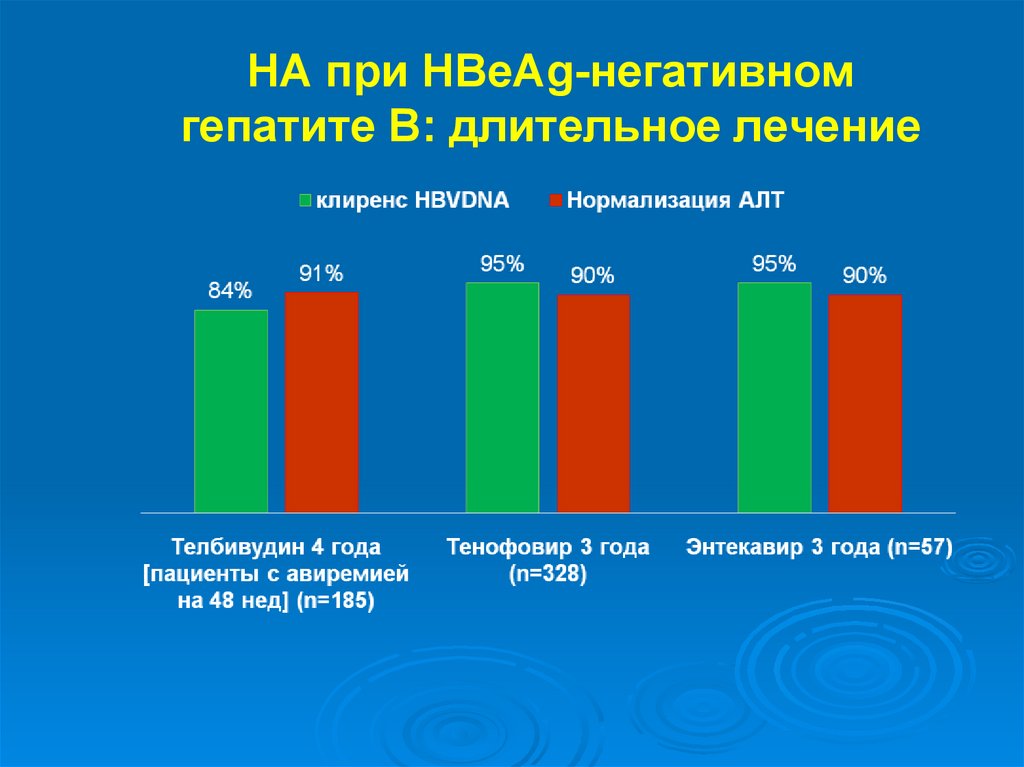
НА при HBeAg-негативномгепатите В: длительное лечение
68.
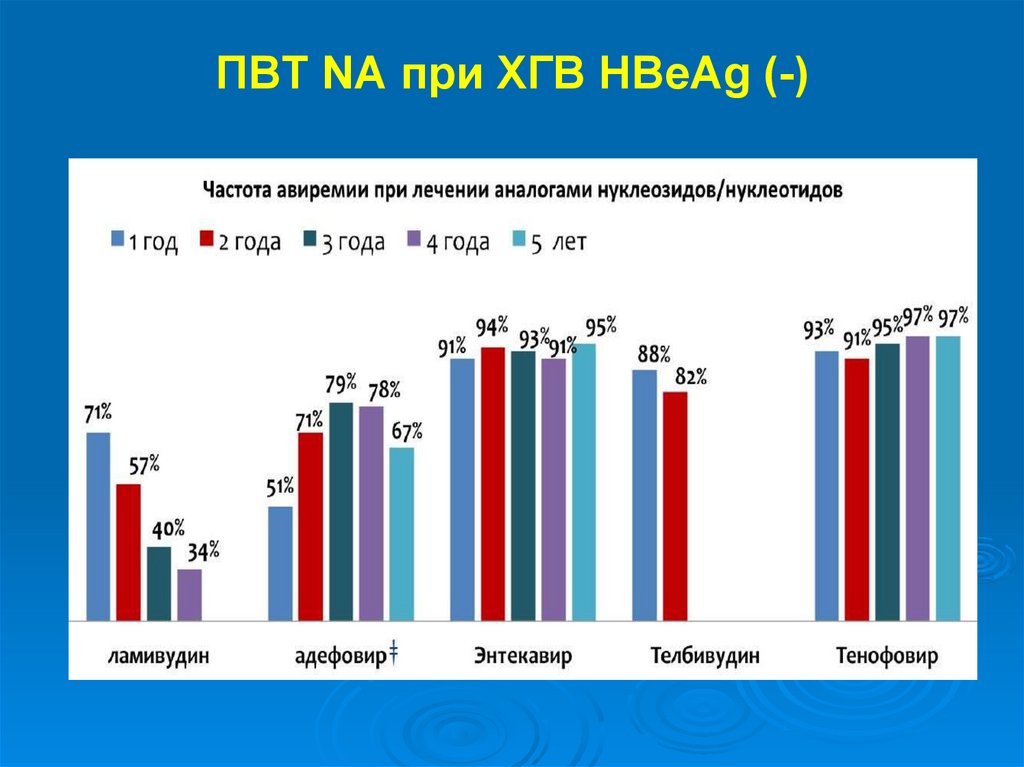
ПВТ NA при ХГВ HBeAg (-)69.
Элиминация HBsAg нарастает по мереувеличения длительности лечении ХГВ
при HBeAg+ ХГВ
Элиминация HBsAg в течение 4х лет терапии тенофовиром
Кумулятивная вероятность
10.8%
0
12
24
36
48
64
80
96
108 120 132 144 156 168 180 192
Недели терапии
*Kaplan-Meier
70.
Динамика фиброза печени при лечениитенофовиром в течение 5 лет
(344 пациента, Marcellin P, 2013)
Анализ 5-летнего лечения тенофовиром (n = 348 с парными
биопсиями печени)
У 96% отмечено уменьшение или стабилизация фиброза печени
71.
Показания к назначению энтекавиравместо тенофовира
o Возраст старше 60 лет
o Заболевания костной ткани, остеопороз и/или
прием препаратов, влияющих на минеральную
плотность костей (ГКС и др.)
o Хроническая болезнь почек: рСКФ < 60 мл /
мин/1,73 м², микроальбуминурия > 30 мг/24 ч,
снижение уровня фосфатов < 2,5 мг / дл,
заместительная почечная терапия (гемодиализ)
72.
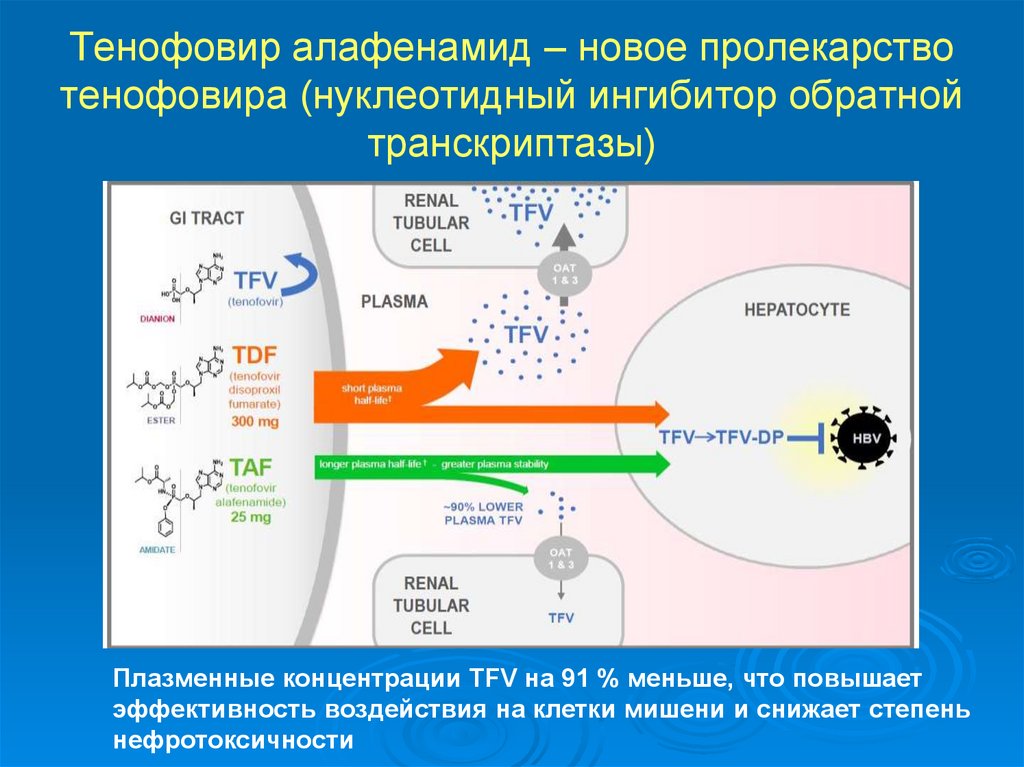
Тенофовир алафенамид – новое пролекарствотенофовира (нуклеотидный ингибитор обратной
транскриптазы)
Плазменные концентрации TFV на 91 % меньше, что повышает
эффективность воздействия на клетки мишени и снижает степень
нефротоксичности
73.
Преимущества TAF (тенофовиралафенамид) над TDF (тенофовир
дезопроксил фумарат)
o более чем в 10 раз ниже доза
o обладает большей противовирусной активностью
o лучше распределяется в лимфоидных тканях
o проникает в клетки более эффективно
o концентрация в плазме более чем на 90% ниже, чем у
тенофовира
o менее токсичен для почек и костной ткани
74.
Комбинированнная терапия NA иПегИФН (EASL 2017)
o
Использование комбинированной терапии NA и
ПегИФН не рекомендуется
o
У HBeAg-позитивных пациентов, ранее не
получавших лечение, кратковременная
предварительная терапия NA перед применением
ПегИФН не рекомендуется
o
У пациентов с длительным подавлением ХГВ при
применении NA добавление ПегИФН или перевод
на ПегИФН не рекомендуется
75.
ПВТ больных ХГВ с коинфекциейВГС
o Терапия HCV ПППД может вызвать реактивацию
HBV. При этом пациенты должны получать лечение с
применением NA
o У HBsAg-позитивных пациентов, получающих
терапию ПППД, необходимо применение NA вплоть
до 12 недели после завершения терапии ПППД
o HBsAg-негативным, anti-HBc- позитивным пациентам,
получающим ПППД, требуется мониторинг и
обследование для выявления реактивации HBV в
случае повышения АлАТ
76.
ПВТ ХГВ у беременных (EASL 2017)o В
I триместре необходим скрининг на HBsAg и DNA HBV
количественный анализ
o У женщин без выраженного фиброза целесообразно отложить
лечение вплоть до рождения ребенка
o Беременным с выраженным фиброзом и ЦП рекомендуется
терапия TDF
o У беременных, уже получающих терапию NA, применение TDF
может быть продолжено, если применялся ETV, то следует
перейти на TDF
o У всех беременных с уровнями DNA HBV > 200 000 МЕ/мл или
уровнями HBsAg > 4 log₁₀ МЕ/мл необходимо начинать
противовирусную профилактику с применением TDF на 24-28
недели беременности и продолжать до 12 нед. после родов
o Кормление грудью HBsAg-позитивным, не получавшим лечение,
женщинам или женщинам, получающим терапию на основе TDF,
не противопоказано
77.
Формирование генетической резистентности на фонетерапии аналогами нуклеот(з)идов
0
1 год
1 поколение
2 года
24%
ламивудин
2 поколение
адефовир
телбивудин
3 поколение
энтекавир
тенофовир
4%
0,2%
4 года
5 лет
38%
49%
67%
70%
3%
11%
18%
29%
17%
0,5%
0
3 года
18%
1,2%
0
29%
70%
70%
1,2%
0
6 лет
0
1,2%
1,2%
78.
Клинические последствия резистентностиo Увеличение вирусной нагрузки
o Увеличение активности АЛТ
o Прогрессирование гепатита по данным биопсии печени
o Уменьшение частоты сероконверсии HBeAg
o Увеличенный риск обострения гепатита после
трансплантации печени
o Декомпенсация цирроза печени
o Появление резистентного к лекарственным средствам
HBV может негативно повлиять на дельнейшую терапию
78
79.
Нежелательные явления, характерныедля всех аналогов нуклеоз(т)идов
Препарат
Побочные явления
Ламивудин
Необходимость коррекции дозы при
Телбивудин
почечной недостаточности (клиренс
креатинина < 50 мл/час)
Энтекавир
Адефовир
Тенофовир
Повышение АЛТ на фоне терапии /
при преждевременном ее прекращении
Развитие лактоацидоза
80.
Резюме по противовирусной терапииHBV-инфекции
o
Лечению (ПВТ) подлежат пациенты ХВГВ при
следующих критериях активности процесса: АЛТ > 2N;
HBV DNA > 2000 МЕ/мл; F ≥ 1-2;
o
ПВТ назначается всем больным циррозом печени HBVэтиологии;
o
Контроль эффективности ПВТ: HBV DNA, сероконверсия
по HBeAg, редко HBsAg
o
Среди нуклеозидных аналогов предпочтительными
являются Энтекавир, Тенофовир.
o
Препараты выбора при беременности - Тенофовир
81.
Острая ВГВ/ВГD-коинфекция (В16.0)Более острое начало заболевания, лихорадка, сохраня-
ющаяся на фоне желтухи, частое появление полиморфной
сыпи, суставных болей, увеличение селезенки;
двухволновое течение заболевания с клинико-фермен-
тативным обострением;
преобладание среднетяжёлой и тяжёлой форм болезни;
активность АСТ выше активности АЛТ, коэффициент де-
Ритиса более 1 (часто); наличие в сыворотке крови маркеров
гепатита В, D (HBsAg, anti-HВcor IgM, anti-HD IgM, RNA HDV,
anti-HD IgG);
При ВГВ/ВГD коинфекции выздоровление - в 75%; развитие
хронического гепатита, что и при ОВГВ - 5-10%;
Фульминантная (В16.1) с летальным исходом развивается в
5–25%, при ОВГВ без дельта-агента в 0,5-1,2%.
82.
Острая дельта (супер)-инфекция при ХВГВ(В 17.0)
Острая дельта (суперинфекция) характеризуется
коротким (3-5 дней) преджелтушным периодом с
лихорадкой, артралгиями, иногда болями в правом
подреберье, выраженной интоксикацией и
сохраняющейся на фоне появившейся желтухи высокой
температурой тела, гепатоспленомегалией;
У преобладающего большинства больных заболевание
протекает волнообразно с повторными клиникоферментативными обострениями, нарастанием желтухи,
интоксикации, развитием отёчно-асцитического
синдрома, кратковременными (2-8 дней) волнами
лихорадки с познабливанием, появлением эфемерной
сыпи на коже.
83.
Диагностика и исходы при ВГВ/ВГD суперинфекцииЗначительно нарушается белково-синтетическая функция
печени (диспротеинемия, гипоальбуминемия, гипергаммаглобулинемия, повышение тимоловой пробы, снижение
ПТИ);
в сыворотке крови обнаруживаются маркеры ВГВ и D
(HBsAg, anti-HBcor IgG, RNA HDV, anti-HDV IgM, anti-HDV IgG
часто регистрируются тяжелая и фульминантная формы
заболевания;
высока вероятность летального исхода с развитием
подострой дистрофии печени - до 20%
формирование ХDГ в 85% с высокой активностью процесса
и с быстрым переходом в цирроз печени
84.
Эпидемиологические аспекты дельтагепатита 1
o Выявлены 8 генотипов ВГD. Наиболее распространен в мире
генотип I, больше в Европе и Северной Америке. II генотип
превалирует в Азии, III - в Южной Америке, IV- в Японии,
Китае, V-VIII генотипы – в Африке. На территории России I
генотип, в Республике Саха (Якутия)- II генотип
o ХВГD является более распространенным заболеванием,
число инфицированных в мире около 62-72 млн. (ранее 15-20
млн.), что в 2 раза больше, чем для ВИЧ-инфекции (37 млн),
o Частота выявления антител к ВГD (HDVAb) среди HBsAg-
позитивных пациентов – до 14,6% (ранее 5%).
o Наиболее высокая частота инфицирования ВГD у лиц,
использующих в/в ПАВ (38% среди HBsAg+б-х), у лиц с
рискованным половым поведением (17%).
85.
Эпидемиологические аспекты дельтагепатита 2
o В России отсутствует официальная регистрация ВГD-
инфекции и обязательное определение HDVAb у HBsAgпозитивных пациентов, поэтому точное число
инфицированных ВГD не известно, оценочное число может
достигать 125 тысяч (5% среди носителей HBsAg).
o По уровню распространённости ВГD среди пациентов с ХВГВ
выделяют зоны средней эндемичности (Республика Тыва и
Саха (Якутия) – 46,5% и 24,5%) и низкой эндемичности
(Европейская часть РФ).
o Пути передачи ВГD, как при ВГВ: парентеральный (перели-
вание крови, оперативные вмешательства, инъекционная
наркомания), половой путь, от инфицированной матери к
ребёнку в родах.
86.
Течение хронического ВГDo ХВГD – наиболее тяжёлая форма ХВГ, угрожающая жизни
пациентов, характеризуется преимущественно
прогрессирующим течением со
значительно более быстрым развитием цирроза печени (у
15% б-х в течение 1-2 лет, у 70% – за 5–10 лет) по
сравнению с ХГС (у 10-20% б-х – в течение 20 лет) и В (у
20% пациентов – в течение 5 лет),
высокой смертностью от печеночной недостаточности (5- и
10-летняя выживаемость – 49% и 40%, соответственно),
значительно более высоким по сравнению с ХВГВ риском
развития ГЦК (в 3-6 раз), трансплантации печени (в 2 р),
смерти (в 2 р). Пациенты чаще не доживают до развития
ГЦК и погибают от осложнений ЦП.
Значительно реже (10–15%) наблюдается мягкое течение
ХВГD.
87.
Клиника хронического ВГDo Клиника ХГD характеризуются астеническим,
диспепсическим, геморрагическим синдромом, желтухой.
o У большинства б-х постоянно ↑ уровень АЛТ и АСТ,
репликации ВГD и низкий – ВГВ.
o При ХВГD нередки аутоиммунные нарушения; в крови -
различные аутоантитела (антинуклеарные, к гладкой
мускулатуре, к микросомам печени и почек (LKM3).
o Скрытый (латентный) ГD -+маркёры активной
репликации ВГD только в ткани печени (РНК ВГD,
HDAg), в крови м.б. обнаружены HDVAb в отсутствие
HBsAg и ДНК ВГВ.
88.
Диагностика хронического ВГDo Рекомендуется определение серологических маркеров ВГD (HDVAb)
для подтверждения этиологии заболевания
o Далее у пациентов с + результатом HDVAb определение РНК ВГD
(качественный тест) в крови для диагностики фазы инф. процесса
o Далее у пациентов с + результатом РНК ВГD определение
количества РНК ВГD (количественный тест) для контроля
эффективности дальнейшего лечения
o Рекомендуется у пациентов с фиброзом печени (F4) определение
уровня альфа-фетопротеина для диагностики ГЦК
o Рекомендуется определение аутоантител для выявления противо-
показаний к пегилированным ИФН (пегИФН) - антител к пероксидазе,
гладкой мускулатуре, микросомальным антигенам печени и почек,
антинуклеарных АТ.
o Определение показателей функции щитовидной железы для
выявления противопоказаний к пегИФН и консультация
эндокринолога для решения вопроса медикаментозной коррекции.
89.
Противовирусная терапия при ХВГD (В 18.10) 11.Интерферонотерапия
o Рекомендуется лечение пегИФН в стандартных дозах (монотера-
пия, при невозможности проведения комбинированной терапии с
булевиртидом), включая компенсированный цирроз печени, для
достижения вирусологического и биохимического ответа. При
плохой переносимости подбор индивидуальной дозы пегИФН.
o Оценка эффективности не ранее, чем через 24-48 недель по
отсутствию РНК ВГD. У 25-40% больных достигается УВО в
течение 2-3 лет.
o У реципиентов трансплантированной печени ГD встречается редко
и обычно связан с отсутствием проведения комбинированной
профилактики ГВ.
o Часто развивается гепатит высокой степени активности с
репликацией обоих вирусов (HBV, HDV) и наличием HBeAg. Риск
потери трансплантата высокий. При выявлении РНК HDV в крови
реципиентов показаны пегИФН-α2, который обладает низкой
эффективностью в данной группе больных.
89
90.
ПВТ при ХВГD (В 18.10) 22. Новый препарат – Myrcludex (булевиртид), в РФ зарегистрирован-2019
эффективный в лечении больных с компенсированными формами ХГD.
Булевиртид -синтетический полипептид, состоящий из 47 аминокислот PreS1
области L-HBsAg с присоединенным остатком миристиновой кислоты.
Ингибирует проникновение HDV и HBV в клетку и уменьшение количества
зараженных клеток печени приводит к снижению виремии HDV и
повреждения печени.
У больных с некомпенсированным циррозом печени и у реципиентов печени
результаты применения булевиртида не изучены. Хороший профиль
безопасности и отсутствие эффективной ПВТ позволяет предполагать
возможность применения булевиртида в этих группах больных.
Выпускается во флаконах по 2 мг. Противопоказан при декомпенсир. ЦП,
почечной недостаточности.
o Назначается по 2 мг в/с, п/к, ежедневно, 48 нед. Далее продолжение
лечения под контролем показателей ответа на терапию гепатита D
o Рекомендуется проведение БАК через каждые 4 нед. от начала лечения и
в дальнейшем 2 раза в год для контроля эффекта лечения, выявления
возможных нежелательных явлений,
o определение гемостаза, аутоантител и показателей функции щитовидной
железы каждые 12 недель лечения или по показаниям
90
91.
Комбинированная ПВТ ХВГD 3o
o
o
булевиртид 2 мг 1 раз в день п/к в течение 48 недель
+ пэгинтерферон альфа-2a** 180 мкг 1 раз в неделю п/к в
течение 48 недель,
или +пэгинтерферон альфа-2b** 1,5 мкг/кг 1 раз в неделю п/к в
течение 48 недель,
o
или +цепэгинтерферон альфа-2b** 1,5 мкг/кг 1 раз в неделю п/к в
течение 48 недель, далее продолжение комбинированной
терапии под контролем показателей ответа на лечение,
учитывая достижение целей лечения гепатита D
o
После окончания ПВТ рекомендуется динамическое
наблюдение инфекциониста с частотой обследования 1-2 раз в
год
92.
Коррекция побочных эффектов ИФНo При развитии интерферон-индуцированной лейкопении, тромбо-
цитопении рекомендуется снижение дозы интерферона (ИФН)
o Дозу Пэг-ИФН рекомендуется снижать ступенчато: для
пэгинтерферона-альфа-2а (пегасис): 180 мкг/нед.– 135 мкг/нед. –
90 мкг/нед.; для пэгинтерферона-альфа-2b (пегинтрон): 1,5
мг/кг/нед. – 1,0 мг/кг/нед. – 0,5 мг/кг/нед.
o Гранулоцитарные колониестимулирующие факторы назначают
при уровне нейтрофилов менее 0,5 х 109 клеток/л, чтобы
попытаться сохранить высокую дозу интерферона.
o Доза гранулоцитарных колониестимулирующих факторов
должна подбираться индивидуально.
o Поскольку в большинстве случаев первичные нарушения
гемопоэза отсутствуют, для получения эффекта чаще всего
достаточно низкой дозы (филграстим 30 мг (30 млн МЕ) l
р/неделю, молграмостим 350 мкг 1 р/неделю).
93.
Патогенетическая терапия ХВГDo базисная терапия включает щадящий режим и диету.
o Дезинтоксик.терапия для купирования интоксикации, объем - от тяжести б-ни
o Метаболическая терапия для улучшения тканевого обмена, стабилизации
клеточных мембран: адеметионин первые 2 нед в\в стр в дозе 800–1600 мг
ежедневно, затем таблетки – по 2–4 табл./день, фосфоглив (глицирризиновая кислота + фосфолипиды) по 2500 мг, растворив в 10 мл воды для
инъекций в/в стр. медл. 2 р/день в течение 10 дней, далее по 1–2 капс. 3 р/с
во время еды. Длитель. курса гепатопротект. и антиоксидан.3-4 нед, до 6 мес
o Рекомендуется урсодезоксихолевая кислота** в комбинации с в/в введением
адеметионина** при продолжительной гипербилирубинемии и холестазе с
антихолестатической и гепатопротективной целью
o При выраженном холестатическом синдроме и длительной гипербилирубин-
емии развивается холангит, холецистит, перихолецистит, требующие АБТ:
цефтриаксон по 1гр. 2 р/с, в/м, предпочтительно метронидазол 250–500 мг 3
р/сут внутрь. Длительность курса 10–14 дней.
o
Для купирования отечно-асцитического синдрома –спиронолактон 100-400
мг/сутки. В случае недостаточности эффекта его показан фуросемид в
начальной дозе 20-40 мг/сутки, максимально до 160 мг.
o При стойкой декомпенсации функции печени рекомендуется трансплантация
94.
Подходы к терапии ГЦКo Гепатоцеллюлярный карцинома(ГЦР)- самая частая злокачественная
опухоль печени, имеет крайне агрессивное течение. Пятилетняя
выживаемость больных ГЦР в США имеет тенденцию к улучшению, но не
превышает 18%. По мировой статистике смертность от ГЦР составила 782
тыс. сл. в 2018 г.
o В РФ в 2019 г. выявлено 5989 б-х с ГЦР, на проф. осмотрах -только 7,2%.
Летальность на 1-м году с момента установления диагноза составила
66,5% (данные РОД). Нужно УЗИ, определение а-фетопротеина в крови у
всех б-х с циррозом печени любой этиологии
o ГЦК развивается у больных ЦП HBV, HDV или НСV-этиологии.
Способствуют фоновые метаболические нарушения (алкогольная болезнь
печени и неалкогольный стеатоз печени), приводящим к развитию ГЦР и
нет упреждающей терапии.
o Несмотря на эффективную ПВТ ГВ и ГС, риск развития ГЦР остается при
выраженном фиброзе печени.
o При выявлении ГЦК в ранние сроки до метастазов на фоне ЦП (УЗИ и МРТ
ОБП, альфа-фетопротеин), показано оперативное лечение.
o При поздней диагностике ГЦР разрабатываются фармакопрепараты -4
агента добавлены к сорафенибу в качестве системных препаратов,
основанных на положительных рандомизированных исследованиях:
ленватиниб, регорафениб, кабозантиниб и рамуцирумаб.
95.
Подходы к решению проблемы ХВГo Повысить эффективность диспансерного наблюдения
больных ХВГ, «вирусоносителей» при ВГВ;
o Внедрение необходимых лабораторных методов
диагностики при ХВГ (В,С и дельта) в каждой МО;
o Шире выявлять больных, нуждающихся в ПВТ, и активно
использовать возможности целевых программ РБ по
противовирусной терапии (ПВТ) больных ХВГ
(ведомственная на базе ГБУЗ РЦПБ со СПИДом и ИЗ и
программа ОМС при ИКБ №4).
o Вакцинопрофилактика ВГ В, особенно среди больных ХВГ
С, находящихся в Регистре на ПВТ, и членов их семей.
95
96.
Спасибо завнимание!
























































































 medicine
medicine








