Similar presentations:
Средства, влияющие на сердечно-сосудистую систему. Кардиотонические средства, антиангинальные средства, антигипертензивные
1.
ФГБОУ ВО ЮУГМУ Минздрава Россиимедицинский колледж
Средства, влияющие на сердечно-сосудистую систему.
Кардиотонические средства, антиангинальные средства,
антигипертензивные, диуретики, гиполипидемические,
антиаритмические
Дисциплина Фармакология
Специальность
Лекция № (2 часа)
Е.В. Давыдова, д-р мед. наук, доцент
Кафедра Факультетской терапии
ЮУГМУ, Челябинск, Россия
2.
Кардиотонические средства - препараты, стимулирующиедеятельность сердца.
Различают:
1. Сердечные гликозиды (дигитоксин, дигоксин, строфантин,
целанид)
2. Препараты негликозидной природы (изадрин, добутамин,
амринон)
Сердечные гликозиды – это вещества растительного происхождения,
которые обладают выраженным кардиотоническим действием и
используются при лечении сердечной недостаточности, связанной с
дистрофией миокарда разной этиологии.
3.
Сердечные гликозидыПоказания : сердечная недостаточность
Гликозидные
инотропные
средства
(сердечные
гликозиды,
греч.
glykys
сладкий)
это
кардиотонические
средства
природного
происхождения, безазотистые молекулы которых
состоят из двух частей, соединенных эфирной связью:
• 1. Гликон (сахаристая часть - рамноза, дигитоксоза) обеспечивает ФК сердечных гликозидов (полярность,
растворимость в воде, липидах и способность к
кумуляции)
• 2. Агликон (генин, несахаристая часть - 5-, или 6членное лактоновое кольцо) - структура,
обеспечивающая ФД СГ.
4.
Сердечные гликозиды получают израстительного лекарственного сырья:
• из различных видов наперстянки
(пурпуровой, ржавой и шерстистой)
• из строфанта
• из ландыша
• из морского лука
• и др.
5.
Эффекты СГ на декомпенсированный миокард:• 1. Положительный инотропный эффект увеличение силы сердечных сокращений (становятся
более короткими).
• 2. Отрицательный хронотропный эффект урежение сердечного ритма и удлинение диастолы
(усиление тонуса блуждающего нерва).
• 3. Отрицательный дромотропный эффект - прямое
угнетающее влияние на проводимость в
атриовентрикулярном узле - от синусового узла
(«водителя ритма») к рабочему миокарду.
• 4. Положительный батмотропный эффект –
увеличение возбудимости миокарда
6.
– Важнейшие представители СГ:• Строфантин К - полярный (5 гидроксильных групп) - со слабой
способностью к кумуляции, с максимальной выраженностью
инотропного эффекта. Препарат очень плохо всасывается через
ЖКТ в кровь, поэтому он вводится только внутривенно. Начало
действия - 2-10 минут, продолжительность действия 1,5 часа.
• Дигоксин – умеренно полярный (3
гидроксильных группы), наиболее широко
применяемый. Биодоступность 60-85%.
• Стер = 1-2 нг/мл. Т 1/2 = 32-48 часов.
Внепочечное выведение - 25%
Внутрь
Внутривенно
Начало действия
30-120 мин
5-30 мин
Т мах
8 часов
3 часа
7.
Медл. дигитализация - по 0,5 мг 1 р.д. 7дней. Затем 1/2 дозы 1 р.д.
• Дигитоксин – неполярный (1
гидроксильная группа), с наибольшей
продолжительностью действия. Хорошо
всасывается из ЖКТ и со слизистой глаза,
биодоступность - 95-100%. Начало
действия – 1-4 часа, пик действия – через 814 часов.
8.
гликозидная интоксикацияСердечные гликозиды обладают небольшой
широтой терапевтического действия
кардиальные эффекты гликозидной
интоксикации:
• аритмии, в виде желудочковых
экстрасистол;
• фибрилляции желудочков;
• частичная или полная предсердножелудочковая блокада.
9.
некардиальные эффекты гликозидной интоксикации:• диспепсия: тошнота, рвота (возникают в основном из-за
возбуждения пусковой зоны рвотного центра);
• нарушение зрения (ксантопсия) — видение окружающих
предметов в желто-зеленом цвете, связанное с токсическим
действием сердечных гликозидов на зрительные нервы;
• психические нарушения: возбуждение, галлюцинации.
Кроме того, отмечаются утомляемость, мышечная слабость,
головная боль,
кожные высыпания.
Факторами, повышающими риск возникновения
интоксикации, являются гипокалиемия и гипомагнийемия.
10.
Противопоказания:• Митральный стеноз
• Гипертрофическая кардиомиопатия
• Острый инфаркт миокарда
11.
Лекарственные средства для леченияишемической болезни сердца (ИБС)
Под термином ишемическая болезнь сердца
понимают состояния, связанные с
недостаточностью коронарного кровотока.
Одно из типичных клинических проявлений:
ангинальные боли за грудиной
12.
Антиангинальные средства (греч. antiпротив + лат. anginapectoris – грудная жаба) – лекарственные средства,
применяемые для купирования и предупреждения
приступов стенокардии, а также лечения других
проявлений коронарной недостаточности при
ишемической болезни сердца, включая безболевую
форму.
Лечебный эффект этих средств обусловлен их
противоишемическим, а не анальгезирующим
действием.
13.
АНТИАНГИНАЛЬНЫЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВАЭффект антиангинальных средств может
достигаться 2 способами:
1. Понижение потребности миокарда в
кислороде (уменьшение работы сердца).
2. Повышение доставки кислорода к
сердцу (улучшение коронарного
кровотока).
14.
Классификация антиангинальных средств:I. Средства, понижающие потребность миокарда в кислороде и
повышающие доставку кислорода.
1.Органические нитраты;
2.Блокаторы кальциевых каналов;
3.Разные средства.
II. Средства, понижающие потребность миокарда в кислороде.
• β-адреноблокаторы.
III. Средства, повышающие доставку кислорода к миокарду.
1.Коронарорасширяющие средства миотропного действия;
2.Средства рефлекторного действия, устраняющие коронароспазм;
3.Кардиопротекторные средства, повышающие устойчивость
кардиомиоцитов к ишемии.
15.
ОРГАНИЧЕСКИЕ НИТРАТЫ• Нитроглицерин
• Изосорбида динитрат
• Изосорбида мононитрат
Разные:
Молсидомин (корватон)
Механизм действия (MD):
Одновременно увеличивают доставку кислорода
к сердцу и снижают потребность сердца в
кислороде
16.
Нитраты одни из старейших лекарственных средств, применяемых вмедицинской практике со второй половины 19-го века (в 1879 г. доктор
Мюрелл изучил действие нитроглицерина сначала на себе, а затем среди
больных стенокардией в виде 1%-го спиртового раствора).
Препараты нитроглицерина
• НИТРОГЛИЦЕРИН (МНН)
Для купирования приступов стенокардии применяют препараты, которые
вводят сублингвально (обеспечивают быстрый эффект):
• –капсулы с 1% масляным раствором нитроглицерина;
• –таблетки нитроглицерина;
• –аэрозоль 1% для сублингвального применения: НИТРОСПРЕЙ, НИТРОМИНТ, НИТРОЛИНГВАЛ-СПРЕЙ.
• –1% спиртовой раствор нитроглицерина (по 1-2 капли на сахар).
17.
• При сублингвальном применении нитроглицерин быстровсасывается через слизистую оболочку ротовой полости, при
этом его действие развивается через 1-2 минуту и
продолжается около 30 мин. При этом пути введения
нитроглицерин попадает в системный кровоток, минуя печень,
и поэтому не подвергается метаболизму при первом
прохождении через печень.
• Кроме того, выпускают лекарственные формы нитроглицерина
в ампулахд ля внутривенного капельного введения: водный
раствор нитроглицерина 0,1% и 0,5% в ампулах
(НИТРО, ПЕРЛИНГАНИТ, НИТРО ПОЛЬ ИНФУЗ, НИТРОДЖЕКТ).
18.
• Для предупреждения приступов стенокардии используют таблеткипролонгированного действия (микрокапсулированные) для приема
внутрь (НИТРО МАК РЕТАРД, НИТРОГРАНУЛОНГ, НИТРОНГ
ФОРТЕ, СУСТАК ФОРТЕ). После приема этих препаратов действие
нитроглицерина начинается через 10-20 мин и продолжается до 5 ч.
Поскольку при приеме внутрь нитроглицерин подвергается
интенсивному метаболизму при первом прохождении через печень,
эти таблетки содержат более высокие дозы нитроглицерина, чем
препараты для сублингвального введения.
• Применяют также трансдермальные терапевтические системы (ТДТС) –
специальный пластырь (НИТРОДЕРМ, ДЕПОНИТ 10), который
наклеивают на здоровый участок кожи, действие до 24 часов.
Нитроглицерин всасывается через кожу и начинает действовать в
среднем через 30 минут.
19.
Механизм действия:• Механизм антиангинального действия нитроглицерина определяется
несколькими факторами. Нитроглицерин расширяет периферические
сосуды (преимущественно вены). Расширяя вены, нитроглицерин
уменьшает венозный возврат к сердцу (снижает преднагрузку на
сердце) и конечно-диастолическое давление.
• Расширяя артериальные сосуды, нитроглицерин уменьшает общее
периферическое сопротивление и артериальное давление (снижает
постнагрузку на сердце). Снижение пред- и постнагрузки на сердце
приводит к уменьшению работы сердца и, следовательно, его
потребности в кислороде.
• Кроме того, нитроглицерин расширяет крупные коронарные сосуды,
устраняет спазм сосудов и стимулирует коллатеральное
кровообращение, перераспределяя коронарный кровоток в пользу
ишемизированного участка (увеличивает доставку кислорода).
• Сосудорасширяющее действие нитроглицерина связано с действием
на гладкомышечные клетки сосудов оксида азота (NO), который
высвобождается из молекулы нитроглицерина в процессе его
метаболизма.
20.
Применение:1.Для купирования и для профилактики приступов стенокардии;
2.При остром инфаркте миокарда и острой сердечной недостаточности (вводят
внутривенно).
Побочные эффекты нитроглицерина: сильная головная боль, гипотензия,
рефлекторная тахикардия, головокружение, возможны покраснение лица,
ощущение жара. Редко – повышение внутриглазного давления. Высокие дозы
могут вызвать метгемоглобинобразование.
При длительном непрерывном приёме нитроглицерина к нему развивается
толерантность (привыкание), выражающаяся в уменьшении продолжительности
и выраженности лечебного эффекта. Уменьшаются также побочные эффекты (в
первую очередь головная боль). При резком прекращении приёма
нитроглицерина возможно развитие синдрома отмены, который может
проявляться приступами стенокардии.
21.
Нитраты длительного действия:• НИТРОСОРБИД, ИЗОКЕТ (МНН: ИЗОСОРБИДА ДИНИТРАТ)
Пролонгированная форма: КАРДИКЕТ РЕТАРД Быстро всасывается при
сублингвальном введении, действие развивается через 2-5 мин, при
введении внутрь – через 15-40 мин. Продолжительность действия при
приёме обычных таблеток внутрь – 4-6 ч, пролонгированных таблеток
– 8-12 ч, при сублингвальном приём е – 1-2 ч.
• МОНОЧИНКВЕ (МНН: ИЗОСОРБИДА МОНОНИТРАТ) до 6 часов
Пролонгированные формы: МОНОЧИНКВЕ РЕТАРД, ОЛИКАРД РЕТАРД
Изосорбида мононитрат – метаболит изосорбида динитрата, обладает
более высокой биодоступностью и медленнее выводится из организма.
Эффект после приёма ретардной формы внутрь продолжается 24 часа.
• ЭРИНИТ (МНН: ПЕНТАЭРИТРИТИЛА ТЕТРАНИТРАТ) до 4-5 часов
22.
• Нитраты длительного действия применяются в основном дляпрофилактики приступов стенокардии.
• Побочные эффекты этих препаратов (головная боль,
гипотензия, рефлекторная тахикардия, головокружение)
выражены в меньшей степени, чем у нитроглицерина.
• При длительном применении возникает привыкание, которое
может быть перекрестным.
• Нитраты противопоказаны при повышенной чувствительности
к данной группе, гипотонии, кровоизлиянии в головной мозг,
повышенном внутричерепном давлении, глаукоме, тяжелой
анемии, аллергических реакциях.
23.
Блокаторы кальциевых каналовК блокаторам кальциевых каналов относятся:
1.Блокаторы кальциевых каналов I класса – блокируют кальциевые каналы
сердца.
• ИЗОПТИН (МНН: ВЕРАПАМИЛ)
2.Блокаторы кальциевых каналов II класса – блокируют кальциевые каналы
гладких мышц сосудов.
а) Препараты первого поколения:
• КОРИНФАР (МНН: НИФЕДИПИН)
б) Препараты второго поколения:
• ФЕЛОДИПИН (МНН) АМЛОДИПИН (МНН)
3.Блокаторы кальциевых каналов III класса (производные бензотиазепина) –
блокируют каналы обеих локализаций.
• КАРДИЛ (МНН: ДИЛТИАЗЕМ)
24.
По длительности действия антагонисты кальция можно разделить на три группы:1. Препараты короткого действия (до 6-8 ч), которые нужно принимать 3- 4 раза
в сутки: верапамил, дилтиазем, нифедипин;
2.Препараты длительного действия (24 ч): фелодипин, а также ретардные
формы верапамила, дилтиазема и нифедипина;
3.Препараты сверхдлительного действия, эффект которых продолжается
более 24-36 ч: амлодипин.
• Блокаторы кальциевых каналов II класса не оказывают влияние на
проводящую систему сердца.
• Побочные эффекты: головная боль, прилив крови к лицу, головокружение,
сонливость, тахикардия, отёки на голенях и лодыжках, сыпь, запоры или
диарея.
25.
Блокаторы кальциевых каналов Т-типа:Мибефрадил
• не влияет на сократимость миокарда
• вызывает небольшое снижение частоты сердечных
сокращений
• расширяет коронарные и периферические сосуды
• снижает артериальное давление
Снижает постнагрузку на миокард и одновременно
улучшает коронарную перфузию.
26.
Селективный ингибитор If-каналов синусового узла,регулирующий ЧСС
Ивабрадин
• Антиангинальное средство. Механизм действия заключается в
селективном и специфическом ингибировании If каналов синусового
узла, контролирующих спонтанную диастолическую деполяризацию
в синусовом узле и регулирующих ЧСС.
• Ивабрадин оказывает селективное воздействие на синусовый узел,
не влияя на время проведения импульсов по внутрипредсердным,
предсердно-желудочковым и внутрижелудочковым проводящим
путям, а также сократительную способность миокарда и
реполяризацию желудочков.
• Основным фармакодинамическим свойством ивабрадина является
специфическое, дозозависимое уменьшение ЧСС.
27.
Разные средства СИДНОФАРМ (МНН: МОЛСИДОМИН)• Представляет собой пролекарство, которое
превращается в процессе метаболизма в печени в 2
фармакологически активных метаболита,
высвобождающих оксид азота. Механизм
антиангинального действия аналогичен таковому
нитратов.
Побочные эффекты: головная боль, гипотензия,
головокружение, которые выражены в меньшей
степени, чем у нитратов.
28.
II. Средства, понижающие потребность миокарда вкислороде
Эту группу антиангинальных средств в основном составляют βадреноблокаторы, к которым относятся :
1.неселективные –
• ПРОПРАНОЛОЛ (МНН),
2.кардиоселективные –
• АТЕНОЛОЛ (МНН),
• МЕТОПРОЛОЛ(МНН), Т
• АЛИНОЛОЛ (МНН),
• БИСОПРОЛОЛ (МНН)
29.
Механизм действия:β-адреноблокаторы вызывают блокаду β1-адренорецепторов сердца,
что приводит к снижению силы и частоты сердечных сокращений
(уменьшению работы сердца) и понижают артериальное давление,
что способствует гемодинамической разгрузке сердца.
Таким образом, возникающее при стенокардии несоответствие
между доставкой и потребностью сердца в кислороде устраняется βадреноблокаторами путем уменьшения работы сердца и
соответственно, снижением его потребности в кислороде.
Кроме того, β-адреноблокаторы перераспределяют коронарный
кровоток в пользу ишемизированных участков миокарда (суживают
просвет неповрежденных атеросклерозом коронарных сосудов).
30.
Побочныеэффекты β-адреноблокаторов, применяемых вкачестве антиангинальных средств:
• снижение частоты сердечных сокращений и
атриовентрикулярной проводимости,
• артериальную гипотензию,
• для неселективных препаратов – бронхоспазм, спазм
периферических сосудов.
• При резком прекращении приема β-адреноблокаторов
возникает синдром отмены, проявляющийся в учащении
и утяжелении приступов стенокардии.
31.
• НЕБИЛЕТ (МНН: НЕБИВОЛОЛ) обладает не толькоблокирующим действием на β-адренорецепторы
сердца, но и увеличивает высвобождение NO
клетками эндотелия с последующей вазодилатацией.
• Комбинированное применение β-адреноблокаторов
с нитратами считается целесообразным, т.к. при этом
достигается выраженный антиангинальный эффект с
уменьшением побочных эффектов как βадреноблокаторов, так и нитратов.
32.
III. Средства, повышающие доставку кислорода к миокарду• К коронарорасширяющим средствам миотропного действия
относится КУРАНТИЛ (МНН: ДИПИРИДАМОЛ). Кроме того,
дипиридамол оказывает антиагрегантное действие, в основном
препарат применяют в качестве антиагреганта.
• К коронарорасширяющим средствам относят также
препарат ВАЛИДОЛ (25-30% раствор ментола в ментиловом эфире
изовалериановой кислоты). Принимают сублингвально для
купирования приступов стенокардии при легких формах
заболевания. Ментол раздражает рецепторы слизистой оболочки
в подъязычной области, что может вызвать рефлекторное
расширение коронарных сосудов. Оказывает слабое и
непостоянное действие при стенокардии.
33.
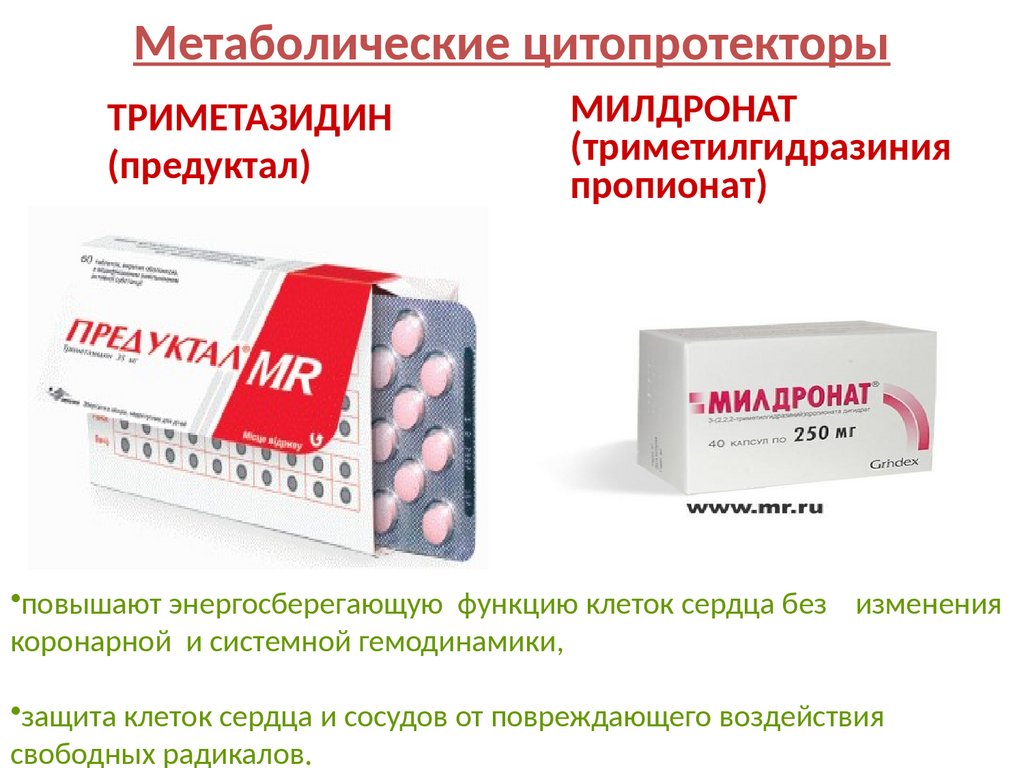
Метаболические цитопротекторыТРИМЕТАЗИДИН
(предуктал)
МИЛДРОНАТ
(триметилгидразиния
пропионат)
•повышают энергосберегающую функцию клеток сердца без изменения
коронарной и системной гемодинамики,
•защита клеток сердца и сосудов от повреждающего воздействия
свободных радикалов.
34.
Антигипертензивные средства,антиаритмические средства
35.
вопросы• 1.Антигипертензивные средства, понятие, классификация.
• 2.Антигипертензивные средства центрального и периферического
действия, показания к применению ганглиоблокаторов, особенности
антигипертензивного действия адреноблокаторов и симпатоликов.
• 3.Ингибиторы АПФ.
• 4.Антигипертензивные средства миотропного действия.
• 5.Применение при гипертонической болезни диуретических средств
• 6.Комбинированное применение антигипертензивных препаратов.
• 8.Противоаритмические средства, применяемые при тахиаритмиях и
брадиаритмиях, фармакологические группы, особенности действия,
отдельные препараты
36.
Антигипертензивные средства –это совокупность лекарственных средств,
снижающих АД и предназначенных для
лечения артериальной гипертензии.
37.
Факторы, определяющие увеличение АД1) Увеличение минутного объема кровотока - МОК
2) Увеличение общего периферического
сопротивления - ОПСС
3) Увеличение объема циркулирующей крови - ОЦК
38.
Патогенетические направления терапииартериальной гипертензии:
1) Влияние на нервную регуляцию
сосудистого тонуса
2) Влияние на факторы эндогенной
гуморальной регуляции сосудистого
тонуса
3) Прямое влияние на гладкую мускулатуру
сосудистой стенки
4) Влияние на водно-электролитный баланс.
39.
КЛАССИФИКАЦИЯ АНТИГИПЕРТЕНЗИВНЫХ СРЕДСТВI. Cр-ва нейротропного действия (снижающие симпатические
влияния):
1) ср-ва центрального действия: клофелин,
гуанфацин, моксонидин, альфа-метилдофа
2) периферического действия:
а) гаглиоблокаторы: гигроний, бензогексоний, пентамин
б) симпатолитики: октадин, резерпин
в) альфа, бета-адреноблокаторы: лабетолол
г) альфа-адреноблокаторы:
- неселективные: фентоламин, тропафен
- альфа-1-селективные: празозин, доксазозин
д) бета-адреноблокаторы:
- неселективные: пропранолол (анаприлин, обзидан)
- бета-1-селективные (кардиоселективные): атенолол,
метопролол
40.
КЛАССИФИКАЦИЯ АНТИГИПЕРТЕНЗИВНЫХ СРЕДСТВII. Ср-ва миотропного действия
1) блокаторы кальциевых каналов
а) производные дигидропиридина: нифедипин (1-ое
поколение)
никардипин, нислодипин (2-ое поколение)
амлодипин, лацидипин, лерканидипин
(3-е поколение)
б) производные фенилалкиламина: верапамил
в) производные бензотиазепина: дилтиазем
2) активаторы калиевых каналов: диазоксид, миноксидил
3) донаторы NO: натрия нитропруссид, апрессин
4) другие средства: дибазол, магния сульфат
41.
КЛАССИФИКАЦИЯ АНТИГИПЕРТЕНЗИВНЫХ СРЕДСТВ• III. Ср-ва влияющие на ренин-ангиотензинальдостероновую систему:
• 1) Ингибиторы АПФ: каптоприл, эналаприл,
лизиноприл, квиналаприл
• 2) блокаторы рецепторов ангиотензина II:
лозартан, вальсартан
• IV. Ср-ва влияющие на водно-электролитный
обмен (диуретики): дихлотиазид,
фуросемид, спиронолактон
42.
КЛОНИДИН (клофелин, гемитон, катапрессан).ЦЕНТРАЛЬНЫЕ МЕХАНИЗМЫ ДЕЙСТВИЯ.
стимуляция постсинаптических альфа-2-АР и имидазолиновых рецепторов
нейронов ядер солитарного тракта
распространение угнетающей
импульсации из этих ядер в
сосудодвигательный центр
распространение возбуждения
в центр блуждающего нерва
снижается стимулирующая
эфферентная импульсация
к сосудам и сердцу
увеличивается тонус n.vagus
угнетаются симпатические
влияния на сосуды и сердце
усиливаются парасимпатические
влияния на сердце
43.
ПОКАЗАНИЯ ДЛЯ ПРИМЕНЕНИЯ КЛОНИДИНА1) Гипертоническая болезнь
2) Гипертонический криз (применять
осторожно из-за опасности
транзиторного увеличения
сосудистого тонуса)
44.
НЕЖЕЛАТЕЛЬНЫЕ ПОБОЧНЫЕ ЭФФЕКТЫКЛОНИДИНА
1) Вялость, сонливость.
2) Психическая депрессия.
3) Сухость во рту.
4) Синдром отмены.
45.
Противопоказания для приемаклонидина
1) Церебральный атеросклероз.
2) Депрессия.
3) Выраженная брадикардия и
атриовентрикулярные блокады.
46.
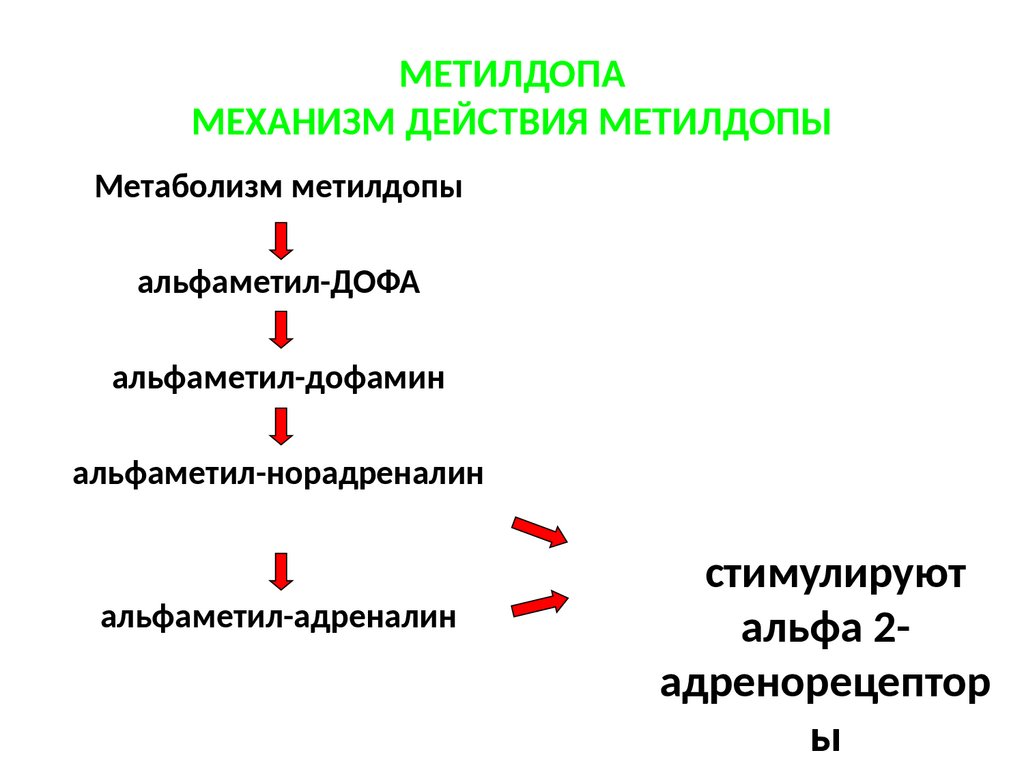
МЕТИЛДОПАМЕХАНИЗМ ДЕЙСТВИЯ МЕТИЛДОПЫ
Метаболизм метилдопы
альфаметил-ДОФА
альфаметил-дофамин
альфаметил-норадреналин
альфаметил-адреналин
стимулируют
альфа 2адренорецептор
ы
47.
НЕЖЕЛАТЕЛЬНЫЕ ПОБОЧНЫЕ ЭФФЕКТЫМЕТИЛДОПЫ
1) Седативно-снотворное действие
2) Диспепсия
3) Ортостатическая гипотензия
4) Угнетение кроветворения
5) Лекарственный паркинсонизм
48.
ПРОТИВОПОКАЗАНИЯ ДЛЯ ПРИМЕНЕНИЯМЕТИЛДОПЫ
1) Нарушения функций почек и
печени
2) Депрессия
3) Паркинсонизм
4) Феохромоцитома
49.
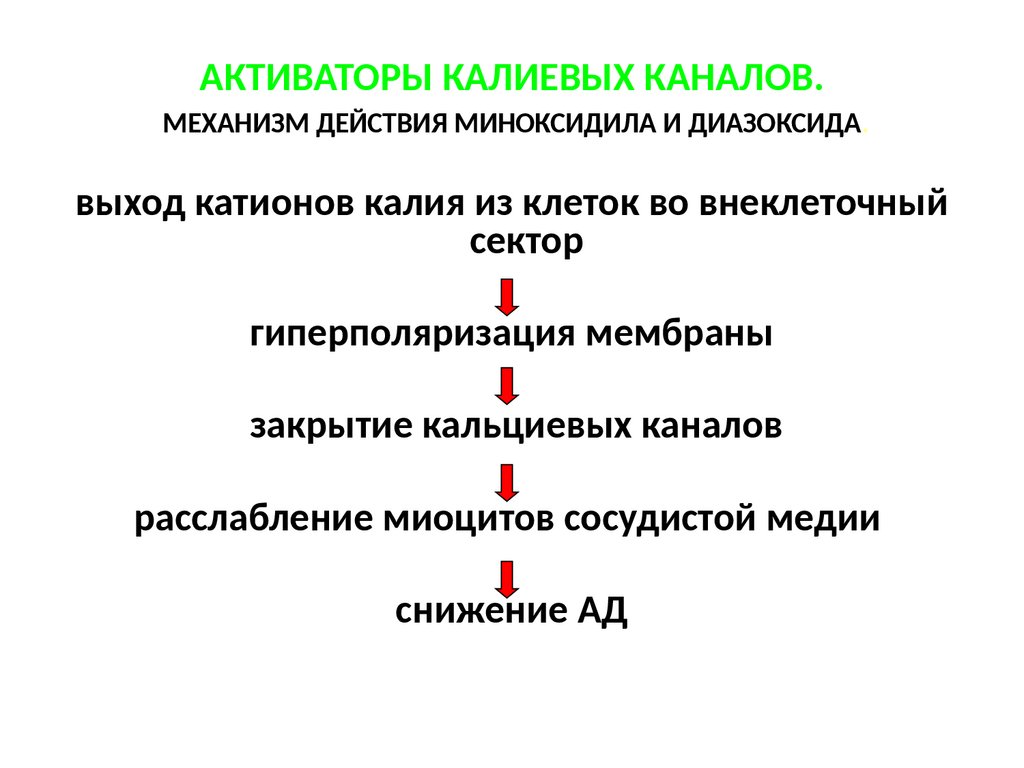
АКТИВАТОРЫ КАЛИЕВЫХ КАНАЛОВ.МЕХАНИЗМ ДЕЙСТВИЯ МИНОКСИДИЛА И ДИАЗОКСИДА.
выход катионов калия из клеток во внеклеточный
сектор
гиперполяризация мембраны
закрытие кальциевых каналов
расслабление миоцитов сосудистой медии
снижение АД
50.
ПОКАЗАНИЯ ДЛЯ ПРИМЕНЕНИЯ1) Гипертоническая болезнь
МИНОКСИДИЛ
2) Гипертонический криз
ДИАЗОКСИД
51.
НЕЖЕЛАТЕЛЬНЫЕ ПОБОЧНЫЕ ЭФФЕКТЫМИНОКСИДИЛА И ДИАЗОКСИДА
1) Отеки
2) Ортостатическая гипотензия
3) Гипергликемизирующее и
гиперурикемическое действие
(диазоксид)
4) Гирсутизм (избыточное оволосение)
(миноксидил)
52.
ПРОТИВОПОКАЗАНИЯ ДЛЯ ПРИМЕНЕНИЯМИНОКСИДИЛА И ДИАЗОКСИДА.
Острые нарушения коронарного и
церебрального кровотока
53.
ДОНАТОРЫ NO.МЕХАНИЗМ ДЕЙСТВИЯ НАТРИЯ НИТРОПРУССИДА
метаболизируется в организме с выделением NO
NO связывается с гемовым железом цитозольной гуанилатциклазы
активация гуанилатциклазы
накопление 3,5 цГМФ в миоцитах
снижение цитозольной концентрации
ионизированного кальция
дефосфорилирование головок миозина
релаксация миоцитов медии артерий и вен
54.
ПОКАЗАНИЯ ДЛЯ ПРИМЕНЕНИЯ НАТРИЯНИТРОПРУССИДА
1) Гипертонический криз
2) Управляемая гипотония
3) Сердечная недостаточность
55.
ПРОТИВОПОКАЗАНИЯ ДЛЯ ПРИМЕНЕНИЯ НАТРИЯНИТРОПРУССИДА
1) Нарушения мозгового
кровообращения
2) Нарушения функций печени и почек
3) Пожилой возраст
4) Беременность
56.
ПОБОЧНЫЕ ЭФФЕКТЫ НАТРИЯНИТРОПРУССИДА
1) Рефлекторная тахикардия
2) Отравление цианидами
57.
МЕХАНИЗМ ДЕЙСТВИЯГИДРАЛАЗИНА (АПРЕССИНА)
замедляет инактивацию эндотелиального
релаксирующего фактора (NO)
оказывает релаксирующее действие на артериолы
и мелкие артерии
снижает общее периферическое сопротивление
уменьшает АД
58.
ПОКАЗАНИЯ ДЛЯ ПРИМЕНЕНИЯГИДРАЛАЗИНА (АПРЕССИНА)
1) Гипертоническая болезнь
2) Гипертонический криз
59.
НЕЖЕЛАТЕЛЬНЫЕ ПОБОЧНЫЕ ЭФФЕКТЫГИДРАЛАЗИНА (АПРЕССИНА)
1) Ортостатическая гипотензия
2) Рефлекторная тахикардия
3) Острый ревматоидный синдром
4) Симптоматика напоминающая
системную красную волчанку (при
длительном применении)
60.
ПРОТИВОПОКАЗАНИЯ ДЛЯ ПРИМЕНЕНИЯГИДРАЛАЗИНА (АПРЕССИНА)
1) Коронарный атеросклероз
2) Дисциркуляторная энцефалопатия
61.
ДРУГИЕ СРЕДСТВА.БЕНДАЗОЛА ГИДРОХЛОРИД (ДИБАЗОЛ)
Механизм действия:
1) Блокирует фосфодиэстеразу - увеличивает
внутриклеточное содержание 3,5-цАМФ, которая
обуславливает релаксацию миоцитов не только сосудов,
но и всех других гладкомышечных органов
2) Снижает активность нейронов сосудодвигательного
центра
Показания:
1) Гипертоническая болезнь
2) Гипертонический криз (внутривенный путь введения)
62.
БЕНДАЗОЛА ГИДРОХЛОРИД (ДИБАЗОЛ)Нежелательные побочные эффекты аллергические реакции
Противопоказания –
индивидуальная непереносимость
63.
БЛОКАТОРЫ КАЛЬЦИЕВЫХ КАНАЛОВ1) Дигидропиридины
2) Фенилалкиламины
3) Бензотиазепины
Эффекты:
• снижается сила сердечных сокращений
• снижается частота сердечных сокращений
• снижается нагрузка на миокард и потребность
сердца в кислороде
• снижается тонус периферических сосудов
(прежде всего артериол)
• снижается тонус коронарных сосудов
64.
Дигидропиридины:I поколение
Нифедипин (коринфар, фенигидин)
II поколение
Нисолдипин
Никардипин
III поколение
Амлодипин (норваск)
Лацидипин
Фенилалкиламины:
Верапамил (изоптин, финоптин)
Бензотиазепины:
Дилтиазем
65.
Фармакологические эффекты и показания к применениюантагонистов кальция
Химическая
группа
Преимущественная
блокада Ca каналов
Кардиососудов
миоцитов
Применение
Дигидропиридины
-
+
1) ИБС (хрон. формы)
2) ГБ
3) облитерирующие заболевания сосудов нижних
конечностей
Фенилалкиламины
+
-
1) ИБС (для длит. лечения)
2) тахиаритмия
3) ГБ
Бензотиазепины
+
+
1) ИБС (для длит. лечения)
2) тахиаритмия
3) ГБ
66.
-адреноблокаторы• подавляют адренергические влияния на миокард
• оказывают отрицательное инотропное и
хронотропное действие
• уменьшают нагрузку на миокард и увеличивают
время диастолической перфузии
• снижают потребность сердца в кислороде
• снижают атриовентрикулярную проводимость.
67.
β-адреноблокаторыМеханизм действия
• β-адреноблокаторы имеют структурное
сходство с эндогенными катехоламинами
• связываются с β-адренорецепторами
постсинаптических мембран
• блокируют действие катехоламинов на
сердце и сосуды
68.
• Основные эффекты• 1. Антигипертензивный.
• 2. Антиангинальный.
• 3. Антиаритмический.
• Механизм антиангинального эффекта
• Восстанавливают соответствие между потребностью миокарда в
кислороде и его доставкой.
• За счет снижения потребности миокарда в кислороде:
• -Уменьшают ЧСС
• -Удлиняют диастолу
• Механизм антигипретензивного эффекта
• Уменьшение ЧСС и сердечного выброса.
• Торможение секреции ренина почками.
• Механизм антиаритмического эффекта Устраняют
активирующие симпатические влияния на скорость проведения
импульсов в синусном, атриовентрикулярного узлах.
69.
Побочные эффекты:• 1. Сердечные (следствие блокады В1
адренорецепторов)
«Избыточная» блокада бета-адренорецепторов
миокарда проявляется в:
• Снижении автоматизма синусового узла (синусовая
брадикардия).
• Замедлении проведения (блокады).
• Ослаблении сокращений (сердечная
недостаточность).
• Бета-блокаторы с внутренней
симпатомиметической активностью менее
опасны в этом плане.
70.
2.Внесердечные (следствие некардиоселективностипрепаратов – влияние на вета-рец., расположенные в
других органах).
Блокада В2-адренорецепторов может привести к:
• сокращению гладких мышц, имеющих бета -2 адренорецеторы:
- бронхов (бронхоспазм)
- матки (угроза прерывания беременности)
- сосудов (нарушения периферического кровообращения,
ухудшение коронарного кровообращения)
• блокада бета-2 -адренорецепторов поджелудочной
железы:
- усиление выброса инсулина (гипогликемия у больных
сахарным диабетом)
71.
3.Другие побочные эффекты:• Синдром отмены при внезапном прекращении приема препарата
проявляется в: развитии гипертонического криза
приступов стенокардии,
приступов аритмии.
• Повышение уровня атерогенных липидов в крови.
• Нарушение половой функции у мужчин
частота от 11 до 28% при длительном применении пропранолола
в зависимости от дозы
• Неблагоприятные эффекты на центральную нервную систему:
бессонница, кошмарные сновидения, галлюцинации, депрессия.
Применение
• Терапия гипертонической болезни.
• Терапия ИБС
• Терапия аритмий
72.
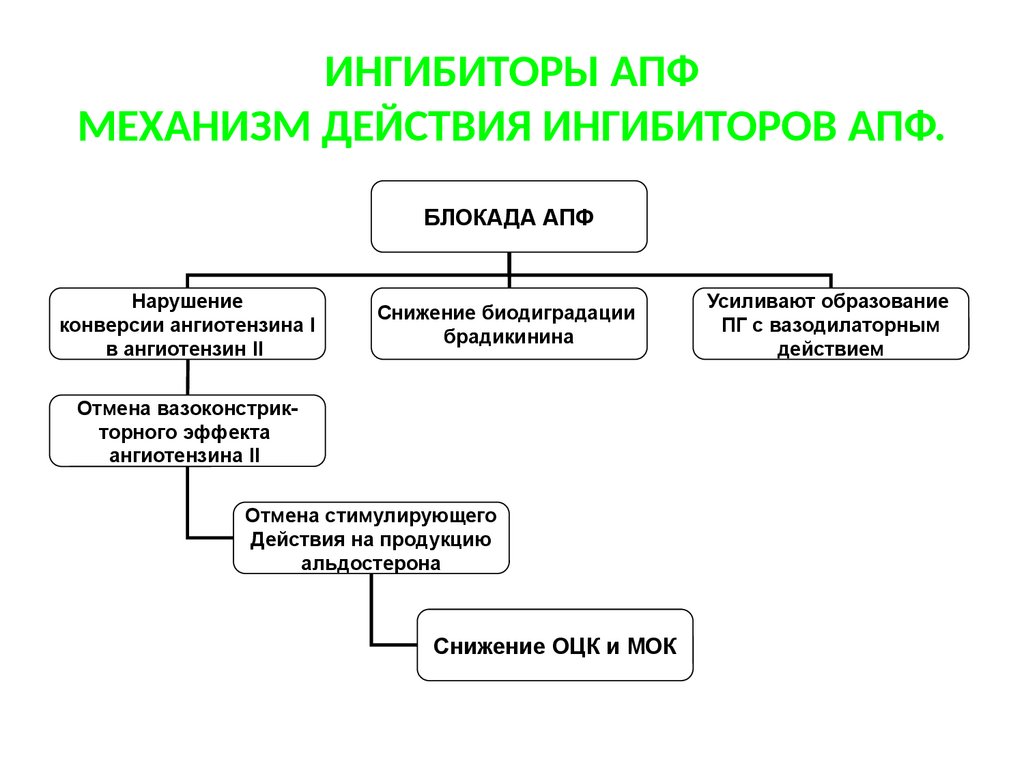
ИНГИБИТОРЫ АПФМЕХАНИЗМ ДЕЙСТВИЯ ИНГИБИТОРОВ АПФ.
БЛОКАДА АПФ
Нарушение
конверсии ангиотензина I
в ангиотензин II
Снижение биодиградации
брадикинина
Отмена вазоконстрикторного эффекта
ангиотензина II
Отмена стимулирующего
Действия на продукцию
альдостерона
Снижение ОЦК и МОК
Усиливают образование
ПГ с вазодилаторным
действием
73.
КЛАССИФИКАЦИЯ ИНГИБИТОРОВ АПФ ПОХИМИЧЕСКОЙ ПРИРОДЕ
1) Содержащие сульфгидрильную группу -
капотен
2) Карбокси-алкил-ди-пептиды: эналаприл,
лизиноприл, квиналаприл,
традолаприл, периндоприл и т.д.
3) Фосфорсодержащие - фозиноприл
74.
НЕЖЕЛАТЕЛЬНЫЕ ПОБОЧНЫЕ ЭФФЕКТЫИНГИБИТОРОВ АПФ
1) Сухой кашель
2) Головная боль
3) Тахикардия
4) Аллергические реакции
5) Нарушения вкусовой чувствительности
6) Протеинурия
7) При длительном применении возможно
развитие толерантности
75.
ПРОТИВОПОКАЗАНИЯ ДЛЯ НАЗНАЧЕНИЯИНГИБИТОРОВ АПФ
1) Беременность и лактация
2) Хронические воспалительные
заболевания легких
3) Стенозирующий атеросклероз почечных
артерий
4) Почечная недостаточность
76.
БЛОКАТОРЫ РЕЦЕПТОРОВ АНГИОТЕНЗИНА IIЛОЗАРТАН (КОЗААР)
Механизм действия :
1. Конкурентный антагонист рецепторов ангиотензина.
2. Отменяет все его эффекты : вазопрессорное действие,
альдостерон-зависимую задержку натрия и воды в
организме, стимуляцию симпатоадреналовой системы.
3. Уменьшает общее периферическое сопротивление и
снижает постнагрузку на сердце.
4. Обладает натрий-уретическим действием.
77.
ЛОЗАРТАН (КОЗААР)Показания:
- гипертоническая болезнь
Нежелательные
побочные эффекты:
- головная боль
- головокружение
Противопоказания:
- беременность и лактация
78.
диуретики79.
Диуретики (мочегонные средства )применяют в основном:
1) для уменьшения отеков (при сердечной
недостаточности, заболеваниях почек),
2) для снижения артериального давления при
артериальной гипертензии,
3) для выведения токсичных веществ из
организма при отравлениях.
80.
ПРИНЦИПЫ ФАРМАКОЛОГИЧЕСКОЙРЕГУЛЯЦИИ МОЧЕОТДЕЛЕНИЯ
I. Усиление клубочковой фильтрации
(малоэффективный путь)
II. Подавление реабсорбции (наиболее
эффективный путь)
III. Управление гормональной
регуляции мочеотделения
81.
Отеки могут развиваться при сердечной недостаточности,заболеваниях почек и ряде других патологических
состояний.
В большинстве случаев отеки связаны с задержкой в
организме натрия.
Ионы Na+ осмотически высокоактивны; осмотическое
давление в межклеточной жидкости определяется в
основном содержанием ионов Na+. Поэтому для
уменьшения отеков надо прежде всего выводить из
организма избыток Na+.
Именно так и действуют диуретики, применяемые при
отеках.
82.
Артериальная гипертензия также может быть связана с задержкой ворганизме натрия.
При повышении содержания ионов Na+ в гладких мышцах сосудов
нарушается функцияNa+/Са2+-обменника (вход 3 Na+ и выход 1 Са2+):
ионы Na+ не входят в клетку, а ионы Са2+ не выходят из клеток.
Содержание Са2+ в гладких мышцах сосудов повышается; комплекс
Са2+-кальмодулин стимулирует киназу легких цепей миозина;
фосфорилированные легкие цепи миозина взаимодействуют с
актином; гладкие мышцы сосудов сокращаются; сосуды суживаются.
Это ведет к повышению артериального давления.
Диуретики, применяемые в качестве антигипертензивных средств,
выводят из организма избыток Na+; содержание Na+ в гладких мышцах
сосудов снижается. Это ведет к расширению сосудов и снижению
артериального давления.
83.
При отравлении токсичными веществами, которыевыводятся почками хотя бы частично в неизмененном виде,
для ускоренного удаления этих веществ из организма
применяют метод форсированного диуреза. Внутривенно
вводят 1-2 л изотонического раствора («водная нагрузка»), а
затем назначают высокоэффективный диуретик.
Измеряют диурез и продолжают введение изотонического
раствора с той же скоростью, с которой жидкость удаляется из
организма. Вместе с жидкостью из организма выводится
токсичное вещество. В этом случае используют способность
диуретиков выводить из организма воду.
84.
Таким образом, в медицинской практике используют в основномспособность диуретиков выводить из организма Na+ и воду.
• По натрийуретическому эффекту диуретики делят на:
высокоэффективные (выводят более 15% Na+ фильтрата), средней
эффективности (выводят 5—10% Na+ фильтрата),
малоэффективные (выводят менее 5% Na+ фильтрата).
• Наиболее эффективно выводят из организма ионы
Na+ диуретики, которые нарушают реабсорбцию Na+ в
восходящей части петли Генле («петлевые диуретики»).
Диуретики, действующие в начале дистальных канальцев,
являются препаратами средней эффективности. Препараты,
которые действуют в конечной части дистальных канальцев, слабые диуретики.
85.
Классификация диуретиков по точке приложения и силе диуретическогоэффекта:
– петлевые (FeNa – 15%):
• производные сульфанилбензоловой кислоты (фуросемид, торасемид, буфенокс);
• урегит (этакр. кислота).
– влияющие на начальный отрезок дист-х канальцев (FeNa – 5-10%):
• бензотиазиды (гидрохлортиазид);
• клопамид;
• хлорбензамиды (индап).
– влияющие на конечный отрезок дист. канальцев (FeNa – 2-3%) и
собирательные трубочки:
• амилорид, триамтерен;
• антагонист альдостерона – верошпирон (альдактон).
• Действующие на почечную гемодинамику:
– ксантины (FeNa 5%);
– факультативные диуретики (антагонисты Са, ингибиторы АПФ, агонисты
допамина, СГ).
86.
Классификация• Действующие на уровне канальцев:
– проксимальные диуретики (экскреция Nа – 2-5%):
• ингибиторы карбоангидразы (ацетозоламид –
диакарб);
• осмотические диуретики.
• По характеру диуретического эффекта:
• водные диуретики (осмот. диуретики);
• салуретики (тиазиды, петлевые диуретики) – выводят
Na, К, Сl;
• К-сберегающие диуретики (спиронолактон,
триамтерен, амилорид);
87.
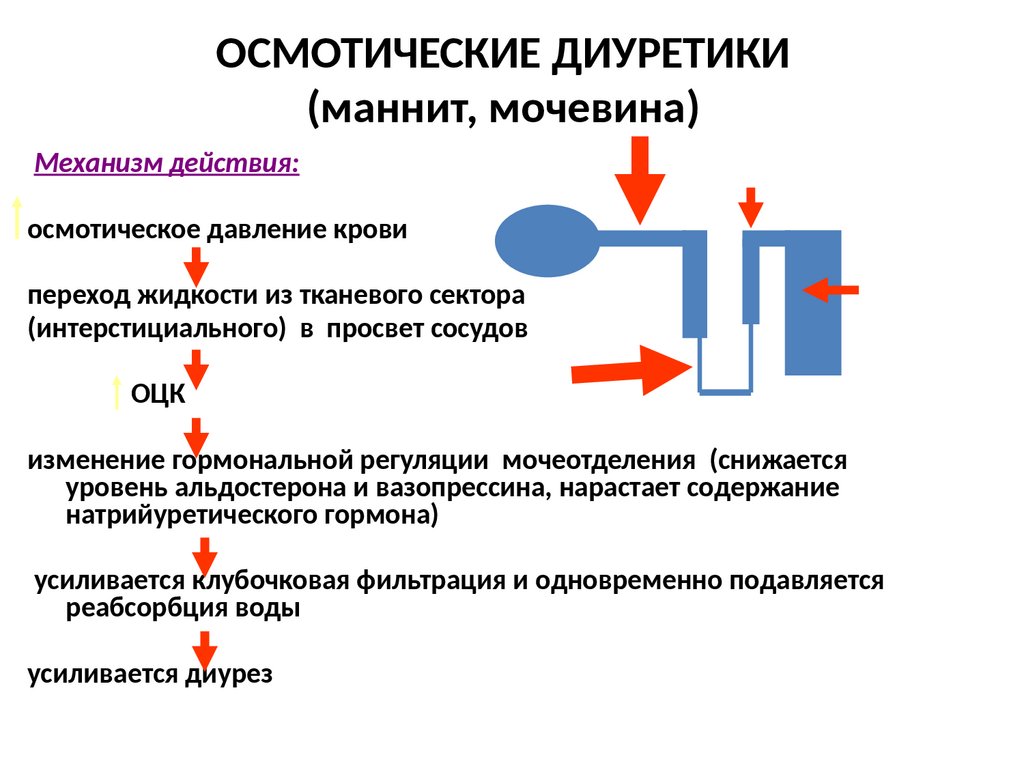
ОСМОТИЧЕСКИЕ ДИУРЕТИКИ(маннит, мочевина)
Механизм действия:
осмотическое давление крови
переход жидкости из тканевого сектора
(интерстициального) в просвет сосудов
ОЦК
изменение гормональной регуляции мочеотделения (снижается
уровень альдостерона и вазопрессина, нарастает содержание
натрийуретического гормона)
усиливается клубочковая фильтрация и одновременно подавляется
реабсорбция воды
усиливается диурез
88.
ОСМОТИЧЕСКИЕ ДИУРЕТИКИ(маннит, мочевина)
Показания:
1) отек мозга
2) некардиогенный отек
легких
3) резкое увеличение
внутриглазного давления
4) острые отравления водорастворимыми
ксенобиотиками
5) шок с явлениями гиповолемии
89.
ОСМОТИЧЕСКИЕ ДИУРЕТИКИ(маннит, мочевина)
Нежелательные побочные действия:
1) дегидратация тканей
2) увеличение остаточного азота крови (мочевина)
Противопоказания:
1) нарушение выделительной функции почек
2) выраженная сердечная недостаточность
3) гипертоническая болезнь
90.
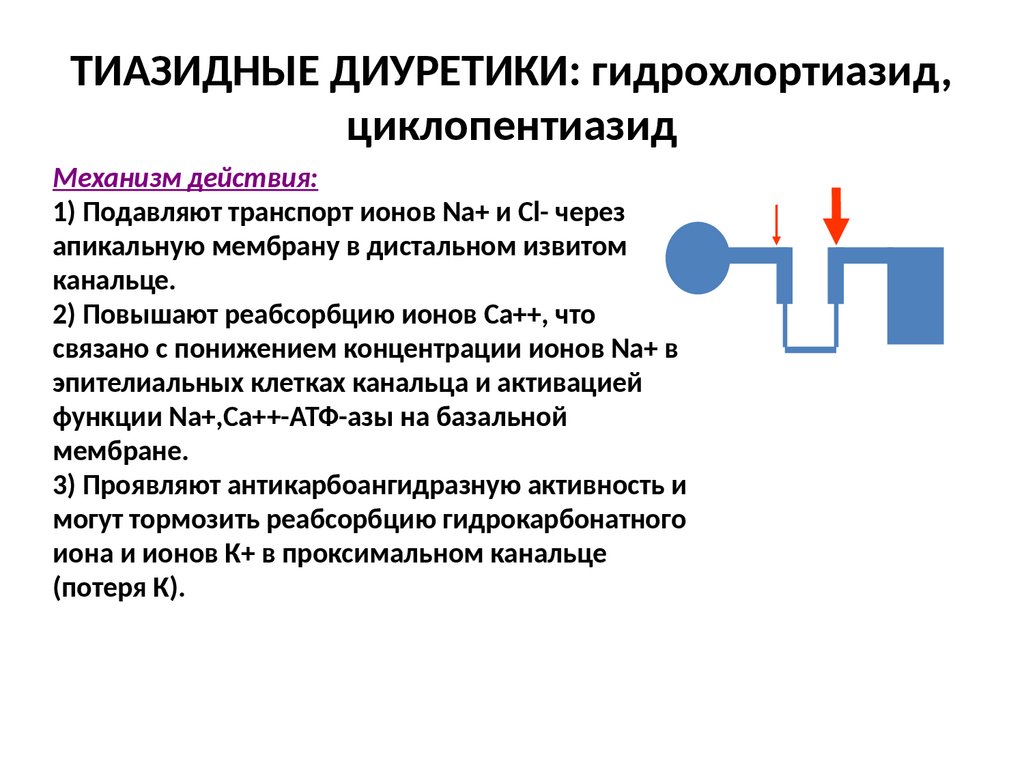
ТИАЗИДНЫЕ ДИУРЕТИКИ: гидрохлортиазид,циклопентиазид
Механизм действия:
1) Подавляют транспорт ионов Na+ и Cl- через
апикальную мембрану в дистальном извитом
канальце.
2) Повышают реабсорбцию ионов Ca++, что
связано с понижением концентрации ионов Na+ в
эпителиальных клетках канальца и активацией
функции Na+,Ca++-АТФ-азы на базальной
мембране.
3) Проявляют антикарбоангидразную активность и
могут тормозить реабсорбцию гидрокарбонатного
иона и ионов К+ в проксимальном канальце
(потеря К).
91.
ТИАЗИДНЫЕ ДИУРЕТИКИ: гидрохлортиазид,циклопентиазид
Показания:
распространенные отеки при
заболеваниях печени, почек и сердца
2) острое повышение внутриглазного
давления при глаукоме
3) несахарный диабет
Нежелательные побочные действия:
1) гипокалиемия
2) гипомагниемия
3) гипохлоремия (вплоть до гипохлоремического алкалоза)
4) дислипидемия (угнетает липолиз)
5) обострения подагры и сахарного диабета
6) диспепсия
92.
ПРОФИЛАКТИКА РАЗВИТИЯГИПОКАЛИЕМИИ
1) обогащенная калием диета
(сухофрукты, курага, апельсины)
2) препараты калия (калия хлорид,
аспаркам, панангин)
3) сочетание калийвыводящего
диуретика с калийсберегающими
диуретиками.
93.
«ПЕТЛЕВЫЕ ДИУРЕТИКИ»:фуросемид,
кислота
этакриновая.
Механизм действия
Подавляют транспорт ионов Na+,
К+, Mg++ и Cl- через
апикальную мембрану
эпителиальных клеток в
толстом сегменте восходящего
отдела петли Генле.
Показания:
1. Отек легких
2. Отек мозга
3. При острых отравлениях
4. Артериальная гипертензия
5. Цирроз печени с портальной
гипертензией
6. Хроническая и острая почечная
недостаточность
7. Гиперкальциемия
94.
«ПЕТЛЕВЫЕ ДИУРЕТИКИ»:фуросемид, кислота этакриновая.
Нежелательные побочные действия:
1) снижение слуха
2) гипотония
3) гипокалиемия
4) гипомагниемия
5) гипохлоремия
6) дислипидемия
7) обострения подагры и сахарного диабета
8) диспепсия
Противопоказания:
• Терминальные стадии печеночной и почечной
недостаточности.
95.
КАЛИЙСБЕРЕГАЮЩИЕ ДИУРЕТИКИ:триамтерен и амилорид
Механизм действия:
1) блокирует реабсорбцию натрия
2) блокирует реабсорбцию воды
3) задерживает калий в организме
Показания:
1) распространенные отеки
2) гипертоническая болезнь
Нежелательные побочные действия:
1) гиперкалиемия
2) гиперазотемия
3) диспепсия
4) головная боль, головокружение
5) судороги в мышцах нижних конечностей
Противопоказания :
Заболевания почек, сопровождающиеся гиперкалиемией.
96.
КАЛИЙСБЕРЕГАЮЩИЕ ДИУРЕТИКИ:АНТАГОНИСТ АЛЬДОСТЕРОНА - спиронолактон
Механизм действия :
конкурентный антагонист минералокортикоидов
альдостерона и дезоксикортикостерона в конечном
сегменте дистальных канальцев и собирательных
трубочек.
Показания:
1) отеки, связанные с гиперальдостеронизмом
2) гипертоническая болезнь
Нежелательные побочные действия :
гиперкалиемия
Противопоказания :
заболевания почек, сопровождающиеся гиперкалиемией
97.
Комбинированное применение антигипертензивных средств• При лечении артериальной гипертензии нередко комбинируют препараты с разными
фармакологическими свойствами для увеличения антигипертензивного эффекта и/или
для уменьшения побочного действия.
• Большинство антигипертензивных средств при систематическом применении вызывают
задержку в организме Na+ и воды; это ограничивает их гипотензивную эффективность.
Поэтому такие препараты комбинируют с тиазидами, тиазидоподобными или
петлевыми диуретиками. Например, для систематического лечения артериальной
гипертензии применяют комбинированный препарат тенорик, содержащий длительно
действующий β-aдpeнoблoκaтop атенолол и длительно действующий диуретик
хлорталидон.
• Дигидропиридины для уменьшения тахикардии комбинируют с β -адреноблокаторами,
ингибиторы АПФ для уменьшения гиперка-лиемии — с тиазидными диуретиками.
• В то же время некоторые антигипертензивные средства не следует комбинировать,
например, верапамил и β -адреноблокаторы (увеличение брадикардии, нарушения
атриовентрикулярной проводимости), ингибиторы АПФ и калийсберегающие
диуретики (увеличение гиперкалиемии), гидралазин и дигидропиридины (увеличение
тахикардии).
98.
Средства, применяемые при гипертензивных кризах• При гипертензивных кризах в связи с опасностью
инсульта применяют гипотензивные средства, которые
оказывают быстрый гипотензивный эффект.
• При нетяжелых кризах иногда ограничиваются сублингвальным назначением клонидина, каптоприла.
• При значительном повышении артериального давления
растворы гипотензивных средств вводят
парентерально, часто внутривенно (диазоксид,
клонидин, ла-беталол, нитропруссид натрия,
эналаприлат, фуросемид).
99.
АНТИАРИТМИЧЕСКИЕ СРЕДСТВА это ЛС дляпрофилактики и лечения нарушений
ритма сердца.
НОРМАЛЬНЫЙ РИТМ СЕРДЦА - это синусовые
сокращения всех отделов сердца с частотой 60-80
уд./мин.
• (синусовые - значит водитель ритма - синоатриальный узел)
• ПОКАЗАНИЯ К
АНТИАРИТМИЧЕСКОЙ ТЕРАПИИ опасные для жизни и/или мучительные аритмии.
100.
• Классификации антиаритмических средств• По механизму действия (Vaugham – Williams, 1969;
Harrison, 1979):
– Мембраностабилизаторы или блокаторы натриевых
каналов:
• Iа) умеренные:
• хинидин и препараты депохинидина (кинилентин,
хинидин-дурулес, хинипэк, киникард);
• новокаинамид (прокаинамид, прокардил);
• гилуритмал (аймалин)*;
• неогилуритмал;
• физопирамид (ритмилен, ритмодан, парпидин,
корапейс, норпейс);
101.
• Iб) слабые:• лидокаин;
• мексилетин (мекситил, мексикард);
• аллапинин*;
• токаинид;
• Ic) сильные:
• флекаинид;
• энкаинид;
• лоркаинид;
• этмозин** (морицизин);
• атацизин;
102.
– В – адреноблокаторы:• пропранолол (анаприлин, обзидан, гендерал,
пропра, пропранур);
• тразикор - с ВСА;
• вискен – с ВСА;
• талинолол (карданум);
• метопролол (метолол,спесикор, эгилок, беталок,
лопресор, пресолол);
• надолол (коргард);
• атенолол (тенормин, атенобене, бетакард, принорм);
• сектраль – с ВСА;
• пенбутолол (бетапрессин);
• хлоранолол (тобанум);
103.
– Блокаторы калиевых каналов или препараты,увеличивающие продолжительность
потенциала действия:
• кордарон (амиадорон, альдарон);
• орнид (бретилий);
• соталол;
– Блокаторы Са каналов
• верапамил (изоптин, финоптин, лекоптин,
фаликард);
• дилтиазем (кардил, дильзем, алдизем,
диакордин);
104.
Средства, повышающие автоматизмАтропин
• М-холиноблокатор.
• Показания. Симптоматическая синусовая брадикардия,
симптоматическая брадикардия или выскальзывающие желудочковые
аритмии при АВ-блокаде (уровень доказательности С). При АВ-блокаде
дистального типа (с широкими комплексами QRS) атропин мало
эффективен и не рекомендуется.
• Противопоказания. Глаукома, выраженные нарушения мочеиспускания
при ДГПЖ, миастения.
• Побочные эффекты. Спутанность сознания, эйфория, галлюцинации,
лихорадка, головокружение, бессонница, расширение зрачков,
нарушение аккомодации, сухость во рту, задержка мочеиспускания,
запор, тахикардия, усугубление ишемии миокарда из-за чрезмерной
тахикардии, ЖТ и ФЖ. При введении разовых доз менее 0,5 мг возможна
парадоксальная реакция, связанная с активацией ПСНС (брадикардия,
замедление АВ-проводимости).
ИЗАДРИН
105.
Гиполипидемическиеантисклеротические
средства
106.
• Средства, снижающие повышенный уровень атерогенныхлипопротеинов (ЛП) в плазме крови, применяются с
целью предупреждения прогрессирования
атеросклеротического процесса.
• атеросклероз - это комбинация изменений интимы
артерий, включающая в себя накопление липидов,
липопротеинов, сложных углеводов, фиброзной ткани,
компонентов крови, кальцификацию и сопутствующие
изменения средней оболочки (медии) сосудистой стенки.
• При атеросклерозе поражаются сосуды эластического и
мышечно-эластического типа (аорта, сосуды головного
мозга, коронарные сосуды сердца), реже сосуды нижних
конечностей.
107.
• Отмечена прямая зависимость между повышением уровня общегохолестерина (ХС) и холестерина липопротеинов низкой плотности
(ЛПНП) в сыворотке крови и смертностью от сердечно-сосудистой
патологии.
• Холестерин входит в состав клеточных мембран, используется для
синтеза стероидных гормонов и желчных кислот - проатерогенный.
В организме холестерин в основном синтезируется в печени, а также
частично поступает с пищей.
• Триглицериды используются в организме как источник энергии проатерогенные.
• ЛПНП содержат порядка 55% ХС и являются основными переносчиками
ХС из плазмы крови в периферические ткани - проатерогенные.
• ЛПВП (высокой плотности) транспортируют избыток холестерина из
интимы сосудистой стенки, эти липопротеины обладают
антиатерогенной активностью.
В патогенезе атеросклероза важное значение имеет увеличение
содержания атерогенных липопротеинов и снижение антиатерогенных.
108.
1.ИНГИБИТОРЫ 3-ГИДРОКСИ-З-МЕТИЛГЛУТАРИЛ-КОЭНЗИМА-РЕДУКТАЗЫ (СТАТИНЫ)
• Ловастатин (Мевакор), симвастатин (Зокор), правастатин
(Липостат), флувастатин (Лескол), аторвастатин (Липримар)
2.СЕКВЕСТРАНТЫ ЖЕЛЧНЫХ КИСЛОТ
• Колестирамин (Квестран), колестипол (Холестид)
3.ПРЕПАРАТЫ НИКОТИНОВОЙ КИСЛОТЫ
• Никотиновая кислота (Ниацин) и ее пролонгированные
формы (Эн-дурацин)
4.ПРОИЗВОДНЫЕ ФИБРОЕВОЙ КИСЛОТЫ (ФИБРАТЫ)
• Гемфиброзил (Регулип, Иполипид), фенофибрат
(Липантил), б е з а -фибрат, ципрофибрат (Липанор)
5.АНТИОКСИДАНТЫ
• Пробукол (Фенбутол) по химической структуре относится к
бисфенолам (напоминает токоферол)
109.
Показания к гиполипидемической терапии• высокая вероятность возникновения ИМ
• высокая вероятность смерти от коронарной
болезни сердца (КБС) или атеросклероза другой
локализации
• Атеросклероз и наличие факторов риска (курение,
АГ, наличие КБС в семье), когда диета с малым
содержанием жиров животного происхождения
оказалась неэффективной
• гиперлипидемия независимо от наличия
признаков атеросклеротического заболевания.
110.
• ЛС первого выбора для лечениягиперхолестеринемии – статины,
гипертриглицеридемии – фибраты или
никотиновая кислота.
• Для лечения смешанной гиперлипидемии
могут быть использованы как статины, так и
фибраты.
• В случае малой эффективности статина или
фибрата возможно применение комбинации
ЛС этих групп.








































































































 medicine
medicine








