Similar presentations:
Спостереження та догляд за пацієнтами із порушенням функції органів дихання, кровообігу
1. Спостереження та догляд за пацієнтами із порушенням функції органів дихання, кровообігу
2.
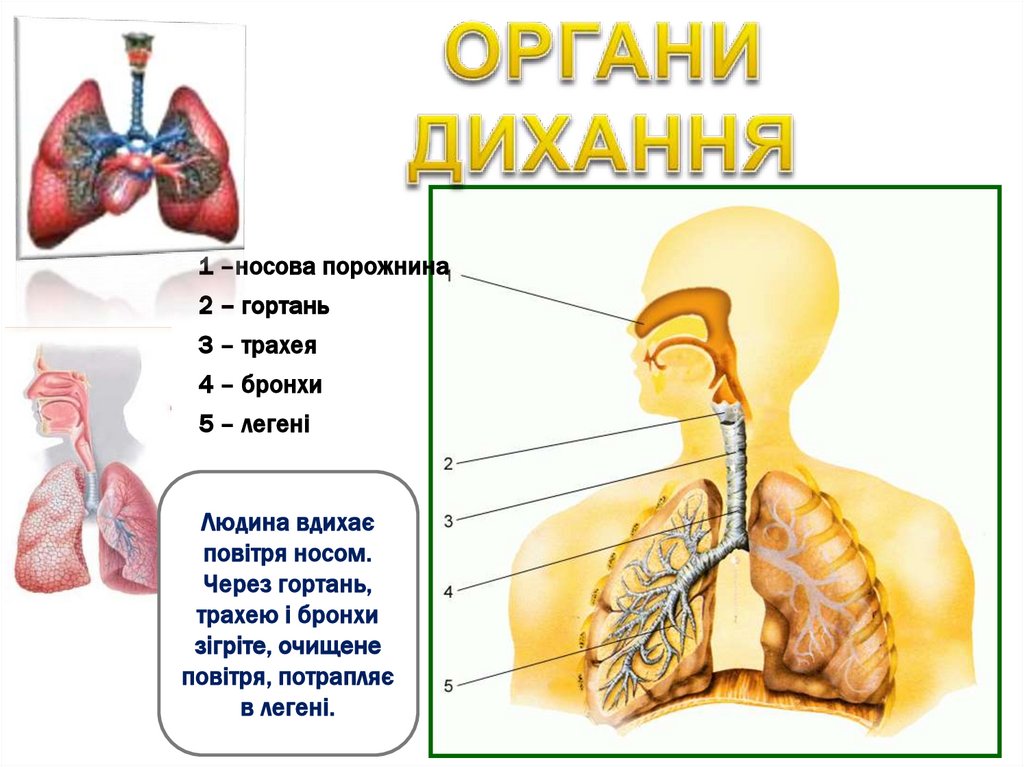
1 –носова порожнина2 – гортань
3 – трахея
4 – бронхи
5 – легені
Людина вдихає
повітря носом.
Через гортань,
трахею і бронхи
зігріте, очищене
повітря, потрапляє
в легені.
3.
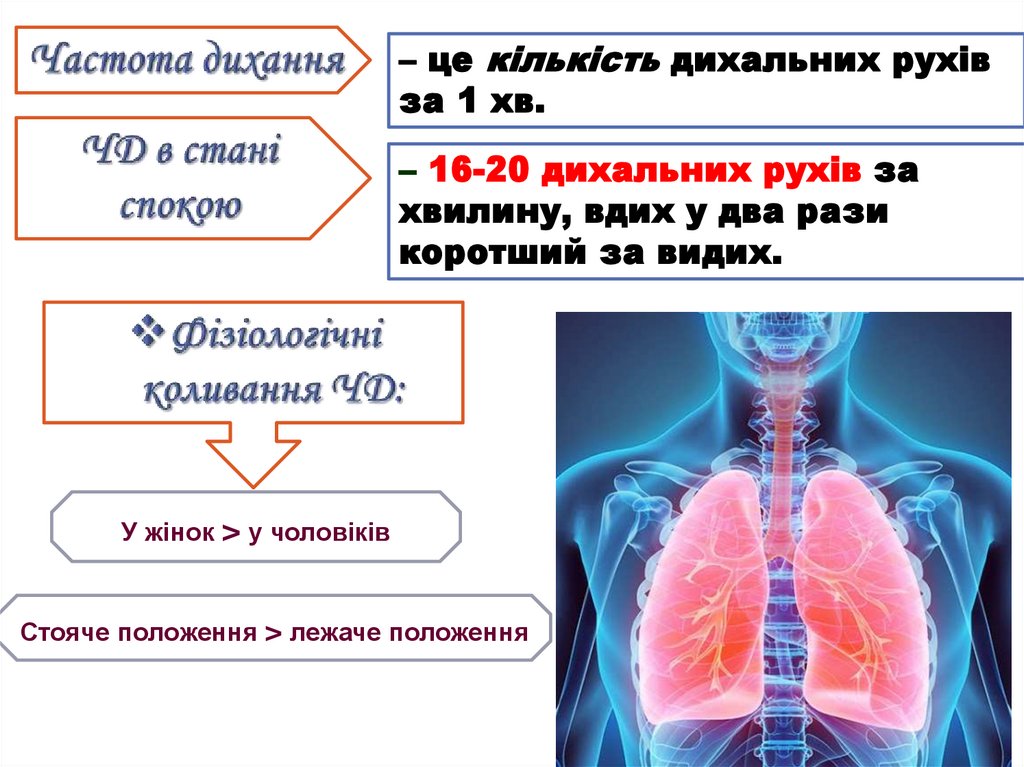
– це кількість дихальних рухівза 1 хв.
– 16-20 дихальних рухів за
хвилину, вдих у два рази
коротший за видих.
У жінок > у чоловіків
Стояче положення > лежаче положення
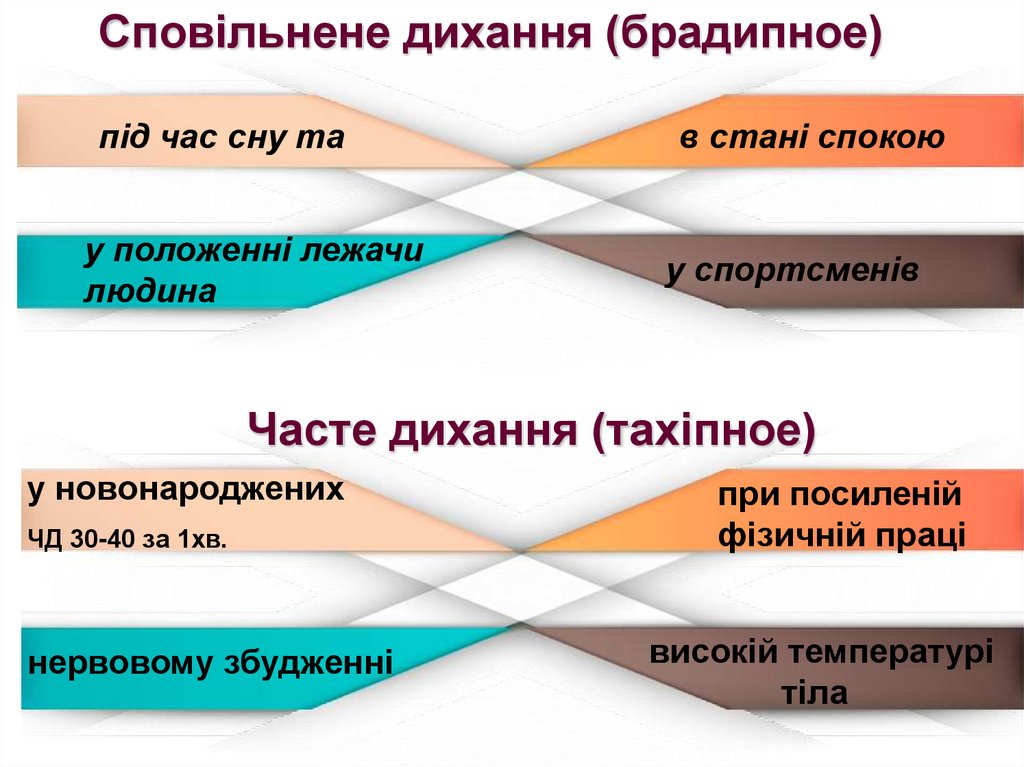
4.
Сповільнене дихання (брадипное)під час сну та
в стані спокою
у положенні лежачи
людина
у спортсменів
Часте дихання (тахіпное)
у новонароджених
ЧД 30-40 за 1хв.
нервовому збудженні
при посиленій
фізичній праці
високій температурі
тіла
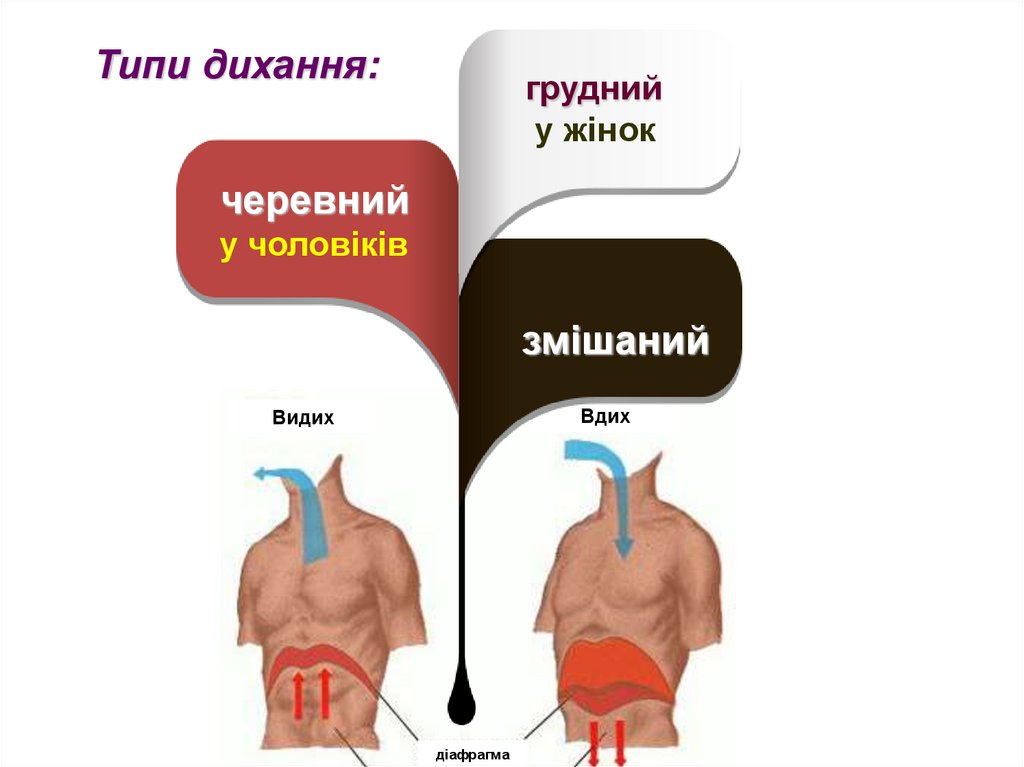
5.
Типи дихання:грудний
у жінок
черевний
у чоловіків
змішаний
Вдих
Видих
діафрагма
6.
Медична сестра оцінює:частоту
глибину
ритм
7.
1. Щоб хворий не симулював під час обстеження,відволікайте його увагу, або ведіть підрахунок
непомітно для нього.
2. Тримаючи руку на променевій артерії хворого,
підрахуйте частоту пульсу і після того – частоту
дихання, не знімаючи руки з променевої артерії.
3. Якщо дихання поверхневе – то підраховуючи частоту
пульсу, другу руку разом з рукою хворого кладуть на
грудну клітку або на живіт і протягом 30 сек. чи 1хв.
рахують кількість дихальних рухів.
4. Можна спостерігати за рухами грудної клітки та
передньої черевної стінки зі сторони.
5. Отримані дані позначте в температурному листку.
8.
9.
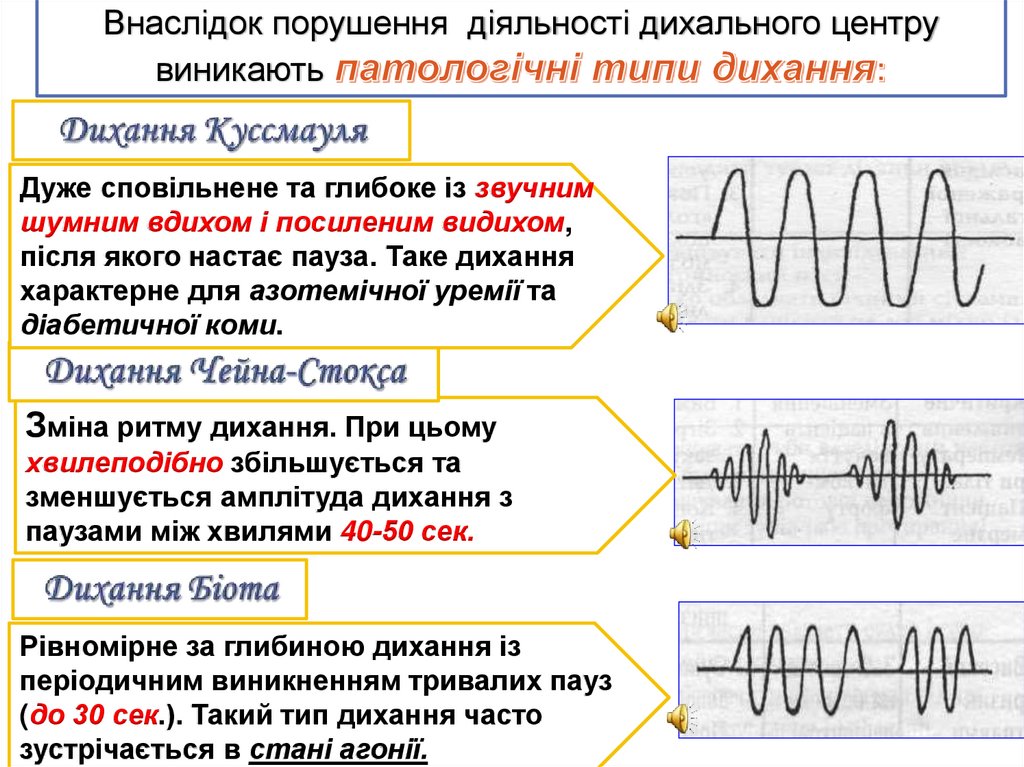
Внаслідок порушення діяльності дихального центрувиникають
Дуже сповільнене та глибоке із звучним
шумним вдихом і посиленим видихом,
після якого настає пауза. Таке дихання
характерне для азотемічної уремії та
діабетичної коми.
Зміна ритму дихання. При цьому
хвилеподібно збільшується та
зменшується амплітуда дихання з
паузами між хвилями 40-50 сек.
Рівномірне за глибиною дихання із
періодичним виникненням тривалих пауз
(до 30 сек.). Такий тип дихання часто
зустрічається в стані агонії.
10. Симптоми при захворювання органів дихання
задишкабіль в грудній клітці
кашель
кровохаркання
виділення харкотиння
гарячка
11. Задишка – зміна частоти, ритму, глибини дихання, що супроводжується суб’єктивним відчуттям нестачі повітря.
фізіологічнау здорової людини після
фізичного навантаження
патологічна
при захворюваннях легень,
серця, головного мозку,
крові, тощо
інспіраторна
утруднений вдих (виникає при спазмі голосової
щілини)
експіраторна
утруднений видих (виникає при звужені просвіту
дрібних бронхів і бронхіол – при бронхіальній астмі)
змішана
утруднені обидві фази (внаслідок зменшення
дихальної поверхні легень – пневмонія, плеврит,
туберкульоз)
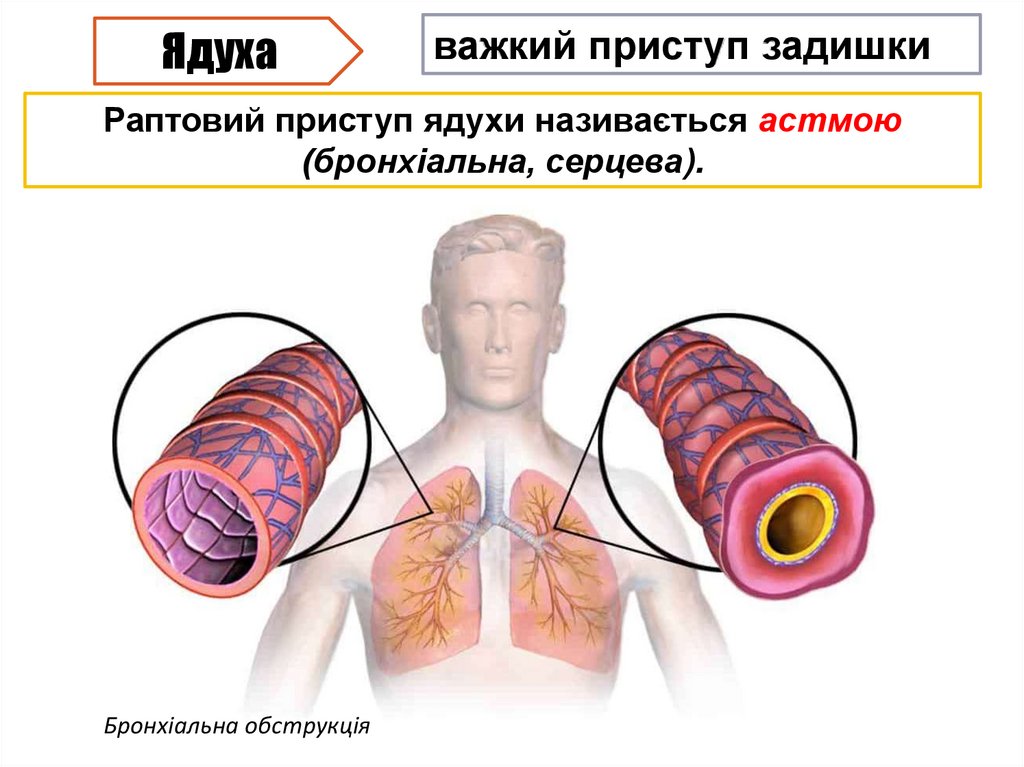
12.
Ядухаважкий приступ задишки
Раптовий приступ ядухи називається астмою
(бронхіальна, серцева).
Бронхіальна обструкція
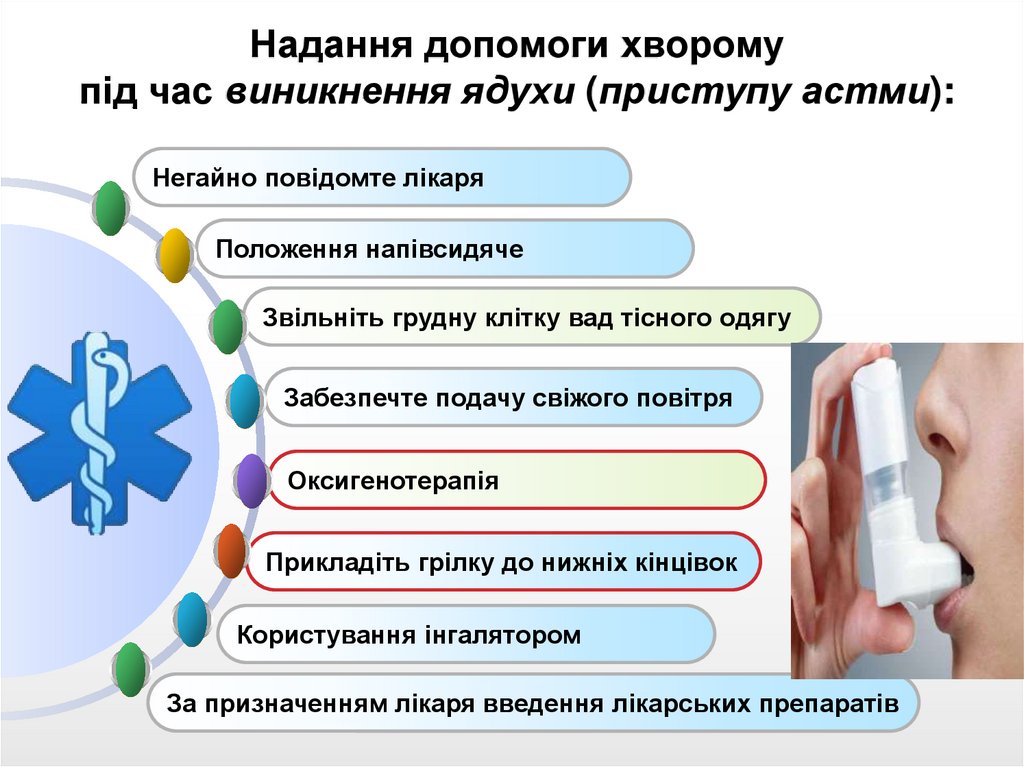
13.
Надання допомоги хворомупід час виникнення ядухи (приступу астми):
Негайно повідомте лікаря
Положення напівсидяче
Звільніть грудну клітку вад тісного одягу
Забезпечте подачу свіжого повітря
Оксигенотерапія
Прикладіть грілку до нижніх кінцівок
Користування інгалятором
За призначенням лікаря введення лікарських препаратів
14.
15.
– захисний рефлекс, що сприяє очищеннюбронхів і верхніх дихальних шляхів від
сторонніх тіл, слизі, мокроти.
Причини кашлю – захворювання
верхніх дихальних шляхів,
бронхів і легень
(трахеїт, бронхіт, пневмонія,
плеврит, сторонні тіла, бронхіальна
астма, новоутворення дихальних
шляхів, туберкульоз легень)
16.
при хронічнихпри підвищеній
при коклюші,
бронхітах,
чутливості до
бронхіальній
трахеїтах,
холоду, кашель
астмі
ларингітах, при
курців, при
застої в легенях у
емфіземі легень,
серцевих хворих.
бронхоектазах.
при попаданні
стороннього
тіла в дихальні
шляхи.
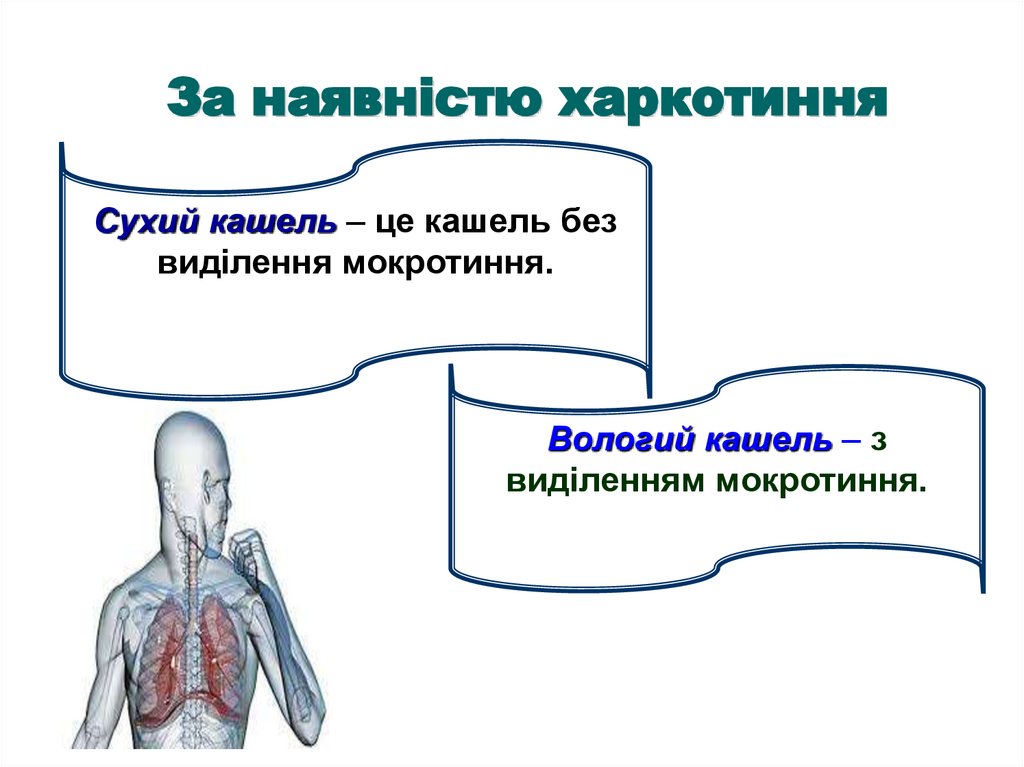
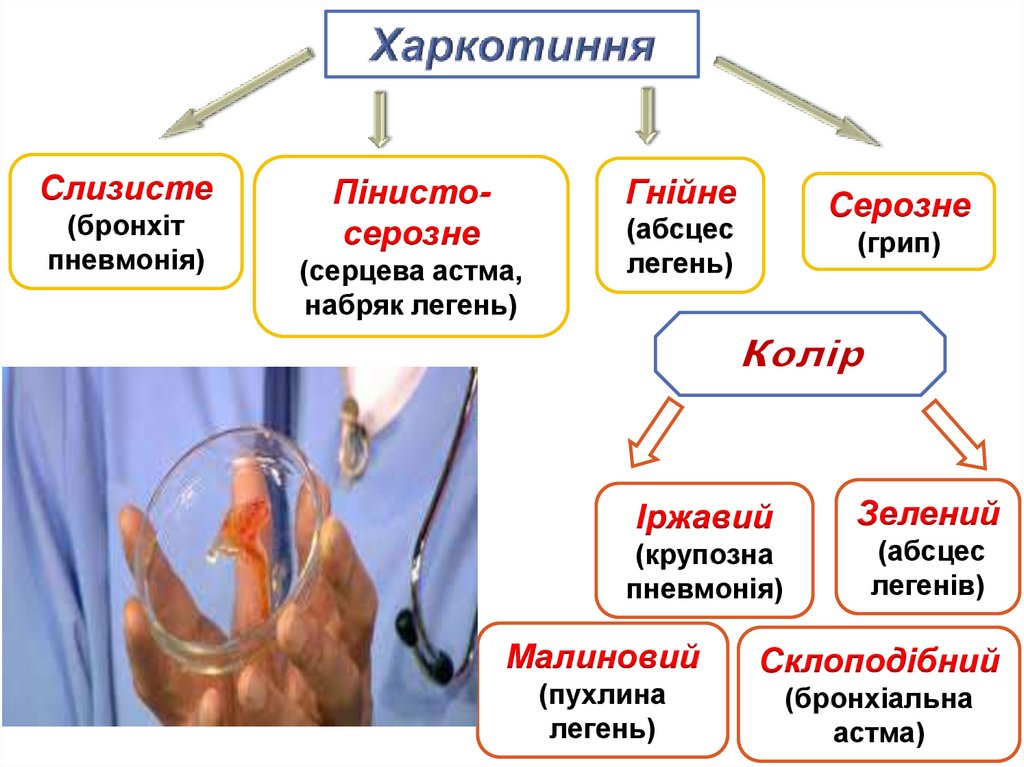
17. За наявністю харкотиння
Сухий кашель – це кашель безвиділення мокротиння.
Вологий кашель – з
виділенням мокротиння.
18.
Допомога при сухому насадному кашлі• тепле пиття – гаряче молоко з натрію гідрокарбонатом
(1/4 чайної ложки на склянку), або наполовину з підігрітим
«Боржомі»;
• проведення інгаляцій (у домашніх умовах - над відвареною
картоплею);
• тепле укутування
пацієнта;
• теплі ніжні
ванни;
• за призначенням
лікаря:
- протикашлеві
середники;
- гірчичники, банки.
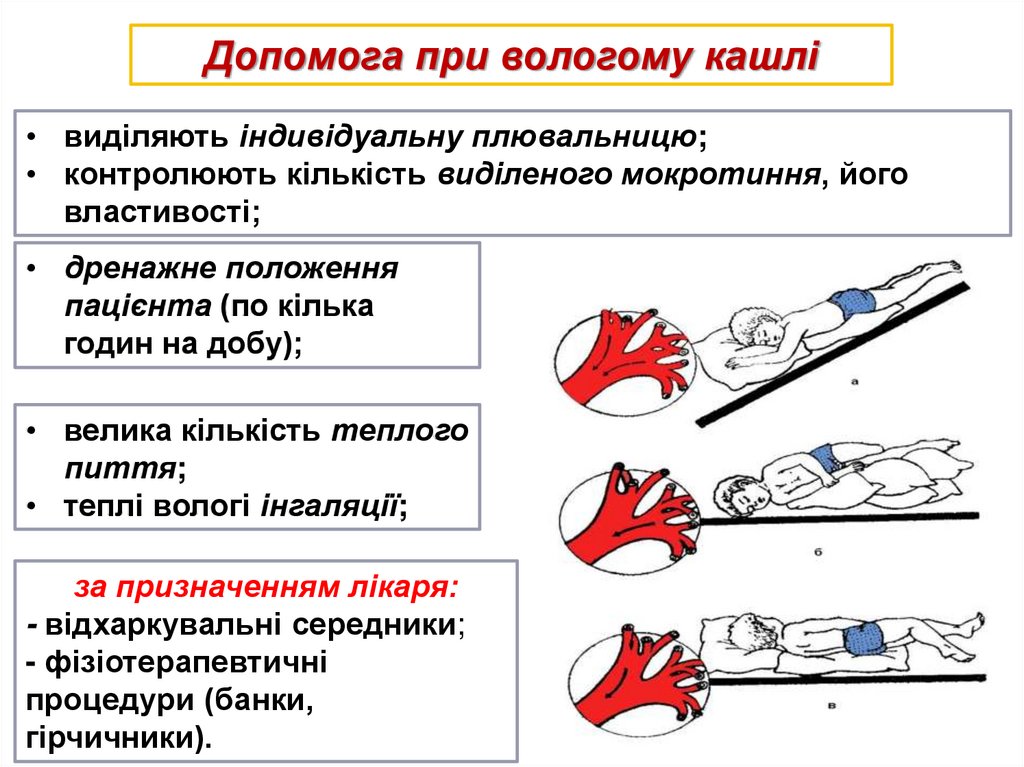
19.
Допомога при вологому кашлі• виділяють індивідуальну плювальницю;
• контролюють кількість виділеного мокротиння, його
властивості;
• дренажне положення
пацієнта (по кілька
годин на добу);
• велика кількість теплого
пиття;
• теплі вологі інгаляції;
за призначенням лікаря:
- відхаркувальні середники;
- фізіотерапевтичні
процедури (банки,
гірчичники).
20.
Слизисте(бронхіт
пневмонія)
Гнійне
Пінистосерозне
(серцева астма,
набряк легень)
Серозне
(абсцес
легень)
(грип)
Іржавий
(крупозна
пневмонія)
Малиновий
(пухлина
легень)
Зелений
(абсцес
легенів)
Склоподібний
(бронхіальна
астма)
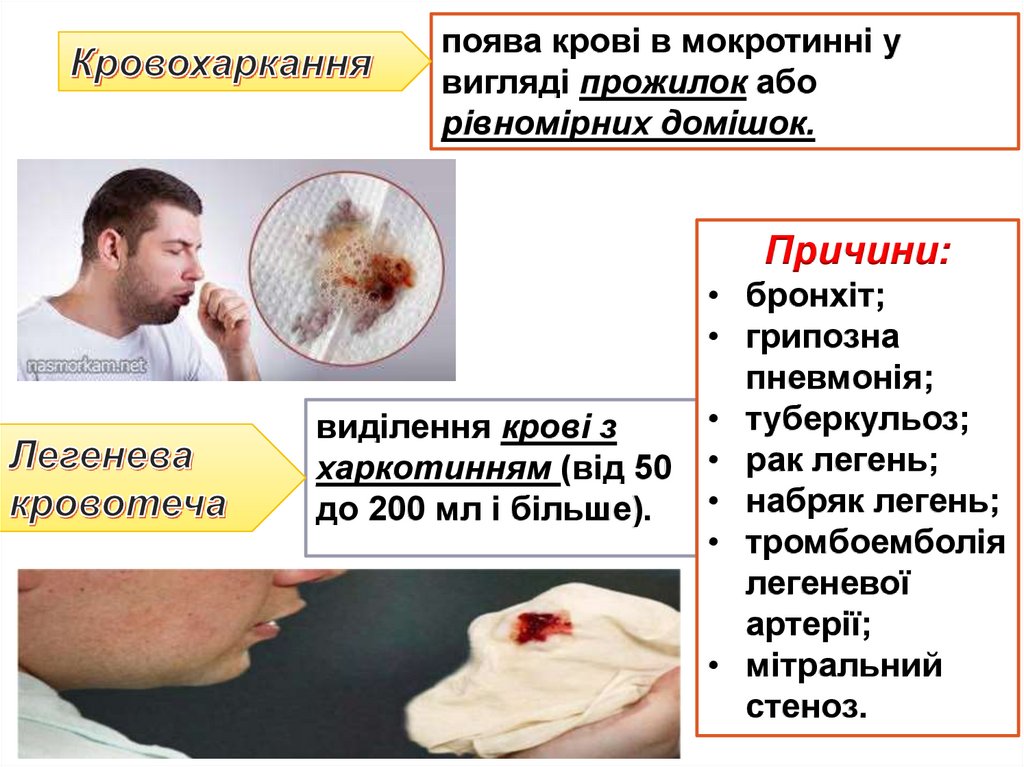
21.
поява крові в мокротинні увигляді прожилок або
рівномірних домішок.
Причини:
виділення крові з
харкотинням (від 50
до 200 мл і більше).
• бронхіт;
• грипозна
пневмонія;
• туберкульоз;
• рак легень;
• набряк легень;
• тромбоемболія
легеневої
артерії;
• мітральний
стеноз.
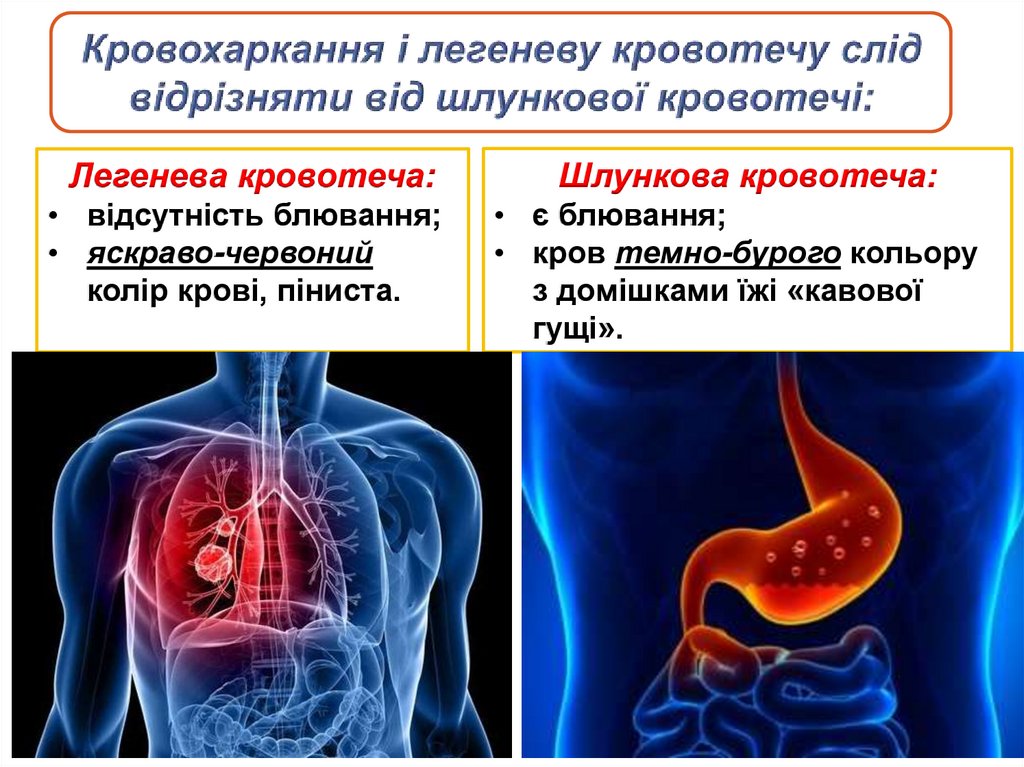
22.
Легенева кровотеча:Шлункова кровотеча:
• відсутність блювання;
• яскраво-червоний
колір крові, піниста.
• є блювання;
• кров темно-бурого кольору
з домішками їжі «кавової
гущі».
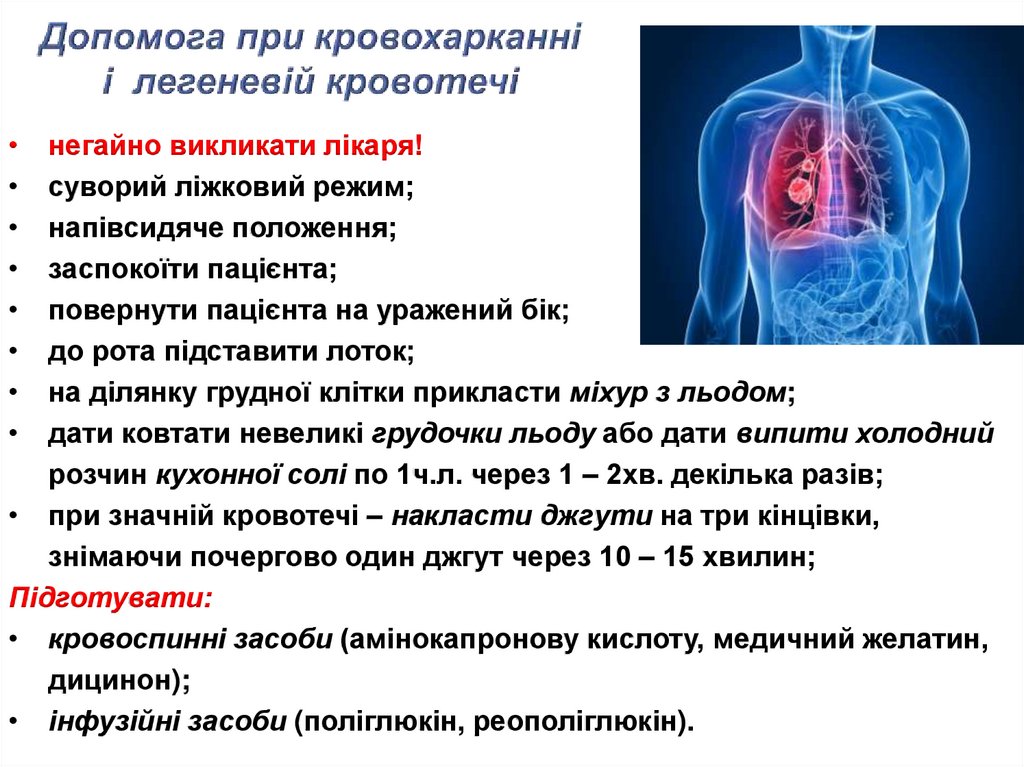
23.
негайно викликати лікаря!
суворий ліжковий режим;
напівсидяче положення;
заспокоїти пацієнта;
повернути пацієнта на уражений бік;
до рота підставити лоток;
на ділянку грудної клітки прикласти міхур з льодом;
дати ковтати невеликі грудочки льоду або дати випити холодний
розчин кухонної солі по 1ч.л. через 1 – 2хв. декілька разів;
• при значній кровотечі – накласти джгути на три кінцівки,
знімаючи почергово один джгут через 10 – 15 хвилин;
Підготувати:
• кровоспинні засоби (амінокапронову кислоту, медичний желатин,
дицинон);
• інфузійні засоби (поліглюкін, реополіглюкін).
24.
Виникає при захворюваннях плеври, міжребернійневралгії, міозиті.
• з'являються або
посилюються на
висоті вдиху та
при кашлі;
• пацієнти
займають
вимушене
положення (на
хворому боці).
25.
• повідомити лікаря!• пацієнта заспокоїти;
• надати зручне положення (на хворому боці);
• порадити пацієнту
дихати
поверхнево;
• за призначенням
лікаря:
- протикашлеві
середники,
- знеболюючі
препарати,
- відволікаючі
процедури (банки,
гірчичники, тощо).
26.
це використання кисню з лікувальною метою.27.
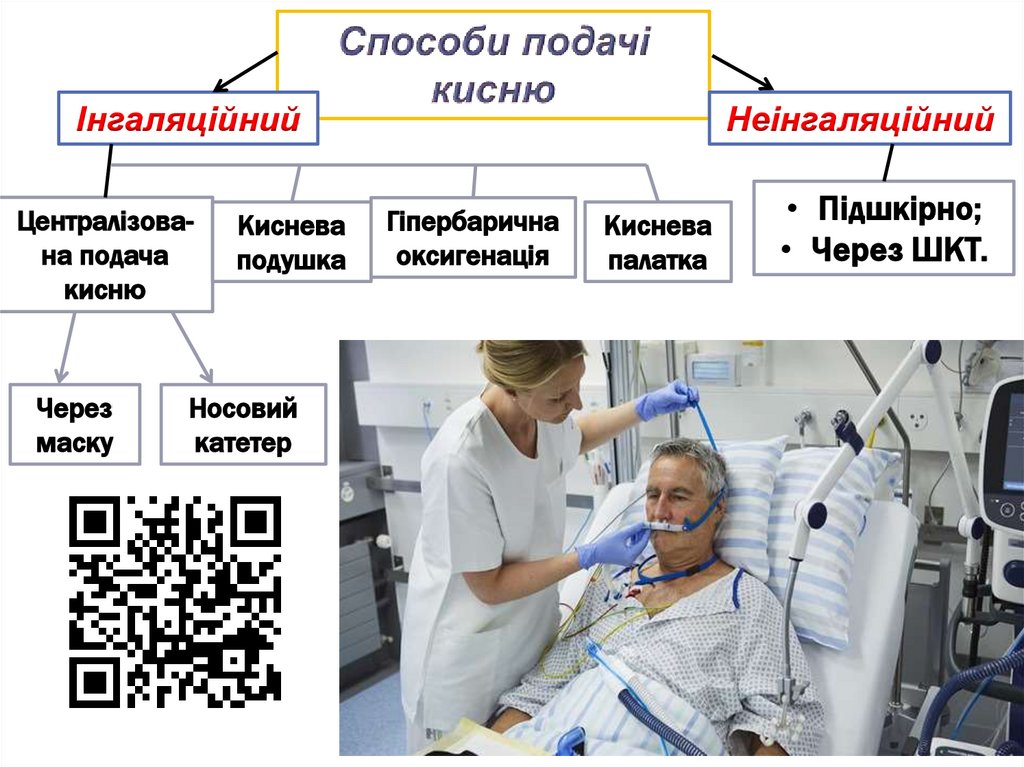
ІнгаляційнийЦентралізована подача
кисню
Через
маску
Киснева
подушка
Носовий
катетер
Неінгаляційний
Гіпербарична
оксигенація
Киснева
палатка
• Підшкірно;
• Через ШКТ.
28.
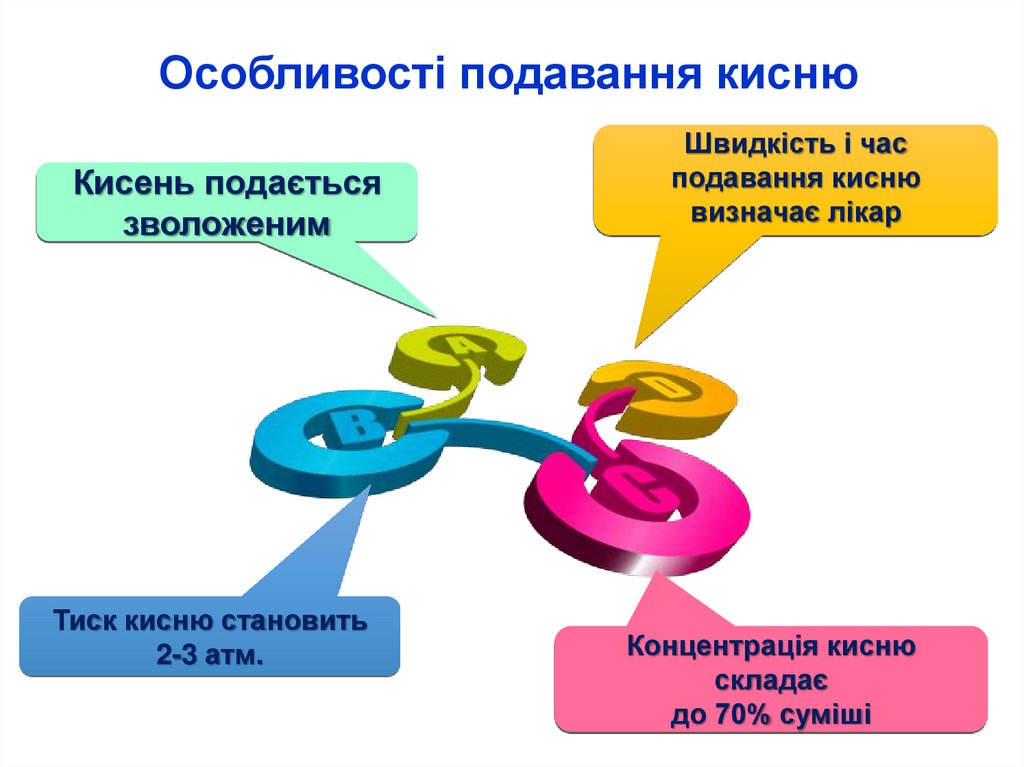
Особливості подавання киснюКисень подається
Кисень подають
зволоженим
зволоженим
Тиск кисню становить
2-3 атм.
Швидкість і час
подавання кисню
визначає лікар
Концентрація кисню
складає
до 70% суміші
29.
Перевага: простий уПісля заповнення подушки надягають
мундштук: обгортають його вологою
марлею, тримають на відстані 4-5см
від рота пацієнта і поступово
відкривають клапан. Швидкість
подавання кисню регулюють краном
на трубці. Подушки вистачає на 4-7хв.
застосуванні, пацієнт
протягом процедури
може розмовляти,
кашляти, пити.
Недолік:
недостатньо
зволожений кисень
сушить слизові
оболонки рота і носа.
30.
Заповнення кисневої подушки з кисневого балонута подача зволоженого кисню хворому:
зняти мундштук;
під’єднати гумову трубку до редуктора кисневого
балона;
відкрити кран на трубці кисневої подушки;
відкрити вентиль на редукторі кисневого балона;
заповнити подушку;
закрити вентиль на редукторі кисневого балона;
закрити кран на трубці кисневої подушки;
від’єднати гумову трубку від редуктора кисневого
балона;
під’єднати стерильний мундштук;
обгорнути мундштук зволоженою серветкою;
прикласти мундштук до рота хворого;
31.
• швидкість подачі кисню регулюють краном на трубці.• на фазі вдиху (ротом) кран на кисневій подушці відкривають;
на фазі видиху (носом) – закривають.
• при малій кількості кисню в подушці вільною рукою на неї
натискають або скручують.
• подушки вистачає на 4-7хв.
32.
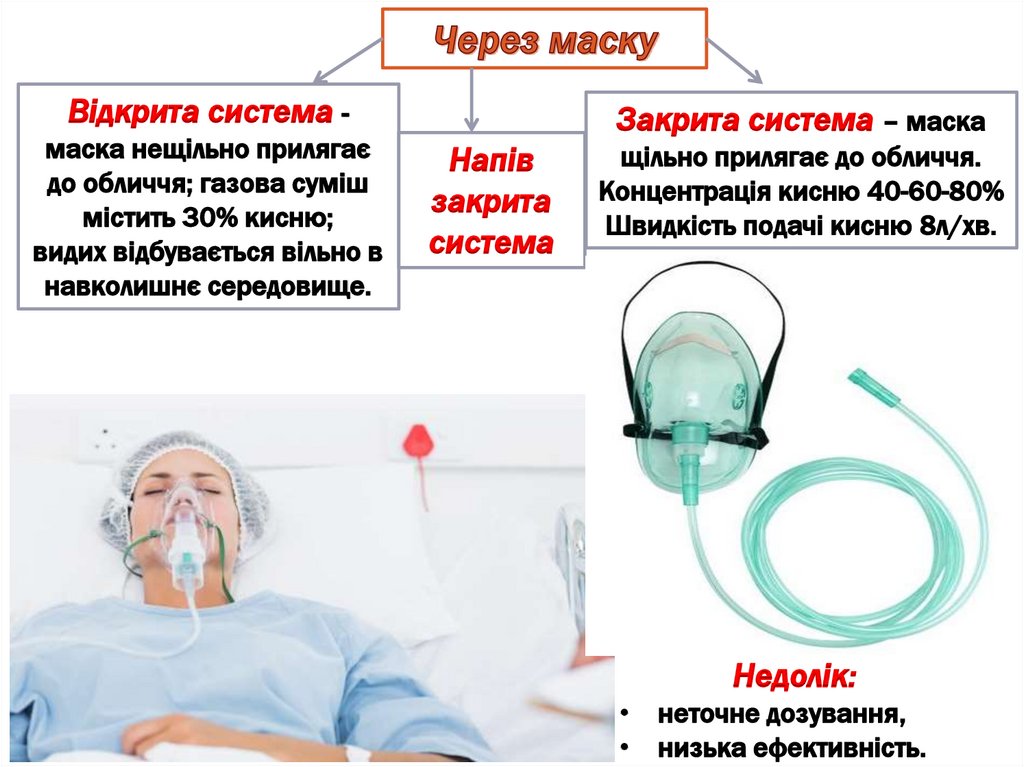
Відкрита система маска нещільно прилягаєдо обличчя; газова суміш
містить 30% кисню;
видих відбувається вільно в
навколишнє середовище.
Закрита система – маска
Напів
закрита
система
щільно прилягає до обличчя.
Концентрація кисню 40-60-80%
Швидкість подачі кисню 8л/хв.
Недолік:
• неточне дозування,
• низька ефективність.
33.
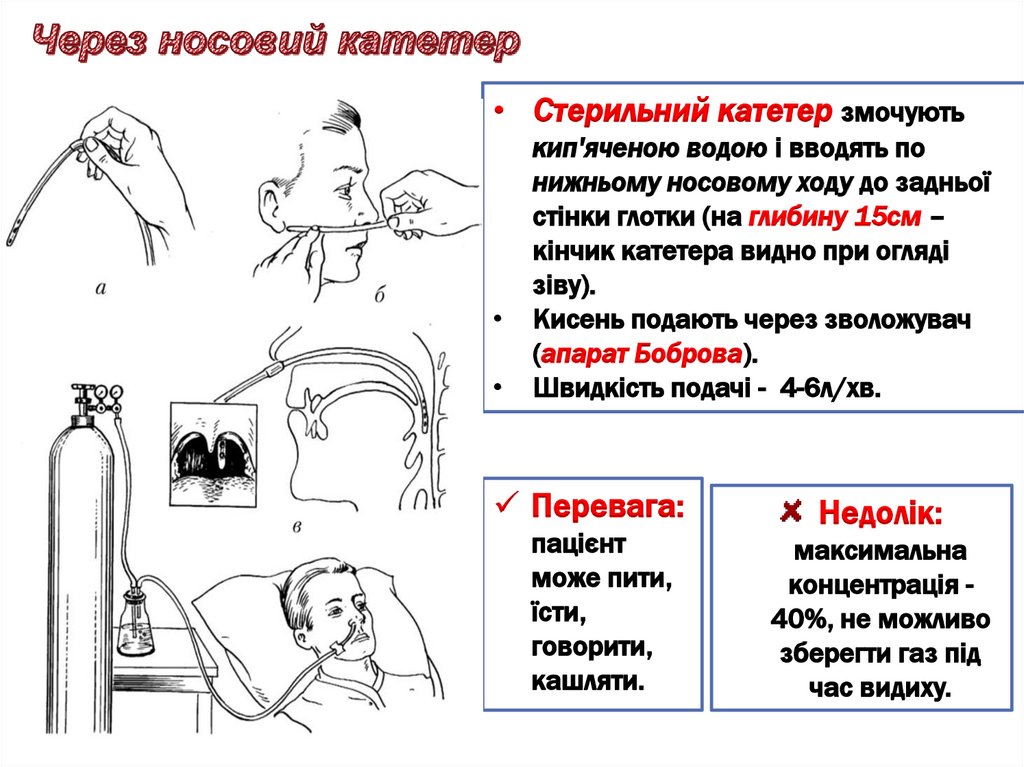
• Стерильний катетер змочуютькип'яченою водою і вводять по
нижньому носовому ходу до задньої
стінки глотки (на глибину 15см –
кінчик катетера видно при огляді
зіву).
Кисень подають через зволожувач
(апарат Боброва).
Швидкість подачі - 4-6л/хв.
Перевага:
пацієнт
може пити,
їсти,
говорити,
кашляти.
Недолік:
максимальна
концентрація 40%, не можливо
зберегти газ під
час видиху.
34.
35.
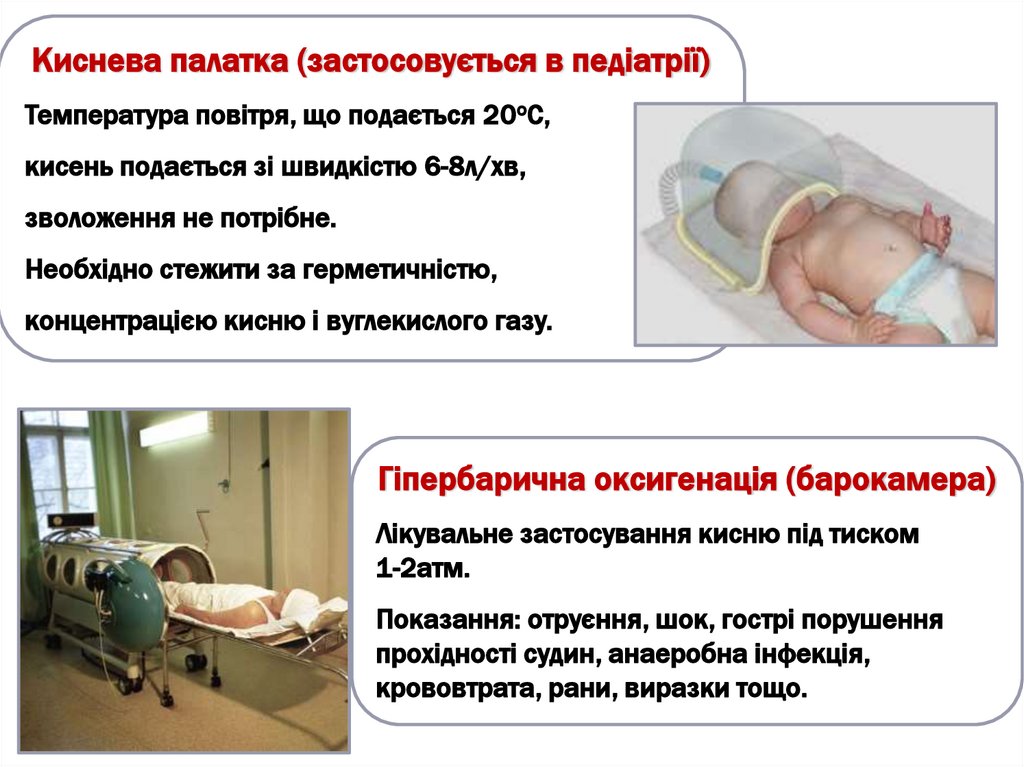
Киснева палатка (застосовується в педіатрії)Температура повітря, що подається 20оС,
кисень подається зі швидкістю 6-8л/хв,
зволоження не потрібне.
Необхідно стежити за герметичністю,
концентрацією кисню і вуглекислого газу.
Гіпербарична оксигенація (барокамера)
Лікувальне застосування кисню під тиском
1-2атм.
Показання: отруєння, шок, гострі порушення
прохідності судин, анаеробна інфекція,
крововтрата, рани, виразки тощо.
36.
37.
Техніка безпеки при роботі з киснем1. Балони з медичним киснем мають бути пофарбованими в
голубий колір з позначкою чорною фарбою “Кисень” та літерою
“М” медичний.
2. Наповнюють киснем балони без найменших дефектів та
випробування на стійкість до високого тиску не > 5р. тому назад.
3. Вихідний отвір запираючого вентиля кисневого балона має бути
закритим гайкою-заглушкою, а весь вентиль захищеним
ковпаком, який на нього нагвинчується.
4. Кисень в балоні знаходиться під тиском 150 атм.
5. Балони зберігають в вертикальному положенні і
фіксують металевими скобами.
6. Кисневі балони зберігають у сухому
приміщенні при tо не > 25оС.
7. Особи, які перебувають біля кисневого
балона, руки, одяг, інструменти
не повинні бути забрудненні жиром,
«М»
«М»
маслом, фарбою (вибухонебезпечно).
8. Не можна по балоні стукати
металевими предметами.
38.
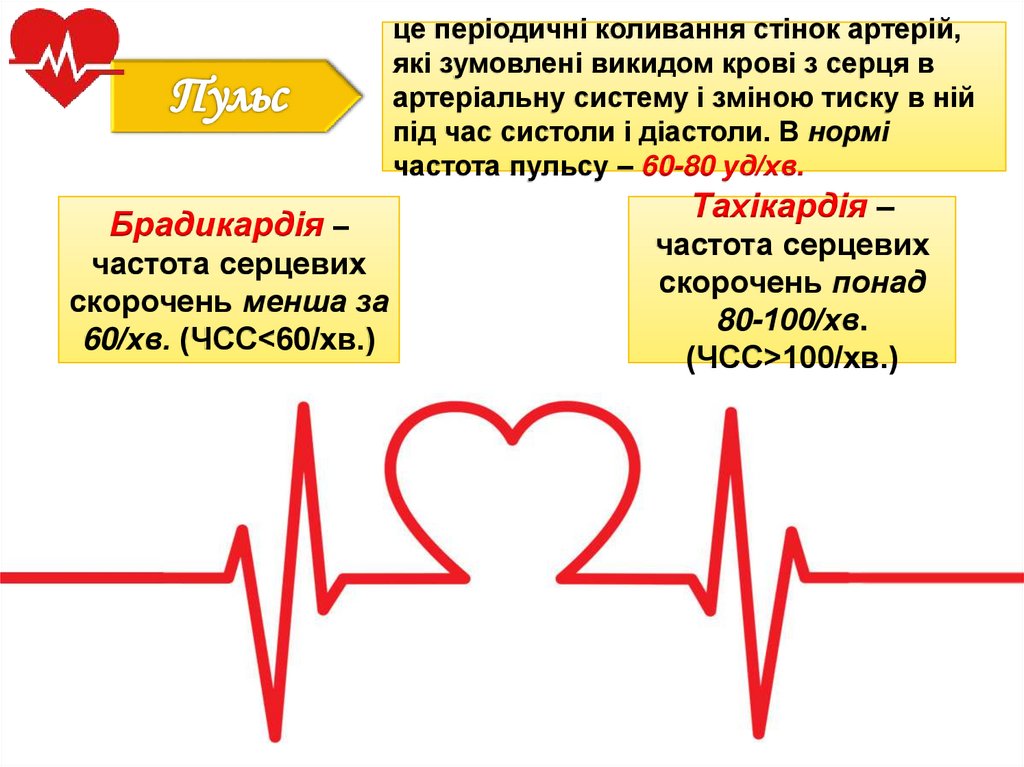
це періодичні коливання стінок артерій,які зумовлені викидом крові з серця в
артеріальну систему і зміною тиску в ній
під час систоли і діастоли. В нормі
частота пульсу – 60-80 уд/хв.
Брадикардія –
частота серцевих
скорочень менша за
60/хв. (ЧСС<60/хв.)
Тахікардія –
частота серцевих
скорочень понад
80-100/хв.
(ЧСС>100/хв.)
39.
Ритмправильни
й
(ритмічний)
неправильн
ий (аритмія)
Частот
а
Залежить від:
• віку;
• тренованості;
• статті;
• температури
тіла;
• емоцій.
Висота пульсу - амплітуда
коливань стінки артерій (високий
іДефіцит
низький). пульсу - кількість
пульсових хвиль < частота
серцевих скорочень (швидка
фібриляція передсердь).
Наповнен
ня
Напруженн
я
повний
твердий
порожній
м’який
40.
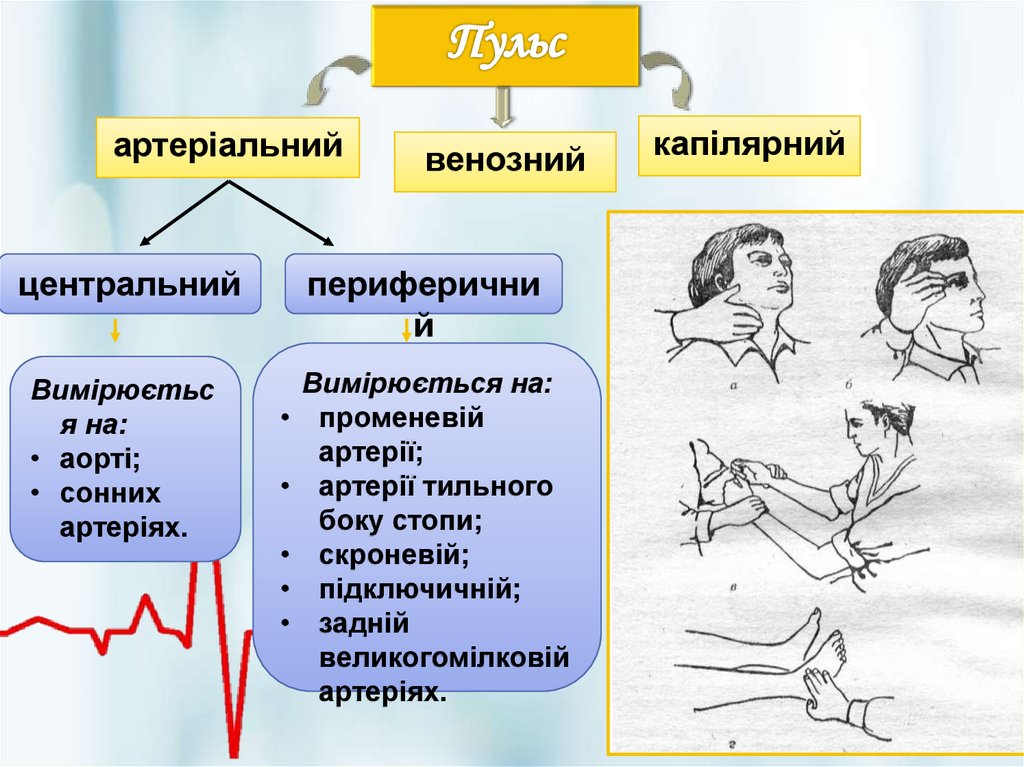
артеріальнийвенозний
центральний
периферични
й
Вимірюєтьс
я на:
• аорті;
• сонних
артеріях.
Вимірюється на:
• променевій
артерії;
• артерії тильного
боку стопи;
• скроневій;
• підключичній;
• задній
великогомілковій
артеріях.
капілярний
41.
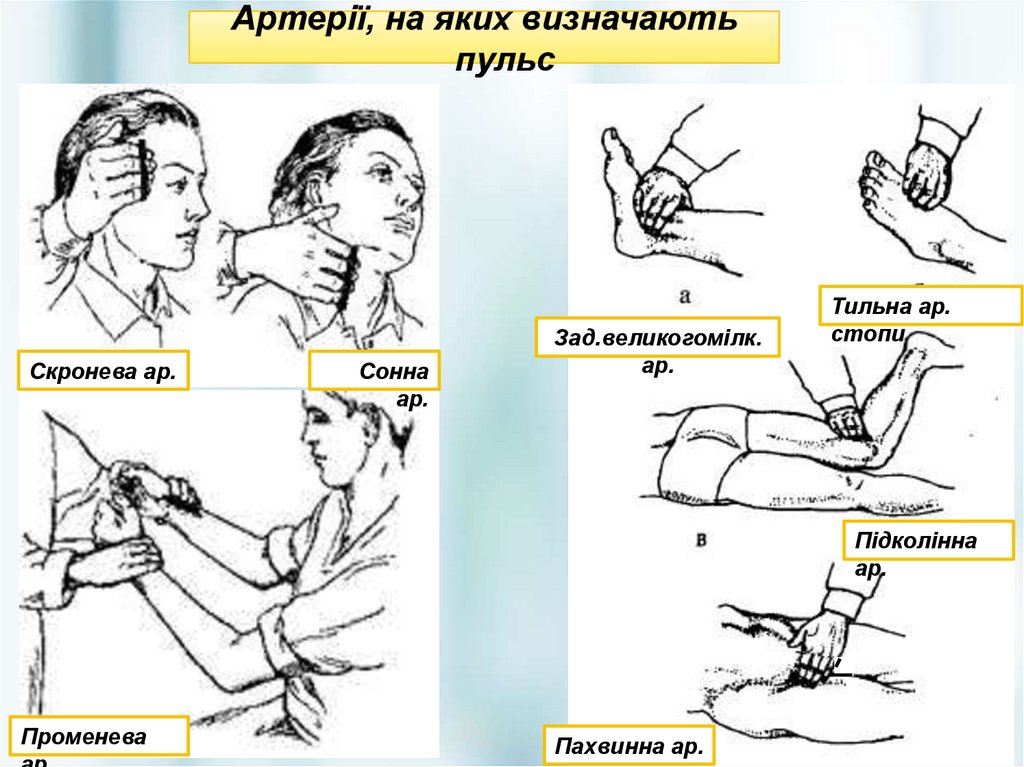
Артерії, на яких визначаютьпульс
Скронева ар.
Сонна
ар.
Зад.великогомілк.
ар.
Тильна ар.
стопи
Підколінна
ар.
Променева
Пахвинна ар.
42.
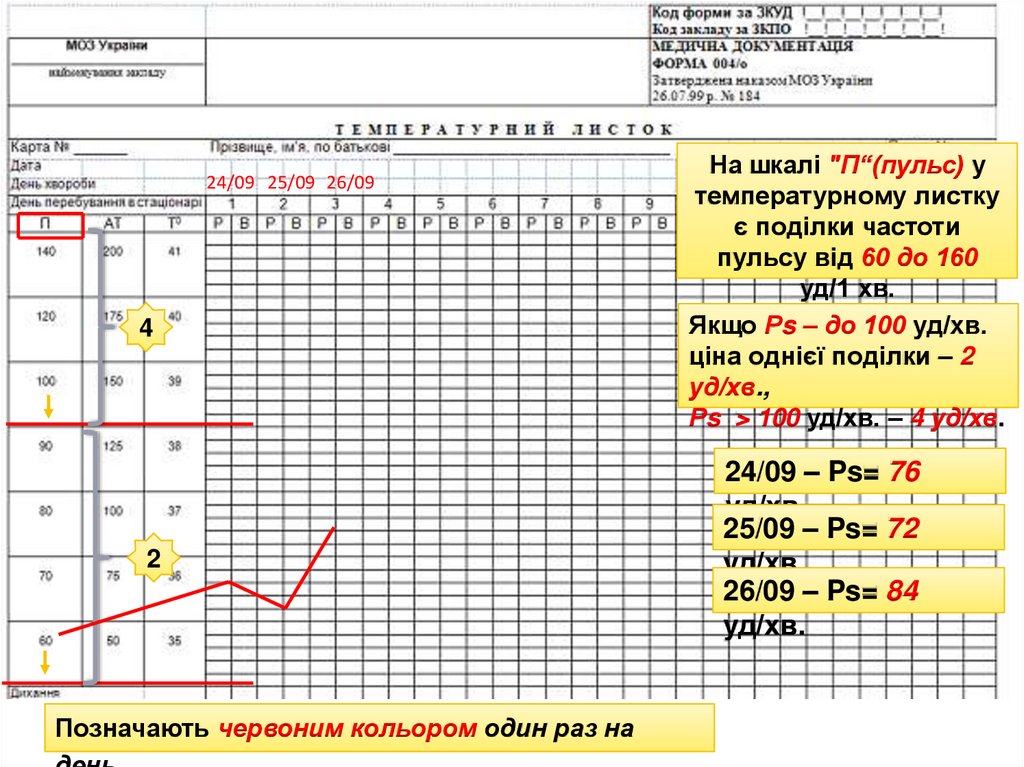
24/09 25/09 26/094
2
Позначають червоним кольором один раз на
На шкалі "П“(пульс) у
температурному листку
є поділки частоти
пульсу від 60 до 160
уд/1 хв.
Якщо Рs – до 100 уд/хв.
ціна однієї поділки – 2
уд/хв.,
Рs > 100 уд/хв. – 4 уд/хв.
24/09 – Ps= 76
уд/хв.
25/09 – Ps= 72
уд/хв.
26/09 – Ps= 84
уд/хв.
43.
це тиск, який утворюється в артеріальнійсистемі організму під час серцевих
скорочень.
Систолічний тиск – тиск крові на стінки судин під час
скорочення шлуночків.
Діастолічний тиск – тиск крові на стінки артерій під час
розслаблення серцевого м’яза.
• Скорочення серця;
• Тонус периферичних
судин.
44.
Артеріальна
гіпертензія
–
підвищення
артеріальног
о тиску.
Систолічний –
від 100 до 139 мм. рт.
ст.
Діастолічний –
від 60 до 89 мм. рт. ст.
Артеріальна
гіпотензія зниження
артеріальног
о тиску.
45.
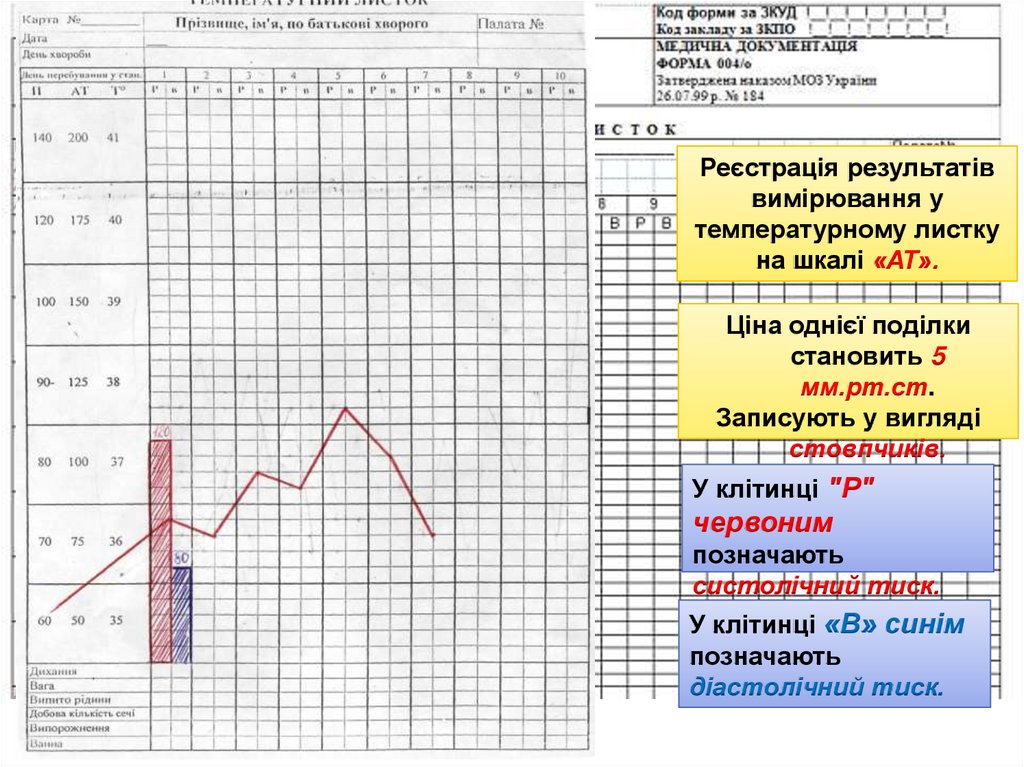
24/09 25/09Реєстрація результатів
вимірювання у
температурному листку
на шкалі «АТ».
Ціна однієї поділки
становить 5
мм.рт.ст.
Записують у вигляді
стовпчиків.
У клітинці "Р"
110
червоним
80
позначають
систолічний тиск.
У клітинці «В» синім
позначають
діастолічний тиск.
46.
болі в ділянці серця;
біль голови, головокружіння;
миготіння мушок перед очима;
задишка (серцева астма);
серцебиття;
набряки;
загальна слабкість;
блідість шкіри та слизових;
шум “дзиги” на шийних судинах;
непритомність;
колапс – гостра серцево-судинна
недостатність, яка характеризується різким
зниженням АТ і розладами периферичного
кровообігу.
47.
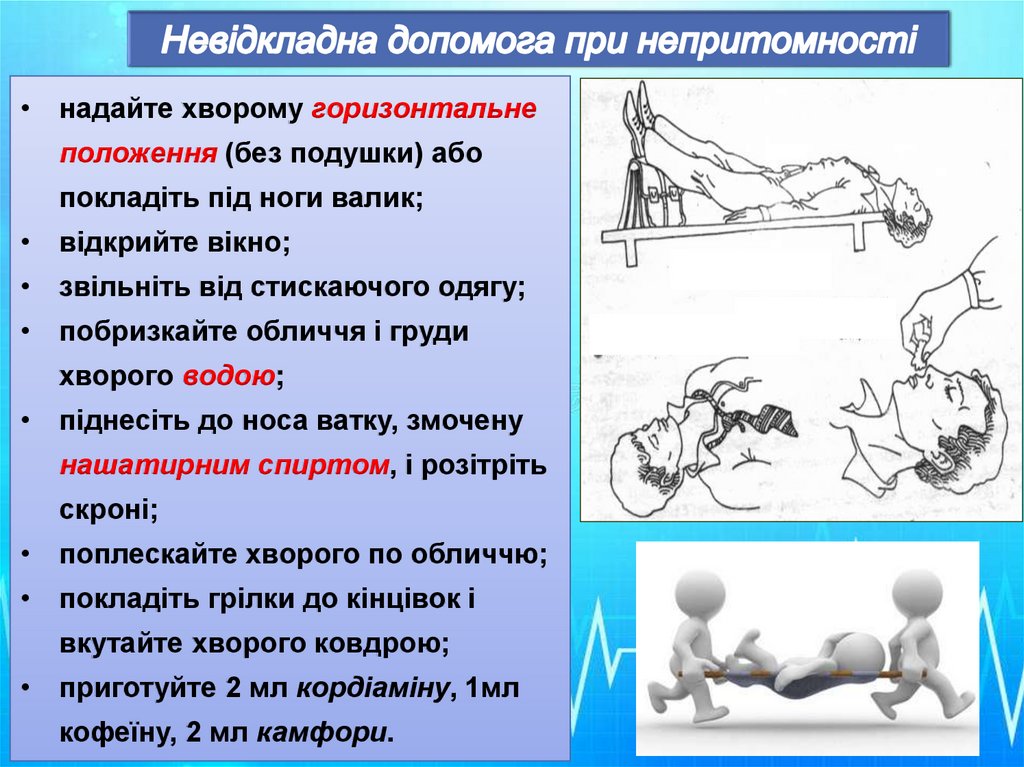
• надайте хворому горизонтальнеположення (без подушки) або
покладіть під ноги валик;
• відкрийте вікно;
• звільніть від стискаючого одягу;
• побризкайте обличчя і груди
хворого водою;
• піднесіть до носа ватку, змочену
нашатирним спиртом, і розітріть
скроні;
• поплескайте хворого по обличчю;
• покладіть грілки до кінцівок і
вкутайте хворого ковдрою;
• приготуйте 2 мл кордіаміну, 1мл
кофеїну, 2 мл камфори.
48.
• покличте лікаря;• виміряйте артеріальний тиск;
• покладіть пацієнта на спину
з припіднятим головним
кінцем, забезпечивши повний
фізичний і психічний спокій;
• забезпечте доступ повітря
(можлива інгаляція киснем);
• поставте гірчичники на
потилицю і литкові м'язи;
• зробіть гарячі або гірчичні
ніжні ванни, теплі ванни для
рук і холодний компрес на
голову;
• приготуйте всі необхідні ліки.
Гірчичники до литкових
м’язів
Теплі ванни до рук
(То 37-40оС)
49.
• покличте лікаря!• виміряйте артеріальний тиск;
• надайте хворому напівсидяче положення (при гіпотензії), або
сидяче (гіпертензії);
• якщо систолічний тиск не нижчий 100 мм.рт.ст, дайте хворому
нітрогліцерин (сублінгвально);
• почніть оксигенотерапію з піногасником (96% етиловий
спирт, заливають в апарат Боброва) через маску або носовий
катетер;
• через 5-10 хв після переводу пацієнта в напівсидяче (сидяче)
положення, накладіть венозні джгути на кінцівки (одночасно
накладають на три кінцівки: на ноги нижче на 15см пахвинної
складки, на руки - на 10 см нижче плечового суглобу); через
кожні 15- 20хв один із джгутів перекладають на вільну кінцівку
(артеріальний пульс нижче місця стискання повинен
зберігатися, а кінцівка нижче джгута стає синюшно-багряна).
50.
• негайно покличте лікаря!• покладіть пацієнта, забезпечивши повний фізичний і психічний
спокій;
• дайте пацієнту 1 таб. нітрогліцерину під язик (або у формі
аерозолю) і 30-40 крапель корвалолу;
• покладіть пацієнту гірчичники на ділянку серця і грудину;
• зняти ЕКГ;
Якщо протягом 10 хв біль не
проходить, можна ще двічі
(через кожних 10 хв)
повторити прийом
нітрогліцерину;
• Якщо больовий напад триває
більше 30 хв, то його
вважають першою ознакою
гострого інфаркту міокарда
і пацієнт підлягає негайній























 medicine
medicine