Similar presentations:
Нарушение обмена веществ в тканях
1.
Нарушение обменавеществ в тканях
Сялимжанова Гульнара Мигдатовна
2.
Морфологическая основа болезней• Патологические процессы в организме сопровождаются метаболическими,
морфологическими и функциональными нарушениями.
• Патологический процесс затрагивает различные уровни организации живой
материи:
1.
молекулярный: обмен в клетке белков, жиров, углеводов, синтез
ферментов, транспорт электролитов.
2.
клеточный: изменения проницаемости мембран, структурные изменения
клеточных органелл, процесс клеточного деления.
3.
тканевой: изменение структуры ткани, нарушение кровоснабжения,
иннервации.
4. органный: нарушение структурной целостности, функционирования
органа, системы органов.
5. организменный: повреждение тех или иных органов, систем приводит к
нарушению гомеостаза организма.
3.
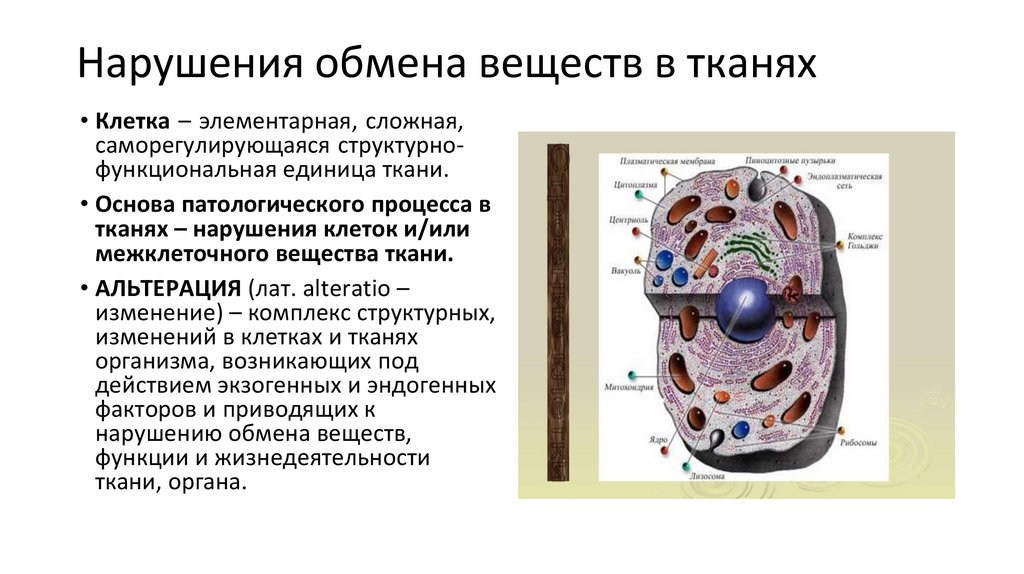
Нарушения обмена веществ в тканях• Клетка – элементарная, сложная,
саморегулирующаяся структурнофункциональная единица ткани.
• Основа патологического процесса в
тканях – нарушения клеток и/или
межклеточного вещества ткани.
• АЛЬТЕРАЦИЯ (лат. alteratio –
изменение) – комплекс структурных,
изменений в клетках и тканях
организма, возникающих под
действием экзогенных и эндогенных
факторов и приводящих к
нарушению обмена веществ,
функции и жизнедеятельности
ткани, органа.
4.
Виды повреждений клеткиСтруктурные
Функциональные
• изменения мембран клетки
и органелл
• деструктивные изменения ядра
(его размеров, формы, структуры)
• уменьшение числа
функционирующих органелл
(рибосом, митохондрий и
др.)
• снижение числа и активности
рецепторов мембран
• нарушения межклеточных контактов
• повреждение генетических структур
клетки.
• изменения физико-химических свойств
мембран
• повышение проницаемости мембран
для ионов, воды, белков, липидов,
углеводов.
• уменьшение подвижности клеток
• снижение активности рецепторов
клеток
• нарушение процесса деления клеток
• нарушение биохимических процессов в
клетках и межклеточных структурах
5.
Виды повреждений клеткиПарциальные и тотальные
Обратимые и необратимые
• Парциальные – затрагивают
определённую часть клетки,
при этом не приводя к гибели.
• Тотальные – затрагивают все
структуры клетки, приводя к
её гибели.
• Обратимые устраняются
защитно –
приспособительными
механизмами клетки, приводя
к восстановлению
жизнедеятельности.
• Необратимые – характерны
выраженные и стойкие
нарушения, приводящие к
утрате функции.
6.
ОСНОВНЫЕ МЕХАНИЗМЫ ПОВРЕЖДЕНИЯ КЛЕТКИ:• нарушения энергетического обмена (угнетение синтеза АТФ)
• нарушения пластического обмена (угнетение синтеза белков и
усиление распада)
• повреждение мембран
• нарушение ферментных систем
• расстройства электролитного и водного баланса
• нарушения генетической программы(мутации в геноме клетки)
• нарушения пролиферативной(способность к делению)
активности
• расстройства функции рецепторов клетки.
7.
ТИПОВЫЕ ФОРМЫ ПОВРЕЖДЕНИЯ КЛЕТОК, ТКАНЕЙ• Дистрофии (dys – нарушение, расстройство, trophe – питаю) –
патологический процесс, в основе которого лежат нарушения
тканевого (клеточного) метаболизма, ведущие к структурным
изменениям.
• Причины дистрофий:
1.
2.
3.
4.
гипоксия
физические агенты
химические агенты
инфекционные агенты
• Некроз (или апоптоз)
5. иммунные реакции
6. генетические нарушения
7. дисбаланс питания
8.
МЕХАНИЗМЫ РАЗВИТИЯ ДИСТРОФИЙ• Инфильтрация – инфильтрация(пропитывание) клеток и
межклеточного вещества органическими и неорганическими
соединениями (например, инфильтрация холестерином и
липопротеидами эндотелиальной оболочки сосудов при
атеросклерозе).
• Извращенный синтез – синтез аномальных веществ в клетке (синтез
аномального белка амилоида; синтез алкогольного гиалина
гепатоцитом; синтез гликогена клетками эпителия нефрона при
сахарном диабете).
• Трансформация – избыточное превращение одних соединений в другие
(трансформация компонентов углеводов в жиры, усиленная
полимеризация глюкозы в гликоген и др. ).
• Декомпозиция (фанероз) – распад субклеточных структур (жировая
дистрофия кардиомиоцитов при дифтерии).
9.
Виды дистрофий :По локализации изменений:
• Паренхиматозные - изменения в клетках паренхимы органов (страдают
специализированные клетки ткани: эпителий лёгких – альвеолы,
кардиомиоциты миокарда, эндотелиоциты сосудистой стенки и т.д).
• Мезенхимальные (стромальные) - изменения развиваются в
соединительно-тканной строме органов.
• Смешанные –изменения и паренхимы и стромы органов.
По преобладающему нарушению обмена веществ:
• Белковые
• Жировые
• Углеводные
• Минеральные
10.
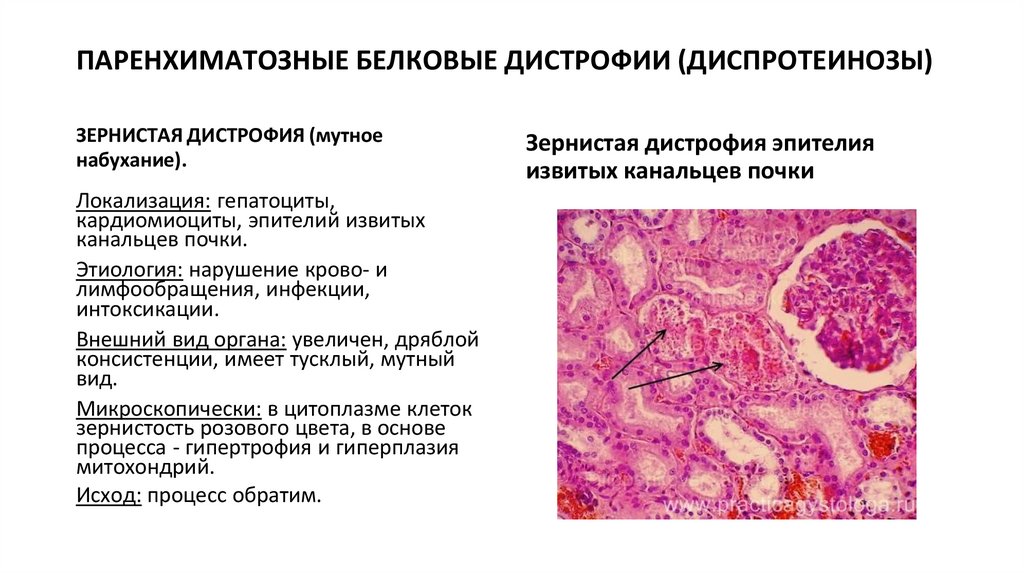
ПАРЕНХИМАТОЗНЫЕ БЕЛКОВЫЕ ДИСТРОФИИ (ДИСПРОТЕИНОЗЫ)ЗЕРНИСТАЯ ДИСТРОФИЯ (мутное
набухание).
Локализация: гепатоциты,
кардиомиоциты, эпителий извитых
канальцев почки.
Этиология: нарушение крово- и
лимфообращения, инфекции,
интоксикации.
Внешний вид органа: увеличен, дряблой
консистенции, имеет тусклый, мутный
вид.
Микроскопически: в цитоплазме клеток
зернистость розового цвета, в основе
процесса - гипертрофия и гиперплазия
митохондрий.
Исход: процесс обратим.
Зернистая дистрофия эпителия
извитых канальцев почки
11.
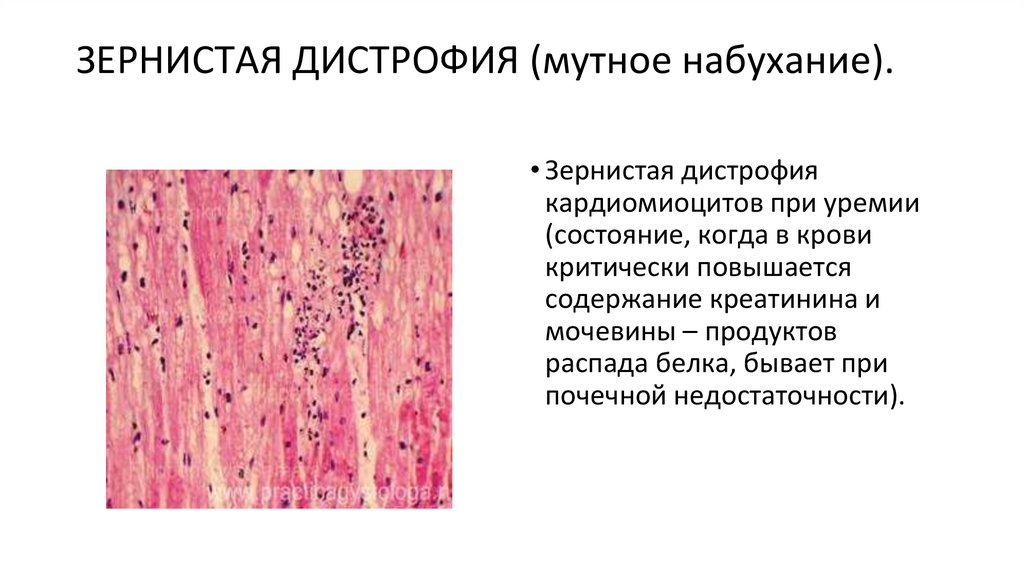
ЗЕРНИСТАЯ ДИСТРОФИЯ (мутное набухание).• Зернистая дистрофия
кардиомиоцитов при уремии
(состояние, когда в крови
критически повышается
содержание креатинина и
мочевины – продуктов
распада белка, бывает при
почечной недостаточности).
12.
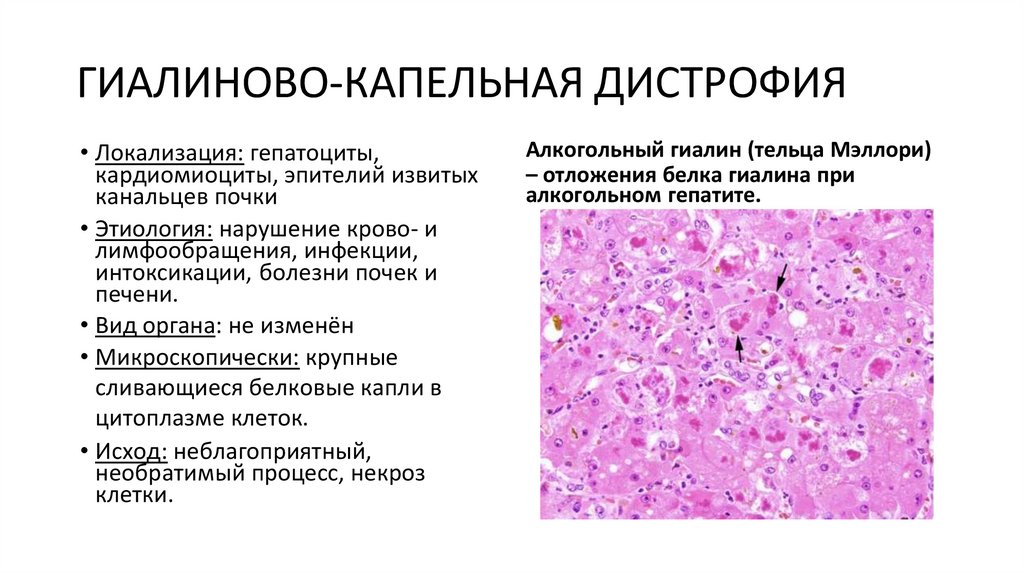
ГИАЛИНОВО-КАПЕЛЬНАЯ ДИСТРОФИЯ• Локализация: гепатоциты,
кардиомиоциты, эпителий извитых
канальцев почки
• Этиология: нарушение крово- и
лимфообращения, инфекции,
интоксикации, болезни почек и
печени.
• Вид органа: не изменён
• Микроскопически: крупные
сливающиеся белковые капли в
цитоплазме клеток.
• Исход: неблагоприятный,
необратимый процесс, некроз
клетки.
Алкогольный гиалин (тельца Мэллори)
– отложения белка гиалина при
алкогольном гепатите.
13.
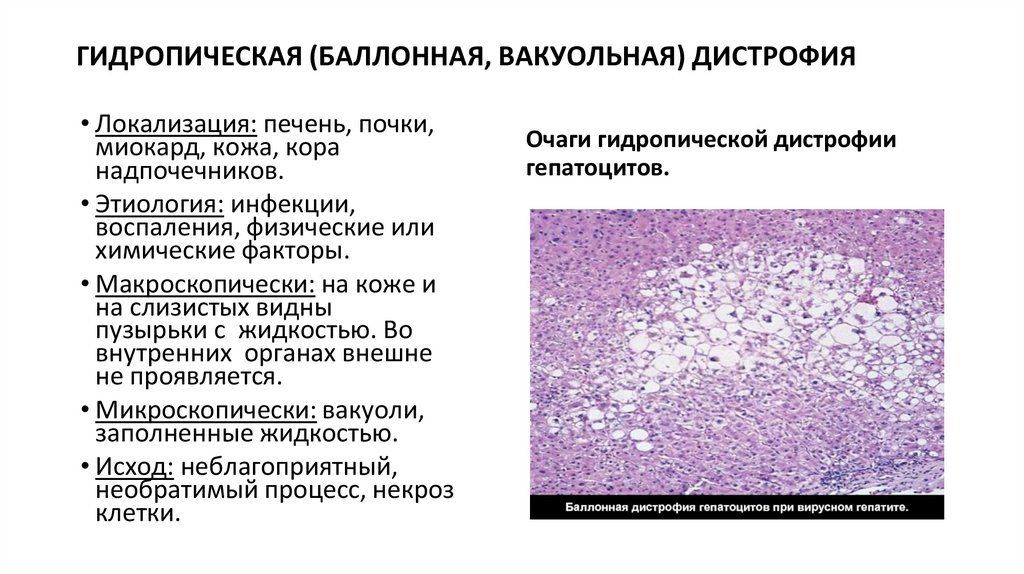
ГИДРОПИЧЕСКАЯ (БАЛЛОННАЯ, ВАКУОЛЬНАЯ) ДИСТРОФИЯ• Локализация: печень, почки,
миокард, кожа, кора
надпочечников.
• Этиология: инфекции,
воспаления, физические или
химические факторы.
• Макроскопически: на коже и
на слизистых видны
пузырьки с жидкостью. Во
внутренних органах внешне
не проявляется.
• Микроскопически: вакуоли,
заполненные жидкостью.
• Исход: неблагоприятный,
необратимый процесс, некроз
клетки.
Очаги гидропической дистрофии
гепатоцитов.
14.
РОГОВАЯ ДИСТРОФИЯ• Локализация: кожа, слизистые.
• Этиология: инфекции, воспаление,
химические и физические факторы,
авитаминозы, наследственность
(ихтиоз).
• Патогенез: избыточное ороговение.
• Макроскопически: шелушение кожи
(гиперкератоз), на слизистых –
лейкоплакия (предраковый процесс).
• Микроскопически: избыточное
образование рогового вещества
(кератина) в многослойном плоском
эпителии.
• Исход: возможно восстановление при
устранении причины, при лейкоплакии
- возникновение раковой опухоли.
Лейкоплакия шейки матки с
последующим развитием
бородавчатого плоскоклеточного рака
15.
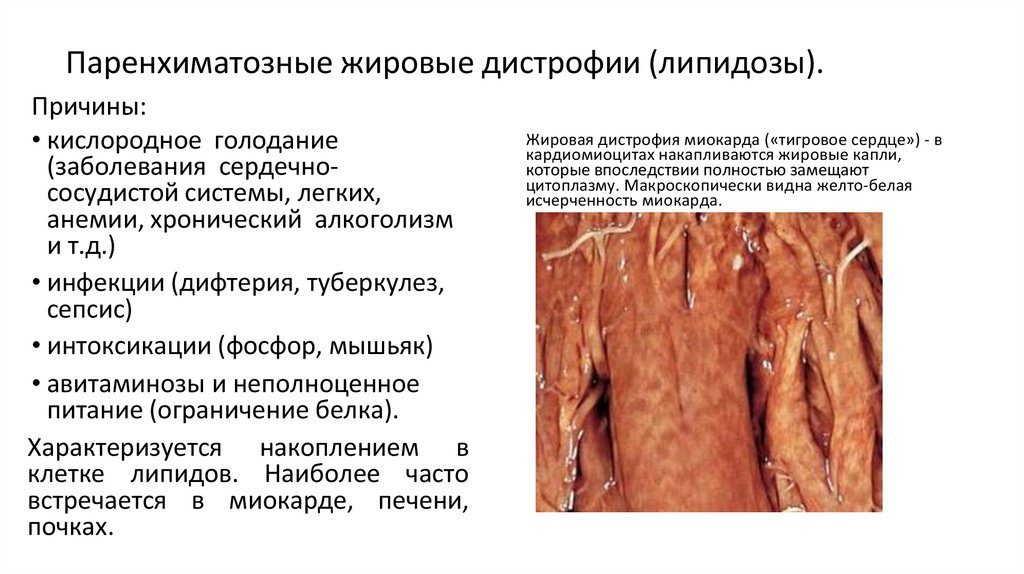
Паренхиматозные жировые дистрофии (липидозы).Причины:
• кислородное голодание
(заболевания сердечнососудистой системы, легких,
анемии, хронический алкоголизм
и т.д.)
• инфекции (дифтерия, туберкулез,
сепсис)
• интоксикации (фосфор, мышьяк)
• авитаминозы и неполноценное
питание (ограничение белка).
Характеризуется накоплением в
клетке липидов. Наиболее часто
встречается в миокарде, печени,
почках.
Жировая дистрофия миокарда («тигровое сердце») - в
кардиомиоцитах накапливаются жировые капли,
которые впоследствии полностью замещают
цитоплазму. Макроскопически видна желто-белая
исчерченность миокарда.
16.
Паренхиматозные углеводные дистрофииПричины: нарушение обмена гликогена и гликопротеинов
приобретенное или врождённое. Наблюдается при сахарном
диабете, наследственных ферментопатиях.
Клинические проявления: ткани недостаточно используют глюкозу, что
увеличивает ее содержание в крови (гипергликемия) и выведение с
мочой (глюкозурия).
Микроскопически: характерна инфильтрация эпителия глюкозой и синтез
в эпителиоцитах гликогена.
Локализация: наиболее часто почки.
17.
Стромально-сосудистые (мезенхимальные) дистрофии.• Развиваются в результате нарушений обмена в соединительной ткани
и выявляются в строме органов и стенках сосудов.
• Мезенхимальные белковые дистрофии:
1. Мукоидное набухание
2. Фибриноидное набухание
3. Гиалиноз
4. Амилоидоз
Первые три являются последовательными стадиями дезорганизации
соединительной ткани.
18.
Мукоидное набухание• Мукоидное набухание – поверхностные и обратимые изменения
соединительной ткани.
• Проявляется набуханием коллагеновых волокон.
• Механизм развития – повышение сосудистой проницаемости и
выход альбуминов из кровеносного русла в ткани.
• Наблюдается чаще в стенках артерий, клапанах сердца,
эндокарде и эпикарде при инфекциях(ревматическая лихорадка).
• Внешний вид органа: не изменен.
• Исход: полное восстановление ткани или переход в
фибриноидное набухание.
19.
Мукоидное набухание• Мукоидное набухание
эндокарда(внутренняя
соединетельно-тканная
оболочка сердца, из которой
состоят клапаны) при
ревматизме.
1*- неизменённая часть
клапанного эндокарда.
2* – участки с мукоидным
набуханием – коллагеновые
волокна резко утолщены,
исчерчены(накопление белка).
20.
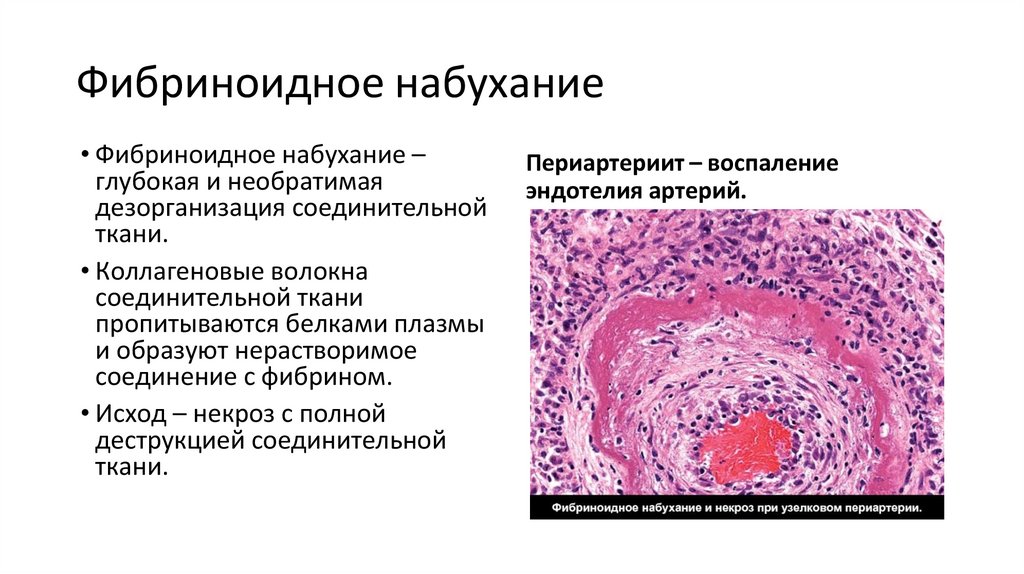
Фибриноидное набухание• Фибриноидное набухание –
глубокая и необратимая
дезорганизация соединительной
ткани.
• Коллагеновые волокна
соединительной ткани
пропитываются белками плазмы
и образуют нерастворимое
соединение с фибрином.
• Исход – некроз с полной
деструкцией соединительной
ткани.
Периартериит – воспаление
эндотелия артерий.
21.
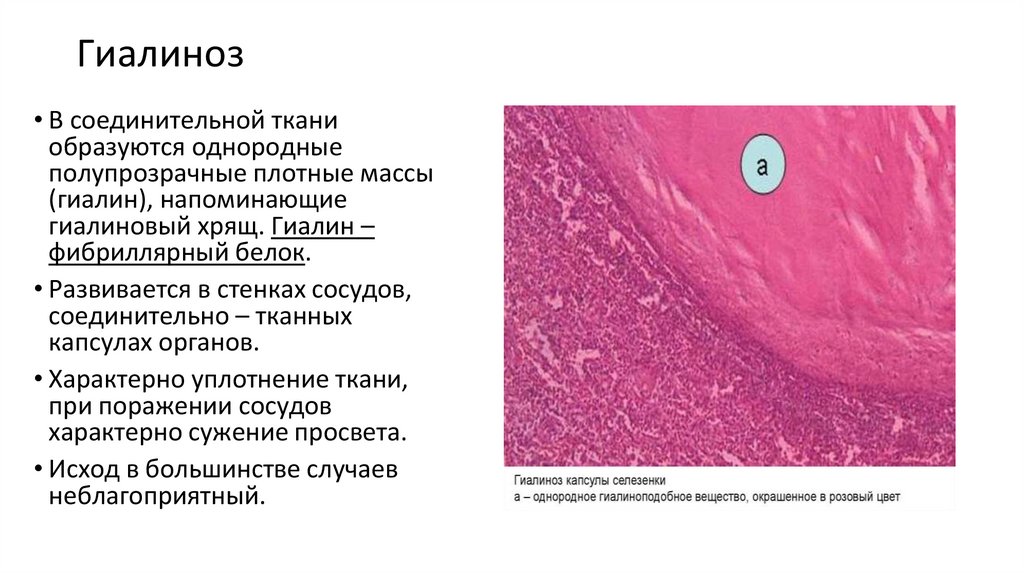
Гиалиноз• В соединительной ткани
образуются однородные
полупрозрачные плотные массы
(гиалин), напоминающие
гиалиновый хрящ. Гиалин –
фибриллярный белок.
• Развивается в стенках сосудов,
соединительно – тканных
капсулах органов.
• Характерно уплотнение ткани,
при поражении сосудов
характерно сужение просвета.
• Исход в большинстве случаев
неблагоприятный.
22.
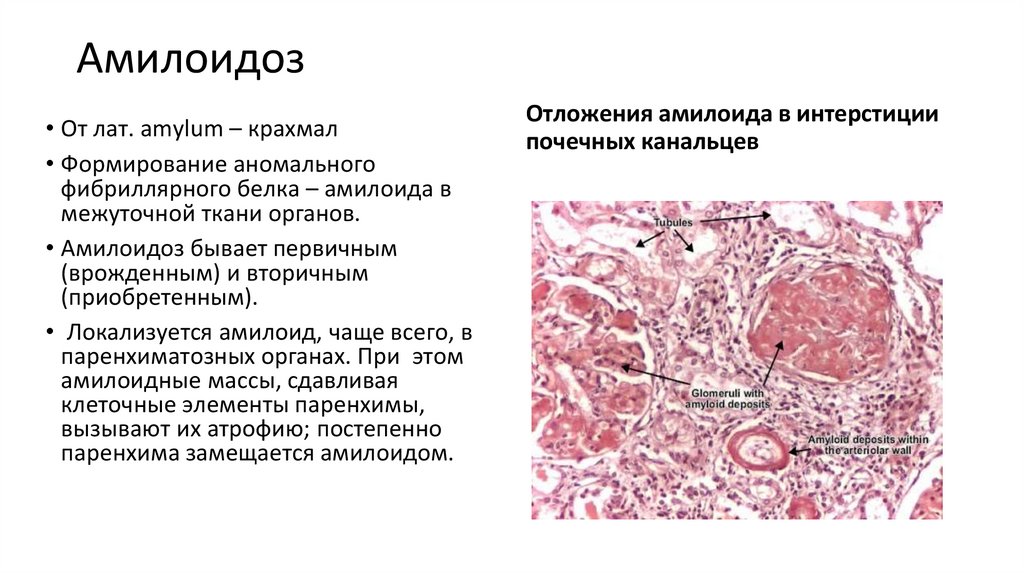
Амилоидоз• От лат. amylum – крахмал
• Формирование аномального
фибриллярного белка – амилоида в
межуточной ткани органов.
• Амилоидоз бывает первичным
(врожденным) и вторичным
(приобретенным).
• Локализуется амилоид, чаще всего, в
паренхиматозных органах. При этом
амилоидные массы, сдавливая
клеточные элементы паренхимы,
вызывают их атрофию; постепенно
паренхима замещается амилоидом.
Отложения амилоида в интерстиции
почечных канальцев













 medicine
medicine








