Similar presentations:
Муковисцидоз
1. Муковисцидоз
ФГБОУ ВОУральский государственный медицинский университет
Минздрава России
кафедра госпитальной педиатрии
2. Муковисцидоз. Определение.
Кистозный фиброз поджелудочной железы(МКБ 10 Е84.0-84.9)
Наследственное заболевание экзокринных
желез, характеризующееся поражением
преимущественно дыхательной и
пищеварительной систем в виде
хронической обструктивной болезни легких,
недостаточности внешнесекреторной функции
поджелудочной железы и патологически
повышенной концентрации электролитов в
поте
3. Муковисцидоз. Определение.
МВ - моногенное заболевание с аутосомнорецессивным типом наследования, обусловленноемутацией гена трансмембранного регулятора
муковисцидоза (МВТР), характеризующееся
поражением экзокринных желез жизненно
важных органов и систем и имеющее обычно
тяжелое течение и прогноз
4. Эпидемиология МВ
СтранаВеликобритания
Гавайские острова
Россия
Распространенность
1 : 377
1 : 90000
1 : 5000 – 1 : 10000
Каждый 20-й европеец –
гетерозиготный
носитель
5. Генетика МВ
Ген, отвечающий за возникновение МВ, локализуетсяна длинном плече хромосомы 7q,
содержит 27 экзонов - 250000 пар нуклеотидов
выделено более 2000 мутаций гена → что
обусловливает полиморфизм клинической картины
Наиболее частая мутация - ㅿF508 – пропуск в позиции
508 трех нуклеотидов (их делеция), кодирующих
молекулу фенилаланина отсутствие ФАЛ: частота
- в европейской части России – 50%
- в Москве – 41%
- в Германии – 87%
- в Алжире – 26%
6. Генетика МВ
Функция гена: кодирует синтез белка – МВТР трансмембранный регулятор муковисцидоза.Функция МВТР – регулирует транспорт натрия и хлора
через мембраны эпителиальных клеток выводных протоков
экзокринных желез – между эпителиальными клетками и
межклеточной жидкостью.
Процесс транспорта – активный, т.е. регулируется цАМФ.
МВТР является частью цАМФ-зависимого хлорного канала
В норме - обеспечение
определенного содержания в
секрете ионов Na и Cl ,
обеспечивающих
определенную его вязкость
(золь и гель)
7. Генетика заболевания
6 классов мутаций:блокирующие процесс синтеза
белка МВТР
вызывающие нарушения
созревания МВТР
вызывающие нарушение
регуляции функции МВТР
вызывающие замедление
синтеза МВТР, который
функционирует при этом
8. Патогенез МВ
Мутации гена МВНарушение транспорта ионов Na и Cl ,
Нарушение секреции ионов хлора
Увеличение реабсорбции натрия в клетку
Дегидратация секрета
Повышение вязкости секрета
Обтурация протоков экзокринной железы
Резкое нарушение функции органа
9. Патогенез МВ
Поражаются железы 3-х типов:1 тип – железы ПЖ, кишечника, внутрипеченочных желчных
протоков, ж/п, подчелюстных слюнных желез
2 тип – трахеобронхиальные и дуоденальные железы
3 тип – потовые, околоушные и мелкие слюнные железы:
- гистологическое строение нормальное, но избыточная
секреция ионов Cl и Na (что и лежит в основе диагностики )
10.
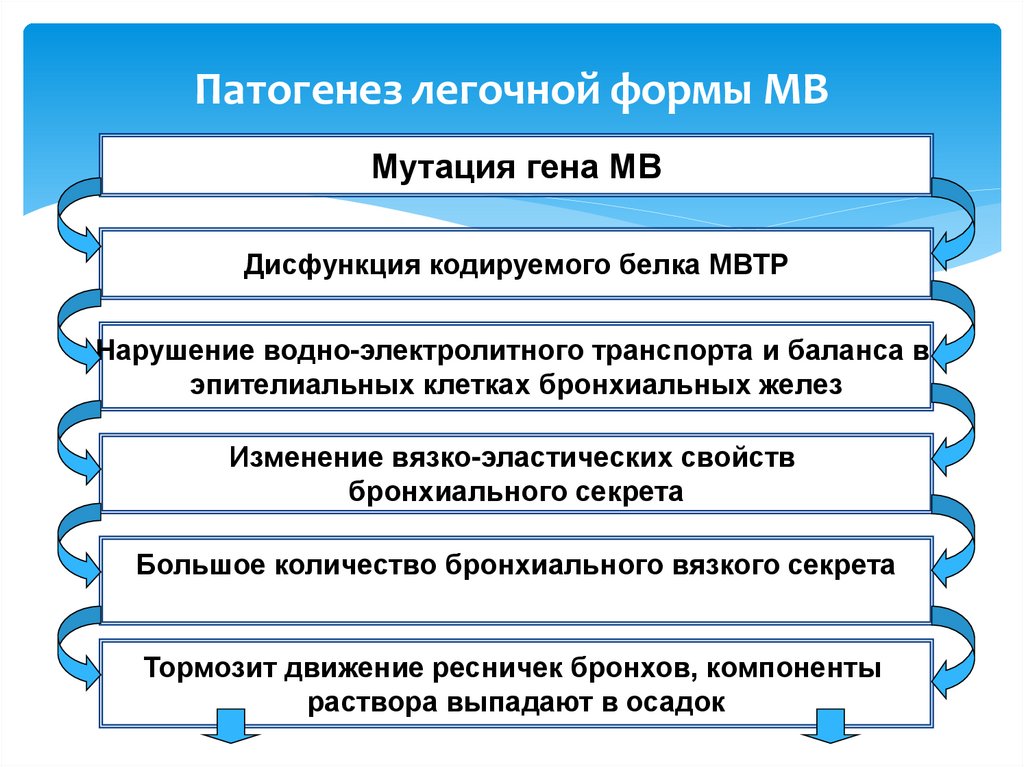
11. Патогенез легочной формы МВ
Мутация гена МВДисфункция кодируемого белка МВТР
Нарушение водно-электролитного транспорта и баланса в
эпителиальных клетках бронхиальных желез
Изменение вязко-эластических свойств
бронхиального секрета
Большое количество бронхиального вязкого секрета
Тормозит движение ресничек бронхов, компоненты
раствора выпадают в осадок
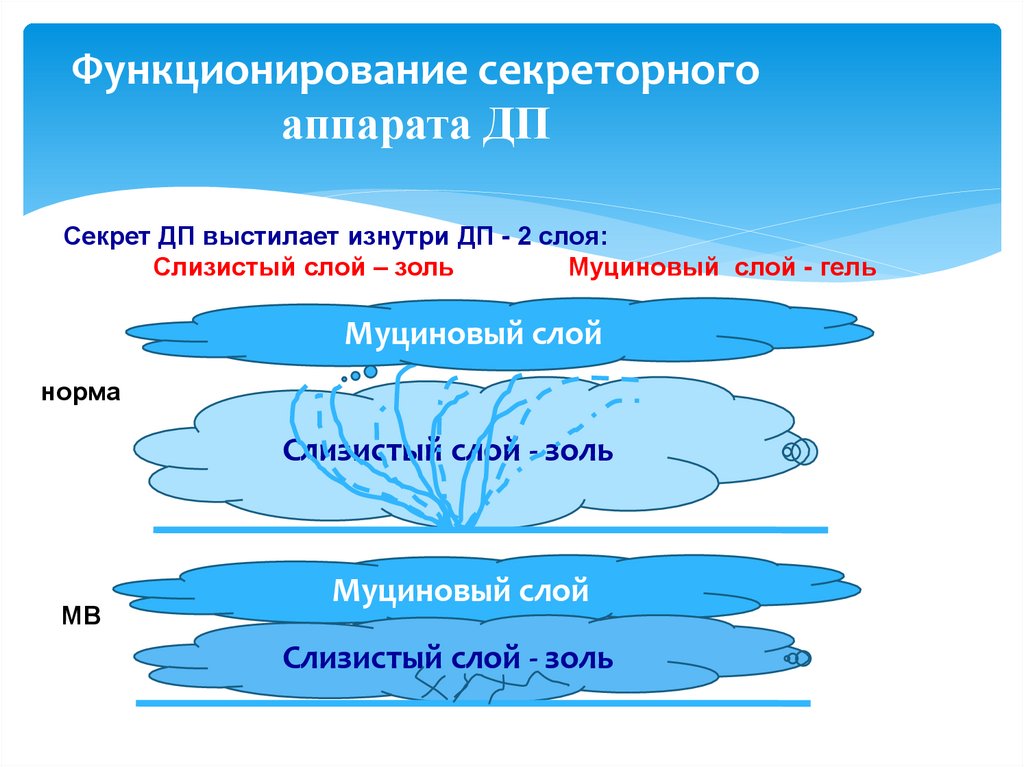
12. Функционирование секреторного аппарата ДП
Секрет ДП выстилает изнутри ДП - 2 слоя:Слизистый слой – золь
Муциновый слой - гель
Муциновый слой
норма
Слизистый слой - золь
МВ
Муциновый слой
Слизистый слой - золь
13.
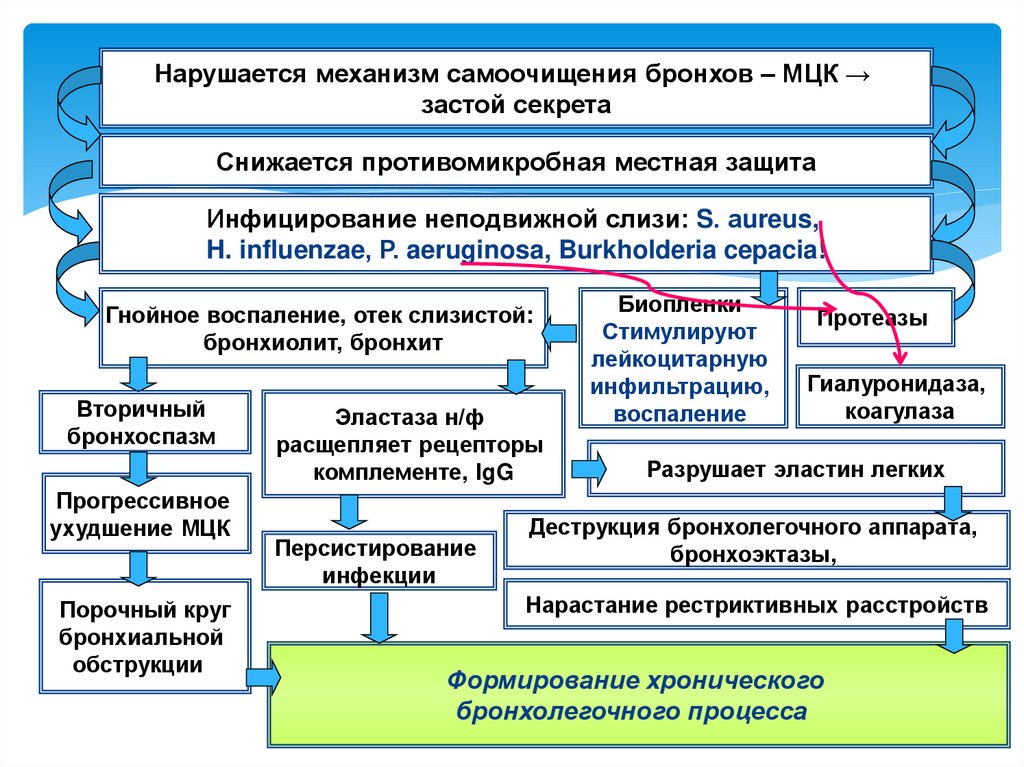
Нарушается механизм самоочищения бронхов – МЦК →застой секрета
Снижается противомикробная местная защита
Инфицирование неподвижной слизи: S. аureus,
H. influenzae, Р. aeruginosa, Burkholderia cepacia!
Гнойное воспаление, отек слизистой:
бронхиолит, бронхит
Вторичный
бронхоспазм
Прогрессивное
ухудшение МЦК
Порочный круг
бронхиальной
обструкции
Эластаза н/ф
расщепляет рецепторы
комплементе, IgG
Персистирование
инфекции
Биопленки
Стимулируют
лейкоцитарную
инфильтрацию,
воспаление
Протеазы
Гиалуронидаза,
коагулаза
Разрушает эластин легких
Деструкция бронхолегочного аппарата,
бронхоэктазы,
Нарастание рестриктивных расстройств
Формирование хронического
бронхолегочного процесса
14.
Формирование хронического часторецидивирующего бронхолегочного процессаОблитерирующий бронхиолит
Обструктивная эмфизема
Диффузный пневмофиброз, пневмосклероз
Развитие
дыхательной недостаточности
сердечно-сосудистой недостаточности
легочной гипертензии
Формирование хронического легочного сердца
Без лечения продолжительность жизни больных с
легочным сердцем не превышает 2-х лет
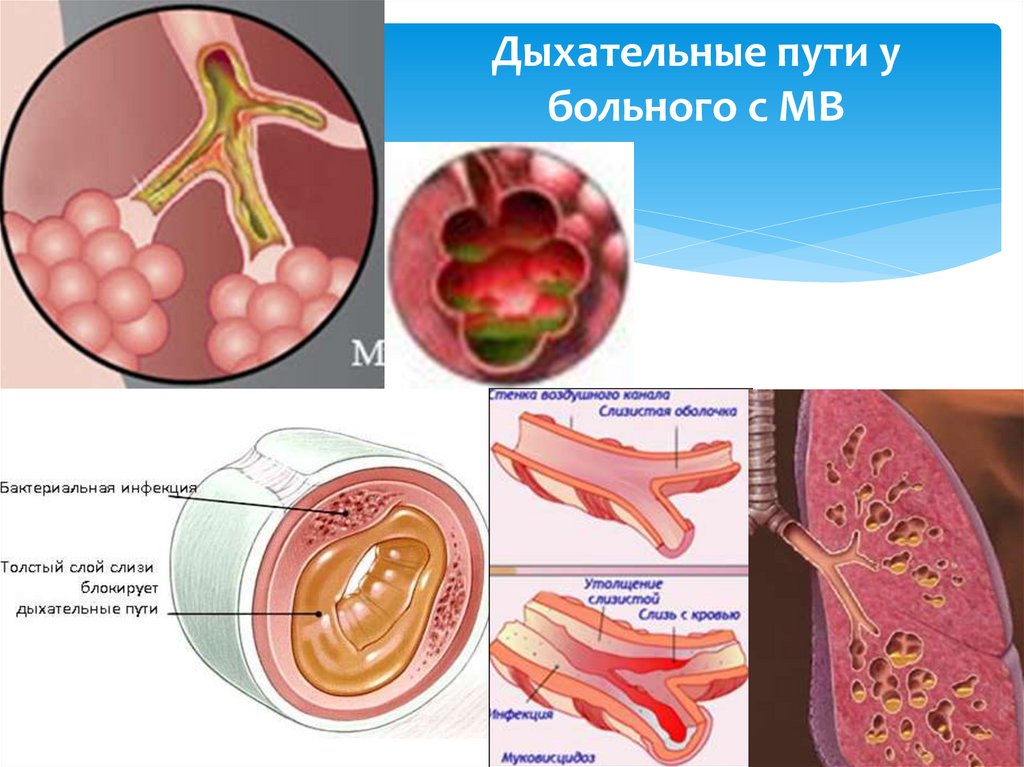
15. Дыхательные пути у больного с МВ
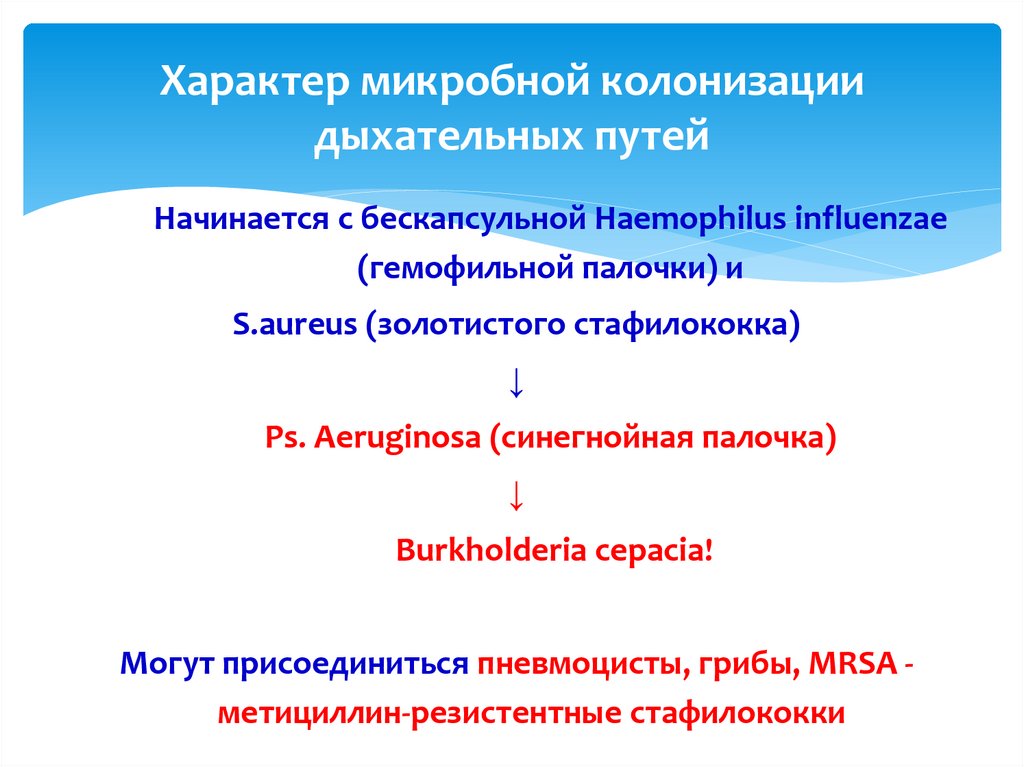
16. Характер микробной колонизации дыхательных путей
Начинается с бескапсульной Haemophilus influenzae(гемофильной палочки) и
S.аureus (золотистого стафилококка)
↓
Рs. Аeruginosa (синегнойная палочка)
↓
Burkholderia cepacia!
Могут присоединиться пневмоцисты, грибы, MRSA метициллин-резистентные стафилококки
17. КЛФ муковисцидоза
I. Формы МВ:Смешанная (легочно-кишечная) с поражением ЖКТ и
бронхолегочной системы (75-80%)
Легочная (15-20%)
Кишечная (5%)
II. Фаза и активность процесса
Фаза ремиссии:
- малая активность
- средняя активность;
Фаза обострения:
- бронхит
- пневмония
18. Клиника легочной формы МВ
Характерно:Ранние легочные изменения – обычно через 3-5-7
недель жизни ребенка
первые симптомы МВ – в виде бронхита с БОС,
бронхиолита, пневмонии
19. Клиника легочной формы МВ
Признаки, позволяющие заподозрить наличиелегочной формы МВ
Кашель - постоянный, рецидивирующий, малопродуктивный,
резкий, приступообразный (до рвоты), коклюшеподобный
Тахипноэ, затем одышка смешанного характера
Втяжение уступчивых мест грудной клетки (слабо выраженное, но
стойкое)
Длительная фебрильная лихорадка при обострении легочного
процесса
Обострения по бронхитическому типу: диффузные физикальные
разнообразные изменения – участки ослабленного или жесткого
дыхания, хрипы сухие, мелко-, среднепузырчатые влажные,
крепитирующие
20. Клиника легочной формы МВ
Рецидивирующий обструктивный бронхит,Рцидивирующие пневмонии
Затяжное течение пневмонии,
Характерно:
Постоянно
Склонность к ателектазированию,
признаки ДН от
легкой до тяжелой
Двусторонний пневмонический процесс
степени
Формирование бронхоэктазов
Поражение правой верхней доли относится к
диагностически значимому признаку МВ
Развитие легочной гипертензии
Формирование легочного сердца
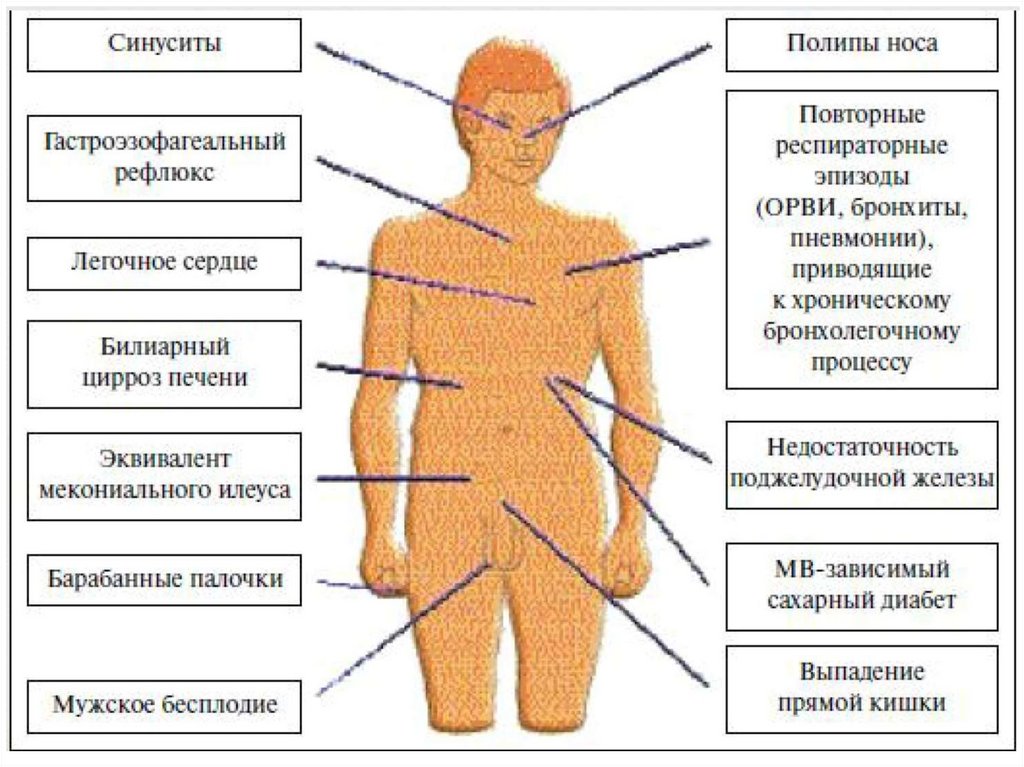
21. Клиника легочной формы МВ
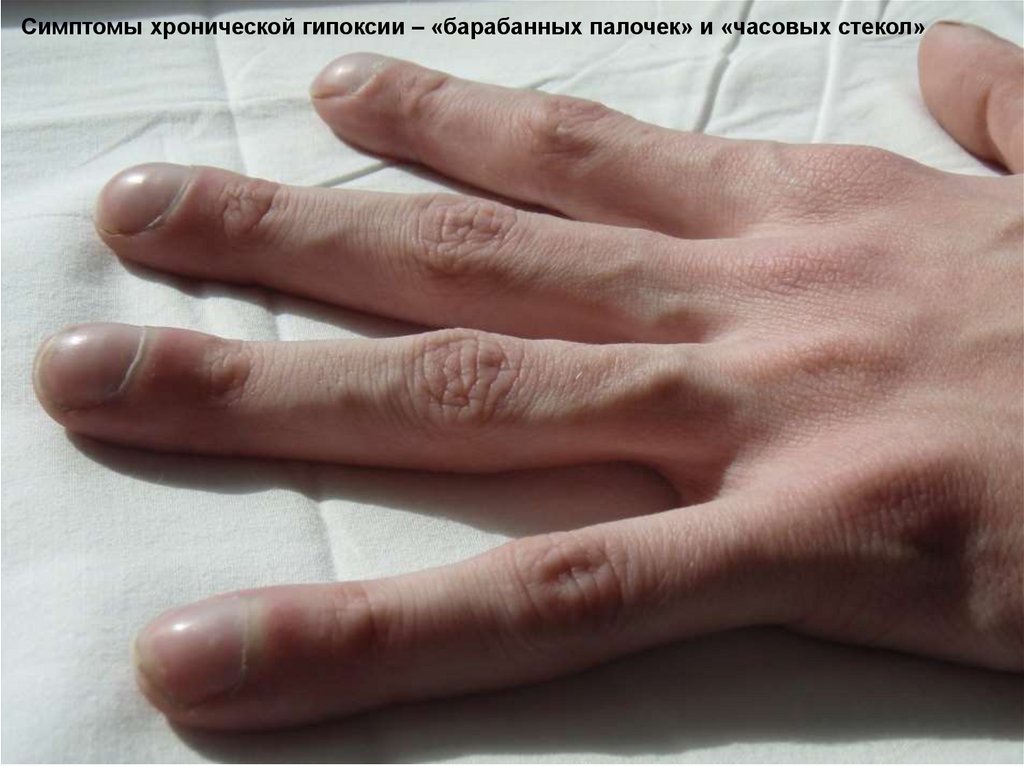
Постепенно появляются :Отставание в физическом развитии
Симптомы хронической гипоксии – «барабанных палочек» и «часовых
стекол» («пальцы Гиппократа»).
«Бочкообразная» форма грудной клетки
Клиника поражения верхних
дыхательных путей
Полипы носа
Хронический пансинусит
22.
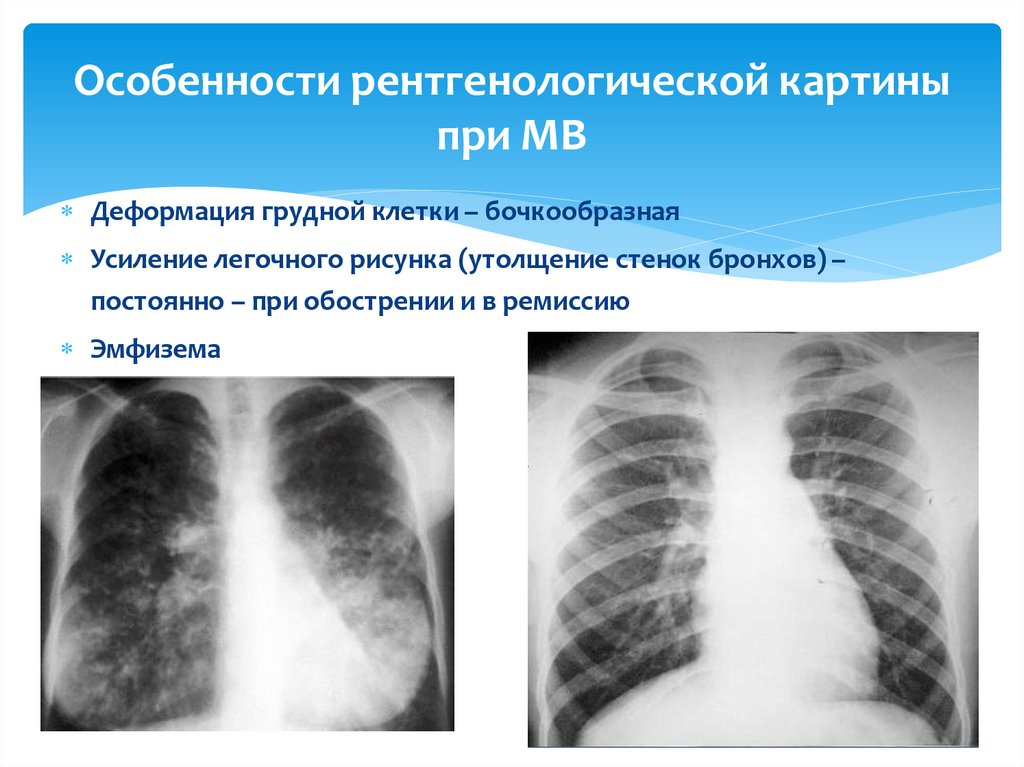
Симптомы хронической гипоксии – «барабанных палочек» и «часовых стекол»23. Особенности рентгенологической картины при МВ
Деформация грудной клетки – бочкообразнаяУсиление легочного рисунка (утолщение стенок бронхов) –
постоянно – при обострении и в ремиссию
Эмфизема
24. Особенности рентгенологической картины при МВ
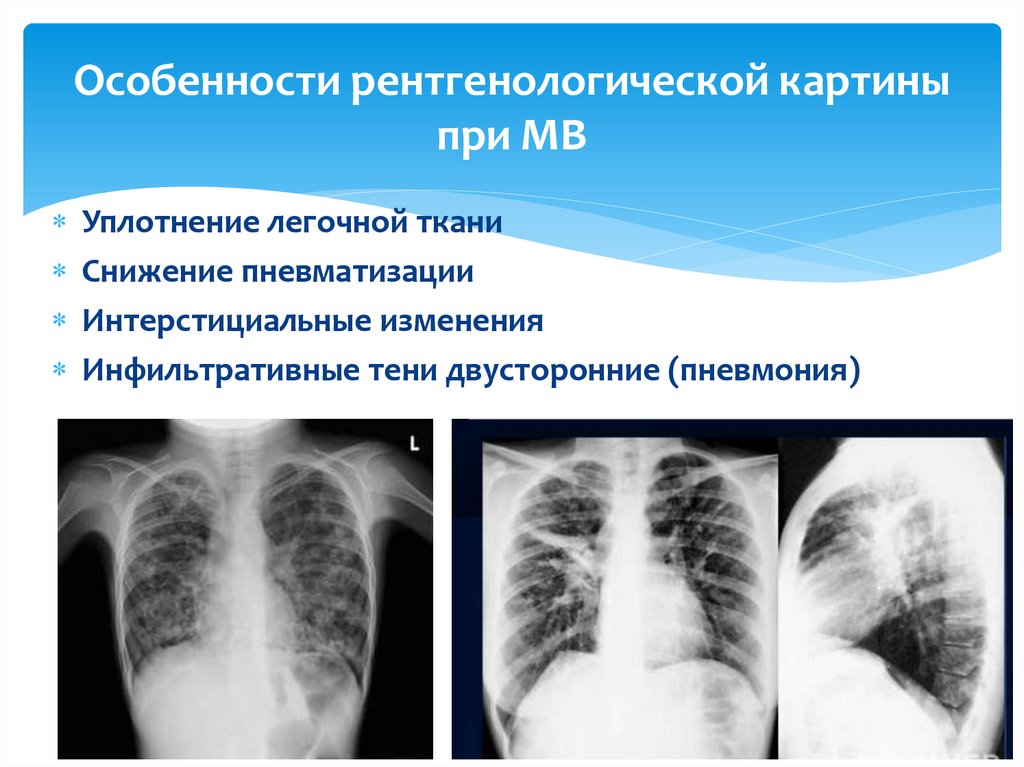
Уплотнение легочной тканиСнижение пневматизации
Интерстициальные изменения
Инфильтративные тени двусторонние (пневмония)
25. Особенности рентгенологической картины при МВ
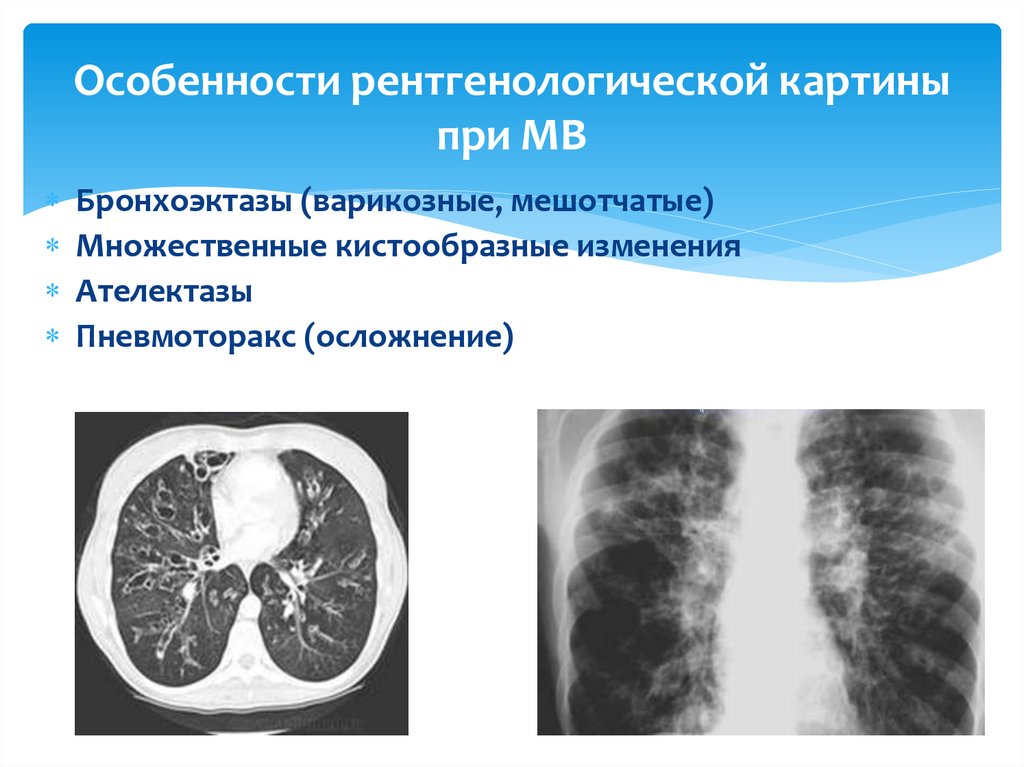
Бронхоэктазы (варикозные, мешотчатые)Множественные кистообразные изменения
Ателектазы
Пневмоторакс (осложнение)
26. Патогенез кистофиброза поджелудочной железы
Мутация гена → дисфункция МВТРВязкий секрет ПЖ
Нарушение оттока
Нарушение структуры и фиброзирование ПЖ
Клиника внешнесекреторной недостаточности ПЖ
Дистрофия, отставание в развитии
27. Клиника кишечной формы МВ
Симптомы внешнесекреторной недостаточностиподжелудочной железы
Диспепсия: частый, обильный, зловонный,
замазкообразный, жирный стул (нейтральный жир в
копрограмме - стеаторея II типа)
Симптомы поражения кишечника:
Мекониальный илеус – кишечная непроходимость из-за
вязкого мекония в первые сутки жизни,
Хронические запоры из-за обструкции дистальных отделов
тонкой и проксимальных отделов толстой кишки (пролапс
прямой кишки)
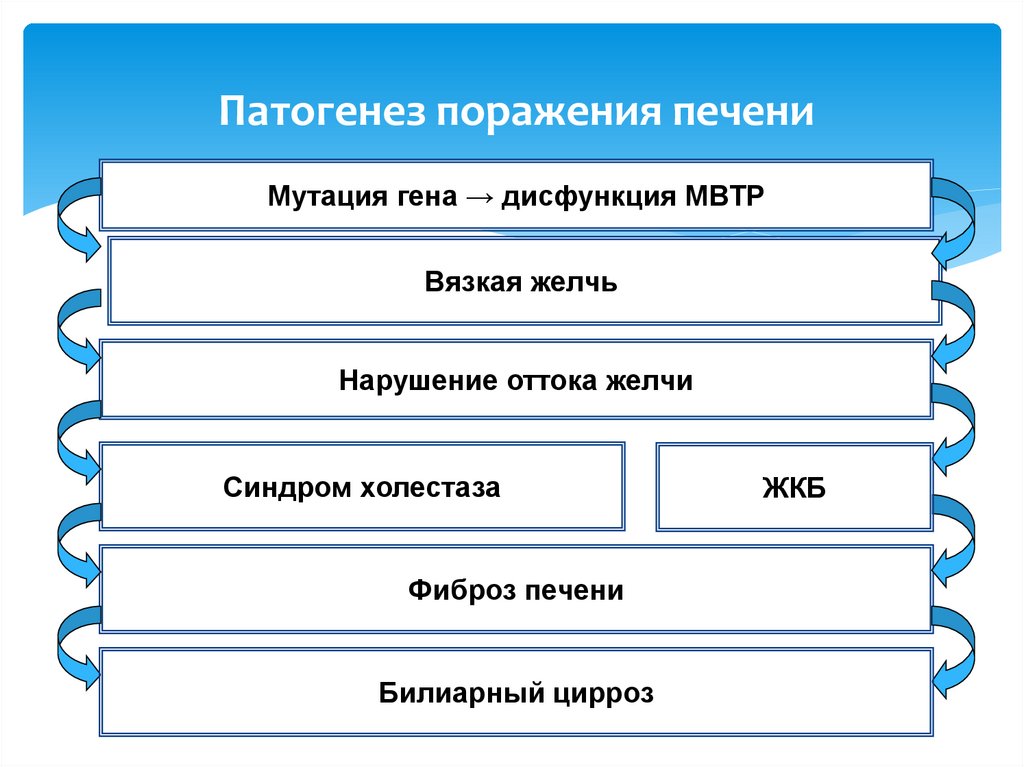
28. Патогенез поражения печени
Мутация гена → дисфункция МВТРВязкая желчь
Нарушение оттока желчи
Синдром холестаза
Фиброз печени
Билиарный цирроз
ЖКБ
29. Клиника кишечной формы МВ
Симптомы поражения печени и желчевыводящих путейгепатомегалия
Стеаторея I типа (жирные кислоты в копрограмме)
Запоры
Симптомы портальной гипертензии как проявления
цирроза печени (варикоз вен пищевода и др.)
Симптомы ЖКБ
30. Клиника поражения других экзокринных желез при МВ
Поражение органов репродуктивной системы:Мужское бесплодие (нарушение вязкости
семенной жидкости)
Симптомы поражения потовых желез:
Нарушения отделения пота → нарушения
терморегуляции (перегревание)
Симптомы поражения островков Лангерганса п/ж:
МВ-зависимый сахарный диабет
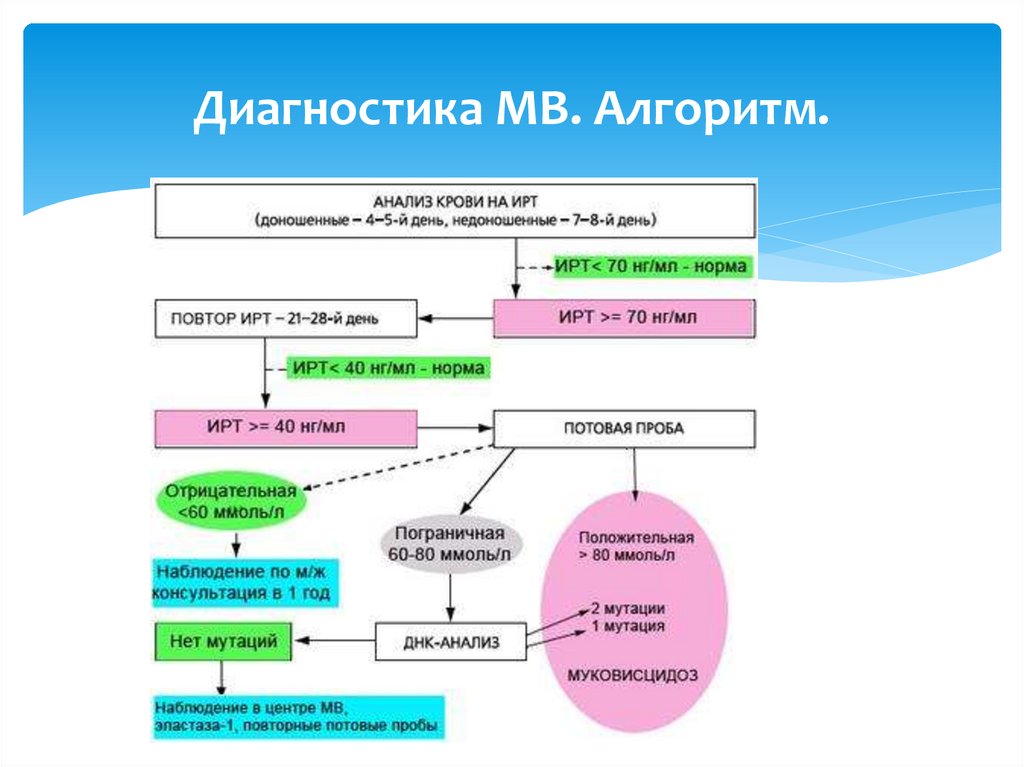
31. Диагностика МВ
Отягощенный семейный анамнезНеонатальный скрининг. Уровень ИРТ в крови НВ с МВ
в 5-10 раз выше, чем у здоровых НВ
Генетический анализ. ДНК-диагностика
Пренатальная диагностика: ДНК-диагностика в семье,
где есть больные с МВ. При новой беременности – не
позднее 8-12 недели.
Потовая проба, или анализ пота на хлориды
Эластаза-1 – определение в кале – наиболее точный метод
Ds-ки недостаточности экзокринной функции ПЖ.
32. Диагностика МВ. Потовая проба.
Потовая проба, или анализ пота на хлоридыКлассический метод –
пилокарпиновый электрофорез по
Гибсону и Куку (1959)
Метод потовых анализаторов –
Нанодакт, Макродакт
Количество пота – 100 мг
В норме концентрация натрия и
хлоридов не ˃ 40 ммоль/л.
Диагностический значимый
уровень - 60 и более ммоль/л.
Пограничный уровень – 40-60
ммоль/л
Количество пота – 5-15 мг
В норме концентрация натрия и
хлоридов - не ˃ 60 ммоль/л.
Диагностический значимый
уровень - 80 и более ммоль/л.
Пограничный уровень – 60-80
ммоль/л
Окончательное заключение –2-3кратная проба
Окончательное заключение –2-3кратная проба
33. Диагностика МВ. Алгоритм.
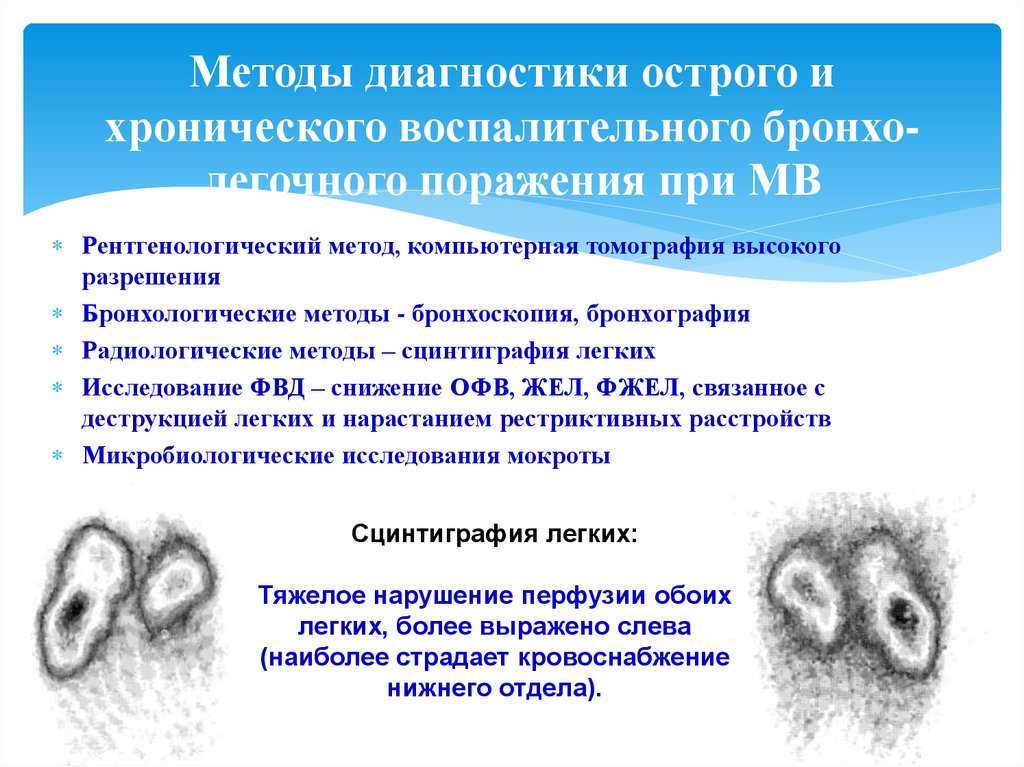
34. Методы диагностики острого и хронического воспалительного бронхо-легочного поражения при МВ
Методы диагностики острого ихронического воспалительного бронхолегочного поражения при МВ
Рентгенологический метод, компьютерная томография высокого
разрешения
Бронхологические методы - бронхоскопия, бронхография
Радиологические методы – сцинтиграфия легких
Исследование ФВД – снижение ОФВ, ЖЕЛ, ФЖЕЛ, связанное с
деструкцией легких и нарастанием рестриктивных расстройств
Микробиологические исследования мокроты
Сцинтиграфия легких:
Тяжелое нарушение перфузии обоих
легких, более выражено слева
(наиболее страдает кровоснабжение
нижнего отдела).
35. Лечение легочной формы МВ
Цель:• разжижение и удаление вязкого секрета из
бронхиального дерева,
• предупреждение и купирование инфекционного
процесса,
• предупреждение и лечение осложнений
• поддержание защитных сил организма
Схема:
• Ферменты
• Муколитики
• Антибиотики
• Кинезитерапия
• Противовоспалительная
• Симптоматическая
• Генная терапия
36. Лечение МВ. Питание.
1. У детей до года –оптимально грудное вскармливание;
искусственное:
– смеси с СЦТ: Нутрилон Пепти Гастро, Алфаре, Нутрилак-пептиди СЦТ,
Хумана ЛП+СЦТ;
- смеси с повышенным содержанием белка – все смеси с Пре- (ПреНутрилон, Пре-НАН и др.);
2. У детей старше года – серия ПедиаШур Малоежка, Клинутрен Юниор,
Нутрини; Пептамен Юниор; Нутридринк.
3. У детей старше 3 лет- серия Нутриэн: Нутриэн иммуно, Нутриэн
пульмо, Нутриэн стандарт, Нутриэн диабет и др.; серия Пептамен; серия
Нутридринк.
Масло с СЦТ – «Ликвиджен» (Нутриция).
37. Лечение МВ. Медикаментозная терапия.
1. Ферментативная терапия –микросферические панкреатические ферменты,
расчет по липазе, 4000-6000 ед/кг массы в сутки
(креон)
рекомбинантная ДНК-аза – Дорназа–альфа
(Пульмозим) – ингаляционно 1 раз в день, утром,
2,5 мг
38. Лечение МВ
2. МуколитикиНа основе протеолитических ферментов –
рекомбинантная ДНК-аза (Пульмозим)
Муколитики прямого действия
- тиолитики, или препараты тиоловой группы разжижают
мокроту за счет прямого действия на
трахеобронхиальный секрет путем разрыва
дисульфидных связей гликопротеинов слизи.
Ацетилцистеина (АЦЦ) (внутрь, ингаляционно, внутривенно),
- мукогидратанты способствуют внедрению воды в слой
«золь» - солевые растворы, соли натрия и калия –
7% (4%) раствор натрия хлорида
39. Лечение МВ
Муколитики непрямого действия2) Секретолитики, или алкалоиды - стимуляторы
сурфактанта
- Секретолитическое
- Секретомоторное
- Отхаркивающее
Препараты бромгексина - бромгексин, бронхосан и
амброксола - амбробене, амброксол, лазолван
(внутрь, ингаляционно)
40. Лечение МВ
3. Регулярные курсы АБ-терапии (в зависимости отмикробного пейзажа бронхиального секрета).
Назначение противомикробных средств
- более раннее
- более длительное
- в стационаре – комбинированная АМТ
- с целью профилактики (макролиды),
что позволяет предупредить и уменьшить развитие
хронической инфекции, снизить темп
прогрессирования легочных расстройств
41. Лечение МВ
Haemophilus influenzaeАминопенициллины :
– амоксициллин
- амоксициллин/клавуланат
- амоксициллин/сульбактам
А также:
- Цефалоспорины II – III поколения
- Карбапенемы: эртапенем
- макролиды – только кларитромицин и азитромицин
- Фторхинолоны – лево-, геми-, моксифлоксацин
42. Лечение МВ
S.аureusMSSA – метициллинчувствительные стафилококки
1. Аминопенициллины:
- амоксициллин/клавуланат
- амоксициллин/сульбактам
2. Цефалоспорины:
- II – IV поколение
3. МК
4. ФХ
MRSA – метициллинрезистентные
стафилококки
1. Гликопептиды:
ванкомицин
2. Оксазолидины:
линезолид
(предпочтение)
43. Лечение МВ
Рseudomonas АeruginosaЦС III поколения – цефтазидим, цефоперазон, цефаперазон/сульбактам
(сульперазон),
IV поколения - цефепим,
Аминогликозиды:
- ингаляционно – тобрамицин ( риск токсичности, частоты обострений
при хронической колонизации Рs. Аeruginosa);
- Внутривенно (амикацин)
- Есть данные о способности АМГ восстанавливать функцию дефектного
МВТР-белка у лиц с мутациями 1 типа (блок синтеза белка);
Колистин (полимиксин) ингаляционно
карбапенемы,
фторхинолоны
С целью профилактики пневмоцистной инвазии –
ко-тримоксазол
44. Лечение МВ
4. Препараты урсодезоксихолевой кислоты урсосан, урсофальк – 20-30 мг/кг5. Витаминотерапия - жирорастворимые
витамины А, Д, Е, К – ежедневно в суточной дозе,
превышающей стандартную терапевтическую в 2
и более раз.
45. Лечение МВ
6. Противовоспалительная терапияДлительное использование малых доз ГКС
стабилизация и улучшение функциональных и
клинических показателей (0,3-0,5 мг/кг)!!!
Макролиды длительно
- противовоспалительный и иммуномодулирующий
эффект
- как дополнение к базисной терапии
- при хронической колонизации НДП Рs. аeruginosa
на 6 месяцев и более
46. Лечение МВ
Кинезитерапия – дренирование бронхиального дерева илечебная физкультура.
Цель: очищение бронхиального дерева от вязкой мокроты
Методики дренирования:
- постуральный дренаж и перкуссионный массаж гр.клетки
- активный цикл дыхания
- контролируемое откашливание
Альтернативные методики улучшения дренажа ДП:
- положительное давление на выдохе (РЕР-системы)
- техника форсированного выдоха «Хаффинг» и др.
Регулярная ЛФК. Цель: формирование правильного дыхания
- тренировка дыхательной мускулатуры
- улучшение вентиляции легких
Занятия спортом. Цель:
- тренировка дыхательной мускулатуры
- улучшение вентиляции легких очищение легких от
вязкой мокроты
47. Новые методы лечения
I. Генная терапия (исследования продолжаются)Изучены различные пути переноса нормального гена в
клетки легких (аденовирусы, аденоассоциированные
вирусы, липосомы, синтетическая микросфера)
II. Антагонисты натриевых каналов – амилорид
III. Активаторы альтернативных каналов хлора – УТФ, АТФ
(особенно в сочетании с амилоридом).
IV. Методы воздействия на клетку при разных классах
дефекта белка МВТР. Зарегистрирован препарат
Калидеко (Ivacaftor) – частично ликвидирует дефекты
транспорта хлоридов. Разрешен у детей с 6 лет с
редкой мутацией – G551D79.
V. Трансплантация комплекса «легкие-сердце»
48. Прогноз
МВ – неизлечимое заболевание. Необходимыактивное диспансерное наблюдение и
непрерывная терапия в течение всей жизни.
В России – средняя продолжительность жизни
больного МВ – 16 лет, в Москве и С-Петербурге
– 23,6 лет, максимальная – 29 лет, в
Екатеринбурге – 34 года.
На сегодняшний день каждому больному МВ,
родившемуся в Великобритании, США и
Канаде гарантируется 40 лет жизни, в
перспективе – 60 лет жизни.




































 medicine
medicine








