Similar presentations:
Детские инфекции
1. Детские инфекции
2.
Гемофильная инфекция – остроеинфекционное заболевание,
вызываемое Haemophilus influenzae,
передающиеся воздушно-капельным
путем и характеризующееся
поражением органов дыхания,
центральной нервной системы и
развитием гнойных очагов в
различных органах и тканях
3. Этиология
Возбудитель – гемофильная палочка АфанасьеваПфейффера (Haemophilus influenzae)Гемофильная палочка – это условно-патогенный
микроорганизм, часто является представителем
нормальной микрофлоры слизистой дыхательных
путей человека, поэтому высока частота здорового
носительства данного возбудителя
Выделяют около 16 видов гемофильной палочки и 6
различных серотипов (от a до f), однако наиболее
патогенной для человека является именно тип В
ХИБ (HIB) - инфекция
4.
Окраска по Граму5.
Электронная микроскопия палочкиПфайффера
6.
Посев на плотных средах7. Эпидемиология
• Источник инфекции - больной клинически выраженнойформой заболевания (от ОРЗ до воспаления легких,
менингитов и сепсиса); здоровые носители гемофильной
палочки.
• Механизм передачи – воздушно-капельный
Дополнительный путь инфицирования – контактно-бытовой
(через предметы обихода – полотенца, посуду, игрушки).
• Больной становится заразен с появлением симптомов
болезни. Носитель внешне здоров, следовательно, с
эпидемиологической стороны наиболее опасен, однако у
таких людей выделяют наименее заразные типы
гемофильной палочки.
8. Эпидемиология
• Сезонность – зима-весна.• Восприимчивость к данной инфекции
высокая среди детей раннего возраста – с
6 мес. до 2-х, а иногда 4-х лет. До 6 мес., в
силу «материнской защиты», дети
заболевают редко. Старше 5-ти лет и
взрослые болеют в единичных случаях.
• Иммунитет – стойкий типоспецифический
• Носительство – 70% детей в возрасте до 5
лет, у 50-60% детей до 14 лет, 20-40% - у
взрослых
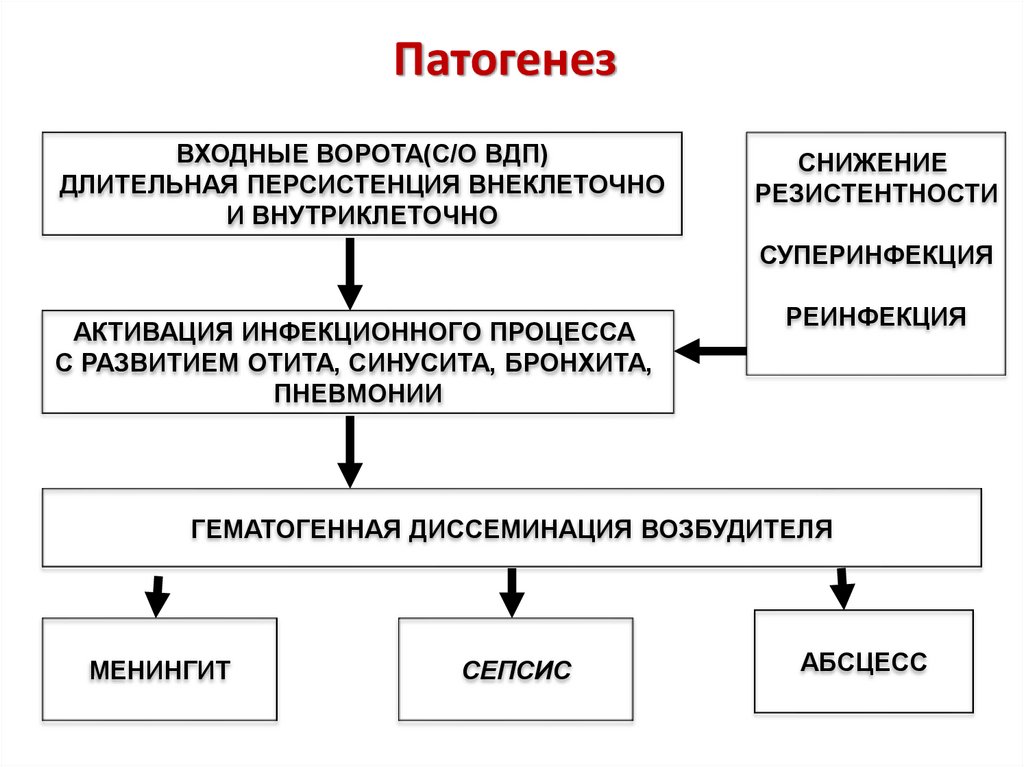
9. Патогенез
ВХОДНЫЕ ВОРОТА(С/О ВДП)ДЛИТЕЛЬНАЯ ПЕРСИСТЕНЦИЯ ВНЕКЛЕТОЧНО
И ВНУТРИКЛЕТОЧНО
СНИЖЕНИЕ
РЕЗИСТЕНТНОСТИ
СУПЕРИНФЕКЦИЯ
АКТИВАЦИЯ ИНФЕКЦИОННОГО ПРОЦЕССА
С РАЗВИТИЕМ ОТИТА, СИНУСИТА, БРОНХИТА,
ПНЕВМОНИИ
РЕИНФЕКЦИЯ
ГЕМАТОГЕННАЯ ДИССЕМИНАЦИЯ ВОЗБУДИТЕЛЯ
МЕНИНГИТ
СЕПСИС
АБСЦЕСС
10.
Клинические манифестации инфекцииH. influenzae типа b
Эпиглоттит
17%
Менингит
50%
Пневмония
15%
Остеомиелит
2% Артрит
8% Целлюлит
6%
11. Типичные формы гемофильной инфекции
1) Гнойный менингит (воспаление мягкой мозговойоболочки)
2) Острая пневмония (воспаление легких)
3) Сепсис, в частности одна из его форм – септицемия
(системное заболевание)
4) Целлюлит или панникулит (воспаление подкожной
клетчатки)
5) Эпиглоттит (поражение надгортанника)
6) Острый артрит (поражение суставов)
7) Более редкие формы (отиты, синуситы,
перикардиты, поражения дыхательных путей и
прочие).
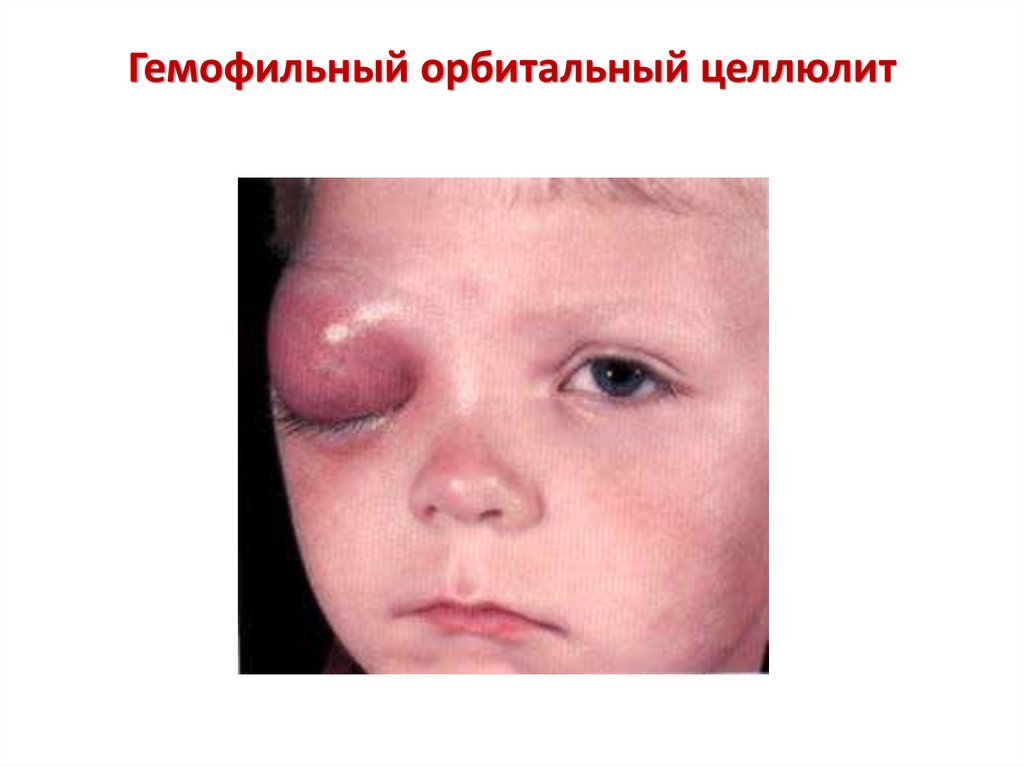
12. Целлюлит (панникулит)
• Дети до 2 лет• Начинается как острый ринофарингит
• В коже головы, шеи, щек и вокруг глазниц
– болезненные уплотнения (1-10 см),
синюшно-багрового цвета
• Лихорадка субфебрильная
• Интоксикация умеренная
13. Гемофильный орбитальный целлюлит
14.
Некротический целлюлит щеки15. Клиника эпиглоттита
• Чаще встречается у детей с 2х до 4-5 лет• Характеризуется тяжелым течением.
• На фоне высокой температуры
появляются:
сильнейшие боли в области горла,
проблемы с глотанием,
нарушения дыхания по причины
сужения гортани в области воспаленного
надгортанника.
дисфония
16. Клиника эпиглоттита
бледность кожных покровов,
избыточное слюнотечение,
запрокидывание головы.
При осмотре горла и надавливании шпателем на
корень языка можно увидеть ярко-красный
надгортанник.
• При ларингоскопии – воспаление надгортанника,
отек в подсвязочном пространстве.
• Если вовремя не оказать помощь, возможна
полная закупорка гортани в области воспаления
вплоть до потери сознания и летального исхода.
• Пациенту срочно необходима интубация или
трахеостомия.
17. Окончательный диагноз
Ставится после лабораторного исследования.Материалы для исследования – слизь носоглотки,
мокрота, спинномозговая жидкость, кровь, гнойное
содержимое очагов поражения.
Методы:
бактериологический (посев материала на кровяной
агар, шоколадный агар);
бактериоскопиеский (микроскопия окрашенных по
Грамму препаратов);
обнаружение капсульного антигена с помощью
реакции встречного иммуноэлектрофореза, латекс–
агглюцинации
Обнаружение ДНК Hib в СМЖ методом ПЦР
18. Лечение
Этиотропная антибактериальная терапия(цефалоспорины III – IV поколения)
Симптоматическая
Дезинтоксикационная
Общеукрепляющая
• госпитализация детей с среднетяжелыми и
тяжелыми формами инфекции в стационар
• постельный режим на весь лихорадочный
период
19. Мероприятия в очаге
Мероприятия с больнымИзоляция до клинического выздоровления
Мероприятия с контактными
Карантин на 10 дней.
Наблюдение за контактными.
20. Профилактика
Специфическая профилактикаВакцинация проводится детям, относящимся к
группам риска (с болезнями нервной системы,
иммунодефицитными состояниями или
анатомическими дефектами, приводящими к резко
повышенной опасности заболевания гемофильной
инфекцией; с аномалиями развития кишечника; с
онкологическими заболеваниями и/или длительно
получающим иммуносупрессивную терапию; детям,
рожденным от матерей с ВИЧ-инфекцией; детям с
ВИЧ-инфекцией; недоношенным и маловесным
детям; детям, находящимся в домах ребенка)
21. Профилактика
Специфическая профилактикаВакцина гемофильная типа b конъюгированная
сухая (Россия).
Акт-Хиб (Санофи Пастер, Франция).
ХИБЕРИКС (ГлаксоСмитКляйн Байолоджикалз с.а.,
Бельгия).
22. Профилактика
Специфическая профилактикаI вариант (дети в возрасте 6 недель – 6 мес.):
V1 - 3 мес.; V2 - 4,5 мес.; V3 - 6 мес.; R -18 мес.
II вариант (дети в возрасте 6 мес. – 12 мес.):
V1, V2 с интервалом один месяц; R -18 мес.
III вариант (дет в возрасте 1 год – 5 лет):
однократное введение вакцины.
23. Профилактика
Неспецифическая профилактикаОрганизация мероприятий с больными и
контактными в случае выявления
заболевания, предупреждение скученности
людей, соблюдение правил личной гигиены ,
регулярное проветривание помещений,
организация комплекса мероприятий,
направленных на повышение
неспецифического иммунитета ребенка
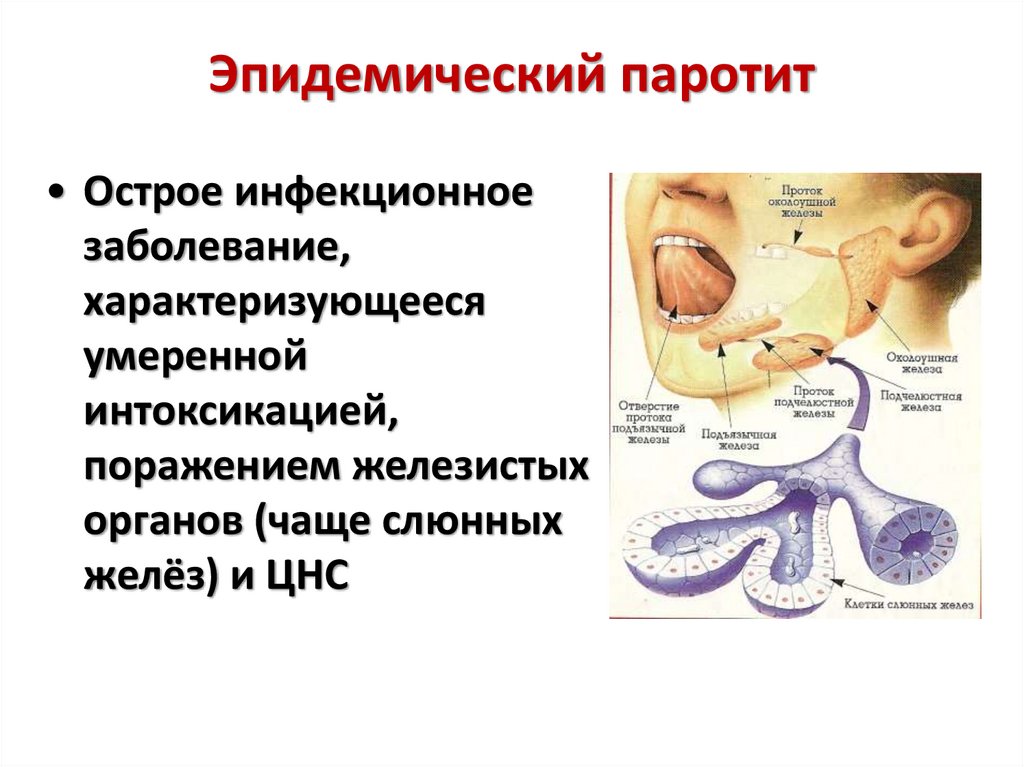
24. Эпидемический паротит
• Острое инфекционноезаболевание,
характеризующееся
умеренной
интоксикацией,
поражением железистых
органов (чаще слюнных
желёз) и ЦНС
25. Этиология и эпидемиология
• Возбудитель: вирус, нестоек во внешнейсреде
• Источник инфекции: больной человек
• Путь передачи: воздушно-капельный
• Иммунитет: стойкий
26. Патогенез
• Входные ворота – слизистые оболочкирта, глотки и носа
вирус
кровь
ЦНС
железистые органы
кровь
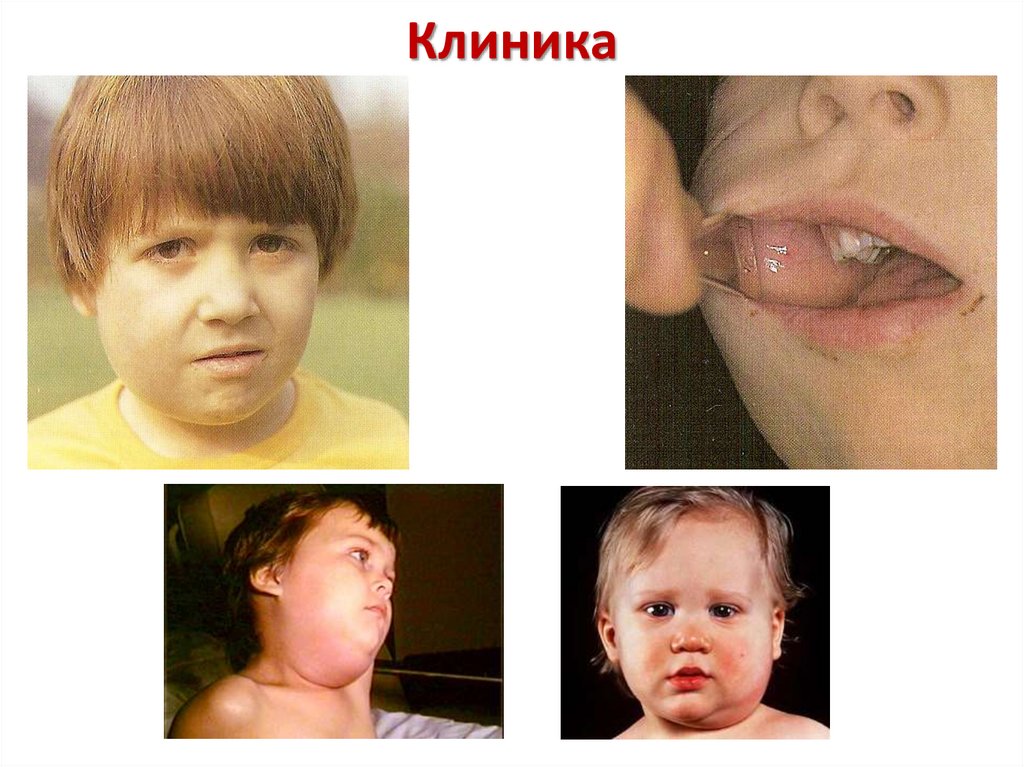
27. Клиника
• Инкубационный период: 11-23 дня• Начало острое: повышение температуры до
фебрильных цифр и выше. Появляется
припухлость и болезненность при жевании
в области околоушных слюнных желёз.
Консистенция опухоли тестоватая, кожа над
ней не изменена. На слизистой оболочке
щёк гиперемия и отёчность вокруг
отверстия протока околоушной слюнной
железы.
28. Клиника
29. Клиника
• При поражении поджелудочнойжелезы: тошнота, рвота, боль в
эпигастрии и левом подреберье.
• Поражается ЦНС (серозный
менингит): лихорадка до 39°С и выше,
озноб, сильная головная боль, рвота,
ригидность затылочных мышц,
симптом Кернига и/или симптом
Брудзинского .
30. Клиника
• При поражении яичекразвивается орхит:
сильные боли в области
мошонки (чаще с одной
стороны), иррадиирующие
в нижние отделы живота,
увеличение размеров
яичка
• При поражении яичников развивается
оофорит: болезненность в подвздошной
области (чаще с одной стороны)
31. Температурная кривая
32. Осложнения
• отит• стоматит
• пневмония
• сахарный диабет
• бесплодие
33. Принципы лечения
• Лечение на дому• Пища жидкая и
полужидкая в теплом виде
• Уход за полостью рта
(полоскание)
• Сухое тепло на область
пораженной железы
• Симптоматическая терапия
34. Мероприятия в очаге
• Больного изолируют на 9 дней от началазаболевания
• Карантин на 21 день
• Разобщение проводится с 11 дня
• Не привитым не позднее 5-го дня с момента
контакта с больным вводится
иммуноглобулин человека нормальный
• Ежедневный осмотр, термометрия
• Проветривание, влажная уборка
• Сан.просвет.работа
35. Профилактика
Специфическая профилактикаПоливалентная вакцина «Приорикс» (против кори,
краснухи, паротита)
V - 12 мес. R - 6 лет
При отсутствии поливалентной вакцины – вакцина
паротитная культуральная живая или паротитнокоревая
36. Профилактика
Неспецифическая профилактикаПроветривание, влажная уборка, режим дня,
закаливание, витаминотерапия, рациональное
питание.
37. Коклюш
• Острое инфекционное заболевание,характеризующееся приступами
спазматического кашля
38. Этиология и эпидемиология
• Возбудитель: бактерия (палочка)Борде-Жангу (бордетелла),
не устойчива во внешней среде
• Источник инфекции: больной человек,
редко - бактерионоситель
• Путь передачи: воздушно-капельный
• Восприимчивость: высокая
• Иммунитет стойкий пожизненный
39. патогенез
палочка Борде-Жангуэкзотоксин
раздражение рецепторов
дыхательных путей
приступообразный кашель
очаг возбуждения в ЦНС
неспецифические раздражители
(шум, боль, осмотр зева)
приступообразный кашель
40. Клиника
• Инкубационный период: 3-21 день• Катаральный период (1-2 недели).
Начало постепенное, небольшое
недомогание, субфебрильная
температура, незначительный насморк,
сухой кашель. Общее состояние
удовлетворительное. Постепенно
кашель усиливается и приобретает
приступообразный характер
41. Клиника
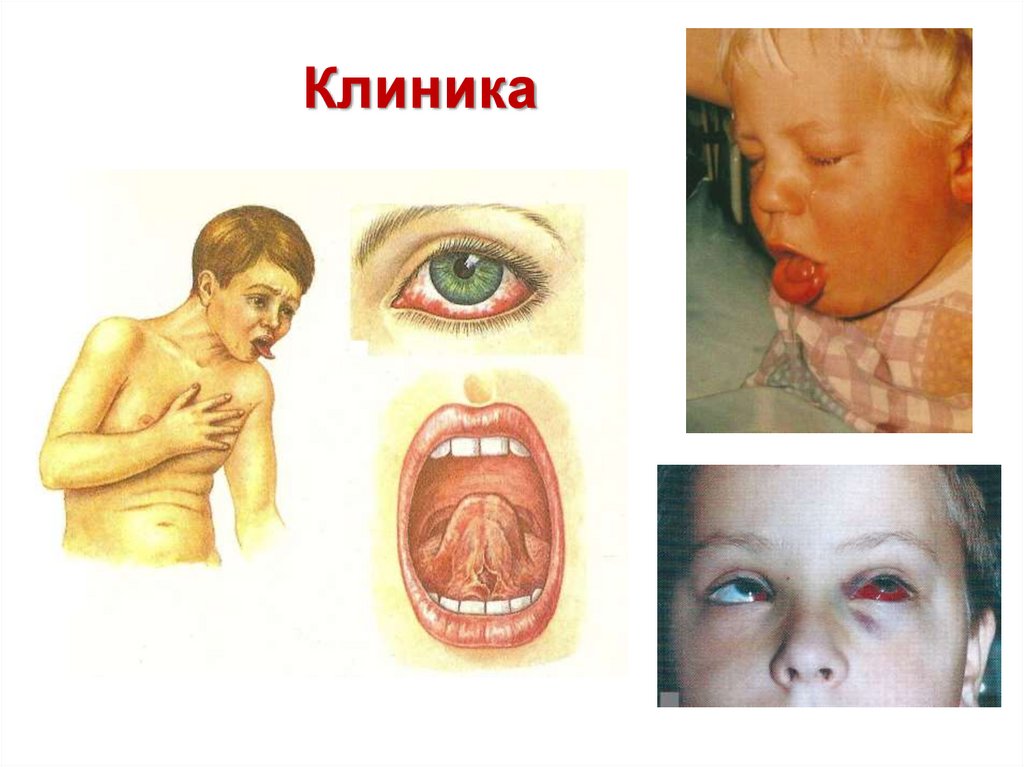
• Спазматический период (2-4 недели)Приступы спазматического кашля начинаются
глубоким вдохом, затем серия кашлевых толчков,
прерывающихся глубоким свистящим вдохом –
репризом. Во время приступа лицо краснеет,
шейные вены набухают, глаза «наливаются
кровью», язык до предела высовывается изо рта,
на уздечке образуется язвочка. Приступ
заканчивается выделением густой стекловидной
мокроты, иногда рвотой. У детей раннего возраста
возможно апноэ.
42. Клиника
43. Клиника
• Период разрешения длится 1-2 месяца.Приступы кашля становятся реже и
исчезают. Общая продолжительность
болезни от 1,5 до 3 месяцев.
Длительно сохраняется
кашлевая доминанта –
приступы могут возвращаться
при простуде и физической
нагрузке
44. Осложнения
• пупочная грыжа• паховая грыжа
• выпадение прямой кишки
• бронхит
• пневмония
• отит
45. Диагностика
• Бактериологический метод – выделениевозбудителя (мазок из зева, метод «кашлевых
пластинок»)
• ОАК – лейкоцитоз, выраженный лимфоцитоз, на
фоне нормальной или замедленной СОЭ
• ИФА - метод для экспресс-диагностики,
определение антител к Bordetella pertussis в
сыворотке крови
46. Принципы лечения
• Лечение на дому• Лечебно-охранительный режим: длительные
прогулки на свежем воздухе; исключить
раздражители, вызывающие приступы кашля;
организовать досуг
• Диета легкоусвояемая, малыми порциями, с
повышенным содержанием белков – пища не
должна быть слишком острой, кислой или сухой,
так как это может спровоцировать очередной
приступ кашля;
• Оксигенотерапия
• Антибактериальная терапия
• Симптоматическая терапия
47. Мероприятия в очаге
• Больного изолируют на 25 дней• Карантин на 14 дней для контактных не
болевших и не привитых. При появлении
вторичных случаев заболевания
медицинское наблюдение осуществляется до
21-го дня с момента изоляции последнего
заболевшего
• Ежедневный осмотр, термометрия
• Проветривание, влажная уборка
• Сан.просвет.работа
48. Специфическая профилактика
• Проводится вакциной АКДС, котораявводится внутримышечно в дозе 0,5 мл.
• Вакцинация трёхкратная: 3 - 4,5 - 6 месяцев
• Ревакцинация в 18 месяцев
• Инфанрикс
• Пентаксим
49. Полиомиелит – острое инфекционное заболевание, характеризующееся поражением нервной системы, а также воспалительными
изменениями слизистойоболочки кишечника и носоглотки.
50.
Возбудитель – РНК-вирус, переноситзамораживание, но быстро погибает при
нагревании и от дезсредств
Источник инфекции – больной или
носитель
Механизм передачи – воздушнокапельный и фекально-оральный
Болеют дети до 7 лет, из них дети
раннего возраста – 94%
ВОЗ приняла программу в 1988 году о
полной ликвидации полиомиелита
51. Формы полиомиелита без поражения ЦНС
Инкубационный период составляет 4-30 дней(чаще 6-21)
Инаппарантная – протекает как
вирусоносительство и на сопровождается
какими-либо клиническими симптомами
Абортивная (малая болезнь) - характеризуется
общеинфекционными симптомами без признаков
поражения нервной системы (умеренная
лихорадка, интоксикация, небольшая головная
боль, иногда незначительные катаральные
явления со стороны верхних дыхательных путей,
дисфункция кишечника)
52. Формы полиомиелита с поражением ЦНС
Менингеальная – заболевание начинаетсяостро, может иметь одно- и двухволновое
течение. Отмечается сильная головная боль,
повторная рвота и менингеальные симптомы на
фоне высокой температуры. При двухволновом
течении заболевания, первая волна протекает без
признаков поражения оболочек мозга, повторяя
симптоматику абортивной формы, но на 1-5 день
нормальной температуры развивается вторая
волна с картиной серозного менингита. Могут
отмечаться боли в конечностях, в шее и спине,
положительные симптомы натяжения и боль при
пальпации по ходу нервных стволов.
53. Формы полиомиелита с поражением ЦНС
Паралитические формыВ течении заболевания принято выделять 4 периода:
1. препаралитический
2. паралитический
3. восстановительный
4. резидуальный.
54. Формы полиомиелита с поражением ЦНС
Препаралитический период – длится от началаболезни до появления первых признаков поражения
двигательной сферы. Болезнь начинается остро, с
повышения температуры до высоких цифр, появления
слабости, анорексии. У половины больных отмечаются
умеренные катаральные явления, дисфункция
кишечника.
Характерен менингорадикулярный синдром:
головные боли, многократная рвота, боли в
конечностях и спине, гиперестезия, ригидность мышц
затылка, положительные синдромы Кернига,
Брудзинского, в отдельных мышечных
группах – периодические подергивания.
55. Формы полиомиелита с поражением ЦНС
Паралитический период – длится с момента появленияпарезов и параличей и в течение времени их
стабилизации.
Клиника паралитического периода определяется
локализацией поражения в нервной системе.
Выделяют спинальную, бульбарную, понтинную и
смешанные формы (понтоспинальная,
бульбоспинальная)
56. Формы полиомиелита с поражением ЦНС
Спинальная форма (самая распространенная формазаболевания). Типично бурное развитие параличей в
течение короткого времени – от нескольких часов до 13 дней. Параличи носят вялый характер (низкий
мышечный тонус, гипоарефлексия, в последующем
развиваются мышечные атрофии). Чаще всего
страдают нижние конечности. Характерно
ассиметричное распределение параличей и парезов,
связанное с мозаичным характером поражения ядер
спинного мозга. Паралитический период длится от
нескольких дней до 2-х недель.
57.
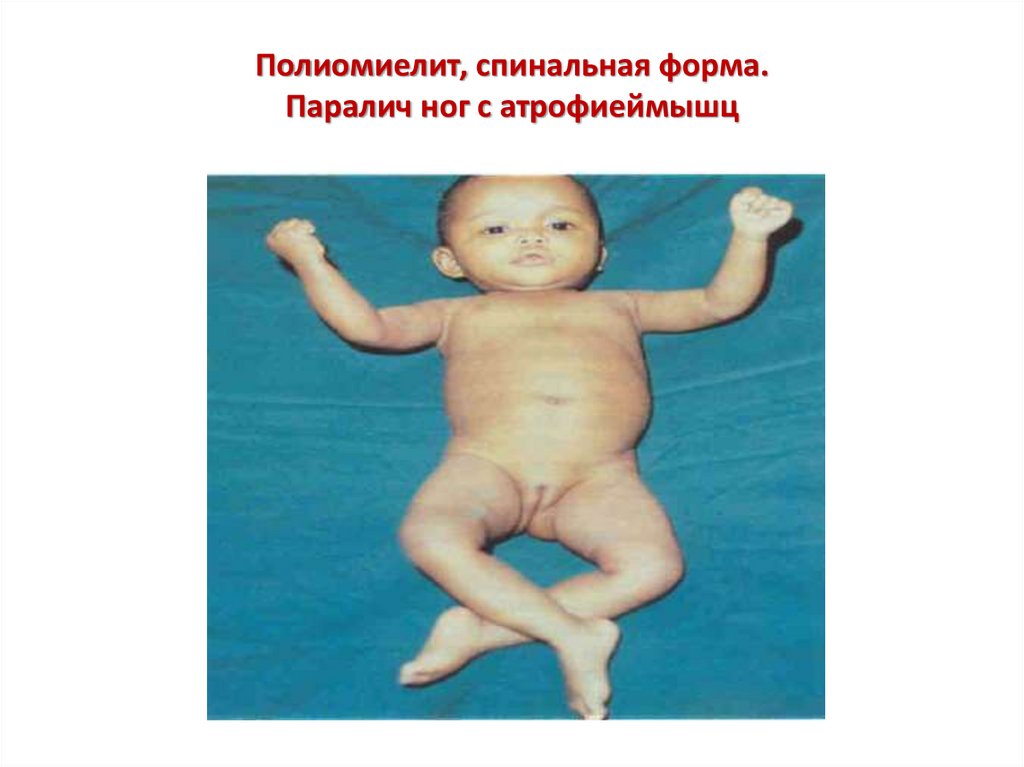
Полиомиелит, спинальная форма.Паралич ног с атрофиеймышц
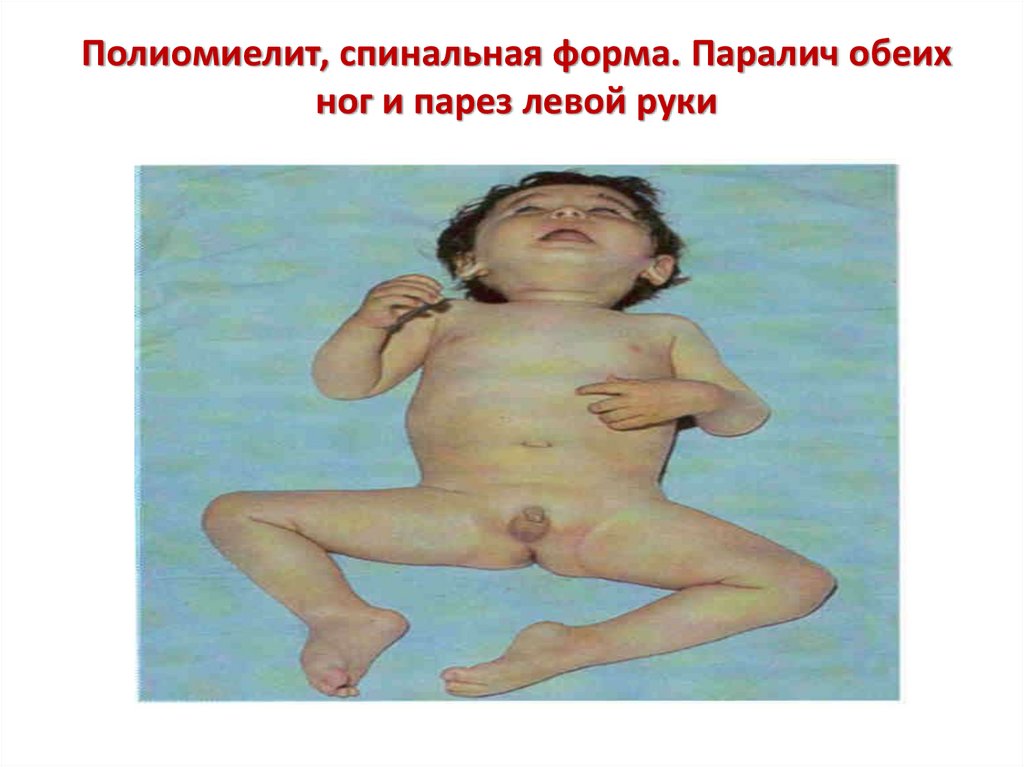
58. Полиомиелит, спинальная форма. Паралич обеих ног и парез левой руки
59. Полиомиелит, спинальная форма. Парез левой ноги. Сглаженность кожных складок.
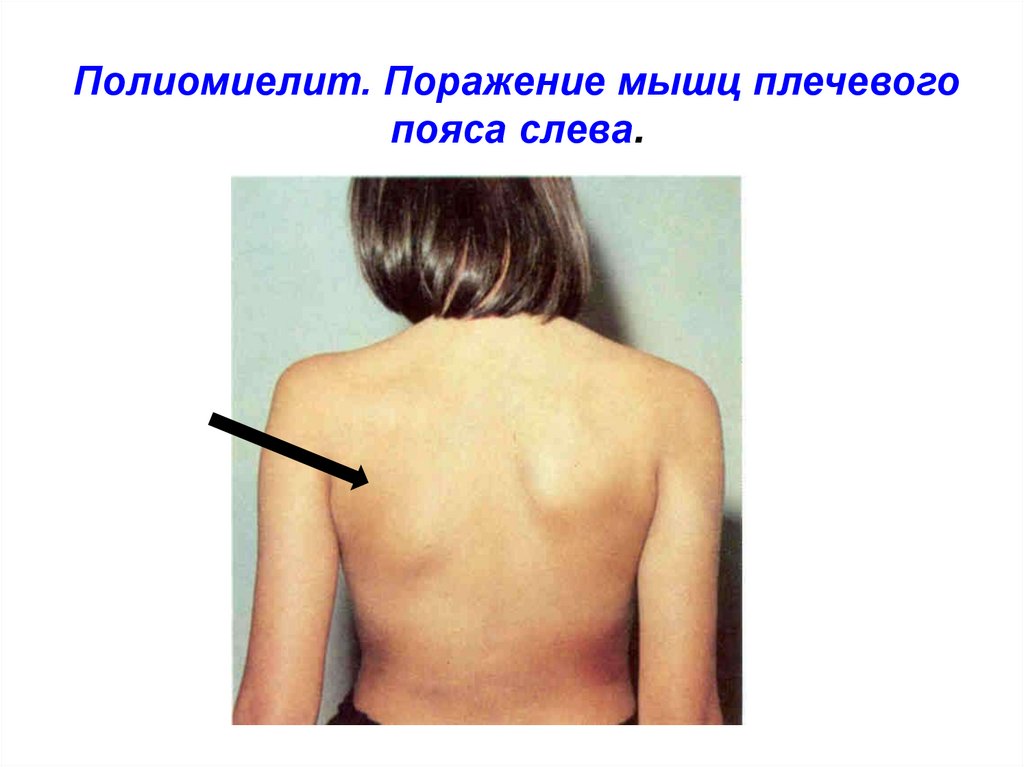
60. Полиомиелит. Поражение мышц плечевого пояса слева.
61. Формы полиомиелита с поражением ЦНС
Бульбарная форма – протекает, как правило, тяжело скоротким препаралитическим периодом, с
нарушением функций жизненно важных органов.
Начало заболевания острое, состояние с самого начала
заболевания тяжелое: лихорадка, рвота, слабость,
недомогание.
Отмечается парез и паралич мягкого неба, нарушение
глотания, нарушение фонации, резкое усиление
секреции слизи с обтурацией дыхательных путей
(«мокрая» форма), появляются одышка, цианоз,
клокочущее дыхание, нарушение ритма дыхания,
патологические типы дыхания, тахи- и брадиаритмия.
62. Формы полиомиелита с поражением ЦНС
Понтинная форма – развивается приизолированном поражении ядра лицевого нерва
(7 пара ЧМН). Клинически это наименее тяжелая
форма паралитического полиомиелита и имеет
наиболее благоприятное течение. При осмотре
отмечается утрата движений мимической
мускулатуры лица, ассиметрия лица, экзофтальм.
Жалобы на болевые ощущения, слезотечение
больные не предъявляют.
63. Полиомиелит. Понтинная форма. Парез лицевого нерва.
64. Формы полиомиелита с поражением ЦНС
Восстановительный период – при спинальнойформе восстановительные процессы начинаются
на 2-3 неделе от начала заболевания. Как
правило, глубоко пораженные мышцы не дают
полного восстановления или вообще не
обнаруживают тенденции к обратному развитию
параличей. Неравномерность и мозаичность
восстановления пораженных мышц приводят к
развитию деформаций скелета и контрактур.
65. Формы полиомиелита с поражением ЦНС
Период остаточных явлений - обычно наступаетчерез 1-1,5 года от начала заболевания.
Характеризуется мышечными атрофиями,
костными деформациями, контрактурами,
остеопорозом.
66. Остаточные явления после полиомиелита.
67. Лечение и уход
1. Максимально ранняя госпитализация, постоянныйконтроль основных жизненных функций.
2. Постельный режим, физический и психический покой.
3. Детоксикационная , дегидратационная терапия.
4. Анальгетики при выраженном болевом синдроме.
5. Витаминотерапия (В₁, В₁₂, В₆, С, Е). Ноотропные
средства.
6. Физиотерапия: парафиновые или озокеритовые
аппликации на пораженные конечности, УВЧ.
7. По мере купирования болевого синдрома – массаж,
ЛФК.
8. Диета по возрасту. Кормить осторожно, так как
возможно нарушение глотания. При необходимости
зондовое кормление.
68.
Мероприятия с больным1.Госпитализация обязательна (даже при
подозрении на полиомиелит)
2. Изоляция на 21 день
3. Текущая дезинфекция
4. После изоляции больного или выписки –
обязательна заключительная дезинфекция
Мероприятия с контактными
1. Выявить всех контактных
2. Наложить карантин на 20 дней
3. Организовать наблюдение (термометрия,
следить за двигательной активностью,
появлением болевого синдрома)
69. Специфическая профилактика
Вакцина полиомиелитная пероральная 1, 2 и 3 типов (ОПВ)Вакцину применяют по 2 капли на прием. Прививочную
дозу вакцины закапывают в рот прилагаемой к флакону
капельницей или пипеткой за 1 час до еды. Запивать
вакцину водой или какой-либо другой жидкостью, а
также есть или пить в течение часа после прививки не
разрешается.
Вакцина для профилактики полиомиелита
инактивированная (ИПВ) - Имовакс Полио
Внутримышечно
У детей в возрасте до 2-х лет - в верхненаружную
поверхность средней части бедра.
Старше 2-х лет - в область дельтовидной мышцы.
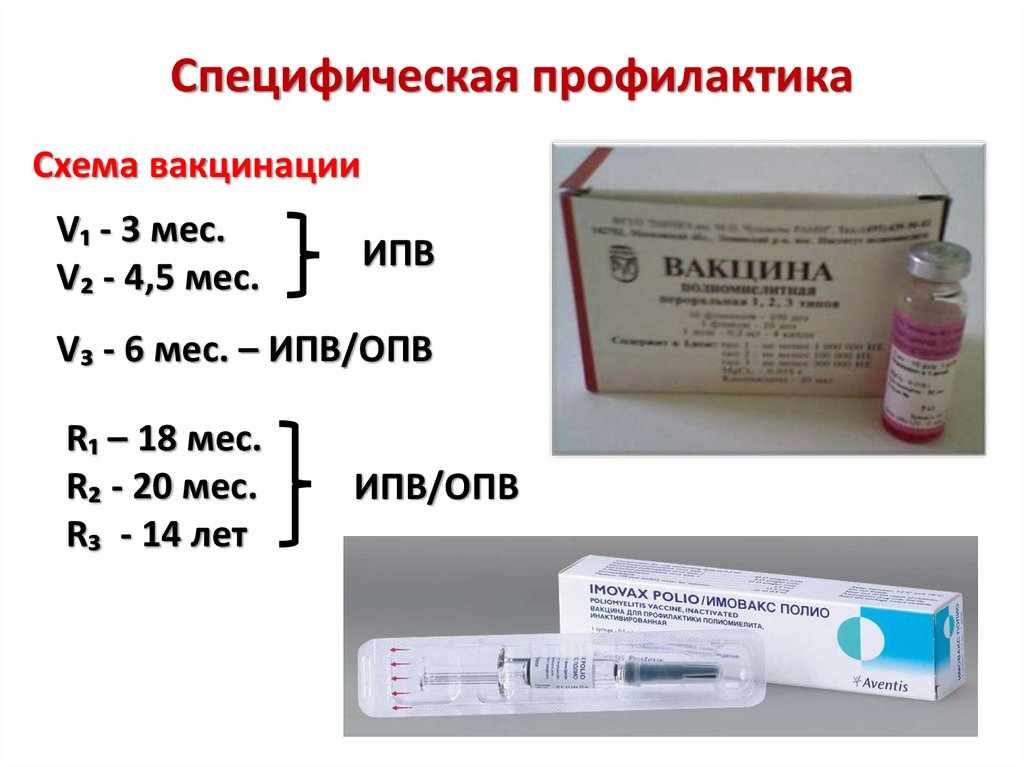
70. Специфическая профилактика
Схема вакцинацииV₁ - 3 мес.
V₂ - 4,5 мес.
ИПВ
V₃ - 6 мес. – ИПВ/ОПВ
R₁ – 18 мес.
R₂ - 20 мес.
R₃ - 14 лет
ИПВ/ОПВ
71.
Домашнее задание.Тульчинская В.Д.
«Сестринский уход в педиатрии»
стр. 161 – 168, 175 – 185, 194 – 213
Конспект лекции



























































 medicine
medicine