Similar presentations:
Мерзімінен ерте босану, қағанақ суының мерзімінен ерте кетуі
1.
БӨЖМерзімінен ерте босану, қағанақ
суының мерзімінен ерте кетуі
Орындаған: Әбдіжаппар Ж
Топ: ЖМ-621
Тексерген: Юнусова С
2.
• Жүктіліктің 22 аптасынан 37 аптасынадейінгі мерзімінде баланың туылуы және
салмағы 500гр-нан 2500 гр-ға дейінгі, бойы
24-45 см нәрестенің туылуын ерте босану
деп атайды.
• Жиілігі: 4-5% аралығында, 33-37 аптада 75%-ға
жетеді. Перинатальдық өлімнің 50-70%-ы ерте
босанудың асқынуының салдары.
• 50% барлық перинетальдық жоғалтуды жүктіліктің
33 аптасына дейін туылған нәрестелер құрайды.
• Ана мен баланың денсаулығын қорғаудағы ең басты
мәселе-бұл ерте босанудың алдын-алу. Ерте босануперинатальдық өлімшілік көрсеткішін, нәрестенің
аурушаңдығын және мүгедектігін белгілеп береді.
3.
• Ерте босану- бұл ауру анадан-ауру балатуылады дегені, себебі оның негізінде
жатқан ананың ауруы баланың
денсаулығына,өсуіне әсерін тигізбей
қоймайды.Мерзімінен бұрын туылған
балалар уақытылы туылған балалар мен
салыстырғанда көбінесе нәрестелік кезінде
өліп кетеді, егерде тірі қалған жағдайында
да неврологияны, соматик аурулармен тез
ауырады, психомоторлық өсуден артта
қалады. Көру, есте сақтау, өкпенің
созылмалы ауруларымен тез ауырғыш
келеді.
4.
• Соңғы жылдар ішінде мерзімінен бұрынтуылған балаларды күтуде көп жетістікке
жеткен,соның нәтижесінде бала өлімшілігі,
аурушаңдығы азайған, бірақ ерте босану
соңғы жылдарда кемімеген, керісінше
көбейген.Бұл эко программасымен
егіздердің туылуы, овуляцияны стимульдеу,
жыныс жолдары арқылы жұғатын
инфекциялардың көбеюінен болады.
5.
Уақытынан бұрын туылғаннәресте уақыты жетіп туылған
нәрестеден сыртқы белгілерімен
ажыратылып тұрады. Бойы 3545-47 см, денесінің ұзындығы,
аяқтары қысқа, терісі қызарған,
құрғақ, жиырылған,түкті,
саусақтары, қол аяқтары жақсы
жетілмеген болады.
6. Ерте босанудың негізгі себептері:
• Жедел, созылмалы бактериальді жәневирусты инфекциялардың болуы;
• Ана мен баладағы стресстік жағдайлар;
• Экстрагенитальдық аурулар;
• Жүктіліктің асқынуы;
• Плацентадағы жетіспеушілік;
Осы себептер баланың ерте туылуына себеп
болуы мүмкін.
7. Әйелдердің жыныстық мүшелеріндегі анатомиялық және функциональдық өзгерістері:
• Әйелдердің жыныстық мүшелеріндегіанатомиялық және функциональдық
өзгерістері:
Жатырдың жетілмеуі;
Жатырыдың дамуындағы ақаулар;
Истмико-цервикальды жетіспеушілік;
Егіздер-жатырдың нормадан тыс созылуына алып
келеді.
Преэклампсия, эклампсия;
Егіз жүктіліктің асқынуы;
Резус-қайшылық;
Қан кетулер;
Жатырішілік инфекция;
Жатыр мойнының жетіспеушілігі.
Мерзімінен ерте босануға әкеледі.
8.
• Әйелдің әлеуметтік жағдайының төмендігі;• Ауыр еңбек жұмысы;
• Әйел жасы: 18 астан төмен, 30 жастан
жоғары болса;
• Шылым шегу, спиртті ішімдіктер қолдану;
• Алдыңғы жүктіліктерінде медициналық
аборт, өзіндік түсіктер;
• Бұрынғы жүктілігі 2-4 рет ерте үзілсе;
• Зәр шығару органдарының инфекциялы
аурулары.
9. Дәрігерлер жағынан,яғни медициналық көрсеткіштері бойынша ерте босандырып алу мына жағдайларда болады:
Ана жағынан көрсеткіш: Жүкті әйелдегі ауырэкстрогенитальдық ауру.
Жүктіліктің асқынуы- преэклампсияның ауыр
дәрежесі, гепатоз, көп ағзалардың жұмыс
жасауының жетіспеушілігі ана өміріне қауіп
төндіреді.
Бала жағынан көрсеткіш: Нәрестедегі ақау,
нәрестенің жатыр ішінде өліп
қалу,кардиотокография, доплерометрия
көрсеткіштері бойынша нәресте жағдайының
прогрессивті төмендеуі, нәрестеге реанимация
және интенсивті емдеуді қажет ететін жағдайлар.
10. Ерте босанудың белгілері:
Іштің және белдің сыздап ауруы;
Қынапқа және тік ішекке қысым түсуі;
Зәр шығарудың тездеуі;
Жыныстық жолдан алқызыл түстес қанның
көрінуі.
Егер де жүкті әйелде осы белгілер байқалса, тез
арада дәрігерге қаралуы тиіс.
Өздігінен ерте босану мен дәрігерлер жағынан
мерзімінен бұрын босандыруды ажырату керек.
11. Асқынулары:
Қағанақ суы мезгілінен бұрын кетеді(40%);
Босану ауытқулары байқалады:
-толғақ әлсіздігі;
-қарқынды толғақ;
Нәресте гипоксиясы;
Көп қан жоғалту;
Инфекциялық асқынулар.
12. Емдік тактика:
Сол қапталға жату,тыныштық сақтау, жынысқатынасына бармау.
Көбірек сұйықтық ішу- бұл жатырдың қан
айналымынын жақсартады.
Симптомсыз бактериурияға тексеру.Егер де табылса
7 күн антибиотикпен емдеу.
Темекі тартуды тоқтату.
Жүйке жүйесінің қозуын басатын дәрілер қолдану;
Спазмолитиктер тағайындау;
Прогестерон,витаминдер,адреномиметиктер т.б.
13.
Толғақ басталса босануды ұстамды, ұқыптыжүргізу;
Құрсақ ішіндегі нәрестенің өкпесінің жетілуі
үшін дексаметазонды қолдану,фетоплацентарлық жетіспеушіліктің комплексті
емдерін қолдану.
Босанудың 2-кезеңінде нәрестенің
жарақаттануын төмендету үшін перинеонемесе эпизиотомия жасайды.
14. Адын-алу шаралары:
Қыз баланың жыныстық жетілукезеңінде дұрыс өсіп-жетілуін
бақылау;
Жасанды түсіктің алдын-алу;
Жүктілігі мезгілсіз үзілген
әйелдерді ұқыпты зерттеу,
патогенетикалық ем жүргізу;
Кәсіптік зияндылықпен күресу;
Санитариялық жандандыру
жұмыстарын жүргізу.
15.
АнықтамасыҚағанақ суының босануға дейін ағып кетуі - жатырдың үнемі жиырылуының
басталуына дейін қағанақ қабығының өздігінен жыртылуы.
Жүктіліктің шала болуы кезіндегі қағанақ суының босануға дейін ағып кетуі
(ДИВ) жүктіліктің кезеңін 2%-да ғана асқындырады, бірақ мезгілінен бұрын
босанудың 40%-мен байланысты және неонатальді ауру (нәрестелік кезеңге
қатысты) мен өлім-жітім себептерінің басым көпшілігі болып саналады.
Жүктіліктің шала болуы кезіндегі неонатальді өлім-жітімнің негізгі үш себебі
де қағанақ суының босануға дейін ағып кетуімен байланысты: жүктіліктің шала
болуы, сепсис және бүйректің жетілмеуі (гипоплазиясы). Анаға қауіп төну, ең
алдымен, хориоамнионитпен байланысты. Жыныс мүшелерінің төменгі
бөлігінен көтерілген инфекция мен қағанақ суының босануға дейін ағып кетуі
арасындағы байланыс бар екендігі дәлелденген. Жүктіліктің шала болуы
кезіндегі қағанақ суының босануға дейін ағып кетуімен зардап шегетін
науқастардың үшіншісінің жыныс мүшелерінің өсін себінділерінің оң
нәтижелері бар, одан басқа, бактериялардың интакті мембрана арқылы кіруі
мүмкін екендігін зерттеулер дәлелдеді.
16.
ЖіктелуіКлиникалық диагноз
МКБ-10
22-ден 27-і аптаға дейінгі гестациялық
мерзім кезінде қағанақ суының
босанудың басталуына дейінгі ағып
кетуі
0.42;0.42.0; 0.42.2; 0.42.1; 0.42.9
«Қағанақ суының мерзімінен бұрын
босанудың басталуына дейінгі ағып
кетуі» - жүктіліктің 28 - ден 37-ге
дейінгі толық аптасында іштегі
нәресте қабығының жыртылуы
0.42;0.42.0; 0.42.2; 0.42.1; 0.42.9
«Қағанақ суының мезгілінде
босанудың басталуына дейінгі ағып
кетуі» - жүктіліктің 37- аптасынан
бастап іштегі нәресте қабығының
жыртылуы
0.42;0.42.0; 0.42.2; 0.42.1; 0.42.9
17.
ДиагностикаДиагностика критерилері
Шағымдар мен анамнез
Көптеген жағдайларда, диагнозы өзіндік иісі бар мөлдір сұйық зат қынаптан
кенеттен аққанына байланысты, артынан - жалғасқан аздаған шығындылар білінеді.
18.
Физикалық тексерулерҚағанақ суының босануға дейінгі ағып кетуінен сезіктенген кезде саусақпен
тексеруге болмайды, себебі инфекция таралу қауіпі өседі және жүктілік пен
босануды әрі қарай бақылау әдісін анықтауға пайдасы болмайды. Егер қабықтың
жыртылуы айтарлықтай ертерек болса, диагноз қою қиынға түседі.
Анамнезді тыңғылықты жинаған кейін келесі диагностикалық тестерді жүргізуге
болады:
Науқасқа таза төсеніш (прокладка) ұсынып, 1 сағаттан кейінгі бөлінген
шығындының (выделения) сипаты мен мөлшеріне баға беру.
Гинекологиялық креслода зарарсызданған (стерильный) айнамен қарау керек жатыр мойны каналынан аққан немесе артқы күмбездегі шығынды диагнозды
растайды.
"Нитразиндік тест" (15% жалған оң жауаптары) өткізу керек.
Цитологиялық тест өткізу керек - "папоротник" симптомдары (жалған теріс
жауаптар жиілігі 20% аса).
УДЗ жасау керек - жатырдан сұйықтықтың ағып біткенін олигогидрамнион
тіркесімен көрсететін ДИВ диагнозы растайды .
Су аз екенін растайтын акушерлік объективті тексерудің мәліметтері
19.
Жүктіліктің 34 аптаға дейінгі гестациялық мерзімі кезінде қағанақ суыныңбосануға дейінгі ағып кетуін бақылау:
1. III деңгейдегі акушерлік стационарға немесе,ондай орын жоқ болған жағдайда
шала туған балаларға білікті көмек көрсете алатын кез келген II деңгейдегі
стационарға ауыстыру.
2.Күту әдісі (қынапты тексермей).
3. Науқасты бақылау жүктілік патологиясы бөліміндегі палатада жүзеге асырылады
(дене қызуын, жүрек ырғағын , іштегі нәресте ЧСС, жыныс мүшелерінен бөлінген
шығындыны, босану тарихына арнайы парақ бастап, 4 сағат сайын жатырдың
жиырылуын бақылау). Босану басталған кезде - перзентханаға бөліміне ауыстыру
керек.
4. Токолитиктер мезгілінен бұрын босанғанда, 48 сағаттан аспайтын кезеңде
перинатальдық орталыққа ауыстыруға және кортикостероидтар курсын жүргізу
көрсетілген .
5. Антибиотикопрофилактика қағанақ суының босануға дейінгі ағып кету диагнозы
қойылғаннан кейін бірден басталады және бала туылғанға дейін 7 күннен аспайтын
уақытта жүргізіледі.
6. Іштегі нәрестенің РДС профилактикасы үшін кортикостероидтар қолданылады.
20.
Инфекция белгісі білінсе кортикостероидтарды пайдалануға болмайды.Күту әдісі-тәсілінің ұзақтығы төмендегі жағдайларға байланысты:
- гестациондық мерзімге (28-31 аптада - әр аптасы маңызды, 32-34 аптада - әр 2-3
күн сайын);
- іштегі нәрестенің жағдайы;
- инфекцияның бар-жоқтығы.
Инфекция белгілері:
• Анасының дене қызуының көтерілуі (>38° C);
• Іштегі нәрестенің тахикардиясы (>160 соқ./мин.);
• Анасының тахикардиясы (>100 соқ/мин.) - барлық үш белгісі де
патогномониялық болып саналмайды;
• Жатырдан шіріген исі бар шығынды ағуы;
• Жатыр тонусының көтерілуі (соңғы екі симптом инфекция белгісі болып
табылады).
Инфекция белгілерінің пайда болуы күту әдісін тоқтату болып саналады және тез
арада босандыру керек.
21.
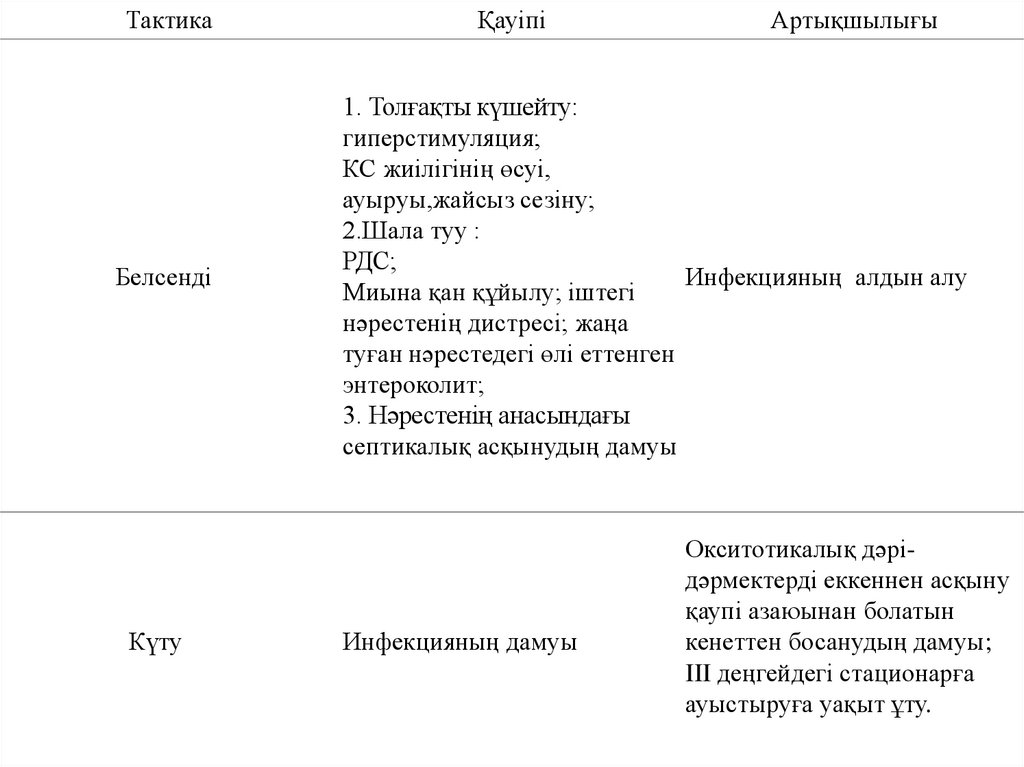
ТактикаБелсенді
Күту
Қауіпі
Артықшылығы
1.Толғақты күшейту:
гиперстимуляция;
КС жиілігінің өсуі,
ауыруы,жайсыз сезіну;
2.Шала туу :
РДС;
Миына қан құйылу; іштегі
нәрестенің дистресі; жаңа туған
нәрестедегі өлі еттенген
энтероколит;
3. Анадағы септикалық
асқынудың дамуы
Инфекцияның алдын алу
Инфекцияның дамуы
1. Іштегі нәрестенің бүйрегінің
жетілуін тездетеді
Кортикостероидтардың әсерін
іске асыру.
2. III деңгейдегі стационарға
ауыстыруға уақыт ұту.
3. Іштегі нәрестенің өсуі.
4. Окситотикалық дәрідәрмектерді еккеннен асқыну
қаупі азаюымен
болатын кенеттен босанудың
дамуы;
22.
Жүктіліктің 34-37 аптаға дейінгі гестациялық мерзімі кезінде қағанақ суыныңбосануға дейінгі ағып кетуін бақылау:
1. Күту әдіс-тәсілін қолдану мүмкін (іншекті тексермей).
2. Науқасты бақылау жүктілік патологиясы бөліміндегі палатада жүзеге асырылады
(дене қызуын, жүрек ырғағын, іштегі нәрестенің ЖЖЖ, жыныс мүшелерінен бөлінген
шығындыны, босану тарихына арнайы парақ бастап, 4 сағат сайын жатырдың
жиырылуын бақылау).
3. Қағанақ суының босануға дейінгі ағып кету диагнозы қойылғаннан кейін бірден
антибиотикопрофилактика басталады (жоғарыдағыға қараңыз).
4. Глюкокортикоидтармен РДС профилактикасын жүргізудің жөнділігін жүктіліктің
мерзімін дәл санай алмаған жағдайда қарастыруға болады.
23.
ТактикаБелсенді
Күту
Қауіпі
Артықшылығы
1. Толғақты күшейту:
гиперстимуляция;
КС жиілігінің өсуі,
ауыруы,жайсыз сезіну;
2.Шала туу :
РДС;
Инфекцияның алдын алу
Миына қан құйылу; іштегі
нәрестенің дистресі; жаңа
туған нәрестедегі өлі еттенген
энтероколит;
3. Нәрестенің анасындағы
септикалық асқынудың дамуы
Инфекцияның дамуы
Окситотикалық дәрідәрмектерді еккеннен асқыну
қаупі азаюынан болатын
кенеттен босанудың дамуы;
III деңгейдегі стационарға
ауыстыруға уақыт ұту.
24.
Жүктіліктің 37 аптадан асқан гестациялық мерзімі кезіндеқағанақ суының босануға дейінгі ағып кетуі
Мезгілі жеткен жүктілік кезіндегі ҚБА-ның жиілігі 10% (6-19%)
шамасында. Әйелдердің басым көпшілігінде қағанақ суының
өздігінен ағып кетуінен кейін босану өздігінен басталады:
• 70% -нда - 24 сағаттың ішінде;
• 90%-нда -48 сағаттың ішінде;
• 2-5%- нда босану 72 сағаттың ішінде де басталмайды;
• жүкті әйелдердің осындай пайызында да босану 7 тәуліктен
кейін де басталмайды.
1/3 жағдайда мезгілі жеткен жүктілік кезіндегі ҚБА-ның себебі жыныс мүшелеріндегі инфекция,(субклиникалық формалары).
25.
БақылауКүту және белсенді әдіс-тәсілі қолданылуы мүмкін. Науқас және оның отбасы анасы
мен іштегі нәресте туралы барлық ақпаратты және қай әдіс-тәсілдің артықшылығын
білуі - науқастан міндетті түрде таңдалған әдіс-тәсілге жазбаша келсімі болуы керек.
Тактика
Белсенді
Күту
Қауіпі
Артықшылығы
1. Толғақты күшейту:
гиперстимуляция;
КС жиілігінің өсуі,
ауыруы,жайсыз сезіну;
Инфекцияның алдын алу
іштегі нәрестенің дистресі;
2. Нәрестенің анасындағы
септикалық асқынудың
дамуы
Окситотикалық дәрідәрмектерді еккеннен
Инфекцияның дамуы
асқыну қаупі азаюымен
болатын кенеттен
босанудың дамуы
26.
Күту әдіс-тәсілі (сусыз кезеңнің 24 сағатына дейін):1. Қынапты тексермей.
2. Науқасты бақылау жүктілік патологиясы бөліміндегі палатада
жүзеге асырылады (дене қызуын, жүрек ырғағын, іштегі
нәрестенің ЖЖЖ, жыныс мүшелерінен бөлінген шығындыны,
босану тарихына арнайы парақ бастап, 4 сағат сайын жатырдың
жиырылуын бақылау), босану басталған жағдайда акушерлік
бөлімге ауыстыру керек.
3. Сусыз кезең 18 сағаттан асқан кезде босанғанға дейін әр 6
сағат сайын антибиотикопрофилактика жүргізу керек.
Инфекция белгілері пайда болғанда - күту әдіс-тәсілін тоқтатып,
іштегі нәрестенің жағдайын ескере отырып, тез арада
босандыру ісіне кірісу керек.
27.
Сусыз кезеңнің 72 сағатынан кейін толғақ күшейген жағдайда инфекцияныңжиілігі және КС өседі
Белсенді тактика:
1. Қынапты саусақпен тексерген кездегі жатыр мойнының жағдайы.
2. Жатыр мойны жетілмеген кезде (Бишопа шкаласы бойынша < 6 балл) простагландиндерді қолдану көрсетілген (тек қана интравагинальді).
3. Жатыр мойны жетілген кезде - босанудың қозуы простагландиндар және
окситоцинмен де болуы мүмкін.
4. Оперативті босандыру акушерлік көрсеткіштер бойынша сусыз кезеңге және
хориоамнионит белгісіне қарамастан әдеттегі әдіс бойынша жасалады.
5. Сусыз кезең 18 сағаттан асқан кезде босанғанға дейін әр 6 сағат сайын
антибиотикопрофилактикалар жүргізіледі.
Хориоамниониттың клиникалық белгілері болған кезде ғана антибиотикотерапиялар
көрсетілген.
Хориоамнионит - тез арада босандырудың абсолюттік көрсеткіші және де әдеттегі әдіс
бойынша оперативті босандаруға қайшы келмейді.
Босанғаннан кейінгі бақылау:
Босану кезінде хориоамнионит белгілері болмаса - босанғаннан кейінгі кезеңде
антибиотикотерапия тағайындалмайды.
Инфекция белгілері болса - антибактериальдық терапия тағайындалады.
Терапия қалыпты температураның 48 сағатына дейін созылады.
28.
Лабораторлық зерттеулер:1. Қабылдау бөлмесі сатысында - қағанақ суының бар-жоқтығын білу үшін айнамен
алынған іншектік жағынды ("папоротник" симптомы).
2. Қанның жалпы анализі лейкоформулардың есебімен. Бұл анализдің негізгілері
босану басталғанға дейін әр 12 сағат сайын.
3. Зәрдің жалпы анализі. Патологиялық өзгерулер болмаған жағдайда (протеинурия,
микроскопия) босанғаннан кейінгі кезеңде, стационардан шығарда қайталау.
4. Қан тобы және резус-фактор.
5. ВИЧ, RW-ға тексеру.
6. Босануды ауырлататын соматикалық немесе акушерлік патология бірлесіп келген
жағдайда қанның биохимиялық қосымша анализін алу керек (жалпы билирубин,
плазманың жалпы белогін, АЛТ, АСТ, креатинин, зәр, коагулограмма).
Инструменталдық зерттеулер:
1. Іштегі нәрестенің УДЗ, оның биометриясы, жетілу дәрежесі (гестация мерзімі
кезінде 37 апта дейін), қағанақ суының мөлшері, доплерометрия (көрсеткіш бойынша).
2. Жүкті әйелдің дене қызуын 4 сағат сайын бақылау (босану тарихы қағазындағы
бақылау парағына тіркеу).
3. Жүкті әйелдің АҚ, ЖЖЖ сағат сайын өлшеу (босану тарихы қағазындағы бақылау
парағына тіркеу).
3. Диурезді бақылау (босану тарихы қағазындағы бақылау парағына тіркеу).
4. Іштегі нәрестенің ЖЖЖ стетоскоппен 30 минут сайын бір рет немесе ауық-ауық
КТГ бақылау. Мекония араласқан қағанақ суының ағу кезінде, окситоцинмен толғақты
күшейткенде, босануды ЭДА фонында жүргізгенде - үздіксіз КТГ.
29.
Дифференциалды диагнозСимптомдары
Жеке симптомдары
Диагноз
Қынаптан сулы сұйықтық
1. Сұйықтың кенеттен қаты ағуы
немесе ауық- ауық ағып бітуі
2. Сұйықтың қынап аузынан
Қағанақ көпіршігінің мезгілінен
көрінуі
бұрын жыртылуы
3. Су кетудің басталуынан бастап
1 сағат ішінде толғақтың болмауы
1. Жүктіліктің 22 аптасынан кейін
іншектен аққан жаман иісті
сұйықтық
2. Дене қызуы жоғары\қалшылдау
3. Іштің ауруы
1. Анамнезде - судың кетуі
2. Жатырдың ауыруы
3. Іштегі нәрестенің жүрек
соғысының жиілігі
4. Іншектен аздап қан кету
Амнионит
1. Қынаптан аққан жаман иісті
сұйықтық
2. Анамнезде су кету
көрсетілмеген
қышу
көпіршік\ірімшікті сұйықтық
іштің ауыруы
дизурия
Вагинит\цервицит
Қанды сұйықтық
1. Іштің ауыруы
2. Іштегі нәресте қимылының
әлсіреуі
3. Қынаптан ауыр, ұзақ қан кету
Босанғанға дейінгі қан кету
Қынаптан қанға боялған сілемейлі Жатыр мойнын ашу және тегістеу
Мезгілінде туу
немесе сулы сұйықтық ағу
толғақ
30.
Емдеу тактикасыЕм мақсаты
34 аптаға дейінгі мерзімдегі іштегі нәресте РДС профилактикасы,
инфекция профилактикасы. Жатыр мойны жетілмеген жағдайда - жүкті
әйелдің ағзасын босануға дайындау мақсатында простагландиндарды
интравагинальды қолдану. Толғақты күшейту мақсатында - в/і окситоцин
немесе простагландиндерді қолдану.
Дәрі-дәрмексіз ем
Режим № 3, тамақтану мен сұйық ішуге шектеу жоқ.
Жеке бастың гигиенасы. Тәулігіне 1-2 іш киім
ауыстыру, сағат сайын төсеуіш (подкладка) ауыстыру.
31.
Дәрі-дәрмектік ем:1. РДС профилактикасы мақсатында - кортикостероидтар - курсына 24 мг;
бетаметазонды (по 12 мг).
2. б/і 24 сағатан кейін немесе 24 мг дексаметазон (12 сайын 12 мг-нан в/і) (1a).
3. Гестацияның 28 ден 37 аптаға дейінгі мерзімінде антибиотикопрофилактика ҚБА
диагнозын қойғаннан кейін бірден басталады және бала туғанға дейін жалғасады, бірақ
7 күнен аспауы керек ( 8 сағаттан кейін 0,5-тен таблеткадағы эритромицин) (1a).
Гестация мерзімі 37 аптадан асқан кездегі ҚБА жағдайында усыз кезең 18 сағаттан
асқан кезде антибиотикопрофилактика - босанғанға дейін 6 сағат сайын 2 г в/і
(жақсырақ) ампициллин немесе в/і.
ҚБА белсенді әдіспен жүргізуде антибиотикотерапия хориоамниониттың клиникалық
белгілері болған кезде ғана болды (6 сағат сайын 2 г в/і ампициллин (бала туылғанға
дейін салуға болады) + бала туылғаннан кейін тәулігіне 1 рет 5 мг/кг в/і гентамицин; 8
сағат сайын 500 мг метрогил). Қалыпты температурада терапия 48 сағатқа дейін
созылады.
4. Токолитиктер (гинипрал 4 мл-нан инфузионно натрия хлоридтің 0,9% 400мл
физиологиялық ертіндіде) мезгілінен бұрын босананған кезде 48 сағаттан аспайтын
кезеңге тағайындалған.
5. Ағзаны босануға дайындау мақсатында жатыр мойнының артқы свод
простагландинді енгізу жолмен, мысалы - препидил - гель.
6. Толғақты күшейту - окситоцин.
32.
ПрофилактикаГестация мерізімі
34 аптадан аз
34-37 апта
37 аптадан көп
Әдіс-тәсілі
Күту
Күту;
Белсенді
Белсенді;
Күту
Госпитализациялау
III - II деңгейдегі
стационар
III - II деңгейдегі
стационар
II деңгейдегі
стационар
Шаралар
Арнайы терапия
Босандыру
Босанғанға дейін
Токолитиктер 48 сағат, антибиотиктер (7
босанғанға дейін
аптадан аспайтын),
антибиотиктер (7
гестация мерзімі
аптадан аспайтын),
күмәнді болғанда
РДС профилактикасы РДС профилактикасы
Инфекция бар кезде
толғақты күшейту
Инфекция бар кезде
толғақты күшейту
18 сағатқа асқан сусыз
аралықта немесе
инфекция
кезінде антибиотикте
р
Инфекция бар кезде
толғақты күшейту
33.
Пайдаланылған әдебиеттерАурулардың диагностикасы және емдеу хаттамалары (Приказы №764 - 2007,
№165 - 2012)
Хаттаманы дайындау барысында пайдаланылған әдебиеттер: 1. «Руководство
по эффективной помощи при беременности и рождения ребенка» - Мерей Энкин,
Марк Кейрс, Джеймс Нейлсон, Кэролайн Краутер, Лилия Дьюли, Элен Ходнет,
Джустус Хофмейер. Перевод с английского под редакцией Михайлова А. 2003год 2. Kenyon S. еt al. Antibiotics for preterm premature rupture of membranes
(Cochrane Review), Cochrane Library, Issue 3, 2002. 3. Tan B., Hannah M. Oxytocine
for prelabour rupture of membranes at term. Cochrane Databese Syst. Rev.
2000;(2):CD000157. 4. Flenady V., King J. Antibiotics for prelabour rupture of
membranes at or near term (Cochrane Review). In: The Cochrane Library, Issue 3,
2002.






























 medicine
medicine








