Similar presentations:
Ведение больных с ОНМК. Тромболитическая терапия
1.
НЕКОММЕРЧЕСКОЕ АКЦИОНЕРНОЕ ОБЩЕСТВОМЕДИЦИНСКИЙ УНИВЕРСИТЕТ КАРАГАНДЫ
СОСТАВИТЕЛЬ: ПРОФЕССОР ГРИГОЛАШВИЛИ М.А.
Ведение больных с ОНМК.
Тромболитическая терапия.
2.
ОПРЕДЕЛЕНИЕОстрые
нарушения
мозгового
кровообращения (ОНМК) представляют собой
группу заболеваний, развивающихся вследствие
острого расстройства кровообращения головного
мозга.
ОНМК, вызывающие стойкие неврологические
нарушения, носят название инсульта, а в случае
регресса симптоматики в течение суток синдром
классифицируют как транзиторную ишемическую
атаку (ТИА).
*https://www.smed.ru/guides/65678/doctor/#top_part_obshaya
3.
АКТУАЛЬНОСТЬПо данным ВОЗ в 2016 году во всем мире от инсульта умерло 5,78
миллиона человек, из которых треть умирает в течение
последующего года [1,2].
В США инсульт настигает каждые 40 секунд и каждые 4 минуты кто-то
умирает от инсульта, что приводят 140 000 случаев смертей
ежегодно [3].
В Российской Федерации инсульт возникает 500 тысяч человек в год,
каждые 30 секунд у кого-то случается эта катастрофа [4,5], и
смертность от инсульта составляет 374 на 100 тысяч населения
каждый год [6].
1. World Health Organization. The top 10 causes of death. http://www.who.int/gho/mortality_burden_disease/causes_death/top_10/en; accessed 29th
October 2018.
2. Утеулиев Е.С., Конысбаева К.К., Жангалиева Д.Р. и др., «Эпидемиология и профилактика ишемического инсульта», Вестник КазНМУ №4, стр.122125, 2017.
3. Nicolas Drenck , Soren Viereck, Josefine Stokholm Bækgaard et al., «Pre-hospital management of acute stroke patients eligible for thrombolysis – an
evaluation of ambulance on-scene time», Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine, 27:3, pp.1-8, 2019.
4. Максимов Р.С., Деомидов Е.С., Нестерин К. В., «Тромболитическая терапия при ишемическом инсульте», Академия (Academy): научнометодический журнал. Том 1. № 6 (21), стр. 84-88, 2017.
5. Стаховская Л.В., Котов С.В., «Инсульт», руководство для врачей, стр. 397, 2014.
6. Литвинова М.А., «Инсульт: современные тенденции развития и профилактическая работа врача», the Journal of scientific articles “Health and
Education Millennium”, vol. 19. №5, pp. 20-23, 2017
4.
Адильбеков Е.Б., соавт. «Динамика развития инсультной службы Республики Казахстан», журнал «Нейрохирургия и неврологияКазахстана» №2 стр. 3-9, 2018.
5.
Адильбеков Е.Б., соавт. «Динамика развития инсультной службы Республики Казахстан», журнал «Нейрохирургия и неврологияКазахстана» №2 стр. 3-9, 2018.
6.
7.
РАЗЛИЧАЮТ ИШЕМИЧЕСКИЙ ИНСУЛЬТ (ИНФАРКТ МОЗГА) ИГЕМОРРАГИЧЕСКИЙ ИНСУЛЬТ (ВНУТРИЧЕРЕПНОЕ
КРОВОИЗЛИЯНИЕ)
Ишемический
инсульт возникают в
результате критического снижения или
прекращения
кровоснабжения
участка мозга, с последующим
развитием очага некроза мозговой
ткани — мозгового инфаркта.
*https://www.smed.ru/guides/65678/doctor/#top_part_obshaya
8.
Геморрагические инсульты возникают врезультате
разрыва
патологически
измененных сосудов мозга с образованием
кровоизлияния
в
ткань
мозга
(внутримозговое кровоизлияние) или под
мозговые
оболочки
(спонтанное
субарахноидальное кровоизлияние
*https://www.smed.ru/guides/65678/doctor/#top_part_obshaya
9.
КОД ПО МКБ 10G45 Преходящие транзиторные церебральные ишемические приступы
(атаки) и родственные синдромы
I. 60.9 Субарахноидальное кровоизлияние неуточненное
I. 61 Внутримозговое кровоизлияние
I. 61.0 Внутримозговое кровоизлияния в полушарие субкортикальное.
I. 61.1Внутримозговое кровоизлияние в полушарие кортикальное
I.61.2Внутримозговое кровоизлияние в полушарие неуточненное.
I. 61.3Внутримозговое кровоизлияние в ствол мозга.
I. 61.4Внутримозговое кровоизлияние в мозжечок.
I. 61.5Внутримозговое кровоизлияние внутрижелудочковое.
I. 61.6Внутримозговое кровоизлияние множественной локализации.
I. 61.9Внутримозговое кровоизлияние неуточненное.
I. 62Другое нетравматическое внутричерепное кровоизлияние.
10.
КОД ПО МКБ 10I. 62.0Субдуральное кровоизлияние (острое, нетравматическое).
I. 62.1Нетравматическое экстрадуральное кровоизлияние.
I. 63Инфаркт мозга
I. 63.0Инфаркт мозга, вызванный тромбозом прецеребральных
артерий.
I63.1Инфаркт мозга, вызванный эмболией прецеребральных артерий.
I63.2Инфаркт мозга, вызванный неуточненной закупоркой или стенозом
прецеребральных артерий.
I63.3Инфаркт мозга, вызванный тромбозом мозговых артерий.
I. 63.4Инфаркт мозга, вызванный эмболией мозговых артерий.
I. 63.5Инфаркт мозга, вызванный неуточненной закупоркой или
стенозом мозговых артерий.
I. 63.6Инфаркт мозга, вызванный тромбозом вен мозга, непиогенный.
11.
КОД ПО МКБ 10I. 64Инсульт, не уточненный как кровоизлияние или инфаркт.
I. 69 Последствия цереброваскулярных болезней.
I. 69.0 Последствия субарахноидального кровоизлияния
I. 69.1 Последствия внутричерепного кровоизлияния.
I. 69.2 Последствия другого нетравматического внутричерепного
кровоизлияния.
I. 69.3 Последствия инфаркта мозга.
I. 69.4 Последствия инсульта, не уточненное как кровоизлияние или
инфаркт.
12.
ФАКТОРЫ РИСКАТранзиторная ишемическая атака
Артериальная гипертензия.
Гиперлипидемия: гиперхолестеринемия,
гипертриглицеридемия.
Пожилой и старческий возраст.
Мерцательная аритмия. Увеличение риска в 3 – 5 раз.
Курение. Увеличение риска в 2 – 4 раза.
Сахарный диабет. Увеличение риска в 2 – 4 раза.
ИБС. Увеличение риска в 2 – 4 раза.
«Малый» инсульт в анамнезе.
Злоупотребление алкоголем. Употребление кокаина.
Избыточная масса тела.
Недостаточная физическая активность.
Прием оральных контрацептивов
*https://www.smed.ru/guides/44047#Po_porazhennomu_sosudistomu_basseinu
13.
ФАКТОРЫ РИСКАМигренозный статус в анамнезе.
Заболевания сердца, васкулиты, гематологические
заболевания
Кардиальный гиподинамический синдром вследствие
уменьшения минутного объема сердца (при ИБС,
нарушениях ритма, артериальной гипертензии), величина
которого менее 3 литров свидетельствует об угрозе
развития гемодинамического подтипа ишемического
инсульта.
Стойкая выраженная артериальная гипотензия на фоне
атеросклероза экстра- или интракраниальных артерий.
Является фактором снижения мозговой перфузии,
повышенного тромбообразования и развития
гемодинамического подтипа ишемического инсульта.
*https://www.smed.ru/guides/44047#Po_porazhennomu_sosudistomu_basseinu
14.
15.
ТРАНЗИТОРНЫЕ ИШЕМИЧЕСКИЕ АТАКИпреходящие
неврологические
нарушения,
вызванной очаговой ишемией головного мозга
или сетчатки, продолжительностью обычно
менее одного часа без признаков инфаркта по
данным нейровизуализации
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
16.
КЛИНИКА ТИАпреходящими очаговыми неврологическими симптомами и зависит от
бассейна нарушения кровообращения мозга :
каротидный бассейн: преходящими моно – или гемипарезами,
чувствительными нарушениями, расстройствами речи, преходящее
нарушение зрения на один глаз
вертебро–базилярный – преходящее вестибулярные и мозжечковые
расстройства
(системное
головокружение,
тошнота,
атаксия),
невнятность речи (дизартрия), онемение на лице, диплопия,
одностороннее или двусторонние двигательные и чувствительные
расстройства, гемианопсия или преходящее нарушение зрения на оба
глаза
.
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
17.
В большинстве случаев диагноз ТИА ставитсяретроспективно,
так как на момент осмотра больного специалистом
очаговая неврологическая симптоматика у него
отсутствует. В связи с этим необходимы тщательный
сбор анамнеза и знание клинических проявлений ТИА
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
18.
Анамнез заболевания:время начала и регресса симптомов заболевания: (часы, минуты);
наличие в анамнезе подобных пароксизмальных состояний ранее;
наличие в анамнезе перенесенных нарушений мозгового
кровообращения;
наличие в анамнезе артериальной гипертензии;
наличие окклюзирующих и стенозирующих поражений магистральных
сосудов головы;
наличие в анамнезе патологии сердца;
наличие в анамнезе сахарного диабета;
наличие в анамнезе заболеваний крови;
наличие в анамнезе системных заболеваний соединительной ткани;
наследственный анамнез;
наличие вредных привычек.
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
19.
«ФАКТОРЫ РИСКА ТИА» (ШКАЛА ABCD²)Факторы риска
Age
Возраст ≥60 лет
Blood pressure
Артериальное давление
Систолическое более ≥140 мм.рт.ст. или диастолическое более ≥90
мм.рт.ст.
Clinical features of TIA
Клинические проявления ТИА (выбрать один):
Гомолатеральная слабость с или без нарушений речи или нарушение
речи без гомолатеральной слабости
Duration
Продолжительность:
Продолжительность ТИА ≥60 минут
Продолжительность ТИА 10-59 минут
Diabetes
Сахарный диабет
Общее количество баллов ABCD²
Балл
1
1
2
1
2
1
1
0-7
Высокие баллы по шкале ABCD² ассоциируются с высоким уровнем риска возникновения
инсульта у этих больных через 2, 7, 30 и 90 дней после перенесенного ТИА.
20.
РЕКОМЕНДАЦИИ ПО ОБСЛЕДОВАНИЮ ПОСЛЕ ПЕРЕНЕСЕННОГО ТИАСОГЛАСНО ШКАЛЕ ABCD²:
Баллы по шкале
ABCD²
0-3
4-5
6-7
Риск возникновения Риск возникновения Риск возникновения
Пропорции всех ТИА инсульта на 2-й день инсульта на 7-й день инсульта на 90 –й
после ТИА
после ТИА
день после ТИА
34%
45%
21%
1%
4,1%
8,1%
1,2%
5,9%
11,7%
Действия
3,1%
Исследование в
условиях инсультного
центра может быть
необязательным, если
нет других причин
(например
мерцательная
аритмия и др.)
9,8%
Обследование в
условиях инсультного
центра необходимо в
большинстве случаев
17,8%
Обследование в
условиях инсультного
центра необходимо
* Johnston SC, Rothwell PM, Huynh-Huynh MN et al. Validation and refinement of scores to predict very
early stroke risk after TIA// Lancet, 2007, - 369, -P. 283-292.
21.
Показания для экстренной госпитализации:клинический диагноз транзиторной ишемической атаки. В
случаях
с
преходящим
нарушением
мозгового
кровообращения, даже если у больного к приезду бригады
скорой помощи неврологическая симптоматика бесследно
исчезла, необходима госпитализация в локальный инсультный
центр в кратчайшие сроки. Тип госпитализации – экстренный
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
22.
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙНЕОТЛОЖНОЙ ПОМОЩИ
1) Диагностические мероприятия:
клинико-диагностический FAS-тест (лицо-рука-речь:
асимметрия лица, опущение руки, изменение речи)
контроль пульса и АД;
ЭКГ;
глюкозометрия.
2)
Медикаментозное
лечение:
поддержание
жизнеобеспечивающих функций.
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
23.
НА СТАЦИОНАРНОМ УРОВНЕФизикальное обследование:
описание соматического статуса;
описание неврологического статуса с оценкой по шкале NIHSS
Лабораторные исследования:
общий анализ крови с гематокритом и подсчетом тромбоцитов;
МНО, АЧТВ, ПО, ПВ фибриноген;
глюкоза крови;
общий холестерин, ЛПВП, ЛПНП, бета – липопротеиды, триглицериды;
электролиты крови (калий, натрий, кальций, хлориды);
печеночные трансаминазы, общий, прямой билирубин;
мочевина, креатинин.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
24.
НА СТАЦИОНАРНОМ УРОВНЕКТ головного мозга;
ЭКГ;
холтеровское суточное мониторирование ЭКГ;
УЗИ сердца показано пациентам с наличием кардиальной патологии в
анамнезе, выявленной при объективном исследовании или по данным
ЭКГ, при подозрении на кардиоэмболический генез ТИА;
УЗДГ экстракраниальных сосудов головы или дуплексное сканирование;
МРТ (DV) головного мозга
МСКТА или МРА или КТА для диагностики окклюзии или стеноза экстраи(или) интракраниальных артерий головы (при наличии оборудования) ;
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
25.
ДИАГНОСТИЧЕСКИЙ АЛГОРИТМ ТИА* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
26.
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМУРОВНЕ
1. Наблюдение в блоке нейрореанимации не менее 24 часов
2. Показания для длительного наблюдения в условиях нейрореанимации фибрилляция
предсердий,
нарастание
неврологического
дефицита,
кардиореспираторные заболевания в анамнезе и др.
3. При имеющейся клинике ТИА/малого инсульта и наличии критического
стеноза/острой окклюзии магистральных артерий в течение 24 часов рекомендуется
хирургическое вмешательство (тромбэндартерэктомии).
До 24 часов после ОНМК при минимальном неврологическом дефиците (ТИА, малый
инсульт) и наличии критического стеноза сонной артерии, отсутствии коллатерального
кровотока возможно рассмотреть вопрос об эндартерэктомии/стентирования.
Спустя 2 недели после ОНМК при минимальном неврологическом дефиците с
тенденцией к регрессу при наличии стеноза (субокклюзии) – рекомендуется
каротидной эндартерэктомии/стентирования (УД-А).
Вопрос о нейроангиохирургическом лечении на фоне перенесенной ишемии
головного мозга решается спустя месяц после ОНМК по ишемическому типу.
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
27.
ПОДДЕРЖАНИЕ АДЕКВАТНОГО УРОВНЯ АД:поддержание адекватного уровня АД, целевое значение АД не более
140/90 мм.рт.ст. больного без АГ в анамнезе;
NB! У пациента с АГ в анамнезе снижение АД осуществляют на 15-20% от
исходных величин: на 5-10 мм рт. ст., в час в первые 4 часа, а затем на 5-10
мм рт.ст. за каждые 4 часа. Важно исключить колебания АД.
для профилактики
инсульта рекомендуются
любые схемы
антигипертензивной терапии, которые обеспечивают эффективное
снижение АД;
применяются антигипертензивные препараты следующих групп:
ингибиторы ангиотензин превращающего фермента (ИАПФ), блокаторы
рецепторов ангиотензин 1 (БРА), антагонисты кальция (АК), диуретики, бетаадреноблокаторы (бета-АБ) (лечение согласно клиническому протоколу
«Артериальная гипертензия»).
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
28.
РЕКОМЕНДАЦИИ ПО ВЫБОРУ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ ДЛЯЛЕЧЕНИЯ БОЛЬНЫХ АГ В ЗАВИСИМОСТИ ОТ КЛИНИЧЕСКОЙ СИТУАЦИИ
Поражение органов-мишеней
· ГЛЖ
· БРА, ИАПФ, АК
· Бессимптомный атеросклероз
· АК, ИАПФ
· МАУ
· ИАПФ, БРА
· Поражение почек
· ИАПФ, БРА
Ассоциированные клинические состояния
· Предшествующий МИ
· Любые антигипертензивные препараты
· Предшествующий ИМ
· β - АБ, ИАПФ, БРА
· ИБС
· β – АБ, АК, ИАПФ
· ХСН
· Диуретики, β - АБ, ИАПФ, БРА,
· Мерцательная аритмия
антогонисты альдостерона
пароксизмальная
· ИАПФ, БРА
· Мерцательная аритмия постоянная
· β - АБ, недигидропиридиновые АК
· Почечная недостаточность/протеинурия· ИАПФ, БРА, петлевые диуретики
· Заболевания периферических артерий · АК
Особые клинические ситуации
· ИСАГ (пожилые)
· Диуретики, АК
· МС
· БРА, ИАПФ, АК
· СД
· ИАПФ, БРА
· Беременность
· АК, метилдопа
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
29.
Коррекция уровня глюкозыПри гипергликемии: (уровень глюкозы плазмы крови (ммоль/л)*1860)*0,03=______ ЕД в 1 час в/в. Дозу инсулина изменяют каждый час с
использованием данной формулы.
При гипогликемии ниже 2,7 ммоль/л-инфузия10-20% глюкозы (препарат
для регидратации и дезинтоксикации, раствор для инфузий 20% и 40% по
250 мл, 500 мл) или болюсно в/в 40% глюкоза 30,0 мл.
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
30.
АНТИАГРЕГАНТНАЯ ТЕРАПИЯС
фибрилляцией
предсердий
антикоагулянтная
терапия
индивидуальной дозой варфарина (целевое МНО 2,0 – 3,0).
2.
Пациентам лишенным возможности применять антикоагулянты
перорально ацетилсалициловая кислота 325мг/сут.
Длительный прием антиагрегантов -следует назначать всем пациентам с
ТИА, которые не являются кандидатами для применения
антикоагулянтной терапии (Уровень A).
Ацетилсалициловая кислота остается наиболее доступным, дешевым и
наиболее широко используемым антитромбоцитарным препаратом для
пациентов с ТИА. (Австралийские рек., NZ TIA)
Ацетилсалициловая кислота в дозе 325 мг в сутки в течении 48 часов
после инсульта
1.
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
31.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕНаименование оперативного вмешательства:
тромбэндартерэктомия.
Показания:
при имеющейся клинике ТИА/малого инсульта и наличии
критического стеноза/острой окклюзии магистральных артерий
в течение 24 часов.
NB! До 24 часов после ОНМК при минимальном
неврологическом дефиците (ТИА, малый инсульт) и наличии
критического
стеноза
сонной
артерии,
отсутствии
коллатерального кровотока возможно рассмотреть вопрос об
эндартерэктомии/ стентирования.
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
32.
Дальнейшее ведениебольные, перенесшие ТИА, подлежат диспансерному наблюдению у
врача-невролога в поликлинике по месту жительства;
на амбулаторном этапе в случае не госпитализации под наблюдением
специалистов ПМСП (неврологи, кардиологи, терапевты, врачи общей
практики, эндокринологи, сосудистые хирурги, нейрохирурги и др.)
проводятся необходимые обследования по выявлению причин и
патогенетических механизмов ТИА с консультацией специалистов.
МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ: нет
ПАЛЛИАТИВНАЯ ПОМОЩЬ: нет
* Клинический протокол диагностики и лечения «Транзиторная ишемическая атака » Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
33.
ИШЕМИЧЕСКИЙ ИНСУЛЬТ34.
ИШЕМИЧЕСКИЙ ИНСУЛЬТКлассификация инсультов на основе
патофизиологических признаков по
критериям TOAST:
1. Атеросклероз крупных артерий: инфаркт в
бассейне внечерепных и внутричерепных
артерий со стенозов выше 50% при отсутствии
каких-либо других возможных причин инсульта
(атеротромботический тип по классификации
НИИ неврологии РАМН).
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
35.
2. Кардиальная эмболия:инфаркт при наличии как минимум одного сердечного
заболевания,
непосредственно
связанного
с
инсультом, например предсердной фибрилляции
(кардиоэмболический тип по классификации НИИ
неврологии РАМН).
3. Окклюзия мелких кровеносных сосудов: зона
инфаркта диаметром меньше 1,5 см в бассейне
мелкого пенетрирующего кровеносного сосуда
(лакунарный тип по классификации НИИ неврологии
РАМН).
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
36.
4.Инсульт другой этиологии: инсульт,
вызванный
васкулитом,
ангиопатией,
гиперкоагуляцией.
5. Инсульт неопределённой этиологии: инфаркт
у которого могут быть две или более вероятной
этиологии, а также этиология не установлена
при полном обследовании или обусловленная
недостаточным обследованием.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
37.
ПО ЛОКАЛИЗАЦИИВ соответствии с топической характеристикой очаговой
неврологической симптоматики, по пораженному
артериальному бассейну:
внутренняя сонная артерия;
позвоночные артерии и их ветви,
основная артерия и ветви;
средняя мозговая артерия;
передняя мозговая артерия;
задняя мозговая артерия.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
38.
NB! Алгоритм действий родственников (из дома), медицинскогоперсонала (из ФАП, МП, ВА, ЦРБ, поликлиники) для пациента с
подозрением на инсульт – звонок в скорую помощь для экстренной
транспортировки в ближайший инсультный центр.
NB! При форс-мажорных обстоятельствах или при отсутствии
вызванной скорой неотложной медицинской помощи рекомендуется
начать проведение базисной терапии.
NB! Экстренная госпитализация пациента в кратчайшие сроки в
ближайший
многопрофильный
стационар,
имеющий
специализированное отделение для лечения инсульта (инсультный
центр). При отсутствии специализированного отделения немедленная
доставка в ближайшее из наиболее подходящих медицинских
организаций.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
39.
ДИАГНОСТИЧЕСКИЕ МЕРОПРИЯТИЯ ИАЛГОРИТМ ДЕЙСТВИЯ ПРИ ИИ
1. клинико-диагностический FAS-тест (лицо-рука-речь - асимметрия лица (F),
опущение руки (A), изменение речи (S);
сбор анамнеза заболевания и жизни (опрос пациента, друзей,
родственников, свидетелей) с обязательным уточнением времени
появления симптомов или времени, когда у пациента в последний раз не
наблюдалось симптомов;
контроль пульса и АД;
экспресс анализ сахара в крови;
постановка внутривенного доступа
ЭКГ при подозрении на одновременное с инсультом развитие инфаркта
миокарда.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
40.
2 Транспортировка строго на носилках влежачем положении с приподнятым головным
концом до 30 градусов.
3. При времени появления симптомов менее 6
часов – пациент потенциальный кандидат на
тромболитическую терапию!
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
41.
1.2.
Поддержание жизненно важных функций в
соответствии со схемой неотложной помощи «CAB» компрессия
(непрямой
массаж
сердца),
освобождение дыхательных путей, искусственное
дыхание.
Гиповолемия, АГ, оксигенация, купирование судорог,
температуры, коррекция сахара крови
NB! Концепция «Время-мозг»: Экстренная
транспортировка в ближайший инсультный
центр(40минут-3часа-6часов).
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
42.
АЛГОРИТМ ДЕЙСТВИЙ НА УРОВНЕ ПРИЕМНОГО ПОКОЯСТАЦИОНАРНОГО УРОВНЯ
(НЕВРОЛОГ ИНСУЛЬТНОГО ЦЕНТРА)
Сбор жалоб и анамнеза
физикальное обследование
(FAS-тест)
лабораторные
исследования
подсчет тромбоцитов, гемоглобин,
лейкоциты, гематокрит, АЧТВ, ПВМНО,
фибриноген, время кровотечения.
NB! AHA/ASA от двери до результатов
лабораторных анализов – 45 минут.
физикальное
обследование
инструментальные
исследования
• КТ головного мозга (безконтрастная) – для
исключения геморрагических кровоизлияний и/или
• МРТ головного мозга – в диффузионновзвешенном режиме (DWI) для диагностики зоны
ишемии (при уже сформировавшемся очаге DWI
режим может быть не информативным) и
перфузионно-взвешенных изображений для
верификации зоны пенумбры.
• NB! AHA/ASA от двери до сканирования 25
минут.
NB! определение показаний к тромболитической терапии при доставке пациентов в пределах
«терапевтического окна» (3-4,5-6 часов).
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
43.
ШКАЛА ГЛАЗГОТест-симптом
Баллы - результат
Открывание глаз
4 Произвольное, спонтанное
3 На обращенную речь, в ответ на словесную инструкцию
2 На болевой стимул
1 Отсутствует
Речь
5 Ориентированная полная
4 Спутанная, дезориентированная речь
3 Непонятные, бессвязные слова
2 Нечленораздельные звуки
1 Отсутствует
Двигательная реакция
6 целенаправленная в ответ на словесные инструкции,
выполняет команды
5 целенаправлена на болевой раздражитель
4 нецеленаправлена на болевой раздражитель
3 тоническое сгибание на болевой раздражитель
2 тоническое разгибание на болевой раздражитель
1 отсутствует реакция в ответ на боль
44.
ШКАЛА ГЛАЗГОИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ
Сумма баллов
Оценка состояния сознания
15
Ясное сознание
13-14
Умеренное оглушение
11-13
Глубокое оглушение
8-11
сопор
7-8
Кома 1
5-6
Кома 2
3-4
Кома 3
45.
ШКАЛА ОЦЕНКИ ТЯЖЕСТИ ИНСУЛЬТА NIHSSТест
Критерии оценки
1А
Уровень сознания
1В
Ответы на вопросы (2)
1С
2
3
4
Ответное выполнение
команд (2)
Взгляд (движение
глазных яблок
в горизонтальном
направлении)
Количество балов
0 Реагирует
1 Сомноленция
2 Сопор, заторможенность
3 Кома/не реагирует
0 Правильный ответ на оба вопроса
1 Правильный ответ только на 1 вопрос
2 Неправильные ответы
0 Правильное выполнение обеих команд
1 Правильно выполнена одна команда
2 Не выполнены правильно
0 Нормальные движения
1 Частичный паралич
2 Полный паралич
0 Норма
1 Частичная гемианопсия
Исследование полей
зрения
2 Полная гемианопсия
3 Двусторонняя гемианопсия
0 Норма
1 Умеренная слабость мышц лица
Функции лицевого нерва
2 Частичная слабость мышц лица
3 Частичный односторонний паралич
46.
ШКАЛА ОЦЕНКИ ТЯЖЕСТИ ИНСУЛЬТА NIHSSТест
5
6
7
8
9
10
11
Критерии оценки
Количество балов
0 Отсутствие дрейфа
Двигательные функции верхних 1 Дрейф до 10 с удержания
конечностей, отдельно правой
2 Неспособность удерживать положение
и левой
3 Непреодоление силы тяжести
4 Отсутствие движения
0 Отсутствие дрейфа
Двигательные функции нижних 1 Дрейф до 5 с удержания
конечностей, отдельно правой
2 Неспособность удержания до 5 с
и левой
3 Непреодоление силы тяжести
4 Отсутствие движения
0 Отсутствие атаксии
Координация движений
1 Атаксия одной конечности
2 Атаксия двух конечностей
0 Не утрачена
Исследование чувствительности 1 Утрата средней степени тяжести
2 Тяжелая утрата чувствительности
0 Норма
1 Умеренная афазия
Функции речи
2 Афазия тяжелой степени
3 Мутизм или полная афазия
0 Норма
Артикуляция речи
1 Дизартрия средней степени
2 Тяжелая дизартрия
0 Отсутствуют
Восприятие: угасание
1 Утрата одной сенсорной модальности
или невнимательность
2 Утрата нескольких модальностей
47.
ТЯЖЕСТЬ СОСТОЯНИЯ БОЛЬНЫХ ПО ШКАЛЕNIHSS
лёгкой степени тяжести
3 – 4 баллов
Оглушение
средней степени тяжести
5 - 21 балл
Сопор
тяжёлый инсульт
более 22 баллов
Кома
48.
Визуализирующие методы исследования головного мозга науровне приемного покоя
НЕКОНТРАСТНАЯ КОМПЬЮТЕРНАЯ
ТОМОГРАФИЯ (I; B-NR)
Результаты в течение 20 мин после доставки
по крайней мере у 50% пациентов. (I; B-NR)
Нет достаточных доказательств для
определения пороговых значений жесткости
гипоаттенюации (проницаемости)
компьютерно-томографического исследования
у пациентов с ишемическим инсультом,
не является критерием для отсрочки
внутривенного применения альтеплазы. (III:
не рекомендуется; B-R)
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
49.
Ранние КТ изменения при остром ишемическоминсульте головного мозга
фокальная гиподенсивность паренхимы
набухание коры с сглаживанием борозд и потерей
дифференцировки границы серого и белого вещества
признак гиперденсивности средней мозговой артерии
(СМА)
*Alberta Stroke Program Early CT score
* Aviv RI, Mandelcorn J, Chakraborty S et-al. Alberta Stroke Program Early CT Scoring of CT perfusion
in early stroke visualization and assessment. AJNR Am J Neuroradiol 2007; 28 (10): 1975-80.
50.
КТ ПРИ ИШЕМИЧЕСКОМ ИНСУЛЬТЕГиподенсивные изменения
данный признак отражает развитие цитотоксического отека, к
которому впоследствии присоединяется вазогенный отек –
подобное сочетание определяется как ишемический отек
мозга.
Весьма важной характеристикой является величина участка
поражения, с учетом этого выделяют поражение менее 1/3
зоны васкуляризации средней мозговой артерии и равное или
более 1/3 этой зоны.
Как правило, наличие ранних гиподенсивных изменений
величиной более 1/3 зоны васкуляризации средней мозговой
артерии свидетельствует о развитии обширного инфаркта
мозга и коррелирует с низкой эффективностью системной ТЛТ
и низкой степенью функционального восстановления.
Российские клинические рекомендации по проведению тромболитической терапии при
ишемическом инсульте; Всероссийское общество неврологов, Национальная ассоциация по борьбе
с инсультом
51.
Утрата обычного контраста по плотности между серым ибелым веществом мозга:
отражает быстрое нарастание цитотоксического отека в
сером веществе мозга по сравнению с белым.
Повышение содержания воды при отеке серого вещества
вызывает снижение его плотности и в связи с этим утрату
естественного контраста с белым веществом.
Данные
изменения
могут
наблюдаться:
в
конвекситальной коре мозга, в области головки и тела
хвостатого ядра, в области лентикулярного ядра.
Российские клинические рекомендации по проведению тромболитической терапии при
ишемическом инсульте; Всероссийское общество неврологов, Национальная ассоциация по борьбе
с инсультом
52.
Положительный объемный эффект в виде сдавленияликворных пространств мозга.
Появление объемного эффекта связано с развитием
ишемического отека мозга
В первые часы инсульта объемный эффект выявляется
в виде сужения конвекситальных корковых борозд и
утраты ребристого вида коры островка, сдавление
желудочков мозга развивается обычно позже.
Сдавление корковых борозд может быть первым
признаком ишемического поражения мозга и может
не сопровождаться заметными снижением плотности
или утратой тканевого контраста серого и белого
вещества
Российские клинические рекомендации по проведению тромболитической терапии при
ишемическом инсульте; Всероссийское общество неврологов, Национальная ассоциация по борьбе
с инсультом
53.
При наличии тромба или эмбола в церебральном сосудеплотность последнего повышается, что выявляется на КТизображениях как гиперденсивность крупного сосудистого ствола,
обычно супраклиноидного отдела внутренней сонной или основного
ствола средней мозговой артерий.
Подобные изменения в М2 и М3 сегментах средней мозговой
артерии определяются как «симптом точки».
При оценке данных сосудистых признаков возможны
ложноположительные результаты, что может быть связано с исходными
склеротическими изменениями сосудов, повышением гематокрита, а
также сопутствующими заболеваниями: герпетическим энцефалитом,
полицитемией.
Однако, в этих случаях гиперденсивность ствола средней мозговой
артерии обычно наблюдается с двух сторон.
Российские клинические рекомендации по проведению тромболитической терапии при
ишемическом инсульте; Всероссийское общество неврологов, Национальная ассоциация по борьбе
с инсультом
54.
55.
В ПЕРВЫЕ ЧАСЫ ПОСЛЕ ИНСУЛЬТА ЗНАЧИТЕЛЬНО ВАЖНЕЕПРЕДОТВРАТИТЬ ИШЕМИЮ, А НЕ УВИДЕТЬ ЕЕ.
КТ диагностика при ОНМК
1. для исключения кровоизлияний
2. др заболеваний- опухоль и т.д.
неинформативна КТ головного мозга при ОНМК
1. у 2/3 пациентов -при ишемии с большим и
умеренным очагом
2. у 1\2 пациентов- с небольшим очагом ишемии,
при ишемии ЗЧЯ.
КТ перфузия- информативна на ранних стадиях
ишемии
Спиральная КТ ангиография
56.
ПРЕИМУЩЕСТВА И ОГРАНИЧЕНИЯ ИСПОЛЬЗОВАНИЯ ИКЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ ШКАЛЫ ASPECTS ПРИ
ОСТРОМ ИНСУЛЬТЕ ГОЛОВНОГО МОЗГА
ПРЕИМУЩЕСТВА
ОГРАНИЧЕНИЯ
надежность и воспроизводимость с низкой
зависимостью от степени квалификации персонала
шкала ASPECTS ограничена использованием только
в бассейне СМА
в течение первых 3 ч от начала инсульта в бассейне
СМА базовые значения шкалы ASPECTS обратно
коррелирует с тяжестью по шкале NIHSS и с
функциональным исходом
оценка по шкале ASPECTS затруднена в области
M2-территории за счет артефактов от костей
основания черепа
оценка в 7 балов или менее указывает на
обширную гиподенсивную зону в бассейне СМА и
коррелирует с прогнозом плохого функционального
исхода, а также с риском развития внутримозгового
кровоизлияния
инфаркты на "границе водоразделов" тяжело
оценить по шкале ASPECTS
в соответствии с исследованиями R.I Aviv et al
пациенты с оценкой менее 8 балов по
шкале ASPECTS не имели хорошего клинического
исхода от применения тромболизиса
наличией субкортикальных и возрастных
перивентрикулярных изменений белого вещества
могут приводить к некорректной оценке по шкале
ASPECTS
изображения низкого качества, например с
двигательными артефактами, могу приводить к
некорректной оценке по шкале ASPECTS
*Alberta Stroke Program Early CT score
* Aviv RI, Mandelcorn J, Chakraborty S et-al. Alberta Stroke Program Early CT Scoring of CT perfusion
in early stroke visualization and assessment. AJNR Am J Neuroradiol 2007; 28 (10): 1975-80.
57.
ТЕРРИТОРИИ БАССЕЙНА СМА ОПРЕДЕЛЯЕМЫЕ НАКТ ПРИ ОЦЕНКЕ ПО ШКАЛЕ ASPECTS
C - Caudate - хвостатое ядро,
2.
IC - Internal Capsule - внутренняя капсула,
3.
L- Lentiform nucleus - чечевицеобразное ядро,
4.
I - Insular ribbon - кора островковой доли,
5.
M1 - Anterior MCA cortex - передняя кора бассейна СМА,
6.
M2 - MCA cortex lateral to the insular ribbon - кора латеральнее островка,
7.
M3- Posterior MCA cortex - задняя кора бассейна СМА,
8.
M4 - передняя,
9.
M5 - латеральная
10.
M6 - задняя территории бассейна СМА,
располагающиеся непосредственно выше и ростральнее соответствующих M1, M2 and M3 территорий
на уровне базальных ганглиев.
Базальные ганглии оцениваются в 3 балла (C, L, и IC).
Кора бассейна СМА оценивается в 7 баллов (кора островка, M1, M2, M3, M4, M5 и M6).
Участки М1–М3 находятся на уровне базальных ганглиев, участки М4–М6 — на уровне желудочков
непосредственно над базальными ганглиями).
1.
*Alberta Stroke Program Early CT score
* Aviv RI, Mandelcorn J, Chakraborty S et-al. Alberta Stroke Program Early CT Scoring of CT perfusion
in early stroke visualization and assessment. AJNR Am J Neuroradiol 2007; 28 (10): 1975-80.
58.
ТЕРРИТОРИИ БАССЕЙНА СМА ОПРЕДЕЛЯЕМЫЕ НАКТ ПРИ ОЦЕНКЕ ПО ШКАЛЕ ASPECTS
59.
60.
0полное вовлечение бассейна СМА
≤7
более выраженное снижение плотности ткани в бассейне СМА,
(худший функциональный исход и более высокий риск тяжёлого
внутримозгового кровоизлияния).
8-9
Менее выраженное снижение плотности ткани в бассейне СМА
(лучший функциональный исход)
10
интактный бассейн СМА
Подсчет по шкале ASPECTS производиться путем
вычитания 1 балла из 10, для каждого достоверного
раннего признака ишемического инсульта в каждой
определенной области.
61.
ДЫХАТЕЛЬНЫЕ ПУТИ, ДЫХАНИЕИ ОКСИГЕНАЦИЯ
NB! При необходимости установить
воздуховод, очистить дыхательные пути.
угнетение сознания ниже 9 баллов по шкале ком Глазго;
тахипноэ более 32 (35-40 МЗ РК), брадипноэ менее 12 в 1 минуту;
Показания
к ИВЛ:
снижение рО2 менее 60 мм.рт.ст.,
а рСО2 более 50 мм.рт.ст. в артериальной
Стремиться к возможно более раннему использованию режимов
вспомогательной вентиляции легких4 нормальному газовому составу
крови
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
62.
ДЫХАТЕЛЬНЫЕ ПУТИ, ДЫХАНИЕИ ОКСИГЕНАЦИЯ
1. Поддержание проходимости дыхательных путей и вспомогательная
вентиляция при ослабленном сознании или бульбарной дисфункции.
2. Поддержание сатурации артериальной крови на уровне >94%. (I; C-LD)
3. Дополнительный кислород не рекомендуется назначать
негипоксическим пациентам с острым ишемическим инсультом. (III:
не рекомендуется; B-R)
4. Гипербарическая оксигенация не рекомендована пациентам с острым
ишемическим инсультом, кроме случаев, когда он вызван воздушной
эмболизацией. (III: не рекомендуется; B-NR)
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
63.
ТЕМПЕРАТУРА ТЕЛАРекомендуется выявлять источники гипертермии и снижать температуру
тела пациентов, применяя антипиретики. (I; C-EO)
снижение температуры тела при развитии гипертермии выше 37,5 –
ненаркотическими анальгетиками (НПВС);
при гипертермии более 38,0 показаны ненаркотические и
наркотические анальгетики (фентанил 0,005%);
физические методы охлаждения.
Полезность активной гипотермии при лечении пациентов
с ишемическим инсультом не установлена и может рассматриваться
исключительно в контексте клинических испытаний. (IIb; B-R)
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
64.
ВОДНО-ЭЛЕКТРОЛИТНЫЙ БАЛАНС(УСТРАНЕНИЕ ГИПОВОЛЕМИИ)
1.
2.
3.
4.
5.
6.
объем парентерально вводимой жидкости (из расчета 30-35 мл\кг,
может варьировать от 15-35 мл\кг), но обычно не превышает 20002500 мл в сутки;
для устранения гиповолемии и возмещения объема циркулирующей
жидкости вводят изотонический раствор хлорида натрия;
суточный баланс введенной и выведенной жидкости должен
составлять 2500-2800 мл\1500-1800 мл, т.е. должен быть
положительным;
в случае развития отека мозга, отека легких, сердечной
недостаточности рекомендуется слегка отрицательный водный
баланс;
ЦВД должно составлять 8-10 см Н2О;
недопустима терапия гипоосмолярными растворами (например 5%
глюкоза) при опасности повышения внутричерепного давления.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
65.
ГЛЮКОЗА КРОВИ1.
2.
3.
4.
5.
Коррекция уровня глюкозы:
При гипергликемии: (уровень глюкозы плазмы крови (ммоль/л)*18-60)*0,03=______ ЕД в 1 час в/в. Дозу
инсулина изменяют каждый час с использованием данной формулы.
При гипогликемии ниже 2,7 ммоль/л-инфузия10-20% глюкозы (препарат для регидратации и
дезинтоксикации, раствор для инфузий 20% и 40% по 250 мл, 500 мл) или болюсно в/в 40% глюкоза 30,0
мл.
абсолютным показанием для назначения инсулинов короткого действия является уровень глюкозы крови
более 10 ммоль\л.
Больные, страдающие сахарным диабетом, должны быть переведены на подкожные инъекции инсулина
короткого действия (инсулин человеческий, раствор для инъекций 100 ЕД/1 мл по 5 мл во флаконах, по 3
мл в 15 картриджах), контроль глюкозы крови через 60 мин. после введения инсулина
внутривенное капельное введение инсулина осуществляют при уровне глюкозы плазмы более 13,9
ммоль/л;
при гипогликемии ниже 2,7 ммоль\л-инфузия 10-20% глюкозы (препарат для регидратации и
дезинтоксикации, раствор для инфузий 20% и 40% по 250 мл, 500 мл) или болюсно в/в 40% глюкоза 30,0
мл. (гипогликемия (<60 мг/дл) <3,31ммоль/л требует лечения. (I; A))
После острого ишемического инсульта имеет смысл проводить скрининг всех пациентов на сахарный
диабет путем определения уровня глюкозы в плазме крови натощак, уровня гликированного гемоглобина
или глюкозотолерантного теста. (IIa; C-EO)
* О.И.Виноградов, А.Н. Кузнецов «диагностика, лечение, реабилитация и профилактика ишемическогоинсульта, Москва,
2019
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
66.
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕNB! В острейшем периоде не рекомендуется снижение АД, если оно не превышает
уровня 220/110 мм.рт.ст.!
1. При повышении АД выше 220/110 мм.рт.ст. в первые сутки после инсульта
следует снижать не более чем на 15-20% от исходных величин:
на 5-10 мм рт. ст. в час в первые 4 часа,
затем на 5-10 мм рт. ст . за каждые 4 часа,
что позволяет избежать существенного снижения мозговой перфузии.
2. Важно не допускать падения АД<160/90 мм рт. ст. (у лиц без длительного
анамнеза гипертензии) и 180/100 мм рт.ст. (у лиц с предшествующей стойкой
гипертензией). (до <185 и <110 мм рт. ст. перед началом фибринолитической
терапии (I; B-NR))
3. Пациентам, не получавшим тромболитической терапии, если нет дополнительных
данных, перед запланированной интраартериальной терапией рекомендуется
поддерживать артериальное давление на уровне ≤185/110 мм рт. ст.
до выполнения процедуры. (IIa; B-R)
* О.И.Виноградов, А.Н. Кузнецов «диагностика, лечение, реабилитация и профилактика ишемическогоинсульта, Москва,
2019
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
67.
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕК 5-7 дню у всех больных постепенно достигают снижения АД до «целевых» значений,
при наличии одностороннего гемодинамически значимого стеноза целевое
значение соответствует 130-150\70-80 мм.рт.ст.,
при билатеральном стенозе 150-180\70-80 мм.рт.ст.
У пациентов с показанием к системному тромболизису АД должно быть снижено, если
его уровень превышает 185/110 мм рт. ст.,
а в последующие за тромболизом сутки оно должно поддерживаться на уровне, не
превышающем 180/105 мм рт. ст.
Дополнительными показаниями к снижению АД могут быть острая сердечная
недостаточность, инфаркт миокарда, острая почечная недостаточность, расслаивающая
аневризма аорты, злокачественная гипертензия , посттромболитическое
симптоматическое внутримозговое кровоизлияние или преэклампсия/эклампсия.
Полезность лекарственной гипертензии при остром ишемическом инсульте не выяснена.
(IIb; C-LD)
* О.И.Виноградов, А.Н. Кузнецов «диагностика, лечение, реабилитация и профилактика ишемическогоинсульта, Москва,
2019
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
68.
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕNB! Гипотензивная терапия проводится согласно клиническому протоколу
диагностики и лечения «Артериальная гипертензия».
Препаратами выбора являются
ингибиторы АПФ,
блокаторы ангиотензиновых рецепторов ( они обладают ангио,органопротекторным, антиатерогенным эффектом, снижают риск ОНМК
также унормотоников).
Кроме того, можно применять диуретики и малые дозы В-адреноблокаторов.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
69.
ВАРИАНТЫ ЛЕЧЕНИЯ ПРИ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ У ПАЦИЕНТОВС ОСТРЫМ ИШЕМИЧЕСКИМ ИНСУЛЬТОМ,
ТРЕБУЮЩЕМ РЕПЕРФУЗИОННОЙ ТЕРАПИИ
Рекомендации IIb, C-EO
ПАЦИЕНТАМ, СООТВЕТСТВУЮЩИМ КРИТЕРИЯМ ПРИГОДНОСТИ ДЛЯ РЕПЕРФУЗИОННОЙ ТЕРАПИИ, НО ИСКЛЮЧЕННЫМ ПРИ УРОВНЕ
АРТЕРИАЛЬНОГО ДАВЛЕНИЯ >185/110 ММ РТ. СТ.:
Лабеталол 10–20 мг внутривенно в течение 1–2 мин; повторно 1 раз; или
Никардипин 5 мг/ч внутривенно, повышая дозировку на 2,5 мг/ч каждые 5–15 мин, максимум — 15 мг/ч; по достижении целевого уровня
артериального давления определить поддерживающую надлежащие пределы дозировку; или
Клевидипин 1–2 мг/ч внутривенно, удваивая дозировку каждые 2–5 мин до достижения целевого уровня артериального давления,
максимум — 21 мг/ч
Другие терапевтические агенты, такие как гидралазин и эналаприлат могут быть рассмотрены
ПРИ НЕВОЗМОЖНОСТИ ПОДДЕРЖАНИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ НА УРОВНЕ ≤185/110 ММ РТ. СТ. ВНУТРИВЕННОЕ ВВЕДЕНИЕ
АЛЬТЕПЛАЗЫ НЕ НАЗНАЧАЕТСЯ
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
70.
НАРУШЕНИЕ ОБМЕНА КАЛИЯГипокалиемия
Ложная гиперкалиемия: 1 причина-применение диуретиков и
нефропатия
*при длительном
2.
(5,0-К
плазмы
в
ммоль\л)
пережатии вены во
*0,2*массу тела в кг= дефицит калия; к
время забора крови,
дефициту калия + 1 ммоль\кг\сут*отсроченое
(суточную потребность К).
выполнение анализа.
3. в 1мл 4% КСl- содержится 0,54
ммоль Калия
Формула: (5-калий плазмы)*0,2*масса
тела в кг разделить на 0,54=….мл 4%
калия
Гиперкалиемия
* О.И.Виноградов, А.Н. Кузнецов «диагностика, лечение, реабилитация и профилактика ишемическогоинсульта, Москва,
2019
71.
НАРУШЕНИЯ НАТРИЯ В КРОВИГипернатрие
мия
1. В\в введение
0,45 или 0,26 %
NaCl
2.
Расчет
дефицита
жидкости (Na фактNa должный *0,6*
массу тела.)
Гипонатриемия
(Na должный- Na фактический
)*масса тела*F(0,5 для жен, 0,6
для муж.)
Дефицит натрия : содержание
натрия в р-ре Рингера (147) или
154 NaCl=…мл прокапать
* О.И.Виноградов, А.Н. Кузнецов «диагностика, лечение, реабилитация и профилактика ишемическогоинсульта, Москва,
2019
72.
ПИТАНИЕЭнтеральное питание:
30ккал\кг в сутки
Потребность в белке- 1,2-1,5 г белка на 1 кг массы тела
Энтеральные смеси- с 500мл в сутки с увеличением
ежедневно по 500мл.
При гастро-эзофагиальном рефлюксе- прокинетики (церукал
10мг в\м 3 раза в сутки, при выраженном гастростазеэритромицин 250мг – 3 раза в сутки перорально)
* О.И.Виноградов, А.Н. Кузнецов «диагностика, лечение, реабилитация и профилактика ишемическогоинсульта, Москва,
2019
73.
Парентеральное питаниеНутрифлекс или липофундин 700ккал
комбинированном питании
Полное парентеральное питание:
белки- 1,2-1,5 г на кг в сутки
Углеводы- 60%
Жиры-40%
Электролиты и витамины
1.
2.
3.
4.
–
* О.И.Виноградов, А.Н. Кузнецов «диагностика, лечение, реабилитация и профилактика ишемическогоинсульта, Москва,
2019
при
74.
АНТИАГРЕГАНТНАЯ ТЕРАПИЯС фибрилляцией предсердий, дилятационной кардиомиопатией,
искусственными клапанами сердца открытое овальное окно антикоагулянтная терапия индивидуальной дозой варфарина (целевое
МНО 2,0 – 3,0).
2.
Пациентам лишенным возможности применять антикоагулянты
перорально ацетилсалициловая кислота 325мг/сут.
Длительный прием антиагрегантов -следует назначать всем пациентам с
ТИА, которые не являются кандидатами для применения
антикоагулянтной терапии (Уровень A).
Ацетилсалициловая кислота остается наиболее доступным, дешевым и
наиболее широко используемым антитромбоцитарным препаратом для
пациентов с ТИА. (Австралийские рек., NZ TIA)
Ацетилсалициловая кислота в дозе 325 мг в сутки в течении 48 часов
после инсульта
1.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
75.
АНТИТРОМБОТИЧЕСКАЯ ТЕРАПИЯПостоянная инфузия гепарина с поддержанием АЧТВ 1,5-2,0
гепарин 25 тыс ед в 50мл 09% физ раствора (начальная доза 80ед\кг,
затем в\в медленно )при:
Кардиальные источники эмболии с высоким риском рецидива
Симптомный стеноз сосудов с рецидивирующими ТИА или ИИ
Окклюзия базиллярной артерии
Коагулопатии
Диссекция мозговых артерий бессимптомная
Тромбоз венозных синусов
2 раза в неделю- анализ крови с тромбоцитами
п\п- тяжелый неврологический дефицит, расслоение аорты, большой
обьем инфаркта мозга, аневризма, алкогольная зависимость.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
76.
БЕРЕМЕННОСТЬТитрование дозы гепарина п\к каждые 12 часов
Нефракционный или низкомолекулярный гепариндо 13недели беременности, с последующим
переходом на варфарин до середины третьего
сеестра, затем снова гепарин
Гепарин в 1 триместр, затем аспирин до родов.
* О.И.Виноградов, А.Н. Кузнецов «диагностика, лечение, реабилитация и профилактика ишемическогоинсульта, Москва,
2019
77.
СУДОРОЖНЫЙ СИНДРОМдиазепам 0,15 -0,4 мг/кг в/в со скоростью введения 2-2,5 мг/мин,
при необходимости повторить введение 0,1-0,2 мг/кг/час;
кислота вальпроевая в/в 20-25 мг/кг первые 5-10 минут, затем
постоянная инфузия со скоростью 1-2 мг/кг/час. Возможно
болюсное введение 4 раза в сутки, суточная доза 25-30 мг/кг/сутки;
при рефрактерном эпилептическом статусе и при неэффективности
диазепама использовать тиопентал натрия под контролем функции
внешнего дыхания. 250-350 мг в/в в течении 20 секунд, при
отсутствии эффекта дополнительное введение препарата в дозе 50
мг. в/в каждые 3 минут, до полного купирования приступов.
Далее переход на поддерживающую дозу, в среднем, 3-5 мг/кг в/в
каждый час.
Продолжительность барбитурового наркоза составляет 12-24 часа
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
78.
КОРРЕКЦИЯ ВНУТРИЧЕРЕПНОЙГИПЕРТЕНЗИЙ
Снижение объема цереброспинальной жидкости:
при наличии признаков обструктивной гидроцефалии, отсутствие
визуализации III и IV желудочков;
фуросемид (группа «петлевых» диуретиков, 1% раствор для в/в и в/м
инъекций 10 мг/1 мл по 2 мл в ампулах) - 1-2 мг/кг в сутки и
маннитола (группа осмотических диуретиков, 15% раствор для
инфузий 150 мг/мл по 250 мл или 500 мл) в дозировке 0,5 -1,5 г/кг
в течение 40-60 мин. не более 140-180 мг в сутки.
осмоляльность- 285-295мосмол/кг:
1,86*(Na+глюкоза+мочевина)=осмолялность
* О.И.Виноградов, А.Н. Кузнецов «диагностика, лечение, реабилитация и профилактика ишемическогоинсульта, Москва,
2019
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
79.
ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯТромболитическая терапия (ТЛТ) - единственный метод
высокой
степенью
доказательности,
приводящий
реканализации.
Виды тромболитической терапии:
Медикаментозный тромболизис
1.
2.
3.
с
к
системный (внутривенный тромболизис);
внутриартериальный (селективный тромболизис);
комбинированный
(внутривенный+
внутриартериальный,
внутриартериальный+механический)
Механический тромболизис
Механическая тромбоэкстракция - удаление тромба с
использованием устройств ретриверов или тромбоаспирации
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
80.
СИСТЕМНАЯ ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯПрепарат
из КПДЛ РК
(МНН)
А
л
т
е
п
л
а
з
а
Торговое
название
Фармаколо-гическая
группа
Лекарственная форма и
форма выпуска
Способ применения
Актилизе®
активатор
плазминогена.
Порошок
лиофилизированный
50мг
для приготовления
раствора для
внутривенных инфузий
в комплекте с
растворителем 50мл
(вода для инъекций)
0,9 мг\кг массы тела пациента,
10% препарата вводят внутривенно болюсно
в течение 1 минуты,
остальную дозу внутривенно капельно в
течении 60 минут
Доза актилизе в странах Азии
предпочтительна
0,6 мг/кг.
(у азиатской расы риск развития
геморрагической трансформации высокий).
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
81.
Препарат изКПДЛ РК
(МНН)
КР
УД
Алтеплаза
(рекомбинан
тный
тканевой
активатор
фибриногена
(rt-PA))
I
A
Ссылка исследования
Результат
https://www.cochranelibrary.com/cdsr/doi/10.10
02/14651858.CD000213.pub3/full#CD000213sec1-0002
Систематический обзор
Thrombolysis for acute ischaemic stroke.
2014
27 РКИ (n=10 187)
в течение 3 часов инсульта был эффективным в
снижении смертности и инвалидизации
(ОШ 0,68, 95% ДИ 0,53-0,87)
Однако была неоднородность между испытаниями.
https://www.ncbi.nlm.nih.gov/pubmed/25106063
Мета-анализ
Effect of treatment delay, age,
and stroke severity on the effects of
intravenous thrombolysis with alteplase for
acute ischaemic stroke
2014
9 РКИ (n=6756)
смертность через 90 дней составила 608 (17,9%) в
группе «альтеплазы» в сравнении с 556 (16,5%) в
контрольной группе (ОР 1,11, 95% ДИ 0,99–1,25, р =
0,07). несмотря на средний абсолютный повышенный
риск ранней смерти от внутричерепного кровоизлияния
примерно на 2%.
https://www.ncbi.nlm.nih.gov/pubmed/2263290
7
Систематический обзор и Мета-анализ
Recombinant tissue plasminogen activator for
acute ischaemic stroke
2012
12 РКИ (n=7012 пациентов)
в течение 6 часов инсульта,
значительно увеличивал шансы выживаемости
(ОШ 1,17, 95% ДИ 1,06-1,29; p = 0,001)
https://www.ncbi.nlm.nih.gov/pubmed/1947821
3
Мета-анализ
Efficacy and safety of tissue plasminogen
activator 3 to 4.5 hours after acute ischemic
stroke
2009
4 РКИ (n=1622)
Лечение tPA было связано с повышенной вероятностью
благоприятного исхода
(mRS 0-1, NIHSS 0-1 и индекс Бартела> = 95)
(ОШ 1,31, 95% ДИ 1,10-1,56; р = 0,002) и отсутствием
существенной разницы в смертности (ОШ 1,04; 95% ДИ
0,75-1,43; р = 0,83) по сравнению с плацебо.
https://www.ncbi.nlm.nih.gov/pubmed/1881539
6
РКИ
Thrombolysis with alteplase 3 to 4.5 hours after
acute ischemic stroke.
2008
(n=821)
Первичная конечная точка у 219 из 418 пациентов в
группе альтеплазы (52,4%) был благоприятный исход
(определяемый как оценка 0 или 1 по шкале Рэнкина)
по сравнению со 182 из 403 пациентов в группе
плацебо (45,2%),
(ОШ 1,34; ДИ 95% 1,02-1,76).
82.
КРИТЕРИИ НАЗНАЧЕНИЯ ВНУТРИВЕННОГО ВВЕДЕНИЯ АЛЬТЕПЛАЗЫКритерий
КПДЛ РК 2016
AHA/ASA Guideline 2018*
В течение 3 часов
КАК МОЖНО РАНЬШЕ!
«Терапевтическое
окно»
Возраст
18 - 80 лет
С 18 лет
NIHSS >2 <22 баллов
Тяжесть инсульта
КР
УД
I
A
I
A
I
A
I
B-R
I
B-R
I
B-R
*При симптомах тяжелого инсульта рекомендуется внутривенное введение альтеплазы
в течение 3 ч. Несмотря на повышенный риск геморрагической трансформации, имеются
доказательства пользы данного подхода при симптомах тяжелого инсульта.
*Для недееспособных пациентов с умеренными симптомами инсульта — в течение 3 ч
Для отдельных пациентов в пределах
3-4,5 часов
Внутривенное введение альтеплазы в часовом окне от 3 до 4,5 ч рекомендовано:
Расширенное
часовое окно
всем пациентам ≤80 л,
без наличия сахарного диабета,
без предшествующего инсульта,
с оценкой по шкале NIHSS ≤25 баллов,
не принимающим никаких пероральных антикоагулянтов,
при отсутствии признаков ишемического поражения, охватывающего более
⅓ территории бассейна средней мозговой артерии.
83.
КРИТЕРИИ НАЗНАЧЕНИЯ ВНУТРИВЕННОГО ВВЕДЕНИЯ АЛЬТЕПЛАЗЫКритерий
Экстренность
Артериальное
давление
Глюкоза крови
Компьютерная
томография
Терминальная
почечная
недостаточность и
гемодиализ
КПДЛ РК 2016
AHA/ASA Guideline 2018*
КР
УД
КАК МОЖНО РАНЬШЕ!
I
A
может быть безопасно снижен до <185/110 мм рт. ст.,
стабильное
I
B-NR
I
A
I
A
I
A
I
C-LD
Исключить резкое снижение АД!
3-10 ммоль/л
ранние симптомы ишемических изменений по шкале ASPECTS
от легкой до умеренной степени,
если нет выраженных признаков гиподенсивности.
* пациентам, применявшим комплексную антитромбоцитарную терапию до инсульта
(например ацетилсалициловую кислоту или клопидогрел), если ожидаемая выгода превосходит
вероятный риск симптоматического внутримозгового кровоизлияния.
при нормальном активированном парциальном тромбопластиновом времени.
*Однако у пациентов с увеличенным активированным парциальным тромбопластиновым
временем может быть повышен риск развития геморрагических осложнений.
84.
ПРОТИВОПОКАЗАНИЯВНУТРИВЕННОГО ВВЕДЕНИЯ АЛЬТЕПЛАЗЫ
Критерий
Время начала
Компьютерная
томография
Предшествую-щий
ишемический
инсульт
Тяжелая травма
головы
Внутричерепные/
интра-спинальные
хирургические
вмешательства
КПДЛ РК 2016
AHA/ASA Guideline 2018
• если не выяснен период наступления симптомов
• более 3 или 4,5 ч назад.
• пробудившимся ото сна пациентам с ишемическим инсультом, наступившим, более
3 или 4,5 ч назад.
КР
III
УД
B-NR
C-EO
• острое внутричерепное кровоизлияние.
• Признаки, наиболее соответствующие симптомам субарахноидального кровоизлияния
• Интрааксиальное внутричерепное новообразование.
III
• обширное поражение бассейна СМА более чем на 1/3 (сглаживание борозд, стирание
границы между серым и белым веществом, значительный отек, геморрагический массэффект, смещение срединных структур)
III
A
III
A
III
C-EO
III
C-EO
В ТЕЧЕНИЕ ПОСЛЕДНИХ 3 МЕС
В течение последних 14 суток
В течение последних 3 мес
В ТЕЧЕНИЕ ПОСЛЕДНИХ 3 МЕС
85.
ПРОТИВОПОКАЗАНИЯВНУТРИВЕННОГО ВВЕДЕНИЯ АЛЬТЕПЛАЗЫ
Критерий
КПДЛ РК 2016
Геморрагический
синдром
• Злокачественные новообразования или кровоточивость в желудочно-кишечном тракте
за 21-дневный период до ишемического инсульта.
• Имеющие (предположительно имеющие) расслаивающую аневризму аорты.
Инфекционные
заболевания
Коагулопатия
Острое инфекционное заболевание
AHA/ASA Guideline 2018
Инфекционный эндокардит (риск
внутричерепного кровоизлияния)
уровень тромбоцитов <100 000/мм3,
уровень международного нормализованного индекса (INR) >1,7,
уровень времени частичной тромбопластиновой активизации (aPTT) >40 с,
уровень протромбинового времени >15 с,
в течение предыдущих 24 ч.
Пациенты
получавшие низкомолекулярный
гепарин
Использование ингибиторов тромбина
или прямого фактора свертывания Xa.
КР
III
УД
C-EO
C-LD
III
C-EO
III
B-NR
III
III
C-EO
III
B-R
в течение предыдущих 48 ч
Введение антитромбоцитарных агентов,
являющиеся ингибиторами рецептора
гликопротеина IIb/IIIa.
86.
ДОПОЛНИТЕЛЬНЫЕ РЕКОМЕНДАЦИИ ПРИМЕНЕНИЯ АЛЬТЕПЛАЗЫПРИ ОСТРОМ ИШЕМИЧЕСКОМ ИНСУЛЬТЕ
РАСШИРЕННОЕ ЧАСОВОЕ ОКНО 3-4,5 ЧАСА
Критерий
КПДЛ РК 2016
AHA/ASA Guideline 2018
старше 80 лет
принимающих
варфарин, при МНО
≤1,7
и/или
тромбиновое
время <15 с
назначение целесообразно
Противопоказания как до 3 часов,
+ с добавлением хотя бы одного
с предшествовавш
им инсультом
и сахарным
диабетом
Ишемический
инсульт умеренной
степени
(NIHSS 5-21)
Ишемический
инсульт очень
тяжелой степени
(NIHSS >25)
УД
IIа
B-NR
IIb
B-NR
IIb
B-NR
IIb
B-NR
IIb
C-LD
может быть целесообразно
такая же эффективность, как и лечение,
предпринятое в окне 0–3 ч,
может быть целесообразно
может быть целесообразно
Противопоказания как до 3 часов,
+ с добавлением хотя бы одного
КР
Преимущества остаются невыясненными
87.
ДОПОЛНИТЕЛЬНЫЕ РЕКОМЕНДАЦИИ ПРИМЕНЕНИЯ АЛЬТЕПЛАЗЫПРИ ОСТРОМ ИШЕМИЧЕСКОМ ИНСУЛЬТЕ
Критерий
КПДЛ РК 2016
AHA/ASA Guideline 2018
Ишемический инсульт
легкой степени 0-3
часов
(NIHSS 3-4)
может быть целесообразно,
риски следует сопоставлять с возможными преимуществами
Ранние улучшения
с ишемическим инсультом умеренной или тяжелой степени, динамика симптомов которых
выявляет ранние улучшения, но сами пациенты при этом остаются ослабленными
и недееспособными по результатам тестирования.
назначение целесообразно
Предшествующая
недееспособность
Приступ в начале
инсульта
(оценка по шкале
Рэнкина <4)
может быть
целесообразно
может быть
целесообразно,
риски следует
сопоставлять
с возможными
преимуществами
с деменцией и предшествующей недееспособностью
(оценка по шкале Рэнкина ≥2)
может быть целесообразно,
требуется учитывать сопутствующие факторы
(качество жизни, социальную поддержку, место жительства,
потребность в посторонней помощи, пожелания семьи и цели
лечения)
назначение целесообразно
если данные свидетельствуют о том, что остаточные нарушения
вторичны по отношению к инсульту и не являются
послеприпадочным расстройством.
КР
УД
IIb
B-NR
IIа
А
IIb
B-NR
IIа
C-LD
88.
ДОПОЛНИТЕЛЬНЫЕ РЕКОМЕНДАЦИИ ПРИМЕНЕНИЯ АЛЬТЕПЛАЗЫПРИ ОСТРОМ ИШЕМИЧЕСКОМ ИНСУЛЬТЕ
Критерий
Глюкоза в крови
КПДЛ РК 2016
AHA/ASA Guideline 2018
при исходном уровне глюкозы <2,75ммоль/л или >22,04 ммоль/л,
который впоследствии нормализован
(в пределах 3-10 ммоль/л)
КР
УД
IIb
C-LD
IIb
C-EO
IIb
C-LD
IIb
C-LD
IIb
C-LD
может быть целесообразно
Спинно-мозговая
пункция
Пункция артерии
Недавняя обширная
травма
(За последние
14 суток)
Недавнее крупное
хирургическое
вмешательство
(За последние
14 суток)
Инвазивные вмешательства в
последние 10 дней
может быть целесообразно
В сложной для компрессии
области в предшествующие
инсульту 7 дней является
абсолютным
противопоказанием
в течение последних 7 дней была выполнена люмбальная
спинномозговая пункция
может быть целесообразно
в недоступной для местной компрессии зоне в течение
7 предшествующих дней,
Безопасность и эффективность
остаются неопределенными.
кроме области головы,
необходимо взвесить все риски
абсолютное противопоказание
может быть целесообразно
необходимо взвесить все риски
может быть целесообразно
89.
Дополнительные рекомендации применения альтеплазы при остромишемическом инсульте
Критерий
ЖЕЛУДОЧНОКИШЕЧНОЕ
И УРОГЕНИТАЛЬ-НОЕ
КРОВОТЕЧЕНИЕ
КПДЛ РК 2016
AHA/ASA Guideline 2018
не позднее 21 дня до ИИ
УД
IIb
C-LD
IIа
C-EO
может быть целесообразно
с недавней меноррагией без клинически значимой анемии
или гипотонии
IIb
C-LD
При недавнем или активном вагинальном кровотечении,
приводящем к клинически значимой анемии, до принятия
решения ТЛТ провести экстренную консультацию
с гинекологом
IIа
C-EO
может быть целесообразно
может быть целесообразно
назначение целесообразно,
если в анамнезе нет истории меноррагии.
Может увеличить период менструального цикла
МЕНСТРУАЦИЯ
КР
Нет данных
90.
Дополнительные рекомендации применения альтеплазы при остромишемическом инсульте
Критерий
ДИССЕКЦИЯ
ЭКСТРАКРАНИАЛЬНЫХ
ШЕЙНЫХ АРТЕРИЙ
ДИССЕКЦИЯ
ИНТРАКРАНИАЛЬНЫХ
АРТЕРИЙ
КПДЛ РК 2016
Нет данных
Нет данных
НЕРАЗОРВАВШАЯСЯ
ИНТРА-КРАНИАЛЬНАЯ Абсолютное противопоказание
АНЕВРИЗМА
ИНТРАКРАНИАЛЬНЫЕ
СОСУДИСТЫЕ
МАЛЬФОРМАЦИИ
AHA/ASA Guideline 2018
КР
УД
в течение 4,5 ч с начала инсульта
назначение целесообразно
IIa
C-LD
Целесообразность и риск кровоизлияния при этом условии
остаются
невыясненными, неопределенными и недостаточно
обоснованными
IIb
C-EO
IIa
C-LD
IIb
C-LD
IIb
C-LD
IIb
C-LD
с выявленными мелкими или небольшими (<10 мм)
назначение целесообразно
с гигантскими неразорвавшимися незащищенными
интракраниальными аневризмами
целесообразность не установлены
с нелечеными и неразорвавшимися интракраниальными
сосудистыми мальформациями
целесообразность не установлены
Абсолютное противопоказание
вопрос внутривенного введения альтеплазы может
рассматриваться при тяжелом неврологическом дефиците,
высокой морбидности и смертности, превосходящих
ожидаемый риск тромболитической терапии
91.
ДОПОЛНИТЕЛЬНЫЕ РЕКОМЕНДАЦИИ ПРИМЕНЕНИЯ АЛЬТЕПЛАЗЫПРИ ОСТРОМ ИШЕМИЧЕСКОМ ИНСУЛЬТЕ
Критерий
ЦЕРЕБРАЛЬНЫЕ МИКРОКРОВОТЕЧЕНИЯ
КПДЛ РК 2016
Нет данных
AHA/ASA Guideline 2018
соответствующим прочим критериям назначения + с небольшим
количеством (<10) на МР-исследовании микрокровотечениях
назначение целесообразно
B-NR
IIb
B-NR
IIa
C-EO
IIa
C-EO
IIa
C-LD
назначение целесообразно
с подъемом сегмента ST, определяющимся в бассейне правой
или нисходящей коронарной артерии
IIa
C-LD
назначение целесообразно
передним инфарктом миокарда с подъемом сегмента ST
IIa
C-LD
соответствующих прочим критериям назначения, со значительным
количеством (>10) на МР-исследовании микрокровотечениях
может быть целесообразно
Нет данных
назначение целесообразно
ОСТРЫЙ ИНФАРКТ
МИОКАРДА
абсолютное
противопоказание
назначение целесообразно
с последующей коронарной ангиопластикой и стентированием
(по показаниям)
назначение целесообразно
за исключением случаев инфаркта миокарда с подъемом
сегмента ST.
абсолютное
противопоказание
УД
IIa
ЭКСТРААКСИАЛЬНОЕ
ВНУТРИЧЕРЕПНОЕ
ЗЛОКАЧЕСТВЕННОЕ
НОВООБРАЗОВАНИЕ
НЕДАВНО
ПЕРЕНЕСЕННЫЙ
ИНФАРКТ МИОКАРДА
(в предшествующие
3 мес)
КР
92.
ДОПОЛНИТЕЛЬНЫЕ РЕКОМЕНДАЦИИ ПРИМЕНЕНИЯ АЛЬТЕПЛАЗЫПРИ ОСТРОМ ИШЕМИЧЕСКОМ ИНСУЛЬТЕ
Критерий
КПДЛ РК 2016
AHA/ASA Guideline 2018
может быть целесообразно
при обширном остром ишемическом инсульте в сочетании
с острым перикардитом
+ экстренная консультация кардиолога.
целесообразность не определена
при ишемическом инсульте средней тяжести
+ с острым перикардитом
ПРОЧИЕ СЕРДЕЧНЫЕ
ЗАБОЛЕВАНИЯ
Сердечно-сосудистые
заболевания (подострый
бактериальный
эндокардит, острый
перикардит)
может быть
целесообразно
может быть целесообразно
при обширном остром ишемическом инсульте в сочетании
с выявленным тромбозом левого предсердия или левого желудочка
сердца
целесообразность не определена
при ишемическом инсульте средней тяжести
+тромбозом левого предсердия или левого желудочка сердца,
может быть целесообразно
с миксомой сердца и обширным острым ишемическим инсультом
может быть целесообразно
с папиллярной фиброэластомой и обширным острым ишемическим
инсультом
при осложнениях острого ишемического инсульта в результате
церебральных или сердечных ангиографических процедур выполняют
в соответствии с обычными критериями
КР
УД
IIb
C-EO
IIb
C-EO
IIb
C-LD
IIb
C-LD
IIb
C-LD
IIb
C-LD
IIa
А
93.
Дополнительные рекомендации применения альтеплазы при остромишемическом инсульте
Критерий
СИСТЕМНЫЕ
ЗЛОКАЧЕСТВЕННЫЕ
ЗАБОЛЕВАНИЯ
БЕРЕМЕННОСТЬ
ОРГАН ЗРЕНИЯ
СЕРПОВИДНОКЛЕТОЧНАЯ АНЕМИЯ
КПДЛ РК 2016
Нет данных
Беременность, а также
10 дней после родов
может быть
целесообразно
AHA/ASA Guideline 2018
Безопасность и эффективность не определены.
Преимущества тромболитической терапии при наличии
системного злокачественного заболевания рассматриваются
при ожидаемой продолжительности жизни >6 мес и отсутствии
прочих противопоказаний
может быть целесообразно
при условии, что ожидаемые преимущества лечения
при ишемическом инсульте средней или умеренной степени
тяжести превосходят ожидаемое повышение риска развития
маточного кровотечения
КР
УД
IIb
C-LD
IIb
C-LD
C-LD
Безопасность и эффективность не определены
в ранний послеродовой период (<14 дней после родов)
IIb
Нет данных
с диабетической геморрагической ретинопатией или другими
геморрагическими офтальмологическими состояниями
целесообразно,
сопоставлять риски
IIa
B-NR
Нет данных
назначение целесообразно,
IIa
B-NR
94.
ДОПОЛНИТЕЛЬНЫЕ РЕКОМЕНДАЦИИ ПРИМЕНЕНИЯ АЛЬТЕПЛАЗЫПРИ ОСТРОМ ИШЕМИЧЕСКОМ ИНСУЛЬТЕ
Критерий
ИМИТАЦИЯ ИНСУЛЬТА
КПДЛ РК 2016
Нет данных
AHA/ASA Guideline 2018
На уровне популяции риск развития симптоматического
внутричерепного кровоизлияния, имитирующего ишемический
инсульт, довольно низок.
КР
УД
IIa
B-NR
IIa
C-LD
Поэтому назначение альтеплазы перед выполнением
дополнительной диагностики сохраняет приоритетное положение.
НЕКОНТРОЛИРУЕМОЕ
ПРИМЕНЕНИЕ
РАЗЛИЧНЫХ СРЕДСТВ
Нет данных
Неконтролируемое применение различных фармакологических
средств (в том числе запрещенных) может быть фактором,
способствующим развитию инсульта.
Внутривенное введение альтеплазы в таких случаях рекомендовано
при отсутствии прочих противопоказаний
95.
АЛГОРИТМ ОТБОРА ПАЦИЕНТОВ С ОИИ В БАССЕЙНЕ СМА ДЛЯВЫПОЛНЕНИЯ ЭНДОВАСКУЛЯРНОЙ РЕПЕРФУЗИОННОЙ ТЕРАПИИ
* Внутриартериальная реперфузионная терапия у пациентов с острым ишемическим инсультом м.Ю. ВОЛОДЮХИН, к.М.Н.,
Д.Р. ХАСАНОВА, д.М.Н., Профессор, Т.В. Дёмин, б.И. Загидуллин, ш.Г. МУСИН, к.М.Н., М.Р. ШАРАФУТДИНОВ
межрегиональный клинико-диагностический центр, Казань, больница скорой медицинской помощи, Набережные челны, 2015
96.
CHA2DS2-VASСШКАЛА ОЦЕНКИ РИСКА ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙ
У БОЛЬНЫХ С ФИБРИЛЛЯЦИЕЙ/ТРЕПЕТАНИЕМ ПРЕДСЕРДИЙ
Фактор риска
Баллы
Инсульт, транзиторная ишемическая атака или артериальная
тромбоэмболия в анамнезе
2
Возраст ≥75 лет
2
Артериальная гипертензия
1
Сахарный диабет
1
Застойная сердечная
недостаточность/Дисфункция ЛЖ (в частности, ФВ≤40%)
1
Сосудистое заболевание (инфаркт миокарда в анамнезе,
периферический атеросклероз, атеросклеротические бляшки в
аорте)
1
Возраст 65-74 года
1
Женский пол
1
* The Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC).
Guidelines for the management of atrial fibrillation. European Heart Journal. Published online: August
29, 2010
97.
ОЖИДАЕМАЯ ЧАСТОТА ИНСУЛЬТОВ ЗА ГОДПО ШКАЛЕ CHA2DS2-VASC
Сумма баллов
Ожидаемая частота инсультов за год
0
0%
1
1,3 %
2
2,2 %
3
3,2 %
4
4,0 %
5
6,7 %
6
9,8 %
7
9,6 %
8
6,7 %
9
15,2 %
* The Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC).
Guidelines for the management of atrial fibrillation. European Heart Journal. Published online: August
29, 2010
98.
ПРОФИЛАКТИКА ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙУ БОЛЬНЫХ С ФИБРИЛЛЯЦИЕЙ/ТРЕПЕТАНИЕМ
ПРЕДСЕРДИЙ
Категория риска
1 “крупный” фактор риска
или ≥2 клинически
значимых “не крупных”
факторов риска
Баллы по шкале
CHA2DS2-VASc
≥2
Рекомендованная антитромботическая
терапия
Антагонист витамина К (например,
варфарин)
с целевым МНО 2,5 (2,0-3,0)*
1 клинически значимый
“не крупный” фактор риска
1
Пероральный антикоагулянт
(предпочтительно)
или аспирин 75-325 мг в сутки
Нет факторов риска
0
Аспирин 75-325 мг в сутки или
отсутствие антитромботической терапии
(предпочтительно)
Примечание: * при механических протезах клапанов сердца целевое МНО может быть выше.
99.
CHADS2ШКАЛА ОЦЕНКИ РИСКА ИНСУЛЬТА
У БОЛЬНЫХ С ФИБРИЛЛЯЦИЕЙ/ТРЕПЕТАНИЕМ ПРЕДСЕРДИЙ
Фактор риска
Баллы
Инсульт, транзиторная ишемическая атака или артериальная
тромбоэмболия в анамнезе
2
Возраст ≥75 лет
1
Артериальная гипертензия
1
Сахарный диабет
1
Умеренное или тяжелое снижение сократимости ЛЖ/ недавние
симптомы сердечной недостаточности
1
* The Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC).
Guidelines for the management of atrial fibrillation. European Heart Journal. Published online: August
29, 2010
100.
ОЖИДАЕМАЯ ЧАСТОТА ИНСУЛЬТОВ ЗА ГОДПО ШКАЛЕ ПО ШКАЛЕ CHADS2
Сумма баллов
Ожидаемая частота инсультов за год (в
среднем и 95% доверительный
интервал)
0
1,9 (1,2-3,0) %
1
2,8 (2,0-3,8) %
2
4,0 (3,1-5,1) %
3
5,9 (4,6-7,3) %
4
8,5 (6,3-11,1) %
5
12,5 (8,2-17,5) %
6
18,2 (10,5-27,4)%
101.
HAS-BLEDШКАЛА ОЦЕНКИ РИСКА КРОВОТЕЧЕНИЙ: РИСК ВЫСОКИЙ
ПРИ СУММЕ БАЛЛОВ ≥ 3
Факторы риска
Баллы
Артериальная гипертензия (систолическое АД>160 мм рт.ст.)
1
Нарушенная функция печени (тяжелое хроническое заболевание или повышение
билирубина >2 раз от верхней границы нормы в сочетании с повышенными AcT/АлТ >3
раз от верхней границы нормы)
1
Нарушенная функция почек (диализ, трансплантация или креатинин ≥200 мкмоль/л)
1
Инсульт
1
Кровотечение в анамнезе и/или предрасположенность к кровотечениям (в т.ч. анемия)
1
Лабильное МНО (нестабильное/высокое или в терапевтическом диапазоне <60%
времени)
1
Возраст >65 лет
1
Злоупотребление алкоголем
1
Прием лекарств, повышающих риск кровотечения (антиагреганты, НПВС)
1
* The Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC).
Guidelines for the management of atrial fibrillation. European Heart Journal. Published online: August
29, 2010
102.
ПРИМЕНЕНИЕ АНТИКОАГУЛЯНТОВ ДЛЯПРОФИЛАКТИКИ ИНСУЛЬТА ПРИ НЕКЛАПАННОЙ
ФП
* The Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC).
Guidelines for the management of atrial fibrillation. European Heart Journal. Published online: August
29, 2010
103.
СИМПТОМАТИЧЕСКОЕ ВНУТРИЧЕРЕПНОЕ КРОВОТЕЧЕНИЕВ ТЕЧЕНИЕ 24 Ч ВНУТРИВЕННОГО ВВЕДЕНИЯ АЛЬТЕПЛАЗЫ
ПРИ ОСТРОМ ИШЕМИЧЕСКОМ ИНСУЛЬТЕ (IIB, C-EO)
Прекратить введение альтеплазы.
Выполнить развернутый анализ крови, определить МНО, активированное
парциальное тромбопластиновое время, уровень фибриногена, группу
и совместимость крови.
Неотложно выполнить компьютерно-томографическое исследование головы без
контрастного внутривенного усиления.
Назначить внутривенное инфузионное введение криопреципитата (включая фактор
свертывания крови VIII): 10 ед. в течение 10–30 мин; назначается при уровне
фибриногена <200 мг/дл.
Назначить внутривенное инфузионное введение транексамовой кислоты в количестве
1000 мг в течение 10 мин или ε-аминокапроновой кислоты 4–5 г в течение 1 ч
с последующим введением 1 г до тех пор, пока кровотечение не будет остановлено.
Провести консультирование гематолога и нейрохирурга.
Поддерживающая терапия должна обеспечивать контроль артериального,
внутричерепного, церебрального перфузионного давления, среднего артериального
давления, температуры тела и уровня глюкозы в крови.
* Клинический протокол диагностики и лечения «Ишемический инсульт» Министерства здравоохранения и
социального развития Республики Казахстан от «27» декабря 2016 года
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
104.
ОРОЛИНГВАЛЬНАЯ АНГИОЭДЕМА (IIB; C-EO)1. Необходимо поддерживать функциональность дыхательных путей:
1) Если отек ограничен передней частью языка и и губами, то нет необходимости
в эндотрахеальной интубации.
2) О высоком риске необходимости интубации свидетельствует быстро прогрессирующий
(в течение 30 мин) отек гортани, неба, полости рта или ротоглотки.
3) Для пациентов в сознании фиброоптическая интубация является оптимальным вариантом.
Назотрахеальная интубация может быть необходима, но при этом повышается риск носового
кровотечения после внутривенного введения альтеплазы.
2. Прервать внутривенное введение альтеплазы и отменить прием ингибиторов
ангиотензинпревращающего фермента.
3. Назначить метилпреднизилон (125 мг).
4. Назначить дифенгидрамин (50 мг).
5. Назначить ранитидин (50 мг) или фамотидин (20 мг) внутривенно.
6. При дальнейшем увеличении ангиоэдемы назначают адреналин (0,1%) 0,3 мл подкожно
или ингаляторно 0,5 мл.
7. Назначить икатибант, селективный антагонист В2-рецепторов брадикинина, 3 мл (30 мг) подкожно
в область живота; дополнительная инъекция (30 мг) может быть выполнена с интервалом в 6 ч,
но не более 3 инъекций в течение 24 ч; плазменный ингибитор С1-эстеразы (20 МЕ/кг) успешно
применяется при наследственной и ангиотензинпревращающий ферментзависимой ангиоэдеме.
8. Проводить поддерживающую терапию.
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
105.
ПРОЧИЕ ТРОМБОЛИТИКИ И СОНОТРОМБОЛИЗИС1. Преимущества внутривенного введения дефиброгенезирующих
и фибринолитических агентов, кроме альтеплазы и тенектеплазы не доказаны,
и поэтому их использование вне клинических испытаний не рекомендуется. (III:
не рекомендуется; B-R)
2. Поскольку нет доказательств преимущества или равноценности эффекта
внутривенного струйного введения 0,4 мг/кг тенектеплазы по сравнению
с альтеплазой, этот вариант может рассматриваться как альтернативный для
пациентов с незначительными неврологическими нарушениями без
значительной внутричерепной окклюзии. (IIb; B-R)
3. Использование сонотромболизиса в качестве адъювантной терапии
с проведением внутривенного тромболизиса не рекомендуется. (III:
не рекомендуется; B-R)
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
106.
АНТИТРОМБОЦИТАРНАЯ ТЕРАПИЯ1. При остром ишемическом инсульте назначение ацетилсалициловой кислоты рекомендуется
в течение 24–48 ч с его начала. Для пациентов, получавших альтеплазу внутривенно,
назначение ацетилсалициловой кислоты обычно отсрочивается до 24 ч, но решение о его
применении может быть рассмотрено, учитывая сопутствующие обстоятельства, определяющие
существенную выгоду. Однако такой вариант является источником существенного риска. (I; A)
2. Не рекомендуется рассматривать применение ацетилсалициловой кислоты в качестве
альтернативного лечения пациентов с острым ишемическим инсультом, если они соответствуют
критериям внутривенного введения альтеплазы или выполнения механической тромбэктомии.
(III: не рекомендуется; B-R)
3. Для определения эффективности применения тирофибана и эптифибатида необходимы
дальнейшие исследования. (IIb; B-R)
4. Применение антагонистов гликопротеиновых IIb/IIIa рецепторов при остром ишемическом
инсульте является потенциально опасным и не должно использоваться. (III: опасно; B-R)
5. Для профилактики раннего вторичного инсульта на период до 90 дней у пациентов
с ишемическим инсультом легкой степени тяжести рекомендуется назначать двойную
антитромбоцитарную терапию (ацетилсалициловую кислоту и клопидогрел), начиная спустя 24 ч
после появления симптомов. (IIа; B-R)
6. Не рекомендуется применять тикагрелор (вдобавок к ацетилсалициловой кислоте)
при интенсивной терапии при малом инсульте. (III: не рекомендуется; B-R)
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
107.
АНТИКОАГУЛЯНТЫ1. При лечении пациентов с острым ишемическим инсультом экстренная
антикоагуляционная терапия с целью предотвращения раннего
рецидивирующего инсульта, остановки ухудшения неврологических симптомов
или улучшения результатов после лечения не рекомендуется. (III:
не рекомендуется; А)
2. Приемлемость экстренной антикоагуляционной терапии у пациентов
с тяжелым ипсилатеральным стенозом внутренней сонной артерии, приведшим
к ишемическому инсульту, не определена. (IIb; B-NR)
3. Безопасность и польза кратковременной антикоагулянтной терапии
при неокклюзионном, экстракраниальном внутрипросветном тромбозе
у пациентов с инсультом не определены. (IIb; C-LD)
4. В настоящее время возможность применения аргатробана, дабигатрана
или других ингибиторов тромбина в качестве лечения пациентов с острым
ишемическим инсультом требует дальнейших клинических исследований. (IIb; BR)
5. Безопасность и польза применения ингибиторов фактора свертывания Xa
при ишемическом инсульте не определены, требуются дальнейшие
исследования. (IIb; C-LD)
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
108.
ГЕМОДИЛЮЦИЯ, ВАЗОДИЛАТАТОРЫИ ГЕМОДИНАМИЧЕСКАЯ АУГМЕНТАЦИЯ
1. Расширение объема циркулирующей крови за счет гемодилюции
при лечении пациентов с острым ишемическим инсультом
не рекомендуется. (III: не рекомендуется; А)
2. Назначение введения альбумина в высоких дозах при лечении
пациентов с острым ишемическим инсультом не рекомендуется. (III:
не рекомендуется; А)
3. Назначение сосудорасширяющих средств, таких как пентоксифиллин,
при лечении пациентов с острым ишемическим инсультом
не рекомендуется. (III: не рекомендуется; А)
4. В текущее время оборудование для аугментации мозгового кровотока
при лечении пациентов с острым ишемическим инсультом может быть
использовано исключительно в рамках клинических исследований. (IIb;
B-R)
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
109.
НЕЙРОПРОТЕКТОРНОЕ ВОЗДЕЙСТВИЕПрименяемое в текущей практике фармакологическое
и нефармакологическое лечение с предполагаемыми
нейропротекторными свойствами подтвердило свою
эффективность в улучшении результатов после ишемического
инсульта, поэтому другие нейропротекторные агенты
не рекомендуются. (III: не рекомендуется; А)
* Руководство Американской ассоциации сердца и Американской ассоциации по изучению инсульта «Раннее лечение
пациентов с острым ишемическим инсультом», март 2018
110.
ГЕМОРРАГИЧЕСКАЯ ТРАНСФОРМАЦИЯИНФАРКТА МОЗГА
Геморрагический инфаркт мозга 1 типа-петехии
Геморрагический инфаркт мозга 2 сливные петехии
без масс эффекта
Паренхиматозная гематома 1 типа плошадью
менее 30% зоны инфаркта с маленьким масс
эффектом
Паренхиматозная гематома 2 типа плошадью более
30% зоны инфаркта с большим масс эффектом
* Клинические рекомендации МЗ РФ по проведению тромболитической терапии у пациентов с
ишемическим инсультом ,17.02.2015
111.
Показания к экстреннойоперации
Показания для проведения
процедуры/вмешательства
Противопоказания к
процедуре/вмешательству
клинические и
нейрорадиологические
признаки острого
нарушения мозгового
кровообращения по
ишемическому типу, на
фоне окклюзии крупной
церебральной артерии, в
пределах 6 часов от начала
симптомов заболевания
(УД-А).
начало симптомов ИИ в течение
первых 6 часов;
неврологический статус– сознание по ШКГ
11 баллов и менее, по шкале NIHSS 26
баллов и более;
неврологический статус–
сознание по ШКГ 12-15 баллов,
по шкале NIHSS не более 25
баллов;
ASPECTS по данным КТ 0-5 баллов;
ASPECTS по данным КТ 6-10
баллов;
аллергия к препаратам йода (контрастный
препарат);
КТ-ангиография, МР-ангиография,
СЦА: лучевая верификация
«проксимальной» окклюзии
крупной церебральной артерии
(внутренняя сонная артерия, М1М3 сегменты среднемозговой
артерии, А1-А2 сегменты
передней мозговой артерии,
позвоночная артерия,
базиллярная артерия, Р1-Р2
сегменты задней мозговой
артерии) (УД – А).
отсутствие внутрисосудистого доступа
(окклюзия подвздошных, бедренных,
подключичных артерий);
сепсис;
злокачественные опухоли любой
локализации в 4 стадии;
патология сердца, печени и почек в стадии
декомпенсации;
ДВС-синдром;
артериальная гипертензия выше
180/120 мм.рт.ст., не купируемая
медикаментозной терапией.
112.
ИНДИКАТОРЫ ЭФФЕКТИВНОСТИ ПРОЦЕДУРЫ/ВМЕШАТЕЛЬСТВА
реваскуляризация бассейна окклюзированной артерии mTICI 2b-3
балла.
регресс неврологического дефицита, уменьшение баллов по шкале
NIHSS в сравнении с исходным состоянием.
достижение mRS 0-2 балла на момент выписки пациента и на 90сутки после операции.
* Клинический протокол МЗ РК «Эндоваскулярное лечение ишемического инсульта в острейшем периоде», 30.10.2015.



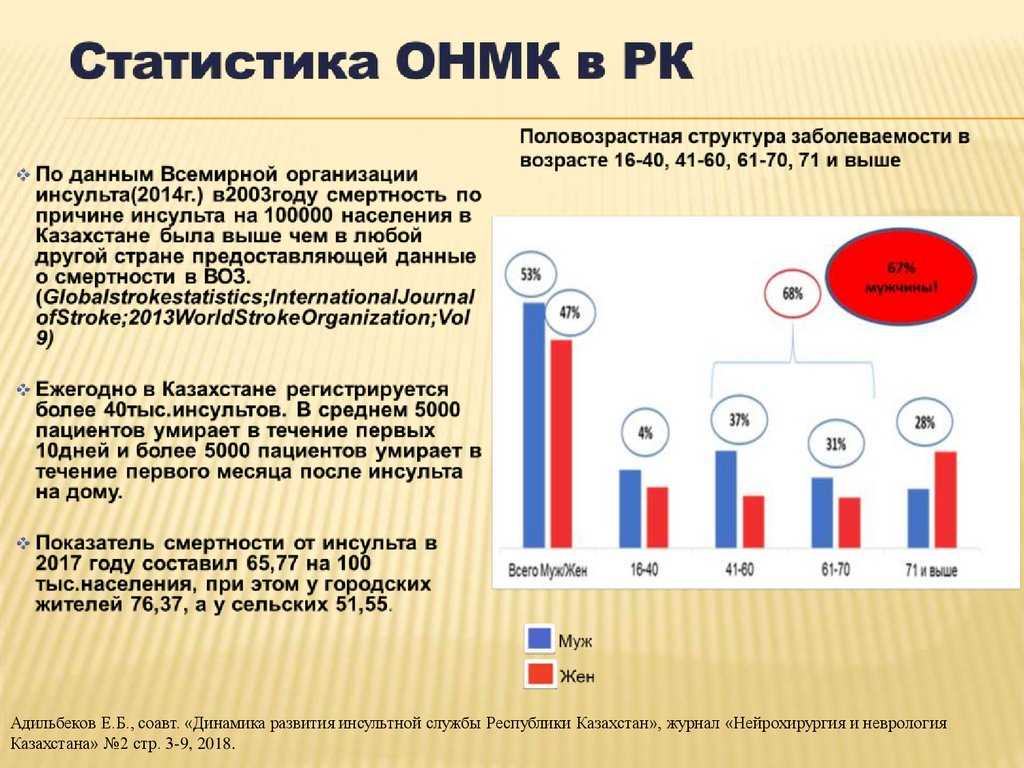
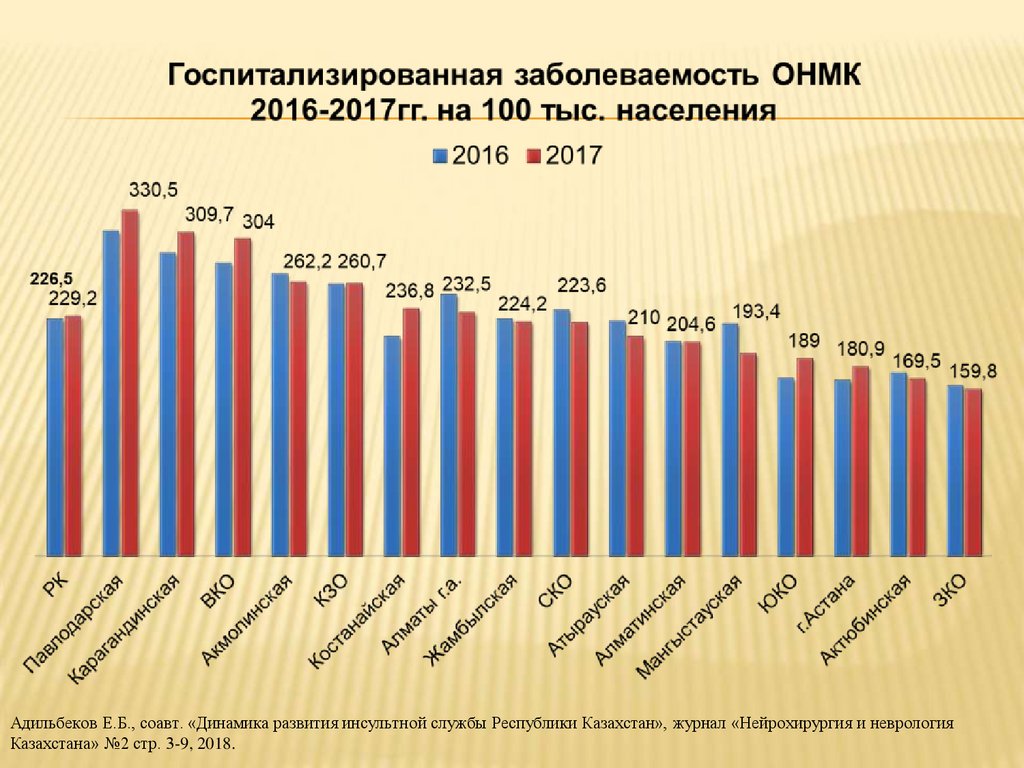
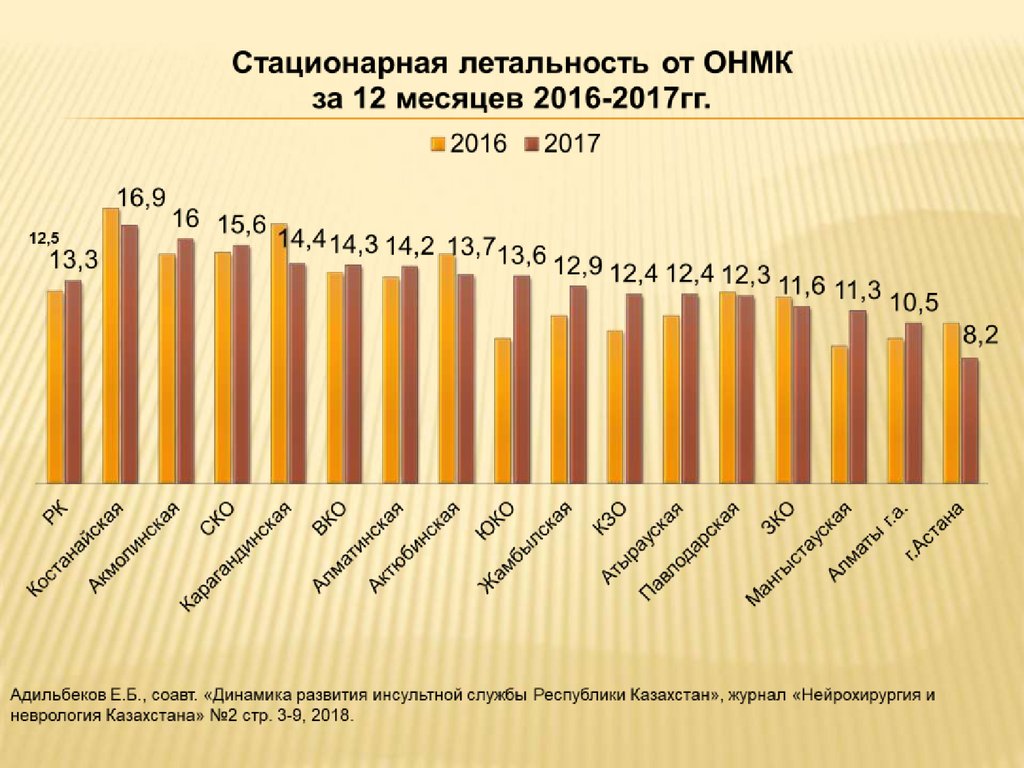







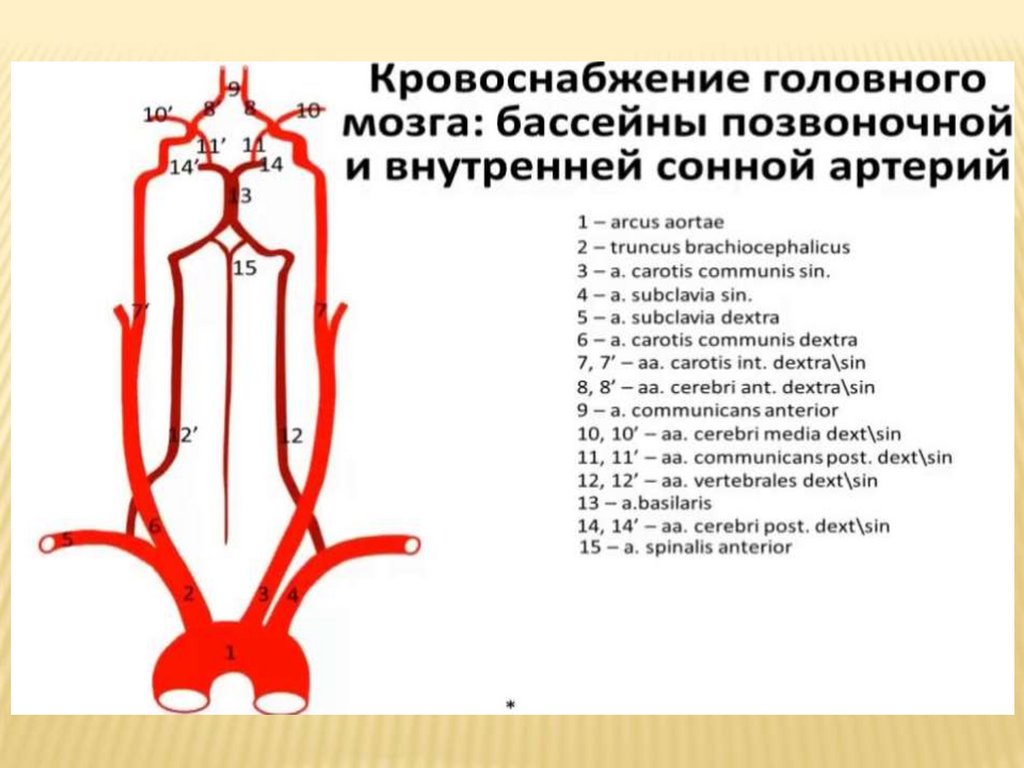





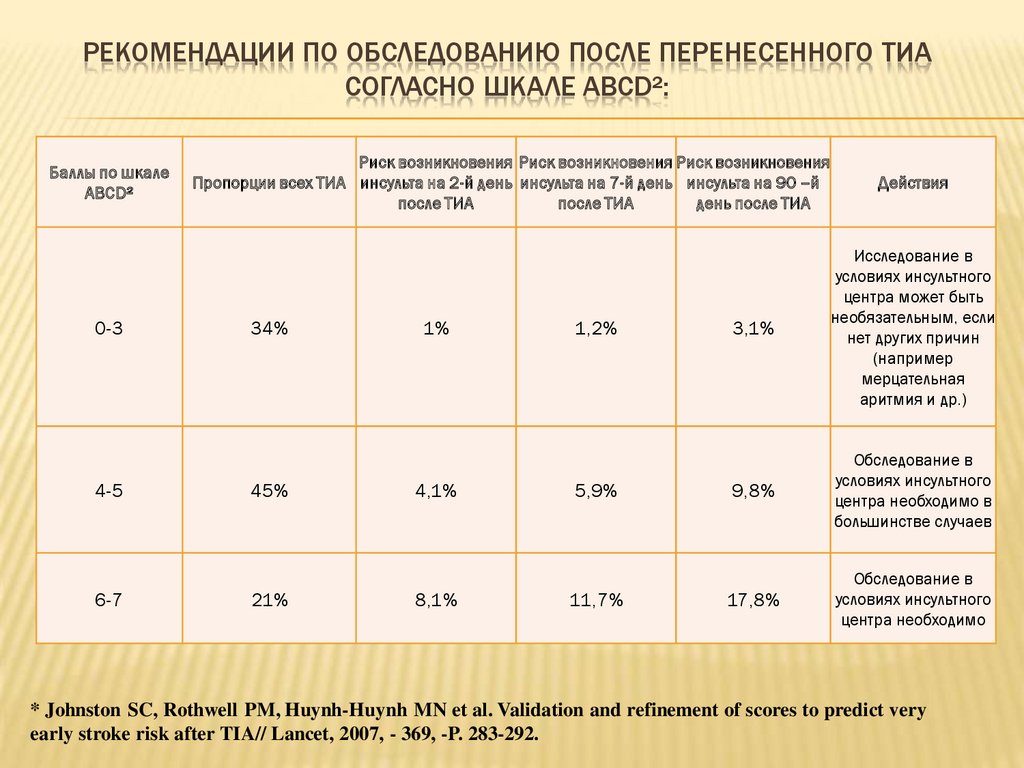




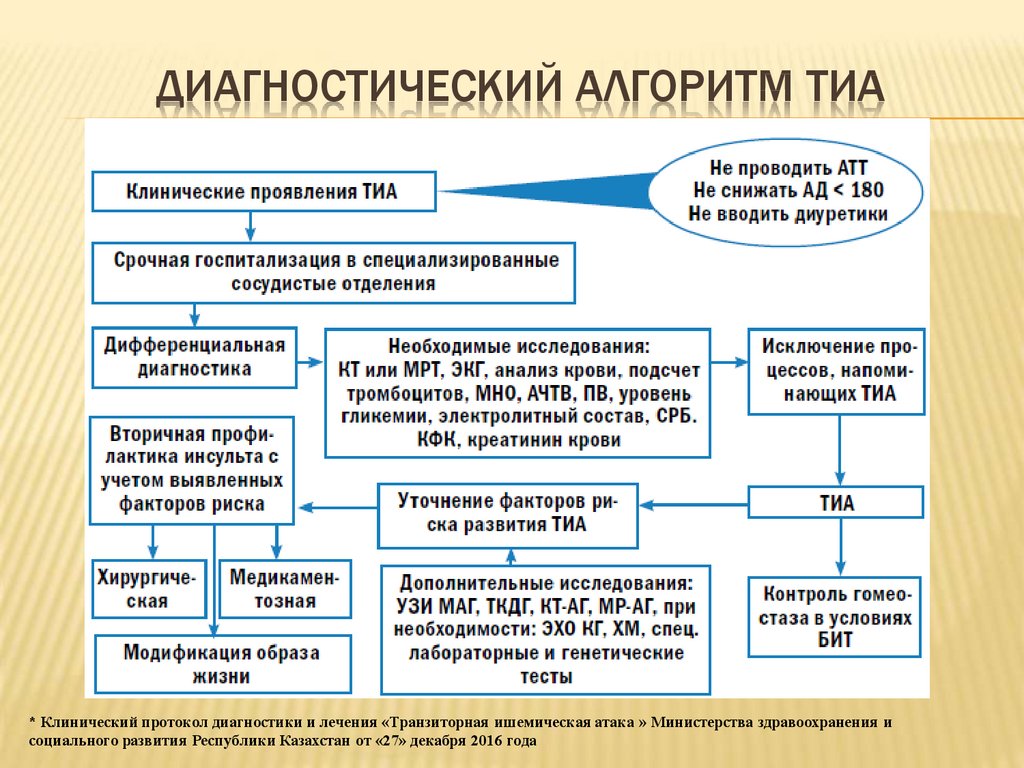















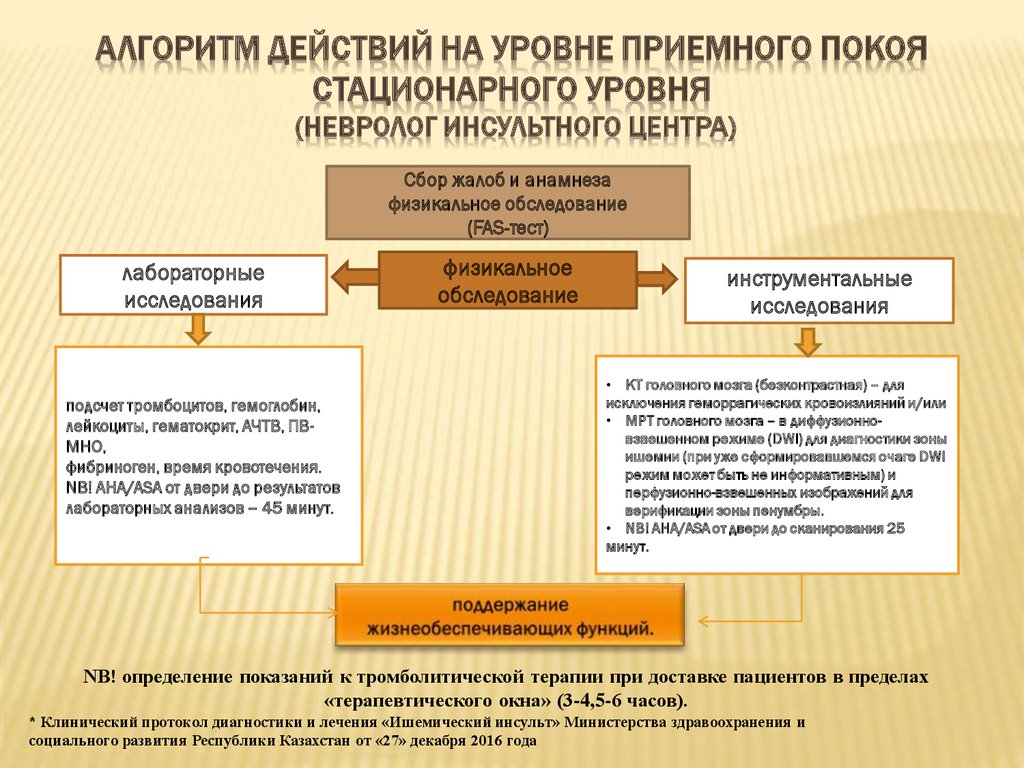





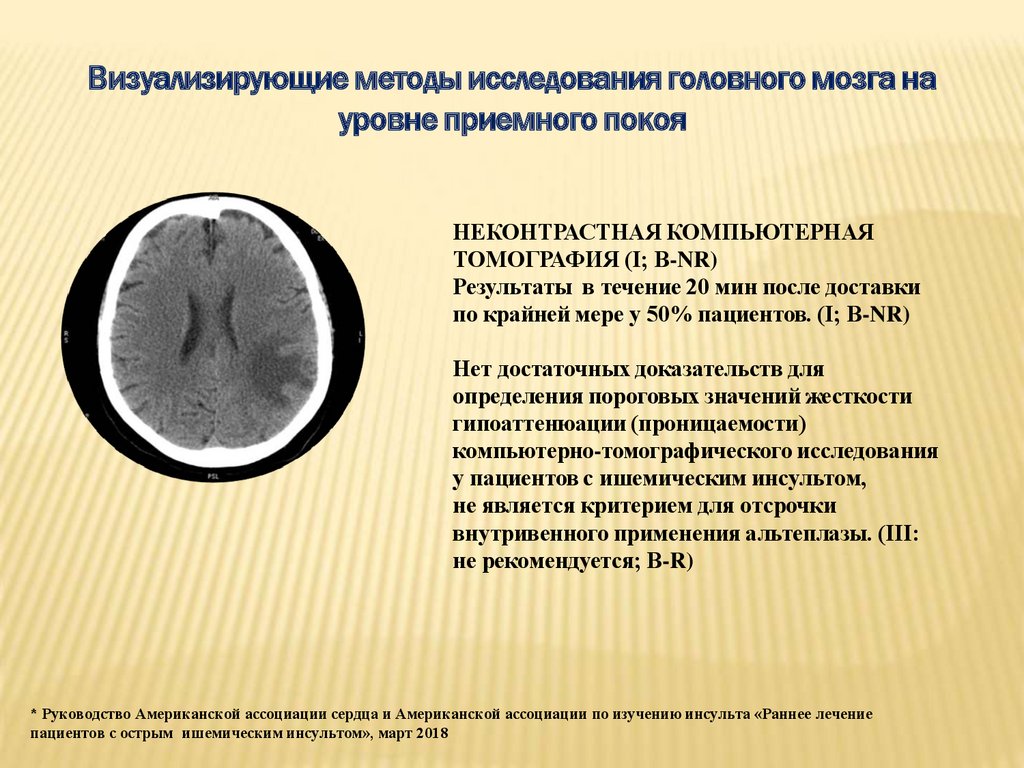





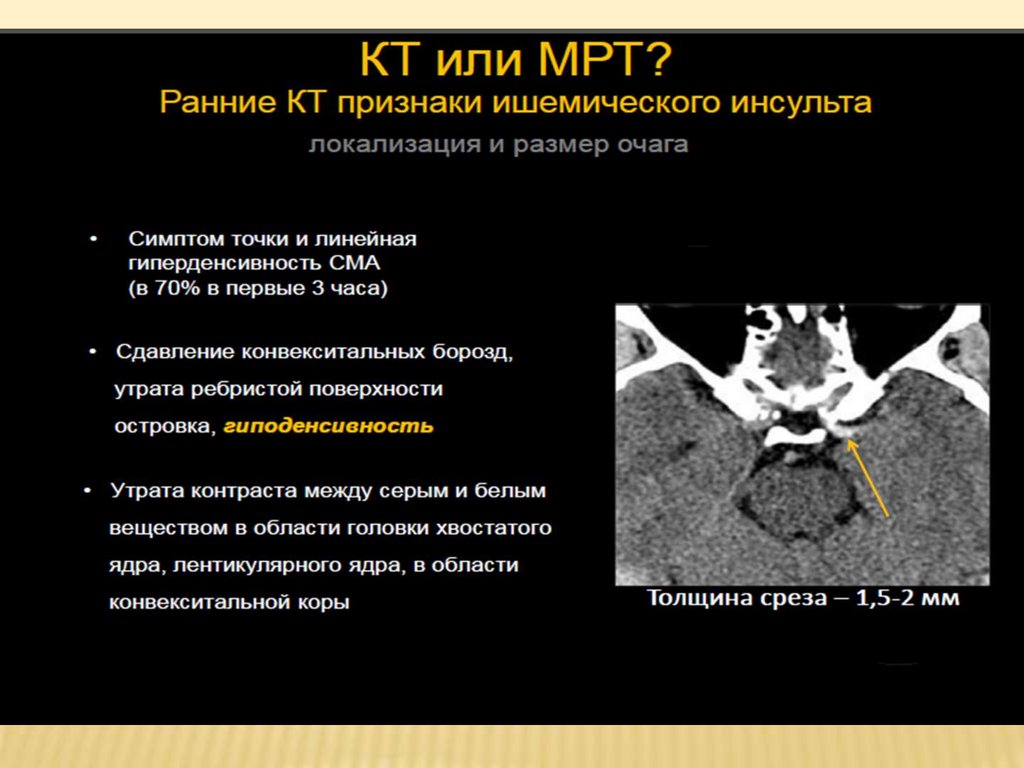




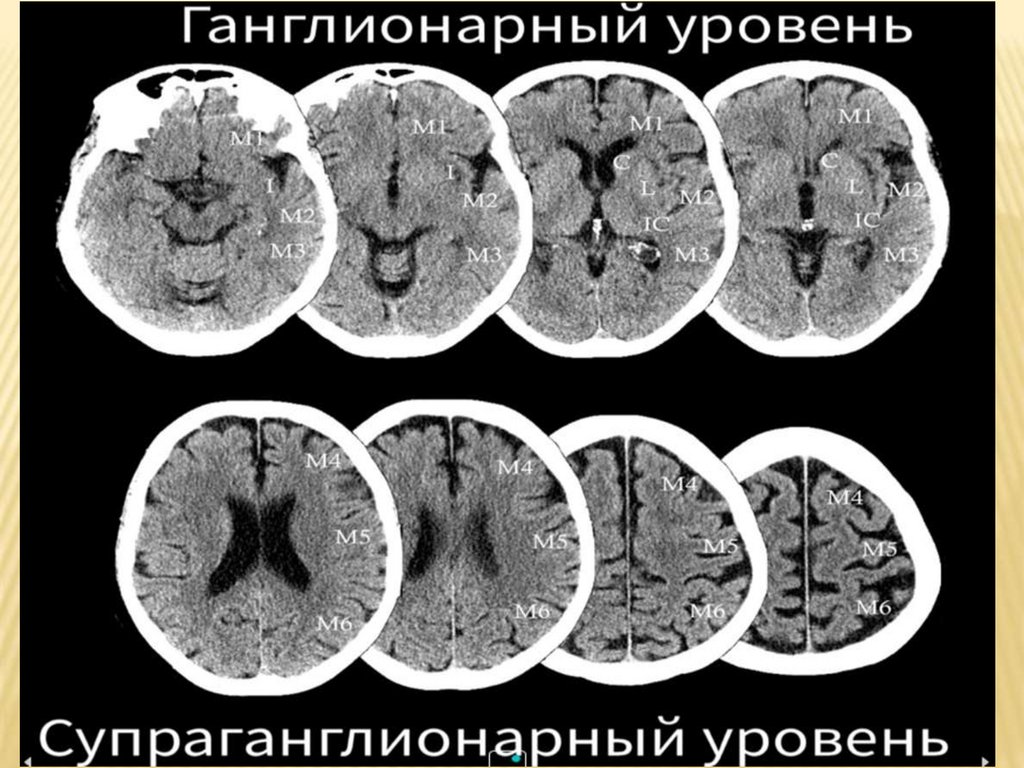




















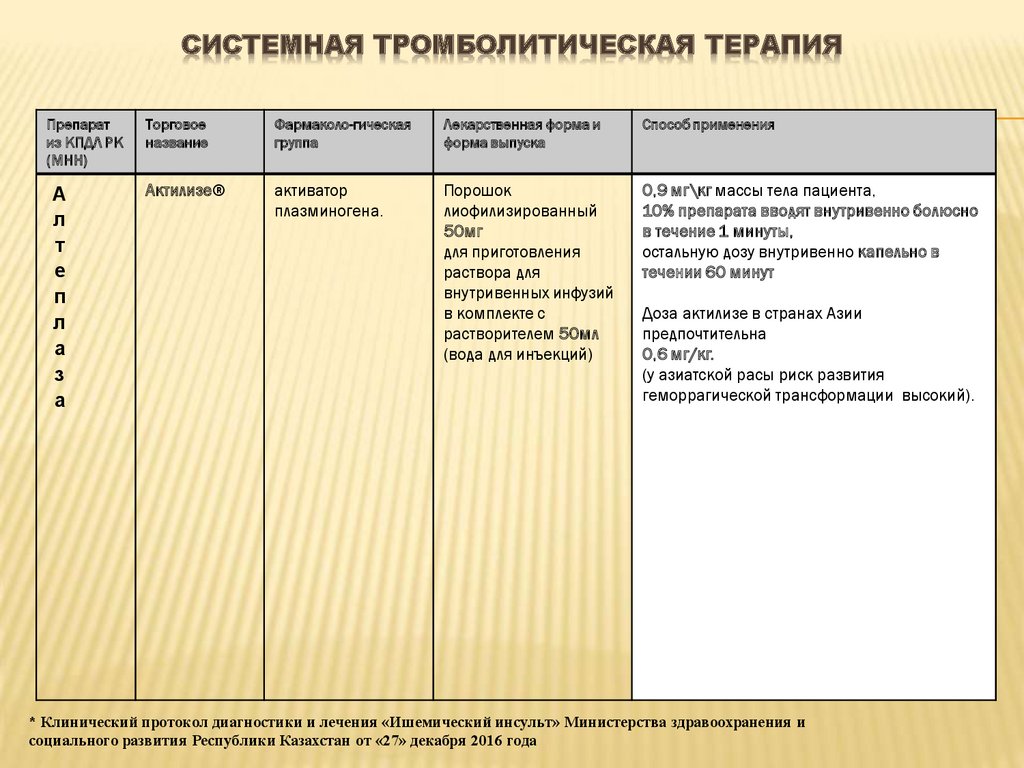
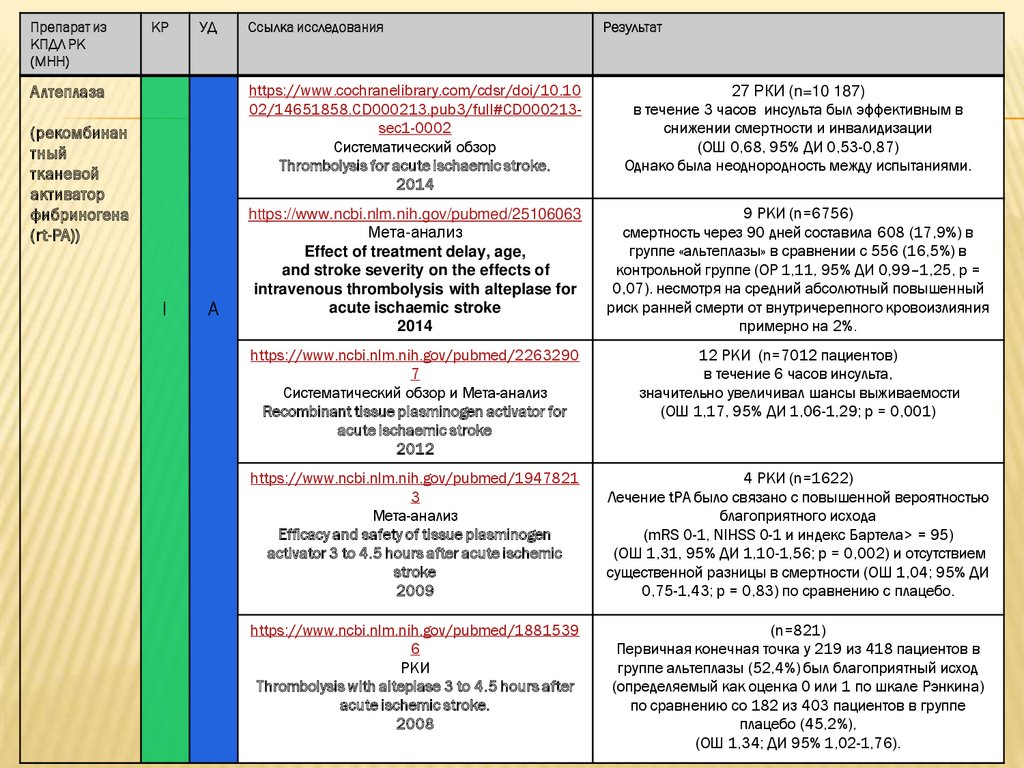
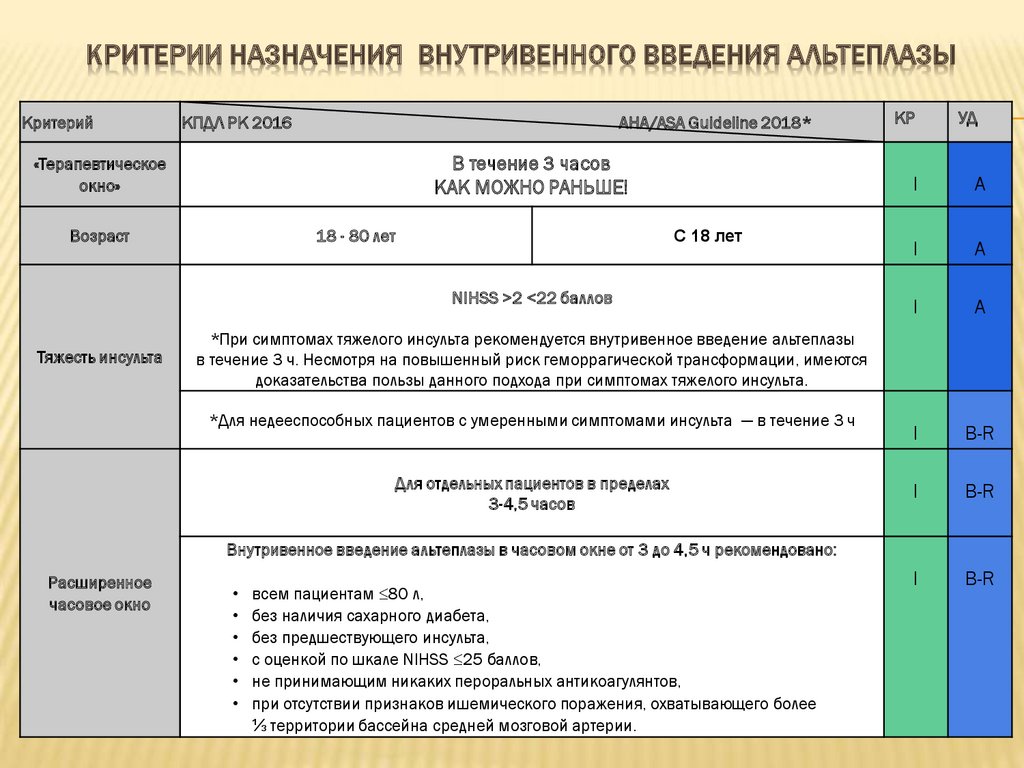




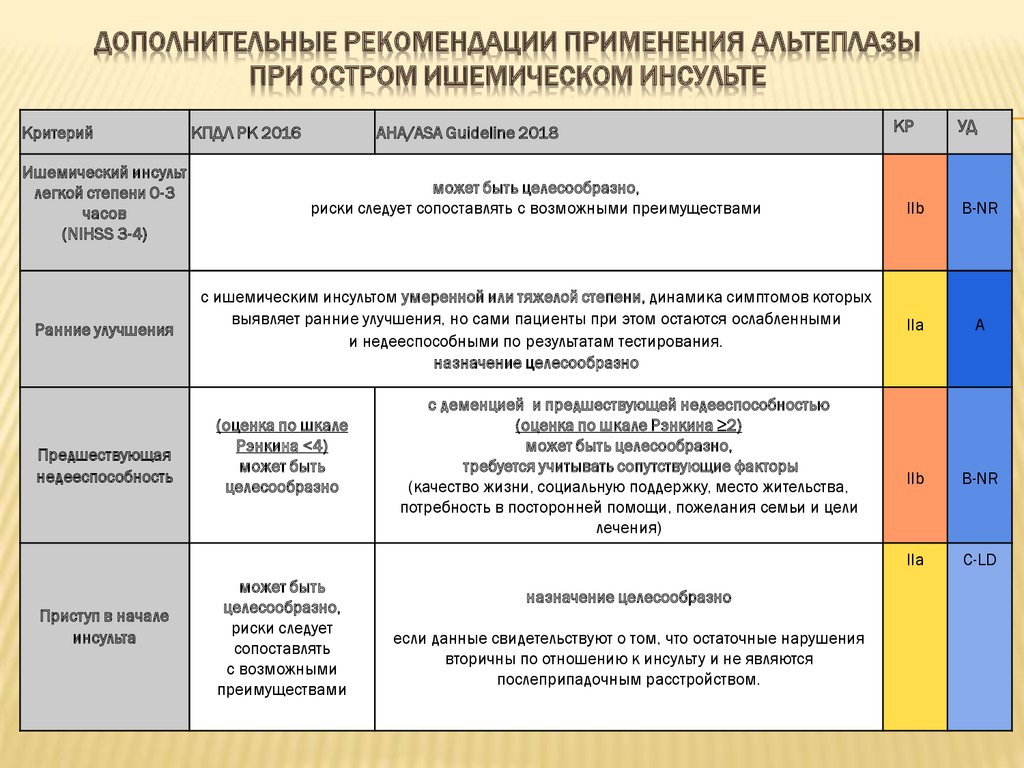


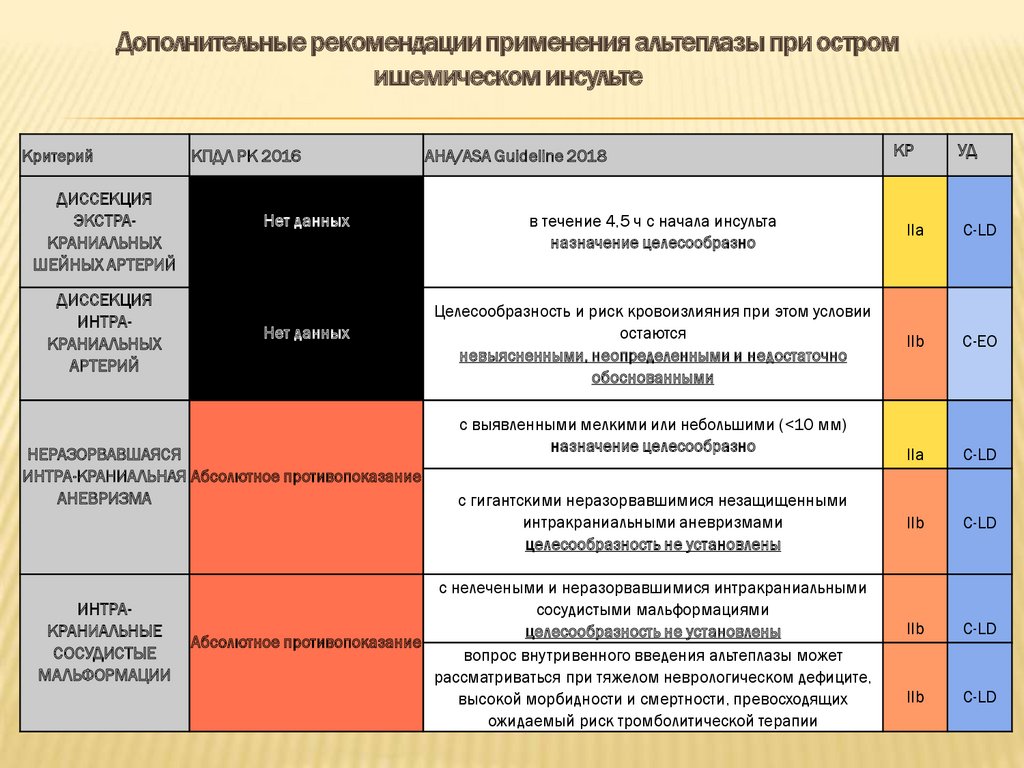
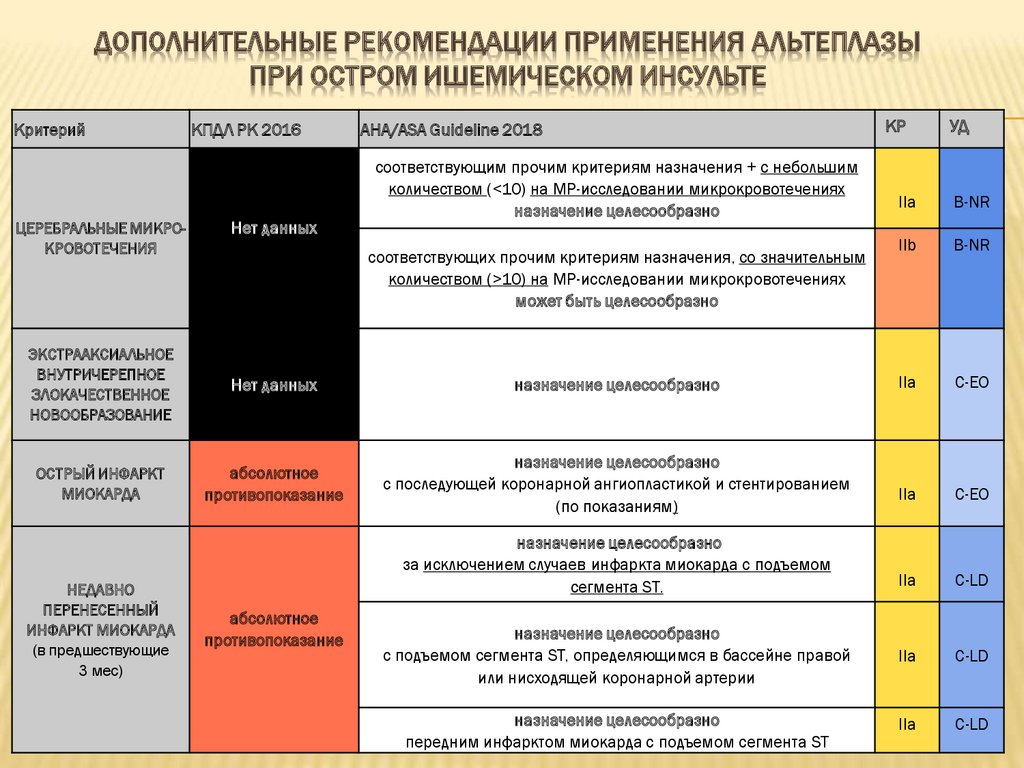

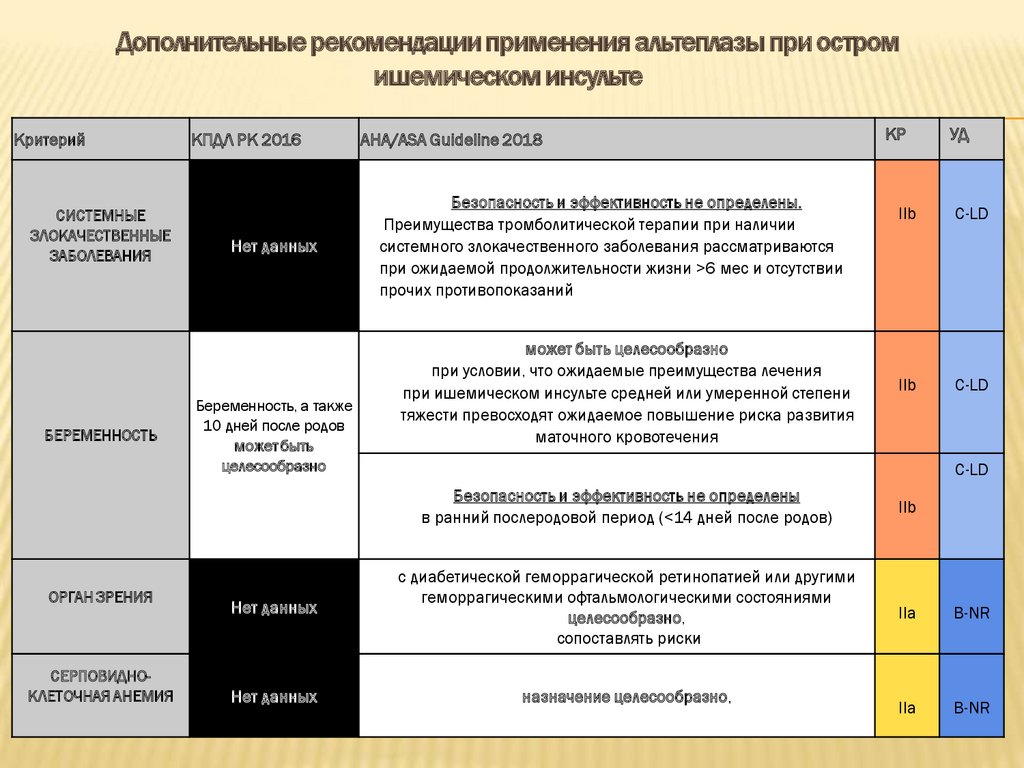

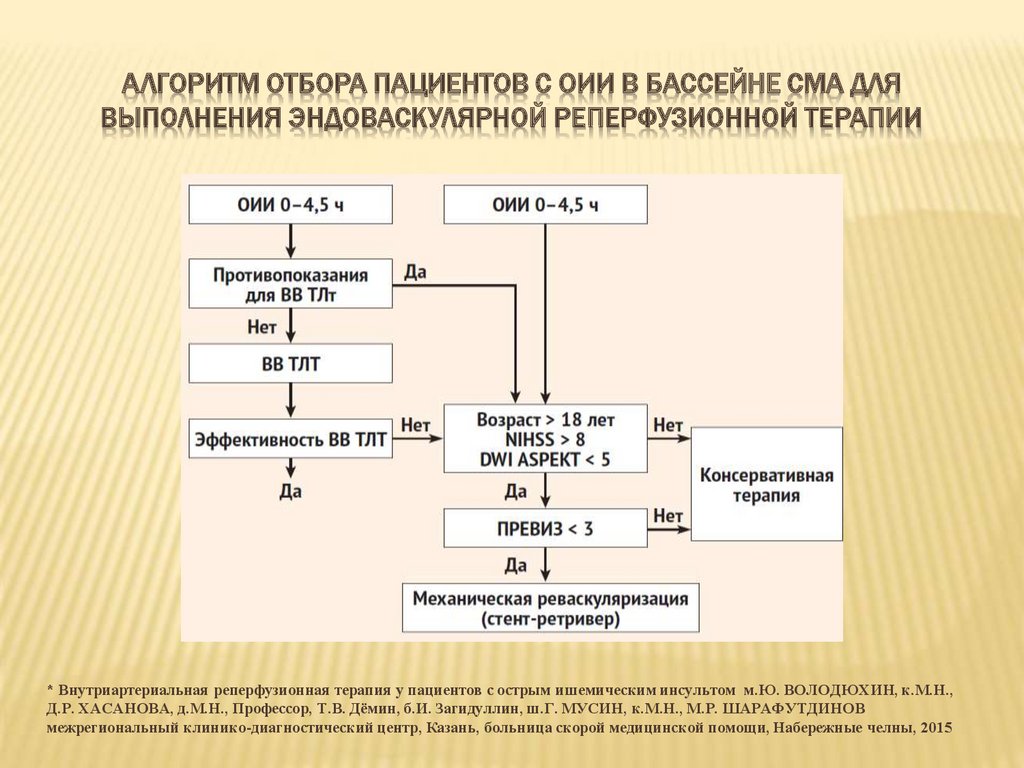
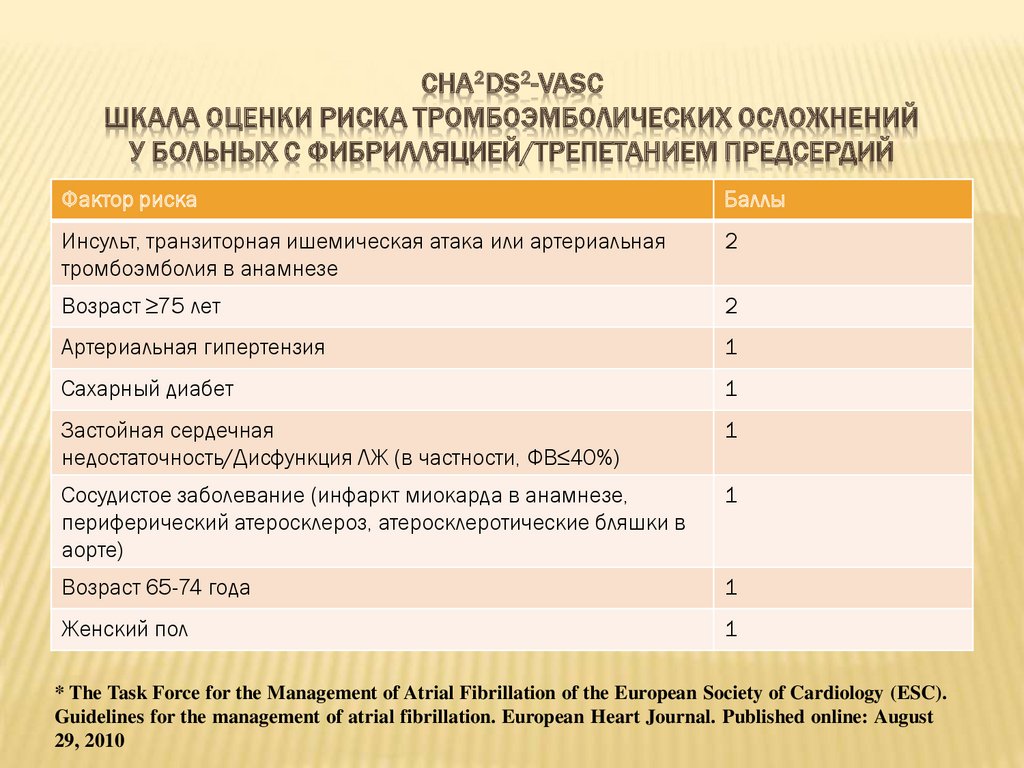
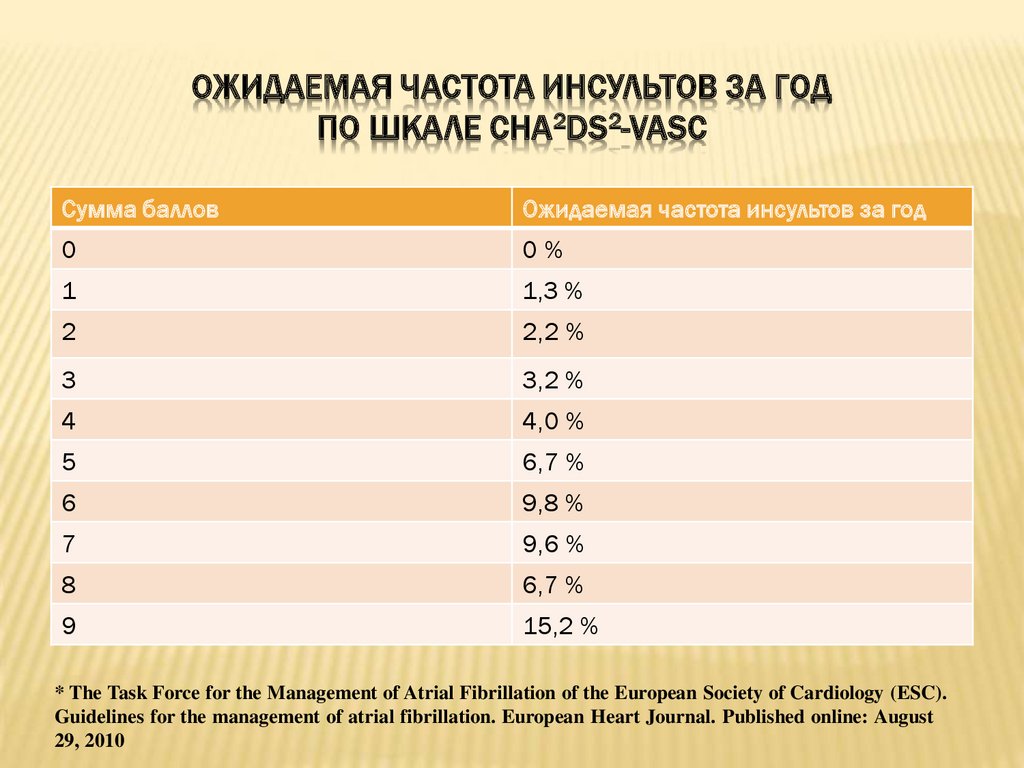


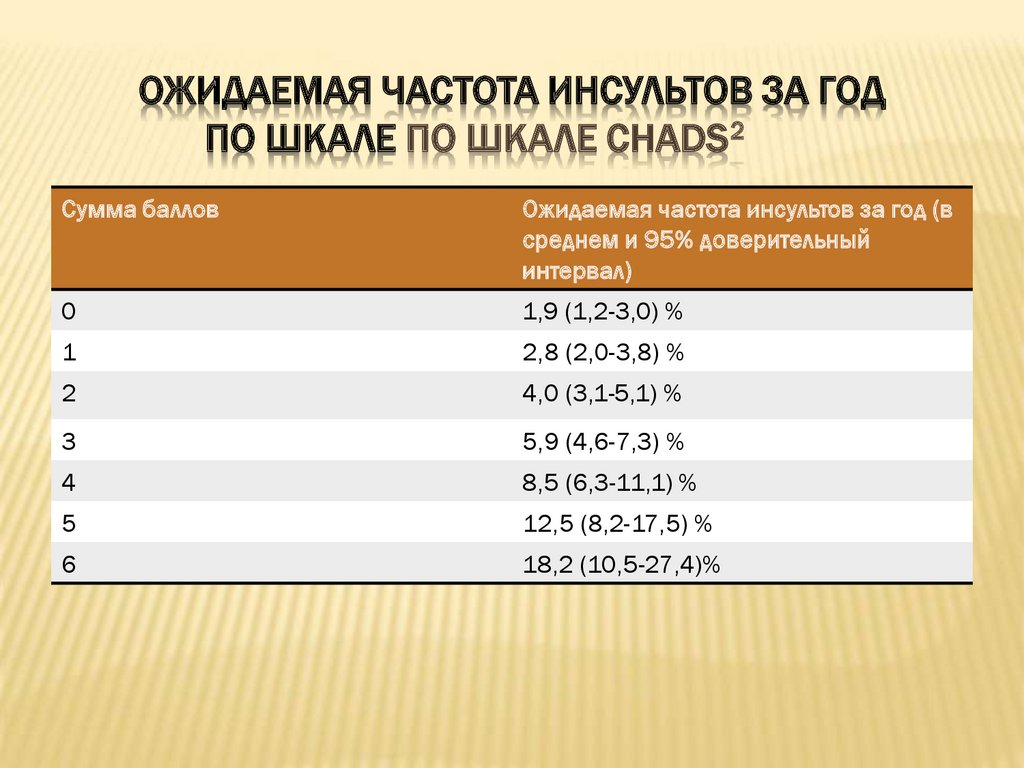

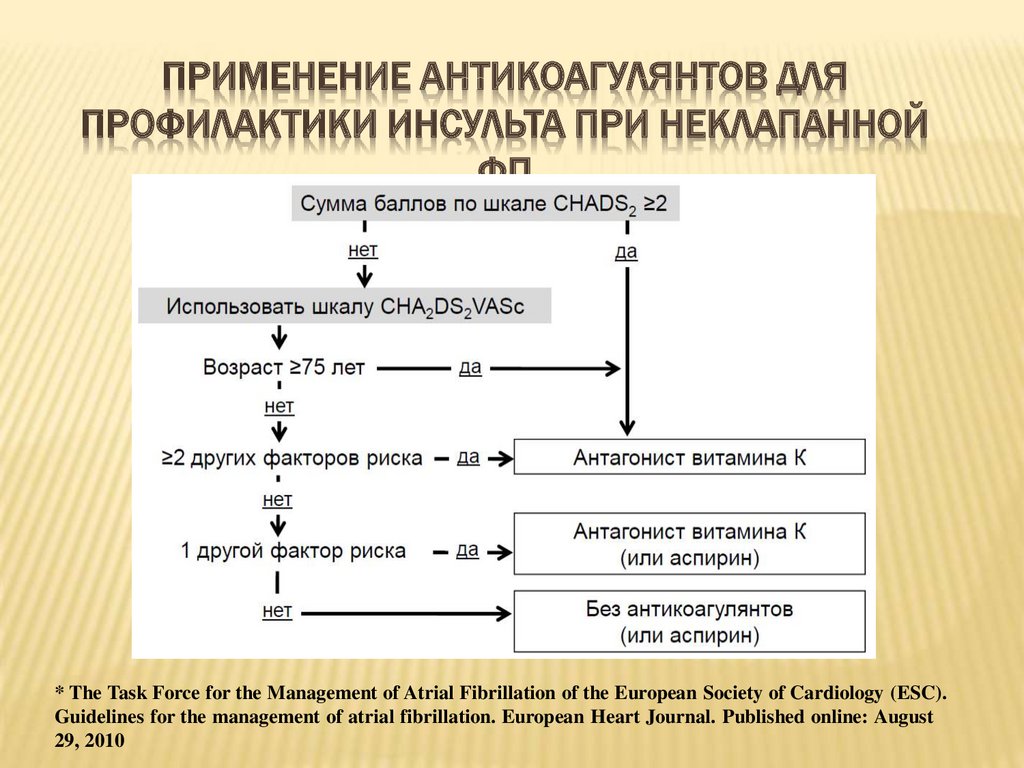










 medicine
medicine








