Similar presentations:
Ведение беременности и родов при пороках сердца. Кардиомиопатии
1. Национальный Медицинский Холдинг АО «Национальный научный центр материнства и детства» ВЕДЕНИЕ БЕРЕМЕННОСТИ И РОДОВ ПРИ ПОРОКАХ
СЕРДЦА.КАРДИОМИОПАТИИ
г. Астана, 2010
2. Вступление
Одно из самых тяжелых экстрагенитальныхпатологий
у
беременных
являются
заболевания сердечно - сосудистой системы,
и основное место среди них занимают пороки
сердца. Беременных с пороками сердца
относят к группе высокого риска материнской
и
перинатальной
смертности
и
заболеваемости (М.Т.Туленов,1982; Poppas
A. et al,1997; Chan W.S. et al, 2000).
3. Врождённые пороки сердца
Насчитывается более 90 видов ВПСмножество их сочетаний. Существует
много классификаций ВПС.
Наиболее удобной оказалось деление
ВПС на три группы в зависимости от
связи между большим и малым кругом
кровообращения.
4.
ВПС бледного типа с артерио-венознымшунтом (ДМПП и ДМЖП, ОАП, ДАЛП,
частичный АДЛВ).
ВПС синего типа с вено-артериальным
шунтом ( ТМС, тетрада Фалло,
тотальный
АДЛВ,
трикуспидальная
атрезия и др.).
ВПС без шунта, но с препятствием
выбросу крови из желудочков сердца
(стенозы ЛА и АО, коарктация АО).
5. НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЕМЫЕ КАРДИОВАСКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ ПРИ БЕРЕМЕННОСТИ Неоткоррегированные пороки:
Без цианозаС цианозом
-ДМПП (вторичный и
-Тетрадо Фалло
первичный ДМПП) с
аномальным дренажем
легочных вен (АДЛВ)
или без него.
-ДМЖП
-ОАП
-Коарктация аорты
-Врождённые стенозы
(митральный,
аортальный, легочной
артерии)
-Комплекс
Эйзенменгера,
-Транспозиция
магистральных
сосудов
6.
Перечисленные пороки составляютболее 95% всех ВПС.
Благодаря
внедрению
ЭХОКГ,
в
большинстве
случаев
возможна
неинвазивная их диагностика, к тому же
разработаны
четкие
клинические
признаки, позволяющие заподозрить и
диагностировать большинство из этих
пороков обычными методами.
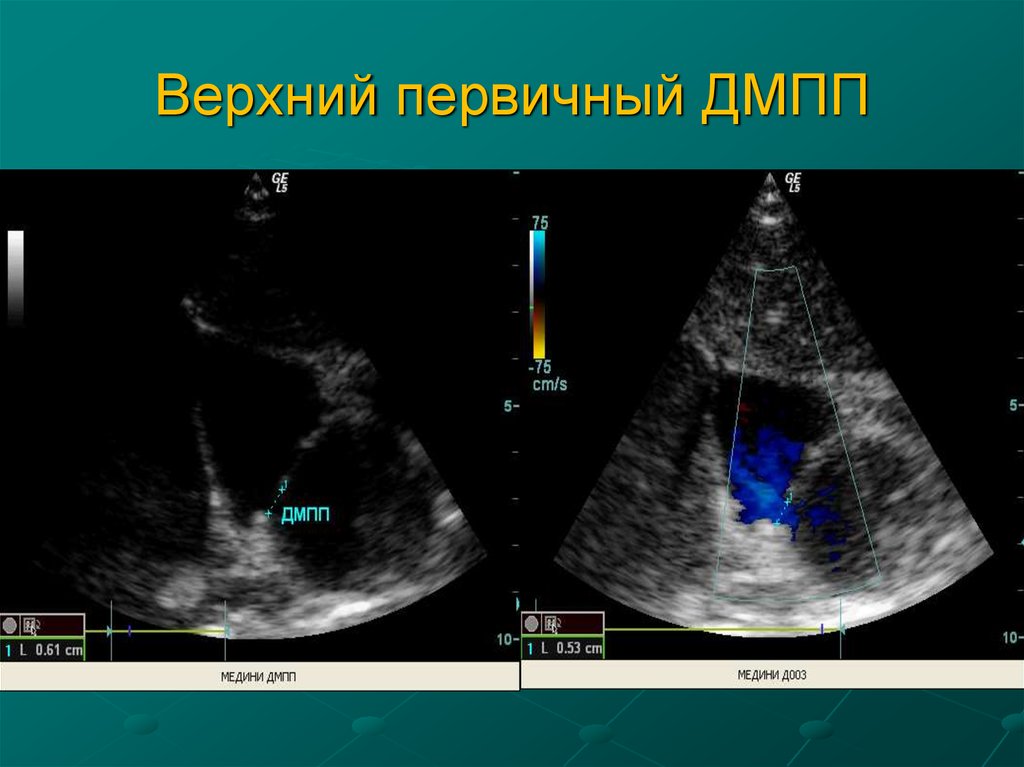
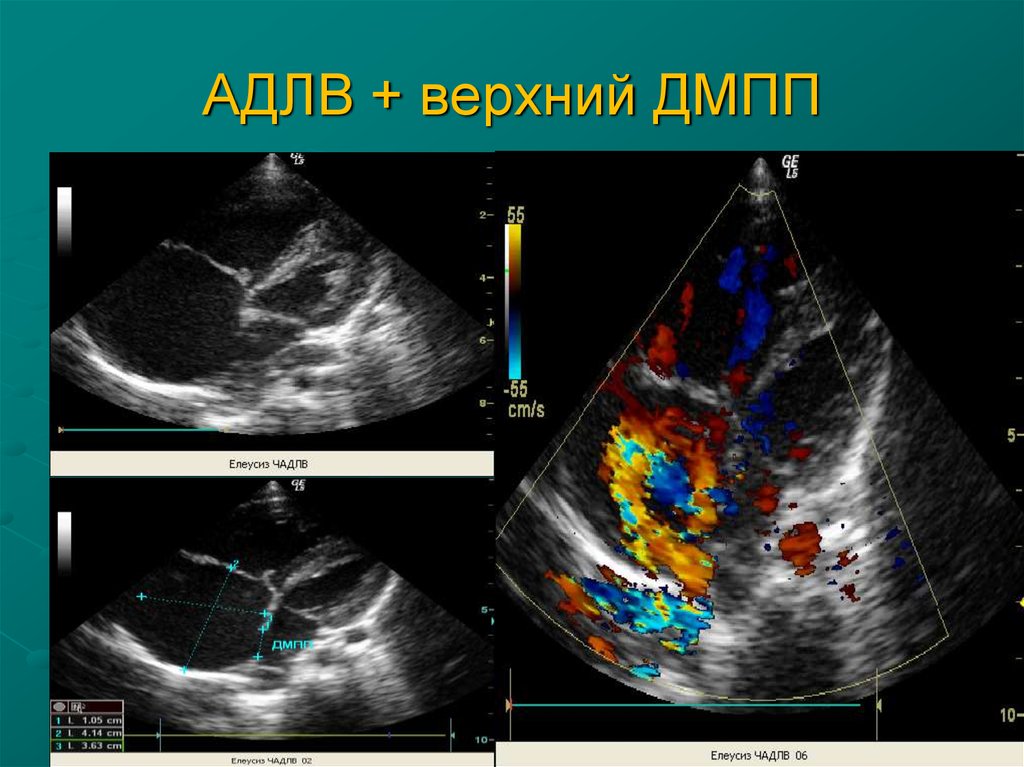
7. Дефект межпредсердной перегородки По эмбриональному происхождению различают первичный (5%) и вторичный (95%) дефект.
Первичный дефектлокализуется в области
центрального фиброзного
тела, часто сочетается с
полной или частичной
формой открытого
атриовентрикулярного
канала. Дефект венозного
синуса составляет 2-4% от
всех ДМПП и локализуется в
области соединения МПП с
верхней полой веной, часто
сочетается с аномалиями
легочных вен
8. Верхний первичный ДМПП
9. АДЛВ + верхний ДМПП
10. Вторичный ДМПП
Локализуется вобласти овального
окна и проявляется
дефицитом
структуры в отличии
от открытого
овального окна.
Этот вариант порока
составляет 85-90%
от всех типов ДМПП.
11. ВПС. Втор.ДМПП-2.1 см.
12. Дефект межпредсердной перегородки
- После радикального лечения ДМПП без развития ЛГбеременность протекает без осложнений, что
обуславливает минимизацию материнской смертности.
- Если радикальное лечение ДМПП проведено с
наличием ЛГ, то риск материнской смертности зависит
от степени ЛГ.
- С I- триместра беременности в целях профилактики
микротромбоэмболий, рекомендуется назначение
аспирина в малых дозах.
- Профилактика ИЭ показана при сочетанном пороке Ао
клапана и при первичном ДМПП.
13. Тактика
При первичном ДМПП - беременность противопоказана(легочная гипертензия). В ранние сроки - искусственный
аборт, абдоминальное родоразрешение. В поздние сроки
- исключение 2-го периода, КС (при отсутствии высокой
легочной гипертензии).
При неосложненном вторичном ДМПП - вынашивание
беременности и роды не противопоказаны. При
осложненном - тактика зависит от характера и
выраженности осложнений.
Родоразрешение:
даётся предпочтение через естественные родовые
пути, т.к. после КС кровопотеря приводит к резкой
системной вазоконстрикции. Вследствие чего левоправый шунт имеет тенденцию к усилению и
повышению давления в ЛА.
Риск встречаемости у детей 2.5 %.
14. Аномалия Эбштейна
В норме крепление септальныхстворок митрального и
трикуспидального клапана на одном
уровне, при аномалии Эбштейна эта
дистанция увеличена до 1,4-3,2 см,
трикуспидальное отверстие
(фиброзное кольцо) сохраняется в
нормальной позиции. Смещенные
створки трикуспидального клапана в
правый желудочек делят его на две
части: атриализированную (порция
правого желудочка между
фиброзным кольцом и смещенными
створками) и собственно полость
правого желудочка. Порок
сочетается со вторичным ДМПП или
открытым овальным окном.
15. Дефект межжелудочковой перегородки
Наиболее часто встречаемый порок. Частота11-25% среди ВПС.
Различают:
1) перимембранозные (трабекулярные,
приточные, отточные)
2) субартериальные отточные
3) мышечные (приточные, трабекулярные
отточные)
варианты дефектов межжелудочковой
перегородки.
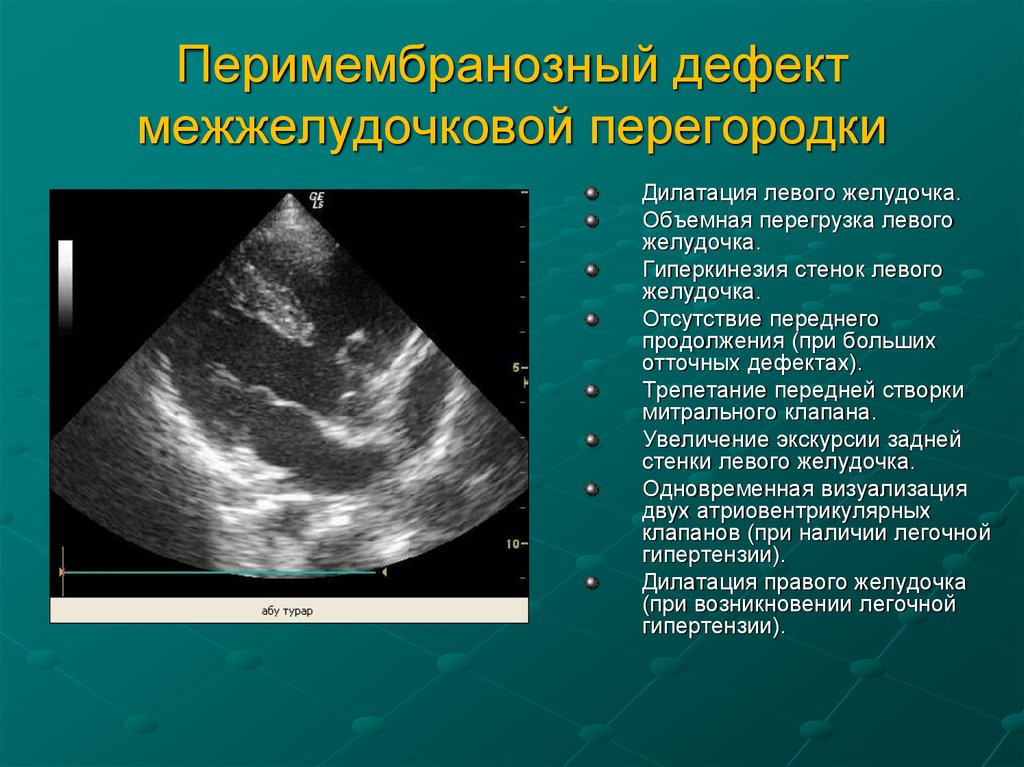
16. Перимембранозный дефект межжелудочковой перегородки
Дилатация левого желудочка.Объемная перегрузка левого
желудочка.
Гиперкинезия стенок левого
желудочка.
Отсутствие переднего
продолжения (при больших
отточных дефектах).
Трепетание передней створки
митрального клапана.
Увеличение экскурсии задней
стенки левого желудочка.
Одновременная визуализация
двух атриовентрикулярных
клапанов (при наличии легочной
гипертензии).
Дилатация правого желудочка
(при возникновении легочной
гипертензии).
17. Варианты ДМЖП
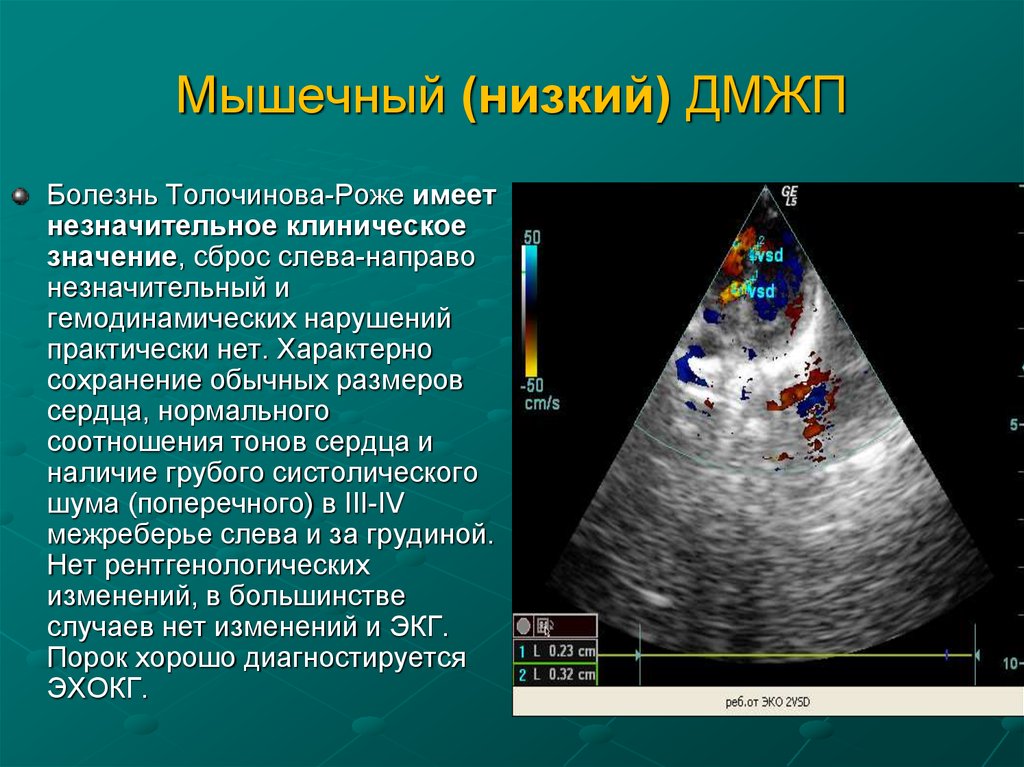
18. Мышечный (низкий) ДМЖП
Болезнь Толочинова-Роже имеетнезначительное клиническое
значение, сброс слева-направо
незначительный и
гемодинамических нарушений
практически нет. Характерно
сохранение обычных размеров
сердца, нормального
соотношения тонов сердца и
наличие грубого систолического
шума (поперечного) в III-IV
межреберье слева и за грудиной.
Нет рентгенологических
изменений, в большинстве
случаев нет изменений и ЭКГ.
Порок хорошо диагностируется
ЭХОКГ.
19. Тактика
При болезни Толочинова - Роже вынашиваниебеременности и роды не противопоказаны. При
высоком ДМЖП тактика зависит от возникновения
легочной гипертензии и сердечной недостаточности.
При незначительной легочной гипертензии и сердечной
недостаточности
I
ст.
беременность
не
противопоказана,
роды
per
vag.
naturalis
(с
исключением II периода). При умеренной и высокой
легочной гипертензии - пролонгирование беременности
противопоказано.
Родоразрешение через естественные родовые пути с
исключением II периода. КC противопоказано! При НК
IIa
и
выше
беременность
противопоказана,
родоразрешение
абдоминальное
(если
нет
сопутствующей легочной гипертензии).
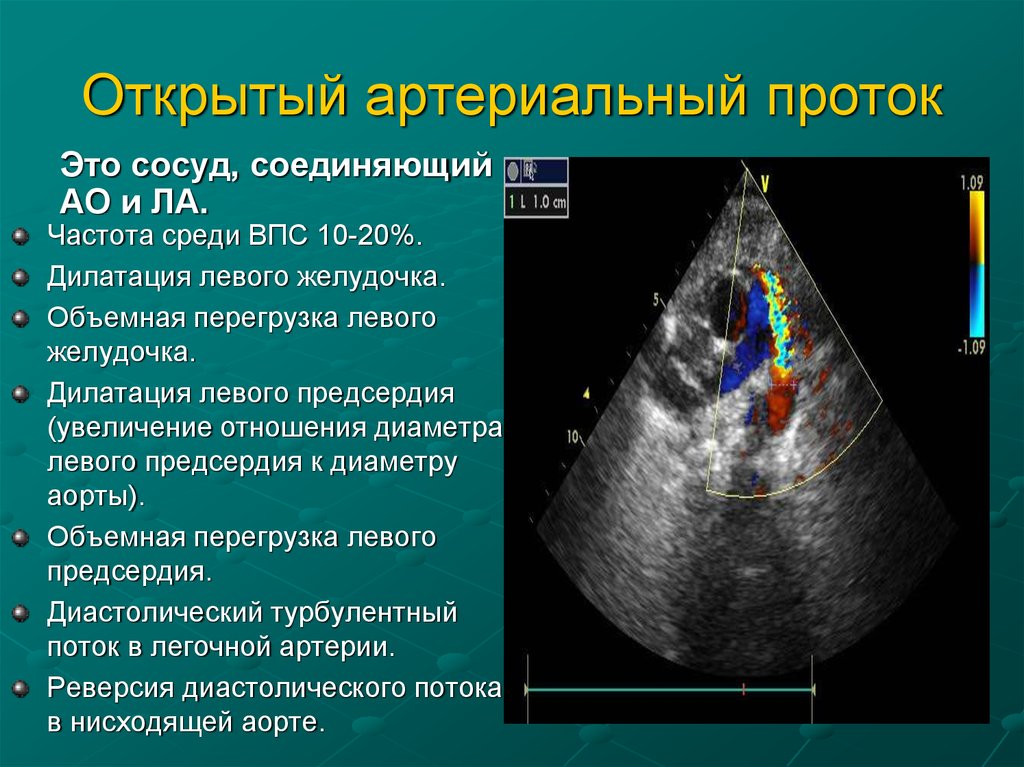
20. Открытый артериальный проток
Это сосуд, соединяющийАО и ЛА.
Частота среди ВПС 10-20%.
Дилатация левого желудочка.
Объемная перегрузка левого
желудочка.
Дилатация левого предсердия
(увеличение отношения диаметра
левого предсердия к диаметру
аорты).
Объемная перегрузка левого
предсердия.
Диастолический турбулентный
поток в легочной артерии.
Реверсия диастолического потока
в нисходящей аорте.
21. Дефект аорто - легочной перегородки
Относится к редким порокам.Частота 0.2-0.3%.
При этом пороке имеет место сообщение между
восходящей аортой и стволом легочной артерии.
22. Тактика
- При неосложнённом ОАП и ДАЛП, какправило, ЛГ не развивается.
- Беременность и роды не противопоказаны.
- Гемодинамически значимые ОАП приводит
к ЛГ.
- СН как правило развивается на фоне
гипотензии.
- Профилактика ИЭ.
- Во время беременности возможно
лигирование ОАП.
23. Коарктация аорты
Обычно коарктациялокализуется
непосредственно за
местом отхождения
левой подключичной
артерии, может быть
преддуктальной и
постдуктальной
24. Коарктация аорты
- Неосложнённая форма КА во время беременностипроблем не вызывает. Однако вследствие
недостаточного кровоснабжения матки может
негативно отразиться на плоде.
- Эти больные подвержены риску ИЭ. Поэтому
профилактика д.б. обязательной.
- Ограничение физической нагрузки.
- Назначение и приём β - блокаторов д.б. под
обязательным контролем АД.
- Риск материнской смертности возрастает в том случае,
если КА идёт
в сочетании с расслаивающайся
аневризмой аорты.
.
25. Коарктация аорты
- Нередко отмечается самопроизвольное прерываниебеременности, гипотрофия плода.
- Вопрос о возможности беременности лучше всего
решать после оперативной коррекции порока.
- При нерезко выраженной коарктации аорты возможно
вынашивание беременности и даже нормальные
роды, но и в этом случае имеются относительные
противопоказания, т.к. велика опасность осложнений,
несмотря на гипотензивную терапию.
26. Тактика
- Родоразрешение у этих беременных лучше всегопроводить путем КС. При стойком высоком АД,
признаках СН, при нарушениях мозгового
кровообращения беременность абсолютно
противопоказана.
- Тактика у оперированных больных зависит от
давности операции, типа ее и эффективности
операций.
- При сохранении повышенного АД, срока операции <
1 года - родоразрешение путем кесарева сечения. В
остальных случаях - исключение 2-го периода родов.
27. Врожденный стеноз аорты
Группа пороков сердца, проявляющаясяпрепятствием на пути выбросу крови из
ЛЖ в аорту.
Частота 3-5,5% среди ВПС.
В 20% случаев врожденному стенозу
аорты сопутствуют ОАП, коарктация
аорты, ДМЖП, стеноз легочной артерии.
Различают клапанный, надклапанный,
подклапанный стенозы Ао.
28. Клапанный стеноз аорты.
Возникает вследствиенеправильного
развития створок, их
гипоплазии, сращения
к комиссурам.
Постстенотическая
дилатация
восходящей
аорты(схема).
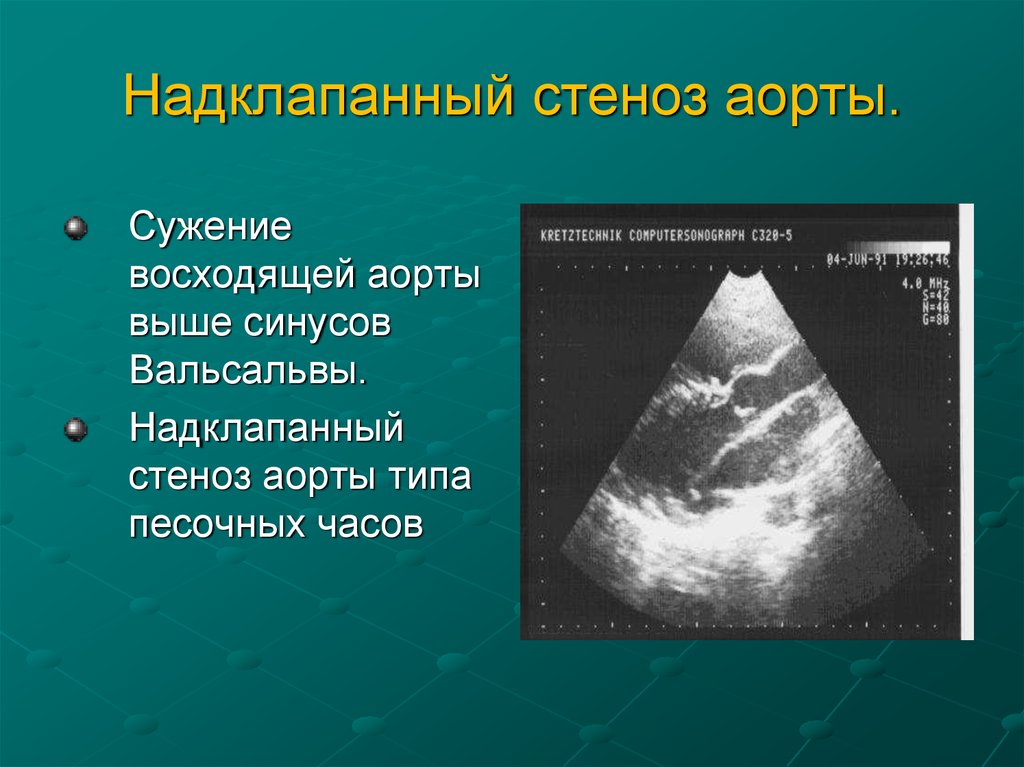
29. Надклапанный стеноз аорты.
Сужениевосходящей аорты
выше синусов
Вальсальвы.
Надклапанный
стеноз аорты типа
песочных часов
30. Надклапанный стеноз аорты.
31. Подклапанный аортальный мышечный стеноз (синоним ГКМП)
А. дискретныймембранозный
стеноз.
Б. дискретный
фибромышечный
субаортальный
стеноз.
В. туннельный
субаортальный
стеноз.
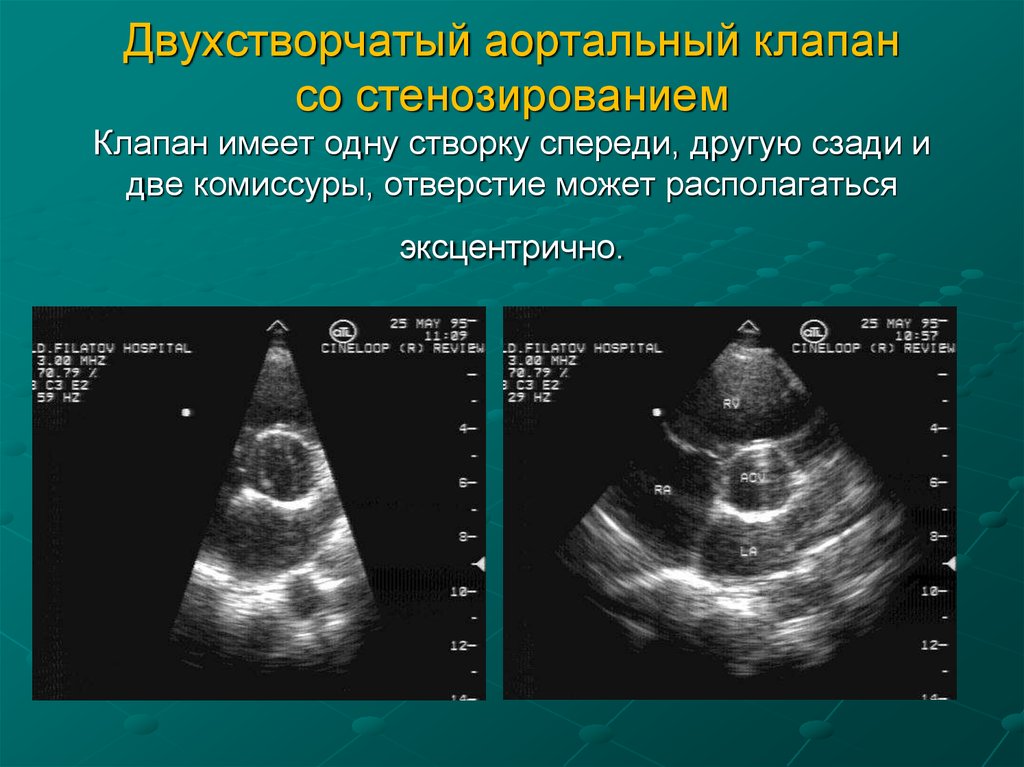
32. Двухстворчатый аортальный клапан со стенозированием Клапан имеет одну створку спереди, другую сзади и две комиссуры, отверстие
может располагатьсяэксцентрично.
33. Тактика
- По статистическим данным встречается чаще у лицмужского пола. Поэтому встречаемость данного порока
среди беременных очень редкая.
- Женщины с АС лёгкой – средней степени толерантны к
вынашиванию беременности.
- При критическом АС с AVA <1.0 cm² и Gr.мах.>100mmHg
женщине надо объяснить смертельную опасность,
связанную с возможной беременностью и родами.
- При наличии симптомокомплекса (сенкопэ,
церебральная симптоматика, диспноэ и признаки СН)
показано прерывание беременности (искусственный
аборт) с последующей вальвулопластикой.
- Если сроки беременности уже большие - показано
абдоминальное родоразрешение.
- Вальвулопластика должна производиться до
беременности.
- Оптимальное лечение –протезирование клапана.
- Риск встречаемости у детей 4 %.
34. Оперативные коррекции аортального стеноза
При тяжелом АС следует обязательно мониторироватьАД и проводить регистрацию ЭКГ 1 раз в 2 нед.,
т. к. их изменения могут указывать на появление или
ухудшение перегрузки ЛЖ. При наличии рефрактерной
СН у этих пациенток методом выбора является баллонная
вальвулотомия. При вальвулотомии в качестве дилататора
используют раздуваемый баллон, который обычно
доставляется в ЛЖ через бедренную артерию .
Операцию лучше производить во II триместре, когда
эмбриогенез уже завершен и отрицательное воздействие
контрастного вещества на щитовидную железу плода
минимальное. Баллонная вальвулопластика противопоказана,
если клапаны кальцинированы или если уже имеется
значительная регургитация.
35. Изолированный стеноз легочной артерии
Этот порок встречается в 8-10% всех врожденных пороков.Чаще всего встречаютя клапанный стеноз и подклапанный
(фиброзно-мышечное разрастание в области выходного тракта
правого желудочка).
Порок нередко сочетается с ДМПП. Как правило, наблюдается
постстенотическое расширение корня легочной артерии.
При клапанном стенозе, в связи с препятствием току крови,
возникает гипертрофия правого желудочка, а затем и его
дилатация. Повышается давление в ПП, при этом может
произойти открытие ОО с право-левым сбросом. Таким
образом, первично "бледный" порок может стать "синим« (+ГПП
– триада Фалло).
При выраженном стенозе ЛА происходит недостаток кровотока
в артериолах малого круга и недостаточная оксигенация,
особенно при физической нагрузке.
36. Тактика
- Дети с тяжёлым стенозом лёгочного клапана науровне RVOT могут беспрепятственно достигать
зрелого возраста.
- При легкой и средней степени стеноза беременность
и роды протекают обычно благополучно (через
естественные родовые пути).
- При тяжелой степени (инфундибулярный стеноз,
цианоз, сердечная недостаточность) беременность
противопоказана. Вопрос о способе родоразрешения
решается индивидуально, совместно акушером и
кардиологом.
- Родоразрешение через естественные родовые пути.
- Идеальное лечение –это вальвулопластика до
беременности.
- Риск встречаемости у детей 3.5 %.
37. Клапанный стеноз лёгочной артерии
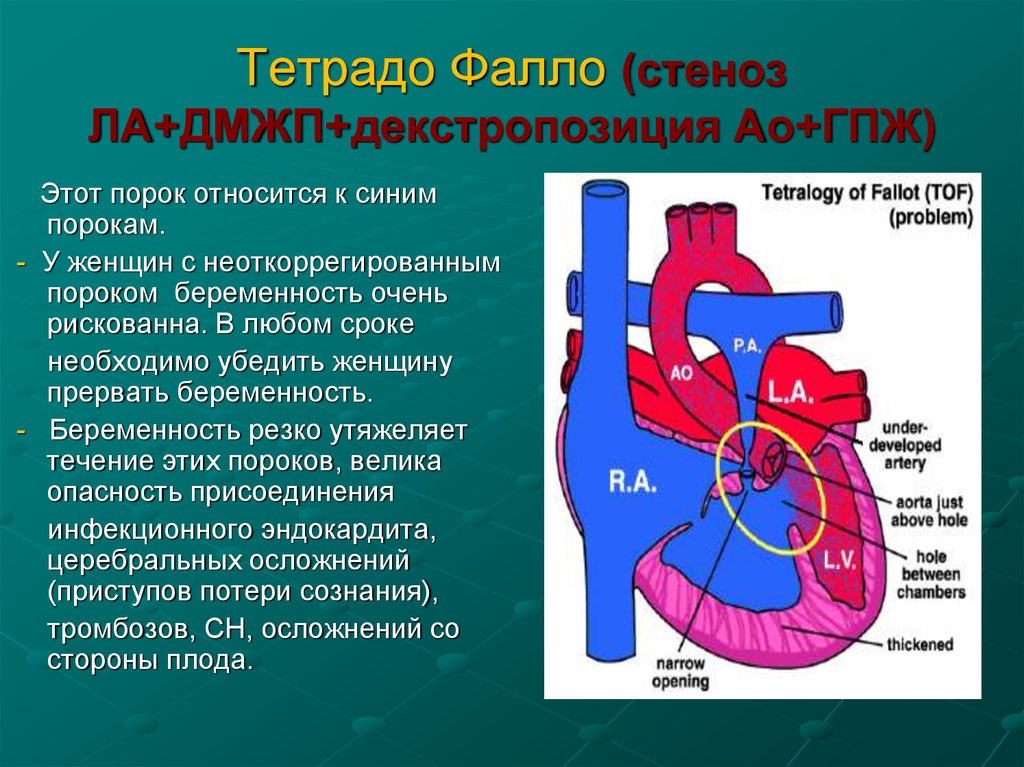
38. Тетрадо Фалло (стеноз ЛА+ДМЖП+декстропозиция Ао+ГПЖ)
Этот порок относится к синимпорокам.
- У женщин с неоткоррегированным
пороком беременность очень
рискованна. В любом сроке
необходимо убедить женщину
прервать беременность.
- Беременность резко утяжеляет
течение этих пороков, велика
опасность присоединения
инфекционного эндокардита,
церебральных осложнений
(приступов потери сознания),
тромбозов, СН, осложнений со
стороны плода.
39. Тактика
- Если после паллиативной операции сохраняетсярезидуальные дефекты (ДМЖП, ПС, ПР, дисфункция
желудочков) вынашивание беременности относится к
высокому риску. При ДМЖП >1.5 см, давление в ПЖ >
60 mmHg и ПР привела к дисфункции ПЖнеобходима повторная ревизия.
- Риск развития самопроизвольного выкидыша ,
преждевременных родов, а также фетальной
мальформации высок.
- Радикальная операция гораздо сложнее, но зато
более эффективна, позволяет благополучно
перенести беременность и роды.
40. Тактика
- Во время родов постоянное наблюдение за АД,газовым составом крови.
- В послеоперационный период вследствие острой
кровопотери уменьшается венозный приток в правые
отделы. На фоне гипотонии м. возникнуть
внезапный коллапс и закончиться летальным исходом.
- При своевременной коррекции порока ТФ
вынашивание беременности не противопоказано и
родоразрешение зависит от медицинских показаний и
от состояния роженицы.
- Риск встречаемости у детей 17 %.
41. Лёгочная гипертензия
Из-за высокой материнской смертности( 40%случаев) беременность противопоказана.
Прогноз зависит от ранних сроков госпитализации и
своевременной диагностики.
Для снижения давления в ЛА во время беременности
с надёжностью можно назначить простагландины и
блокаторы
Саканалов,
однако
длительное
применение не рекомендуется.
В
течении
всей
беременности
показана
а/коагулянтная терапия.
Риск преждевременных родов высок.
Беременным
со
стабильной
гемодинамикой
рекомендовано
плановое
естественное
родоразрешение. При показании КС - минимилизация
кровопотери и достаточная оксигенация. Возможно
использование эпидуральной анестезии.
42. Стадии легочной гипертензии
Выделяют 4 стадии ЛГ:I-я стадия 25 – 34 мм рт.ст.
II ст. - 35 -59 мм рт.ст.
III ст.- 60 – 89 мм рт.ст.
IV ст.- выше 90 мм рт.ст.
У беременных с компенсированными
митральными пороками сердца наблюдается
повышение ЛГ до 38-40 мм рт.ст. При СН ФК III
- ЛГ возрастает до 55 и мм рт.ст.
43. Синдром Эйзенмейгера
Синдром Эйзенменгера относят к группе"синих" пороков. Наблюдают при больших
дефектах сердечной перегородки или
соустье большого диаметра между аортой и
легочной артерией (т.е. при дефектах
межжелудочковой и межпредсердной
перегородок, открытом артериальном
протоке, транспозиции магистральных
сосудов, атриовентрикулярном септальном
дефекте, единственном желудочке).
Сформировавшийся синдром Эйзенменгера
не поддается хирургической коррекции.
44. Синдром Эйзенмейгера
При наличии синдрома Эйзенменгера рекомендуетсяпрерывание беременности в любом сроке на фоне
мониторинга центральной гемодинамики в условиях
ГБО.
Материнская смертность составляет 30-50%,
перинатальная — 28% (с абортами — до 48%).
Перинатальная смерность, по данным авторов
Batson G.A. et al.(1974) и Siu SC. et al.(2001), при
данной патологии достигает 28-33%. Авторы
наблюдений отмечают низкую массу новорожденных,
в 30 % задержку внутриутробного развития плода,
несмотря на доношенную беременность, и наличие
ВПС.
Поэтому для продления жизни женщинам
фертильного возраста рекомендуется стерилизация.
45. Синдром Марфана
Беременность у женщин с синдромом Марфаначревата последствиями - расслоение восходящей
аорты повышается в 3. триместре.
При дилатации основания Ао< 4,0 см
риск
материнской смертности составляет 50%.
Женщины с синдромом Марфана до беременности
тщательно
обследуются,
объясняется
риск
материнской смертности. У 50-% родившихся
детей выставляется диагноз синдром Марфана.
Перед планированием беременности необходимо
хирургическое вмешательство. При размерах 5,5
см основания аорты показана операция.
Беременным со стабильной гемодинамикой, под
контролем Д-Эхо-КГ, приёмом β – блокаторов,
естественное родоразрешение.
46.
Синдром МарфанаС прогрессированием беременности ограничение
физ.нагрузок и назначение постельного режима.
Суточная доза На не д.превышать 2 гр. При
необходимости диуретики, дигоксин, т.е. препараты с
положительным инотропным действием. Постоянный
контроль за состоянием плода. С 18-22 недель ДЭхо-КГ плода.
В натальный и постнатальный периоды
увеличивается ЧСС, ОЦК и сердечный выброс. Для
снижения этих параметров в некоторых зарубежных
клиниках при родах практикуется положение на боку.
В случаях необходимости не забывать о
профилактике ИЭ.
47.
Малые аномалииразвития сердца
48. К малым аномалиям развития сердца (МАРС) относится анатомические изменения архитектоники сердца и магистральных сосудов не
приводящие кгрубым нарушениям
функции сердечнососудистой системы
49. Этиология МАРС
1) Наследственно детерминированнаясоединительнотканная дисплазия,
имеющая различные клинические
проявления, зависящие от степени
пенетрантности гена.
2) Дизэмбриогенез.
3) Воздействие различных экологических
факторов: физическое, химическое
воздействие, нарушение
микроэлементного гомеостаза, влияние
геопатогенных зон.
50. МАРС подразделяется:
1. С высокой генетической предрасположенностью:пролапс митрального клапана;
дополнительные трабекулы левого желудочка
(характерен аутосомно-доминантный тип
наследования).
2. Могут исчезать в процессе онтогенетического
развития:
открытое овальное окно;
удлиненный Евстахиев клапан (после периода
новорожденности обычно значительно
уменьшается по длине и претерпевает обратное
развитие.
Так же нестабильный характер имеет
синдром пролабирования аортального и
трикуспидального клапанов.
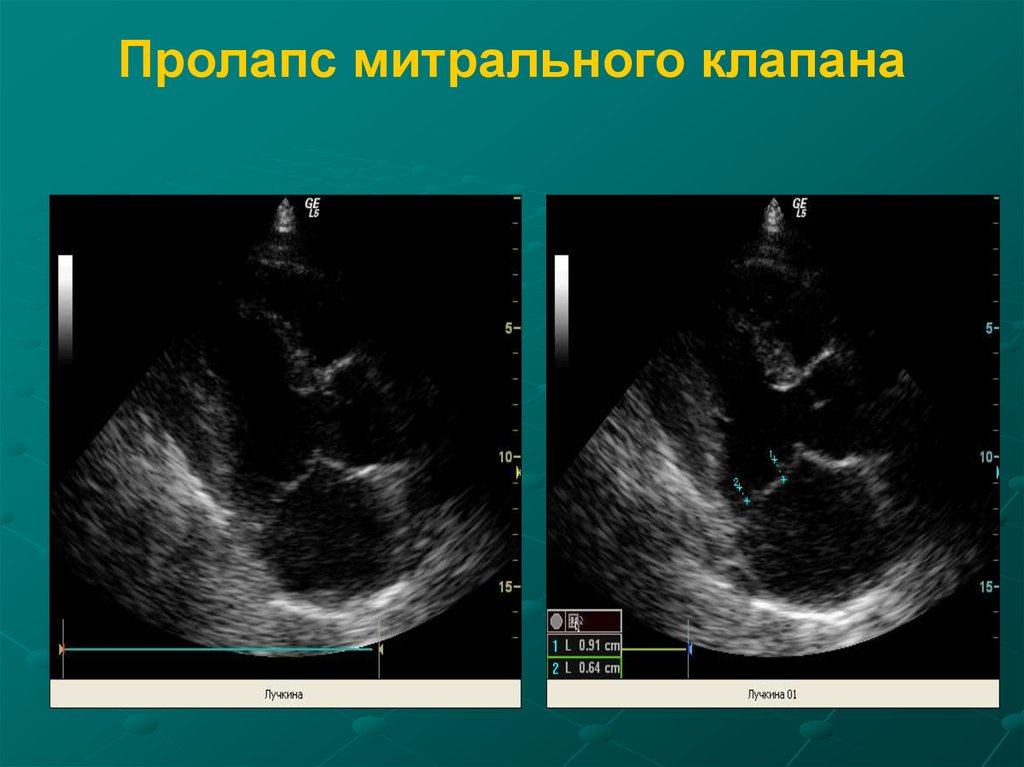
51. Пролапс митрального клапана
52. Классификация ПМК
Первичный(идиопатический)
генетическая патология с аутосомнодоминантным типом наследования.
Вторичный -
на фоне заболеваний
сердца (ИБС, уменьшение размеров левого
желудочка
при
гипертрофической
кардиомиопатии, дефект межпредсердной
перегородки, гиповолемия, в результате
перенесенного ревматического вальвулита.
53.
Пролапс митрального клапана(ПМК) - доброкачественное
состояние с хорошим долгосрочным
прогнозом, в большинстве случаев,
как правило не требующее активных
терапевтических мероприятий.
самая частая форма сердечной
патологии (от 3 до 17% в
различных популяциях).
54. Морфологическая основа ПМК
Миксоматозная дегенерация митральныхстворок в результате
дефекта синтеза
коллагена III типа разрушение и утраты
нормальной архитектоники фибриллярных
коллагеновых и эластических структур
соединительной ткани с накоплением
кислых мукополисахаридов без признаков
воспаления.
Макроскопически
миксоматозно
измененные МС
рыхлые, увеличенные,
избыточные, края их закручены, фестоны
провисают в полость левого предсердия.
55. ЭхоКГ-классификация МД
МД I ст. – минимально выраженная МД – небольшоеутолщение митральных створок (от 3 до 5 мм), аркообразная
деформация митрального отверстия в пределах 1–2
сегментов, смыкание створок не нарушено.
МД II ст. (умеренно выраженная) – значительное утолщение
(5–8 мм) и удлинение створок, деформация контура
митрального
отверстия
на
протяжении
нескольких
сегментов, признаки растяжения хорд, реже их единичные
разрывы. Возможно умеренное растяжение митрального
кольца, нарушение смыкания створок.
МД III ст. (резко выраженная)– митральные створки резко
утолщены (более 8 мм) и удлинены, максимальная глубина
пролабирования,
множественные
разрывы
хорд,
значительное расширение митрального кольца, смыкание
створок
отсутствует,
отмечается
их
значительная
систолическая
сепарация,
возможно
многоклапанное
56. Пролапс митрального клапана и беременность
Изолированный ПМК протекаетбессимптомно и во время беременности.
При упорных жалобах показана седативная
терапия, иногда с назначением небольших
доз -блокаторов.
Естественное родоразрешение.
При ПМК с митральной регургитацией
рекомендуется профилактика ИЭ.
Частота осложнений ПМК у небеременных и
у беременных одинакова (3%).
57. Пролапс створок Ао клапана
Встречается реже. Можетнаблюдаться
изолированно и в
сочетании с другими
МАРС. Может быть
первичным и вторичным
(при с-ме Марфана и др.
пороках развития соед.
ткани). Частая причинаэто асимметрия
крепления створок.
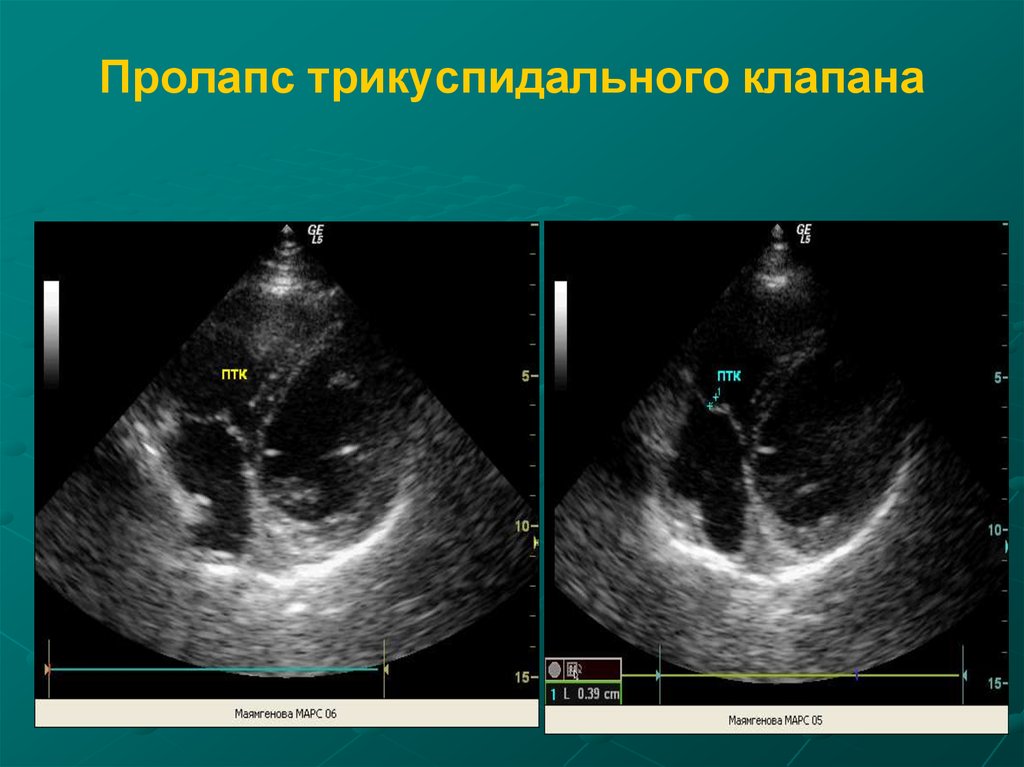
58. Пролапс трикуспидального клапана
- Редко встречается в изолированномвиде и обычно сочетается с
пролабированием митральных
створок.
- Частота этого феномена намного
выше, чем предполагалось.
- Это связано с тем, что в эру
одномерной Эхо-КГ выявляемость
ПТК была очень низкой и
недостоверной.
59. Пролапс трикуспидального клапана
60. Аневризма межпредсердной перегородки
--
-
-
Встречается при дисплазиях
соединительной ткани, отмечено ее
сочетание с пролабированием
митрального клапана.
Аневризма чаще располагается в
области fossa ovale.
Возникновение аневризматического
выпячивания перегородки может
быть связано со спонтанным
закрытием дефекта у детей в
возрасте до 5 - 6 лет.
Отсутствие гемодинамических
нарушений, дает в свою очередь,
право, отнести небольшую
аневризму межпредсердной
перегородки к малым аномалиям
развития сердца.
Клинически аневризма может быть
заподозрена по наличию щелчков в
сердце, аналогичных таковым при
пролапсе митрального клапана.
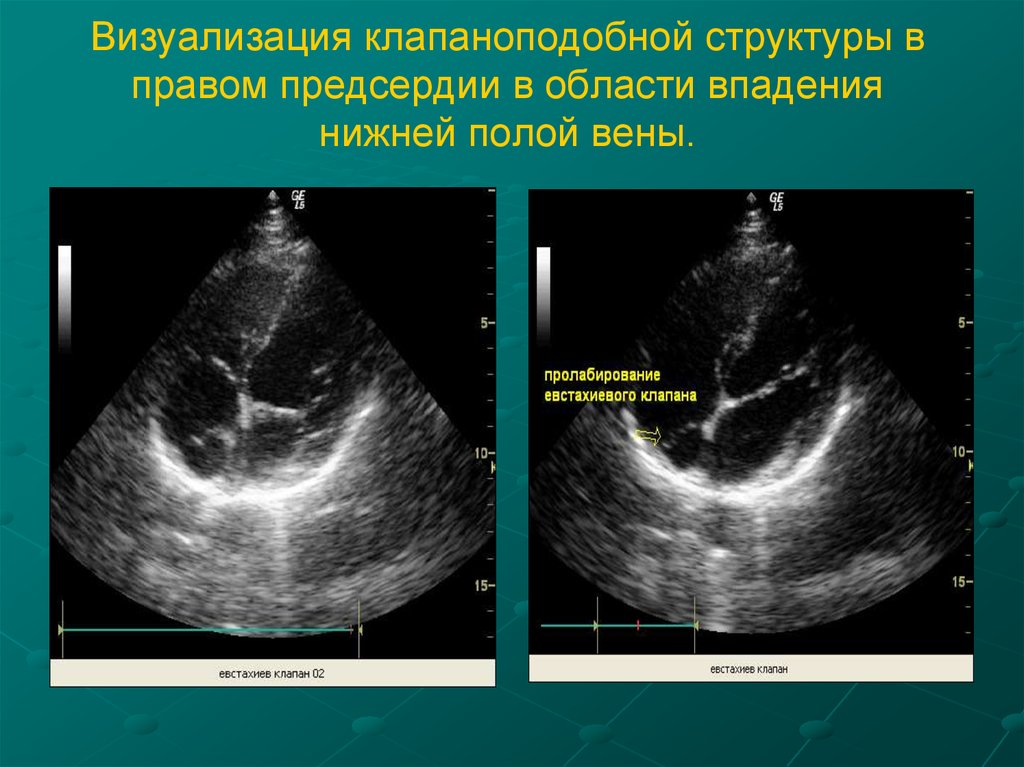
61. Евстахиев клапан
Евстахиевая заслонка (заслонка нижней полой веныvalvula venae cavae inferioris) располагается на уровнепередней арки нижней полой вены, после периода
новорожденности не превышает в длину одного
сантиметра или полностью рудиментируется. Клапан
представляет собой складку эндокарда шириной в
среднем до 1 см. У зародыша заслонка направляет
струю крови из вены к овальному отверстию. После
рождения при отсутствии сообщения между
предсердиями эта функция заслонки теряет свое
значение. По данным секционного материала
Евстахиев клапан обнаруживается у 86% детей.
При популяционных исследованиях с использованием
эхокардиографии, необычно длинный Евстахиев
клапан (более 1 см) определяется у 0,20% населения,
и рассматривается как стигма. Эта малая аномалия
предрасполагает к суправентрикулярным аритмиям,
вероятно рефлекторно вследствие раздражения
пейсмекерных образований предсердия.
62. Визуализация клапаноподобной структуры в правом предсердии в области впадения нижней полой вены.
63. Дополнительные трабекулы в полости левого желудочка
Могут бытьединичными и
множественными
Дополнительные
трабекулы
определяются в 16%
аутопсий .
64. Дилатация корня аорты и с. Вальсальвы
Дилатация синусов Вальсальвы в отличии отаневризмы, не сопровождается какими-либо
клиническими и гемодинамическими нарушениями
функции сердца. Обычно наблюдается дилатация
некоронарного синуса в пределах 3 - 7 мм. Эти дети
как и при идиопатической дилатации корня аорты
имеют внешние стигмы соединительнотканной
дисплазии. Аускультативно могут выслушиваться
непостоянные щелчки. Прогностическая значимость
дилатации синусов в детском возрасте не
определена. В ряде случаев, при динамическом
наблюдении за такими детьми в течении 2-3 лет, мы
отмечали спонтанное исчезновение расширения
синусов Вальсальвы. Как индикатор дисплазии
соединительной ткани, наблюдается при синдромах
Марфана, Элерса-Данлоса и других
наследственных соединительнотканных
65. Идиопатическое расширение легочной артерии
Характеризуется расширением ствола приотсутствии порока сердца и патологии легких.
Дилатация ствола легочной артерии происходит на
фоне наследственно обусловленной патологии
соединительной ткани, что подтверждается
одновременным обнаружением других маркеров
соединительнотканной дисплазии сердца и частым
выявлением расширения при наследственно
детерминированных синдромах, например при
синдроме Марфана.
При аускультации может определяться
систолический шум средней интенсивности на
основании сердца, уменьшающийся при
вертикальном положении. При идиопатическом
расширении легочной артерии необходимо
динамичное наблюдение и обследование.
66. Примеры формулировки диагноза
-Врожденный порок сердца (ВПС): открытыйартериальный проток. Легочная гипертензия;
ХСН 1 ФК II
- ВПС: коарктация аорты. Симптоматическая
артериальная гипертензия, 2 степень, риск 4;
ХСН IIA ФК II
- ВПС: дефект межжелудочковой
перегородки. Полная атриовентрикулярная
блокада, приступы Морганьи-Адамса-Стокса.
ХСН IIB ФКIII
67. КЛАССИФИКАЦИЯ И НОМЕНКЛАТУРА ПРИОБРЕТЕННЫХ ПОРОКОВ СЕРДЦА (Н.М.Мухарлямов, Г.И.Кассирский, В.В.Соловьев, 1978)
ПроисхождениеАнатомическая
характеристика
Степень
выраженност
и
Осложнения
А. Органические
пороки: ревматизм,
бактериальный
эндокардит,
коллагенозы,атероск
ле-роз, сифилис,
травма и др.
Пороки
митрального І незначиклапана.
Пороки
тельная
аортального
клапана. П умеренная
Пороки трикуспидального
клапана.
Легочной Ш резкая
артерии.
Недостаточность
кровообращения
по общепри-нятой
классификации
Н.Д. Стражеско,
В.Х.Василеко, Г.Ф.
Ланга
Б. Относительные”
неорганические
пороки: пролапс
(выбухание створки),
относительная
недостаточность или
стеноз клапана при
измененных объемах
сердца и сосудов.
Митрально-аортальные,
митрально-трикуспидальные, митральноаортальнотрикуспидальные пороки,
а также их сочетание с
недоста-точностью
клапана легочной артерии
Сердечная астма,
нарушение ритма
сердца, тромбозы,
тромбоэмболии.
68. Митральные пороки: Недостаточность митрального клапана; Митральный стеноз; Митральный порок с преобладанием недостаточности;
Митральный порок спреобладанием стеноза; Митральный порок без четкого
преобладания недостаточности или стеноза.
Аортальные пороки: Недостаточность аортального
клапана; Стеноз устья аорты. Аортальный порок с
преобладанием недостаточности; Аортальный порок с
преобладанием стеноза; Аортальный порок без четкого
преобладания недостаточности или стеноза.
Пороки правого атриовентрикулярного
отверстия: Недостаточность трикуспидального клапана;
Трикуспидальный стеноз; Трикуспидальный порок с
преобладанием недостаточности; Трикуспидальный порок с
преобладанием стеноза. Трикуспидальный порок без
четкого преобладания недостаточности или стеноза.
69. Приобретенные пороки сердца
Митральный стенозСреди всех РПС частота встречаемости МС 90%,
МР 7%.
У женщин с РПС симптомы могут впервые появиться
при беременности.
Первые симптомы СН возникают, когда МVA
становится < 2.5 cm²
Одним за патогенетических звеньев МС служит
дилатация ЛП, в результате которой возникает
нарушение синусового ритма- фибриляция
предсердий. ФП способствует возникновению
мурального тромба.
МС приводит к таким осложнениям как отёк лёгких,
ССН, ТЭЛА, ишемические инсульты.
70. Классификация митрального стеноза по степени тяжести
Умеренный – площадь митральногоотверстия более 1,5 см2 , трансмитральный
градиент менее 5 мм рт.ст.
Выраженный – соответственно 1,0 -1,5
см2 и 5- 10 мм рт.ст.
Тяжелый – соответственно менее 1,0 см2
и более 10 мм рт.ст.
71. Площадь митрального отверстия
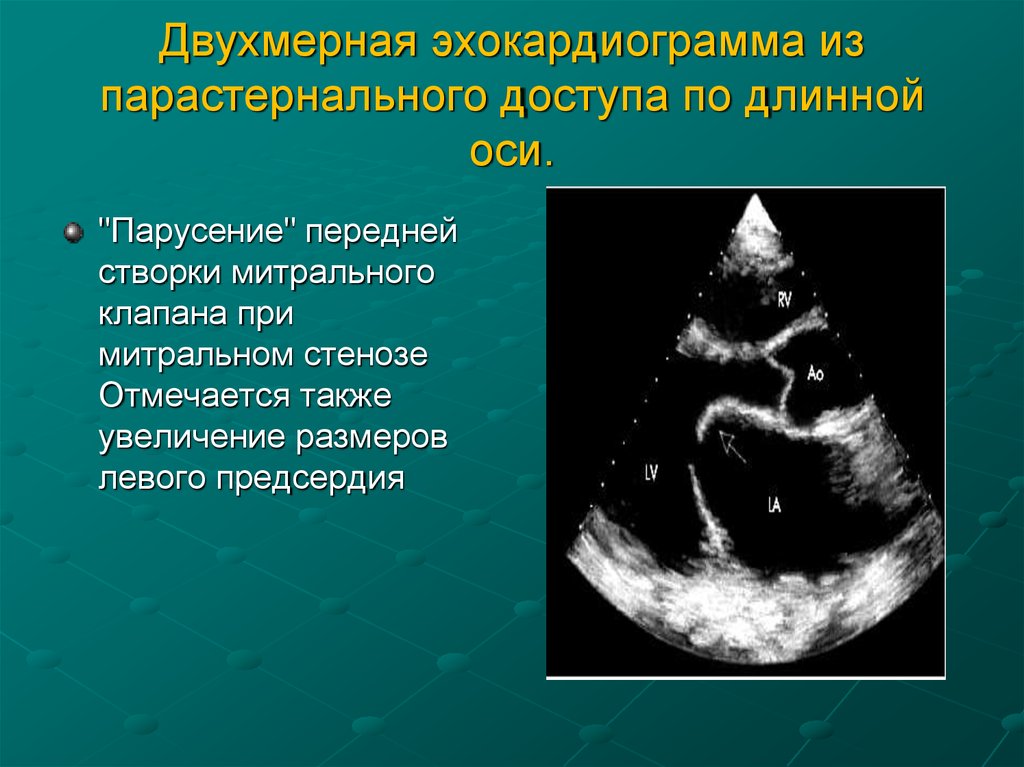
72. Двухмерная эхокардиограмма из парастернального доступа по длинной оси.
"Парусение" переднействорки митрального
клапана при
митральном стенозе
Отмечается также
увеличение размеров
левого предсердия
73.
ТактикаБеременность противопоказана, если с самого ее
начала отмечаются признаки СН или активности
ревматического процесса, признаки ЛГ, мерцательная
аритмия, тромбоэмболические осложнения в недавнем
прошлом.
Таким больным нужно рекомендовать комиссуротомию.
При хорошем ее результате возможна беременность,
если отсутствуют указанные выше осложнения.
Оптимальный срок - от 1 до 2-х лет после операции. При
сердечной астме и угрозе (или перенесенном) отека
легких,
нарастании
СН,
приходится
проводить
комиссуротомию
непосредственно
во
время
беременности по экстренным показаниям.
При хорошем результате операции - роды через
естественные родовые пути с исключением 2-го
периода.
74. Показания к родоразрешению путем КС у женщин, перенесших комиссуротомию до и во время беременности:
- Травматическая недостаточность митрального клапана- Неудовлетворительный эффект хирургической
коррекции
- Остаточные явления тромбоэмболических осложнений
- Обострение ревматизма в послеоперационном периоде
(после антиревматического лечения)
- После митральной рекомиссуротомии
- Состояние после митрально-аортальной комиссуротомии
- Промежуток между операцией на сердце и
родоразрешением менее 60 дней.
- Сочетание митрального стеноза и акушерской патологии.
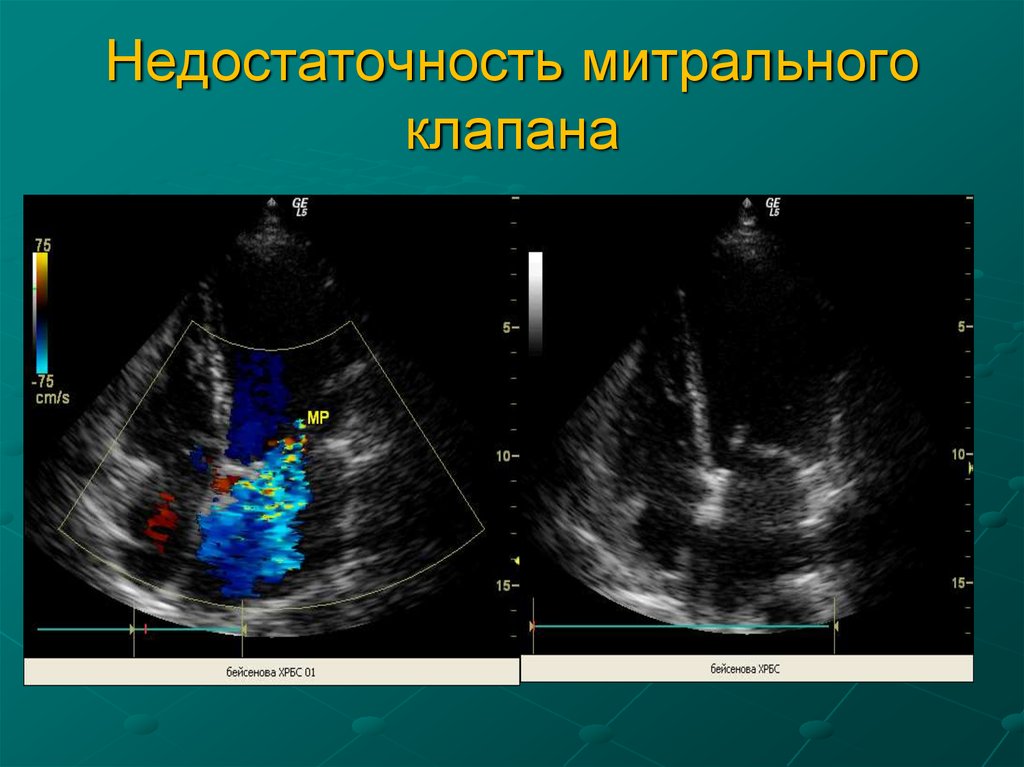
75. Недостаточность митрального клапана
ТактикаПри
нерезко
выраженной
НМК,
отсутствии
ревматического и септического процесса, признаков
сердечной недостаточности - беременность не
противопоказана, роды через естественные родовые
пути.
При выраженной НМК с кардиомегалией и
признаками
сердечной
недостаточности
беременность
противопоказана
и
подлежит
прерыванию в любые сроки.
При поздних сроках - кесарево сечение (при
отсутствии выраженной легочной гипертензии).
Профилактика ИЭ всем беременным.
76. Классификация НМК по степени тяжести
1-я минимальная- регургитация на уровнестворок (длина струи регургитации до 4 мм
от основания створок митрального клапана в
левом предсердии
2-я средняя – регургитационный поток
проникает в полость левого предсердия на
одну треть ( 10 – 15 мм)
3-я выраженная – регургиционный поток
проникает до середины левого предсердия
4-я тяжелая- регургитация по всей длине
левого предсердия
77. Недостаточность митрального клапана
78. Сочетанный митральный порок
- Изолированный МС имеет место лишьв 1/3 случаев митрального порока ревматического
генеза, реже возникает изолированная МН.
- У большинства больных ревматической лихорадкой
отмечается сочетанный митральный порок: МС и
НМК. При этом пороке имеет место затруднение тока
крови от ЛП в желудочек, и в то же время происходит
регургитация части крови из ЛЖ в ЛП в период
систолы желудочков.
- В отличие от изолированного митрального стеноза
помимо гипертрофии ЛП возникает также
увеличение и ГЛЖ.
Тактика ведения беременности определяется
преобладанием того или иного порока сердца.
79. Недостаточность аортального клапана
80. Недостаточность аортального клапана
• НАК при беременности проблем не вызывают.• Если женщина с НАК даже с незначительными
проявлениями сердечной или коронарной
недостаточности обратилась с вопросом о возможности
беременности и родов, ей должен быть дан
отрицательный ответ.
• НАК сифилитической природы - противопоказание к
зачатию и пролонгированию беременности.
• Профилактика ИЭ всем беременным.
• Во избежание возникновения СН рекомендовано
назначение β -адреноблокаторов. В третьем триместре
при появлении ССН диуретики, блокаторы Са- каналов,
гидралазин, нитраты.
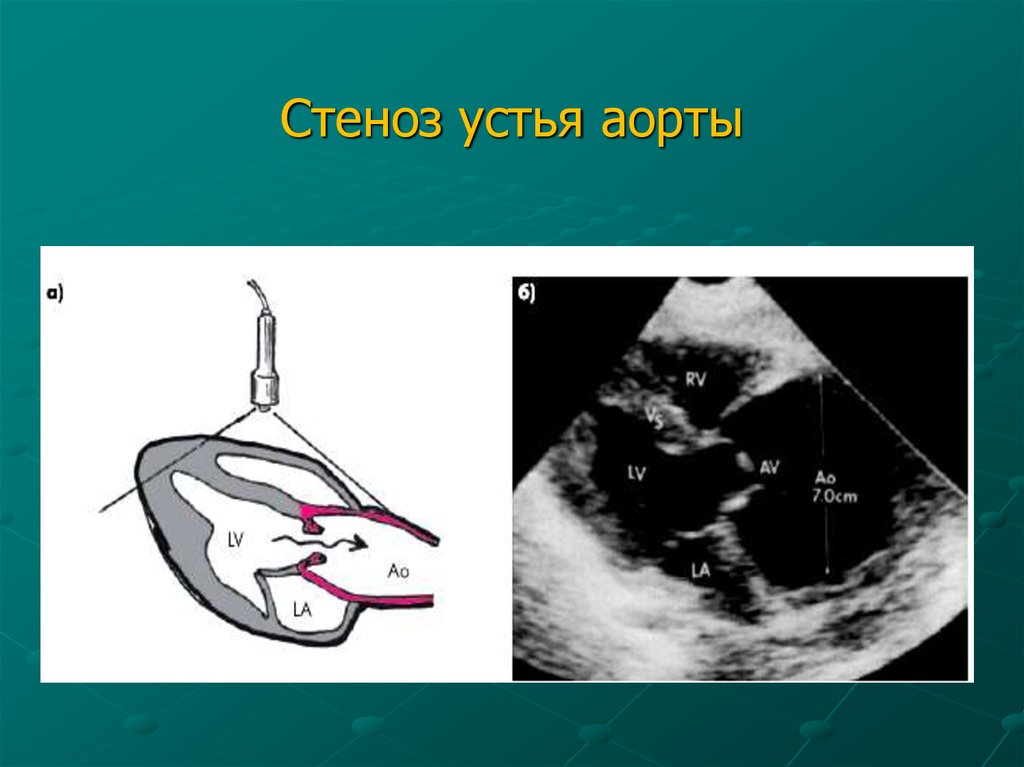
81. Стеноз устья аорты
82.
Стеноз устья аорты• АС лёгкой и средней степени протекает
бессимптомно.
• АС тяжёлой степени чреват последствиями.
• При появлении симптомов как загрудинные боли,
одышка, головокружение, обмороки - прерывание.
Однако, если женщина настаивает сохранить
беременность, то пролонгирование в условиях
стационара.
• При AVA<1.0 cm² оптимальным методом лечения
замена Ао клапана.
83. Стеноз устья аорты
АС при наличии субэндокардиальной ишемиив виде депресии ST- сегмента на ЭКГ носит
крайне неблагоприятный исход заболевания.
Для снижения градиента между Ао- ЛЖ
целесообразно
назначение
β
–
адреноблокаторов.
Большинство
авторов
считают
противопоказанием
к
беременности
перенесенную операцию протезирования
аортального клапана.
84. Пороки трикуспидального и пульмонарного клапанов
РС в изолированном виде редко встречается.Лечение изолированного РС консервативное.
Вальвулотомия показана при критическом
стенозе. Если консервативные методы не дают
эффекта- вальвулотомия при беременности
оптимальный выход.
ТС м.б. врождённым и приобретенным.
Изолированный порок ТК даёт положительную
динамику на фоне диуретиков (осторожно в
отношении гипоперфузии).
85. Примеры формулировки диагноза
- «ХРБС-Ревматический митральный порок: митральныйстеноз 1-й ст., митральная недостаточность 2-й ст.
Блокада передней ветви левой ножки пучка Гиса. ХСН IIB, ФК II».
- «ХРБС- Ревматический сочетанный митральноаортальный порок: митральный стеноз 3-ей ст.,
митральная недостаточность 1-ой ст., аортальная
недостаточность 3-ей ст. Правосторонний гидроторакс.
Кардиальный фиброз печени. ХСН IIB,
ФК IV».
- «ХРБС-Ревматический митральный порок: рестеноз
митрального отверстия (митральная комиссуротомия в
2001 г.) относительная трикуспидальная
недостаточность. Мерцательная аритмия, постоянная
форма, тахисистолический вариант.
Легочная гипертензия 1 ст. (Класс II) ХСН-IIА, ФК II».
86. Ошибочное мнение большинства врачей, в частности терапевтов
Кардиохирургия - это "драматическаямедицина", "терапия отчаяния",
Направлять
пациентов
в
соответствующую клинику следует как
можно позже, когда многократные
госпитализации
в
терапевтические
стационары уже неэффективны.
Такой подход - признак
профессиональной
некомпетентности.
87. Протезирование митрального клапана
88. Замена клапанного аппарата сердца и беременность
--
-
Женщины с протезированным клапаном с или без наличия
дисфункции на клапане д. регулярно проходить Д-Эхо-КГ
исследование.
До беременности д. проконсультироваться со специалистами
( планирование тактики ведения беременности и лечения ).
После второго триместра госпитализация.
С СНФК –III-IV медикаментозное лечение ( с МС диуретики,
бета-блокаторы, вазодилятаторы).
При угрожающем состоянии матери- оперативное лечение.
Беременная с мех. протезом подвержена риску тромбоэмболии.
Применение антагонистов витамина К в первом триместре
считается надёжным (хотя в какой-то степени есть риск
эмбриопатии).
План ведения и тактика родоразрешения совместно кардиологакушер-гинеколог -анестезиолог.
The task forse on management of cardiovascular disease
during pregnancy of the Europan Society of Cardiology (ESC).
Eur Heart J 2003; 24: 761-768.
89. Ведение беременных с протезированными клапанами
- Проблематромбоза протеза клапана сердца в связи прежде всего,
с необходимостью использования антикоагулянтов.
- Частота ТЭО у беременных с клапанными протезами сердца
колеблется от 7,5% до 23% и зависит по ESC (2007) и Амер.КТВ
(2008):
1. Исходной тромбогенностью протеза, зависящей от типа протеза
2. Факторов риска: митральная, трикуспидальная или легочная
позиции протеза; предшествующие ТЭ; ФП; диаметр ЛП >50 мм;
спонтанное контрастирование в ЛП; митральный стеноз;
ФВ <35%; гиперкоагуляция.
3. Состояние физиологической гестационной гиперкоагуляции;
4. Эмбриотоксический эффект антагонистов витамина
К, рекомендуемых в качестве препаратов первого ряда
у пациентов с искусственными клапанами, т. к. варфарин
проходит через плаценту и повышает риск раннего выкидыша,
эмбриопатий и преждевременных родов в 4-10% наблюдений.
5. По данным различных исследователей при использовании
варфарина уменьшен риск ТЭО и в 3 раза ниже материнская
смертность, чем при использовании гепарина. При этом
назначение НГ у этих больных более эффективно и безопасно,
чем НМГ.
90.
Согласно рекомендациям Амер.КТВ (2008) принятиерешения об антикоагулянтной терапии во время
беременности основывается на типе протеза, позиции
клапана, наличии ТЭ в анамнезе и предпочтении
пациентки (уровень доказательности 1С).
Возможно принятие нескольких решений.
- НГ не проникает через плаценту, однако гепарин,
используемый в течение всей беременности, даже
в адекватной дозе оказывает отрицательное влияние
на частоту ТЭО. Кроме того, имеется ряд
противопоказаний к назначению гепарина
(неконтролируемая АГ, ИЭ, исходная глубокая
гипокоагуляция, язвенная болезнь желудка и 12-пк и
др.)
91.
Относительно применения варфарина в I триметребеременности нет единого мнения. Имеется соглашение
о применении антагонистов витамина К (варфарин)
в течение II и III триместра (под контролем МНО), который
на 34 нед. беременности д.б. заменен гепарином, п/к или
в/в, во избежание риска внутричерепного кровоизлияния
у плода во время родов. Альтернативой является КС
на 36 нед. беременности, которое бывает необходимым
еще и потому, что роды у этих пациенток часто
начинаются преждевременно, когда плод еще находится
под воздействием антикоагулянтов, что очень удобно,
т. к. минимизирует период использования гепарина.
Необходимо согласование с пациенткой и
родственниками назначения варфарина, т.к. фирма производитель варфарина указывает его как препарат,
противопоказанный при беременности.
92. Гепарин-индуцированная тромбоцитопения (ГИТ)
У беременных высокого риска, особенно с цианозом сконца II триместра для профилактики ТЭ вводится
гепарин. При этом, особенно введение
нефракционированного (НГ) приводит к развитию ГИТ, т.е.
формированию гепарин-зависимых антител,
распознающих «собственный» протеин, фактор
тромбоцитов 4, обычно обнаруживаемый
в тромбоцитарных гранулах.
ГИТ- это частая и специфическая неблагоприятная
реакция на препараты гепарина, при которой, несмотря
на снижение числа тромбоцитов и примене-ние гепарина,
у пациентов повышается риск тромбоза. За исключением
акти-вации тромбоцитов, антитела ГИТ вызывают
гиперкоагуляцию.
93. Гепарин-индуцированная тромбоцитопения (ГИТ)
Типичные клинические проявления ГИТ - этопадение числа тромбоцитов, которое
начинается от 5 до 10 сут. после начала
гепаринотерапии. ГИТ обычно вызывает только
умеренную тромбоцитопению: среднее
снижение числа тромбоцитов составляет
60•109/л; протромботический риск сохраняется
от нескольких суток до недель, даже после
прекращения применения гепарина. Важно
помнить также о крайне опасном осложнении
при лечении НГ — гепарин-индуцированном
тромбозе.
94. Замена клапанного аппарата сердца и беременность
- В I-триместр, особенно 6-12 недель беременности, вцелях профилактики самопроизвольного аборта и
кровотечения, а также с целью снижения риска
эмбриопатии рекомендовано отмена гепарина с
применением нефракционированного гепарина.
- Варфарин проходит через фетоплацентарный
барьер. Антикоагулянтый эффект будет и у плода.
- Применение варфарина под контролем МНО.
- Во избежание осложнений как у матери, так и у
плода за 2 недели до родов рекомендовано
назначение нефракционированного гепарина с
отменой варфарина.
95. Замена клапанного аппарата сердца и беременность
Первыйтриместр
Второй
триместр
Третий
триместр
П/к нефракционированный гепарин
(АЧТВ не
д.превышать 2-х
кратную норму) или
низкая доза
варфарина
назначается
беременным с
высокой группой
риска
Варфарин под
контролем МНО
Варфарин, после 3638 недель нефракционированный гепарин.
Через 6-8 часов
послеродового
неосложнённого
периода
нефракционированный
гепарин.
96.
Мероприятия по ведению беременных склапанными пороками сердца (EAC, 2007)
Мероприятия
Коррекция порока у больных с тяжелым клапанным
стенозом должна быть выполнена до беременности,
желательно чрескожными методиками
Клас
с
IС
ЭхоКГ должна быть произведена всем беременным
женщинам с шумом или необъяснимой одышкой.
IС
Пациенты с синдромом Марфана, имеющие диаметр
аорты >40 мм, должны быть прооперированы до
беременности
IС
Медикаментозное лечение предпочтительнее у
большинства больных с недостаточностью клапанов
сердца, даже у больных с признаками СН
IС
97.
Операция в условиях искусственного кровообращения м.б.проведена во время беременности только при условии угрозы
жизни матери и при невозможности коррекции порока сердца
чрескожными методами.
IС
У пациенток с пороками сердца при стабильной гемодинамике
рекомендовано родоразрешение через естественные родовые пути.
IС
Варфарин является антикоагулянтом выбора во время II и III
триместров беременности до 36 нед. гестации (в дозе менее 5
мг/сут)*.
IС
При лечении НГ необходим тщательный мониторинг свертывающей
способности крови, АЧТВ должно находиться в диапазоне 2-3.
IС
Чрескожная митральная комиссуротомия может быть проведена
после 20-й нед беременности пациенткам с митральным стенозом,
у которых, несмотря на адекватную фармакотерапию СН,
сохраняются тяжелые симптомы и давление в ЛА>50 мм рт.ст.
IIа
С
У беременных с протезированными клапанами варфарин
предпочтителен в I триместре, если его доза < 5 мг/сут., при
условии информирования пациентки о возможных осложнениях со
стороны плода
IIа
С
98. Миокардит и беременность
Эта нозология характеризуется нарушениемлокального или диффузного поражения
миокарда.
При беременности очень редко встречается.
При подозрении на миокардит немедленная
госпитализация.
Поддерживающая терапия, постельный
режим. Дигоксин, диуретики, вазодилататоры
при симптомах СН (и - АПФ противопоказаны
из-за развития фетальной мальформации).
Применение стероидов и иммуносупрессоров
с осторожностью.
При выраженной дисфункции LV назначение
а/ коагулянтов.
99. Кардиомиопатии
Гипертрофическая кардиомиопатияАсимметрическая КМП возникает вследствие АС или АГ.
Если диагноз установлен до беременности или в первые ее
недели (до 12), а также при подозрении на ГКМП женщина
должна быть госпитализирована в кардиологическое
отделение с целью уточнения диагноза, выявления
обструкции и ее степени.
При необструктивной ГКМП (неосложненной, а также при
обструктивной, но с низкой степенью обструкции)
пролонгирование беременности может быть разрешено при
условии постоянного наблюдения (1 раз в месяц)
кардиолога. Рекомендуется госпитализация в ОПБ в срок
28-32 недели и за 3 недели до родов.
Роды через естественные родовые пути. Перед родами
целесообразно назначение β – блокаторов. Из блокаторов
Ca- каналов – верапамил.
100. Гипертрофическая кардиомиопатия
При средней степени вопрос о вынашиваниибеременности решается индивидуально; необходимо
постоянное наблюдение терапевта и акушерагинеколога. Сроки госпитализации те же, а также в
любой срок при ухудшении состояния и развитии
осложнений. Роды с исключением второго периода.
При тяжелой степени обструкции (градиент >50 мм рт
ст) вынашивание беременности и роды категорически
противопоказаны. Беременность прерывается в любой
срок.
При
отказе
женщины
от
прерывания
беременности она должна практически всю ее провести
в стационаре, при этом ее надо предупредить об
ограниченности возможностей современной медицины.
Родоразрешение КС.
Эпидуральная анестезия нецелесообразна.
Профилактика ИЭ назначается у беременных с ГОКМП.
101.
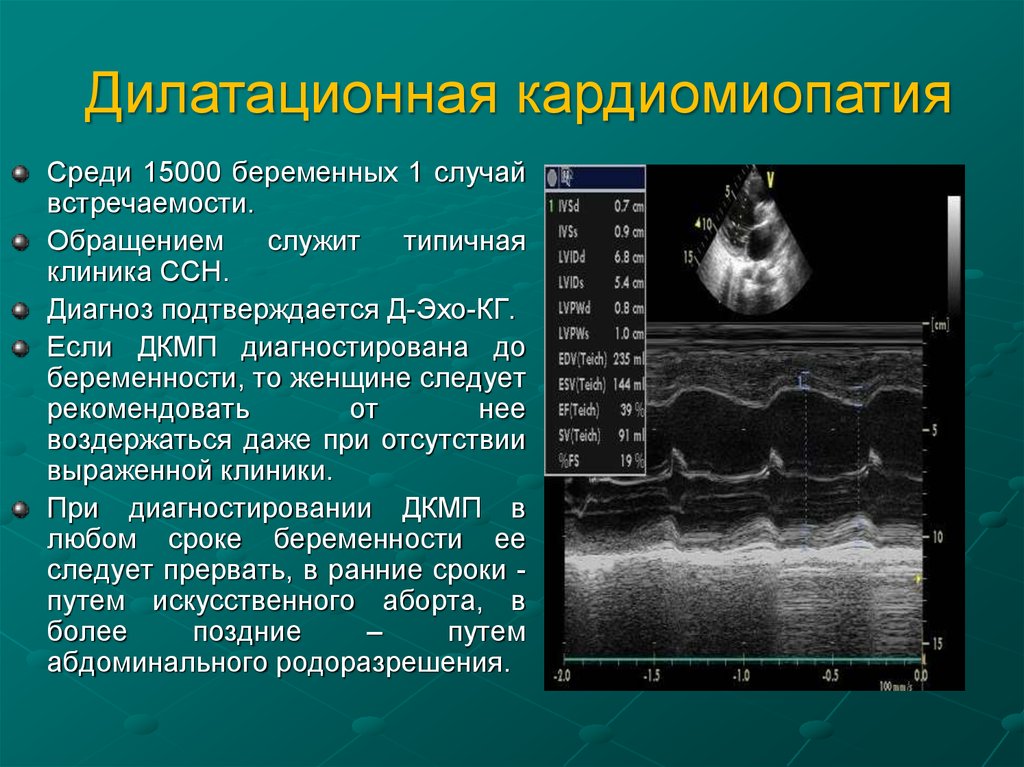
Дилатационная кардиомиопатияСреди 15000 беременных 1 случай
встречаемости.
Обращением
служит
типичная
клиника ССН.
Диагноз подтверждается Д-Эхо-КГ.
Если ДКМП диагностирована до
беременности, то женщине следует
рекомендовать
от
нее
воздержаться даже при отсутствии
выраженной клиники.
При диагностировании ДКМП в
любом сроке беременности ее
следует прервать, в ранние сроки путем искусственного аборта, в
более
поздние
–
путем
абдоминального родоразрешения.
102. Дилатационная кардиомиопатия
При отказе женщины от прерывания беременности,наблюдение терапевта и кардиолога в условиях
стационара. Женщину следует предупредить, что даже
при благоприятном исходе беременности и родов, велик
риск более быстрого прогрессирования болезни в
послеродовом периоде. Родоразрешение с участием
кардиолога.
Лечение направлено на ликвидацию симптомов ССН, а
также ограничение соли, назначение диуретиков.
Среди вазодилататоров- гидралазин, дигоксин.
С целью профилактики ТЭЛА назначение гепарина в
низких дозах.
Смертность в %50 случаях.
103. Ишемическая болезнь сердца
Среди 10000 беременных встречается у 1.Смертность 37-50% случаев.
Типичный симптом загрудинная боль.
Самая частая локализация инфаркта миокарда это
передняя
стенка,
форма
инфаркта
это
трансмуральный, поражение левой нисходящей
коронарной артерии.
Тромболитическая терапия даёт положительную
динамику.
Реваскуляризация
очень
рискованна
для
беременной.
β – блокаторы - необходимая терапия.
Беременная с ИБС относится к высокой группе риска
материнской смертности. После КС материнская
смертность составляет 45-50%.
104. Перикардит
Обычно протекает с самостоятельным излечением.Частота, диагностика и лечение одинакова как и у
небеременных.
При подозрении на перикардит, обязательная
госпитализация и дообследование. Лечение
нестероидными п/ воспалительными препаратами и
аспирином.
Перикардиальный выпот м. наблюдаться в IIIтриместре и после родов исчезнуть.
При констриктивном перикардите м. проводить
лечение диуретиками, стероидами.
Зарегистрированы случаи преждевременных родов и
гибель плода.
105. Заключение
Беременность и кардиоваскулярная патология –мультидисциплинарная
нозология.
Беременность с наличием сердечно-сосудистой
патологии
сама
по
себе
рискованная
беременность. Если женщина желает иметь
хотя бы одного ребёнка, то беременность
возможна только после коррекции основного
заболевания. Беременная с заболеванием
сердечно - сосудистой системы должна быть
под строжайшим наблюдением. В противном
случае мы можем её потерять!



























































































 medicine
medicine








