Similar presentations:
Ишемический инсульт
1. Ишемический Инсульт
В 2017 году девиз Всемирного дня борьбы с инсультом: «Инсульт.Узнай больше — живи дольше!»
В 2006 году Всемирная организация по борьбе с
инсультом (World Stroke Organization, WSO) объявила 29
октября Всемирным днем борьбы с инсультом
2.
ВОЗ:Среди наиболее
Ежегодно в России регистрируется более 450
тысяч случаев инсульта. Заболеваемость острым
распространенных
нарушением мозгового кровообращения (ОНМК) в
причин смертности
России составляет 2,5-3,52 случая на 1000
населения в год, а смертность в остром периоде
третье место занимает ОНМК достигает 35%, увеличиваясь на 12-15% к
концу первого года; в течение 5 лет после инсульта
инсульт. Примерно в
умирают 44% пациентов
25% случаев всех
инсультов источником
эмболии служит
сердце, чаще
предсердия
2
ADD A FOOTER
MM.DD.20XX
3.
Данные мировойстатистики
Следует особо подчеркнуть, что
в России от цереброваскулярной
патологии люди умирают в
более молодом возрасте, чем в
странах Запада( 10% к 30%
нашим, возраст до 65 годков)
3
Страна
Смертность на 1000
человек
Мужчин
ы
Женщин
ы
Италия
1,21
0,63
Польша
1,52
0,76
Германия
1,36-1,67 0,58-1,02
Дания
1,77
0,93
Югославия
2,35
1,10
Китай
2,40
1,69
Литва
2,86
1,46
Россия
2,51-3,44 1,23-2,94 3,00 первое место(
Финляндия
2,64-3,59 1,05-1,94 0,64
Норвегия
0,59
0,87 (мужчины),
0,53 (женщины)
0,55
Франция
2,30
Испания
Нет
данных
Нет
данных
0,55
Израиль
Нет
данных
Нет
данных
0,39
ADD A FOOTER
https://www.secret-dolgolet.ru/statistikainsultov/
Заболеваемость
инсультом на 1000
человек
0,39
MM.DD.20XX
4.
Классификация ишемического инсульта:В соответствии с механизмом развития:
Атеротромботический –
вследствие атеросклероза
крупных артерий, что приводит к их стенозу и окклюзии, при
разрушении атеросклеротической бляшки или тромба развивается
артерио-артериальная эмболия.
Кардиоэмболичекий – чаще всего в результате аритмий
(трепетание и мерцание предсердий), клапанные пороки сердца
(митральный), острый период инфаркта миокарда.
Лакунарный – вследствие перекрытия артерий малого
калибра, их поражении обычно связано с наличием артериальной
гипертензии и сахарного диабета.
Гемодинамический – вследствие сосудистой мозговой
недостаточности.
Ишемический – связанный с другими, более редкими
причинами
–
неатеросклеротическими
васкулопатиями,
гиперкоагуляцией крови, ангиоспазм при мигрени, угнетением
газотранспортных свойств крови (гематологические заболевания).
Ишемический
происхождения
–
неизвестного
В соответствии с локализацией инфаркта в
определенном
артериальном бассейне, а
4
ADD A FOOTER
также в соответствии с размерами зоны
поражения
Инсульт
представляет
собой
острое
нарушение мозгового кровообращения (ОНМК), которое
характеризуется внезапным (в течение минут, реже часов)
появлением
очаговой
неврологической
симптоматики
(двигательных,
речевых,
чувствительных,
координаторных, зрительных и других нарушений) и/или
общемозговых нарушений (изменения сознания,
головная боль, рвота и др.), которые сохраняются более 24
часов или приводят к смерти больного в
короткий промежуток времени вследствие причины
цереброваскулярного происхождения
По данным Американской врачебной
ассоциации причинами ишемического
инсульта (инфаркта мозга) являются:
Артерио-артериальные тромбоэмболии из
экстракраниальных артерий – в 30%
случаев
Внутрисердечные тромбы – в 20-25%
случаев
Лакунарные инфаркты при гиалинозе мелких
артерий при гипертензии – 15-20%MM.DD.20XX
случаев
Неуточненные причины – 30% случаев
5.
Клиническая классификация ишемическогоинсульта
(по
продолжительности
симптоматики заболевания)
малый инсульт – спонтанный, полный регресс
нарушения функций в течение трех недель от
начала заболевания
инсульт
со
стойкими
остаточными
явлениями – нарушение функций сохраняется более
одного месяца от момента дебюта заболевания
Классификация
временных
периодов
ишемического инсульта
Острейший период - первые 5 суток
Острый период - до 28 суток
Ранний восстановительный период - до 6
месяцев
Поздний восстановительный период - до 2 лет
Резидуальный период (период остаточных явлений)
– после 2 лет
5
ADD A FOOTER
MM.DD.20XX
6.
Клиническаяклассификация
тяжести
ишемического инсульта (по степени
нарушений функций ЦНС)
средняя степень тяжести ишемического
инсульта характеризуется умеренным очаговым
неврологическим
дефицитом
и
отсутствием
общемозговых симптомов. Очаговый неврологический
дефицит соответствует по шкале NIHSS 5 - 14
баллам
среднетяжелый инсульт связан с выраженным
очаговым неврологическим дефицитом, возможно
снижение уровня бодрствования до степени
оглушения
(ШКГ
13
баллов).
Выражена
дезориентация. У пациента отмечается выраженная
сонливость, речевой контакт существенно затруднен
при отсутствии синдрома афазии и дизартрии.
Доступно выполнение элементарных заданий. Реакция
на боль координирована. Защитные рефлексы
отсутствуют. Контроль функций тазовых органов
ослаблен. Неврологический дефицит соответствует по
ADD A FOOTER
шкале6 NIHSS
15 - 20 баллов
тяжелый инсульт связан с грубым очаговым
неврологическим дефицитом и выраженными
общемозговыми симптомами, снижение уровня
бодрствования (ШКГ 12 баллов) В клинической
картине заболевания отмечаются дислокационные
синдромы. Защитные рефлексы, как правило,
регистрируются. Контроль за функциями тазовых органов
нарушен. Реакция на боль не координирована или
отсутствует. Неврологический дефицит соответствует по
шкале NIHSS >20 баллов
MM.DD.20XX
7.
Расшифровывается как National Institutes ofHealth Stroke Scale - Шкала инсульта
Национального института здоровья
Применяется для оценки неврологического статуса,
локализации
инсульта
(в
каротидном
или
вертебробазилярном
бассейне),
дифференциальной
диагностики и результатов лечения. Ее основу составляет
ряд параметров, отражающих уровни нарушения
основных
расстройств,
вследствие
острого
цереброваскулярного заболевания:
1) уровень сознания (бодрствование, ответы на
вопросы, выполнение команд);
2) зрительные функции (движения глазных яблок,
поля зрения);
3) двигательные нарушения как при полушарном,
так и при стволовом инсульте;
4) координаторные нарушений (пальце-носовая и
коленно-пяточная пробы);
5) чувствительность (учитывают нарушения по
гемитипу);
7
ADD A FOOTER
6) аутотопоанозогнозия (неглект);
7) речевые нарушения (дизартрия, афазия)
Шкала комы Глазго (ШКГ, Глазго-шкала
тяжести комы, The Glasgow Coma Scale,
GCS) - шкала для оценки степени
нарушения сознания и комы детей
старше 4-х лет и взрослых.
Шкала состоит из трех тестов, оценивающих
реакцию открывания глаз (E), а также
речевые (V) и двигательные (M) реакции.
За каждый тест начисляется определенное количество
баллов. В тесте открывания глаз - от 1 до 4, в тесте
речевых реакций - от 1 до 5, а в тесте на двигательные
реакции - от 1 до 6 баллов. Таким образом,
минимальное количество баллов - 3 (глубокая кома),
максимальное -15 (ясное сознание).
MM.DD.20XX
8.
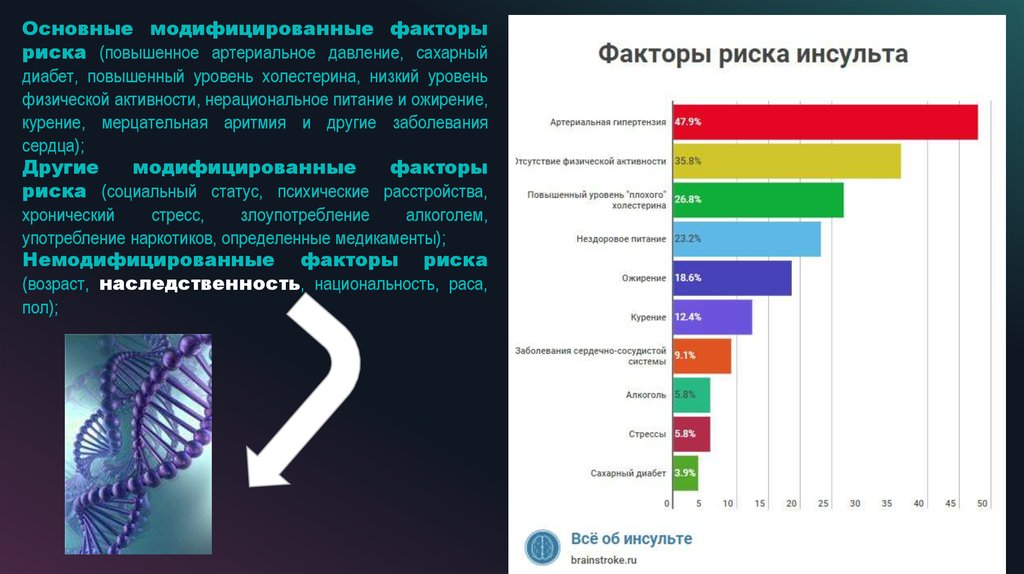
Основные модифицированные факторыриска (повышенное артериальное давление, сахарный
диабет, повышенный уровень холестерина, низкий уровень
физической активности, нерациональное питание и ожирение,
курение, мерцательная аритмия и другие заболевания
сердца);
Другие
модифицированные
факторы
риска (социальный статус, психические расстройства,
хронический
стресс,
злоупотребление
алкоголем,
употребление наркотиков, определенные медикаменты);
Немодифицированные факторы риска
(возраст, наследственность, национальность, раса,
пол);
8
ADD A FOOTER
MM.DD.20XX
9. Гены-кандидаты – предикторы ишемического инсульта: ■ ренин-ангиотензиновая система - гены-кандидаты: ангиотензин-превращающего
Гены-кандидаты–
предикторы
ишемического
инсульта:
■ ренин-ангиотензиновая система
гены-кандидаты:
ангиотензинпревращающего
фермента
АСЕ, и
ангиотензиногена;
■ липидный обмен - гены-кандидаты:
аполипопротеина
Е
АроЕ;
липопротеинлипазы - LPL, парооксоназы;
■ обмен гомоцистеина - ген-кандидат:
метилентетрагидрофолатредуктазы;
■ системы гемостаза - гены-кандидаты:
факторов свертываемости V, VII, XIII;
протромбина;
фибриногена;
рецепторов
тромбоцитов; фибринолиза - tPA, PAI-1;
■ эндотелиальная система - генкандидат: кодирующий эндотелиальную NOсинтазу
https://yadi.sk/i/Glmc9WPGqU5nA
https://yadi.sk/i/Pbay7BqTqU5rK
9
ADD A FOOTER
Крупнейшее европейское мета-аналитическое исследование
последних
лет
–
METASTROKE
(2012)
–
продемонстрировало наиболее сильные ассоциации с
развитием
атеротромботического
инсульта
полиморфных
аллелей
гена
HDAC9
–
гистоновой деацетилазы, фермента, ответственного
за изменение организации хроматина и транскрипцию
генов. Также показана взаимосвязь аллельных
вариантов в структуре хромосомы 9р21 с
риском атеротромботического инсульта. Описан
целый ряд менее распространенных, но достоверно
повышающих
риск
атеротромботического
инсульта полиморфных вариантов. К ним относятся:
тромбофилические факторы риска – тромбоцитарный
гликопротеин GpIIIa, фактор свертывания
крови
FXIII,
метилентетрагидрофолатредуктаза
MTHFR
(С677Т),
мутации,
затрагивающие
гены
сигнальной системы клеток – PDE4D и PON,
фосфодиэстеразный механизм; изменения структуры гена
аполипопротеина Е АРОЕ, ответственного за утилизацию
MM.DD.20XX
холестерина из системного кровотока
10.
Скрининг инсультаСкрининг инсульта представляет собой активное
профилактическое выявление основных
модифицируемых ФР.
К наиболее широко используемым
Диагностическим методикам, составляющим
основу скрининга ОНМК в популяции, можно
отнести следующие:
контроль АД;
2 липидограмма;
3) коагулограмма;
4) уровень глюкозы в крови;
5) аускультация сонных артерий;
6)
дуплексное
сканирование
брахиоцефальных артерий;
7)
ЭКГ,
при
необходимости
холтеровское мониторирование ЭКГ
и УЗИ сердца
1)
MM.DD.20XX
11.
Ученые из России и Франциисоздали математическую модель,
которая
описывает
изменение
свойств ткани головного мозга
после
инсульта.
Разработка
позволит
оптимизировать
постинсультную терапию методом
стимуляции
нейронов
мозга,
причем с учетом особенностей
каждого пациента
«Мы
поставили
цель
–
построить
теоретическую модель, которая описала бы, как
снижается скорость распространения нервного
импульса, то есть возбудимости ткани, из-за
постинсультных поражений коры головного
мозга. Помимо этого, мы показали, что при
некоторых условиях электрическая стимуляция
головного мозга может компенсировать этот
пагубный процесс», – комментирует Виталий
Вольперт
http://neuronovosti.ru/matematicheskoemodelirovanie-pomozhet-v-terapii-posle-insulta/
«С помощью нашей разработки стимуляцию коры
головного мозга можно оптимизировать для каждого
отдельного
пациента,
то
есть
сделать
лечение
постинсультных повреждений соответствующим стандартам
персонализированной медицины»
12.
ДиагностикаЖалобы и анамнез:
Рекомендовано получить данные
•о наличии или отсутствии нарушений двигательной,
чувствительной сфере, нарушении когнитивных функций,
включая речь, неврологических симптомов, связанных с
нарушением функции того или иного черепно-мозгового
нерва,
таких
как
слабость
мышц,
нарушения
чувствительности;
•обратить особое внимание на время появления, скорость
и динамику нарушений
•о наличии или отсутствии острых или хронических
заболеваний/состояний
сердечно-сосудистой
системы, предшествующих нарушениям функций ЦНС
•о наличии или отсутствии острых или хронических
заболеваний/состояний ЦНС
12
ЭТАПНОЕ ВЕДЕНИЕ БОЛЬНЫХ С
ОНМК
Основным принципом ведения
больных с ОНМК является
этапность организации
медицинской помощи.
Выделяют следующие этапы:
I. Диагностика
инсульта
на
догоспитальном этапе
II. IМаксимально
ранняя
госпитализация всех больных с
ОНМК
III. Диагностика характера инсульта
IV. Уточнение патогенетического подтипа
ОНМК
V. Выбор
оптимальной
лечебной
тактики
VI. Реабилитация
и
мероприятия
по
вторичной профилактике инсульта
13.
МЕРОПРИЯТИЯ НА ДОГОСПИТАЛЬНОМЭТАПЕ
Основные задачи:
1. Диагностика инсульта.
2. Проведение комплекса неотложных лечебных
мероприятий.
3. Осуществление экстренной госпитализации
больного
Помощь оказывается линейными или
специализированными неврологическими
бригадами скорой медицинской помощи
13
ADD A FOOTER
ОНМК диагностируется при внезапном
появлении
очаговой
и/или
общемозговой
неврологической
симптоматики у больного с общим
сосудистым
заболеванием
и
при
отсутствии
других
причин (травма,
инфекция и др.)
Неотложные лечебные мероприятия
определяются
необходимостью
обеспечения достаточной вентиляции
легких и оксигенации, поддержания
стабильности
системной
гемодинамики,
купирования
судорожного синдрома.
MM.DD.20XX
14.
Основные клинические проявления инсультаОбщемозговые
симптомы
при
развитии
инсульта возникают вследствие повышения
внутричерепного
давления,
изменения
кровообращения в головном мозге и раздражения
мозговых оболочек. Они включают:
Головную боль различной выраженности – от постоянной ноющей до внезапной, острой и
мучительной.
Тошноту и рвоту на фоне головной боли.
Головокружение, ощущение заложенности и шума в ушах.
Нарушения сознания – от легкой дезориентации в пространстве и времени до полной утраты
сознания и перехода в кому. При дезориентации человек не может вспомнить (или с трудом, после
длительных раздумий) вспоминает число, день недели и место, в котором он находится, не может найти
дорогу домой, забывает свое имя и т. д. Возможно состояние стопора, характеризующееся оглушенностью,
заторможенностью, слабой и замедленной реакцией на происходящее вокруг. При коме сознание
отсутствует, нет реакции на тактильные и болевые раздражители.
Приступы судорог
14
ADD A FOOTER
MM.DD.20XX
15.
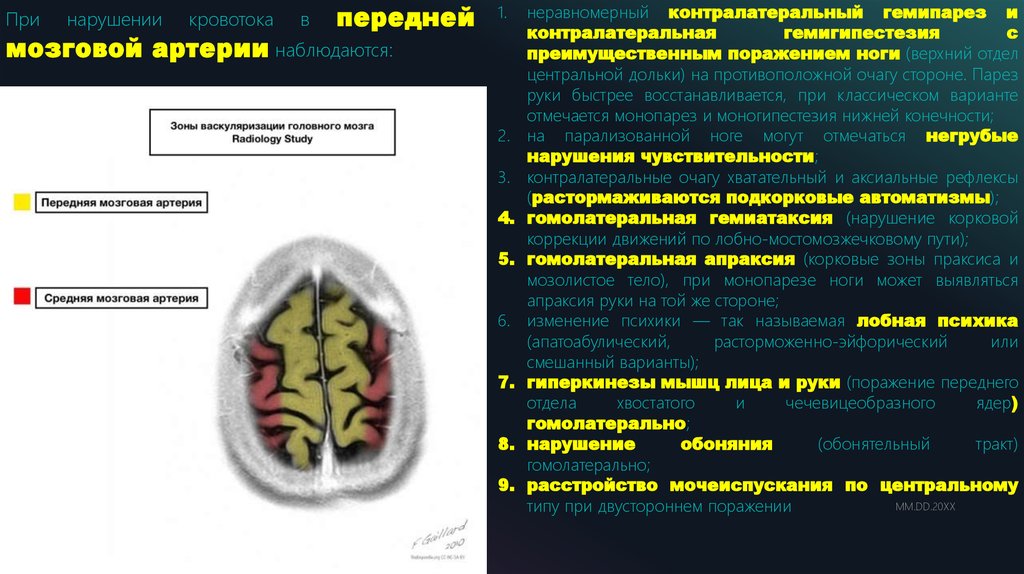
Принарушении
кровотока
в
передней
1.
мозговой артерии наблюдаются:
2.
3.
4.
5.
6.
7.
8.
9.
15
ADD A FOOTER
неравномерный контралатеральный гемипарез и
контралатеральная
гемигипестезия
с
преимущественным поражением ноги (верхний отдел
центральной дольки) на противоположной очагу стороне. Парез
руки быстрее восстанавливается, при классическом варианте
отмечается монопарез и моногипестезия нижней конечности;
на парализованной ноге могут отмечаться негрубые
нарушения чувствительности;
контралатеральные очагу хватательный и аксиальные рефлексы
(растормаживаются подкорковые автоматизмы);
гомолатеральная гемиатаксия (нарушение корковой
коррекции движений по лобно-мостомозжечковому пути);
гомолатеральная апраксия (корковые зоны праксиса и
мозолистое тело), при монопарезе ноги может выявляться
апраксия руки на той же стороне;
изменение психики — так называемая лобная психика
(апатоабулический,
расторможенно-эйфорический
или
смешанный варианты);
гиперкинезы мышц лица и руки (поражение переднего
отдела
хвостатого
и
чечевицеобразного
ядер)
гомолатерально;
нарушение
обоняния
(обонятельный
тракт)
гомолатерально;
расстройство мочеиспускания по центральному
MM.DD.20XX
типу при двустороннем поражении
16.
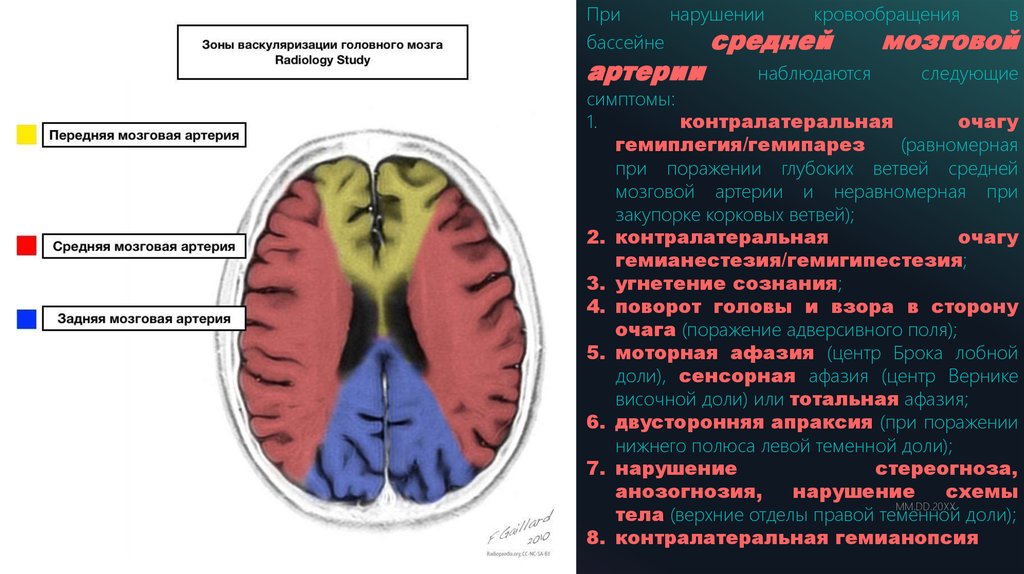
Принарушении
кровообращения
в
бассейне
средней
мозговой
артерии
16
ADD A FOOTER
наблюдаются
следующие
симптомы:
1.
контралатеральная
очагу
гемиплегия/гемипарез
(равномерная
при поражении глубоких ветвей средней
мозговой артерии и неравномерная при
закупорке корковых ветвей);
2. контралатеральная
очагу
гемианестезия/гемигипестезия;
3. угнетение сознания;
4. поворот головы и взора в сторону
очага (поражение адверсивного поля);
5. моторная афазия (центр Брока лобной
доли), сенсорная афазия (центр Вернике
височной доли) или тотальная афазия;
6. двусторонняя апраксия (при поражении
нижнего полюса левой теменной доли);
7. нарушение
стереогноза,
анозогнозия,
нарушение
схемы
MM.DD.20XX
тела (верхние отделы правой теменной доли);
8. контралатеральная гемианопсия
17.
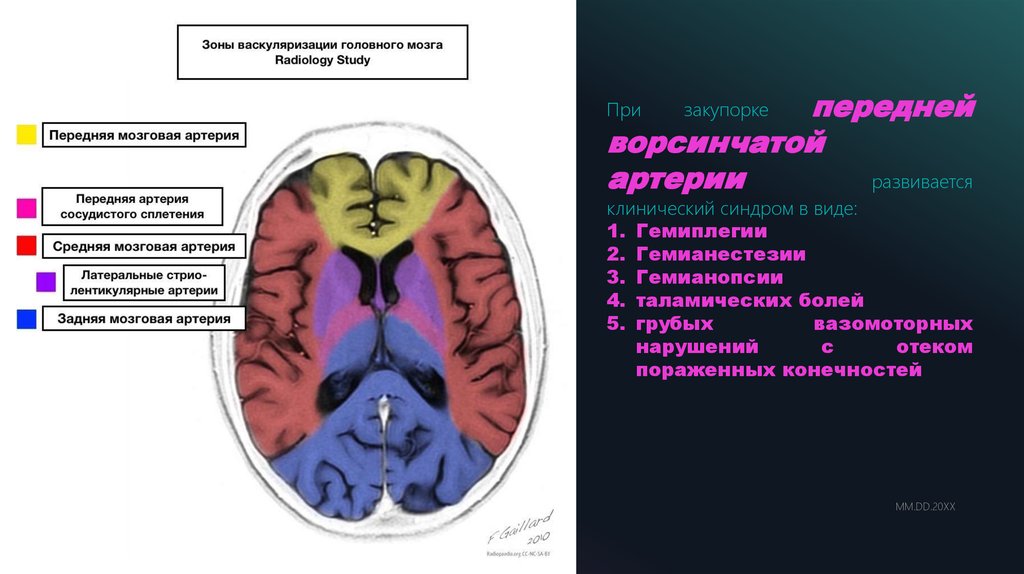
переднейворсинчатой
артерии
развивается
При
закупорке
клинический синдром в виде:
1. Гемиплегии
2. Гемианестезии
3. Гемианопсии
4. таламических болей
5. грубых
вазомоторных
нарушений
с
отеком
пораженных конечностей
17
ADD A FOOTER
MM.DD.20XX
18.
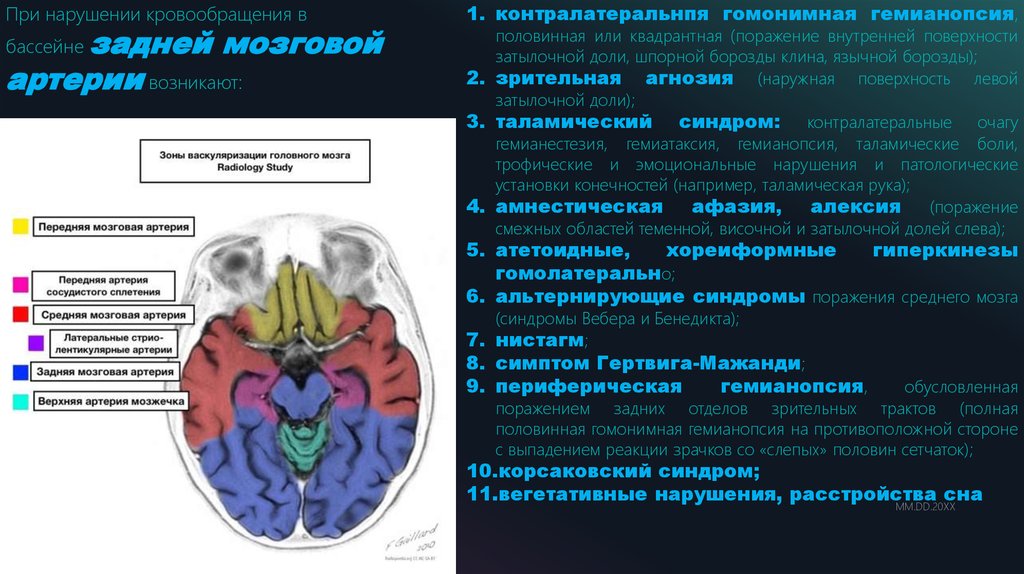
При нарушении кровообращения взадней мозговой
артерии возникают:
бассейне
1. контралатеральнпя гомонимная гемианопсия,
половинная или квадрантная (поражение внутренней поверхности
затылочной доли, шпорной борозды клина, язычной борозды);
2. зрительная агнозия (наружная поверхность левой
затылочной доли);
3. таламический синдром: контралатеральные очагу
гемианестезия, гемиатаксия, гемианопсия, таламические боли,
трофические и эмоциональные нарушения и патологические
установки конечностей (например, таламическая рука);
4. амнестическая афазия, алексия (поражение
смежных областей теменной, височной и затылочной долей слева);
5. атетоидные,
хореиформные
гиперкинезы
гомолатерально;
6. альтернирующие синдромы поражения среднего мозга
(синдромы Вебера и Бенедикта);
7. нистагм;
8. симптом Гертвига-Мажанди;
9. периферическая
гемианопсия,
обусловленная
поражением задних отделов зрительных трактов (полная
половинная гомонимная гемианопсия на противоположной стороне
с выпадением реакции зрачков со «слепых» половин сетчаток);
18
ADD A FOOTER
10.корсаковский синдром;
11.вегетативные нарушения, расстройства сна
MM.DD.20XX
19.
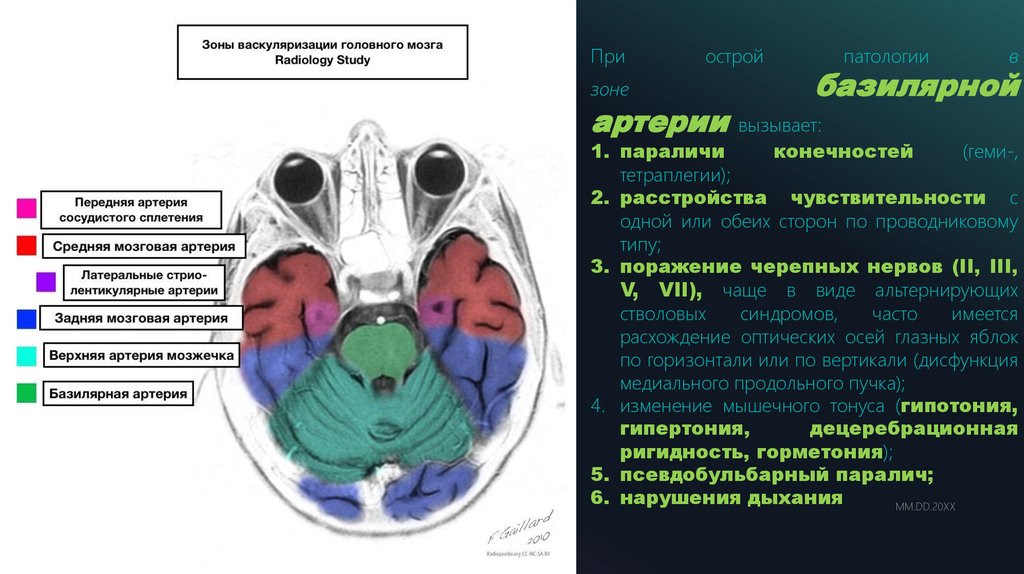
Призоне
острой
артерии
1.
2.
3.
4.
19
ADD A FOOTER
5.
6.
патологии
в
базилярной
вызывает:
параличи
конечностей
(геми-,
тетраплегии);
расстройства чувствительности с
одной или обеих сторон по проводниковому
типу;
поражение черепных нервов (II, III,
V, VII), чаще в виде альтернирующих
стволовых
синдромов,
часто
имеется
расхождение оптических осей глазных яблок
по горизонтали или по вертикали (дисфункция
медиального продольного пучка);
изменение мышечного тонуса (гипотония,
гипертония,
децеребрационная
ригидность, горметония);
псевдобульбарный паралич;
нарушения дыхания
MM.DD.20XX
20.
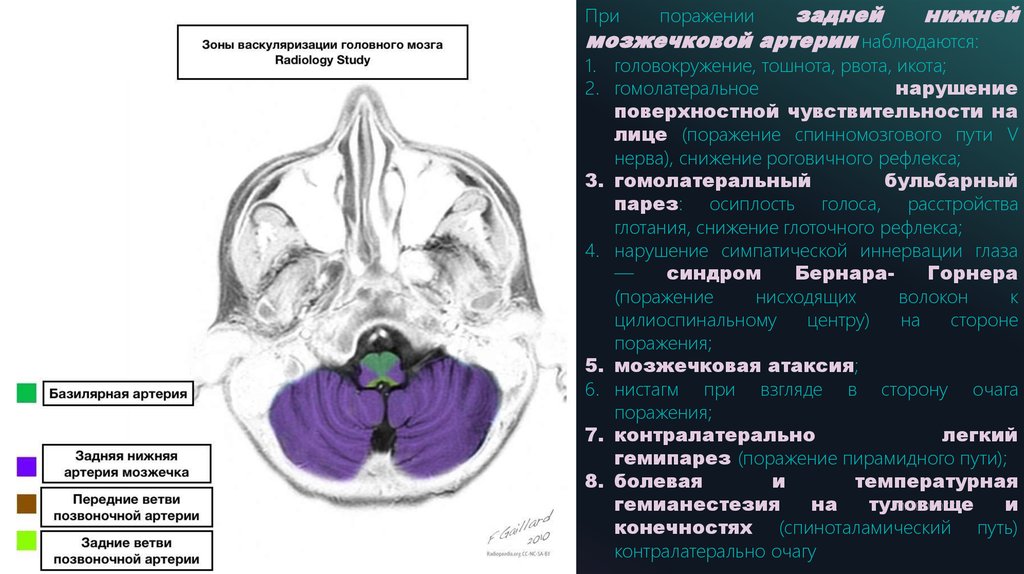
заднейнижней
мозжечковой артерии наблюдаются:
При
20
ADD A FOOTER
поражении
1. головокружение, тошнота, рвота, икота;
2. гомолатеральное
нарушение
поверхностной чувствительности на
лице (поражение спинномозгового пути V
нерва), снижение роговичного рефлекса;
3. гомолатеральный
бульбарный
парез: осиплость голоса, расстройства
глотания, снижение глоточного рефлекса;
4. нарушение симпатической иннервации глаза
—
синдром
БернараГорнера
(поражение
нисходящих
волокон
к
цилиоспинальному
центру)
на
стороне
поражения;
5. мозжечковая атаксия;
6. нистагм при взгляде в сторону очага
поражения;
7. контралатерально
легкий
гемипарез (поражение пирамидного пути);
8. болевая
и
температурная
MM.DD.20XX
гемианестезия
на
туловище
и
конечностях (спиноталамический путь)
контралатерально очагу
21.
Принарушении
кровообращения
в
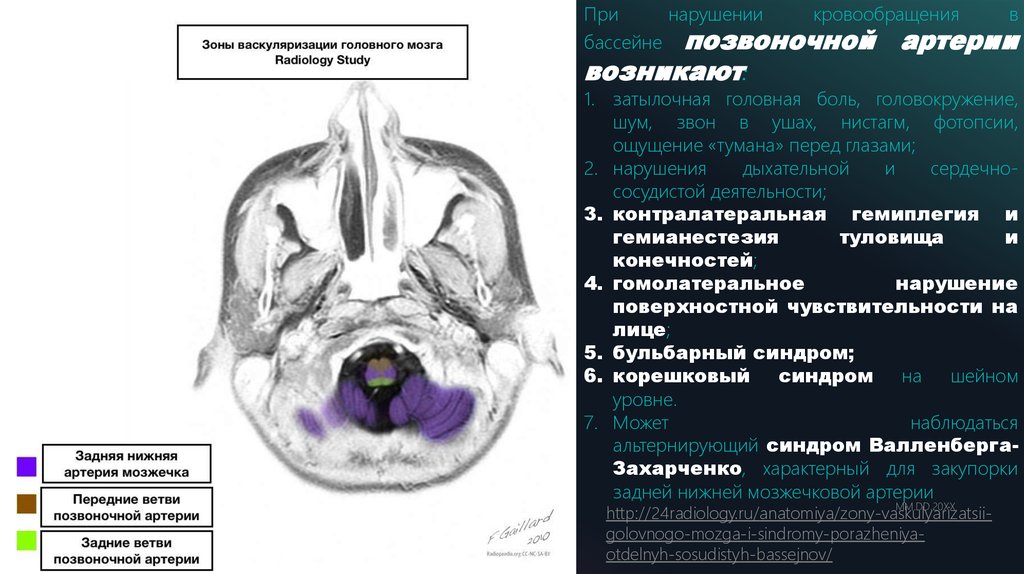
бассейне позвоночной артерии
возникают:
21
ADD A FOOTER
1. затылочная головная боль, головокружение,
шум, звон в ушах, нистагм, фотопсии,
ощущение «тумана» перед глазами;
2. нарушения
дыхательной
и
сердечнососудистой деятельности;
3. контралатеральная гемиплегия и
гемианестезия
туловища
и
конечностей;
4. гомолатеральное
нарушение
поверхностной чувствительности на
лице;
5. бульбарный синдром;
6. корешковый синдром на шейном
уровне.
7. Может
наблюдаться
альтернирующий синдром ВалленбергаЗахарченко, характерный для закупорки
задней нижней мозжечковой артерии
MM.DD.20XX
http://24radiology.ru/anatomiya/zony-vaskulyarizatsiigolovnogo-mozga-i-sindromy-porazheniyaotdelnyh-sosudistyh-bassejnov/
22.
Адекватность оксигенации.Оценка: число и ритмичность дыхательных
движений, состояние видимых слизистых и ногтевых
лож, участие в акте дыхания вспомогательной
мускулатуры, набухание шейных вен.
Мероприятия: при необходимости - очищение
верхних дыхательных путей, постановка воздуховода,
а при показаниях (тахипноэ 35-40 в 1 мин.,
нарастающий цианоз, артериальная дистония) перевод больного на искусственную вентиляцию
легких (ИВЛ). Используются аппараты дыхательные
ручные
(АДР-2,
типа
Амбу),
аппараты
с
автоматическим приводом
Инсульт
неотложное
медицинское
состояние, поэтому все пациенты с ОНМК
должны быть госпитализированы. Время
госпитализации должно быть минимальным
от
начала
развития
очаговой
неврологической симптоматики, желательно
в течение первых 3 часов от начала
заболевания.
Противопоказанием
для
22
ADD A FOOTER
госпитализации больного с ОНМК является
только агональное состояние
Поддержание
оптимального
уровня
системного артериального давления.
От
экстренного
парентерального
введения
антигипертензивных препаратов следует воздержаться,
если систолическое АД не превышает 200 мм рт.ст.,
диастолическое АД не превышает 120 мм рт. ст., а
рассчитанное среднее АД не превышает 130 мм рт.ст.
Снижать АД не следует более чем на 15-20% от исходных
величин. Предпочтительно использовать препараты, не
влияющие на ауторегуляцию церебральных сосудов –
альфа-бета-адреноблокаторы,
бета-адреноблокаторы,
ингибиторы
ангиотензин-превращающего
фермента
(АПФ).
При артериальной гипотензии рекомендуется применение
препаратов, оказывающих вазопрессорное действие
(альфаадреномиметики),
препаратов,
улучшающих
сократимость
миокарда
(сердечные
гликозиды),
объемозамещающих средств (декстраны, плазма, солевые
растворы)
Купирование
судорожного
синдрома
(противосудорожные препараты – транквилизаторы,
MM.DD.20XX
нейролептики; при необходимости – миорелаксанты,
ингаляционный наркоз)
23.
Цель - подтверждение диагнозаинсульта
и
определение
его
ЭТАП ПЕРВИЧНОЙ ГОСПИТАЛЬНОЙ ДИАГНОСТИКИ
характера
МЕРОПРИЯТИЯ НА ГОСПИТАЛЬНОМ ЭТАПЕ
Всем больным с предположительным диагнозом инсульта показано проведение
компьютерной томографии (КТ) головы, позволяющей в большинстве случаев отличить
геморрагический инсульт от ишемического и исключить другие заболевания (опухоли, воспалительные
заболевания, травмы ЦНС). Магнитно-резонансная томография (МРТ) головы – более чувствительный
метод диагностики инфаркта мозга на ранней стадии. Однако она уступает КТ в выявлении острых
кровоизлияний, поэтому менее пригодна для экстренной диагностики
Основные диагностические мероприятия
для
больных
ОНМК
(независимо
от
характера инсульта)
Анализ крови клинический с подсчетом количества
тромбоцитов, гематокрит. Группа крови, резус - фактор.
Анализ крови на ВИЧ. Анализ крови на HBs-антиген.
Реакция Вассермана. Биохимический анализ крови:
сахар, мочевина, креатинин, билирубин, АСТ, АЛТ,
холестерин, триглицериды, липопротеиды высокой и
низкой плотности. Электролиты (калий, натрий),
23
ADD A FOOTER
осмоляльность
плазмы. Газовый состав крови, КЩС
Скрининг-исследование
системы
гемостаза:
фибриноген, фибринолитическая активность (лизис
эуглобулинов), тромбиновое время, активированное
частичное
тромбиновое
время
(АЧТВ),
протромбиновый тест с расчетом международного
нормализованного
отношения
(МНО),
время
свертывания крови, время кровотечения, Д-димер,
агрегабельность тромбоцитов (адреналин-, АДФ-,
коллаген-индуцированная), вязкость крови. Анализ
мочи клинический. ЭКГ. Рентгенография органов
MM.DD.20XX
грудной
клетки.
Рентгенография
черепа.
Консультация терапевта. Консультация офтальмолога.
24.
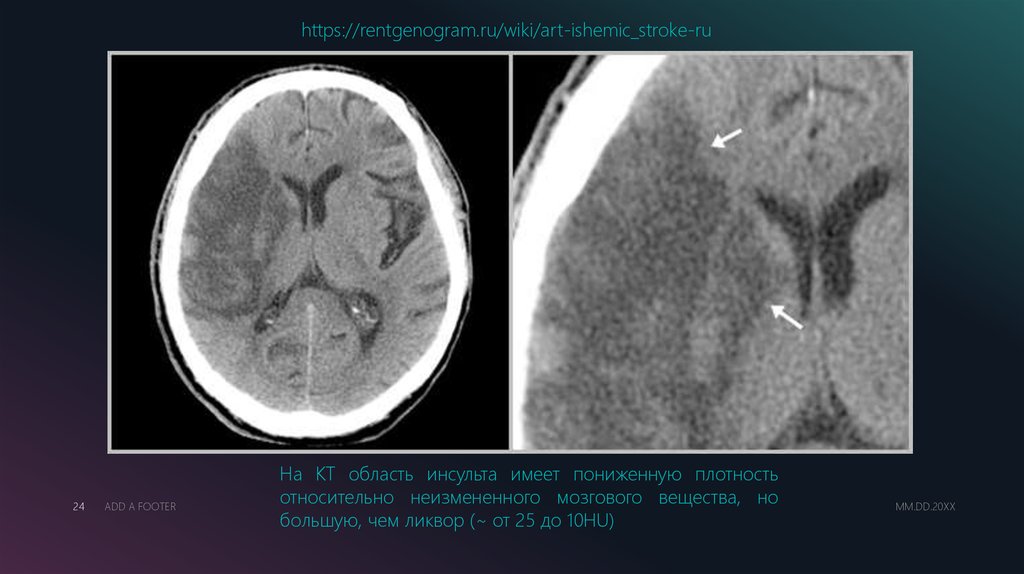
https://rentgenogram.ru/wiki/art-ishemic_stroke-ru24
ADD A FOOTER
На КТ область инсульта имеет пониженную плотность
относительно неизмененного мозгового вещества, но
большую, чем ликвор (~ от 25 до 10HU)
MM.DD.20XX
25.
25ADD A FOOTER
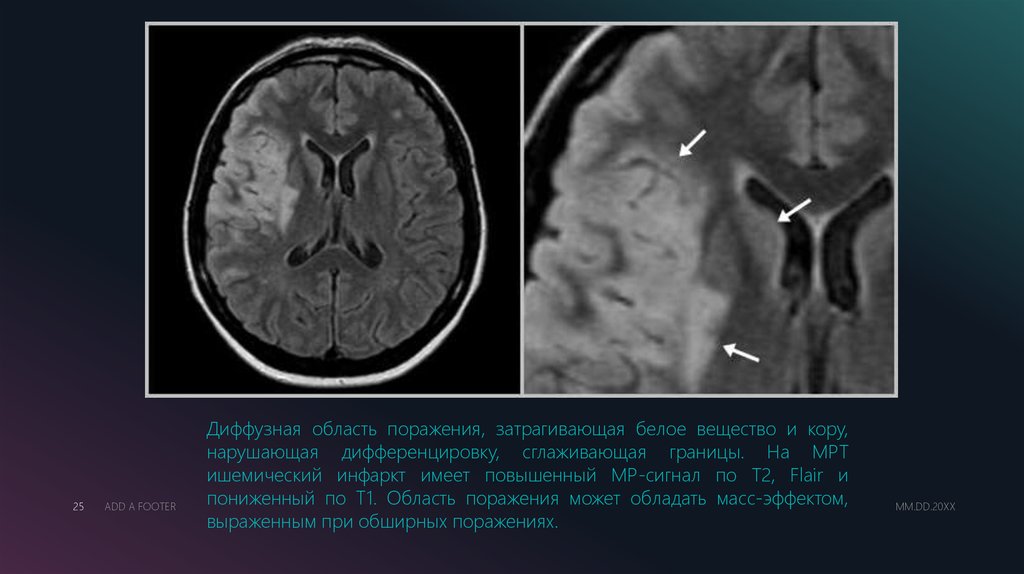
Диффузная область поражения, затрагивающая белое вещество и кору,
нарушающая дифференцировку, сглаживающая границы. На МРТ
ишемический инфаркт имеет повышенный МР-сигнал по Т2, Flair и
пониженный по Т1. Область поражения может обладать масс-эффектом,
выраженным при обширных поражениях.
MM.DD.20XX
26.
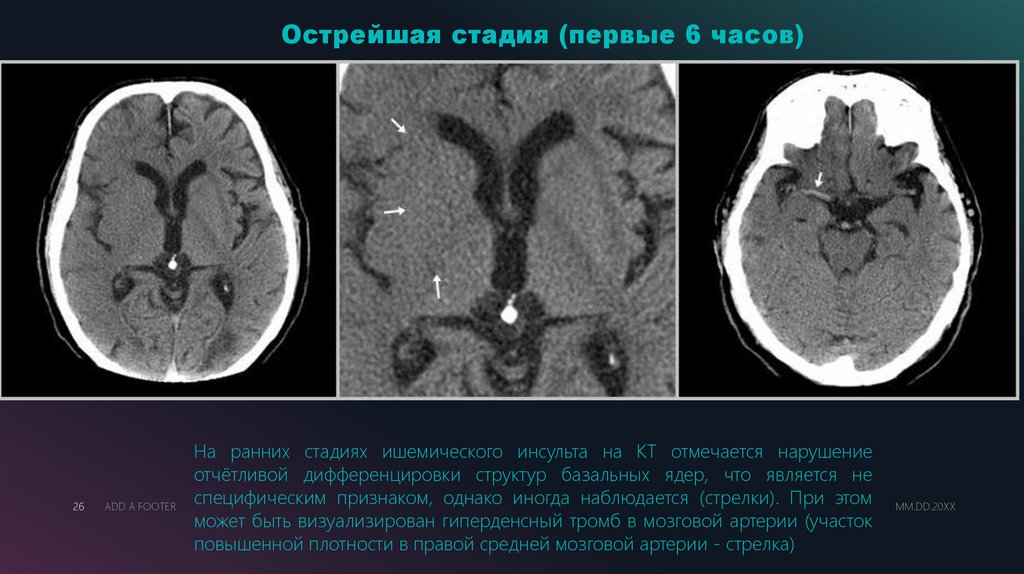
Острейшая стадия (первые 6 часов)26
ADD A FOOTER
На ранних стадиях ишемического инсульта на КТ отмечается нарушение
отчётливой дифференцировки структур базальных ядер, что является не
специфическим признаком, однако иногда наблюдается (стрелки). При этом
может быть визуализирован гиперденсный тромб в мозговой артерии (участок
повышенной плотности в правой средней мозговой артерии - стрелка)
MM.DD.20XX
27.
27ADD A FOOTER
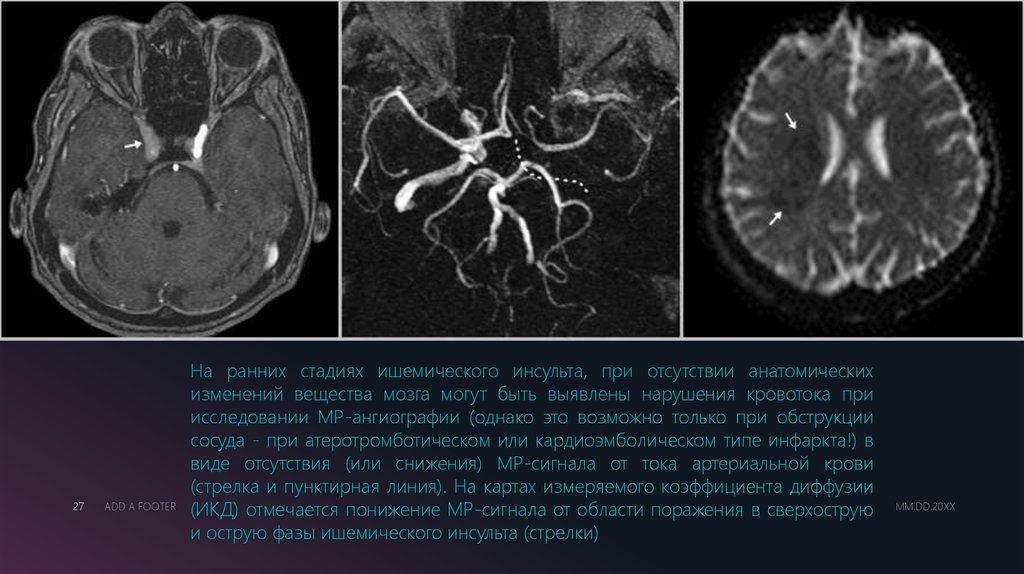
На ранних стадиях ишемического инсульта, при отсутствии анатомических
изменений вещества мозга могут быть выявлены нарушения кровотока при
исследовании МР-ангиографии (однако это возможно только при обструкции
сосуда - при атеротромботическом или кардиоэмболическом типе инфаркта!) в
виде отсутствия (или снижения) МР-сигнала от тока артериальной крови
(стрелка и пунктирная линия). На картах измеряемого коэффициента диффузии
(ИКД) отмечается понижение МР-сигнала от области поражения в сверхострую
и острую фазы ишемического инсульта (стрелки)
MM.DD.20XX
28.
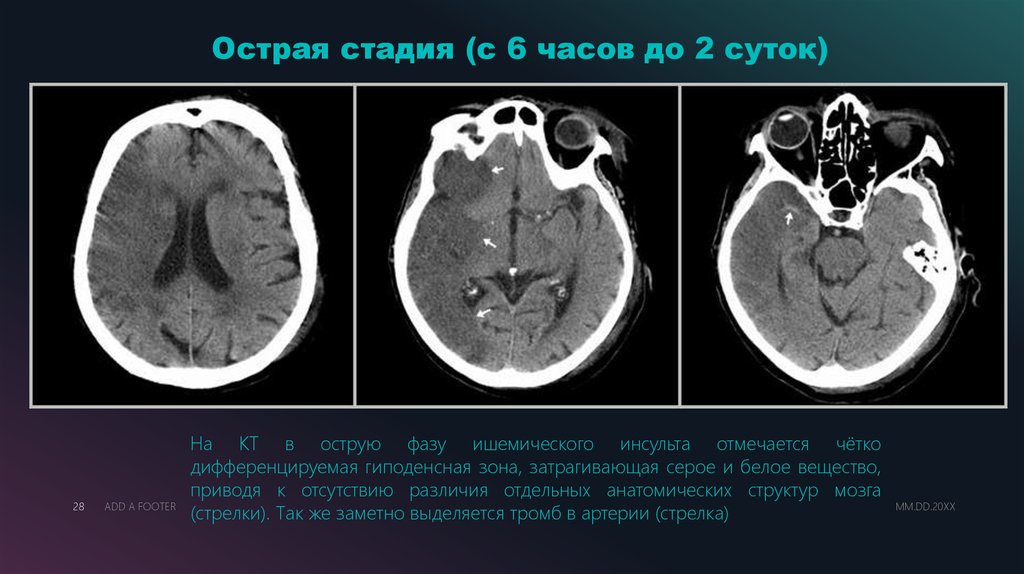
Острая стадия (с 6 часов до 2 суток)28
ADD A FOOTER
На КТ в острую фазу ишемического инсульта отмечается чётко
дифференцируемая гиподенсная зона, затрагивающая серое и белое вещество,
приводя к отсутствию различия отдельных анатомических структур мозга
(стрелки). Так же заметно выделяется тромб в артерии (стрелка)
MM.DD.20XX
29.
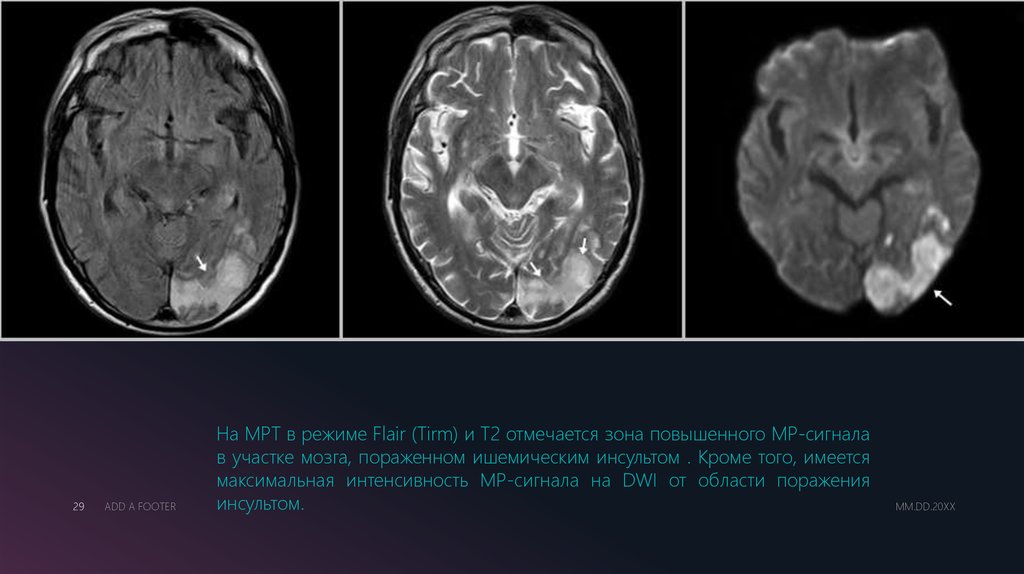
29ADD A FOOTER
На МРТ в режиме Flair (Tirm) и Т2 отмечается зона повышенного МР-сигнала
в участке мозга, пораженном ишемическим инсультом . Кроме того, имеется
максимальная интенсивность МР-сигнала на DWI от области поражения
инсультом.
MM.DD.20XX
30.
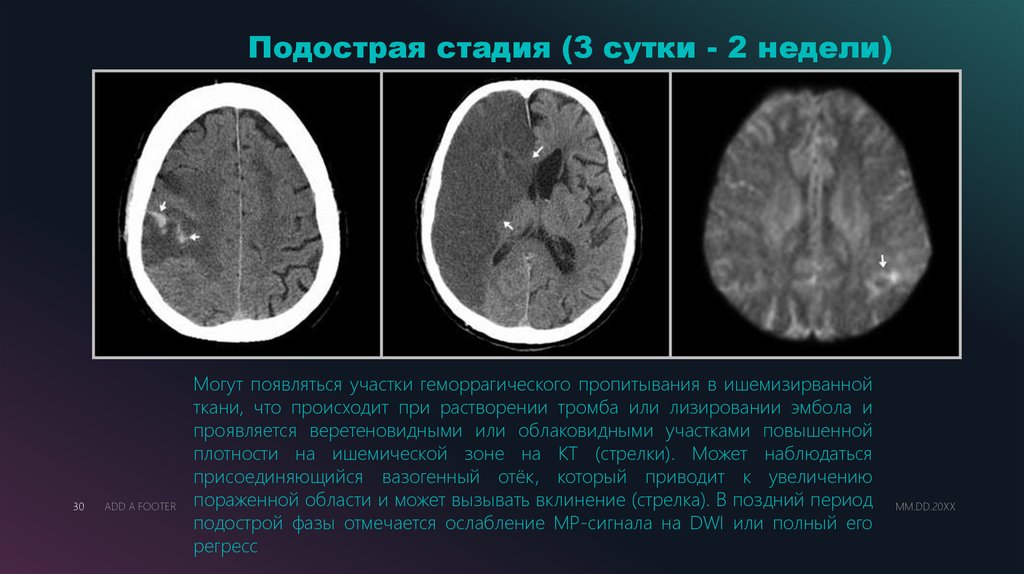
Подострая стадия (3 сутки - 2 недели)30
ADD A FOOTER
Могут появляться участки геморрагического пропитывания в ишемизирванной
ткани, что происходит при растворении тромба или лизировании эмбола и
проявляется веретеновидными или облаковидными участками повышенной
плотности на ишемической зоне на КТ (стрелки). Может наблюдаться
присоединяющийся вазогенный отёк, который приводит к увеличению
пораженной области и может вызывать вклинение (стрелка). В поздний период
подострой фазы отмечается ослабление МР-сигнала на DWI или полный его
регресс
MM.DD.20XX
31.
31ADD A FOOTER
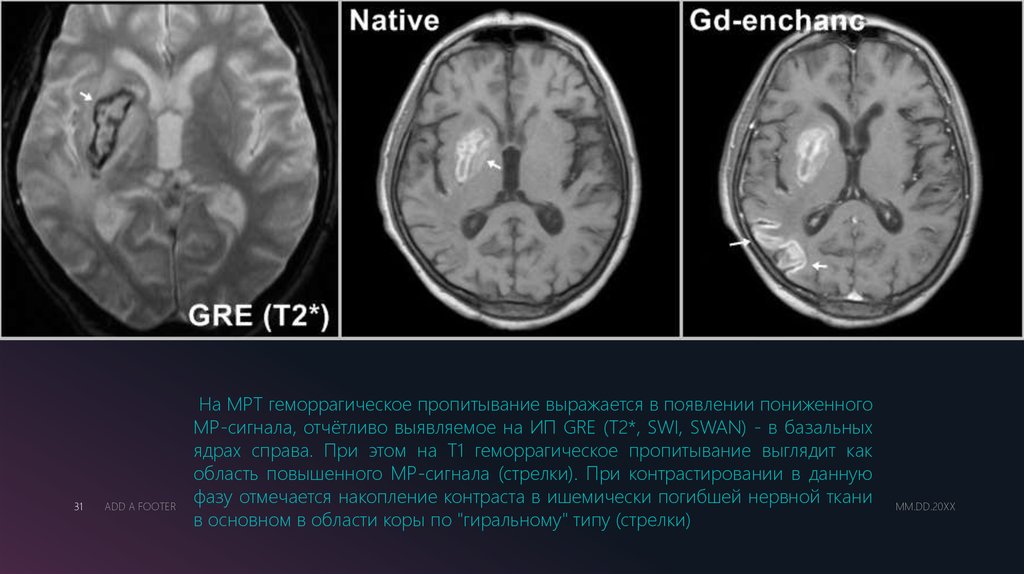
На МРТ геморрагическое пропитывание выражается в появлении пониженного
МР-сигнала, отчётливо выявляемое на ИП GRE (T2*, SWI, SWAN) - в базальных
ядрах справа. При этом на Т1 геморрагическое пропитывание выглядит как
область повышенного МР-сигнала (стрелки). При контрастировании в данную
фазу отмечается накопление контраста в ишемически погибшей нервной ткани
в основном в области коры по "гиральному" типу (стрелки)
MM.DD.20XX
32.
Хроническая стадия (более 2х недель)32
ADD A FOOTER
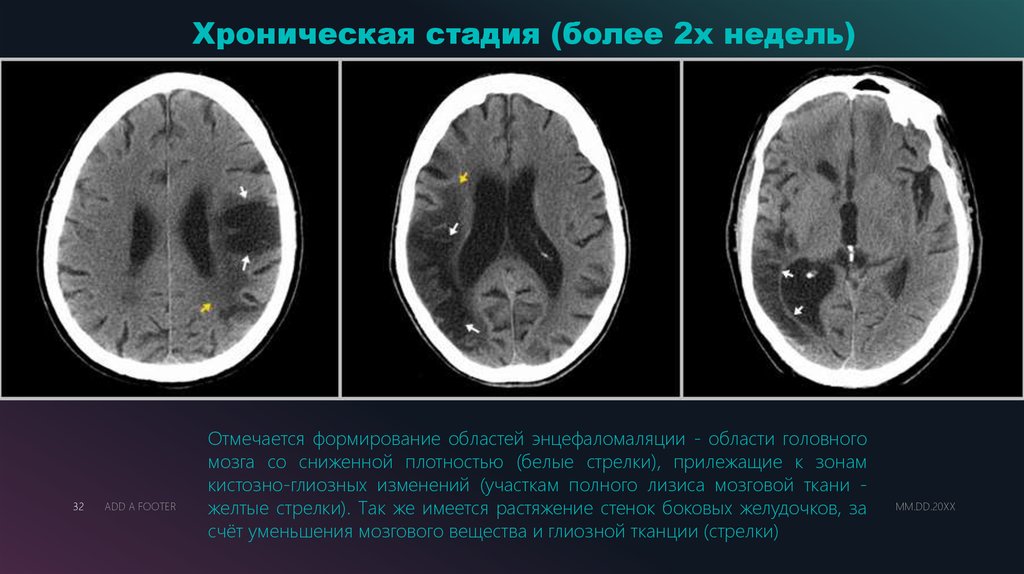
Отмечается формирование областей энцефаломаляции - области головного
мозга со сниженной плотностью (белые стрелки), прилежащие к зонам
кистозно-глиозных изменений (участкам полного лизиса мозговой ткани желтые стрелки). Так же имеется растяжение стенок боковых желудочков, за
счёт уменьшения мозгового вещества и глиозной тканции (стрелки)
MM.DD.20XX
33.
33ADD A FOOTER
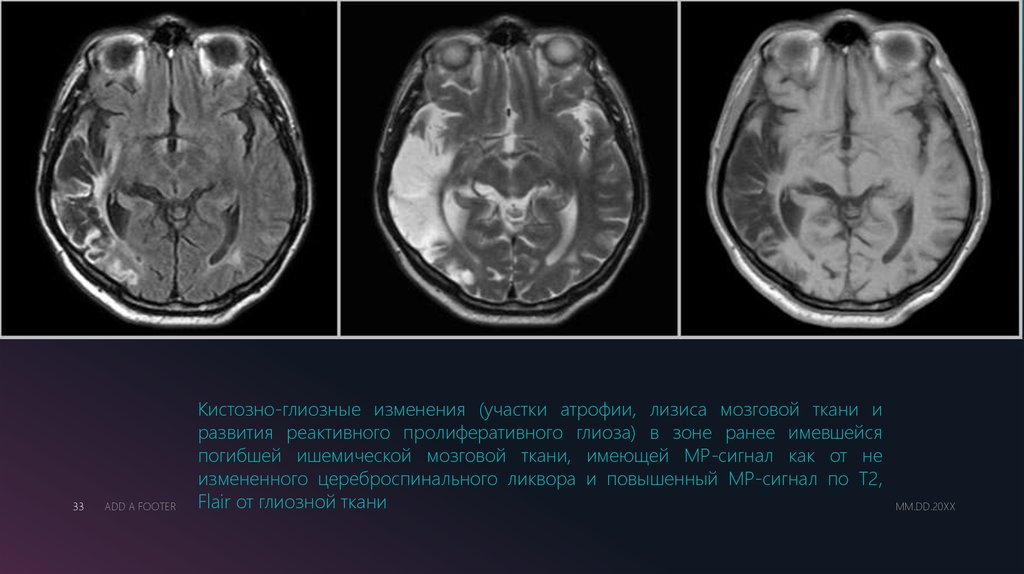
Кистозно-глиозные изменения (участки атрофии, лизиса мозговой ткани и
развития реактивного пролиферативного глиоза) в зоне ранее имевшейся
погибшей ишемической мозговой ткани, имеющей МР-сигнал как от не
измененного цереброспинального ликвора и повышенный МР-сигнал по Т2,
Flair от глиозной ткани
MM.DD.20XX
34.
Интересныйпациент: женщина,
которой не страшны
инсульты
9 сентября 2011 года пациентка из Аргентины, которую
традиционно именуют инициалами CG, почувствовала
резкие головные боли, у нее пошла носом кровь и она
потеряла сознание. Госпитализация и томограмма
подтвердила самый страшный прогноз: не просто
инсульт, а субарахноидальное кровоизлияние. При
субарахноидальном кровотечении очень высокая
смертность и инвалидизация.
Больше всего пострадала правая часть мозга: пять
дней у женщины наблюдался зрительный неглект –
она не видела, не воспринимала и не осознавала
левую половину мира. Через 10 дней после
поступления начались серьезные осложнения –
остановка сердца, которая привела уже к ишемии
головного мозга: реанимация вызвала вазоспазм
(спазм сосудов) на протяжении еще десяти дней (так
называемая отложенная ишемия) и состояние
ухудшилось.
Через четыре десятка дней женщину отправили
домой с левосторонним параличом – и
перспективой на инвалидность. Однако через
полгода случилось два события, которые поставили
неврологов в тупик. Сначала – сильный
эпилептический припадок с судорогами, который
купировали
медикаментозно
(фенитоин
и
леветирацетам)
MM.DD.20XX
35.
5 декабря 2012 года женщина подверглась краниотомии(о причинах не сообщается) – ей удалили часть
височной, лобной и теменной кости с заменой на
титановый имплант. А 8 февраля 2013 происходит
второй инсульт. Ишемический. Который каким-то
невообразимым способом «чинит» все. То есть –
женщину привозят в клинику, на томограмме явно
видны поражения миндалевидного тела, островковой
коры, чечевицеобразного ядра… Женщину выписывают
с
полным
интеллектуальным
и
физическим
функционированием всего, за вычетом легкой потери
чувствительности в правой руке
«На
глаз»
все
показатели
–
когнитивные,
функциональные, поведенческие – в норме. Смотрим
томограмму – ужас.
Проверили на тестах (самых разных) – CG вообще не
отличается от своих сверстниц того же социального
положения. При этом тесты ориентировались как раз
на работу тех участков мозга, которые на томограмме
поражены (например, распознавание вкусов и
запахов, тесты на эмпатию и т.п.). Норму показало и
наблюдение за женщиной в домашних условиях
Объяснения, укладывающегося в разумные рамки,
этому эффекту пока что нет. Нейропластичность не
могла так быстро восстановить мозг. Версия про «клин
клином» теоретически возможна, но как это объяснить
нейробиологически… Через одну точку можно
провести сколько угодно прямых, но такими загадками
нейронауки и хороши!
https://www.frontiersin.org/articles/10.3389/fnagi.2016.00335/f
ull
36.
Дополнительныедиагностические
мероприятия (по показаниям)
1. Гликемический профиль.
2. Глюкозурический профиль.
3. Консультация эндокринолога.
4. ЭЭГ (при наличии судорожного синдрома).
5. Исследование маркеров внутрисосудистой активации
системы гемостаза: фрагменты протромбина I+II,
комплекс тромбин-антитромбин (ТАТ) и система
протеина С, фибрин-пептид А, растворимые
комплексы фибрин-мономера, Д-димер, комплекс
плазмин-антиплазмин (ПАП).
6. Оценка внутрисосудистой агрегации тромбоцитов: 4
тромбоцитарный фактор, тромбоксан В2, бетатромбомодулин
Результатом первичной госпитальной диагностики должна быть верификация
диагноза ОНМК и характера инсульта (ишемический, геморрагический)
37.
ЭТАП УГЛУБЛЕННОЙ ГОСПИТАЛЬНОЙ ДИАГНОСТИКИОбязательные исследования (проводятся в
течение часа от момента госпитализации):
1.Ультразвуковое
исследование
экстраи
интракраниальных
сосудов,
включая
дуплексное
сканирование.
2. Экстренная церебральная ангиография – проводится
только в случаях, когда это необходимо для принятия
решения о медикаментозном тромболизисе.
3. Эхокардиография
Дополнительные исследования (проводятся
в течение первых 1-3 дней):
1. Плановая церебральная ангиография: - проводится
для уточнения причины ишемического инсульта, объем исследования включает ангиографию ветвей
дуги
аорты,
магистральных
артерий
головы,
интракраниальных сосудов.
2. Холтеровское мониторирование ЭКГ.
3. Суточное мониторирование АД
Цель: уточнение
патогенетического подтипа
ишемического или
геморрагического инсульта:
Результатом углубленной госпитальной
диагностики
ишемического
инсульта
является уточнение ведущего механизма
развития ОНМК и патогенетического
подтипа ишемического инсульта, выбор
тактики ведения больного, в том числе
решение вопроса о необходимости
хирургической коррекции
MM.DD.20XX
38.
Критерии диагностики различных патогенетических подтиповишемического инсульта
Атеротромботический инсульт
1. Начало
чаще
прерывистое,
ступенеобразное, с постепенным
нарастанием симптоматики на
протяжении часов или суток. Часто
дебютирует во время сна.
2. Наличие атеросклеротического
поражения
экстраи/или
интракраниальных артерий (выраженный
стенозирующий,
окклюзирующий
процесс, атеросклеротическая бляшка с
неровной поверхностью, с прилежащим
тромбом)
соответственно
очаговому
поражению головного мозга.
3. Часто предшествуют ипсилатеральные
транзиторные ишемические атаки.
4. Размер
очага
поражения
может
38
ADD A FOOTER
варьировать
от малого до обширного
Кардиоэмболический инсульт
1. Начало – как правило, внезапное появление
неврологической симптоматики у бодрствующего,
активного пациента. Неврологический дефицит
максимально выражен в дебюте заболевания.
2. Локализация - преимущественно зона васкуляризации
средней мозговой артерии. Инфаркт - чаще средний или
большой, корково-подкорковый. Характерно наличие
геморрагического компонента (по данным КТ головы).
3. Анамнестические указания и КТ признаки множественного
очагового поражения мозга (в том числе “немые”
кортикальные инфаркты) в различных бассейнах, не
являющихся зонами смежного кровоснабжения.
4. Наличие кардиальной патологии - источника
эмболии.
5. Отсутствие грубого атеросклеротического поражения сосуда
проксимально по отношению к закупорке интракраниальной
MM.DD.20XX при
артерии.
Симптом
“исчезающей
окклюзии”
динамическом ангиографическом обследовании.
6. В анамнезе - тромбоэмболии других органов
39.
Гемодинамический инсульт1. Начало - внезапное или ступенеобразное, как у активно
действующего пациента, так и находящегося в покое.
2. Локализация очага - зона смежного кровоснабжения, в
том
числе
корковые
инфаркты,
очаги
в
перивентрикулярном и белом веществе семиовальных
центров. Размер инфаркта - от малого до большого.
3. Наличие
патологии
экстраи/или
интракраниальных
артерий:
атеросклеротическое
поражение
(множественное,
комбинированное,
эшелонированный
стеноз),
деформации
артерий
(угловые
изгибы,
петлеобразование), - аномалии сосудистой системы
мозга (разобщение Виллизиева круга, гипоплазии
артерий).
4. Гемодинамический фактор: - снижение АД
(физиологическое – во время сна, а также
ортостатическая, ятрогенная артериальная гипотензия,
гиповолемия), - падение минутного объема сердца
(уменьшение ударного объема сердца вследствие
ишемии
миокарда, значительное урежение ЧСС)
39
ADD A FOOTER
Лакунарный инсульт
1. Предшествующая
артериальная
гипертония.
2. Начало
чаще
интермиттирующее,
симптоматика нарастает в течение часов или дня.
АД обычно повышено.
3. Локализация инфаркта - подкорковые ядра,
прилежащее белое вещество семиовального
центра, внутренняя капсула, основание моста
мозга. Размер очага - малый, до 1 -1,5 см в
диаметре, может не визуализироваться при КТ
головы.
4. Наличие характерных неврологических синдромов
(чисто двигательный, чисто чувствительный
лакунарный синдром, атактический гемипарез,
дизартрия
и
монопарез;
изолированный
монопарез руки, ноги, лицевой и др. синдромы).
Отсутствие
общемозговых
и
менингеальных симптомов, а также
нарушений
высших
корковых
MM.DD.20XX
функций
при
локализации
в
доминантном полушарии. Течение - часто
по типу малого инсульта
40.
SMART-синдром (Stroke-like migraineattacks after radiation therapy) – редкий
синдром
с
переходными,
обратимыми
неврологическими
симптомами
и
радиологическими признаками, что проявляется
головными
болями
и
эпилептическими
приступами спустя несколько лет после лучевой
терапии опухолей головного мозга. Данный
синдром
часто
ошибочно
воспринимается
как
инсульт,
инфекционный процесс или рецидив опухоли,
поэтому такие радиологические признаки, как
одностороннее
транзиторное
гириформное
накопление контрастного вещества и фокальный
кортикальный отек, могут помочь с постановкой
диагноза. Распознавание данного феномена на
ранних стадиях позволит избежать ненужного
лечения, включая нейрохирургические процедуры
с потенциально значительными неврологическими
40
ADD A FOOTER
последствиями
Диагностические критерииА
А. Отдаленная история радиотерапии внешним
источником облучения без доказательств продолженного
роста.
В. Продолжительные, обратимые признаки и симптомы,
связанные с пораженной областью головного мозга,
которые появились спустя несколько лет после лучевой
терапии:
· зрительно-пространственный дефицит;
· спутанность сознания;
· гемисенсорный дефицит;
· гемипарез;
· афазия;
· эпилептические приступы;
· головные боли с атаками;
· антецедентная мигрень с/без ауры, возникшая после
облучения;
С. Транзиторное, диффузное, одностороннее
кортикальное накопление контрастного вещества в
извилинах без поражения белого вещества в области
MM.DD.20XX
облучения.
41.
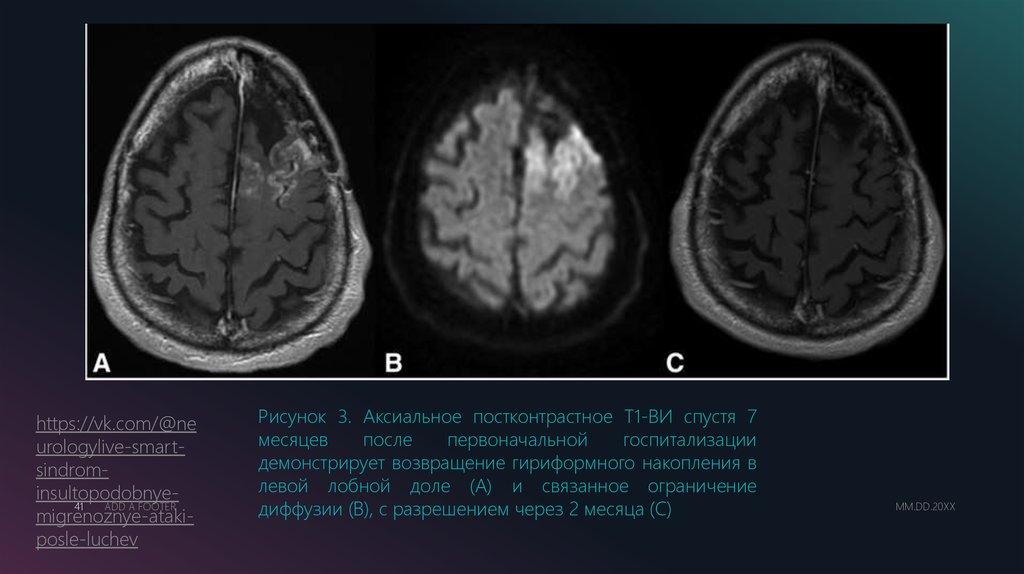
https://vk.com/@neurologylive-smartsindrominsultopodobnye41
ADD A FOOTER
migrenoznye-atakiposle-luchev
Рисунок 3. Аксиальное постконтрастное Т1-ВИ спустя 7
месяцев
после
первоначальной
госпитализации
демонстрирует возвращение гириформного накопления в
левой лобной доле (А) и связанное ограничение
диффузии (В), с разрешением через 2 месяца (С)
MM.DD.20XX
42.
Найден белок,помогающий
восстановлени
ю мозга после
инсульта
Способы лечения инсульта направлены на минимизацию
повреждений мозга. Как выяснили специалисты
Питтсбургского университета, решающую роль в
восстановлении нервных клеток мозга может играть
белок UCHL1, необходимый для избавления от
аномальных белков
UCHL1 – это фермент, который очень активен в мозге и играет роль в избавлении от аномальных белков.
Считается, что мутации в гене, кодирующем UCHL1, приводят у людей к ухудшению двигательных функций. Ранее
Грэм и его коллеги провели ещеодно исследование и выяснили, что циклопентеноновые простагландины (CyPgs)
– молекулы жирных кислот – высвобождаются в нервных клетках после инсульта, связываются с UCHL1 и нарушают
его функцию
Чтобы подробнее изучить роль UCHL1 в восстановлении клеток мозга, исследователи создали генномодифицированную линию мышей с версией гена UCHL1, устойчивой к воздействию CyPgs. Затем они
хирургически смоделировали инсульт как у ГМ-мышей, так и у контрольной группы и сравнили, как
восстанавливались их нейроны
42
ADD A FOOTER
MM.DD.20XX
43.
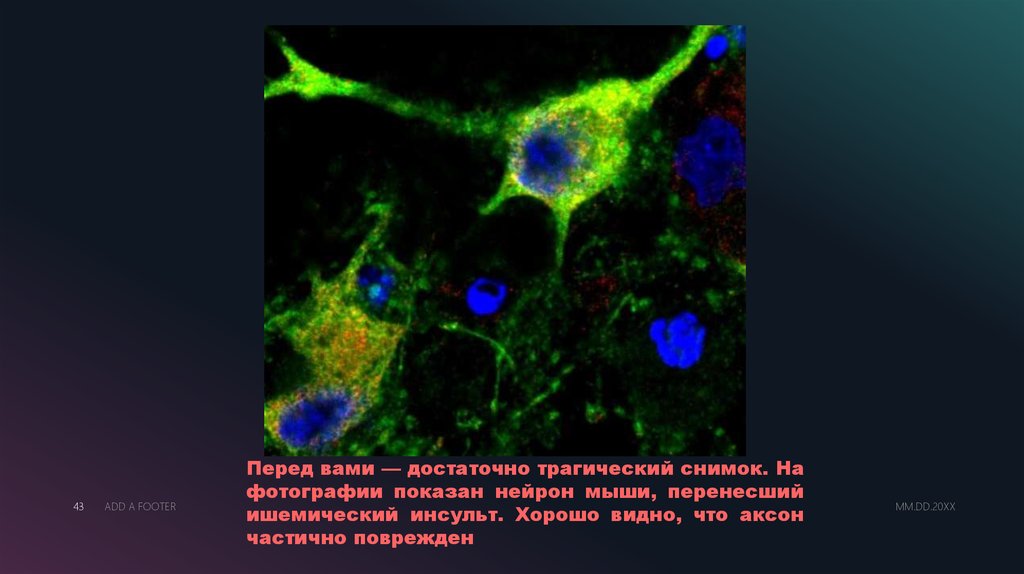
43ADD A FOOTER
Перед вами — достаточно трагический снимок. На
фотографии показан нейрон мыши, перенесший
ишемический инсульт. Хорошо видно, что аксон
частично поврежден
MM.DD.20XX
44.
Оказалось, что у невосприимчивых к CyPgs мышей было поражено меньше аксонов, чем у мышей в контрольнойгруппе. Аксоны – длинные отростки, тянущиеся из центра нервной клетки – необходимы для переноса
электрических сигналов и соединения с другими нейронами, они составляют основную массу белого вещества в
мозге
Дальнейшие эксперименты показали, что
поддержание активности UCHL1 после инсульта
помогло сохранить функцию нейронов и
мозговой
ткани
благодаря
активации
механизмов
клеточного
восстановления,
которые быстро утилизировали поврежденные
белки,
предотвращая
дальнейшие
повреждения нервных клеток
У ГМ-мышей по сравнению с контрольной
группой лучше восстановились двигательные
функции и способность держать равновесие
Сейчас команда ищет препараты, которые могли бы предотвратить связывание
CyPgs с UCHL1 или заменить поврежденные белки UCHL1 их производными,
которые можно было бы вводить внутривенно
44
ADD A FOOTER
MM.DD.20XX
45.
Российскиеученые
вместе
с
коллегами из США обнаружили
новые соединения для блокировки
или замедления работы ферментов,
запускающих
гибель
клеток
в
сердце и мозге при инфаркте и
инсульте
Международный
коллектив
ученых
работает
с
ферментами класса «киназы», а именно — с ферментом
JNK3. Он участвует в воспалительных процессах и в
процессе гибели клеток, апоптозе, при инфаркте и
инсульте. Для снижения негативных последствий этих
заболеваний нужно блокировать работу JNK3
Сравнение ферментов и ингибиторов с замком и ключом хорошо
описывает механизм их взаимодействия. Ингибитор входит в полость
фермента (здесь происходят биохимические реакции, которые мы
хотим заблокировать) и просто физически занимает это пространство.
В случае с JNK3 молекула ингибитора должна быть плоской, с атомами
кислорода и азота на полюсах. В этом исследовании мы создали 21
новое соединение, которое отвечает этим параметрам. Высокую
активность показали два вещества, одно из них даже большую, чем
IQ1. Это оксим триптантрина. Ингибирующая активность этого
соединения до нас не исследовалась», — поясняет один из авторов
исследования, профессор Научно-образовательного центра Н.М.
Кижнера ТПУ Андрей Хлебников
45
ADD A FOOTER
MM.DD.20XX
46.
Общиепринципы
лечения
больных с инсультом включают
проведение
мероприятий
базисной терапии (независимо
от
характера
ОНМК)
и
дифференцированную терапию с
учетом
характера
и
патогенетического
подтипа
инсульта
46
47.
БАЗИСНАЯ ТЕРАПИЯ1. Мероприятия, направленные на нормализацию функции внешнего дыхания и
оксигенации (санация дыхательных путей, установка воздуховода, интубация трахеи, при
необходимости – проведение ИВЛ).
2. Регуляция функции сердечно-сосудистой системы:
- поддержание АД на 10% выше цифр, к которым адаптирован больной (при проведении
антигипертензивной терапии предпочтительны бета-адреноблокаторы, ингибиторы АПФ, блокаторы
кальциевых каналов, при артериальной гипотензии – средства, оказывающие вазопрессорный эффект
(допамин, альфа-адреномиметики) и объемозамещающая терапия (декстраны, одногруппная
свежезамороженная плазма); - антиаритмическая терапия при нарушениях ритма сердца;
- при ИБС (постинфарктный кардиосклероз, стенокардия) – антиангинальные препараты (нитраты);
- препараты, улучшающие насосную функцию миокарда – сердечные гликозиды, антиоксиданты,
оптимизаторы тканевого энергетического метаболизма.
1.
Контроль и регуляция гомеостаза, включая биохимические константы (сахар, мочевина, креатинин
и др.), водно-солевой и кислотно-щелочной баланс
47
48.
БАЗИСНАЯ ТЕРАПИЯ4. Нейропротекция - комплекс универсальных методов защиты мозга от структурных повреждений начинается на догоспитальном этапе (может иметь некоторые особенности при различных подтипах
ОНМК).
5. Мероприятия, направленные на уменьшение отека головного мозга (имеют особенности в
зависимости от характера инсульта).
6. Мероприятия по профилактике и лечению соматических осложнений: пневмонии,
пролежней, уроинфекции, ДВС-синдрома, флеботромбозов и тромбоэмболии легочной артерии,
контрактур и др.
7. Симптоматическая терапия, в том числе противосудорожная, психотропная (при психомоторном
возбуждении), миорелаксанты, анальгетики и др.
48
49.
ОБЩИЕ ПРИНЦИПЫ ПАТОГЕНЕТИЧЕСКОГО ЛЕЧЕНИЯОсновные методы рециркуляции
Основные методы нейропротекции
1. Восстановление и поддержание системной
1. Восстановление и поддержание гомеостаза.
гемодинамики.
2. Медикаметозная защита мозга.
тромболизис
3. Немедикаментозные
методы:
гипербарическая 2. Медикаментозный
(рекомбинантный
тканевой
активатор
оксигенация, церебральная гипотермия
плазминогена, альтеплаза, урокиназа).
Противоотечная терапия при ишемических 3. Гемангиокоррекция
нормализация
ОНМК
реологических свойств крови и функциональных
1. Осмотические
диуретики
(под
контролем
возможностей
сосудистой
стенки:
осмоляльности плазмы).
антиагреганты, антикоагулянты, вазоактивные
2. Гипервентиляция.
средства,
ангиопротекторы,
3. Дополнительное противоотечное действие оказывает
экстракорпоральные
методы
(гемосорбция,
применение
нейропротекторов,
поддержание
ультрагемофильтрация, лазерное облучение
гомеостаза.
крови), - гравитационные методы (цит-,
4. При развитии окклюзионной гидроцефалии при
плазмаферез).
инфаркте мозжечка - по показаниям проводится 4. Хирургические
методы
рециркуляции:
хирургическое
лечение
(декомпрессия
задней
наложение
экстраинтракраниального
черепной ямки, вентрикулярное дренирование)
микроанастомоза,
тромбэктомия,
49
MM.DD.20XX
реконструктивные операции на артериях
50.
Проведение внутривенной тромболитической терапии показано пациентам с верифицированным ишемическиминсультом в случае, если время от появления первых симптомов заболевания до момента начала лечения не
превышает 4,5 часов. Применение тромболитической терапии ограничено возрастными рамками от 18 до 80 лет.
Противопоказания
1. Время появления первых симптомов больше 4,5 часов от начала заболевания или время появления
первых симптомов инсульта не известно (например, развитие инсульта во время сна — так называемый
«ночной инсульт»).
2. Повышенная чувствительность к алтеплазе, гентамицину (остаточные следы от процесса производства).
3. Систолическое АД выше 185 мм рт. ст. или диастолическое АД выше 110 мм рт. ст. или необходимость в/в
введения препаратов для снижения АД до этих границ.
4. Нейровизуализационные (КТ, МРТ) признаки внутричерепного кровоизлияния, опухоли мозга,
артериовенозной мальформации, абсцесса мозга, аневризмы церебральных сосудов.
5. Хирургическое вмешательство на головном или спинном мозге
6. Подозрение на субарахноидальное кровоизлияние.
7. Признаки тяжелого инсульта: клинические (балл по шкале инсульта NIH > 25), нейровизуализационные
(по данным КТ головного мозга и/или МРТ головного мозга в режиме ДВИ очаг ишемии
распространяется на территорию более ⅓ бассейна СМА).
8. Инсульты любого генеза в анамнезе у больного сахарным диабетом.
9. 50Желудочно-кишечные
кровотечения или кровотечения из мочеполовой системы за последние 3MM.DD.20XX
недели
ADD A FOOTER
И Т. Д.
http://minzdrav.saratov.gov.ru/1/Rekomendacii_TLT.pdf
51.
ПОКАЗАНИЯ К ХИРУРГИЧЕСКОМУ ЛЕЧЕНИЮБОЛЬНЫХ С ОНМК
1. Внутримозговые полушарные кровоизлияния объемом
более 40 мл (по данным КТ головы).
2. Кровоизлияние в мозжечок.
3. Обструктивная гидроцефалия при геморрагическом
инсульте.
4. Аневризмы,
артерио-венозные
мальформации,
артерио-синусные
соустья,
сопровождающиеся
различными
формами
внутричерепного
кровоизлияния и/или ишемии мозга.
5. Инфаркт мозжечка с выраженным вторичным
стволовым синдромом, деформацией ствола мозга (по
данным
КТ/МРТ
головы),
обструктивной
гидроцефалией
51
52.
ОСОБЕННОСТИ ЛЕЧЕНИЯ РАЗЛИЧНЫХ ПАТОГЕНЕТИЧЕСКИХ ПОДТИПОВКардиоэмболический инсульт
1. Антикоагулянты - прямого действия в острейшем
периоде
с
последующим переходом
на
длительную
поддерживающую
терапию
непрямыми антикоагулянтами;
2. Антиагреганты;
3. Нейропротекторы;
4. Вазоактивные препараты;
5. Адекватное лечение кардиальной патологии
(антиаритмические препараты, антиангинальные
препараты, сердечные гликозиды и др.)
Лакунарный инсульт
1. Оптимизация АД (ингибиторы АПФ, антагонисты
рецепторов ангиотензина II, бетаадреноблокаторы,
блокаторы кальциевых каналов);
2. Антиагреганты (тромбоцитарные, эритроцитарные);
3. Вазоактивные средства;
4. Антиоксиданты
52
ADD A FOOTER
Атеротромботический инсульт
1. Антиагреганты (тромбоцитарные, эритроцитарные);
2. При прогрессирующем течении заболевания
(нарастающий тромбоз) показаны антикоагулянты
прямого действия с переходом на непрямые;
3. Гемодилюция
(низкомолекулярные
декстраны,
одногруппная свежезамороженная плазма);
4. Ангиопротекторы;
5. Нейропротекторы
Инсульт по типу гемореологической
микроокклюзии
1. Гемангиокорректоры различных групп (антиагреганты,
ангиопротекторы, вазоактивные препараты,
низкомолекулярные декстраны);
2. При недостаточной эффективности, развитии ДВСсиндрома - применение антикоагулянтов прямого, а
затем - и непрямого действия;
3. Вазоактивные препараты;
MM.DD.20XX
4. Антиоксиданты
53.
Гемодинамический инсульт1. Восстановление и поддержание системной
гемодинамики: - препараты вазопрессорного
действия, а также - улучшающие насосную
функцию миокарда, - объемозамещающие
средства, преимущественно - биореологические
препараты
(плазма),
низкомолекулярные
декстраны, - при ишемии миокарда –
антиангинальные препарты (нитраты), - при
дизритмии – антиаритмики, при нарушениях
проводимости (брадиаритмии) – имплантация
электрокардиостимулятора (временного или
постоянного);
2. Антиагреганты;
3. Вазоактивные препараты (с учетом состояния
системной гемодинамики, АД, минутного объема
сердца, наличия дизритмий);
4. Нейропротекторы
53
ADD A FOOTER
Острая гипертоническая энцефалопатия
1. Постепенное снижение АД на 10-15% от исходного
уровня (предпочтительно применение легко
дозируемых ингибиторов АПФ, альфа-бетаадреноблокаторов, бета-адреноблокаторов,
противопоказано использование препаратов
вазодилатирующего действия);
2. Дегидратирующая терапия (салуретики, осмотические
диуретики);
3. Гипервентиляция;
4. Нейропротекторы;
5. Ангиопротекторы;
6. Гемангиокорректоры (преимущественно
биореологические препараты – плазма,
низкомолекулярные декстраны);
7. Симптоматическое лечение (противосудорожные,
противорвотные препараты, анальгетики и др.)
MM.DD.20XX
54.
СЕРДЦЕИ МОЗГ
54
ADD A FOOTER
MM.DD.20XX
55.
ВТОРИЧНАЯ ПРОФИЛАКТИКАИНСУЛЬТА У ПАЦИЕНТОВ С
ФИБРИЛЛЯЦИЕЙ ПРЕДСЕРДИЙ
ВТОРИЧНАЯ ПРОФИЛАКТИКА ИНСУЛЬТА
ПРИ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ
По данным исследования European Atrial Fibrillation
Trial (Европейского исследования ФП), применение
антикоагулянтов внутрь предотвращает развитие
повторных инсультов у пациентов с ФП. Данное
рандомизированное
плацебо-контролируемое
исследование показало относительное снижение
риска (ОСР) повторного инсульта у пациентов с ФП,
принимавших варфарин, на 68%, по сравнению
лишь с 19% у пациентов, получавших 300 мг
аспирина♠ в сутки. Количество пациентов,
нуждающихся в лечении, составляет 12 в год.
Следовательно, применение антикоагулянтов для
приема внутрь у пациентов с ФП в настоящее
время является наиболее эффективной стратегией
для вторичной профилактики инсульта.
Артериальную гипертензию считают самым важным
фактором риска развития инсульта . Смертность от
инсульта тесно связана с уровнем АД. Для профилактики
инсульта
наиболее
эффективным
представляется
сочетание иАПФ с мочегонными. Предполагают, что иАПФ
и БРА обладают, помимо снижения высокого АД,
плейотропным и защитным сосудистым эффектами.
Согласно этому предположению, в исследовании Heart
Outcomes Prevention Evaluation (HOPE) сравнили
рамиприл с плацебо . В подгруппе пациентов с
транзиторной ишемической атакой или инсультом в
качестве квалифицирующего события применение
рамиприла привело к относительному снижению частоты
комбинированных конечных точек инсульта, ИМ или
сосудистой смерти на 24% или АСР на 6,3% в течение 5
лет
55
ADD A FOOTER
MM.DD.20XX
56.
ВТОРИЧНАЯ ПРОФИЛАКТИКА ИНСУЛЬТАПРИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Пациентам с ишемическим инсультом в анамнезе,
у которых развивается ОКС, может проводиться
тромболизис, стентирование и/или лечение
гепарином.
Напротив,
пациентам
с
инвалидизирующим инсультом и внутримозговым
кровоизлиянием
следует
воздержаться
от
проведения
тромболизиса
и
назначения
стандартных
доз
гепарина.
Применение
клопидогрела в сочетании с аспирином♠ после
развития
ОКС
и/или
стентирования
сопровождается
более
высоким
риском
кровотечения,
чем
монотерапия.
Однако
преимущества двойной антиагрегантной терапии
относительно профилактики сосудистых событий и
тромбоза
стента
очевидно
выше,
чем
монотерапии. Не являются научно обоснованными
56
ADD A FOOTER
ВТОРИЧНАЯ ПРОФИЛАКТИКА ИНСУЛЬ ПРИ
ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ
НЕДОСТАТОЧНОСТИ ТА
Исследование SAVE у пациентов после ИМ с
нарушенной функцией ЛЖ, так же как и исследование
SOLVD при стабильной ХСН, показало, что риск
развития инсульта увеличивается параллельно с
нарушением функции ЛЖ, оцениваемой по ФВ .
Нарушение функции ЛЖ приводит к дилатации
предсердия и его растяжению, соответственно
увеличивая частоту ФП параллельно тяжести ХСН,
которая может достигать 49,8% при тяжелой ХСН .
Пациентам с синусовым ритмом не рекомендуется
проведение терапии антикоагулянтами для приема
внутрь, пока не выявлена ФП или другие убедительные
показания.
Хотя
есть
аргументы
в
пользу
использования антиагрегантов, таких как аспирин,
существуют доказательства того, что аспирин при ХСН
нивелирует положительные эффекты иАПФ.
MM.DD.20XX
57. The end! УРА!
57ADD A FOOTER
MM.DD.20XX
58. Дополнение…(
58ADD A FOOTER
MM.DD.20XX
59.
59ADD A FOOTER
MM.DD.20XX
60.
Очаговые симптомыПоражение лобной доли головного
мозга: центральный парез на противоположной;
моторная афазия;
паралич взора в противоположную очагу сторону,
отклонение глаз в сторону очага;
адверсивные припадки с поворотом головы и глаз в
противоположную очагу сторону;
лобная атаксия – расстройство стояния и ходьбы на
противоположной стороне;
астазия (падает) и абазия (не может ходить);
хватательный феномен Янишевского;
феномен противодействия – противодержания
(симптом Кохановского);
расстройство психики («лобная» психика: эйфория,
мория,
расторможенность,
неопрятность,
нарушение самообслуживания);
лобная апраксия.
60
ADD A FOOTER
Поражение
теменной
доли
головного
мозга: сенсорные расстройства на противоположной
половине тела;
астереогноз;
аутотопагнозия
–
расстройство
«схемы
тела»,
неузнавание частей собственного тела, искаженное
восприятие его;
псевдополимелия – ощущение наличия дополнительных
конечностей
(при
поражении
субдоминантного
полушария);
анозогнозия – отрицание собственного дефекта
(паралича, пареза) при поражении субдоминантного
полушария;
моторная,
конструктивная,
идеаторная
апраксия;
семантическая афазия;
акалькулия (нарушение счета): алексия – утрата
способности чтения
MM.DD.20XX
61.
Поражение височной доли головногомозга:
сенсорная афазия;
нижнеквадрантная гемианопсия при поражении
медиобазальных отделов;
различные виды вегетативных расстройств;
слуховая
агнозия,
амузия
(при
поражении
субдоминантного полушария);
слуховые, обонятельные, вкусовые, зрительные,
вегетативные галлюцинации, часто — панорамные
галлюцинации с включением всех модальностей с
последующей
вторичной
генерализацией
эпилептического припадка или без нее;
синдром «уже виденного» и «никогда не виденного»;
состояние
измененного
сознания
(транс)
с
нарушением восприятия времени и пространства,
возможно — собственной личности;
аффективные расстройства настроения; нарушения
памяти по типу фиксационной амнезии
61
ADD A FOOTER
Поражение затылочной доли головного
мозга:
гомонимная
контрлатеральная
гемианопсия;
гомонимная верхне- или нижнеквадрантная
контрлатеральная гемианопсия;
зрительная агнозия;
метаморфопсия (искаженное восприятие контуров
предметов);
простые (фотомы) и сложные (кадры из прошлой
жизни) зрительные галлюцинации
https://vk.com/@neurologylive-klinicheskayanevrologicheskaya-ocenka
MM.DD.20XX
62.
Оценка по шкале NIHSS имеет важное значение дляпланирования тромболитической терапии и контроля ее
эффективности. Так, показанием для проведения
тромболитической
терапии
является
наличие
неврологического дефицита (более 3 баллов по шкале
NIHSS), предполагающего развитие инвалидизации.
Тяжелый же неврологический дефицит (более 25 баллов
по
этой
шкале)
является
относительным
противопоказанием к проведению тромболизиса и не
оказывает существенного влияния на исход заболевания.
Также результаты оценки состояния по шкале NIHSS
позволяют
ориентировочно
определить
прогноз
заболевания. Так, при оценке менее 10 баллов
вероятность благоприятного исхода через 1 год составляет
60-70 %, а при оценке более 20 баллов 4-16 %.
62
ADD A FOOTER
MM.DD.20XX
63.
ОСНОВНЫЕ ПРЕПАРАТЫ, ИСПОЛЬЗУЕМЫЕ В ЛЕЧЕНИИ БОЛЬНЫХ С ОНМКПрепараты гемангиокорректорного действия
1. Антиагреганты (под контролем агрегации тромбоцитов) - аспирин 1мг/кг х сут. - дипиридамол по 2550 мг 3 раза в сутки - аспирин 1 мг/кг + дипиридамол 25-50 мг 2 раза в сутки - тиклид (тиклопидин)
по 250 мг 2 раза в сутки - пентоксифиллин по 200 мг в/в капельно 2 раза в день или 1200 мг/сут
внутрь
2. Антикоагулянты а) прямого действия (под контролем количества тромбоцитов, уровня
антитромбина III, времени свертывания крови и АЧТВ, клинического анализа мочи для исключения
микрогематурии): - фраксипарин по 7500 п/к живота 2 раза в сутки - гепарин по 5-10 тыс. ЕД 4 раза
в сутки п/к живота или внутривенно б) непрямого действия (под контролем протромбинового теста
и МНО): - фенилин по 0,015-0,03 в сутки - варфарин по 5-6 мг/сутки
3. Вазоактивные препараты - винпоцетин/кавинтон по 10-20 мг в/в капельно 2 раза в сутки или по 5-10
мг 3 раза внутрь - ницерголин по 4 мг в/м или в/в капельно 2 раза в день или по 10 мг 3 раза внутрь
- инстенон по 2 мл в/в капельно или в/м - эуфиллин 2,4% по 10 мл в/в струйно или капельно на 250
мл изотонического раствора хлорида натрия 2 раза в день - циннаризин 0,025 по 2 табл. 3 раза в
день - ксантинола никотинат 15% по 2 мл в/м или по 0,15 - 3 раза в день
4. Ангиопротекторы - ангинин (пармидин, продектин) 0,25 по 1 табл. 3 раза в день - аскорутин по 2
табл. 3 раза в день - троксевазин 0,3 по 1 капс. 2 раза в день или по 5 мл внутривенно - этамзилат
12,5% по 2 мл в/м или внутривенно - добезилат 0,25 по 1 табл. 3 раза в день - вобензим по 1 табл. 3
раза в день
63
ADD A FOOTER
MM.DD.20XX
5. Биореологические
препараты а) плазма, альбумин б) низкомолекулярные декстраны: реополиглюкин (реомакродекс) по 400 мл в/в капельно 1-2 раза в день
64.
Препараты нейропротекторного действия1. Блокаторы кальциевых каналов - нимодипин (нимотоп) в/в капельно до 25
мг/сут. через инфузомат или внутрь по 0,3-0,6 каждые 4 часа - при
непрерывном мониторинге АД, ЧСС
2. Антиоксиданты - эмоксипин по 25-50 мг/сут в/в капельно на 250 мл
изотонического раствора хлорида натрия 2 раза в сутки - милдронат 10% по 510 мл в/в струйно или капельно на изотоническом растворе хлорида натрия витамин Е по 200 мг 2 раза в сутки внутрь - аскорбиновая кислота 5% по 6-8 мл
в/в капельно или 0,5-0,8 внутрь
3. Препараты преимущественно нейротрофического действия - пирацетам по 12 г
в сутки в/в капельно или внутрь - церебролизин по 15 - 20 мл в/в капельно, семакс 1% по 2 капли в каждый носовой ход 4-6 раз в день, - глицин 0,7 - 1,0 г в
сутки сублингвально - пикамилон 10% по 2 мл 2 раза в сутки в/м или в/в или по
0,05 - 3 раза в день внутрь
4. Препараты, улучшающие энергетический тканевой метаболизм - цитохром С по
5 мл в/м - цито-мак по 15 мг в/в - актовегин 10% или 20% по 250 мл в/в капельно
или по 5 мл в/м - рибоксин 2% по 10 мл в/в струйно или капельно или по 0,4 3
раза в день внутрь - АТФ 1% по 2 мл в/м, - аплегин по 10 мл на 250 мл
изотонического раствора хлорида натрия в/в капельно.
64
ADD A FOOTER
MM.DD.20XX
65.
65ADD A FOOTER
MM.DD.20XX
66.
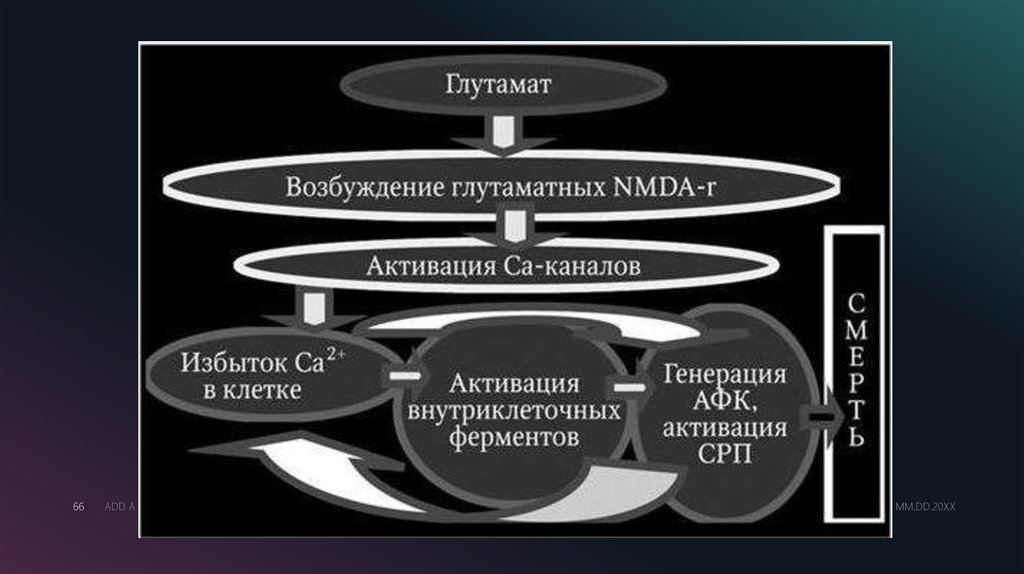
66ADD A FOOTER
MM.DD.20XX









































 medicine
medicine








