Similar presentations:
Аритмии и блокады сердца
1. Аритмии и блокады сердца
2. АРИТМИЯ - это любые нарушения сердечного ритма характеризующиеся:
изменением частоты,
регулярности,
источника возбуждения сердца,
нарушением проведения импульсов.
3. Все нарушения ритма делятся на:
Нарушения функции автоматизма –синусовые тахикардия, брадикардия, аритмия
и миграция источника ритма асистолия;
нарушения функции возбудимости –
экстрасистолия, пароксизмальная и
непароксизмальная тахикардия, трепетание,
мерцание предсердий и желудочков
нарушения проводимости – блокады: с/а,
а/в, внутрижелудочковые;
комбинированные аритмии –
ускользающие сокращения и ритмы, а/в
диссоциация, парасистолия.
4. Органические причины аритмий
ИБСМиокардиты
Кардиосклероз
Миокардиодистрофии
Кардиопатии
Пороки сердца
СН
АГ
Диагностические манипуляции и операции
на сердце и коронарных сосудах
5. Функциональные причины аритмий (следствие нарушений нейро-гуморальной регуляции сердечной деятельности)
Поражения ЦНСдисфункция вегетативной нервной системы
эндокринные заболевания
электролитный дисбаланс
гипо- и гипертермия
чрезмерная физическая нагрузка
интоксикация алкоголем, никотином, кофе,
интоксикация лекарственными средствами
(симпатомиметики, сердечные гликозиды,
диуретики, психотропные, антиаритмики).
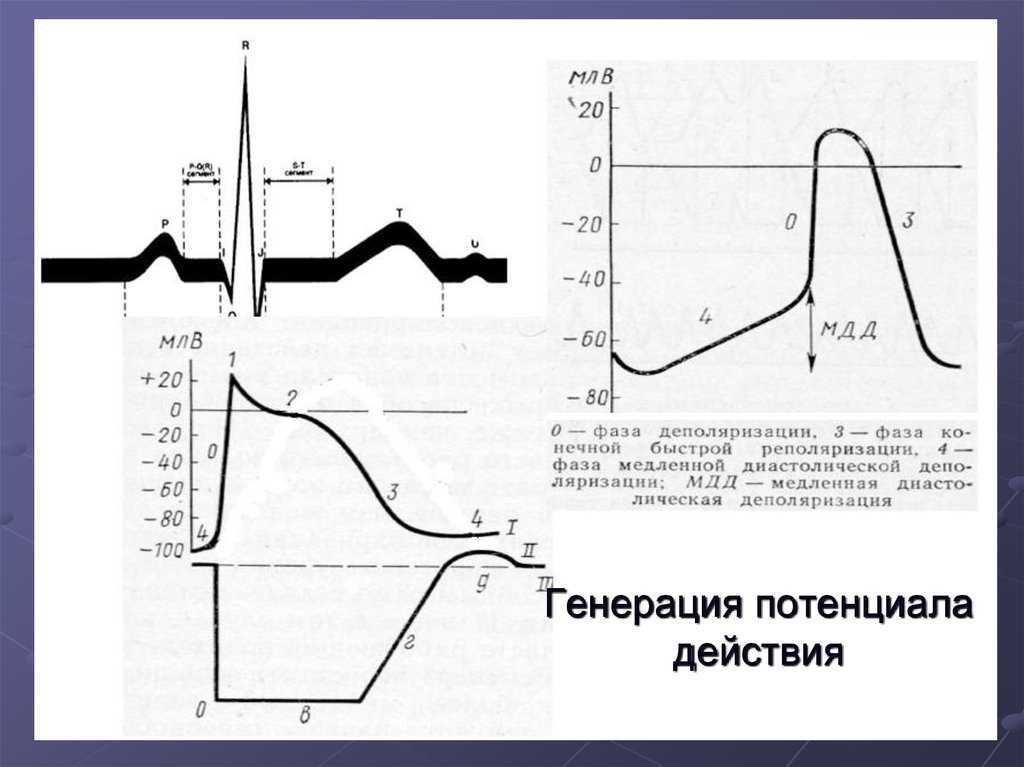
6. Генерация потенциала действия
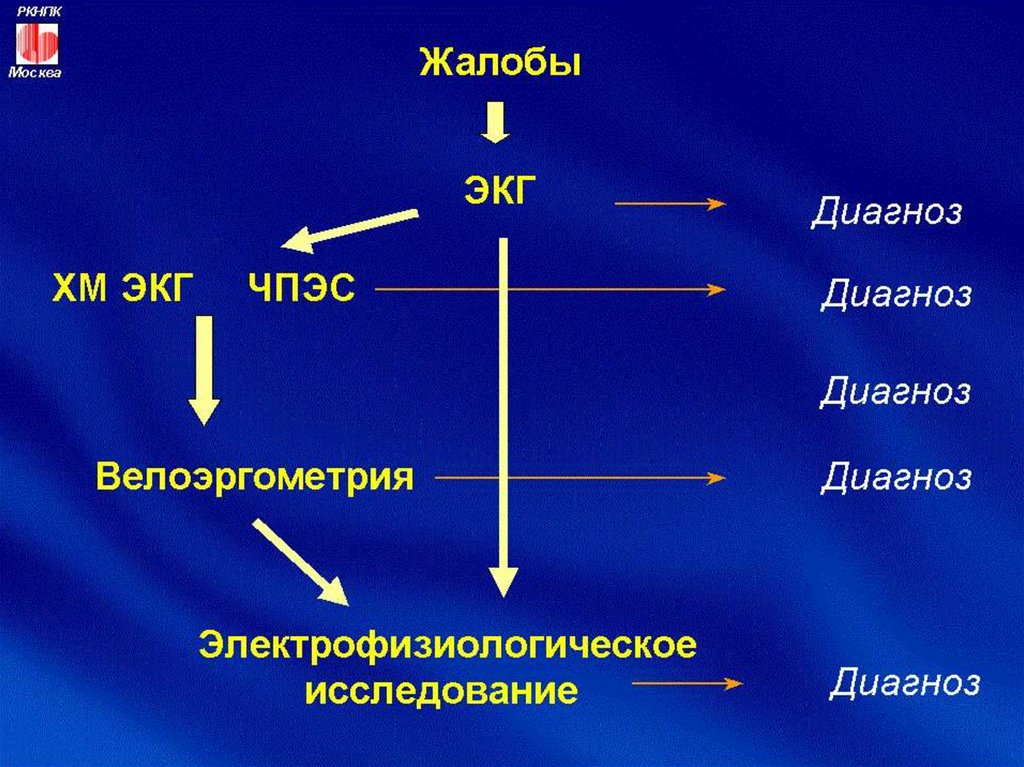
7. Методы исследования для верификации аритмии
Длительная регистрация ЭКГ в отведениях II, аVFУдвоенный вольтаж ЭКГ
Суточный ЭКГ-мониторинг (по Холтеру)
Пищеводная электрокардиография
Запись ЭКГ на скорости 100 мм/с;
Болюсные пробы с медикаментами
Пробы с физической нагрузкой
ЭФИ
электролиты (К+, Са2+,Mg2+),
показатели функции щитовидной железы;
R-грудной клетки.
8.
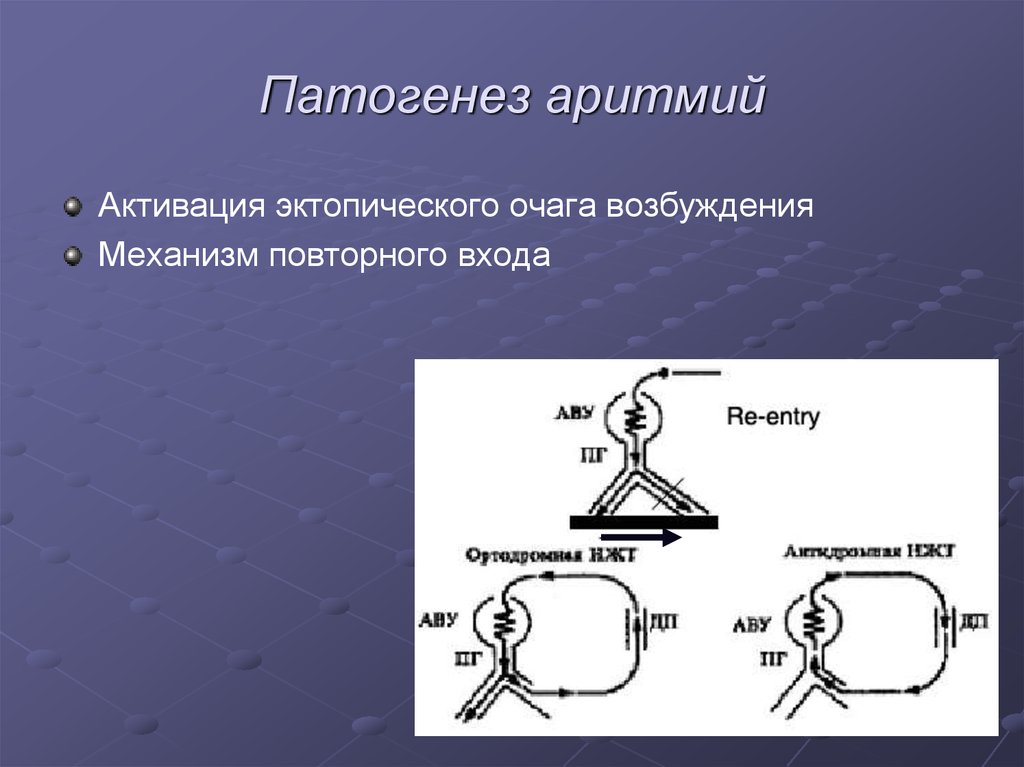
9. Патогенез аритмий
Активация эктопического очага возбужденияМеханизм повторного входа
10.
11. Клиническая картина при аритмии
Сердцебиение,Ощущение перебоев в сердце,
Гемодинамические расстройства:
головокружения и обмороки (МАС).
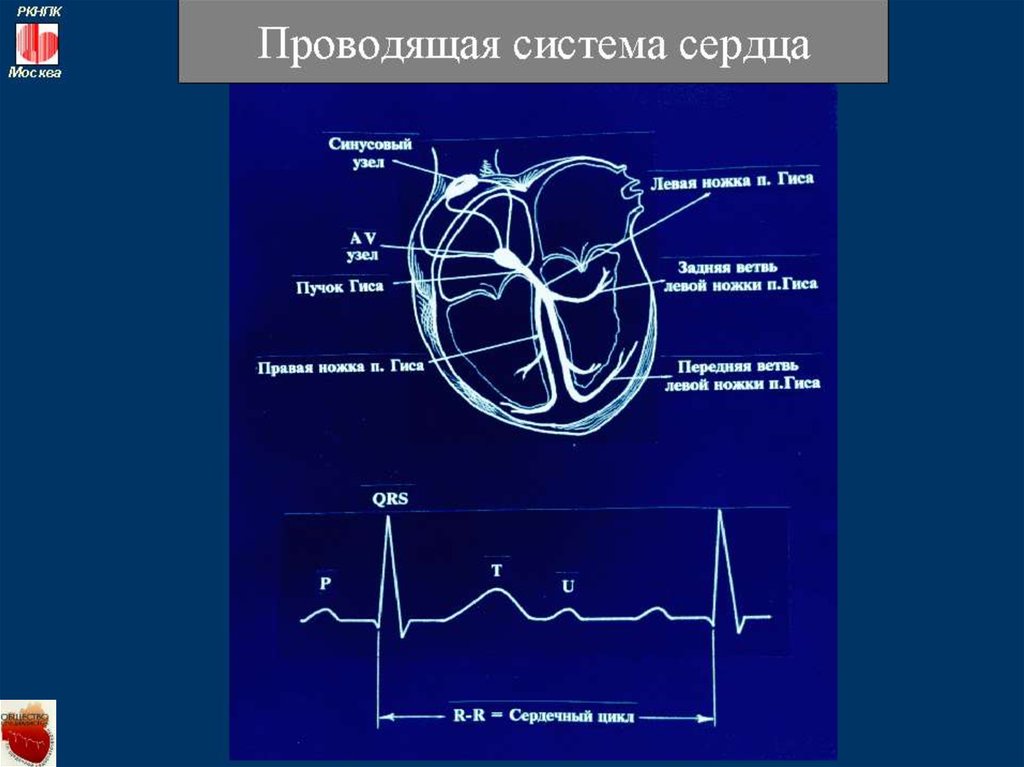
12. Классификация аритмий сердца
I. Нарушения образования импульсаА. Нарушение автоматизма синусового узла
(номотопные аритмии):
1) синусовая тахикардия;
2) синусовая брадикардия;
3) синусовая аритмия;
4) синдром слабости синусового узла;
5) остановка синусового узла.
13.
14.
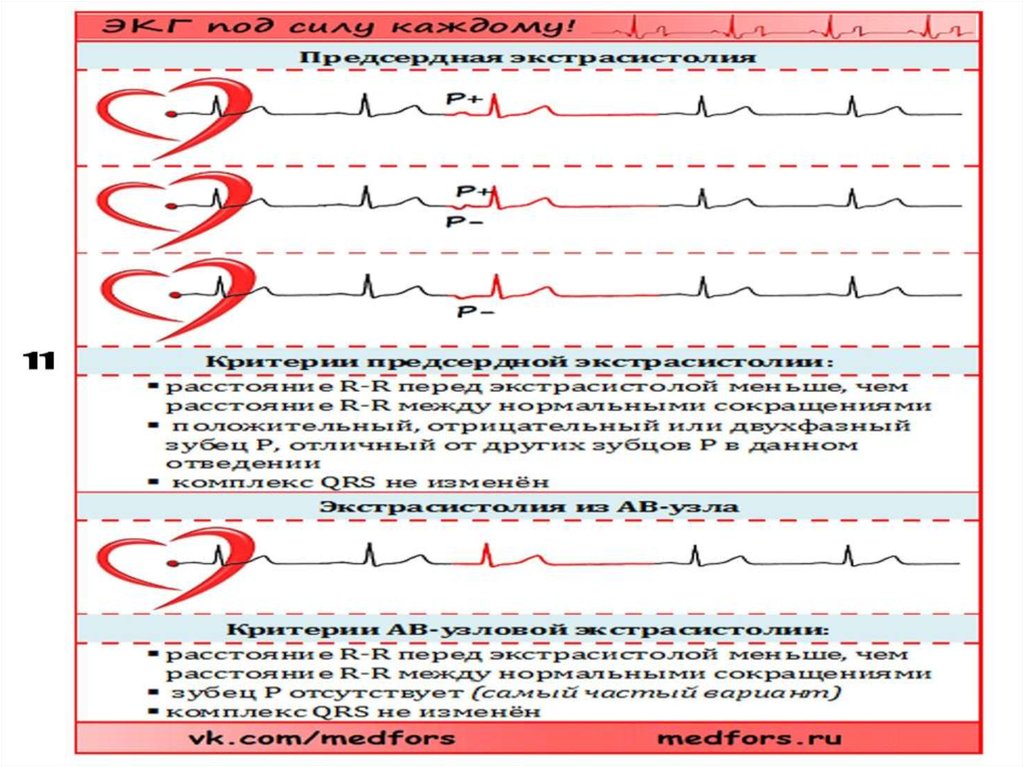
15. В. Эктонические (гетеротопные) ритмы, преимущественно не связанные с нарушением автоматизма
1) экстрасистолия:а) предсердная;
б) из атриовентрикулярного соединения;
в) желудочковая;
г) политопная;
2) пароксизмальная тахикардия:
а) предсердная;
б) из а/в;
в) желудочковая;
г) политопная;
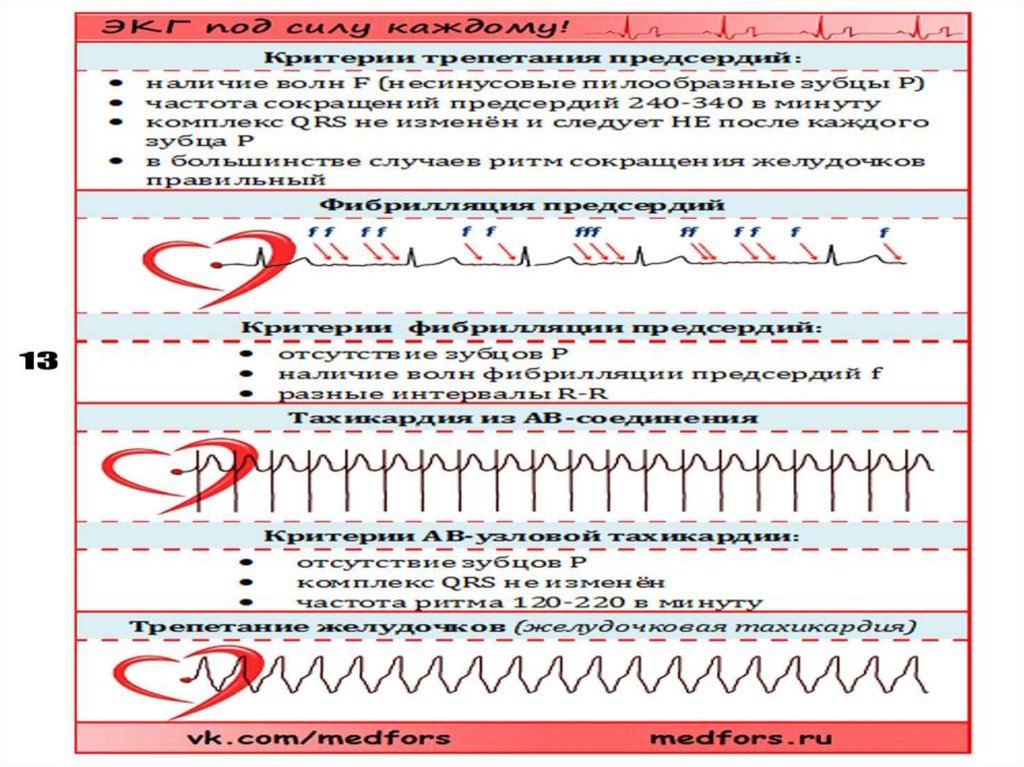
3) трепетание предсердий;
4) мерцание предсердий;
5) трепетание и мерцание желудочков.
16.
17.
18.
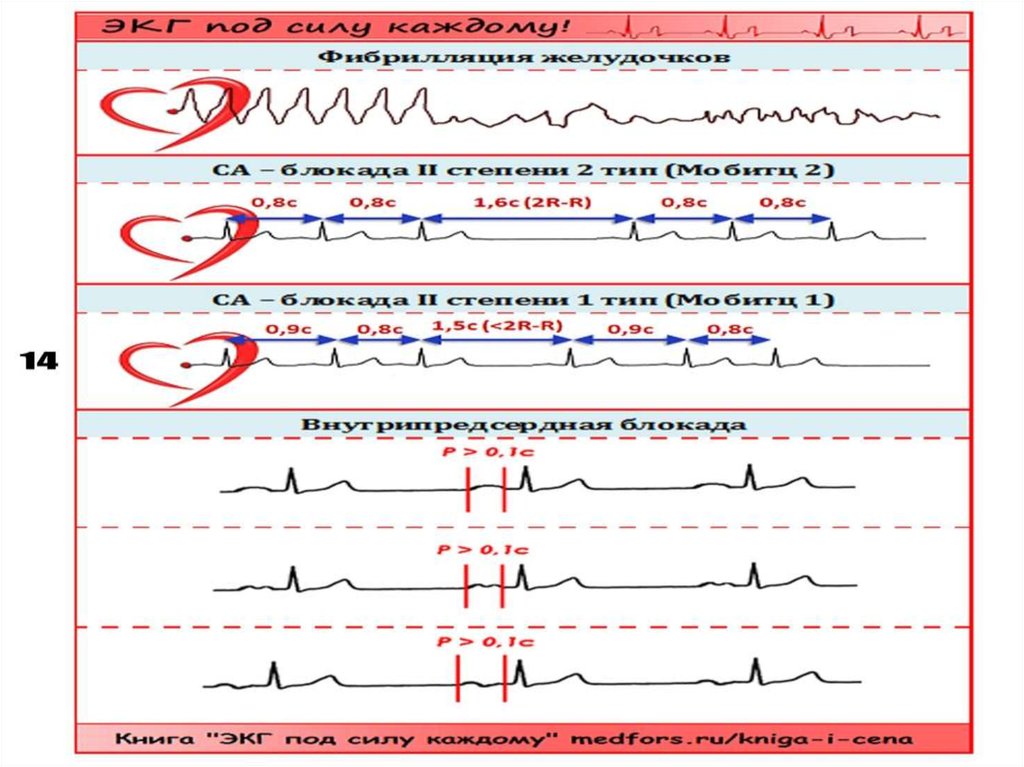
19. II. Нарушение проводимости:
1. Синоатриальная блокада.2. Внутрипредсердная блокада.
3. Атриовентрикулярная блокада.
4. Внутрижелудочковые блокады.
5. Асистолия желудочков.
6. Синдром преждевременного возбуждения
желудочков:
а) синдром Вольфа-Паркинсона-Уайта
(WPW);
б) синдром укорочения интервала PQ (CLC).
20.
21.
22.
23. Лечение аритмий
ПсихотерапияЛекарственная терапия
Электрокардиостимуляция
Кардиохирургия
24. Классификация антиаритмических средств:
1 класс – средства, действующие на натриевыеканалы.
1А – удлиняют реполяризацию
1B – укорачивают реполяризацию
1C – практически не влияют на реполяризацию
2 класс – бета-адреноблокаторы
3 класс – средства, удлиняющие
реполяризацию и действующие на калиевые
каналы.
4 класс - кальциевые блокаторы.
25. Группа 1А с умеренным замедлением проведения.
Хинидина сульфат: ударная доза (УД) –500–1000 мг в/в, поддерживающая (ПД) –
внутрь 200 – 400 мг через 6 ч; побочные
эффекты (ПЭ) – артериальная
гипотензия, шум в ушах, диарея,
удлинение QT, анемия, тромбоцитопения.
Прокаинамид: 500 – 1000 мг в/в, в /в: 2 – 5
мг/мин внутрь 500 – 1000 мг через 4 ч; ПЭ
– тошнота, волчаночноподобный
синдром, агранулоцитоз.
Дизопирамид: ПД – внутрь
100 – 300 мг через 6 – 8 ч, ПЭ –
антихолинергические эффекты.
26. Группа 1В с минимальным замедлением проведения.
Лидокаин: УД – 1 мг/кг болюс в/в,затем по 0,5 мг/кг болюс через 8 – 10
мин до общей дозы 3 мг/к; ПД – 1– 4
мг/мин; ПЭ – спутанность сознания,
угнетение дыхания.
Мексилетин: внутрь 100 – 300 мг
через 6 – 8.ч; ПЭ – мышечный
тремор, тошнота, нарушенная
походка.
Дифенин: 100 мг. По 1 табл. 4 раза в
день.
27. Группа 1С с выраженным замедлением проведения.
Флекаинид: внутрь 50–200 мг через12ч; ПЭ – тошнота, усиление
желудочковой аритмии, удлинение
интервалов PR и QRS.
Пропафенон: внутрь 150–300 мг
через 8 ч.
28. Группа II -Адреноблокаторы
Группа II -Адреноблокаторы1. -Адреноблокаторы без вазодилатирующих
свойств:
а) неселективные (пропранолол, надолол,
окспренолол, соталол, тимолол и др.);
б) 1-селективные (атенолол, бетаксолол,
бисопролол, метопролол и др.).
2. -Адреноблокаторы с вазодилатирующими
свойствами:
а) неселективные (пиндолол, лабетолол и
др.);
б) 1-селективные (карведилол, целипролол и
др.) .
29. Группа III. Препараты, блокирующие калиевые каналы и удлиняющие потенциал действия.
Амиодарон: внутрь 800 – 1400 мг ежедневно в течение одной – двух недель; ПД – внутрь 200–600 мгежедневно, через каждые пять дней приема
препарата следует делать перерыв один – два дня;
ПЭ – нарушения функции щитовидной железы,
легочный фиброз, гепатит, отложение липофусцина
в роговице, голубоватая кожа, удлинение QT.
Бретилиум: УД–5–10 мг/кг в/в; ПД – 0,5–2,0 мг/мин
в/в; ПЭ – тошнота, артериальная гипертензия,
ортостатическая гипотензия.
Соталол: внутрь 80 – 160 мг через 12 ч; ПЭ –
утомляемость, брадикардия, усиление
желудочковой аритмии.
30. Группа IV. Лекарственные средства, блокирующие медленные кальциевые каналы.
Замедляют проведение электрическихимпульсов, препятствуя транспорту ионов
кальция внутрь клетки. Самые выраженные
антиаритмические свойства у верапамила и
дилтиазема.
Верапамил: УД – 2,5 – 10 мг в/в; ПД – внутрь
80 – 120 мг три – четыре раза в день; ПЭ –
АВ-блокада, артериальная
гипотензия, ЗСН, запоры.
31. Частая суправентрикулярная экстрасистолия (>4 в мин.)
Частая суправентрикулярнаяэкстрасистолия (>4 в мин.)
Верапамил
2-4 мл 0.25% р-ра в\венно
(Изоптин,
струйно.
Финоптин)
Пропранолол
5 мл 0,1% р-ра Обзидана в 200
(Аиаприллин,
мл. физ р-ра в/в, капельно
Обзидан)
Новокаинамид 5-10 мл 10% р-ра в/в.
32.
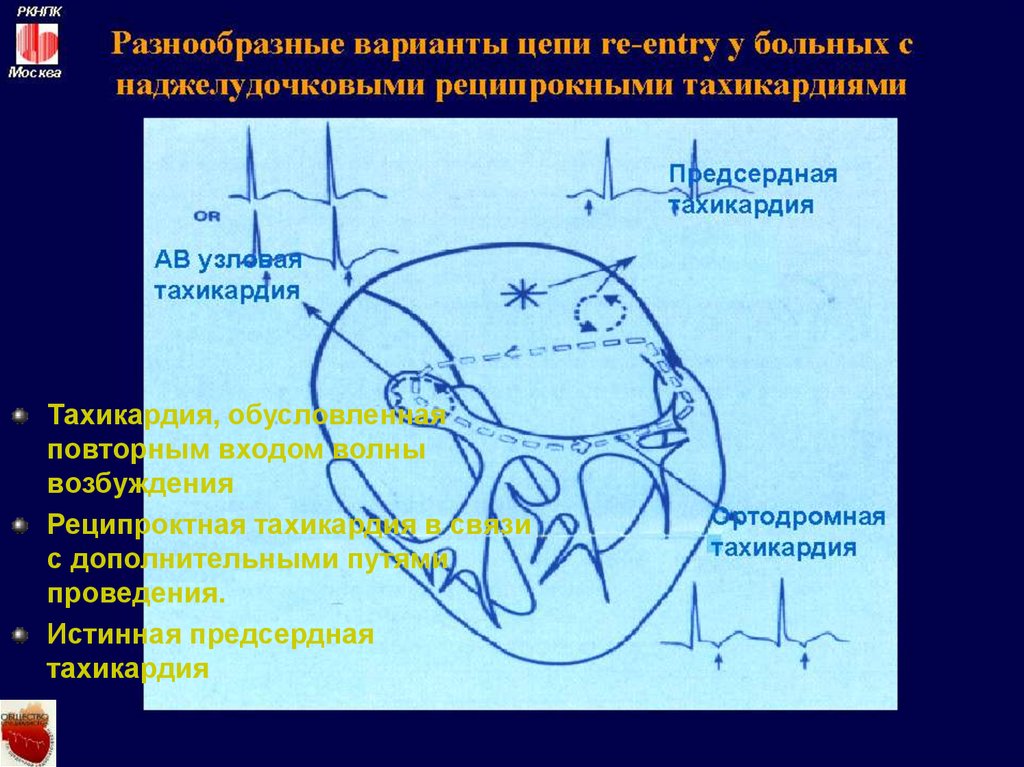
Тахикардия, обусловленнаяповторным входом волны
возбуждения
Реципроктная тахикардия в связи
с дополнительными путями
проведения.
Истинная предсердная
тахикардия
33. Пароксизмальная суправентрикулярная тахикардия с узкими комплексами до 120 мсек, Лечение
Ваготонические процедурыВ\в введение верапамила, аденозина,
ЭИТ.
Профилактика
Дигоксин 0.375-0.5 мг\сут
Дигоксин + β-адреноблокаторы
Дигоксин + АК
АК
Хирургическое или радиочастотноу
разрушение перинодальных структур
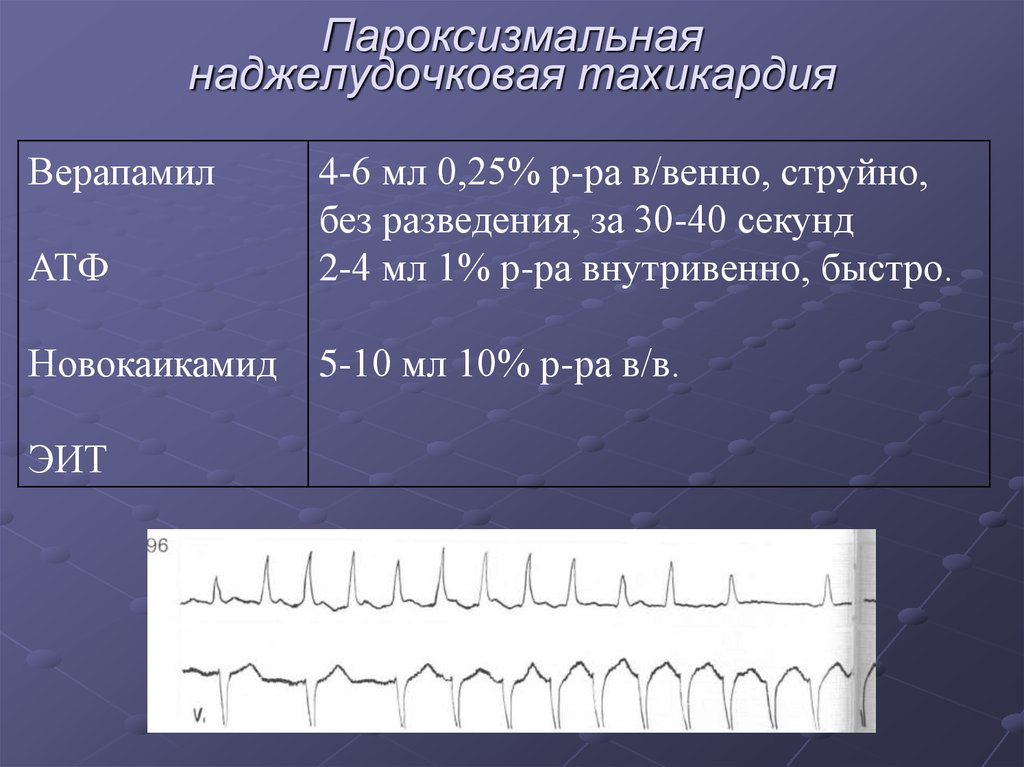
34. Пароксизмальная наджелудочковая тахикардия
ВерапамилАТФ
4-6 мл 0,25% р-ра в/венно, струйно,
без разведения, за 30-40 секунд
2-4 мл 1% р-ра внутривенно, быстро.
Новокаикамид
5-10 мл 10% р-ра в/в.
ЭИТ
35. Трепетании предсердий, лечение
Пропафенон в/в медленно в 0,5 мг / кг споследующим увеличением до 1 - 2 мг / кг
со скоростью 1 мг в минуту (1,5-2 мг/кг - в/в
введение за 10-20 мин).
Хинидин 1200 мг / сут. с верапамилом 120 240 мг / сут.
Амиодарон в/в капельно 600 - 1200 мг/сут (5-7 мг/кг - в/в инфузия за 30-60 мин (15
мг/мин.)
Дизопирамид 600 - 900 мг / сут.
ЭИТ.
36. Тактика ведения больных при трепетании предсердий:
При нарушениях гемодинамики или ЧСС >150 кардиоверсия;при сохранении пароксизма ТП > 48 ч. антикоагулянты в течение нескольких дней до
кардиоверсии;
первоначально следует число сокращений
желудочков (с использованием β-блокаторов или АК;
перед купированием тахисистолических форм ТП
антиаритмиками 1А класса обязательна блокада
проведения в АВ узле, так как могут частоту
сокращения желудочков;
хинидин предрасполагает к желудочковой тахикардии
типа “torsade de pointes”, что не зависит от дозы.
Назначение одного хинидина противопоказано,
(учащением желудочкового ритма в результате
возникновения АВ узлового проведения типа 1:1).
37. Фибрилляция предсердий
Пароксизмальная МА:Амиодарон, β-блокаторы,
Дизопирамид, Дигоксин, Хинидин
+ Профилактическая
антикоагулянтная терапия
+ Кардиоверсия
Профилактика: Амиодарон,
Соталол, Бетта-адреноблокаторы,
IС группа
Постоянная форма: Дигоксин,
Амиодарон, Беттаадреноблокаторы
38. Пароксизмальная мерцательная аритмия (тахисистолическая форма)
НовокаинамидАймалин
(Гилуритмал)
5-10 мл 10% р-ра в 10-15 мл физр-ра или
5% р-ра глюкозы в/венно, струйно,
контроль АД!
2 мл 2,5% р-ра в 15 мл физ.р-ра или 5% рра глюкозы в/венно, струйно.
Амиодарон
6-9 мл 5% р-ра в/венно, струйно.
Пропафенон
(Ритмонорм)
Сердечные
гликозиды
0,5-1 мг/кг в/венно, струйно, при
необходимости - 2 мг/кг капельно.
Дигоксин или строфантин 1 мл 0,025% рра в 10 мл физр-ра в/венно струйно.
Противопоказаны при синдроме WPW
ЭИТ
39. Антитромботическая терапия при МА и ТП
возраст < 60 лет (нет заболеваний сердца) - аспирин325 мг/сут или отсутствие лечения;
возраст < 60 лет (есть заболевание сердца, но нет
СН, ФВ ≥ 35%, АД в норме) - аспирин 325 мг/сут;
Возраст ≥ 60 (сахарный диабет или ИБС) пероральные антикоагулянты (ПА) (МНО 2,0-3,0);
возраст ≥ 75 - ПА (Варфарин) до - (МНО до 2,0);
СН, ФВ ЛЖ < 35% , АГ, тиреотоксиоз – ПА (МНО 2,03,0);
ревматические пороки сердца (митральный стеноз),
искусственные клапаны сердца, тромбоэмболия в
анамнезе, наличие тромба в предсердии, по данным
ТП ЭхоКГ – ПА (МНО 2,5-3,5 или более).
40. Желудочковая экстрасистолия
Прогностически значимы: в постинфарктномпериоде (>10\час) при СН, при Аортальном
стенозе.
Опасны: R/T, Частые, Аллоритмии,
Политопные, Групповые.
Лечение: β-адреноблокаторы, Мексилетин,
Дизопирамид (ритмилен),
Коронароангиопластика, АКШ.
41. Жслудочковая экстрасистолия
Лидокаин(Тримекаин)
4-6 мл 2% р-ра в/в струйно, затем 2-4
мл 10% р-ра на 200 мл К+ поляризуюшей смеси в/в, кап.30-40 кап/мин
Новокаинамид 5-10 мл 10% р-ра в/в кап. за 30-60
мин.
Мексилетин
250 мг в/в струйио с последующим
(Мекситил)
пероральным приемом (600-800
мг/сутки).
42.
Желудочковая тахикардия1. Следствие реперфузионного синдрома после
тромболитической терапии
2. Осложнение ИМ в острый период
(пароксизмальная ЖТ)
3. Результат грубых органических изменений в
миокарде: при аневризме ЛЖ, кардиомиопатии
(устойчивая ЖТ)
43. Лечение желудочковой тахикардии
Дефибрилляция 200 - 300 – 360 – 360 … ДжЛидокаин в\в 100 мг в течение 2 минут, через 5 минут
еще 50 мг
При отсутствии эффекта показаны: флекаинид,
энкаинид, пропафенон, прокаинамид, дизапирамид,
мексилетин (мониторинг ЭКГ и АД)
44. Неотложная помощь при фибрилляции желудочков
Немедленная (в течении 30 секунд) дефибрилляция сэнергией 200 Дж.
Нет эффекта - дефибрилляция 300, 360 Дж.
В паузах между разрядами проводить закрытый массаж
сердца и ИВЛ.
Адреналин по 1 мг каждые 3-5 минут проведения
реанимационных мероприятий.
Действовать по схеме: - Лекарство - Массаж сердца и ИВЛ,
через 30 - 60 с дефибрилляция 360 Дж.
Лидокаин 1.5 мг/кг - дефибрилляция 360 Дж .
Нет эффекта - через 3 -5 минут повторить инъекцию
лидокаина и дефибрилляцию 360 Дж.
Нет эффекта - новокаинамид в дозе 1 гр., дефибрилляция с
360 Дж
Нет эффекта - через 3 -5 минут - Магния сульфат 2 гр. и
дефибрилляция 360 Дж.
45. Пароксизм тахикардии неясного генеза с широкими комплексами QRS
(если нет показаний к ЭИТ) вводитьвнутривенно АТФ, нет эффекта - лидокаин,
нет эффекта - новокаинамид, нет эффекта –
ЭИТ.
Оказание неотложной помощи при повторных,
привычных пароксизмах тахиаритмии
проводить с учетом эффективности лечения
предыдущих пароксизмов.
46. Неотложная помощь при асистолии
При подтверждении состояния по результатамЭКГ в 2-х отведениях действовать как при
фибрилляции желудочков.
Нет эффекта - атропин через 3 -5 минут по 1 мг до
общей дозы 0.04 мг/кг
Электрокардиостимуляция как можно раньше.
Адреналин по 1 мг каждые 3-5 минут проведения
реанимационных мероприятий.
Корректировать возможную причину - гипоксия,
ацидоз, передозировка лекарств.
Введение 240 - 480 мг. Эуфиллина.
47. Брадикардии, осложненные СН, артериальной гипотензией, неврологической симптоматикой, ангинозной болью. Лечение:
атропин через 3 – 5 мин по 1 мг внутривенно доэффекта или общей дозы 0,04 мг/кг;
оксигенотерапия;
немедленная эндокардиальная, чреспищеводная
или чрескожная ЭКС;
нет эффекта (или нет возможности проведения ЭКС)
в/в медл. струйное вливание 240–480 мг эуфиллина;
нет эффекта – дофамин 5 – 20 мкг/(кг/мин) либо
адреналин 2 – 10 мкг/мин, либо изопротеренол 1 – 4
мкг/мин в/в кап., постепенно увеличивать скорость
инфузии до увеличения ЧСС;
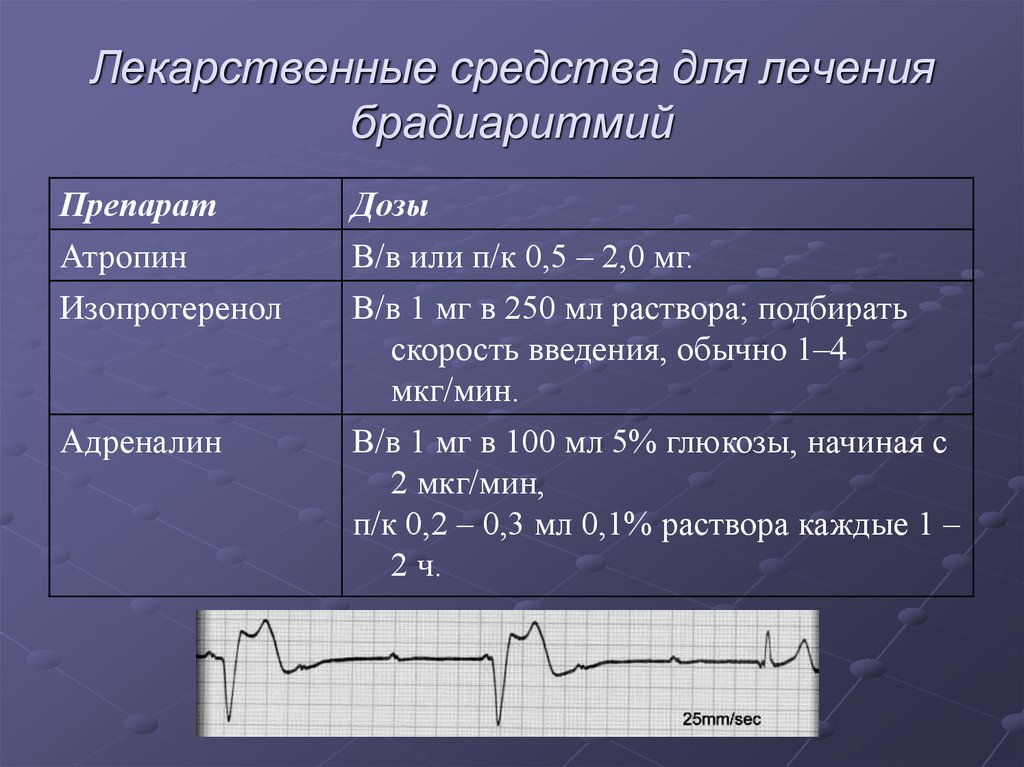
48. Лекарственные средства для лечения брадиаритмий
ПрепаратАтропин
Изопротеренол
Адреналин
Дозы
В/в или п/к 0,5 – 2,0 мг.
В/в 1 мг в 250 мл раствора; подбирать
скорость введения, обычно 1–4
мкг/мин.
В/в 1 мг в 100 мл 5% глюкозы, начиная с
2 мкг/мин,
п/к 0,2 – 0,3 мл 0,1% раствора каждые 1 –
2 ч.
49. Критерии проаритмического эффекта
Появление полиморфных илимономорфных ЖЭ.
Появление фибрилляции желудочков с
увеличением интервала QT.
Развитие постоянной формы ЖЭ.
Возникновение проаритмического
эффекта одновременно с началом
антиаритмического лечения.
50. Факторы риска возникновения проаритмии
Органические заболевания сердцаДисфункция левого желудочка, СН.
Желудочковые тахикардии в анамнезе.
Ранний период после инфаркта миокарда.
Синдром удлинненного интервала QT.
Гипокалиемия, гипомагниемия.
Нарушение функции почек, печени.
51. Электроимпульсная терапия
Дефибрилляция / кардиоверсия (наружнаяи внутрисердечная)
Электрокардиостимуляция (временная и
постоянная; Эндокардиальная,
Чреспищеводная,Чрескожная
Имплантация кардиовертерадефибриллятора
52. Противопоказания к ЭИТ:
Интоксикация сердечными гликозидами.Постоянная форма М/А (более 2-х лет).
Аритмии, возникшие на фоне резкой
дилатации и дистрофических изменений
желудочков.
53. Кардиостимуляция. Регулировка амплитуды силы тока до “захвата” стимула комплексом QRS
54. Международная номенклатура имплантируемых электрокардиостимуляторов
1- стимулируемая камера сердца: А — предсердие; V— желудочек; D — предсердие и желудочек.
2- воспринимающая камера сердца: А; V; D.
3- ответ на восприятие: А — триггер; I — подавление;
D — триггер и подавление.
4- программируемость: 0 - нет. Р – простое, М мультипрограммирование; С - коммуникативность; R модуляция частот
5- возможность подавления тахикардий:
О — нет; Р — антитахикардическая стимуляция;
S — дефибрилляция; D — антитахикардическая
стимуляция и дефибрилляция.
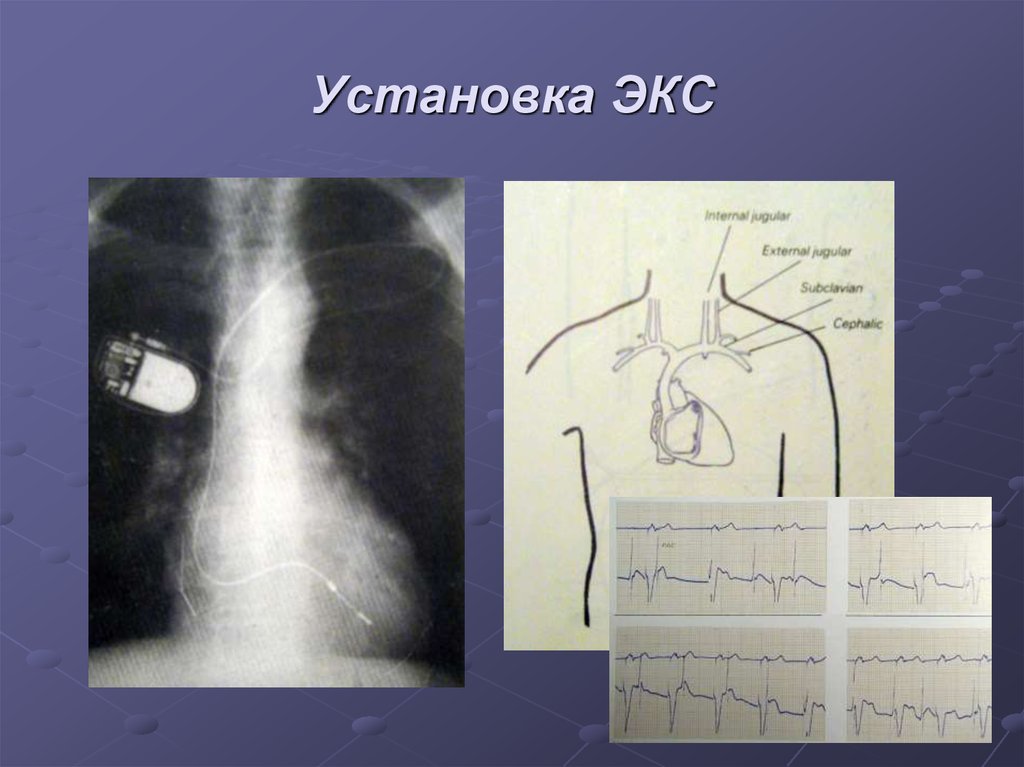
55. Установка ЭКС
56. ЧПЭС
В результате конкуренции естественного иискусственного ритмов в течение 2 – 3 мин
один из импульсов вызывает
преждевременную деполяризацию, которая
прекращает круговое движение импульсов.
При пароксизмах ЖТ ЧПЭС не показана,
особенно с частотой, на 30 – 40%
превышающей частоту тахикардии и
стимуляция парными импульсами может
индуцировать фибрилляцию желудочков.
57. Методы ЧПЭС для устранения пароксизмальных наджелудочковых тахикардий
Учащающая стимуляция ЛП залпами с I = 20 – 30 мА и t =10 – 30 с в режиме overdrive pacing. Если после
прекращения ЭКС тахикардия сохраняется, то
стимуляцию повторяют. Каждый раз частота импульсов
увеличивается на 10 в 1 мин до восстановления
синусового ритма.
Метод сверхчастого подавления ПТ (overdrive suppression)
с помощью залпов электростимулов с частотой 600 – 800
имп.мин в течение 10 – 20 с.
Конкурирующая ЭКС (underdrive pacing). Стимуляцию
проводят с частотой импульсов на 10 – 15 % ниже частоты
тахикардии в течение 2 – 3 мин.
58. Хирургические методы лечения аритмий
Деструкция АВ соединения с имплантациейэлектрокардиостимулятора;
Радиочастотная катетерная деструкция (аблация) прерывается проведение возбуждения по "порочному кругу"
в правом предсердии. По эффективности метод не
отличается от "лабиринтного", но более доступен, поэтому
ему отдается предпочтение в последние годы.
Операции на открытом сердце:
«Модификацию» АВ соединения, имплантацию предсердного
дефибриллятора или специальных
электрокардиостимуляторов;
"Лабиринтный" метод - в определенных участках
предсердий делается несколько разрезов, которые
останавливают проведение возбуждения, разрывая
"порочный круг". Сократительная функция сердца обычно
сохраняется. Эффективность операции достигает 60%;
"Коридорный" метод - изоляция правого и левого
предсердия от межпредсердной перегородки. Образуется
"коридор" из смежных тканей от синусового до
атриовентрикулярного узла;
59. Будущее аритмологии
в новом тысячелетии на помощь придетмолекулярная и генетическая аритмология.
Для понимания природы сердечных
аритмий и их диагностики важны
программированная электрическая
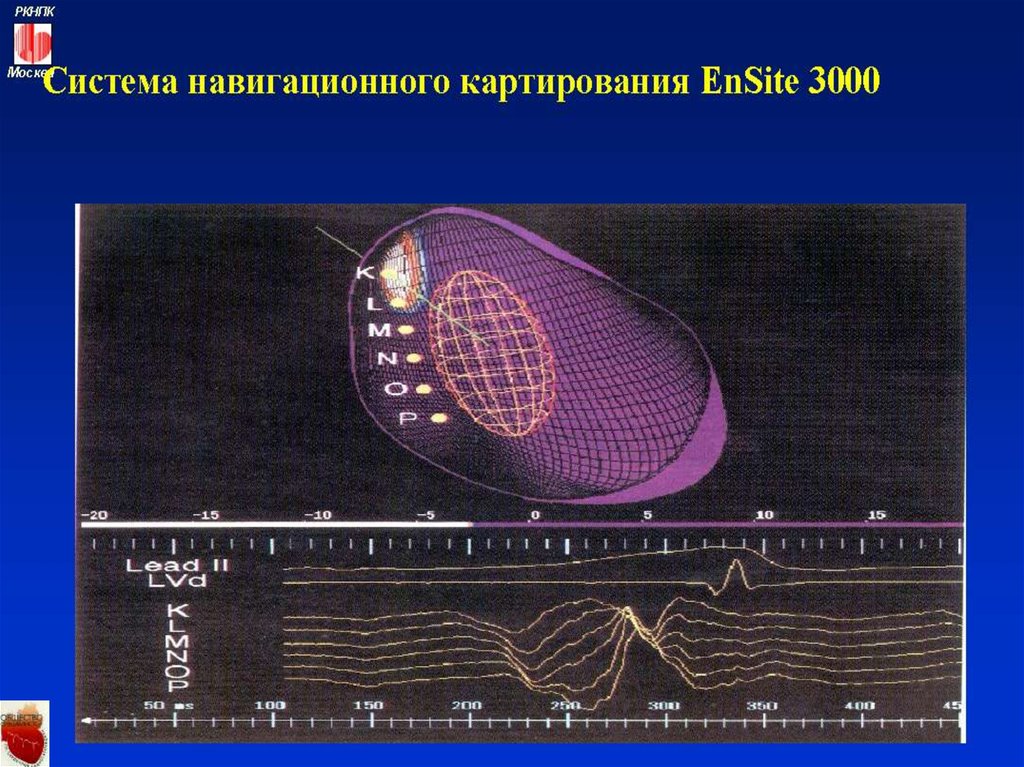
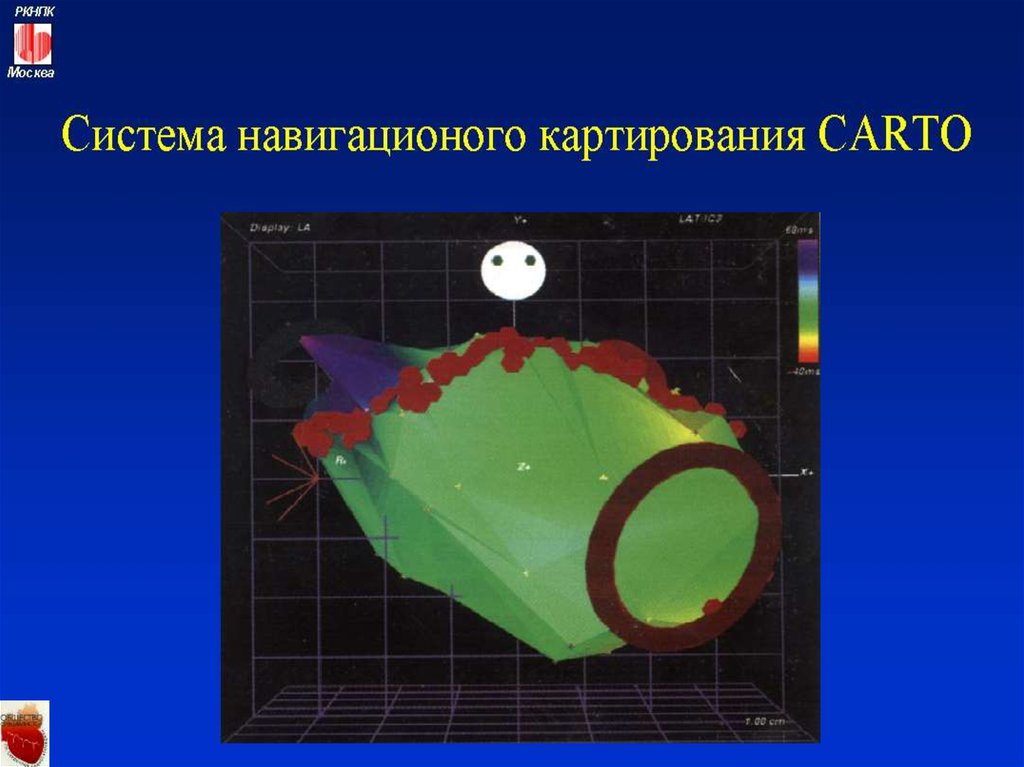
стимуляция сердца и картирование фокусов
активации миокарда.
60.
61.
Радиочастотная аблация - (интервенционноеразрушение различных проводящих структур
сердца: АВ-узла, ДПП, каналов АВ-узла, петли
re-entry.

















































 medicine
medicine








