Similar presentations:
Аритмии и блокады сердца
1. АРИТМИИ И БЛОКАДЫ СЕРДЦА
А.М. Борис2. Физиология работы сердца
Сокращения должны быть последовательными (предсердия, затем желудочки) и синхронными
Между сокращениями должно наступать расслабление
(отсутствует способность к тетании: удержанию сокращения
в течение определенного отрезка времени)
Ритмичное сердцебиение - результат сложной,
скоординированной последовательности изменений
мембранных потенциалов и электрических разрядов в
тканях сердца
А.М.Борис, 2014
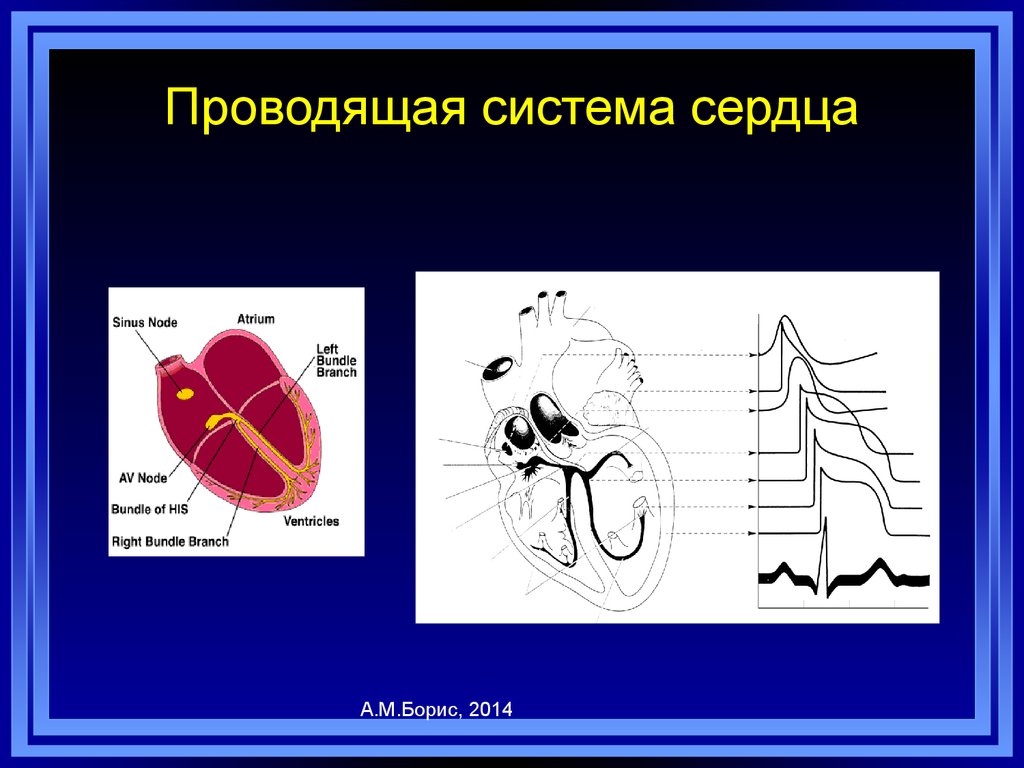
3. Проводящая система сердца
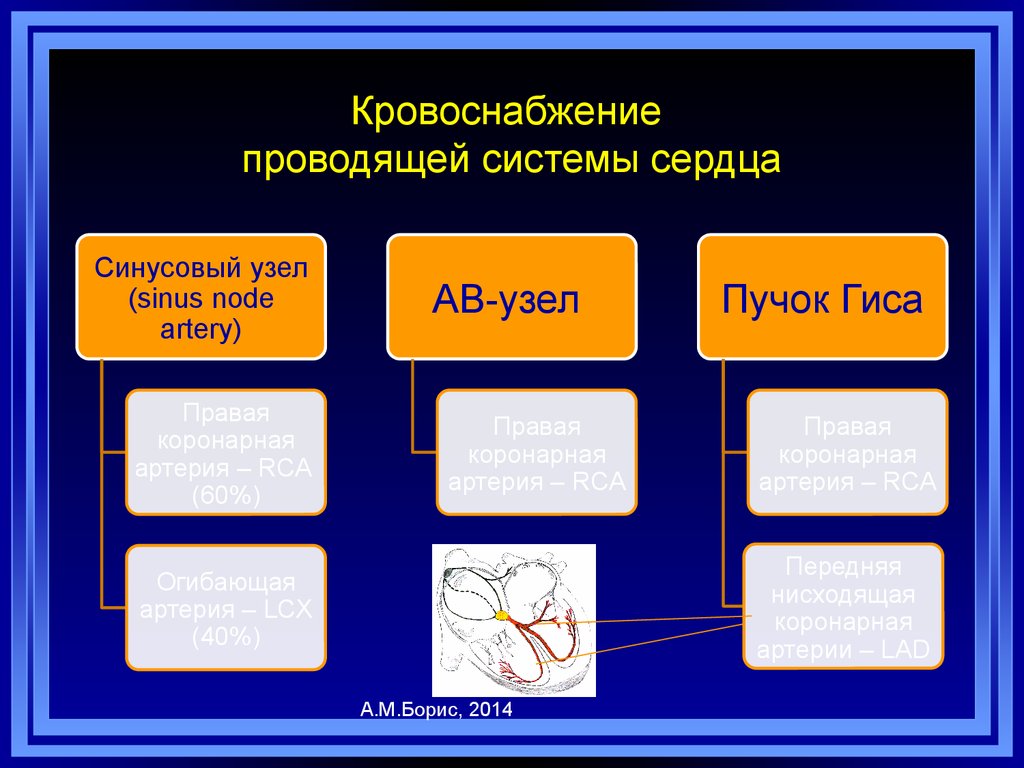
А.М.Борис, 20144. Кровоснабжение проводящей системы сердца
Синусовый узел(sinus node
artery)
Правая
коронарная
артерия – RCA
(60%)
AB-узел
Правая
коронарная
артерия – RCA
Пучок Гиса
Правая
коронарная
артерия – RCA
Передняя
нисходящая
коронарная
артерии – LAD
Огибающая
артерия – LCX
(40%)
А.М.Борис, 2014
5. Нормальный синусовый ритм
IIwww.uptodate.com
ЧСС 60- 90 (100) в мин.
А.М.Борис, 2014
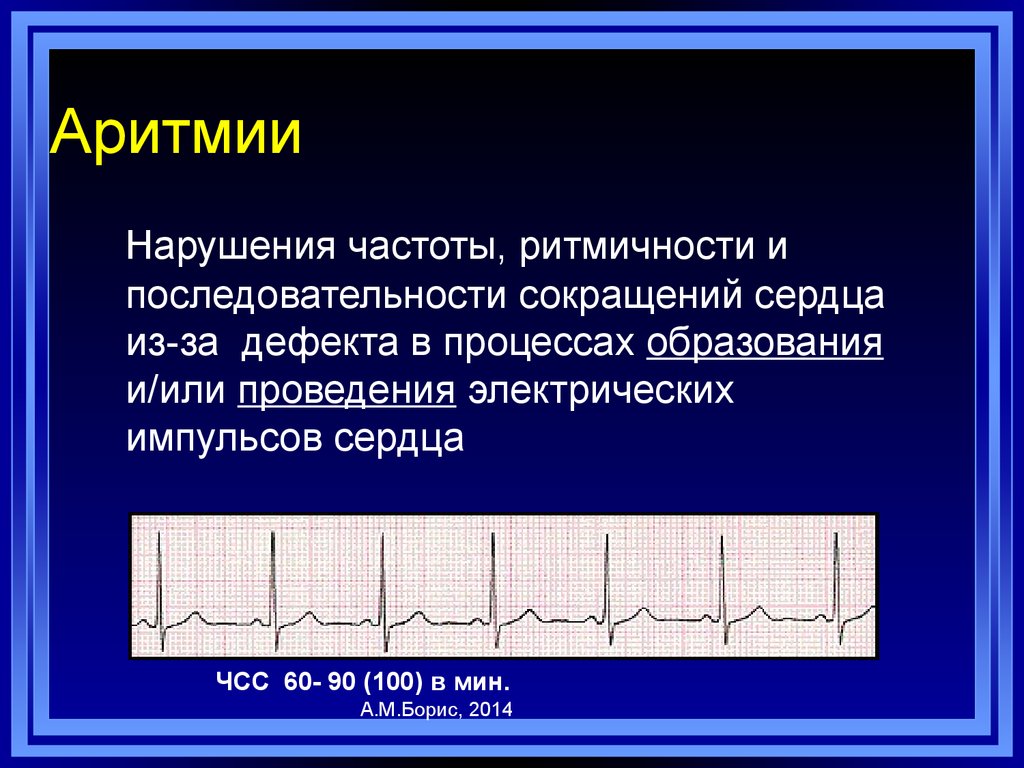
6. Аритмии
Нарушения частоты, ритмичности ипоследовательности сокращений сердца
из-за дефекта в процессах образования
и/или проведения электрических
импульсов сердца
ЧСС 60- 90 (100) в мин.
А.М.Борис, 2014
7. Диагноз с учетом частоты импульсов
Синусовый ритм60 - 100 /мин
Синусовая брадикардия
< 60 /мин
Синусовая тахикардия
100 - 150 /мин
Суправентрикулярная тахикардия
150 - 250 /мин
Трепетание предсердий
250 - 350 /мин
Фибрилляция предсердий
> 350 /мин
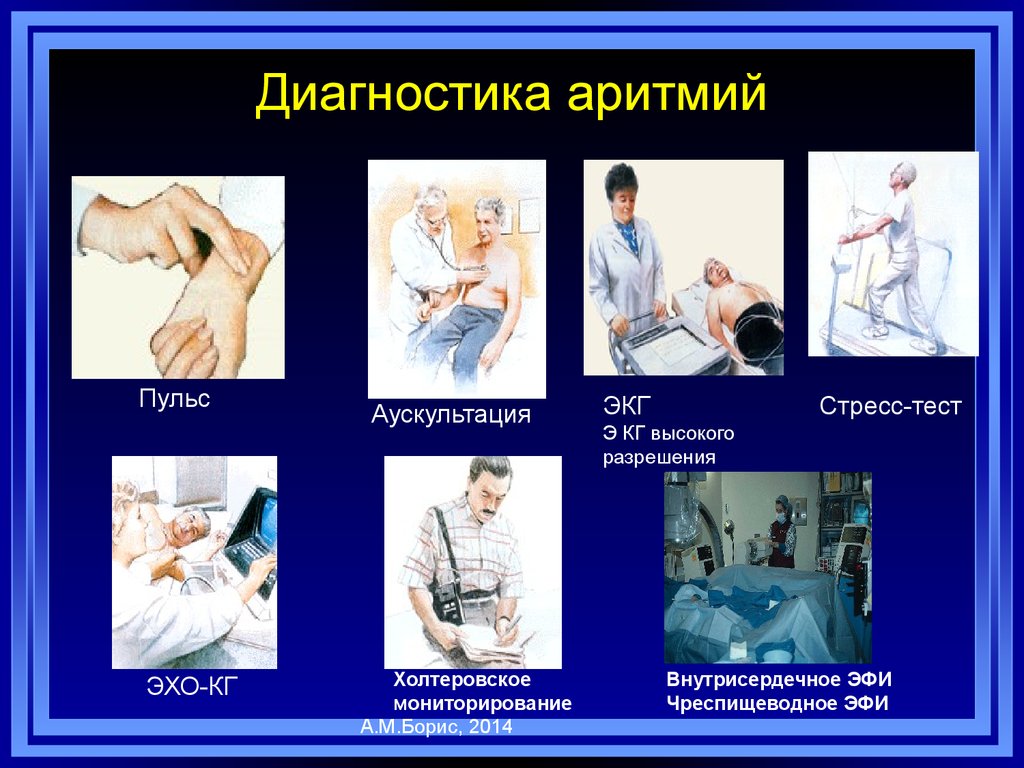
8. Диагностика аритмий
Жалобы и анамнез(сердцебиение, одышка,
эпизоды головокружения, синкопы)
Физикальные данные (нерегулярность тонов
сердца и пульса, гипотензия)
Инструментальные исследования
А.М.Борис, 2014
9. Диагностика аритмий
ПульсЭХО-КГ
Аускультация
Холтеровское
мониторирование
А.М.Борис, 2014
ЭКГ
Стресс-тест
Э КГ высокого
разрешения
Внутрисердечное ЭФИ
Чреспищеводное ЭФИ
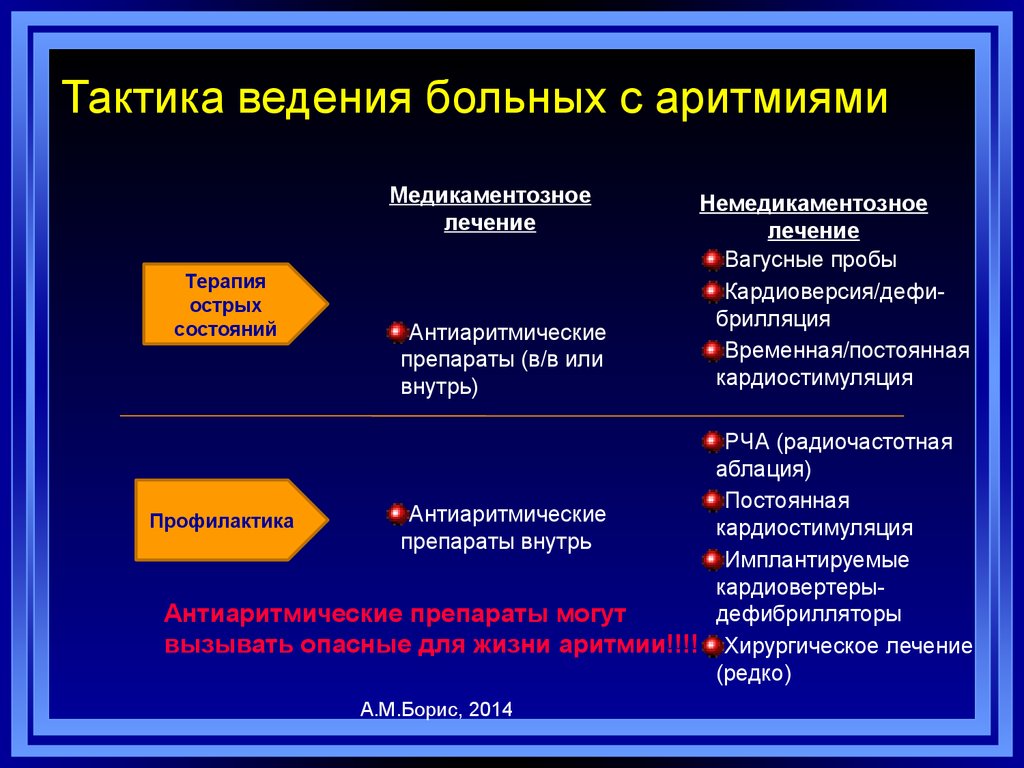
10. Тактика ведения больных с аритмиями
Медикаментозноелечение
Терапия
острых
состояний
Антиаритмические
препараты (в/в или
внутрь)
Немедикаментозное
лечение
Вагусные пробы
Кардиоверсия/дефибрилляция
Временная/постоянная
кардиостимуляция
РЧА (радиочастотная
аблация)
Постоянная
Антиаритмические
Профилактика
кардиостимуляция
препараты внутрь
Имплантируемые
кардиовертерыдефибрилляторы
Антиаритмические препараты могут
вызывать опасные для жизни аритмии!!!! Хирургическое лечение
(редко)
А.М.Борис, 2014
11.
Классификация антиаритмических препаратовVaughn-Williams
Класс
I
ГРУППАПредставители
блокаторы Na-каналов IA: Дизопирамид
Хинидин
Прокаинамид
IB: Лидокаин
Мексилетин
Токаинид
IC: Флекаинид
Пропафенон
Этацизин
II
III
ß-блокаторы Метопролол
блокаторы К-каналов
Бисопролол и др.
Aмиодарон*
Соталол*
Ибутилид, дофетилид
IV
блокаторы Сa-каналов
Дигоксин
АТФ
А.М.Борис, 2014
Верапамил,
Дилтиазем
12. Клиническая классификация аритмий
ЧСС (тахи- и брадиаритмии)Место возникновения (суправентрикулярные и
желудочковые)
Комплекс QRS (узкий или широкий)
А.М.Борис, 2014
13.
АритмииНарушения
образования
импульса
Изменения
автоматизма
синусового узла
Пассивные
эктопические
сокращения и
ритмы
Предсердные, узловые,
желудочковые
синусовая аритмия
синусовая брадикардия
синусовая тахикардия
СССУ
+
миграция водителя ритма
А.М.Борис, 2014
Нарушения
проводимости
(брадиаритмии)
Активные
эктопические
сокращения и
ритмы
(тахиаритмии)
Предсердные, узловые,
желудочковые
экстрасистолы
наджелудочковые
тахикардии
желудочковая тахикардия
трепетание и мерцание
предсердий или
желудочков
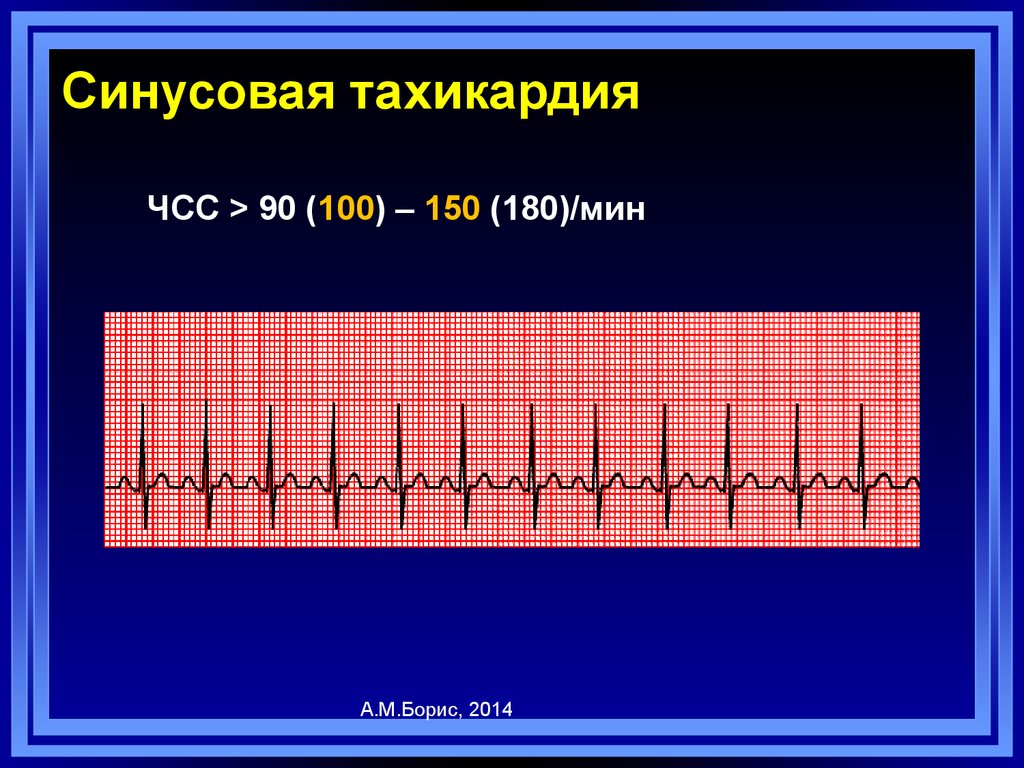
14. Синусовая тахикардия
ЧСС > 90 (100) – 150 (180)/минА.М.Борис, 2014
15. Синусовая тахикардия
ФизиологическаяУ детей младшего
возраста
У взрослых лиц при
физической и
эмоциональной нагрузке
А.М.Борис, 2014
Патологическая
Лихорадка
Анемия
Гипертироз
Артериальная гипотензия, шок
Сердечная недостаточность
Дыхательная недостаточность
Чрезмерное употребление
кофе, алкоголя,
симпатомиметиков (β-агонисты
при бронхиальной астме),
производных атропина
(ипратропия бромид)
16. Синусовая тахикардия
ДиагностикаКлиника
Часто отсутствует
Доминируют симптомы
основного заболевания
А.М.Борис, 2014
ЭКГ в покое
17. Синусовая тахикардия (принципы лечения)
При физиологической тахикардии лечение нетребуется
При патологической тахикардии необходимо
устранение ее причины, лечение основного
заболевания
При отсутствии противопоказаний могут
применяться β-блокаторы или антагонисты
кальция (верапамил, дилтиазем)
А.М.Борис, 2014
18. Синусовая брадикардия
ЧСС менее 60 в минутуII
А.М.Борис, 2014
19. Синусовая брадикардия
ФизиологическаяПатологическая
ИМ
Во время сна
У молодых людей и
спортсменов
СССУ
Гипотироз
Гипотермия
Рвота
Повышение внутричерепного
давления
Повышенная чувствительность
каротидного синуса
Прием медикаментов
А.М.Борис, 2014
20. Синусовая брадикардия
КлиникаДиагностика
Головокружение
Обмороки
Симптомы сердечной
недостаточности
Отсутствие адекватного
прироста ЧСС при
нагрузке
Стенокардия
А.М.Борис, 2014
ЭКГ
Холтеровское
мониторирование
Проба с физической
нагрузкой
21. Синусовая брадикардия (принципы лечения)
В отсутствие симптомов лечение не требуетсяИсключить внесердечные причины брадикардии
(необходимо соответствующее лечение)
При симптомной брадиситолии (СССУ) –
временная или постоянная ЭКС
Медикаментозное лечение мало эффективно
(атропин, изопреналин)
А.М.Борис, 2014
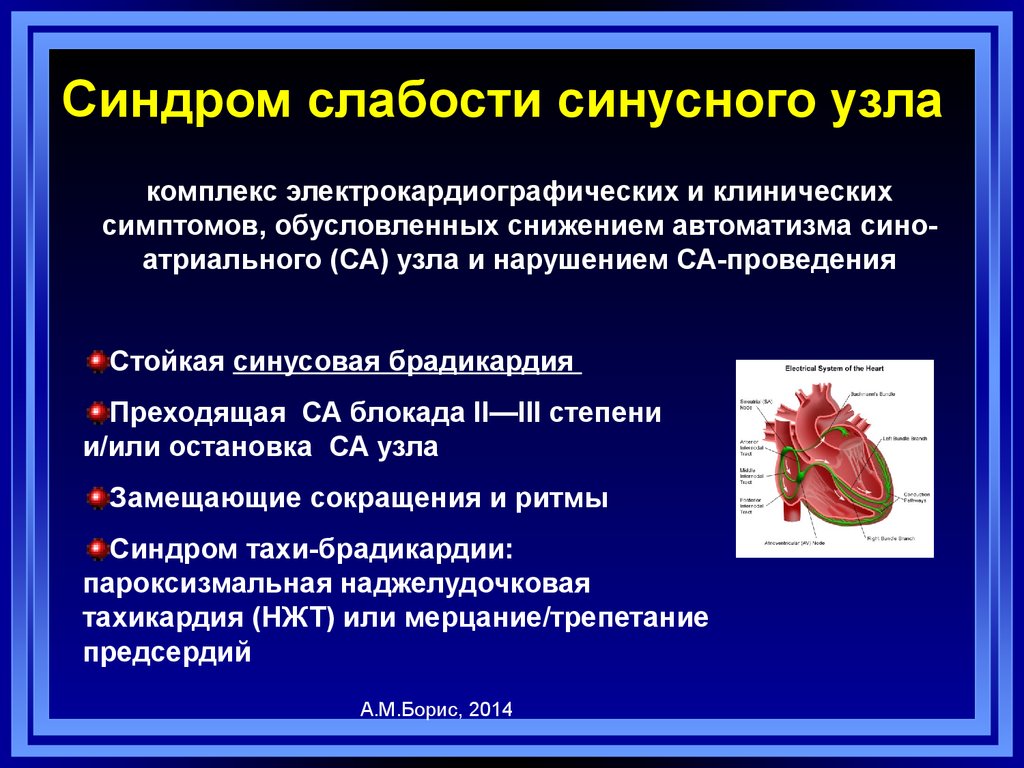
22. Синдром слабости синусного узла
комплекс электрокардиографических и клиническихсимптомов, обусловленных снижением автоматизма синоатриального (СА) узла и нарушением СА-проведения
Стойкая синусовая брадикардия
Преходящая СА блокада II—III степени
и/или остановка СА узла
Замещающие сокращения и ритмы
Синдром тахи-брадикардии:
пароксизмальная наджелудочковая
тахикардия (НЖТ) или мерцание/трепетание
предсердий
А.М.Борис, 2014
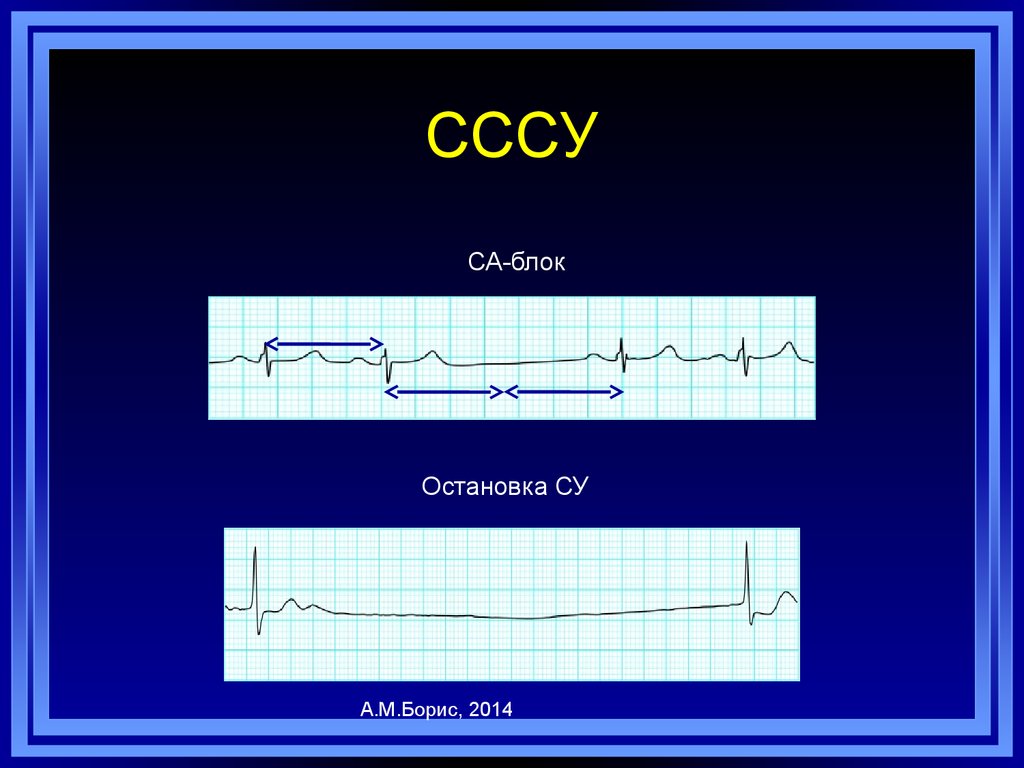
23. СССУ
СА-блокОстановка СУ
А.М.Борис, 2014
24. Синдром слабости синусного узла (основные причины)
Идиопатический фиброз (ассоциируется спожилым возрастом)
Ишемия, инфаркт миокарда
Миокардиты
Интоксикация сердечными гликозидами
А.М.Борис, 2014
25. Синдром слабости синусного узла
ДиагностикаКлиника
ЭКГ в покое
Головокружение , обмороки,
иногда судороги (приступы
Морганьи—Адамса—Стокса)
Плохая переносимость
физических нагрузок
Могут нарастать признаки
сердечной недостаточности
А.М.Борис, 2014
Суточное мониторирование
ЭКГ
Пробы с физической
нагрузкой
Чреспищеводная
кардиостимуляция
(время восстановления функции СУ
более 1600 мс или время СА
проведения превышает 300 мс)
26.
Синдром слабости синусного узла(принципы лечения)
При симптомной брадисистолии показана имплантация
постоянного ЭКС
Медикаментозное лечение мало эффективно (атропин,
изопреналин) !!!!!!
А.М.Борис, 2014
27. Рекомендации по постоянной кардиостимуляции при дисфункции СУ
АБСОЛЮТНЫЕ ПОКАЗАНИЯДисфункция СУ с документированной брадикардией или паузами,
сопровождающимися симптоматикой
Проявляющаяся клинически хронотропная некомпетентность
Документированные периоды асистолии равные или более 3.0 секунд ,
либо любой выскальзывающий ритм <40 ударов в минуту в бодрствующем
состоянии у пациентов при отсутствии симптомов
А.М.Борис, 2014
28.
АритмииНарушения
образования
импульса
Изменения
автоматизма
синусового узла
Пассивные
эктопические
сокращения и
ритмы
Предсердные, узловые,
желудочковые
синусовая аритмия
синусовая брадикардия
синусовая тахикардия
СССУ
+
миграция водителя ритма
А.М.Борис, 2014
Нарушения
проводимости
(брадиаритмии)
Активные
эктопические
сокращения и
ритмы
(тахиаритмии)
Предсердные, узловые,
желудочковые
экстрасистолы
наджелудочковые
тахикардии
желудочковая тахикардия
трепетание и мерцание
предсердий или
желудочков
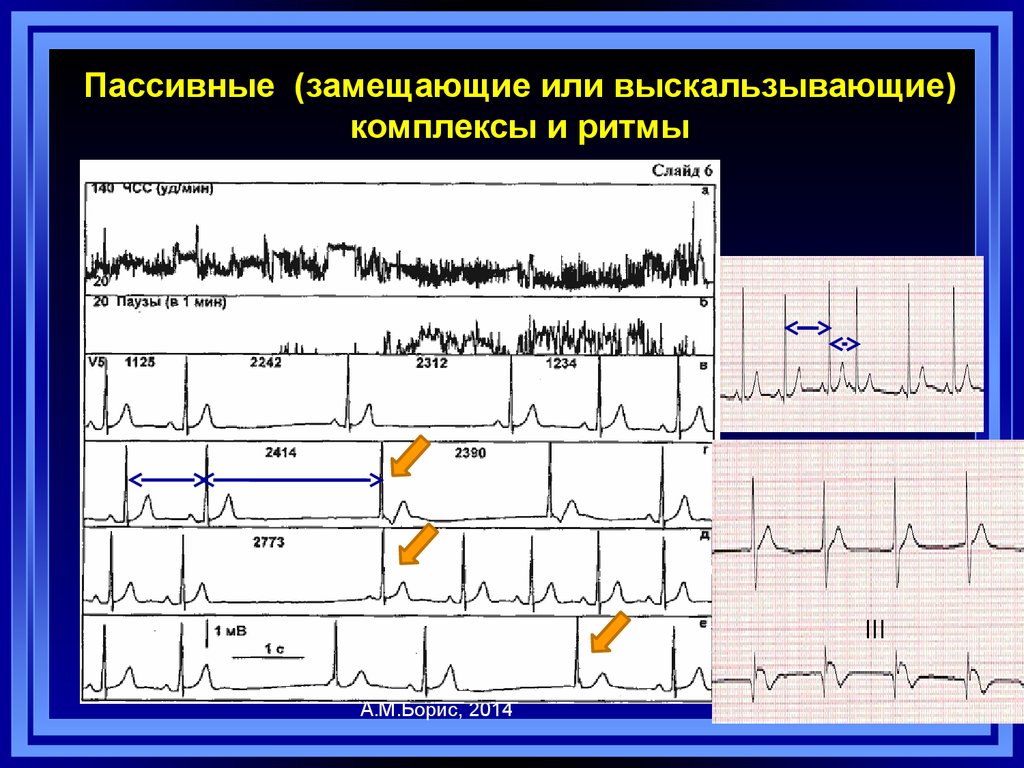
29. Пассивные (замещающие или выскальзывающие) комплексы и ритмы
Выскальзывающие(замещающие) комплексы
один или два последовательных
эктопических импульса из одного
или разных источников
Выскальзывающий
(замещающий) ритм
Три и более
последовательных
выскальзывающих комплекса
Возникают вследствие задержки (паузы) образования или
проведения (СА-блокада, АВ-блокада) импульса из основного
водителя ритма (СУ)
А.М.Борис, 2014
30. Пассивные (замещающие или выскальзывающие) комплексы и ритмы
IIIА.М.Борис, 2014
31.
Пассивные(замещающие или выскальзывающие)
комплексы и ритмы
Клиника
Диагностика
Лечение
Синдром слабости синусного узла
А.М.Борис, 2014
32.
АритмииНарушения
образования
импульса
Изменения
автоматизма
синусового узла
Пассивные
эктопические
сокращения и
ритмы
Предсердные, узловые,
желудочковые
синусовая аритмия
синусовая брадикардия
синусовая тахикардия
СССУ
+
миграция водителя ритма
А.М.Борис, 2014
Нарушения
проводимости
(брадиаритмии)
Активные
эктопические
сокращения и
ритмы
(тахиаритмии)
Предсердные, узловые,
желудочковые
экстрасистолы
наджелудочковые
тахикардии
желудочковая тахикардия
трепетание и мерцание
предсердий или
желудочков
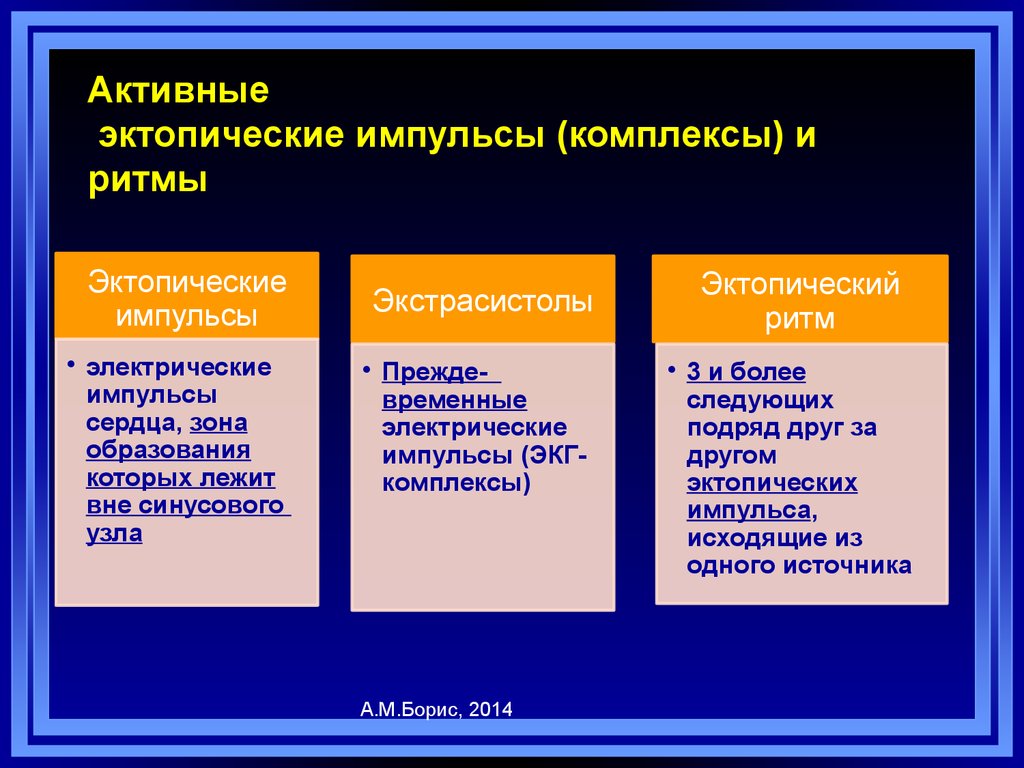
33. Активные эктопические импульсы (комплексы) и ритмы
Эктопическиеимпульсы
• электрические
импульсы
сердца, зона
образования
которых лежит
вне синусового
узла
Экстрасистолы
• Преждевременные
электрические
импульсы (ЭКГкомплексы)
А.М.Борис, 2014
Эктопический
ритм
• 3 и более
следующих
подряд друг за
другом
эктопических
импульса,
исходящие из
одного источника
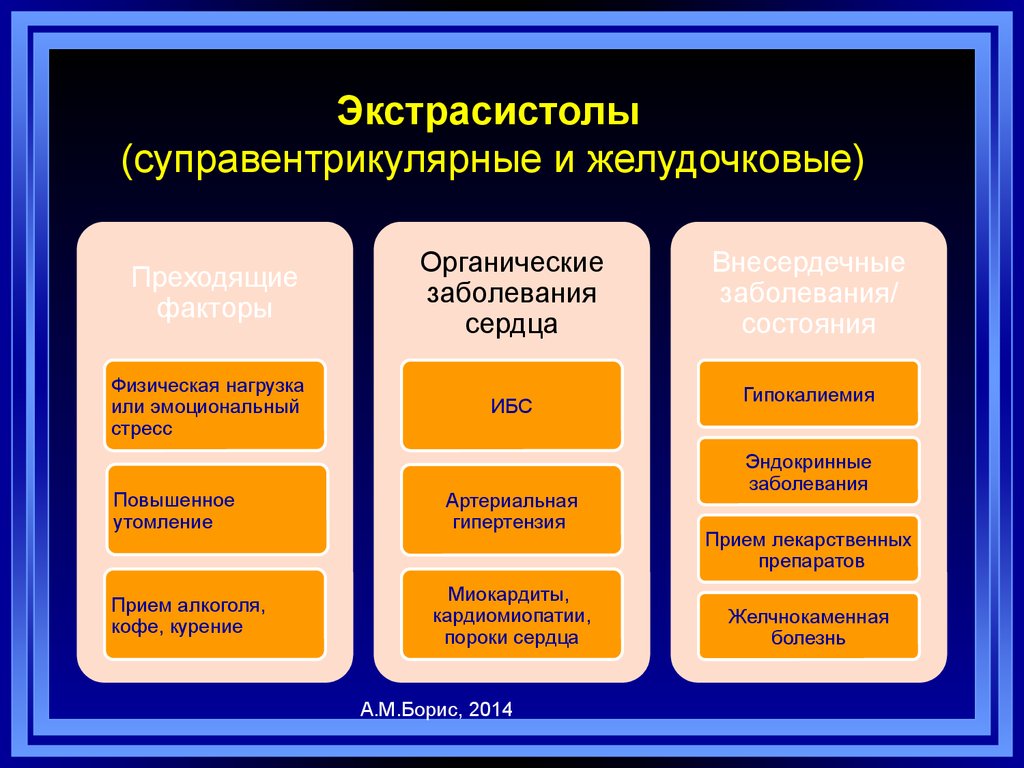
34. Экстрасистолы (суправентрикулярные и желудочковые)
Преходящиефакторы
Физическая нагрузка
или эмоциональный
стресс
Повышенное
утомление
Прием алкоголя,
кофе, курение
Органические
заболевания
сердца
ИБС
Артериальная
гипертензия
Миокардиты,
кардиомиопатии,
пороки сердца
А.М.Борис, 2014
Внесердечные
заболевания/
состояния
Гипокалиемия
Эндокринные
заболевания
Прием лекарственных
препаратов
Желчнокаменная
болезнь
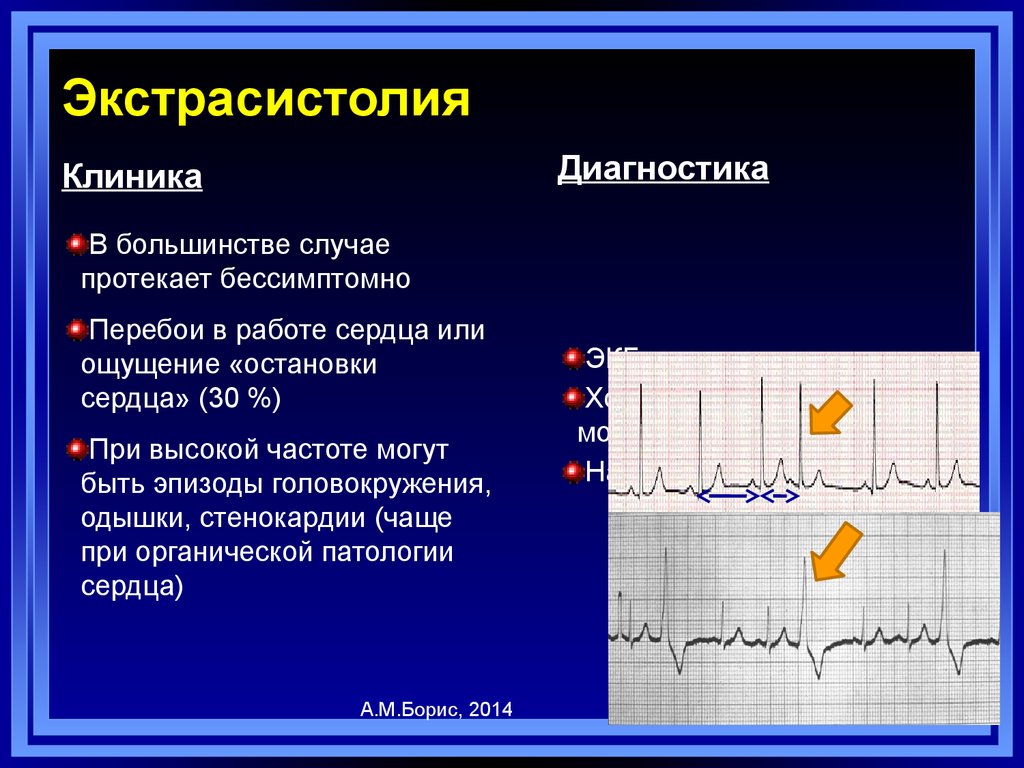
35. Экстрасистолия
ДиагностикаКлиника
В большинстве случае
протекает бессимптомно
Перебои в работе сердца или
ощущение «остановки
сердца» (30 %)
При высокой частоте могут
быть эпизоды головокружения,
одышки, стенокардии (чаще
при органической патологии
сердца)
А.М.Борис, 2014
ЭКГ
Холтеровское
мониторирование
Нагрузочные пробы
36. Лечение суправентрикулярной экстрасистолии
При отсутствии клинических проявлений лечение не требуется (отказ оталкоголя, курения, избыточного потребления кофе)
При плохой переносимости экстрасистолии в отсутствие органической
патологии сердца препараты выбора ▬ β-блокаторы
(или антагонисты кальция: верапамил, дилтиазем)
Реже назначают антиаритмические препараты Ic класса (пропафенон,
этацизин, этмозин) Не применять у больных с постинфактным
кардиосклерозом , при выраженной гипертрофии миокарда, дилатации
сердца, снижении ФВ!!!!!
При наличии органической патологии сердца или внесердечного
заболевания показана терапия основного заболевания/состояния
А.М.Борис, 2014
37. Лечение желудочковой экстрасистолии
При отсутствии клинических проявлений лечение нетребуется (отказ от алкоголя, курения, избыточного потребления кофе)
При плохой переносимости экстрасистолии
в отсутствие органической патологии сердца
препараты выбора ▬ β-блокаторы
Реже назначают антиаритмические препараты Ic класса
(пропафенон, этацизин, этмозин) Не применять у больных с
постинфактным кардиосклерозом , при выраженной
гипертрофии миокарда, дилатации сердца, снижении ФВ!!!!!
А.М.Борис, 2014
38. Лечение желудочковой экстрасистолии (при наличии органической патологии)
Терапия основного заболевания/состояния (коррекция гипокалиемиии гипомагниемии, гликозидной интоксикации)
Препараты выбора ▬ β-блокаторы (снижают риск ЖТ и ФЖ при
систолической дисфункции ЛЖ)
При ЖЭС высоких градаций (III—V градация по B. Lown) – назначают
амиодарон (после ИМ – амиодарон в комбинации с β-блокаторами)
Амиодарон внутрь по 200 мг 3-4 р/сут (1я неделя);
по 200 мг 2 р/сут (2я неделя)
по 200 мг 1 р/сут, длительно
(обычно с 3й недели)
Контроль QT-интервала: временная отмена и уменьшение дозы (до
100 мг / сут при Q—T 500 мс и более или более 25% исходного QT
39.
АритмииНарушения
образования
импульса
Изменения
автоматизма
синусового узла
Пассивные
эктопические
сокращения и
ритмы
Предсердные, узловые,
желудочковые
синусовая аритмия
синусовая брадикардия
синусовая тахикардия
СССУ
+
миграция водителя ритма
А.М.Борис, 2014
Нарушения
проводимости
(брадиаритмии)
Активные
эктопические
сокращения и
ритмы
(тахиаритмии)
Предсердные, узловые,
желудочковые
экстрасистолы
наджелудочковые
тахикардии
желудочковая тахикардия
трепетание и мерцание
предсердий или
желудочков
40.
Тахиаритмии(тахикардии)
По форме
комплекса QRS
C узкими
комплексами
C широкими
комплексами
ЖТ
предсердная
Антидромная АВАВ-узловая и
реципрокная при
реципрокная
синдроме WPW
Ортодромная АВреципрокная при
синдроме WPW
трепетание и
фибрилляция предсердий
А.М.Борис, 2014
По течению
Пароксизмальны
е
Непароксизмальные
По
длительности
Неустойчивые
(менее 30 сек)
Устойчивые
(более 30 сек)
41. Суправентрикулярная предсердная тахикардия
У взрослых встречается редко (около 5% всех НЖТ)ЧСС от 140 до 180 уд/мин (редко бывает больше)
Зубец P по форме отличается от зубца Р при
синусовом ритме, PR<RP
Вагусные пробы не эффективны
А.М.Борис, 2014
42. Суправентрикулярная реципрокная АВ-узловая тахикардия
Наиболее частая пароксизмальная СВТ (около 60%случаев)
В 2/3 случаев развивается у здоровых лиц (может
развиваться при ПМК и других заболеваниях сердца)
Тахикардия возникает на основе врожденной аномалии АВузла (наличие двух путей проведения — α и β) с развитием
феномена re-entry
На ЭКГ выявляют тахикардию с узкими комплексами QRS
при частоте 150—220/мин и более
А.М.Борис, 2014
43. Нарушение проведения импульсов
Может приводить к ……..Брадикардии (при АВ-блоке)
Тахикардии (при феномене Reentry)
А.М.Борис, 2014
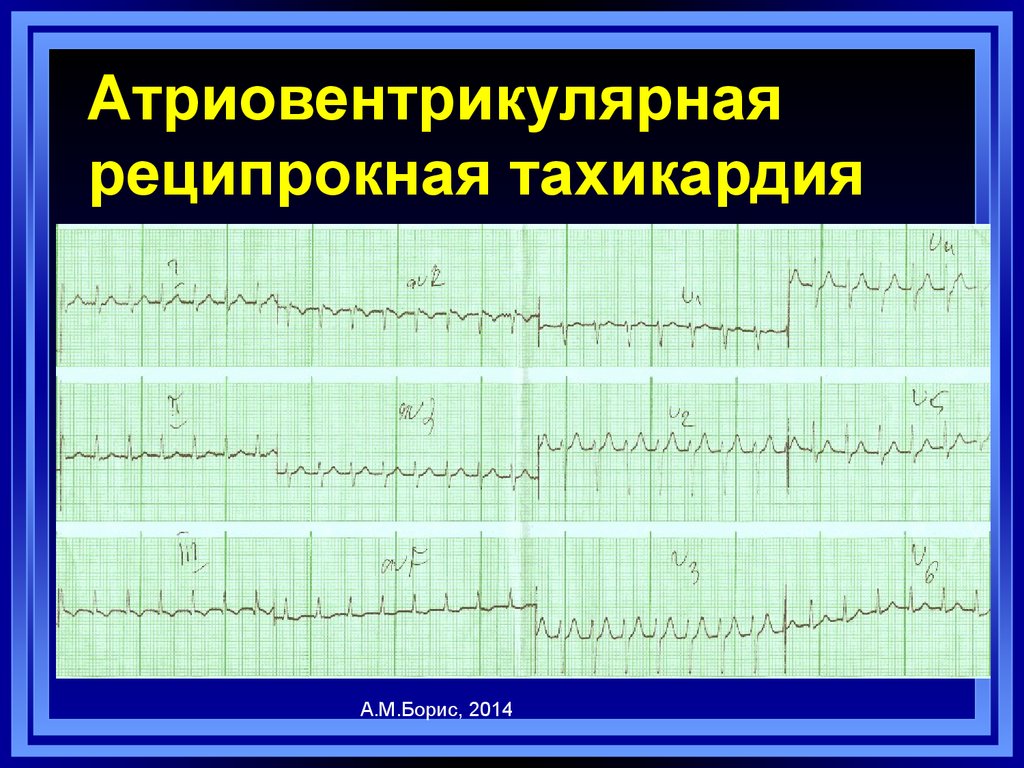
44. Атриовентрикулярная реципрокная тахикардия
А.М.Борис, 201445. Суправентрикулярная реципрокная АВ-узловая тахикардия
ДиагностикаКлиника
Чувство учащенного и
усиленного сердцебиения
Слабость, головокружение,
одышка при нагрузке и в покое
Атипичная боль в груди
Обмороки???
Усугубление клинической
картины при органической
патологии сердца (АГ, ИБС,
ХСН)
ЧСС
А.М.Борис, 2014
ЭКГ в покое
Суточное мониторирование
ЭКГ
Чреспищеводная
кардиостимуляция
(для диагностики источника
тахикардии и дополнительных путей
проведения)
ЭФИ (электрофизиологическое
исследование)
46. Суправентрикулярная реципрокная АВ-узловая тахикардия (принципы лечения)
Больной с впервые возникшим пароксизмом должен бытьгоспитализирован даже в случае восстановления ритма!!!
В случае острых нарушений гемодинамики необходима
неотложная электрическая кардиоверсия
При отсутствии нарушений гемодинамики – применение
«вагусных» проб (проба Вальсальвы, Ашнера, массаж области
каротидного синуса (слева или справа) в течение 5 с)
При неэффективности указанных мер показано внутривенное
введение 10-20 мг АТФ или 2,5-10 мг Верапамила
При отсутствии эффекта могут применяться Прокаинамид , или
Амиодарон, или Дигоксин
А.М.Борис, 2014
47. Суправентрикулярная реципрокная АВ-узловая тахикардия (принципы лечения)
Предупреждение пароксизмовреципрокной тахикардии
При редких пароксизмах, протекающих без нарушений
гемодинамики, необходимости в профилактической терапии нет
При частых пароксизмах, сопровождающихся расстройствами
гемодинамики, целесообразна радиочастотная катетерная
аблация
Для профилактики пароксизмов могут применяться препараты,
угнетающихе проведение в АВ-узле (β-блокаторы или
антагонисты кальция: верапамил, дилтиазем) или
антиаритмические препараты Ic класса (пропафенон, этацизин,
этмозин)
А.М.Борис, 2014
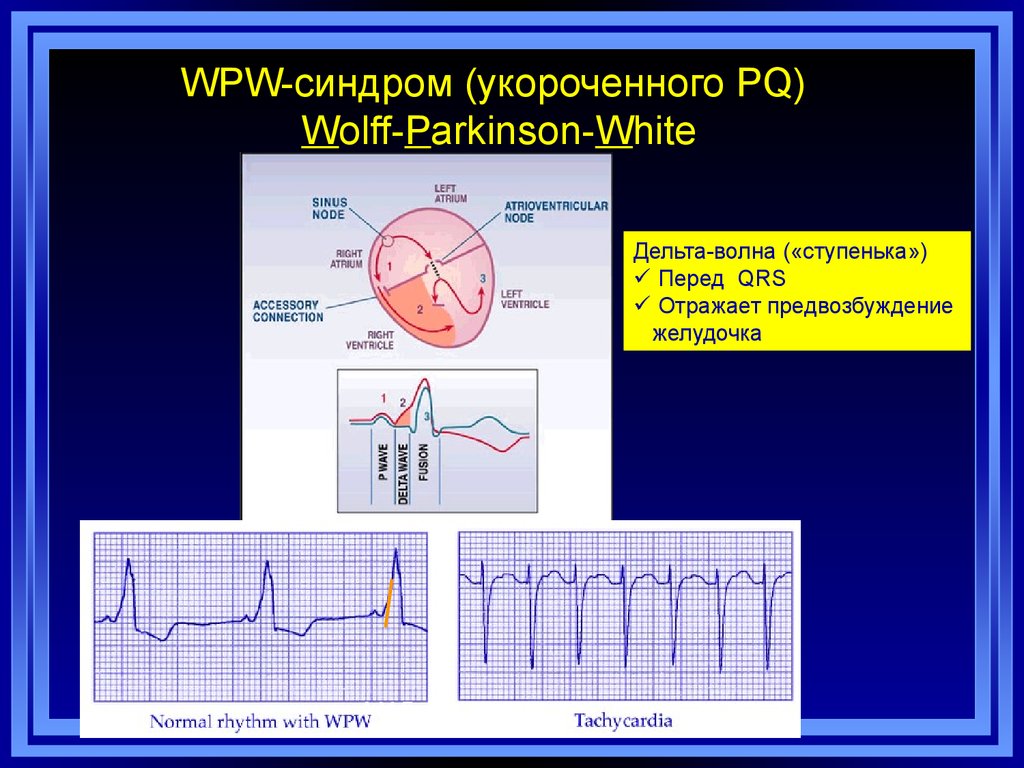
48. WPW-синдром (укороченного PQ) Wolff-Parkinson-White
Дельта-волна («ступенька»)Перед QRS
Отражает предвозбуждение
желудочка
А.М.Борис, 2014
49.
WPWНет
Тахикардии
Есть
Тахикардия
Феномен
Синдром
Наблюдение,
Лечение не
требуется
Явный
Скрытый
Классические
признаки WPW
без тахикардии
Без тахикардии
ЭКГ –
вариант нормы
А.М.Борис, 2014
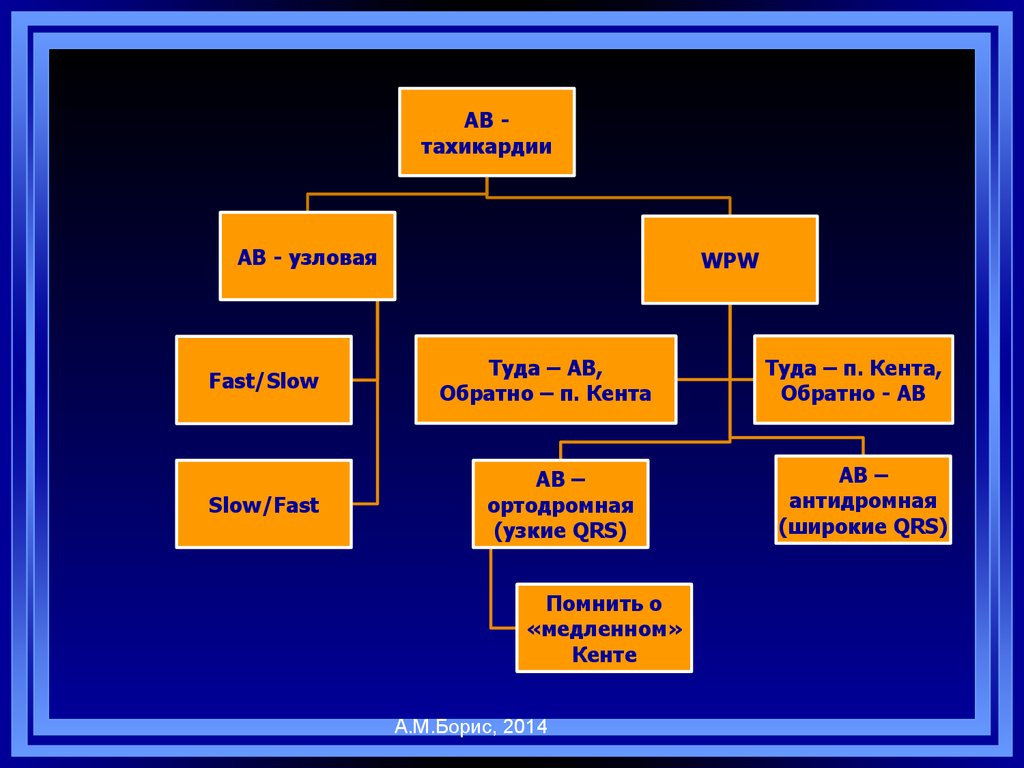
50.
АВ тахикардииАВ - узловая
Fast/Slow
Slow/Fast
WPW
Туда – АВ,
Обратно – п. Кента
АВ –
ортодромная
(узкие QRS)
Помнить о
«медленном»
Кенте
А.М.Борис, 2014
Туда – п. Кента,
Обратно - АВ
АВ –
антидромная
(широкие QRS)
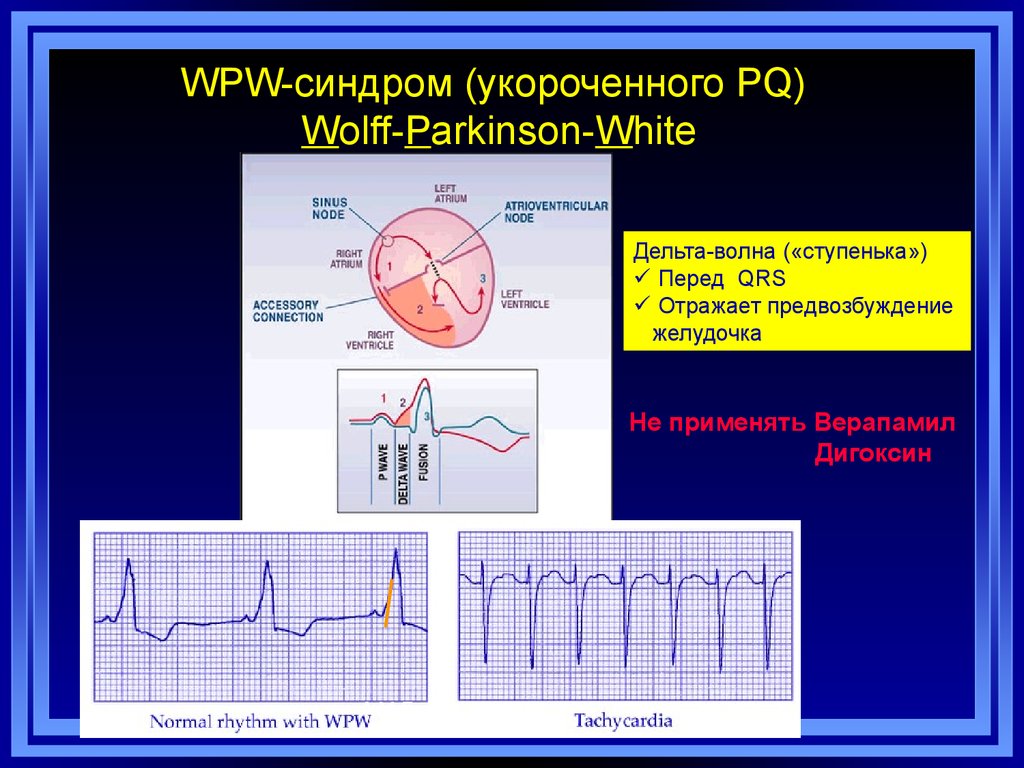
51. WPW-синдром (укороченного PQ) Wolff-Parkinson-White
Дельта-волна («ступенька»)Перед QRS
Отражает предвозбуждение
желудочка
Не применять Верапамил
Дигоксин
А.М.Борис, 2014
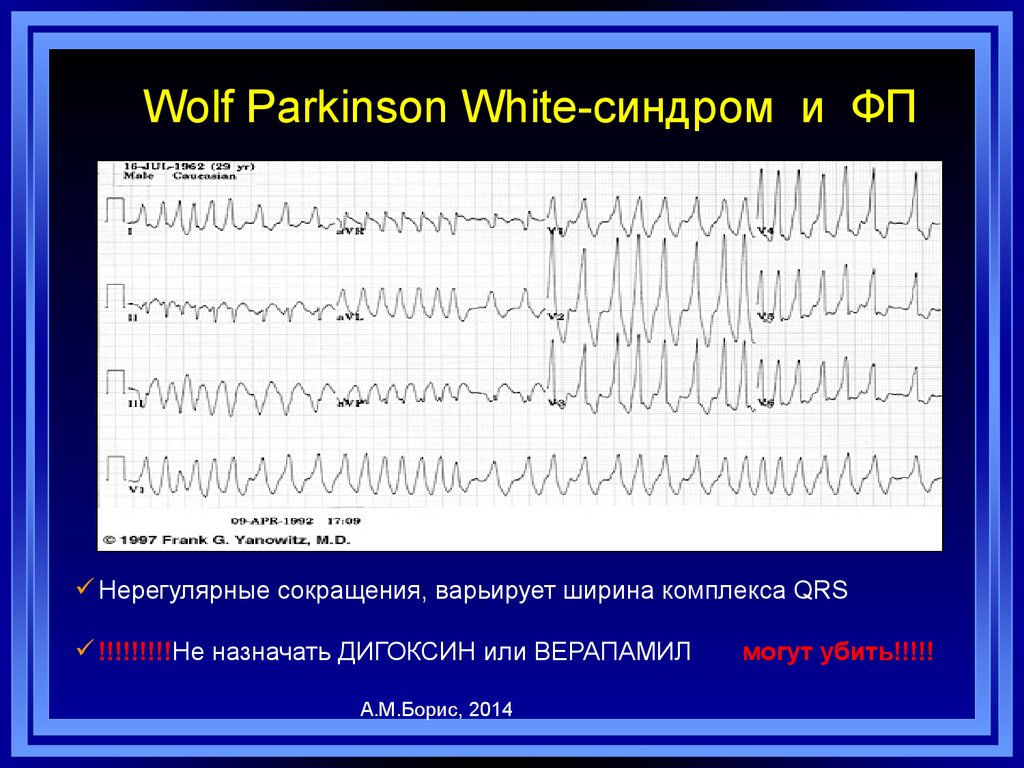
52. Wolf Parkinson White-синдром и ФП
Нерегулярные сокращения, варьирует ширина комплекса QRS!!!!!!!!!Не назначать ДИГОКСИН или ВЕРАПАМИЛ
А.М.Борис, 2014
могут убить!!!!!
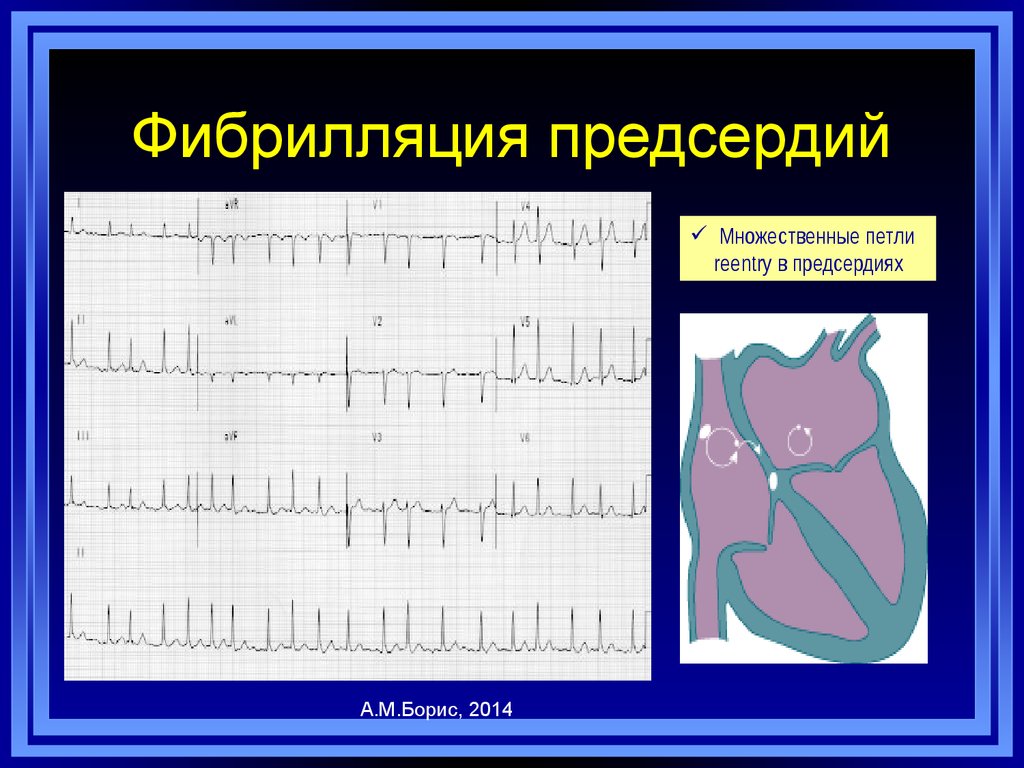
53. Фибрилляция предсердий
Самая распространенная из устойчивых форм нарушенийритма
0.4 % в общей популяции
Частота увеличивается с возрастом
5 % в возрасте > 65 лет
10 % в возрасте > 75 лет
Смертность увеличивается в 2 раза (инсульты и сердечная
недостаточность )
А.М.Борис, 2014
54. Фибрилляция предсердий
Множественные петлиreentry в предсердиях
А.М.Борис, 2014
55.
Фибрилляция предсердий иполный АВ-блок
А.М.Борис, 2014
56. Фибрилляция предсердий (классификация)
Пароксизмальная форма (самостоятельновосстанавливается)
Эпизод ФП длиться менее 7 дней (обычно менее 24 часов), может
рецидивировать
Персистирующая форма
Длится более 7 дней и до года, может быть купирована
кардиоверсией (медикаментозной или электрической)
Длительно персистирующая форма
Длится более года, может быть купирована кардиоверсией
(медикаментозной или электрической)
Постоянная форма
Длится более года, кардиоверсия неэффективна или не применялась
А.М.Борис, 2014
57. Основные причины ФП
Заболевания сердца (ИБС, АГ, пороки, кардиомиопатии)Другие заболевания и состояния (тиротоксикоз,
алкогольная болезнь, хирургические вмешательства и др.)
Идиопатическая ФП (10-30%)
А.М.Борис, 2014
58.
Тактика ведения больныхс фибрилляцией
предсердий
Контроль частоты
желудочковых
сокращений
Антикоагулянтная
терапия
(ВАРФАРИН)
Применение препаратов,
блокирующих АВ-проведение [β
–блокаторы или верапамил,
(дилтиазем) + дигоксина] при
неэффективности – амиодарон
РЧА АВ-узла + ИВР
А.М.Борис, 2014
Контроль
(восстановление
и удержание)
синусового ритма
Кардиоверсия +
назначение препаратов
для удержания синусового
ритма
РЧА (радиочастотная
катетерная аблация)
Хирургическое лечение (во
время других
вмешательств)
59. При остром пароксизме ФП
При нестабильной гемодинамике – экстреннаякардиоверсия
При стабильной гемодинамике восстановление ритма без
антикоагулянтов возможно в течение 24-48 часов от начала
аритмии
Кардиоверсия может быть электрической или
медикаментозной (ибутилид, флекаинид, пропафенон,
амиодарон, прокаинамид)
Применение β-блокаторов, верапамила или дилтиазема,
дигоксина для восстановления ритма неэффективно!!!!
А.М.Борис, 2014
60. При остром пароксизме ФП
Если от начала аритмии прошло более 24-48 часоввосстановление ритма может быть предпринято только спустя 3
недели антикоагулянтной терапии (прием варфарина с контролем
МНО на уровне 2,0-3,0)
Все больные должны получать препараты для урежения ритма [β
–блокаторы или верапамила (дилтиазем) + дигоксина], при
неэффективности – амиодарон
После восстановления синусового ритма показан прием
варфарина в течение 4 недель
При адекватном уровне ЧСС и антикоагулянтной терапии тактика
котроля ритма не имеет преимуществ перед тактикой контроля
ЧСС
А.М.Борис, 2014
61. Тактика контроля частоты сердечных сокращений предпочтительна у…….
Пожилых пациентовУ асимптомных больных
При выраженной кардиомегалии и сердечной
недостаточности
При отказе пациента от восстановления ритма
Показана антикоагулянтная терапия в группах
умеренного и высокого риска!!!!!!
А.М.Борис, 2014
62. Тактика восстановления и удержания ритма предпочтительна у…….
Молодых пациентовПри отсутствии органической патологии сердца
Наличие симптомной ФП (плохо переносится пациентом)
При наличии устранимой причины (порок сердца,
тиротоксикоз и др.)
А.М.Борис, 2014
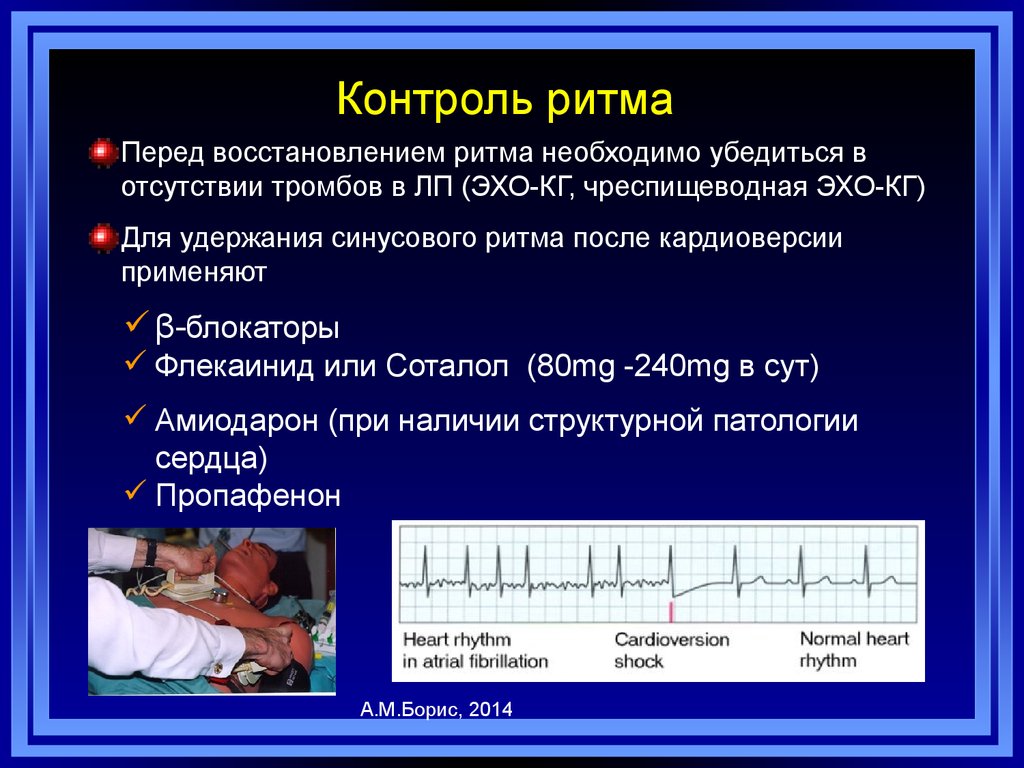
63. Контроль ритма
Перед восстановлением ритма необходимо убедиться вотсутствии тромбов в ЛП (ЭХО-КГ, чреспищеводная ЭХО-КГ)
Для удержания синусового ритма после кардиоверсии
применяют
β-блокаторы
Флекаинид или Соталол (80mg -240mg в сут)
Амиодарон (при наличии структурной патологии
сердца)
Пропафенон
А.М.Борис, 2014
64. Фибрилляция предсердий (прогноз)
Смертность увеличивается в 2 раза (кардиоэмболическиеинсульты и сердечная недостаточность )
Риск тромбоэмболических событий при персистирующей
и постоянной форме ФП одинаковый
Антикоагулянтная терапия непрямыми
антикоагулянтами (ВАРФАРИН)
в группах умеренного и высокого риска
А.М.Борис, 2014
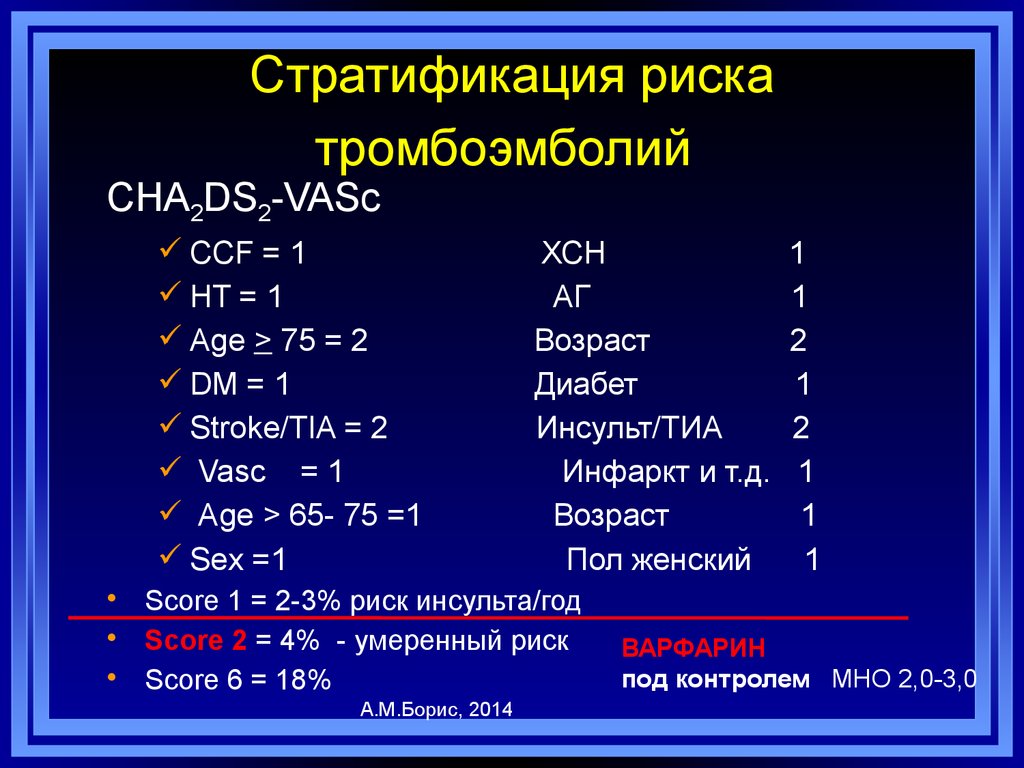
65. Стратификация риска тромбоэмболий
CHA2DS2-VAScCCF = 1
HT = 1
Age > 75 = 2
DM = 1
Stroke/TIA = 2
Vasc = 1
Age > 65- 75 =1
Sex =1
ХСН
АГ
Возраст
Диабет
Инсульт/ТИА
Инфаркт и т.д.
Возраст
Пол женский
• Score 1 = 2-3% риск инсульта/год
• Score 2 = 4% - умеренный риск
• Score 6 = 18%
А.М.Борис, 2014
1
1
2
1
2
1
1
1
ВАРФАРИН
под контролем МНО 2,0-3,0
66. Преимущества новых оральных антикоагулянтов
• Пероральный прием• Быстрое начало действия
Предсказуемый эффект на фиксированной дозировке: нет
необходимости в мониторинге
• Менее выраженные взаимодействия с пищей и
препаратами
• Короткий период полувыведения: легко переходить на
другие антикоагулянты, нет необходимости в «бридж»терапии
А.М.Борис, 2014
• Более удобны в применении
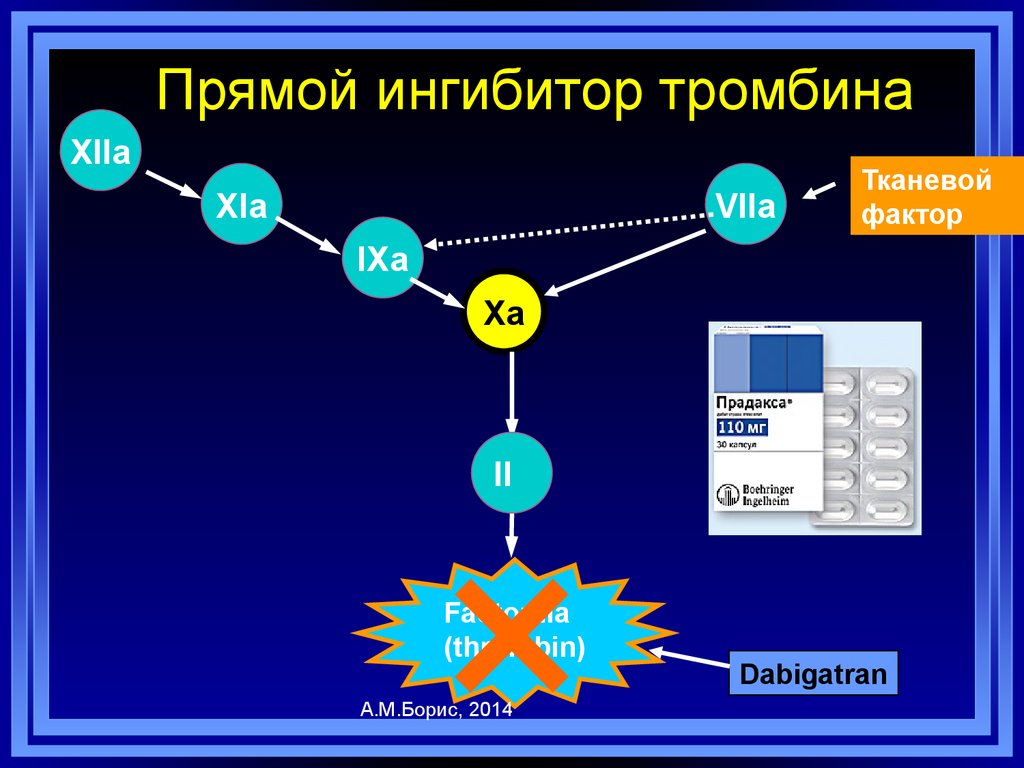
67. Прямой ингибитор тромбина
XIIaXIa
VIIa
Тканевой
фактор
IXa
Xa
II
×
Factor IIa
(thrombin)
А.М.Борис, 2014
Dabigatran
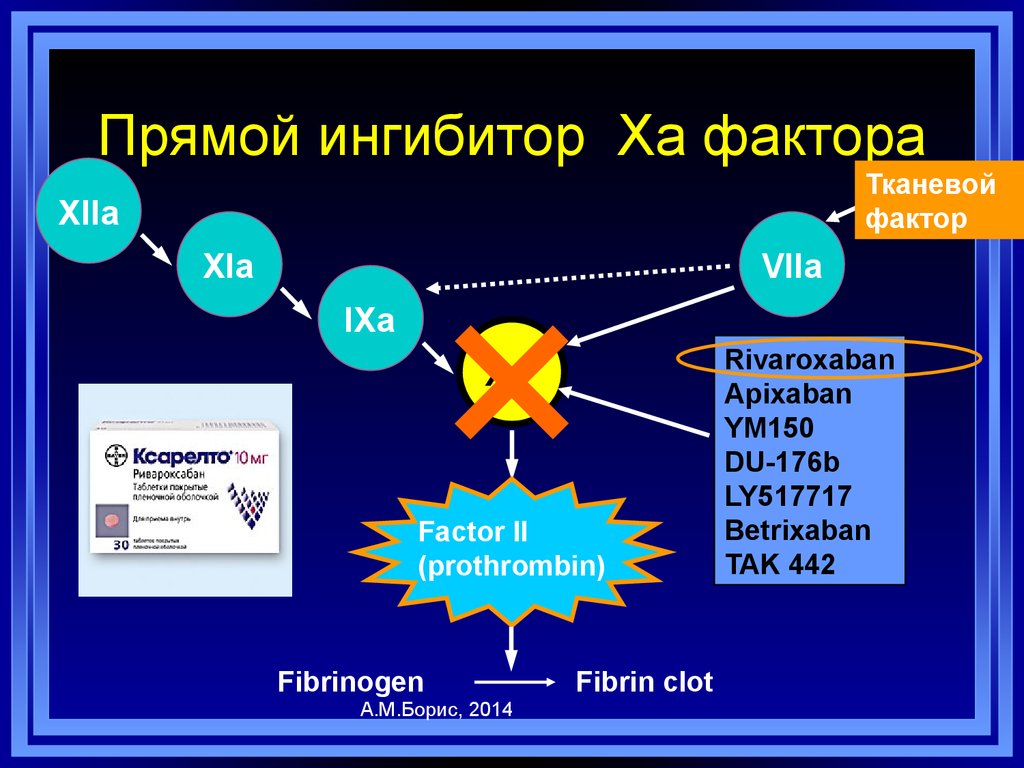
68. Прямой ингибитор Xa фактора
Тканевойфактор
XIIa
XIa
IXa
×
Xa
Factor II
(prothrombin)
Fibrinogen
А.М.Борис, 2014
Fibrin clot
VIIa
Rivaroxaban
Apixaban
YM150
DU-176b
LY517717
Betrixaban
TAK 442
69. Когда целесообразно назначать новые антикоагулянты?
Если МНО плохо удерживается в целевом диапазоне!!!!!!
Если пациент комплаентен
Высокий риск внутримозговых кровотечений
Нет выраженной почечной недостаточности
Нет выраженных пороков и протезированныех клапанов
Антикоагулянт назначается впервые
Желание пациента
Финансовая возможность
А.М.Борис, 2014
70. Немедикаментозное лечение ФП
Радиочастотная аблацияаблация фокусов в устьях лёгочных вен
Линейная фрагментация предсердий
аблация АВ-соединения
Хирургические процедуры
«Сorridor» изолирует синусовый и атриовентрикулярный узлы от остального миокарда ПП и ЛП
«Лабиринт» (maze) – фрагментация правого и левого
предсердия множественными разрезами
А.М.Борис, 2014
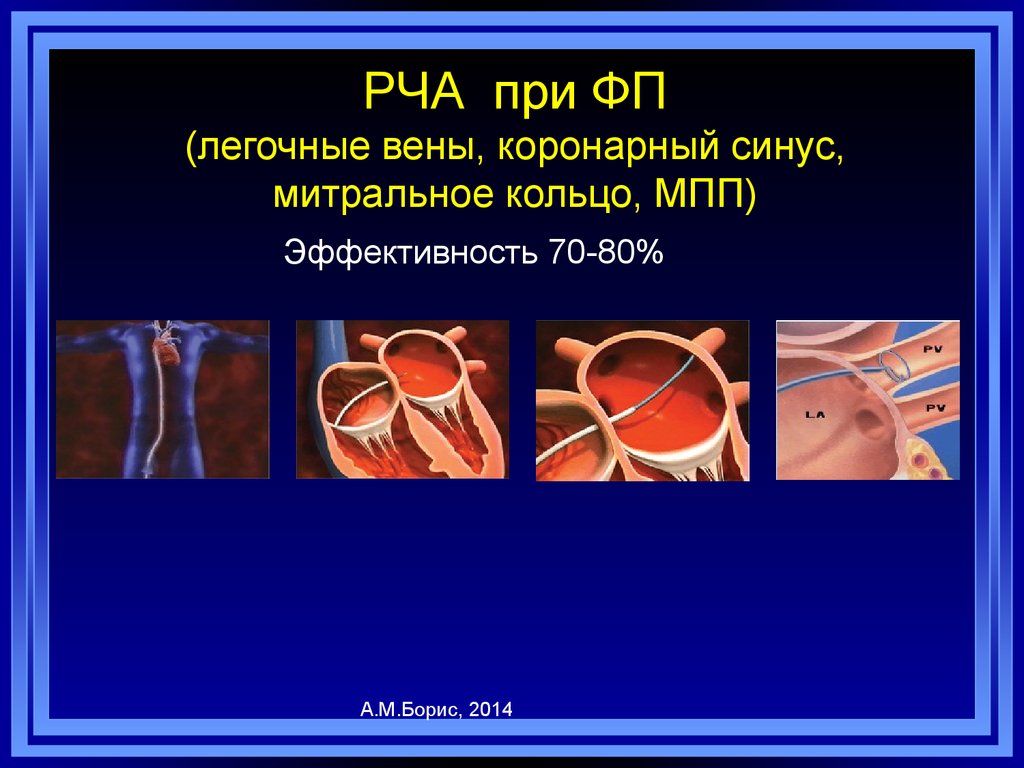
71. РЧА при ФП (легочные вены, коронарный синус, митральное кольцо, МПП)
Эффективность 70-80%А.М.Борис, 2014
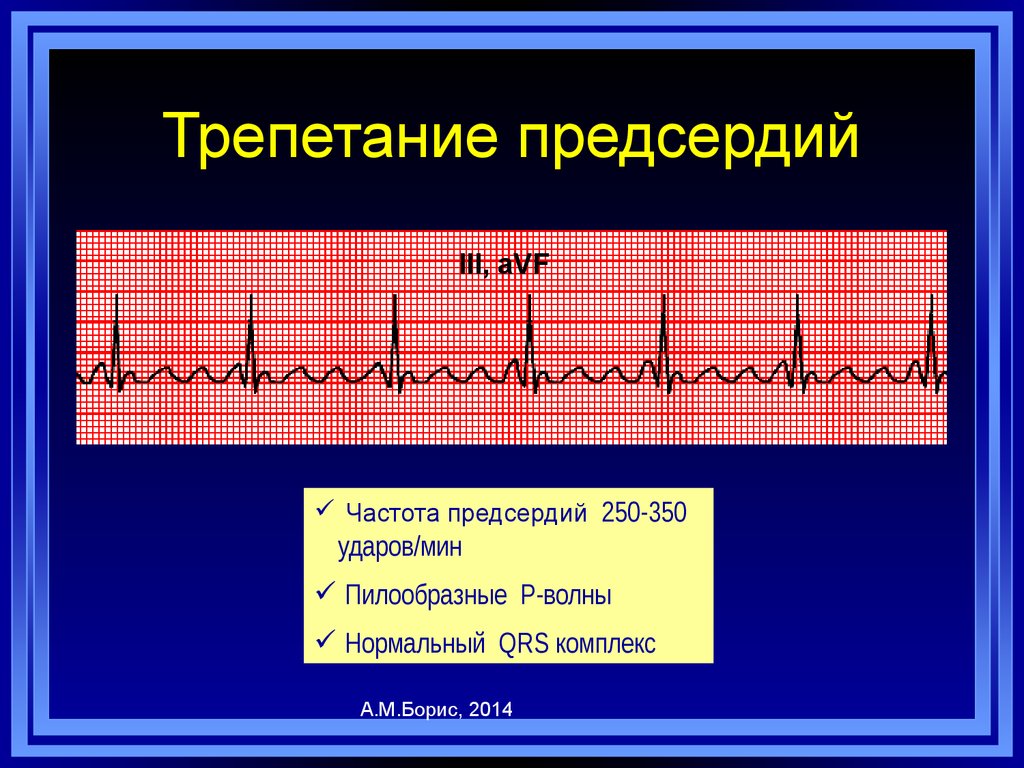
72. Трепетание предсердий
III, aVFЧастота предсердий 250-350
ударов/мин
Пилообразные P-волны
Нормальный QRS комплекс
А.М.Борис, 2014
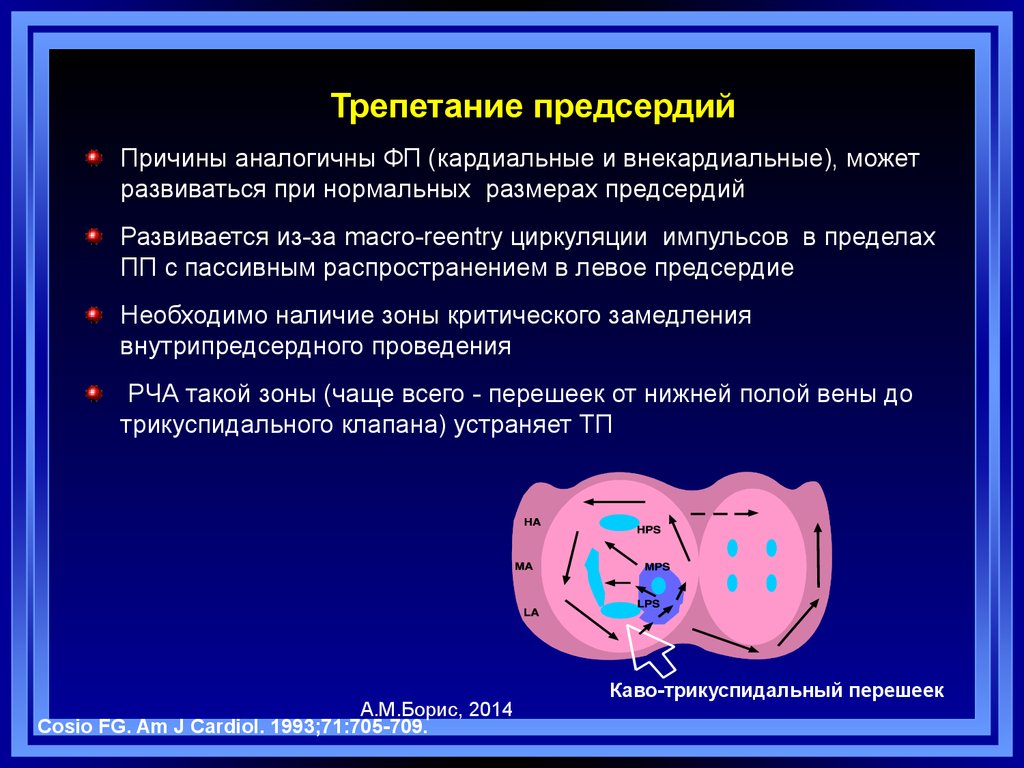
73.
Трепетание предсердийПричины аналогичны ФП (кардиальные и внекардиальные), может
развиваться при нормальных размерах предсердий
Развивается из-за macro-reentry циркуляции импульсов в пределах
ПП с пассивным распространением в левое предсердие
Необходимо наличие зоны критического замедления
внутрипредсердного проведения
РЧА такой зоны (чаще всего - перешеек от нижней полой вены до
трикуспидального клапана) устраняет ТП
А.М.Борис, 2014
Cosio FG. Am J Cardiol. 1993;71:705-709.
Каво-трикуспидальный перешеек
74. Трепетание предсердий (лечение)
Лечить основное заболеваниеДля восстановления синусового ритма:
Кардиоверсия
Чреспищеводная кардиостимуляция
РЧА
Антиаритмики III (ибутилид – 63%) , Ia, Ic классов
Контроль частоты желудочкового ритма
(дигоксин, блокаторы, антагонисты кальция)
Антикоагулянты (Варфарин)
А.М.Борис, 2014
75. РЧА при суправентрикулярных тахикардиях эффективна в лечении больных с ……...
АВ-узловой reentry тахикардиейAV reentry тахикардией – синдром WPW
Трепетании предсердий
Если пациент симптомен или рефрактерен к
медикаментозной терапии
направьте его
для выполнения катетерной аблации
А.М.Борис, 2014
76. Внезапная Сердечная Смерть
400,000 - 500,000/год в СШАТолько 2% - 15% достигают стационара
Половина из них погибает до ЭДС
Высокая частота повторения
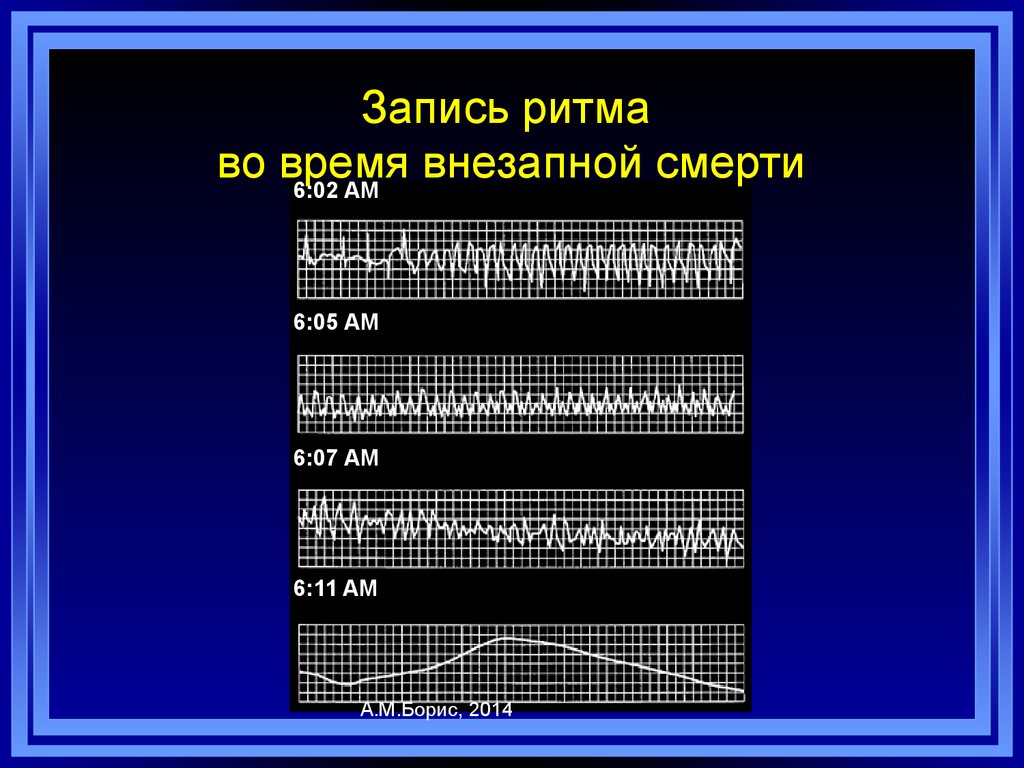
А.М.Борис, 2014
77. Запись ритма во время внезапной смерти
6:02 AM6:05 AM
6:07 AM
6:11 AM
А.М.Борис, 2014
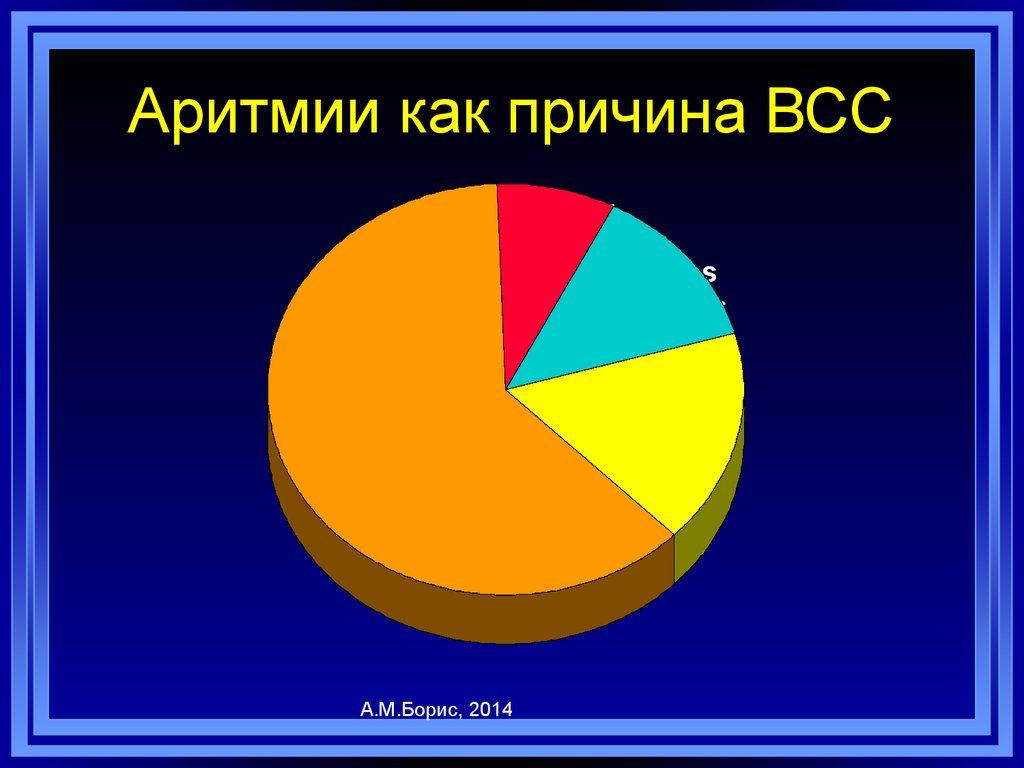
78. Аритмии как причина ВСС
Перв. ФЖ8%
ЖТ
62%
А.М.Борис, 2014
Torsades
de Pointes
13%
брадикардия
17%
79.
АритмииНарушения
образования
импульса
Изменения
автоматизма
синусового узла
Пассивные
эктопические
сокращения и
ритмы
Предсердные, узловые,
желудочковые
синусовая аритмия
синусовая брадикардия
синусовая тахикардия
СССУ
+
миграция водителя ритма
А.М.Борис, 2014
Нарушения
проводимости
(брадиаритмии)
Активные
эктопические
сокращения и
ритмы
(тахиаритмии)
Предсердные, узловые,
желудочковые
экстрасистолы
наджелудочковые
тахикардии
желудочковая тахикардия
трепетание и мерцание
предсердий или
желудочков
80. Внезапная Смерть (группы высокого риска)
Выжившие после остановки сердцаИМ, низкая ФВ и желудочковая эктопия
Рецидивирующие необъяснимые синкопе
ДКМП с синкопе или ЖТ
ГКМП с синкопе или ЖТ
Аритмогенная дисплазия ПЖ
Синдром удлинённого интервала QT
Редко синдром WPW
А.М.Борис, 2014
81.
Клиническая классификацияжелудочковых нарушений ритма
Гемодинамически стабильные
♥ Асимптомные
♥ Малосимптомные (н-р сердцебиение)
Гемодинамически нестабильные
♥ Пресинкопальные состояния
♥ Синкопы
♥ Внезапная сердечная смерть
А.М.Борис, 2014
82. Желудочковая тахикардия
Может быть фатальной (опасной для жизни)Большинство больных имеют органическую
патологию сердца
А.М.Борис, 2014
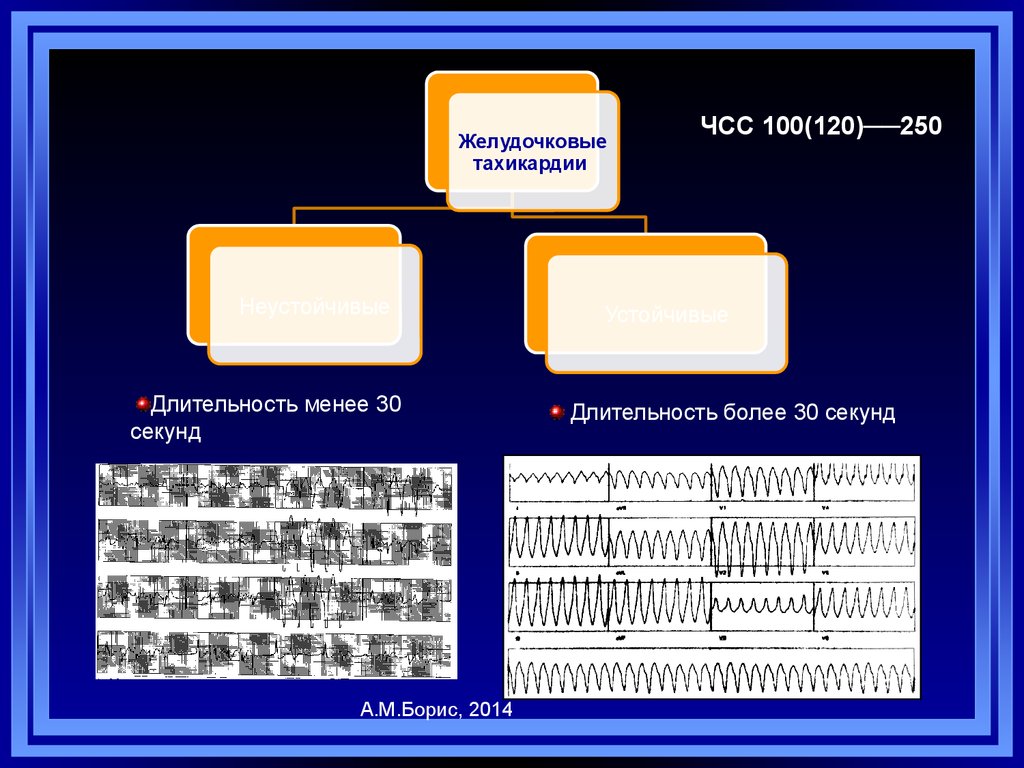
83.
Желудочковыетахикардии
Неустойчивые
Длительность менее 30
секунд
А.М.Борис, 2014
ЧСС 100(120)──250
Устойчивые
Длительность более 30 секунд
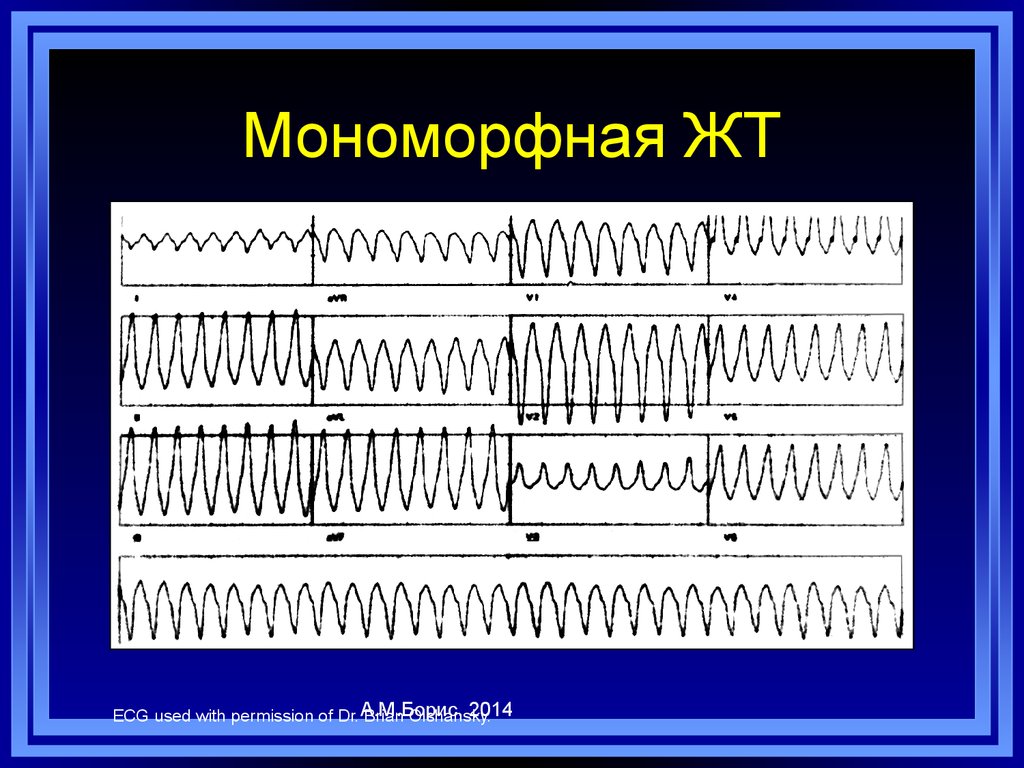
84. Мономорфная ЖТ
2014ECG used with permission of Dr. А.М.Борис,
Brian Olshansky.
85. Идиопатическая ЖТ из правого желудочка
Фокус ЖТ расположен вобласти выносящего тракта ПЖ
Сократительная функция
миокарда обычно в пределах
нормы
Напоминает блокаду ЛНПГ +
ЭОС отклонена вправо
Лечебная и организационная
тактика: β-блокаторы,
верапамил, ЭФИ и РЧА
А.М.Борис, 2014
86. Идиопатическая ЖТ из левого желудочка
Фокус ЖТ расположен в ЛЖ(вовлечены волокна Пуркинье)
Напоминает блокаду ПНПГ +
блокада передней ветви ЛНПГ
Лечебная и организационная
тактика: верапамил, βблокаторы, ЭФИ и РЧА
А.М.Борис, 2014
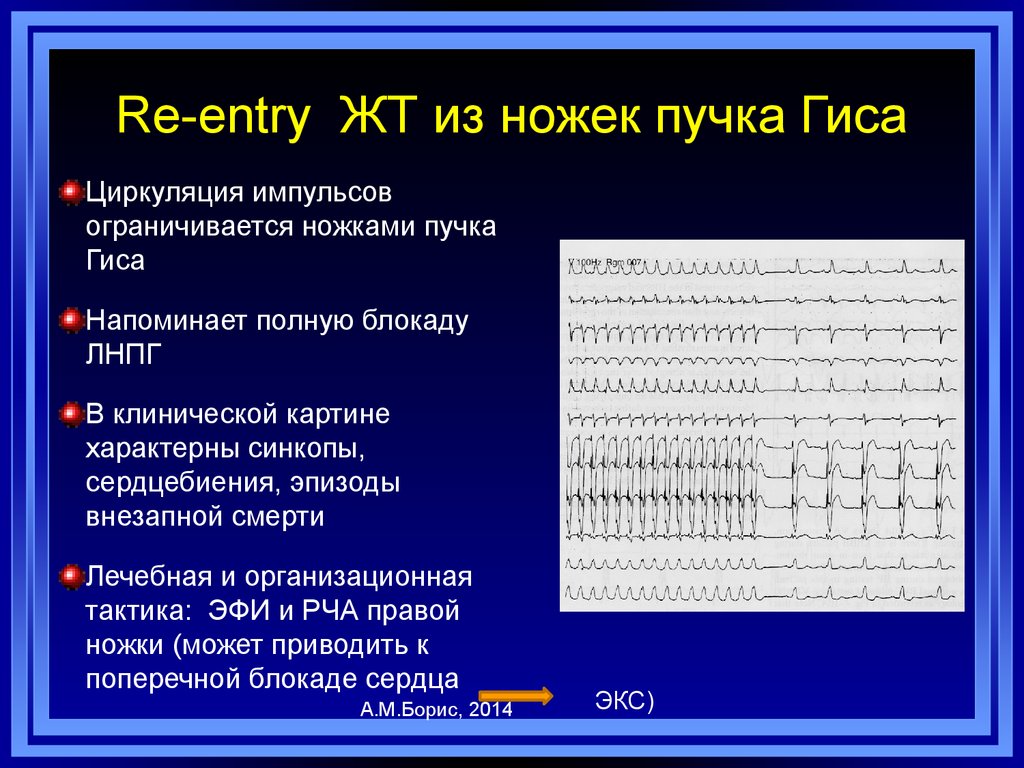
87. Re-entry ЖТ из ножек пучка Гиса
Циркуляция импульсовограничивается ножками пучка
Гиса
Напоминает полную блокаду
ЛНПГ
В клинической картине
характерны синкопы,
сердцебиения, эпизоды
внезапной смерти
Лечебная и организационная
тактика: ЭФИ и РЧА правой
ножки (может приводить к
поперечной блокаде сердца
А.М.Борис, 2014
ЭКС)
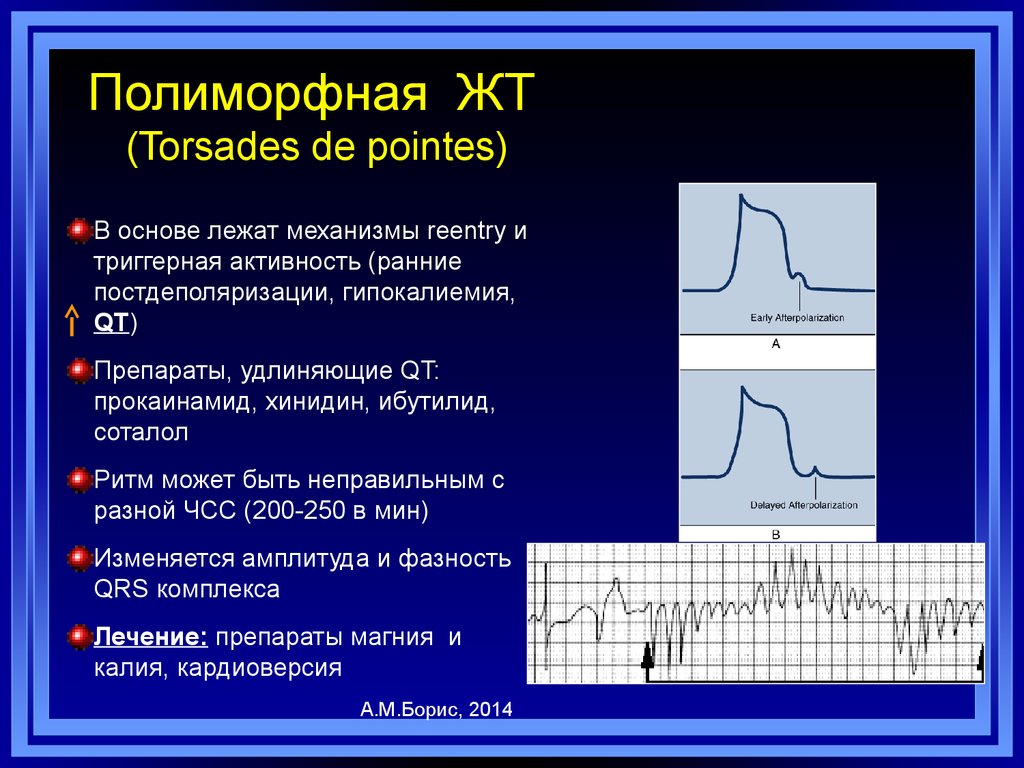
88. Полиморфная ЖТ (Torsades de pointes)
В основе лежат механизмы reentry итриггерная активность (ранние
постдеполяризации, гипокалиемия,
QT)
Препараты, удлиняющие QT:
прокаинамид, хинидин, ибутилид,
соталол
Ритм может быть неправильным с
разной ЧСС (200-250 в мин)
Изменяется амплитуда и фазность
QRS комплекса
Лечение: препараты магния и
калия, кардиоверсия
А.М.Борис, 2014
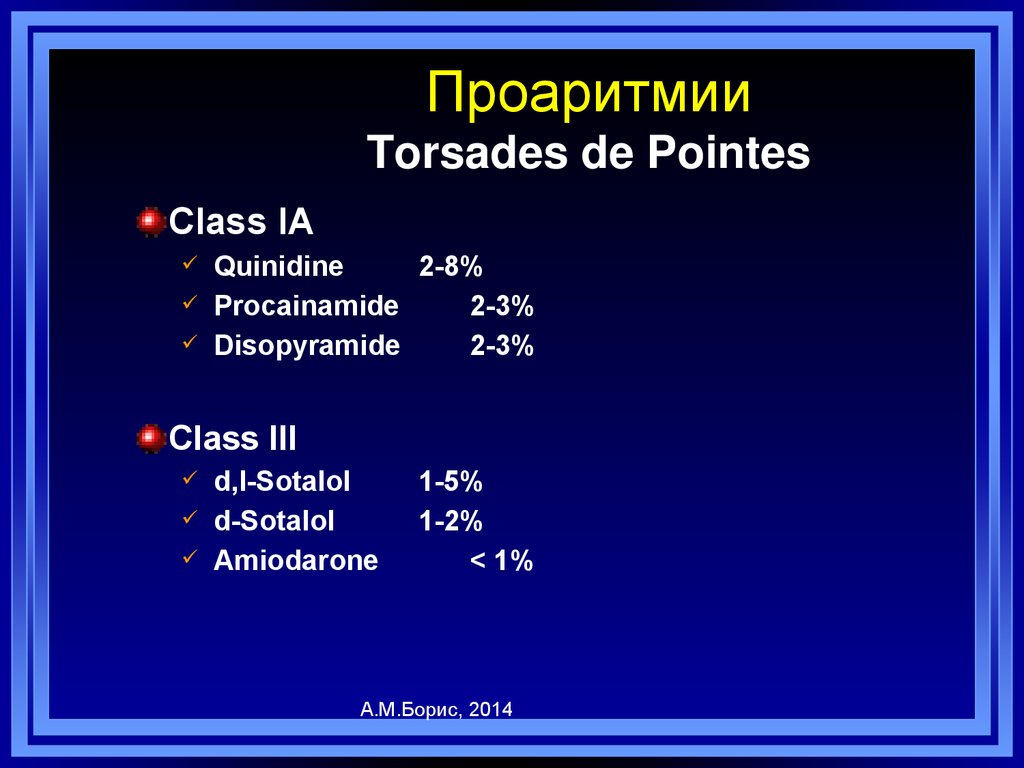
89. Проаритмии Torsades de Pointes
ПроаритмииTorsades de Pointes
Class IA
Quinidine
2-8%
Procainamide
2-3%
Disopyramide
2-3%
Class III
d,l-Sotalol
d-Sotalol
Amiodarone
1-5%
1-2%
< 1%
А.М.Борис, 2014
90. Желудочковая тахикардия (лечение)
Лечить основное заболеваниеКардиоверсия (при гемодинамической нестабильности
больных или при отсутствии эффекта от медикаментозной
терапии)
Медикаментозная терапия (внутривенно амиодарон,
или лидокаин, или прокаинамид)
РЧА, имплантируемые кардиовертерыдефибрилляторы (ИКД), хирургическое лечение
А.М.Борис, 2014
91. Трепетание желудочков
ЧСС – 250-300 (350) в мин с регулярным ритмом иодинаковыми по форме комплексами
На ЭКГ не визуализируется изоэлектрический
интервал и зубцы Т
Редко выявляется (быстро трансформируется в
ФЖ)
Лечение : ЭИТ (кардиоверсия)
А.М.Борис, 2014
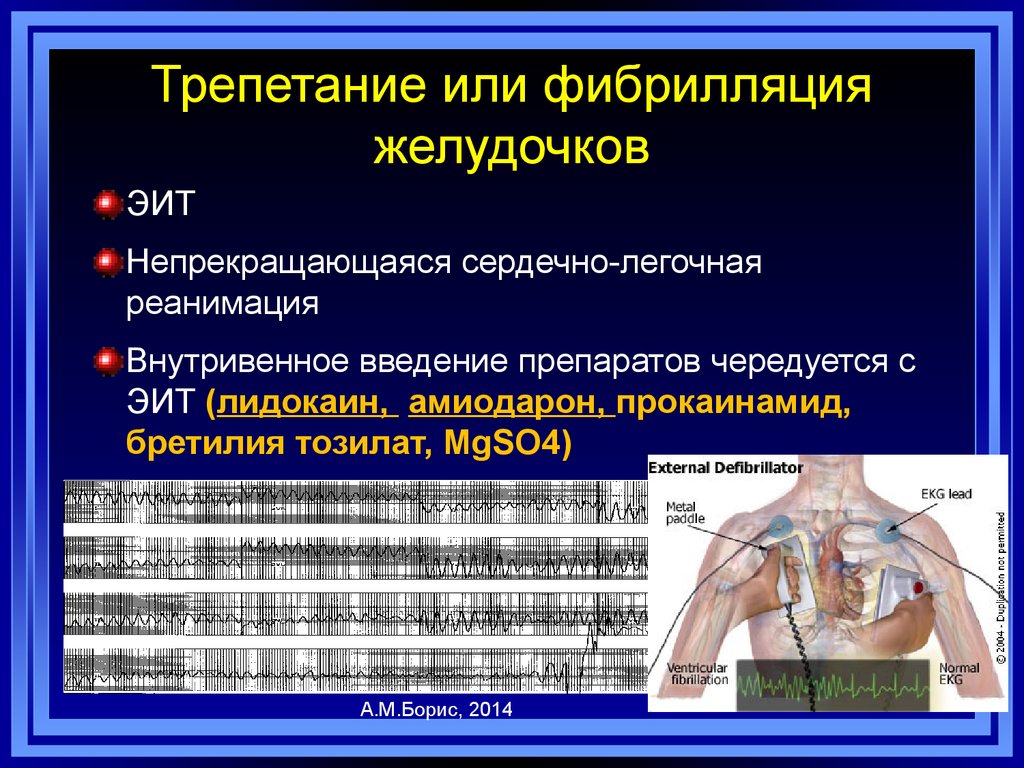
92. Трепетание или фибрилляция желудочков
ЭИТНепрекращающаяся сердечно-легочная
реанимация
Внутривенное введение препаратов чередуется с
ЭИТ (лидокаин, амиодарон, прокаинамид,
бретилия тозилат, MgSO4)
А.М.Борис, 2014
93. Внезапная Смерть (группы высокого риска) ИКД
Выжившие после остановки сердцаИМ, низкая ФВ и желудочковая эктопия
Рецидивирующие необъяснимые синкопе
ДКМП с синкопе или ЖТ
ГКМП с синкопе или ЖТ
Аритмогенная дисплазия ПЖ
Синдром удлинённого интервала QT
Редко синдром WPW
А.М.Борис, 2014
94. Имплантируемые кардиовертеры-дефибрилляторы
Имплантируемые кардиовертерыдефибрилляторыПервая линия для пациентов с риском ВCС
Morgan Stanley Dean Witter. Investors
Guide to ICDs. 2000.
1
А.М.Борис, 2014
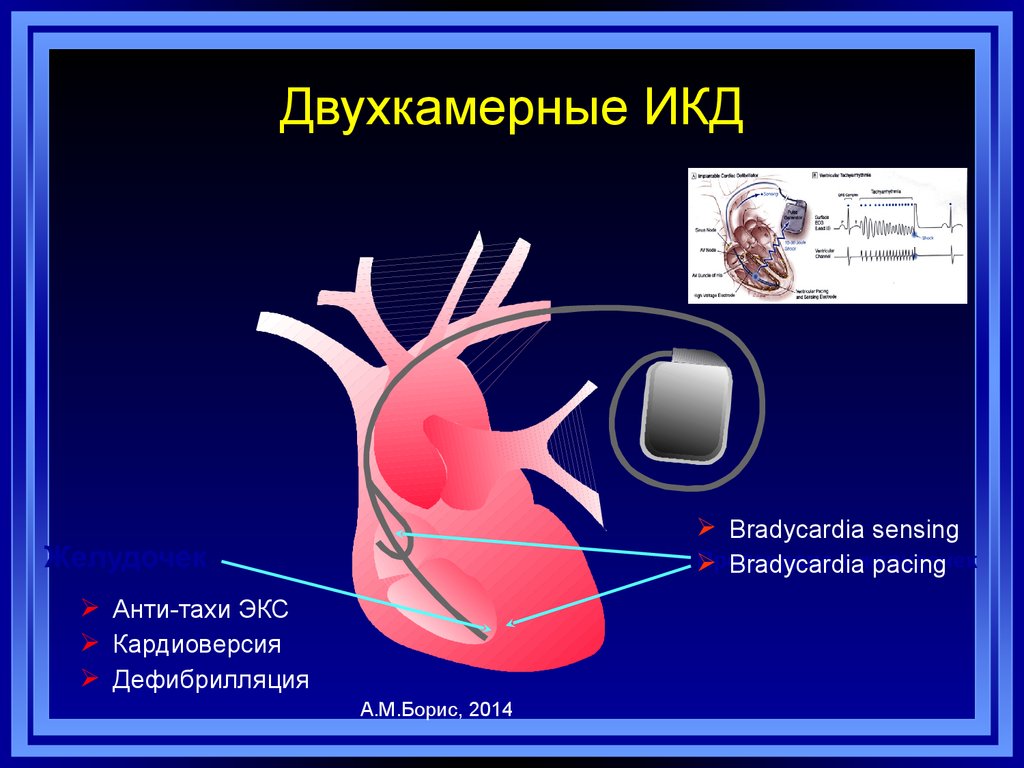
95. Двухкамерные ИКД
Bradycardia sensingПредсердие
+ желудочек
Bradycardia
pacing
Желудочек
Анти-тахи ЭКС
Кардиоверсия
Дефибрилляция
А.М.Борис, 2014
96.
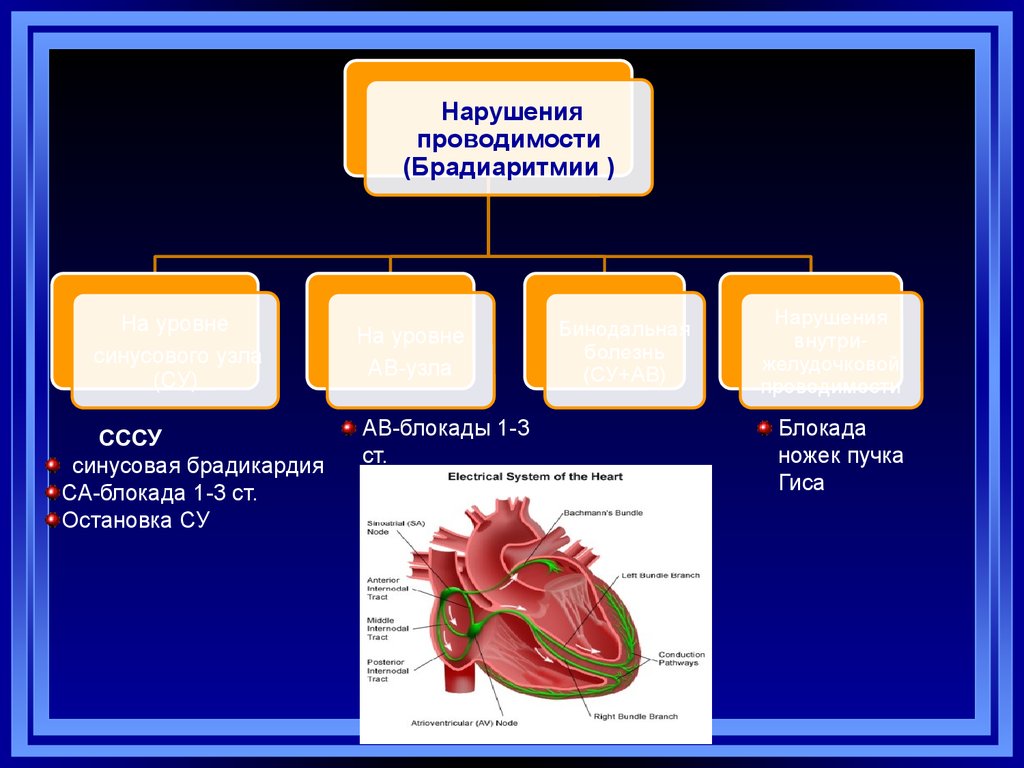
Нарушенияпроводимости
(Брадиаритмии )
На уровне
синусового узла
(СУ)
СССУ
синусовая брадикардия
СА-блокада 1-3 ст.
Остановка СУ
На уровне
АВ-узла
АВ-блокады 1-3
ст.
А.М.Борис, 2014
Бинодальная
болезнь
(СУ+АВ)
Нарушения
внутрижелудочковой
проводимости
Блокада
ножек пучка
Гиса
97. Причины нарушения АВ-проводимости
Инфаркт миокарда или ишемияИнфекции (дифтерия, Лаймская болезнь….)
СЗСТ (СКВ)
Кардиохирургические вмешательства
Врожденная патология проводящей системы
А.М.Борис, 2014
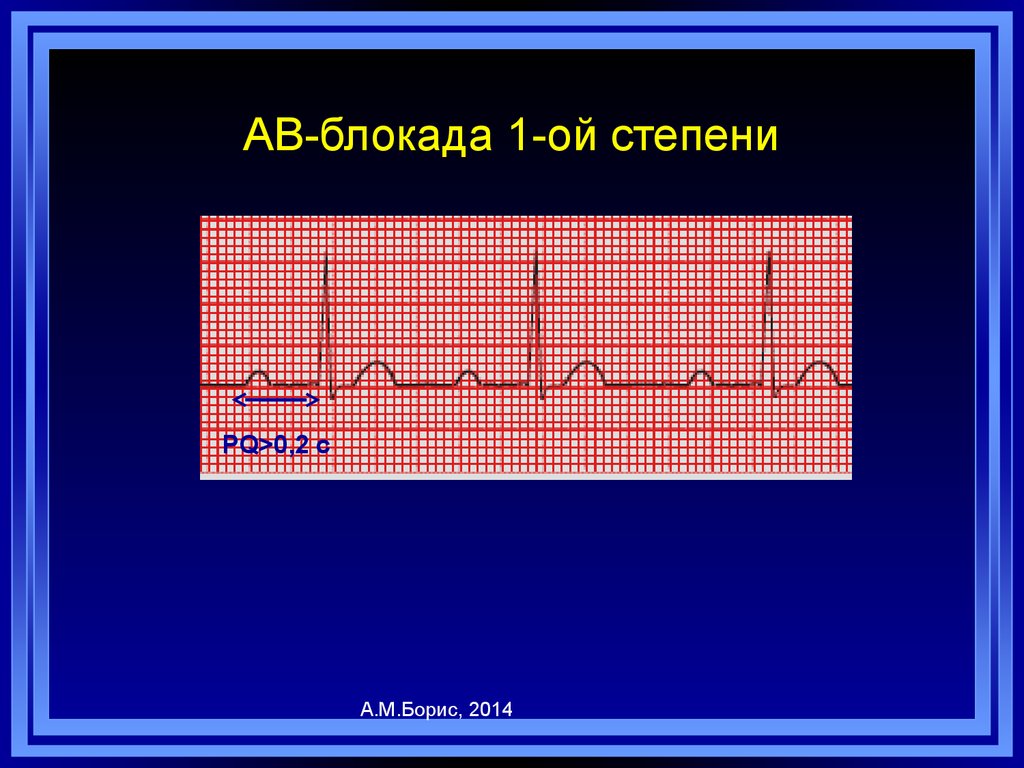
98. АВ-блокада 1-ой степени
PQ>0,2 cА.М.Борис, 2014
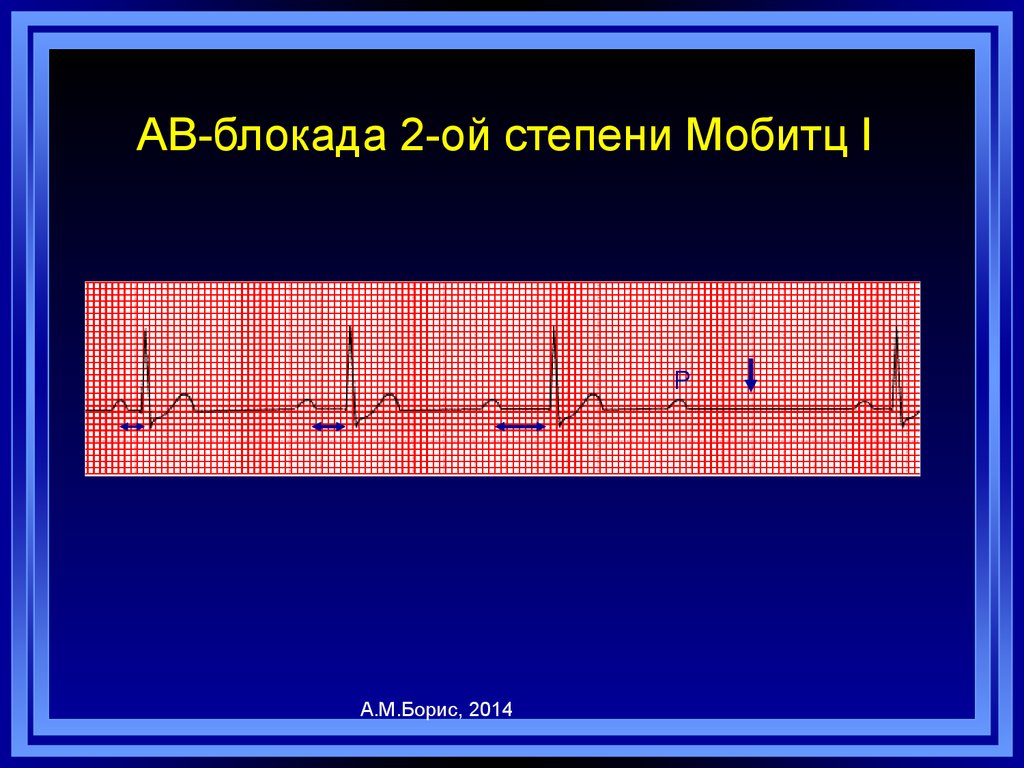
99. АВ-блокада 2-ой степени Мобитц I
PА.М.Борис, 2014
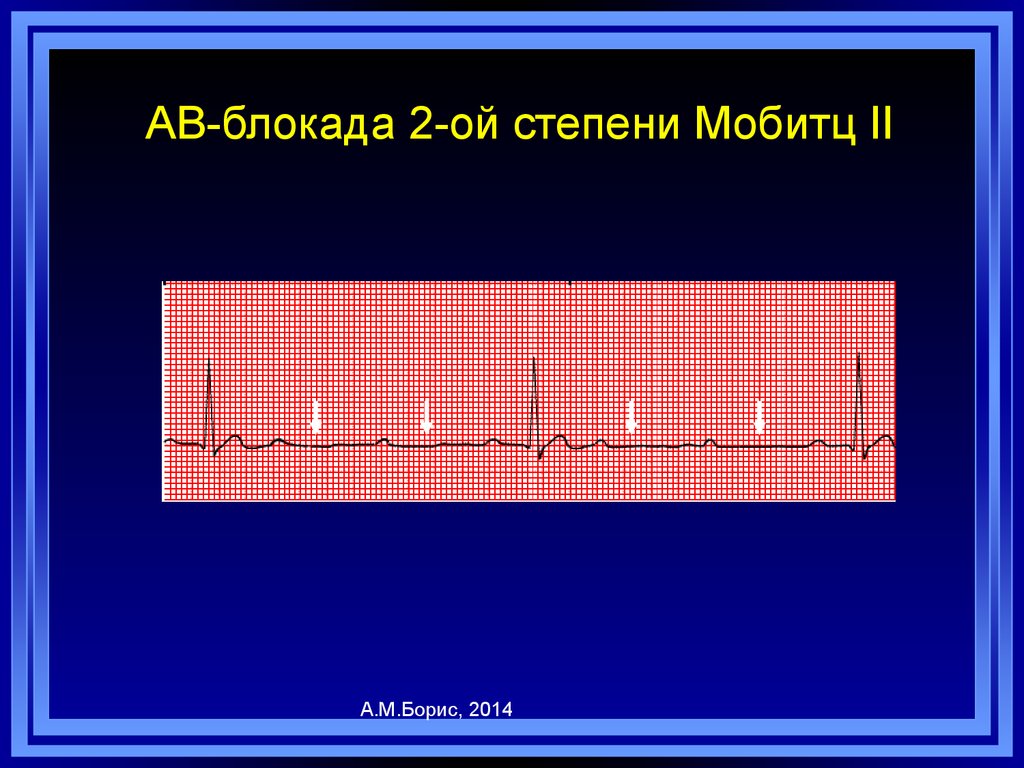
100. АВ-блокада 2-ой степени Мобитц II
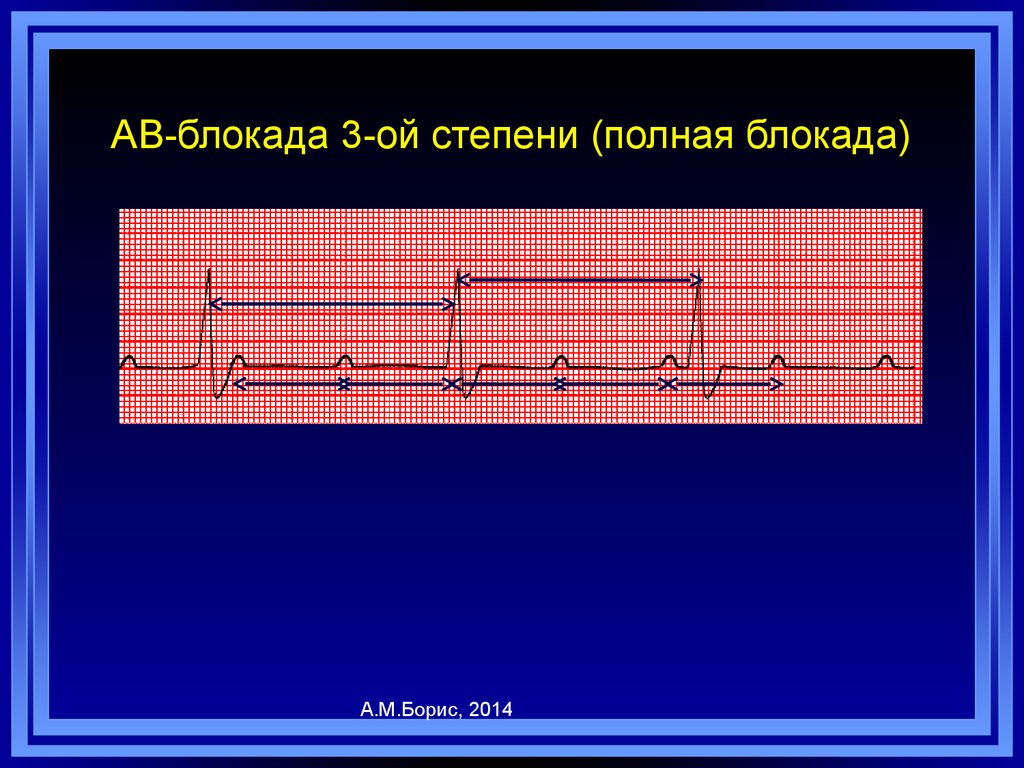
А.М.Борис, 2014101. АВ-блокада 3-ой степени (полная блокада)
А.М.Борис, 2014102. АВ-блокады
ДиагностикаКлиника
Головокружение , обмороки,
иногда судороги (приступы
Морганьи—Адамса—Стокса)
ЭКГ в покое
Плохая переносимость
физических нагрузок
Суточное мониторирование
ЭКГ
Стенокардия (при ИБС)
ЭФИ
Могут нарастать признаки
сердечной недостаточности
А.М.Борис, 2014
103. Имплантация ИВР
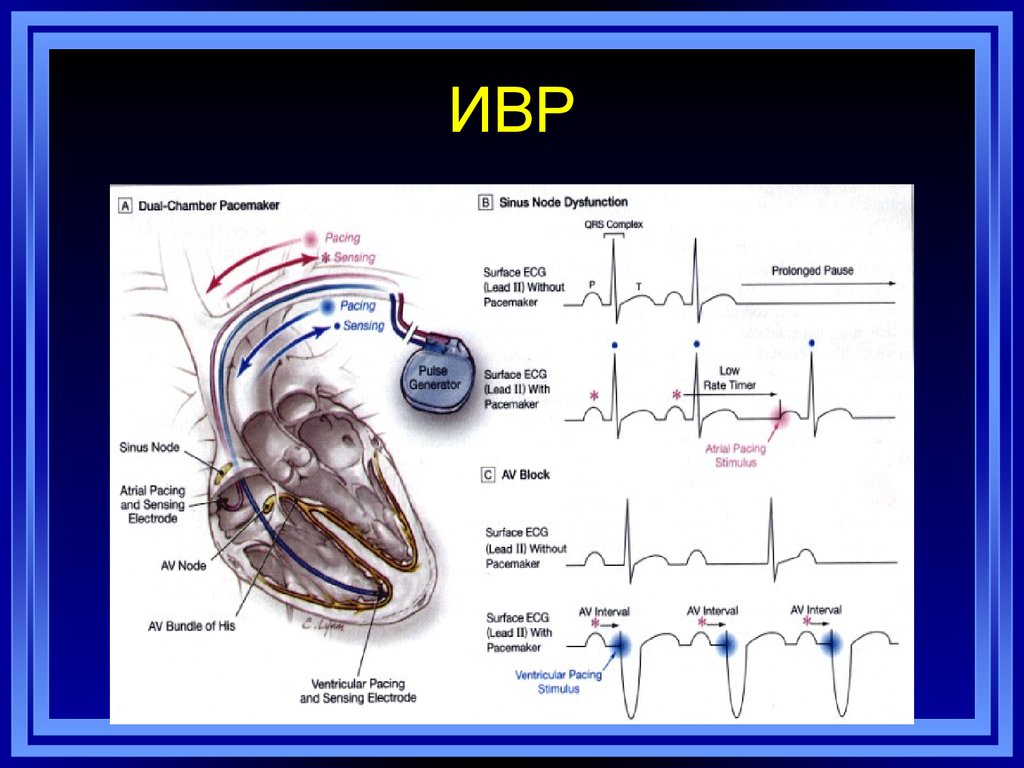
А.М.Борис, 2014104. ИВР
А.М.Борис, 2014105. Абсолютные показания для постоянной электрокардиостимуляции (имплантации ИВР) у взрослых при приобретенной АВ-блокаде
АВ блокада 3 степени и прогрессирующая АВ блокада 2степени любого анатомического уровня, сочетающаяся с
любым из следующих условий:
Симптомная брадикардия (включая остановку сердца)
Документированные периоды асистолии равные или более 3.0 секунд ,
либо любой выскальзывающий ритм <40 ударов в минуту в
бодрствующем состоянии у пациентов при отсутствии симптомов
После катетерной аблации АВ-узла или пучка Гиса
Если бессимптомная АВ блокада 2 и 3 степени возникает с
расширенным QRS (би- и трифасцикулярные блокады)
А.М.Борис, 2014
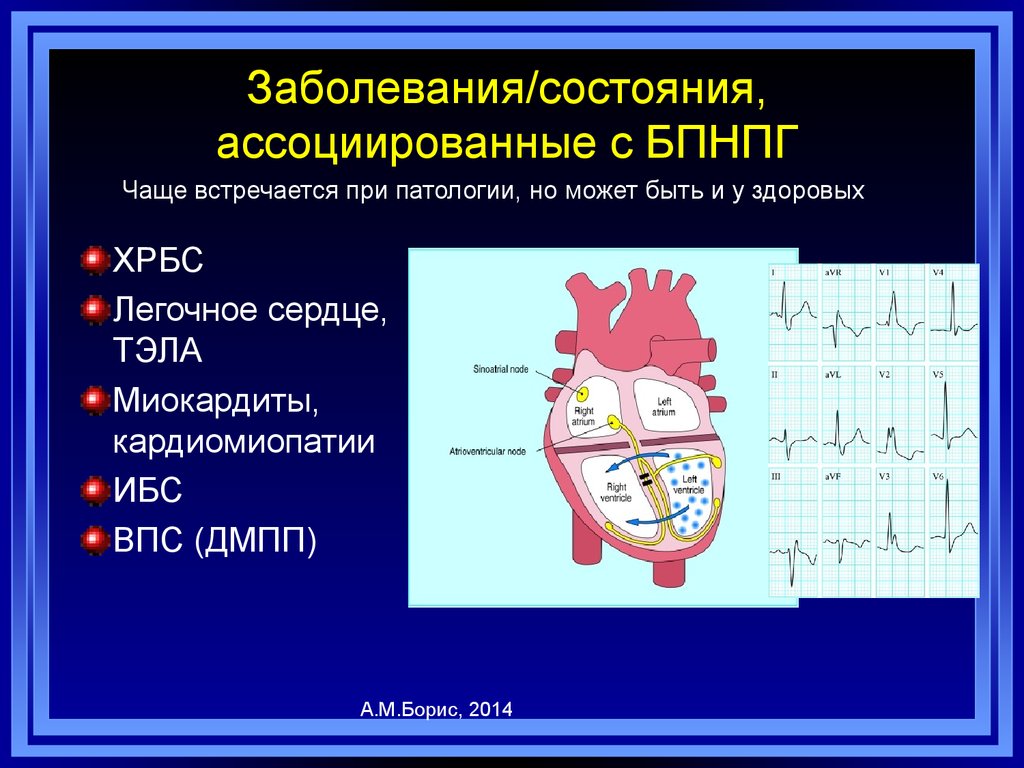
106. Заболевания/состояния, ассоциированные с БПНПГ
Чаще встречается при патологии, но может быть и у здоровыхХРБС
Легочное сердце,
ТЭЛА
Миокардиты,
кардиомиопатии
ИБС
ВПС (ДМПП)
А.М.Борис, 2014
107. БЛНПГ
В подавляющем большинствеслучаев развивается при
органической патологии
Ассоциируется с ИБС, АГ,
дилатационной
кардиомиопатией
А.М.Борис, 2014
108.
Сердечная ресинхронизацияСердечная ресинхронизация в сочетании с
оптимизацией АВ задержки улучшает
гемодинамическую деятельность, вынуждая
ЛЖ закончить сокращение и начать
расслабление ранее
Позволяет увеличить время наполнения
желудочка
ЭКГ до ресинхронизации
Скоординированная активация желудочков и
межжелудочковой перегородки
ЭКГ после
ресинхронизации
А.М.Борис, 2014
109.
Сердечная ресинхронизация(одновременная стимуляция правого и левого
желудочков)
Трансвенозный доступ
Стандартные стимулирующие электроды в ПП и ПЖ.
Специально созданный электрод для левых отделов
устанавливается в ЛЖ через коронарный синус
А.М.Борис, 2014
110.
Показаниядля ресинхронизирующей терапии
Симптомность на фоне оптимальной
медикаментозной терапии
NYHA ФК III/IV
QRS 120 мс
ФВ ЛЖ 35%
Даёт дополнительную возможность контроля ХСН пациентам с
желудочковой десинхронизацией в дополнение к оптимальной
медикаментозной терапии
А.М.Борис, 2014
111.
ПО
В
…
Ы
С
О
Р
А.М.Борис, 2014

































































 medicine
medicine