Similar presentations:
Врожденные пороки сердца. Классификация. Клинико-диагностические и дифференциально-диагностические критерии
1. Медицинский Университет Караганды Кафедра Внутренние Болезни № 1 СРС На тему: “Врожденные пороки сердца. Классификация.
Клиникодиагностические и дифференциально-диагностическиекритерии”.
Проверила: к.м.н., доцент Жусупова А.М.
Выполнила: ст.гр. 7057 Утегенова А.Д.
Караганда 2019
2. Содержание
ОпределениеЭтиология
Частота встречаемости
Классификация
Коарктация аорты
Митральный стеноз
Дефект предсердной перегородки
Дефект межжелудочковой перегородки
Открытый артериальный проток
Изолированный стеноз легочной артерии
Тетрада Фалло
Аномалия Эбштейна
Тауссиг-Бинга синдром
Список использованной литературы
3. Определение
врожденные пороки сердца (ВПС) представляют собойаномалии структуры и (или) функции сердечно-сосудистой
системы, возникающие в результате нарушения ее
эмбрионального развития.
4. Этиология
Аномалии анатомического развития сердца и крупных сосудовобычно формируются на 2-8-й неделе внутриутробного развития в
результате нарушения эмбрионального морфогенеза и могут быть
обусловлены как наследственными (генные, хромосомные,
геномные, зиготические мутации), так и средовыми факторами,
влияющими на развивающийся зародыш.
5. Частота встречаемости ВПС
дефект межжелудочковой перегородки (ДМЖП) – 15-23%;транспозиция магистральных сосудов (ТМС) – 9-20%;
тетрада Фалло (ТФ) – 8-14%;
коарктация аорты – 6-15%;
открытый артериальный проток (ОАП) – 6-18%;
открытый атриовентрикулярный канал – 2-5%;
дефект межпредсердной перегородки (ДМПП) – 2,5-16%;
аномальный дренаж лёгочных вен – 0,5-2%;
стеноз устья аорты – 2-7%;
стеноз лёгочной артерии – 6,8-9%.
6. Классификация
ВПС бледного типа сартериовенозным шунтом –
дефект межжелудочковой
перегородки, дефект
межпредсердной перегородки,
открытый артериальный проток;
атриовентрикулярная
коммуникация.
ВПС синего типа с
веноартериальным шунтом –
транспозиция магистральных
сосудов, тетрада Фалло, триада
Фалло, атрезия
трикуспидального клапана и т.д.
ВПС без сброса, но с
препятствием на пути кровотока
из желудочков– стенозы легочной
артерии и аорты, коарктация
аорты
7. Классификация
I. Пороки с неизмененным (или мало измененным) легочным кровотоком: аномалиирасположения сердца, аномалии дуги аорты, ее коарктация, стеноз аорты; недостаточность
клапана легочного ствола; митральный стеноз, атрезия и недостаточность клапана;
трехпредсердное сердце, пороки венечных артерий и проводящей системы сердца.
II. Пороки с гиперволемией малого круга кровообращения: 1) не сопровождающиеся ранним
цианозом - открытый артериальный проток, дефекты межпредсердной и межжелудочковой
перегородок, синдром Лютамбаше, аортолегочный свищ; 2) сопровождающиеся цианозом трикуспидальная атрезия с большим дефектом межжелудочковой перегородки, открытый
артериальный проток с выраженной легочной гипертензией и током крови из легочного ствола
в аорту.
III. Пороки с гиповолемией малого круга кровообращения: 1) не сопровождающиеся
цианозом - изолированный стеноз легочного ствола; 2) сопровождающиеся цианозом - триада,
тетрада и пентада Фалло, трикуспидальная атрезия с сужением легочного ствола или малым
дефектом межжелудочковой перегородки, аномалия Эбштейна (смещение створок
трикуспидального клапана в правый желудочек), гипоплазия правого желудочка.
IV. Комбинированные пороки с нарушением взаимоотношений между различными отделами
сердца и крупными сосудами: транспозиция аорты и легочного ствола (полная и
корригированная), их отхождение от одного из желудочков, синдром Тауссиг - Бинга, общий
артериальный ствол, трехкамерное сердце с единым желудочком и др
8. I. Коарктация аорты, перерыв дуги аорты
Коарктация аорты - это сужение аорты в областиперешейка. По отношению к артериальному протоку
КоАо можно разделить на предуктальную,
юкстадуктальную и постдуктальную.
9.
Перерыв дуги аорты:- Тип А: отсутствие просвета аорты на
уровне её перешейка.
- Тип В: отсутствие просвета аорты
между левой сонной артерией и
подключичной артерией.
- Тип С: отсутствие просвета аорты
между брахиоцефальным стволом и
левой сонной артерией
10. Диагностические критерии
Жалобы на:· головные боли, тяжесть и ощущение пульсации в голове, быстрая умственная утомляемость, ухудшение памяти
и зрения, носовые кровотечения;
· боли в области сердца, ощущение перебоев, сердцебиение, одышка;
· чувство слабости и похолодание нижних конечностей, боли викроножных мышцах при ходьбе;
· признаки сердечной недостаточности у новорожденных: утомляемость при кормлении, тахикардия, застойные
хрипы в легких, тахипноэ, потливость, медленная прибавка истинного веса, гепатомегалия.
Анамнез:
· часто порок развития сосудов замечен с рождения либо в раннем детстве;
· реже порок развития выявлен в период полового созревания или позже;
· наследственность.
Физикальное обследование:
общий осмотр: наличие гиперпигментации, гипергидроз, гипертрихоз, «винное пятно».
пальпация:
· пальпация бедренных артерий (может быть нормальной у новорожденных с большим ОАП) – ослаблена либо
отсутствует.
· измерение давления на верхних и нижних конечностях (наличие градиента более 20мм.рт.ст.) с определением
лодыжечно-плечевого индекса (норма 0.9-1.35).
аускультация:
· относительно небольшой систолический шум во втором – четвертом межреберье у края грудины и сзади между
лопатками.
11.
Обзорная рентгенография ОГК: узурация ребер и гипертрофия миокарда левогожелудочка.
Эхокардиография/УЗАС: наличие сужения и нарушение кровотока нисходящего отдела
аорты, наличие градиента более 20 мм.рт.ст., гипертрофию миокарда левого желудочка,
исключение сопутствующей патологии.
КТ-ангиография: позволяет определить локализации, протяженность, наличие
сопутствующих аномалий.
ЭКГ: признаки гипертрофии левого желудочка.
Катетеризация полостей сердца с аортографией: визуализация поражения аорты,
сопутствующих пороков.
12. Митральный стеноз
это сужение отверстия митральногоклапана (левого
атриовентрикулярного),
препятствующее поступлению крови
из ЛП в ЛЖ.
13. Диагностические критерии
СимптомыТипичные
Одышка
Признаки
Специфические
усиленный (хлопающий) I тон, интенсивность которого
снижается по мере прогрессирования стеноза;
диастолический шум с максимумом на верхушке
(мезодиастолический, пресистолический, пандиастолический),
который необходимо выслушивать в положении на левом боку.
Ортопноэ
следующий за II тоном тон открытия митрального клапана,
исчезающий при 5 кальцинозе клапана
Синюшно- розовый румянец на щеках
(facies mitralis)
диастолический шум с максимумом на верхушке
(мезодиастолический, пресистолический, пандиастолический),
который необходимо выслушивать в положении на левом боку
Дисфония (синдром Ортнера)
на ЭКГ Р-mitrаle (широкий, с зазубриной PQ), отклонением
электрической оси сердца вправо, особенно при развитии
легочной гипертензии, а также гипертрофией правого (при
изолированном митральном стенозе) и левого (при сочетании с
митральной недостаточностью) желудочков
Боли в груди, напоминающие
стенокардию напряжения
наличие тромба в полости левого предсердия
Отек лѐгких
Кровохарканье
Пароксизмальная ночная одышка
Снижение толерантности к физическим
нагрузкам
Слабость, утомляемость, увеличение
времени восстановления после
физических нагрузок
Снижение аппетита
Сердцебиение и перебои в работе сердца
Диагностические критерии
14. Инструментальные исследования:
ЭКГ: признаки перегрузки с гипертрофией левого предсердия(увеличение и расширение и раздвоение его верхушки - «P-mitrale»;
перегрузка и гипертрофия правого желудочка (смещение интервала S-T
вниз от изолинии во II-III отведениях, отклонение ЭОС вправо);
мерцательная аритмия.
Рентгенографическое исследование: сглаживание талии сердца по
левому контуру при прямой проекции за счет 2 и 3 дуги (легочной
артерии и левого предсердия); тень левого предсердия располагается
высоко над тенью диафрагмы в переднезадней проекции; в левой косой
проекции контрастированный пищевод отклоняется по дуге малого
радиуса, и левое предсердие занимает 1/3 размера сердца, тень которого
располагается высоко над диафрагмой.
ЭхоКГ: ЭхоКГ позволяет уточнить факт дисфункции и ее характер, а также
провести динамическую оценку состояния сердца и гемодинамики.
Рекомендации по регистрации данных и измерений при рутинном
использовании для количественной оценки митрального стеноза.
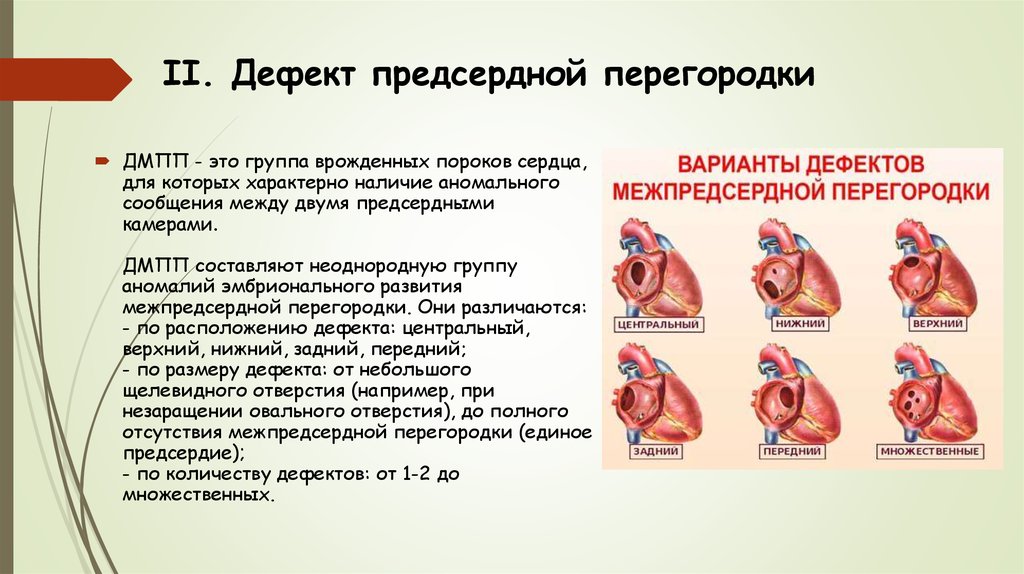
15. II. Дефект предсердной перегородки
ДМПП - это группа врожденных пороков сердца,для которых характерно наличие аномального
сообщения между двумя предсердными
камерами.
ДМПП составляют неоднородную группу
аномалий эмбрионального развития
межпредсердной перегородки. Они различаются:
- по расположению дефекта: центральный,
верхний, нижний, задний, передний;
- по размеру дефекта: от небольшого
щелевидного отверстия (например, при
незаращении овального отверстия), до полного
отсутствия межпредсердной перегородки (единое
предсердие);
- по количеству дефектов: от 1-2 до
множественных.
16. Диагностические критерии
отставание в физическом развитии, частые пневмонии, легочная гипертензия, бледность, одышка.При дефектах среднего и большого размера первые признаки врожденного порока сердца могут
обнаруживаться уже в первом полугодии или к концу года жизни.
Заболевание проявляется следующими признаками:
- стойкая бледность;
- умеренное отставание в физическом развитии;
- недостаточный прирост массы тела;
- склонность к частому возникновению респираторных заболеваний, особенно рецидивирующим
бронхитам (реже - пневмониям).
Респираторные заболевания при ДМПП могут протекать со скудными общеклиническими и
острофазовыми показателями, но с выраженной физикальной симптоматикой со стороны легких
(длительный влажный кашель, обильные рецидивирующие влажные хрипы, стойкая одышка и
другие). Это обусловлено наличием гиперволемии малого круга кровообращения.
В связи с частичным "обкрадыванием" большого круга кровообращения и недостаточным притоком
крови на периферию, к 5-7 годам жизни дети чаще выглядят бледными, субтильными, умеренно
равномерно отставая в росте, массе тела и физическом развитии. Предположительно это
обуславливает склонность таких детей к головокружениям, обморокам, а также характерные жалобы
на быструю утомляемость и одышку при физической нагрузке.
Появляющиеся позже жалобы на колотье в сердце, перебои, сердцебиение и чувство замирания
связаны с перегрузкой правых отделов сердца на фоне неадекватно низкого коронарного кровотока.
17.
При небольшой величине дефекта (до 10-15 мм) дети развиваются нормально, удовлетворительнопереносят нагрузки. Первые симптомы порока могут появляться у них в возрасте старше 10 лет.
Несмотря на постоянную бледность, для детей с ДМПП не характерно наличие цианоза,
поскольку легочная гипертензия и сердечная недостаточность у них чаще формируются лишь к 20
годам. В 5-8% случаев ДМПП, при больших дефектах и быстро прогрессирующей легочной
гипертензии, в более старшем возрасте отмечается деформация грудной клетки в виде умеренного
центрального сердечного горба, обусловленная дилатацией и гипертрофией правого желудочка.
Границы сердца увеличены вправо и вверх за счет предсердий, но при больших дефектах и в
старшем возрасте отмечается также расширение левой границы сердца, как правило, за счет правого
желудочка, оттесняющего левый желудочек кзади. Выраженная кардиомегалия возникает редко.
Аускультация
I тон чаще усилен. II тон, как правило, усилен и расщеплен над легочной артерией.
Отмечается систолический шум средней интенсивности и продолжительности, не грубого тембра.
Шум выслушивается локально во 2-3-м межреберьях слева от грудины, умеренно иррадиирует к
левой ключице (реже - к 5-й точке). Шум лучше выслушивается в положении больного лежа, на
глубине максимального выдоха. При физической нагрузке шум при ДМПП усиливается, в отличие
от физиологического шума, который исчезает при нагрузке.
Кроме основного систолического шума, у детей старшего возраста может выслушиваться
короткий мезодиастолический шум относительного трикуспидального стеноза (шум Кумбса),
связанный с увеличенным кровотоком через правое атриовентрикулярное отверстие.
В поздних стадиях заболевания, при значительном расширении ствола легочной артерии, у 10-35%
больных иногда появляется нежный протодиастолический шум относительной
недостаточности пульмонального клапана (шум Грэма Стилла).
18. Инструментальные исследования
Рентгенография грудной клетки. Наиболее часто выявляется нормальное или легкое увеличениекардиоторакального индекса с усилением сосудистого легочного рисунка и расширением центральной
легочной артерии.
ЭКГ. Наиболее частые признаки:
- отклонение электрической оси вправо;
- гипертрофия правого желудочка;
- удлинение комплекса QRS ‹120 мс в правых отведениях с неполной блокадой правой ножки Гиса;
- в случае дефекта первичного отверстия наблюдается отклонение электрической оси влево на фоне
гипертрофии правого желудочка.
Эхокардиография. Наиболее важные признаки включают дилатацию правого предсердия и правого
желудочка, часто сопровождающиеся дилатацией легочной артерии. Правые отделы сердца испытывают
перегрузки объемом, что может приводить к парадоксальным (вперед при систоле) движениям
межжелудочковой перегородки.
Предсердный дефект нужно визуализировать непосредственно, что чаще всего удается
при субкостальном доступе. Обследование должно включать определение размера и
количества дефектов, локализацию в перегородке, описание краев, количество и ассоциированные
аномалии (например, аномальный дренаж легочных вен).
Визуализация дефекта венозного синуса может оказаться затруднительной, но он должен подозреваться у
всех пациентов с непонятным увеличением правых отделов сердца.
МРТ и КТ сердца являются альтернативными методами исследования, если при эхокардиограмме не
было получено достаточно данных. В частности, при оценке перегрузки объемом правого желудочка и
состояния легочных венозных анастомозов.
Катетеризация сердца. Проводится пациентам с высоким легочным артериальным давлением (по
данным эхокардиографического исследования) для определения легочного сосудистого сопротивления
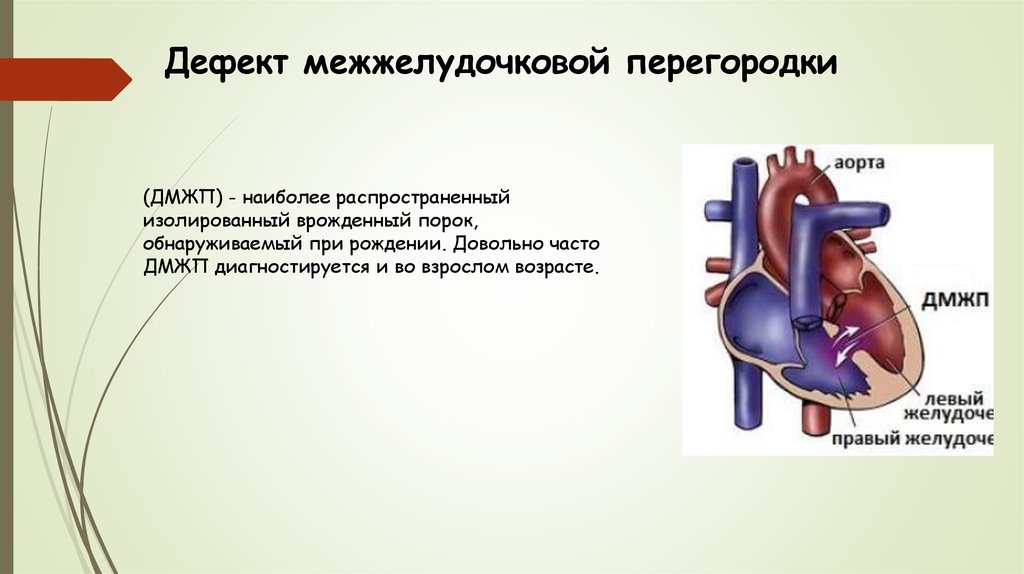
19. Дефект межжелудочковой перегородки
(ДМЖП) - наиболее распространенныйизолированный врожденный порок,
обнаруживаемый при рождении. Довольно часто
ДМЖП диагностируется и во взрослом возрасте.
20. Диагностические критерии
Жалобы на одышку, сердцебиение, утомляемость, возникающая после физическихнагрузок; плохую прибавку массы тела, частые инфекционные заболевания легких.
Наличие сердечного горба, развивающийся в результате длительного давления
увеличенных отделов сердца на переднюю стенку грудной клетки.
Систолическое "кошачье мурлыканье" обыкновенно лучше всего прощупывается
приблизительно посередине грудны возле ее левого края. Как правило, симптом
"кошачьего мурлыканья" бывает весьма отчетливым и относится к наиболее важным
признакам дефекта межжелудочковой перегородки.
При аускультации сердца выслушивается грубый систолический шум, который обычно
бывает максимальным в пределах левой нижней стернальной границы, резко
акцентирован второй тон над легочной артерией. Когда давление в ПЖ низкое, шум
ДМЖП «дующий» и пансистолический. При постепенном увеличении давления в ПЖ
шум становится более низким, короче и мягче. Шумы при малых мышечных ДМЖП
обычно очень высокие и занимают начало систолы только потому, что мышечное
сокращение закрывает дефект.
21. Инструментальные исследования
Эхокардиография - Проводится для оценки тяжести заболевания, определения локализациидефекта, количества и размера дефектов, степени перегрузки левого желудочка объемом. При
исследовании необходимо проверить наличие недостаточности аортального клапана, возникающей
как результат пролапса правой или некоронарной створки (в особенности при дефектах выносящего
тракта и высоко локализованных мембранозных дефектах).
МРТ осуществляется в случаях, когда при проведении Эхо-КГ не удается получить достаточно
данных, особенно при оценке степени перегрузки объемом левого желудочка или количественной
оценке шунта.
Катетеризация сердца проводится при высоком легочном артериальном давлении (по результатам
ЭхоКГ) для определения легочного сосудистого сопротивления.
Рентгенография грудной клетки. Степень кардиомегалии и выраженности легочного рисунка
напрямую зависит от величины шунта. Увеличение тени сердца связано в основном с левым
желудочком и левым предсердием, в меньшей степени - с правым желудочком. При соотношении
легочного и системного кровотока 2:1 и более, наступают заметные изменения легочного рисунка.
ЭКГ - изменения отражают степень нагрузки на левый или правый желудочек. У новорожденных
сохраняется доминантность правого желудочка. По мере нарастания сброса через дефект возникают
признаки перегрузки левого желудочка и левого предсердия.
22. Открытый артериальный проток
ОАП – открытый артериальныйпроток, правомочен как диагноз, при
персистенции его в течение первых
48-72 часов жизни после рождения.
Типичная локализация – с левой
стороны аорты. Начинается от места
соединения перешейка аорты с
нисходящей аортой, впадает в устье
левой легочной артерии. Возможны
другие варианты расположения
ОАП, сочетающиеся с различными
пороками развития ССС.
23. Диагностические критерии
Жалобы и анамнез:Легкие: • повышенный переход жидкости и белка в интерстициальное
пространство легких, компенсирующийся вначале активацией лимфодренажа;
позже возникает интерстициальный отек легких со снижением их растяжимости,
что способствует развитию бронхо-легочной дисплазии.
Сердце: • увеличение сердечного выброса за счет рециркуляции крови (в норме
250 мл/кг/мин); • перегрузка объемом и развитие сердечной недостаточности.
Другие органы: • низкий диастолический кровоток, в первую очередь органов
брюшной полости и почек; • нарушение функции желудочно-кишечного тракта,
нарастание «остаточных объемов» в желудке, опасность развития нэк; • почечная
недостаточность с олигурией, повышением уровня креатинина; • нарушается
перфузия головного мозга (ишемическая энцефалопатия).
24.
Физикальное обследованиеСердечно-сосудистая система:
• систолический шум в левой подключичной области, вначале не постоянный;
усиленный сердечный толчок; • выраженная тахикардия; • сниженное
диастолическое давление; • пульсовое давление> 25 мм.рт.ст.
Дыхательная система: • лабильность дыхания, колебания рО2; • отсутствие
положительной динамики на респираторную терапию; • нарастание тяжести
дыхательных нарушений.
Желудочно-кишечный тракт: • «остаточные объемы» в желудке; • развитие НЭК,
вследствие сниженной перфузии; • гепатомегалия на 7-10 сутки жизни.
Функция почек: • олигоурия или анурия. Адекватный объем мочи не всегда
означает наличие нормального функционирования почек.
25. Инструментальные исследования:
Электрокардиограмма:• объемная перегрузка левого желудочка; • гипертрофиялевого и правого желудочков, иногда гипертрофия левого предсердия (при
средних и больших ОАП); • гипертрофия правого желудочка (при развитии
легочной гипертензии).
Рентгенография органов грудной клетки – диффузное усиление легочного рисунка,
подчеркнутость междолевой плевры, кардиомегалия.
Эхо КГ: • размеры камер сердца; • функции миокарда; • фазовый анализ систолы, а
также состояние клапанов и камер сердца, полых и легочных вен, легочной
артерии и аорты.
Доплерсонография с цветным отображением потоков – наиболее информативная
методика для диагностики шунтирования крови через поток слева направо. Данное
исследование позволяет оценить: • вязкость крови и сердечный выброс;
визуализировать внутри и внесердечные шунты; • при обструктивных поражениях
позволяет оценить турбулентность потока и пиковые градиенты давления.
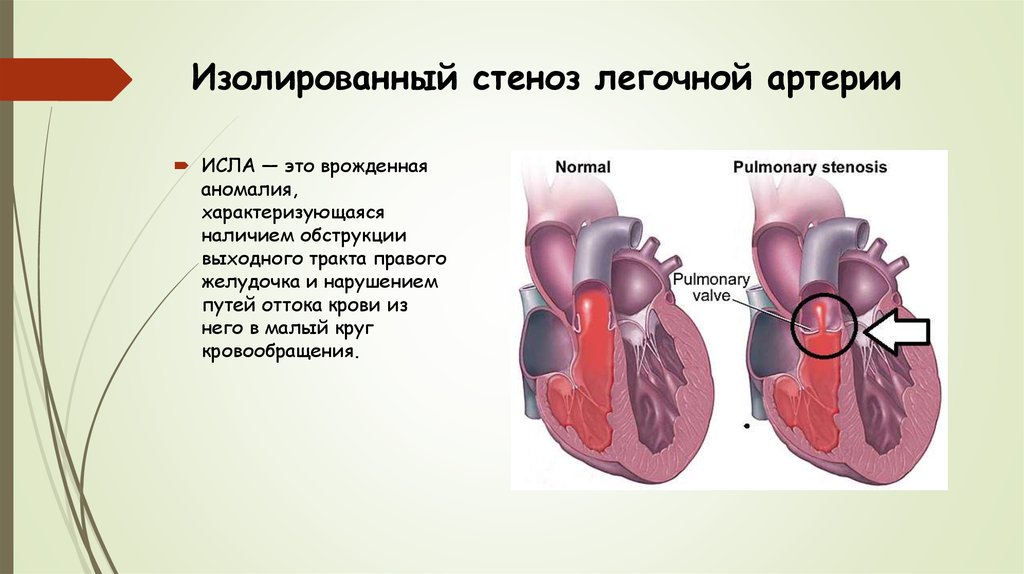
26. Изолированный стеноз легочной артерии
ИСЛА — это врожденнаяаномалия,
характеризующаяся
наличием обструкции
выходного тракта правого
желудочка и нарушением
путей оттока крови из
него в малый круг
кровообращения.
27. Диагностические критерии
— препятствие на пути выброса крови из правого желудочка;— повышение давления в правом желудочке;
— изменение структуры сердечного цикла в сторону удлинения периода
изгнания;
— градиент (перепад) систолического давления между правым желудочком и
легочной артерией;
— гипертрофия правого желудочка с уменьшением его объема;
— повышение диастолического давления в правом желудочке;
— повышение систолического давления в правом предсердии;
— гипертрофия и дилатация правого предсердия, нередко дилатация
овального окна и сброс из правого предсердия в левое и появление цианоза.
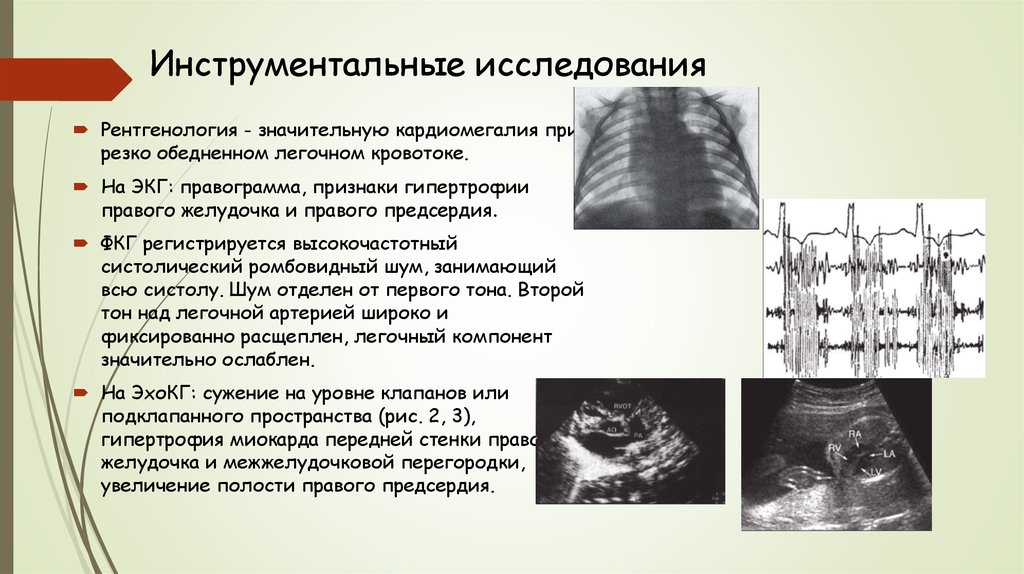
28. Инструментальные исследования
Рентгенология - значительную кардиомегалия прирезко обедненном легочном кровотоке.
На ЭКГ: правограмма, признаки гипертрофии
правого желудочка и правого предсердия.
ФКГ регистрируется высокочастотный
систолический ромбовидный шум, занимающий
всю систолу. Шум отделен от первого тона. Второй
тон над легочной артерией широко и
фиксированно расщеплен, легочный компонент
значительно ослаблен.
На ЭхоКГ: сужение на уровне клапанов или
подклапанного пространства (рис. 2, 3),
гипертрофия миокарда передней стенки правого
желудочка и межжелудочковой перегородки,
увеличение полости правого предсердия.
29. Тетрада Фалло
Тетрада Фалло — наиболее часто встречающийсясиний порок сердца, диагностируемый через год
после рождения и составляющий около 10 % всех
врожденных пороков сердца. Дефект развивается в
результате антерокраниального отклонения
выходного отдела перегородки, в результате чего
образуется четыре патогномоничных признака
тетрады Фалло: нерестриктивная форма дефекта
межжелудочковой перегородки, «сидящая верхом»
аорта (более чем 50 %), стеноз легочного ствола
(инфундибулярная, клапанная или, как правило,
комбинация обеих) с надклапанным стенозом или
стенозом легочного ствола или без него и,
соответственно, гипертрофией правого желудочка.
30. Диагностические критерии
цианоз, одышка по типу диспноэ, анемии, одышечно-цианотические приступы.Клиника развитие слабости после физической нагрузки. Появляется головокружение, развивается тахикардия,
резко усиливается цианоз. Во время физической нагрузки увеличивается сброс венозной крови, усиливается
гипоксемия. Это ведет к развитию дополнительного кислородного голодания тканей; в свою очередь в ответ
на физическую нагрузку повышается их потребность в кислороде.
При осмотре больных видимые слизистые оболочки и кожные покровы цианотичны. Цианотическая окраска,
интенсивность синевы могут быть самыми разнообразными в зависимости от тяжести состояния, развития
коллатералей сосудов, степени нагрузки.
При перкуссии границы сердца несколько расширены в обе стороны. Резкое расширение границ сердца
и декомпенсация кровообращения наблюдаются редко, обычно характерно для терминальных состояний.
При аускулыпации слева от грудины во втором-третьем межреберье слышен “сухой” грубый систолический
шум. Интенсивность его варьирует в зависимости от степени сужения выходного отдела правого желудочка и
легочной артерии. У больных с резко выраженным сужением удается выслушать лишь короткий, «сухой»,
иногда слабый систолический шум. При атрезии легочной артерии шума может не быть. Обычно шум
достаточно грубый и занимает всю систолу, II тон над легочной артерией ослаблен. В тех случаях, когда
во втором межреберье слева слышен грубый щелчок захлопывания аортальных клапанов, его следует
расценивать как II тон, передающийся с расширенной аорты.
31. Инструментальные исследования
На ЭКГ отклонение ЭОС вправо. Правый желудочекгипертрофирован, однако симптомов резко выраженной
перегрузки и растяжения правого желудочка не наблюдается,
Зубец Р у большинства больных увеличен в стандартных
отведениях, однако он не такой высокий и расширенный.
На обзорной рентгенограмме небольшое увеличение размеров
сердца. Вследствие гипертрофии стенок правого желудочка
и умеренного расширения его полости сердце по своей форме
напоминает деревянный башмачок.
катетеризация сердца с записью кривой давления, которую
необходимо получить при медленном проведении катетера
из ветвей легочной артерии в полость правого желудочка.
ЭхоКГ: степень декстропозиции аорты, исключить возможность
аортального клапанного стеноза, а также, что очень важно,
возможное сочетание порока с идиопатическим
гипертрофическим стенозом выходного отдела левого
желудочка.
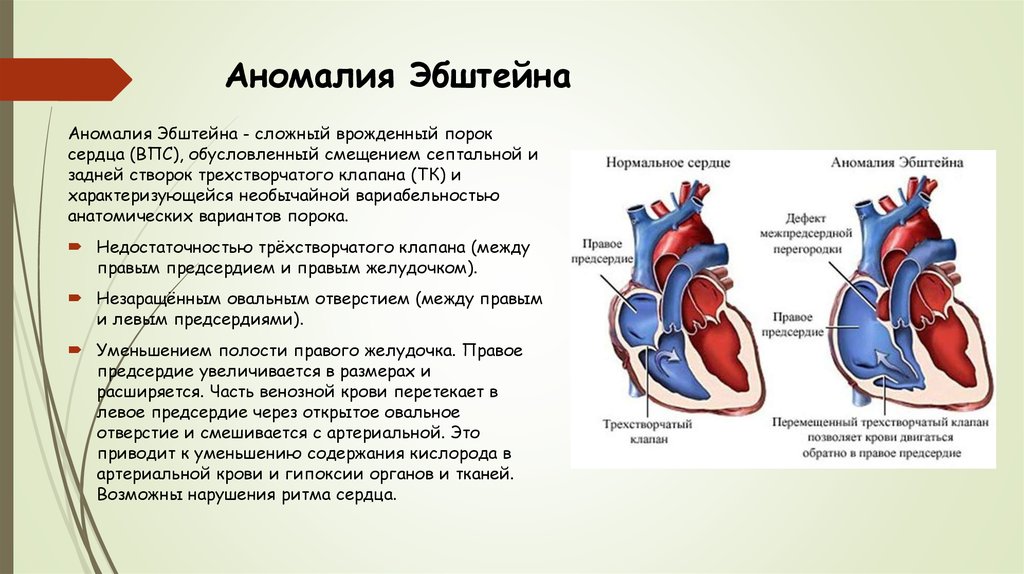
32. Аномалия Эбштейна
Аномалия Эбштейна - сложный врожденный пороксердца (ВПС), обусловленный смещением септальной и
задней створок трехстворчатого клапана (ТК) и
характеризующейся необычайной вариабельностью
анатомических вариантов порока.
Недостаточностью трёхстворчатого клапана (между
правым предсердием и правым желудочком).
Незаращённым овальным отверстием (между правым
и левым предсердиями).
Уменьшением полости правого желудочка. Правое
предсердие увеличивается в размерах и
расширяется. Часть венозной крови перетекает в
левое предсердие через открытое овальное
отверстие и смешивается с артериальной. Это
приводит к уменьшению содержания кислорода в
артериальной крови и гипоксии органов и тканей.
Возможны нарушения ритма сердца.
33. Диагностические критерии
Жалобы на одышку и сердцебиение.Аускультативно выявляются глухие, ослабленные тоны. Часто выслушивается ритм
«галопа», т. е. трех- или четырехчленный ритм, обусловленный раздвоением I и II
тонов сердца или наличием дополнительных III и IV тонов.
На ЭКГ обнаруживается ряд характерных признаков. Регистрируются высокие
пикообразные зубцы Р, которые указывают на гипертрофию и дилатацию правого
предсердия. Другими симптомами являются блокада правой ножки пучка Гиса при
отсутствии признаков гипертрофии правого желудочка, склонность к нарушениям
сердечного ритма и расстройствам предсердно-желудочковой проводимости.
на рентгенограмме в переднезадней проекции обнаруживается выраженная
кардиомегалия с характерной шаровидной конфигурацией сердца. Правый
кардиовазальный угол смещен вверх, что указывает на увеличение правого
предсердия. Сосудистый пучок узкий, левые отделы сердца обычно не увеличены.
ЭхоКГ. Отмечаются деформация эхосигнала от створок и объемное увеличение
размеров правого предсердия.
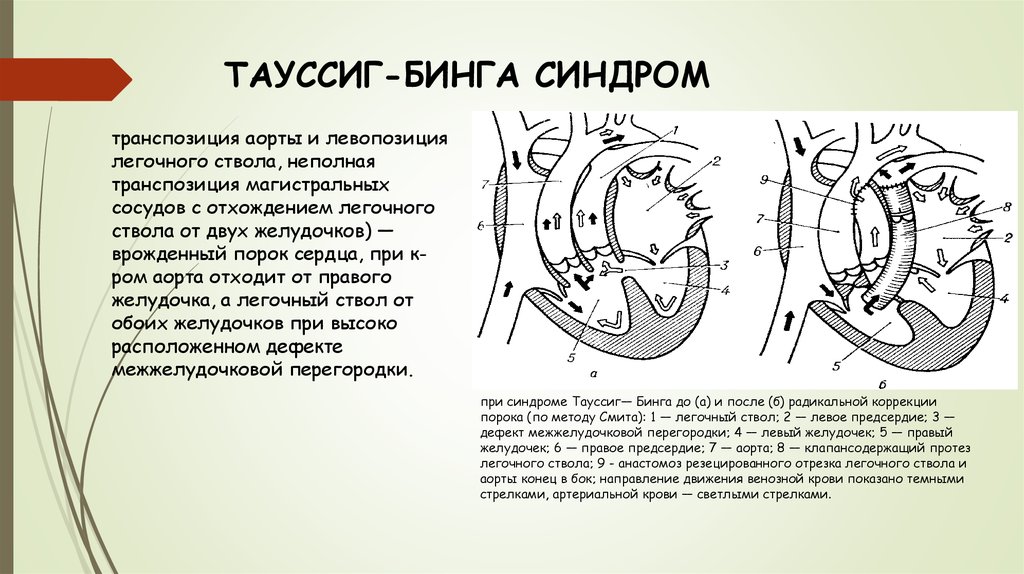
34. ТАУССИГ-БИНГА СИНДРОМ
транспозиция аорты и левопозициялегочного ствола, неполная
транспозиция магистральных
сосудов с отхождением легочного
ствола от двух желудочков) —
врожденный порок сердца, при кром аорта отходит от правого
желудочка, а легочный ствол от
обоих желудочков при высоко
расположенном дефекте
межжелудочковой перегородки.
при синдроме Тауссиг— Бинга до (а) и после (б) радикальной коррекции
порока (по методу Смита): 1 — легочный ствол; 2 — левое предсердие; 3 —
дефект межжелудочковой перегородки; 4 — левый желудочек; 5 — правый
желудочек; 6 — правое предсердие; 7 — аорта; 8 — клапансодержащий протез
легочного ствола; 9 - анастомоз резецированного отрезка легочного ствола и
аорты конец в бок; направление движения венозной крови показано темными
стрелками, артериальной крови — светлыми стрелками.
35. Критерии
Формирование Т.— Б. с. связано с тем, что в процессе эмбрионального развитияартериального конуса не происходит сдвига луковицы сердца к средней
линии. В результате недостаточного развития луковично-желудочкового
выступа одновременно образуется дефект межжелудочковой перегородки.
Основные проявления порока определяются особенностями создающейся при
этом гемодинамики: кровь из правого желудочка поступает в аорту, а также в
легочный ствол (рис., а). Давление в правом желудочке и аорте одинаковое, а
в левом желудочке давление равно или немного меньше, чем в правом.
Характерной особенностью Т.— Б. с. является стойкая легочная гипертензия
(см. Гипертензия малого круга кровообращения) при отсутствии клапанного
стеноза легочного ствола, приводящая к склерозу сосудов малого круга
кровообращения и уменьшению эффективности легочного кровотока.
Насыщение крови кислородом в аорте при Т.— Б. с. ниже, чем в легочном
стволе, что приводит к гипоксемии различной степени. Диаметр легочного
ствола при Т. — Б. с. в 2—3 раза больше диаметра аорты.
36. Диагностические критерии
Дети с Т.— Б. с. заметно отстают в развитии. У больных отмечается цианоз срождения, деформация дистальных (ногтевых) фаланг в виде барабанных
палочек, выраженная одышка, однако без одышечно-цианотических приступов.
Границы сердца перкуторно умеренно увеличены; отмечается систолическое
дрожание во втором межреберье слева от грудины и несколько ниже.
Аускультативно определяются акцент II тона и пансистолический шум.
Рентгенологически чаще всего сердце нормальных размеров, легочный рисунок
по периферии обеднен, корни легких расширены. Слева резко выбухает дуга
легочного ствола, пульсация к-рого усилена.
На ЭКГ — отклонение электрической оси вправо, гипертрофия правого
желудочка.
ангиокардиография - позволяющими выявить высокое давление в правом
желудочке и стволе легочной артерии, высокое насыщение кислородом крови в
ней.
37. Список использованной литературы
КЛИНИЧЕСКИЙ ПРОТОКОЛ ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА У ВЗРОСЛЫХ от «27» октября 2016года
Статья ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА авторы Елена Евгеньевна Чепурных1 , Евгений Георгиевич
Григорьев от 2014 года
Клинические протоколы Коарктация аорты от 2015 года
ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА - СПРАВОЧНИК ДЛЯ ВРАЧЕЙ - Под редакцией Е.В. Кривощекова
И.А. Ковалева В.М. Шипулина от 2009 года.
Митральный стеноз протокол от «27» октября 2016 года
Клинический протокол Дефект предсердной перегородки
Клинические рекомендации Дефект межжелудочковой перегородки от 2016 года.
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК от
«4» июля 2014 года
Изолированный стеноз легочной артерии – автор Калашникова Е.А., Никитина Н.А. от 2014 года.
Клинический протокол Тетрада Фалло
Клинические рекомендации АНОМАЛИЯ ЭБШТЕЙНА от 2017 года.
































 medicine
medicine