Similar presentations:
Доброкачественные и злокачественные опухоли органов дыхания
1. Министерство Образования Республики Казахстан Карагандинский Государственный Медицинский Университет Кафедра патологической
анатомии и судебной медициныСРС
Доброкачественные и злокачественные
опухоли органов дыхания
Выполнила: гр. 2-092 ОМ
Проверил: Журавлев С.Н
Караганда 2015 г.
2. Содержание
ВведениеI. Опухоль
II. Теории опухолевого роста
III. Морфогенез опухолей
IV. Гистогенез опухолей
V. Доброкачественные опухоли органов дыхания
VI. Злокачественные опухоли органов дыхания
Заключение
Список использованной литературы
3. Введение
Впоследнее
время
отмечается
рост
заболеваемости опухолями органов дыхания и, в
частности, раком бронхов и легких. Соотношение
заболеваемости среди мужчин и женщин 10 : 1.
Социологические,
клинические
и
экспериментальные наблюдения показали связь
заболеваемости раком органов дыхания с
определенными
факторами
(хронические
воспалительные процессы, послевоспалительные
остаточные изменения, пневмокониозы, курение,
травмы, наследственность, детренированнность).
4. Опухоли
I.Опухоли
- Это патологический процесс, характеризующийся
безудержным размножением клеток, в связи с потерей
способности их к дифференцировке, который не
контролируется нейрогуморальными механизмами, рост
опухолевых клеток бесконтрольный и автономный.
Опухолевые клетки обладают особыми свойствами,
которые отличаются от нормальных клеток. Эти особые
свойства получили название анаплазия или катаплазия.
Для опухолевых клеток характерен морфологический
атипизм, важным проявлением является появлением
патологических митозов. Он может быть тканевым и
клеточным.
5.
Тканевой атипизм характеризуется нарушениеморганотипической
и
гистотипической
дифференцировки и соотношением паренхимы и
стромы опухолевой ткани, морфологические
свойства клеток сохраняются и можно определить
его
гистогенез.
Он
характерен
для
доброкачественных , зрелых опухолей.
6.
Клеточныйатипизм
отражает
нарушение
цитотипической дифференцировки и появлением
атипических клеток с их полиморфизмом. Порой
дифференцировка опухолевой ткани нарушена
значительно, что затрудняет определить их
гистогенез. Он характерен для незрелых,
злокачественных опухолей.
7.
Этиология опухолей – полиэтиологична и, какправило, имеет место сочетание нескольких
причин или факторов риска развития опухолей.
Среди них особое место занимают канцерогенные
вещества.
8. Теории опухолевого роста
II.Теории опухолевого роста
Теория опухолевого поля, созданная В. Уиллисом
(1953), которая раскрывает стадийный характер
развития опухоли. Согласно этой теории, в организме
возникают множественные точки роста - очаговые
пролифераты, что составляет «опухолевое поле». В
этой зоне происходит постепенная трансформация
очагов пролифератов из центра к периферии до
слияния очагов в единый опухолевый узел. В период
формирования опухоли, её трансформации, характерен
аппозиционный рост. При этом происходит переход
неопухолевых клеток в опухолевые, опухоль как бы
растет «сама из себя» в виде узла, формируя вокруг
себя фиброзную капсулу.
9.
Теория опухолевой прогрессии (Фулдс, 1969) согласнокоторой,
происходит
постоянный
стадийный
прогрессирующий рост опухоли с прохождением
опухолью ряда качественно разных стадий.
В
формировании
опухоли
несомненна
роль
взаимоотношений эпителия и соединительной ткани
(В. Г. Гаршин, 1939), при котором имеет место
врастание эпителия в подлежащую ткань.
10. Морфогенез опухолей
III. Морфогенез опухолейВ морфогенезе злокачественных опухолей выделяют 4
стадии:
1) Предопухоли – гиперплазии и предопухолевая
дисплазия
2) Неинвазивная опухоль
3) Инвазивный рост опухоли
4) Метастазирование
Внешний вид опухоли макроскопический и ее размеры могут
быть различными: от небольших размеров до гигантских; ву
виде полипозных или сосочковых разрастаний, приобретать
грибовидную форму или блюдцеобразную. Все опухоли
имеют органоидное строение и представлены паренхимой
опухолевой ткани и ее стромой.
11.
Консистенция опухоли зависит от соотношениястромы опухоли и ее паренхимы, поэтому могут быть
плотные и мягкие.
Вторичные изменения в опухолевой ткани присущи
злокачественной опухоли и могут быть представлены
в виде очагов некроза, кровоизлияний, воспаления,
ослизнения ткани, петрификации, полей склероза,
гиалиноза,
ороговения
клеток,
что
может
сопровождаться
формированием
«раковых
жемчужин»
или
гиперкератоза,
образование
кистозных структур, как следствие некроза.
12. Классификация опухолей
№Гистогенез опухолей
I
Эпителиальные опухоли без специфической
локализации (органоспецифический)
II
Опухоли экзо- и эндокринных желез, а также
эпителиальных покровов (органонеспецифические)
III
Мезенхимальные опухоли
IV
Опухоли меланинобразующей ткани
V
Опухоли нервной системы и оболочек мозга
VI
Опухоли системы крови
VII
Тератомы
13. Гистогенез опухолей
IV. Гистогенез опухолейЭто установление ее тканевого происхождения, что
имеет большое практическое значение не только для
правильной морфологической верификации, но и для
выбора обоснованного лечения, коррекции терапии и
оценки прогноза заболевания.
В зависимости от происхождения из дереватов различных
зародышевых листков опухоли разделяют на эндо- , эктои мезодермальные. Опухоли, состоящие из дереватов 2-х
или 3-х зародышевых листков, называют смешанными и
относятся к группе тератом и тератобластом.
14.
В зависимости от степени дифференцировки ткани опухолиимеют различные особенности опухолевого роста по
отношению к просвету полого органа и числа формирования
опухолевых узлов.
Принципы
Виды роста опухолей
По степени дифференцировки
1. Экспансивный (сама из себя )
2. Аппозиционный (трансформация
нормальных клеток)
3. Инфильтрирующий (врастание в
окружающие ткани)
По отношению к просвету полого
органа
1. Эндофитный – вглубь стенки
(инфильтрирующий рост)
2. Экзофитный – в полость органа
(экспансивный рост)
От числа очагов возникновения
1. Уницентрический (1)
2. Мультицентрический (много)
15.
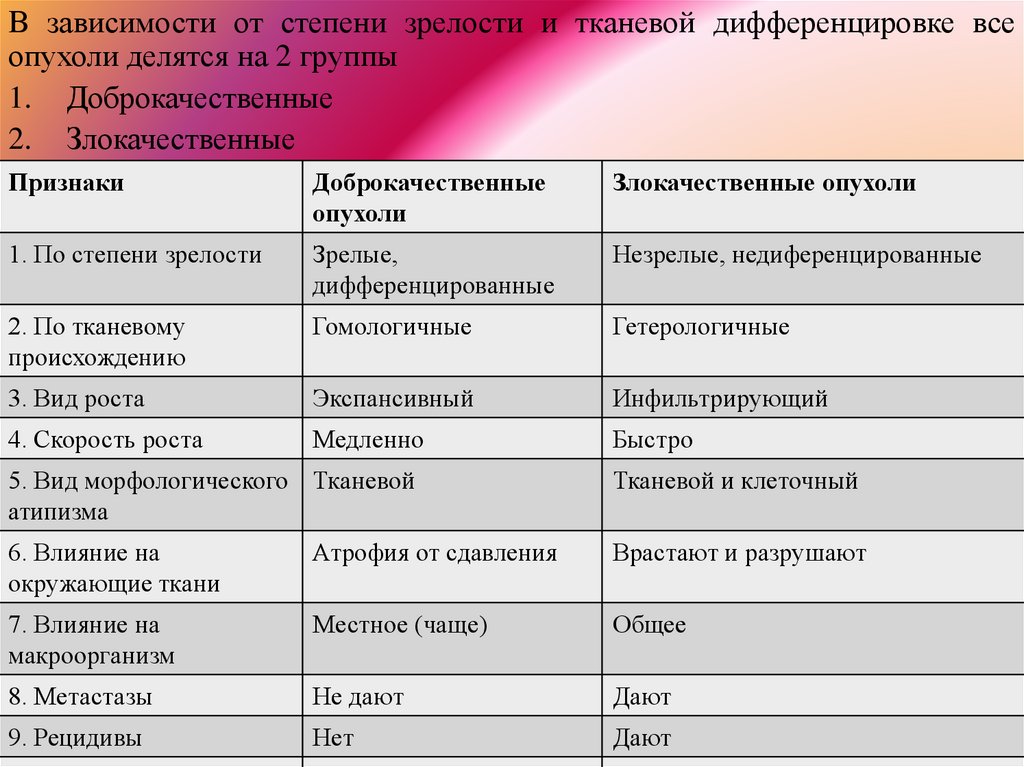
В зависимости от степени зрелости и тканевой дифференцировке всеопухоли делятся на 2 группы
1. Доброкачественные
2. Злокачественные
Признаки
Доброкачественные
опухоли
Злокачественные опухоли
1. По степени зрелости
Зрелые,
дифференцированные
Незрелые, недиференцированные
2. По тканевому
происхождению
Гомологичные
Гетерологичные
3. Вид роста
Экспансивный
Инфильтрирующий
4. Скорость роста
Медленно
Быстро
5. Вид морфологического Тканевой
атипизма
Тканевой и клеточный
6. Влияние на
окружающие ткани
Атрофия от сдавления
Врастают и разрушают
7. Влияние на
макроорганизм
Местное (чаще)
Общее
8. Метастазы
Не дают
Дают
9. Рецидивы
Нет
Дают
16. Доброкачественные опухоли органов дыхания
V.Доброкачественные опухоли органов
дыхания
Эта группа включает большое число новообразований,
различных по происхождению, гистологическому строению,
локализации и особенностям клинического проявления.
Доброкачественные опухоли легких развиваются из
высокодифференцированных клеток, схожих по строению и
функциям со здоровыми клетками. Доброкачественные
опухоли легких отличаются относительно медленным
ростом, не инфильтрируют и не разрушают ткани, не
метастазируют. Ткани, расположенные вокруг опухоли,
атрофируются и образуют соединительнотканную капсулу
(псевдокапсулу), окружающую новообразование. Ряд
доброкачественных опухолей легкого имеет склонность к
малигнизации.
17. Виды доброкачественных опухолей органов дыхания
Доброкачественные опухоли легких могутразвиваться из:
эпителиальной ткани бронхов (полипы,
аденомы, папилломы, карциноид, цилиндромы,);
нейроэктодермальных структур (невриномы
(шванномы), нейрофибромы);
мезодермальных тканей (хондромы,
фибромы, гемангиомы, лейомиомы, лимфангиомы);
из зародышевых тканей (тератома, гамартома врожденные опухоли легких).
18.
Периферические опухоли развиваются из болеедистальных бронхов или из элементов легочной ткани.
Они могут находятся на разном расстоянии от
поверхности
легких.
Различают
поверхностные
(субплевральные) и глубокие опухоли. Последние также
называют внутрилегочными. Они могут локализоваться в
прикорневой, срединной или кортикальной зонах легкого.
Периферические доброкачественные опухоли встречаются
чаще, чем центральные. При этом они одинаково часто
могут локализоваться как в левом так и в правом легком.
Центральные
опухоли
легких
характеризуется
правосторонней локализацией. В отличии от рака легкого
доброкачественные опухоли развиваются из главных и
долевых бронхов, а не из сегментарных.
19.
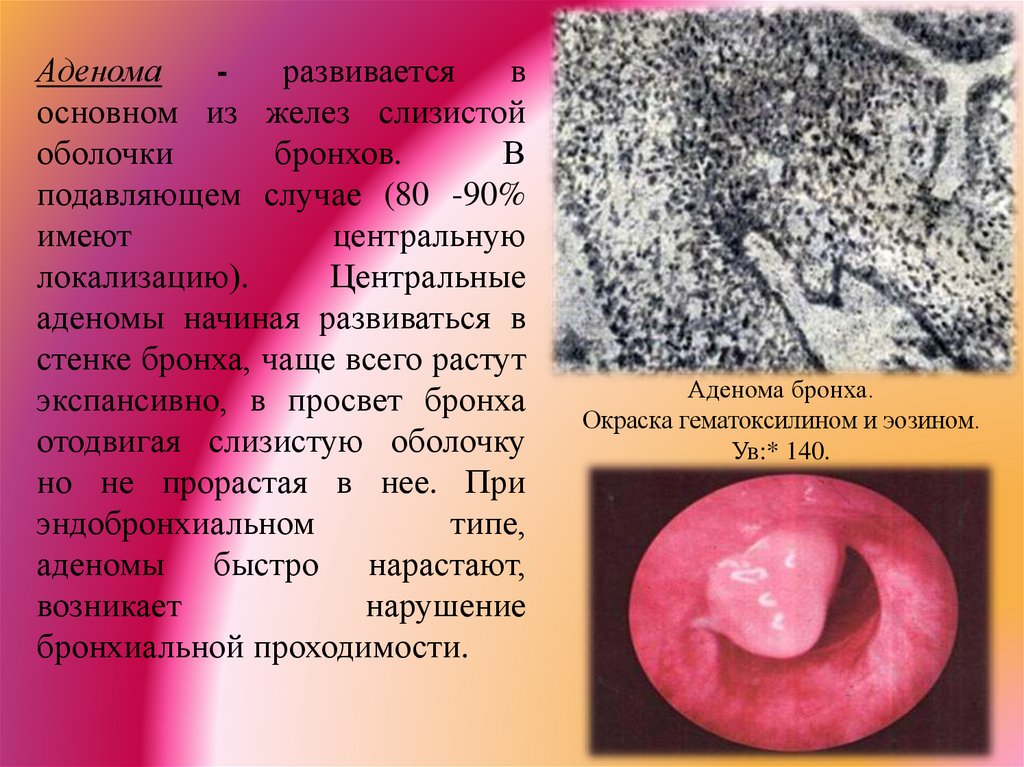
Аденомаразвивается
в
основном из желез слизистой
оболочки
бронхов.
В
подавляющем случае (80 -90%
имеют
центральную
локализацию).
Центральные
аденомы начиная развиваться в
стенке бронха, чаще всего растут
экспансивно, в просвет бронха
отодвигая слизистую оболочку
но не прорастая в нее. При
эндобронхиальном
типе,
аденомы быстро нарастают,
возникает
нарушение
бронхиальной проходимости.
Аденома бронха.
Окраска гематоксилином и эозином.
Ув:* 140.
20.
Гамартома(хондроаденома,
хондрома,
гамартохондрома,
липохондроаденома)
–
новообразование
эмбрионального
происхождения,
состоящее из элементов зародышевой ткани (хряща,
прослоек жира, соединительной ткани, желез,
тонкостенных сосудов, гладко-мышечных волокон,
скопления лимфоидной ткани). Гамартомы – наиболее
частые периферические доброкачественные опухоли
легких (60-65%) с локализацией в передних сегментах.
Растут гамартомы либо внутрилегочно (в толщу
легочной ткани), либо субплеврально, поверхностно.
Обычно гамартомы имеют округлую форму с гладкой
поверхностью, четко отграничены от окружающих
тканей, не имеют капсулы. Гамартомы отличаются
медленным ростом и бессимптомным течением, крайне
редко перерождаясь в злокачественное новообразование
– гамартобластому.
21.
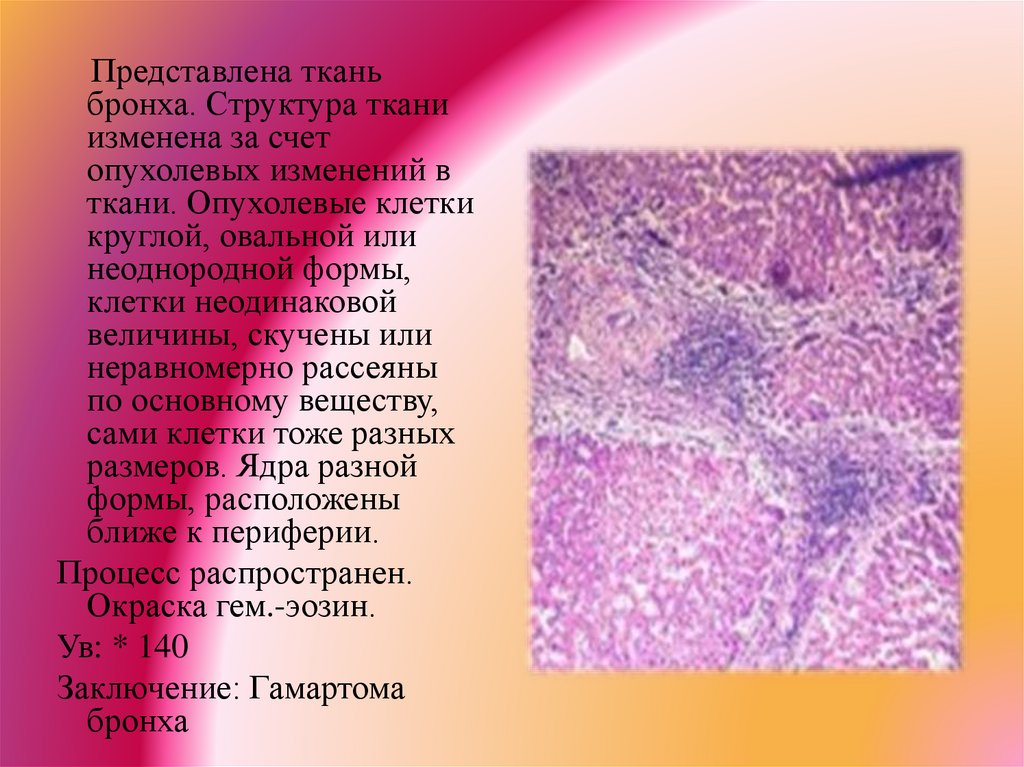
Представлена тканьбронха. Структура ткани
изменена за счет
опухолевых изменений в
ткани. Опухолевые клетки
круглой, овальной или
неоднородной формы,
клетки неодинаковой
величины, скучены или
неравномерно рассеяны
по основному веществу,
сами клетки тоже разных
размеров. Ядра разной
формы, расположены
ближе к периферии.
Процесс распространен.
Окраска гем.-эозин.
Ув: * 140
Заключение: Гамартома
бронха
22.
Папиллома (или фиброэпителиома) – опухоль,состоящая из соединительнотканной стромы с
множественными
сосочковидными
выростами,
снаружи
покрытыми
метаплазированным
или
кубическим эпителием. Папилломы развиваются
преимущественно в крупных бронхах, растут
эндобронхиально, иногда обтурируя просвет бронха
целиком. Нередко папилломы бронхов встречаются
совместно с папилломами гортани и трахеи и могут
подвергаться
озлокачествлению.
Внешний
вид
папилломы напоминает цветную капусту, петушиный
гребень или ягоду малины. Макроскопически
папиллома представляет образование на широком
основании или ножке, с дольчатой поверхностью,
розового или темно-красного цвета, мягкоэластичной,
реже твердоэластичной консистенции.
23.
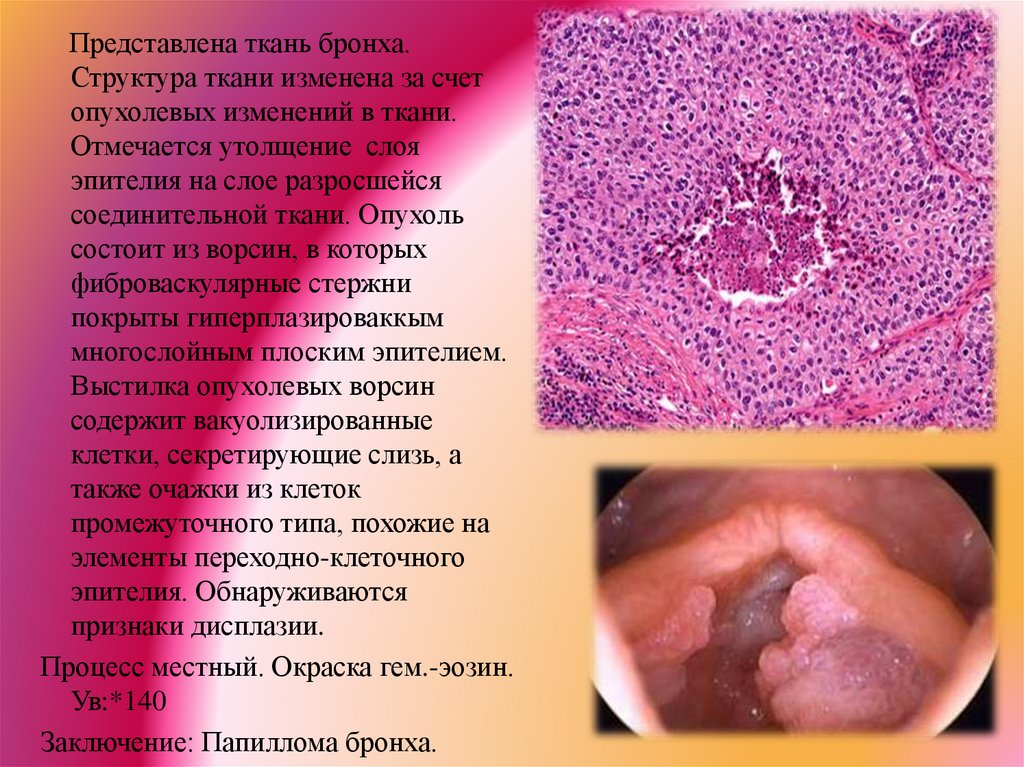
Представлена ткань бронха.Структура ткани изменена за счет
опухолевых изменений в ткани.
Отмечается утолщение слоя
эпителия на слое разросшейся
соединительной ткани. Опухоль
состоит из ворсин, в которых
фиброваскулярные стержни
покрыты гиперплазироваккым
многослойным плоским эпителием.
Выстилка опухолевых ворсин
содержит вакуолизированные
клетки, секретирующие слизь, а
также очажки из клеток
промежуточного типа, похожие на
элементы переходно-клеточного
эпителия. Обнаруживаются
признаки дисплазии.
Процесс местный. Окраска гем.-эозин.
Ув:*140
Заключение: Папиллома бронха.
24.
Фибромы - опухоль d – 2-3 см, исходящая изсоединительной ткани. Составляет от 1 до 7,5%
доброкачественных опухолей легких. Фибромы
легких одинаково часто поражают оба легких и могут
достигать гигантского размера в половину грудной
клетки. Фибромы могут локализоваться центрально (в
крупных бронхах) и на периферических участках
легкого. Макроскопически фиброматозный узел
плотный, с ровной поверхностью белесого или
красноватого цвета и хорошо сформированной
капсулой. Фибромы легких не склонны к
малигнизации.
25.
Представлена ткань легкого.Структура ткани изменена за
счет опухолевого разрастания.
Опухоль представлена
переплетающимися пучками
коллагеновых волокон, между
которыми залегают вытянутые
соединительнотканные клетки
— фиброциты и фибробласты.
В толще опухоли обнаружены
лимфоидные и эозинофильные
клетки, кристаллы Шарко —
Лейдена, комочки
гемосидерина.
Процесс распространен. Окраска
гем.-эозин.
Ув:*140
Заключение: Фиброма легкого.
26.
Сосудистые опухоли легких (гемангиоэндотелиома,гемангиоперицитома, капиллярная и кавернозная
гемангиомы, лимфангиома) составляют 2,5-3,5% всех
доброкачественных образований данной локализации.
Сосудистые
опухоли
легких
могут
иметь
периферическую или центральную локализацию. Все
они макроскопически округлой формы, плотной или
плотноэластичной
консистенции,
окружены
соединительнотканной
капсулой.
Цвет
опухоли
варьирует от розоватого до темно-красного, размеры –
от нескольких миллиметров до 20 сантиметров и более.
Локализация сосудистых опухолей в крупных бронхах
вызывает кровохарканье или легочное кровотечение.
27.
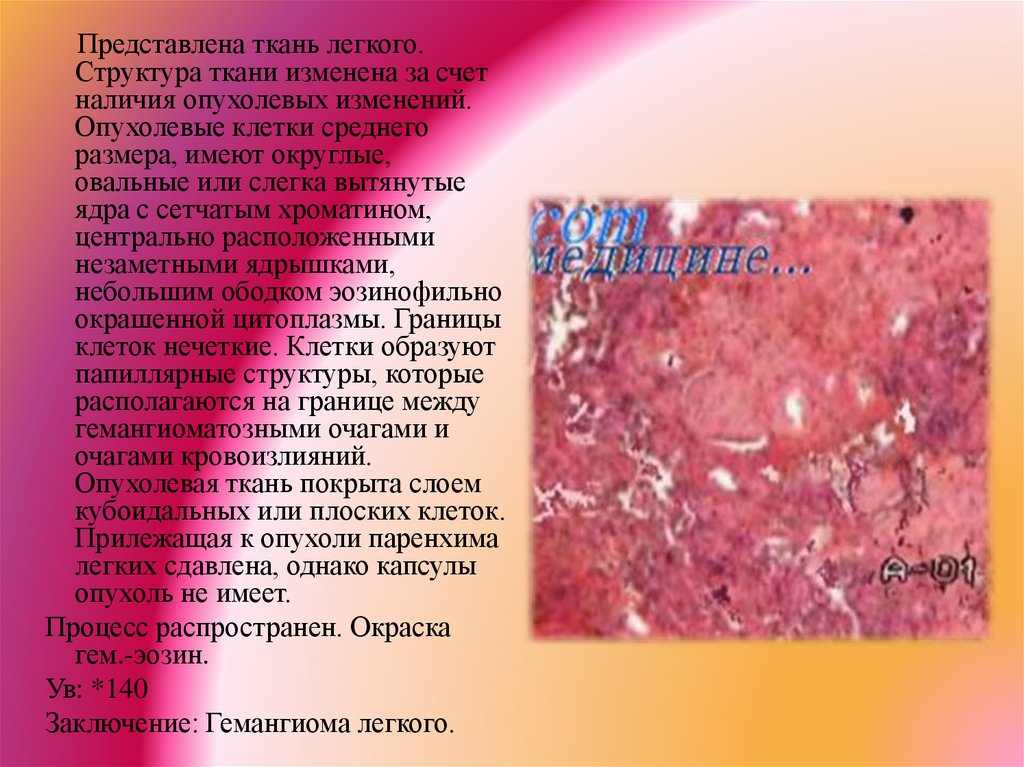
Представлена ткань легкого.Структура ткани изменена за счет
наличия опухолевых изменений.
Опухолевые клетки среднего
размера, имеют округлые,
овальные или слегка вытянутые
ядра с сетчатым хроматином,
центрально расположенными
незаметными ядрышками,
небольшим ободком эозинофильно
окрашенной цитоплазмы. Границы
клеток нечеткие. Клетки образуют
папиллярные структуры, которые
располагаются на границе между
гемангиоматозными очагами и
очагами кровоизлияний.
Опухолевая ткань покрыта слоем
кубоидальных или плоских клеток.
Прилежащая к опухоли паренхима
легких сдавлена, однако капсулы
опухоль не имеет.
Процесс распространен. Окраска
гем.-эозин.
Ув: *140
Заключение: Гемангиома легкого.
28.
Тератома (киста дермоидная, дермоид, эмбриома,сложная опухоль) – дисэмбриональное опухолевидное
или кистозное новообразование, состоящее из разного
типа тканей (сальных масс, волос, зубов, костей,
хрящей, потовых желез и т. д.). Макроскопически
имеет вид плотной опухоли или кисты с четкой
капсулой. Составляет 1,5–2,5% доброкачественных
опухолей легких, преимущественно встречается в
молодом возрасте. Рост тератом медленный, возможно
нагноение кистозной полости или озлокачествление
опухоли (тератобластома). При прорыве содержимого
кисты в полость плевры или просвет бронха
развивается картина абсцесса или эмпиемы плевры.
Локализация тератом всегда периферическая, чаще в
верхней доле левого легкого и в средостении
29.
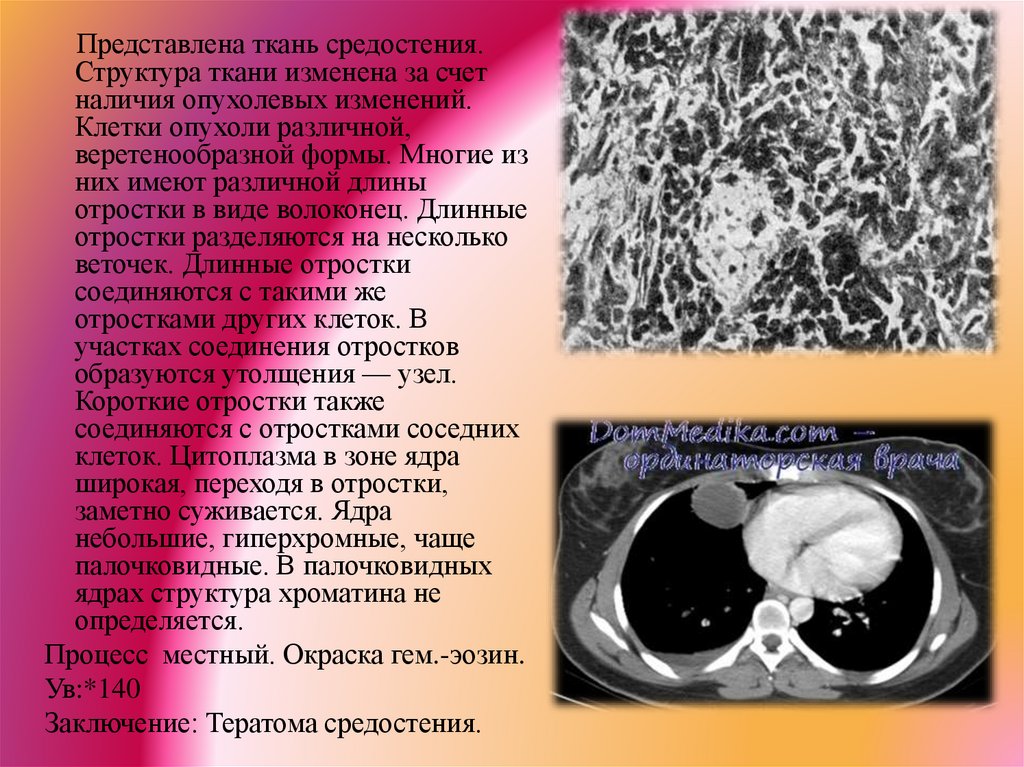
Представлена ткань средостения.Структура ткани изменена за счет
наличия опухолевых изменений.
Клетки опухоли различной,
веретенообразной формы. Многие из
них имеют различной длины
отростки в виде волоконец. Длинные
отростки разделяются на несколько
веточек. Длинные отростки
соединяются с такими же
отростками других клеток. В
участках соединения отростков
образуются утолщения — узел.
Короткие отростки также
соединяются с отростками соседних
клеток. Цитоплазма в зоне ядра
широкая, переходя в отростки,
заметно суживается. Ядра
небольшие, гиперхромные, чаще
палочковидные. В палочковидных
ядрах структура хроматина не
определяется.
Процесс местный. Окраска гем.-эозин.
Ув:*140
Заключение: Тератома средостения.
30.
Неврогенные опухоли - развиваются из клетокоболочек нервов. В легких наблюдаются
невриномы и нейрофибромы. Могут одновременно
располагаться
в
обоих
легких,
имеют
периферическое
расположение.
Неврогенные
опухоли
обычно
растут
медленно.
Макроскопически- представляет собой округлые
,плотные узлы с выраженной капсулой. На разрезеимеют серовато-желтый цвет.
31.
Представлена ткань легкого.Структура ткани изменена за
счет наличия опухолевых
разрастаний. Опухоль состоит из
фасцикулярных структур,
представленных шванновским
синцитием
(леммоциты). Наблюдается
беспорядочное расположение
клеток, наличие
веретенообразных клеткок с
палочковидными ядрами, между
которыми расположены тонкие
аргирофильные волокна (тельца
Верокаи).
Процесс распространен. Окраска
гем.-эозин.
Ув: *140
Заключение: Невринома легкого
32. Злокачественные опухоли органов дыхания
VI. Злокачественные опухоли органовдыхания
– Общее понятие, объединяющее группу новообразований
трахеи,
легких
и
бронхов,
характеризующихся
бесконтрольным делением и разрастанием клеток,
инвазией в окружающие ткани, их разрушением и
метастазированием
в
лимфоузлы
и
отдаленно
расположенные органы.
Самой частой злокачественной опухолью легких
является рак легкого. У мужчин рак легкого встречается в
5-8 раз чаще, чем у женщин. Рак легкого обычно поражает
пациентов старше 40-50 лет. Рак легкого занимает 1-е
место в ряду причин смерти от рака, как среди мужчин
(35%), так и среди женщин (30%). Другие формы
злокачественных
опухолей
легких
регистрируются
значительно реже.
33.
Рак легкого – эпителиальная злокачественная опухольлегких, исходящая из слизистой бронхов, бронхиальных
желез или альвеол. Метастазирование может происходить по
3
путям:
лимфогенному,
гематогенному
и
имплантационному. В первом случае опухолевые клетки с
кровотоком переносятся в другое легкое, почки, печень,
надпочечники, кости; во втором – в лимфоузлы
надключичиной области и средостения. Имплантационное
метастазирование
отмечается
при
прорастании
злокачественной опухоли легких в плевру и распространении
ее по плевре.
34.
Поморфологическому
строению
различают
следующие виды рака легкого:
• низкои
высокодифференцированный
плоскоклеточный (эпидермоидный рак легкого);
• низко- и высокодифференцированный железистый
рак легкого (аденокарцинома);
• недифференцированный (овсяноклеточный или
мелкоклеточный) рак легкого.
35.
36.
Плоскоклеточный рак (син. эпидермоидный рак),наряду с аденокарциномой,— одна из наиболее
частых злокачественных эпителиальных опухолей
легких. У 2/3 больных плоскоклеточный рак
относится к центральной форме рака легких и
поражает крупные бронхи, реже трахею. Свыше 85
% таких опухолей локализуются в сегментарных и
субсегментрных
бронхах.
Оставшаяся
часть
относится периферической форме рака. У 10 % —
очажки плоскоклеточной метаплазии бронха, в
частности изменения типа кондиломы.
37.
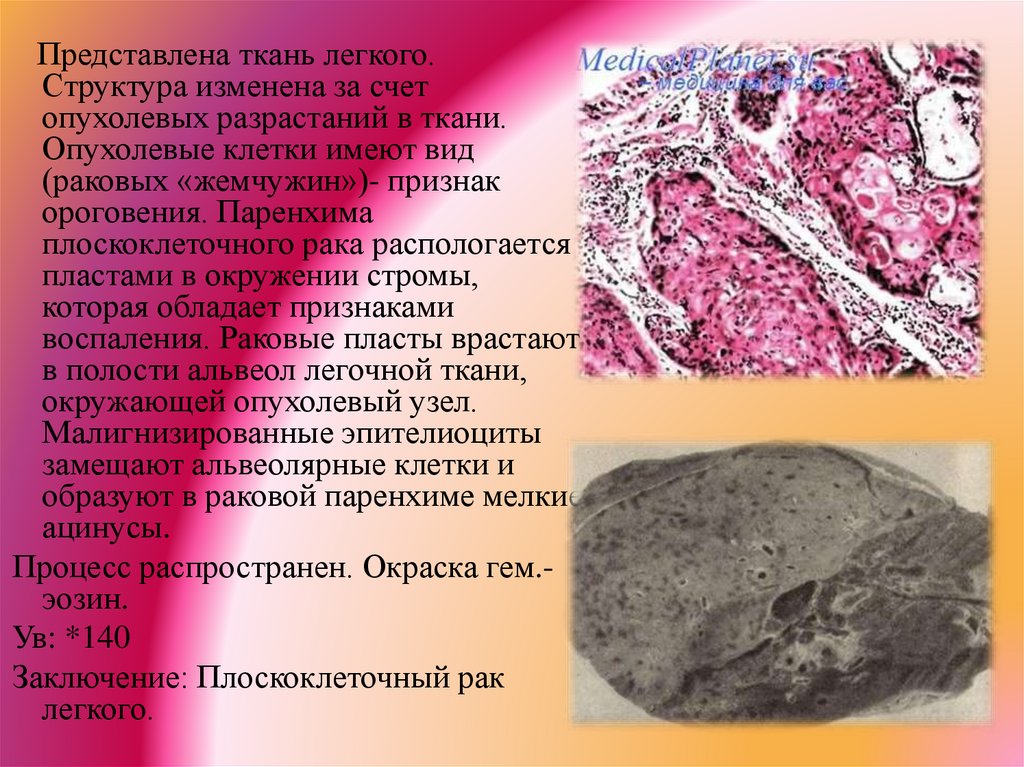
Представлена ткань легкого.Структура изменена за счет
опухолевых разрастаний в ткани.
Опухолевые клетки имеют вид
(раковых «жемчужин»)- признак
ороговения. Паренхима
плоскоклеточного рака распологается
пластами в окружении стромы,
которая обладает признаками
воспаления. Раковые пласты врастают
в полости альвеол легочной ткани,
окружающей опухолевый узел.
Малигнизированные эпителиоциты
замещают альвеолярные клетки и
образуют в раковой паренхиме мелкие
ацинусы.
Процесс распространен. Окраска гем.эозин.
Ув: *140
Заключение: Плоскоклеточный рак
легкого.
38.
Аденокарцинома по материалам разных авторовсоставляет 9,2—45,9% всех раков легкого.
Макроскопически аденокарцинома имеет вид узла
разных размеров и плоткости, серого или желтоватобурого цвета с полупрозрачными участками; часто
аденокарцннома,
особенно
периферическая,
сочетается с рубцом.
Различают следующие виды аденокарцином:
Ацинарная аденокарцинома
Периферическая аденокарцинома.
Бронхиолоальвеолярный рак.
Солидный рак с образованием слизи
39.
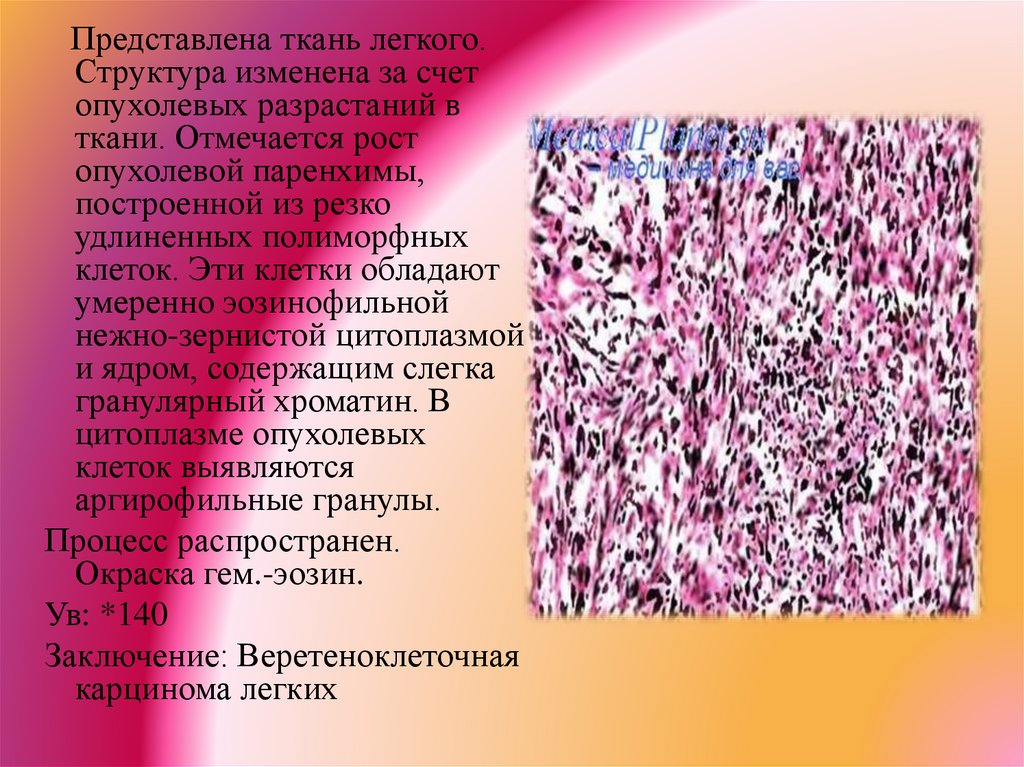
Представлена ткань легкого.Структура изменена за счет
опухолевых разрастаний в
ткани. Отмечается рост
опухолевой паренхимы,
построенной из резко
удлиненных полиморфных
клеток. Эти клетки обладают
умеренно эозинофильной
нежно-зернистой цитоплазмой
и ядром, содержащим слегка
гранулярный хроматин. В
цитоплазме опухолевых
клеток выявляются
аргирофильные гранулы.
Процесс распространен.
Окраска гем.-эозин.
Ув: *140
Заключение: Веретеноклеточная
карцинома легких
40.
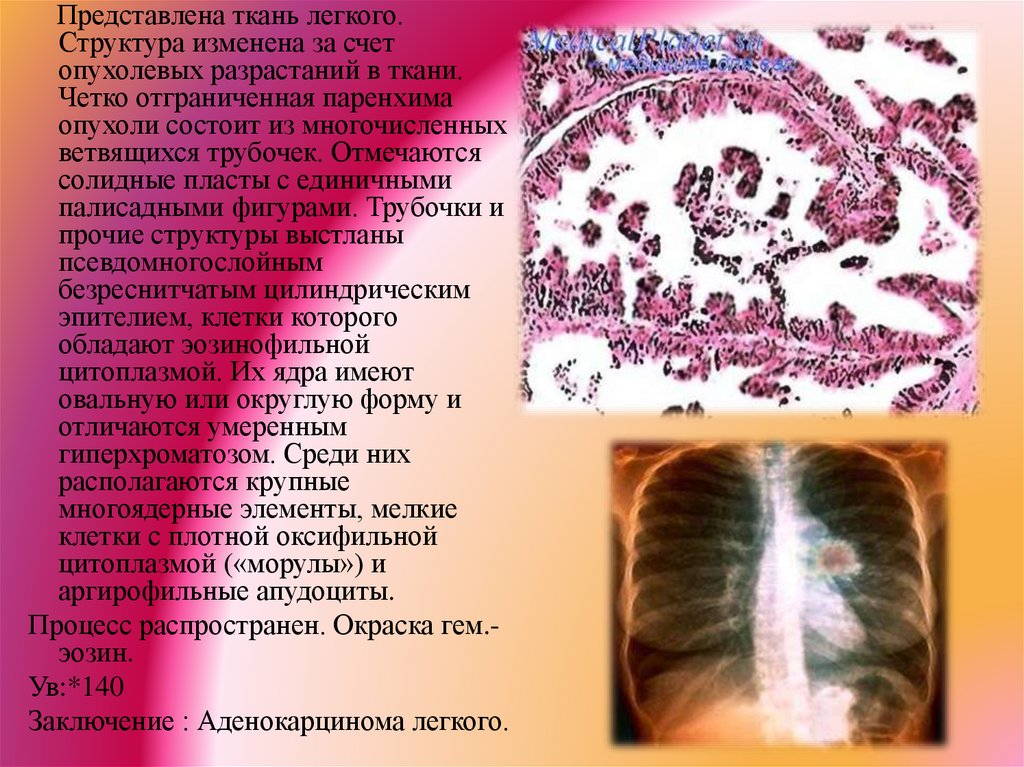
Представлена ткань легкого.Структура изменена за счет
опухолевых разрастаний в ткани.
Четко отграниченная паренхима
опухоли состоит из многочисленных
ветвящихся трубочек. Отмечаются
солидные пласты с единичными
палисадными фигурами. Трубочки и
прочие структуры выстланы
псевдомногослойным
безреснитчатым цилиндрическим
эпителием, клетки которого
обладают эозинофильной
цитоплазмой. Их ядра имеют
овальную или округлую форму и
отличаются умеренным
гиперхроматозом. Среди них
располагаются крупные
многоядерные элементы, мелкие
клетки с плотной оксифильной
цитоплазмой («морулы») и
аргирофильные апудоциты.
Процесс распространен. Окраска гем.эозин.
Ув:*140
Заключение : Аденокарцинома легкого.
41.
Первичная саркома легких – это злокачественнаяопухоль соединительнотканной природы. Источником
ее развития чаще всего служит соединительная ткань
перегородок между альвеолами и бронхиальными
стенками. Однако, поскольку соединительная ткань
легких широко представлена в разных анатомических
структурах, из которых каждая может быть
источником
опухоли
данная
группа
новообразований
характеризуется
большой
разнородностью.
Среди
них
выделяют:
нейросаркомы;
фибросаркомы;
ангиосаркомы;
хондросаркомы; лейомиосаркомы; рабдомиосаркомы;
липосаркы; кациносаркомы; лимфосаркомы и др.
42.
В большинстве случаев такое новообразование влегких имеет вид массивного опухолевого узла,
который может занимать часть легкого, а иногда все
легкое целиком. Этот опухолевый узел может быть
отграничен капсулой от окружающей легочной ткани,
но чаще он прорастает в окружающие клетки и в
крупные
бронхи.
При
исследованиях
под
микроскопом видно, что первичная саркома легких
пронизана большим количеством мелких кровеносных
капилляров. Это означает, что такая опухоль
подвержена быстрому метастазированию в другие
органы и ткани.
43.
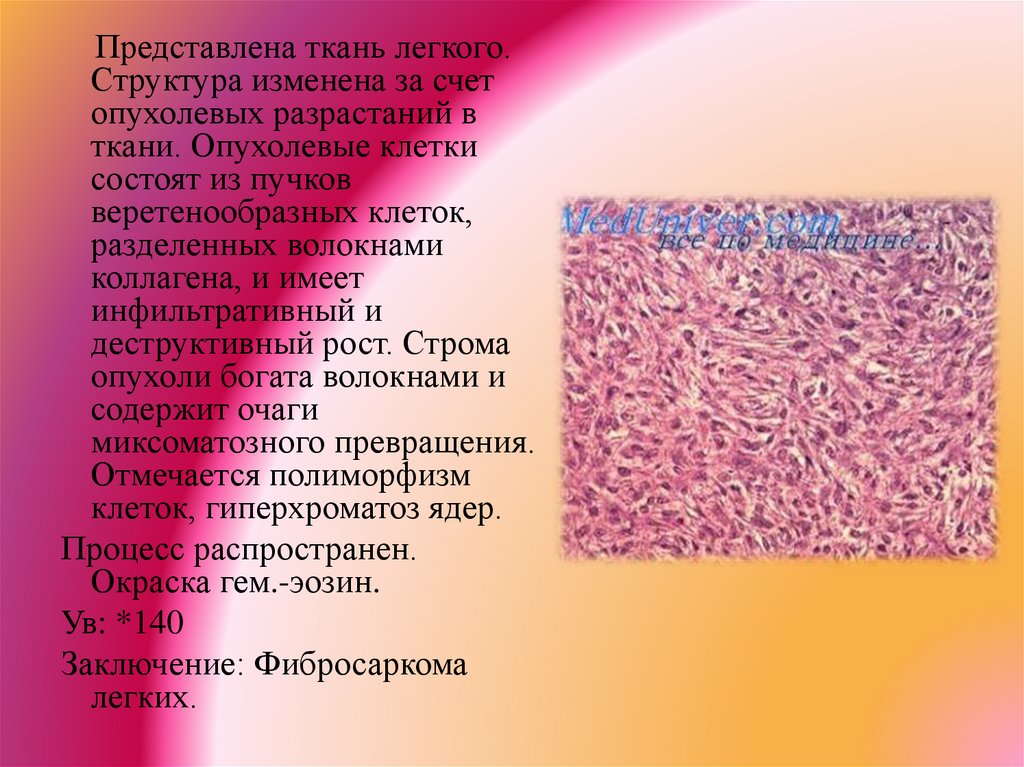
Представлена ткань легкого.Структура изменена за счет
опухолевых разрастаний в
ткани. Опухолевые клетки
состоят из пучков
веретенообразных клеток,
разделенных волокнами
коллагена, и имеет
инфильтративный и
деструктивный рост. Строма
опухоли богата волокнами и
содержит очаги
миксоматозного превращения.
Отмечается полиморфизм
клеток, гиперхроматоз ядер.
Процесс распространен.
Окраска гем.-эозин.
Ув: *140
Заключение: Фибросаркома
легких.
44. Заключение
Таким образом, возникновение и развитиеопухолей зависит от многих факторов: свойств
самого организма (состояния его высшей нервной
деятельности, реактивности, а возможно, и от
наследственной предрасположенности) и влияния
внешней
среды
(канцерогены,
вирусы,
механическое раздражение), а так же гистогенез,
морфогенез, характера роста, биохимическая
активность, путей метастазирования опухолей.
45. Список использованной литературы
1)2)
3)
4)
5)
6)
7)
8)
9)
«Доброкачественные
опухоли
легких»,
М.И.Перельман, Б.И.Ефимов, Ю.В.Бирюков
Давыдовский И. В. Общая патологическая анатомия. 2-е изд.—
М., 1969.
Калитеевский П. Ф. Макроскопическая дифференциальная
диагностика патологических процессов.— М., 1987.
Общая онкология / Под ред. Н. П. Напалкова.— Л., 1989.
Общая патология человека: Руководство для врачей / Под ред. А.
И. Струкова, В. В. Серова, Д. С. Саркисова: В 2 т.— Т. 2.— М.,
1990.
«Морфологический атлас общепатологических процессов». М.М.
Тусупбекова с. 121
Струков А. И., Серов В. В. Патологическая анатомия.— М., 1995.
Серов А. И., Ярыгин Н.Е. Атлас по патологической анатомии
http://www.rusmedserv.com/misc/adenomy-bronhov.html


































 medicine
medicine