Similar presentations:
Осложнения атеросклероза
1. Осложнения атеросклероза
Куратор СНК: д.м.н., профессор Ракша А. П.Подготовила: студент 4 курса Лечебного факультета Каленкович А. В.
2. Атеросклероз аорты
Изменения преобладают в брюшномотделе аорты, часто возникают
тромбоэмболия и эмболия
атероматозными массами с развитием
инфарктов (почек) и гангрены
(кишечника, нижних конечностей).
Нередко развивается аневризма аорты,
которая может быть цилиндрической,
мешковидной или расслаивающей.
Возможен разрыв атеросклеротической
аневризмы аорты с массивным
кровотечением (чаще с образованием
забрюшинной гематомы).
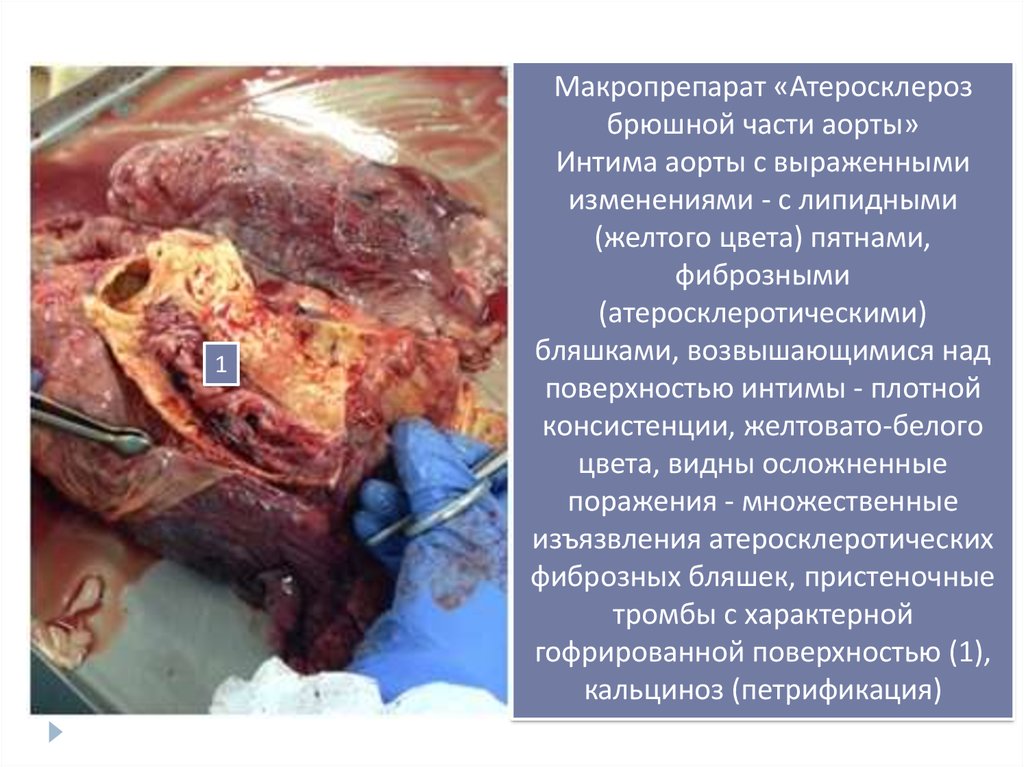
3.
1Макропрепарат «Атеросклероз
брюшной части аорты»
Интима аорты с выраженными
изменениями - с липидными
(желтого цвета) пятнами,
фиброзными
(атеросклеротическими)
бляшками, возвышающимися над
поверхностью интимы - плотной
консистенции, желтовато-белого
цвета, видны осложненные
поражения - множественные
изъязвления атеросклеротических
фиброзных бляшек, пристеночные
тромбы с характерной
гофрированной поверхностью (1),
кальциноз (петрификация)
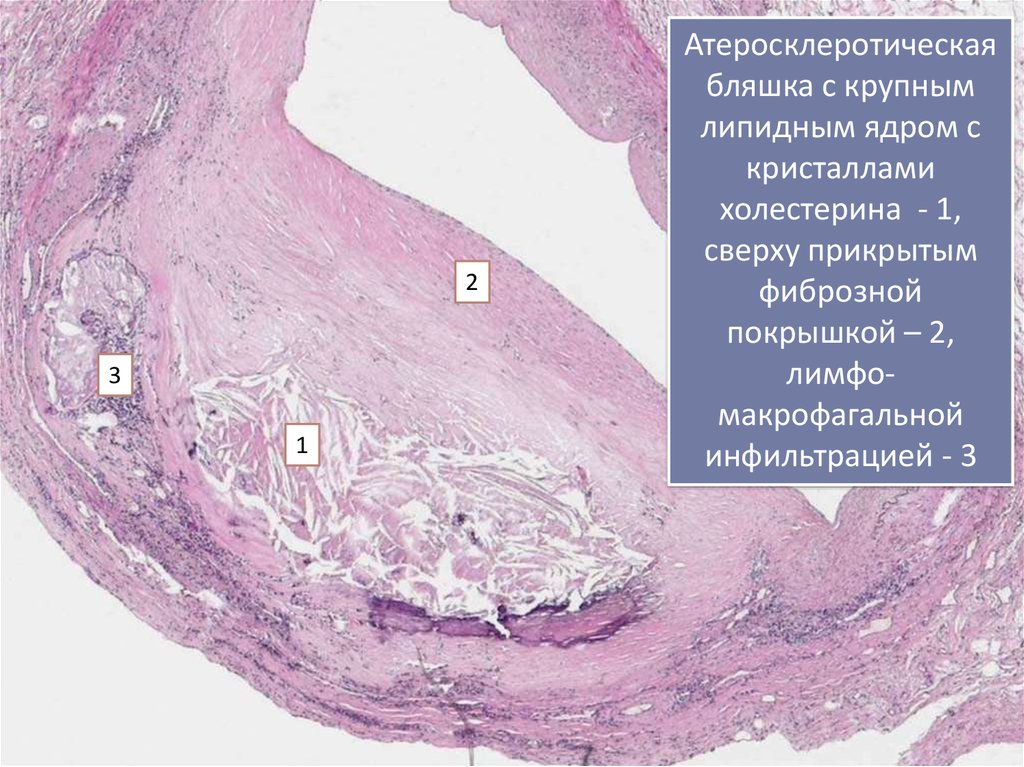
4.
23
1
Атеросклеротическая
бляшка с крупным
липидным ядром с
кристаллами
холестерина - 1,
сверху прикрытым
фиброзной
покрышкой – 2,
лимфомакрофагальной
инфильтрацией - 3
5.
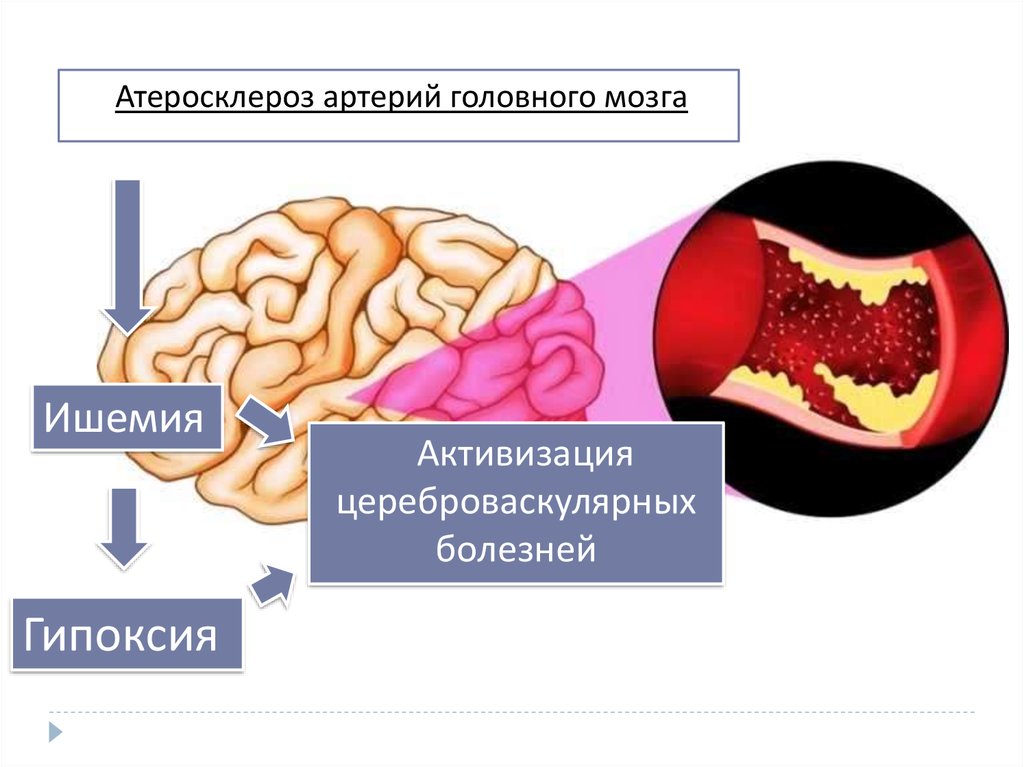
Атеросклероз артерий головного мозгаИшемия
Гипоксия
Активизация
цереброваскулярных
болезней
6. Классификация цереброваскулярных болезней*:
1. Острые нарушения мозгового кровообращения (ОНМК).А. Транзиторная ишемическая атака (ТИА)
Б. Инсульты:
• Ишемический инсульт (ишемический инфаркт мозга):
• Геморрагический инсульт (нетравматическое
внутричерепное кровоизлияние):
а) внутримозговое кровоизлияние;
б) субарахноидальное кровоизлияние;
в) внутрижелудочковое кровоизлияние;
В. Острая гипертоническая энцефалопатия (или острые
гипертензионные цереброваскулярные заболевания).
Г. Тромбоз синусов головного мозга
*ФОРМУЛИРОВКА ПАТОЛОГОАНАТОМИЧЕСКОГО ДИАГНОЗА
ПРИ ЦЕРЕБРОВАСКУЛЯРНЫХ БОЛЕЗНЯХ (КОДЫ I60 – I69 КЛАССА IX
«БОЛЕЗНИ СИСТЕМЫ КРОВООБРАЩЕНИЯ», F01 КЛАССА V «ПСИХИЧЕСКИЕ РАССТРОЙСТВА И РАССТРОЙСТВА ПОВЕДЕНИЯ» И G21, G45,
G46 КЛАССА VI «БОЛЕЗНИ НЕРВНОЙ СИСТЕМЫ» МКБ-10) RPS4.9.3. Клинические рекомендации. 2017 г.
7. Классификация цереброваскулярных болезней
2. Хроническая ишемия головного мозга.А. Начальные проявления недостаточности
кровообращения.
Б. Дисциркуляторная энцефалопатия I, II, III стадии.
3. Сосудистая деменция, сосудистый синдром
Паркинсона, сосудистая (поздняя) эпилепсия.
8.
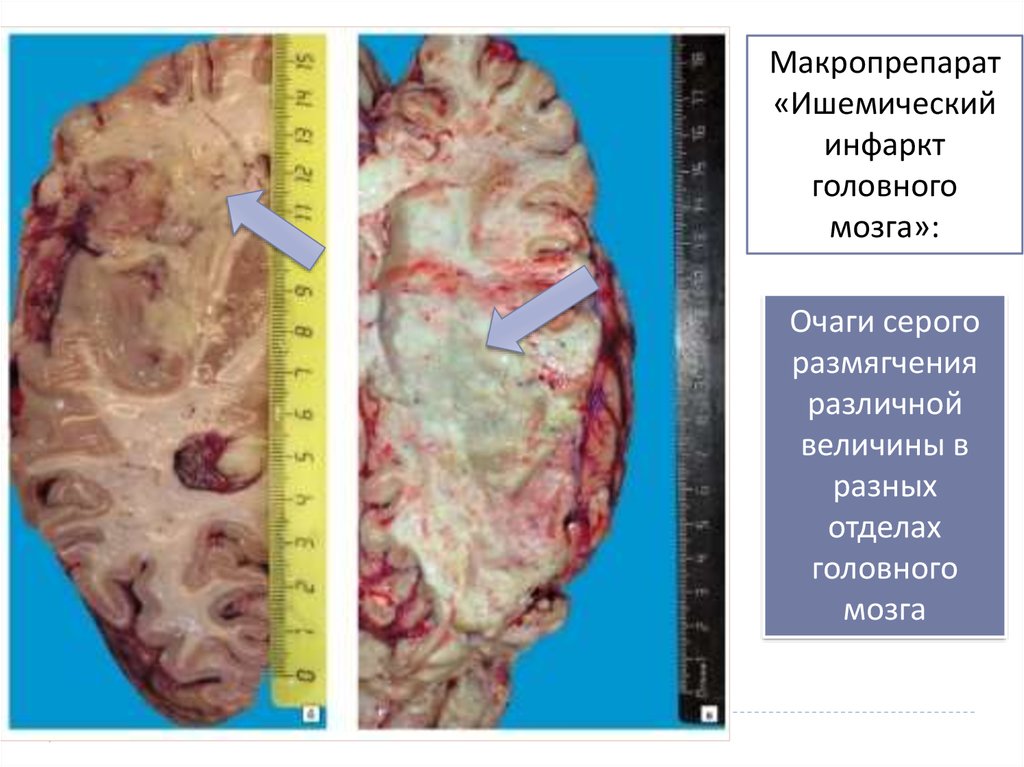
9.
Макропрепарат«Ишемический
инфаркт
головного
мозга»:
Очаги серого
размягчения
различной
величины в
разных
отделах
головного
мозга
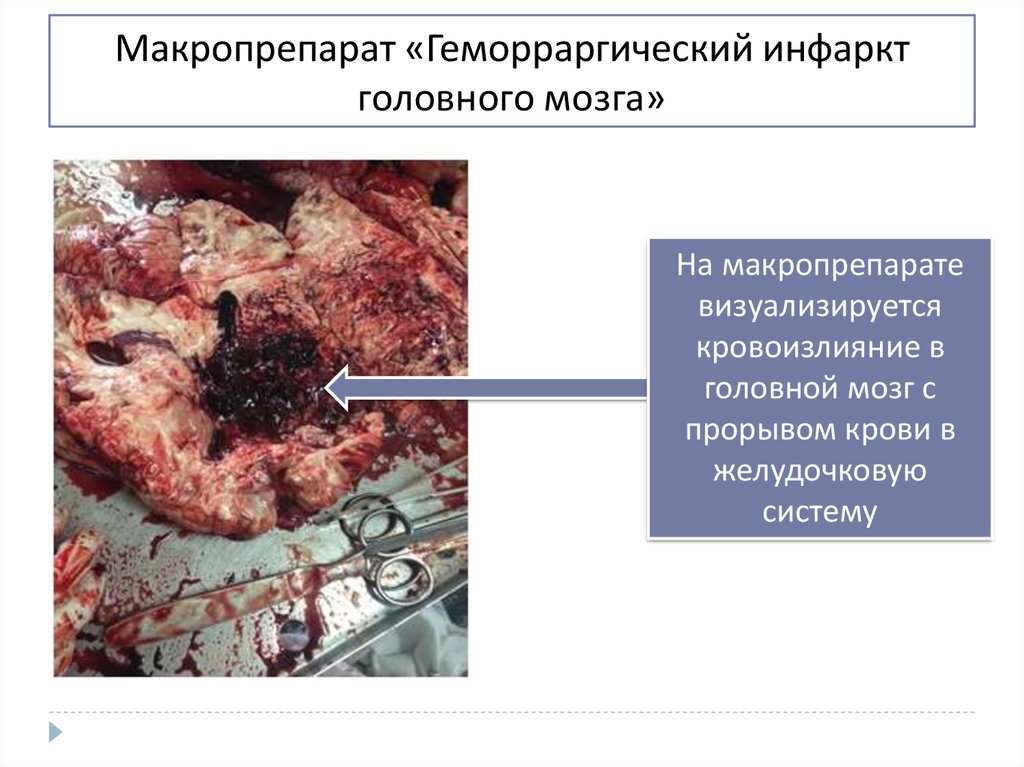
10. Макропрепарат «Геморраргический инфаркт головного мозга»
На макропрепаратевизуализируется
кровоизлияние в
головной мозг с
прорывом крови в
желудочковую
систему
11. По величине инфаркты мозга делят на малые, средние, большие и обширные.
При организации малых инфарктов формируетсямаленькая полость - лакуна, поэтому их называют
лакунарными. Малые глубинные инфаркты в
бассейнах артерий вертебрально-базилярной системы
обнаруживают в мосту мозга и глубоких отделах
полушарий мозжечка.
Средние, большие и обширные инфаркты протекают с
ярко выраженными местными и общемозговыми
симптомами ишемического инсульта с развитием
церебральных и соматических осложнений.
12. Микроскопические изменения ткани мозга в области инфаркта:
1. Развитие некрозаВыявляются признаки ишемического
некроза нейронов и инфильтрации зоны
инфаркта полиморфноядерными
лейкоцитами.
2. Разжижение, или
Начало организации. Происходит
резорбция
формирование новообразованных
капилляров по периферии зоны инфаркта,
трансформация моноцитов и
микроглиоцитов в "зернистые шары",
заполненные продуктами распада
миелина
3. Формирование
На этой стадии через 1-1,5 мес (при
глиомезодермального больших и обширных инфарктах - позже)
рубца с полостью или на месте некроза обычно образуется
без нее
полость - глиомезодермальная киста.
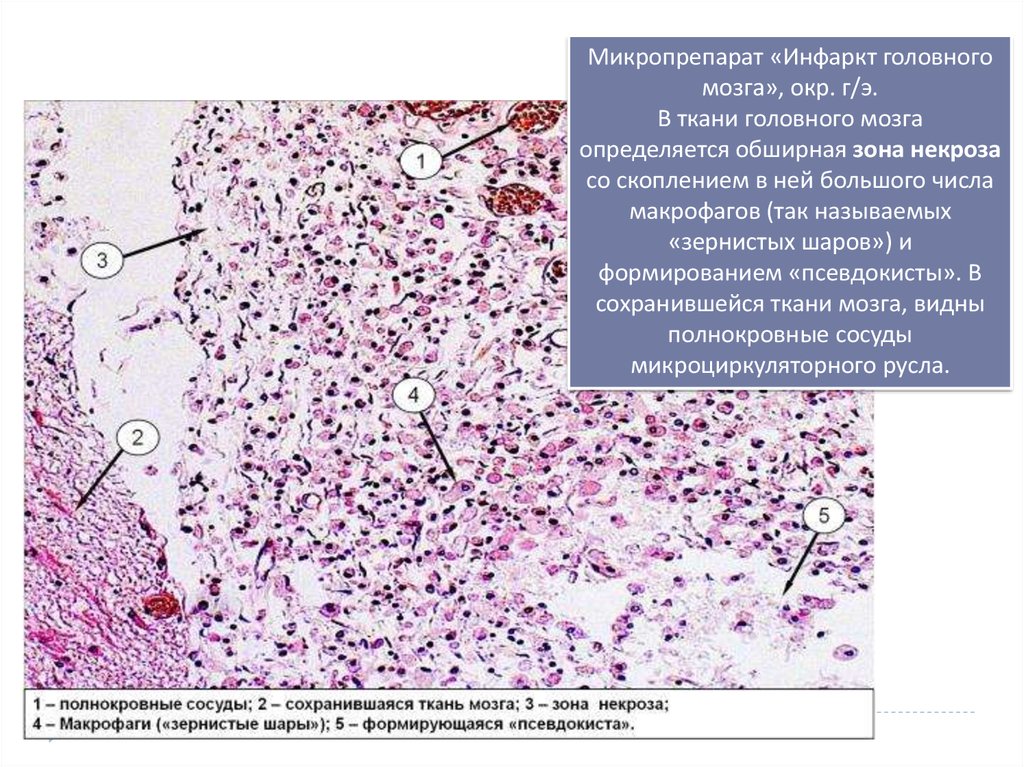
13.
Микропрепарат «Инфаркт головногомозга», окр. г/э.
В ткани головного мозга
определяется обширная зона некроза
со скоплением в ней большого числа
макрофагов (так называемых
«зернистых шаров») и
формированием «псевдокисты». В
сохранившейся ткани мозга, видны
полнокровные сосуды
микроциркуляторного русла.
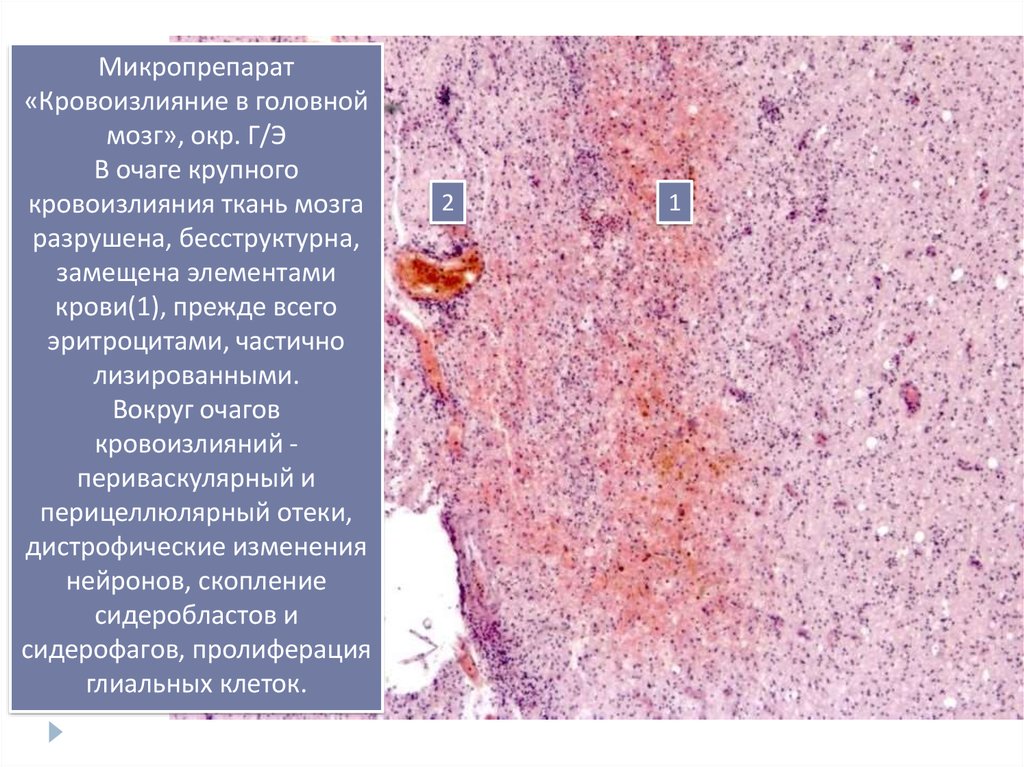
14.
Микропрепарат«Кровоизлияние в головной
мозг», окр. Г/Э
В очаге крупного
кровоизлияния ткань мозга
разрушена, бесструктурна,
замещена элементами
крови(1), прежде всего
эритроцитами, частично
лизированными.
Вокруг очагов
кровоизлияний периваскулярный и
перицеллюлярный отеки,
дистрофические изменения
нейронов, скопление
сидеробластов и
сидерофагов, пролиферация
глиальных клеток.
2
1
15. Атеросклероз коронарных артерий
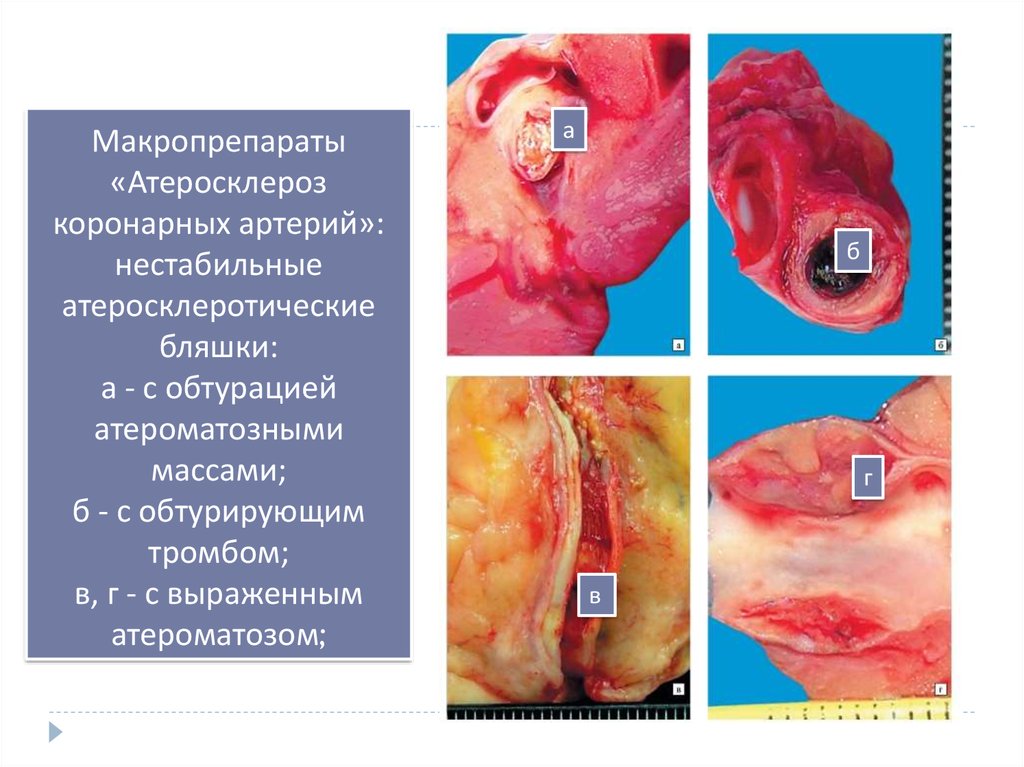
Развитие ИБС16. Макропрепараты «Атеросклероз коронарных артерий»: нестабильные атеросклеротические бляшки: а - с обтурацией атероматозными
массами;б - с обтурирующим
тромбом;
в, г - с выраженным
атероматозом;
а
б
г
в
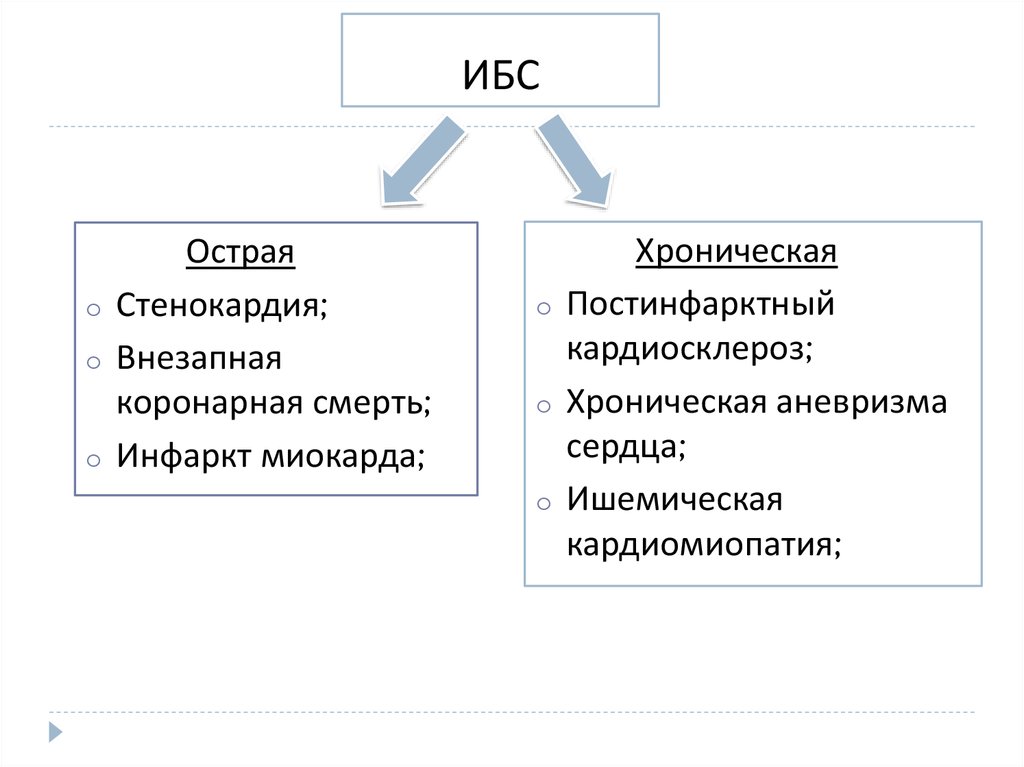
17. ИБС
oo
o
Острая
Стенокардия;
Внезапная
коронарная смерть;
Инфаркт миокарда;
o
o
o
Хроническая
Постинфарктный
кардиосклероз;
Хроническая аневризма
сердца;
Ишемическая
кардиомиопатия;
18.
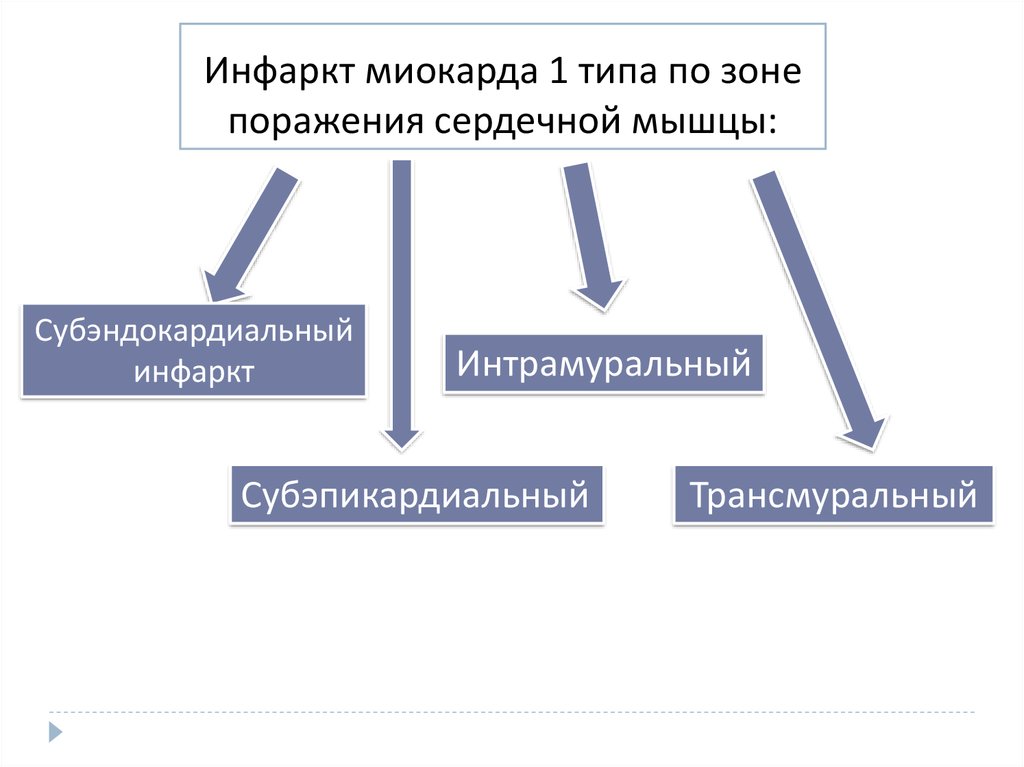
19. Инфаркт миокарда 1 типа по зоне поражения сердечной мышцы:
Субэндокардиальныйинфаркт
Интрамуральный
Субэпикардиальный
Трансмуральный
20.
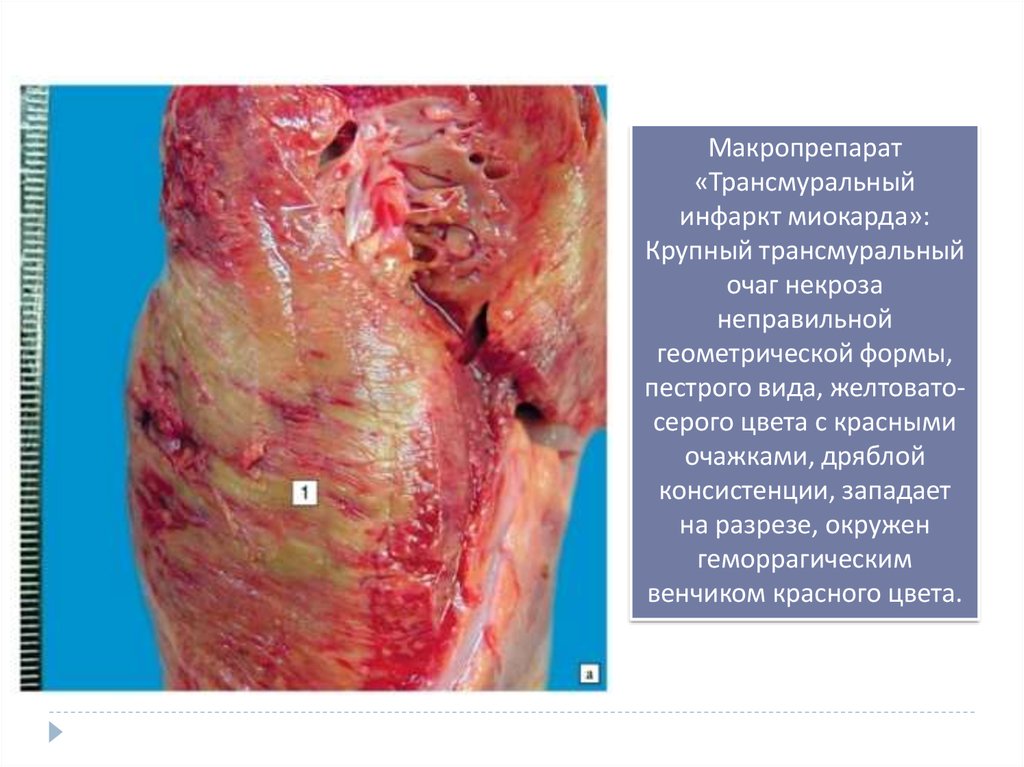
Макропрепарат«Трансмуральный
инфаркт миокарда»:
Крупный трансмуральный
очаг некроза
неправильной
геометрической формы,
пестрого вида, желтоватосерого цвета с красными
очажками, дряблой
консистенции, западает
на разрезе, окружен
геморрагическим
венчиком красного цвета.
21.
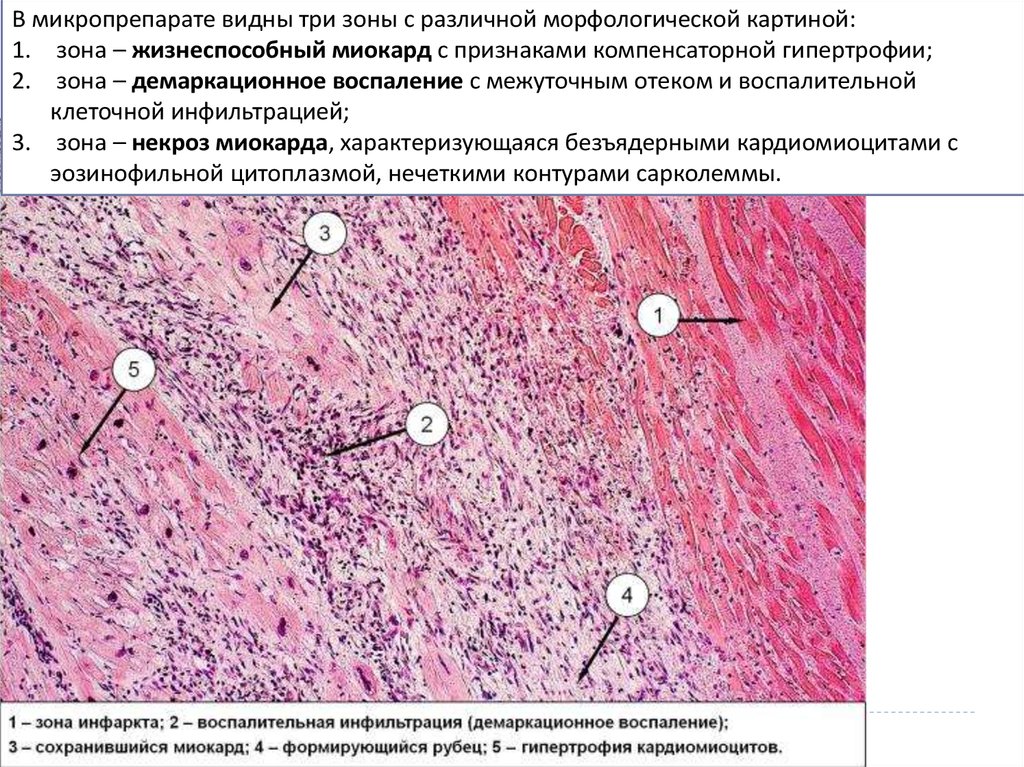
В микропрепарате видны три зоны с различной морфологической картиной:1. зона – жизнеспособный миокард с признаками компенсаторной гипертрофии;
2. зона – демаркационное воспаление с межуточным отеком и воспалительной
клеточной инфильтрацией;
3. зона – некроз миокарда, характеризующаяся безъядерными кардиомиоцитами с
эозинофильной цитоплазмой, нечеткими контурами сарколеммы.
22.
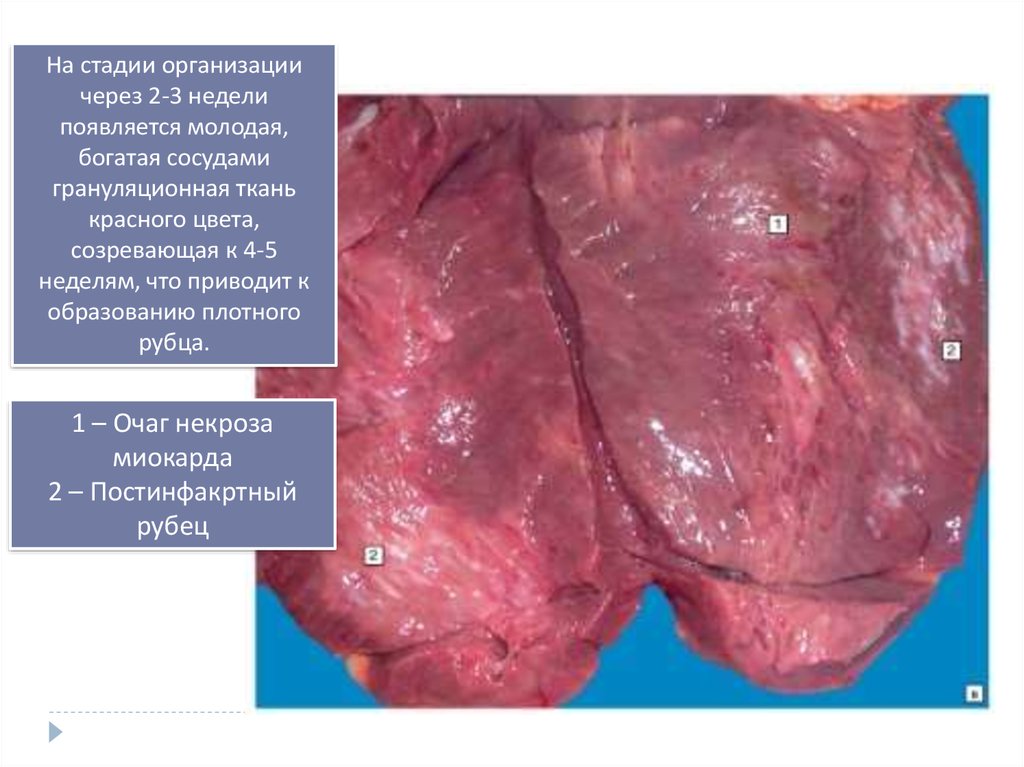
На стадии организациичерез 2-3 недели
появляется молодая,
богатая сосудами
грануляционная ткань
красного цвета,
созревающая к 4-5
неделям, что приводит к
образованию плотного
рубца.
1 – Очаг некроза
миокарда
2 – Постинфакртный
рубец
23. Атеросклероз мезентериальных артерий
Ишемическийколит
Гангрена кишки
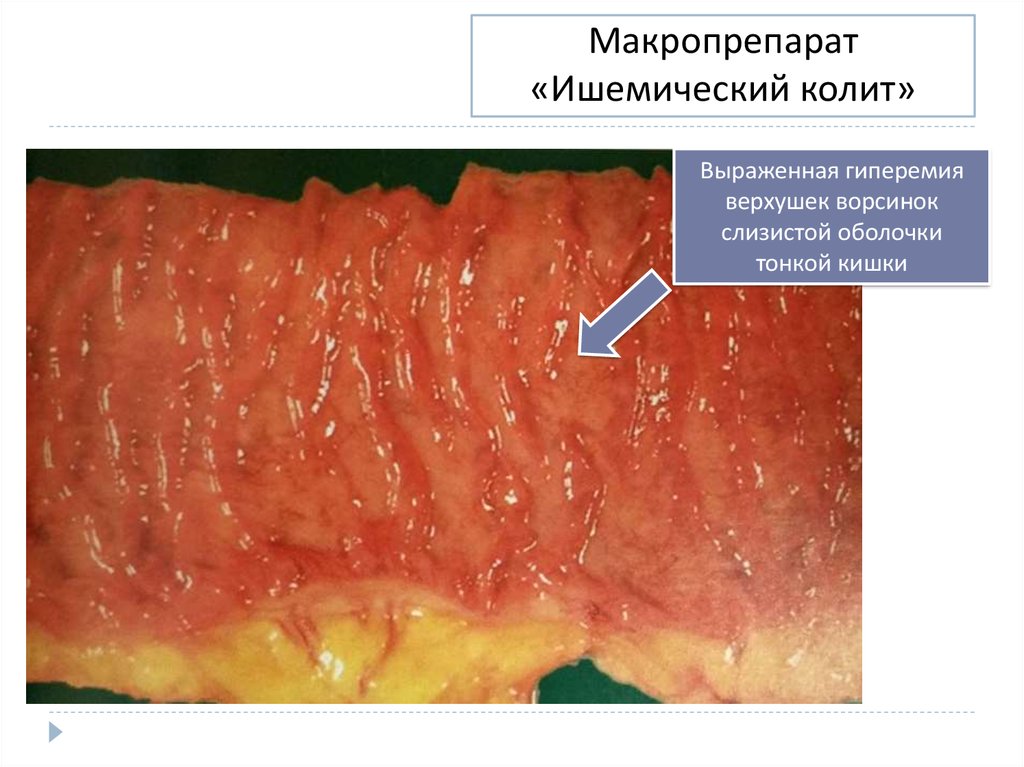
24. Макропрепарат «Ишемический колит»
Выраженная гиперемияверхушек ворсинок
слизистой оболочки
тонкой кишки
25.
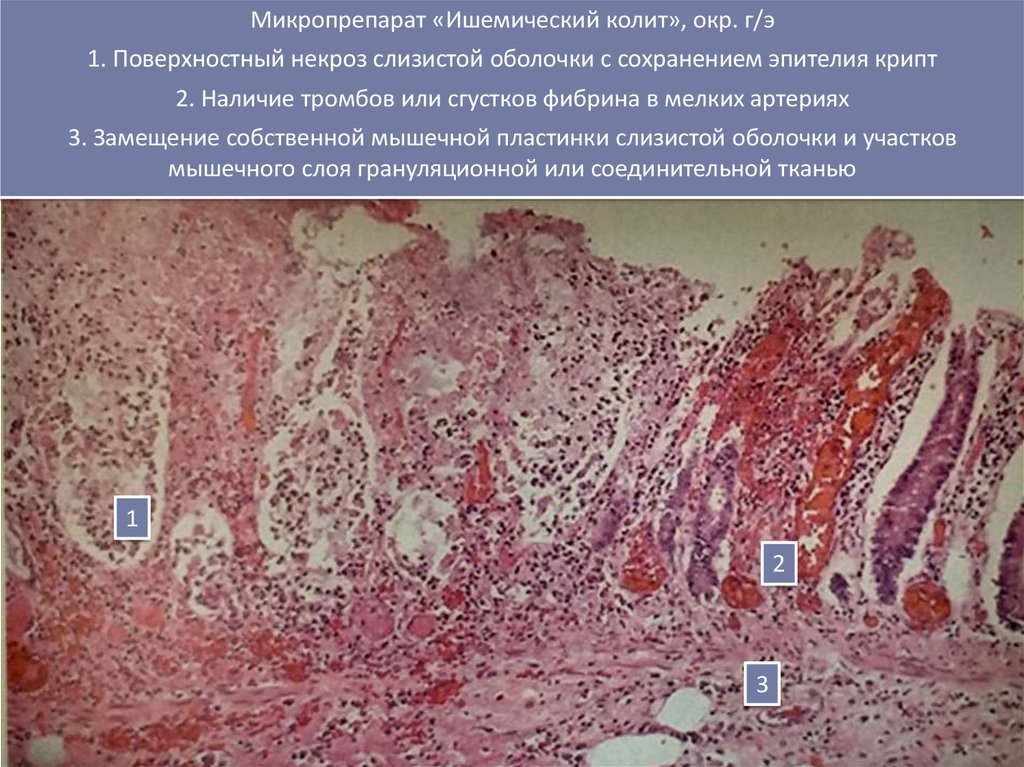
Микропрепарат «Ишемический колит», окр. г/э1. Поверхностный некроз слизистой оболочки с сохранением эпителия крипт
2. Наличие тромбов или сгустков фибрина в мелких артериях
3. Замещение собственной мышечной пластинки слизистой оболочки и участков
мышечного слоя грануляционной или соединительной тканью
1
2
3
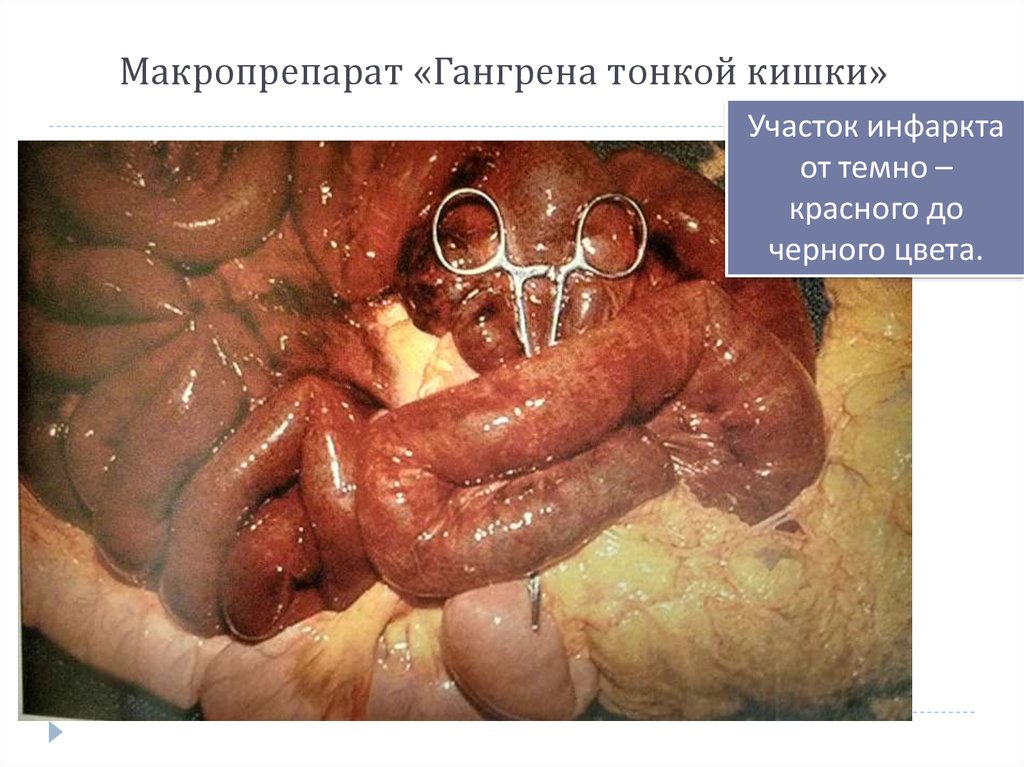
26. Макропрепарат «Гангрена тонкой кишки»
Участок инфарктаот темно –
красного до
черного цвета.
27. Атеросклероз почечных артерий
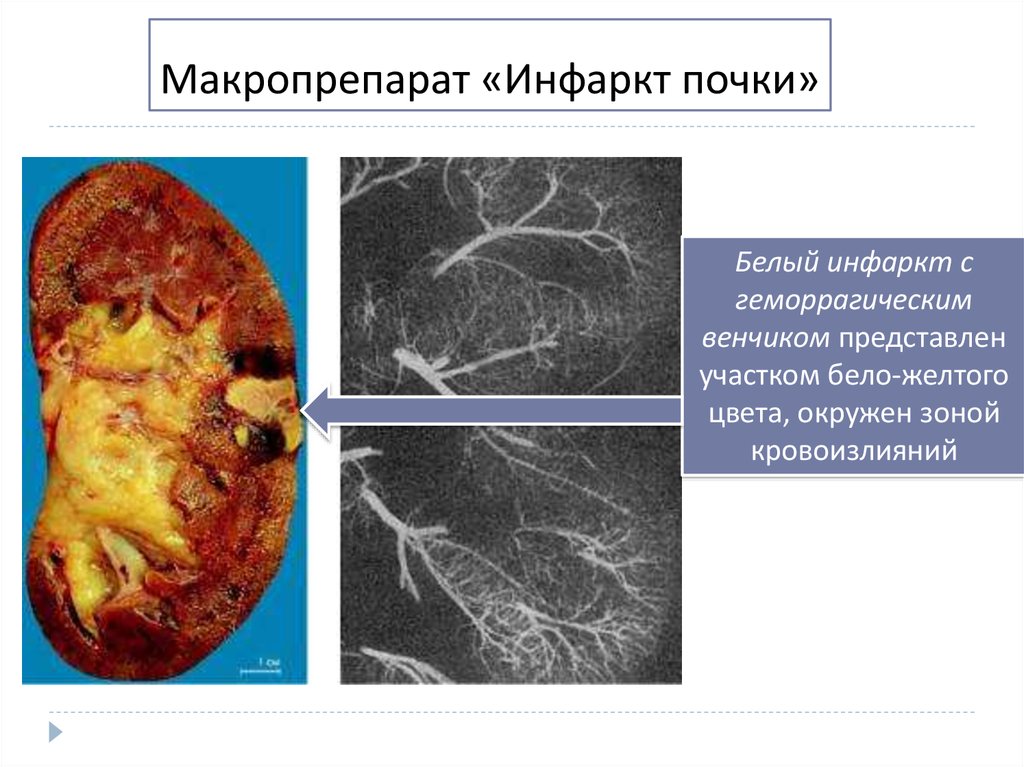
Инфаркт почки28. Макропрепарат «Инфаркт почки»
Белый инфаркт сгеморрагическим
венчиком представлен
участком бело-желтого
цвета, окружен зоной
кровоизлияний
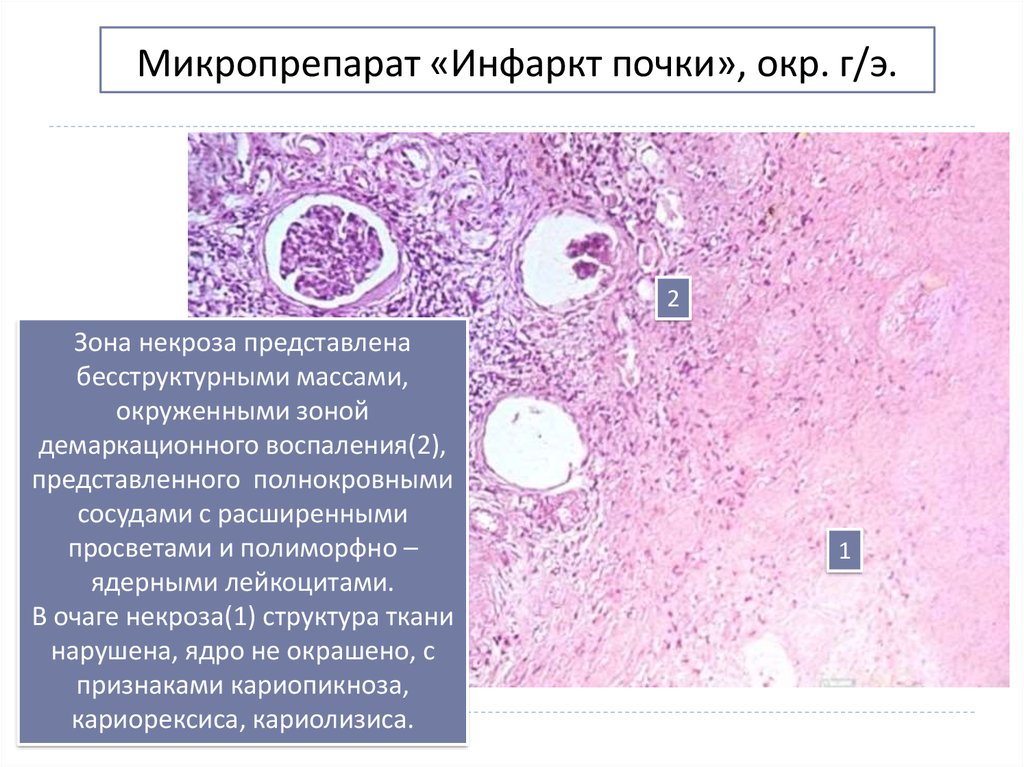
29. Микропрепарат «Инфаркт почки», окр. г/э.
2Зона некроза представлена
бесструктурными массами,
окруженными зоной
демаркационного воспаления(2),
представленного полнокровными
сосудами с расширенными
просветами и полиморфно –
ядерными лейкоцитами.
В очаге некроза(1) структура ткани
нарушена, ядро не окрашено, с
признаками кариопикноза,
кариорексиса, кариолизиса.
1
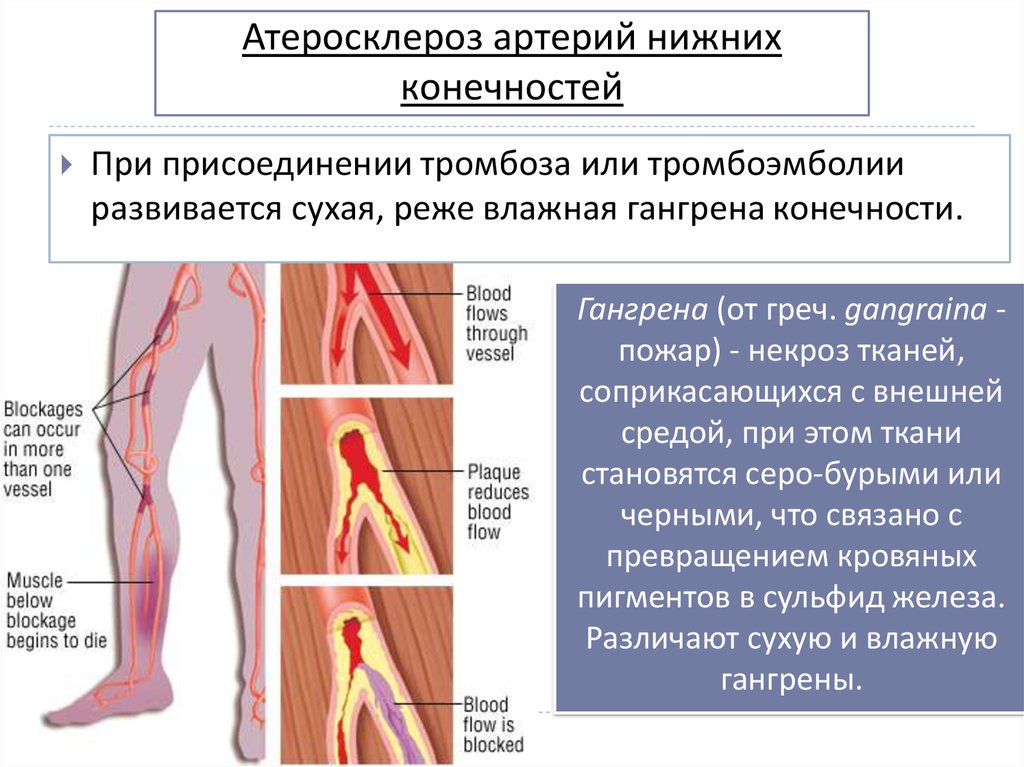
30. Атеросклероз артерий нижних конечностей
При присоединении тромбоза или тромбоэмболииразвивается сухая, реже влажная гангрена конечности.
Гангрена (от греч. gangraina пожар) - некроз тканей,
соприкасающихся с внешней
средой, при этом ткани
становятся серо-бурыми или
черными, что связано с
превращением кровяных
пигментов в сульфид железа.
Различают сухую и влажную
гангрены.
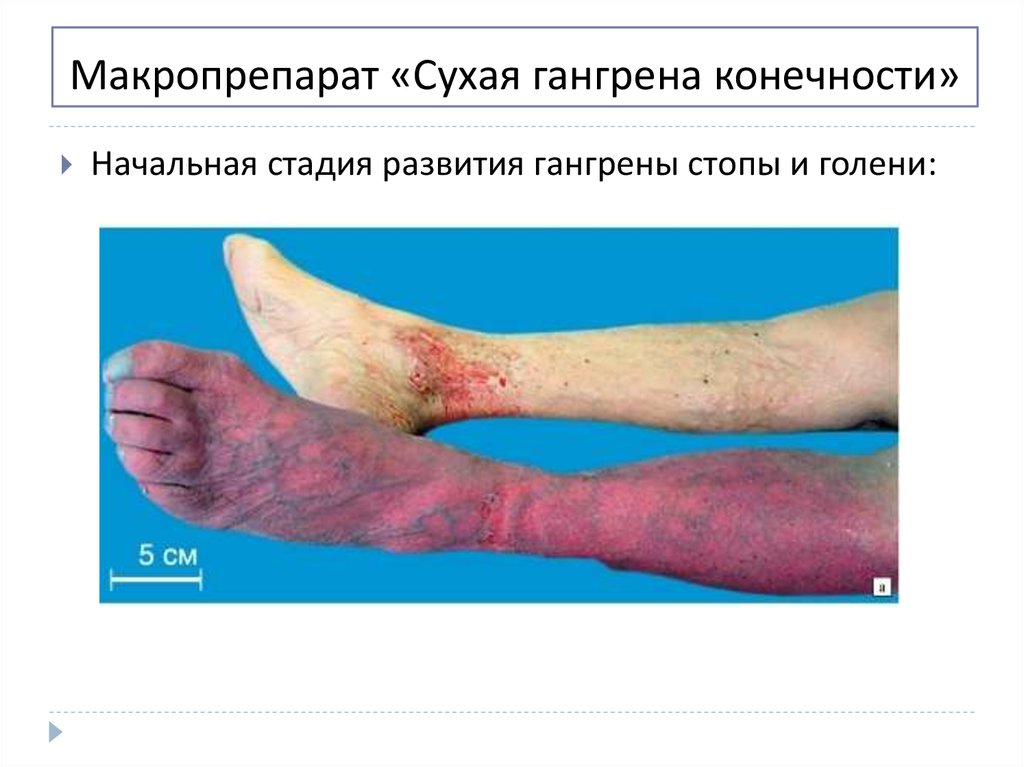
31. Макропрепарат «Сухая гангрена конечности»
Начальная стадия развития гангрены стопы и голени:32.
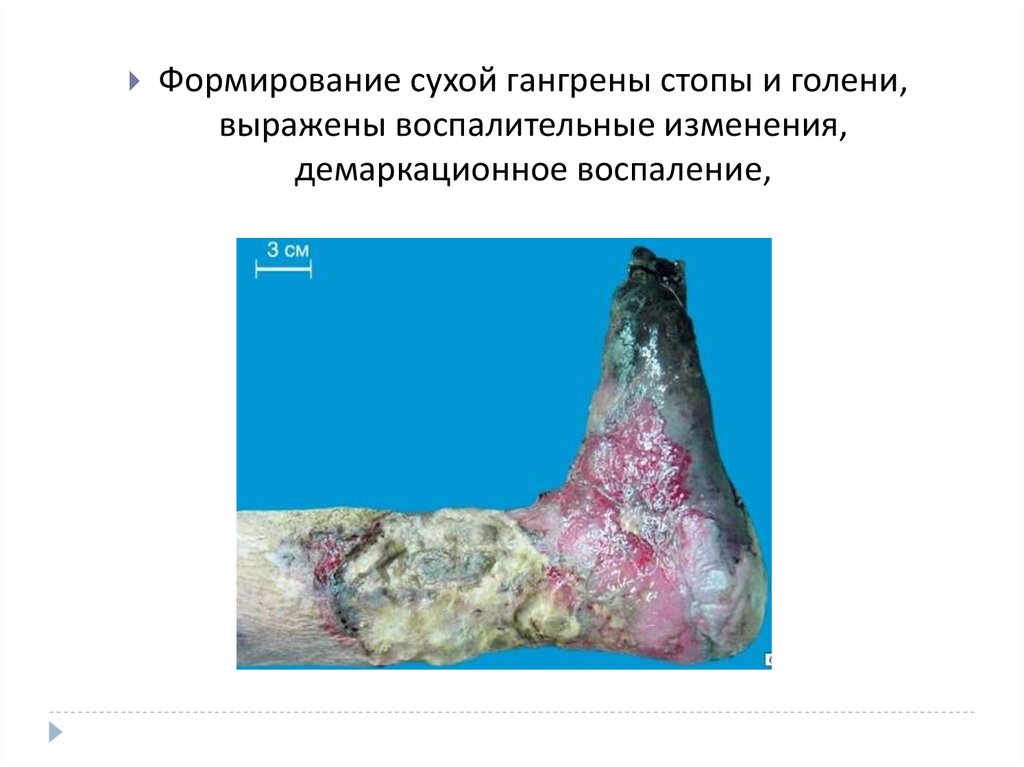
Формирование сухой гангрены стопы и голени,выражены воспалительные изменения,
демаркационное воспаление,
33.
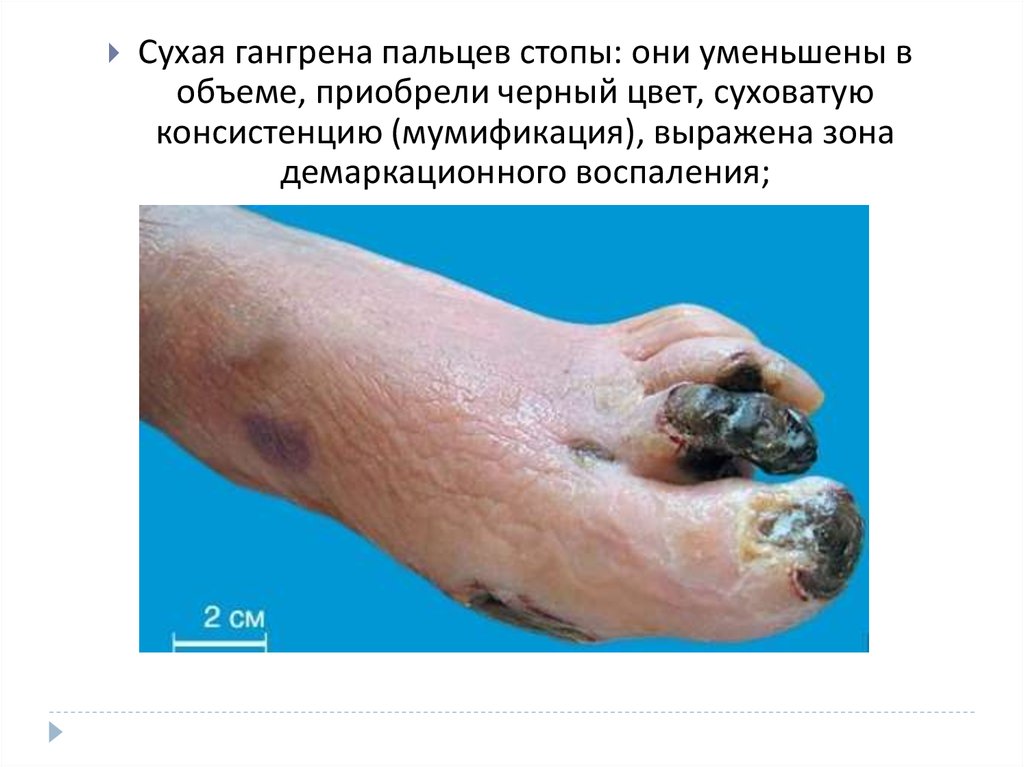
Сухая гангрена пальцев стопы: они уменьшены вобъеме, приобрели черный цвет, суховатую
консистенцию (мумификация), выражена зона
демаркационного воспаления;
34. Список использованной литературы:
Патологическая анатомия : учебник / А. И. Струков, В. В.Серов. - 5-е изд.
Патологическая анатомия: атлас: [учеб. пособие] /
[Зайратьянц О. В. и др.]; 2010
Патология в 2-х томах: учебник / под ред. М.А. Пальцева,
В.С. Паукова - 2010.
Э. К. Клатт «Атлас патологии Роббинса и Котрана», 2010 г.






 medicine
medicine








