Similar presentations:
Геморрагическая лихорадка с почечным синдромом
1. Государственное бюджетное образовательное учреждение высшего профессионального образования «Дагестанская государственная
медицинская академия»Министерства здравоохранения Российской Федерации
КАФЕДРА ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ ИМ. АКАДЕМИКА Г.П. РУДНЕВА
ЗАВ. КАФЕДРОЙ ПРОФ. АХМЕДОВ Д.Р.
ТЕМА:
ГЕМОРРАГИЧЕСКАЯ
ЛИХОРАДКА
С ПОЧЕЧНЫМ СИНДРОМОМ
Асс. к.м.н. Билалова С.К.
2.
Геморрагическая лихорадка с почечным синдромом (ГЛПС; скандинавскаяэпидемическая
нефропатия,
Дальневосточный
геморрагический
нефрозонефрит) — зоонозная природно-очаговая острая инфекционная
болезнь вирусной этиологии. Характеризуется интоксикацией и развитием
универсального капилляротоксикоза и почечным синдромом, протекающим с
альбуминурией, гематурией, слущиванием почечного эпителия, цилиндрурией,
олигурией, в периоде выздоровления — с полиурией.
Код по МКБ -10
А98.5. Геморрагическая лихорадка с почечным синдромом.
3.
ЭтиологияВозбудитель — арбовирус семейства Bunyaviridae, рода Hantavirus, включающий около
30 серотипов.
Вирус ГЛПС имеет сферическую форму; диаметром 85–120 нм.
Геном вируса включает три сегмента (L-, M-, S-) одноцепочечной «минус»-РНК;
Вирус чувствителен к хлороформу, ацетону, эфиру, бензолу, ультрафиолетовому
облучению; инактивируется при 50 °С в течение 30 мин, кислотолабилен (полностью
инактивируется при pH ниже 5,0).
Относительно устойчив во внешней среде при 4–20 °С, хорошо сохраняется при
температуре ниже –20 °С. В сыворотке крови, взятой у больных, сохраняется до 4 сут при 4
°С.
Эпидемиология
Источник инфекции — мышевидные грызуны, наиболее часто — полевая мышь, рыжая
полевка, серая и черная крысы.
Механизм передачи - аспирационный, фекально-оральный и контактный.
Пути передачи - воздушно-пылевой, пищевой, через поврежденные кожные покровы
(укус зверька).
Болеют люди всех возрастов, однако более часто заболевание регистрируется у лиц в
возрасте от 20 до 50 лет.
Чаще болеют мужчины (70—80%).
Сезонность - летне-осенние месяцы и начало зимы.
Переболевшие приобретают стойкий иммунитет.
4.
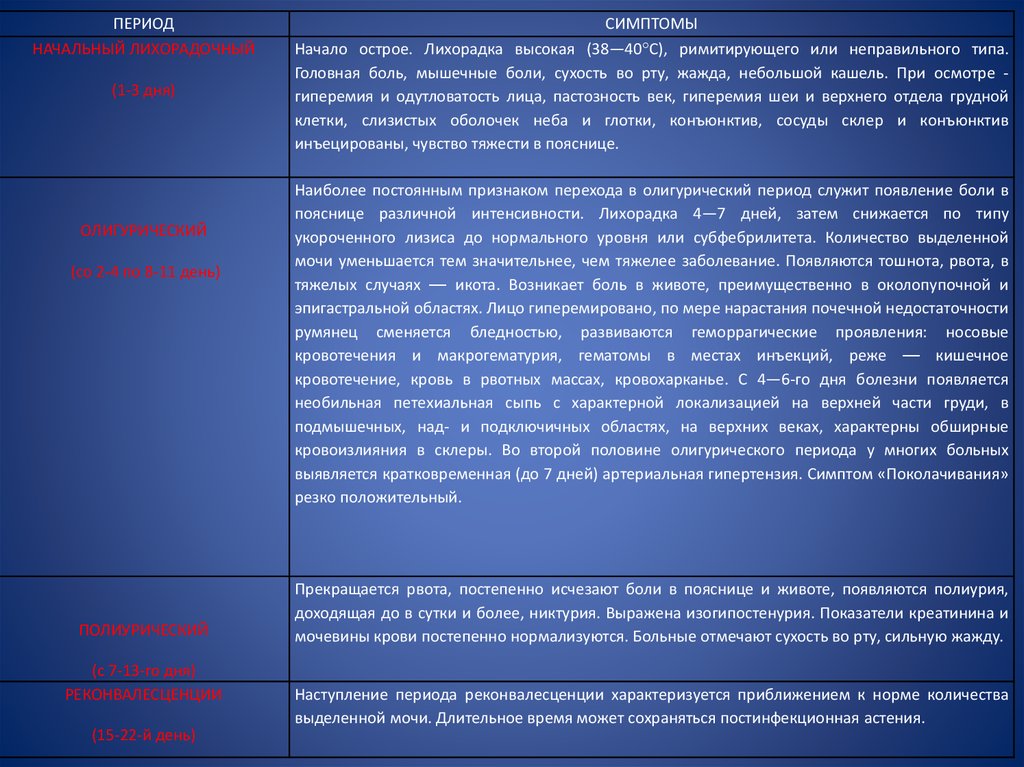
ПЕРИОДНАЧАЛЬНЫЙ ЛИХОРАДОЧНЫЙ
(1-3 дня)
ОЛИГУРИЧЕСКИЙ
(со 2-4 по 8-11 день)
ПОЛИУРИЧЕСКИЙ
(с 7-13-го дня)
РЕКОНВАЛЕСЦЕНЦИИ
(15-22-й день)
СИМПТОМЫ
Начало острое. Лихорадка высокая (38—40°С), римитирующего или неправильного типа.
Головная боль, мышечные боли, сухость во рту, жажда, небольшой кашель. При осмотре гиперемия и одутловатость лица, пастозность век, гиперемия шеи и верхнего отдела грудной
клетки, слизистых оболочек неба и глотки, конъюнктив, сосуды склер и конъюнктив
инъецированы, чувство тяжести в пояснице.
Наиболее постоянным признаком перехода в олигурический период служит появление боли в
пояснице различной интенсивности. Лихорадка 4—7 дней, затем снижается по типу
укороченного лизиса до нормального уровня или субфебрилитета. Количество выделенной
мочи уменьшается тем значительнее, чем тяжелее заболевание. Появляются тошнота, рвота, в
тяжелых случаях — икота. Возникает боль в животе, преимущественно в околопупочной и
эпигастральной областях. Лицо гиперемировано, по мере нарастания почечной недостаточности
румянец сменяется бледностью, развиваются геморрагические проявления: носовые
кровотечения и макрогематурия, гематомы в местах инъекций, реже — кишечное
кровотечение, кровь в рвотных массах, кровохарканье. С 4—6-го дня болезни появляется
необильная петехиальная сыпь с характерной локализацией на верхней части груди, в
подмышечных, над- и подключичных областях, на верхних веках, характерны обширные
кровоизлияния в склеры. Во второй половине олигурического периода у многих больных
выявляется кратковременная (до 7 дней) артериальная гипертензия. Симптом «Поколачивания»
резко положительный.
Прекращается рвота, постепенно исчезают боли в пояснице и животе, появляются полиурия,
доходящая до в сутки и более, никтурия. Выражена изогипостенурия. Показатели креатинина и
мочевины крови постепенно нормализуются. Больные отмечают сухость во рту, сильную жажду.
Наступление периода реконвалесценции характеризуется приближением к норме количества
выделенной мочи. Длительное время может сохраняться постинфекционная астения.
5.
СТЕПЕНЬ ТЯЖЕСТИОПРЕДЕЛЯЮЩИЕ СИМПТОМЫ
ЛЕГКАЯ
Интоксикация незначительная, температура тела не выше 38°С, уменьшение диуреза
умеренное, небольшая протеинурия, микрогематурия. Показатели остаточного азота,
мочевины крови в пределах нормы, креатинина до 130 мкмоль/л.
СРЕДНЕТЯЖЕЛАЯ
t-39,5°С, головная боль, частая рвота, интенсивная боль в поясничной области, животе,
гипотония, обильная геморрагическая сыпь, умеренно выраженная азотемия.
ТЯЖЕЛАЯ
Выраженные клинические проявления интоксикации (ИТШ, острая сосудистая
недостаточность) и геморрагического синдрома. Выраженная олигурия (менее 200—300 мл
мочи за сутки) или анурия, уремия (остаточный азот более 0,9 г/л, мочевина более 18,5
ммоль/л, креатинин 300 мкмоль/л и более). Тяжесть состояния усугубляется присоединением
симптомокомплекса острого живота, обусловленного обширными кровоизлияниями в
слизистые оболочки желудка, кишечника (абдоминальная форма).
6.
ОСЛОЖНЕНИЯУремия как терминальная стадия ОПН может развиться в тяжелых случаях в конце
олигурического периода после 5—7 дней олигурии или анурии. Ее признаками являются усиление
тошноты, рвоты, появление икоты, значительное нарастание в крови уровня мочевины, креатинина. Затем
появляются сонливость, непроизвольное подергивание мимической мускулатуры, мышц рук и другая
мозговая симптоматика. В течение 2—3 дней развивается глубокая уремическая кома. Следует иметь в
виду, что уремия может иногда прогрессировать, несмотря на восстановление диуреза и даже при
начавшейся полиурии. Предотвратить летальный исход может только энергичная терапия со
своевременным применением экстракорпорального гемодиализа.
Эклампсия как осложнение ГЛПС наблюдается относительно редко. Предвестниками приступа
являются упорные головные боли, артериальная гипертензия. На их фоне внезапно происходит потеря
сознания, развиваются тонические и клонические судороги, замедляются пульс и дыхание, выделяется
пена изо рта. Длительность приступа несколько минут. Затем судороги прекращаются, нормализуются
пульс и дыхание, наступает глубокий сон.
Разрыв почки или надрыв коркового вещества и почечной капсулы с кровоизлиянием в
околопочечную клетчатку проявляется резким усилением боли в пояснице и нижней части живота на
стороне разрыва; даже осторожное надавливание в области костовертебрального угла вызывает резкую
болезненность. Нарастают тошнота, слабость. Определяются симптомы раздражения брюшины. На
обзорной рентгенограмме может отсутствовать тень почки. При небольших надрывах с последующим
образованием гематом околопочечной клетчатки в полиурическом периоде длительно сохраняются
односторонние боли в пояснице и положительный симптом Поколачивания, субфебрильная температура,
лейкоцитоз, нарастание СОЭ, периодически выявляется микрогематурия.
Тяжелым осложнением является желудочно-кишечное кровотечение с постгеморрагической
анемизацией.
Возможны кровоизлияния в миокард с клиническими и ЭКГ-признаками инфаркта миокарда,
кровоизлияния в мозг, гипофиз, надпочечники.
Грозным осложнением является отек легких, возникающий на фоне тяжелой почечной
недостаточности. Отек легких протекает при явлениях острой сердечной недостаточности. Очаговые
пневмонии появляются у тяжелых больных чаще в разгар олигурического периода. Особенно тяжело они
протекают при сочетании с абдоминальным синдромом.
7.
Резидуальные синдромы при ГЛПС:1) постинфекционная астения -
жалобы на общую слабость, быструю
утомляемость, снижение трудоспособности, периодические головные боли, слабость в
ногах, понижение аппетита, горечь во рту, сердцебиение при небольшой физической
нагрузке. Общий анализ мочи в пределах нормы.
2) неврологические и эндокринные расстройства - нарушение сна, ухудшение
зрения, усиление потоотделения, выпадение волос, жажду, порой мучительный кожный
зуд. Среди редких расстройств наблюдаются импотенция. Характерен поясничноболевой синдром, проявляющийся болями в пояснице, иногда парестезией нижних
конечностей, болезненностью при пальпации на уровне III-V поясничных позвонков.
3) почечные явления - характеризуются умеренными болями, чувством тяжести в
поясничной области, никтурией, сухостью во рту, жаждой, увеличением диуреза до
2,5—5,0 л, изогипостенурией.
Резидуальный синдром по длительности, как правило, не превышает 3 - 6 мес. В
этот период происходит постепенное улучшение состояния больного, наступает полное
выздоровление.
8.
Этиотропная терапияПроводят в начальном периоде, в первые 3–5 дней:
рибавирин по 0,2 г 4 раза в сутки 5–7 дней,
йодофеназон — по схеме: по 0,3 г 3 раза в сутки в течение первых 2 дней, по 0,2 г
3 раза в сутки следующие 2 дня и по 0,1 г 3 раза в сутки в течение последующих 5
дней,
тилорон — 0,25 мг 2 раза в сутки в 1-й день, далее по 0,125 мг 2 дня; донорский
специфический иммуноглобулин против ГЛПС по 6 мл 2 раза в сутки
внутримышечно (курсовая доза 12 мл),
комплексный иммуноглобулиновый препарат, препараты интерферонов в свечах
(виферон) и парентерально (реаферон, лейкинферон).
При невозможности приёма капсулированного рибавирина (неукротимая рвота,
кома) с учётом противопоказаний рекомендуют внутривенное введение
рибавирина с начальной нагрузочной дозой 33 мг/кг; через 6 ч — по 16 мг/кг через
каждые 6 ч в течение 4 дней (всего 16 доз); через 8 ч после введения последней из
этих доз — по 8 мг/кг каждые 8 ч в течение 3 дней (9 доз).








 medicine
medicine








