Similar presentations:
Спинальная и эпидуральная анестезия
1. Спинальная и эпидуральная анестезия
2. Регионарная анестезии
• Виды анестезии:1. Общая
2. Регионарная
3. Местная
• Регионарная анестезия:
1. Проводниковая
2. Плексусная
3. Эпидуральная
4. Спинальная
5. Комбинированная
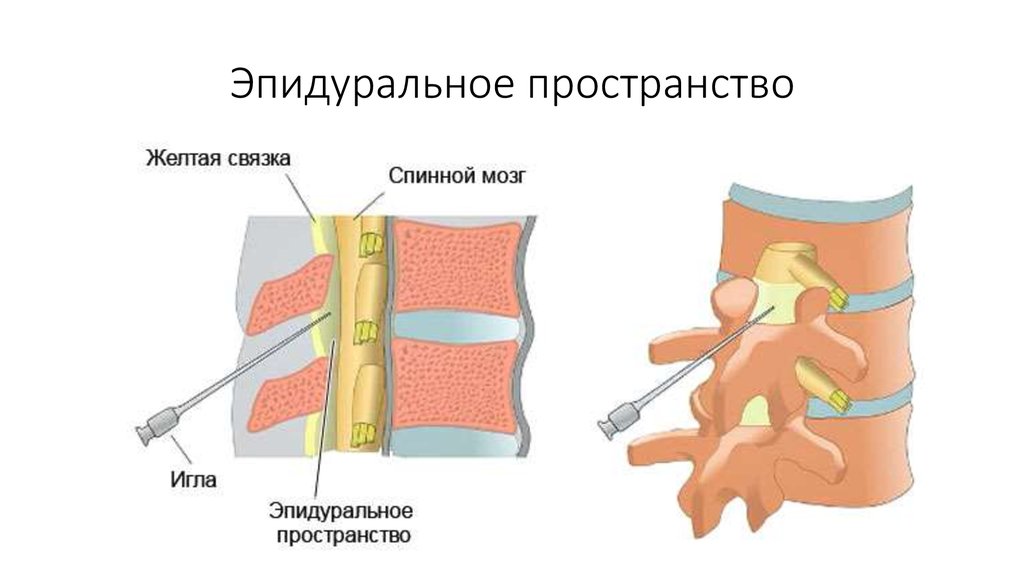
3. Эпидуральное пространство
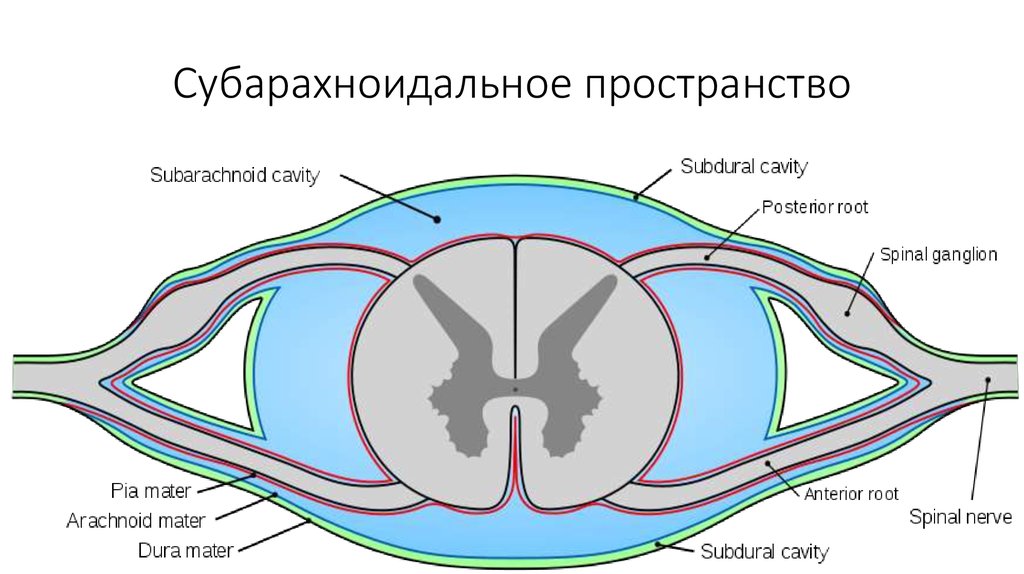
4. Субарахноидальное пространство
5. Физиологические эффекты центральных блокад
• Кардиоваскулярные:1. Блокада ниже Th4 - Схоже с действием альфа1-блокаторов
2. Выше Th4 – альфа1-блокеры + бета1-блокеры
3. У здоровых пациентов с нормоволемией – ОПСС снижается на
15-18%
4. У пациентов с сопутствующей патологией – снижение ОПСС до
25%, СВ снижается на 10 %
6.
• ЧСС снижается из-за двух причин –1. Блокада активирующих волокон в сегментах Th1-Th4
2. Снижение наполнения правого предсердия – дезактивация
хронотропных рецепторов растяжения в ПП и полой
вене(рефлекс Бэйнбриджа)
• Предварительная инфузионная нагрузка не помогает избежать
развития гипотонии
7. Респираторные эффекты
• Значимого влияния нет• Имеет значение у пациентов с вентиляционными нарушениями, в
основном ухудшение из-за блокады брюшных мышц
• Редкие случаи остановки дыхания – из-за нарушения
кровоснабжения дыхательного центра
8. Гастроинтестинальные эффекты
• Тошнота и рвота до 20% - в основном из-за гиперперистальтикина фоне ваготонии
• Эффективно купируется атропином
9. Мочевыделительная система
• Снижение почечного кровотока• Возможная дисфункция мочевого пузыря
10. СПИНАЛЬНАЯ АНЕСТЕЗИЯ
• Варианты:1. Одномоментная СА:
а - унилатеральная;
б – билатеральная;
2. Продленная СА;
3. Комбинированная спинально-эпидуральная анестезия.
11. Этапы выполнения
• Подготовка• Позиция
• Проекция
• Пункция
12. Подготовка
• Длительность операции?• Тип и толщина иглы?
• Положение пациента?
• Подготовка – иглы, местные анестетики, адъюванты, седация
пациента (и инфузионная нагрузка – 10-15 мл/кг?)
13. Иглы: 1. С режущим кончиком(Квинке и Грини) 2. С конусовидным кончиком(Шпротте и Уайтакр)
14.
15. Меньше толщина иглы – меньше случаев ППГБ. Для спинальной – чаще 25-26G
16. Положение пациента
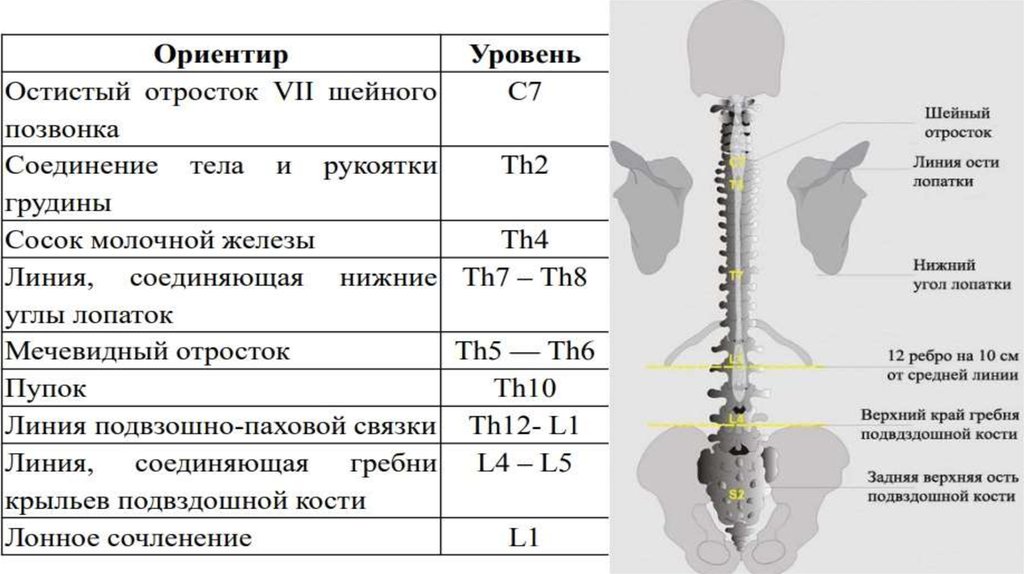
17. Проекция
• У взрослых СМ заканчиваетсяна конце L1.
• Часто прокалывают на
промежутке L3-L4.
• Линия Тюффье
18.
19. Пункция
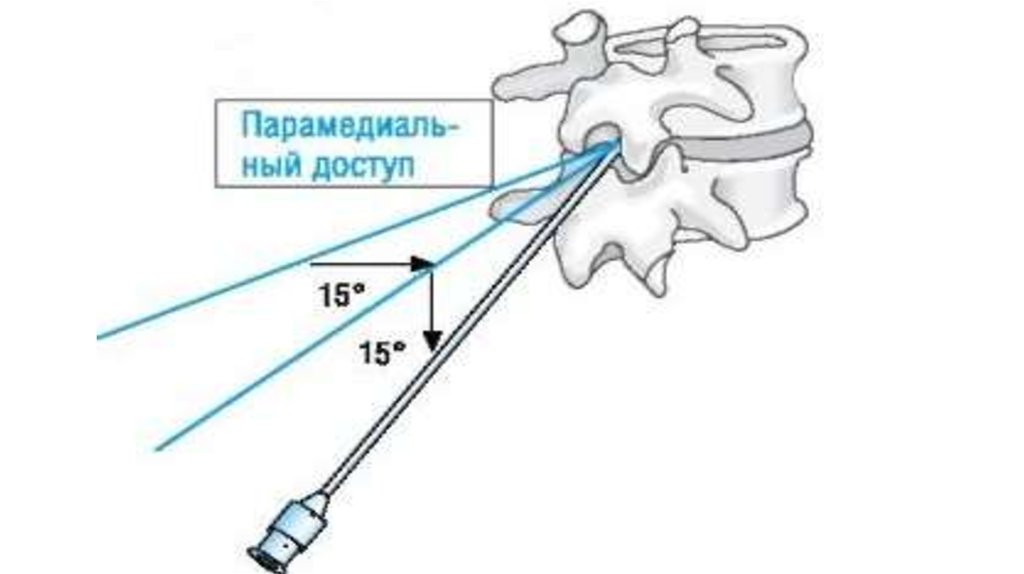
2 типа доступа – срединный и парамедианный20.
21. Режущий конец или конусовидный?
22.
23. Скорость введения
• При скорости 1 мл/мин – ламинарный поток, анестетик большерастекается во все стороны.
• Более 4 мл/мин – турбулентный поток. МА растекается в сторону
направления иглы(вверх).
• Средние скорости 2-3 мл/мин – зависят от направления среза
иглы
24. Препараты
• Баричность препаратов;• Используемые препараты.
25. Баричность раствора
• Баричность – отношение удельной плотности раствора анестетикак удельной плотности СМЖ.
• Растворы по баричности:
1. Гипобаричные;
2. Изобаричные;
3. Гипербаричные.
26.
27.
28.
29. Используемые в России препараты
• Препараты короткого действия(<90 мин):1. Лидокаин
• Препараты длительного действия(>90 мин):
1. Ропивакаин
2. Бипувикаин
30. Лидокаин
• Для операции длительностью менее 1,5 ч;• Эффект развивается в течении 5 минут;
• Минусы:
1. 5% раствор - нередко наблюдаются боли в спине и нижних
конечностях после него(нейротоксичность);
2. Непредсказуемое время действия(45-90 мин). Устраняется
адъювантами;
• Следует вводить не больше 60-70 мг, со скоростью не более 0,2
мл/с, для избегания нейротоксичности.
31. Бупивакаин
• Для вмешательств до 2-2,5 часов;• На высоту блока оказывает суммарная доза препарата(мг), а не
объем;
• При попадании в системный кровоток – кардиотоксичность.
Имеет роль при эпидуральной анестезии.
32. Ропивакаин
• Считается, что нет различии с бупивакаином при спинальнойанестезии;
• Часто используется при эпидуральной анестезии, так как меньше
по сравнению с бипувакаином влияние на проводящую систему
сердца.
33. Обобщение
• Препараты выбора для изобаричной методики – ропивакаин ибупивакаин(0,75% и 0,5%). Или 2% лидокаин.
• Для гипобаричной методики – подогретый бупивакаин. Так же разведение препаратов с дист.водой;
• Для гипербаричной – разведение препаратов с растворами 5%
глюкозы и 7,5% декстрозы. 5% лидокаин на декстрозе.
34. Адъюванты
• Адъюванты – дополнительные препараты дляизменения/дополнения действия местных анестетиков.
• Условно делятся на две группы – А. для продления
послеоперационной анальгезии, и А. для продления действия
местных анестетиков.
35. Адъюванты для п/о анальгезии
• Морфин. Обеспечивает анальгезию от 6 до 24 ч. Много побочныхэффектов. Частые из них – тошнота и рвота, брадикардия,
отсроченное угнетение дыхания, зуд, и избыточная седация.
Побочные эффекты действуют так же до 24 часов. Оптимальная
доза – 0,1-0,3 мг;
• Фентанил – наиболее популярный адъювант. П/о анальгезия до 4
часов. Характерные побочные эффекты – угнетение дыхания, и
иногда урежение ЧСС. Наблюдаются при превышении дозы.
Оптимальная доза – 6,5 – 15 мкг.
36. Адъюванты для продления МА
• Адреналин. Теоретически – вызывают вазоконстрикцию иснижает реабсорбцию МА. Возможно – усиливает связывание МА
с Na+ каналами;
• Описаны случаи ишемии конуса спинного мозга.
• Клофелин. Следует применять для пролонгации МА короткой
продолжительности действия(лидокаин). Не угнетает дыхание.
Дозировка – 15-50 мкг.
37. Осложнения спинальной анестезии
• Постпункционная головная боль;• Боль в спине, которая сопровождает 25% вмешательств,
выполненных под спинальной анестезией;
• Внезапную остановку сердца;
• Тяжелый коллапс(снижение АД более чем на 30%).
38. ППГБ
• Развивается через 24-72 часов после пункции.• Боль двусторонняя в лобной и/или затылочной области.
• Особенность ППГБ – ухудшается в положении стоя, сидя, и при
движениях головы, и может уменьшаться при положении лежа.
39. Факторы, влияющие на развитие ППГБ
• Диаметр иглы(вероятность существенно увеличивается длярежущих игл размером 20G(36%), и более. Для карандашных игл
– 20G = 2-5%);
• Форма среза иглы;
• Более 1 попытки пункции(часто бывает при использовании
тонких игл);
• Направление среза режущих игл.
40. Лечение
• 1. Постельный режим(не доказано)• 2. Инфузионная терапия
• 3. Анальгетики
• 4. Кофеин
• 5. В случае неэффективности всех терапевтических мероприятий
прибегнуть к эпидуральному введению аутокрови.
41. Инфузия 1000 мл раствора Рингера с добавлением 500 мг кофеина приводит к уменьшению головных болей почти у 80% больных
42. Пломбирование эпидурального пространства аутокровью
• Достаточно 15-20 мл крови;• Надо выждать 24-48 часов;
• Рекомендуется введение на сегмент ниже предыдущей точки
пункции;
43. Эпидуральная анестезия
• Те же 4 этапа:1. Подготовка
2. Положение
3. Проекция
4. Пункция
44.
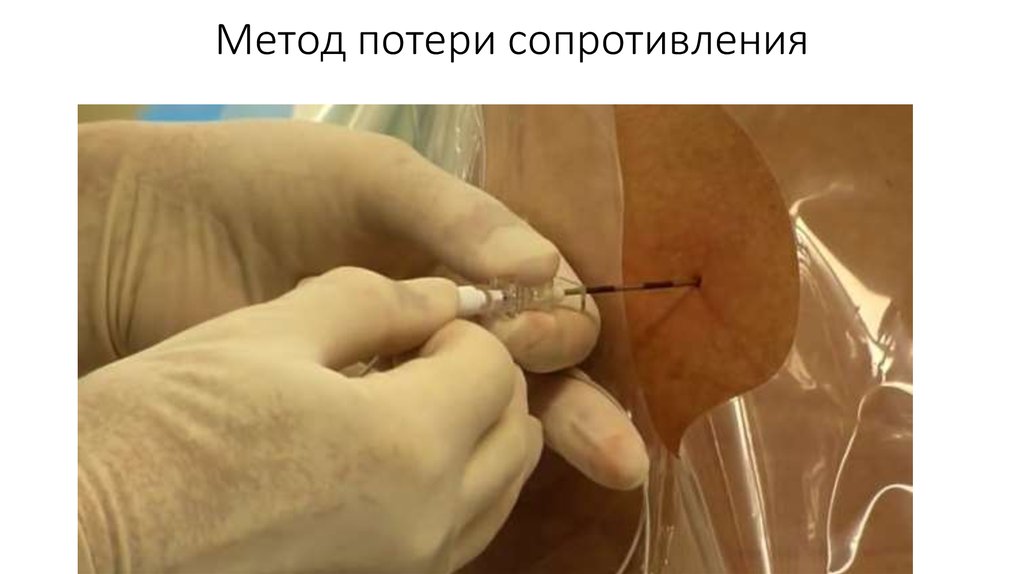
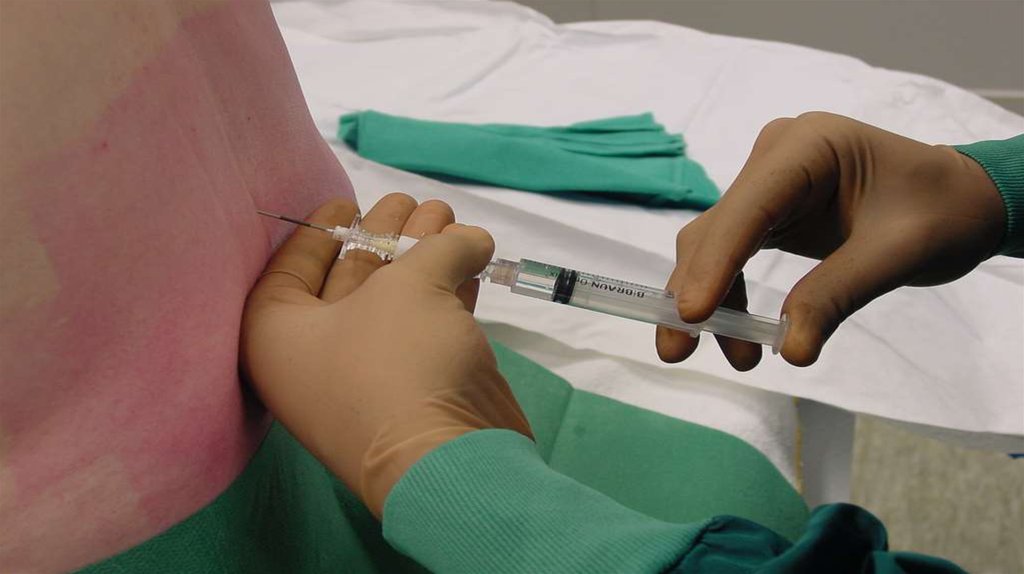
45. Пункция
• 2 метода:1. Потери сопротивления
2. Подвешенной капли
• При любой из них – используем тест-дозу.
46. Метод потери сопротивления
47.
48. Метод подвешенной капли
49. Препараты
• Чаще всего используется бупивакаин и ропивакаин. Последнийявляется более безопасным.
50. Осложнения эпидуральной анестезии
• Внутрисосудистое введение МА;• Непреднамеренное субарахноидальное введение;
• Неврологические осложнения;
51. Комбинированная спинально-эпидуральная анестезия
Комбинированная спинальноэпидуральная анестезия• Преимущества – быстрое начало за счет спинального
компонента, и возможность продления обезболивания по мере
необходимости;
• Возможность повышения уровня блока при помощи
эпидурального катетера;
• Возможность послеоперационного продолжения обезболивания;
• Данный метод позволяет избежать пункции твердой оболочки
при применении продленной спинальной анестезии.













































 medicine
medicine








