Similar presentations:
Эпидуральная анестезия и анальгезия Наропином в акушерской практике
1. 20 февраля 2012 г.
Эпидуральная анестезия ианальгезия Наропином
в акушерской практике
д.м.н. В.Я. Вартанов
Представлена только информация в рамках зарегистрированных в РФ показаний
Мнение лектора не всегда может совпадать с точкой зрения компании AstraZeneca
Мероприятие организовано компанией AstraZeneca
ID: NAR-181-11-11
M
2. Раскрытие информации о потенциальном конфликте интересов
В.Я. Вартанов, доктор медицинских наук, доцентЗаведующий отделением анестезиологии и реанимации
Межрайонного перинатального центра МБУЗ
Клиническая больница № 5 г. Тольятти
ФИНАНСОВАЯ ИНФОРМАЦИЯ:
Научные гранты/клинические <название компании>, <название компании>, ...
исследования:
<название компании>, <название компании>, ...
Лектор:
Член научного
(консультативного) совета:
Консультант:
Сотрудник (в том числе –
частичная занятость):
......
<название компании>, <название компании>, ...
<название компании>, <название компании>, ...
<название компании>, <название компании>, ...
.......
Представленные материалы содержат сведения только о
зарегистрированных в России показаниях к применению
препарата Наропин.
M
3. “Это наш долг, равно как и привилегия использовать все допустимые средства для уменьшения и устранения физических страданий
матери во времяродов.”
J.Y.Simpson, 1848
4. Исторические вехи
Первый эфирный наркоз при родах проведен 19 января 1847 года
сэром Джеймсом Янгом Симпсоном (по легенде девочку назвали
Анестезия). Им же проведен первый хлороформный наркоз для
обезболивания родов 8 ноября 1847 года.
Первое применение закиси азота в акушерстве русским доктором
Кликовичем в 1880 году.
8 июня 1900 г., швейцарский акушер-гинеколог Оскар Крайс (Oskar
Kreis, 1872–1958) успешно провел обезболивание родов с помощью
субарахноидального введения кокаина.
Каудальная (сакральная) анестезия, впервые проведённая в 1909
году Стокелем.
Поясничная эпидуральная анестезия в 1921 году и внедрение её
примерно через 10 лет в акушерскую практику.
Введение в практику длительной каудальной анестезии в
акушерстве в 1942 году Хингстоном и Эдвардсом.
Внедрение непрерывной эпидуральной анестезии Круэбло и первое
применение метода в акушерстве в 1949 году.
5. С.С. Юдин «Спинномозговая анестезия»(1925)
6.
«Анестезия родов оправдана, когдаиспользуется правильно. Но если
анестезия используется по
шаблону при нормально
протекающих родах, если она
используется для внесения
изменений в намерения природы это заблуждение моральное,
этическое и физиологическое».
Грантли Дик-Рид 1933г.
7. Влияние боли на роды
• Повышение уровня катехоламинов:адреналин приводит к дискоординации сокращений матки;
норадреналин вызывает маточно-плацентарную
вазоконстрикцию;
• Гипервентиляция и гипокапния усиливают фетальную
гипоксию.
• Страх возникновения боли имеет такое же
неблагоприятное воздействие на мать и плод.
Эффективное устранение боли:
• восстанавливает нормальную активность матки.
• восстанавливает нормальную родовую деятельность.
L.Vimlati 2009
8. Методы обезболивания родов
Немедикаментозные:Психопрофилактика и дородовая подготовка.
Физиотерапия и бальнеолечение.
Акупунктура, мануальная терапия, массаж.
Гипноз.
Электроаналгезия, электросон.
Медикаментозные:
• Опиаты, гипнотики, спазмалитики.
• Ингаляционные анестетики (N2О, изофлюран).
• Местная и регионарная анестезия.
9. Общая или регионарная анальгезия?
Общие анальгетики в терапевтическихконцентрациях:
• только притупляют боль;
• не устраняют симпатическую повышенную активность;
• недостаточны для купирования сильной родовой боли.
Региональная анальгезия:
• эффективно купирует боль;
• единственный метод, прерывающую повышенную
симпатический активность;
• единственный эффективный метод для восстановления
родовой активности.
10. Иннервация родовых путей
МоторнаяСенсорная
Th 5-10
Th 11 - L 1
Cerv. uteri, vagina
S 2-4
S 2-4
Vulva + perineum
S 2-4
S 2-4
Corp. uteri
/Чибуновский В.А., 1997/
11.
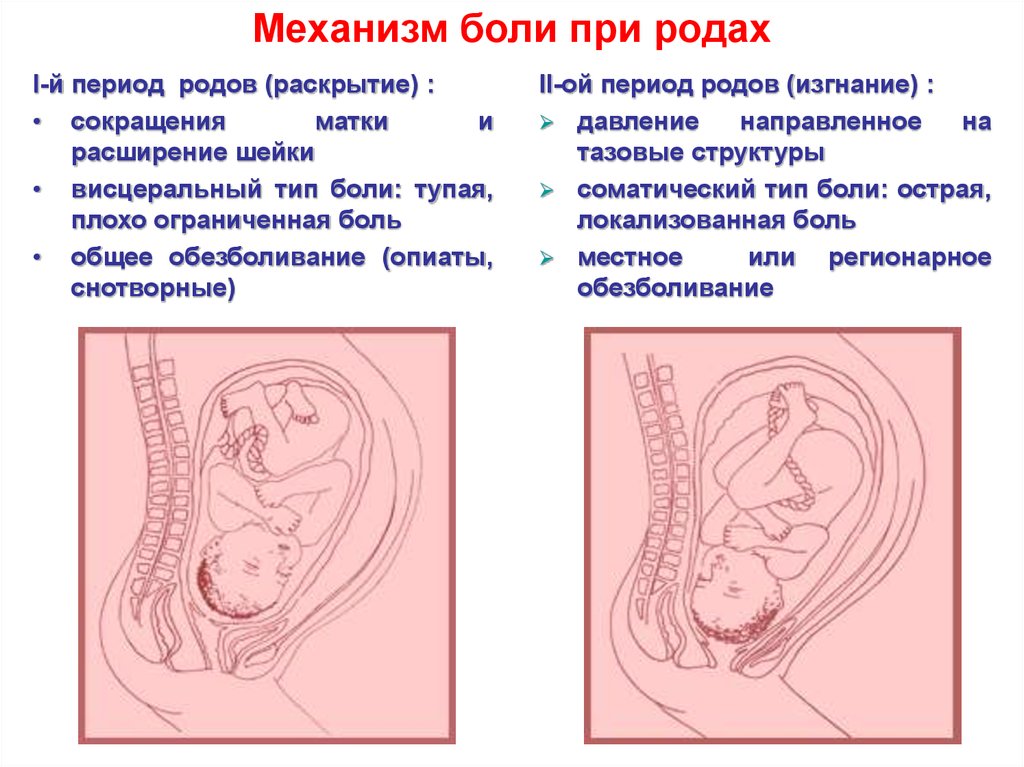
Механизм боли при родахI-й период родов (раскрытие) :
• сокращения
матки
и
расширение шейки
• висцеральный тип боли: тупая,
плохо ограниченная боль
• общее обезболивание (опиаты,
снотворные)
II-ой период родов (изгнание) :
давление
направленное
на
тазовые структуры
соматический тип боли: острая,
локализованная боль
местное
или регионарное
обезболивание
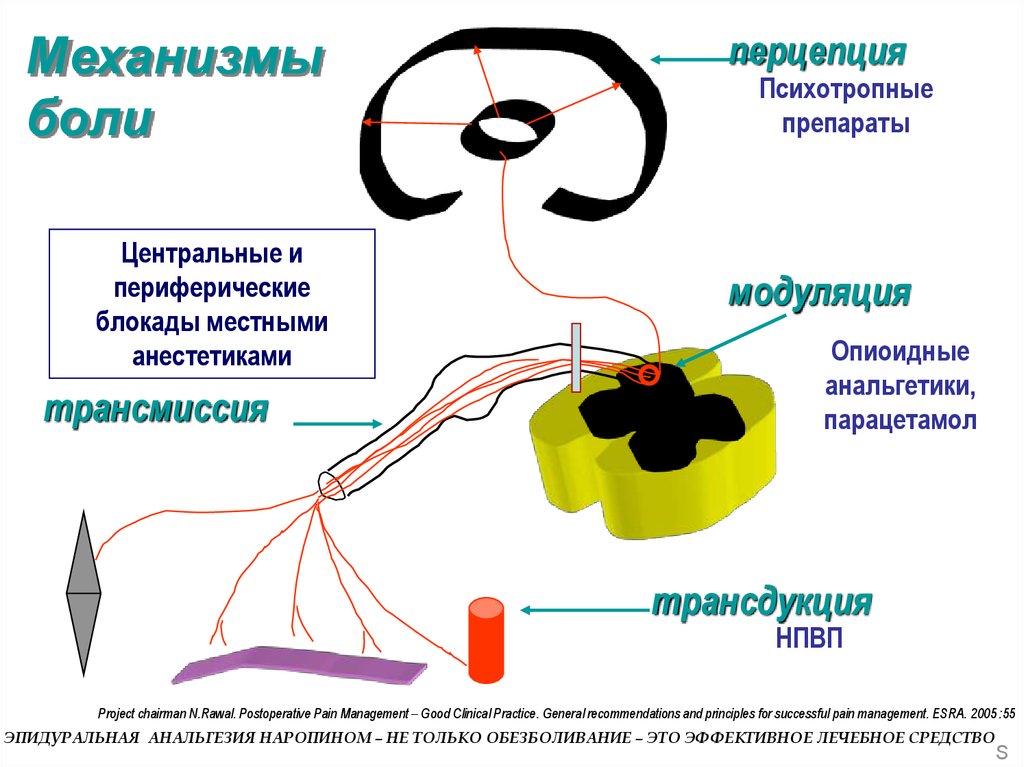
12.
Механизмыболи
Центральные и
периферические
блокады местными
анестетиками
трансмиссия
перцепция
Психотропные
препараты
модуляция
Опиоидные
анальгетики,
парацетамол
трансдукция
НПВП
Project chairman N.Rawal. Postoperative Pain Management – Good Clinical Practice. General recommendations and principles for successful pain management. ESRA. 2005 :55
ЭПИДУРАЛЬНАЯ АНАЛЬГЕЗИЯ НАРОПИНОМ – НЕ ТОЛЬКО ОБЕЗБОЛИВАНИЕ – ЭТО ЭФФЕКТИВНОЕ ЛЕЧЕБНОЕ СРЕДСТВО
S
13.
Эпидуральная анестезия и анальгезияДоказательства 1 уровня:
• Более качественное обезболивание после всех
видов хирургических вмешательств (по сравнению с
в/в введением опиоидных аналгетиков).
•Улучшение оксигенации, снижение риска
респираторных осложнений.
• Сокращение сроков восстановления перистальтики
после абдоминальных операций.
P.E. Macynture at al. Acute Pain Management: Scientific Evidence / Second edition. Australian and New Zealand
College of Anaesthetists and Faculty of Pain Medicine. 2010. – 491p.
ЭПИДУРАЛЬНАЯ АНАЛЬГЕЗИЯ НАРОПИНОМ – НЕ ТОЛЬКО ОБЕЗБОЛИВАНИЕ – ЭТО
ЭФФЕКТИВНОЕ ЛЕЧЕБНОЕ СРЕДСТВО!
M
14.
Эпидуральная анестезия и аналгезияДоказательства 2 уровня:
•Белково-сберегающий эффект после абдоминальных
операций.
•Снижение риска пневмонии.
Acute Pain Management: Scientific Evidence / Second edition 2005
15. Регионарная анестезия при родовой боли
Эпидуральная анальгезия:нижнегрудной эпидуральный: блок T10-11;
поясничный эпидуральный блок: L2-4;
двухуровневый блок: T10-11 + L2-4;
каудальная (сакральная)анестезия.
Комбинированная спинно-эпидуральная
анальгезия
Спинномозговая анальгезия:
• однократная пункция.
• пролонгированная СМА
Поясничная паравертебральная блокада.
Парцевикальная блокада.
Пудендальная блокада.
16. Выбор метода РА родов
Зависит от:• желания пациентки;
• стадии и длительности родов;
• наличие противопоказаний;
• состояния матери и плода;
• конкретной ситуации в родах;
• уровня медицинской и технической
подготовки.
L.Vimlati 2009
17. Показания к регионарной анестезии
Основные показания:• желание женщины;
• болезненные схватки.
Специальные показания:
• сильная боль и дисфункция родов;
• сильная боль при стимуляции окситоцином;
• роды высокого риска:
рубец на матке;
многоплодная беременность;
ожирение;
ожидаемая трудная интубация.
L.Vimlati 2009
18. Терапевтические показания к обезболиванию родов
Показания со стороны матери:• Длительные или патологические или стимулированные роды.
• Вторичная слабость, обусловленная болью.
• Осложненная беременность:
преэклампсия, токсемия.
• Беременность на фоне тяжелой патологии:
кардиологические заболевания;
гипертония;
заболевания глаз;
эндокринные болезни.
L.Vimlati 2009
19. Показания к обезболиванию родов
Показания со стороны плода:
Преждевременные роды.
Физиологическая незрелость (недоношенность ).
Положительное действие:
• Обезболивание – увеличение насыщения кислорода матери
- уменьшение сосудистого сопротивления в маточных
сосудах – улучшение плацентарной перфузии – улучшение
кровообращения плода.
• Снижение тазового мышечного сопротивления –
управляемость процесса родов.
L.Vimlati 2009
20. Противопоказания к проведению регионарной аналгезии в родах
Абсолютные противопоказания:Отказ роженицы.
Сепсис.
Бактериемия.
Инфекция в месте пункции.
Гипокоагуляция (тромбоцитопения менее 100x109/л, МНО>1,3).
Отсутствие необходимого оборудования для оказания неотложной
помощи и реанимационных мероприятий.
Кровотечение и выраженная гиповолемия.
Наличие нарушений сердечной деятельности плода, являющихся
показанием к кесареву сечению.
Низкий и фиксированный сердечный выброс.
Аллергия на местные анестетики, применяемые при регионарной
аналгезии.
Внутричерепная гипертензия.
21. Противопоказания к проведению регионарной аналгезии в родах
Относительные противопоказания:• Отсутствие
эффективной
родовой
деятельности
(темп
раскрытия менее 1 см в час в течение 2 часов).
• Внутриутробная гипоксия плода (менее 9 баллов по Fisher,) до
получения разрешения акушера.
• Неврологические заболевания.
• Раскрытие шейки матки более 7 см.
• Консервативное ведение родов с рубцом на матке.
• Значительные деформации позвоночника.
• Высокий риск акушерского кровотечения.
• Гипертермия матери.
• Прием антикоагулянтов.
22. Положение для пункции
23.
Связки позвоночникаНадостистая
связка
Межостистая
связка
Желтая
связка
24. Срединный и парамедиальный доступы
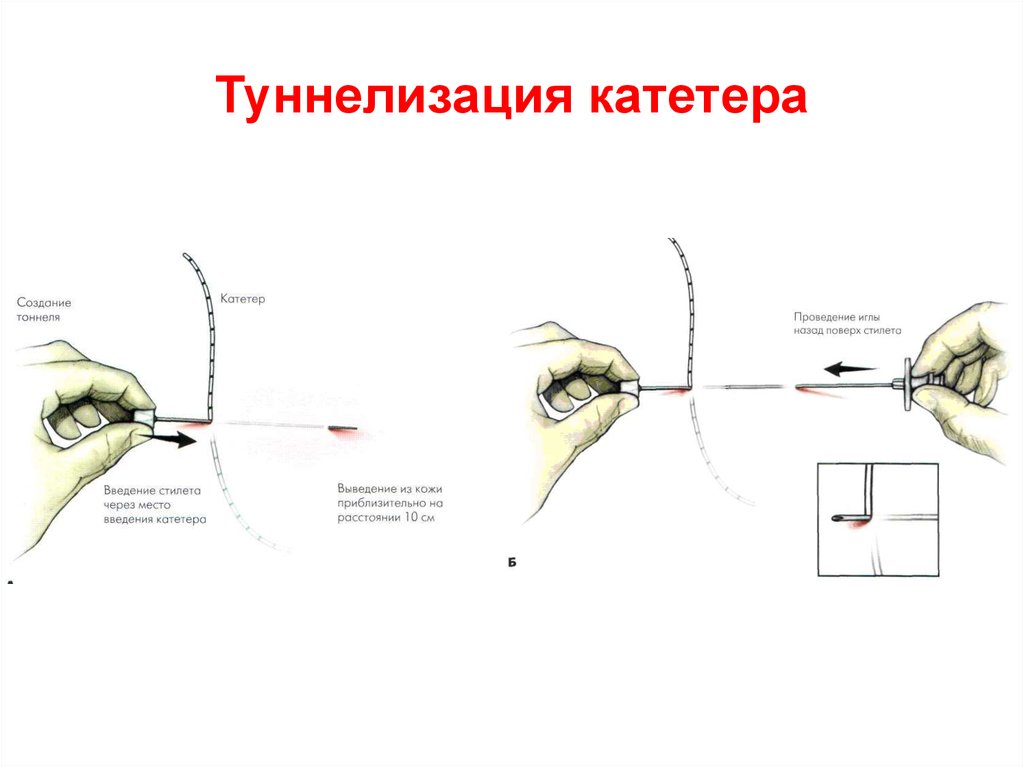
25. Катетеризация эпидурального пространства
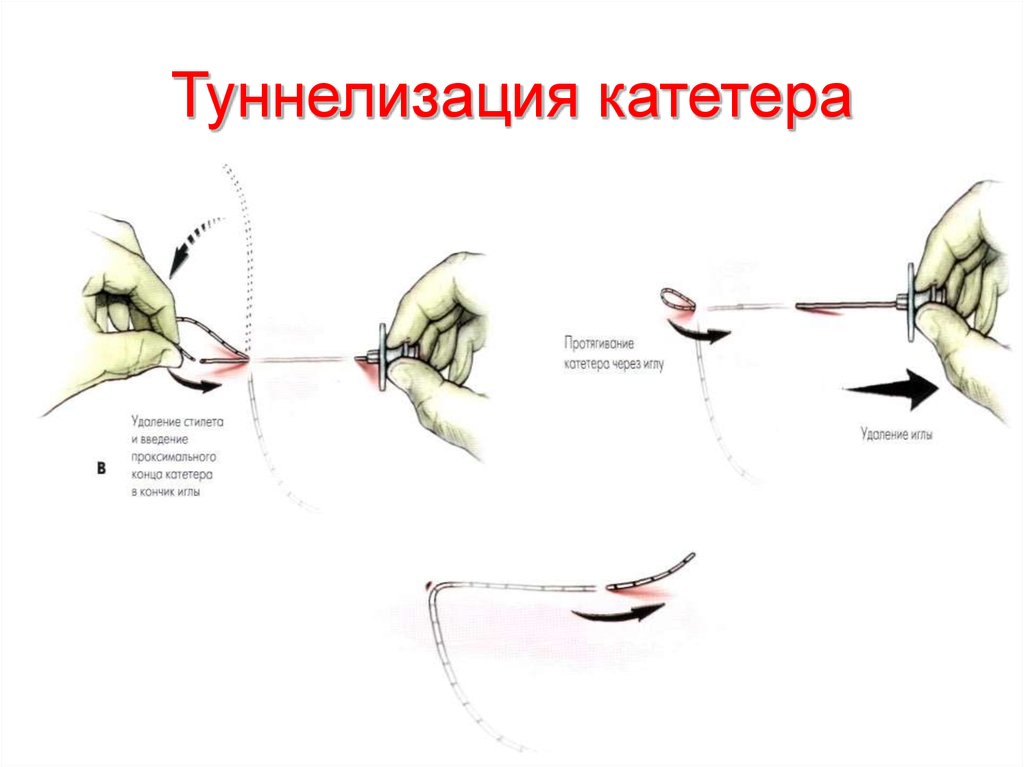
26. Туннелизация катетера
27. Туннелизация катетера
28. Физиологические особенности эпидуральной аналгезии родов
расширенные эпидуральные вены:
уменьшение объема эпидурального пространства;
расширение распространения местных анестетиков;
дозы/объемы должны быть снижены.
Эпидуральное давление колеблется согласно брюшному давлению
• резко повышается во во время схваток;
• резко увеличивается распространение местных анестетиков;
• не вводить болюсно во время схваток.
Пункция в сидящем положении:
• экстрадуральное давление и давления ликвора более высоки:
выбухание ТМО;
• более вероятна пункция ТМО.
29. Идентификация эпидурального пространства:
• Потеря сопротивления поршняшприца.
• Воздушный пузырек.
• Подвешенная капля.
30.
Какой местный анестетик лучше?РОПИВАКАИН
БУПИВАКАИН
ЛИДОКАИН
31.
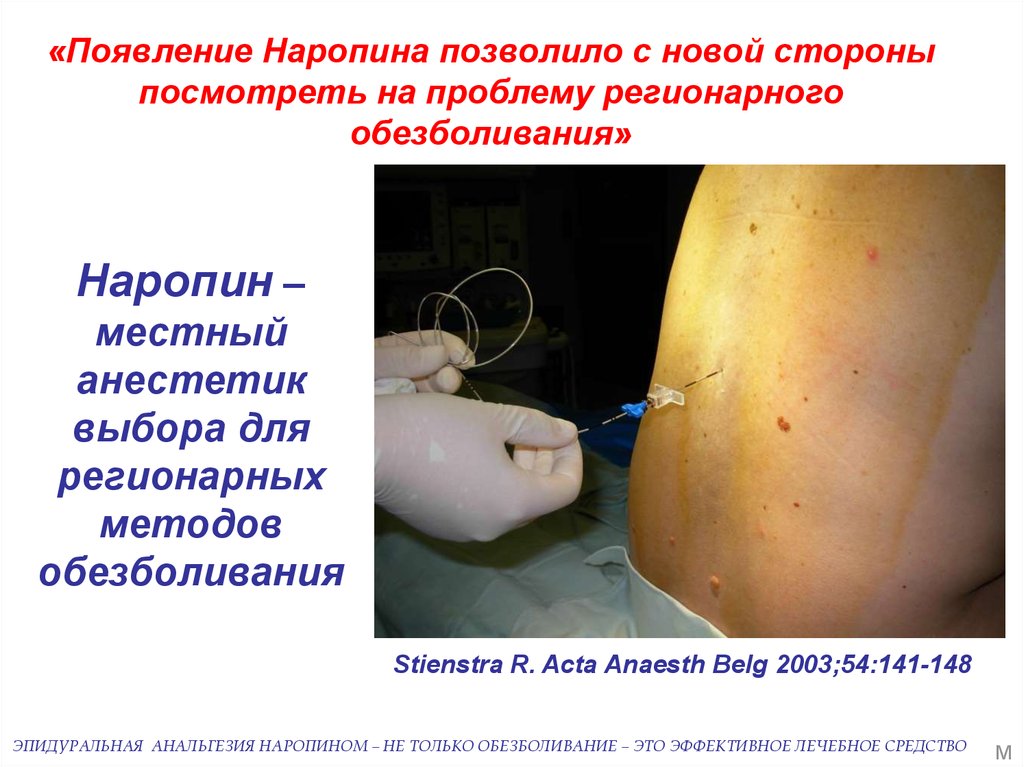
«Появление Наропина позволило с новой стороныпосмотреть на проблему регионарного
обезболивания»
Наропин –
местный
анестетик
выбора для
регионарных
методов
обезболивания
Stienstra R. Acta Anaesth Belg 2003;54:141-148
ЭПИДУРАЛЬНАЯ АНАЛЬГЕЗИЯ НАРОПИНОМ – НЕ ТОЛЬКО ОБЕЗБОЛИВАНИЕ – ЭТО ЭФФЕКТИВНОЕ ЛЕЧЕБНОЕ СРЕДСТВО
M
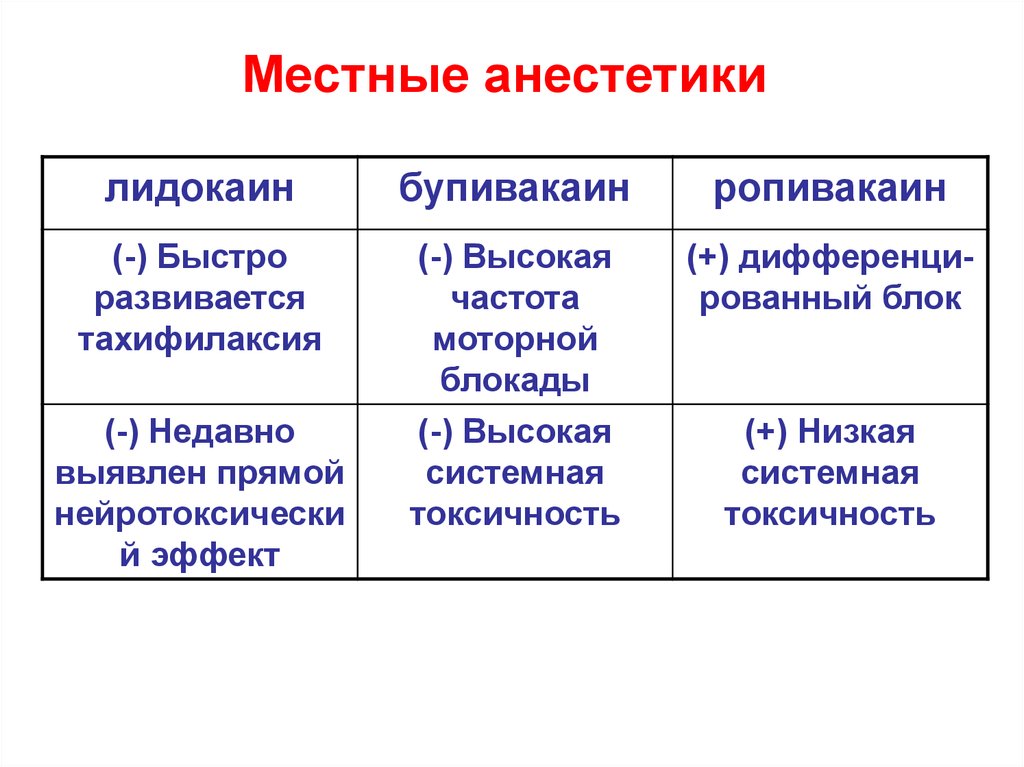
32. Местные анестетики
лидокаинбупивакаин
ропивакаин
(-) Быстро
развивается
тахифилаксия
(-) Высокая
частота
моторной
блокады
(-) Высокая
системная
токсичность
(+) дифференцированный блок
(-) Недавно
выявлен прямой
нейротоксически
й эффект
(+) Низкая
системная
токсичность
33.
РОПИВАКАИН (НАРОПИН)Быстро связывается с Na-каналами и
быстро диссоциирует.
Период полувыведения в 2 раза короче,
чем у бупивакаина.
10-кратное увеличение дозы не повышает
токсичность.
В низких концентрациях в большей
степени блокирует С, а не А-волокна.
Удобная форма выпуска.
34.
Шкала P.R.Bromage для определениястепени моторной блокады
Уровень
блокады
I. Отсутствие моторного
блока
Полное сгибание в коленном и
голеностопном суставах в поднятой ноге
II. Частичная моторная
блокада
Полное сгибание в коленном суставе и
неспособность поднять выпрямленную
ногу
III. Почти полная блокада Неспособность согнуть ногу в колене
при сохранении сгибания стопы
IV. Полная моторная
блокада
Отсутствие
конечности
движений
в
нижней
35. Поясничная эпидуральная аналгезия родов
Техника :1. тест доза, дробно полная доза + повторные болюсы :
• bupivacaine: 0,125 - 0,06 % 8-15 мл
• ropivacaine: 0,1- 0,2 % 8-15 мл
• с или без опиатов (fentanyl 50 мкг)
• перед каждым введением препарата – аспирационная проба
• моторный блок по шкале Bromage - 1
2. тест доза + непрерывный эпидуральныая инфузия.
• bupivacain 0,125 % + fentanyl 1-2 мкг /мл 10–15 мл/час
• bupivacain 0,0625 % + sufentanil 0,2 мкг/мл 8–15 мл/час
• ropivacaine: 0,19- 0,09 % + fentanyl 1-2 мкг/мл 10–15 мл/час
• моторный блок по шкале Bromage - 1
Cynthia A Wong. Advances in labor analgesia 2009
36. Критерий индукции эпидуральной анестезии
Местный анестетик можно вводить только на фонеустановившейся активной родовой деятельности:
• отсутствие дистресса плода
• сильные регулярные схватки длительностью по 1 мин.
каждые 3-4 мин
• адекватное раскрытие шейки матки (5-6 см у
первородящих и 4-5 см у повторнородящих).
В исследовании Chestnut 1994 было показано что раннее применение ЭА, при открытии
шейки матки от 3 до 5 см, не вызывает развития слабости родовой деятельности, не повышает
частоту оперативных родов, не влияет на продолжительность периодов родов.
•прорезывание головки
•при родостимуляции окситоцином эпидуральную
анестезию можно начать сразу после появления
регулярных схваток
Дж.Э.Морган, М.С.Михаил.2003г
37. Мобильная эпидуральная аналгезия родов (Walking epidural)
Хождение и движение во время родов:
способствует более эффективной конфигурации
плода;
снижает родовой травматизм женщины и
ребенка;
снижает интенсивность родовой боли;
уменьшает длительность родов.
A.Chapelle et al. Impact of walking epidural analgesia on obstetric outcome
of nulliparous women in spontaneous labour. 2006
38. Мобильная эпидуральная аналгезия родов
Эпидуральная аналгезия• введение эпидурально опиатов (fentanyl 50-100 μg) для
обезболивания первого периода родов.
• с начала второго периода введение местного анестетика
болюсно или инфузионно, возможно КПА.
Комбинированная спинно-эпидуральная аналгезия
• введение субарахноидально опиатов (fentanyl 15-25 мкг)
для обезболивания первого периода родов.
• с начала второго периода введение местного анестетика
болюсно или инфузионно эпидурально, возможно КПА.
39. Мобильная эпидуральная аналгезия родов
Противопоказания:• кровянистые выделения из половых путей;
• изменения сердечной деятельности плода;
• родостимуляция у беременных высокого риска
при отсутствии технической возможности
дистанционного мониторирования.
40. Мобильная эпидуральная аналгезия родов
• После введения первой дозы местного анестетика роженица 30минут в постели. Наблюдение за ее состоянием с оценкой
гемодинамики и степени моторного блока нижних конечностей,
состоянием плода.
Перед тем, как разрешить роженице вставать необходимо
убедиться:
• отсутствие ортостатической гипотензии в положении сидя в
течение 5 минут.
• выполнение пробы Ромберга.
• способность стоять около кровати без чувства слабости в ногах.
• способность сгибать ногу в колене стоя у кровати.
• минимальные изменения чувствительности в стопах.
Контроль состояния роженицы осуществляется в
положении лежа в течение 20 минут после каждого
введения повторных болюсов.
41.
Разовая доза препаратов при проведенииэпидуральной анестезии при операции
кесарева сечения:
Лидокаин 2% - 10 мл (без адреналина) и 15-20 мл
(с адреналином).
Бупивакаин 0,5% – 15-20 мл.
Ропивакаин 0,75% – 15-20 мл.
Для усиления и пролонгирования эффекта – фентанил 50-100 мкг
+ седация внутривенно тиопентал натрия 50-100 мг, пропофол 50100 мг.
42. ПРЕИМУЩЕСТВА СПИНАЛЬНОЙ АНЕСТЕЗИИ ПО СРАВНЕНИЮ С ЭПИДУРАЛЬНОЙ ПРИ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ:
Более быстрое начало эффекта.Более дешевый метод.
Менее болезненная при исполнении.
Более низкая доза местных
анестетиков.
Более полный блок.
Простота выполнения.
43.
«Золотой» стандарт обезболивания операции кесаревасечения – регионарная (спинальная, эпидуральная)
анестезия – 80-90%
.
Профилактика аспирационного синдрома.
Наиболее адекватное обезболивание при
сознании.
Минимальная фармакологическая нагрузка
новорожденного.
Координация родовой деятельности.
Снижение объема кровопотери.
Гипотензивный эффект.
Уменьшение травмы родовых путей.
сохраненном
на
плод
и
Интервал до извлечения плода во время операции кесарева
сечения не ограничен во времени.
Профилактика тромбоэмболических осложнений.
44.
Схемы спинальной анестезии при операциикесарева сечения
Лидокаин 70-80 мг интратекально + седация
внутривенно тиопентал натрия 50-100 мг, пропофол
50-100 мг.
Маркаин Спинал 12,5-15 мг интратекально с
седацией или без неё.
Маркаин Спинал 12,5-15 мг + фентанил 10-15 мкг
интратекально с седацией или без неё.
Ропивакаин 15-17 мг с седацией или без неё.
(McDonald S.B., Liu S.S., Kopacz D.J.,1999, Gautier P.E.,2000, Malinovsky
J.M., Charles F., Kick O.,2000, Chung C.J., Yeo K.H.,2001, Khaw K.S., Ngan
Kee W.D., 2001,2002, Cohen Y., Rudick V., 2002, Chung C.J., Yun S.H., Hwang
G.B.,2002, Whiteside J.B., Burke D., 2003).
45. Иглы для спинальной анестезии (по типу среза) B.BRAUN
• Срез Квинке(Спинокан)
• Карандашная заточка
(Пенкан)
• Комбинированный
атравматичный срез
(Атраукан)
Иглы № 25-27 G !!!
46. Общие характеристики спинальных игл B.BRAUN:
––
–
–
Идеальная заточка иглы.
Превосходное качество материала.
Тонкостенные иглы.
Идеально
прозрачный
эргономичный
павильон иглы.
– Стилет иглы точно соответствует ее диаметру.
Срез стилета точно соответствует срезу иглы.
47. СПИНАЛЬНАЯ АНЕСТЕЗИЯ:
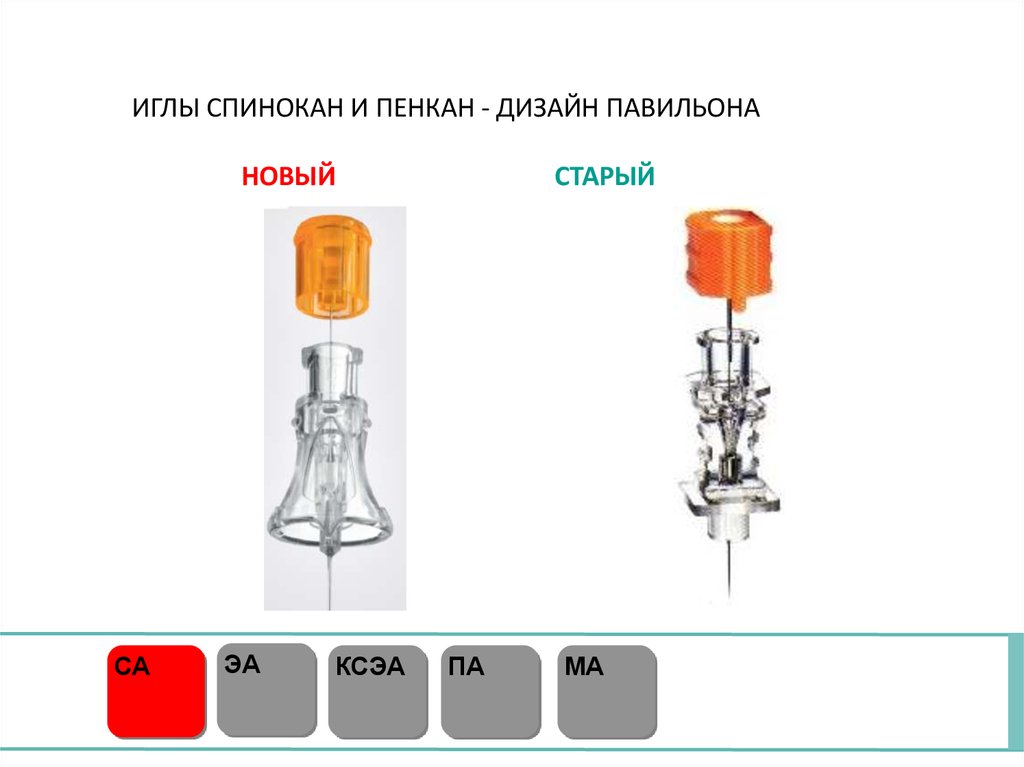
ИГЛЫ СПИНОКАН И ПЕНКАН - НОВЫЙ ДИЗАЙН ПАВИЛЬОНАСА
ЭА
КСЭА
ПА
МА
47
48.
ИГЛЫ СПИНОКАН И ПЕНКАН - ДИЗАЙН ПАВИЛЬОНАНОВЫЙ
СА
ЭА
КСЭА
СТАРЫЙ
ПА
МА
48
49.
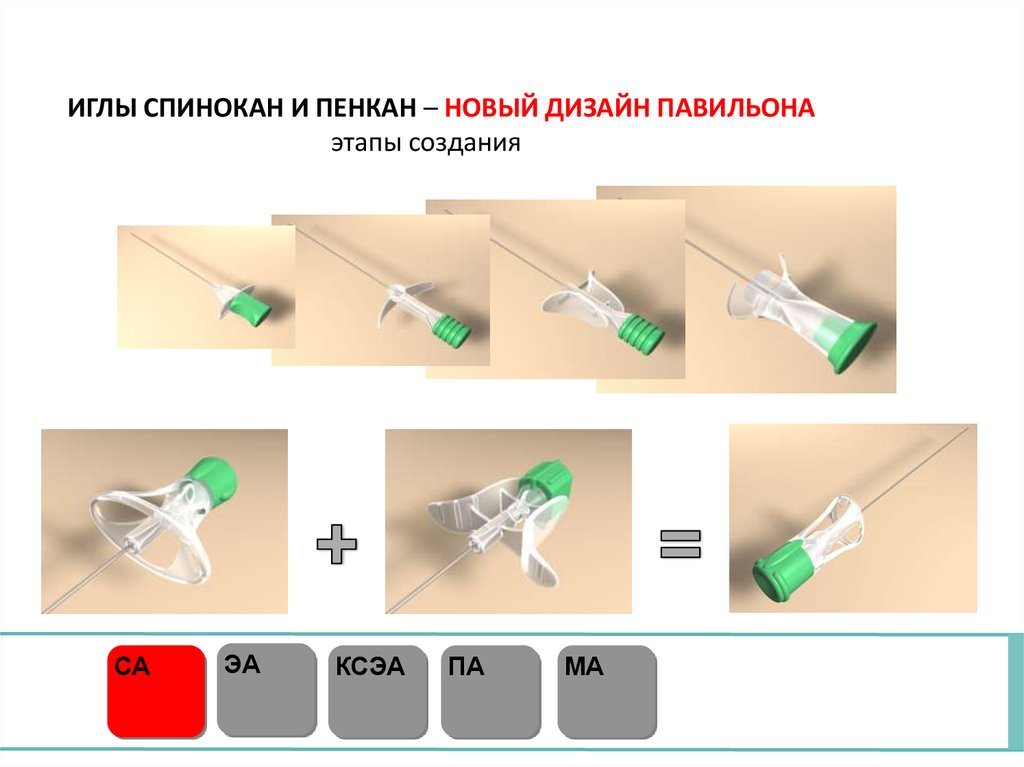
ИГЛЫ СПИНОКАН И ПЕНКАН – НОВЫЙ ДИЗАЙН ПАВИЛЬОНАэтапы создания
СА
ЭА
КСЭА
ПА
МА
49
50.
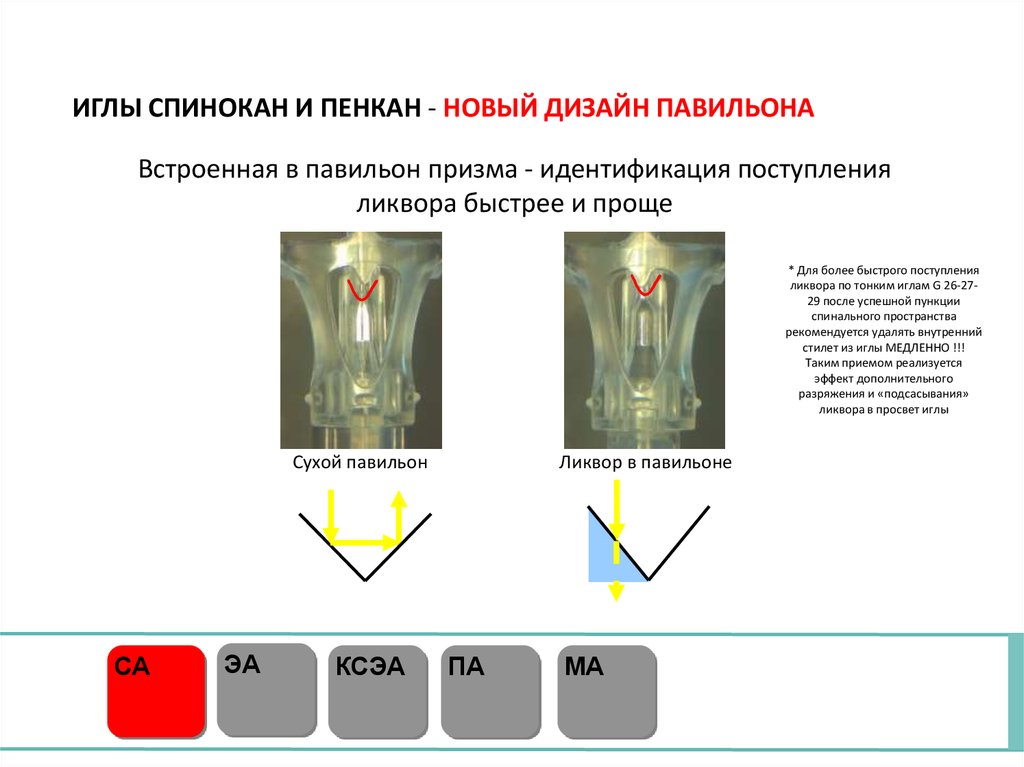
ИГЛЫ СПИНОКАН И ПЕНКАН - НОВЫЙ ДИЗАЙН ПАВИЛЬОНАВстроенная в павильон призма - идентификация поступления
ликвора быстрее и проще
* Для более быстрого поступления
ликвора по тонким иглам G 26-2729 после успешной пункции
спинального пространства
рекомендуется удалять внутренний
стилет из иглы МЕДЛЕННО !!!
Таким приемом реализуется
эффект дополнительного
разряжения и «подсасывания»
ликвора в просвет иглы
Сухой павильон
СА
ЭА
КСЭА
Ликвор в павильоне
ПА
МА
50
51.
ИГЛЫ СПИНОКАН И ПЕНКАН: НОВЫЙ ДИЗАЙН ПАВИЛЬОНАБольшие «окна» в павильоне,
позволяющие хорошо видеть
призму со всех сторон
независимо от положения среза иглы
«Выступы-фиксаторы»
обеспечивающие надежное
удержание иглы
СА
ЭА
КСЭА
«Стрелка-маркер» указывающая
направление среза иглы
ПА
МА
51
52.
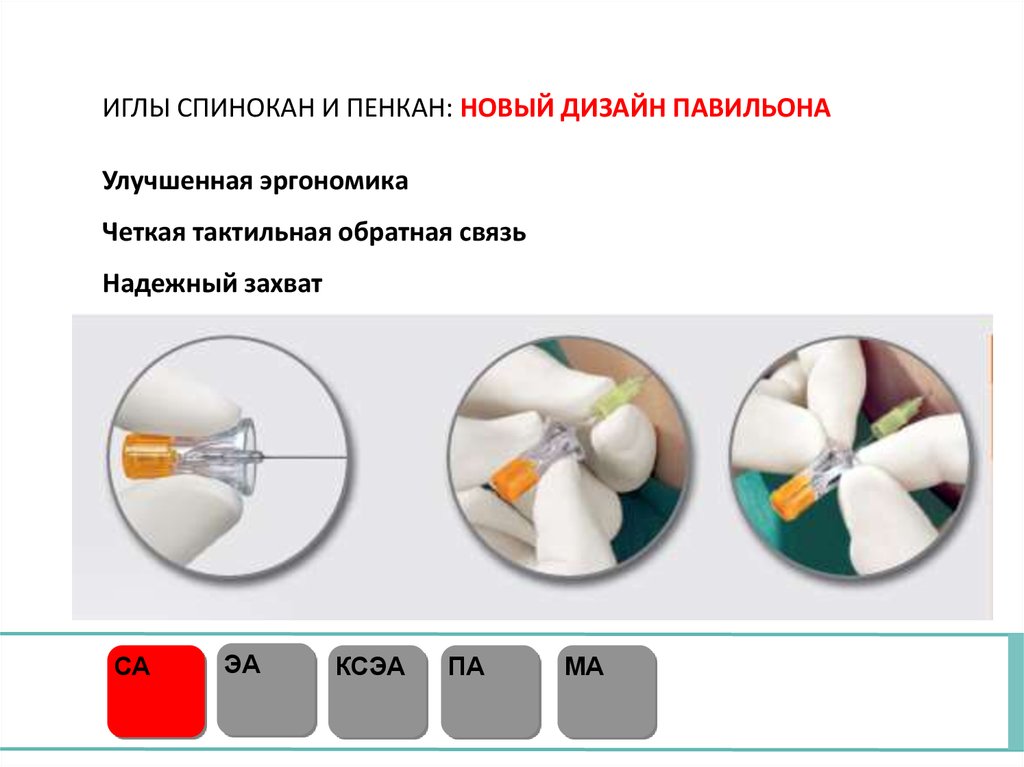
ИГЛЫ СПИНОКАН И ПЕНКАН: НОВЫЙ ДИЗАЙН ПАВИЛЬОНАУлучшенная эргономика
Четкая тактильная обратная связь
Надежный захват
СА
ЭА
КСЭА
ПА
МА
52
53.
ИГЛЫ СПИНОКАН И ПЕНКАН - ИНТРОДЬЮСЕРНАЯ ИГЛАНовая
Старая
Скругленный павильон
Квадратный павильон
Полное соответствие обоих новых
павильонов игл, дающих возможность
«внедрения» одного в другой,
увеличивает эффективную длину
спинномозговой иглы на 10 мм.
СА
ЭА
КСЭА
ПА
МА
53
54.
ИГЛЫ СПИНОКАН И ПЕНКАН - НОВЫЙ ДИЗАЙН ПАВИЛЬОНА- Произвоство
– B|Braun Япония
- Клинические тесты были проведены в 2009 г. в 6 странах: Германия – Франция –
Великобритания – Голландия – Италия – Чили
- Участвовало 33 врача-специалиста
- Было передано для тестирования 2300 экземпляров игл Спинокан и Пенкан
- Получены положительные отзывы !!!
СА
ЭА
КСЭА
ПА
МА
54
55. Consensus Conference held during the Annual Spring Meeting on Regional Anesthesia, April 25-28, 2002 in Chicago, Illinois (Reg
Регионарная анестезия у пациентов, получающихнизкомолекулярный гепарин (НМГ):
1.
2.
3.
4.
5.
У пациентов, получающих НМГ с профилактической целью до
операции регионарная анестезия выполняется через 12 ч после
последней инъекции НМГ.
У пациентов, получающих НМГ в лечебных дозах (enoxaparin 1 mg/kg
каждые 12 часов, enoxaparin 1.5 mg/kg ежедневно, dalteparin 120 U/kg
каждые 12 часов, dalteparin 200 U/kg ежедневно, или tinzaparin 175
U/kg) до операции регионарная анестезия выполняется через 24 ч
после последней инъекции НМГ.
В послеоперационном периоде введение лечебных доз НМГ
возможно через 24 ч независимо от техники анестезии. Инъекция
НМГ проводится не ранее чем через 2 ч после удаления катетера.
Использование профилактических доз НМГ после операции – первая
инъекция через 6-8 ч после операции, вторая – через 24 ч после
первой.
Катетер должен быть удален не ранее чем через 10-12 ч после
последней инъекции НМГ и следующая доза вводится не ранее чем
через 2 ч после удаления катетера.
Consensus Conference held during the Annual Spring Meeting on Regional Anesthesia, April 25-28, 2002 in
Chicago, Illinois (Reg Anesth Pain Med 2003;28:172-97)
56. Consensus Conference held during the Annual Spring Meeting on Regional Anesthesia, April 25-28, 2002 in Chicago, Illinois (Reg
Регионарная анестезия у пациентов, получающихнепрямые антикоагулянты:
1.
2.
3.
4.
Терапия непрямыми антикоагулянтами должна быть прекращена за
4-5 дней до выполнения регионарной анестезии
Пациенты, получающие низкую дозу варфарина 5 мг/сут) на фоне
эпидуральной блокады должны контролировать МНО ежедневно.
Катетер из эпидурального пространства удаляется при МНО <1,5 на
фоне приема варфарина.
При МНО >3,0 на фоне проведения эпидуральной анестезии
необходимо отказаться от приема или уменьшить дозу варфарина.
Регионарная анестезия у пациентов, получающих
дезагреганты:
1.
2.
3.
Прием ацетилсалициловой кислоты не влияет на выполнение
регионарной анестезии.
Прием тиклопидина должен быть прекращен за 14 дней , а
клопидогреля за 7 дней до выполнения регионарной анестезии.
Антагонисты GP IIb/IIIa рецепторов (abciximab, eptifibatide, tirofiban)
противопоказаны в рамках 4 недель до операции.
Consensus Conference held during the Annual Spring Meeting on Regional Anesthesia, April 25-28, 2002
in Chicago, Illinois (Reg Anesth Pain Med 2003;28:172-97)
57. Комбинированная спино-эпидуральная анестезия
Эпидуральная игла устанавливается в поясничномотделе стандартным способом.
Спинальная игла проходит через эпидуральную
иглу.
Анатомические модели Erling Worm Skole, M. D.
58. Комбинированная спино-эпидуральная анестезия
Спинальная игла проводится через эпидуральнуюиглу
и,
прокалывая
ТМО,
входит
в
субарахноидальное пространство.
Вводится необходимая доза МА и\или опиата
субарахноидально.
Анатомические модели Erling Worm Skole, M. D.
59. Комбинированная спино-эпидуральная анестезия
После удаления спинальной иглы катетер вводитсяв эпидуральное пространство.
Анатомические модели Erling Worm Skole, M. D.
60. Гипотония в родах
Воздействие на
материнский
организм:
Маточная
гипоперфузия.
Тошнота/рвота.
Потеря сознания.
Брадикардия.
Воздействие на плод:
Снижение оксигенации
плода.
Гипоксия.
Гиперкапния.
Ацидоз.
Брадикардия.
61. Лечение гипотонии
1. Левое боковое смещение женщины.2. Кислород маской.
3. Нагрузка объемом
Более эффективна преднагрузка ГЭК-130 500мл.
Осторожно:
- пациенты с сердечной недостаточностью.
-4. Вазоконстрикторы:
уменьшают маточную перфузию;
только эфедрин (α –β миметик с преобладанием β-эффекта) не
влияет на меточное кровообращение.
5. При развитии остановки кровообращения у матери, развитии
дистресса плода необходимо выполнение экстренного
кесарева сечения в интересах, как матери, так и плода
62. Прочие осложнения
Прокол ТМО (0 2-3 %)Повторная пункция в другом месте + осторожная инъекция маленьких
доз.
• Катетеризация субарахноидального пространства и дальнейшее
ведения продленной СМА.
• Односторонний блок
• Осторожное подтягивание катетера на 1-2 см.
• Переустановка катетер.
Мозаичный блок (Ввести эпидурально опиаты : фентанил 50 мкг, морфин
3-5 мг).
Корешковый синдром.
Гематома эпидурального пространства.
Зуд.
Выпадении волос, нарушении зрения с развитием скотомы, внезапную
отсроченную остановку сердечной деятельности после проводниковй
анестезии.
63. Постпункционная головная боль
1. Постельный режим..2. Инфузионная терапия солевыми растворами и энтеральная
гидратация с целью увеличения продукции ликвора (40 мл/кг
массы).
3. Полноценное обезболивание (включая как наркотические
анальгетики, так и нестероидные противовоспалительные
препараты).
4. Кофеин (потеря ликвора приводит к рефлекторной дилятации
сосудов головного мозга, что делает боли мигренеподобными).
5. В случае неэффективности всех вышеперечисленных
терапевтических мероприятий прибегают к повторной пункции и
пломбированию эпидурального пространства растворами
декстрана или аутокровью (обычная доза 15 -20 мл).
64. Серьезные осложнения:
5 случаев на 505.000 акушерских эпидуральных обезболиваний1 гипоксическое мозговое повреждение после остановки сердца;
1 параплегия при синдроме передней спинальной артерии;
2 миелопатии после эпидуральной гематомы;
1 эпидуральный абсцесс, с исходом в плегию четырехглавой
мышцы.
Scott DB.: Serious non fatal complications associated
with extradural block in obstetric practice. Br. J.
Anaesth (1990)
65. Менингит
Диагностические признаки следующие:интенсивная нарастающая в динамике головная боль, не
связанная с изменением положения тела;
тошнота, рвота;
нарушения психики;
фото- и фонофобия
общая гиперестезия кожи;
менингеальные знаки;
изменения со стороны черепно - мозговых нервов;
корешковый синдром;
изменения в ликворе (нейтрофильный лейкоцитоз, снижение
содержания глюкозы и т.д.).
66. Серьезные осложнения:
Очень редкое осложнение - адгезивныйарахноидит, развивающийся постепенно, через
несколько недель после анестезии. В клинической
симптоматике преобладают слабость, нарушение
чувствительности в нижних конечностях с
развитием параплегии. При адекватной терапии
неврологическая симптоматика регрессирует через
несколько дней (В.А. Корячкин, В.И. Страшнов,
2000), но в редких случаях клиника может
сохраняться в течении 6 - 12 месяцев, и тогда уже
говорить о полном восстановлении функций
нервной системы не приходится.
67. Из воспоминаний больной Н.
“... вечером 30 декабря (5 сутки после ЭА) я почувствовала сильную боль влевой ноге, а 31 еще заболела и спина. Весь следующий день я провела в
постели, боль постепенно утихла. 2 января (8 сутки после анестезии) я
наклонилась к ребенку и почувствовала резкую боль в спине, затем в левой
ноге. Я еле разогнулась, тихо держась за стенки дошла до дивана и легла. Я
почувствовала сильный озноб и не могла согреться. Из-за сильной боли в
левой ноге я уже не могла вставать с постели ... ”
На 9 день при повторной госпитализации уже присоединились нарушения
функций тазовых органов (отсутствовало самопроизвольное
мочеиспускание), нижний парапарез, на боль пациентка реагировала криком.
Кроме этого отмечалась гектическая лихорадка, в анализе крови лейкоцитоз,
резкий сдвиг лейкоформулы влево (до 15% палочкоядерных лейкоцитов).
Оптимальным сроком для оперативного вмешательства является период
локальной болезненности и корешковых болей до развития симптомов
спинальной дисфункции (И.М. Иргер, 1988). К сожалению, при установленном
в неврологическом отделении диагнозе эпидурита больная ожидала
оперативного вмешательства еще 2 суток, ожидая КТГ. Выполненная
ламинэктомия на уровне L2 - L3 и дренирование эпидурального пространства
в сочетании с общепринятой терапией дали положительный эффект:
восстановилась функция тазовых органов, к моменту выписки из
стационара сохранялся легкий парапарез.
В дальнейшем больной предстояла длительная реабилитация…
68. «Адекватная послеоперационная анальгезия является основным условием реализации программы активной послеоперационной
реабилитации пациента…»А.М.Овечкин, 1999
69. По субъективным оценкам пациентов, адекватность послеоперационной анальгезии не превышает 50%...»
Owen, 199070.
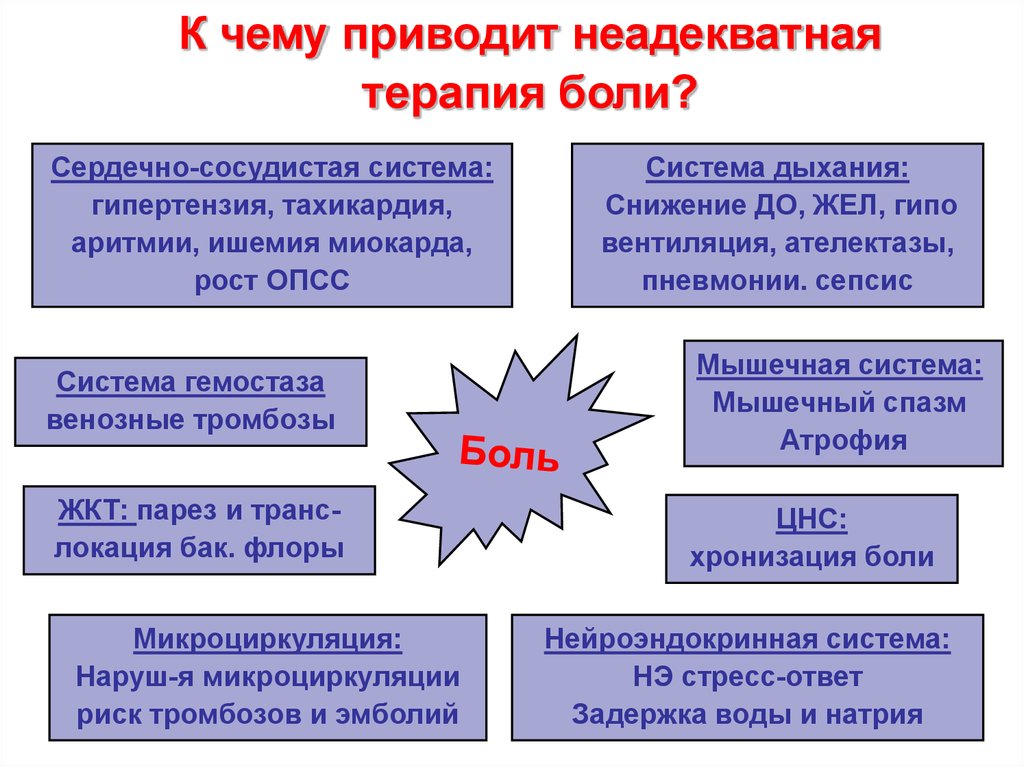
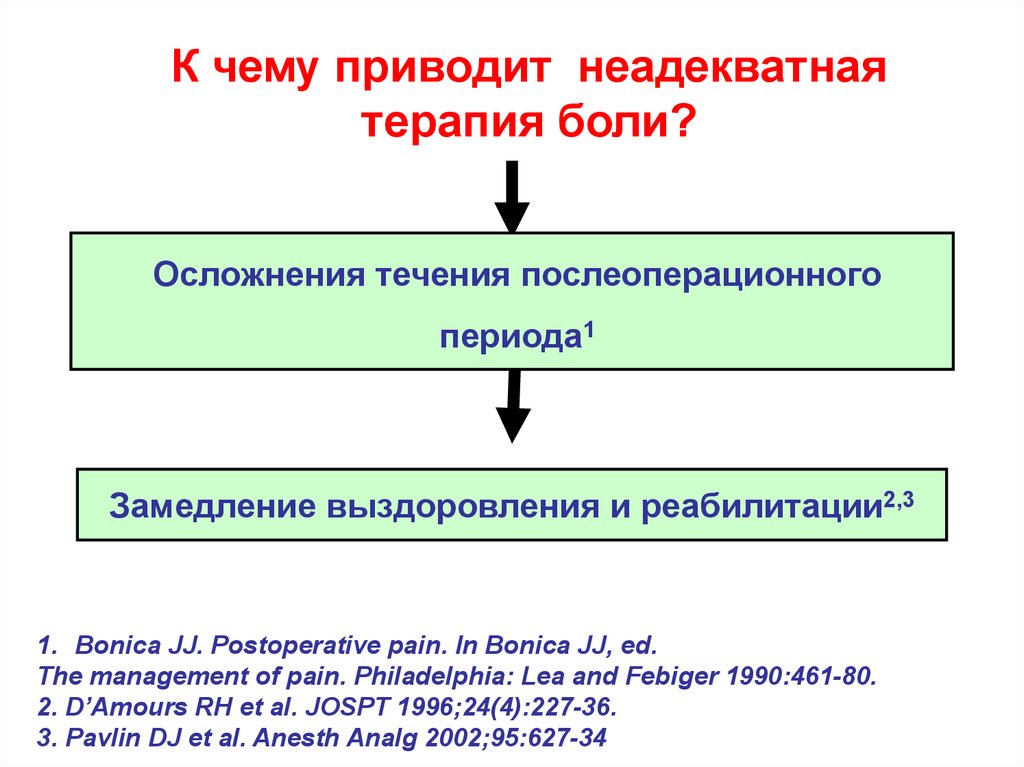
К чему приводит неадекватнаятерапия боли?
Сердечно-сосудистая система:
гипертензия, тахикардия,
аритмии, ишемия миокарда,
рост ОПСС
Система дыхания:
Снижение ДО, ЖЕЛ, гипо
вентиляция, ателектазы,
пневмонии. сепсис
Система гемостаза
венозные тромбозы
Мышечная система:
Мышечный спазм
Атрофия
ЖКТ: парез и транслокация бак. флоры
ЦНС:
хронизация боли
Микроциркуляция:
Наруш-я микроциркуляции
риск тромбозов и эмболий
Нейроэндокринная система:
НЭ стресс-ответ
Задержка воды и натрия
71.
К чему приводит неадекватнаятерапия боли?
Осложнения течения послеоперационного
периода1
Замедление выздоровления и реабилитации2,3
1. Bonica JJ. Postoperative pain. In Bonica JJ, ed.
The management of pain. Philadelphia: Lea and Febiger 1990:461-80.
2. D’Amours RH et al. JOSPT 1996;24(4):227-36.
3. Pavlin DJ et al. Anesth Analg 2002;95:627-34
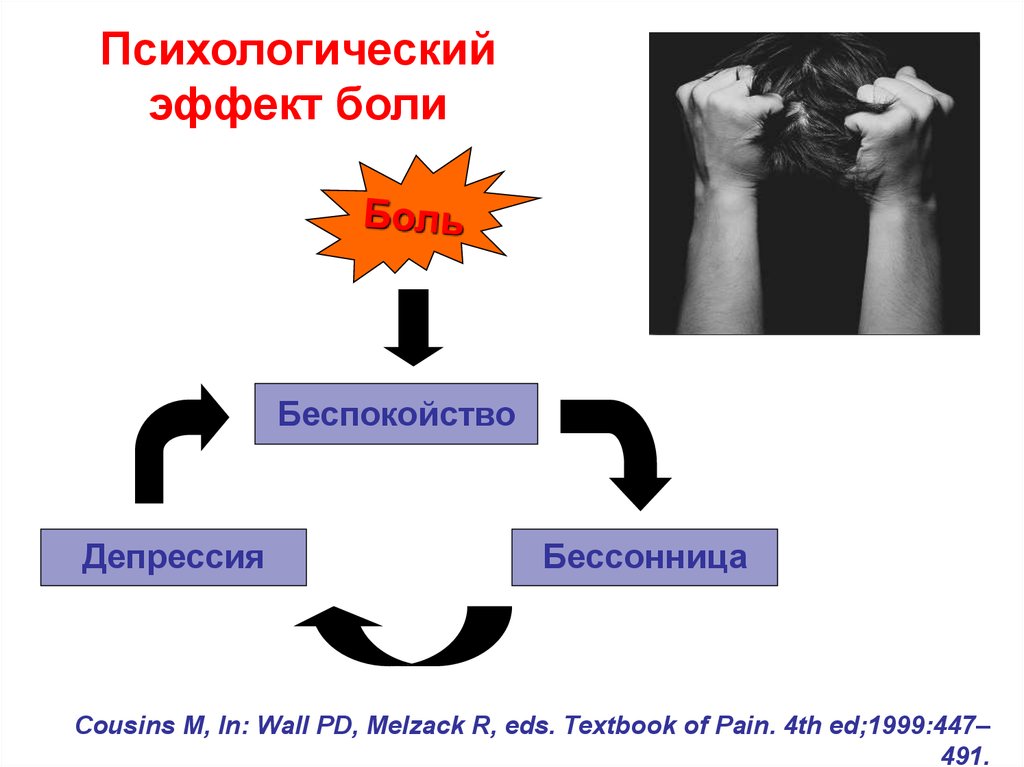
72. Психологический эффект боли
БеспокойствоДепрессия
Бессонница
Cousins M, In: Wall PD, Melzack R, eds. Textbook of Pain. 4th ed;1999:447–
491.
73. Визуально-аналоговая шкала
74. Чем мы лечим послеоперационную боль сегодня
75. Периферическая анальгезия
Местная анестезия:• инфильтрация раны местными
анестетиками
• простая, но эффективная методика
• длительность ограничена видом
анестетика и может потребовать
повторения при использовании
«старых» анестетиков
76. Внутримышечные инъекции
• Наиболее часто используемая методика.• Индивидуальный подход в зависимости от пациента и
препарата
- доза и интервал введения предопределены.
• Лучшая анальгезия достигается при частом использовании
небольших доз анальгетиков
- морфин 5 мг через час.
• Может обеспечить хороший контроль над болью только в
сочетании с регулярной ее оценкой.
77. Постоянная внутривенная инфузия
• Обеспечивает гарантированный путь доставки• Требует постоянной настройки в зависимости от
изменения потребности в анальгетиках
• риск передозировки или недостатка в анальгезии
• Требует специального оборудования, постоянного
мониторинга и бдительности персонала
- последнее условие диктует возможность
применения данной методики только в условиях
отделения интенсивной терапии
78. Внутривенное болюсное введение
• Оптимальный метод для формирования и поддержанияанальгезии.
• Титруют по потребностям больного
- морфин 2-4 мг каждые 10-30 минут до достижения
эффекта (Bigatello L., 1993)
- парацетамол 1 гр каждые 6 часов
- лорноксикам 16-32 мг в сутки).
• Идеален для отделений интенсивной терапии.
• Не требует сложного оборудования.
• Возрастает нагрузка на персонал.
79. Системное введение опиоидов
• В западной медицине золотым стандартом остаетсяморфин.
• Адекватность опиоидной анальгезии даже при
оптимальных режимах назначения не превышает
25-30%, так как эффективная доза близка к той,
которая угнетает дыхание.
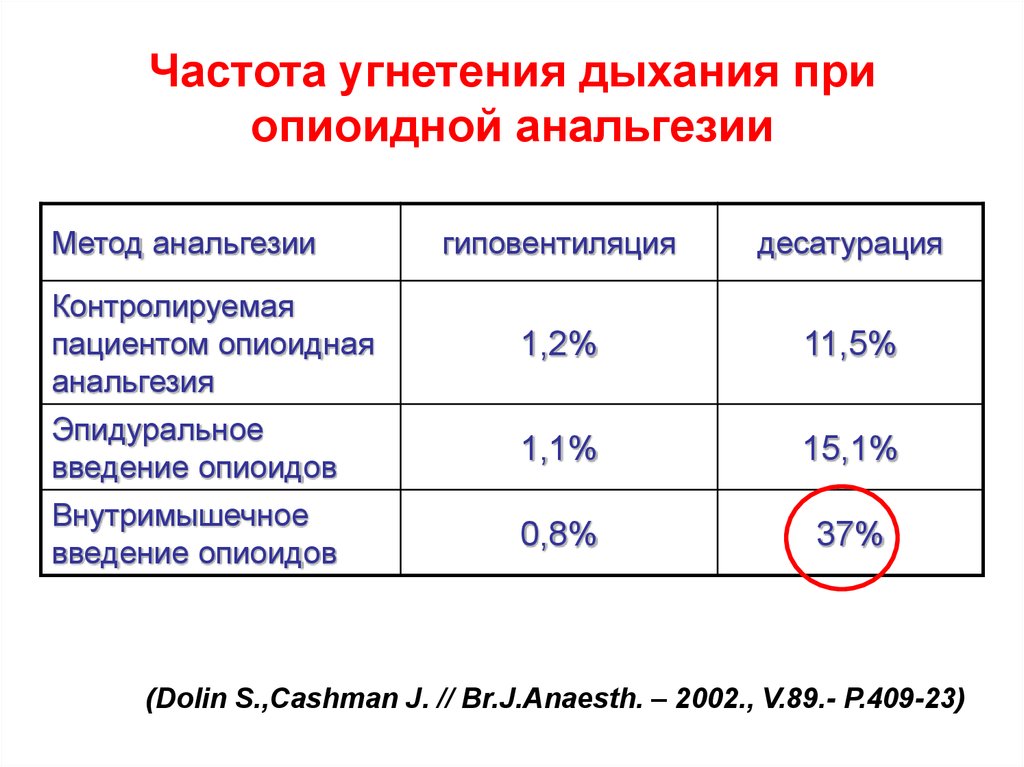
80. Частота угнетения дыхания при опиоидной анальгезии
Метод анальгезиигиповентиляция
десатурация
Контролируемая
пациентом опиоидная
анальгезия
1,2%
11,5%
Эпидуральное
введение опиоидов
1,1%
15,1%
Внутримышечное
введение опиоидов
0,8%
37%
(Dolin S.,Cashman J. // Br.J.Anaesth. – 2002., V.89.- P.409-23)
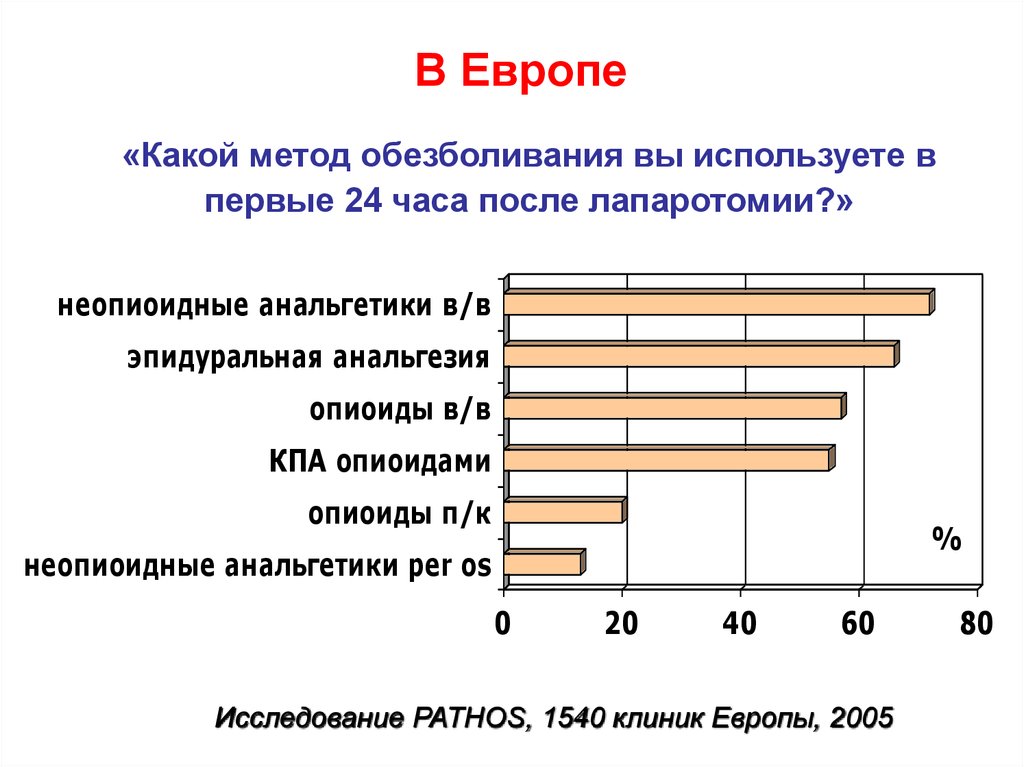
81. В Европе
«Какой метод обезболивания вы используете впервые 24 часа после лапаротомии?»
неопиоидные анальгетики в/в
эпидуральная анальгезия
опиоиды в/в
КПА опиоидами
опиоиды п/к
%
неопиоидные анальгетики per os
0
20
40
60
Исследование PATHOS, 1540 клиник Европы, 2005
80
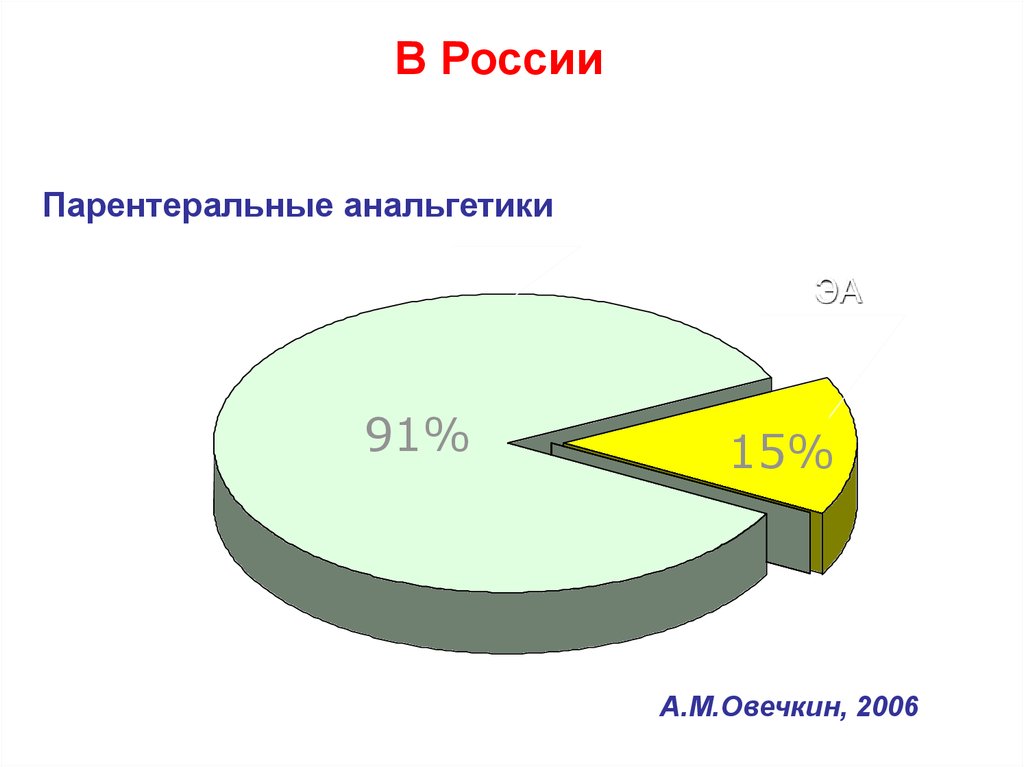
82.
В РоссииПарентеральные анальгетики
ЭА
91%
15%
А.М.Овечкин, 2006
83. У нас так! (МПЦ МУЗ Клиническая больница № 5 г.о. Тольятти)
84. Доза местных анестетиков для продленной послеоперационной анальгезии
ПрепаратСкорость
введения
Оценка по ВАШ
Наропин 2 мг/мл
5 мг/час
2 - 3 балла
Лидокаин 1%
75 - 100мг/час
3 - 4 балла
http://www.ncbi.nlm.nih.gov/pubmed/21644105
http://www.ncbi.nlm.nih.gov/pubmed/15635516
http://www.ncbi.nlm.nih.gov/pubmed/21733358
http://www.ncbi.nlm.nih.gov/pubmed/21712863
http://www.ncbi.nlm.nih.gov/pubmed/21693469
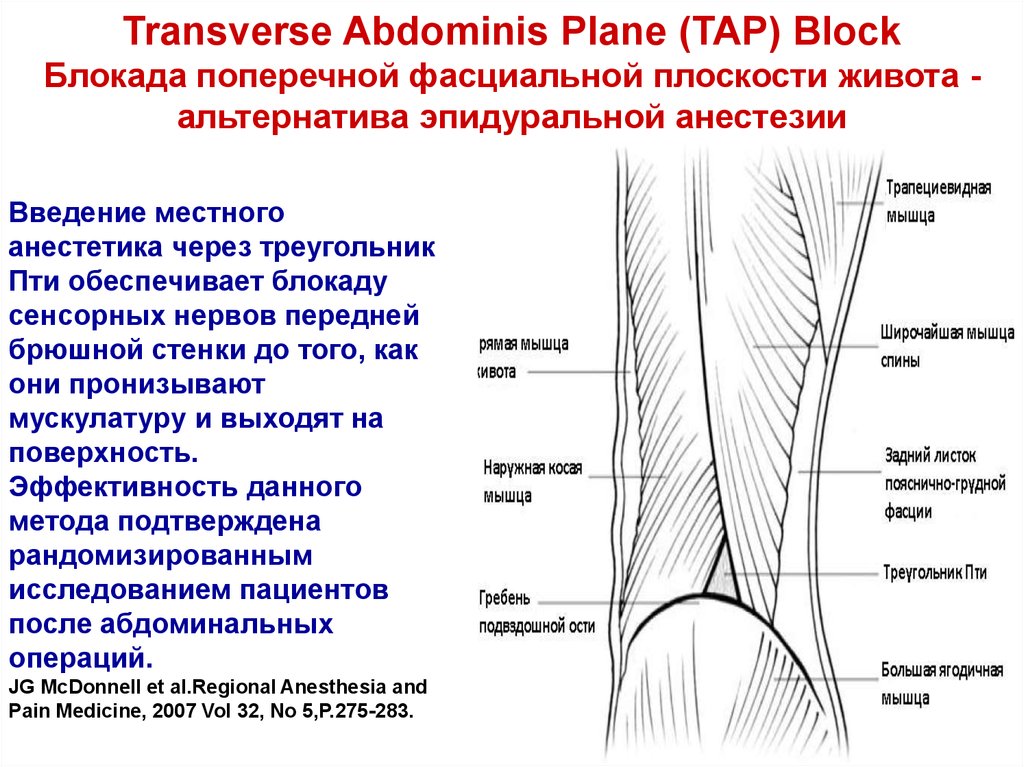
85. Transverse Abdominis Plane (TAP) Block Блокада поперечной фасциальной плоскости живота - альтернатива эпидуральной анестезии
Transverse Abdominis Plane (TAP) BlockБлокада поперечной фасциальной плоскости живота альтернатива эпидуральной анестезии
Введение местного
анестетика через треугольник
Пти обеспечивает блокаду
сенсорных нервов передней
брюшной стенки до того, как
они пронизывают
мускулатуру и выходят на
поверхность.
Эффективность данного
метода подтверждена
рандомизированным
исследованием пациентов
после абдоминальных
операций.
JG McDonnell et al.Regional Anesthesia and
Pain Medicine, 2007 Vol 32, No 5,Р.275-283.
86. Наружная анатомия TOP TOP = поясничный треугольник Petit ; LD = широчайшая мышца спины (latissimus dorsi ); EO = наружная косая
мышца (externa obliqua)Пальпируется гребень подвздошный кости
спереди назад до широчайшая мышцы
спины. Треугольник Petit начинается сразу
же спереди от широчайшей мышцы спины,
где и выполняется прокол кожи
тупоконечной иглой для регионарной
анестезии (22 G) с проведением ее в
краниальном направлении. Игла
продвигалась под прямым углом к
наружному слою, в поперечной плоскости
до появления ощущения сопротивления
ходу иглы, что указывает о нахождении
иглы в наружной косой мышце.
Мягкому продвижению иглы сопутствует
ощущение «щелчка», поскольку игла входит
в плоскость между наружным и
внутренним косыми фасциальными
слоями.
Далее следует второй щелчок, который
указывает на вступление в фасциальную
плоскость m . transversus abdominis . После
аспирации для исключения сосудистой
пункции через иглу вводится раствор
анестетика.
Затем TAP -блок выполнялся на
противоположной стороне.
87. Вид сбоку
88. Дозы местных анестетиков при проведении блокады поперечного пространства живота
ПРЕПАРАТДОЗА
РОПИВАКАИН
0,75%
1,5 мг/кг
(макс 150 мг)
с обеих сторон
БУПИВАКАИН
0,375%
1,0 мг/кг
(макс 75 мг)
с обеих сторон
http://www.far.org.ru/files/12_FAR_tezis.pdf
http://www.critical.ru/RegionarSchool/content/view/publications/170/0141.html
http://reganesth.ru/wp-content/uploads/2010/ТАР-+-Rectus-sheat-блок.pdf
89. Раннее энтеральное питание (через 8-10 часов)
в послеоперационном периодеспособствует:
1) более быстрому
восстановлению функций
желудочно - кишечного тракта;
2) быстрому восстановлению
белково- энергетической
недостаточности и стабилизации
питательного статуса
пациентов.
3) за счет начала раннего
энтерального питания удается
уменьшить объем инфузионной
терапии до необходимого
минимума.







































































 medicine
medicine








