Similar presentations:
Холера: этиология, эпидемиология, патогенез
1. Холера.
2. ХОЛЕРА -
ХОЛЕРА ОСТРАЯ АНТРОПОНОЗНАЯ ФЕКАЛЬНООРАЛЬНАЯ ИНФЕКЦИЯ, ВЫЗЫВАЕМАЯХОЛЕРНЫМИ ВИБРИОНАМИ,
ПРОТЕКАЮЩАЯ С СИМПТОМАМИ
ВОДЯНИСТОЙ ДИАРЕИ, РВОТЫ С
ВОЗМОЖНЫМ РАЗВИТИЕМ
ДЕГИДРАТАЦИОННОГО ШОКА.
ОТНОСИТСЯ К ОСОБО ОПАСНЫМ
ИНФЕКЦИЯМ.
3.
• Пандемии холеры с древнейших времен приводилик большим человеческим жертвам. Известно 7
пандемий холеры. Последняя началась в 1961г. Ее
особенность – смена возбудителя с истинно
холерного классического но вибрион Эль-Тор,
характеризующаяся относительно
доброкачественным течением болезни с большой
частотой вибрионосительства. В настоящее время
заболевания холерой регистрируются в странах
третьего мира, откуда ежегодно происходят завозы
инфекции в экономически более развитые страны,
в том числе и в Россию.
4. Этиология.
Возбудитель холеры – холерный вибрион –Vibrio cholerae, имеет биотипы: классический и
Эль-Тор. Оба биотипа по структуре Оантигена подразделяются на 3 серотипа:
• Инаба
• Огава
• Гикошима.
5.
6.
По антигенным свойствам все возбудителихолеры относят к серогруппе О1.
В последние годы
доказано, что вибрионы О139 обладает
cпособностью выделять экзотоксин
идентичный известным
биоварам и вызывать сходное по
клинике заболевание – холера Бенгал.
7. Эпидемиология.
• Источник инфекции – больной(манифестное или бессимптомноетечение заболевания)
• Вибрионоситель.
Механизм передачи – фекально-оральный.
Пути передачи – водный,
алиментарный,
контактно-бытовой.
• Перенесенная болезнь оставляет длительный
иммунитет, повторные заболевания редки.
8. Патогенез.
• Преодолев желулудочный барьер холерныевибрионы контаминируют слизистую тонкой
кишки.
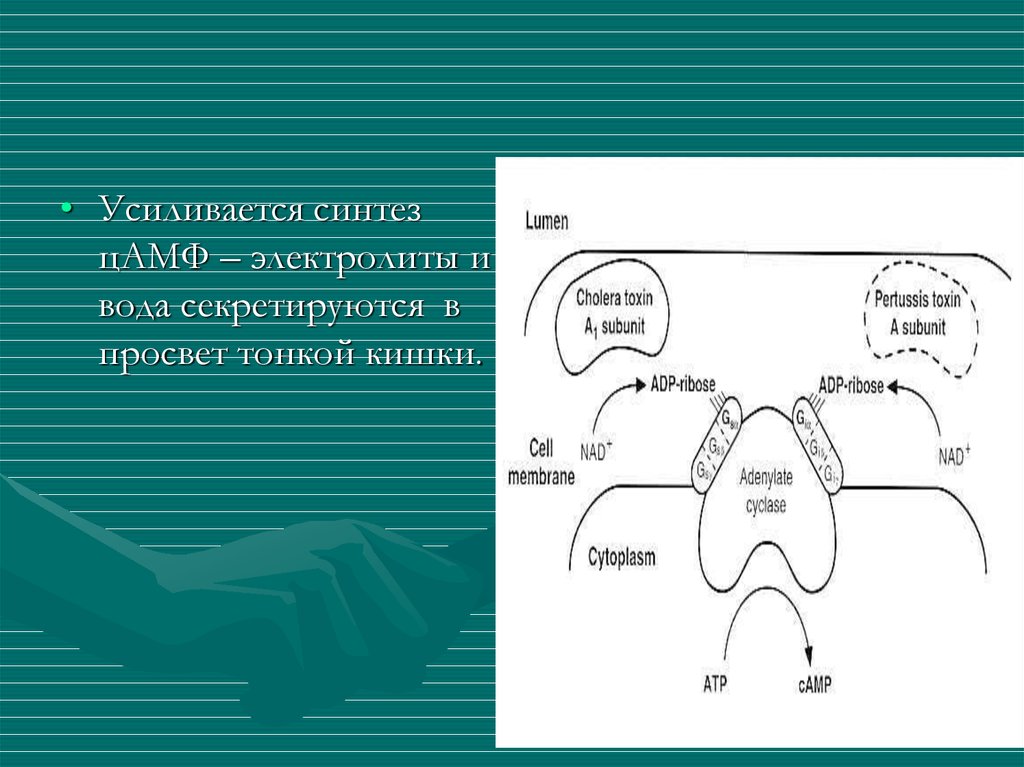
• Холероген вибрионов активирует аденилатциклазу
энтероцитов.
• Усиливается синтез ЦАМФ – электролиты и вода
секретируются в просвет тонкой кишки.
• Появляется водянистая диарея, затем рвота.
• Развивается изотоническая дегидратация,
гиповолемия, нарушение микроциркуляции,
тканевая гипоксия внутренних органов и ЦНС.
9.
• Инфицирующая доза 10³ - 10 - водный путь, 10² - 10 -алиментарныйпуть.
• Преодолев желудочный
барьер холерные
вибрионы контаминируют
слизистую тонкой кишки.
10.
• Холероген вибрионовактивирует
аденилатциклазу
энтероцитов.
• Усиливается синтез
цАМФ – электролиты и
вода секретируются в
просвет тонкой кишки.
11.
• Усиливается синтезцАМФ – электролиты и
вода секретируются в
просвет тонкой кишки.
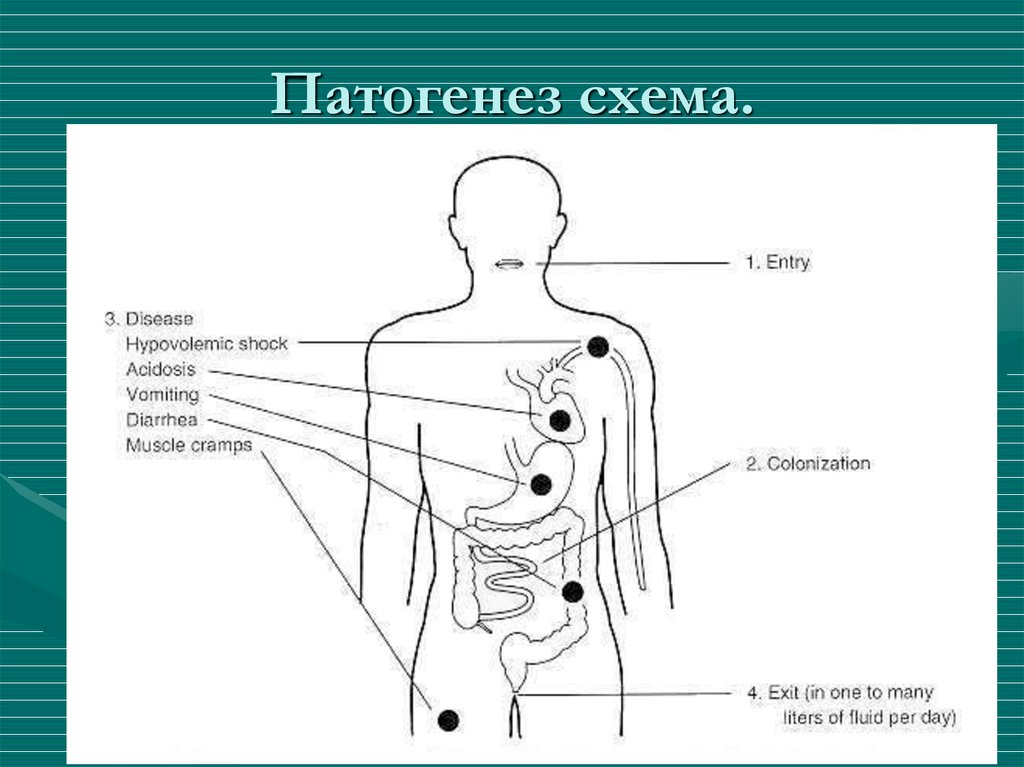
12. Патогенез схема.
13. Клиника.
В клинике выделяют:ТИПИЧНУЮ ФОРМУ –
• легкое,
• средней тяжести,
• тяжелое течение.
АТИПИЧНУЮ ФОРМУ –
• стертая,
• «сухая»,
• молниеносная.
14. Типичная форма.
• Инкубационный период в среднем 2 суток.• Начало –острое - появление жидкого водянистого стула,
без тенезмов и болей в животе.
• Стул в типичных случаях напоминает рисовый отвар.
• Количество дефекаций от 1-2 до 20 и более раз в сутки.
• Температура – нормальная или субфебрилитет.
• При осмотре – сухость языка, слизистых.
• Возможно присоединение «фонтанирующей» рвоты, что
значительно ухудшает состояние больного.
• Развивается дегидратация и деминерализация больного.
15. Различают 4 степени дегидратации.
• Дегидратация I - потеря жидкости 1-3% от массы,состояние больного страдает мало.
• Дегидратация II - потеря жидкости4-6% от массы.
• усиление жажды,
• слабость,
• сухость слизистых,
• тахикардия,
• наклонность к снижению АД,
• уменьшение диуреза.
16.
• Дегидратация III-потеря 7-9% массы.Вследствие уменьшения ОЦК – нарушается почечный
кровоток – возникает ацидоз с накоплением молочной
кислоты.
В клинике симптомы эксикоза –
• Судороги мышц верхних и нижних конечностей.
• Цианоз кожных покровов.
• Заострившиеся черты лица
• Симптом « темных очков»
• Сухость слизистых и кожи
• Снижение тургора кожи – «руки прачки»,
А также –
• Падение АД,
• Тахикардия,
• Снижение температуры тела,
• Олиго – или анурия.
17.
Дегидратация IV – потеря жидкости более 10% массы тела.Развивается тяжелый дегидратационный шок.
• Температура снижается ниже нормы – холерный алгид.
• усиливается одышка
• афония.
• тяжелая гипотензия.
• анурия.
• мышечные фибриляции.
Развивается декомпенсированный метаболический ацидоз и
признаки тканевой гипоксии –
• нарушение сознания, вплоть до комы,
• паралич дыхательного центра.
18. Атипичные формы.
• В тех случаях, когда дегидратационный шокразвивается в течение нескольких часов,
форму заболевания называют –
МОЛНИЕНОСНОЙ.
• СУХАЯ ХОЛЕРА протекает без поноса и
рвоты, но с признаками быстрого развития
дегидратационного шока – резким падением
АД, развитием тахикардии, одышки, афонии,
анурии, судорог.
19. Оценка тяжести дегидратации проводится с учетом следующих клинико– лабораторных признаков:
20. ОПРЕДЕЛЕНИЕ СТЕПЕНИ ДЕГИДРАТАЦИИ ПО ДАННЫМ ОПРОСА.
ДЕГИДРАТАЦИЯ-1
ДЕГИДРАТАЦИЯ
-2
У ВЗРОСЛЫХ
2-5 В ДЕНЬ
6-10 В ДЕНЬ 11-20 В
ДЕНЬ
>20 В ДЕНЬ
У ДЕТЕЙ
1-3
4-6
ДО 10
>10
2.РВОТА
НЕТ ИЛИ
1РАЗ
1-2 РАЗА
ПОВТОРНА НЕУКРОТИ
Я
МАЯ
3.ЖАЖДА
СЛАБО
ВЫРАЖЕН
НАЯ
РЕЗКО
ВЫРАЖЕН
НАЯ
НЕУТОЛИМ
АЯ
4. ДИУРЕЗ
НОРМА
СНИЖЕН
ОЛИГУРИЯ
АНУРИЯ
5.
СУДОРОГИ
НЕТ
НЕТ
ЕСТЬ
ПОСТОЯНН
ЫЕ.
ПРИЗНАКИ
ДЕГИДРАТАЦИЯ
-3
ДЕГИДРАТАЦИЯ
–4
1 СТУЛ
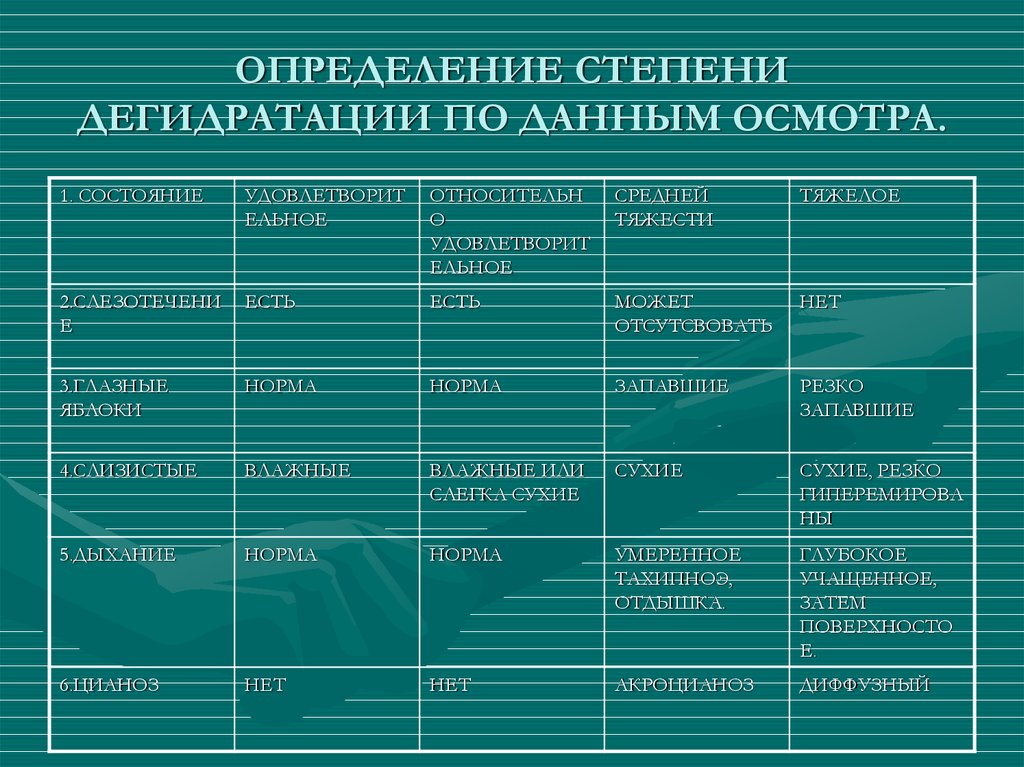
21. ОПРЕДЕЛЕНИЕ СТЕПЕНИ ДЕГИДРАТАЦИИ ПО ДАННЫМ ОСМОТРА.
1. СОСТОЯНИЕУДОВЛЕТВОРИТ
ЕЛЬНОЕ
ОТНОСИТЕЛЬН
О
УДОВЛЕТВОРИТ
ЕЛЬНОЕ
СРЕДНЕЙ
ТЯЖЕСТИ
ТЯЖЕЛОЕ
2.СЛЕЗОТЕЧЕНИ
Е
ЕСТЬ
ЕСТЬ
МОЖЕТ
ОТСУТСВОВАТЬ
НЕТ
3.ГЛАЗНЫЕ
ЯБЛОКИ
НОРМА
НОРМА
ЗАПАВШИЕ
РЕЗКО
ЗАПАВШИЕ
4.СЛИЗИСТЫЕ
ВЛАЖНЫЕ
ВЛАЖНЫЕ ИЛИ
СЛЕГКА СУХИЕ
СУХИЕ
СУХИЕ, РЕЗКО
ГИПЕРЕМИРОВА
НЫ
5.ДЫХАНИЕ
НОРМА
НОРМА
УМЕРЕННОЕ
ТАХИПНОЭ,
ОТДЫШКА.
ГЛУБОКОЕ
УЧАЩЕННОЕ,
ЗАТЕМ
ПОВЕРХНОСТО
Е.
6.ЦИАНОЗ
НЕТ
НЕТ
АКРОЦИАНОЗ
ДИФФУЗНЫЙ
22. ДРУГИЕ ВИДЫ ОБСЛЕДОВАНИЯ.
1.ТУРГОР КОЖИНОРМА
НОРМА
СНИЖЕН
РЕЗКО СНИЖЕН
2.ПУЛЬС
НОРМА
СЛЕГКА
УСКОРЕН
ТАХИКАРДИЯ
ТАХИКАРДИЯ,
НИТЕВИДНЫЙ
3.СИНДРОМ
ГВЕДАЛА
НОРМА – 4-6 с
НОРМА – 4-6 с
6-8 с
>8с
4.РОДНИЧОК У
ГРУДНЫХ
ДЕТЕЙ
НОРМА
НОРМА
ЗАПАДАЕТ
РЕЗКО ВТЯНУТ
5.ГОЛОСОВОЕ
ЗВУЧАНИЕ
СОХРАНЕНО
СОХРАНЕНО
ОСЛАБЛЕНО
АФОНИЯ
6.ОТНОСИТЕЛЬ
НАЯ
ПЛОТНОСТЬ
ПЛАЗМЫ.
НОРМА –ДО1025
1026-1029
1030-1035
1036 И >
7.ГЕМАТОКРИТ
НОРМА – 40-50%
51-54%
55-65%
66% И >
23. Диагностика.
• Бактериологическое исследование.Материал каловые и рвотные массы.
Выделяют возбудителя путем посева на
1%щелочную пептонную воду, агар Хоттингера и
другие среды.
Положительный ответ в течение 18-24 ч.
Отрицательный ответ через 36 ч.
• Среди экспрессных методов диагностики: РИФ,
ИФА и др.
24. Лечение.
• Обязательная госпитализация больных и сподозрением.
• Основное лечебное мероприятие – регидратация.
Пероральная - при отсутствии рвоты – «оралит»,
«регидрон», цитроглюкосолан. Пить( при
невозможности точного учета жидкости)детям
после каждой дефекации – по 50-150 мл со
скоростью- 1 ч.л. в минуту; взрослым – 200-250мл
со скоростью – 1ст.л. в минуту.
• Проводить до прекращения диареи.
25.
При тяжелом течении холеры и при наличии рвотырегидратацию проводят путем внутривенного
введения полиионных растворов:
• Трисоль,
• Дисоль,
• Ацесоль,
• Квадрасоль,
• Лактосоль.
При их отсутствии используют вначале раствор
Рингера.
26. Терапия тяжелого течения холеры с развитием дегидратации III – IVвключает 3 этапа.
• Собственно регидратация.• Коррекция потерь жидкости и электролитов.
• Реабилитационный этап, на котором
купируется клеточная задолженность по
электролитам( в первую очередь – калия).
27. Первый этап.
Задачи.• Ликвидация гиповолемии.
• Коррекция метаболического
ацидоза.
• Выведение больного из
дегидратационного шока.
• Больному струйно вводят
первые 2-4 л. полиионного
раствора - 38ºС со скоростью
100-120 мл/мин, затем
скорость инфузии снижают до
60-80мл/мин.
• Общий объем инфузии
составляет7-10% от массы за 11,5 ч.
• У детей вводят 40мл/кг первые
2 часа;
20мл/кг - во вторые 2 часа;
10мл/кг – в третьи 2 часа.
28. Критерии окончания первого этапа.
А. Клинические:• порозовение и потепление кожных покровов;
• снижение тахикардии и улучшение свойств пульса;
• нормализация АД с некоторым увеличением
пульсового АД.
Б. Лабораторные:
• Нормализация ОЦК (норма 60-75мл/кг);
• Нормализация ЦВД (норма 80-100 мм. вод.ст.)
• Восстановление нормальных значений
относительной плотности плазмы (норма:10231025)
29. Второй этап.
Задача :Компенсация
продолжающихся
потерь воды и
электролитов.
• Внутривенное введение
полиионной жидкости
со средней скоростью
20-40мл/мин., изменяя
ее в соответствии с
объемом потерь
жидкости организмом
больного с рвотой,
испражнениями,
мочой, измеряемыми
каждые 2-3 часа.
30. Критерии окончания второго этапа.
• Восстановление мочеотделения, диурез превышаетобъем испражнений;
• Появление калового стула;
• Прекращение рвоты.
Больной переводится на пероральную регидратацию.
• Объем выпиваемой жидкости в 1,5 раза больше,
чем объем диареи и диуреза.
31. Третий этап.
Задача:Купировать клеточную
задолжность по
электролитам.
• Длительный (не
меньше1 мес.) прием
панангина в дозе – 2
таблетки 3раза в сутки.
32.
Antibiotic
Single Dose (PO)
Multiple Dose (PO)
Doxycycline†7 mg/kg; not to exceed 300 mg/dose‡2 mg/kg bid on day
1; then 2 mg/kg qd on days 2 and 3; not to exceed 100 mg/dose
Tetracycline†25 mg/kg; not to exceed 1 g/dose‡40 mg/kg/d divided qid
for 3 d; not to exceed 2 g/d
Furazolidone7 mg/kg; not to exceed 300 mg/dose5 mg/kg/d divided
qid for 3 d; not to exceed 400 mg/d
Trimethoprim and sulfamethoxazoleNot evaluated<2 months:Do not
administer
>2 months: 5-10 mg/kg/d (based on trimethoprim component) divided
bid for 3 d; not to exceed 320 mg/d trimethoprim and 1.6 g/d of
sulfamethoxazole
Ciprofloxacin§30 mg/kg; not to exceed 1 g/dose‡ 30 mg/kg/d divided
q12h for 3 d; not to exceed 2 g/d
AmpicillinNot evaluated50 mg/kg/d divided qid for 3 d; not to exceed 2
g/dErythromycinNot evaluated40 mg/kg/d
erythromycin base divided tid for 3 d; not to exceed 1 g/d
33. Схемы лечения.
антибиотикSingle dose.
Multiple dose.
доксициклин
7мг/кг, но не более
300мг
2мг/кг×2раза –1
день,далее 2мг\кг 1раз в
день- 2 дня,
Тетрациклин
25мг/кг, не более 1г
40мг/кг/день, не более
2г/день.
Фуразолидон
7мг/кг, не более 300мг
5мг/кг/день-3дня, не
более 400мг/день
Ципрофлоксацин.
30мг/кг, не более 1г
30мг/кг/день- 3дня, не
более 2г/день
Ампициллин.
Не используется
50мг/кг/день-3дня,не
более 2г/день
Эритромицин.
Не используется
40мг/кг/день -3 дня, не
более 1г/день.
34. Выписка больных.
• Производится после клинического выздоровления.• 3 отрицательных результатов бактериологического
исследования кала
• Однократного отрицательного бактериологического
исследования желчи.
• Реконвалесценты подлежат диспансерному наблюдению
в ОПИЗИ с ежемесячным исследованием фекалий в
течение 6 месяцев, причем в 1месяц посевы каждые 10
дней, посевы желчи каждый месяц в течение полугода,
далее раз в квартал.
• Снятие с учета в течение 1 года.
35. Профилактика.
• Лица прибывающие из неблагополучных стран5дней находятся под наблюдением с однократным
бактериологическим исследованием.
• В очаге холеры – госпитализация заболевших и
вибрионосителей, изоляцию контактных лиц и
медицинское наблюдение за ними в течение 5
дней с 3-кратным бактериологическим
обследованием.
• Также в очаге проводят текущую и
заключительную дезинфекцию.
36.
1.
Существует 3 типа очагов.
С интенсивной циркуляцией вибриона и
эпидемическими вспышками болезни,
преимущественно вирулентными штамами.
2. С небольшим числом заболевших, которые нередко
выделяют невирулентный возбудитель.
3. С единичным вибрионосительством нетоксигенных
штамов.
В очагах 1 и2 обязательная госпитализация больных и
контактных с 3-х кратным обследованием и
превентильным лечением.
В очагах 3 изоляция контактных и медицинское наблюдение
может осуществлятся на дому с однократным
исследованием кала.
• Для специфической профилактики используют
холероген- анатоксин.

































 medicine
medicine