Similar presentations:
Сучасні аспекти лікування нейрореанімаційних хворих
1.
Сучасні аспекти лікуваннянейрореанімаційних хворих
2014
2. Точки прикладання
ЧМТ;гострі порушення мозкового кровообігу;
хребтово – спінальна травма;
міастенія, полінейропатії (Гієна – Баре).
3. Теоретичні аспекти
Концепція ГЕБ (мозаїчність ураження).Профілактика вторинних уражень.
Доктрина Монро – Келі.
4.
Пошкодження мозкуІ. Первинні.
1. Механічні фактори.
2. Судинні фактори.
ІІ.Вторинні.
1. Гіпоксемія.
2. Гіпотонія.
3. Гіпертермія.
4. Гіпер – та гіпоглікемія.
5. Гіпер – та гіпокапнія.
5.
Вторинні ушкоджуючі фактори(по Царенко С.В., 2013)
- гіпоксія – шкідлива завжди, гіпероксія – тільки
в стадії реперфузії;
- АТ сер. – 120 – 140 мм рт ст (АТ систолічний
140 – 170 мм рт ст); гіпотонія шкідлива завжди,
гіпертензія – при “поганих” судинах та серці;
високий АТ може бути важливим для
збереження ЦПТ (АТ сер. – ВЧТ = ЦПТ);
- ВЧГ завжди шкідлива, але її зниження
допустимо не будь – якою ціною (контроль
ЦПТ, СО2);
6.
- ВЧТ в нормі становить 10 – 15 мм рт ст;- гіпертермія – завжди шкідлива, гіпотермія –
тільки глибока, оптимально 34 – 35 градусів;
- гіперкапнія – вазодилятація та гіперемія
мозку, гіпокапнія – вазоспазм та ішемія (СО2
38 – 42 мм рт ст);
- глікемія 4,4 – 6,6 ммоль/л, але гіпоглікемія є
більш небезпечною ніж гіперглікемія;
- натріємія
140 – 150 ммоль/л, але низький
натрій може бути безпечним, а високий натрій
може бути небезпечно нормалізувати;
осмолярність розчинів!!!
7.
Топіка уражень стовбуру мозкуПроміжний мозок
Артеріальна гіпертензія, зміни ЧСС
Середній мозок
ІІІ пара – фотореакції, розміри зіниць,
розбіжна косоокість, парез погляду;
IV пара – симптом Гертвіга – Мажанді,
патологічні
стопні
знаки,
екстрапірамідна
симптоматика;
згинальні або розгинальні тонічні
реакції;
IV, VIII пари – окулоцефалічний рефлекс;
Міст
V, VII, VI пари – корнеальний рефлекс,
тонус м язів обличчя та нижньої щелепи,
“крапкові” зіниці, збіжна косоокість;
Подовгастий мозок
IX, X, XII пари – реакція на трубку,
кашель, брадикардія, гіпотензія.
8.
Діагностика-
ШКГ;
рівень ураження стовбуру;
порушення гемодинаміки та дихання;
діагностика поєднаних пошкоджень та
хребтово – спінальної травми.
АТ сер.= АТ діаст. + 1/3 АТ пульс.
АТ пульс. = АТ сист. – АТ діаст.
9.
ЛікуванняПротокол ВЧТ (етапність):
- підняти головний кінець на 30-45 градусів
за умови стабільної гемодинаміки;
- Імплантація ВЧТ датчика;
- анальгоседація;
- осмодіуретики, манніт;
- гіпервентиляція;
- барбітурова кома;
- декомпресивна трепанація черепа;
10.
Але…- «безпечний» рівень ВЧТ в кожен окремий
момент травматичної хвороби мозку для
кожного
конкретного
індивідуума
невідомий; тому моніторинг не тільки ВЧТ, а
показників СО2 та О2 реактивності судин,
церебрального мікродіалізу та інше…
11.
- всі ці хворі є гіповолемічними;- обємне навантаження, при неефективності
– інотропна підтримка (норадреналін,
дофамін, мезатон);
- ШВЛ в режимі нормовентиляції, з ДО 8-9
мл/кг при “нормальних” легенях та 5-8
мл/кг при ГРДС; Рmax. не більше 35 мм вод
ст, F iO2 = 0,4-0,6;
- трахеостомія на 2-3 добу (при стабілізації
стану);
- низькомолекулярні гепарини з 3-го дня
травми;
12.
- інфузійна терапія: АТ не нижчий за 140/90мм
рт
ст;
обмежити
вживання
гіпотензивних
препаратів;
спроба
використати вазопресори для підвищення
АТ при прогресуванні ішемії; нормо- або
гіперосмолярні кристалоїди (стерофундін);
сучасні крохмали – 200/0,5 та 130/0,4
(волювен); 40-50 мл/кг в першу – третю
добу; далі 25-30 мл/кг та менше;
- гемотрансфузії при Нв менше 70 г/л та 100
г/л;
- раннє ентеральне харчування (кінець 1-ї
доби);
13.
- інгібітори протонної помпи та прокінетики– по показах;
- планове призначення гіперосмолярних
препаратів (манніт) є неприпустимим
(згідно клінічної картини);
- одиничний судомний напад не лікують;
барбітурати не використовують; препарати
вибору – бензодіазепіни, міорелаксанти не
впливають на центральні механізми
(фінлєпсін, депакін);
14.
Залежність функціонального стану ГМ відмозкового кровотоку (інститут ім. Бурденко
РАМН).
Функція головного мозку
Рівень МК (мл/100 г мозку)
Норма
46 – 55
Порушена
20 – 45
Пригнічення функції кори
15 – 19
Пригнічення стовбурових
структур
10 – 14
Загибель нейронів
9 та менше
15.
Інсульти, загальні аспектиВзагалі, створюється враження , що в терапії
гострих інсультів є доцільним тільки:
-
протекція дихальних шляхів;
водно – електролітний баланс.
16.
Маркери летальності:вік старше 50 років;
некомпенсовані супутні та хронічні
стани;
діабет, ожиріння;
глибока кома при поступленні;
відсутність
фотореакції
та
або
стовбурових рефлексів;
потреба в протекції дихальних шляхів;
нейрогенна гіпервентиляція навіть за
наявності свідомості.
17.
…ефект дофаміну на мозковий кровотік єнепередбачуваним;
…трахеостомія не запобігає пневмонії в
хворих у ВАІТ, але скорочує тривалість ШВЛ;
…ауторегуляція може з часом втрачатися;
можливий розвиток відстроченої ВЧГ на 5 – 7
–му добу;
…межі ауторегуляції можуть з часом
змінюватись;
18.
… при гематомі в скроневій ділянці та ділянцімозочка ступінь підвищення ВЧТ не
відповідає
ступеню
пошкодження
і
нормальний ВЧТ може призвести до
діагностичної помилки;
…відстрочені
гематоми
можуть
бути
пов»язані
із
коагулопатією,
осмодіуретиками,
гіпервентиляцією,
хірургічною декомпресією, ліквідацією шоку,
втратами ліквору; КТ контроль через 12
годин;
19.
…небезпека відносно використання манітолуу
хворих
з
помірно
підвищеним
гематокритом (0,40 – 0,45) є перебільшеною;
введення ізоосмолярних та гіперосмолярних
сольових
розчинів
значно
зменшує
вираженість феномену «рикошету»; деякі
дослідники вважають, що «феномену
рикошету» при ТЧМТ не існує;
20.
…після нейрохірургічних втручань на ЗЧЯможе розвинутись градієнт ВЧТ між супра–
та субтенторіальним просторами: розвиток
гіпертензії в ЗЧЯ із збереженням цих змін в
післяопераційному
періоді;
клінічно:
стовбурові реакції, нестійка неврологічна
симптоматика.
21. Геморагічний інсульт
- INTERACT–
рання
інтенсивна
антигіпертензивна
терапія
добре
переноситься та сповільнює ріст гематоми;
- велика гематома – АТ знижують обережно,
краще під контролем ЦПТ; при АТ сист.
більше за 180 мм рт ст контролюють ВЧТ,
при високому ВЧТ – підтримують ЦПТ 6080 мм рт ст, при нормальному ВЧТ – “м яка”
гіпотензивна терапія;
22.
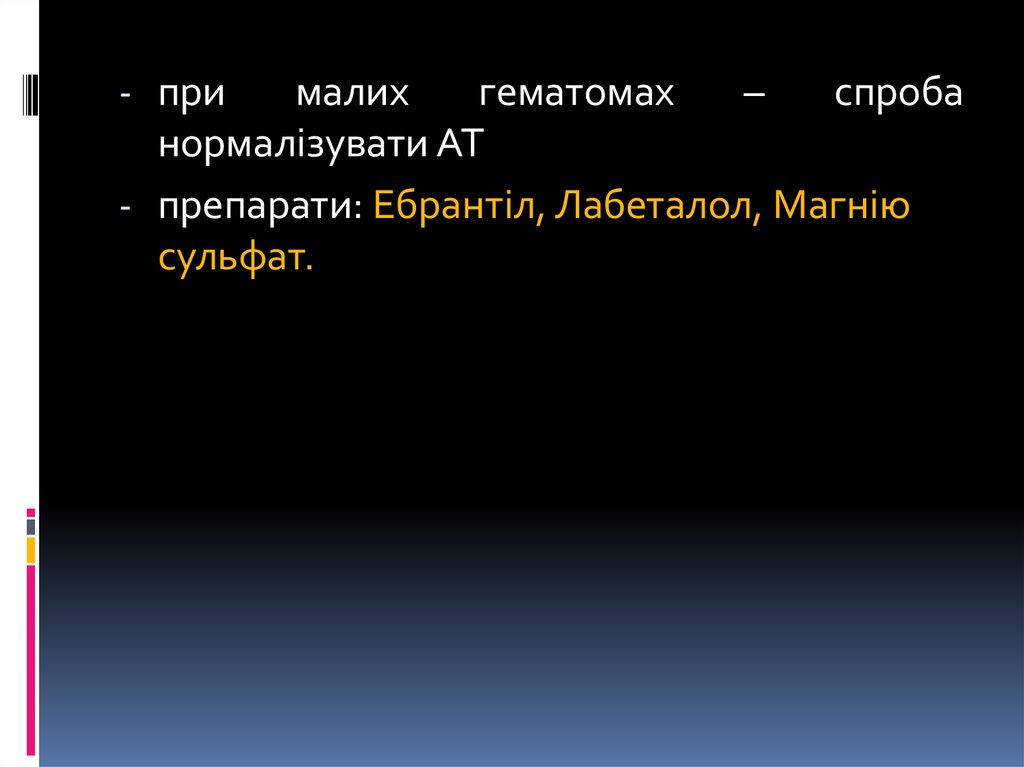
- прималих
гематомах
–
спроба
нормалізувати АТ
- препарати: Ебрантіл, Лабеталол, Магнію
сульфат.
23. Ішемічний інсульт
- до 4,5 годин – Актилізе (відсутністьпротипоказів, КТ – візуалізація) – 0,9 мг/кг
за 60 хвилин, 10% дози – болюс;
- перші 48 годин після тромболізису не
використовувати
антикоагулянти
та
антиагреганти (див. наказ);
24.
…при наявності зони зниженої щільностіречовини мозку, що займає на вихідній
томограмі більше 1/3 басейну СМА,
ефективність тромболітичної терапії була
нижче ніж плацебо;
…гіперглікемія
підвищує
вирогідність
ускладнень і знижує шанси на відновлення
зони пенумбри;
…ургентна антикоагулянтна терапія не
рекомендована замість внутрішньовенного
тромболізису та протипоказана пацієнтам з
важкими інсультами.
25. Хребтово – спінальна травма
- NASCISS–
не
використовувати
глюкокортикоїди (солюмедрол);
- широкі покази для неінвазивної ШВЛ в
ранньому та віддаленому періоді.
26. САК
- АТ систолічний не більше 160 мм рт ст домоменту кліпування аневризми; потім
Triple-H терапія (гіперволемія, гіпертензія,
гемодилюція),
але
більшість
таких
пацієнтів погано переносить гіперволемію,
також існують сумніви щодо гемодилюції;
- німотоп 60 мг 6 разів на добу в зонд
(доказова база тільки для пероральної
форми);
- лінійна
швидкість
кровотоку
для
діагностики вазоспазму ТКУЗД.
27. Міастенія, полінейропатії
- людський імуноглобулін 0,4 г/кг/добу;- рання трахеостомія, продовжена ШВЛ;
- міастенія гравіс – тімектомія.
- пульс
Історія ?
терапія (солюмедрол
–
мг/добу);
- високообмінний плазмаферез.
1000
28.
Інтенсивна терапія пухлин мозку:ефективність
судинної
терапії
в
попередженні та корекції недостатності
кровообігу по ішемічному типу після
видалення пухлин ГМ не доведена;
можливою причиною гіпотензії є
відносна наднирникова недостатність;
при пухлинах великих півкуль доза
дексаметазону – 0,5 – 1,5 мг/кг/добу із
кратністю введення 6 – 12 разів на добу;
29.
30.
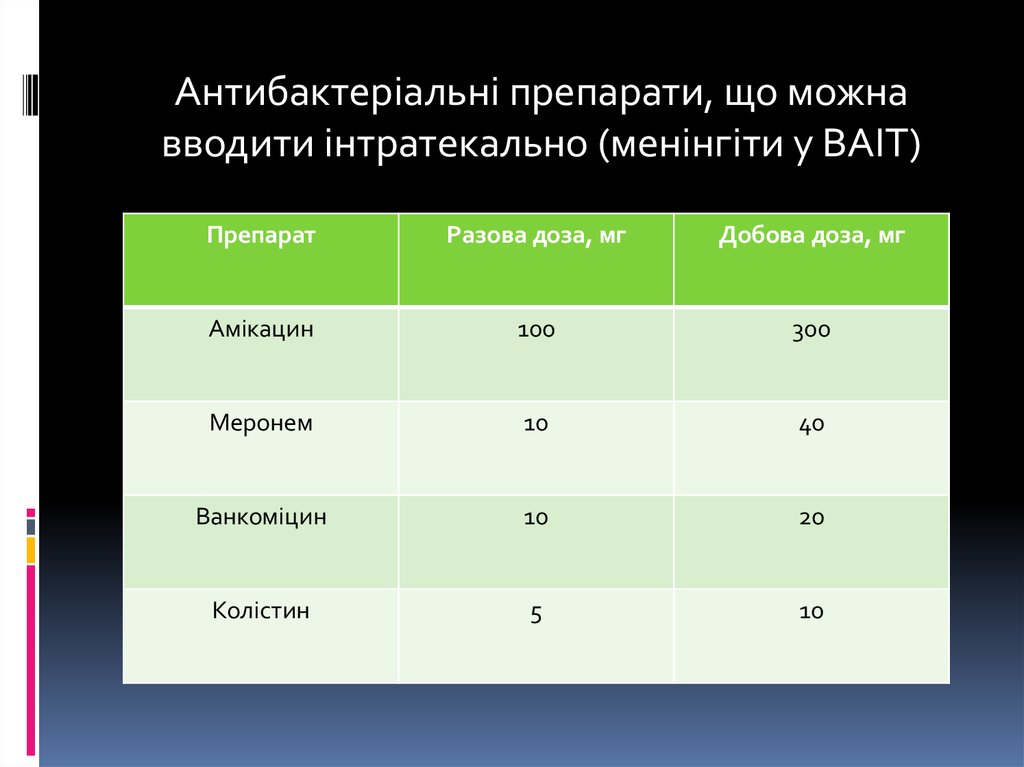
Антибактеріальні препарати, що можнавводити інтратекально (менінгіти у ВАІТ)
Препарат
Разова доза, мг
Добова доза, мг
Амікацин
100
300
Меронем
10
40
Ванкоміцин
10
20
Колістин
5
10





























 medicine
medicine








