Similar presentations:
Гостра дихальна недостатність
1. ГОСТРА ДИХАЛЬНА НЕДОСТАТНІСТЬ
2. Гостра дихальна недостатність
це стан організму, при якому легеніта апарат вентиляції не
забезпечують нормальний
газовий склад артеріальної крові
при диханні атмосферним
повітрям.
3. За ступенем компенсації гостра дихальна недостатність поділяється на 2-і форми:
компенсована , коли в стані спокоюкомпенсаторні механізми забезпечують
нормальний газовий склад артеріальної крові
( рО2 біля 100 мм рт. ст. та рСО2 біля 40 мм рт.
ст.), а при фізичному навантаженні виникає
декомпенсація;
декомпенсована, при якій нормальний газовий
склад артеріальної крові не забезпечується
навіть в стані спокою.
4. За патогенезом виділяють вентиляційну та паренхіматозну (легеневу) ГДН:
Вентиляційна ГДН характеризується переважним ураженнямпозалегеневих механізмів. Розрізняють наступні форми цього виду
ГДН:
Центрогенна
Нервово-м’язова
Торакоабдомінальна
Легенева ГДН поділяється на наступні форми:
верхня обструктивна
нижня обструктивна
рестриктивна
синдром «плотини»
дифузійна
порушення співвідношення альвеолярної вентиляцій та кровообігу:
- переважання кровообігу над альвеолярною вентиляцією
- переважання альвеолярної вентиляції над кровообігом.
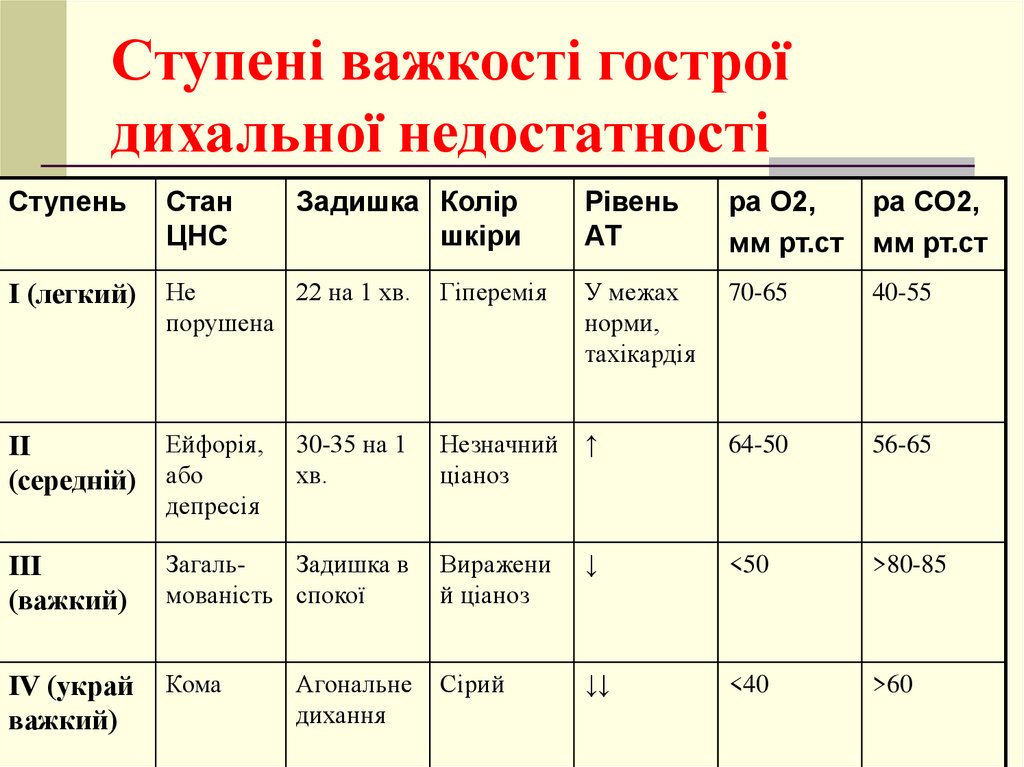
5. Ступені важкості гострої дихальної недостатності
СтупеньСтан
ЦНС
Задишка Колір
шкіри
Рівень
АТ
ра О2,
ра СО2,
мм рт.ст мм рт.ст
І (легкий)
Не
22 на 1 хв.
порушена
Гіперемія
У межах
норми,
тахікардія
70-65
40-55
ІІ
(середній)
Ейфорія,
або
депресія
Незначний ↑
ціаноз
64-50
56-65
ІІІ
(важкий)
ЗагальЗадишка в
мованість спокої
Виражени
й ціаноз
↓
<50
>80-85
ІV (украй
важкий)
Кома
Сірий
↓↓
<40
>60
30-35 на 1
хв.
Агональне
дихання
6. Центрогенна ГДН
Центрогенна ГДН виникає внаслідок порушення функціїдихального центру
ЕТІОЛОГІЯ: запальні процеси головного
мозку, травми
головного мозку, гострі порушення мозкового кровообігу,гострі
отруєння снодійними , наркотичними засобами, ін., ранній період
після клінічної
смерті, синдром сонного апное
ДІАГНОСТИКА: Анамнез, фізікальне обстеження, дослідження
газового складу артеріальної крові (ра О2, ра СО2), рН крові.
КЛІНІЧНІ ОЗНАКИ: раннє порушення свідомості, патологічні типи
дихання (наприклад Чейна-Стокса), можливою є зупинка
дихання, ціаноз, артеріальна гіпотонія, порушення вищих коркових
функцій внаслідок гіпоксії та/або гіперкапнії
ІНТЕНСИВНА ТЕРАПІЯ: Проводити ШВЛ атмосферним повітрям,
рівень вентиляції утримувати при рО2 =85-90 мм рт.ст., рСО2=3040 мм рт.ст., дихальні аналептики вводити зазвичай можна тільки
під час транспортування хворого.
7. Нервово-м’язевий тип ГДН
Нервово-м’язевий тип ГДН виникає внаслідок порушенняпровідності по нервам, в нервово-м’язевому синапсі
ЕТІОЛОГІЯ: синдром Гійєна – Барре, поліомієліт,
міастенія,гіпокаліємія, гіперкаліємія, міопатії, ботулізм, м’язова
дистрофія, отруєння ФОС.
КЛІНІЧНІ ОЗНАКИ: розвиток ГДН повільний, тривале збереження
свідомості, відчуття нестачі повітря, задишка, участь в диханні
додаткової дихальної мускулатури, неможливість розмовляти
повними фразами, пітливість, блідість з ціанозом, артеріальна
гіпертензія, тахікардія.
ДІАГНОСТИКА: Анамнез, фізікальне обстеження, дослідження
газового складу артеріальної крові (ра О2, ра СО2), рН артеріальної
крові, дослідження електролітів крові
ІНТЕНСИВНА ТЕРАПІЯ: Трахеостомія, ШВЛ. Протипоказаним є
введення лікарських засобів, які пригнічують дихальний центр (опіати),
а також засобів, які знижують АТ доки хворий не переведений на
ШВЛ.Корекція електролітів крові. Патогенетична терапія основного
8. Торако-абдомінальний тип ГДН
Торако-абдомінальний тип ГДН виникає внаслідок порушеннядихальної функції м’язів грудної клітки та діафрагми.
ЕТІОЛОГІЯ: множинні переломи ребер, зниження ємності грудної
клітки (пневмоторакс, гідроторакс, гемоторакс), кіфосколіоз,
деформація грудної стінки, асцит, ожиріння, метеоризм.
КЛІНІЧНІОЗНАКИ: при травмах грудної клітки – больове щадіння під
час дихання, задишка, ціаноз, феномен торакоабдомінального
парадоксального дихання, пітливість, артеріальна гіпертензія,
тахікардія, можливі патологічні фізікальні дані, які отримані при
дослідженні легенів (ослаблення дихання, зменшення амплітуди
дихальних рухів)
ДІАГНОСТИКА: Наявність в анамнезі травми грудної клітки,
фізікальне обстеження, рентгенологічне дослідження грудної клітки,
дослідження газового складу артеріальної крові.
ІНТЕНСИВНА ТЕРАПІЯ: Лікування основного захворювання. У разі
торакальної травми проводити адекватне знеболення, на тлі якого
показаним є рання активізація хворого та санація дихальних шляхів.
За показами – ШВЛ. При переломах ребер з флотацією фрагментів –
хірургічна стабілізація грудної стінки.При пневмо- , гідро - ,
гемотораксі – дренування плевральної порожнини, відновлення
крововтрати, за показами – ШВЛ, хірургічне лікування.
9. Верхній обструктивно-констриктивний тип ГДН
Верхній обструктивноконстриктивний тип ГДНВерхній обструктивно – констриктивний тип ГДН виникає
внаслідок порушення прохідності дихальних шляхів на рівні
верхніх дихальних шляхів .
ЕТІОЛОГІЯ: западання язика інфільтрат, абсцес, пухлина ,гематома
глоткистенозуючий ларингітураження поворотного нервасторонні тіла
дихальних шляхів, набряк гортані, ларингоспазм, ін.
КЛІНІЧНІ ОЗНАКИ: інспіраторна задишка, стридор, участь в диханні
допоміжної дихальної мускулатури, порушення психіки гіпоксичного
ґенезу, ціаноз, артеріальна гіпертензія, тахікардія, при гострому
запаленні надгортанника, ангіні Людвіга - ознаки інтоксикації
ДІАГНОСТИКА: Анамнез, фізікальне обстеження, ларингоскопія, за
показами – бронхоскопія, рентгенологічне дослідження грудної клітки,
дослідження газового складу артеріальної крові
ІНТЕНСИВНА ТЕРАПІЯ: усунення стороннього тіла при ларингоскопії
або бронхоскопії, відновлення прохідності дихальних шляхів: виведення
нижньої щелепи, повітроводи, інтубація трахеї, конікотомія,
трахеостомія (за показами). За показами – оксигенотерапія, ШВЛ.
Протипоказаним є зниження АТ, введення анальгетиків
10. Нижній обструктивно-констриктивний тип ГДН
Нижній обструктивноконстриктивний тип ГДННижній обструктивно – констриктивний тип ГДН виникає
внаслідок порушення прохідності на рівні бронхіол та
альвеолярних ходів
ЕТІОЛОГІЯ: експіраторний стеноз, бронхоспазм, трахеобронхіт,
бронхіоліт, обструктивна емфізема, аспіраційна пневмонія.
КЛІНІЧНІ ОЗНАКИ: При бронхіальній астмі – тріада симптомів: кашель,
задишка,свистяче дихання; пітливість, тахіпное, тахікардія, участь в
диханні допоміжних дихальних м’язів. При тяжкій обструкції:
неможливість розмовляти, гостра емфізема легенів, порушення
свідомості, парадоксальний пульс, ціаноз, патологічні фізікальні дані,
що отримані при дослідженні
легенів.
ДІАГНОСТИКА: Анамнез, фізікальне обстеження, рентгенологічне
дослідження грудної клітки, постійний моніторинг ра О2
(пульсоксиметрія), дослідження газового складу артеріальної крові, рН
артеріальної крові, електролітів крові, дослідження функції зовнішнього
дихання, дослідження харкотиння, ЕКГ.
ІНТЕНСИВНАТЕРАПІЯ:Оксигенотерапія, за показами – неінвазивна
вентиляція під позитивним тиском або ендотрахеальна інтубація.
11. Рестриктивний тип ГДН
Рестриктивний тип ГДН спричинюється зменшеннямдихальної поверхні або зменшеннямкорисного об’єму легенів.
ЕТІОЛОГІЯ: пневмонія, ателектази, інфаркт легені, стиснення легені
ексудатом, пневмоторакс.
КЛІНІЧНІ ОЗНАКИ: можлива інтоксикація, загальні симптоми:
лихоманка, пітливість, слабкість, знедужання; задишка, кашель,
тахіпное, тахікардія, участь в диханні допоміжної дихальної
мускулатури, можлива плевритичний біль в грудній клітці, крепітація
або вологі хрипи
ДІАГНОСТИКА: Анамнез, фізікальне обстеження, рентгенологічне
дослідження грудної клітки, за показами – КТ, пульсоксиметрія,
дослідження газового складу артеріальної крові, рН артеріальної крові,
електролітів крові, ЕКГ, загальний аналіз крові, посів та бактеріологічне
дослідження харкотиння, дослідження плевральної рідини :
цитологічне, бактеріологічне, рівень глюкози та амілази
ІНТЕНСИВНА ТЕРАПІЯ: лікування основного захворювання,
оксигенотерапія, за показами – ШВЛ. Можливим є використання ГБО.
12. ГДН з переважанням альвеолярної вентиляції над кровообігом
Переважання вентиляції над кровообігом проявляєтьсягіпервентиляцією, що спричинює зниження коефіцієнту
використання кисню. Крім цього розвивається гіпокапнія, що
зсуває вліво криву дисоціації оксигемоглобіну та віддача кисню
тканинам зменшується.
ЕТІОЛОГІЯ: токсичне інгаляційне ураження дихальних шляхів,
введення великих доз центральних аналептиків, патологія ЦНС, ін.
КЛІНІЧНІ ОЗНАКИ: Гіпервентиляція, синкопальні стани, електролітні
порушення можуть спричинити нервово-м’язову гіперзбудливість,
ілеус, дисфункцію серцевосудинної системи, аритмії серця.
ДІАГНОСТИКА: Анамнез, фізікальне обстеження, дослідження
газового складу артеріальної крові, дослідження електролітів крові,
рентгенографія органів грудної клітки, ЕКГ, загальний аналіз крові
ІНТЕНСИВНАТЕРАПІЯ: Лікування основного захворювання, для
зменшення вентиляції – опіати, барбітурати. Для збільшення рСО2
рекомендованим є дихання через лицьову маску. В деяких випадках
необхідною є інтубація трахеї та ШВЛ (для регуляції параметрів
дихання без розвитку гіпоксемії).
13. ГДН з переважанням кровообігу над вентиляцією
Переважання кровообігу над вентиляцією збільшує швидкістьдифузії кисню та швидкість проходження крові через капіляри
альвеол. В зв’язку з цим не встигає відбутися насичення
гемоглобіну киснем – виникає гіпоксія, а в подальшому
приєднується гіперкапнія
ЕТІОЛОГІЯ: гіпертонічна хвороба, гіпертонічний криз, феохромацитома,
введення адреналіну, введення норадреналіну
КЛІНІЧНІ ОЗНАКИ: Ціаноз (при анемії - Hb<60г/л – ціаноз відсутній),
задишка, тахіпное, тахікардія, артеріальна гіпертензія, збільшення ЦВТ,
порушення з боку ЦНС.
ДІАГНОСТИКА: Анамнез, фізікальне обстеження, пульсоксиметрія,
дослідження газового складу артеріальної крові, ЕКГ, УЗД серця, КТ
наднирників, загальний аналіз крові, сечі, дослідження електролітів
крові, рентгенографія органів грудної клітки
ІНТЕНСИВНА ТЕРАПІЯ: Лікування основного захворювання,
збільшення вентиляції не усуває гіпоксії, тому важливим є не тільки
збільшення вентиляції, але й сповільнення лінійного кровообігу.
14. Дифузійний блок
Дифузійний блок – це блокування дифузії кисню через альвеолокапілярну мембрану, що спричинено набряком легенівЕТІОЛОГІЯ: серцева недостатність з високим серцевим викидом,
гіпертонічний криз, гостра ішемія або інфаркт міокарду, клапанні
пороки, кардіоміопатії, сепсис, інгаляційні ураження легенів, гостра
ниркова недостатність, перерозтягнення легенів (при ШВЛ)
КЛІНІЧНІ ОЗНАКИ: задишка, слабкість, пітливість, ціаноз,
тахіпное, тахікардія, участь в диханні допоміжної дихальної
мускулатури, крепітація або вологі хрипи, свистячі сухі хрипи, ін.
ДІАГНОСТИКА: Анамнез, фізікальне обстеження,
рентгенологічне дослідження грудної клітки, пульсоксиметріяД,
дослідження газового складу артеріальної крові, рН
артеріальної крові, електролітів крові, ЕКГ.
ІНТЕНСИВНАТЕРАПІЯ: Оксигенотерапія, за неефективності –
дихання при позитивному тиску, за неефективності – інтубація
трахеї та ШВЛ в режимі ПТКВ. Лікування супутніх захворювань.
15. ТЕЛА ( синдром «плотини»)
Синдром «плотини» виникає внаслідок тромбоемболіїлегеневої артерії (ТЕЛА). Під цим терміном розуміють
надходження тромбу з глибокої венозної системи в
систему легеневої артерії, що супроводжується розвитком
інфаркту легеневої паренхіми та порушенням
вентиляційно-перфузійного відношення
ЕТІОЛОГІЯ: В 90% випадків джерелом емболії являються
іліофеморальні вени (інколи – вени тазу або верхніх кінцівок)
КЛІНІЧНІ ОЗНАКИ: найбільш частим симптомом є задишка, біль в
грудній клітці (зазвичай плевритичного характеру), відчуття жаху,
кашель, кровохаркання, синкопальний стан, тахіпное, фізікальні
ознаки. Можливим є розвиток шоку.
ДІАГНОСТИКА: Анамнез, фізікальне обстеження, рентгенологічне
дослідження грудної клітки, ангіографія легеневої артерії, за
показами – КТ, дуплексне сканування вен нижніх кінцівок,
пульсоксиметрія, дослідження газового складу артеріальної крові,
ЕКГ.
ІНТЕНСИВНАТЕРАПІЯ: Лікування основного захворювання














 medicine
medicine








