Similar presentations:
Сахарный диабет у детей
1. Сахарный Диабет у детей
2.
Сахарный диабет – это эндокриннообменное заболевание, обусловленноедефицитом инсулина в организме или
недостаточностью его действия.
В детском возрасте в основном встречается
сахарный диабет(СД) I типа (ранее известный
как инсулинозависимый СД).
Сахарный диабет I типа характеризуется
абсолютным и относительным дефицитом
инсулина, вызванным аутоиммунным
процессом, который приводит к
прогрессирующему селективному
повреждению ß-клеток поджелудочной железы
у предрасположенных лиц.
3. КЛАССИФИКАЦИЯ (ВОЗ, 1999).
Инсулинозависимыйсахарный
диабет
(сахарный диабет I типа)
Инсулинонезависимый сахарный
диабет (сахарный диабет II типа)
Другие типы сахарного диабета.
Диабет беременных
4. КРИТЕРИИ ДИАГНОСТИКИ (Американская диабетологическая ассоциация, 2004 )
Уровень глюкозы в плазме кровинатощак ≥ 7,0 ммоль/л
Клинические проявления сахарного
диабета, уровень глюкозы в плазме
крови при случайном исследовании в
течение суток ≥ 11,1 ммоль/л
Уровень глюкозы в плазме крови
через 2 часа после приема глюкозы
(75 г.) ≥ 11,1 ммоль/л
5. КРИТЕРИИ ДИАГНОСТИКИ (Американская диабетологическая ассоциация, 2004 )
Нарушение толерантности к глюкозеКонцентрация глюкозы плазмы крови
натощак = 6,1-7,0 ммоль/л –
нарушение гликемии
Концентрация глюкозы плазмы крови
после перорального теста с нагрузкой
глюкозой (75 г.) = 7,8-11,1 ммоль/л
6. Распространенность СД I
В РФ в 2010 г. на учете состояло более17000 больных СД I. Пик
заболеваемости приходится на осеннезимне-весенний периоды, что совпадает
с максимальной распространенностью
ОРВИ.
Наиболее часто заболевают СД I дети
в возрасте 5 – 7 лет и 10 – 12 лет. В
последние годы участились случаи
заболеваемости детей грудного и
раннего возраста.
7. Предрасполагающие факторы
1.Генетическая предрасположенность
Фенотипы HLA DR3 и DR4 – высокий
риск.
Фенотип HLA DR 2 защищает от
развития СД I типа.
2.
Экзогенные факторы
Вирусы (энтеровирусы, вирус краснухи и
др.);
Стресс, травмы;
Ожирение.
8. Патогенез
I стадия – генетическаяпредрасположенность, ассоциированная с
фенотипами HLA DR3 и DR4;
II стадия – воздействие факторов,
провоцирующих запуск аутоиммунного инсулита;
III стадия – хронический аутоиммунный
инсулит;
IV стадия – частичная деструкция ß-клеток
инсулярного аппарата;
V стадия – клиническая манифестация
заболевания с остаточной секрецией инсулина;
VI стадия – стадия полной деструкции ßклеток (более 80-90 %), абсолютная
инсулиновая недостаточность.
9. Патогенез
Снижение транспорта глюкозы в клеткиНарастание гипергликемии
Нарушение окислительных процессов и
цикла Кребса
Развитие метаболического ацидоза
Нарастание в крови аминокислот, холестерина, свободных
жирных кислот, развитие энергетического дефицита.
10.
ГиперглюкогонемияПревращение жирных кислот в кетоны
Развитие диабетического кетоацидоза
Кетоны, выделяясь с мочой, увлекают воду и
электролиты
Полиурия, полидипсия, дегидратация, ацидоз,
гиперосмолярность плазмы
Диабетическая кома
11. КЛИНИКА
«Большие» симптомыЖажда, полиурия, полидипсия,
снижение массы тела;
Дегидратация: снижение массы тела,
сухость кожи и слизистых;
Запах ацетона;
Грибковые и гнойничковые поражения
кожи;
Слабость, утомляемость, снижение
работоспособности.
12. Сахарный диабет у детей раннего возраста
Первый вариант – развивается внезапнопо типу токсико-септического состояния:
резкое обезвоживание, рвота, токсикоз,
кома;
Второй вариант – медленное нарастание
общетоксических проявлений:
беспокойство, недостаточная прибавка
массы, вторичная инфекция, стойкие
опрелости, симптом «накрахмаленных»
пеленок.
13. Дифференциальный диагноз
Хирургическая патологияИнфекционные заболевания
Заболевания ЖКТ
Заболевания почек
14. Общий план лечения
Основная задача лечения состоит вдостижении и поддержании стойкой
компенсации имевшихся нарушений
углеводного обмена:
Диета;
Заместительная инсулинотерапия;
Обучение больного и самоконтроль;
Дозированные физические нагрузки;
Профилактика и лечение поздних
осложнений;
Психологическая помощь.
15. Диета
Должна быть физиологической исбалансированной по белкам, жирам, углеводам.
Оптимальное содержание в пищевом рационе:
Белки – 15-20%
Жиры – 25-30%
Углеводы – 50-60%
Исключаются легкоусвояемые углеводы.
Приемы пищи предусматривают
3 основных - завтрак (25%), обед (25-30%),
ужин (20-25%);
3 дополнительных – 2-й завтрак(10-15%),
полдник (5-10%) и 2-й ужин(5-10%).
16. Расчет калорий
1000 +100n1 г белков дает 4 калории
1 г жиров 9 калорий
1 г углеводов 9 калорий
17. Ребенок 5 лет
1500 кал750 кал на углеводы
187.5 г. углеводов
15 ХЕ
Завтрак 4 ХЕ, 2 завтрак 1-2 ХЕ, обед
4 ХЕ, полдник 1 ХЕ, ужин 3 ХЕ, 2 ужин
1 ХЕ
18. Инсулинотерапия
Базисная терапия – это заместительнаяинсулинотерапия. Другой альтернативы не
существует.
Типы инсулинов:
• Инсулины ультракороткого действия
(хумалог, новорапид.);
• Инсулины короткого действия (Хумулин Р,
Актропид и др.);
• Инсулины средней продолжительности
действия (Хумулин НПХ, Протафан и др.);
• Длинные инсулины – лантус, левемир,
тресиба.
19. Режимы инсулинотерапии (подбираются индивидуально)
Впервые выявленный диабет без кетоацидозаНачальная доза 0.5 Ед\кг массы тела
Первая доза у детей
До 5 лет 0.5 -1 Ед
1.
У детей 5-10 лет 2- 4 Ед
У детей старше 10 лет 4-6 Ед
20.
Дальнейшая доза зависит от динамикиуровня гликемии и динамики уровня
гликемии:
Сахар крови на том же уровне – дозу
инсулина повышают на 50 %
Нарастает –повышаем на 100%
Снижается уменьшаем на 25-50%
21. Сотношение длинного и короткого инсулина
Дети первых лет жизни 4:1Школьники 3:1
Подростки 1:1 1:2
22. Потребность в инсулине
1-2 года 0.5 – 0.6 Ед\кгЧерез 5 лет 1 Ед\кг
Половое созревание 1.5-2 Ед\кг
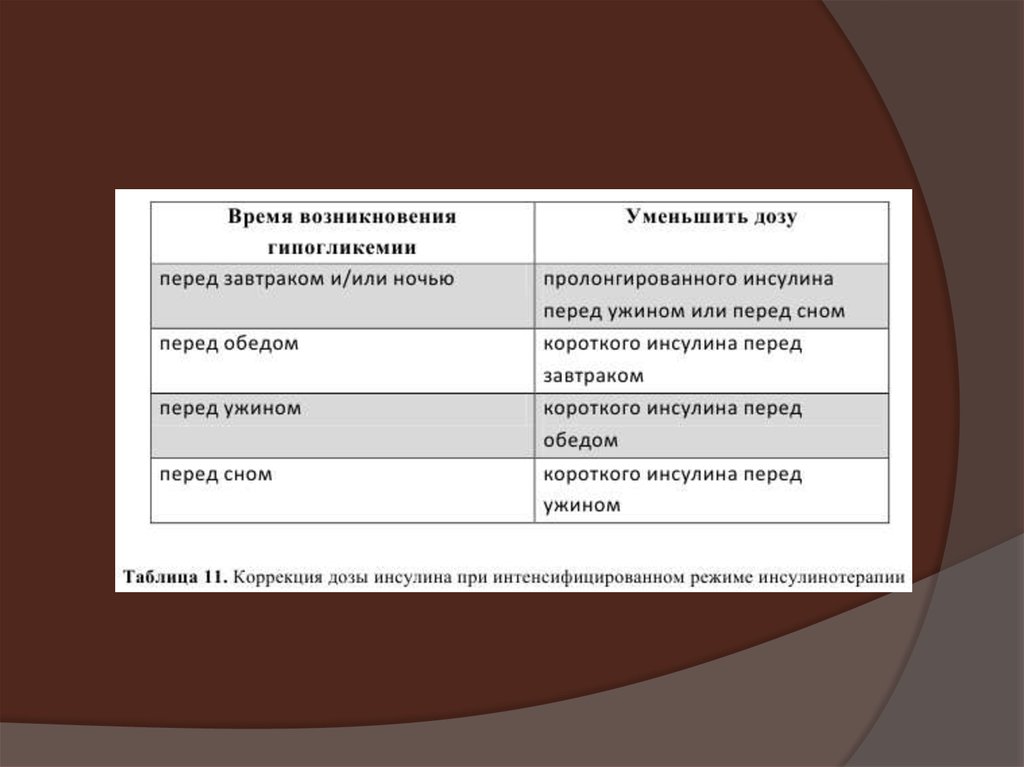
23. Правила коппекции дозы инсулина
Гипергликемия:Стресс, инфекция
Много ХЕ
Мало инсулина
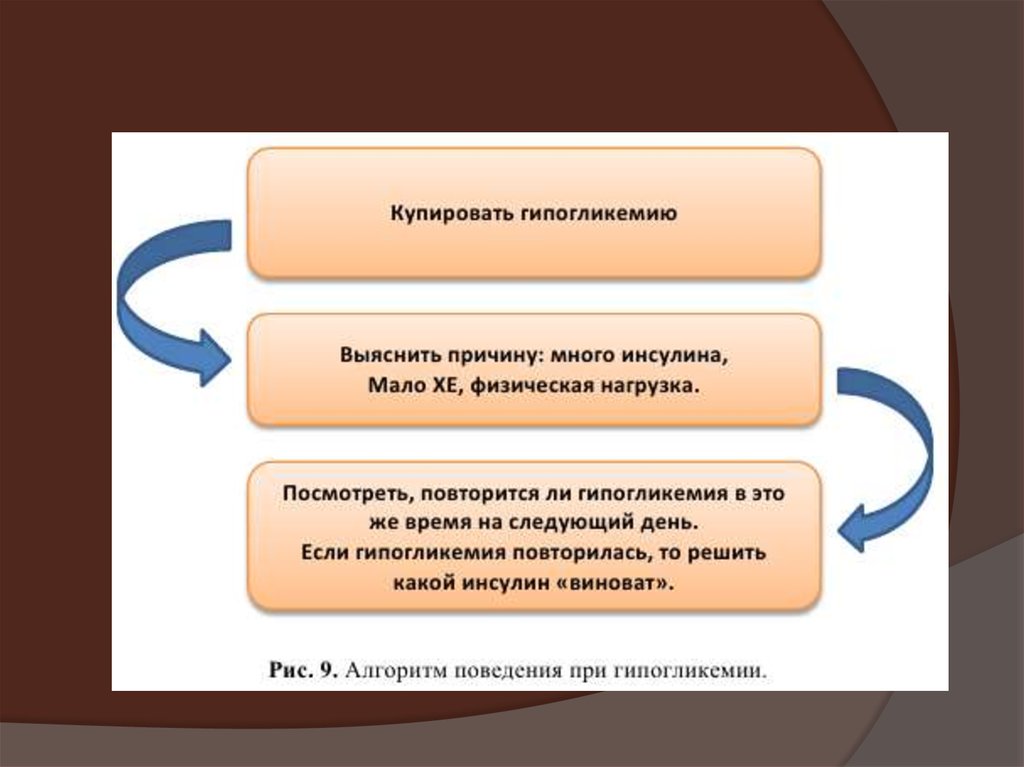
Гипогликемия
24.
25.
26.
27. Новые технологии в лечении сахарного диабета
Система суточного мониторированиякрови
28. Помповая инсулинотерапия
29. Осложнения инсулинотерапии
ГипогликемииХроническая передозировка инсулина
Липодистрофии
30. Осложнения диабета
ОстрыеХронические
31. Острые осложнения диабета
Диабетический кетоацидозГиперосмолярное
гипергликемическое состояние
Молочнокислый диатез
Гипогликемическая кома
32. Диабетический кетоацидоз
Кетоз – дегидратация за счет накоплениякетоновых тел в крови – тошнота, рвота,
жидкий стул, боли в животе, запах ацетона,
диабетический румянец на щеках;
Прекомы – декомпенсированный
метаболический ацидоз, дегидратация,
токсическое дыхание (Куссмаля),
абдоминальный синдром, сопор;
Кома – отсутствие сознания, угнетение
рефлексов, снижение диуреза,
прекращение рвоты, нарастание
гемодинамических расстройств.
33. Патогенез
Снижение транспорта глюкозы в клеткиНарастание гипергликемии
Нарушение окислительных процессов и
цикла Кребса
Развитие метаболического ацидоза
Нарастание в крови аминокислот, холестерина, свободных
жирных кислот, развитие энергетического дефицита.
34.
ГиперглюкогонемияПревращение жирных кислот в кетоны
Развитие диабетического кетоацидоза
Кетоны, выделяясь с мочой, увлекают воду и
электролиты
Полиурия, полидипсия, дегидратация, ацидоз,
гиперосмолярность плазмы
Диабетическая кома
35. Клиника
Слабость, вялость, головная больПолиурия, полидипсия, снижение
аппетита
Рвота, боли в животе
Одышка
Эксикоз
36. Принципы лечения
Введение жидкости для регидратацииВведение инсулина
Востановление электролитных
нарушений
Борьба с ацидозом
Лечение причин, вызвавших
кетоацидоз
37. Регидратация
Средняя потребность в жидкости:До 1 года 1000 мл
1-5 лет 1500 мл
5-10 лет 2000 мл
10-15 лет 2000-3000 мл
o 50-150 мл\кг массы тела
o В первый час вводится 10 мл\кг\
массы тела
o В первые 6 часов 1\3 -1\2 от
расчитанного объема
38. Ребенок 5 лет, масса 20 кг
125 мл\кг объем 2500 мл1 час 200 мл
2-6 час 160 мл\час
С 6 часа 110 мл\час
39. Инсулинотерапия
Начальная доза 0.1 Ед\кгСнижение уровня гликемии в первые
часы должно быть не более 4-5
ммоль\л
При снижении сахара менее12-15
ммоль\л подключают глюкозу
40. Коррекция калия
Через 2 часа от начала терапии1-2 ммоль\кг
41. Мониторинг
Сахар крови каждый часПодсчет введенной и выведенной
жидкости
Оценка неврологического статуса
42. Гипогликемическая кома
Глюкоза 0.5 г\кгГлюкагон 0.5 мг до 12 лет, 1 мг старше
12 лет
При отсутствии эффекта
дексаметазон 0.5 мг\кг
43. Диабетическая ретинопатия
Непролиферативная диабетическаяретинопатия
единичные микроаневризмы на
глазном дне, точечые кровоизлияния
Препролиферативная диабетическая
ретинопатия
Множество эксудатов, кровоизлияния
Пролиферативная диабетическая
ретинопатия: кровоизлияния на глазном
дне, рост сосудов
44. Частота осмотра
ДР нет – 1 раз в годНПДР – 2 раза в год
ППДР и ПДР – 4 раза в год
Лечение:
Лазерокоагуляци
45. Диабетическая нефропатия
Гиперфункция почекСтадия структурных изменений почек
Стадия начинающей нефропатии
Стадия выраженной нефропатии
Стадия хронической почечной
недостаточности
46. Скрининг
Протеинурии нет – скрининг через 5
лет от момента дебюта:
МАУ нет – 1 раз в год
МАУ есть – исключить другую
патологию почек: при исключении
диабетическая нефропатия
Протеинурия есть исключить другую
патологию почек: при исключении
диабетическая нефропатия
47. Лечение
Нормоальбуминурии – компенсациядиабета
Микроальбуминурии – компенсация
диабета
ИАПФ 3-6-9 мес
Протеинурия – ИАПФ постоянно
48. Диабетическая нейропатия
Дистальная сенсо-моторнаяполинейропатия
Автономная нейропатия

















































 medicine
medicine








