Similar presentations:
Организация сестринского ухода при психических заболеваниях
1. Организация сестринского ухода при психических заболеваниях
2.
Медицинские сестры достаточно часто сталкиваются спациентами, имеющими психические расстройства и
требующими неотложной помощи. Такие ситуации могут
возникать в организациях здравоохранения любого профиля.
Общение с пациентом, имеющим психическое расстройство,
отличается от форм общения с обычными больными.
Особенности ухода за психическими больными
определяются:
- невменяемостью психических больных, т. е.
отсутствием ответственности за совершаемые действия:
- возможностью развития острого психомоторного
возбуждения, тенденций к самоубийству;
- частым возникновением обездвиженности, отказом от
пищи, невозможностью самообслуживания.
3.
ОСОБЕННОСТИ ПАЦИЕНТОВ С ПСИХИЧЕСКИМИРАССТРОЙСТВАМИ
Некоторые общие особенности пациентов:
• Невозможность осознавать свою болезнь. Многие пациенты
либо совсем не осознают наличие заболевания, либо осознают
его не в полной мере, что осложняет процесс лечения.
• Пассивное отношение к лечению. Пациенты часто не
проявляют интереса к своему лечению и не всегда понимают
важность своевременного приема медикаментов.
• Завышенная самооценка. Пациенты могут иметь завышенное
представление о своих возможностях, что мешает их реальному
восприятию ситуации.
• Непонимание опасности состояния. Многие пациенты не
осознают, что их состояние может быть опасным как для них
самих, так и для окружающих.
Эти особенности требуют от медсестры высоких профессиональных качеств, терпеливости, умения работать с пациентами с
разными психическими расстройствами и готовности к
неожиданным ситуациям.
4.
Физические проблемы у душевнобольных относительно редки:- упорные запоры при тяжелой депрессии или нервной анорексии
– разные соматические ощущения при невротических состояниях.
Эмоциональные проблемы встречаются часто:
- тоска и злобность,
- ощущение небезопасности окружающего, разнообразные
фобии, и опасения грозного и неотвратимого соматического
заболевания (без достаточных оснований для этого).
Социально-духовные проблемы возникают почти у всех
категорий душевнобольных:
- ограничение общения,
- невозможность самореализации,
- снижение работоспособности из-за состояния памяти,
- конфликты в семье или в месте занятости, связанные,
например, с употреблением алкоголя, особенностями личности
и с неблагоприятным отношением к больному
(«сумасшедшему»).
5.
Общие правила поведения медсестры при оказаниипомощи пациенту с психическими расстройствами
• получить предварительную информацию о состоянии больного
от родственников или лиц, наблюдавших поведение пациента;
• при установлении контакта с пациентом придерживаться
доверительного, соболезнующего тона;
• не оспаривать высказывания пациента, не доказывать абсурдность его идей и представлений, но не нужно и соглашаться с
больным или давать ему повод сделать подобное заключение;
• не прибегать к обману, не приписывать себе не соответствующие в реальности роль и функции. Лучше сразу оповестить
больного, что перед ним медсестра, чьи задачи - наблюдение
за его здоровьем и, при необходимости, оказание медицинской
помощи;
• быть спокойным, осторожным, уверенным, быстро оценивать
обстановку;
• избегать действий, провоцирующих усиление беспокойства и
возбуждение больного;
6.
Общие правила поведения медсестры при оказании помощипациенту с психическими расстройствами (продолжение)
• в первые минуты контакта успокоить больного, но всегда помнить
о возможном проявлении агрессии с его стороны;
• во время осмотра больного окружающие должны стоять так, чтобы
обеспечивать постоянный контроль за его поведением, исключить
возможность побега, самоубийства или нападения;
• нельзя показывать пациенту, что он опасен для окружающих, что
его охраняют - это может усилить его патологическую
бдительность и подозрительность и вызвать соответствующие
последствия;
• если возникает необходимость удерживать пациента, его ноги
фиксировать в области бедер, руки — в области плечевых суставов,
не причиняя боли;
• больного в состоянии возбуждения транспортируют в
сопровождении не менее 3 человек: двое должны находиться
рядом с ним, один — сзади;
• перевозить больного целесообразнее в положении лежа. При
посадке и выходе из машины пациента необходимо поддерживать
за руки.
7.
ОСНОВНЫЕ ЗАДАЧИ СЕСТРИНСКОГО УХОДА В ПСИХИАТРИИОсновная задача - обеспечение безопасности, поддержка и помощь в
повседневной жизни, контроль за лечением.
Поддержка пациента в уходе за собой - помощь в выполнении ежедневных гигиенических процедур (встать с постели, умыться, принять душ, вождение в туалет, питание). Если больной не встаёт с постели, желательно коротко остричь ему
волосы. Все это помогает пациенту чувствовать себя более комфортно и избежать
ухудшения психического состояния.
Создание безопасных условий для пациентов и медперсонала:
- минимизация стрессовых факторов
- контроль за состоянием мебели, окон, дверей и инструментов - исключить
возможность травм или опасных ситуаций
- защита от случайных травм, использование безопасных материалов и приборов
для предотвращения попыток самоубийства.
Контроль за соблюдением режима, регулярный приём лекарств, посещение
врачей, сеансов психотерапии.
- составление стабильного режима дня для исключения дезорганизации и сбоев в
привычках.
- создание комфортной и спокойной атмосферы для улучшения ментального
состояния пациента
Прием лекарств - медсестра должна знать, что больной не прячет лекарства
(пациент с наклонностью к суициду может копить таблетки, чтобы затем принять
препарат в большой дозе); после каждого приема проверять ротовую полость
пациента - убедиться, что лекарства были проглочены.
8.
Предотвращение пролежней - стимулировать пациента к движению,проводить регулярные осмотры кожи и следить за ее состоянием.
Обеспечение питания и ухода - прием пищи должен проходить регулярно.
Давать еду следует небольшими порциями. При расстройствах глотания предпочтительна жидкая пища. При нервной анорексии надо следить за полноценностью
питания, предупреждать попытки отторжения пищи и контролировать массу тела.
Пища должна быть разнообразной, мягкой и легко усвояемой, порции —
небольшими.
Предотвращение изоляции пациента, поддержание социальной активнос-ти,
вовлечение пациента в различные формы общения. Регулярное общение с
родными, участие в общественной жизни, хобби помогут улучшить его состояние,
уменьшают чувство одиночества и беспомощности.
Вовлечь пациента в процесс восстановления - даже при пассивном и отстранённом поведении поддержание диалога помогает пациенту почувствовать себя
нужным для окружающих и будет стимулом стремления к улучшению состояния.
Обеспечить пациенту возможность регулярно контактировать с
медицинскими экспертами.
Уход за пациентами с психическими заболеваниями включает обучение членов
семьи методам, которые помогут предотвратить кризисы и возможные
осложнения.
9.
Физические проблемы возникают у душевнобольных нечасто.Это, например,
- упорные запоры при тяжелых депрессиях или нервной анорексии.
- разнообразные соматические ощущения у больных с невротическими
состояниями.
В то же время эмоциональные проблемы встречаются часто:
- тоска и озлобность,
- ощущение небезопасности окружающего,
- разнообразные фобии и опасения грозного и неотвратимого
соматического заболевания (без достаточных оснований для этого).
Социально-духовные проблемы возникают почти у всех категорий
психически больных:
- ограничение общения,
- невозможность самореализации,
- снижение работоспособности из-за состояния памяти,
- конфликты в семье или в месте занятости, связанные, например, с
употреблением алкоголя или с особенностями личности, с
неблагоприятным отношением к больному («сумасшедшему»).
10.
Какие пациенты нуждаются в особом уходе• Часто особого внимания требуют пациенты с тяжёлыми хроническими или острыми состояниями при склонности к суициду
или неспособность к самообслуживанию.
Такие пациенты могут представлять опасность для себя и для
окружающих, особенно если их поведение недостаточно
контролируется.
• Дети с особенностями развития или подростки, проходящие
сложный период формирования личности и страдающие от
психических расстройств, также нуждаются в особом уходе. Их
психоэмоциональное состояние может очень сильно
варьироваться→ для них особенно важна поддержка как со
стороны семьи, так и специалистов.
• Нужна тщательная диагностика и обсуждение с психиатрами
особенностей пациента, чтобы определить его конкретные
потребности.
Взаимодействие с врачом помогает разработать эффективную
стратегию ухода, учитывать все факторы - от медицинских
назначений до эмоциональной поддержки.
11.
Роль семьи и специалистов в уходе-
Родственники пациента играют ключевую роль в плане поддержки и
стабильности, которые так необходимы больным.
- Поддержка семьи — основа восстановления пациента. Эмоциональная привязка к близким может стать «якорем стабильности»,
позволяющим пациенту чувствовать себя безопасно и заботливо.
Такой комфортный фоновый уход должен включать реабилитационные
стратегии, необходимые в конкретной патологии.
- В организации ухода и адаптации пациента к социальным требованиям
необходимы также специалисты различного профиля - психиатры,
психологи и социальные работники.
Основные подходы к вовлечению семьи и специалистов:
• Регулярные медицинские консультации психиатра для мониторинга
состояния больного.
• Посещение семейной психотерапии, где обсуждаются проблемы
внутри семьи и способы их решения.
• Организация взаимодействия между социальными службами и
пациентом для улучшения его качества жизни.
• Обучение членов семьи способам коммуникации с пациентом,
приёмам оказания первой помощи в экстренных ситуациях.
12.
Основные задачи патронажа• обеспечение безопасности пациента и окружающих его людей;
• контроль за соблюдением врачебных рекомендаций (прием
лекарств в соответствии с прописанными дозировками, посещение
специалистов, прохождение сеансов психотерапии);
• возможное поддержание социальной активности;
• вовлечение больного в различные формы коммуникации;
• составление стабильного режима дня, позволяющего
минимизировать уровень дезадаптации;
• создание благоприятной атмосферы для стабилизации
психоэмоционального состояния нездоровой личности.
В ходе работы с подопечным патронары отмечают изменения в
состоянии пациента. При положительной динамике возможно
уменьшение списка обязанностей надомной помощницы.
• При некоторых диагнозах позитивных изменений достичь не
получится. Например, на поздних стадиях деменции клиника
будет прогрессировать даже на фоне приема лекарств. Поэтому
перечень обязательств патронаров постепенно станет только
увеличиваться.
13.
Особенности патронажной поддержки• Обычно лица с психонарушениями не хотят лечиться. Некоторые из
них не согласны с поставленным диагнозом, другие просто не
осознают, что с ними не все в порядке. Поэтому заботиться о них
тяжело. Для сиделок важны такие качества, как:
• терпение, вежливость, доброта; умение сочувствовать.
• ответственность, высокая стрессоустойчивость;
• смелость, предприимчивость, бдительность, сообразительность,
способность быстро реагировать на нештатные ситуации;
Патронары не провоцируют конфликтные ситуации. Они умеют правильно
реагировать на внезапные вспышки агрессии подопечных. Человеку без
опыта зачастую это не под силу.
Очень важен контроль общего состояния. Медсестра-сиделка ежедневно
измеряет АД и пульс пациента, уровень сатурации; осматривает кожные
покровы.
У лежачих больных высокая вероятность пролежней, поэтому патронары:
• несколько раз в сутки переворачивают таких больных;
• следят за чистотой их одежды;
• выполняют противопролежневый массаж, смазывают их кожу
специальными уходовыми средствами.
Комплексный подход позволяет минимизировать опасные последствия
психопатологий.
14.
Психомоторное возбуждение – состояние, которое может бытьпри различных расстройствах:
- острая реакция на стресс у психически здоровых (реактивный психоз)
- интоксикация при инфекционных заболеваниях, употреблении алкоголя,
- поражения головного мозга: ЧМТ, прогрессивный паралич.
- гипоксия и токсические поражения головного мозга в прекоме и
коме различной этиологии.
-истерия
- психические заболевания: депрессивный психоз, маниакальное возбуждение,
шизофрения, биполярное расстройство (маниакально-депрессивный
психоз), эпилепсия
• В таком состоянии больной опасен для себя, окружающих его лиц и
мед- персонала: совершает жестокие асоциальные поступки, наносит
увечья себе и окружающим, внезапно нападает, вооружается и
применяет оружие, выпрыгивает с высоты, бросается под поезд,
выбегает на проезжую часть дороги и т. п.
• Своевременно начатое купирование психомоторного возбуждения
позволяет снизить риск самотравматизации больного и травматизации
окружающих его лиц.
15.
16.
17.
18.
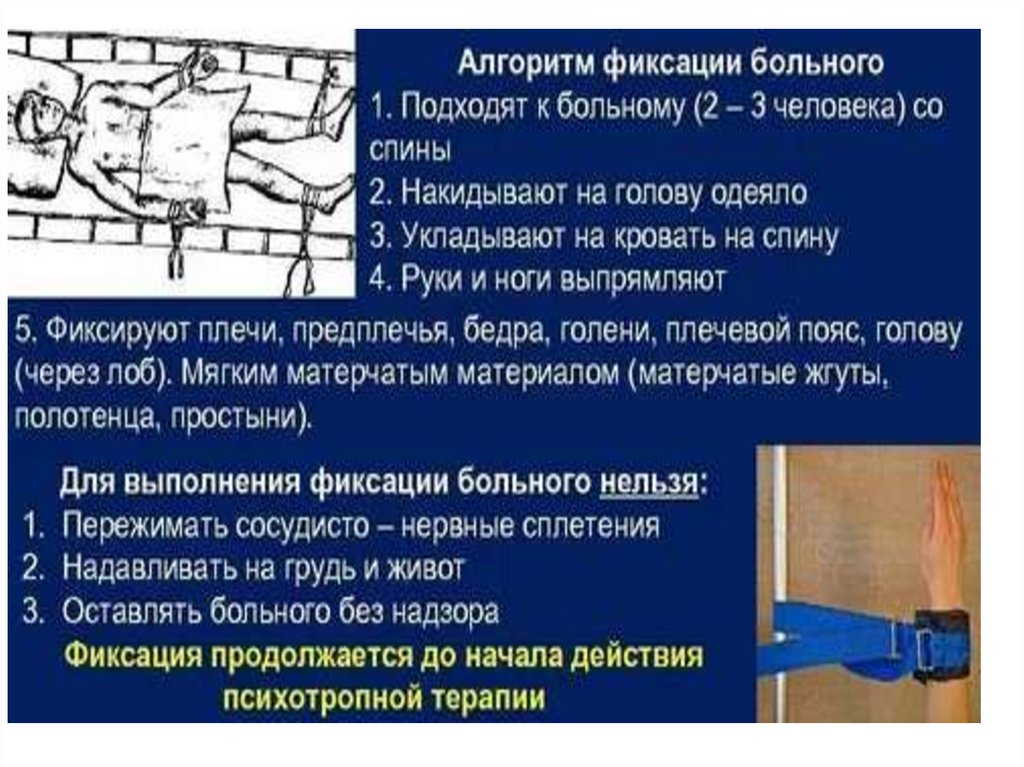
• В некоторых случаях при появлении у пациента психомоторноговозбуждения с угрозой агрессивных или самоагрессивных
поступков рекомендуется его фиксация для предохранения его
самого и окружающих от травмоопасных действий и безопасного
проведения психофармакотерапии.
• Фиксация должна проводиться максимально деликатно мягкими
нетрав-матичными средствами (полотенца, простыни, матерчатые
ремни и т.п.).
• Надежно фиксируют каждую конечность и плечевой пояс, без
сдавливания нервных стволов и кровеносных сосудов.
• Зафиксированный пациент должен постоянно находиться в поле
зрения персонала. Фиксация не предполагает снятие надзора, а
напротив, требует постоянного мониторинга состояния больного.
• Категорически нельзя использовать фиксацию как замену
наблюдению и уходу или когда есть другие более
эффективные и безопасные методы лечения или
сдерживания.
• Применение фиксации пациента требует обязательной записи в
медицинской документации с указанием цели фиксации.
19.
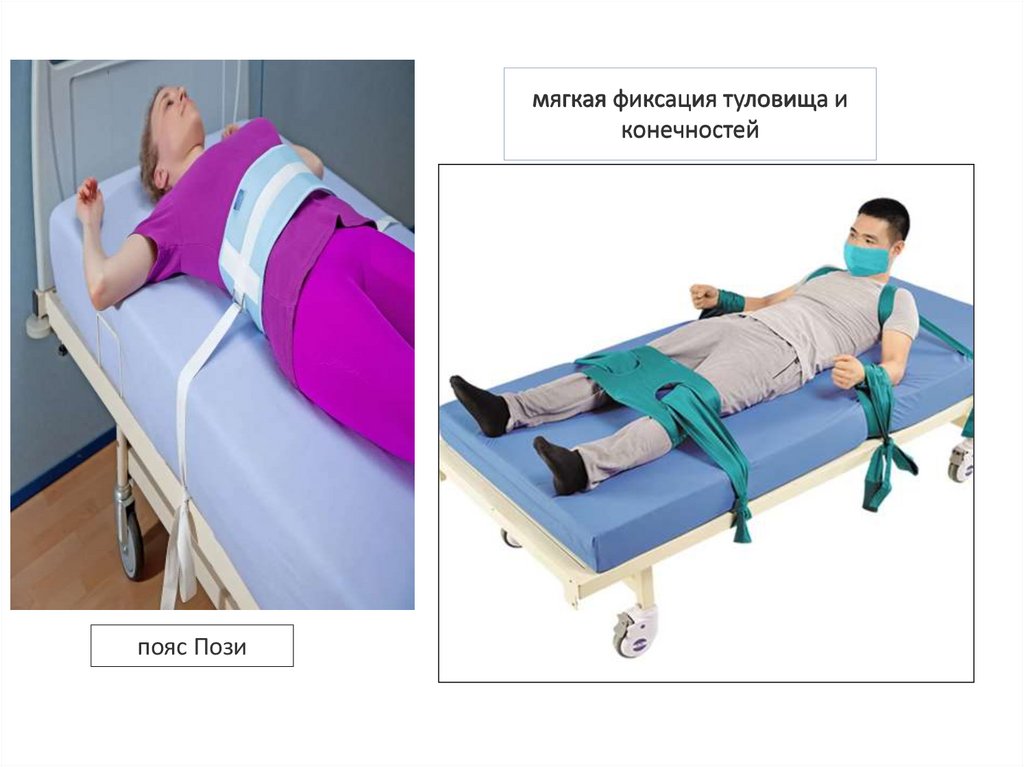
В настоящее время выделяют 4 основныхспособа медицинской фиксации:
- гериатрическое кресло,
- пояс Пози,
- пластмассовые наручники,
- фиксация в 4 точках (запястья и лодыжки) самый доступный в практике. Наиболее
удобны специальные ремни в виде петель (на
липучках или пластиковых замках), с мягким
материалом на местах соприкосновения с
телом.
20.
21.
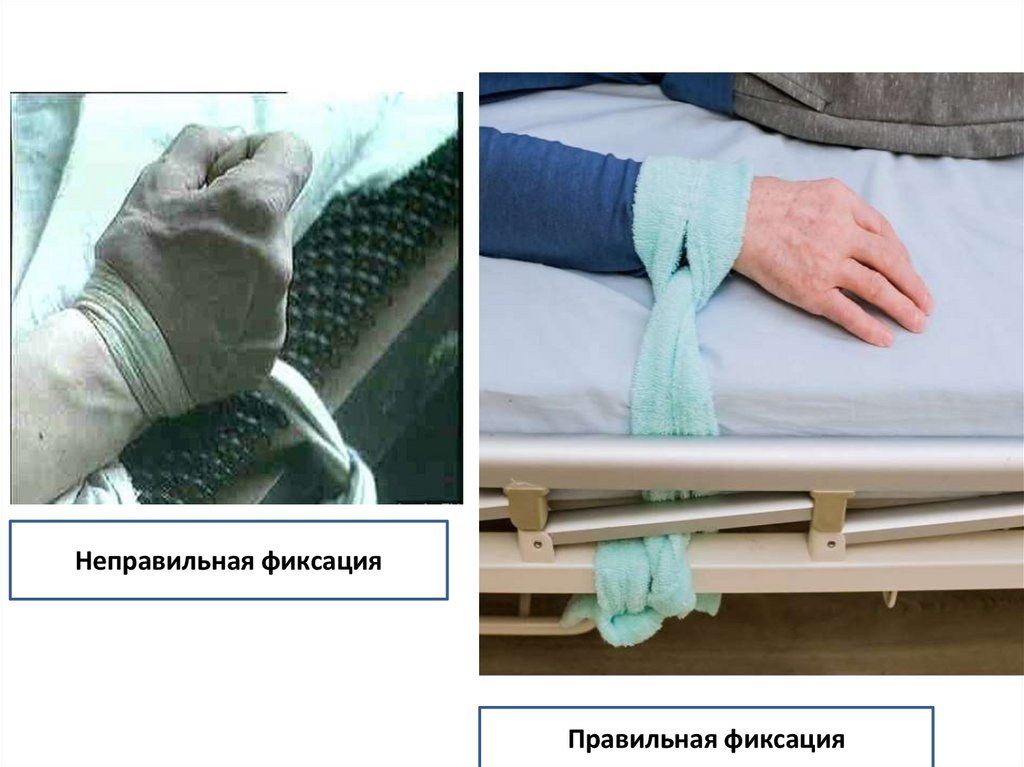
Неправильная фиксацияПравильная фиксация
22.
• У некоторых пациентов может быть нарушена регуляциякровотока и чувствительность → риск повреждения кожи,
особенно в области лодыжек. При венозной
недостаточности и сахарном диабете такие повреждения
длительно не заживают.
• Нельзя использовать для фиксации пациентов бинты высокая опасность пережатия сосудов на конечностях.
При отсутствии специальных средств допустимо
использование мягких и достаточно широких полотенец.
• В психиатрии используются наименее травматичные
формы фиксации (исключающие нанесение переломов,
увечий) с помощью широких эластичных полос материи и
ремней - закрепляются руки и ноги, возможна
дополнительная фиксация в кровати в области пояса и
груди (уровень подмышечных впадин).
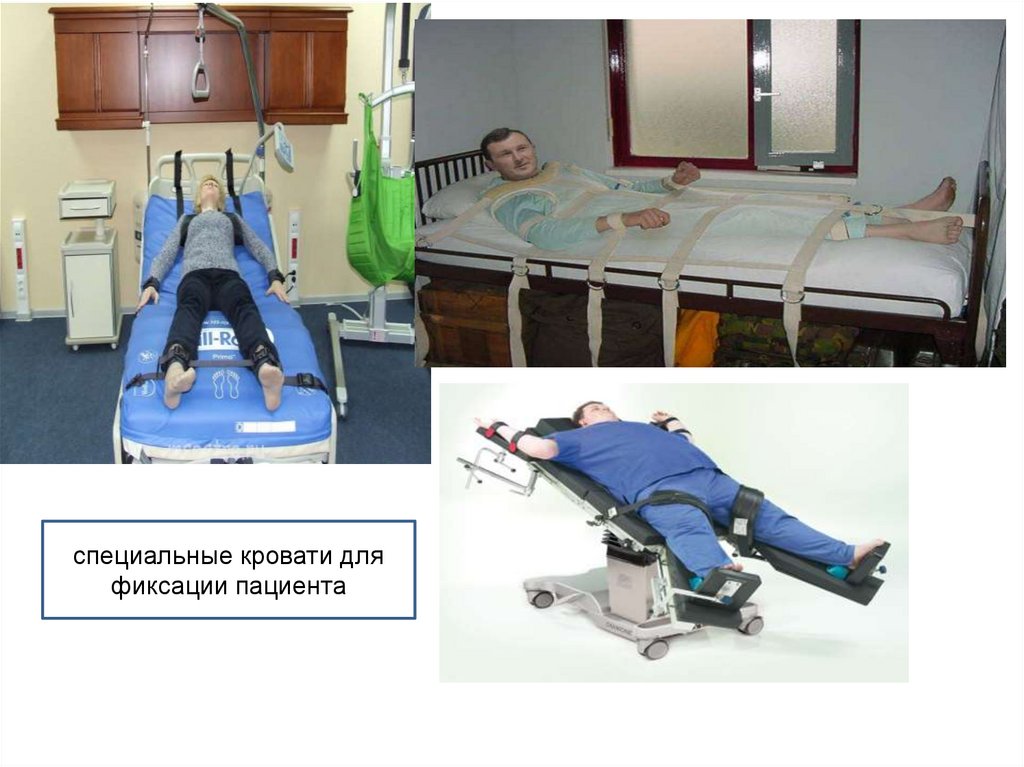
• Ускорить фиксацию с наименьшим риском травм у
больного помогают специальные кровати, оснащенные
ремнями, манжетами, и пр.
23.
мягкая фиксация туловища иконечностей
пояс Пози
24.
специальные кровати дляфиксации пациента
25.
• Фиксация пациентов - вынужденная мера, без которой вопределенных случаях обойтись невозможно.
• По разным показаниям фиксация пациентов используется не только
во взрослой, но и в подростковой, детской практике и не только в
психиатрии, но и других отраслях медицины (неврологии,
реанимации, хирургии и др.).
• В РФ правовая база возможного ограничения физической свободы
пациентов разработана только для психиатрической практики и не
учитывает необходимость в других соматических и хирургических
отраслях медицины.
• Отсутствие нормативно-правовой базы по применению мер
физического сдерживания, ставит под угрозу врачей, медицинский и
вспомогательный персонал лечебных учреждений, которые
вынуждены в определенных случаях использовать фиксацию
пациента. Это создает основу для многочисленных судебных и
административных разбирательств.





















 medicine
medicine








