Similar presentations:
Аритмии
1. Аритмии
2.
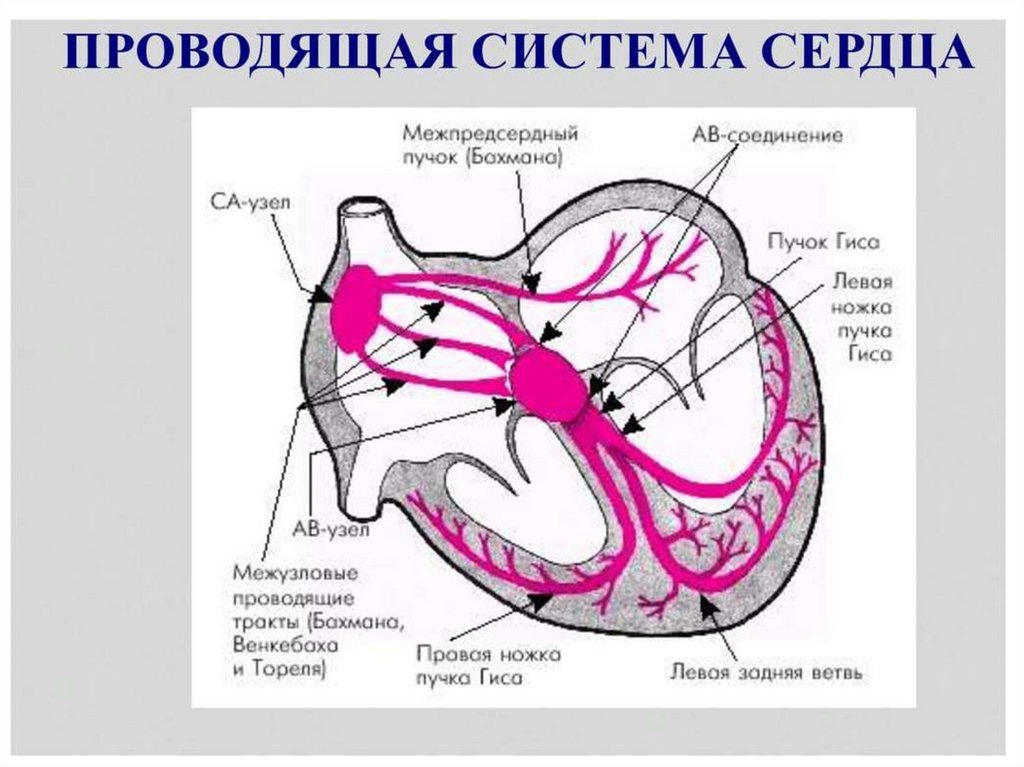
3. Проводящая система сердца
Импульс возбуждения зарождается в пейсмекерных (pace темп, скорость; maker – создатель) клетках синуснопредсердного узла (пейсмекер первого порядка), который внорме задает базовый ритм сердца
Возбуждение распространяется по межузловым путям
предсердий, вызывая их деполяризацию
Атриовентрикулярный узел (пейсмекер второго порядка) и
возбуждает (деполяризует) его
Пучок Гиса, ножки пучка Гиса вправо и влево, переходит по
системе многочисленных ветвлений волокон Пуркинье и
распространяется на мышцы желудочков
4.
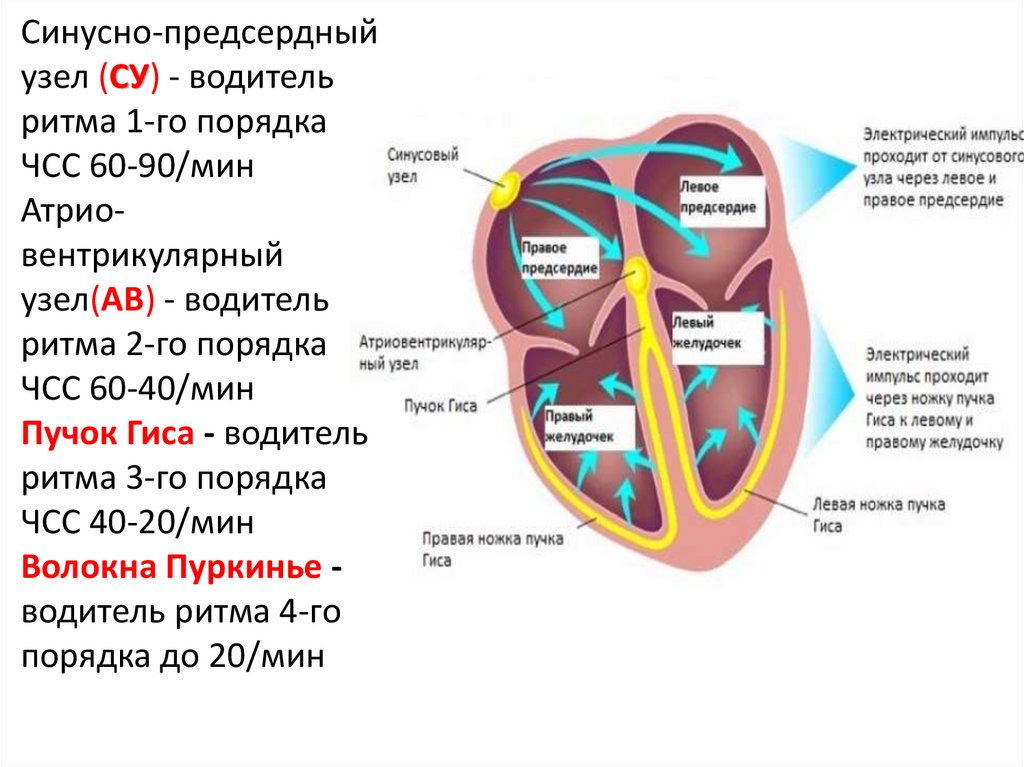
Синусно-предсердныйузел (СУ) - водитель
ритма 1-го порядка
ЧСС 60-90/мин
Атриовентрикулярный
узел(АВ) - водитель
ритма 2-го порядка
ЧСС 60-40/мин
Пучок Гиса - водитель
ритма 3-го порядка
ЧСС 40-20/мин
Волокна Пуркинье водитель ритма 4-го
порядка до 20/мин
5. Аритмии сердца
- нарушение частоты, ритмичности ипоследовательности возбуждения и сокращения
отделов сердца
Аритмия — любой ритм сердца, отличающийся от
нормального синусового ритма (ВОЗ)
6. Этиология
Заболевании сердца (ревматическая болезнь и порокисердца, ИБС, инфаркт миокарда, артериальная
гипертензия, нейро-циркуляторная астения)
Вегетативные нарушения (ЖКБ, холецистит, пневмония)
Эндокринные (гипотиреоз, тиреотоксикоз) и другие
метаболические нарушения
Интоксикации и некоторые лекарственные воздействия
(никотин, алкоголь, кофе, фуросемид, антиаритмические
препараты, эуфиллин)
Острые инфекционные заболевания
Анемии
Нарушения электролитного баланса (калий, магний,
кальций)
Врожденные особенности проводящей системы
Встречаются у практически здоровых лиц, спортсменов.
7. Классификация
По происхождению:1. Первичные (самостоятельные)
2. Вторичные (как осложнение основного заболевания)
По патогенезу:
1. Органические
2. Функциональные
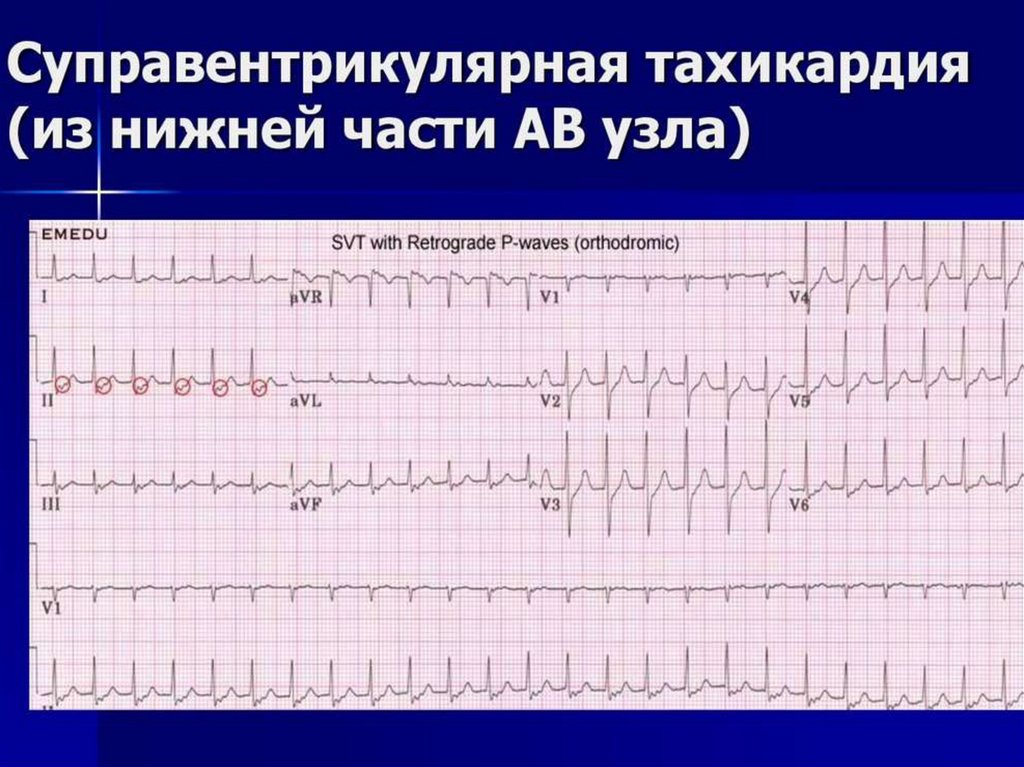
Клинические формы аритмий:
I. Нарушение автоматизма синусового узла:
- синусовая тахикардия
- синусовая брадикардия
- синусовая аритмия (дыхательная)
8.
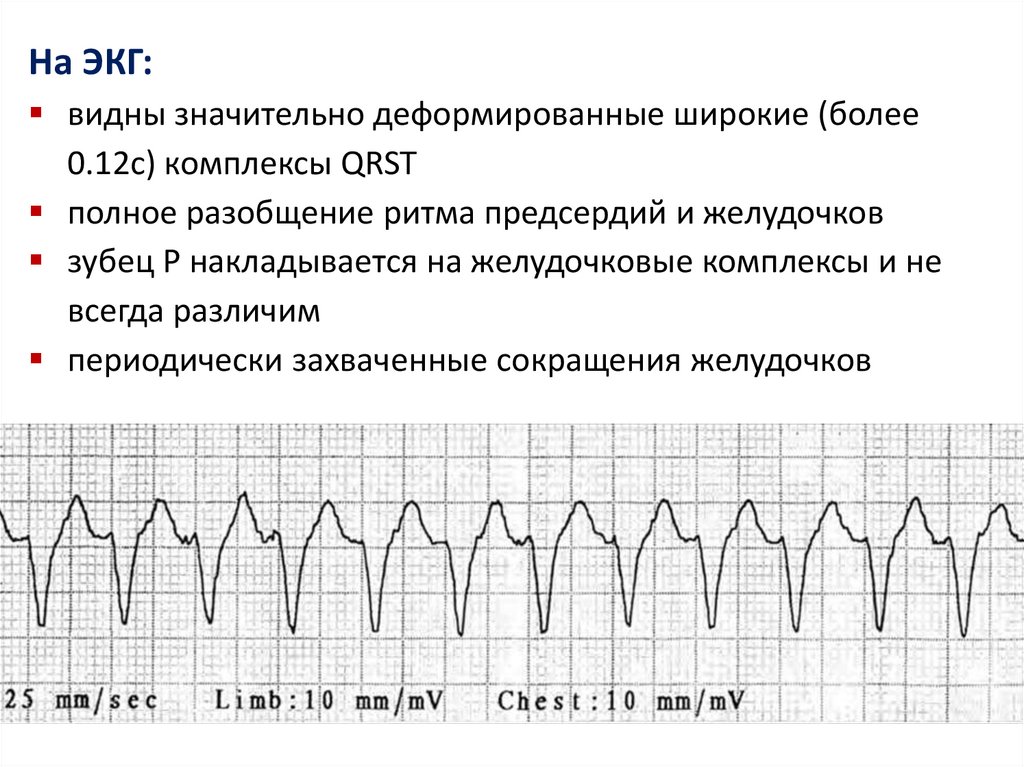
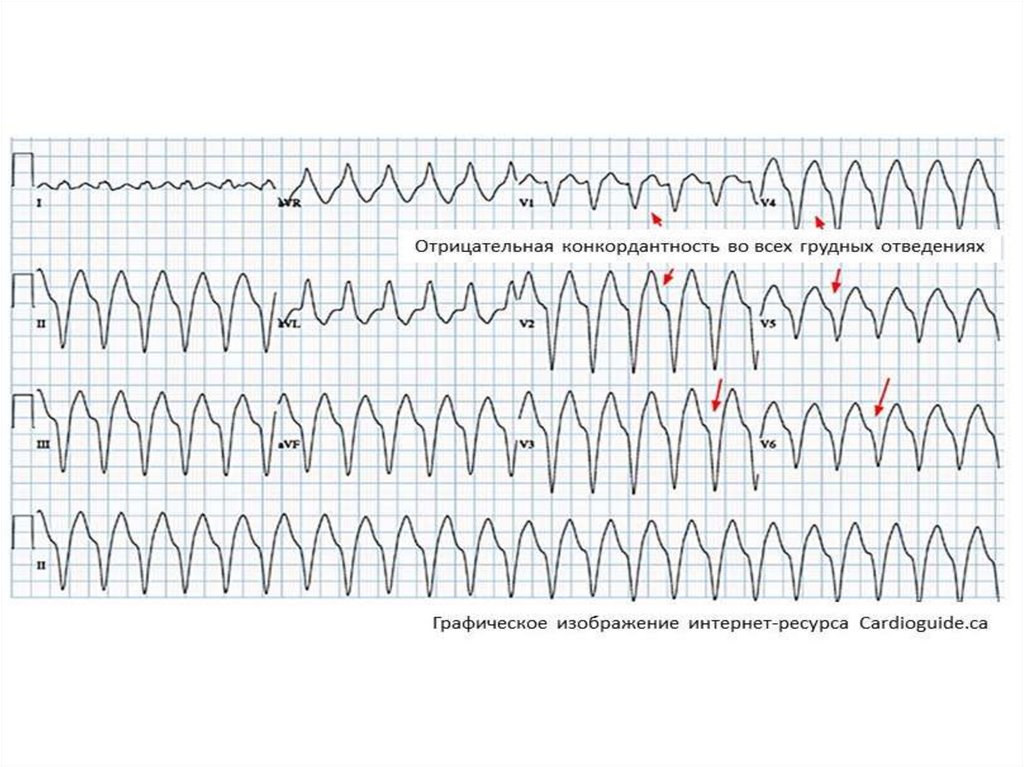
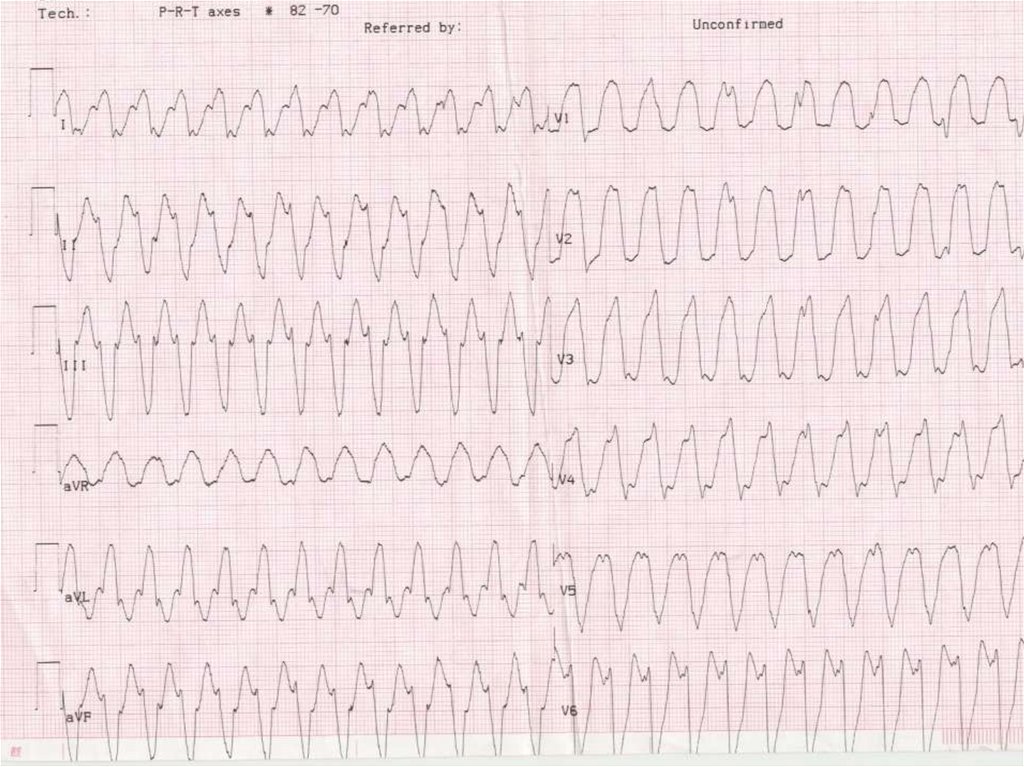
II. Аритмии вследствие нарушения возбудимости(преобладание автоматизма эктопических центров):
- экстрасистолия (предсердная, атриовентрикулярная,
желудочковая, политопная)
- пароксизмальная тахикардия
III. Аритмии вследствие нарушения проводимости (блокады):
- синоаурикулярная
- внутрипредсердная
- атриовентрикулярная I, II, III ст.
- внутрижелудочковая (правой и левой ножки п. Гиса)
IV. Аритмии из-за нарушения возбудимости и проводимости:
- мерцание и трепетание предсердий (мерцательная аритмия)
- трепетание и мерцание желудочков (фибрилляция)
9. По тяжести состояния:
сопровождающиеся клинической смертьюпациента (нет пульса на сонных артериях)
сопровождающиеся нестабильным состоянием
пациента
сопровождающиеся стабильным состоянием
пациента
10. Диагностика аритмий
Подсчет частоты пульсаРитмичность пульса
Соответствий ЧСС и пульса
ЭКГ – виды аритмий
Холтеровское мониторирование
ЭКГ с физической нагрузкой (связь аритмий с ишемией)
Электрофизиологическое исследование (ЭФИ) –
позволяет оценить функциональное состояние
проводящей системы сердца, выявить механизмы
аритмий, определить источник патологического
импульса (с помощью элекростимуляции различных
отделов сердца)
11. Клинические проявления:
В большинстве случаев аритмии протекаютбессимптомно
Симптомы, связанные с аритмией следующие:
- сердцебиение, утомляемость, слабость
- потемнение в глазах, чувство «воздушной ямы»
- дискомфорт в грудной клетке, одышка
- пресинкопальное и синкопальное состояние.
12. ЛЕЧЕНИЕ
Антиаритмические препаратыЭлектрическая кардиостимуляция (ЭКС), временная и
постоянная
Электроимпульсная терапия (кардиоверсия,
дефибрилляция)
Радиочастотная абляция (разрушение) АВ-соединения,
дополнительных путей проведения, аритмогенных очагов
Имплантация портативных кардиовертеровдефибрилляторов (автоматических устройств,
мониторирующих сердечный ритм и наносящих разряд
электрического тока при появлении фибрилляции
желудочков или желудочковой тахикардии)
Хирургические методы лечения
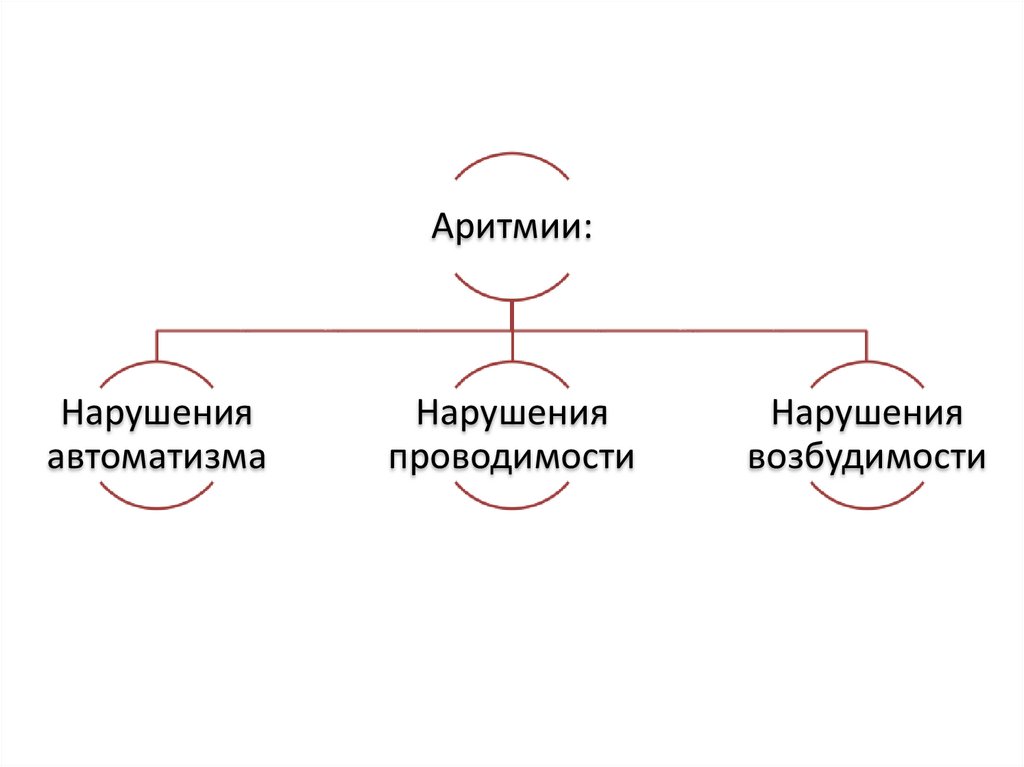
13.
Аритмии:Нарушения
автоматизма
Нарушения
проводимости
Нарушения
возбудимости
14. Нарушения автоматизма синусового узла
I.Нарушения автоматизма
синусового узла
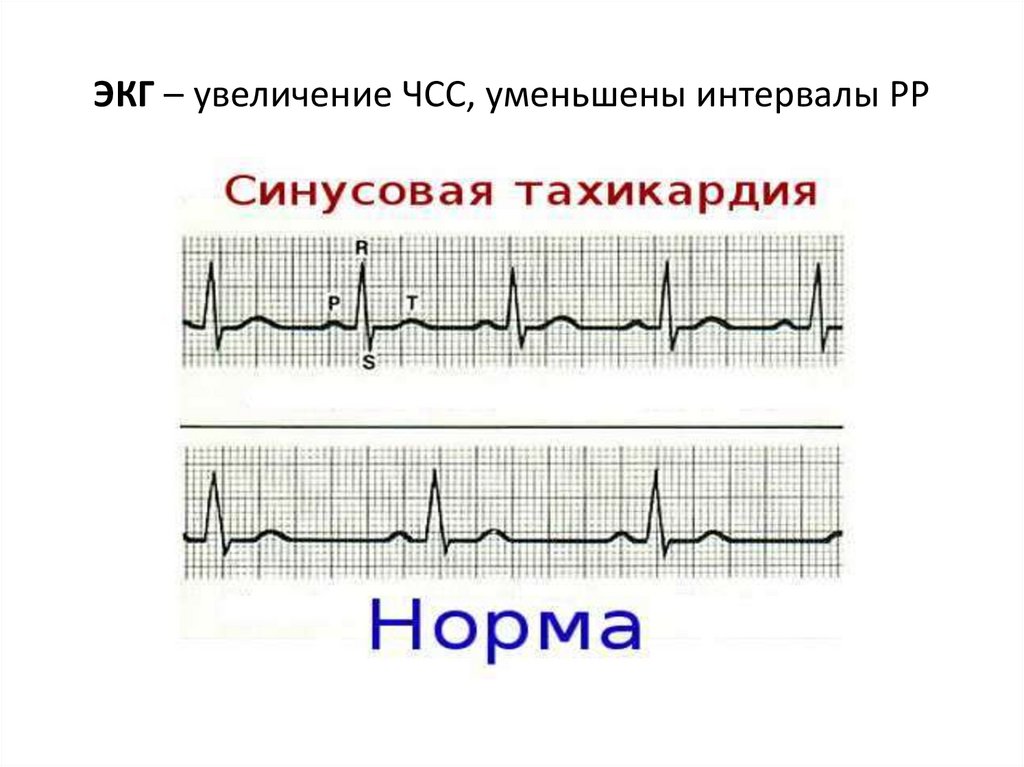
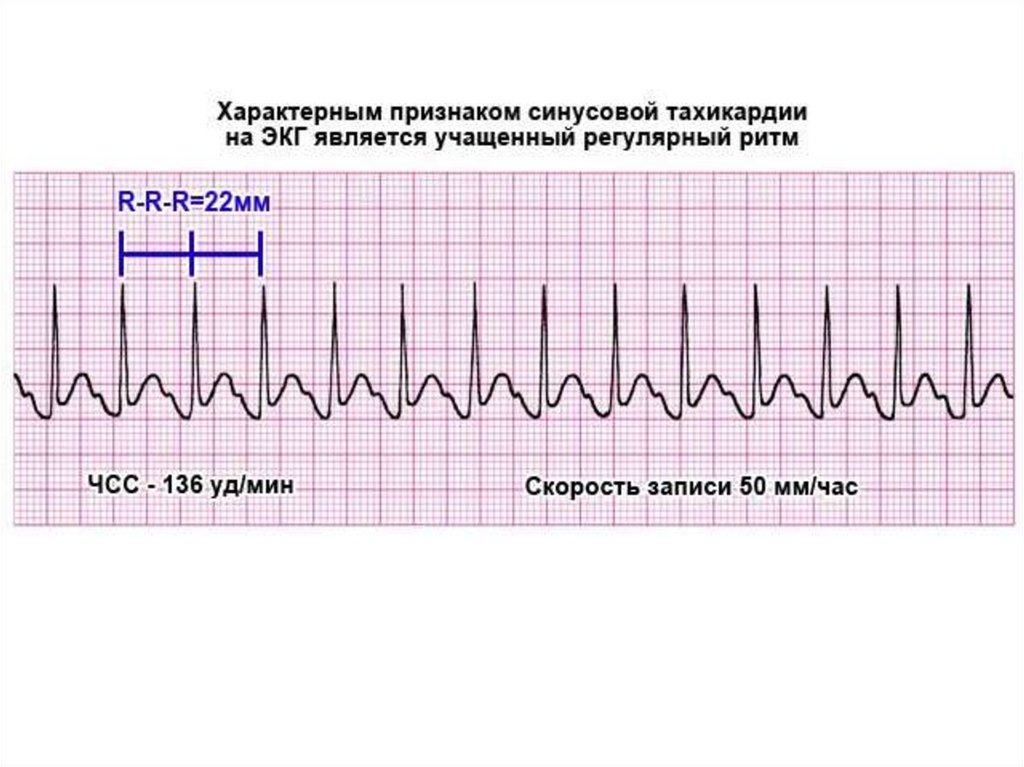
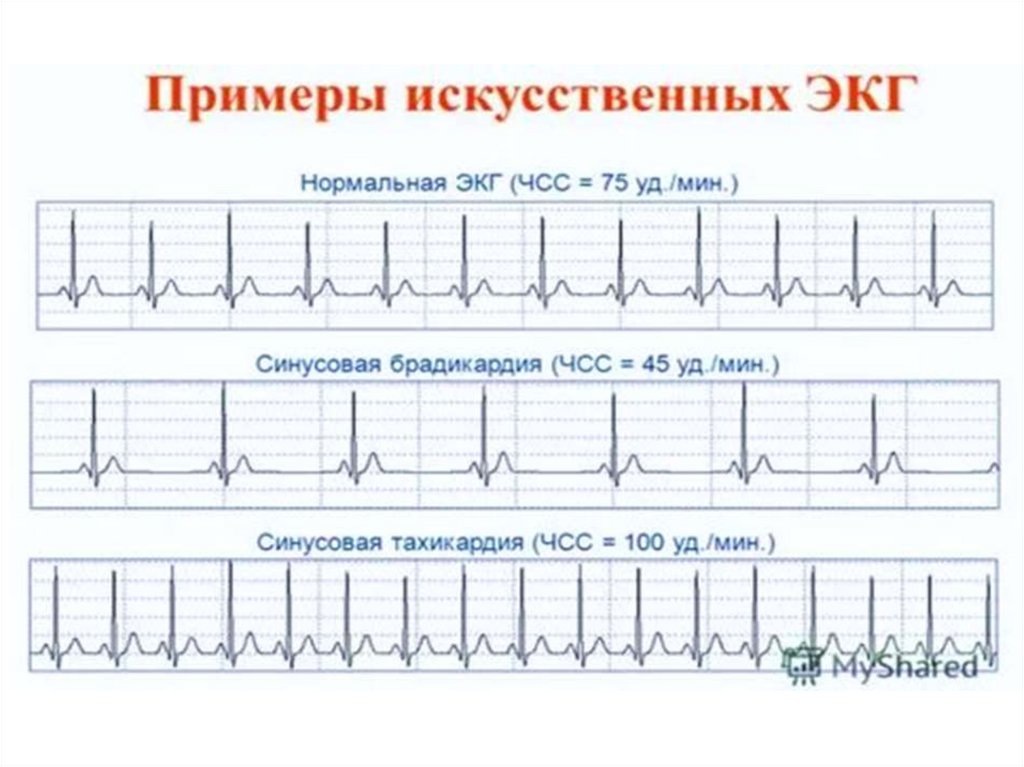
Синусовая тахикардия (≥ 90 комплексов / мин.)
Синусовая брадикардия (≤ 60 комплексов / мин.)
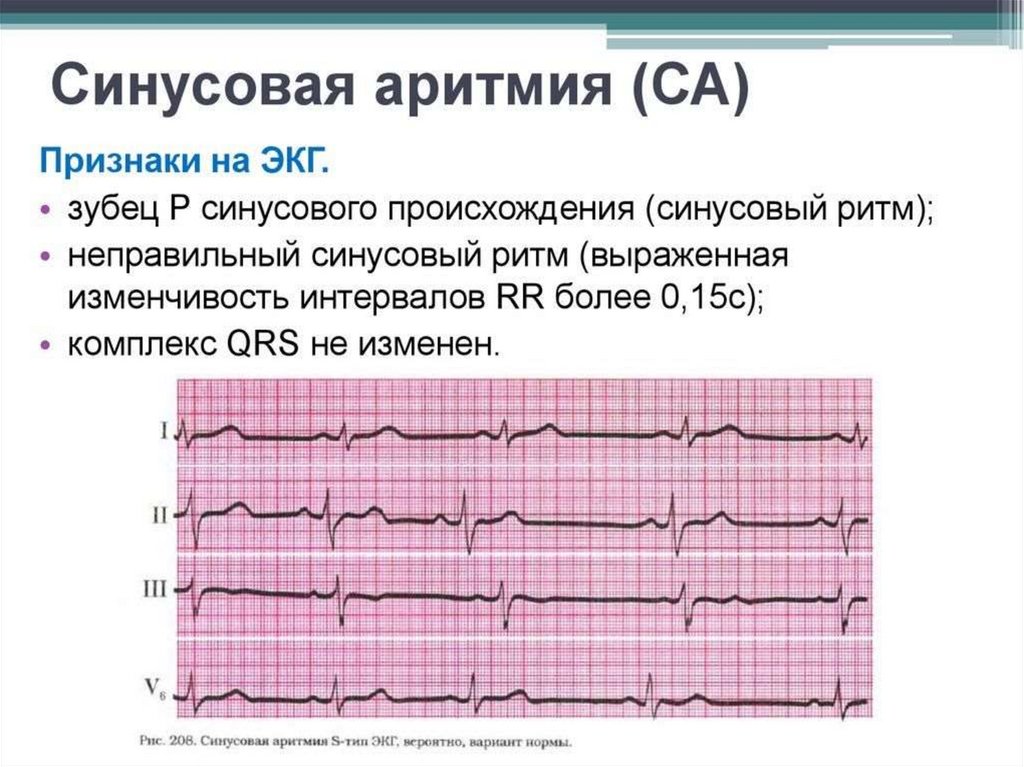
Синусовая аритмия
Синдром слабости синусового узла
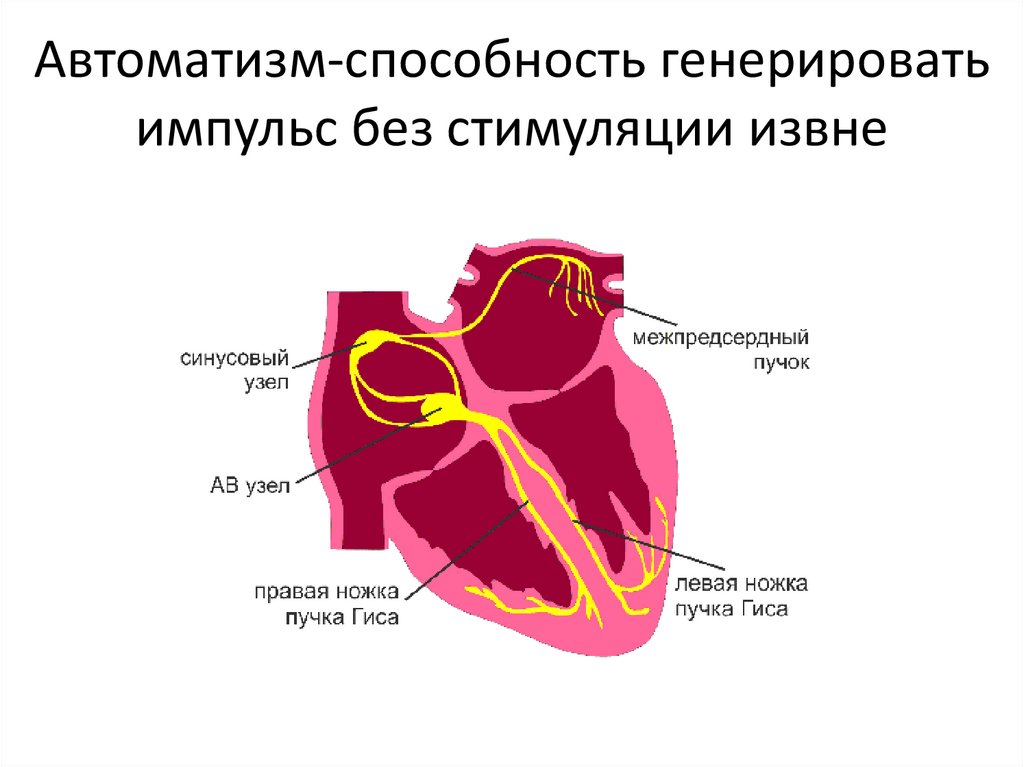
15. Автоматизм-способность генерировать импульс без стимуляции извне
16. Синусовая тахикардия
- наиболее часто встречающаяся форма аритмий, обусловленаповышением автоматизма синусного узла, при которой в
синусовом узле возникает больше 90 импульсов в 1 минуту
Клиника:
• Сердцебиение
• Одышка
Объективно:
• Учащение пульса и усиление
звучности тонов сердца
Лечение:
• Лечение основного заболевания и
исключение провоцирующих
тахикардию факторов (седативные
средства, верапамил или
адреноблокаторы в малых дозах)
17. ЭКГ – увеличение ЧСС, уменьшены интервалы РР
18.
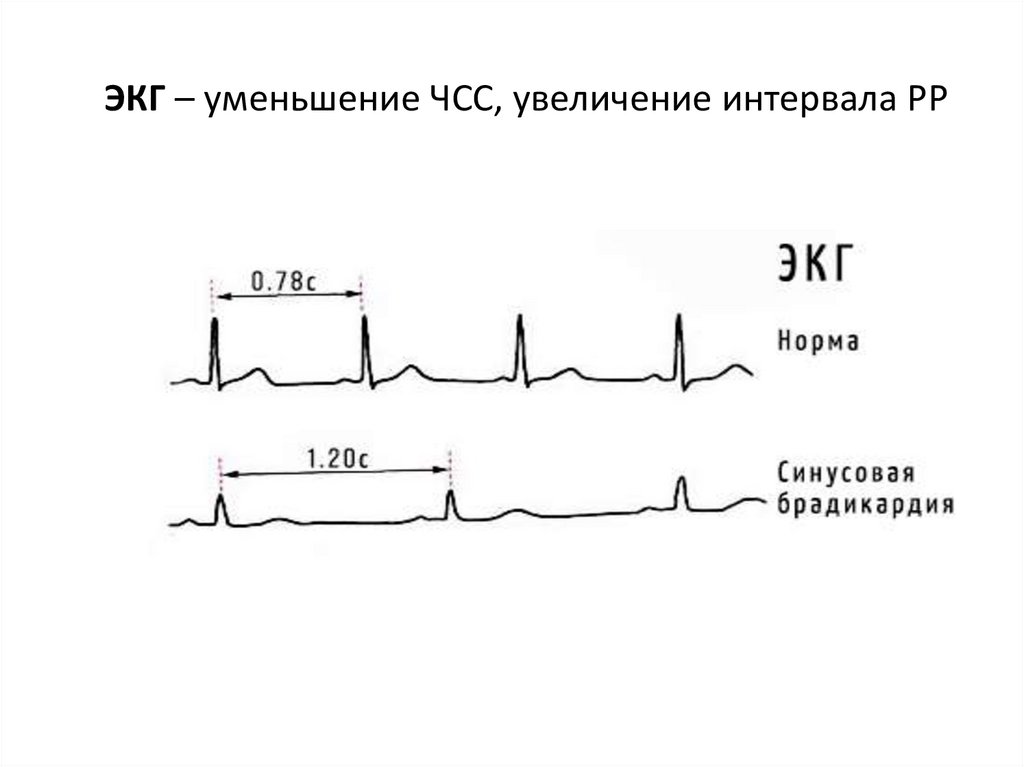
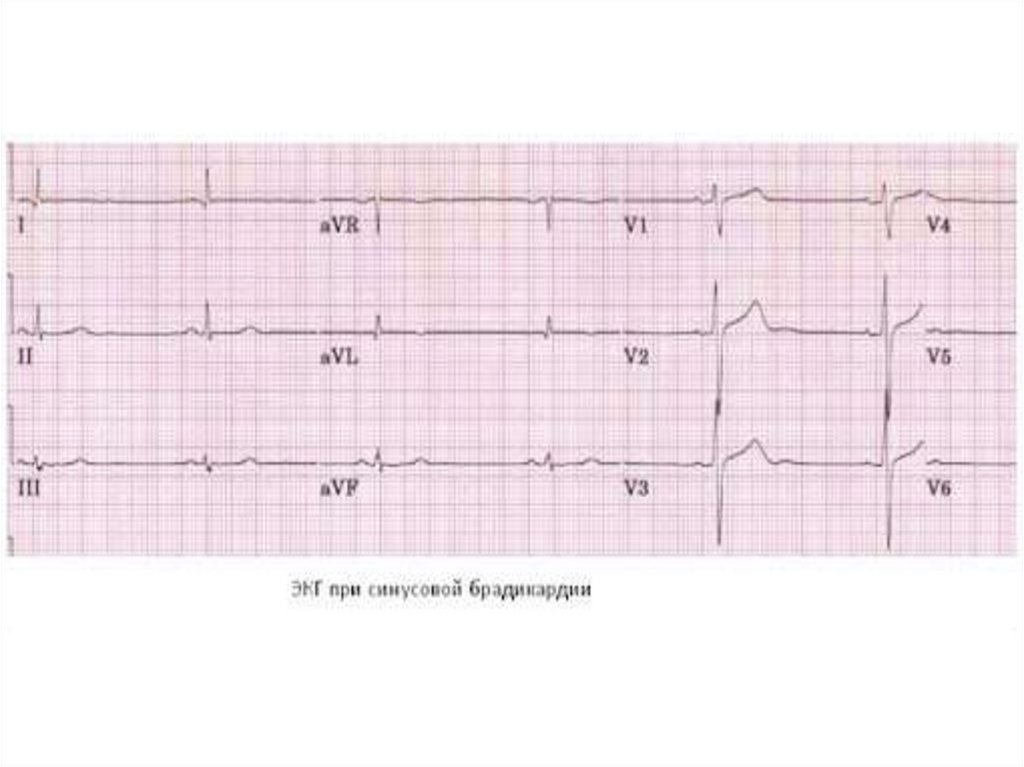
19. Синусовая брадикардия
- обусловлена снижением возбудимости синусового узла,число импульсов уменьшается до - 60 в 1 минуту
Клиника:
Объективно
Лечение:
• слабость
• головокружение
• обмороки
• редкий пульс
• ослабление звучности тонов
сердца
• лечение основного заболевания,
отмена ЛС (В-блокаторы)
• нитраты, АК – нифедипин, атропин
при наличии симптомов, ЭКС в
тяжелых случаях
20. ЭКГ – уменьшение ЧСС, увеличение интервала РР
21.
22.
23.
24.
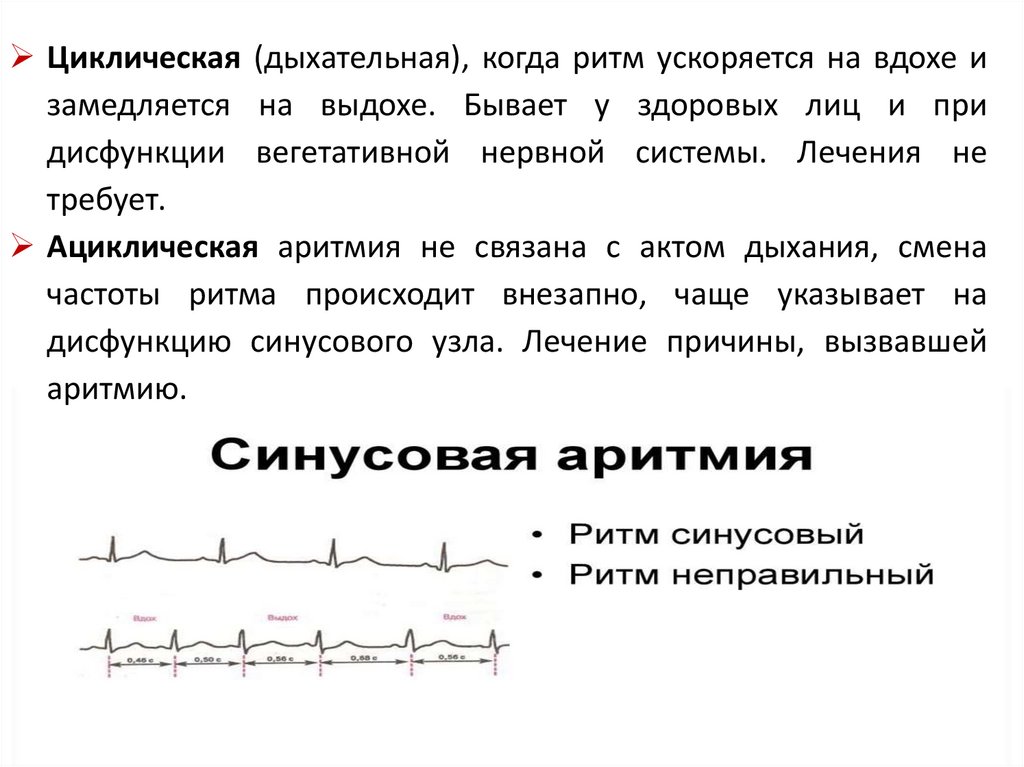
Циклическая (дыхательная), когда ритм ускоряется на вдохе изамедляется на выдохе. Бывает у здоровых лиц и при
дисфункции вегетативной нервной системы. Лечения не
требует.
Ациклическая аритмия не связана с актом дыхания, смена
частоты ритма происходит внезапно, чаще указывает на
дисфункцию синусового узла. Лечение причины, вызвавшей
аритмию.
25.
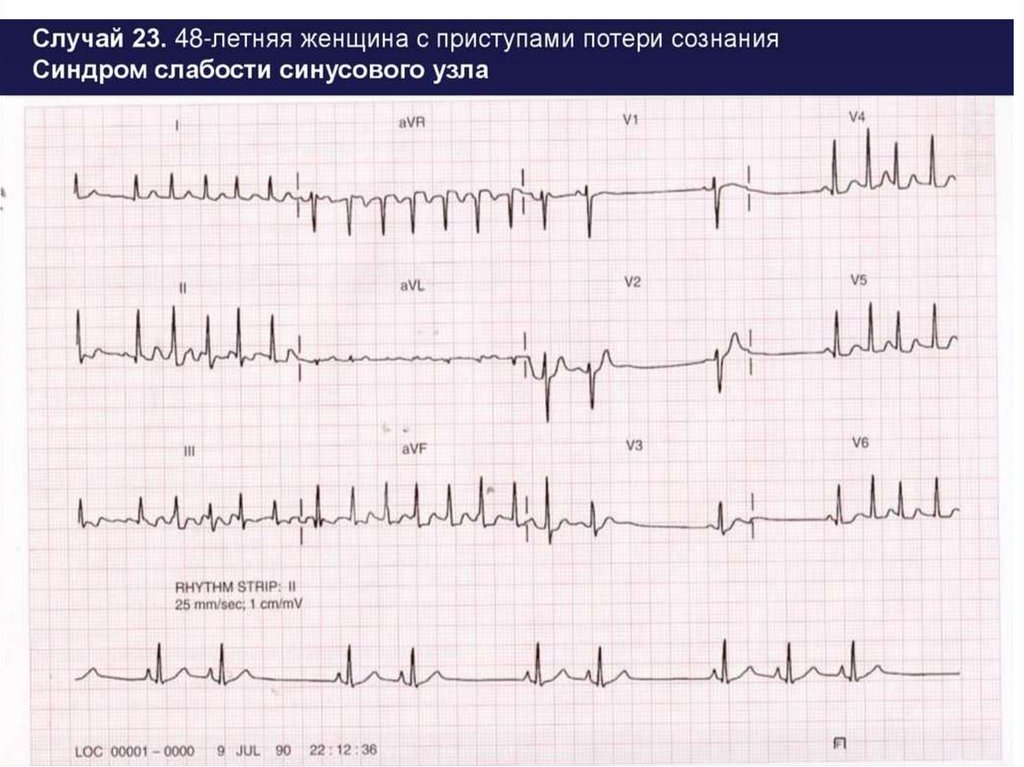
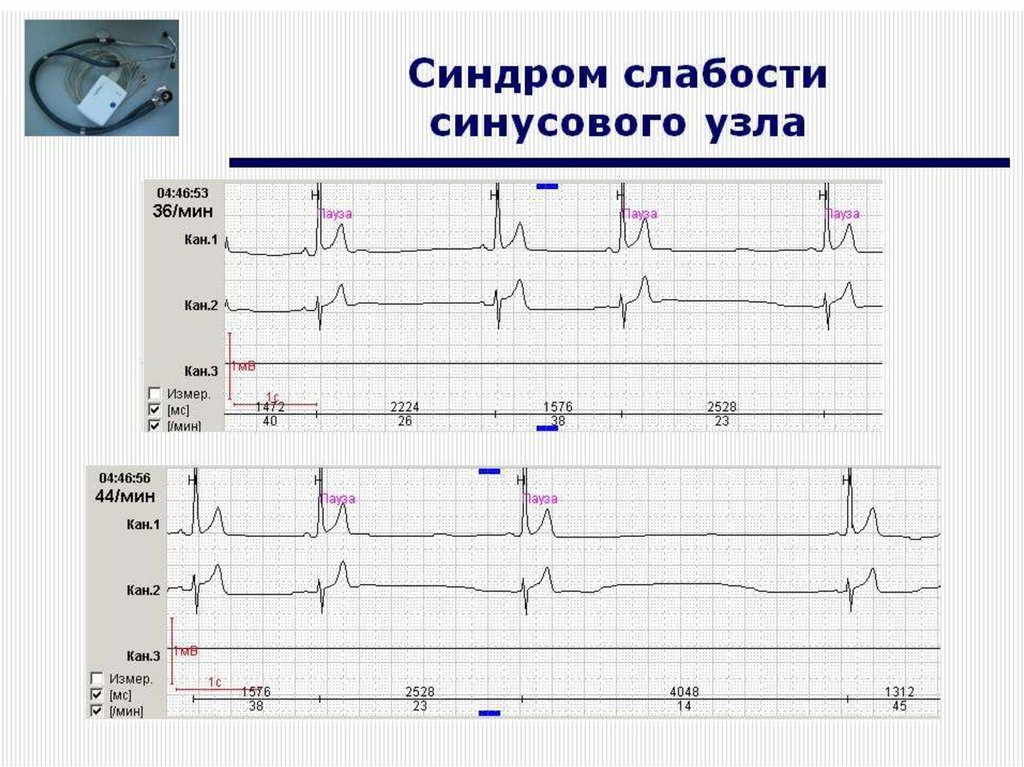
526. Синдром слабости синусового узла (синдром Шорта)
- снижение способности синусно-предсердного узла кгенерации импульсов или ухудшением проведения
импульса от синусно-предсердного узла к предсердиям.
Характеризуется чередованием периодов брадикардии и
тахикардии
Может быть:
- органической природы (обусловлен ишемией,
кардиосклерозом, миокардитом, кардиомиопатией, а
также проявлением врожденной особенности проводящей
системы)
- регуляторной (вагусная слабость синусового узла)
- лекарственной (токсическая слабость синусового узла)
27. КЛИНИКА
Основными проявлениями синдрома являются стойкаясинусовая брадикардия или синоаурикулярная блокада
Жалобы на слабость, головокружение, ухудшение памяти,
бессонницу, повышенную утомляемость, одышку,
снижение толерантности к физической нагрузке,
сердцебиение и "перебои" в сердце, тахиаритмии. Реже
отмечаются приступы потери сознания
Многие пациенты не нуждаются в лечении
При тяжелых клинических симптомах основным методом
лечения служит установка постоянных
кардиостимуляторов.
28.
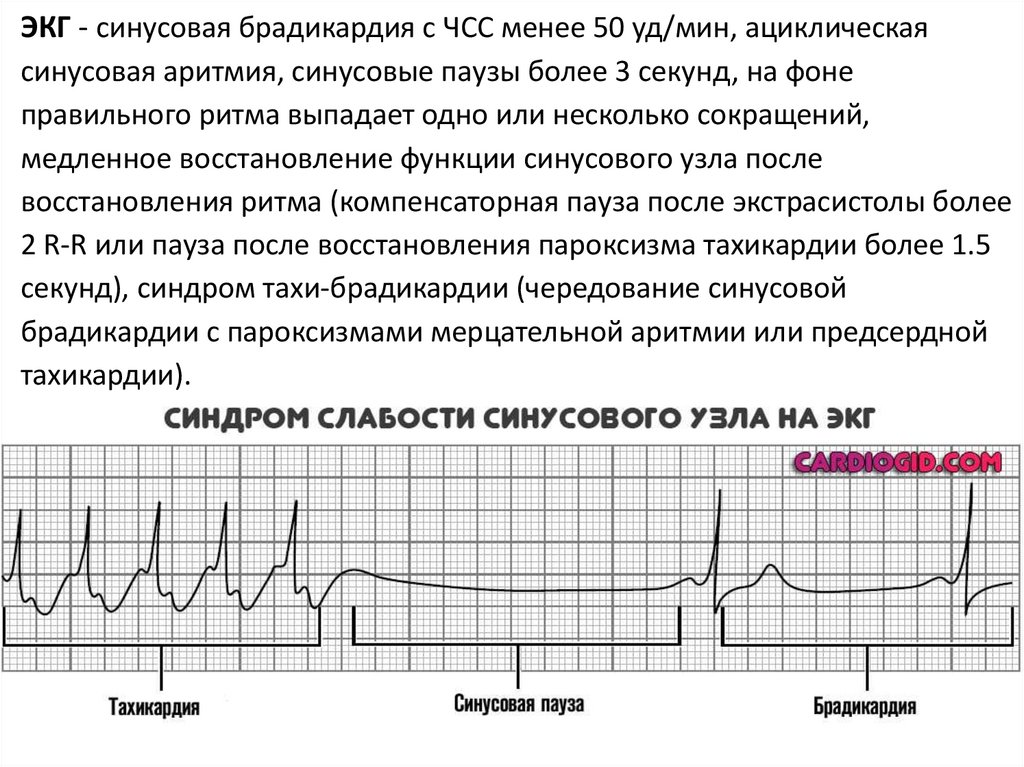
ЭКГ - синусовая брадикардия с ЧСС менее 50 уд/мин, ациклическаясинусовая аритмия, синусовые паузы более 3 секунд, на фоне
правильного ритма выпадает одно или несколько сокращений,
медленное восстановление функции синусового узла после
восстановления ритма (компенсаторная пауза после экстрасистолы более
2 R-R или пауза после восстановления пароксизма тахикардии более 1.5
секунд), синдром тахи-брадикардии (чередование синусовой
брадикардии с пароксизмами мерцательной аритмии или предсердной
тахикардии).
29.
30.
31. ЛЕЧЕНИЕ:
Возможно применение нитратов, нифедипинаБез установки ИВР противопоказано применение БАБ, АК
недигидропиридинового ряда, кордарона, дигоксина,
соталола
Возможности медикаментозного лечения СССУ
ограничены, в экстренных случаях вводят в/в 0.5 – 1.0 мл
0.1% раствора атропина, при сохранении симптомов
устанавливают временный ЭКС, при развитии приступа МАС
(Морганьи-Адамса-Стокса—внезапные приступы потери
сознания) проводят реанимационные мероприятия
Основной метод лечения органического СССУ –
имплантация постоянного ЭКС.
32. II. Аритмии вследствие нарушения возбудимости:
ЭкстрасистолияПароксизмальная тахикардия
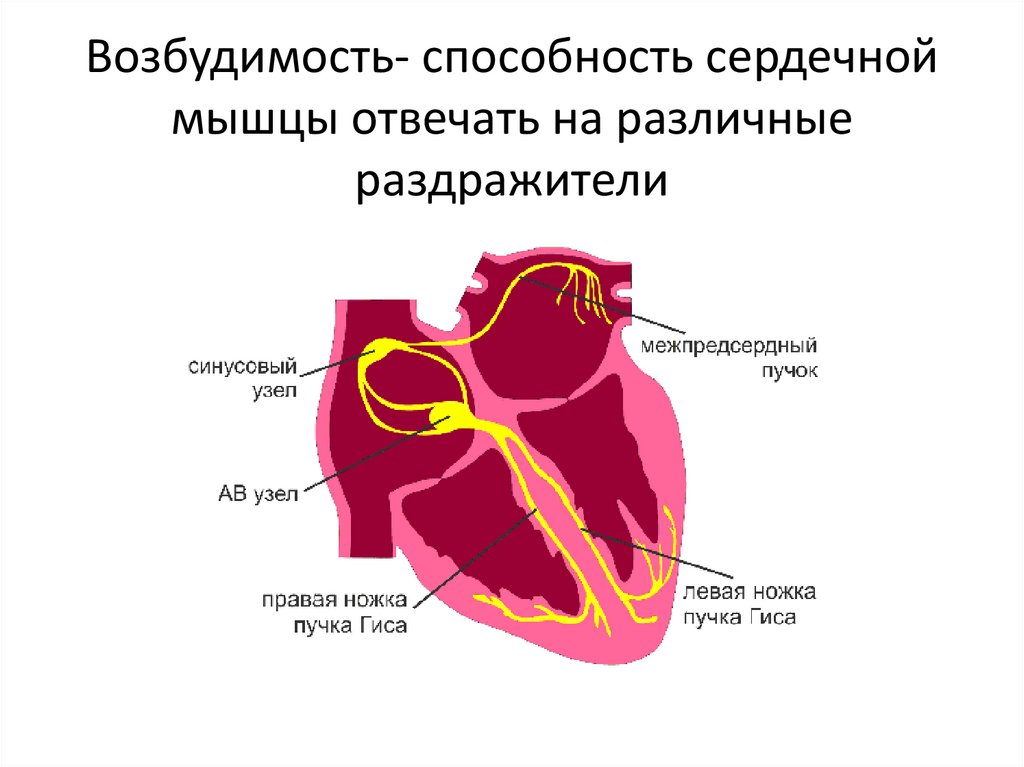
33. Возбудимость- способность сердечной мышцы отвечать на различные раздражители
34. Экстрасистолия
- преждевременное возбуждение и сокращение всегосердца или его отделов, возникающее под действием
импульса из эктопического источника, т. е. вне синусового
узла.
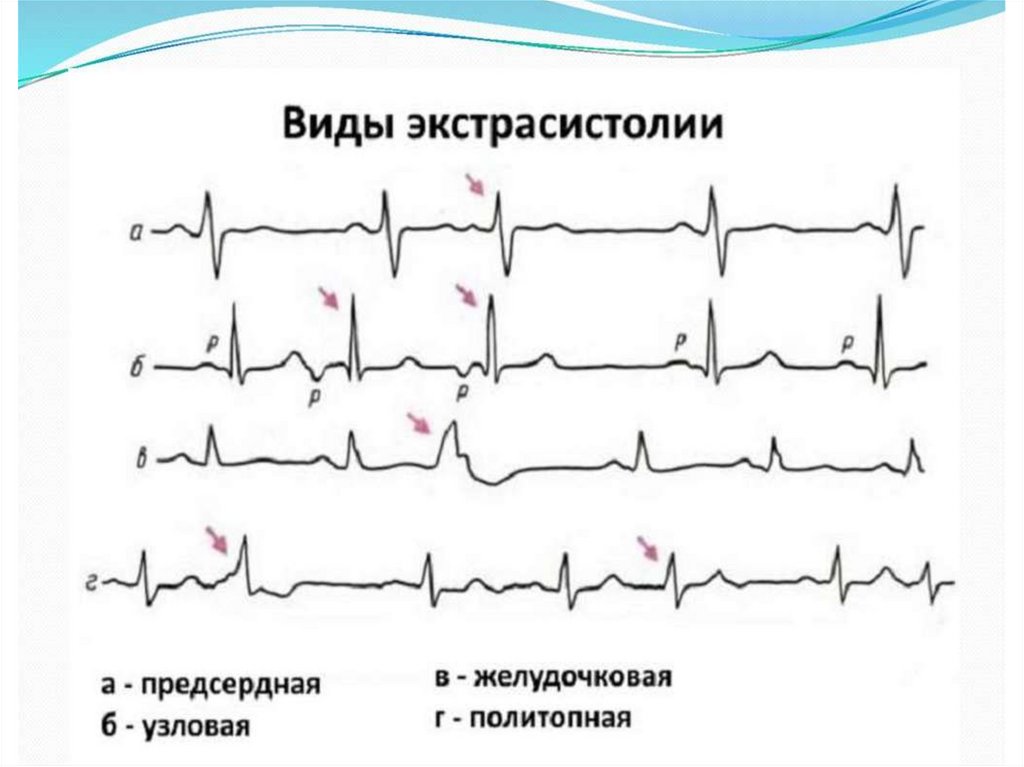
Различают:
По месту возникновения:
Наджелудочковые (предсердные ЭС и ЭС из АВсоединения)
Желудочковые ЭС
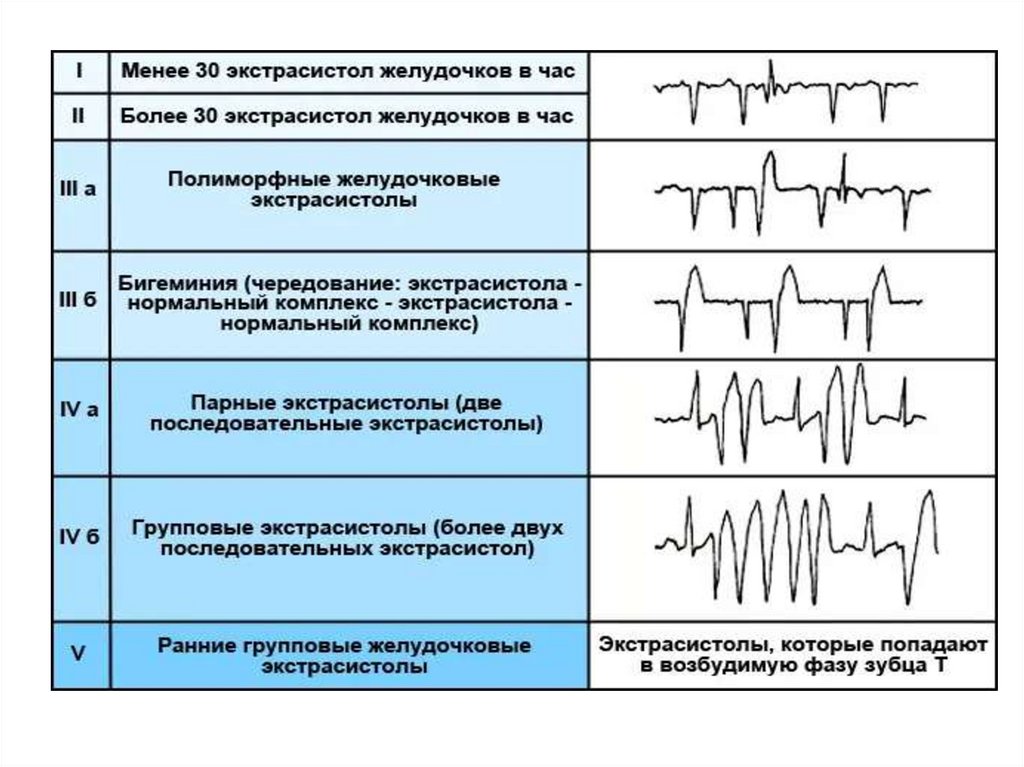
По частоте:
Редкие ЭС – до 5 в минуту
Средние – 6-15 в минуту
Частые – более 15 в минуту
35.
По источнику возникновения:Монотопные – возникают из одного эктопического источника
Политопные – возникают из нескольких эктопических очагов
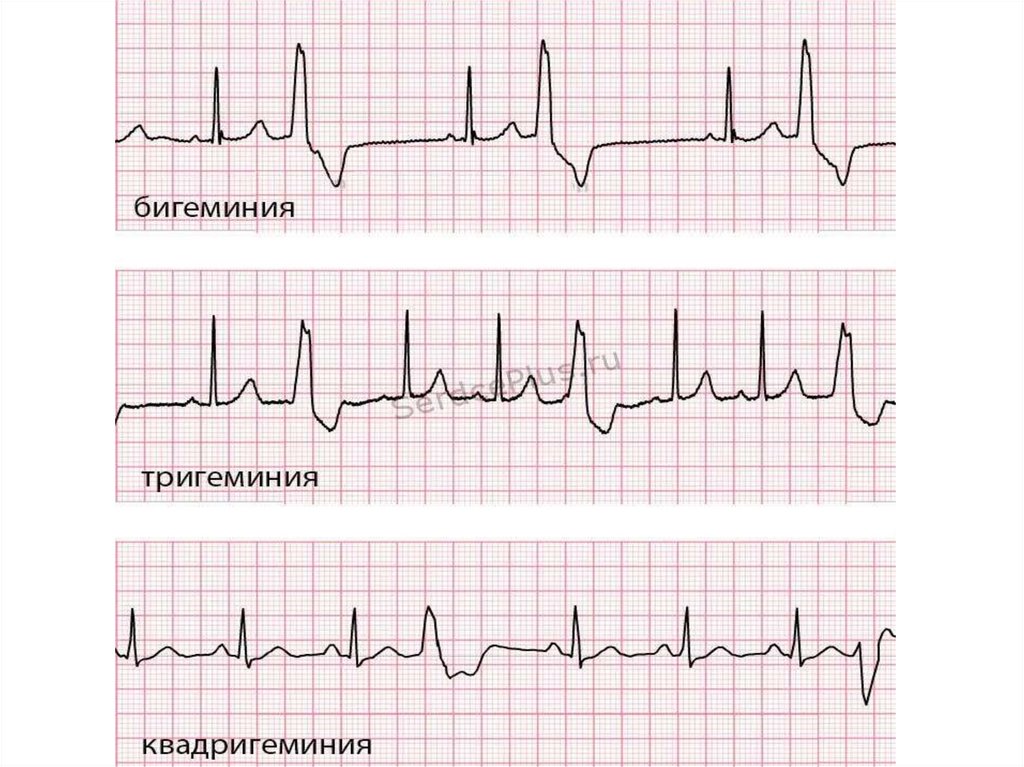
Аллоритмия – правильное чередование экстрасистол с
нормальными синусовыми циклами:
Бигемения – ЭС повторяются после каждого нормального
комплекса
Тригемения – ЭС повторяются после каждых двух
нормальных комплексов.
Квадригемения – ЭС после каждого третьего комплекса
ЭС могут возникать подряд по две и более - парные и
групповые.
36. КЛИНИКА
Многие пациенты не ощущают ЭС, другие ощущаютих как усиленный толчок в области сердца,
сердцебиение или его замирание
При определении пульса при ЭС - выпадение
очередной пульсовой волны, аускультативно преждевременные сердечные тоны.
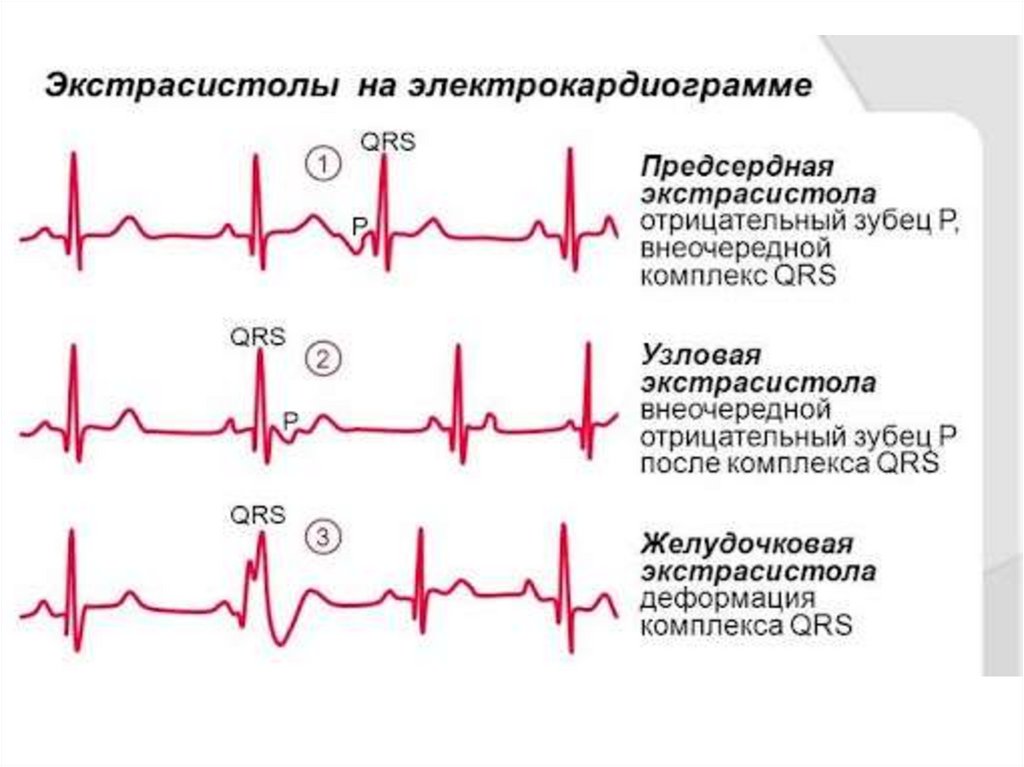
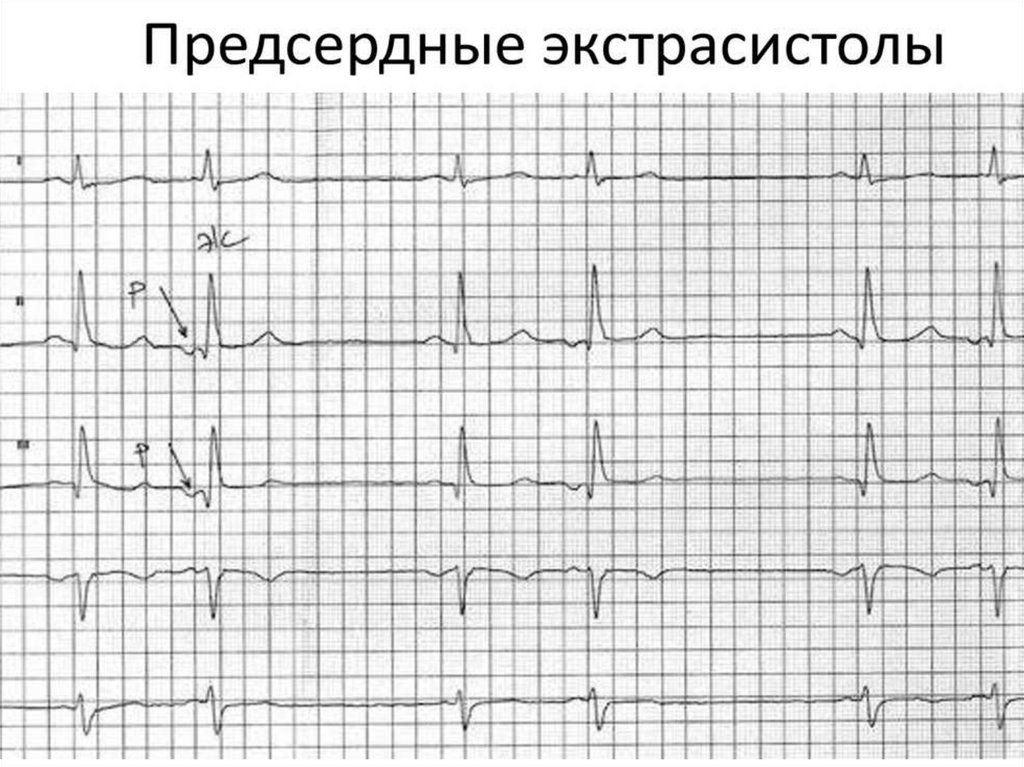
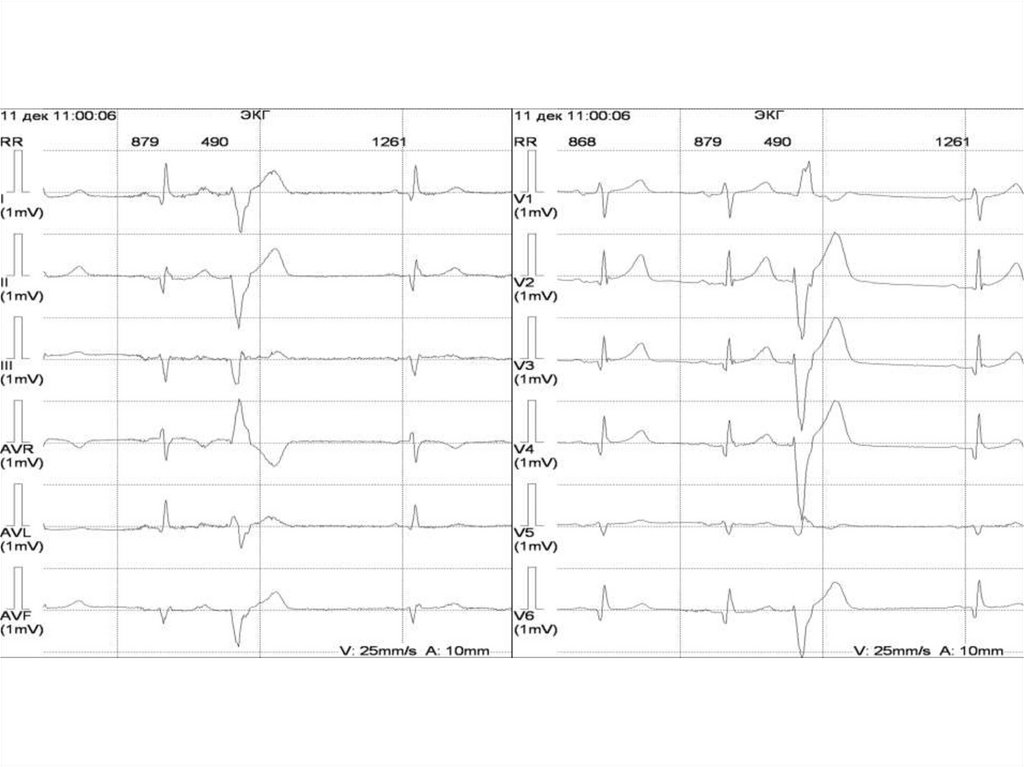
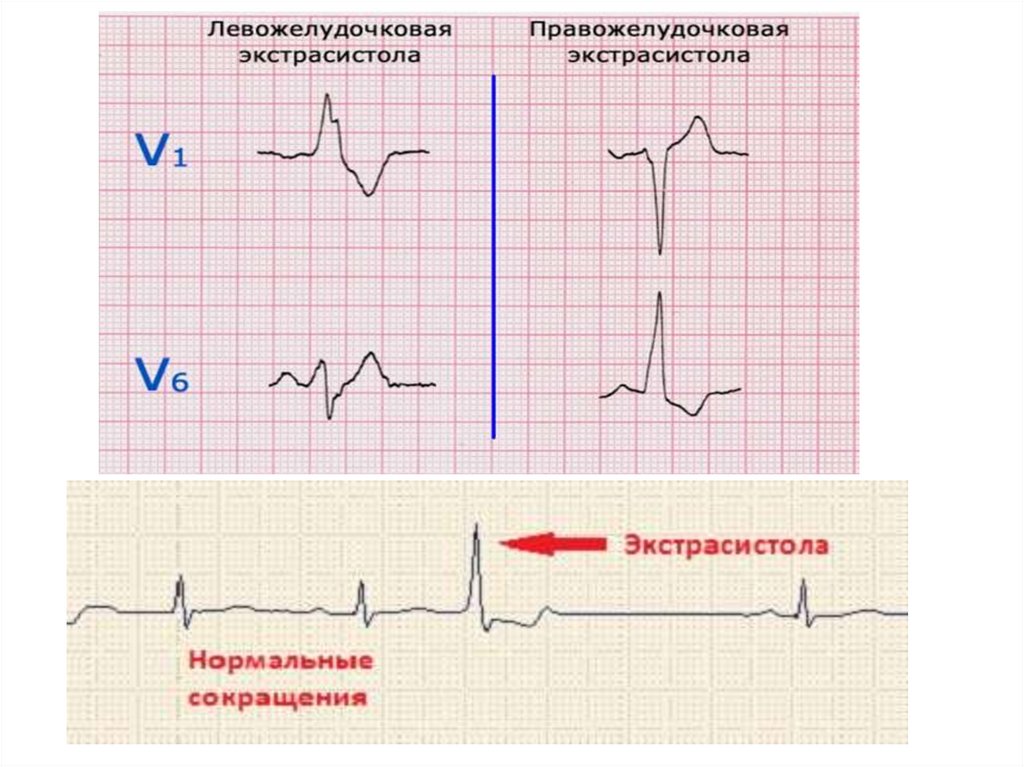
37. На ЭКГ:
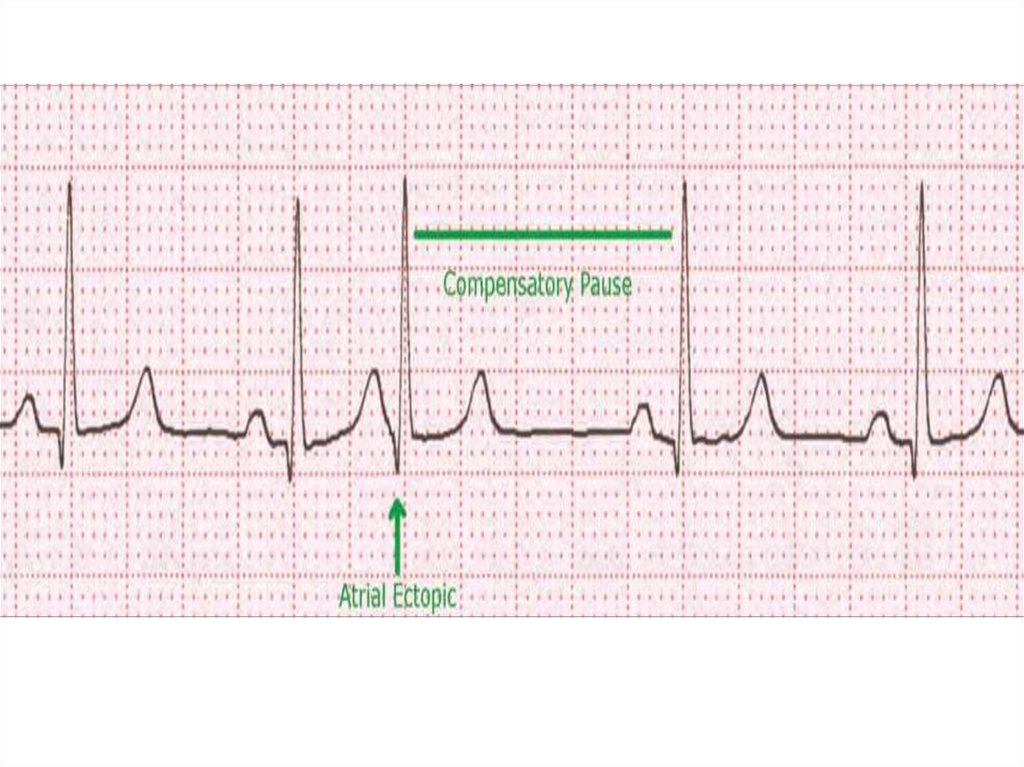
Предсердная ЭС - внеочередное сокращение, начинается сзубца Р, который отличается от зубцов синусового генеза,
желудочковый комплекс в типичных случаях нормален,
характерна неполная компенсаторная пауза
ЭС из АВ-соединения – цикл начинается с комплекса QRS,
который лишь слегка отличается от предыдущих
комплексов, зубец Р сливается с комплексом QRS или идет
после него, может отсутствовать, неполная компенсаторная
пауза
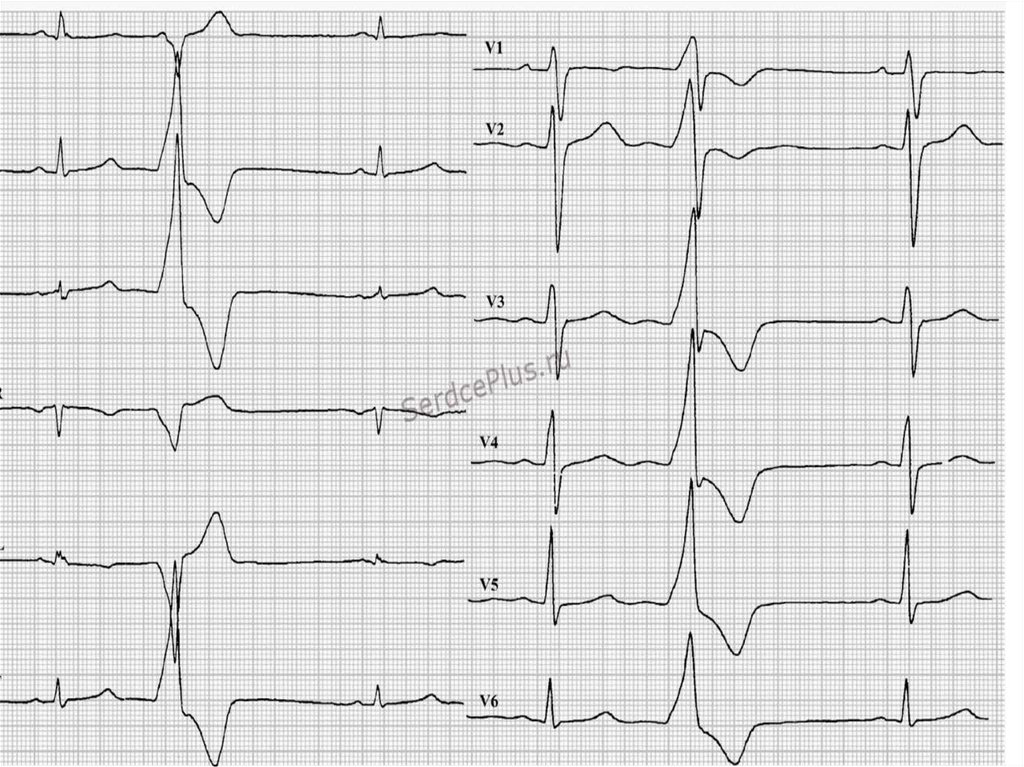
Желудочковые ЭС - внеочередные сокращения,
представлены деформированным уширенным комплексом
QRS, которому не предшествует зубец Р, компенсаторная
пауза полная. Сегмент ST и зубец Т дискордантны комплексу
QRS.
38.
39.
40.
41.
42.
43.
44.
45.
46.
47.
48.
49. ЛЕЧЕНИЕ
Редкие ЭС не требуют леченияСледует выявить и по возможности устранить факторы,
провоцирующие ЭС, лечить основное заболевание
При связи ЭС с эмоциями или если ЭС плохо субъективно
переносятся и вызывают тревогу, то показаны седативные
средства.
При наджелудочковых ЭС чаще эффективны верапамил 0.25%
2-4 мл из β-блокаторов используются метопролол 25–100
мг/сут, бисопролол 5–10 мг/сут, небиволол 5–10 мг/сут.
Универсальным действием (и на НЖЭС, и на ЖЭС) обладают
соталол и амиодарон.
50. СМП
При опасных ЖЭС (частых, групповых, ранних,политопных), особенно на фоне инфаркта миокарда
вводится:
лидокаин 2% 2-4 мл или
амиодарон 5% - 6 мл в/в, далее возможно в/в
капельно на 200 мл физ р-ра в такой же дозе
Госпитализация в отделение кардиологии при
отсутствии эффекта.
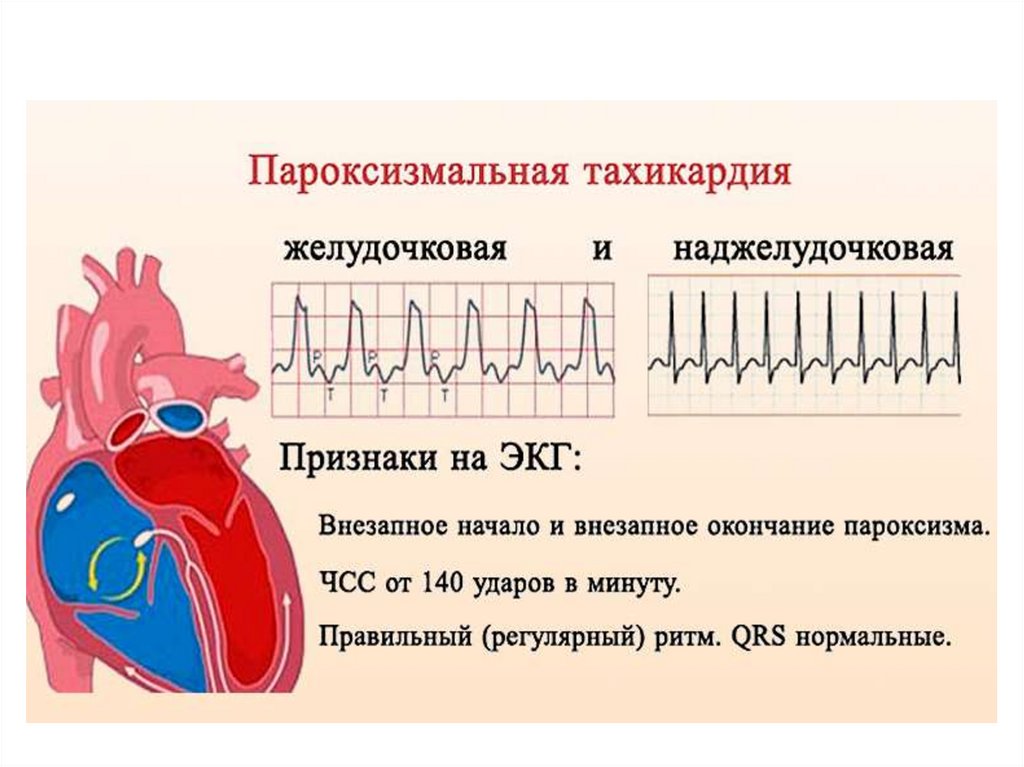
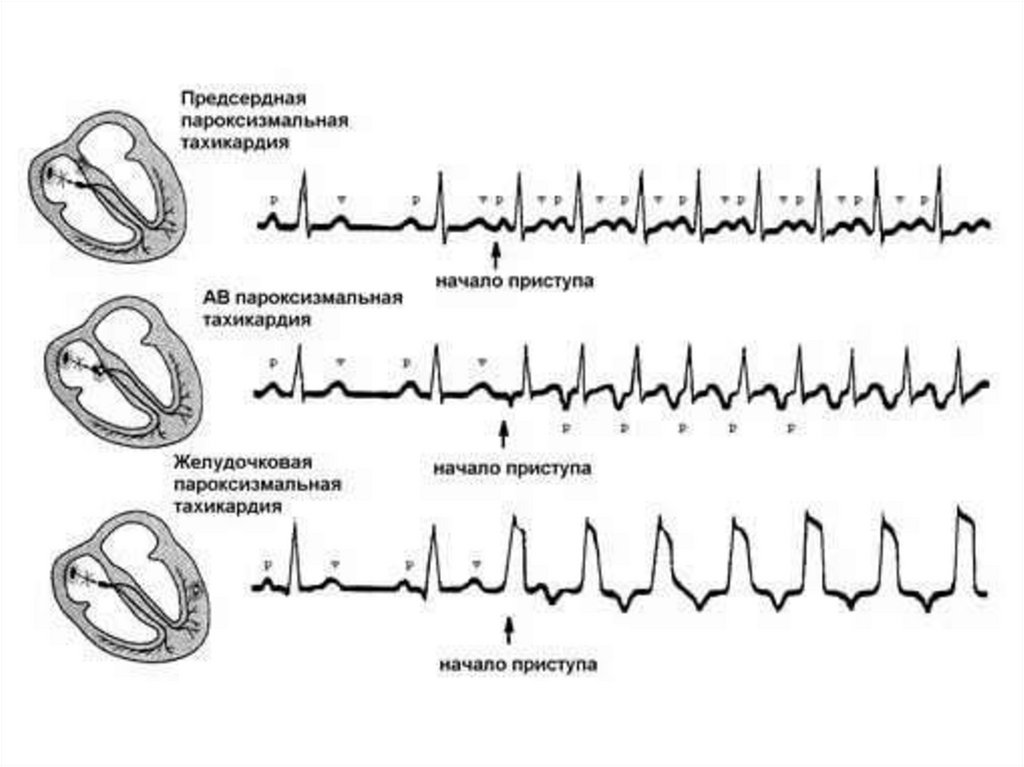
51. Пароксизмальная тахикардия
- приступы эктопической наджелудочковой (предсердной, из АВсоединения) или желудочковой тахикардии, характеризующиесярегулярным ритмом с частотой около 140 - 220 ударов в минуту,
характеризующиеся внезапным началом и внезапным
окончанием.
В зависимости от источника ритма ПТ бывают:
Наджелудочковые (суправентрикулярные)(ПНЖТ) –
подразделяются на предсердные и атриовентрикулярные.
Могут быть у здоровых и при патологии.
Желудочковые(ПЖТ) – встречаются только при патологии
(острый инфаркт миокарда, аневризма сердца, миокардит,
порок, интоксикация сердечными гликозидами или
хинидином) и расцениваются как угрожающее состояние.
52.
Наджелудочковая тахикардия (ПНЖТ) - проявлениенейроциркуляторной дистонии, но может встречаются при
любых заболеваниях сердца.
Провоцируются нагрузкой (эмоциональной, физической),
курением, алкоголем, гипоксией, могут быть проявлением
интоксикации сердечными гликозидами, выраженного
дефицита калия.
На ЭКГ при ПНЖТ ритм частый правильный, видны
неизмененные желудочковые комплексы, зубец Р отсутствует
или едва различим слегка деформированный зубец Р.
53.
54.
55.
56. Лечение
Пароксизмы у части пациентов прекращаются спонтанно.Успокоить, прекратить нагрузки, уложить пациента, выяснить
тактику лечения предыдущих приступов (если они были)
Вагусные пробы – нельзя у пожилых и при ИМ!!!
Одновременно проводится контроль АД, ЧСС, пульса, ЭКГ
Вводится 10%– 10 мл прокаинамид в/в струйно или
верапамил 0.25% 2-4 мл в/в струйно
Если ритм восстановился и состояние стабильное, пациенту
проводится дальнейшее амбулаторное лечение, при
отсутствии эффекта – госпитализация в отделение
кардиологии
В случае наличия признаков нестабильной гемодинамики
проводится ЭИТ и доставка в ОИТР.
57.
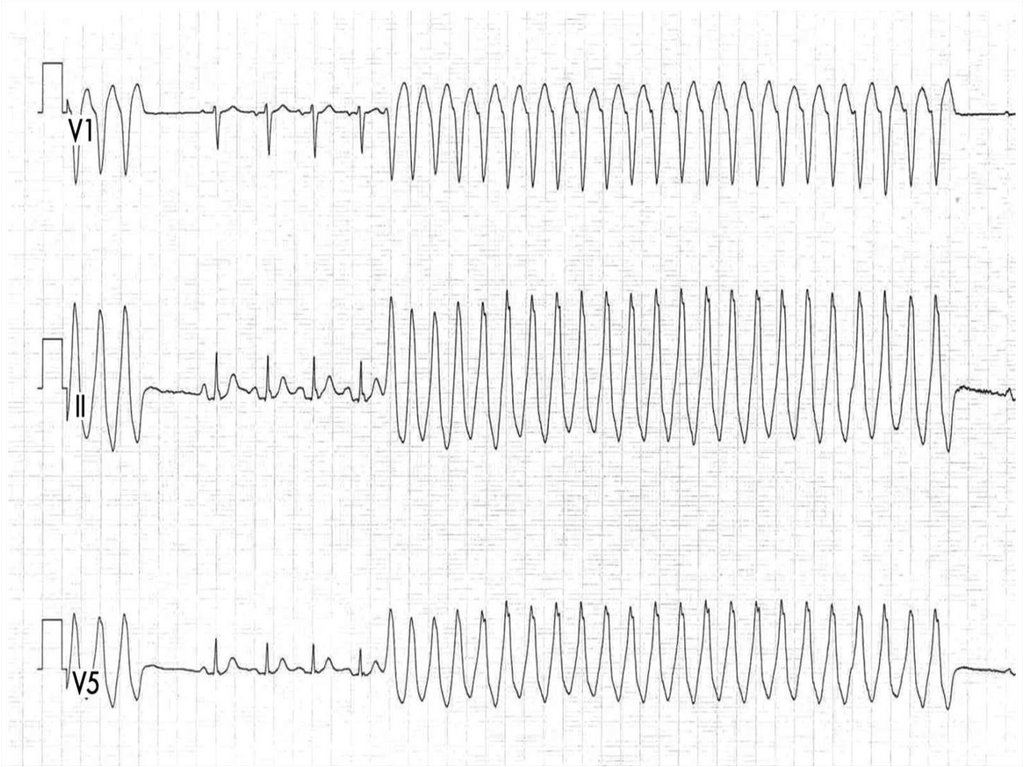
Пароксизм желудочковой тахикардии (ПЖТ)Связаны с заболеванием сердца (острый инфаркт миокарда,
аневризма сердца, миокардит, порок, интоксикация
сердечными гликозидами или хинидином) и расцениваются
как угрожающее состояние.
Тяжелее переносятся пациентами, чем ПНЖТ, чаще приводят
к тяжелой артериальной гипотензии, нарушению
кровоснабжения органов, нарастанию ишемии миокарда и
сердечной недостаточности, угрожают переходом в
трепетание и фибрилляцию желудочков, что означает
остановку кровообращения и, при отсутствии
реанимационных мероприятий, переход в асистолию.
58.
На ЭКГ:видны значительно деформированные широкие (более
0.12с) комплексы QRST
полное разобщение ритма предсердий и желудочков
зубец Р накладывается на желудочковые комплексы и не
всегда различим
периодически захваченные сокращения желудочков
59.
60.
61.
62.
63.
Клиника:Учащённое сердцебиение
Одышка
Боль в области сердца
Головокружение
Набухание шейных вен
Бледность кожных покровов
Двигательное беспокойство
Сосчитать пульс практически невозможно
АД снижено
ПНЖТ часто сопровождается различными проявлениями
вегетативной дисфункции: потливостью, обильным
мочеиспусканием в конце приступа, увеличением перистальтики
кишечника, небольшим повышением температуры тела.
Затянувшиеся приступы сопровождаются слабостью,
обмороками, неприятными ощущениями в области сердца, а при
наличии заболевания сердца - появлением или нарастанием
сердечной недостаточности.
64. Лечение
Успокоить, уложить, доступ свежего воздухаКонтроль АД, ЧСС, ЧД, ЭКГ, пульса
Проводят интенсивное лечение основного заболевания
Вводится амиодарон 5% - 6 мл (затем 3 мл (150 мг) в/в
медленно), или лидокаин 2% - 4-6 мл, или прокаинамид
10% - 10 мл
При желудочковой тахикардии на фоне инфаркта
миокарда, а также при ухудшающемся состоянии
используют ЭИТ
Доставка в ОИТР минуя приемное отделение
65.
66.
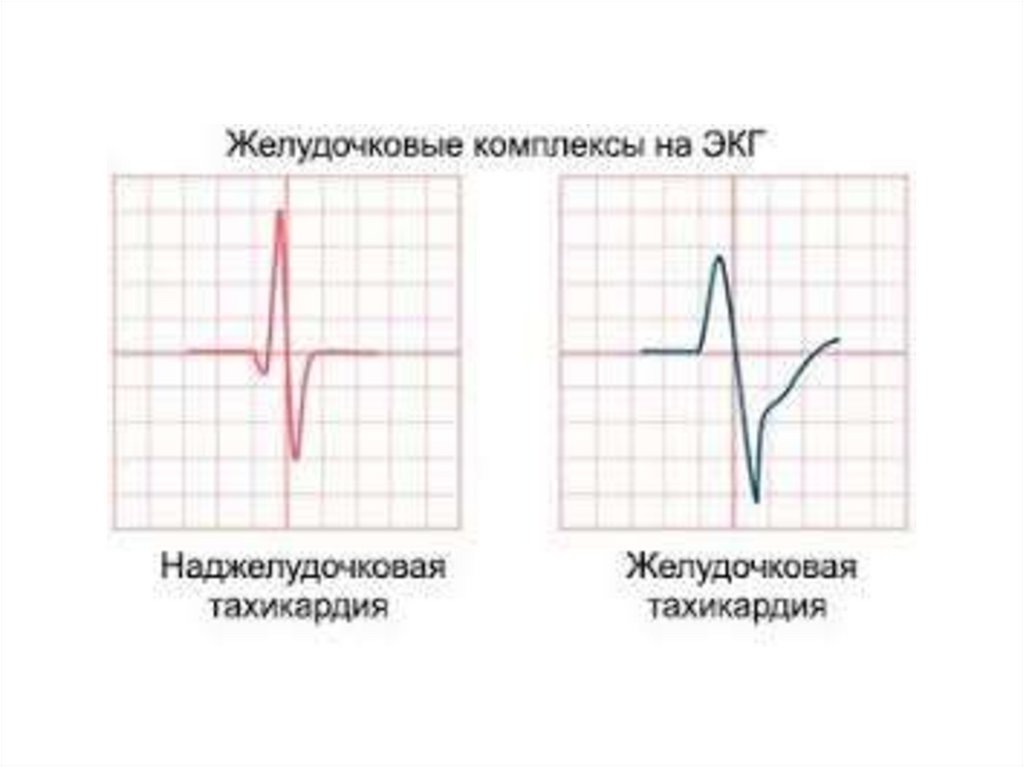
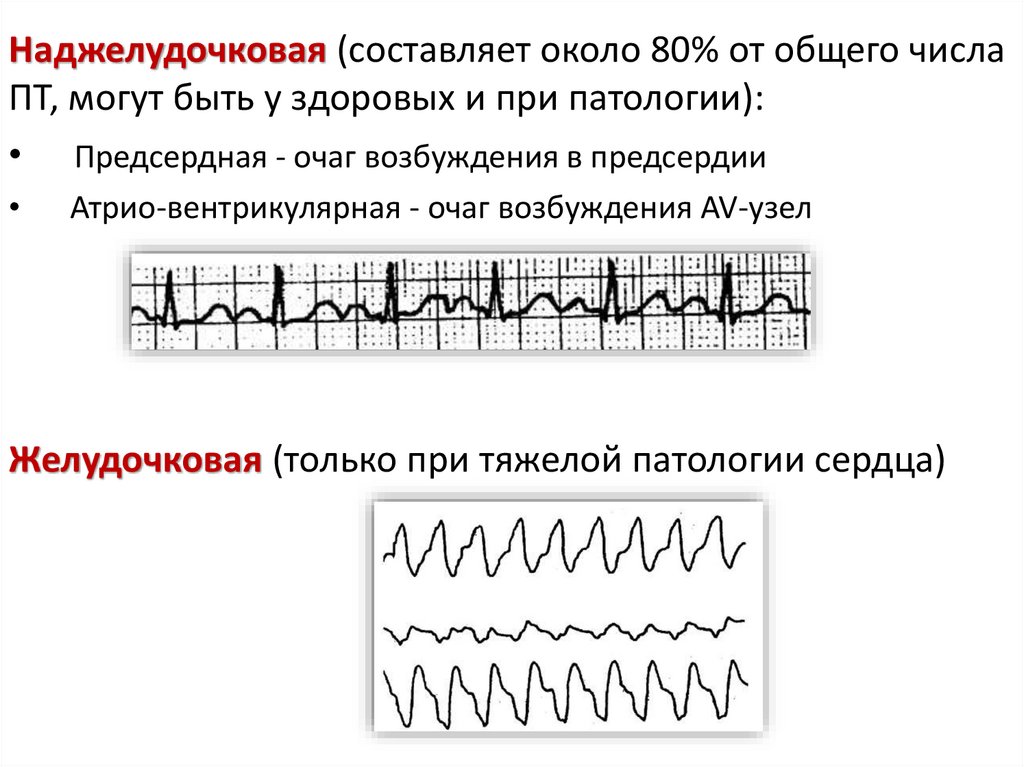
Наджелудочковая (составляет около 80% от общего числаПТ, могут быть у здоровых и при патологии):
• Предсердная - очаг возбуждения в предсердии
Атрио-вентрикулярная - очаг возбуждения AV-узел
Желудочковая (только при тяжелой патологии сердца)
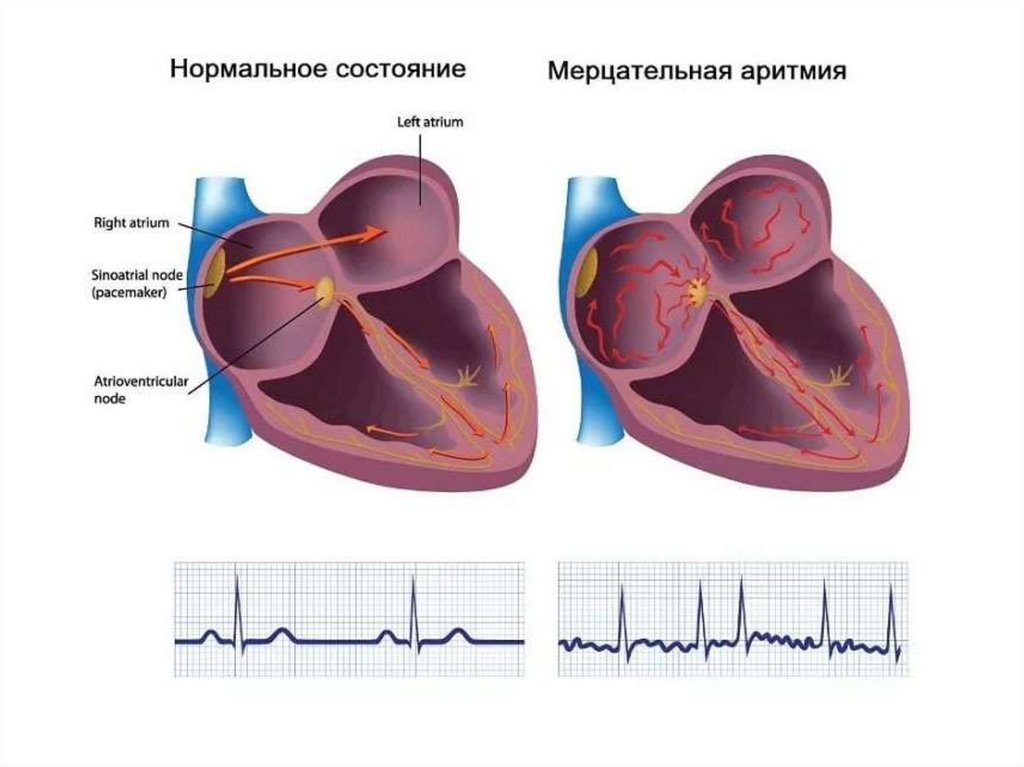
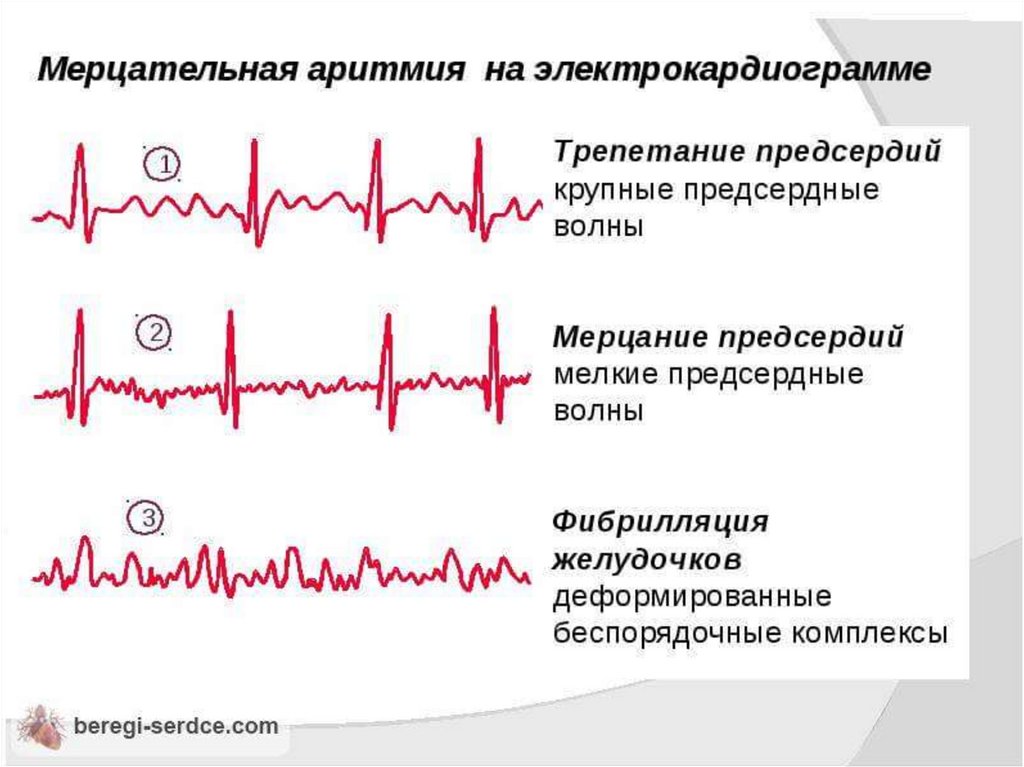
67. Мерцание предсердий
- хаотичное сокращение отдельных групп мышечных волоконпредсердий, при этом предсердия в целом не сокращаются, а в
связи с изменчивостью предсердно-желудочкового проведения
желудочки сокращаются аритмично, обычно с частотой около
100-150 в 1 мин.
Делится на трепетание и фибрилляцию предсердий:
Трепетание предсердий - регулярное сокращение
предсердий с частотой около 250-300 в 1 мин
Фибрилляция предсердий - регулярное сокращение
предсердий с частотой более 300 в 1 мин
68. Этиология
Атеросклеротический кардиосклерозМитральные пороки сердца
Тиреотоксикоз
Алкогольное поражение сердца
Инфаркт миокарда, миокардит, перикардит
Тромбоэмболия ветвей легочной артерии
Артериальная гипертензия
Мерцание предсердий может быть одним из проявлений
интоксикации сердечными гликозидами, развитию его
способствует дефицит калия
Вероятность возникновения мерцания предсердий у
здоровых лиц даже в условиях чрезвычайного стресса очень
мала.
69.
70. Классификация
Впервые выявленная – вне зависимости от длительности исимптомов первый зарегистрированный приступ
Пароксизмальная – приступ длится от 30 секунд до 7 суток и
купируется самостоятельно
Персистирующая – приступ длиться более 7 дней либо
требует выполнения медикаментозной или электрической
кардиоверсии для восстановления синусового ритма
Длительно персистирующая – длительность приступа более 1
года, но сохраняется возможность восстановления синусового
ритма
Постоянная (перманентная) – длительно существующая, при
которой кардиоверсия была неэффективна или не
проводилась.
В зависимости от частоты:
Брадисистолическая – ЧСС менее 60 в минуту
Нормосиситолическая – ЧСС 60-90 в минуту
Тахисистолическая – ЧСС более 90 в минуту
71. Клиника
Многие пациенты удовлетворительно переносят эту аритмию,но в целом она снижает функциональный резерв сердца и
способствует появлению или нарастанию сердечной
недостаточности.
При тахисистолической форме пациент ощущает учащенное
сердцебиение, слабость, одышку, утомляемость,
головокружение, при брадисистолии могут быть обморочные
состояния, при нормосистолии жалоб зачастую нет.
Фибрилляция предсердий обусловливает склонность к
тромбоэмболическим осложнениям в обоих кругах
кровообращения. Это связано с пристеночными тромбами,
которые образуются в растянутых несокращающихся
предсердиях. Частицы этих тромбов могут отрываться при
сохраняющейся аритмии, но чаще отрыв происходит при
восстановлении ритма - спонтанном или в результате лечения.
72. Объективные данные:
Пульс аритмиченЗвучность тонов изменчива
Наполнение пульса также изменчиво и часть сокращений
сердца не дает пульсовой волны
Истинная частота сердечных сокращений может быть
определена только аускультативно по сердечным тонам
Частота, определяемая при пальпации пульса, оказывается
меньше (дефицит пульса).
73.
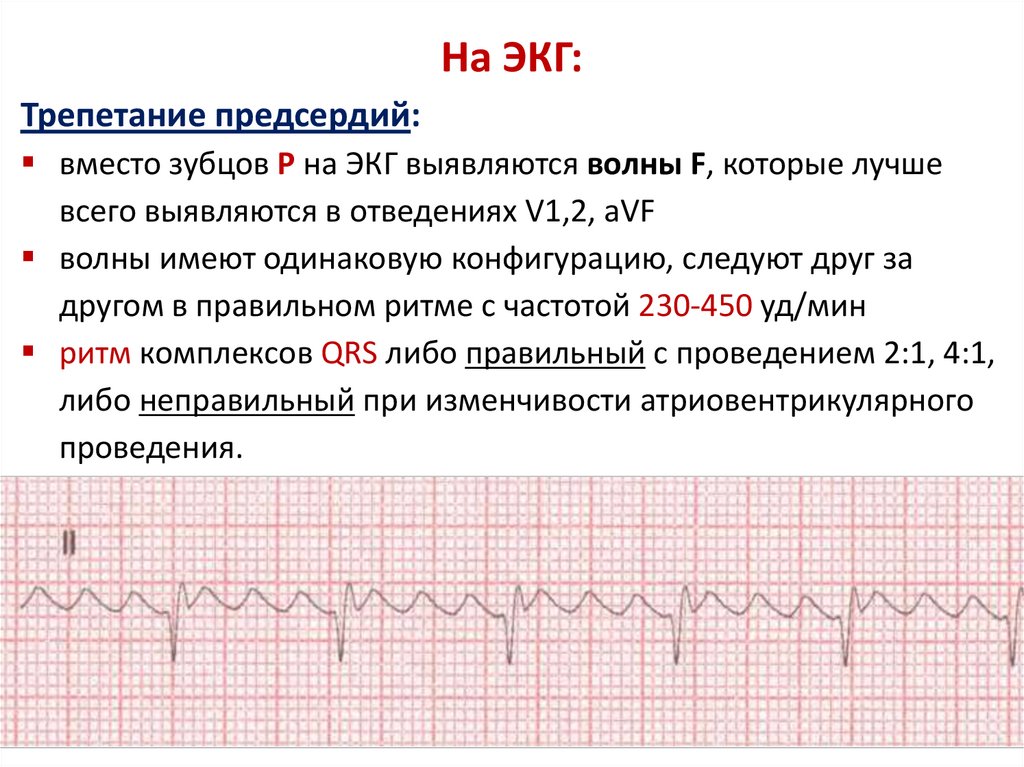
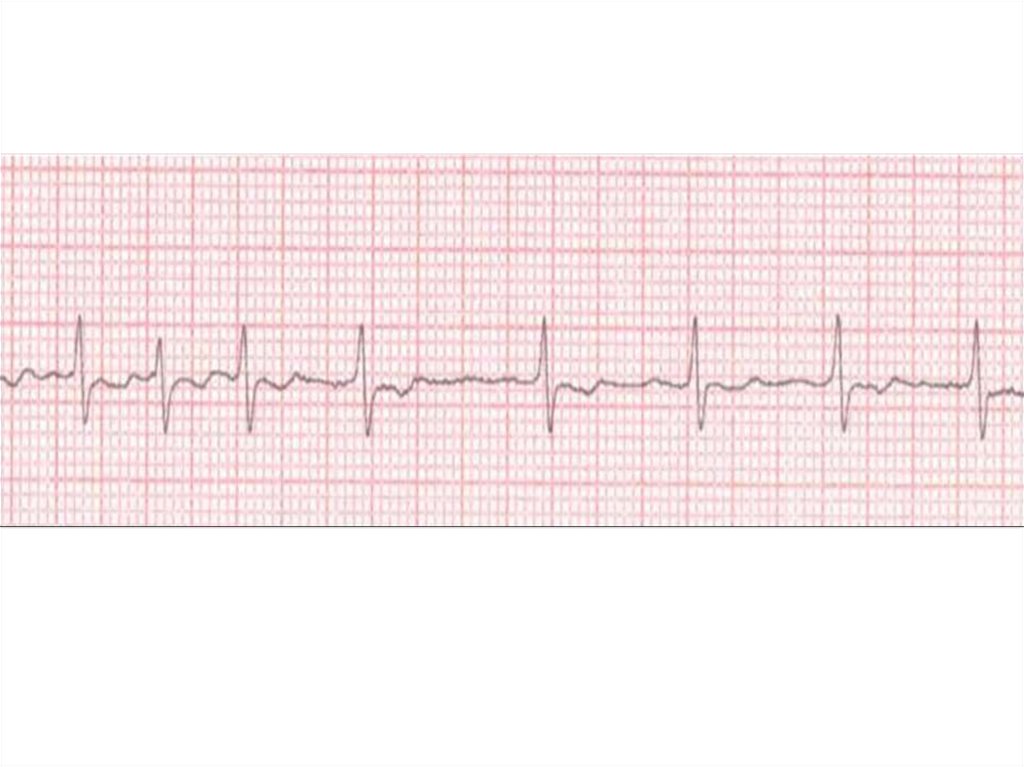
На ЭКГ:Трепетание предсердий:
вместо зубцов Р на ЭКГ выявляются волны F, которые лучше
всего выявляются в отведениях V1,2, aVF
волны имеют одинаковую конфигурацию, следуют друг за
другом в правильном ритме с частотой 230-450 уд/мин
ритм комплексов QRS либо правильный с проведением 2:1, 4:1,
либо неправильный при изменчивости атриовентрикулярного
проведения.
74.
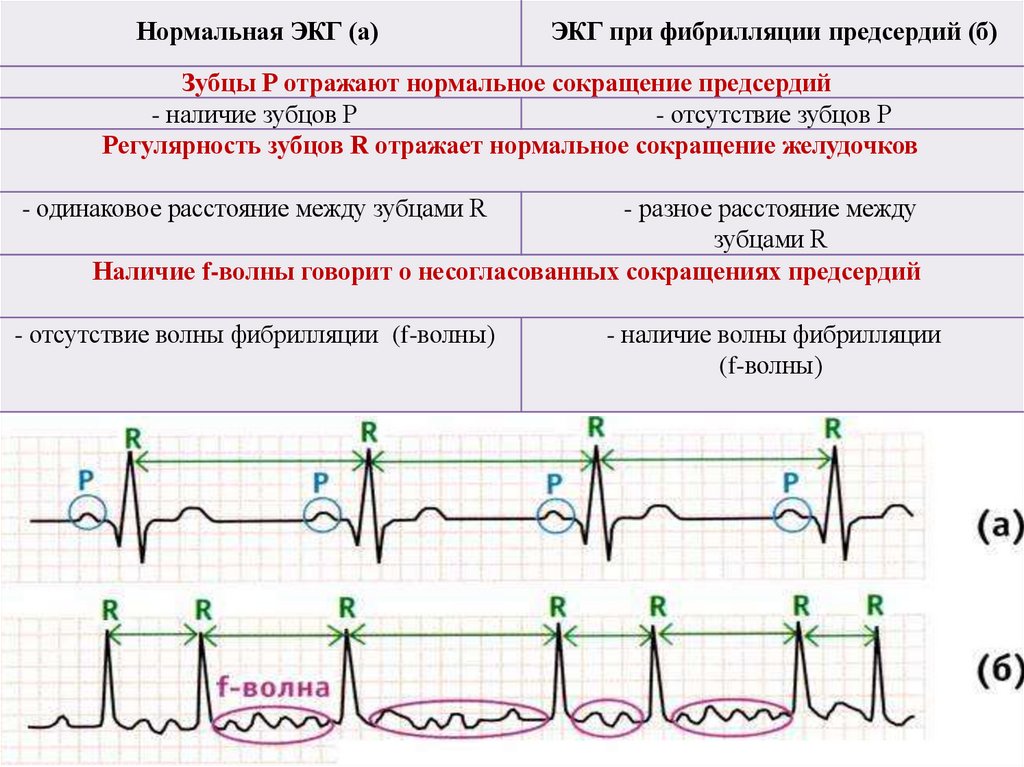
Нормальная ЭКГ (а)ЭКГ при фибрилляции предсердий (б)
Зубцы Р отражают нормальное сокращение предсердий
- наличие зубцов Р
- отсутствие зубцов Р
Регулярность зубцов R отражает нормальное сокращение желудочков
- одинаковое расстояние между зубцами R
- разное расстояние между
зубцами R
Наличие f-волны говорит о несогласованных сокращениях предсердий
- отсутствие волны фибрилляции (f-волны)
- наличие волны фибрилляции
(f-волны)
75.
76.
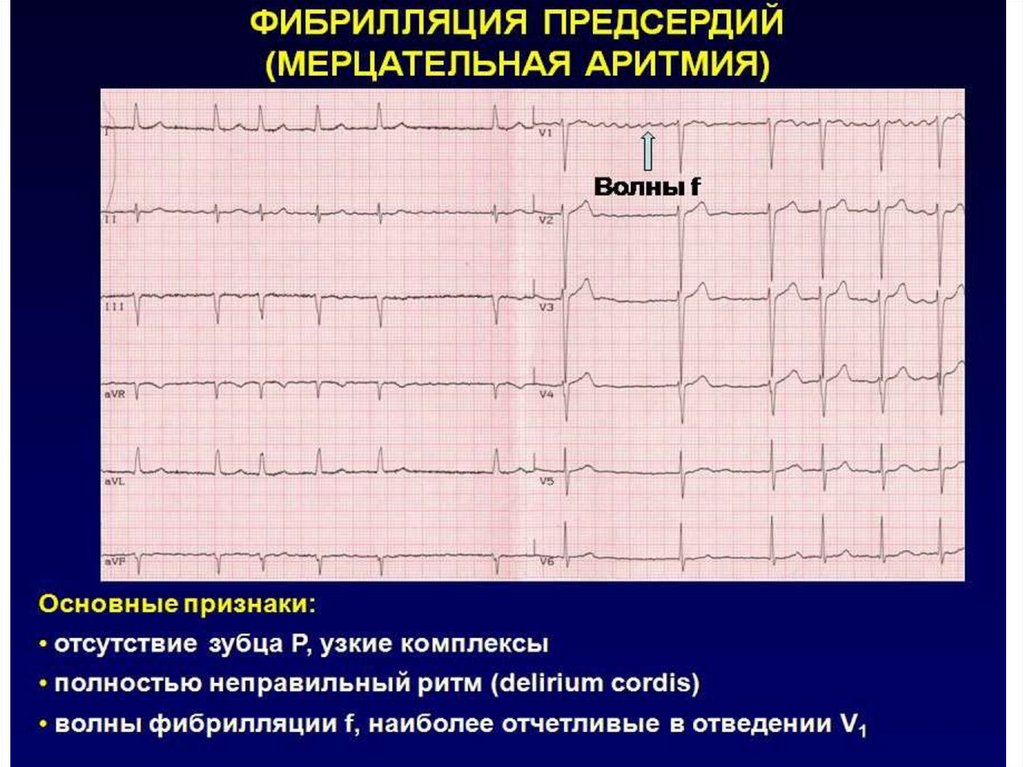
Мерцание предсердий:Зубец Р отсутствует, диастола заполнена беспорядочными по
конфигурации и ритму мелкими волнами F, которые более
заметны в отведении V1
Частота волн составляет 450-600 в минуту (обычно ее не
подсчитывают)
Нерегулярность желудочковых комплексов (разные интервалы
R-R), желудочковые комплексы обычно не деформированы.
Частота желудочковых сокращений варьирует от
брадисистолии до 130-200 сокращений в минуту. Это зависит
от проведения импульсов из предсердий через АВ-соединение.
77.
78. Скорая медицинская помощь
Успокоить, доступ свежего воздуха, контроль АД, ЧСС, ЧД, пульса, ЭКГ1. Если пароксизм более 24 часов – при стабильной гемодинамике –
доставка в стационар, если ЧСС более 120 уд/мин – в/в струйно
дигоксин 0.025% - 1 мл, в стационаре назначаются антикоагулянты
на 3-4 недели, затем проводится восстановление ритма.
2. Впервые выявленный пароксизм при стабильной гемодинамике –
доставка в стационар.
3. Повторный пароксизм менее 24 часов при стабильной
гемодинамике – прокаинамид 10% - 10 мл в/в струйно, возможно в
одном шприце с адреналином 1%-0.5 мл или верапамил 0.25% 2-4
мл при наличии медицинского документа, подтверждающего
эффективность данного препарата, при восстановлении – актив в
поликилинику.
4. При нестабильной гемодинамике – ЭИТ с предварительной
премедикацией диазепамом, оксигенотерапия 100% кислородом.
5. При трепетании – проводится ЭИТ, т.к медикаментозная
кардиоверсия неэффективна.
79. Противопоказания к восстановлению синусового ритма на догоспитальном этапе:
впервые выявленный пароксизм фибрилляциидлительность пароксизма фибрилляции предсердий более
суток
доказанная дилатация левого предсердия(передне-задний
размер 4,5 см по данным эхокардиографии)
наличие тромбов в предсердиях и тромбоэмболические
осложнения в анамнезе
развитие пароксизма на фоне выраженных электролитных
нарушений
декомпенсация тиреотоксикоза.
80.
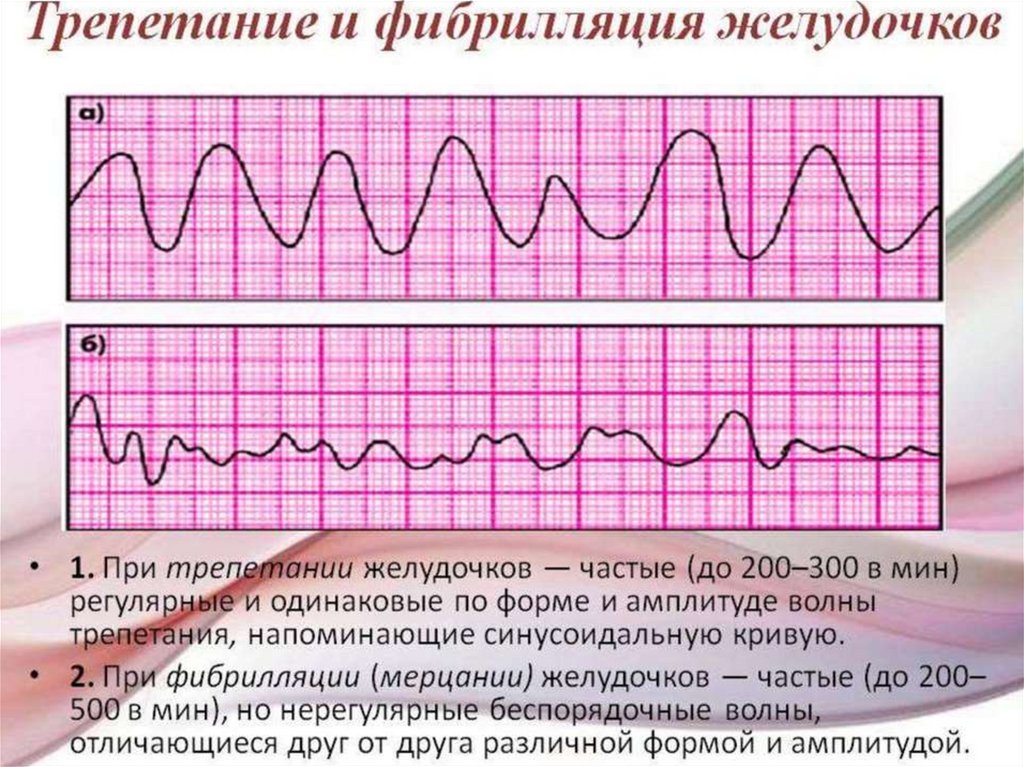
81. Фибрилляция желудочков
Беспорядочные, некоординированные сокращения волоконмиокарда желудочков
На ЭКГ желудочковые комплексы отсутствуют, вместо них
имеются волны различной формы и амплитуды, частота
которых составляет более 400 в минуту
Клиника см. клиническая смерть
СМП: СЛР









































 medicine
medicine








