Similar presentations:
Сердечные аритмии
1. Сердечные аритмии
План лекции:1.Основные функции сердца.
2.Сердечные аритмии. Определение, виды.
3.Этиология, электрофизиологический механизм, ЭКГ-признаки нарушения автоматизма
сердца
4.Этиология, электрофизиологический механизм, ЭКГ-признаки нарушения возбудимости
5.Этиология, электрофизиологический механизм, ЭКГ-признаки нарушения проводимости
импульса
2. Основные функции сердца
Сердце обладает рядомфункций, определяющих
особенности его работы:
функцией автоматизма,
проводимости,
возбудимости и
сократимости.
Сердце имеет два типа
клеток, обеспечивающих
электромеханическую
активность: сократительные
(кардиомиоциты) и
специализированные
(клетки проводящей
системы).
Сократительные клетки
осуществляют насосную
функцию
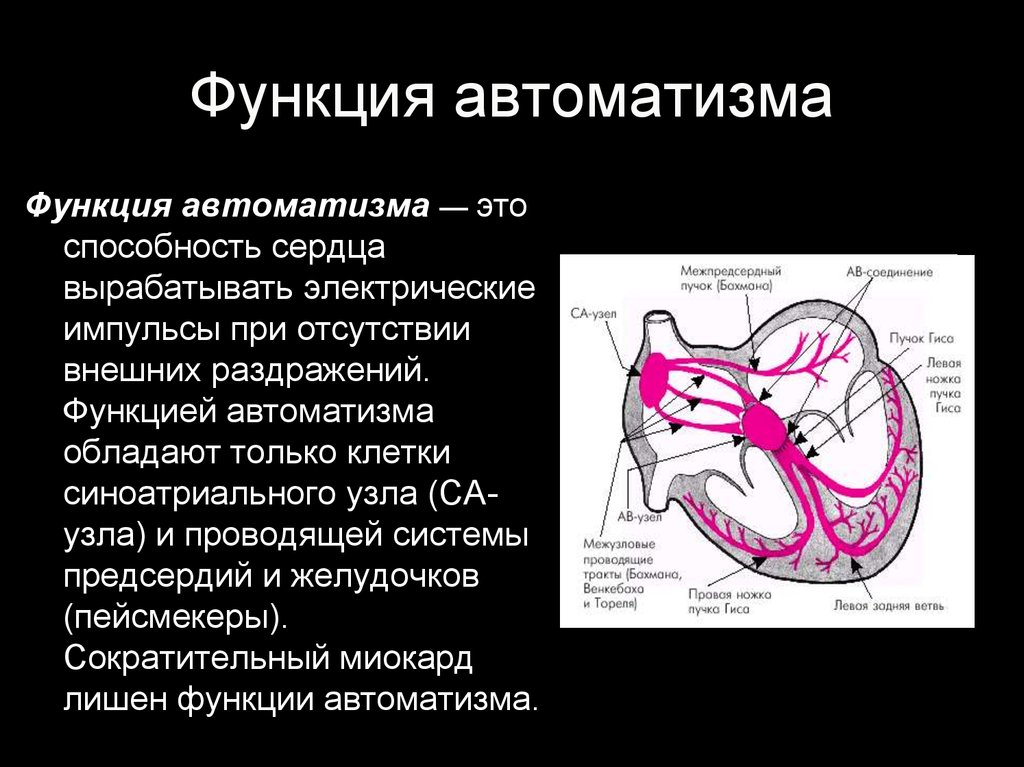
3. Функция автоматизма
Функция автоматизма — этоспособность сердца
вырабатывать электрические
импульсы при отсутствии
внешних раздражений.
Функцией автоматизма
обладают только клетки
синоатриального узла (САузла) и проводящей системы
предсердий и желудочков
(пейсмекеры).
Сократительный миокард
лишен функции автоматизма.
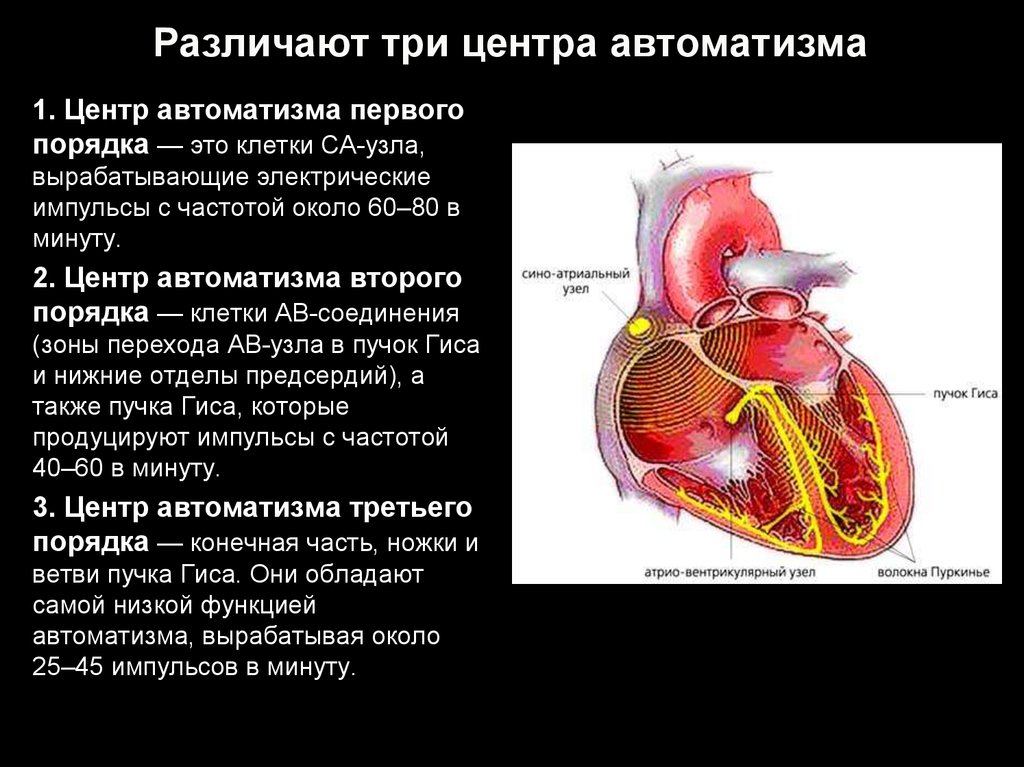
4. Различают три центра автоматизма
1. Центр автоматизма первогопорядка — это клетки СА-узла,
вырабатывающие электрические
импульсы с частотой около 60–80 в
минуту.
2. Центр автоматизма второго
порядка — клетки АВ-соединения
(зоны перехода АВ-узла в пучок Гиса
и нижние отделы предсердий), а
также пучка Гиса, которые
продуцируют импульсы с частотой
40–60 в минуту.
3. Центр автоматизма третьего
порядка — конечная часть, ножки и
ветви пучка Гиса. Они обладают
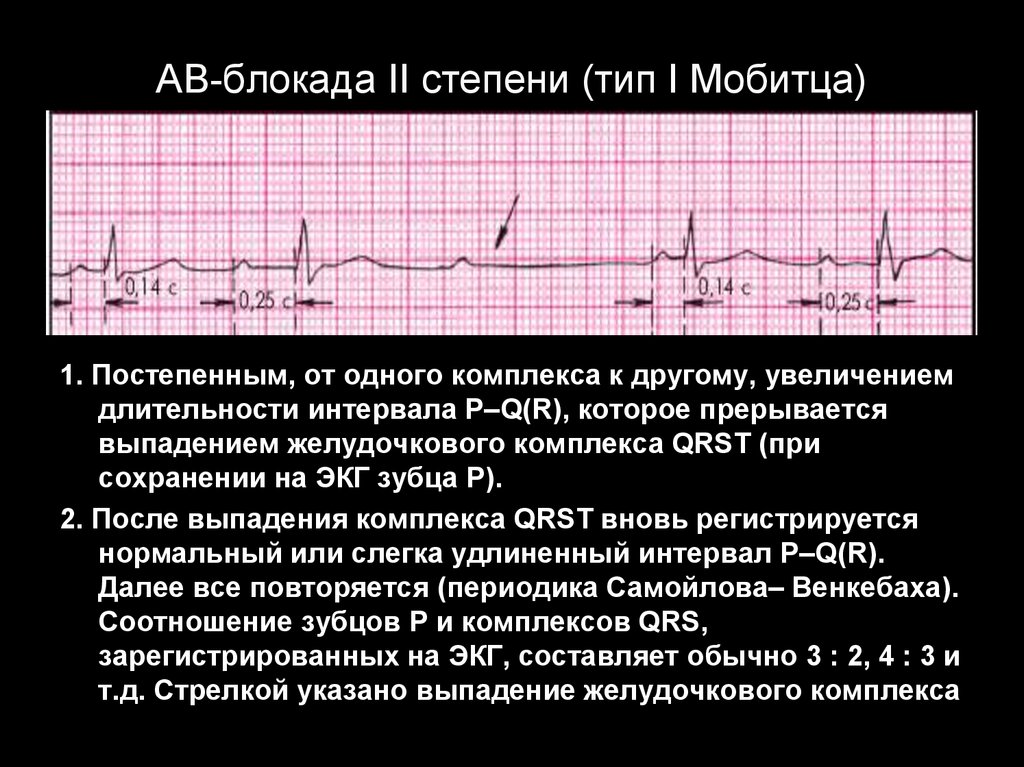
самой низкой функцией
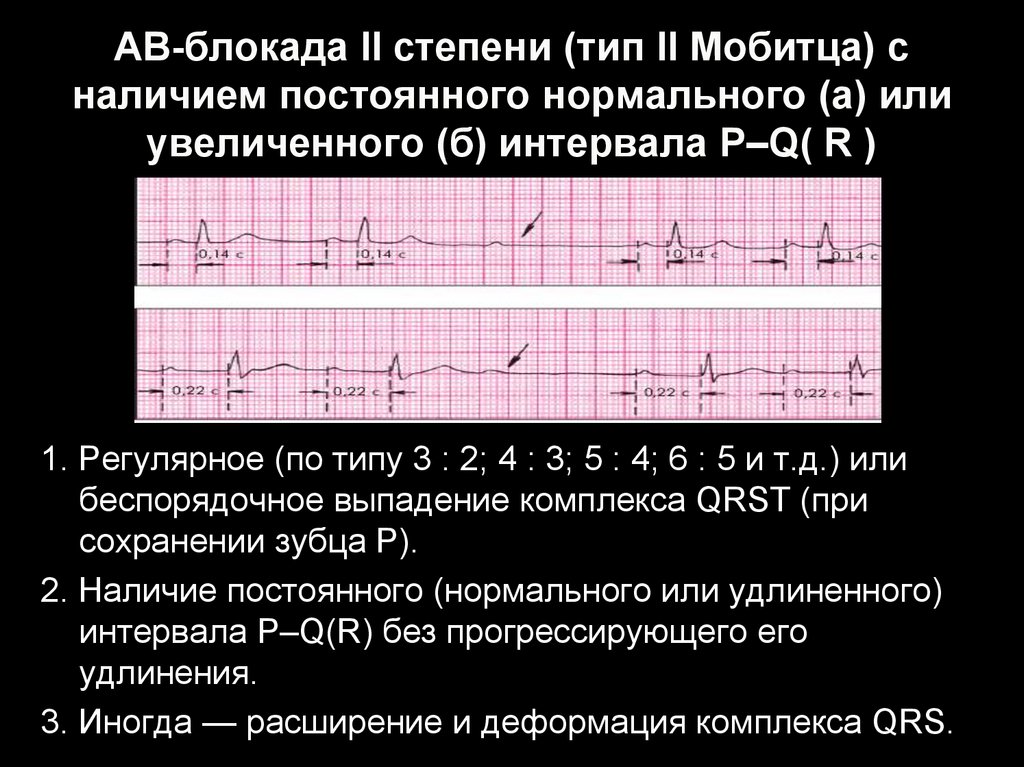
автоматизма, вырабатывая около
25–45 импульсов в минуту.
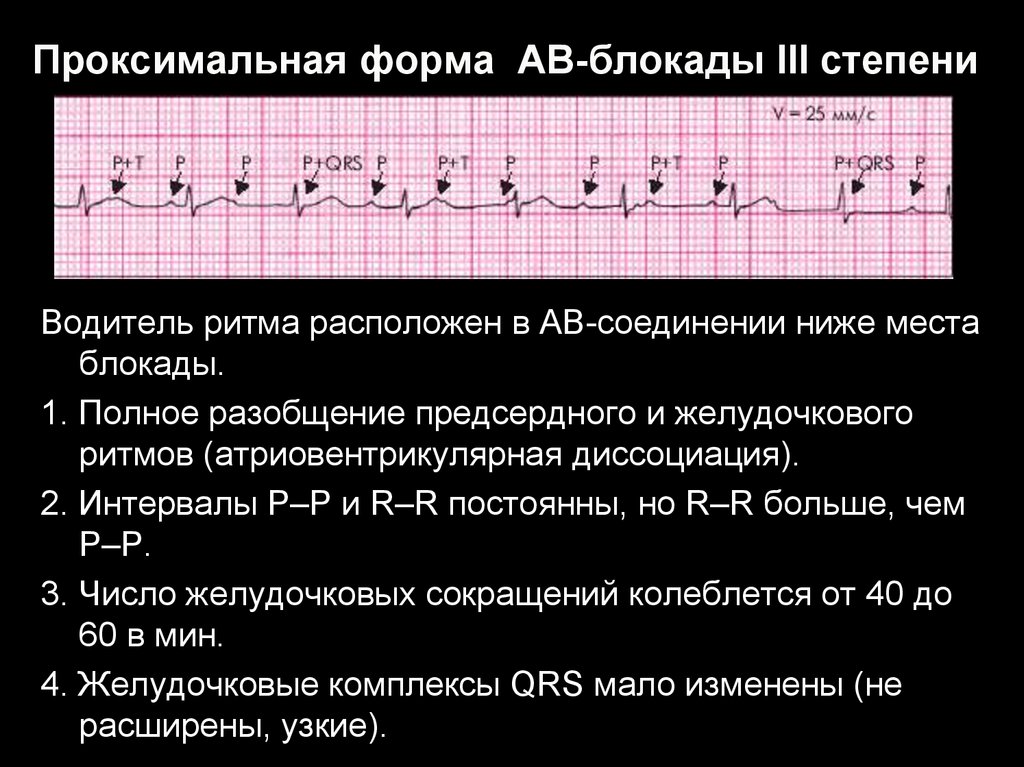
5. Функция возбудимости
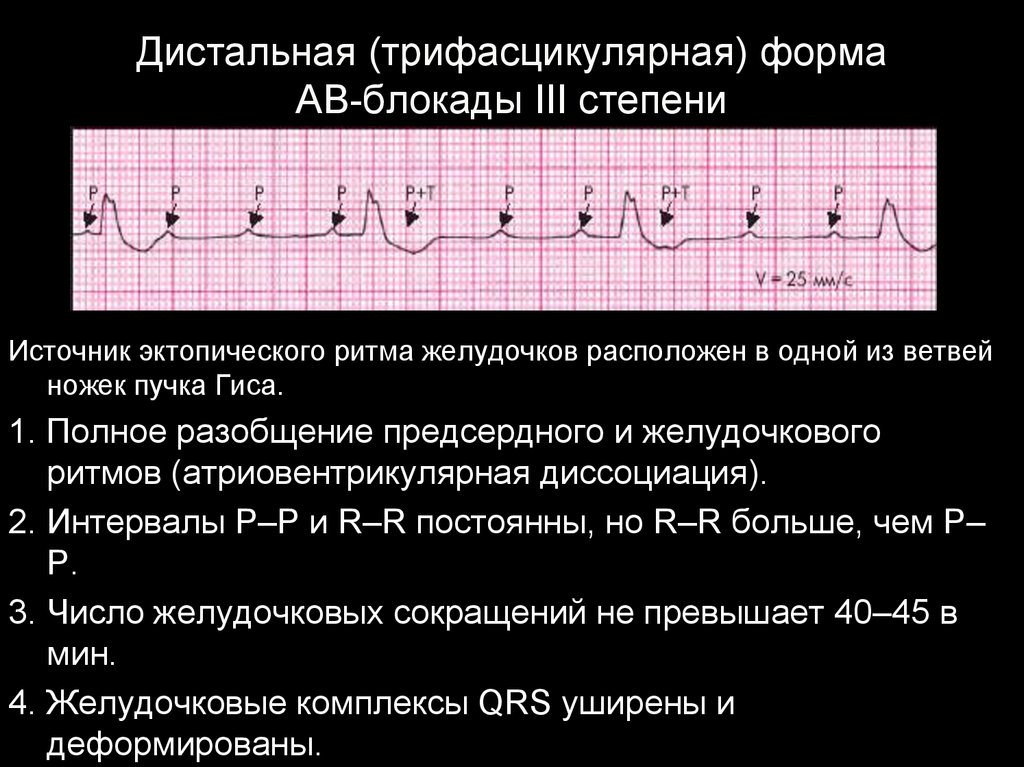
Функция возбудимости — это способность клеток проводящей системы сердца исократительного миокарда возбуждаться под влиянием внешних электрических импульсов.
Возбуждение сердечной мышцы сопровождается возникновением трансмембранного
потенциала действия (ТМПД) — изменяющейся разности потенциалов между наружной и
внутренней поверхностями клеточной мембраны. В исходном состоянии наружная
поверхность невозбужденной миокардиальной клетки заряжена положительно, а
внутренняя — отрицательно. Различают несколько фаз ТМПД миокардиальной клетки.
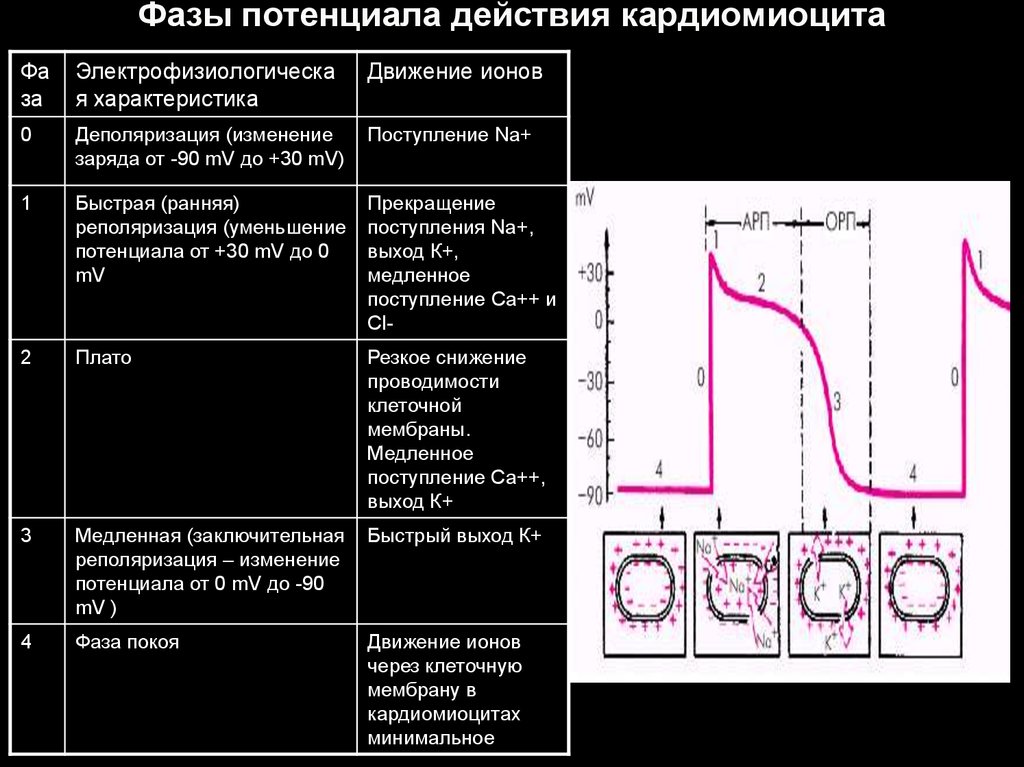
6. Фазы потенциала действия кардиомиоцита
Фаза
Электрофизиологическа
я характеристика
Движение ионов
0
Деполяризация (изменение
заряда от -90 mV до +30 mV)
Поступление Na+
1
Быстрая (ранняя)
реполяризация (уменьшение
потенциала от +30 mV до 0
mV
Прекращение
поступления Na+,
выход К+,
медленное
поступление Са++ и
Сl-
2
Плато
Резкое снижение
проводимости
клеточной
мембраны.
Медленное
поступление Са++,
выход К+
3
Медленная (заключительная
реполяризация – изменение
потенциала от 0 mV до -90
mV )
Быстрый выход К+
4
Фаза покоя
Движение ионов
через клеточную
мембрану в
кардиомиоцитах
минимальное
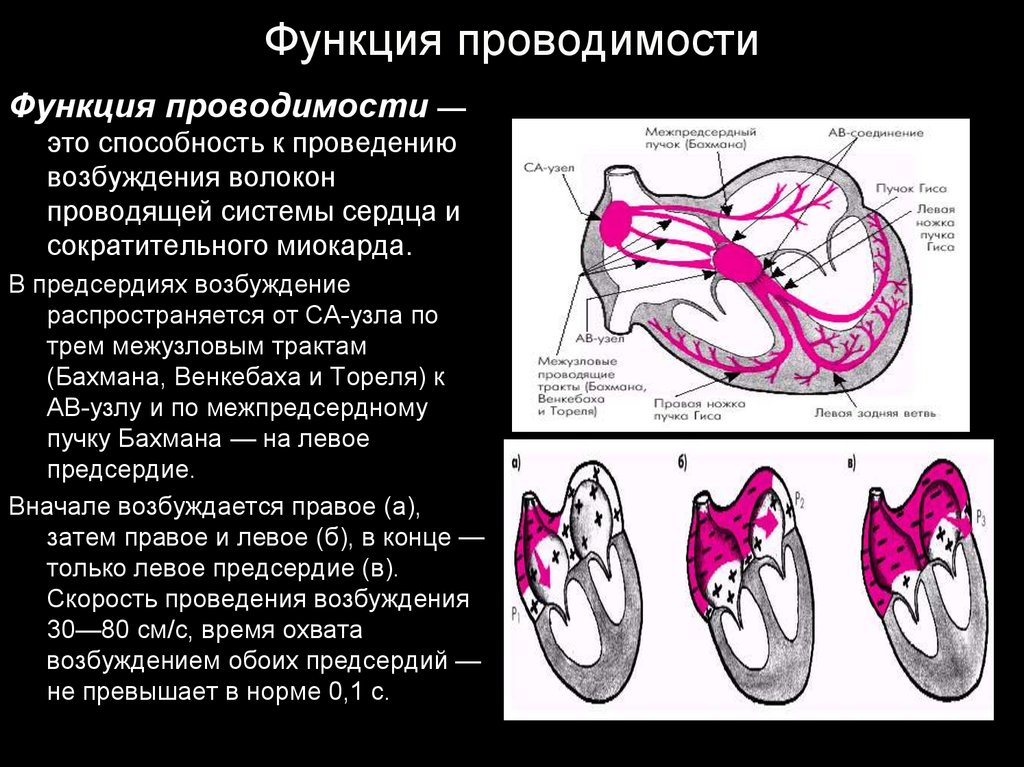
7. Функция проводимости
Функция проводимости —это способность к проведению
возбуждения волокон
проводящей системы сердца и
сократительного миокарда.
В предсердиях возбуждение
распространяется от СА-узла по
трем межузловым трактам
(Бахмана, Венкебаха и Тореля) к
АВ-узлу и по межпредсердному
пучку Бахмана — на левое
предсердие.
Вначале возбуждается правое (а),
затем правое и левое (б), в конце —
только левое предсердие (в).
Скорость проведения возбуждения
30—80 см/с, время охвата
возбуждением обоих предсердий —
не превышает в норме 0,1 с.
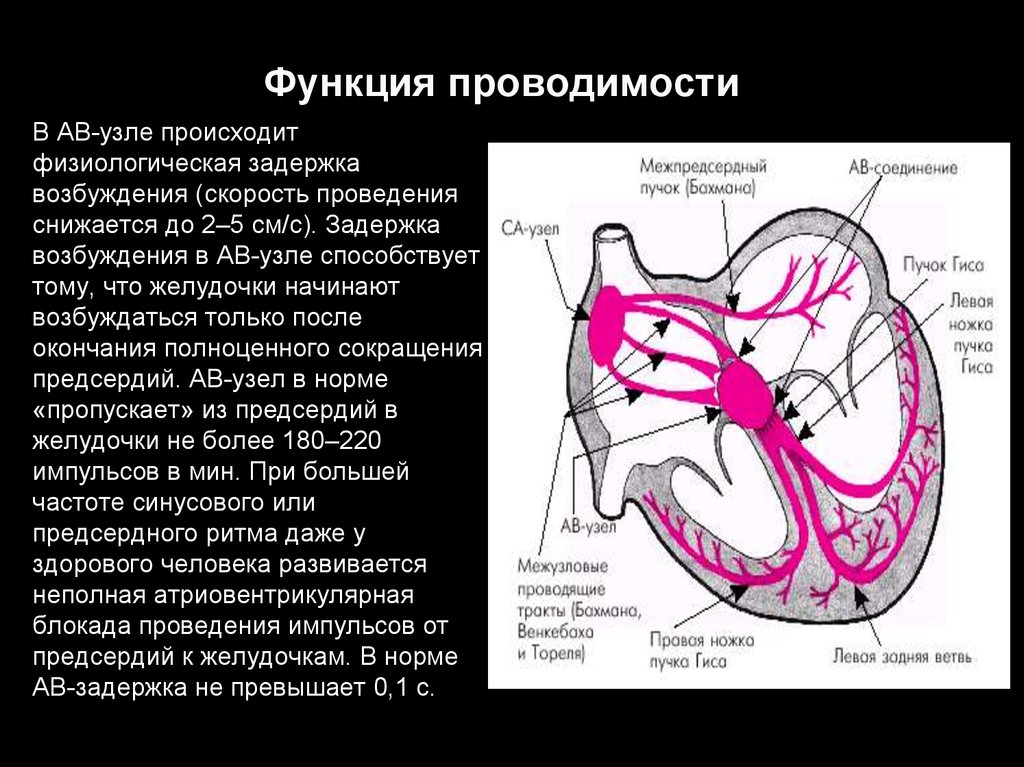
8. Функция проводимости
В АВ-узле происходитфизиологическая задержка
возбуждения (скорость проведения
снижается до 2–5 см/с). Задержка
возбуждения в АВ-узле способствует
тому, что желудочки начинают
возбуждаться только после
окончания полноценного сокращения
предсердий. АВ-узел в норме
«пропускает» из предсердий в
желудочки не более 180–220
импульсов в мин. При большей
частоте синусового или
предсердного ритма даже у
здорового человека развивается
неполная атриовентрикулярная
блокада проведения импульсов от
предсердий к желудочкам. В норме
АВ-задержка не превышает 0,1 с.
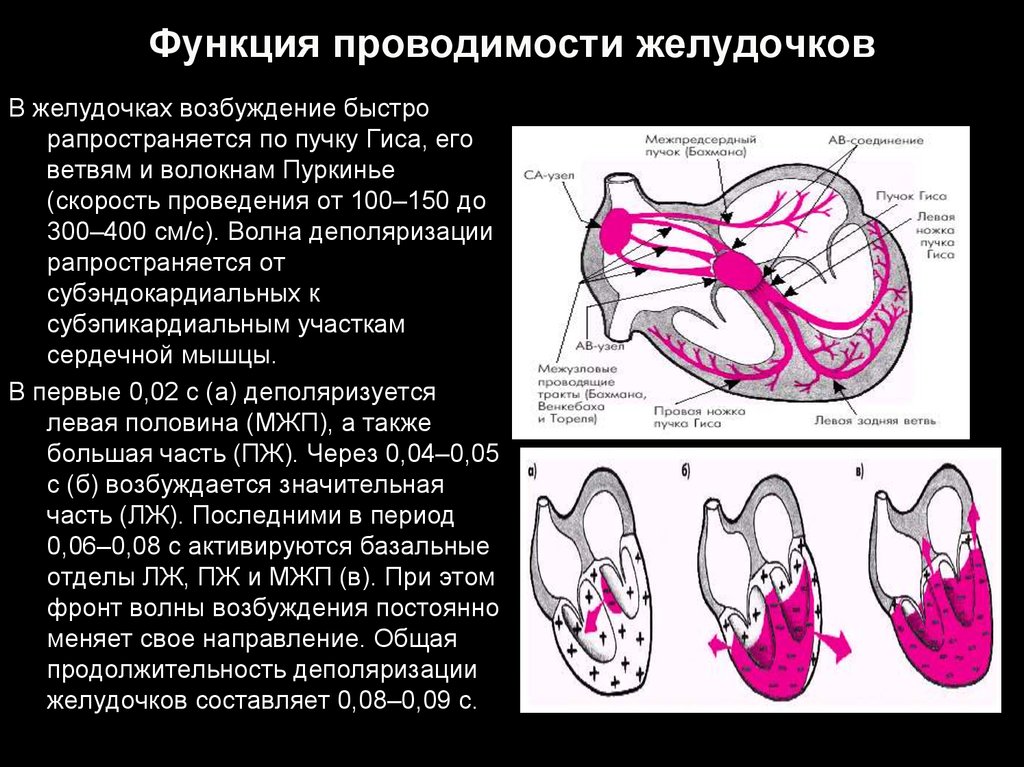
9. Функция проводимости желудочков
В желудочках возбуждение быстрорапространяется по пучку Гиса, его
ветвям и волокнам Пуркинье
(скорость проведения от 100–150 до
300–400 см/с). Волна деполяризации
рапространяется от
субэндокардиальных к
субэпикардиальным участкам
сердечной мышцы.
В первые 0,02 с (а) деполяризуется
левая половина (МЖП), а также
большая часть (ПЖ). Через 0,04–0,05
с (б) возбуждается значительная
часть (ЛЖ). Последними в период
0,06–0,08 с активируются базальные
отделы ЛЖ, ПЖ и МЖП (в). При этом
фронт волны возбуждения постоянно
меняет свое направление. Общая
продолжительность деполяризации
желудочков составляет 0,08–0,09 с.
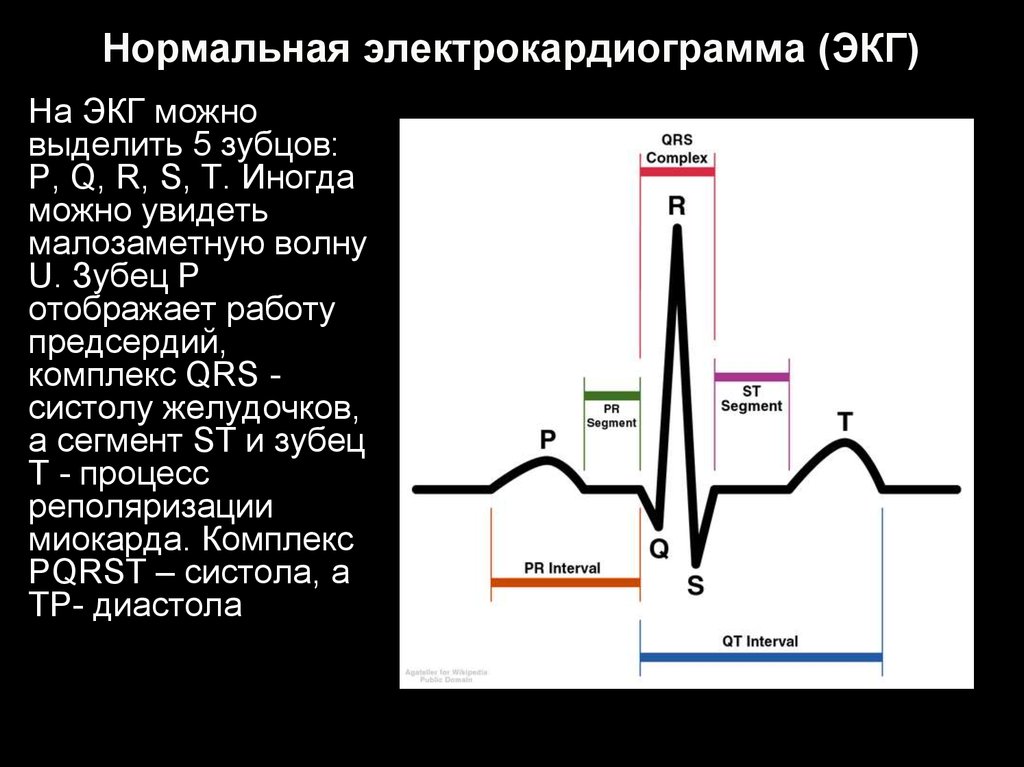
10. Нормальная электрокардиограмма (ЭКГ)
На ЭКГ можновыделить 5 зубцов:
P, Q, R, S, T. Иногда
можно увидеть
малозаметную волну
U. Зубец P
отображает работу
предсердий,
комплекс QRS систолу желудочков,
а сегмент ST и зубец
T - процесс
реполяризации
миокарда. Комплекс
PQRST – систола, а
TP- диастола
11.
Аритмии сердца – типовая формапатологии сердца, характеризующаяся
нарушением координации сокращений между
различными участками миокарда или
отделами сердца, изменениями частоты и
ритмичности сердечных сокращений.
Патогенетическую основу аритмий
составляют различные изменения основных
электрофизиологических свойств сердца:
автоматизма, возбудимости и
проводимости.
12. 3 группы многочисленных причин сердечных аритмий:
Ι. Болезни самого миокарда, его аномалии,врождённые или наследственные дефекты с
повреждением электрогенных мембран или с
разрушением клеточных структур.
ΙΙ. Нарушения нейрогенной, эндокринной
регуляции, изменяющие течение
электрических процессов в
специализированных или сократительных
миокардиальных клетках.
ΙΙΙ. Нарушения электрического состава плазмы
13. Классификация сердечных аритмий
Ι. Нарушения образования импульса:1. нарушения автоматизма СА-узла;
2. нарушения возбудимости;
ΙΙ. Нарушения проводимости
импульса;
ΙΙΙ. Комбинированные нарушения
образования и проведения
импульса
14. Ι.Нарушения образования импульса
1. Номотопные аритмии (нарушенияавтоматизма синоатриального узла):
- синусовая тахикардия;
- синусовая брадикардия;
- синусовая аритмия;
- синдром слабости синусового узла
2. Гетеротопные аритмии (проявления
автоматизма эктопических очагов):
- миграция водителя ритма;
- медленные выскальзывающие комплексы и ритмы;
- ускоренные эктопические ритмы
15. 1.Нарушения автоматизма СА-узла
- синусовая тахикария;- синусовая брадикардия;
- синусовая аритмия;
- синдром слабости синусового
узла;
- регидный синусовый ритм;
- остановка (отказ) синусового
узла.
16. 2.Нарушения возбудимости
-Экстрасистолии
Пароксизмальная тахикардия
Трепетание предсердий
Мерцание (фибрилляция) предсердий
Трепетание и мерцание (фибрилляция)
желудочков
17. ΙΙ.Нарушения проведения электрических импульсов в сердце
По характеру:- замедление;
- блокада;
- ускорение
По продолжительности:
- временное (преходящее)
- постоянное
По локализации:
-синоаурикулярное
-интрааурикулярное (внутрипредсердные)
-атриовентрикулярное
-интравентрикулярное (внутрижелудочковые):
а) в области пучка Гиса («поперечное» замедление проведения
или блокада),
б) в одной из ножек пучка Гиса или её разветвлений
(«продольное» замедление или блокада).
18. ΙΙΙ. Комбинированные нарушения образования и проведения импульса
• Атриовентрикулярные диссоциации• Парасистолия
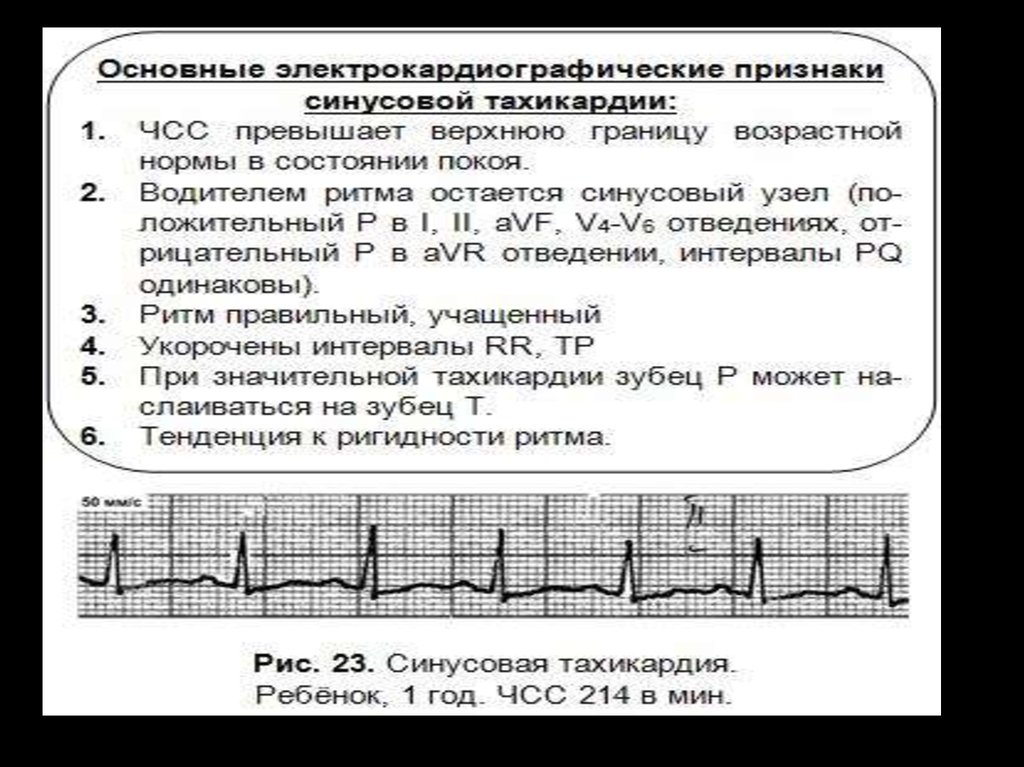
19. Синусовая тахикардия
Синусовая тахикардия (СТ) — этоувеличение ЧСС до 100 уд. в мин и
более при сохранении правильного
синусового ритма. СТ обусловлена
повышением автоматизма СА-узла.
По происхождению СТ бывает:
- физиологическая
- патологическая
20. Физиологическая синусовая тахикардия
Физиологическая синусовая тахикардия являетсянормальным ответом сердечно-сосудистой системы
на:
- физическую нагрузку,
- психоэмоциональное возбуждение,
- употребление крепкого кофе и т.п.
В этих случаях синусовая тахикардия носит временный
характер и, как правило, не сопровождается
неприятными ощущениями.
Восстановление нормальной ЧСС происходит вскоре
после прекращения действия факторов, вызывающих
тахикардию.
21. Патологическая синусовая тахикардия
Экстракардиальные факторыИнтракардиальные факторы.
• хроническая СН;
• инфаркт миокарда;
• тяжелый приступ
стенокардии у больных
ИБС;
• острый миокардит;
• кардиомиопатии и др.
гипертиреоз;
лихорадка;
острая сосудистая недостаточность;
дыхательная недостаточность;
анемии;
некоторые варианты
нейроциркуляторной дистонии,
сопровождающиеся активацией САС;
• применение некоторых лекарственных
препаратов (симпатомиметиков,
эуфиллина, кофеина, глюкокортикоидов,
периферических вазодилататоров,
блокаторов медленных кальциевых
каналов, α-адреноблокаторов,
диуретиков, курантила и т.д.).
Некоторые из перечисленных ЛС (например,
антагонисты кальция
дигидропиридиновой группы) не
оказывают прямого влияния на функцию
СА-узла, вызывая так называемую
рефлекторную тахикардию.
22. Электофизиологический механизм развития синусовой тахикардии
Ведущим электофизиологическим механизмомСТ является ускорение процесса спонтанной
диастолической деполяризации (фазы 4
трансмембранного потенциала) клеток
синусно-предсердного узла, что обусловлено
следующими факторами:
- активацией влияния на сердце симпатоадреналовой
системы;
- снижение влияния на сердце парасимпатической
нервной системы;
- прямым действием факторов различной природы
(физических, химических, биологических) на клетки
синусно-предсердного узла
23.
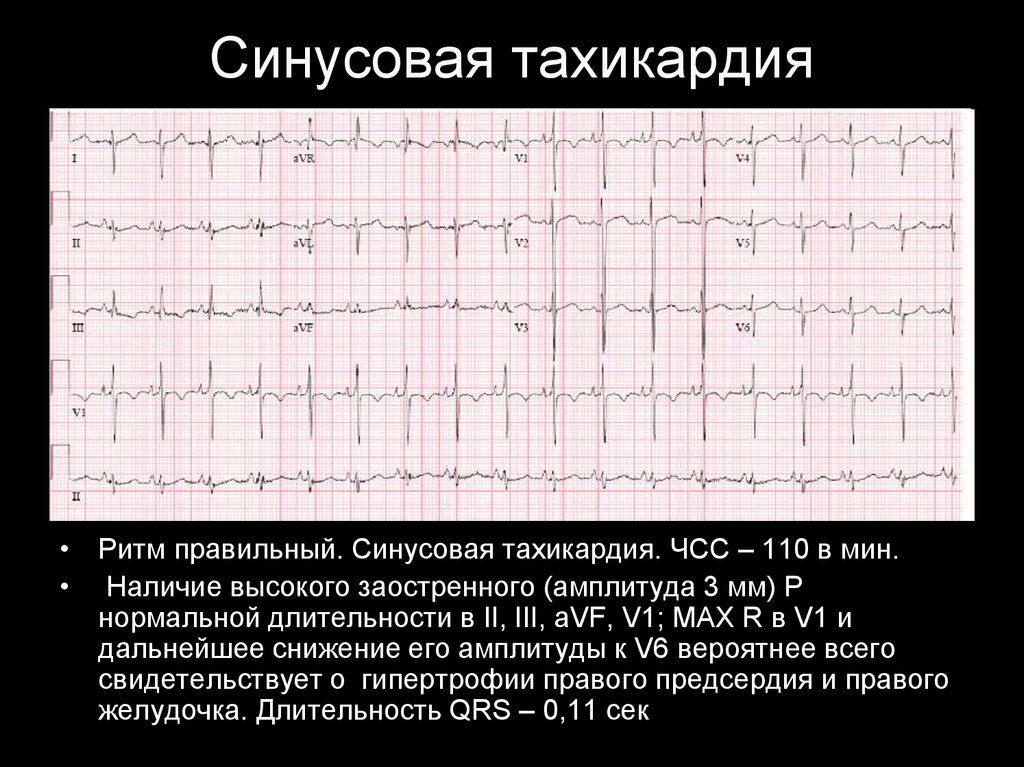
24. Синусовая тахикардия
• Ритм правильный. Синусовая тахикардия. ЧСС – 110 в мин.• Наличие высокого заостренного (амплитуда 3 мм) Р
нормальной длительности в II, III, aVF, V1; МАХ R в V1 и
дальнейшее снижение его амплитуды к V6 вероятнее всего
свидетельствует о гипертрофии правого предсердия и правого
желудочка. Длительность QRS – 0,11 сек
25. Синусовая брадикардия (СБ)
Брадикардия — разновидностьнарушений синусового ритма
Под синусовой
брадикардией понимают
такое изменение сердечного
ритма, при котором
происходит уменьшение
частоты сердечных
сокращений меньше 60
ударов в минуту,
обусловленное понижением
автоматизма синусового
узла.
26. Физиологическая синусовая брадикардия (СБ)
Причины:- физиологическая синусовая брадикардия нередка у здоровых,
особенно у физически тренированных лиц (спорцменав) в
покое.
- у 25% здоровых молодых мужчин ЧСС составляет от 60 до 50 в
минуту, во время сна происходит снижение ЧСС на 30%, что
обусловлено физиологическими колебаниями вегетативного
статуса.
Синусовая брадикардия также может быть одним из проявлений
нейроциркуляторной дистонии, возникать при массаже
каротидного синуса, давлении на глазные яблоки (рефлекс
Ашнера).
27. Виды, причины патологической синусовой брадикардии (СБ)
Экстракардиальныеэтиологические факторы СБ:
Повышение внутричерепного давления
( например при менингите, ушибе
мозга, субарахноидальном
кровоизлиянии, отёке мозга).
Некоторые инфекции (вирусный
гепатит, грипп, брюшной тиф, сепсис).
Гиперкальциемия или выраженная
гиперкалиемия.
Метаболический алкалоз.
Обтурационная желтуха.
Язвенная болезнь желудка и
двенадцатиперстной кишки.
Гипотермия.
Уремия.
Отравление фосфорорганическими
соединениями.
Интракардиальные
этиологические факторы
СБ:
• Инфаркт миокарда,
особенно нижней
локализации.
• Атеросклеротический или
постинфарктный
кардиосклероз.
• Другие заболевания сердца
с органическим или
функциональным
повреждением СА-узла, в
том числе при синдроме
слабости синусового узла.
28. Патогенез синусовой брадикардии
• У здоровых людей синусовая брадикардиясвидетельствует о хорошей тренированности сердечнососудистой системы.
• Экстракардиальные причины обуславливают
токсические воздействия на синусовый узел или
преобладание активности парасимпатической
нервной системы (вагусные воздействия).
• Интракардиальная форма синусовой брадикардии
возникает при органическом или функциональном
повреждении синусового узла. Интракардиальная
форма синусовой брадикардии нередко
сопровождается другими признаками синдрома
слабости синусового узла (СССУ) .
29. Клинические проявления синусовой брадикардии
Небольшое нарушение синусового ритма протекает убольного без каких-либо симптомов.
Однако, как правило, симптомы брадикардии сердца
проявляются следующим образом:
• головокружение;
• холодный пот;
• слабость;
• обмороки (как следствие кислородного голодания);
• пониженный пульс (меньше 40 ударов в минуту).
Определить тот или иной вид аритмии можно с помощью
ЭКГ. Электрокардиограмма покажет значительное
уменьшение сокращений сердца и увеличенные
определенные интервалы (P-Q или T-P).
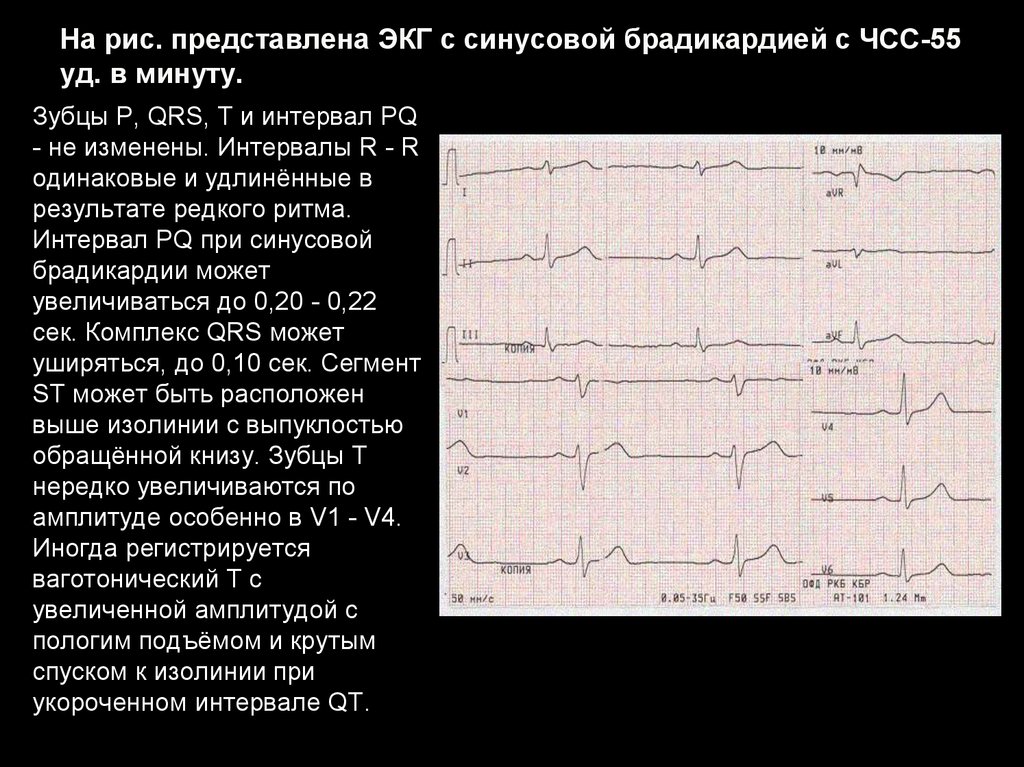
30. На рис. представлена ЭКГ с синусовой брадикардией с ЧСС-55 уд. в минуту.
Зубцы P, QRS, T и интервал PQ- не изменены. Интервалы R - R
одинаковые и удлинённые в
результате редкого ритма.
Интервал PQ при синусовой
брадикардии может
увеличиваться до 0,20 - 0,22
сек. Комплекс QRS может
уширяться, до 0,10 сек. Сегмент
ST может быть расположен
выше изолинии с выпуклостью
обращённой книзу. Зубцы Т
нередко увеличиваются по
амплитуде особенно в V1 - V4.
Иногда регистрируется
ваготонический Т с
увеличенной амплитудой с
пологим подъёмом и крутым
спуском к изолинии при
укороченном интервале QT.
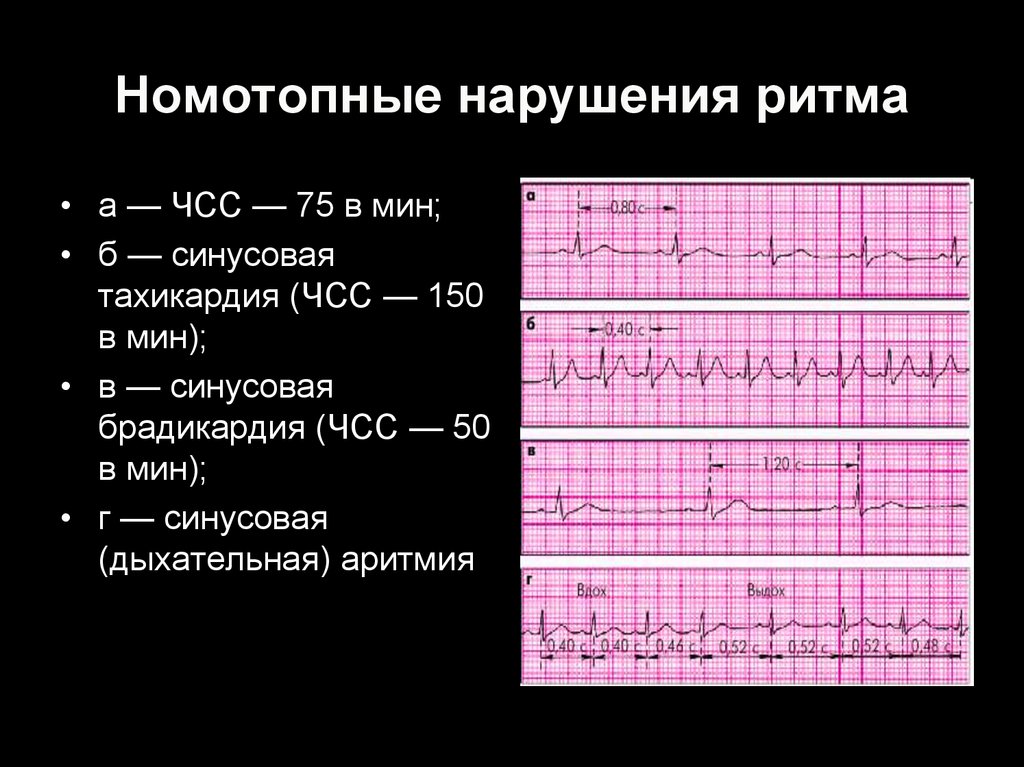
31. Номотопные нарушения ритма
• а — ЧСС — 75 в мин;• б — синусовая
тахикардия (ЧСС — 150
в мин);
• в — синусовая
брадикардия (ЧСС — 50
в мин);
• г — синусовая
(дыхательная) аритмия
32. Экстрасистолия
• Экстрасистолия (ЭС)—это преждевременное
возбуждение всего
сердца или какого-либо
его отдела, вызванное
внеочередным
импульсом, исходящим
из предсердий, АВсоединения или
желудочков.
33. Классификации экстрасистолий
1.Классификация экстрасистолий по локализации• Синусовые экстрасистолии.
• Предсердные экстрасистолии.
• Экстрасистолии из АВ соединения.
• Левожелудочковые и правожелудочковые экстрасистолии
2.Классификация экстрасистолий по времени появления в
диастоле
• Ранние экстрасистолии.
• Средние экстрасистолии.
• Поздние экстрасистолии.
3. Классификация экстрасистолий по частоте
• Редкие экстрасистолии - менее 5 в 1 мин.
• Средние экстрасистолии - от 6 до 15 в 1 мин.
• Частые экстрасистолии - более 15 в 1 мин.
4. Классификация экстрасистолий по плотности
• Одиночные экстрасистолии.
• Парные экстрасистолии.
34. Классификация экстрасистолий по этиологии
• Экстрасистолия функциональногохарактера.
• Экстрасистолия органического
происхождения.
• Экстрасистолия токсического
происхождения.
35. Этиология экстрасистолий функционального (дисрегуляторного) характера.
Функциональная экстрасистолия возникает врезультате вегетативной реакции организма
человека на одно из следующих воздействий:
• Эмоциональное напряжение.
• Курение.
• Злоупотребление кофе.
• Злоупотребление алкоголем.
• У больных с нейро-циркуляторной дистонией.
• Также функциональная экстрасистолия может
отмечаться у здоровых лиц без видимой причины
(так называемая идиопатическая экстрасистолия).
36. Этиология экстрасистолий органического происхождения.
Экстрасистолия органического происхождения, как правило,возникает в результате морфологических изменений в сердечной
мышце в виде очагов некроза, дистрофии, кардиосклероза или
метаболических нарушений.
Могут наблюдаться при следующих заболеваниях:
• ИБС, остром инфаркте миокарда.
• Артериальной гипертонии.
• Миокардитах.
• Постмиокадитическом кардиосклерозе.
• Кардиомиопатиях.
• Застойной недостаточности кровообращения.
• Перикардитах.
• Пороках сердца (прежде всего при пролапсе митрального
клапана).
• Хроническом легочном сердце.
• Оперативных вмешательствах на сердце.
• «Сердце спортсмена».
37. Этиология экстрасистолий токсического происхождения.
Экстрасистолии токсического происхождениявозникают при следующих патологических
состояниях:
• Лихорадочных состояниях.
• Интоксикации.
• Воздействии антиаритмических препаратов
(проаритмический побочный эффект).
• Тиреотоксикозе.
• Приеме эуфиллина, ингаляций бетамиметиков.
38. Патогенез экстрасистолий
Основные механизмы развития экстрасистолии:• Повторный вход волны возбуждения (re-entry) в участках
миокарда или проводящей системы сердца, отличающихся
неодинаковой скоростью проведения импульса и развитием
однонаправленной блокады проведения.
• Повышенная осцилляторная (триггерная) активность клеточных
мембран отдельных участков предсердий, АВ-соединения или
желудочков.
• Эктопический импульс из предсердий распространяется сверху
вниз по проводящей системе сердца.
• Эктопический импульс, возникающий в АВ-соединении,
распространяется в двух направлениях: сверху вниз по
проводящей системе желудочков и снизу вверх (ретроградно)
по предсердиям.
39. Особенности патогенеза желудочковой экстрасистолии:
• Одиночные мономорфные желудочковые экстрасистолии могутвозникать в результате как формирования повторного входа
волны возбуждения (re-entry), так и функционирования
механизма постдеполяризаций.
• Повторяющаяся эктопическая активность в виде нескольких
следующих друг за другом желудочковых экстрасистолий
обычно обусловлена механизмом re-entry.
• Источником желудочковых экстрасистол в большинстве случаев
являются разветвления пучка Гиса и волокна Пуркинье. Это
ведет к значительному нарушению процесса распространения
волны возбуждения по правому и левому желудочкам, что
приводит к значительному увеличению общей
продолжительности экстрасистолического желудочкового
комплекса QRS.
• При желудочковой экстрасистолии изменяется также
последовательность реполяризации.
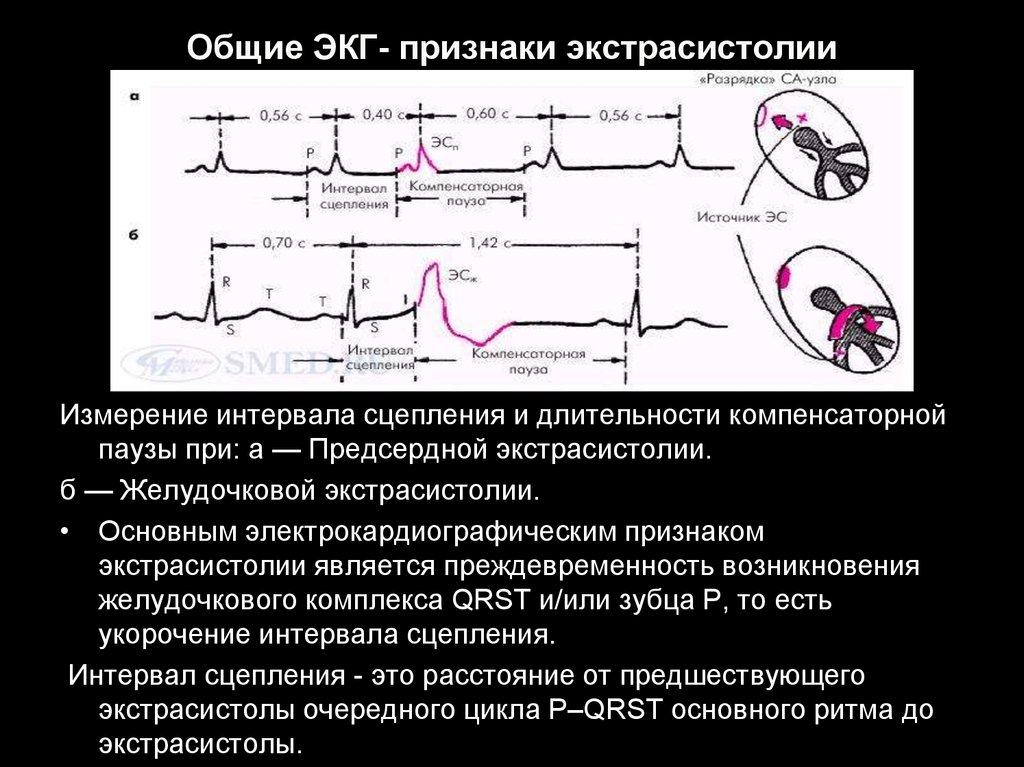
40. Общие ЭКГ- признаки экстрасистолии
Измерение интервала сцепления и длительности компенсаторнойпаузы при: а — Предсердной экстрасистолии.
б — Желудочковой экстрасистолии.
• Основным электрокардиографическим признаком
экстрасистолии является преждевременность возникновения
желудочкового комплекса QRST и/или зубца Р, то есть
укорочение интервала сцепления.
Интервал сцепления - это расстояние от предшествующего
экстрасистолы очередного цикла P–QRST основного ритма до
экстрасистолы.
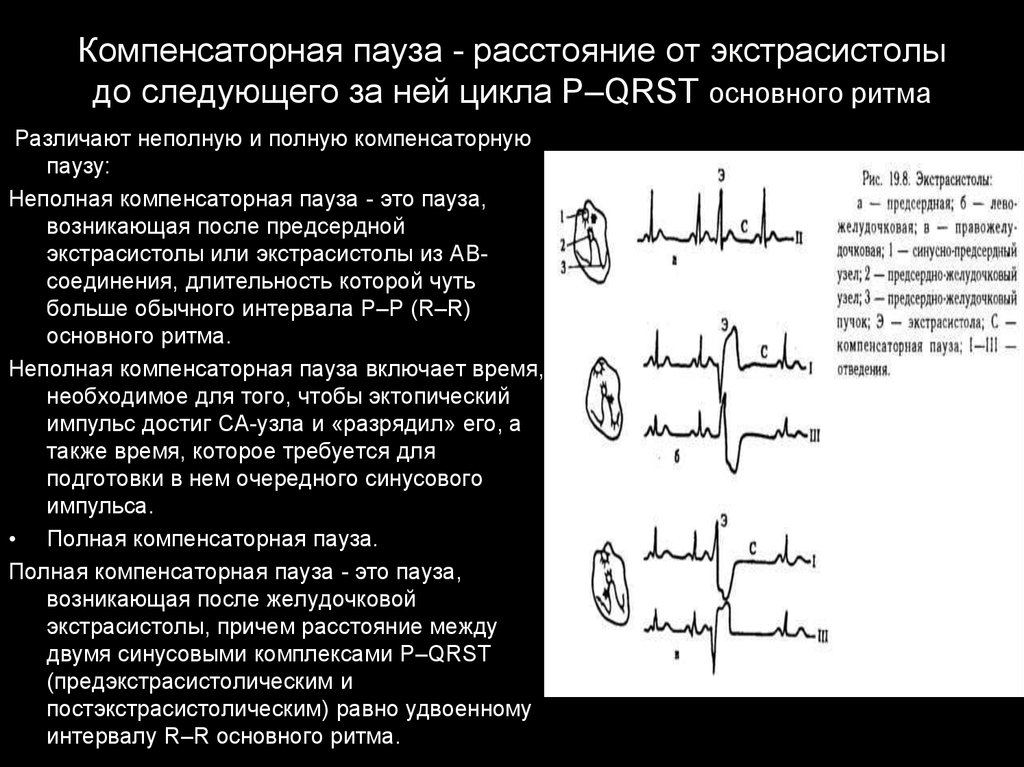
41. Компенсаторная пауза - расстояние от экстрасистолы до следующего за ней цикла P–QRST основного ритма
Различают неполную и полную компенсаторнуюпаузу:
Неполная компенсаторная пауза - это пауза,
возникающая после предсердной
экстрасистолы или экстрасистолы из АВсоединения, длительность которой чуть
больше обычного интервала P–P (R–R)
основного ритма.
Неполная компенсаторная пауза включает время,
необходимое для того, чтобы эктопический
импульс достиг СА-узла и «разрядил» его, а
также время, которое требуется для
подготовки в нем очередного синусового
импульса.
• Полная компенсаторная пауза.
Полная компенсаторная пауза - это пауза,
возникающая после желудочковой
экстрасистолы, причем расстояние между
двумя синусовыми комплексами P–QRST
(предэкстрасистолическим и
постэкстрасистолическим) равно удвоенному
интервалу R–R основного ритма.
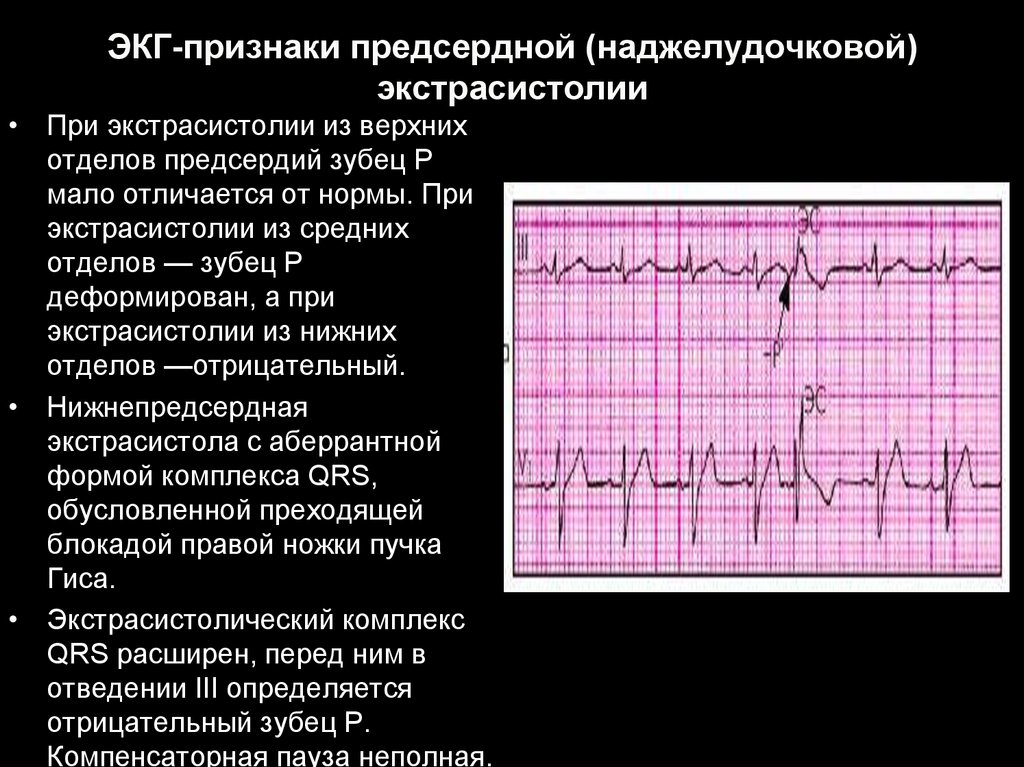
42. ЭКГ-признаки предсердной (наджелудочковой) экстрасистолии
• При экстрасистолии из верхнихотделов предсердий зубец Р
мало отличается от нормы. При
экстрасистолии из средних
отделов — зубец Р
деформирован, а при
экстрасистолии из нижних
отделов —отрицательный.
• Нижнепредсердная
экстрасистола с аберрантной
формой комплекса QRS,
обусловленной преходящей
блокадой правой ножки пучка
Гиса.
• Экстрасистолический комплекс
QRS расширен, перед ним в
отведении III определяется
отрицательный зубец Р.
Компенсаторная пауза неполная.
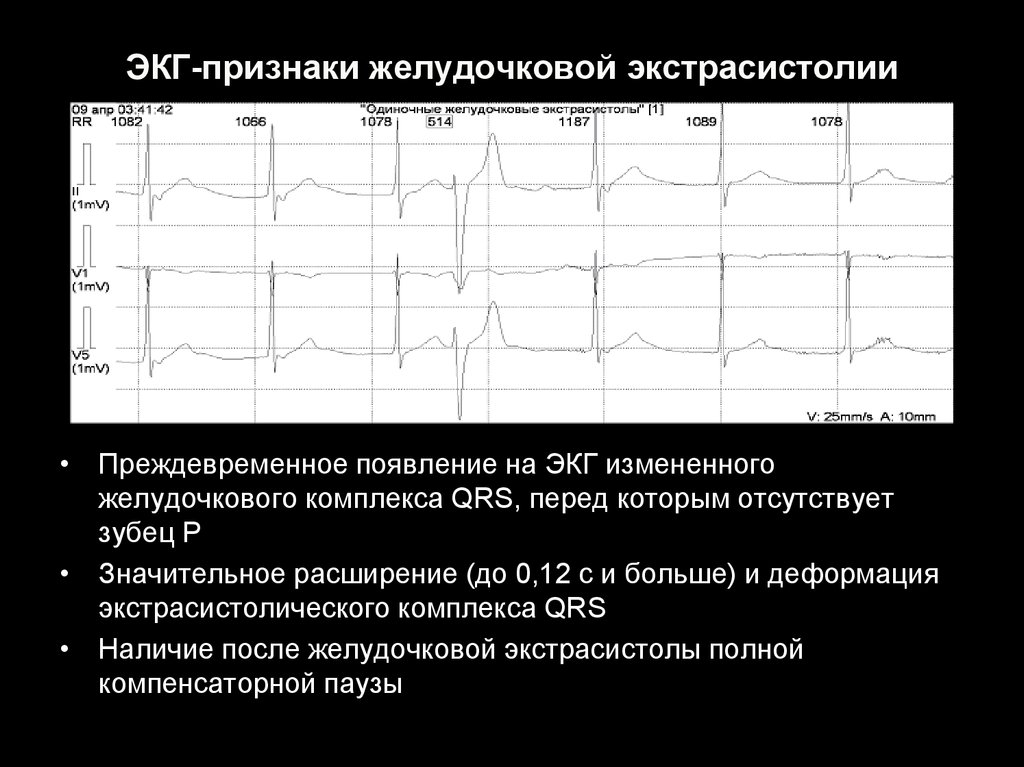
43. ЭКГ-признаки желудочковой экстрасистолии
• Преждевременное появление на ЭКГ измененногожелудочкового комплекса QRS, перед которым отсутствует
зубец Р
• Значительное расширение (до 0,12 с и больше) и деформация
экстрасистолического комплекса QRS
• Наличие после желудочковой экстрасистолы полной
компенсаторной паузы
44. Парные желудочковые мономорфные экстрасистолы
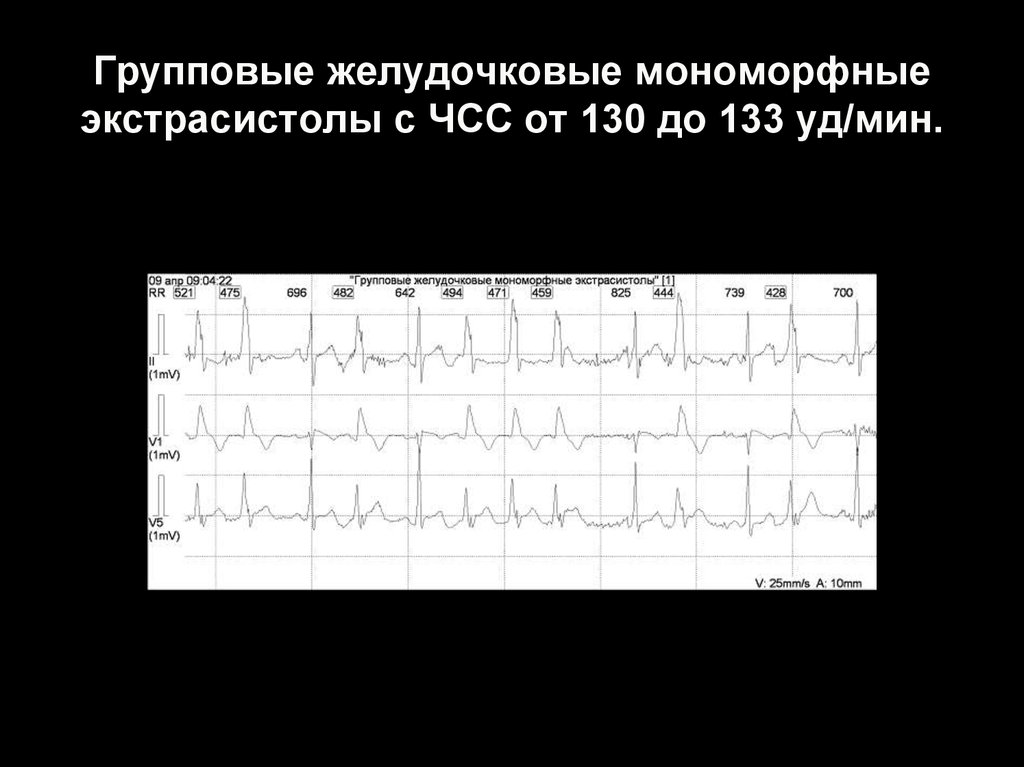
45. Групповые желудочковые мономорфные экстрасистолы с ЧСС от 130 до 133 уд/мин.
46. Клинические проявления экстрасистолии
• При одиночной экстрасистоле в момент еёвозникновения кровообращение головного
мозга может уменьшиться на 40%.
• Множественная экстрасистолия приводит к
значительному уменьшению сердечного
выброса.
• Если последующая экстрасистола
приходится на компенсаторную фазу
предыдущей, может возникнуть фибрилляция
желудочков сердца
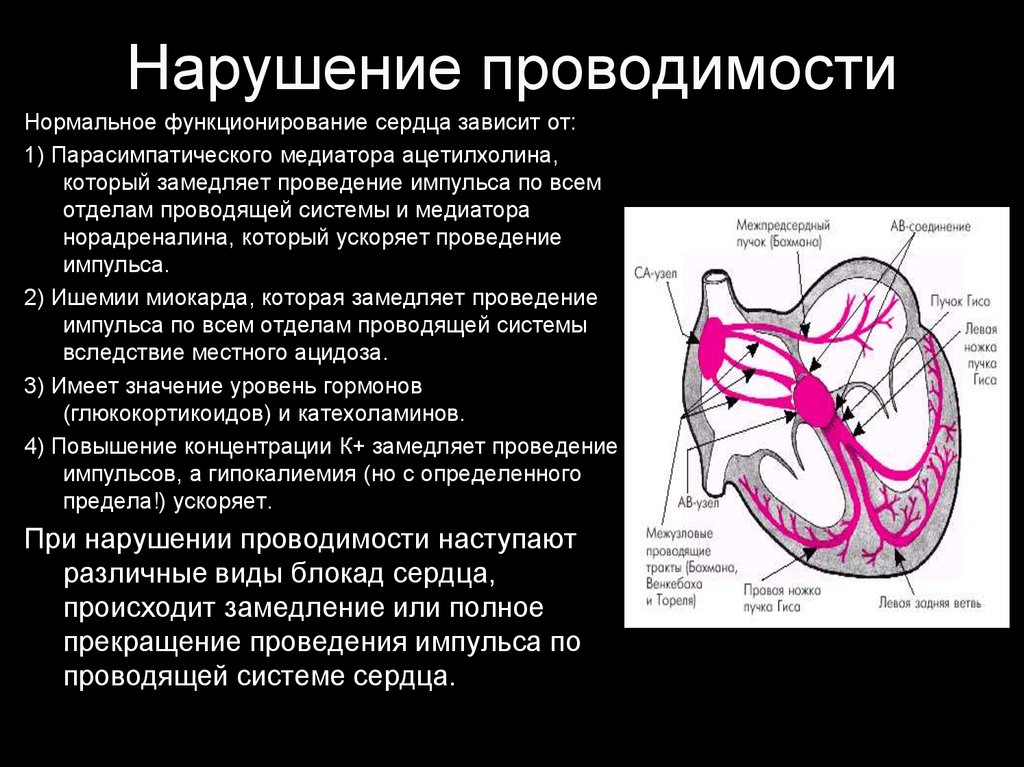
47. Нарушение проводимости
Нормальное функционирование сердца зависит от:1) Парасимпатического медиатора ацетилхолина,
который замедляет проведение импульса по всем
отделам проводящей системы и медиатора
норадреналина, который ускоряет проведение
импульса.
2) Ишемии миокарда, которая замедляет проведение
импульса по всем отделам проводящей системы
вследствие местного ацидоза.
3) Имеет значение уровень гормонов
(глюкокортикоидов) и катехоламинов.
4) Повышение концентрации К+ замедляет проведение
импульсов, а гипокалиемия (но с определенного
предела!) ускоряет.
При нарушении проводимости наступают
различные виды блокад сердца,
происходит замедление или полное
прекращение проведения импульса по
проводящей системе сердца.
48. Этиология блокад сердца
1. Органические поражения сердца: кардиосклероз, инфарктмиокарда, все миокардиты, особенно ревматического генеза,
сифилис, врожденные пороки сердца, травмы сердца, особенно
хирургические.
2. Изменение тонуса симпатической и парасимпатической
нервной системы: неврозы, ваготонии спортсменов, опухоли
мозга, вследствие медикаментозной терапии:
а) передозировка сердечных гликозидов,
б) передозировка антиаритмических средств
(бетаадреноблокаторов).
3. Электролитные нарушения, особенно гиперкалиемия:
медикаментозные, некоторые патологические состояния,
связанные с увеличением калия в организме.
При изолированном или сочетанном действии вышеуказанных
факторов могут возникать различные виды блокад.
49. Атриовентрикулярные блокады сердца (поперечная блокада)
Атриовентрикулярные блокады (АВблокады) — это нарушения проведенияэлектрического импульса от
предсердий к желудочкам.
Степень блокады:
• I степень АВ-блокады (неполной)
• II степень АВ-блокады (неполной)
• III степень АВ-блокады (полной)
50. АВ-блокада I степени.
При всех формах АВ-блокады I степени 1)сохраняется правильный синусовый ритм
2) имеется увеличение интервала Р–Q(R)
более 0,20 с (больше 0,22 с — при
брадикардии или больше 0,18 с — при
тахикардии).
Узловая проксимальная форма составляет
около 50% всех случаев АВ-блокад I
степени.
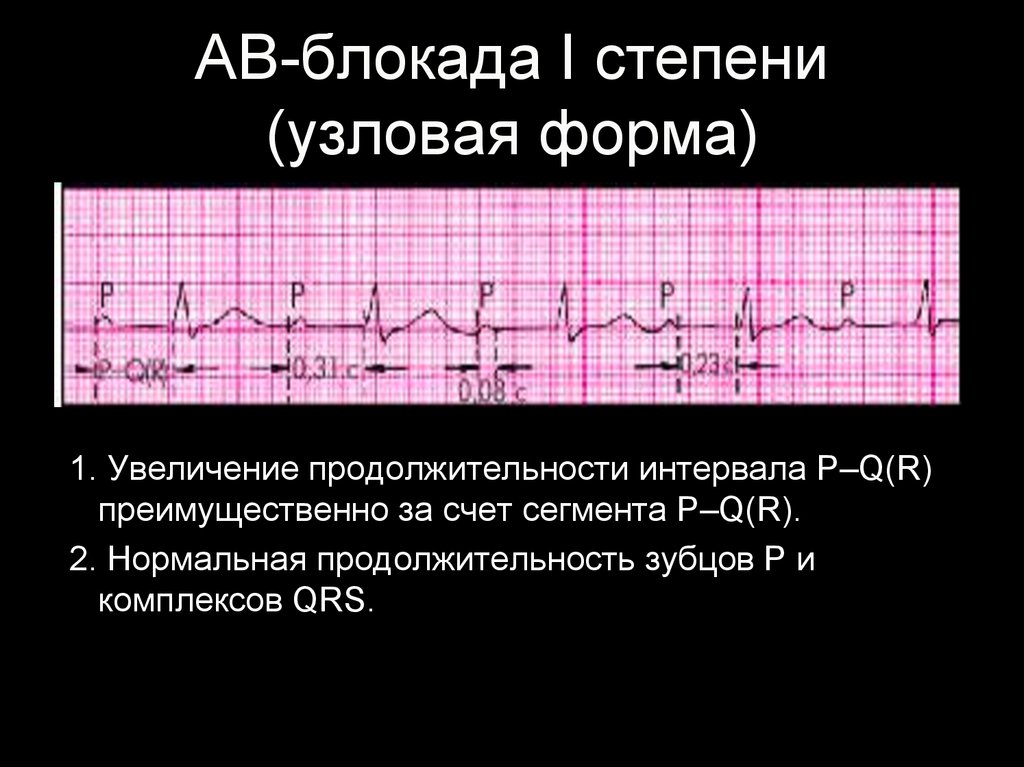
51. АВ-блокада I степени (узловая форма)
1. Увеличение продолжительности интервала P–Q(R)преимущественно за счет сегмента P–Q(R).
2. Нормальная продолжительность зубцов Р и
комплексов QRS.
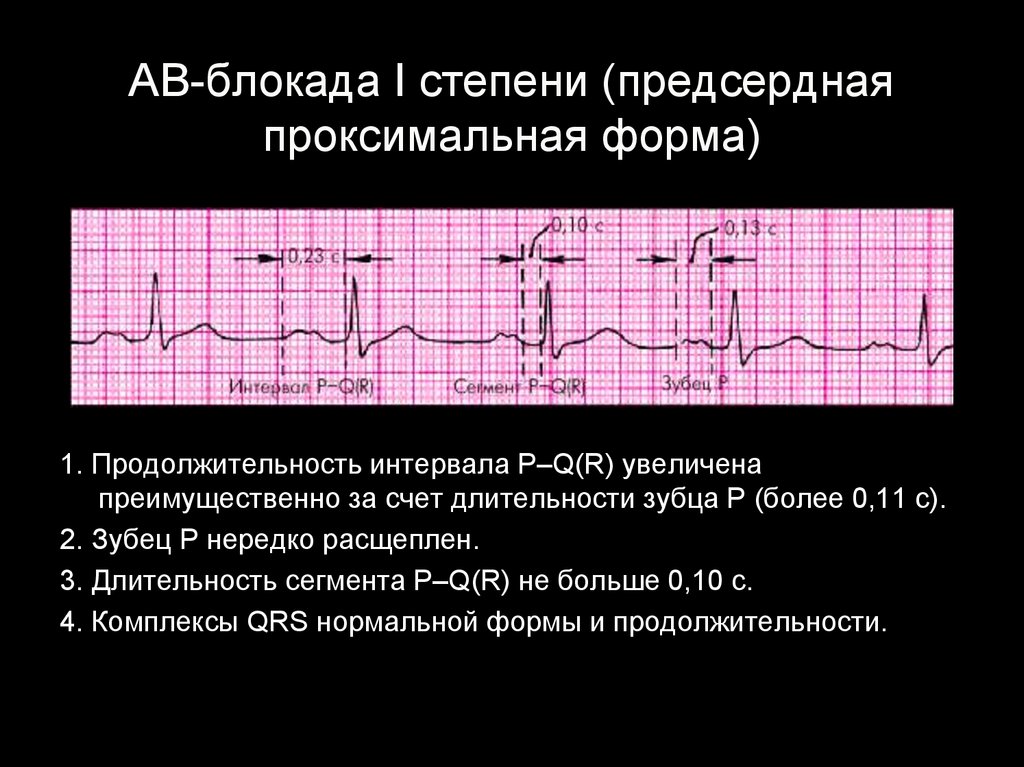
52. АВ-блокада I степени (предсердная проксимальная форма)
1. Продолжительность интервала P–Q(R) увеличенапреимущественно за счет длительности зубца Р (более 0,11 с).
2. Зубец Р нередко расщеплен.
3. Длительность сегмента Р–Q(R) не больше 0,10 с.
4. Комплексы QRS нормальной формы и продолжительности.
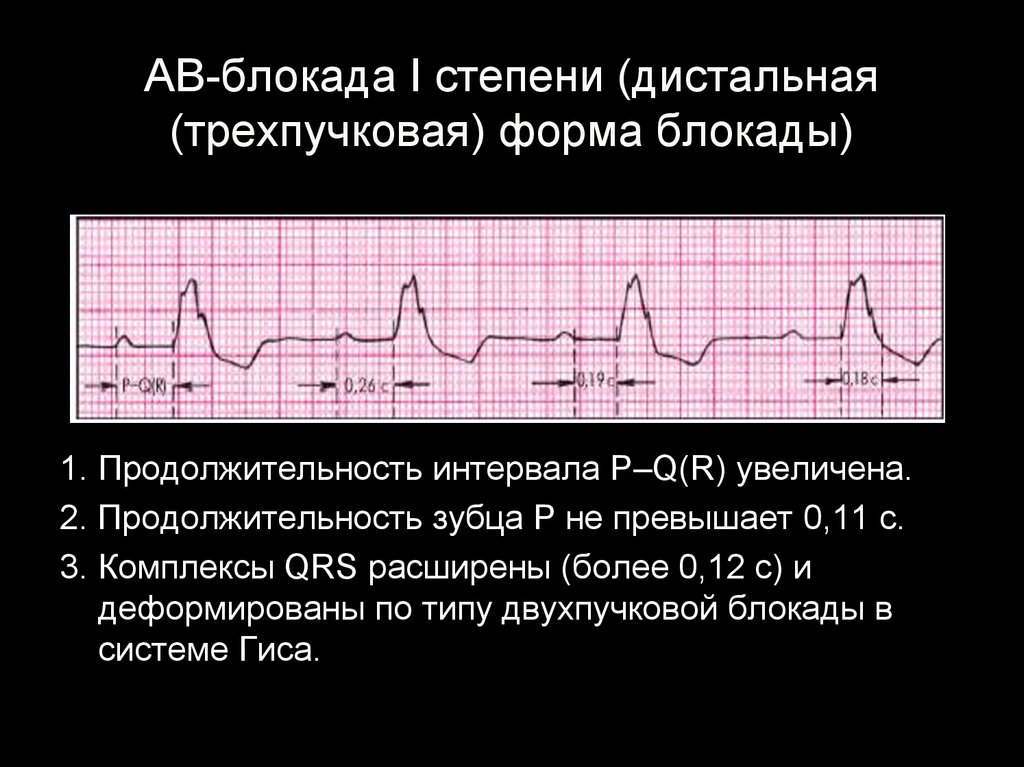
53. АВ-блокада I степени (дистальная (трехпучковая) форма блокады)
1. Продолжительность интервала P–Q(R) увеличена.2. Продолжительность зубца Р не превышает 0,11 с.
3. Комплексы QRS расширены (более 0,12 с) и
деформированы по типу двухпучковой блокады в
системе Гиса.
54. АВ-блокада II степени.
При всех формах АВ-блокады II степени:1) сохраняется синусовый, но в
большинстве случаев неправильный,
ритм
2) периодически полностью
блокируется проведение отдельных
электрических импульсов от
предсердий к желудочкам (после зубца
Р отсутствует комплекс QRSТ).
55. АВ-блокада II степени (тип I Мобитца)
1. Постепенным, от одного комплекса к другому, увеличениемдлительности интервала P–Q(R), которое прерывается
выпадением желудочкового комплекса QRST (при
сохранении на ЭКГ зубца Р).
2. После выпадения комплекса QRST вновь регистрируется
нормальный или слегка удлиненный интервал P–Q(R).
Далее все повторяется (периодика Самойлова– Венкебаха).
Соотношение зубцов Р и комплексов QRS,
зарегистрированных на ЭКГ, составляет обычно 3 : 2, 4 : 3 и
т.д. Стрелкой указано выпадение желудочкового комплекса
56. АВ-блокада II степени (тип II Мобитца) с наличием постоянного нормального (а) или увеличенного (б) интервала P–Q( R )
1. Регулярное (по типу 3 : 2; 4 : 3; 5 : 4; 6 : 5 и т.д.) илибеспорядочное выпадение комплекса QRST (при
сохранении зубца Р).
2. Наличие постоянного (нормального или удлиненного)
интервала P–Q(R) без прогрессирующего его
удлинения.
3. Иногда — расширение и деформация комплекса QRS.
57. Атриовентрикулярная блокада III степени (полная).
При всех формах АВ-блокады III степенисохраняются:
1) полное разобщение предсердного и
желудочкового ритмов
(атриовентрикулярная диссоциация)
2) регулярный желудочковый ритм.
58. Проксимальная форма АВ-блокады III степени
Водитель ритма расположен в АВ-соединении ниже местаблокады.
1. Полное разобщение предсердного и желудочкового
ритмов (атриовентрикулярная диссоциация).
2. Интервалы Р–Р и R–R постоянны, но R–R больше, чем
Р–Р.
3. Число желудочковых сокращений колеблется от 40 до
60 в мин.
4. Желудочковые комплексы QRS мало изменены (не
расширены, узкие).
59. Дистальная (трифасцикулярная) форма АВ-блокады III степени
Источник эктопического ритма желудочков расположен в одной из ветвейножек пучка Гиса.
1. Полное разобщение предсердного и желудочкового
ритмов (атриовентрикулярная диссоциация).
2. Интервалы Р–Р и R–R постоянны, но R–R больше, чем Р–
Р.
3. Число желудочковых сокращений не превышает 40–45 в
мин.
4. Желудочковые комплексы QRS уширены и
деформированы.
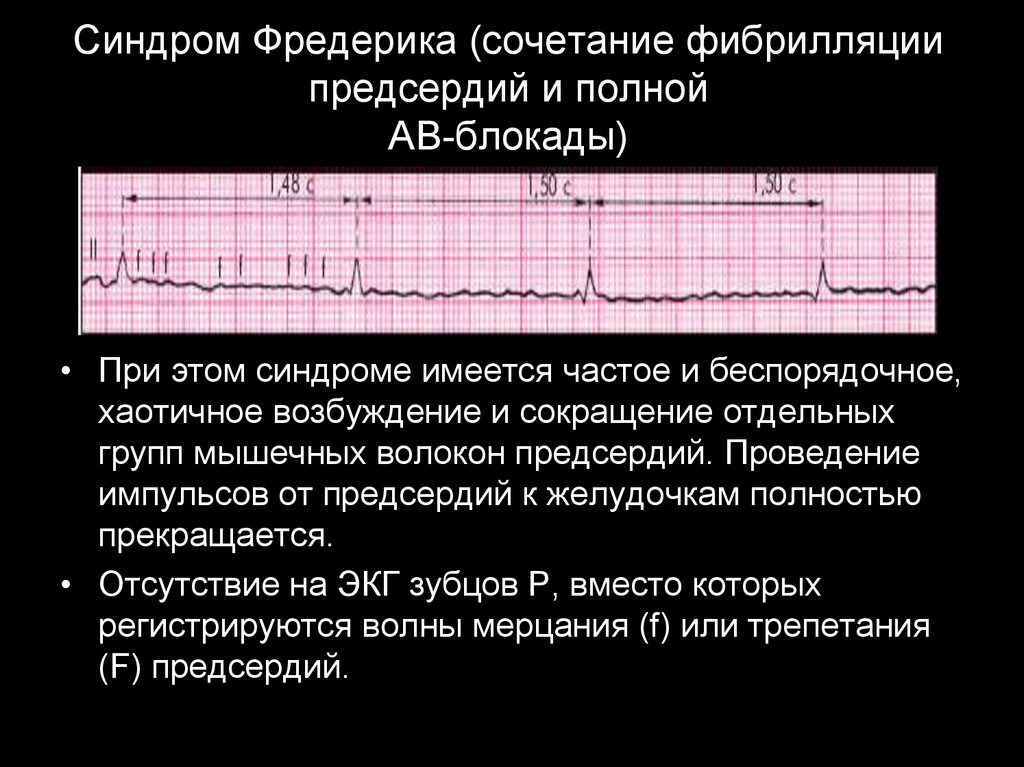
60. Синдром Фредерика (сочетание фибрилляции предсердий и полной АВ-блокады)
• При этом синдроме имеется частое и беспорядочное,хаотичное возбуждение и сокращение отдельных
групп мышечных волокон предсердий. Проведение
импульсов от предсердий к желудочкам полностью
прекращается.
• Отсутствие на ЭКГ зубцов Р, вместо которых
регистрируются волны мерцания (f) или трепетания
(F) предсердий.
61. Синдром Морганьи–Адамса–Стокса
АВ-блокада II или III степени (поперечная блокада), особенно дистальнаяформа полной АВ-блокады, часто сопровождается выраженными
гемодинамическими нарушениями, обусловленными снижением
сердечного выброса и гипоксией органов, в первую очередь головного
мозга. Особенно опасны в этом отношении длительные периоды
асистолии желудочков, т.е. периоды отсутствия эффективных
сокращений желудочков, возникающие в результате перехода АВблокады II степени в полную АВ-блокаду, когда еще не начал
функционировать новый эктопический водитель ритма желудочков,
располож Асистолия желудочков может развиваться и при резком
угнетении автоматизма эктопических центров II и III порядка при
блокаде III степени. Наконец, причиной асистолии могут служить
трепетание и фибрилляция желудочков, часто наблюдающиеся при
полной АВ-блокаде. енный ниже уровня блокады. Если асистолия
желудочков длится дольше 10–20 с, больной теряет сознание,
развивается судорожный синдром, что обусловлено гипоксией
головного мозга. Такие приступы получили название приступов
Морганьи–Адамса–Стокса. Прогноз больных с приступами Морганьи–
Адамса–Стокса плохой, поскольку каждый из этих приступов может
































 medicine
medicine








