Similar presentations:
Рак яичников (С56)
1. Рак яичников (С56)
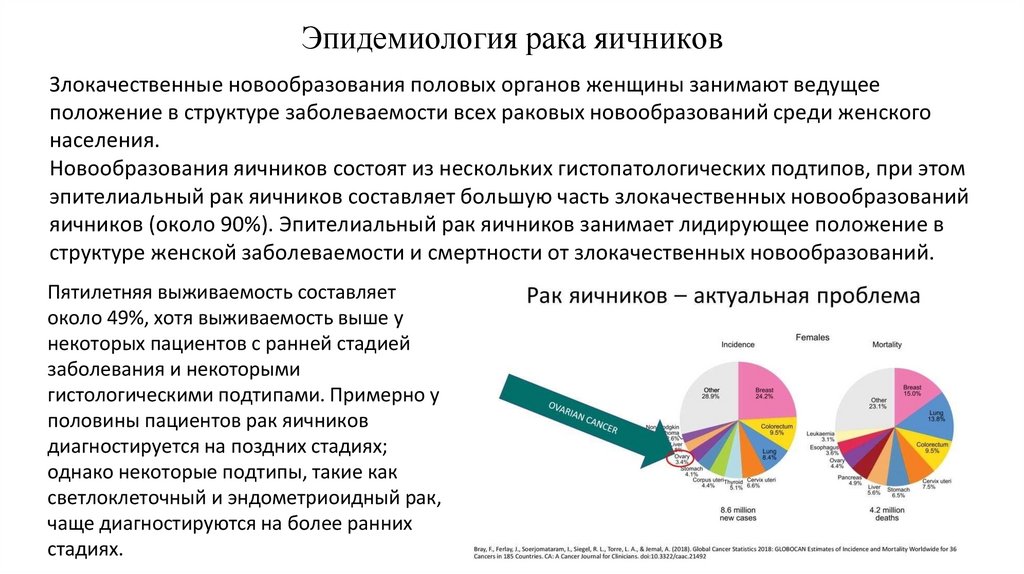
2. Эпидемиология рака яичников
Злокачественные новообразования половых органов женщины занимают ведущееположение в структуре заболеваемости всех раковых новообразований среди женского
населения.
Новообразования яичников состоят из нескольких гистопатологических подтипов, при этом
эпителиальный рак яичников составляет большую часть злокачественных новообразований
яичников (около 90%). Эпителиальный рак яичников занимает лидирующее положение в
структуре женской заболеваемости и смертности от злокачественных новообразований.
Пятилетняя выживаемость составляет
около 49%, хотя выживаемость выше у
некоторых пациентов с ранней стадией
заболевания и некоторыми
гистологическими подтипами. Примерно у
половины пациентов рак яичников
диагностируется на поздних стадиях;
однако некоторые подтипы, такие как
светлоклеточный и эндометриоидный рак,
чаще диагностируются на более ранних
стадиях.
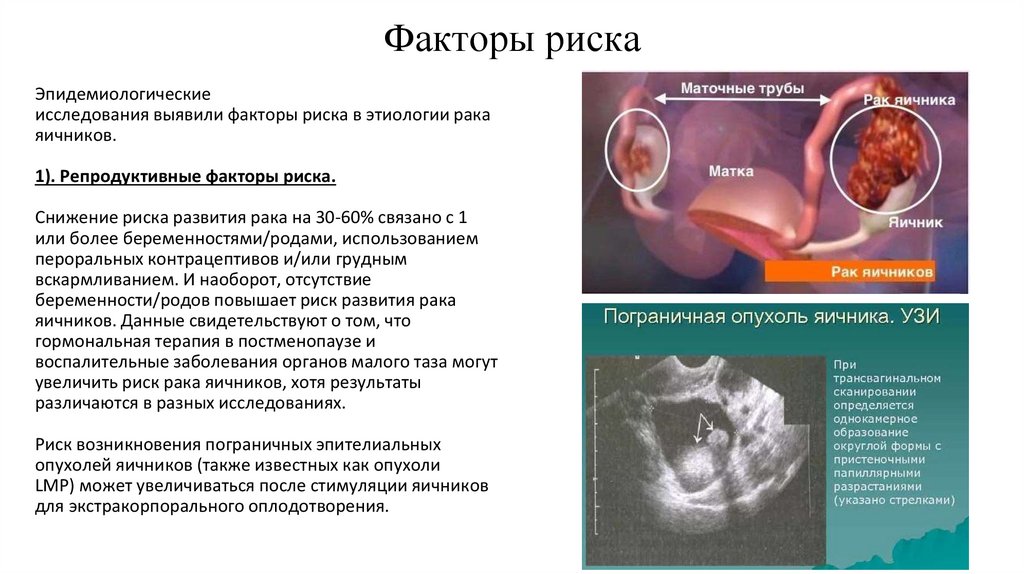
3. Факторы риска
Эпидемиологическиеисследования выявили факторы риска в этиологии рака
яичников.
1). Репродуктивные факторы риска.
Снижение риска развития рака на 30-60% связано с 1
или более беременностями/родами, использованием
пероральных контрацептивов и/или грудным
вскармливанием. И наоборот, отсутствие
беременности/родов повышает риск развития рака
яичников. Данные свидетельствуют о том, что
гормональная терапия в постменопаузе и
воспалительные заболевания органов малого таза могут
увеличить риск рака яичников, хотя результаты
различаются в разных исследованиях.
Риск возникновения пограничных эпителиальных
опухолей яичников (также известных как опухоли
LMP) может увеличиваться после стимуляции яичников
для экстракорпорального оплодотворения.
4.
2). Ожирение, курение, образ жизни и факторы рискаокружающей среды.
Исследования, оценивающие ожирение как фактор риска рака
яичников, дали противоречивые результаты, что может быть
обусловлено связью между ожирением и другими факторами
риска рака яичников (например, способностью к
деторождению, использованием пероральных
контрацептивов, менопаузальным периодом).
Риск, связанный с ожирением, может различаться в
зависимости от подтипа рака яичников и зависеть от времени и
причины увеличения веса.
Курение связано с повышенным риском развития муцинозной
карциномы, но пониженным риском светлоклеточной
карциномы.
Были исследованы факторы окружающей среды, такие как
тальк, но до сих пор они не были окончательно связаны с
развитием этого новообразования.
5.
3). Семейный анамнез и генетические факторы рискаСемейный анамнез (в основном пациенты, имеющие двух или
более родственников первой степени родства с раком яичников),
включая связь с BRCA1 и BRCA2 генотипами (синдром
наследственного рака молочной железы и яичников [НВОС]) или
семей, пораженных синдромом
Линча (синдром наследственного неполипозного
колоректального рака [HNPCC]) — связано с повышенным риском
рака яичников, особенно с ранним началом заболевания.
Помимо мутаций в BRCA1/2 и генов, связанных с синдромом
Линча (например, MLH1, MSH2, MSH6, PMS2), зародышевые
мутации во множестве других генов также связаны с
повышенным риском рака яичников (например, ATM, BRIP1,
NBN, PALB2, STK11, RAD51C, RAD51D).
Пациенты с мутациями в BRCA1/2 составляют лишь примерно
15% (диапазон 7-21%) больных раком яичников.
Исследования, проверяющие большие группы генов, показали,
что от 3% до 8% пациенток с раком яичников несут мутации в
генах, отличных от BRCA1 и BRCA2, которые, как известно,
связаны с предрасположенностью к раку яичников.
6. Классификация
К злокачественным эпителиальным опухолям яичников относят следующие гистологические типы(классификация ВОЗ, 5-е издание, 2020 г.):
• серозная карцинома;
– низкой степени злокачественности (low grade - G1);
– высокой степени злокачественности (high grade - G2 и G3);
• эндометриоидная карцинома;
– серо-муцинозная карцинома;
• муцинозная карцинома;
• светлоклеточная карцинома;
• злокачественная опухоль Бреннера;
• недифференцированная карцинома;
• смешанная эпителиальная карцинома.
7.
8. Клиническая картина
Из-за расположения яичников и природы большинства эпителиальных видов рака трудно диагностироватьрак яичников на более ранней, более излечимой стадии. Обследование пациенток с впервые
диагностированным раком яичников привело к разработке консенсусных рекомендаций по симптомам рака
яичников, позволяющих более раннее выявление пациентов, которые могут подвергаться повышенному
риску развития рака яичников на ранней стадии. Симптомы, указывающие на рак яичников, включают:
• вздутие живота
• боль в области таза или живота
• трудности с приемом пищи или быстрое чувство насыщения,
• симптомы мочеиспускания (настоятельные позывы или частые), особенно если эти
симптомы новые и частые (>12 дней в месяц) и не могут быть отнесено к любому
известному (ранее выявленному) злокачественному новообразованиям или причине.
Однако, исследования, проверяющие предложенные индексы симптомов, показали,
что они не настолько чувствительны или специфичны, как необходимо, особенно у
пациентов с ранней стадией заболевания
9. Диагностика рака яичников
❑ Жалобы и анамнезДиагностика рака яичников
▪ Всем пациенткам рекомендуется тщательный сбор жалоб и анамнеза. На ранних
стадиях РЯ может протекать бессимптомно или с незначительными явлениями
дискомфорта. При распространенном процессе заболевание манифестирует
неспецифическими симптомами: увеличение живота в объеме, диспепсические
явления, потеря веса, аппетита, болевой синдром в животе или области таза,
одышка, общая слабость.
Сбор информации о жалобах и деталях анамнеза, в том числе семейного анамнеза,
проводится с целью выявления факторов, которые могут повлиять на выбор
тактики лечения.
❑ Физикальное обследование
▪ Рекомендуется тщательный физикальное обследование. Физикальное обследование включает в себя
ректовагинальное исследование, пальпацию органов брюшной полости и всех групп
периферических лимфатических узлов, аускультацию и перкуссию легких, пальпацию молочных
желез.
Особого внимания требуют оценка состояния тяжести пациента по версии ВОЗ/ECOG и/или шкале
Карновского оценка алиментарного статуса, болевого синдрома, температуры тела,
гемодинамики, увеличения периферических лимфоузлов, наличие плеврита и асцита.
10.
❑Лабораторные диагностические исследования▪ Рекомендуется выполнять общий (клинический)
анализ крови развернутый, анализ крови
биохимический общетерапевтический с оценкой
показателей функции печени, почек, общий
(клинический) анализ мочи, исследование
свертывающей системы крови всем пациенткам с
РЯ в целях оценки состояния пациента,
определения тактики и алгоритма лечения
пациента, оценки прогноза заболевания.
▪ Рекомендуется выполнить всем пациентам
исследование уровня антигена аденогенных
раков CA 125 в крови в целях выявления РЯ и
его рецидивов.
11.
▪ При отсутствии морфологической верификации диагноза рекомендуетсярекомендуется определение секреторного белка эпидидимиса человека 4 (HE4) в
крови и определение индекса ROMA в целях оценки вероятности РЯ.
▪ При подозрении на муцинозную карциному рекомендуется,
помимо исследования уровня антигена аденогенных раков
CA 125 в крови, исследование уровня антигена аденогенных
раков CA 19-9 в крови и исследование уровня ракового
эмбрионального антигена в крови (РЭА) в сыворотке крови в
целях дифференциальной диагностики.
▪ Для женщин до 40 лет, у которых вероятность
неэпителиальных опухолей высока, рекомендуется на
диагностическом этапе выполнять исследование уровня
альфа - фетопротеина в сыворотке крови (АФП),
исследование уровня хорионического гонадотропина в
крови.
АМГ (Антимюллеров гормон) и ингибин В в крови
– определяют при подозрении на гранулезоклеточную
опухоль.
12.
• При патологическом подтверждении рака яичников, пациенток следует направить на оценкугенетического риска, а также на герминальное и соматическое тестирование (если это не было сделано
ранее).
• Поскольку герминальное и/или соматическое тестирование (мутации в генах BRCA 1/2) дает
информацию о выборе поддерживающей терапии для пациентов со стадией II-IV заболевания, у которых
наблюдается полный ответ (CR) или частичный ответ (PR) после химиотерапии первой линии на основе
платины, члены комиссии NCCN считают, что важно установить статус мутации BRCA1/2 для
пациентов, которые могут иметь право на поддерживающую терапию после завершения химиотерапии
первой линии на основе платины.
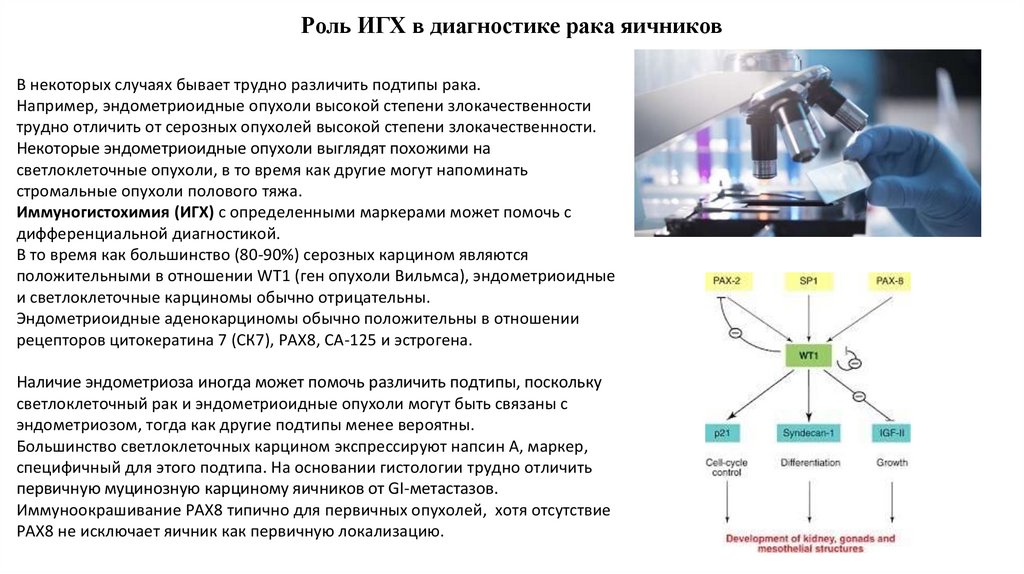
13. Роль ИГХ в диагностике рака яичников
В некоторых случаях бывает трудно различить подтипы рака.Например, эндометриоидные опухоли высокой степени злокачественности
трудно отличить от серозных опухолей высокой степени злокачественности.
Некоторые эндометриоидные опухоли выглядят похожими на
светлоклеточные опухоли, в то время как другие могут напоминать
стромальные опухоли полового тяжа.
Иммуногистохимия (ИГХ) с определенными маркерами может помочь с
дифференциальной диагностикой.
В то время как большинство (80-90%) серозных карцином являются
положительными в отношении WT1 (ген опухоли Вильмса), эндометриоидные
и светлоклеточные карциномы обычно отрицательны.
Эндометриоидные аденокарциномы обычно положительны в отношении
рецепторов цитокератина 7 (СК7), PAX8, СА-125 и эстрогена.
Наличие эндометриоза иногда может помочь различить подтипы, поскольку
светлоклеточный рак и эндометриоидные опухоли могут быть связаны с
эндометриозом, тогда как другие подтипы менее вероятны.
Большинство светлоклеточных карцином экспрессируют напсин А, маркер,
специфичный для этого подтипа. На основании гистологии трудно отличить
первичную муцинозную карциному яичников от GI-метастазов.
Иммуноокрашивание PAX8 типично для первичных опухолей, хотя отсутствие
PAX8 не исключает яичник как первичную локализацию.
14.
❑Инструментальные диагностические исследования
▪ КТ органов грудной и брюшной полости, почек и забрюшинного пространства.- Томограф делает
несколько снимков под разными углами, затем компьютер обрабатывает их и объединяет в 3Dизображение. Чтобы лучше всё рассмотреть, перед исследованием используется контрастный
препарат (контраст). Его вводят внутривенно и/или принимают внутрь в разведённом виде.
▪ ПЭТ-КТ. При исследовании используется глюкоза с радиоактивным элементом, который выделяет
небольшое, но заметное количество энергии. Клетки опухоли активней поглощают глюкозу, чем
здоровые, поэтому на изображении они будут заметнее остальных.
▪ МРТ органов малого таза. Позволяет оценить состояние мягких
тканей. Снимок создаётся с помощью мощных магнитных полей и радиоволн. При этом облучение,
как во время рентгенографии или КТ, не происходит.
▪ Эзофагогастроскопия. Проводится, чтобы исключить рак желудка, который иногда метастазирует
в яичники. Также метод позволяет оценить состояние слизистой оболочки желудка, так как
специализированное лечение рака (операция и химиотерапия) может обострить хронические
процессы (язву или гастрит).
▪ Колоноскопия. Проводится для исследования толстой кишки на предмет метастазов или иных
видов рака.
▪ Маммография/УЗИ молочных желез
15. Лечение рака яичников
❑Лечение всех стадий РЯ целесообразно начинать с выполнения циторедуктивнойоперации. Главной задачей хирурга, оперирующего РЯ, является выполнение
полной или оптимальной первичной циторедуктивной операции. Циторедуктивная
операция включает гистерэктомию, билатеральную сальпингоовариоэктомию,
удаление большого сальника на уровне большой кривизны желудка и выявленных
при ревизии опухолевых очагов. Полная циторедукция подразумевает удаление
всех видимых проявлений опухолевого процесса и означает отсутствие
макроскопически определяемой остаточной опухоли.
❑Оптимальная циторедукция допускает наличие остаточных опухолевых узлов,
размеры каждого из которых ≤ 10 мм. При неоптимальной циторедукции размеры
хотя бы одного из макроскопически определяемых остаточных опухолевых очагов
> 10 мм в диаметре.
❑Выполнение лимфаденэктомии у больных III-IV стадиями целесообразно при
полной или оптимальной циторедукции в случае подозрения на метастатическое
поражение лимфоузлов по данным предоперационного обследования или
интраоперационной ревизии.
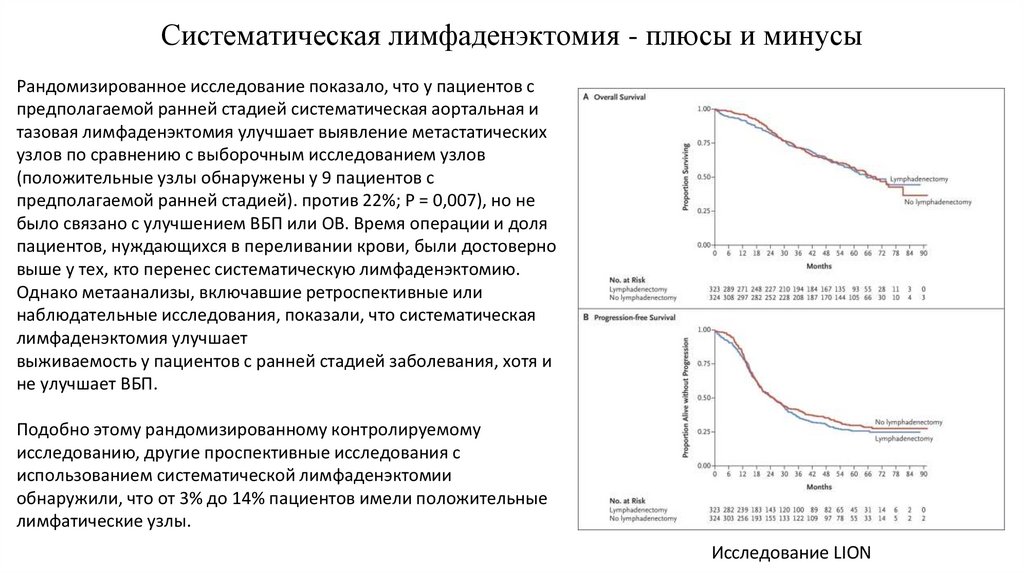
16. Систематическая лимфаденэктомия - плюсы и минусы
Рандомизированное исследование показало, что у пациентов спредполагаемой ранней стадией систематическая аортальная и
тазовая лимфаденэктомия улучшает выявление метастатических
узлов по сравнению с выборочным исследованием узлов
(положительные узлы обнаружены у 9 пациентов с
предполагаемой ранней стадией). против 22%; Р = 0,007), но не
было связано с улучшением ВБП или ОВ. Время операции и доля
пациентов, нуждающихся в переливании крови, были достоверно
выше у тех, кто перенес систематическую лимфаденэктомию.
Однако метаанализы, включавшие ретроспективные или
наблюдательные исследования, показали, что систематическая
лимфаденэктомия улучшает
выживаемость у пациентов с ранней стадией заболевания, хотя и
не улучшает ВБП.
Подобно этому рандомизированному контролируемому
исследованию, другие проспективные исследования с
использованием систематической лимфаденэктомии
обнаружили, что от 3% до 14% пациентов имели положительные
лимфатические узлы.
Исследование LION
17.
▪ Органосохраняющее хирургическое вмешательство (односторонняя сальпингоовариоэктомия срезекцией второго яичника, оментэктомия, тазовая и поясничная лимфаденэктомия и выполнение
процедур стадирования) в виде исключения возможно у молодых больных, желающих сохранить
фертильность, при высокодифференцированных серозной, эндометриоидной или муцинозной
карциномах IA и IC1 стадий при возможности тщательного диспансерного наблюдения и доказанном
отсутствии наследственного характера заболевания. При эндометриоидном гистологическом варианте в
этих случаях следует выполнить биопсию эндометрия для исключения синхронного рака эндометрия.
Лекарственное лечение после органосохраняющего лечения проводится по тем же показаниям, как и
после стандартного объема хирургического вмешательства.
▪ Малоинвазивные хирургические
вмешательства, в частности оценочная
лапароскопия, могут быть
использованы у некоторых пациентов с
поздней стадией заболевания для
оценки вероятности достижения
оптимальной циторедукции с
помощью PDS, чтобы определить,
может ли НАХТ быть лучшим
вариантом начального лечения.
Лапароскопия
18.
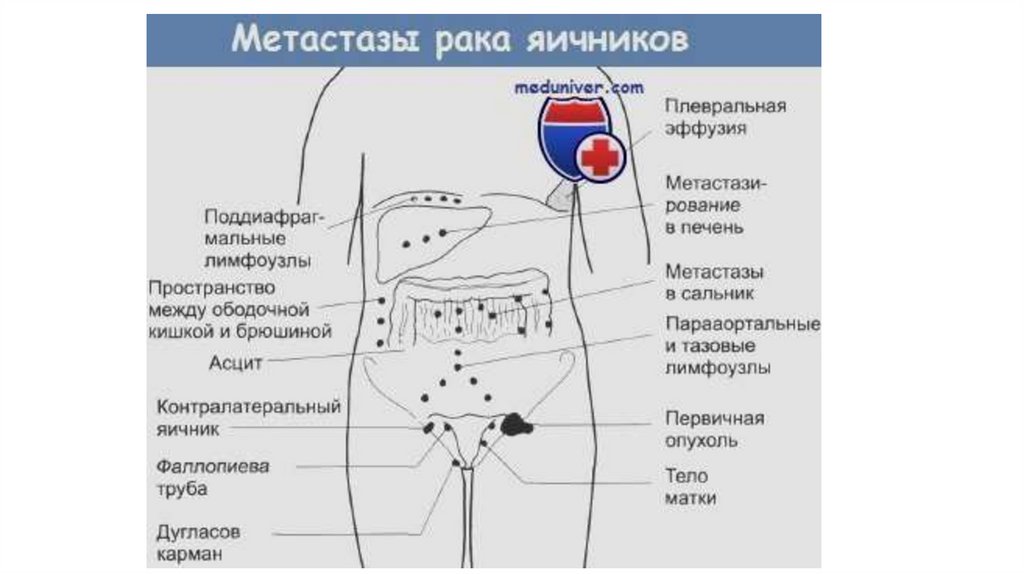
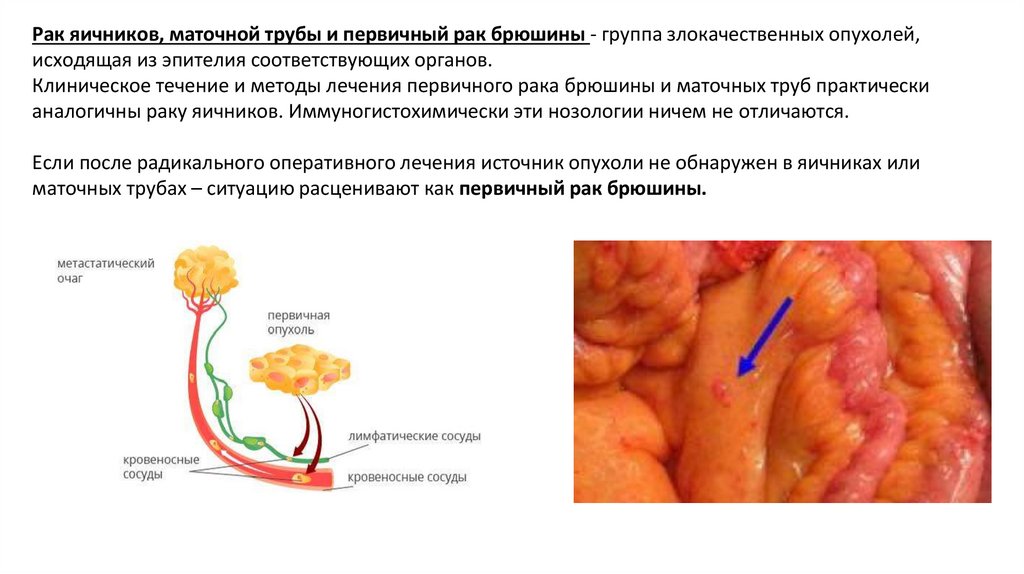
Рак яичников, маточной трубы и первичный рак брюшины - группа злокачественных опухолей,исходящая из эпителия соответствующих органов.
Клиническое течение и методы лечения первичного рака брюшины и маточных труб практически
аналогичны раку яичников. Иммуногистохимически эти нозологии ничем не отличаются.
Если после радикального оперативного лечения источник опухоли не обнаружен в яичниках или
маточных трубах – ситуацию расценивают как первичный рак брюшины.
19. HIPEC - терапия при перитонеальном канцероматозе
При распространенном раке яичников с метастазами в брюшной полости выполняется циторедуктивнаяоперация с перитонэктомией. В основе современной стратегии лечения канцероматоза брюшины лежит
концепция регионарного воздействия: циторедуктивные операции и гипертермическая
интраоперационная интраперитонеальная химиотерапия (ГИИХ/HIPEC) цисплатином (100 мг/м2). HIPECтерапия выполняется с помощью аппарата Performer HT (“RAND”, Италия).
Во время хирургического вмешательства обязательно оценивают индекс перитонеального канцероматоза
брюшины (peritoneal cancer index — PCI), измеряя узлы в 13 различных областях брюшной полости. Для
его определения вычисляется максимальный размер опухолевого узла для каждой из 13 областей
париетальной и висцеральной брюшины. Сумма баллов влияет на выбор методов лечения, включая
решение о необходимости перитонэктомии и применении внутрибрюшной химиотерапии.
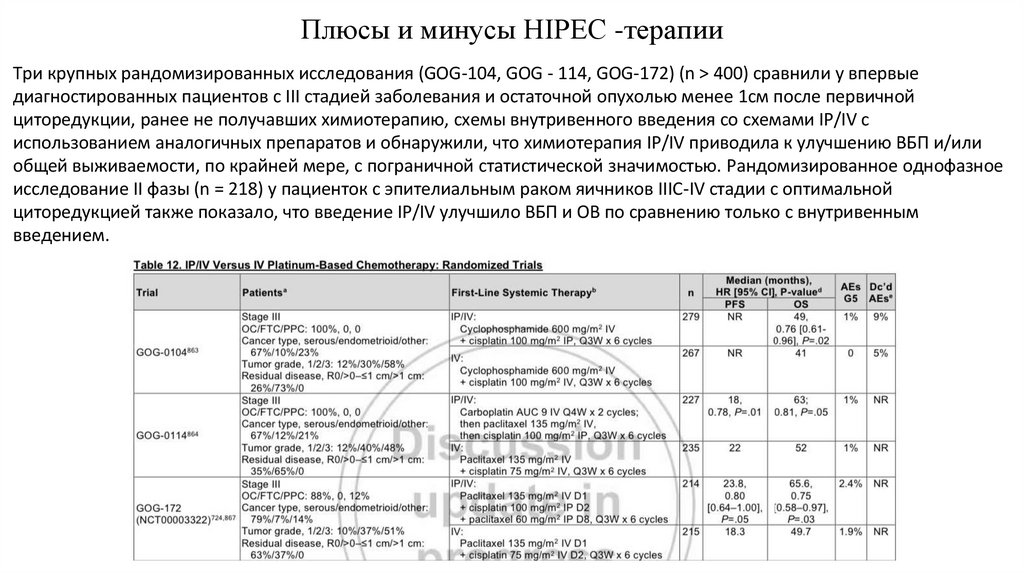
20. Плюсы и минусы HIPEC -терапии
Три крупных рандомизированных исследования (GOG-104, GOG - 114, GOG-172) (n > 400) сравнили у впервыедиагностированных пациентов с III стадией заболевания и остаточной опухолью менее 1см после первичной
циторедукции, ранее не получавших химиотерапию, схемы внутривенного введения со схемами IP/IV с
использованием аналогичных препаратов и обнаружили, что химиотерапия IP/IV приводила к улучшению ВБП и/или
общей выживаемости, по крайней мере, с пограничной статистической значимостью. Рандомизированное однофазное
исследование II фазы (n = 218) у пациенток с эпителиальным раком яичников IIIC-IV стадии с оптимальной
циторедукцией также показало, что введение IP/IV улучшило ВБП и ОВ по сравнению только с внутривенным
введением.
21.
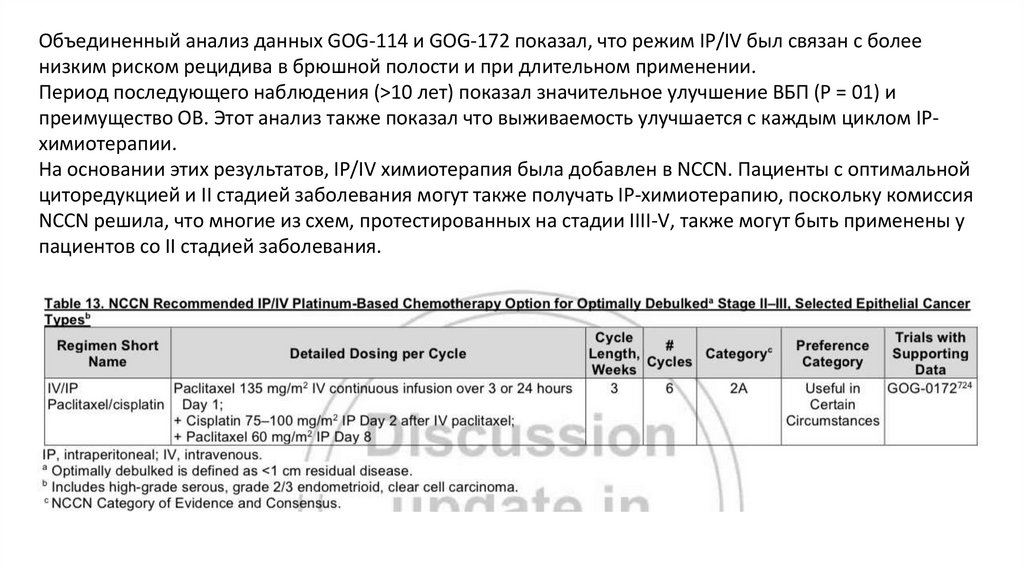
Объединенный анализ данных GOG-114 и GOG-172 показал, что режим IP/IV был связан с болеенизким риском рецидива в брюшной полости и при длительном применении.
Период последующего наблюдения (>10 лет) показал значительное улучшение ВБП (Р = 01) и
преимущество ОВ. Этот анализ также показал что выживаемость улучшается с каждым циклом IPхимиотерапии.
На основании этих результатов, IP/IV химиотерапия была добавлен в NCCN. Пациенты с оптимальной
циторедукцией и II стадией заболевания могут также получать IP-химиотерапию, поскольку комиссия
NCCN решила, что многие из схем, протестированных на стадии IIII-V, также могут быть применены у
пациентов со II стадией заболевания.
22.
Лекарственное лечение.Адъювантная и лечебная химиотерапия.
❑Решение вопроса о проведении ХТ после
операции основывается на информации о
стадии процесса, морфологическом варианте
опухоли и степени злокачественности. ХТ
желательно начинать не позднее 25 дня
после операции, поскольку отсрочка начала
ХТ позднее 25 дня приводит к ухудшению
прогноза заболевания.
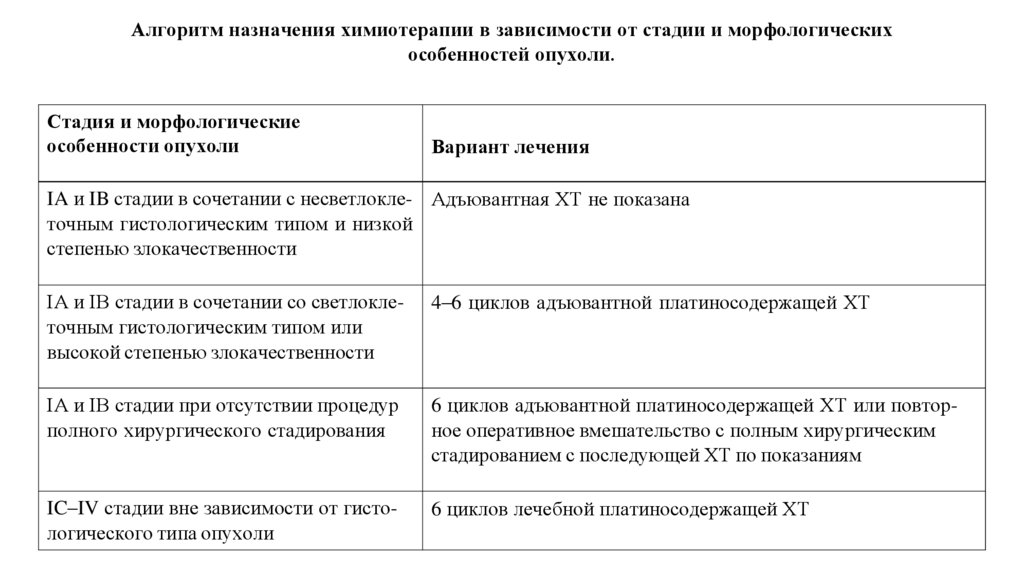
23. Алгоритм назначения химиотерапии в зависимости от стадии и морфологических особенностей опухоли.
Стадия и морфологическиеособенности опухоли
Вариант лечения
IA и IB стадии в сочетании с несветлокле- Адъювантная ХТ не показана
точным гистологическим типом и низкой
степенью злокачественности
IA и IB стадии в сочетании со светлоклеточным гистологическим типом или
высокой степенью злокачественности
4–6 циклов адъювантной платиносодержащей ХТ
IA и IB стадии при отсутствии процедур
полного хирургического стадирования
6 циклов адъювантной платиносодержащей ХТ или повторное оперативное вмешательство с полным хирургическим
стадированием с последующей ХТ по показаниям
IC–IV стадии вне зависимости от гистологического типа опухоли
6 циклов лечебной платиносодержащей ХТ
24.
Поддерживающая терапия после химиотерапии I линии▪ Назначение поддерживающей терапии основывается на данных о мутации
BRCA1/2 и/или нарушений в системе HRD.
▪ Для выявления нарушений в системе гомологичной рекомбинации (HRD)
существует единственный одобренный FDA тест компании Myriad Genetics MYRIAD MyCHoice CD+. Он включает анализ только генов BRCA1/2, а
именно мутации и оценки геномной нестабильности за счет крупных
перестроек. Оценка проводится по бальной шкале. При наличии 42 баллов и
более опухоль считается HRD позитивной, а при меньшем количестве баллов
– HRD негативной.
25. NGS (секвенирование нового поколения)
Алгоритм определения мутации генов BRCA1/2 может включать в себя ПЦР диагностику дляопределения частых типичных герминальных мутаций, но при отрицательном результате обязательно
требует полного геномного секвенирования (NGS) для исключения редких герминальных и соматических
мутаций.
NGS секвенирование позволяет рассмотреть все
мутации в заданном списке генов в рамках одного
исследования (исследование панели генов), давая
полную картину имеющихся мутаций, что позволяет
избежать дополнительного тестирования.
Выполняется это исследование в срок 20-30
рабочих дней. Рыночная цена достигает 500.000
рублей – этот анализ находится в открытом доступе,
в России через некоторые лаборатории его можно
запросить. Безусловно, онкологи столкнулись с
трудностями тестирования, поскольку ПЦРдиагностика доступна в нашей стране, но
проведение полного геномного секвенирования
полностью ложится финансовым бременем на
пациентку.
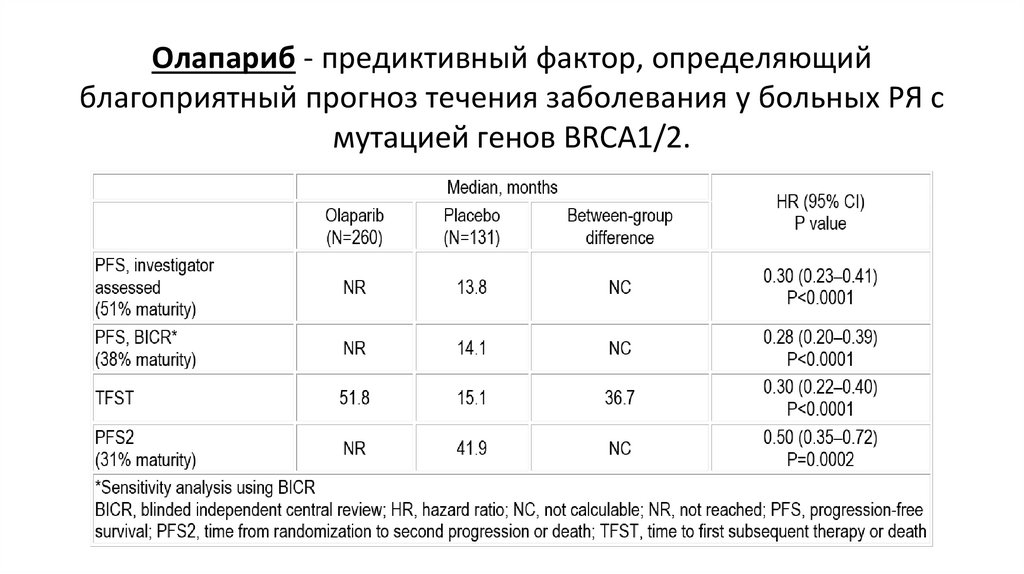
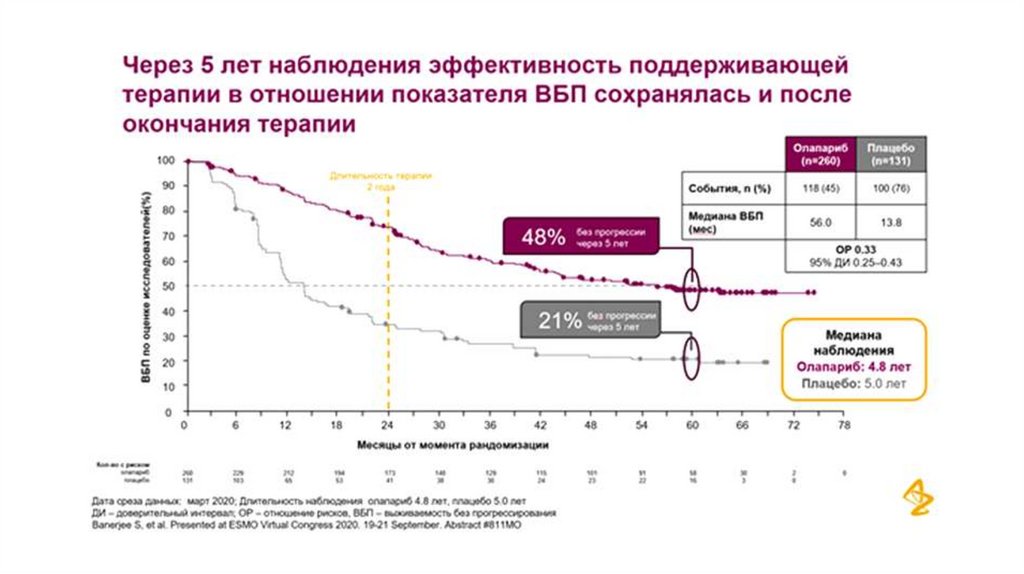
26. Олапариб - предиктивный фактор, определяющий благоприятный прогноз течения заболевания у больных РЯ с мутацией генов BRCA1/2.
27.
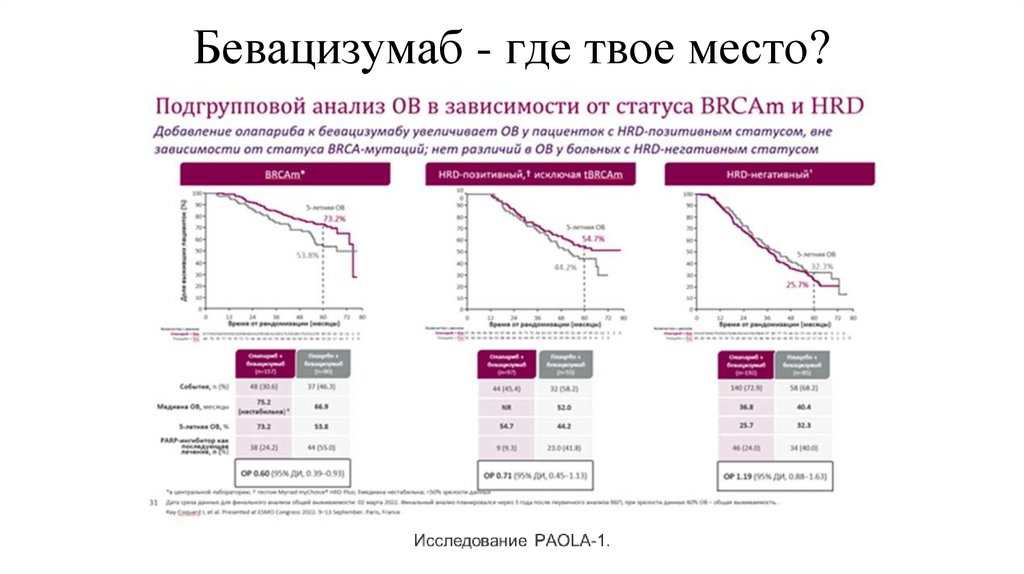
28. Бевацизумаб - где твое место?
29.
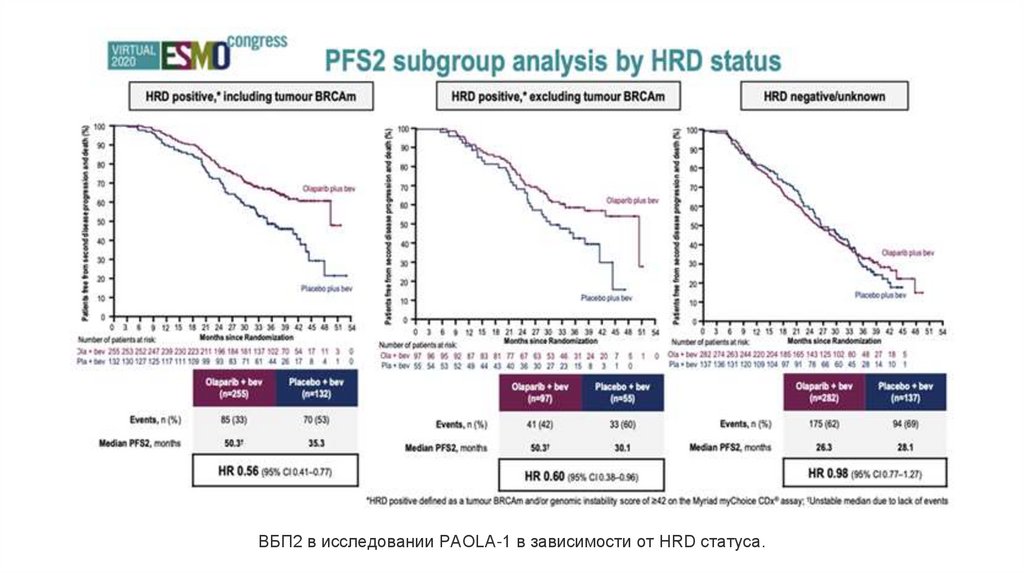
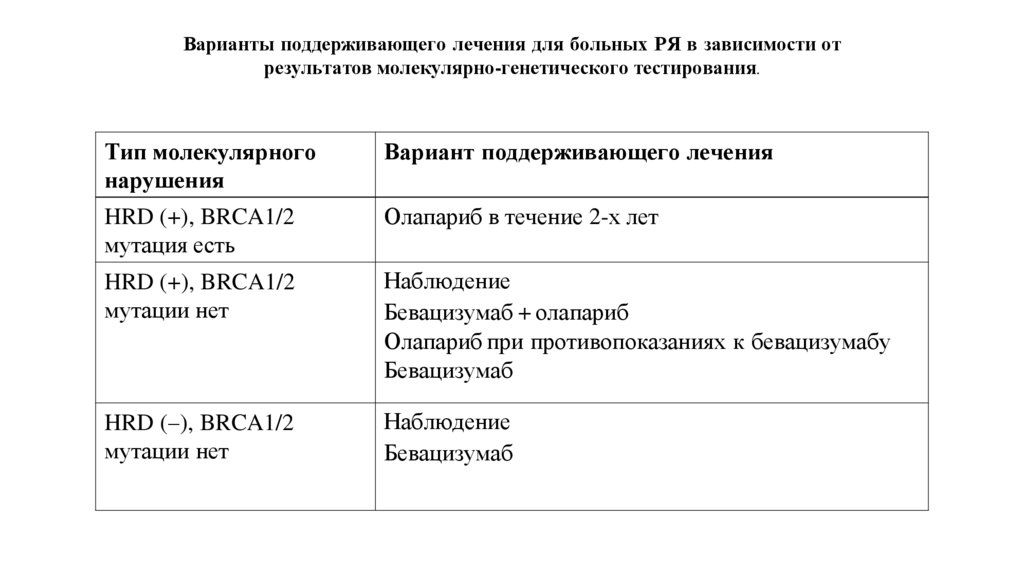
ВБП2 в исследовании PAOLA-1 в зависимости от HRD статуса.30. Варианты поддерживающего лечения для больных РЯ в зависимости от результатов молекулярно-генетического тестирования.
Тип молекулярногонарушения
Вариант поддерживающего лечения
HRD (+), BRCA1/2
мутация есть
Олапариб в течение 2-х лет
HRD (+), BRCA1/2
мутации нет
Наблюдение
Бевацизумаб + олапариб
Олапариб при противопоказаниях к бевацизумабу
Бевацизумаб
HRD (–), BRCA1/2
мутации нет
Наблюдение
Бевацизумаб
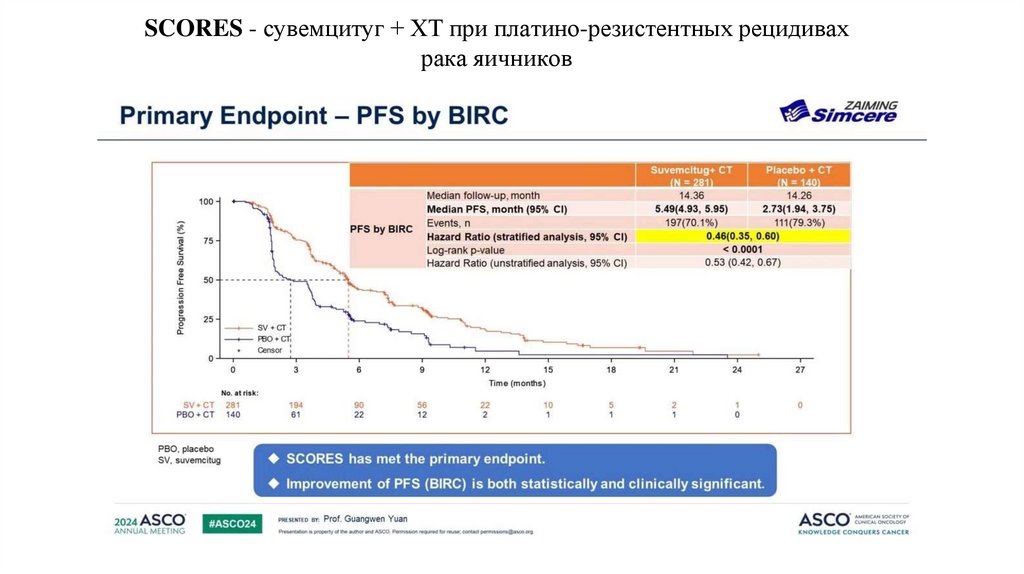
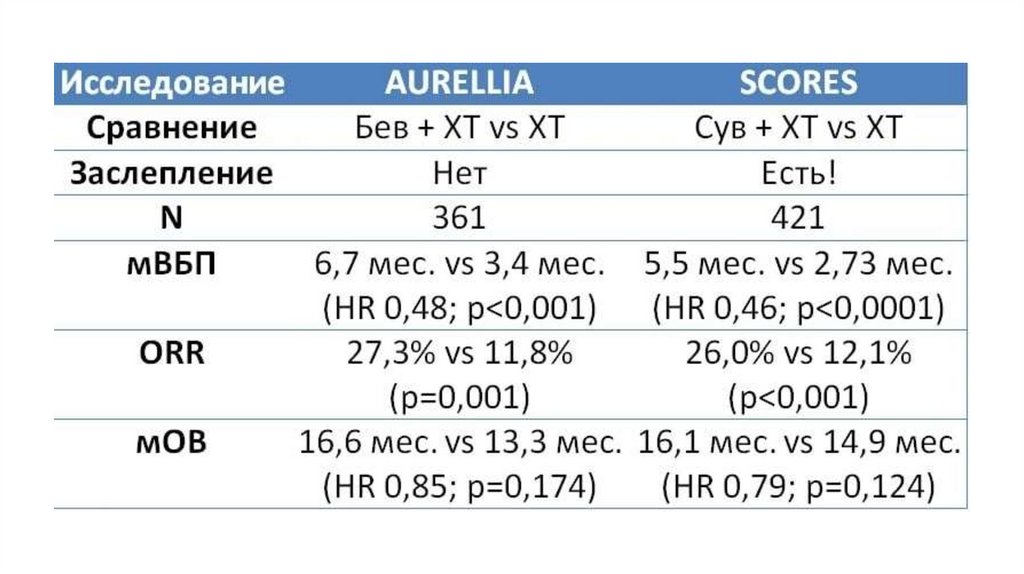
31. SCORES - сувемцитуг + ХТ при платино-резистентных рецидивах рака яичников
32.
33.
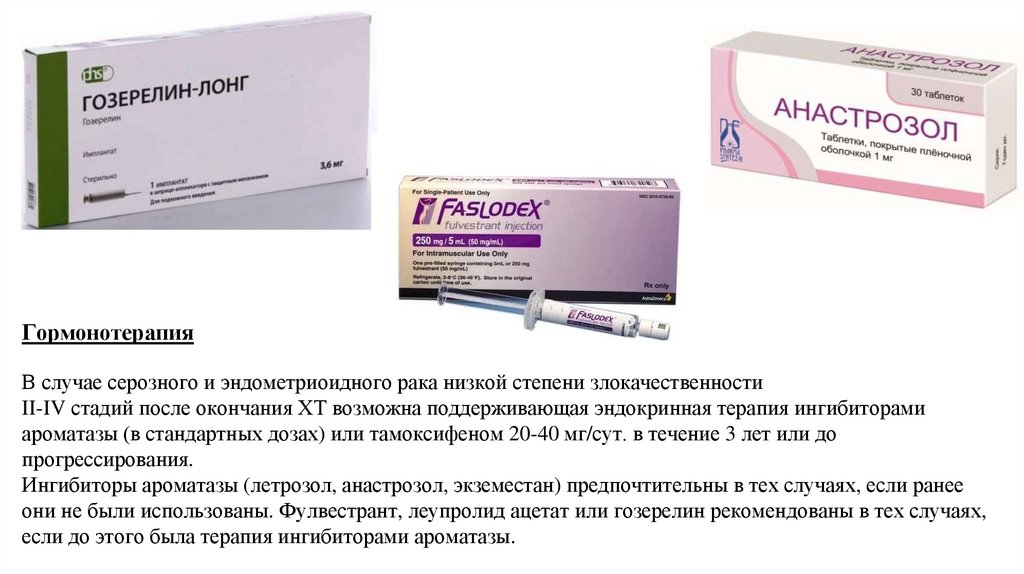
ГормонотерапияВ случае серозного и эндометриоидного рака низкой степени злокачественности
II-IV стадий после окончания ХТ возможна поддерживающая эндокринная терапия ингибиторами
ароматазы (в стандартных дозах) или тамоксифеном 20-40 мг/сут. в течение 3 лет или до
прогрессирования.
Ингибиторы ароматазы (летрозол, анастрозол, экземестан) предпочтительны в тех случаях, если ранее
они не были использованы. Фулвестрант, леупролид ацетат или гозерелин рекомендованы в тех случаях,
если до этого была терапия ингибиторами ароматазы.
34. Наблюдение после первичного лечения
Принципы наблюдения за больными РЯ после первичного лечения до конца не определены.Результаты крупного международного исследования MRC OV-05 продемонстрировали отсутствие
необходимости тщательного инструментального обследования
с целью максимально раннего выявления рецидива. ХТ ІІ линии целесообразно начинать
при появлении клинических симптомов. Раннее начало ХТ II линии, например, при маркерном
рецидиве, не увеличивает продолжительность жизни, но ухудшает ее качество за счет побочных
эффектов лечения. По этой причине члены рабочей группы предлагают следующий алгоритм
наблюдения за больными:
• определение концентрации СА125 в плазме крови, осмотр гинеколога и УЗИ брюшной полости и
малого таза, забрюшинного пространства 1 раз в 3 мес. в течение первых 2 лет, 1 раз в 4 мес. - в
течение 3-го года, далее — каждые 6 мес.;
• углубленное обследование (КТ брюшной полости и малого таза, рентгенография/КТ грудной
клетки, ПЭТ-КТ в случае планирования хирургического лечения) показано при росте СА125,
появлении жалоб или выявлении патологии при гинекологическом осмотре или узи.











 medicine
medicine








