Similar presentations:
Акушерские кровотечения
1. Акушерские кровотечения
2. Кровотечения в акушерстве классифицируются:
Кровотечения в первой половине беременности;Кровотечения во второй половине беременности;
Кровотечения в родах;
Кровотечения в раннем послеродовом периоде;
3. Кровотечения в первой половине беременности
Основные причины:Самопроизвольные выкидыши
Внематочная беременность
Пузырный занос
4. Самопроизвольный выкидыш (аборт).
Самопроизвольным абортом (выкидышем)считается прерывание беременности в
течение первых 22 недель.
Различают ранний аборт (до 12 недель
беременности), и поздний (от 13 до 22 недель
беременности).
Если самопроизвольный аборт повторяется более
2 раз, то говорят о привычном выкидыше.
Частота самопроизвольных выкидышей составляет
2—8% от общего числа беременностей.
5. Причины самопроизвольных абортов
задержка полового развития (инфантилизм);предшествовавшие искусственные аборты (особенно прерывание
первой беременности);
дисфункция желез внутренней секреции;
истмико-цервикальная недостаточность;
внутриматочные сращения;
острые и хронические инфекционные заболевания и интоксикации;
резус-конфликт;
опухоли половых органов и др.;
физические факторы (ушибы, поднятие тяжести) оказывают
действие только при предрасполагающих причинах;
психический фактор (стрессы, переживания);
гормональные расстройства;
вредные привычки;
пороки развития матки;
6. Стадии самопроизвольного выкидыша
Угрожающий выкидыш: сопровождается болями ноющего или тупого характеравнизу живота. Такое состояние считается обратимым, и при успешном лечении
беременность можно сохранить. Кровянистые выделения обычно отсутствуют.
Начавшийся выкидыш: сопровождается незначительным кровотечением, боли носят
схваткообразный характер. Угрожающий и начавшийся выкидыш протекают на фоне
вполне удовлетворительного состояния. Показана госпитализация для решения вопроса
о сохранении беременности. Беременность сохранить еще можно, но прогноз хуже, чем
при угрожающем аборте.
Аборт в ходу: сопровождается обильным кровотечением, боли носят схваткообразный
характер; меняется общее состояние, которое зависит от величины кровопотери.
Необходима срочная госпитализация. Сохранение беременности невозможно; в
стационаре выполняются выскабливание полости матки и возмещение кровопотери (в
зависимости от ее объема).
Неполный самопроизвольный аборт сопровождается обильными кровянистыми
выделениями темно-красного цвета, со сгустками. Все это сопровождается
схваткообразными болями внизу живота. Неотложная помощь заключается
в выскабливании полости матки и возмещении кровопотери.
Полный самопроизвольный выкидыш наблюдается чаще в ранние сроки
беременности. Матка сокращается, канал шейки матки закрывается и кровотечение
прекращается, так как плодное яйцо полностью выделилось из матки. Неотложной
помощи не требуется. В стационаре проводится диагностическое выскабливание полости
матки, чтобы удостовериться нет ли там остатков плодного яйца.
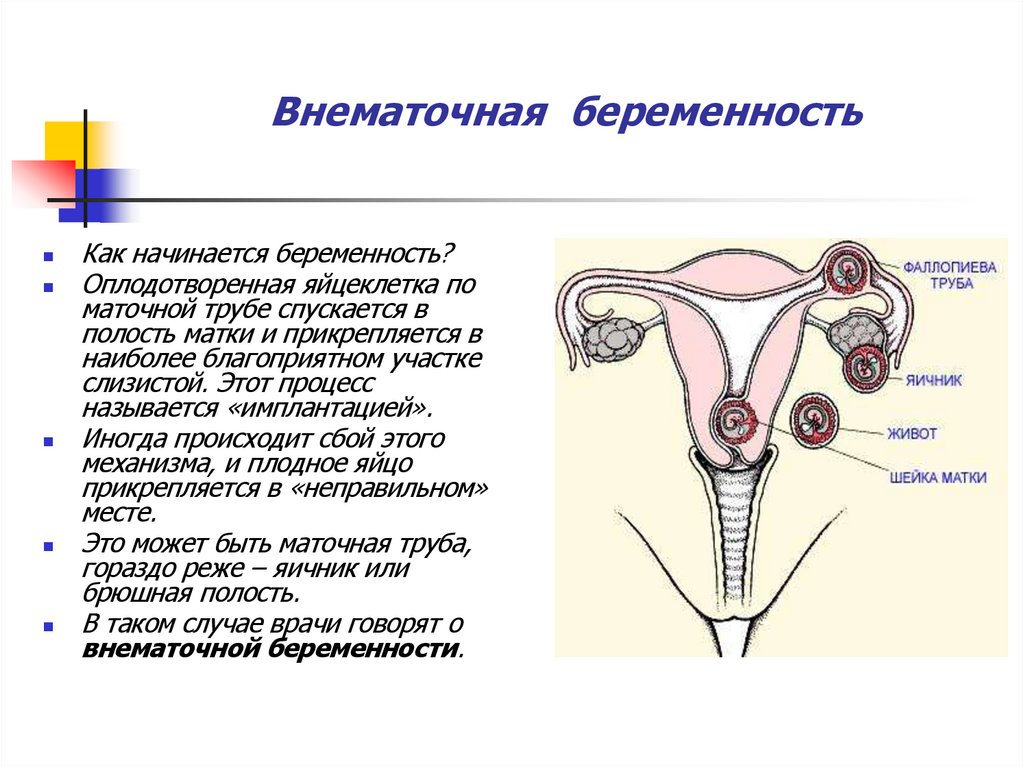
7. Внематочная беременность
Как начинается беременность?Оплодотворенная яйцеклетка по
маточной трубе спускается в
полость матки и прикрепляется в
наиболее благоприятном участке
слизистой. Этот процесс
называется «имплантацией».
Иногда происходит сбой этого
механизма, и плодное яйцо
прикрепляется в «неправильном»
месте.
Это может быть маточная труба,
гораздо реже – яичник или
брюшная полость.
В таком случае врачи говорят о
внематочной беременности.
8. Факторы риска развития внематочной беременности:
Перенесенные ранеесальпингоофорит,
эндомиометрит, аборты;
Нарушение гормональной
функции яичников;
Генитальный инфантилизм;
Эндометриоз;
Перенесенные операции на
внутренних половых органах;
Повышенная активность
трофобласта;
Психоэмоциональные стрессы;
ВМС, ЭКО;
9. Клиника внематочной беременности
Клинически ВМБ протекает также каки обычная беременность;
Иногда на фоне задержки
менструации могут быть мажущие
кровянистые выделения;
Могут быть тянущие боли внизу
живота, больше на стороне трубы, в
которой находится плод;
Боли могут иррадиировать в
поясницу, прямую кишку, бедро;
Основные же клинические симптомы
при ВМБ появляются при ее
прерывании (обычно это 6-7 неделя);
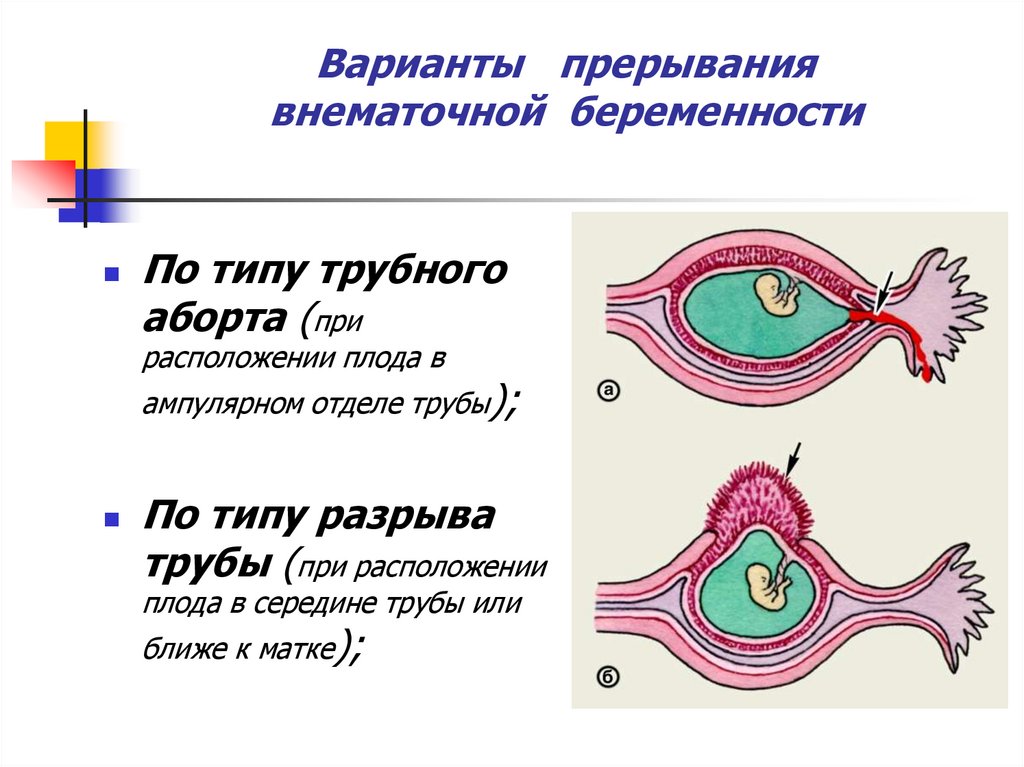
10. Варианты прерывания внематочной беременности
По типу трубногоаборта (при
расположении плода в
ампулярном отделе трубы);
По типу разрыва
трубы (при расположении
плода в середине трубы или
ближе к матке);
11. Симптомы прервавшейся внематочной беременности
По типу разрыва трубыВнезапное начало с острых,
кинжальных болей внизу
живота или в подвздошной
области;
Затем присоединяются
симптомы внутреннего
кровотечения:
Слабость, головокружение,
шум в ушах;
Бледность кожных покровов,
снижение АД, частый и
нитевидный РS;
По типу трубного аборта
Постепенное начало с
тянущих болей внизу
живота, переходящих в
схваткообразный характер;
Затем появляются симптомы
внутреннего кровотечения;
Состояние больной при этом
зависит от степени
кровотечения;
Объем кровопотери при ВМБ
может составлять от 500мл
до 1200мл;
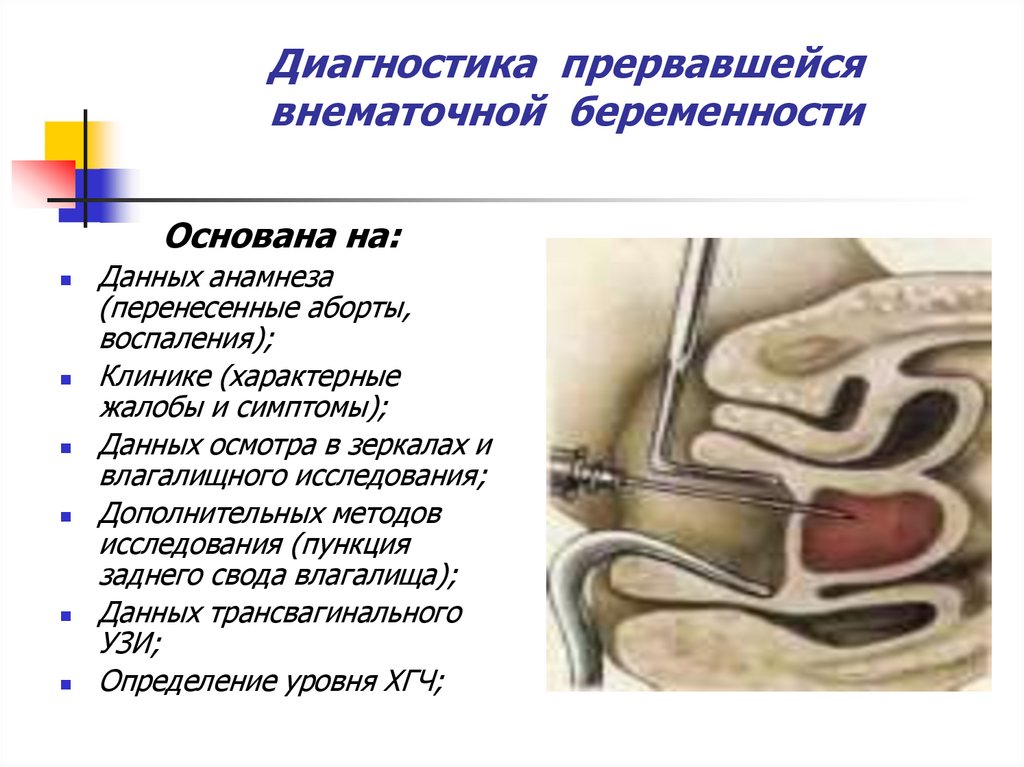
12. Диагностика прервавшейся внематочной беременности
Основана на:Данных анамнеза
(перенесенные аборты,
воспаления);
Клинике (характерные
жалобы и симптомы);
Данных осмотра в зеркалах и
влагалищного исследования;
Дополнительных методов
исследования (пункция
заднего свода влагалища);
Данных трансвагинального
УЗИ;
Определение уровня ХГЧ;
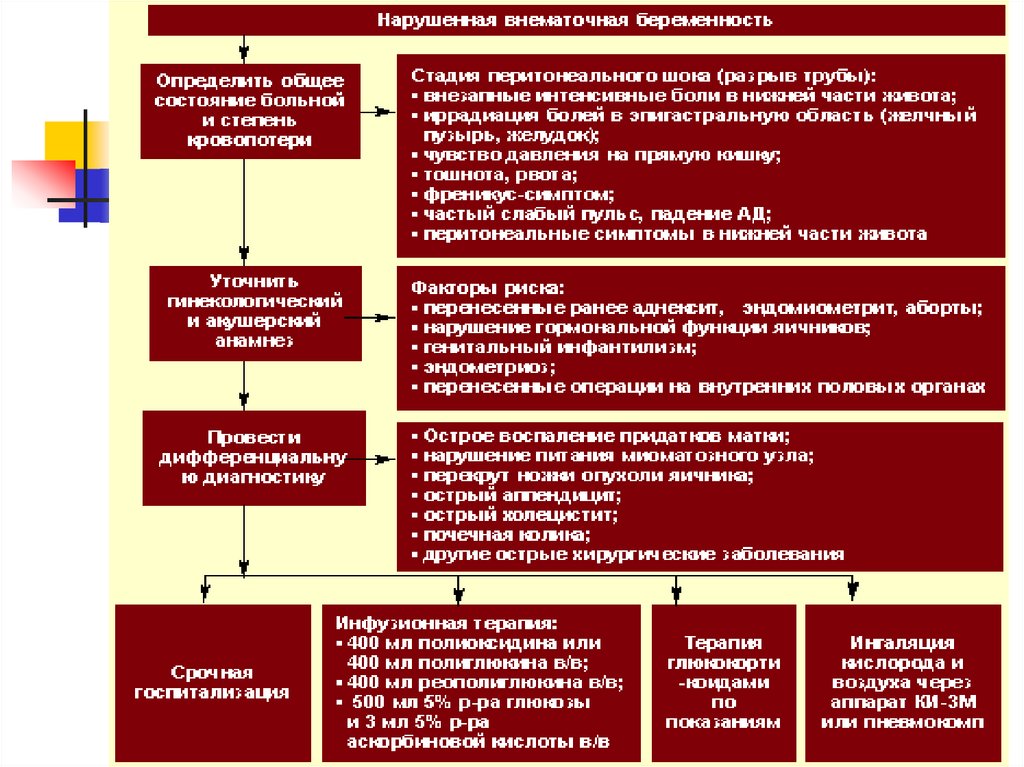
13. Лечебно – тактические мероприятия при нарушенной внематочной беременности
Определяют общее состояние больной и степень кровопотери(измеряют уровень АД, частоту РS, жалобы);
Уточняют диагноз используя различные методы исследования;
Проводят дифференциальную диагностику с похожими
состояниями:
Разрывом кисты яичника;
Апоплексией яичника;
Острым воспалением придатков матки;
Перекрутом ножки опухоли яичника;
Острым аппендицитом;
Самопроизвольным выкидышем;
Нарушением питания миоматозного узла;
Затем оказывают неотложную помощь больной;
14. Неотложная помощь при нарушенной внематочной беременности
Оценить состояние больной (измерить АД, Ps, температуру);Внутривенное введение 400 мл полиглюкина или полиоксидина;
Внутривенное введение 400 мл реополиглюкина;
Скорость введения растворов зависит от стадии
геморрагического шока;
Одновременно больной проводят ингаляцию кислорода и
воздуха через аппарат КИ-3М;
Больная подлежит срочной госпитализации в гинекологическое
отделение;
Транспортировку осуществлять с опущенным головным концом,
при этом необходимо следить за АД и поддерживать его на
уровне 80-100 мм.рт.ст.
15.
16. Пузырный занос
Пузырный занос - своеобразное изменение хориона, выражающееся в резком увеличении размеровворсин, походу которых образуются пузырькообразные расширения.
Пузырный занос может захватывать весь хорион (полный пузырный занос) или же его часть
(частичный пузырный занос).
Группой риска по развитию пузырного заноса являются женщины, перенесшие ранее пузырный
занос, женщины с воспалительными заболевания гениталий и с нарушениями гормональной
функции яичников. Обычно наблюдается у женщин в возрасте 20-30 лет.
При пузырном заносе отмечается задержка менструаций на 2-3 мес. и более, на фоне которой
появляются кровянистые выделения, вызванные отторжением пузырьков заноса.
Характерно несоответствие размеров матки сроку предполагаемой беременности (размеры матки
превышают его). При увеличении размеров матки, соответствующих сроку беременности более 20
нед., наличие плода в матке установить не удается даже с помощью специальных диагностических
методов.
В отличие от нормально протекающей беременности симптомы раннего токсикоза выражены
значительно сильнее. Важнейшим критерием диагностики пузырного заноса является титр ХГЧ,
который по сравнению с нормальной беременностью, увеличивается более чем в тысячу раз.
Кровотечение при пузырном заносе может быть остановлено только одним путем – выскабливанием
полости матки.
После выписки из стационара необходимо тщательное наблюдение в женской консультации в
течение 2 лет с систематическим исследованием реакции на наличие хорионического гонадотропина
(каждые 3-4 мес.).
Если отрицательная реакция становится положительной, то показана срочная госпитализация для
исключения хорионэпителиомы – злокачественной опухоли, нередко развивающейся после
пузырного заноса (в начальных стадиях растёт медленно и поддаётся лечению).
17. Кровотечения во второй половине беременности
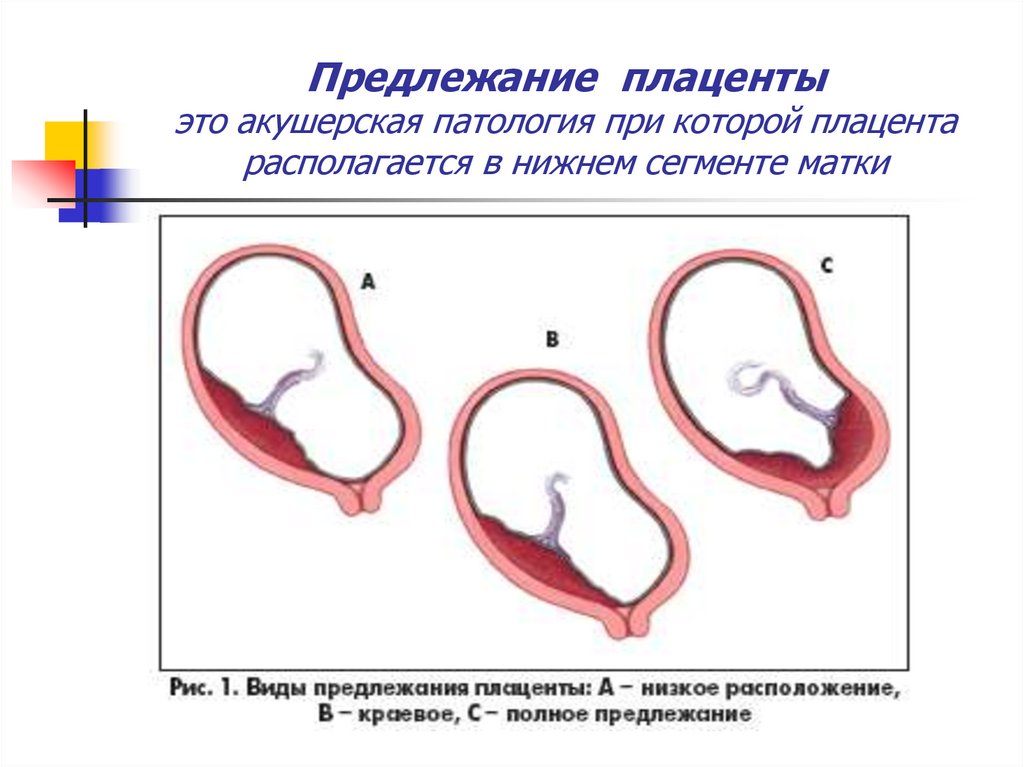
Основные причины:Предлежание плаценты - ПП
Преждевременная отслойка нормально
расположенной плаценты – ПОНРП
Разрыв матки
18. Предлежание плаценты это акушерская патология при которой плацента располагается в нижнем сегменте матки
19. Причины предлежания плаценты
Патологические изменения внутреннего слоя матки(эндометрия) вследствие:
Воспаления матки;
Оперативных вмешательств (выскабливания, кесарево сечение,
удалением миоматозных узлов и др.);
Многократных осложненных родов;
Миомой матки;
Эндометриозом;
Недоразвитие матки;
Истмикоцервикальная недостаточность;
Многоплодная беременность;
Предлежание плаценты более характерно для повторно
беременных женщин, чем для первородящих;
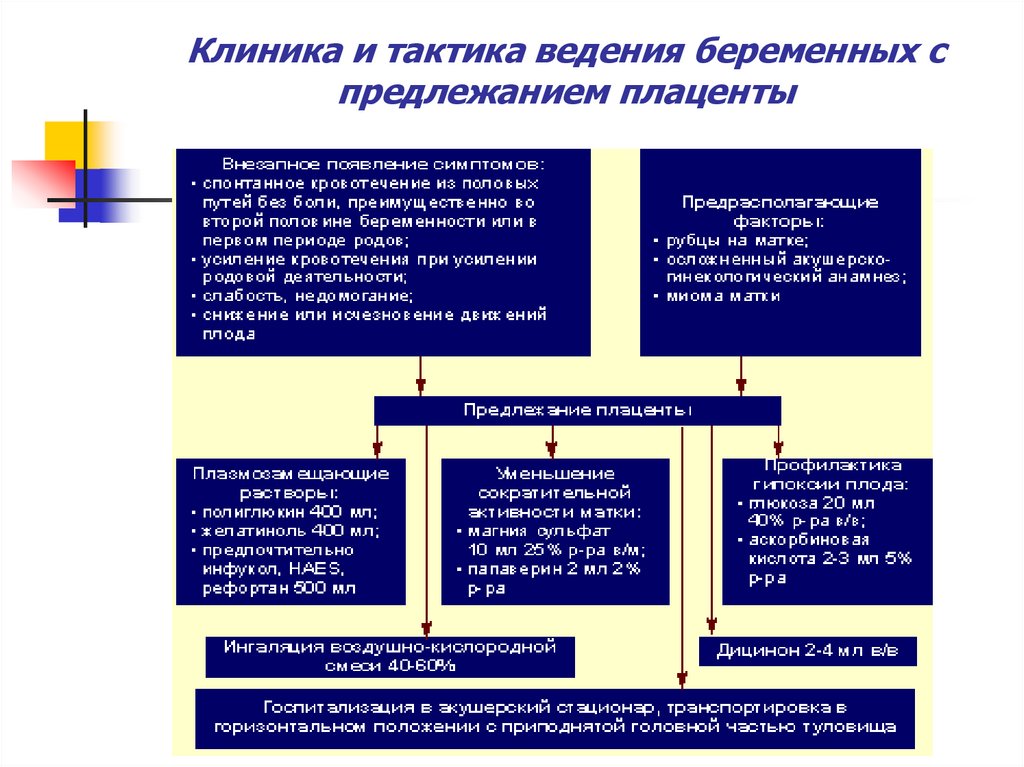
20. Клиника и тактика ведения беременных с предлежанием плаценты
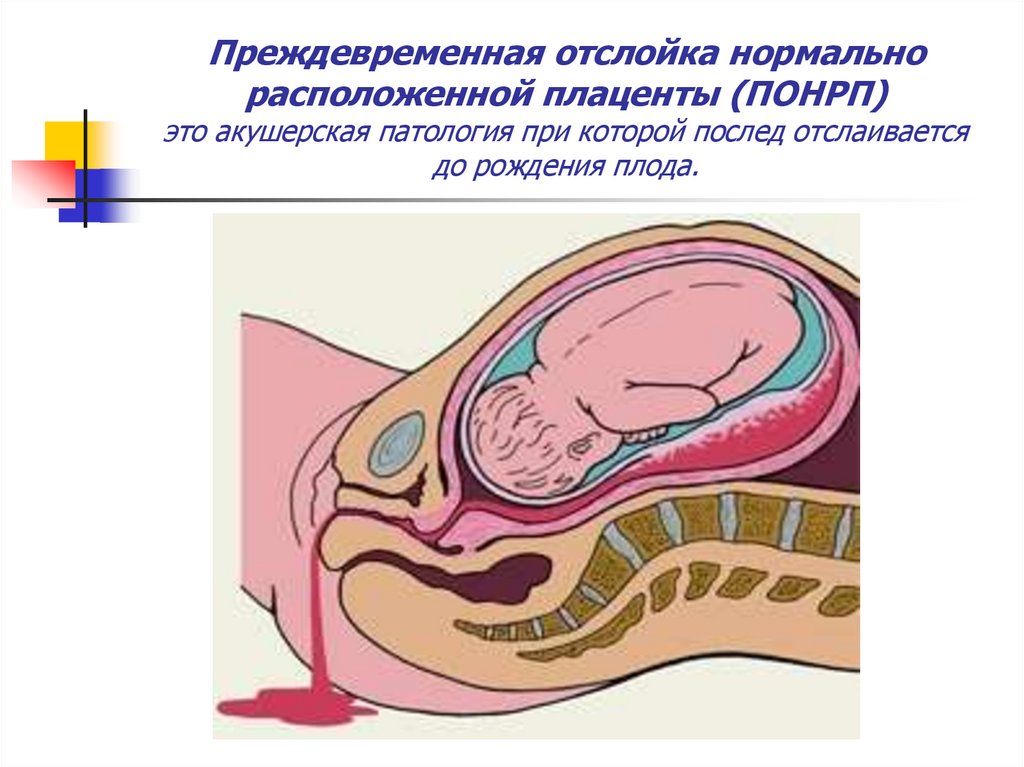
21. Преждевременная отслойка нормально расположенной плаценты (ПОНРП) это акушерская патология при которой послед отслаивается до
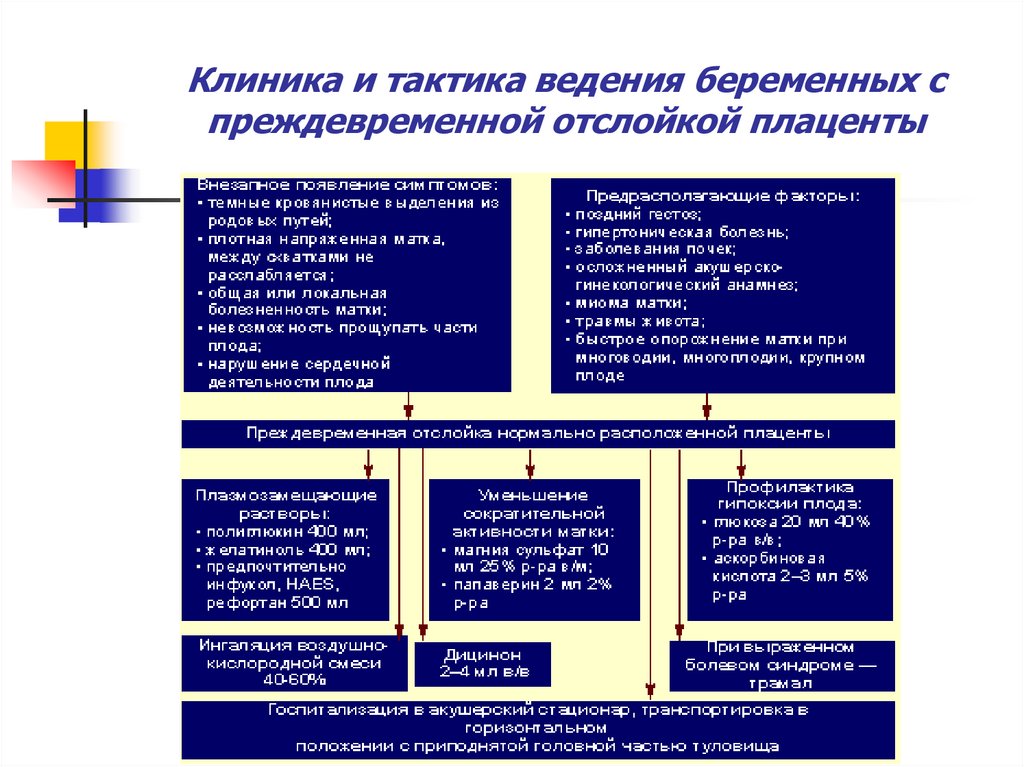
рождения плода.22. Основными причинами ПОНРП являются:
Первая группа– это причины, которые непосредственно
способствуют развитию ПОНРП. К ним относят:
Гестоз - чаще всего длительно текущий, не
леченный или недостаточно леченный;
Заболевания с повышением или понижением
артериального давления;
Пороки сердца;
Заболевания почек;
Сахарный диабет;
Заболевания щитовидной железы;
Заболевания коры надпочечников;
Несовместимость крови матери и плода по резусфактору или по группе крови;
Антифосфолипидный синдром;
Системная красная волчанка;
Заболевания крови;
Воспалительные заболевания матки;
Операции перенесенные на матке;
Пороки развития матки;
Переношенная беременность.
Вторая группа
– это факторы, провоцирующие
возникновение преждевременной
отслойки плаценты на фоне уже
существующих нарушений. К ним
относятся:
Перерастяжение стенок матки из-за
многоводия, многоплодной
беременности, наличия крупного
плода;
Внезапное, быстрое и обильное
излитие околоплодных вод при
многоводии;
Травма (падение, удар в живот);
Дискоординация сократительной
деятельности матки;
Неправильное применение
утеротонических средств в родах.















 medicine
medicine








