Similar presentations:
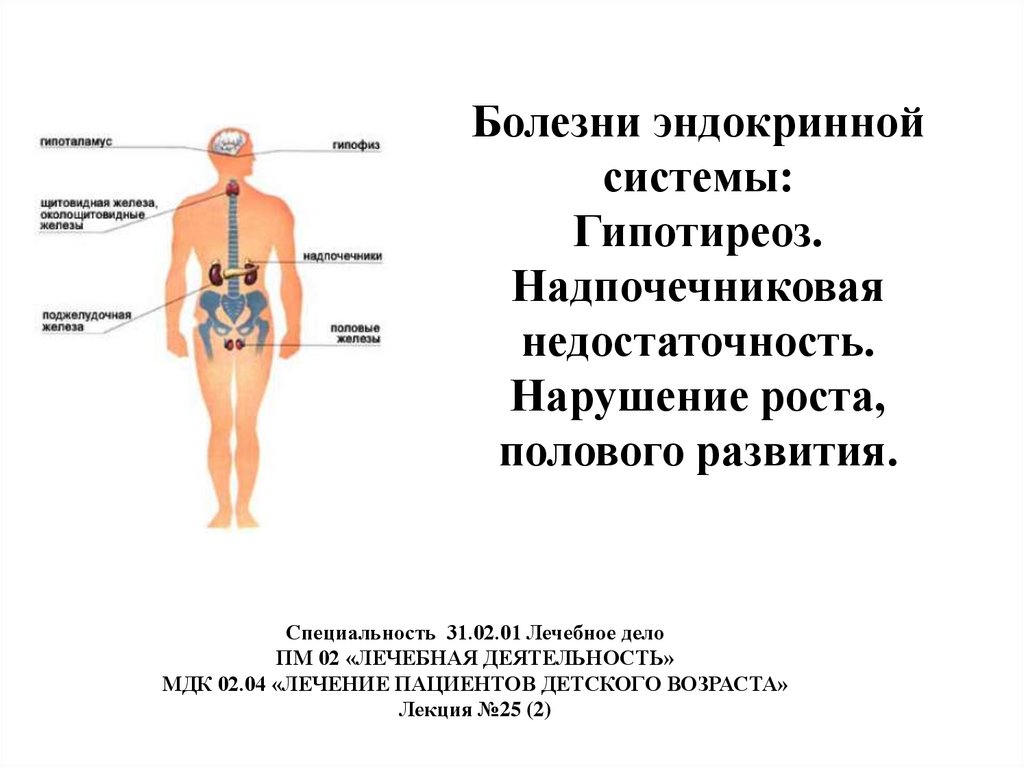
Болезни эндокринной системы: Гипотиреоз. Надпочечниковая недостаточность. Нарушение роста, полового развития
1. Болезни эндокринной системы: Гипотиреоз. Надпочечниковая недостаточность. Нарушение роста, полового развития.
Специальность 31.02.01 Лечебное делоПМ 02 «ЛЕЧЕБНАЯ ДЕЯТЕЛЬНОСТЬ»
МДК 02.04 «ЛЕЧЕНИЕ ПАЦИЕНТОВ ДЕТСКОГО ВОЗРАСТА»
Лекция №25 (2)
2.
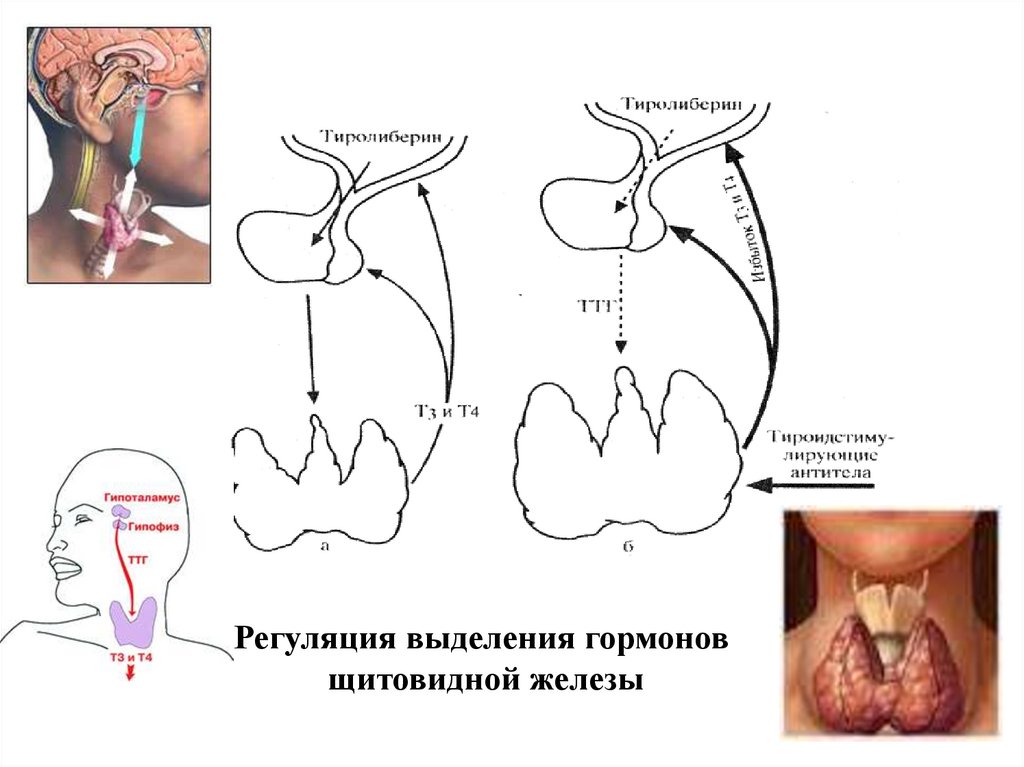
Регуляция выделения гормоновщитовидной железы
3. Тиреотоксикоз: Предрасполагающие факторы:
• частые инфекционные заболевания,• психические травмы и стрессы,
• наследственная предрасположенность,
• пубертатный возраст.
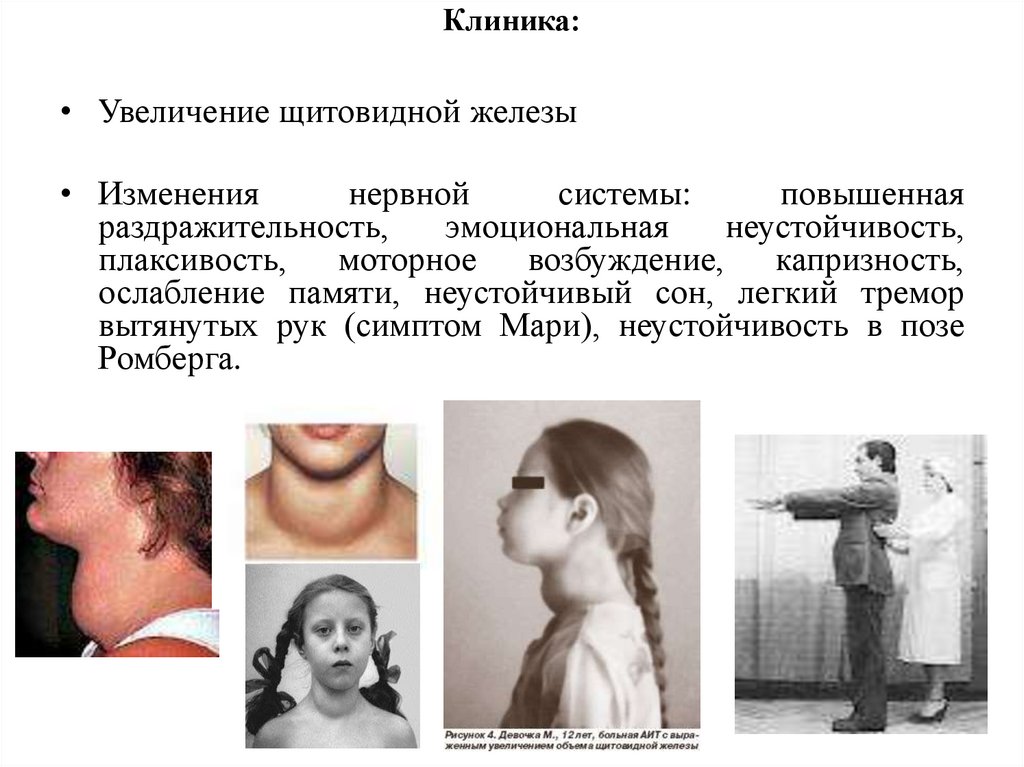
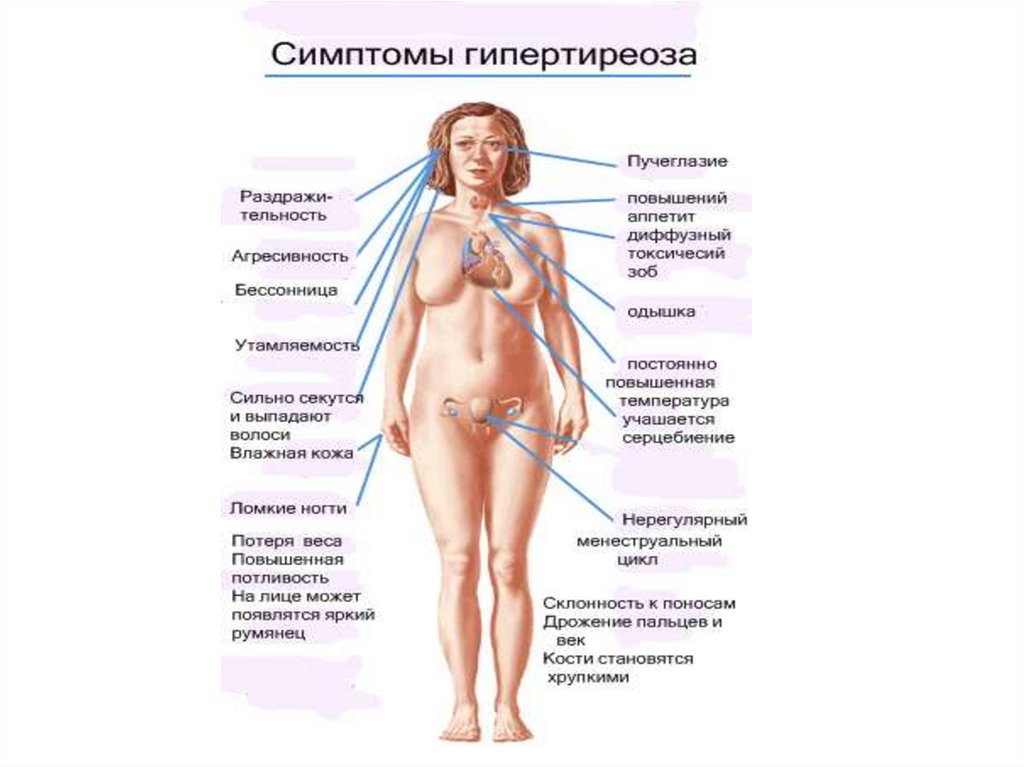
4. Клиника:
• Увеличение щитовидной железы• Изменения
нервной
системы:
повышенная
раздражительность,
эмоциональная
неустойчивость,
плаксивость, моторное возбуждение, капризность,
ослабление памяти, неустойчивый сон, легкий тремор
вытянутых рук (симптом Мари), неустойчивость в позе
Ромберга.
5.
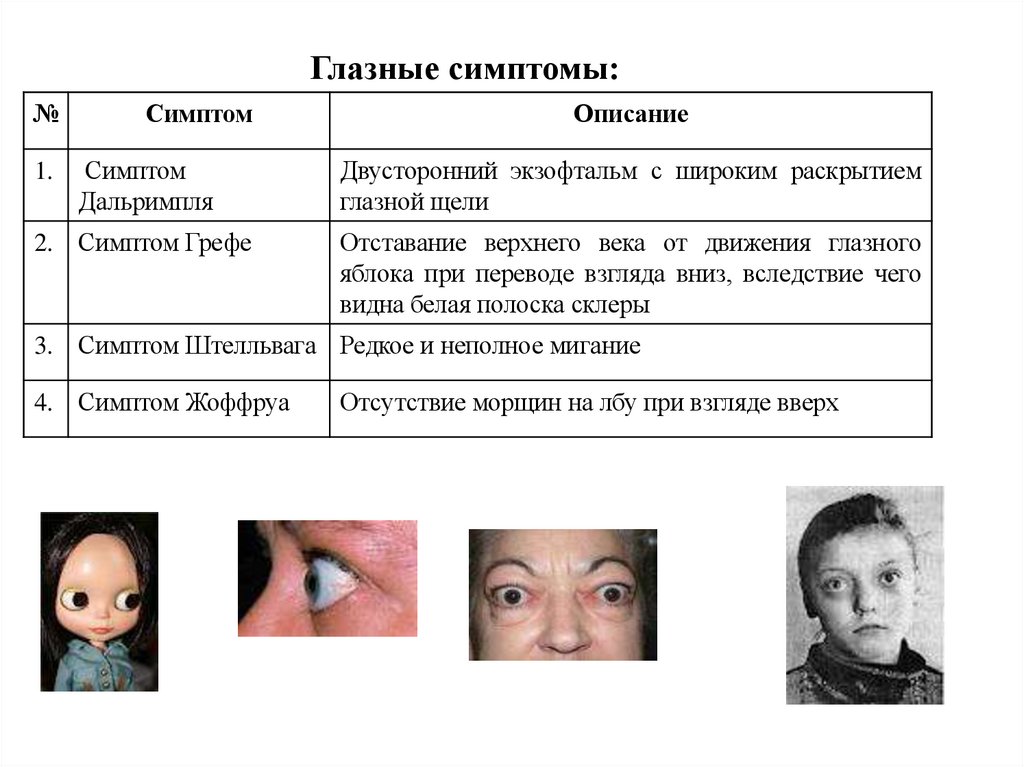
Глазные симптомы:№
Симптом
Описание
Симптом
Дальримпля
Двусторонний экзофтальм с широким раскрытием
глазной щели
2. Симптом Грефе
Отставание верхнего века от движения глазного
яблока при переводе взгляда вниз, вследствие чего
видна белая полоска склеры
1.
3. Симптом Штелльвага Редкое и неполное мигание
4. Симптом Жоффруа
Отсутствие морщин на лбу при взгляде вверх
6. Клиника:
Кардиальные симптомы: тахикардия (90-120 в минуту), сохраняющаяся во сне,
усиление сердечного толчка, функциональный систолический шум, повышение
пульсового давление (повышение систолического и снижение диастолического
давления), расширение границ сердца влево, на ЭКГ – ускорение предсердножелудочковой поводимости, синусовая тахикардия, экстрасистолия.
• Вазомоторные симптомы: гипергидроз, кожный зуд, повышение
температуры,
• Мышечная слабость (трудность ходьбы, псевдопараличи),
• Расстройство ЖКТ – понос, рвота, нарушение водного, жирового
обмена,
• Потеря веса при значительном повышении аппетита,
• Увеличение и болезненность печени, иктеричность склер,
• Гипергликемия, глюкозурия,
• Нарушение менструального цикла
7.
8. Клиника:
Показатель тяжести:степень нарушения
сердечно-сосудистой
системы,
• легкая – тахикардия в
пределах 100-120% от
нормы ЧСС,
Течение:
• хроническое,
• компенсированное,
• субкомпенсированное,
• декомпенсированное
среднетяжелая –
тахикардия 120-150%
от нормы ЧСС,
тяжелая – более 150%
от нормы ЧСС.
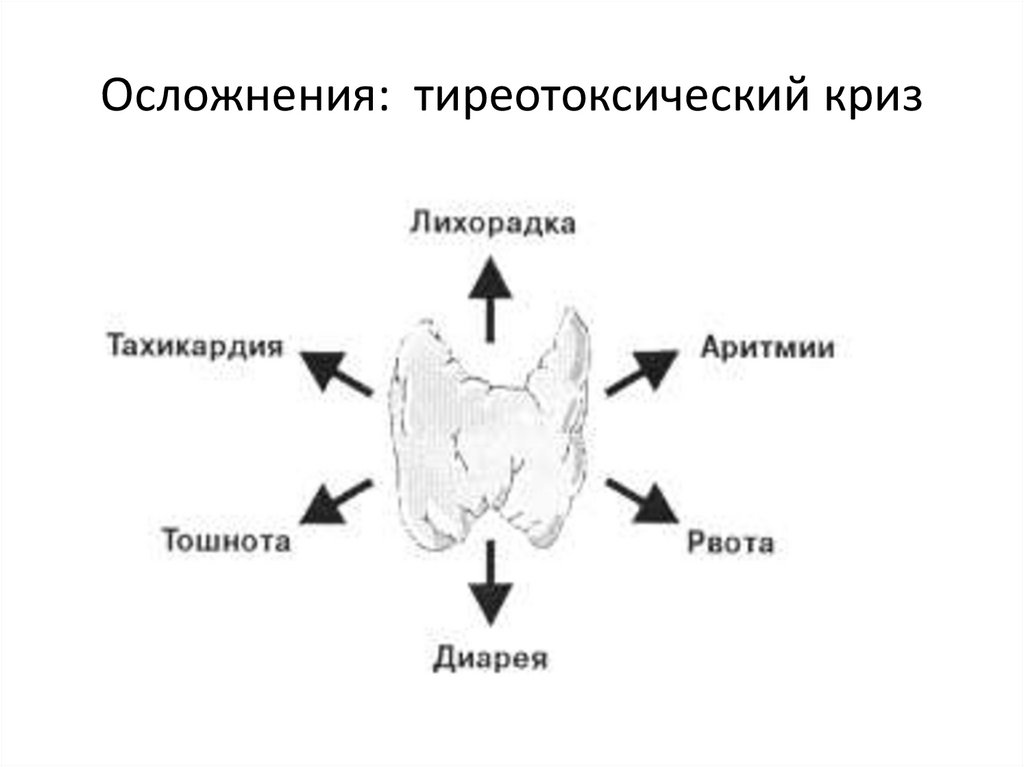
9. Осложнения: тиреотоксический криз
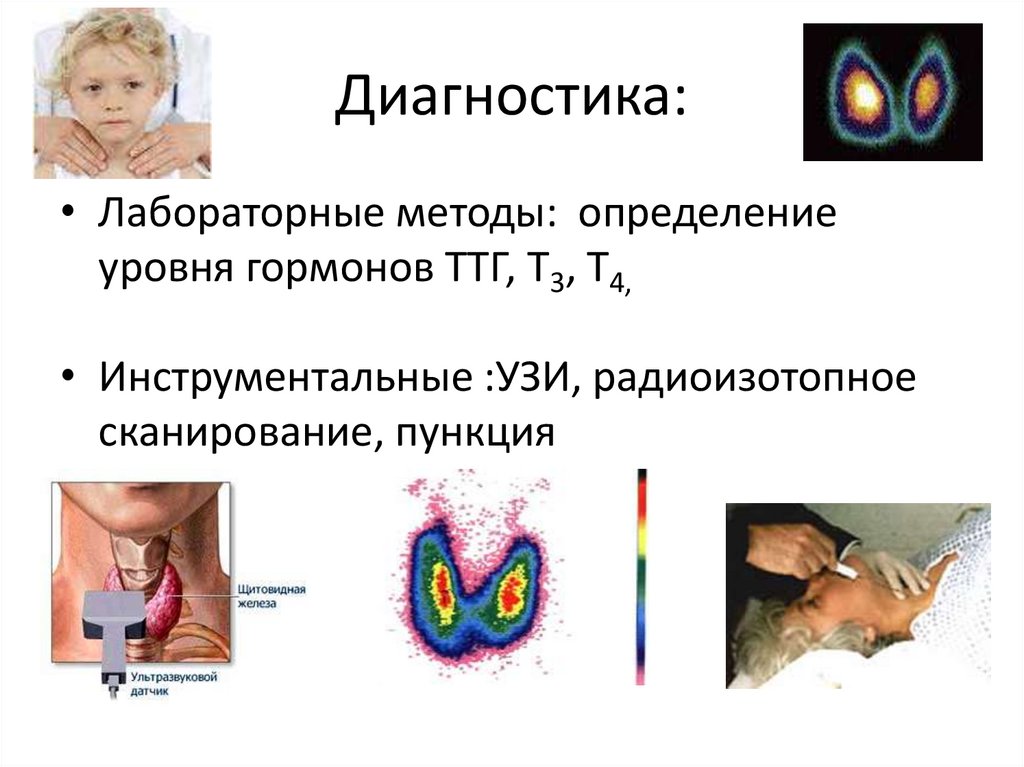
10. Диагностика:
• Лабораторные методы: определениеуровня гормонов ТТГ, Т3, Т4,
• Инструментальные :УЗИ, радиоизотопное
сканирование, пункция
11. Лечение:
Диета физиологическая с дополнительным назначением белков, жиров и
витаминов.
Тиреостатики: мерказолил в суточной дозе 0.5-1.0 мг/кг 3 раза в день в
течении 2-6 недель с последующим снижением дозы по 5.0–10.0мг до
поддерживающей дозы (у дошкольников – 5мг, у подростков – 10-15 мг);
ß-адреновлокаторы: для коррекции нарушений ритма сердца - анаприлин,
обзидан;
Седативные препараты: настойки пустырника, валерианы;
Глюкокортикоиды;
Оперативное лечение: при отсутствии эффекта от консервативной терапии в
течение 6 месяцев показано хирургическое лечение - субтотальная
струмэктомия.
12. ГИПОТИРЕОЗ
Гипотиреоз – группа заболеваний,сопровождающихся сниженной продукцией
тиреоидных гормонов.
Формы:
- врожденный, приобретенный;
- первичный (поражение щитовидной железы), вторичный
(поражение гипофиза), третичный (поражение
гипоталамуса).
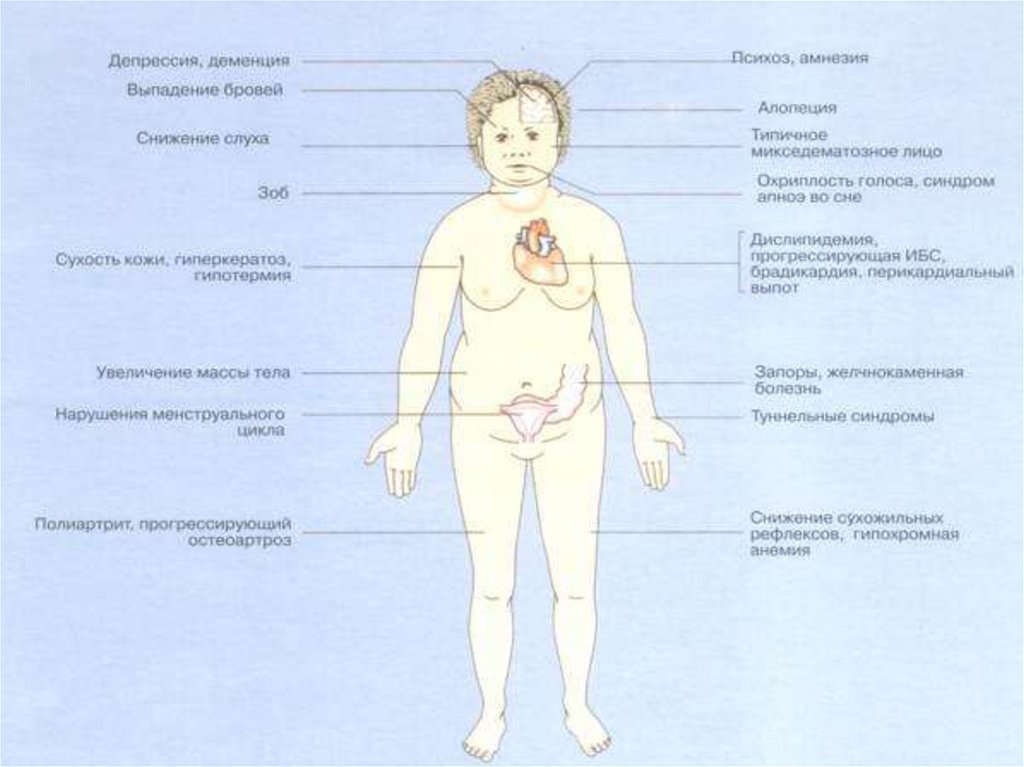
13. Клиника:
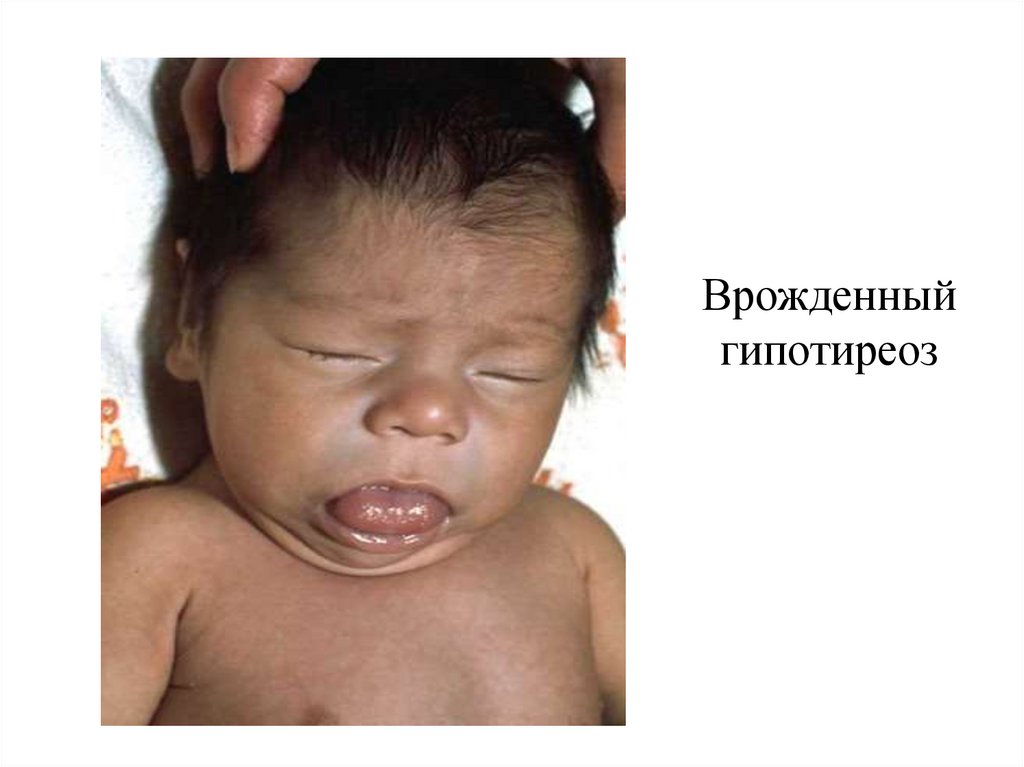
Врожденный гипотиреоз:крупная масса тела (более 4 кг) при рождении
позднее отпадение пуповинного остатка,
сонливость, адинамия, грубый голос,
затянувшаяся желтуха,
шумное стридорозное дыхание,
запоры, гипотермия, сухость и мраморность кожи,
ранняя стойкая анемия,
относительно большая голова,
большие роднички,
брадикардия.
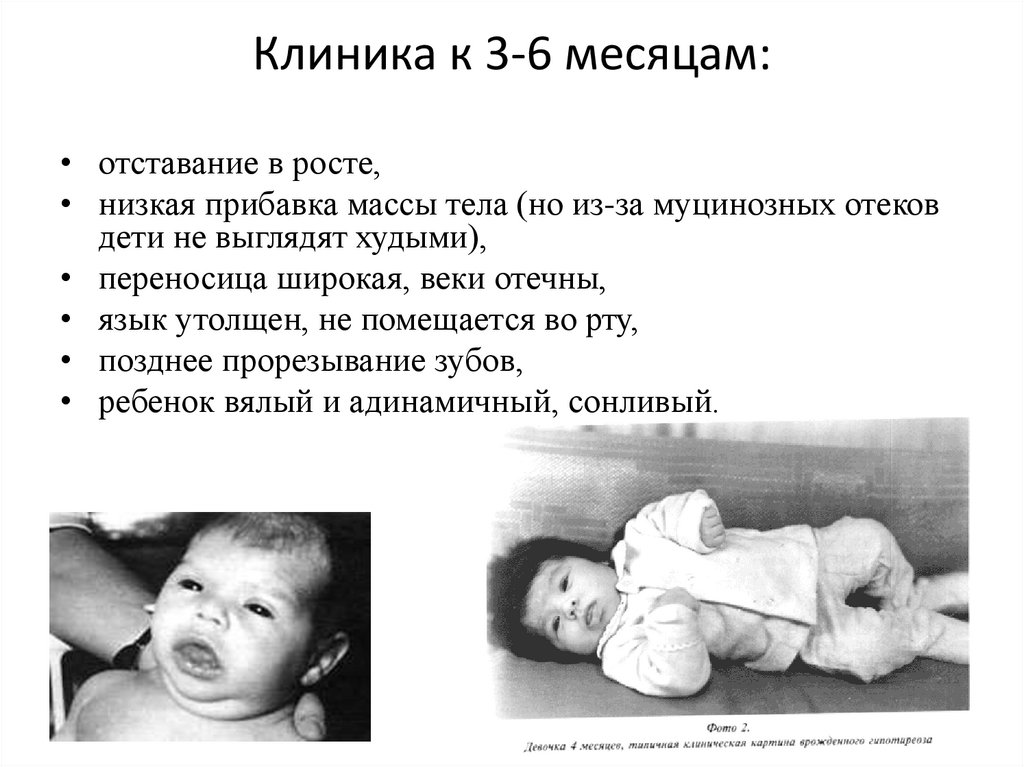
14. Клиника к 3-6 месяцам:
• отставание в росте,• низкая прибавка массы тела (но из-за муцинозных отеков
дети не выглядят худыми),
• переносица широкая, веки отечны,
• язык утолщен, не помещается во рту,
• позднее прорезывание зубов,
• ребенок вялый и адинамичный, сонливый.
15. Врожденный гипотиреоз
16.
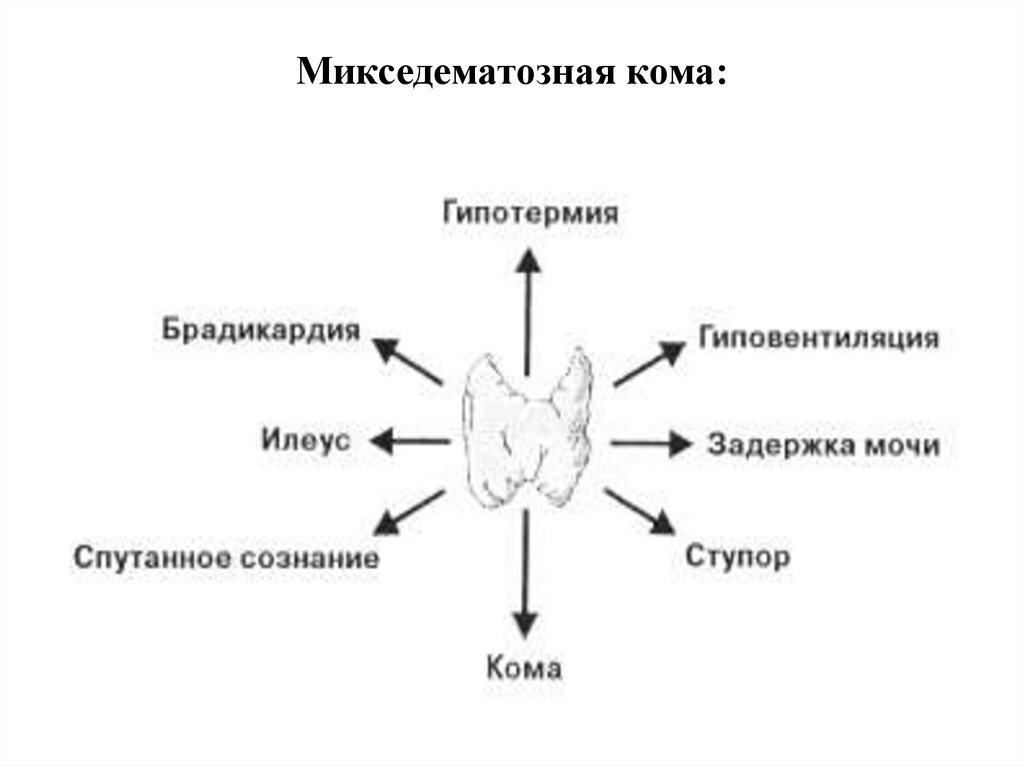
17. Микседематозная кома:
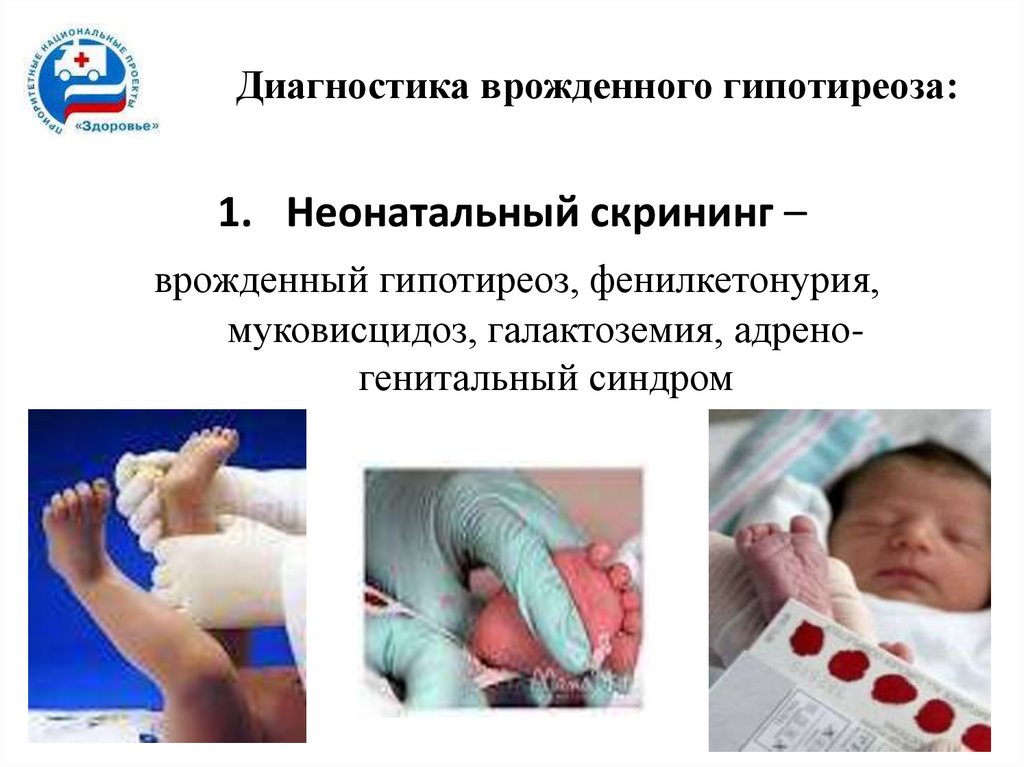
18. Диагностика врожденного гипотиреоза:
1. Неонатальный скрининг –врожденный гипотиреоз, фенилкетонурия,
муковисцидоз, галактоземия, адреногенитальный синдром
19.
20. Диагностика врожденного гипотиреоза:
2. На ЭКГ – снижение вольтажа зубцов QRS,брадикардия;
3. Задержка темпов окостенения на рентгенограмме
лучезапястных суставов (не ранее 3-4 месяцев);
4. В ОАК – гипохромная анемия
21. Лечение гипотиреоза:
1.Заместительная терапия: Назначают L-тироксин в начальной дозе до 1 года
– 3-5мкг/кг, старше года – 2-4мкг/кг 1 раз в сутки с повышением на 10-15 мкг
каждые 3-5 дней до максимально переносимой под контролем уровня ТТГ и
ЧСС.
Обычная доза составляет в возрасте
1-6 мес = 45-60мкг/сутки,
старше 6 мес = 75-90 мкг/сутки,
у дошкольников = 100-125 мкг/сутки,
у подростков =125-150 мкг/сутки.
2.
Витамины А, В12, нейротрофические препараты – пирацетам, церебролизин,
липоцеребрин, энцефабол, пантогам;
3. Массаж, гимнастика. Занятия с логопедом.
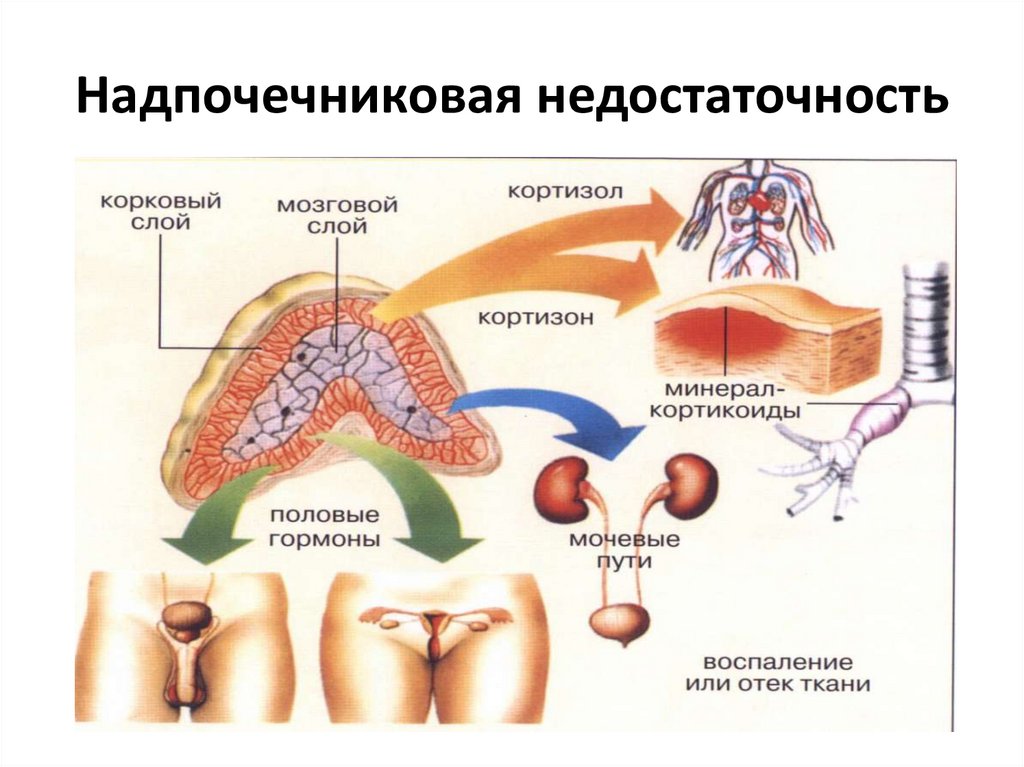
22. Надпочечниковая недостаточность
23. Надпочечниковая недостаточность
24. Клубочковая зона: Минералокортикоиды - альдостерон
Клубочковая зона:Минералокортикоиды альдостерон
Основные эффекты:
• Задержка натрия,
• выделение калия.
• регуляция обмена воды, контроль АД (в
основном через почки),
• вазоконстрикция через ренин
25. Пучковая зона: Глюкокортикоиды - кортизон, кортизол
Пучковая зона: Глюкокортикоиды кортизон, кортизол• Катаболизм белка с дистрофией и атрофией внутренних
органов (кардиомиопатия, СН, аритмии),
• Повышение АД.
• Повышение уровня глюкозы,
• Липолиз в конечностях, липогенез на лице и туловище,
• Электролитные нарушения (остеопороз),
• Торможение деления фибробластов, продукции коллагена
26. Сетчатая зона: Половые гормоны - андрогены: -дегидроепиандростерон, - андростендион
• У женщин – основной источник мужскихгормонов, стимуляция роста волос, синтеза
белка
27. Надпочечниковая недостаточность – клинический синдром, обусловленный недостаточной секрецией гормонов коры надпочечника.
Классификация надпочечниковой недостаточности:• Первичная (результат деструкции коры надпочечников).
Впервые клинически была описана в 1855 г. английским
врачом Томасом Аддисоном (1793 – 1860)
• Вторичная (в результате недостаточной продукции АКТГ
аденогипофизом)
• Третичная (при нарушении секреции КРГ, а возможно и других
гипоталамических стимуляторов секреции АКТГ)
• Ятрогенные формы (чаще результат длительного приема
кортикостероидов)
28.
29. Патогенез: Дефицит альдостерона
-Потеря натрия, хлоридов и задержка калия(гиперкалиемия) с прогрессирующим
обезвоживанием.
- Следствием водных и электролитных
расстройств являются изменения сердечнососудистой (падение АД, брадикардия) и
пищеварительной систем.
30. Патогенез: Дефицит кортизола
- Снижение адаптивных возможностей, глюконеогенезаи гликогенеза, гипогликемия.
- Нарушения микроциркуляции.
- Дефицит кортизола по принципу обратной
отрицательной связи приводит к повышению продукции
АКТГ и его метаболитов –меланоцитстимулирующего
гормона с гиперпигментацией кожи и слизистых.
В связи с тем, что продукция альдостерона не зависит от эффектов АКТГ при
вторичном гипокортицизме развивается дефицит кортизола при сохранности
продукции альдостерона.
Это обуславливает более легкое течение вторичного гипокортицизма по
сравнению с первичным.
.
31. Патогенез: Дефицит андрогенов
-задержка роста,-снижение синтеза белка , прежде всего в
костной и мышечной ткани.
Длительная компенсация гипокортицизма определяется компенсаторными
эффектами ренина. ХНН развивается при гибели более 90% ткани коры
надпочечников
32. Хроническая надпочечниковая недостаточность, первичный гипокортицизм (болезнь Адиссона): симптомы нарастают медленно (месяцы и
годы):• гиперпигментация кожи и слизистых с цветом
загара или «грязной кожи» (симптом грязных
коленок и локтей) – тотальная (бронзовая
болезнь), начинается с открытых участков – лица,
шеи, рук, далее естественно пигментированные соски, мошонка, половые органы, трущиеся
участки – воротник, пояс и видимые слизистые
(твердое небо). Участки гиперпигментации могут
чередоваться с участками витилиго.
33.
34. Клиника ХНН:
• похудение за 3-6 месяцев, жажда, предпочтениесоленой пище вплоть до употребления чистой соли;
• общая слабость, астения, гиподинамия;
• артериальная гипотензия (снижено
преимущественно диастолическое), склонность к
вазомоторным коллапсам, особенно на фоне стресса,
признаки миокардиодистрофии (систолический шум,
приглушенность тонов);
35. Клиника ХНН:
• диспептические расстройства – боли в животе,рвота, диарея и запоры (при стрессах). Рвота и диарея
ведут к еще большей потере натрия и ускоряют
развитие острой надпочечниковой недостаточности;
• эпизоды гипогликемии, появляющиеся натощак или
через 2–3 ч после приема пищи, типичны для
надпочечниковой недостаточности и связаны с
дефицитом глюкокортикоидов, снижением запасов
гликогена в печени. Гипогликемические приступы
протекают легко и сопровождаются чувством голода,
потливостью, бледностью, тремором пальцев рук.
36. Диагноз:
• ОАК: лейкопения, увеличение количестваэозинофилов, относительный лимфоцитоз,
умеренная анемия.
• Биохимический анализ крови: повышение в
сыворотке крови уровня калия, креатинина,
мочевины, при одновременном снижении
содержания натрия и хлоридов. Гипогликемия
натощак.
37. Дагностика ХНН:
• Гормональный статус: сниженный уровень кортизола,альдостерона, высокий уровень АКТГ и ренина.
• Функциональные пробы с АКТГ – вводят экзогенным
АКТГ (синактен). Синтетический АКТГ стимулирует
кору надпочечников и позволяет выявить наличие
резервов. После определения уровня кортизола в плазме
крови, внутримышечно вводят синактен и через полчаса
вновь исследуют концентрацию кортизола. Пробы
считаются положительными, если уровень кортизола
удваивается.
38. Диагностика ХНН:
• Рентгенологически: снижение костноговозраста
• - УЗИ надпочечников, R –черепа (оценка
состояния турецкого седла).
39. Лечение ХНН:
• Заместительная терапия гормонами корынадпочечников с глюкокортикоидной и
минералокортикоидной активностью под
контролем уровня АКТГ и активности ренина в
плазме:
• преднизолон (ГК активность)
• 9-фторкортизон (МК-активность) сублингвально каждые
12-24 часа
Адекватность терапии: регресс гиперпигментации,
нормальное АД, улучшение самочувствия.
При любых стрессах доза увеличивается в 2-3 раза.
40. ОНН – одна из наиболее частых причин тяжелого состояния и смертельного исхода у детей с острыми инфекциями.
• Аддисонический криз - острая надпочечниковаянедостаточность (ОНН), угрожающее жизни больных
состояние, развивающееся вследствие быстрого
снижения продукции гормонов коры надпочечников.
Причины:
• осложнение ХНН при наличии провоцирующих
факторов – интеркуррентные заболевания, травмы,
операции, стрессы;
• синдром Уотерхауса – Фридериксена – результат
кровоизлияния при родовой травме, молниеносных
инфекциях – менингококковой, стрептококковой
41. Клиника ОНН:
• Быстро прогрессирующее снижение АД, глухостьтонов, нитевидный пульс, тахикардия, акроцианоз.
Периоральный цианоз
• Мраморность кожи, застойные трупные пятна,
профузный пот, конечности холодные, гипотермия.
• Боли в животе, рвота, диарея, нарастающий
эксикоз.
• Олигурия вплоть до анурии
• Длительно сохраняющееся сознание с переходом в
гипоксические судороги и кому. Гиперкалиемия
оказывает токсическое действие на миокард и
может привести к остановке сердца
42. Клинические проявления криза, как правило, проходят три последовательные стадии:
Клинические проявления криза, как правило, проходяттри последовательные стадии:
• 1 стадия - усиление слабости и гиперпигментации кожных
покровов и слизистых оболочек (при первичной ХНН);
головная боль, нарушение аппетита, тошнота и снижение АД.
Особенностью гипотензии при ОНН является отсутствие
компенсации от гипертензивных лекарственных препаратов АД повышается только в ответ на введение глюко- и
минералокортикоидов.
• 2 стадия - резкая слабость, озноб, выраженные боли в животе,
гипертермия, тошнота и многократная рвота с резкими
признаками дегидратации, олигурия, сердцебиение,
прогрессирующее падение АД.
• 3 стадия - коматозное состояние, сосудистый коллапс, анурия и
гипотермия.
43.
44. Диагностика ОНН: преимущественно клиническая, тк лабораторное подтверждение требует времени. Важно определить:
• Электролиты сыворотки – гипонатриемия,гипохлоремия, гипрекалиемия,
• ОАК – повышение гематокрита,
гемоглобина,
• Снижение глюкозы в крови
45. Лечение ОНН:
• Регидратационная терапия 0.9% хлоридомнатрия, 5% р-ром глюкозы
До 1 года в соотношении 1:1,
старше года физ р-р с 5% по глюкозе
(на 100 мл физ р-ра добавляют 12 мл 40%
глюкозы) до стабилизации АД, с переходом на
5% глюкозу, плазму, р-р альбумина
(7-10мл /кг)
46. Лечение ОНН:
• Заместительная терапия: одномоментно в/веноструйно ½ суточной дозы, ½ дозы – в/мышечно
равными частями каждые 2-3 часа:
• гидрокортиозона гемисукцинат (ГК и МК активность)- 1015мг/кг вв капельно или в/мышечно, каждые 2-4 часа
• преднизолон (ГК активность) – 2-7.5 мг/кг в/вено ли в/мышечно
• ДОКСА (дезоксикортикостерона ацетат (МК активность) –
0.3-0.5 мг/кг в/м 1-2 раза в сутки
На 2-3 сутки дозу ГК снижают на 1/3 – ½ с 4-6 кратным
в/мышечным введением с переходом на поддерживающую
терапию.
• Симптоматическая терапия – лечение основного
заболевания, обусловившего ОНН
47.
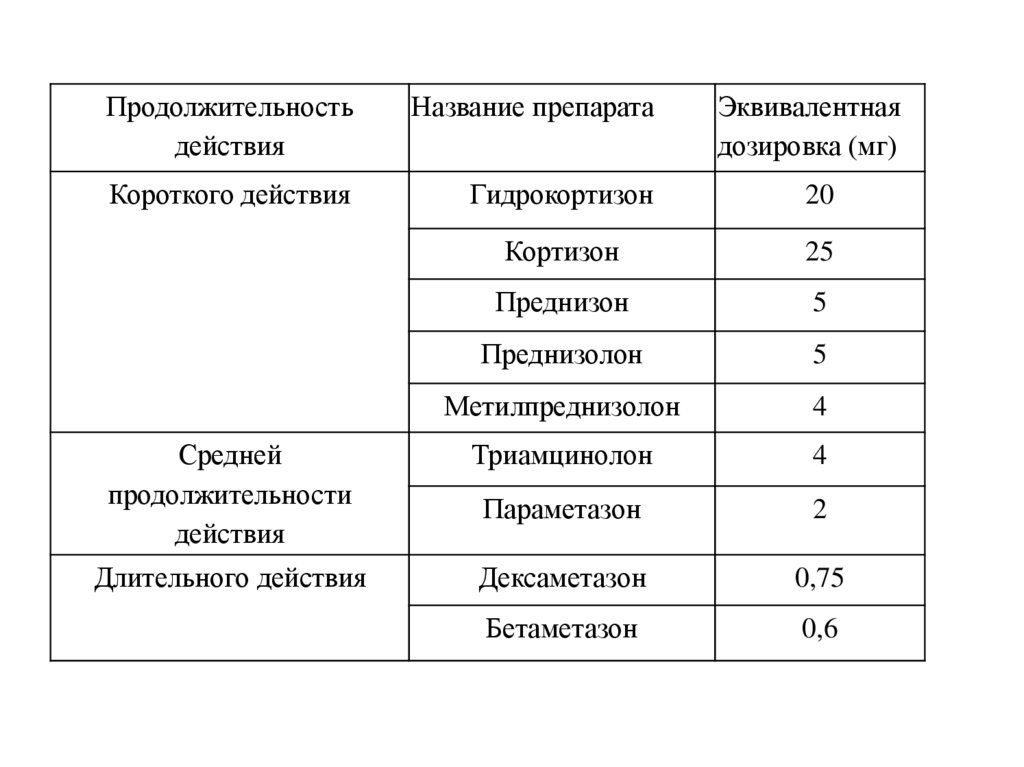
Продолжительностьдействия
Название препарата
Эквивалентная
дозировка (мг)
Короткого действия
Гидрокортизон
20
Кортизон
25
Преднизон
5
Преднизолон
5
Метилпреднизолон
4
Средней
продолжительности
действия
Триамцинолон
4
Параметазон
2
Длительного действия
Дексаметазон
0,75
Бетаметазон
0,6
48. Нарушения роста: дефицит СТГ – гипофизарный нанизм
Причины:• ВПР гипоталамо-гипофизарной системы (ааплазия,
гипоплазия);
• Травмы (ЧМТ, геморрагический инфаркт итд)
• Энцефалиты, менингиты, гипофизиты
• Последствия лучевой терапии головы, химиотерапии;
• Переферическая резистентность к СТГ
49. Клиника:
• При рождении – рост средний,• Задержка роста фиксируется у 50% к концу 1 года или на 2-4
году жизни (50%)
• Жалобы на слабость, снижение мышечной силы, головные
боли, сниженный аппетит, гипотонию, утреннюю
гипогликемию.
• Позднее закрытие родничков – к 2-3 годам.
• Типичный внешний вид: выступающий лоб, седловидный нос,
недоразвитие нижней челюсти, короткая шея, маленькие кисти
и стопы, сухая кожа. Женский тип распределения подкожножировой клетчатки.
• Наружные половые органы уменьшены, вторичные половые
признаки отсутствуют
50. Мальчики 9 лет, справа – гипофизарный нанизм
51. Лечение:
• Заместительная терапия гормоном роста –0.1 ед/кг в сутки ежедневно, подкожно,
длительно до закрытия зон роста.
• Симптоматическая терапия: анаболики,
витамины.
• Прогноз при начале лечения:
- до 5-7 возможно достижение роста в 160-170 см
- в 10-12 лет – достичь социально приемлемого роста невозможно
52. Избыток СТГ: гигантизм и акромегалия
53. Гигантизм и акромегалия
• Основная причина: аденомы гипофизаКлиника:
• Артралгии,
• Спланхномегалия (печень, селезенка, сердце) с
прогрессирующим склерозом паренхимы и развитием
органной недостаточности,
• Головные боли,
• Апноэ во сне,
• Сахарный диабет
54. Акромегалия и гигантизм:
• Диагностика: гормональный статус, МРТголовного мозга
Лечение:
• Хирургическое – удаление аденомы
• Медикаментозно: октреотид. ланреотид
• Лучевая терапия
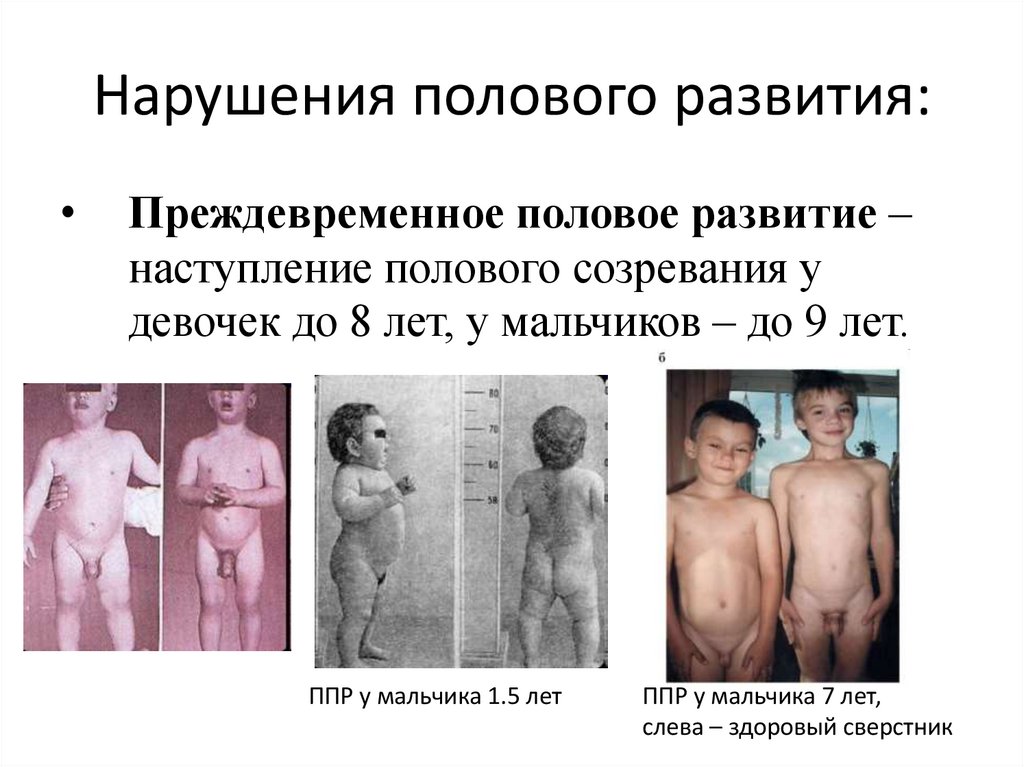
55. Нарушения полового развития:
Преждевременное половое развитие –
наступление полового созревания у
девочек до 8 лет, у мальчиков – до 9 лет.
ППР у мальчика 1.5 лет
ППР у мальчика 7 лет,
слева – здоровый сверстник
56. Виды:
• Истинное ППР – раннее появление вторичныхполовых признаков с увеличением активности и
размеров половых желез
• Причины: идиопатическое, опухоли, наследственность
• Ложное ППР – половые железы не созревают,
вторичные половые признаки не всегда
соответствуют полу.
• Причины: опухоли, экзогенное поступление гормонов
(анаболические стероиды), эстрогены пищевых продуктов из
молока, яиц, мяса, адреногенитальный синдром
57. Клиника:
• Рост ускорен, но с быстрой остановкой роста споследующей низкорослостью из-за закрытия зон
роста,
• Повышенная сальность, юношеские угри, половое
оволосение,
• У девочек - рост молочных желез, начало
менструаций,
• У мальчиков – увеличение размеров яичек,
полового члена, мошонки, спонтанные эрекции,
поллюции,
• Психомоторное развитие соответствует возрасту
58. Преждевременное половое развитие:
• Диагностика: анамнез, осмотр,определение костного возраста,
гормональный статус. Компьютерная
томография, МРТ, УЗИ.
• Лечение:
• Медикаментозно препартаты с антигонадотропным
эффектами – даназол, андрокур
• Хирургическое и лучевая терапия опухолей.
59. Гипогонадизм - группа заболеваний со стойким поражением репродуктивной системы со снижением продукции половых гормонов
• У девочек – предмет изучения гинекологии• У мальчиков:
• Причины: анорхизм, монорхизм, первичная
гипоплазия яичек, генетические заболевания (с-м
Клайнфельтера и др), снижение продукции
гонадотропных гормонов гипофиза и др.
60. Клиника:
• Обьем яичек уменьшен, частовнемошоночное расположение яичек.
Половой член уменьшен.
• Вторичные половые признаки отсутствуют.
• Ожирение, ложная гинекомастия.
• Высокий рост, удлиненные конечности,
короткое туловище, преобладание ширины
таза над шириной плеч.
• Слабое развитие мышц.
61. Гипогонадизм:
• Диагностика: исследование кариотипа,гормональный статус, УЗИ, МРТ, КТ.
• Лечение:
• Анаболические стероиды,
• Заместительная терапия,
• Хирургическое/лучевое лечение опухолей













































 medicine
medicine








