Similar presentations:
Патофизиология лейкоцитарной системы
1.
Патофизиологиялейкоцитарной системы
Айвазян Лилия
Людвиковна
2.
Общие положенияОбщее количество лейкоцитов в крови
составляет 4-9•109/л.
В норме и патологии учитывается не только
количество лейкоцитов, но и их процентное
соотношение, получившее наименование
лейкоцитарной
формулы,
или
лейкограммы.
В крови здорового человека могут
встречаться зрелые и юные формы
лейкоцитов.
3.
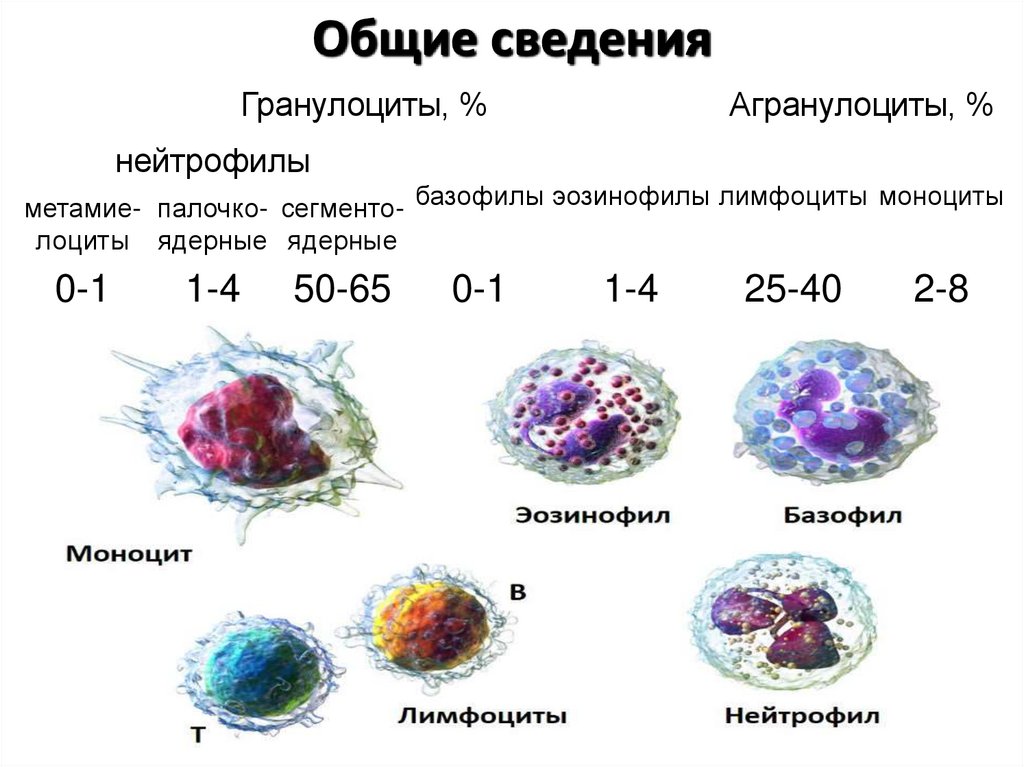
Общие сведенияГранулоциты, %
Агранулоциты, %
нейтрофилы
метамие- палочко- сегменто- базофилы эозинофилы лимфоциты моноциты
лоциты ядерные ядерные
0-1
1-4
50-65
0-1
1-4
25-40
2-8
4.
Общие положенияПулы зрелых лейкоцитов:
• Костномозговой
• Периферической крови:
-циркулирующий
-пристеночный (маргинальный)
• Тканевой (гранулоциты и моноциты
безвозвратно уходят в этот пул и там
погибают)
5.
Общие положенияКонцентрация лейкоцитов и их процентные
соотношения в крови зависят от следующих
факторов:
• Скорости размножения предшественников
лейкоцитов и выхода их из костного мозга в
кровь
• Скорости их разрушения в крови и в
макрофагах селезенки
• Скорости выхода из крови в ткани
• Перераспределения между пулами в крови
(маргинальным и циркулирующим)
• Изменения общего объема плазмы крови
6.
Миелопоэз и его регуляцияВ регуляции размножения
ранних полипотентных
и унипотентных клетокпредшественниц имеет
значение
взаимодействие с Тлимфоцитами
и
макрофагами.
Они
влияют
на
пролиферацию путем
выделения цитокинов.
7.
Миелопоэз и его регуляцияСтимуляция миелопоэза осуществляется:
• Колониестимулирующими факторами (КСФ)
основными из которых являются:
-интерлейкин-3 (ИЛ-3)
-интерлейкин-5 (ИЛ-5)
-гранулоцитарный колониестимулирующий
фактор (Г-КСФ)
-моноцитарный колониестимулирующий фактор
(М-КСФ)
-гранулоцитарно-моноцитарный
колониестимулирующий фактор (ГМ_КСФ)
8.
ЛейкопенииЛейкопения
–
патологическая
реакция
организма,
проявляющаяся
уменьшением
содержания лейкоцитов в крови менее 4,0•109/л.
Наиболее часто развитие лейкопении связано с
уменьшением абсолютного числа нейтрофилов
8
9.
По этиологии лейкопении делятсяна :
• Первичные (наследственные)
• Вторичные (приобретенные)
10.
Основные механизмы развития лейкопений• Снижение скорости продукции лейкоцитов
и выхода их из костного мозга в кровь
• Увеличение скорости их разрушения в
крови и селезенки
• Увеличение скорости выхода лейкоцитов в
ткани для выполнения своей эффекторной
функции
• Быстрое увеличение ОЦК
11.
Уменьшение скорости образования лейкоцитов ивыхода их из костного мозга в кровь обусловлено:
• Подавление полипотентной стволовой клетки
и клеток – общих предшественников
гранулопоэза в костном мозге (ионизирующая
радиация, опухоль)
• Дефицитом витамина В₁₂ и фолиевой кислоты
• Нарушение передвижения зрелых форм
лейкоцитов, что приводит к нарушению их
выхода из костного мозга в кровь (синдром
«ленивых лейкоцитов»)
12.
Увеличение скорости разрушения лейкоцитов вкрови и селезенки обусловлено:
• Разрешением клеток в результате
иммунных реакций (цитотоксические
реакции – II типа )
• Усилением разрушением лейкоцитов в
селезенке при гиперспленизме
13.
Усиление выхода лейкоцитов в тканьПри тяжелых генирализованных
воспалительных процессах, в финале
сепсиса
14.
Виды лейкопений• Относительная, характеризуется
уменьшением процентного содержания
нейтрофилов по отношению ко всем
лейкоцитам
• Абсолютная – уменьшением абсолютной
концентрации нейтрофилов в крови
15.
НейтропенияНейтропения – уменьшение количества нейтрофилов
менее 40-45%, однако совершенно необходимо оценивать
также и абсолютное число нейтрофилов. Снижение
абсолютного числа нейтрофилов менее 1000/мм3 резко
повышает риск развития инфекции.
Снижение продукции нейтрофилов наблюдается:
• при медикаментозном лечении:
– антиметаболитами,
– некоторыми
антибиотиками
(левомицетин),
сульфамидами, фенотиазином, транквилизаторами,
нестероидными противовоспалительными средствами
и др.;
• при болезнях крови:
– генетические нарушения у детей,
– апластическая анемия,
• опухолях;
15
16.
Нейтропения• при недостаточности питания (особенно при алкоголизме);
• многих инфекциях (туберкулез, бруцеллез, туляремия, корь,
малярия, инфекционный мононуклеоз, вирусный гепатит,
лейшманиоз).
Причиной нейтропенни может быть разрушение
нейтрофилов в периферической крови из-за выработки
антител к нейтрофилам.
Наследственные нейтропении – группа редких
наследственных заболеваний с почти полным отсутствием в
крови
нейтрофилов,
обнаруживаемым
постоянно
(постоянные нейтропении) или через равные промежутки
времени
(периодические
нейтропении).
Болезни
наследуются
рецессивно.
Имеется
склонность
к
инфекционным воспалительным процессам (особенно к
стафилококковым).
16
17.
АгранулоцитозАгранулоцитоз
(гранулоцитопения)
–
клиникогематологический
синдром,
крайнее
проявление
нейтропении (снижение числа нейтрофильных гранулоцитов
менее 2•109/л), характеризующийся снижением числа
лейкоцитов – менее 1•109/л или гранулоцитов – менее
0,75•109/л.
Агранулоцитоз, как правило, представляет собой синдром
какого-то общего заболевания. Чаще всего (60%) он
вызывается приемом медикаментов (агранулоцитоз могут
вызвать примерно 300 препаратов), инфекционными
болезнями (брюшной тиф, малярия, сепсис, корь в период
высыпания).
17
18.
ЭозинопенияЭозинопения
(анэозинофилия) – снижение числа
эозинофилов ниже 1% или полное отсутствие этих клеточных
форм. Эозинопения характерна для стресса, вызываемого
тяжелыми бактериальными инфекциями.
18
19.
МоноцитопенияМоноцитопения – уменьшение количества моноцитов
ниже 4%. Наблюдается в разгар острых инфекций, при
сепсисе, тяжелом течении туберкулеза, лучевой болезни,
эссенциальной В12-дефицитной анемии.
19
20.
ЛимфоцитопенияЛимфоцитопения (встречается редко) – уменьшение
содержания лимфоцитов ниже 18%. Чаще всего наблюдается
относительная лимфопения у больных с нейтрофильным
лейкоцитозом, может быть абсолютной при туберкулезе,
лучевой болезни, лимфомах, спленомегалии.
20
21.
ЛейкоцитозыЛейкоцитоз – патологическая реакция организма,
проявляющаяся увеличением содержания лейкоцитов в крови
свыше 9•109/л.
21
22.
ЛейкоцитозыЛейкоцитозы
бывают
физиологические
и
патологические.
Физиологические лейкоцитозы.
Различают
следующие
виды
физиологических
лейкоцитозов:
Пищевой лейкоцитоз возникает после приема пищи.
При
этом
число
лейкоцитов
увеличивается
незначительно (в среднем на 1-3 тыс. в 1 мкл) и редко
выходит за границу верхней физиологической нормы.
При пищевом лейкоцитозе большое количество
лейкоцитов скапливается в подслизистой основе тонкой
кишки. Здесь они осуществляют защитную функцию
(препятствуют попаданию чужеродных агентов в кровь и
лимфу).
Пищевой
лейкоцитоз
носит
перераспределительный характер и обеспечивается
поступлением лейкоцитов в циркуляцию из депо крови.
22
23.
Физиологические лейкоцитозыМиогенный лейкоцитоз наблюдается после выполнения
тяжелой мышечной тработы. Число лейкоцитов при этом
может возрастать в 3-5 раз. Огромное количество
лейкоцитов при физической нагрузке скапливается в
мышцах.
Миогенный
лейкоцитоз
носит
как
перераспределительный, так и истинный характер, так как
при
нем
отмечается
усиление
костномозгового
кроветворения.
Эмоциональный лейкоцитоз, как и лейкоцитоз при
болевом раздражении, носит перераспределительный
характер и редко достигает высоких цифр.
Овуляторный
лейкоцитоз
характеризуется
незначительным повышением числа лейкоцитов при
одновременным снижении количества эозинфилов.
При беременности большое количество лейкоцитов
скапливается в подслизистой основе матки.
23
24.
ЛейкоцитозыВо время родов число лейкоцитов увеличивается за счет
повышения количества нейтрофилов. Содержание белых
кровяных телец уже в начале родового акта может достигать
более 30000 в 1 мкл.
Послеродовый лейкоцитоз сохраняется на протяжении 35 дней и связан с поступлением лейкоцитов из депо крови и
костномозгового резерва.
24
25.
ЛейкоцитозыСреди патологических лейкоцитозов различают:
• инфекционный
(при
пневмонии,
менингите,
скарлатине и ряда других инфекционных заболеваний);
• воспалительный
(особенно
при
гнойных
воспалительных процессах, при различного рода
травмах);
• токсогенный (при действии токсичных веществ);
постгеморрагический (наступающий после острых
кровопотерь);
• «новообразовательный» (при распаде опухолей);
• «лейкемический» (при острых и хронических
лейкозах).
25
26.
ЛейкоцитозыВ зависимости от увеличения тех или иных видов
лейкоцитов выделяют:
• нейтрофильный,
• эозинофильный,
• базофильный лейкоцитоз,
• лимфоцитоз,
• моноцитоз.
Механизм возникновения лейкоцитозов чаще всего
связан с активацией лейкопоэтической функции
костного мозга и лишь один вид патологического
лейкоцитоза – (при шоковых состояниях, эпилепсии,
агонии;
послеоперационный)
имеет
перераспределительный характер.
26
27.
Механизмы развития лейкоцитозов:1. Не увеличивается пролферация
лейкоцитов в костном мозге :
-перераспределительный лейкоцитоз
развивается вследствие перехода
лейкоцитов их крови маргинального пула
в циркулирующий при стрессе
-гемоконцентрационный лейкоцитоз
развивается вследствие дегидратации
организма
28.
Механизмы развития лейкоцитозов2. Увеличивается пролиферация лейкоцитов в
костном мозге и происходит выход незрелых
форм лейкоцитов в периферическую кровь:
-реактивный (воспалительный) – возникает в
результате образования активированными
макрофагами и лимфоцитами
колониестимулирующих факторов, стимулирующих
миелопоэз в костном мозге
-лейкоцитоз беременных – обусловлен усилением
размножения клеток миелоидного ряда под
влиянием изменений гормонального статуса при
беременности
-лейкоцитоз, который развивается при опухолях
кроветворной ткани - лейкозах
29.
Нейтрофильный лейкоцитозНейтрофильный
лейкоцитоз
(нейтрофилия) –
увеличение содержания нейтрофилов в гемограмме свыше
65%. Наблюдается при острых инфекционных заболеваниях,
воспалительных процессах, инфаркте миокарда, укусах
ядовитых насекомых, после острой кровопотери, а также при
метаболических нарушениях (кетоацидоз, уремия).
29
30.
Нейтрофильный лейкоцитозВажное практическое значение имеет определение степени
ядерного сдвига в лейкоцитарной формуле:
• ядерный сдвиг влево в нейтрофилъном ряду –
увеличение количества молодых форм нейтрофилов в крови:
метамиелоцитов
и
палочкоядерных
лейкоцитов,
свидетельствующее об усилении регенеративной активности
костного мозга;
• ядерный сдвиг вправо в нейтрофильном ряду – уменьшение
вплоть до полного исчезновения молодых форм нейтрофилов в
крови:
метамиелоцитов,
палочкоядерных
лейкоцитов,
свидетельствующее об угнетении регенеративной способности
костного мозга.
30
31.
Эозинофильный лейкоцитозЭозинофильный лейкоцитоз (эозинофилия) – увеличение
содержания эозинофилов в крови свыше 5%. По современным
представлениям эозинофилия является своеобразной реакцией
организма на поступление в него чужеродных белков и гистамина
и связана с антитоксической и фагоцитарной функцией
эозинофилов. Ответ обусловлен выходом эозинофилов из
костномозгового резерва в ответ на выделение гистамина, ИЛ-4,
5, 8.
Развитие эозинофилии имеет место при различных
аллергических заболеваниях и синдромах (бронхиальная астма,
отек Квинке, крапивница и др.); при паразитарных заболеваниях
(описторхоз, аскаридоз, лямблиоз и др.); некоторых кожных
болезнях (псориаз, экзема); коллагенозах (ревматизм);
гемобластозах (хронический миелолейкоз, лимфогранулематоз);
ряде инфекционных заболеваний (скарлатина, сифилис,
туберкулез); при применении некоторых лекарственных
препаратов (антибиотики, сульфаниламиды и др.).
31
32.
Эозинофильный лейкоцитозДлительность пребывания эозинофилов в кровотоке около
12 часов, затем они проникают в ткани, где живут 10-12
суток.
Их
диаметр
равен
12-15
мкм.
В
гранулах эозинофилов содержатся ферменты: пероксидазу,
цитохромоксидазу, аденозинтрифосфатазу, дегидрогеназу и
т.д. и многие биологически активные соединения. Основным
компонентом гранул является главный щелочной белок,
играющий важную роль в защите от паразитов.
Эозинофилы обладают способностью к амебовидному
движению и фагоцитозу, но фагоцитарная активность
эозинофилов значительно менее выражена, чем у
нейтрофилов.
32
33.
Базофильный лейкоцитозБазофильный лейкоцитоз (базофилия) – увеличение
содержания базофилов в крови свыше 1%. Она наблюдается
при вирусных инфекциях, особенно при аллергических
заболеваниях (бронхиальная астма, крапивница, глистные
инвазии, лекарственная болезнь и др.). Когда под влиянием
комплекса антиген-антитело происходит дегрануляция
базофилов и биологически активные вещества поступают в
кровь, обуславливая клиническую картину. Количество
базофилов увеличивается при лейкозах, стрессовых
ситуациях и в меньшей степени при воспалении. В
воспалительных очагах гепарин из базофилов препятствует
свертыванию крови, а гистамин расширяет капилляры. Эти
процессы способствуют рассасыванию очага воспаления.
33
34.
Базофильный лейкоцитозДиаметр базофилов не превышает 10-12 мкм. В крови
базофилов 0-0,1%, т.е. их очень мало 40-60 в 1 мкл). Однако
в различных тканях, в том числе сосудистой стенке,
соединительной ткани и других, содержатся тучные клетки,
иначе называемые тканевыми базофилами, которые
выполняют те же функции, что и базофилы и играют роль в
развитии гиперчувствительности и анафилаксии. Базофилы в
кровотоке живут часы, тогда как срок жизни тучных клеток
исчисляется месяцами и даже годами.
Функция базофилов и тучных клеток обусловлена наличием
в них ряда биологически активных веществ. К ним в первую
очередь принадлежит гистамин, расширяющий капилляры
и
артериолы.
В
базофилах
содержится
противосвертывающее вещество – гепарин, и гиалуроновая
кислота, влияющая на проницаемость сосудистой стенки.
34
35.
Базофильный лейкоцитозБазофилы способны синтезировать и секретировать фактор,
активирующий тромбоциты (ФАТ), и тромбоксаны резко
усиливающие агрегацию тромбоцитов, лейкотриены и
простогландины. В базофилах и тучных клетках содержится
ряд протеолитических ферментов, дегидрогеназы и
пероксидаза, а также соединение, получившее название
фактор хемотаксиса эозинофилов. Последний способствует
привлечению эозинофилов из сосудов в места скопления
базоилов в органах-мишенях. При этом эозинолилы
поглощают гранулы базофилов и приводят к разрушению
гистамина с помощью фермента гистаминазы. При
сенсибилизации базофилы начинают продуцировать и
секретировать нейтрофильный хемотаксический фактор и
серотонин.
35
36.
МоноцитозМоноцитоз – увеличение числа моноцитов свыше 8%,
является показателем развития в организме иммунных
процессов. Он характерен для целого ряда инфекционных
(подострый
бактериальный
эндокардит,
туберкулез,
бруцеллез; риккетсиозы, малярия, лейшманноз) и вирусных
заболеваний; заболеваний крови (лейкозы, лимфома);
гемолитическая анемия; злокачественных новообразований.
36
37.
МоноцитозМоноциты – это самые большие элементы периферической
крови. Моноциты циркулируют в крови от 1,5 до 4 с лишним
суток, а затем мигрируют в ткани, где превращаются в
макрофаги.
Моноциты относятся к активным фагоцитам крови, легко
проникают в очаги воспаления, где фагоцитируют не только
бактерии, но и продукты распада клеток и тканей. Кроме
этого моноциты способны инактивировать токсины,
образующиеся в очагах воспаления. В участках воспаления
моноциты трансформируются в макрофаги и фибробласты –
гигантские фагоцитирующие клетки.
37
38.
МоноцитозМоноциты и макрофаги вместе образуют систему
мононуклеарных фагоцитов (СМФ). Клетки, объединяемые в
фагоцитирующую
систему,
включают
костномозговые
предшественники, пул циркулирующих в крови моноцитов и
органо- и тканеспецифические макрофаги.
Моноциты и макрофаги выполняют многообразные функции:
• являются активными фагоцитами, распознают Аг и переводят
его в так называемую иммуногенную форму,
• играют существенную роль в противоинфекционном и
противораковом иммунитете;
• участвуют в метаболизме липидов и железа.
38
39.
ЛимфоцитозЛимфоцитоз – увеличение содержания лимфоцитов
свыше 44%.
В условиях патологии умеренный лимфоцитоз наблюдается
при некоторых инфекциях; ряде эндокринных расстройств
(микседема, тиреотоксикоз). Значительный лимфоцитоз
(более 50-60%) в сочетании с гиперлейкоцитозом характерен
для хронического лимфатического лейкоза.
39
40.
ЛимфоцитозБольшие лимфоциты в физиологических условиях в крови
не встречаются. Лимфоциты в крови пребывают лишь в
течении нескольких часов (2-3 часа). В лимфоцитах
содержатся митохондрии, много нуклеиновых кислот,
глюкуроновая кислота, ферменты – дегидрогеназы, липазы и
т.д. Фагоцитарная активность лимфоцитов выражена
минимально.
40
41.
Лейкемоидные реакцииПредставляют собой изменения в крови и
органах кроветворения, напоминающие
лейкоз, но всегда имеющие реактивный
характер, т.е. обусловленные увеличением
в крови концентрации цитокинов,
стимулирующих лейкопоэз и
прекращающиеся после устранения
стимула к избыточной продукции
цитокинов.
42.
Лейкемоидные реакцииОсновные типы лейкемоидных реакций:
• Миелоидного (в крови возрастает
относительное и абсолютное количество и
резко увеличивается содержание незрелых
форм гранулоцитарного ряда)
• Лимфатического и моноцитарнолимфотического (в крови резко возрастает
относительное и абсолютное количество
незрелых форм лимфоцитарного и
моноцитарного ряда)
43.
Нейтрофильная форма лейкемоидной реакции(лейкемоидная реакция миелоидного типа)
В крови увеличивается концентрация
лейкоцитов и появляется большое
количество незрелых клеток
нейтрофильного ряда (вплоть до
миелоцитов и промиелоцитов – резкий
сдвиг лейкоформулы влево)
Имеет сходство с картиной крови при
хроническом лейкозе.
44.
Отличия лейкемиодной реакции от лейкоза• Отсутствие базофильно-эозинофильной
ассоциации, характерной для миелолейкоза
• Обычно нормальное количество тромбоцитов
(при миелолейкозах тромбоциты повышаются
до 600-1000г/л)
• Менее выраженный сдвиг формулы влево
• Появление токсигенной зернистости в
нейтрофилах
• Значительное повышение активности
щелочной фосфатазы нейтрофилов, которая
исчезает при миелолейкозе










































 medicine
medicine