Similar presentations:
Типовые нарушения системы крови. Лейкоцитозы, лейкопении
1.
Типовые нарушениясистемы крови
LOGO
Лейкоцитозы, лейкопении
2.
ПЛАН ЛЕКЦИИ1. Определение понятия «лейкоцитоз», этиология, механиз-мы
развития, классификация.
2. Понятия «абсолютный», «относительный» лейкоцитоз.
3. Виды абсолютных лейкоцитозов.
4. Виды ядерных сдвигов нейтрофилов.
5. Лейкопении, этиология, патогенез.
6. Агранулоцитозы, определение, характеристика.
7. Значение понимания изменений в лейкоцитарной формуле
для практического врача.
3.
4.
www.themegallery.com5.
НОРМАЛЬНЫЕ ПОКАЗАТЕЛИ ВКРОВИ
Общее количество лейкоцитов, L, WBC = 4-9 × 109/л
(или 4-9 гиг/л)
Э
Б
2-4
0-1
нейтрофилы
м
ю
п
с
-
-
3-6
51-67
Лимф
Мон
23-40
4-8
6.
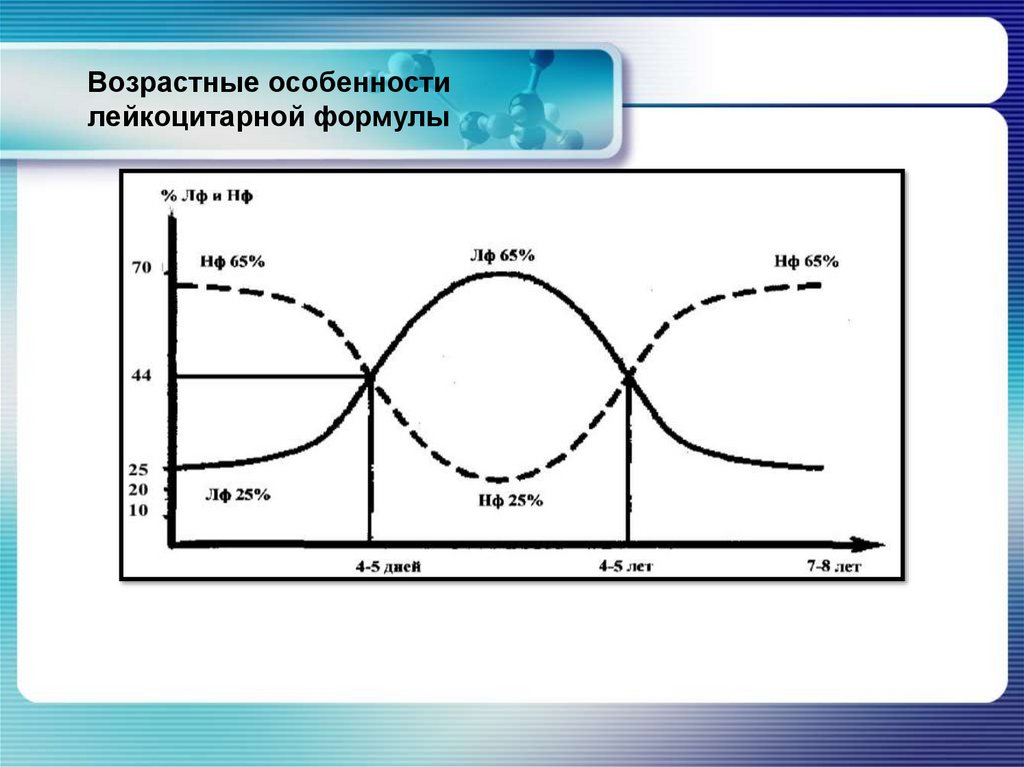
Возрастные особенностилейкоцитарной формулы
«Первый перекрест» – на 4-5-7 день жизни число нейтрофилов и
лимфоцитов выравнивается – соотношение 1:1.
К 10 дню жизни нейтрофилы составляют ≈ 30%, лимфоциты ≈ 55-60%.
Соотношение нейтрофилы - лимфоциты составляет 1:2.
Первые 2 недели жизни может быть: сдвиг влево, встречаются
плазматические клетки.
К концу первого месяца жизни полностью уходит сдвиг влево, число п/я
нейтрофилов становится ≈ 4-5%.
Минимальное значения с/я нейтрофилов и максимальное число
лимфоцитов определяются в возрасте 5-6 месяцев у доношенных детей.
К началу 2 года жизни число нейтрофилов постепенно увеличивается и
начинает расти на 3-4% в год в дальнейшем.
7.
Возрастные особенностилейкоцитарной формулы
«Второй перекрест» – в 4-5 лет число нейтрофилов и лимфоцитов
выравнивается – соотношение 1:1.
После 5 лет число нейтрофилов нарастает по 2-3% в год и к 10-12 годам
достигает величин, характерных для взрослых.
Соотношение нейтрофилы:лимфоциты ≈ 2:1.
8.
Возрастные особенностилейкоцитарной формулы
9.
ОПРЕДЕЛЕНИЕЛейкоцитоз – временное, нестойкое
увеличение общего количества
лейкоцитов (или числа их отдельных морфологических форм) в единице
объема крови, которое может быть признаком физиологического состояния
или симптомом болезни.
10.
КЛАССИФИКАЦИЯ ЛЕЙКОЦИТОЗОВЛожные – наблюдаются при гемоконцентрации (сгущении
крови)
-
относительное увеличение количества лейкоцитов в единице объема крови.
Истинные – это лейкоцитозы при которых увеличивается абсолютное
количество лейкоцитов в единице объема крови в данной сосудистой
области.
11.
Патологический лейкоцитозАбсолютный лейкоцитоз – это такой лейкоцитоз при котором увеличение
процентного содержания данного вида лейкоцитов является результатом
абсолютного увеличения этих лейкоцитов в сосудистом русле при этом
общее количество лейкоцитов в единице объема крови увеличено.
Относительный лейкоцитоз – увеличение процентного числа данного
вида лейкоцитов в лейкоцитарной формуле не является результатом
абсолютного увеличения этого вида лейкоцитов в единице объема крови, а
является следствием абсолютного уменьшения другого вида лейкоцитов в
единице объема крови. Общее количество лейкоцитов остается в норме или
имеет тенденцию к уменьшению
12.
КЛАССИФИКАЦИЯ ЛЕЙКОЦИТОЗОВ1. По этиологии:
1) Физиологический
- миогенный,
- статический,
- пищеварительный,
- эмоциональный.
2) Патологический
- инфекционный,
- воспалительный,
- травматический,
- токсический,
- медикаментозный,
- постгеморрагический,
- новообразовательный,
- лейкемический
2. По патогенезу:
1) Продуктивный (реактивный)
2) Перераспределительный
13.
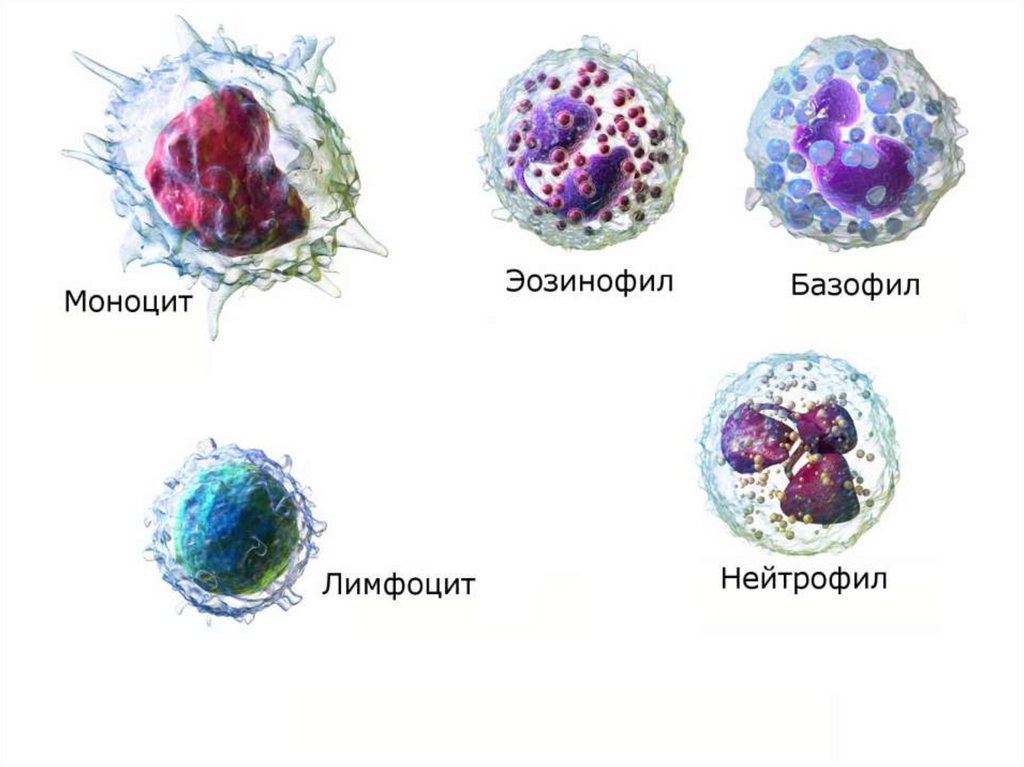
КЛАССИФИКАЦИЯ ЛЕЙКОЦИТОЗОВКлассификация по процентному содержанию отдельных видов
лейкоцитов в периферической крови (лейкоцитарной формуле):
1)
Базофилия –
(больше 1%).
увеличение
2)
Эозинофилия – увеличение процентного содержания эозинофилов
(больше 4%).
3)
Нейтрофилия (нейтрофильный лейкоцитоз) – увеличение процентного
содержания нейтрофилов (увеличение с/я больше 67%, п/я больше 6%,
появление метамиелоцитов и миелоцитов).
4)
Лимфоцитоз – увеличение процентного содержания лимфоцитов
(больше 40%).
5)
Моноцитоз –
(больше 8%).
увеличение
процентного
процентного
содержания
содержания
базофилов
моноцитов
14.
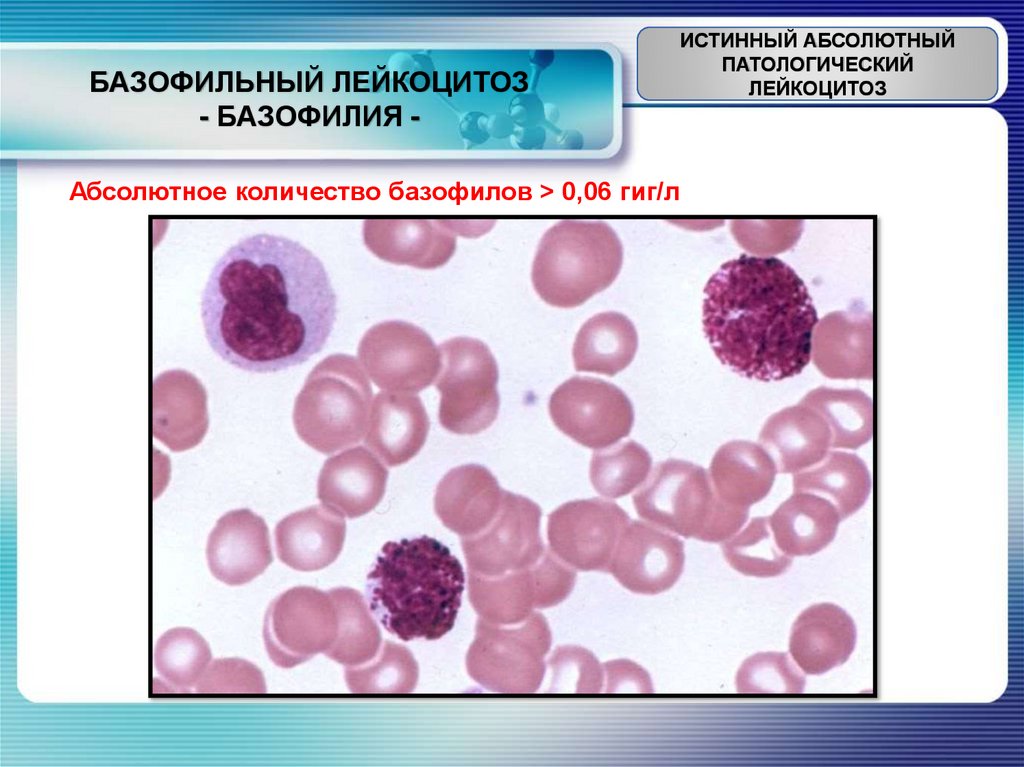
БАЗОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ- БАЗОФИЛИЯ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Абсолютное количество базофилов ˃ 0,06 гиг/л
1) При аллергических реакциях (чаще аутоиммунных)
2) При сахарном диабете, микседеме.
3) Нефротический синдром, хронический язвенный колит, гемофилия
4) Ранняя стадия хронического миелолейкоза.
15.
БАЗОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ- БАЗОФИЛИЯ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Абсолютное количество базофилов ˃ 0,06 гиг/л
16.
ЭОЗИНОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ- ЭОЗИНОФИЛИЯ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Абсолютное количество эозинофилов ˃ 0,3 гиг/л
1) Стадия выздоровления («заря») при острых инфекционных заболеваниях
2) На высоте болезни при инфекционно-аллергических заболеваниях
(скарлатина, гломерулонефрит)
3) При паразитарных, глистных заболеваниях
4) При аллергических реакциях немедленного типа (анафилаксия)
5) При недостаточности коры надпочечников
6) В ранних стадиях хронического миелолейкоза
7) При онкологических заболеваниях
8) При хронических кожных болезнях:
(псориаз, ихтиоз, разноцветный лишай)
17.
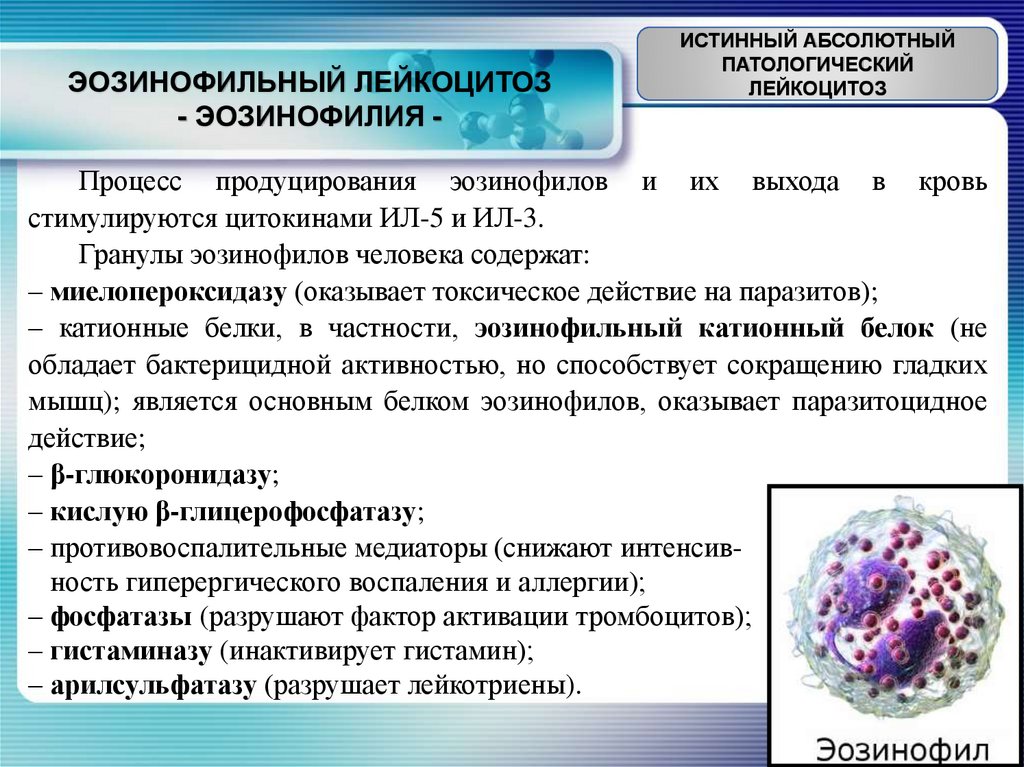
ЭОЗИНОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ- ЭОЗИНОФИЛИЯ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Процесс продуцирования эозинофилов и их выхода в кровь
стимулируются цитокинами ИЛ-5 и ИЛ-3.
Гранулы эозинофилов человека содержат:
– миелопероксидазу (оказывает токсическое действие на паразитов);
– катионные белки, в частности, эозинофильный катионный белок (не
обладает бактерицидной активностью, но способствует сокращению гладких
мышц); является основным белком эозинофилов, оказывает паразитоцидное
действие;
– β-глюкоронидазу;
– кислую β-глицерофосфатазу;
– противовоспалительные медиаторы (снижают интенсивность гиперергического воспаления и аллергии);
– фосфатазы (разрушают фактор активации тромбоцитов);
– гистаминазу (инактивирует гистамин);
– арилсульфатазу (разрушает лейкотриены).
18.
ЭОЗИНОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ- ЭОЗИНОФИЛИЯ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Абсолютное количество эозинофилов ˃ 0,3 гиг/л
19.
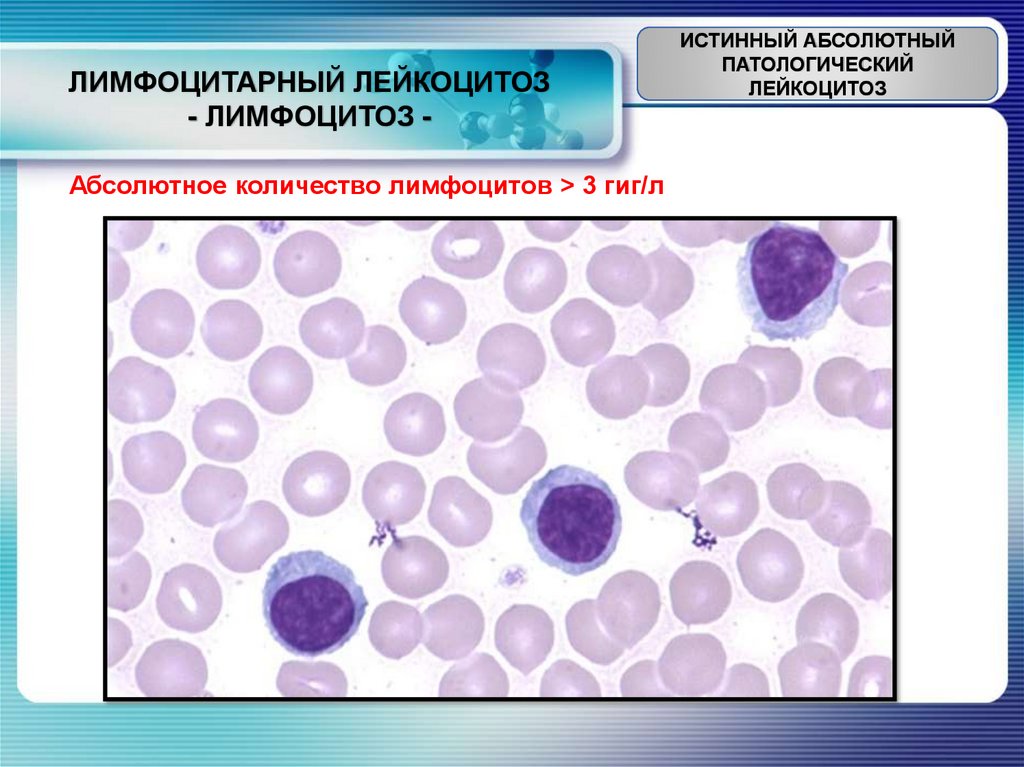
ЛИМФОЦИТАРНЫЙ ЛЕЙКОЦИТОЗ- ЛИМФОЦИТОЗ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Абсолютное количество лимфоцитов ˃ 3 гиг/л
1) Стадия выздоровления при острых инфекционных заболеваниях
2) При вирусных инфекциях.
3) На высоте коклюша, эпидемического паротита, натуральной оспы
4) При инфекционном мононуклеозе
5) При доброкачественно протекающем туберкулезе, сифилисе
(хроническом)
6) При реакции «трансплантат против хозяина».
7) При опухолевом процессе.
20.
ЛИМФОЦИТАРНЫЙ ЛЕЙКОЦИТОЗ- ЛИМФОЦИТОЗ Абсолютное количество лимфоцитов ˃ 3 гиг/л
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
21.
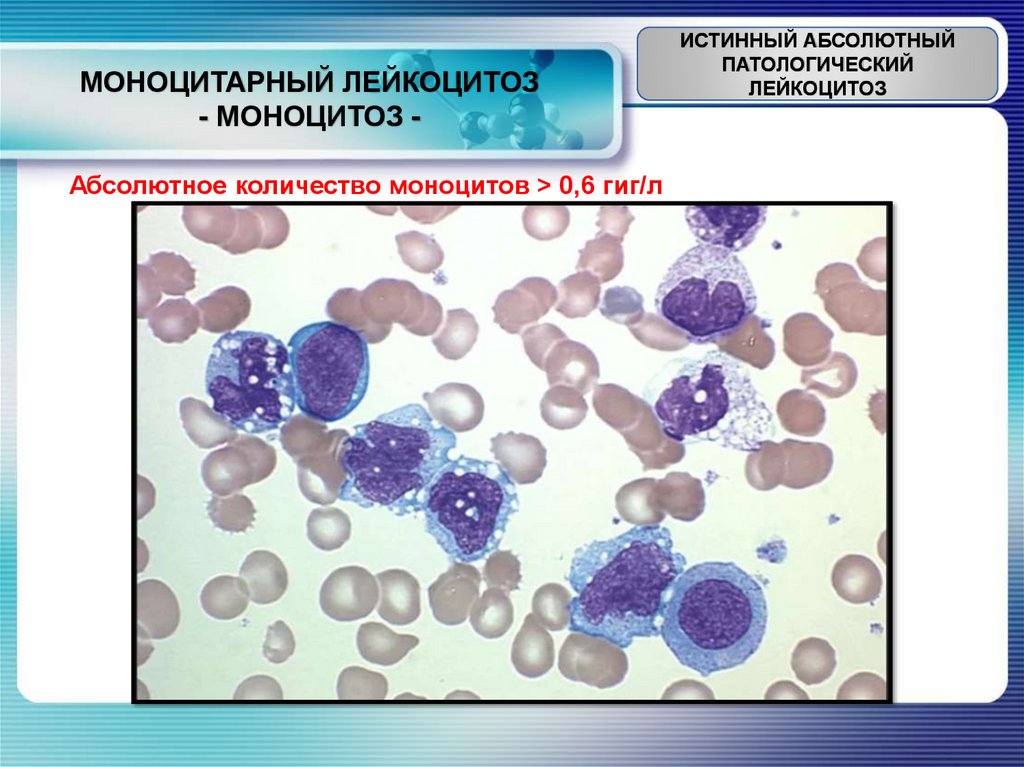
МОНОЦИТАРНЫЙ ЛЕЙКОЦИТОЗ- МОНОЦИТОЗ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Абсолютное количество моноцитов ˃ 0,6 гиг/л
1) При острых инфекционных заболеваниях в стадию, предшествующую
выздоровлению
2) На высоте болезни при скарлатине, кори, краснухе, ветряной оспе, сыпном
тифе, брюшном тифе
3) При инфекционном мононуклеозе
4) При затяжном хроническом эндокардите,
хрониосепсисе, висцеральном сифилисе
22.
МОНОЦИТАРНЫЙ ЛЕЙКОЦИТОЗ- МОНОЦИТОЗ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Моноциты после выхода из костного мозга циркулируют в кровотоке в
течение 20-– 40 часов, затем уходят в ткани, где происходит их окончательная
специализация.
Выйдя из кровяного русла, они не возвращаются в циркуляцию.
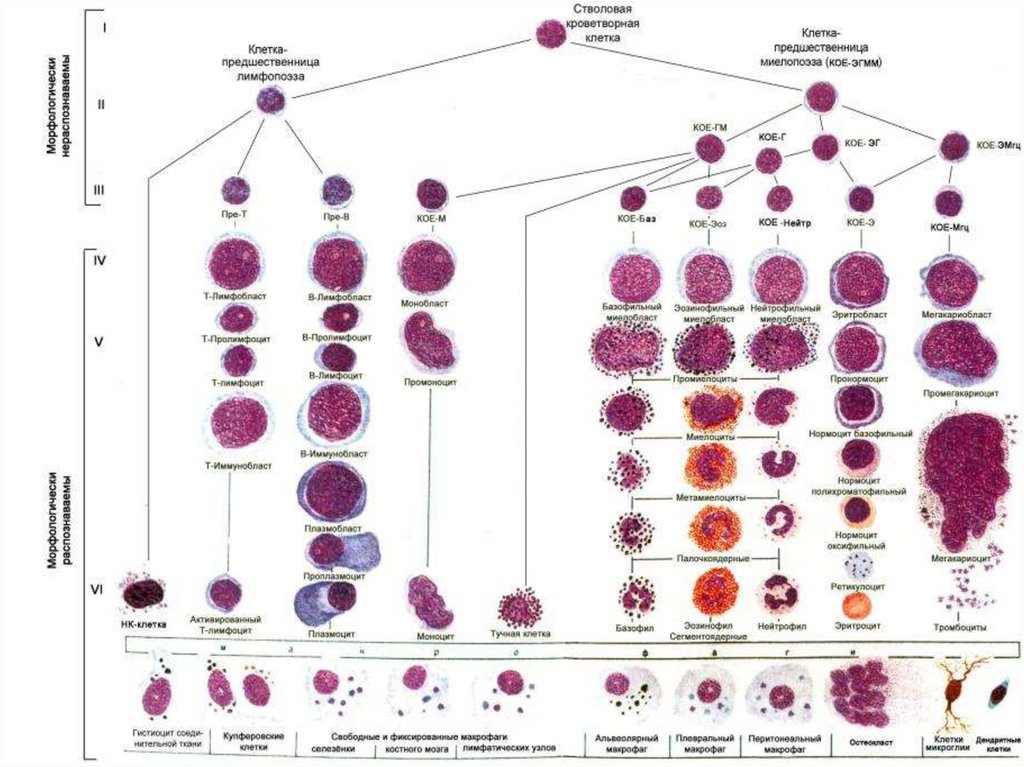
Поступившие из кровяного русла в ткани моноциты представляют собой макрофаги
(гистиоциты соединительной ткани, купферовские клетки печени, альвеолярные
макрофаги, свободные и фиксированные макрофаги селезёнки, костного мозга,
лимфоузлов, перитонеальные макрофаги, плевральные макрофаги, остеокласт, клетки
микроглии нервной системы). В тканях длительность их жизни колеблется от
нескольких месяцев до нескольких лет. Моноциты способны к амебовидному
движению и фагоцитозу.
23.
МОНОЦИТАРНЫЙ ЛЕЙКОЦИТОЗ- МОНОЦИТОЗ Абсолютное количество моноцитов ˃ 0,6 гиг/л
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
24.
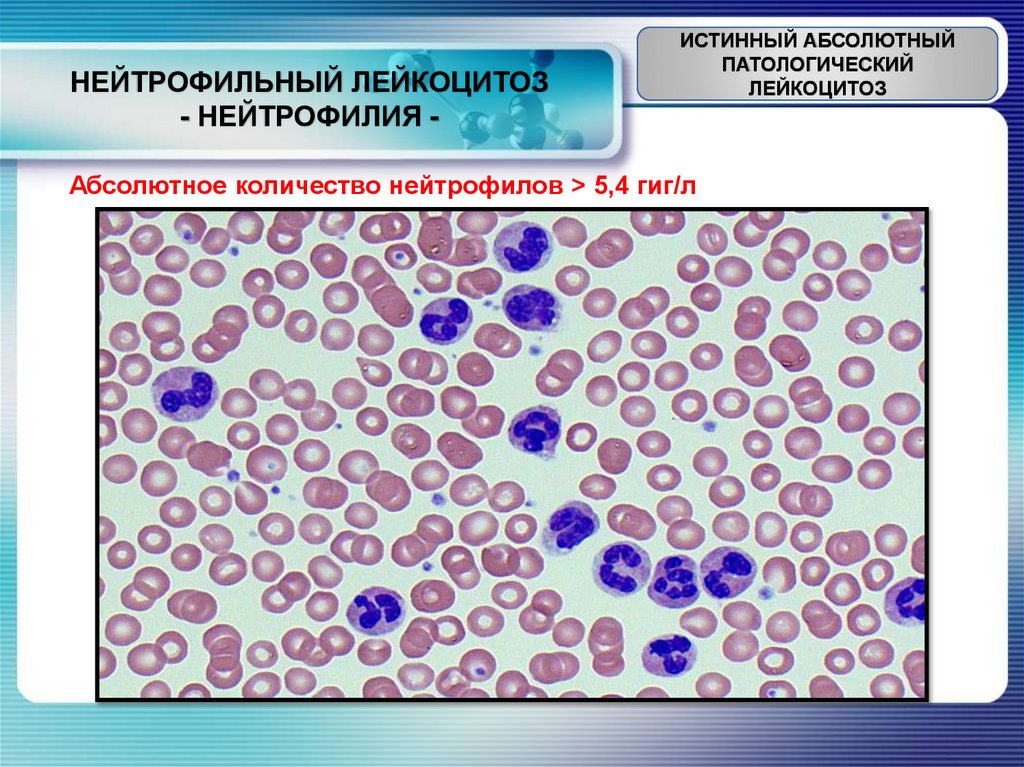
НЕЙТРОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ- НЕЙТРОФИЛИЯ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Абсолютное количество нейтрофилов ˃ 5,4 гиг/л
1) В начальной стадии острых инфекционных заболеваний и на высоте этих
заболеваний.
2) При злокачественных новообразованиях (метастазирование).
3) При экзогенных и эндогенных интоксикациях.
4) При инфаркте миокарда и других органов.
5) При ранениях, черепно-мозговых травмах.
6) При острой постгеморрагической анемии.
7) При острой гемолитической анемии.
8) При острой кровопотере.
25.
НЕЙТРОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ- НЕЙТРОФИЛИЯ -
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Абсолютное количество нейтрофилов ˃ 5,4 гиг/л
26.
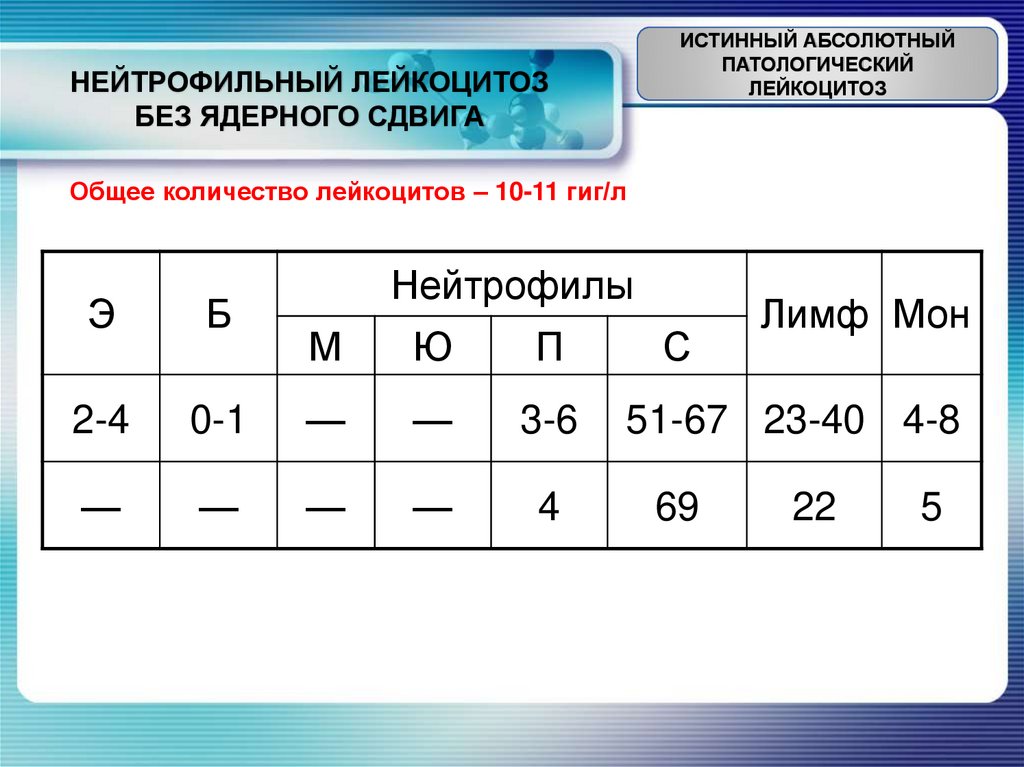
ИСТИННЫЙ АБСОЛЮТНЫЙПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
НЕЙТРОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ
БЕЗ ЯДЕРНОГО СДВИГА
Общее количество лейкоцитов – 10-11 гиг/л
Э
Б
2-4
—
Нейтрофилы
М
Ю
П
0-1
—
—
3-6
—
—
—
4
С
Лимф Мон
51-67 23-40 4-8
69
22
5
27.
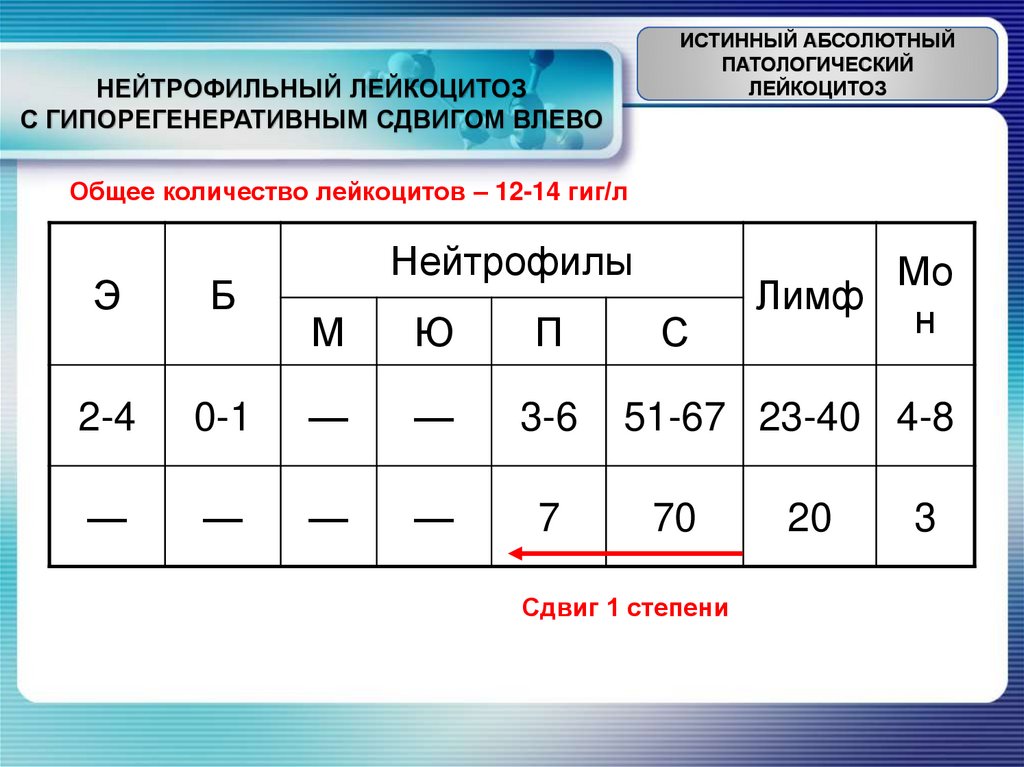
ИСТИННЫЙ АБСОЛЮТНЫЙПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
НЕЙТРОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ
С ГИПОРЕГЕНЕРАТИВНЫМ СДВИГОМ ВЛЕВО
Общее количество лейкоцитов – 12-14 гиг/л
Э
Б
2-4
—
Нейтрофилы
М
Ю
П
0-1
—
—
3-6
—
—
—
7
С
Мо
Лимф
н
51-67 23-40 4-8
70
Сдвиг 1 степени
20
3
28.
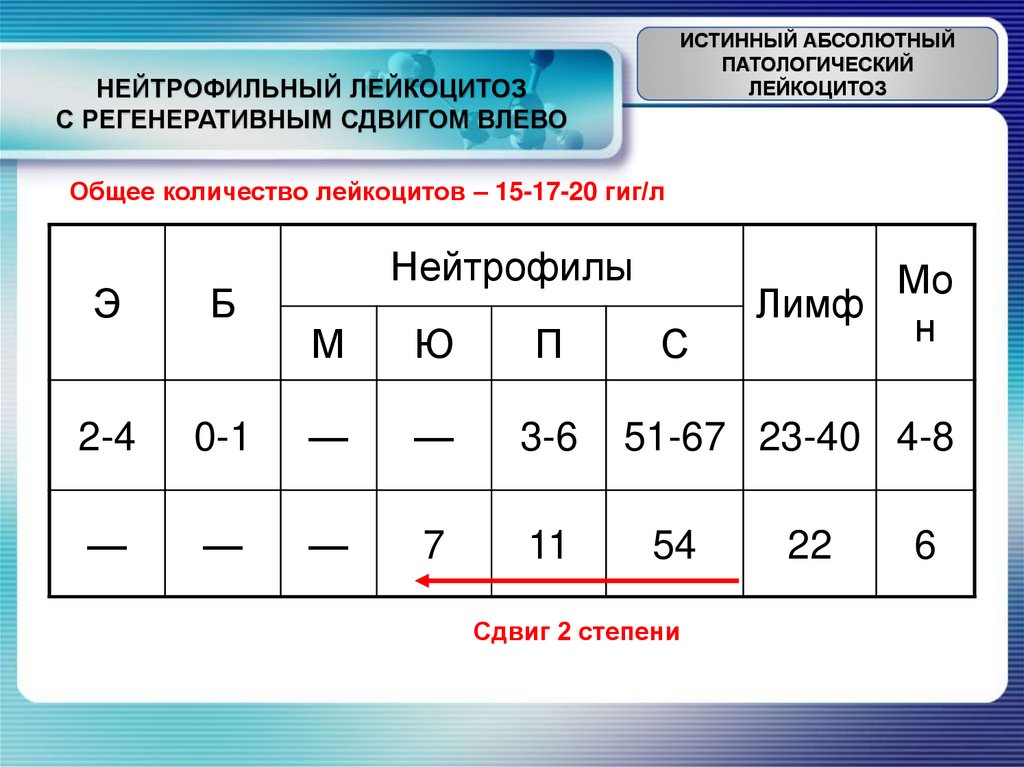
ИСТИННЫЙ АБСОЛЮТНЫЙПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
НЕЙТРОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ
С РЕГЕНЕРАТИВНЫМ СДВИГОМ ВЛЕВО
Общее количество лейкоцитов – 15-17-20 гиг/л
Э
Б
2-4
—
Нейтрофилы
М
Ю
П
0-1
—
—
3-6
—
—
7
11
С
Мо
Лимф
н
51-67 23-40 4-8
54
Сдвиг 2 степени
22
6
29.
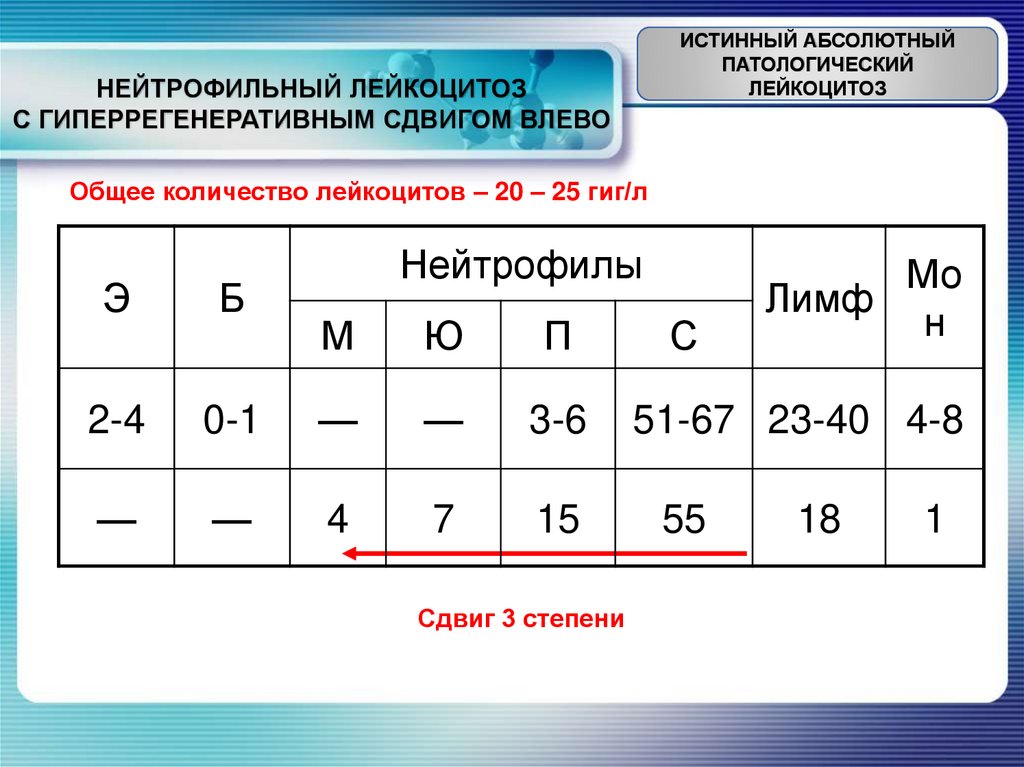
ИСТИННЫЙ АБСОЛЮТНЫЙПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
НЕЙТРОФИЛЬНЫЙ ЛЕЙКОЦИТОЗ
С ГИПЕРРЕГЕНЕРАТИВНЫМ СДВИГОМ ВЛЕВО
Общее количество лейкоцитов – 20 – 25 гиг/л
Э
Б
2-4
—
Нейтрофилы
М
Ю
П
0-1
—
—
3-6
—
4
7
15
Сдвиг 3 степени
С
Мо
Лимф
н
51-67 23-40 4-8
55
18
1
30.
ДЕГЕНЕРАТИВНЫЙ СДВИГ ЯДРАНЕЙТРОФИЛОВ ВЛЕВО ПРИ ЛЕЙКОПЕНИИ
Общее количество лейкоцитов – 2-3,5 гиг/л
Э
Б
2-4
—
Нейтрофилы
М
Ю
П
0-1
—
—
3-6
—
—
—
37
С
Мо
Лимф
н
51-67 23-40 4-8
12
50
1
Дистрофические изменения в ядре и цитоплазме палочкоядерных нейтрофилов
31.
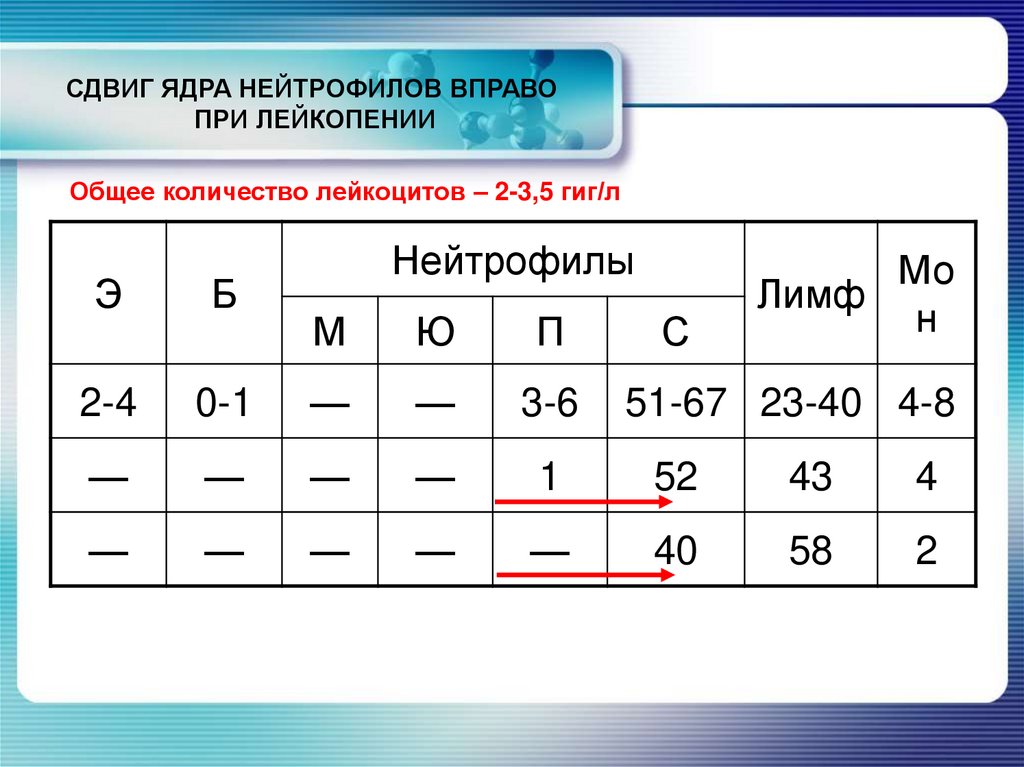
СДВИГ ЯДРА НЕЙТРОФИЛОВ ВПРАВОПРИ ЛЕЙКОПЕНИИ
Общее количество лейкоцитов – 2-3,5 гиг/л
Э
Б
2-4
Нейтрофилы
С
Мо
Лимф
н
М
Ю
П
0-1
—
—
3-6
—
—
—
—
1
52
43
4
—
—
—
—
—
40
58
2
51-67 23-40 4-8
32.
ЯДЕРНЫЙ ИНДЕКС СДВИГАНЕЙТРОФИЛОВ
Для оценки степени выраженности нейтрофильного лейкоцитоза используют
ядерный индекс сдвига нейтрофилов влево, представляющий собой
отношение суммы всех несегментированных нейтрофилов к количеству
сегментоядерных клеток.
ИЯСН = Миелоциты % + метамиелоциты % + палочкоядерные %
Сегментоядерные %
В норме составляет 0,05–0,1.
Увеличение его – сдвиг влево, уменьшение – сдвиг вправо.
33.
ЛЕЙКЕМОИДНАЯ РЕАКЦИЯЛейкемоидные
реакции
-
патологические
ИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
реакции
системы
крови,
характеризующиеся изменениями в периферической крови (увеличением
общего количества лейкоцитов до 30-109/л и выше, появлением незрелых
форм лейкоцитов), сходными с таковыми при лейкозах и исчезающими после
купирования вызвавшего их первичного процесса.
При этом клеточный состав костного мозга (в отличие от лейкозов) остается
нормальным.
34.
ЛЕЙКЕМОИДНАЯ РЕАКЦИЯИСТИННЫЙ АБСОЛЮТНЫЙ
ПАТОЛОГИЧЕСКИЙ
ЛЕЙКОЦИТОЗ
Лейкемоидные реакции у детей наблюдаются чаще, чем у взрослых
из-за незрелости кроветворной ткани. Чаще наблюдаются лейкемоидные
реакции лимфо-моноцитарного типа, реже - миелоидного типа. Основной
причиной являются острые инфекции: краснуха, коклюш, ветряная оспа,
скарлатина, септическое состояние. В крови лейкоцитоз (30-60)х×109/л,
лимфоцитоз 70-80%, иногда анемия и тромбоцитопения.
Миелоидные лейкемоидные реакции у детей наблюдаются при
тяжелом инфекционном процессе, сепсисе, скарлатине, при длительном
приеме глюкокортикоидов. В крови выявляется лейкоцитоз, нейтрофилия с
ядерным
сдвигом
влево
до
миелобластов.
При
лечении
основного
заболевания, изменения в крови при лейкемоидной реакции исчезают через 35 недель.
35.
ЛЕКЕМОИДНАЯ РЕАКЦИЯМИЕЛОИДНОГО ТИПА
36.
ОПРЕДЕЛЕНИЕЛейкопения – уменьшение количества лейкоцитов в единице объема крови
ниже нормы (4·109/л)
37.
КЛАССИФИКАЦИЯ ЛЕЙКОПЕНИЙ1. По происхождению:
1) Первичные
2) Вторичные
2. По механизму развития:
1) Истинные
2) Ложные (перераспределительные)
3. По течению:
1) Острые
2) Хронические
38.
КЛАССИФИКАЦИЯ ЛЕЙКОПЕНИЙКлассификация по процентному содержанию отдельных видов
лейкоцитов в периферической крови (лейкоцитарной формуле):
1. Эозинопения – снижение уровня эозинофилов.
Анэозинопения — полное отсутствие эозинофилов в крови.
2. Нейтропения – снижение нейтрофилов в периферической крови.
3. Лимфопения – снижение лимфоцитов в периферической крови.
4. Моноцитопения – снижение моноцитов в периферической крови.
39.
ПЕРЕРАСПРЕДЕЛИТЕЛЬНЫЕЛЕЙКОПЕНИИ
ПРИЧИНЫ
1. Условно-рефлекторные
реакции
и
пищеварительные
перераспределительные
2. Перераспределение лейкоцитов под влиянием ваготропных веществ при
шоке, ознобе, коллапсе, различных невротических реакциях.
40.
ИСТИННЫЕ ЛЕЙКОПЕНИИПРИЧИНЫ
1.
Нарушения лейкопоэза (аплазия, метаплазия, токсическое и токсикоаллергическое
воздействие на костный мозг, действие на
гемопоэтическую ткань физических факторов, дефицитные)
2.
Задержка выхода нейтрофилов из костного мозга (лейкоз, гиперспленизм)
3.
Повышенное разрушением лейкоцитов (иммунные лейкопении)
4.
Неэффективный миелопоэз.
41.
ИСТИННЫЕ ЛЕЙКОПЕНИИНЕЙТРОПЕНИЯ
1. Аномалии пула
приобретенными.
костного
мозга
могут
быть
наследственными
и
Причины приобретенных форм:
• Химические вещества (бензол, ДДТ, динитрофенол, висмут, мышьяк и т.д.);
• Лекарственные средства (цитотоксические и некоторые нецитотоксичные, например,
хинидин, хлорамфеникол, метилдопа, каптоприл, ибупрофен, соли золота и другие);
• Физические факторы (ионизирующее облучение);
• Иммуноопосредованное разрушение предшественников гранулоцитов в костном
мозге (у пациентов с аутоиммунными заболеваниями);
• Вирусные инфекции и инфекции, вызываемые штаммами микобактерий;
• Замена костного мозга (злокачественными клетками, лейкозными клетками или в
случай фиброза костного мозга).
Основным патогенным событием в этих случаях является повреждение
клеток-предшественников в митотическом пуле костного мозга.
В результате пул хранения, периферический пул и внесосудистый пул
становятся пораженными.
42.
ИСТИННЫЕ ЛЕЙКОПЕНИИНЕЙТРОПЕНИЯ
• Дефекты созревания.
-
Причины:
дефицит витамина В12,
дефицит фолатов,
миелодиспластический синдром,
пароксизмальная ночная гемоглобинурия
Дефекты созревания приводят к уменьшению запасов, периферических
и внесосудистых скопления нейтрофилов.
43.
ИСТИННЫЕ ЛЕЙКОПЕНИИНЕЙТРОПЕНИЯ
2. Аномалии периферического пула могут быть вызваны:
• Псевдонейтропения.
Это заболевание характеризуется неизмененным количеством нейтрофилов в
костном мозге. Нормальный баланс между маргинизированными и циркулирующими
нейтрофилами (1:1) значительно смещается в сторону преобладания нейтрофилов,
прилипших к эндотелиальным клеткам. Это происходит в результате усиленного
синтеза молекул адгезии.
Существует две формы псевдонейтропении – наследственная и
приобретенная.
Первая форма обычно доброкачественная. Несмотря на снижение количества
нейтрофилов в периферической крови, внесосудистый пул не изменяется и никаких
признаков иммунодефицита не наблюдается.
Вторая форма выявляется у пациентов с тяжелыми бактериальными
инфекциями или пациентов с тяжелым недоеданием или малярией. Как правило
купируется самопроизвольно или после лечения.
44.
ИСТИННЫЕ ЛЕЙКОПЕНИИНЕЙТРОПЕНИЯ
• Внутрисосудистая секвестрация в некоторых органах.
Нейтрофилы подвергаются опосредованной комплементом агглютинации в
легких или хранятся в увеличенной селезенке вместе с другими клетками крови. Такое
сочетание спленомегалии, анемии, тромбоцитопении и лейкопении называется
гиперперспленизмом.
Внутрисосудистая секвестрация нейтрофилов
снижением периферического пула лейкоцитов.
ассоциируется
со
45.
ИСТИННЫЕ ЛЕЙКОПЕНИИНЕЙТРОПЕНИЯ
3. Аномалии внесосудистого бассейна.
Тяжелая бактериальная, грибковая или риккетсиозная инфекция, анафилаксия
приводят к перемещению нейтрофилов из периферического пула в органы и ткани, где
они фагоцитируют патогенные микроорганизмы.
В этих случаях нейтрофилы высвобождаются из хранилища в костном мозге и
из периферического пула. Эта реакция во время инфекций, как правило,
кратковременна, поскольку при прогрессировании воспалительной реакции
провоспалительные цитокины через колониестимулирующие факторы стимулируют
гранулоцитопоэз.
Нейтропения
проявляется
клиническими
признаками
вторичного
иммунодефицита включая рецидивирующие, часто тяжелые бактериальные инфекции,
которые поражают кожу, легкие, мочеполовую систему, кишечник и ротоглотку.
46.
ИСТИННЫЕ ЛЕЙКОПЕНИИЭОЗИНОПЕНИЯ
Возникает на фоне:
1.
Стресса
2.
Глюкокортикоидной терапии
3.
ООФ
4.
Миелотоксического агранулоцитоза
5.
Злокачественных опухолей
6.
При болезни и синдроме Иценко-Кушинга
7.
При некоторых вирусных заболеваниях.
47.
ИСТИННЫЕ ЛЕЙКОПЕНИИЛИМФОПЕНИЯ
Возникает при:
1. Избытке в организме глюкокортикоидов (стресс, гиперкортизолизм,
длительная стероидная терапия)
2. Лучевой болезни и лучевой терапии
3. Лимфомах (болезнь Ходжкина)
4. Иммунодефицитных синдромах (Луи-Барр, Ди- Джорджи, Вискотта-
Олдрича)
5. Хронических заболеваниях (СКВ, ХПН, уремия, туберкулез лимфатических
узлов, метастазы опухоли)
48.
ИСТИННЫЕ ЛЕЙКОПЕНИИМОНОЦИТОПЕНИЯ
Возникает при:
- избытке глюкокортикоидов
- лейкозах
- апластической анемии
- анемии Аддисона-Бирмера
- лучевой болезни
- химиотерапии
- на фоне разгара острого инфекционного заболевания (в сочетании с
нейтрофилией)
- обострении туберкулезного процесса
- ревмокардитах
49.
ИСТИННЫЕ ЛЕЙКОПЕНИИАгранулоцитоз
Агранулоцитоз – клинико-гематологический синдром, характеризующийся
уменьшением или даже исчезновением из крови гранулоцитов, лейкопенией и
появлением инфекционных осложнений («агранулоцитарная ангина», стоматиты,
некротическая энтеропатия, уросепсис и др.).
Основными формами агранулоцитоза являются: миелотоксический и иммунный
(гаптеновый).
50.
ИСТИННЫЕ ЛЕЙКОПЕНИИАгранулоцитоз
Причинами миелотоксического агранулоцитоза являются цитостатические
препараты, алиментарные факторы (употребление в пищу перезимовавших на полях
злаков), а также все виды ионизирующего излучения, подавляющего клеткипредшественницы миелопоэза вплоть до стволовой клетки, в связи с чем в крови
уменьшается число не только гранулоцитов, но и эритроцитов, агранулоцитов,
тромбоцитов.
Причинами
иммунного
агранулоцитоза
может
являться
необычная
чувствительность организма к некоторым лекарствам (сульфаниламидам, амидопирину
и его производным, барбитуратам и др.).
При этом образуются антилейкоцитарные антитела. Они, фиксируясь на
поверхности лейкоцитов, разрушают, главным образом, зрелые гранулоциты (иногда, и
ранние стадии гранулопоэза).
Как правило, при иммунном агранулоцитозе снижается содержание только
лейкоцитов.
51.
LOGOСПАСИБО ЗА ВНИМАНИЕ!





































 medicine
medicine