Similar presentations:
Синдром нарушения кровообращения. Лекция 7
1.
БЮДЖЕТНОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ОМСКОЙ ОБЛАСТИ«МЕДИЦИНСКИЙ КОЛЛЕДЖ»
(БПОУ ОО «МК»)
Лекция 7. Синдром
нарушения
кровообращения.
Преподаватель Н.В. Пащенко, А.В. Бартоломей
2.
Цель лекцииИзучить теоретический материал о
синдроме нарушения кровообращения.
3.
План лекции1. Понятие «омертвление» или «некроз», причины некрозов.
2.Циркуляторные некрозы, причины,
условия влияющие на
них.
3. Виды некрозов:
- понятие «сухой» и «влажный» некроз, гангрена,
клинические проявления, принципы лечения и сестринского
ухода;
- трофическая язва, признаки, сравнительная
характеристика трофической язвы и раны, принципы
лечения и сестринского ухода;
- свищи, виды, признаки, принципы сестринского ухода;
- пролежни, предупреждение, клинические признаки
принципы лечения и сестринского ухода.
4.
Омертвение илинекроз
Местная смерть
клеток тканей или
органов,
развивающаяся в
живом организме
называется
омертвением или
некрозом.
5.
Причины и факторы развития некрозаПричины:
1.
Непосредственно травма (мышцы, нервы, сосуды).
2.
Нарушение кровообращения из-за длительного сдавления ткани.
3.
Нарушение трофики (питания).
1.
Механический
2.
Термический
3.
Электрический
4.
Химический
5.
Токсический
6.
Лучевой и др.
Основные факторы некроза:
6.
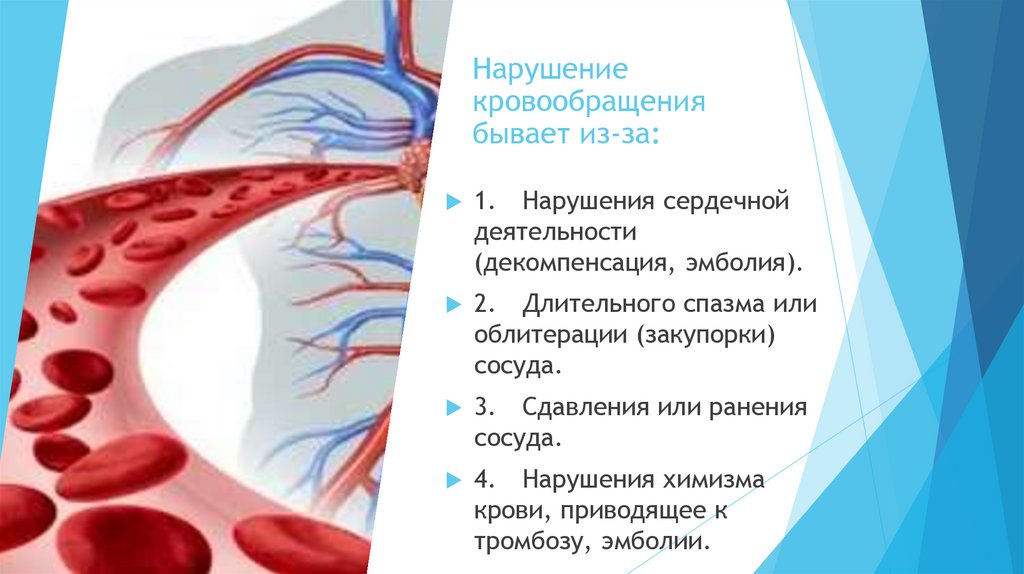
Нарушениекровообращения
бывает из-за:
1.
Нарушения сердечной
деятельности
(декомпенсация, эмболия).
2.
Длительного спазма или
облитерации (закупорки)
сосуда.
3.
Сдавления или ранения
сосуда.
4.
Нарушения химизма
крови, приводящее к
тромбозу, эмболии.
7.
Виды некроза:Гангрена - омертвение
целого органа или
частично. Характеризуется
изменением кровяного
пигмента (чёрная окраска).
Различают сухую и
влажную гангрену.
8.
Сухая гангрена - характеризуетсямедленным нарушением
кровообращения у истощенных,
обезвоженных больных. Ткани
высыхают, сморщиваются,
мумифицируются (высушивание),
плотные, тёмно-коричневого или
чёрного цвета. Поражается часть
сегмента конечности, не
прогрессирует.
9.
Клиника:боль,
кожа бледная, потом мраморного вида, холодная.
пульс отсутствует, чувствительность отсутствует,
ощущение онемения, нарушение функций.
Боли длительные.
Гангрена начинается с периферии, идёт вверх до
закупорки сосуда. Постепенно образуется
демаркационный вал.
Распада тканей почти нет, поэтому интоксикация не
наблюдается.
Общее состояние страдает мало.
10.
Влажная гангрена — гнилостнаягангрена – причины те же, более
острый тромбоз сосудов. Ткани
не успевают высыхать, идёт
гнилостный распад, сильная
интоксикация организма.
Местно: резко нарастающий
отёк, бледность, видима сеть
вен, тёмно--красные пятна,
пузыри отслоенного эпидермиса
с сукровичным содержимым.
Распадающиеся ткани
превращаются в зловонную
массу серо-грязно-зелёного
цвета.
11.
Общие симптомы:тяжелое общее состояние
организма:
частый малый пульс, АД снижено,
сухость слизистых и кожи
вялость, заторможенность,
высокая температура, боли в
пораженной конечности.
Процесс быстро распространяется,
гибель от сепсиса. Показана
ранняя ампутация.
Профилактика: ранняя диагностика
и лечение ряда заболеваний,
восстановление нарушенного
кровотока.
12.
Лечение:1.
Общее - борьба с интоксикацией,
инфекцией, улучшение сердечно¬сосудистой деятельности.
2.
Местное - восстановление
кровотока, влажную гангрену стараться
перевести в сухую (послабляющие
разрезы, вскрытие
пузырей,всасывающие и спиртовые
повязки), ампутация.
13.
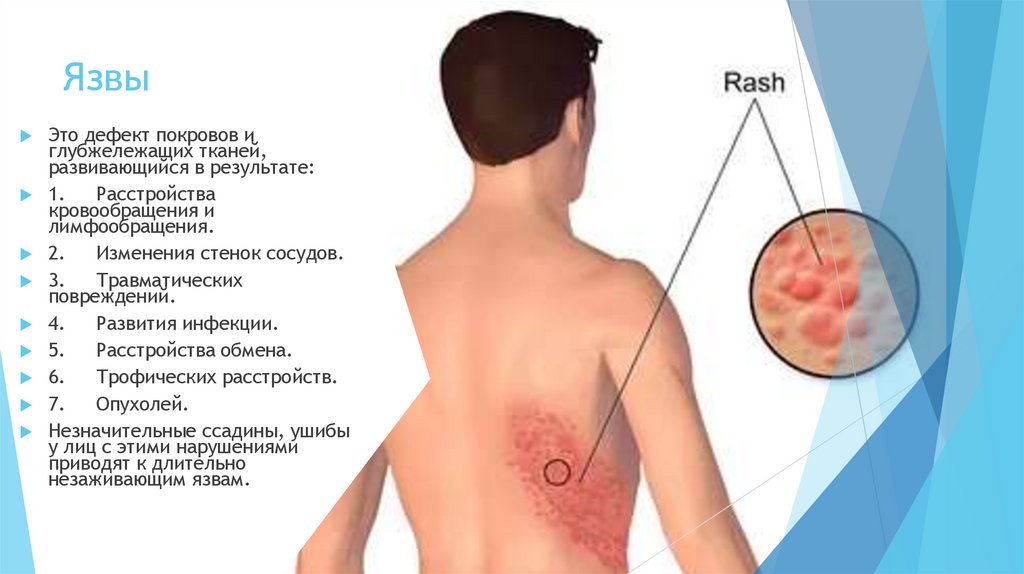
ЯзвыЭто дефект покровов и
глубжележащих тканей,
развивающийся в результате:
1.
Расстройства
кровообращения и
лимфообращения.
2.
Изменения стенок сосудов.
3.
Травматических
повреждений.
4.
Развития инфекции.
5.
Расстройства обмена.
6.
Трофических расстройств.
7.
Опухолей.
Незначительные ссадины, ушибы
у лиц с этими нарушениями
приводят к длительно
незаживающим язвам.
14.
СРАВНИТЕЛЬНАЯ ТАБЛИЦА ЯЗВ И РАНРана
Трофическая язва
Срок более 2 месяцев и более
Срок менее 2 месяцев
Отсутствие тенденции к заживлению
Возникают в центре трофических
расстройств
Заживление согласно фазам
раневого процесса
Грануляции вялые, серо-коричневого
цвета
Окружающие ткани имеют
обычный вид
Покрыта налетом фибрина и
некротическими тканями
Грануляции ярко-красные,
сочные
На поверхности — банальная
микрофлора
Некротические ткани обычно
отсутствуют
Наличие микрофлоры не характерно
15.
Лечение: устранение основных причин (лечениеварикозных вен, ликвидация нарушений иннервации).
Консервативное лечение:
1.
Постельный режим
2.
Тщательный туалет кожи вокруг язвы.
3.
Обеспечение оттока тканевой жидкости в повязку
(гипертонические
растворы), достигается очищение, улучшение развития
грануляций.
4.
При грануляциях - мазевые повязки, прижигание
ляписом (карандаш).
5.
Применение ферментов.
6.
Перевязки через 4-6 дней.
7.
Гипсовая лангета.
8.
Активизация организма - аутогемотерапия,
витаминное питание, ЛФК.
Оперативное лечение:
1.
Освобождение от гипергрануляций, рубцов.
2.
Пластика кожей.
16.
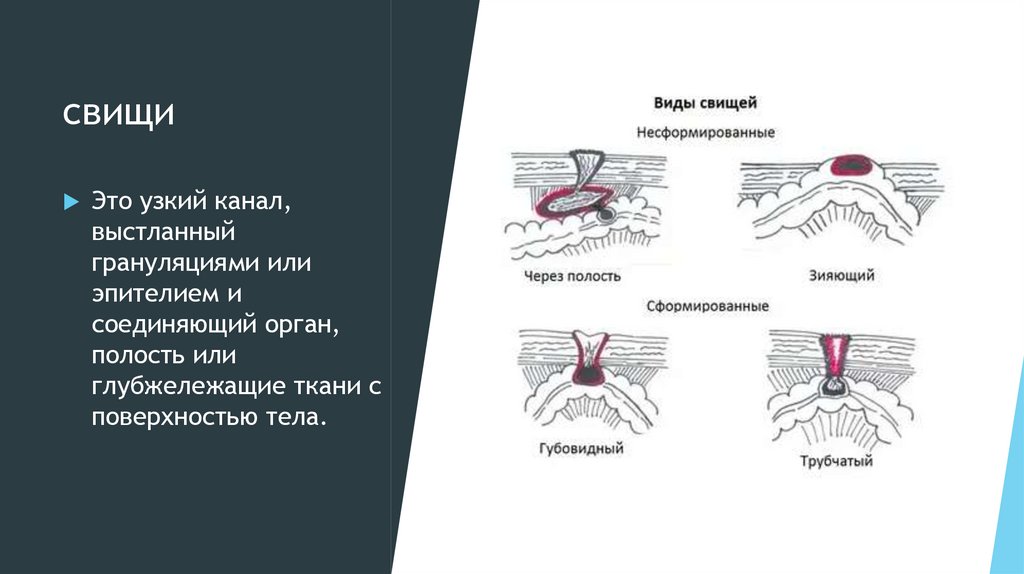
свищиЭто узкий канал,
выстланный
грануляциями или
эпителием и
соединяющий орган,
полость или
глубжележащие ткани с
поверхностью тела.
17.
1.Классификация:
По происхождению:
• Врожденные (срединные и
боковые свищи или пупка).
• Приобретенные:
• вызванные патологическим
процессом (остеомиелит,
туберкулёз)
• созданные оперативным путём искусственные свищи (свищи
мочевого пузыря, кишечника)
18.
2.По отношению к
внешней среде
• наружные свищи полых органов,
полостей, тканей.
• внутренние - между 2 полыми
органами и полостью, между
полым
органом и патологическим очагом.
• наружные свищи мягких тканей и
костей
19.
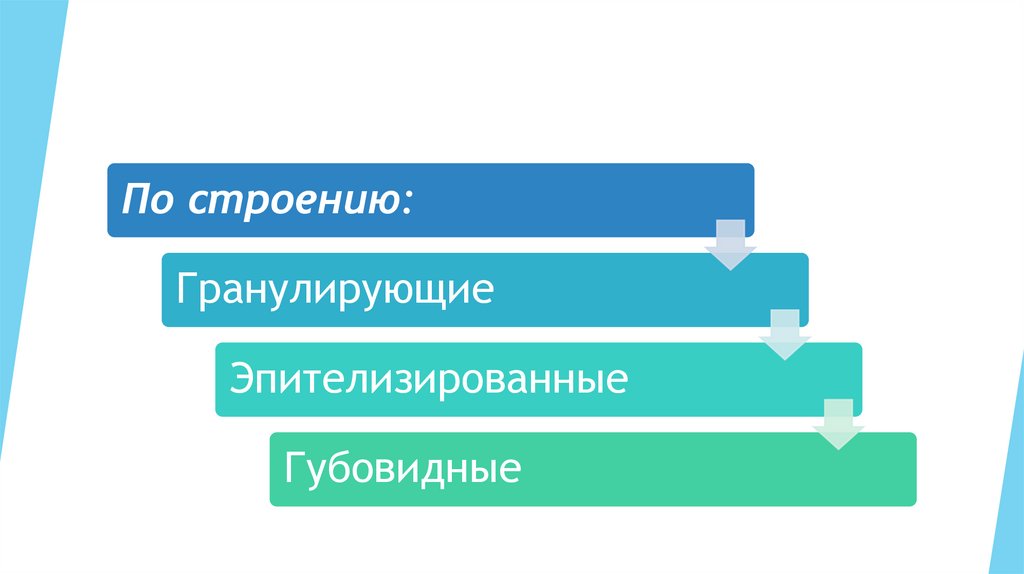
По строению:Гранулирующие
Эпителизированные
Губовидные
20.
4.По характеру
отделяемого:
• Мочевые
• Слюнные
• Каловые
• Ликворные
• Гнойные
• Слизистые
21.
Факторы,мешающие
заживлению
свища:
1. Постоянный ток раневого
отделяемого
2. Накопление в полости гноя, слизи и
т.д. и растяжение ими свищевого
хода.
3. Разрушающее действие химически
активных секретов на грануляции.
4. Разрушение грануляций токсинами в
секрете при вирулентной
инфекции.
Чаще всего бывает комбинация
факторов. Постоянное разрушение
грануляций приводит к инфицированию
тканей – рубцовые грубые изменения.
Возможно распространение инфекции по
всему организму.
22.
Оперативным путём создаются свищи для:1.
Улучшение функции органа (кишечный
свищ при опухоли).
2.
Для улучшения питания (желудочный
свищ при опухоли пищевода).
3.
Для обеспечения оттока гнойного
отделяемого - холицистостомия.
Клиника желудочных и кишечных свищей:
нарушение водно-солевого обмена,
дерматиты кожи.
Клиника гнойных свищей: гнойная
интоксикация организма. Нарушение общего
состояния при вторичном инфицировании.
23.
Лечение:1. Самостоятельное заживление - при
прекращении отделяемого.
2. Оперативным путём.
3. Общее лечение.
24.
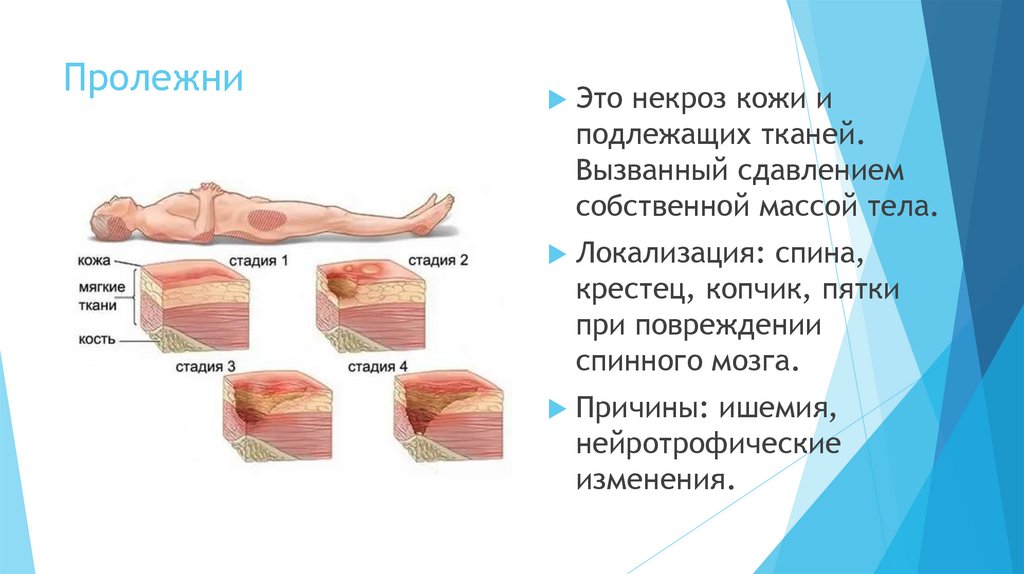
ПролежниЭто некроз кожи и
подлежащих тканей.
Вызванный сдавлением
собственной массой тела.
Локализация: спина,
крестец, копчик, пятки
при повреждении
спинного мозга.
Причины: ишемия,
нейротрофические
изменения.
25.
Формы1.
Экзогенные пролежни - вызваны механическими факторами гипсовая
повязка, лангета, протезы. Если устранить причину, то происходит
быстрое заживление.
2.
Общее лечение, улучшение общего состояния организма. Трофики
тканей.
Вначале в зоне сдавления появляется бледность, затем цианоз, отёк,
отслойка эпидермиса и возникает некроз тканей. Лечат как гнойно трофические язвы
Эндогенные пролежни - нарушение жизнедеятельности организма.
26.
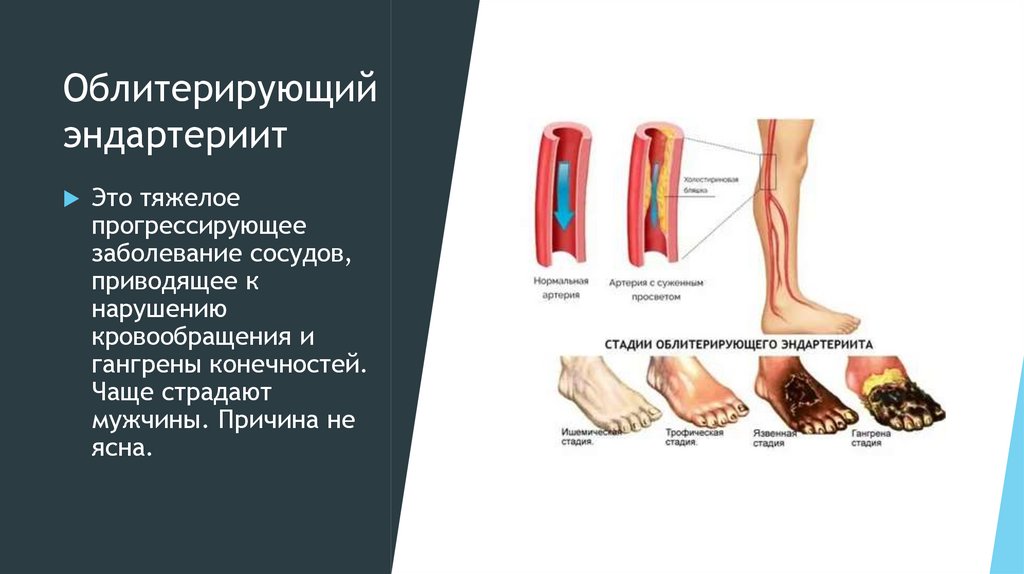
Облитерирующийэндартериит
Это тяжелое
прогрессирующее
заболевание сосудов,
приводящее к
нарушению
кровообращения и
гангрены конечностей.
Чаще страдают
мужчины. Причина не
ясна.
27.
Способствующие факторы:1.
Повторные длительные охлаждения ног.
2.
Нервнопсихические травмы.
3.
Курение.
Это общее заболевание, преимущественно в
нижних конечностях. Первоначально
наблюдаются нервные нарушения, затем спазм
сосудов, склероз стенки сосудов, облитерация
просвета сосудов.
28.
Фазы течения болезни:1.
Дистрофия
нервных элементов нет клинических
проявлений, т.к.
хорошо выражено
коллатеральное
кровообращение.
29.
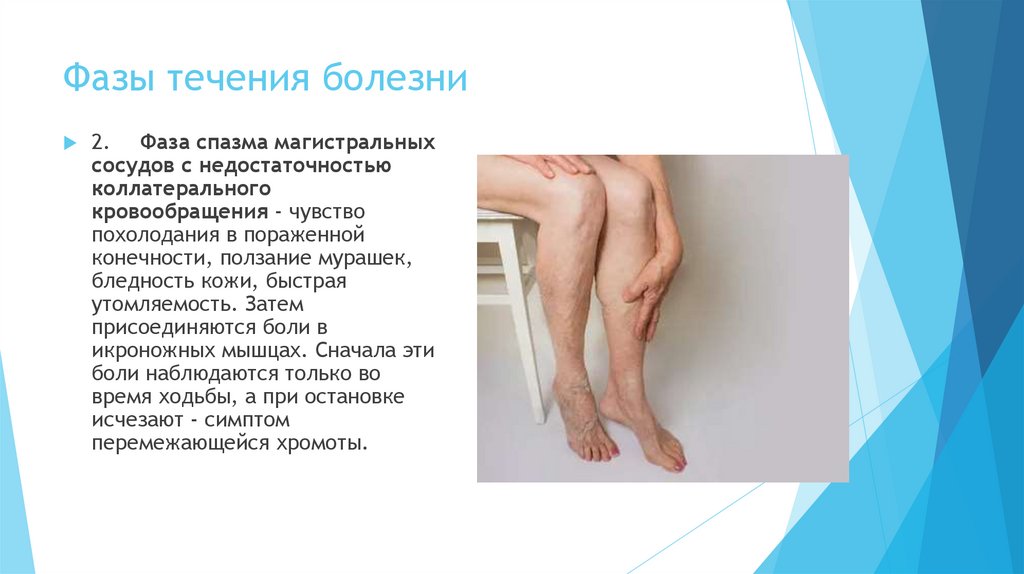
Фазы течения болезни2. Фаза спазма магистральных
сосудов с недостаточностью
коллатерального
кровообращения - чувство
похолодания в пораженной
конечности, ползание мурашек,
бледность кожи, быстрая
утомляемость. Затем
присоединяются боли в
икроножных мышцах. Сначала эти
боли наблюдаются только во
время ходьбы, а при остановке
исчезают - симптом
перемежающейся хромоты.
30.
Фазы течения болезни:3.
Фаза развития соединительной ткани - во всех слоях стенок
сосудов артерий и вен - нарушения трофики - цианоз, ломкость
ногтей, шелушение, блек кожи. Упорные боли, ослабление пульса.
31.
Фазытечения
болезни
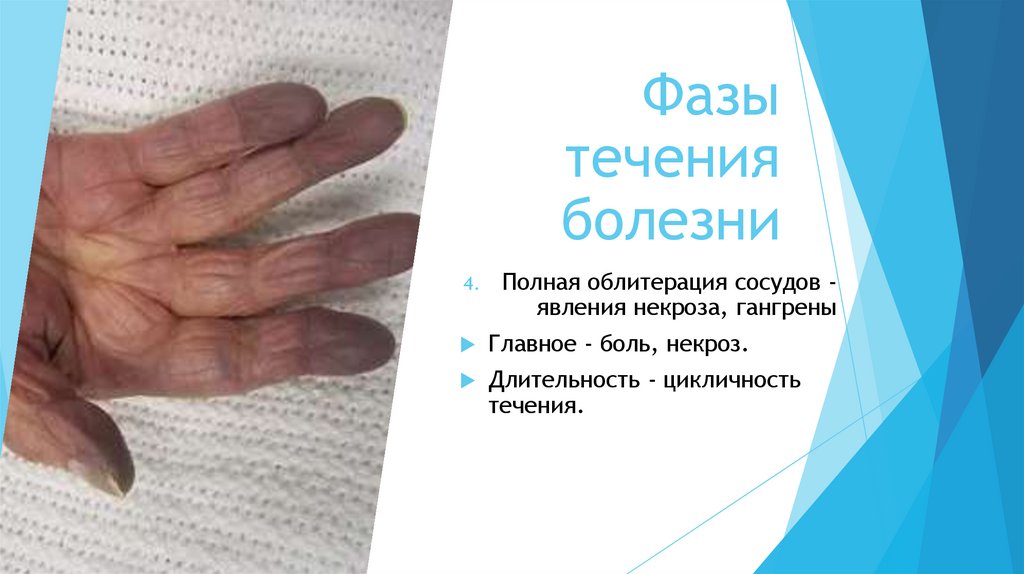
4.
Полная облитерация сосудов явления некроза, гангрены
Главное - боль, некроз.
Длительность - цикличность
течения.
32.
Лечение: необходимо снять спазм.1.
Метод местного воздействия на сосуды.
2.
Общее воздействие на весь организм.
3.
Воздействие на нервную, сердечно-сосудистую систему,
эндокринные системы.
4.
Комбинированное лечение.
5.
Поливитаминотерапия в/в:
Вит. С-5%-5,0
Вит. В-5%-3,0
Вит. РР - никотиновая к-та - 1 % - 10,0
Глюкоза-40%-15,0
6.
Паранефральные блокады: новокаин - 0,25 % - 60,0-75,0
7.
В/а в больную конечность: новокаин - 1% - 10,0; морфин-1%-1,0
33.
Оперативное лечение:1.
Симпатэктомия
2.
Шунтирование
3.
Ампутация
4.
Удаление тромба (тромбэктомия)
5.
Диетотерапия
6.
НЕ КУРИТЬ!
34.
Острые нарушенияартериальной
проходимости
При этом наблюдаются
сильнейшие, с трудом
купируемые боли в
конечности, кожные
покровы мраморной
окраски (бледные с
синюшными пятнами),
холодные на ощупь,
отмечается мышечная
контрактура, нарушение
чувствительности,
парестезии
35.
Стадия функциональных нарушенийПродолжается в течение нескольких часов,
отмечаются резке боли,
побледнение и похолодание конечности,
нарушение чувствительности.
36.
Стадия органических изменийПродолжается 12-24 часа,
нарушается тактильная, болевая
чувствительность,
мышечная контрактура.
37.
Некротическая стадияНаступает через 24-48 часов.
Развивается некроз конечности, начиная с
дистальных отделов (кончики пальцев стопы).
Основными причинами острого нарушения
являются:
а) повреждение магистрального сосуда;
б) тромбоз;
в) эмболия.
38.
Хронические нарушения артериальнойпроходимости.
Постепенное уменьшение диаметра артерии
(стенозирование) вплоть до полной закупорки просвета
Наиболее распространенными заболеваниями являются
1. облитерирующий атеросклероз и 2. облитерирующий
эндартериит.
39.
Нарушение венозного оттокаПри нарушении венозного оттока клинические
проявления наступают медленнее:
превалирует отек, синюшность кожных покровов,
болевой синдром выражен умеренно, выражены
трофические расстройства, уплотнение тканей.
Чаще развиваются небольшие поверхностные некрозы
(трофические язвы), в последствии развивается
гангрена с присоединением инфекции.
Локализация нижняя треть голени.
40.
Острые нарушения венозного оттока.
К этим нарушения относятся – острый тромбофлебит,
флеботромбоз и повреждение магистральных вен.
Клиника: проявляется внезапным появлением ноющих болей
в
конечности,
усиливающихся
при
движении,
прогрессирующим отеком конечности, синюшностью кожных
покровов.
41.
Лечение1. Дезагреганты (аспирин, курантил, трентал);
2. Антикоагулянты (гепарин, фенилин);
3. Методы и препараты для улучшения реологических свойств крови (УФ- и
лазерное облучение, реополиглюкин);
4. Противовоспалительные препараты (вольтарен, кетопрофен, напроксен и др.);
5.
Ангиопротекторы и венотонизирующие средства (детралекс, троксевазин,
эндотенол).
Показания
к оперативному вмешательству возникают при тромбофлебите
поверхностных вен.
42.
Хронические нарушения венозногооттока
Варикозная болезнь имеет широкое распространение. Характерным является
варикозное расширение подкожных вен. Жалобы на тяжесть в конечности в конце
дня, судороги ночью.
Лечение консервативное – не вылечивает заболевание, но препятствует его
прогрессированию. Необходимо постоянное ношение эластических бинтов,
применение
ангиопротекторов
и
венотонизирующих
средств
(детралекс,
троксевазин, эндотенол).
Оперативное – выполняют удаление варикозно расширенных вен, удаляют
основной ствол большой подкожной вены.
43.
Посттромботическая болезньобычно начинается с острого тромбофлебита глубоких вен. В результате
нарушается отток по глубоким венам. Это сопровождается отеком, чувством
тяжести в ногах, цианозом.
Лечение консервативное, раз в 5-6 месяцев пациентам проводят курс сосудистой
терапии:
1. Дезагреганты (аспирин, курантил, трентал);
2. Антикоагулянты (фенилин);
3. Методы и препараты для улучшения реологических свойств крови (лазерное
облучение аутокрови, реополиглюкин);
4.
Ангиопротекторы и венотонизирующие средства (детралекс, троксевазин,
эндотенол).
44.
Спасибо завнимание



































 medicine
medicine








