Similar presentations:
Нарушение периферического кровообращения. Некрозы
1. Нарушение периферического кровообращения. Некрозы
2. План лекции
1. Понятие «некроз». Виды.2. Острая и хроническая артериальная
недостаточность.
3. Острая и хроническая венозная
недостаточность.
4. Основные особенности лечения сухих и
влажных некрозов.
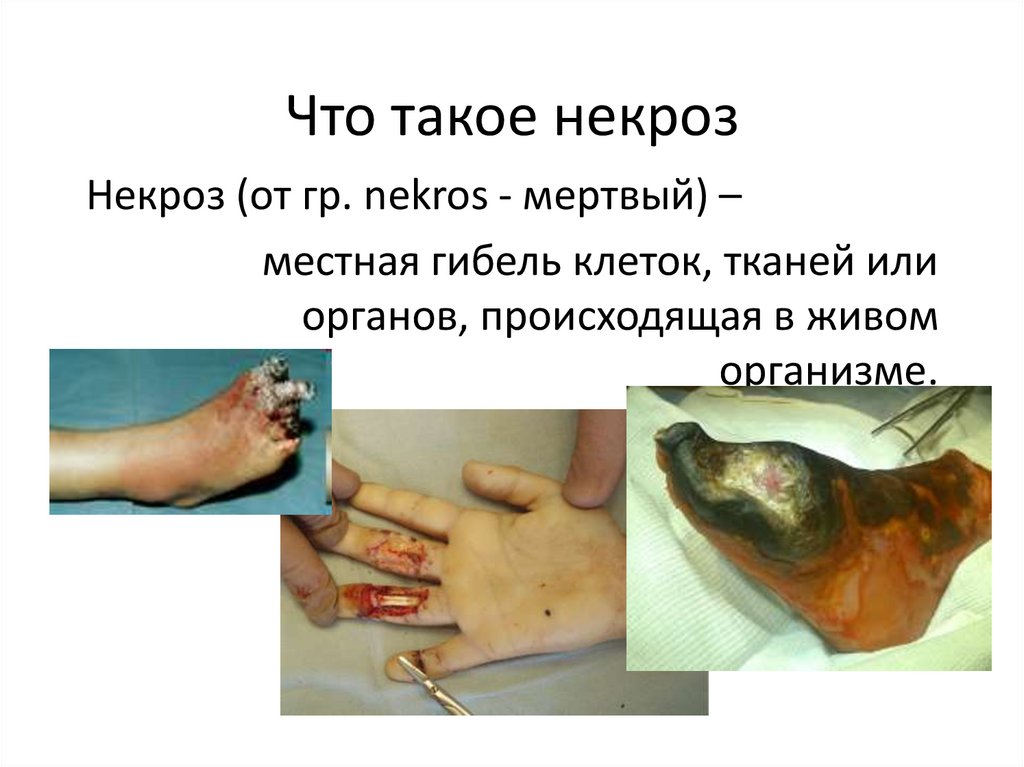
3. Что такое некроз
Некроз (от гр. nekros - мертвый) –местная гибель клеток, тканей или
органов, происходящая в живом
организме.
4. Виды некроза
Прямой некроз - гибель тканей в очагевоздействия внешних факторов.
Непрямой некроз - гибель тканей из-за
нарушения их питания, в основе
которого лежит ухудшение или полное
прекращение кровообращения, т. е.
ведущую роль играет сосудистый фактор.
Такие некрозы иначе называются
циркуляторными.
5. Причины циркуляторных некрозов
Нарушения:• артериальной проходимости,
• венозного оттока,
• микроциркуляции,
• лимфообращения,
• иннервации.
Эти причины имеют определенные
клинические симптомы и объединяются в
синдромы артериальной, венозной
недостаточности и недостаточности
лимфообращения.
6. Сосудистые заболевания трудны в диагностике, много информативных сведений дает клиническое обследование пациента.
1. Подготовка пациента к осмотру:• обследование проводить в теплом
помещении;
• освободить для осмотра симметричные
участки конечностей.
2. Уточнение жалоб пациента:
• боль в икроножных мышцах
• мышечная слабость,
• парестезия
• отеки
7. Обследование пациента
3. Визуальное обследование:• выраженность венозного рисунка при варикозной
болезни;
• окраска кожи;
• мышечная гипотрофия при заболевании артерий;
• дистрофические изменения кожи и ногтевых пластинок
свидетельствует о нарушении кровообращения.
4. Пальпация:
• измерение местной температуры различных участков
кожи исследующий проводит тыльной поверхностью
кисти;
• сравнение пульсации артерий на симметричных
участках конечностей;
• наличие уплотнений по ходу поверхностных вен.
5. Измерение объема конечностей на симметричных
участках выявляет выраженность отека.
8. Острая артериальная недостаточность (ОАН)
- возникает при внезапном прекращениикровотока в артериях и может привести к
быстрому развитию обширного некроза
тканей.
9. Классические симптомы ОАН:
• сильнейшая боль, резкая бледность кожныхпокровов с синюшными пятнами ("мраморность
кожи"),
• снижение температуры кожи на 2-3 °С,
• нарушение чувствительности (болевой,
тактильной),
• парестезии, ограничение активных
• движений вначале (снижение мышечной силы),
затем паралич.
• Больные опускают конечности вниз, так как это
способствует увеличению притока крови и
уменьшается боль.
10. Стадии ОАН
1. Стадия функциональных расстройстввозникает при нарушении кровотока в течение
нескольких часов.
2. Стадия органических изменений
возникает при нарушении кровообращения в
течение 12-24 ч, когда к вышеуказанным
симптомам присоединяется нарушение
чувствительности, снижение мышечной силы.
3. Некротическая стадия - возникает при
нарушении кровотока в течение 24-48 ч.
Развивается некроз конечности, начиная с
кончиков пальцев и стопы.
11. Причины ОАН
Повреждение магистрального сосуда происходит притравме, сдавлении жгутом на длительное время,
случайной перевязке сосуда во время операции.
Эмболия - закупорка просвета сосуда тромбом, жиром,
воздухом, принесенными током крови.
Тромбоэмболии артерий большого круга кровообращения
возникают при заболеваниях сердца (септический
эндокардит, стеноз митрального клапана, мерцательная
аритмия и др.) и атеросклерозе аорты и ее ветвей.
Причина жировой эмболии - перелом диафизов крупных
костей (бедра, голени, плеча).
Причины воздушной эмболии: нарушение техники
внутрисосудистых вливаний и ранения крупных вен шеи.
Тромбоз - закрытые тромбы просвета магистральной
артерии, стенка которой поражена вследствие
хронических заболеваний сосудов, а также при изменении
клинических анализов крови (повышение вязкости,
свертываемости).
12. Алгоритм оказания первой доврачебной помощи при острой артериальной недостаточности (ОАН) конечностей:
• выполнение транспортной иммобилизации;• охлаждение конечностей (обкладывание
пузырями со льдом);
• введение спазмолитиков (папаверин, галидор, ношпа);
• введение сердечных средств по показаниям;
• срочная госпитализация.
Помните: при оказании доврачебной помощи
запрещается введение антикоагулянтов и
наркотических анальгетиков.
13. Хроническая артериальная недостаточность (ХАН)
развивается постепенно из-за сужения(стенозирования) просвета артерий
вплоть до полной их закупорки
(облитерации).
Причины ее возникновения –
облитерирующий эндартериит
облитерирующий атеросклероз.
14.
• Облитерирующий эндартериит —хроническое заболевание сосудов с
преимущественным поражением
артерий нижних конечностей:
постепенная облитерация — сужение
сосудов вплоть до полного закрытия их
просвета с некрозом лишенных
кровоснабжения тканей (спонтанная
гангрена).
15.
• Облитерирующий атеросклероз –окклюзионно-стенотическое поражение
артерий нижних конечностей,
приводящее к недостаточности
кровообращения различной степени
выраженности связанное с нарушением
в первую очередь липидного обмена.
16. Жалобы
похолодание стоп, голеней, парестезии.При осмотре наблюдаются:
• мышечная гипотрофия конечностей,
• уменьшение волосяного покрова,
• бледность кожных покровов ног,
• деформация и ломкость ногтевых пластинок,
• трещины кожи на подошве и межпальцевых
промежутках.
При IV степени появляются некрозы
(трофические язвы, гангрена) на дистальных
фалангах пальцев ног (чаще I пальца) и на
пятках.
17. Симптомы ХАН
Ведущим является перемежающаяся хромота.Выраженность этого симптома зависит от
глубины нарушения кровообращения
конечностей и определяет степень ХАН:
I степень - боль возникает после 500 м ходьбы;
II степень - боль возникает после 200 м ходьбы;
III степень - боль возникает после 20-30 м
ходьбы и в покое;
IV степень - появление очагов некроза.
18. Симптомы плантарной ишемии
• Симптом Оппеля в положении лежа на спине поднятьразогнутые в коленных суставах нижние конечности до угла 45° и
удерживать их в таком положении в течение 1 мин. При
недостаточности артериального кровообращения в области подошвы
на стороне поражения наступает побледнение, которое в норме
отсутствует. Распространение его на всю подошву у больных
облитерирующим эндартериитом наблюдается при поражении
сосудов голени. При поражении одной только передней
болыпеберцовой артерии побледнение локализуется в области
переднего отдела подошвы, при облитерации задней
большеберцовой артерии - в пяточном отделе подошвы. Чем раньше
побледнение возникает и чем сильнее оно выражено, тем резче
нарушено периферическое артериальное кровообращение.
19.
• Симптом Гольдфлама В основе лежитрабочая гипоксия. В положении лежа на спине
предлагают поднять вытянутые ноги до угла
45° и проделать в среднем темпе 20-30
сгибательных и разгибательных движений в
голеностопных суставах. В норме окраска кожи
подошв не меняется. Появление побледнения
указывает на недостаточность
периферического артериального
кровообращения. П
20.
• Симптом Панченко - в положениисидя предлагают положить больную ногу
на здоровую, а при двустороннем
поражении нижних конечностей
поочередно перекладывать одну ногу на
другую.
Через некоторое время возникают
парестезии, а затем боли в икроножных
мышцах на стороне поражения.
21. Лечение ХАН
Консервативное лечение :• спазмолитики (но-шпа, никошпан, никотиновая кислота);
• дезагреганты (аспирин, курантил, трентал);
• антикоагулянты (гепарин, фенилин) под контролем
протромбинового индекса;
• ангиопротекторы (агапурин, трентал);
• ганглиоблокаторы (пахикарпин, димеколин);
• препараты, повышающие устойчивость тканей к
кислороду (солкосерил, актовегил);
• витамины групп В и С;
• сеансов ГБО;
• физиотерапевтических процедур, особенно на
поясничные симпатические ганглии;
• санаторно-курортного лечения.
22. Профилактика ХАН
проводиться санитарно-просветительная работа,Основные меры профилактики:
• отказ от курения;
• соблюдение молочно-растительной диеты;
• постоянный контроль уровня сахара и холестприна
в крови;
• ношение свободной обуви;
• соблюдение гигиены ног;
• избегание переохлаждения ног и микротравм;
• при появлении парестезией, чувства похолодания
конечностей, а тем более перемежающейся
хромоты немедленное обращение к хирургу.
23. Острая венозная недостаточность
Острое нарушение венозного оттока - это острыйтромбофлебит, флеботромбоз и повреждение
магистральных вен.
Острая венозная недостаточность (ОВН) не
развивается при тромбозе, тромбофлебите или
повреждении поверхностных вен, так как
основной отток осуществляется через глубокие
вены. Нарушение оттока по поверхностным
венам опасно только как источник
тромбэмболий.
24. Симптомы ОВН
Внезапно появляются тупые, распирающие болив конечности, усиливающиеся при движении.
Конечность увеличивается в объеме в течение
нескольких часов за счет прогрессирующего
отека.
Кожные покровы становятся синюшными. Четко
контурируются и выбухают поверхностные
вены.
Некрозы появляются в отдаленном периоде.
25. Консервативное лечение ОВН
• дезагрегантов (аспирина, курантила, трентала);• антикоагулянтов (гепарина, фенилина) под
контролем протромбинового индекса;
• методов и препаратов для улучшения
реологических свойств крови (УФ и лазерного
облучения крови, реополиглюкина);
• противовоспалительных препаратов (вольтарена,
кетопрофена, напроксена);
• ангиопротекторов и венотонизирующих средств
(детралекса, троксевазина, эндотенола).
26. Хирургическое лечение
• перевязка и пересечение вены привосходящих тромбофлебитах для
предупреждения распространения
процесса воспаления на глубокие вены;
• вскрытие абсцессов;
• иссечение тромбированных вен.
27. Хроническая венозная недостаточность (ХВН)
Заболевания вен встречаются у 9-20 %взрослого населения стран Европы; у 0,5-2
% населения этих стран они осложняются
трофическими язвами.
Женщины болеют в 3 раза чаще мужчин.
Возраст больных колеблется от 40 до 60 лет.
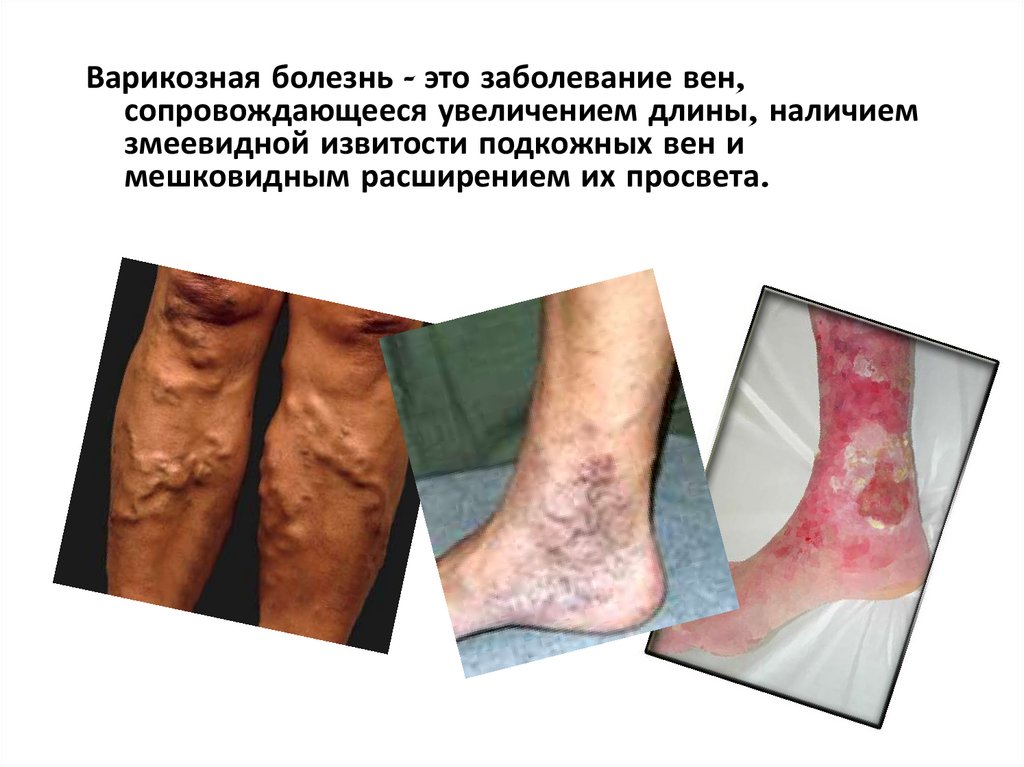
28.
Варикозная болезнь - это заболевание вен,сопровождающееся увеличением длины, наличием
змеевидной извитости подкожных вен и
мешковидным расширением их просвета.
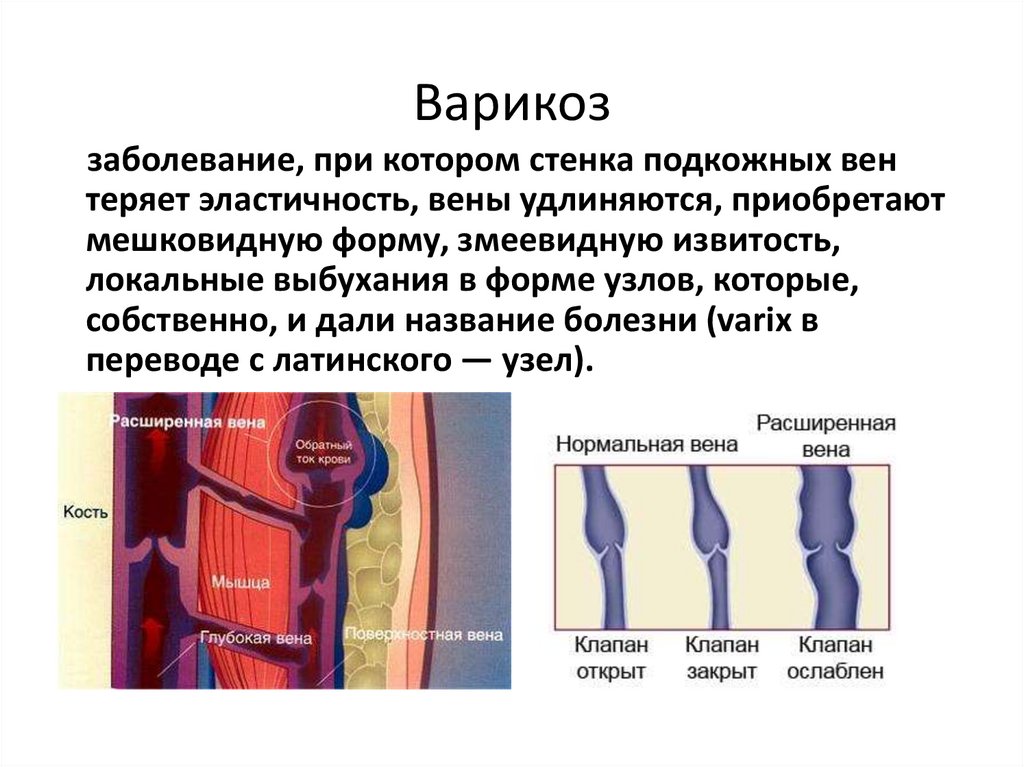
29. Варикоз
заболевание, при котором стенка подкожных вентеряет эластичность, вены удлиняются, приобретают
мешковидную форму, змеевидную извитость,
локальные выбухания в форме узлов, которые,
собственно, и дали название болезни (varix в
переводе с латинского — узел).
30. Согласно эпидемиологическим данным, различные формы этого заболевания встречаются у 26 —28% женщин и 10 —20% мужчин
трудоспособного возраста.31. Факторы риска
БеременностьОжирение.
Статические нагрузки
Подъемом тяжестей
Обувь на высоком каблуке
Неподвижное пребывание в
положении стоя и сидя;
Вредные привычки.
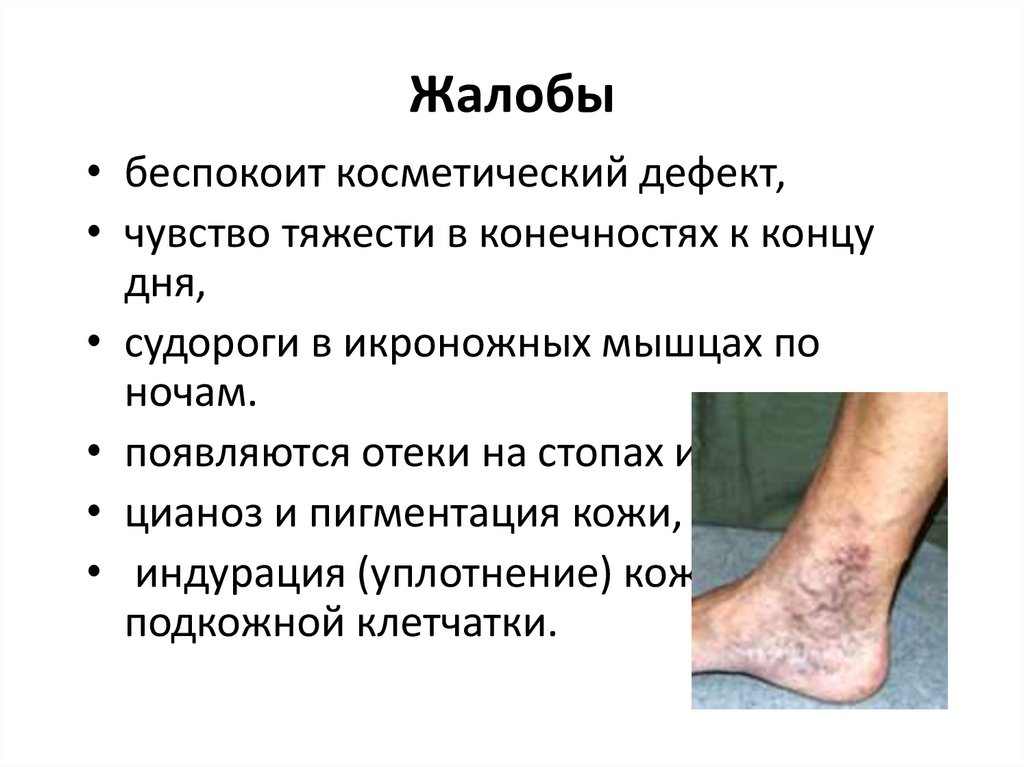
32. Жалобы
• беспокоит косметический дефект,• чувство тяжести в конечностях к концу
дня,
• судороги в икроножных мышцах по
ночам.
• появляются отеки на стопах и голенях,
• цианоз и пигментация кожи,
• индурация (уплотнение) кожи,
подкожной клетчатки.
33. Консервативное лечение варикозной болезни
направлено на профилактику его развития.• использование методов и препаратов, способствующих
улучшению оттока венозной крови:
• во время сна и отдыха ноги держать в приподнятом
положении;
• при вынужденном длительном стоянии или сидении чаще
меняйте положение ног;
• бинтование эластичным бинтом или ношение эластичных
чулок (утром, не вставая с постели);
• ношение удобной обуви;
• ограничение физических напряжений, длительного
стояния;
• проведение водных процедур: плавание, теплые (30-35 °С)
солевые (5-10 % раствор хлорида натрия) ножные ванны;
34. Лечение варикоза
• ЛФК для нижних конечностей;• регулярные анализы крови (свертываемость,
протромбиновый индекс);
• ангиопротекторы и венотонизирующие препараты
(детралекс, троксевазин, эндотенол, анавенол,
эскузан);
• местно - мази (гепариновая, троксевазиновая).
Склерозирующая терапия. В варикозно расширенные
вены вводят варикоцид, тромбовар, этоксисклерол,
вызывающие тромбоз и облитерацию вен.
Хирургическое лечение:
• флебэктомия - удаление варикозно расширенной
вены (основного ствола большой подкожной вены);
• коррекция клапанов при их несостоятельности
глубоких вен с помощью специальных спиралей.
Ухода за пациентом после флебэктомии
35. Компрессионная терапия
I класс (легкая компрессия). Показания: «синдромтяжелых ног», склонность к отекам,
профилактика варикозного расширения вен во
время беременности, начальная форма
варикозной болезни, в том числе при наличии
ретикулярных вен и телеангиэктазий
(ретикулярная форма варикозной болезни).
Компрессия: 18,4—21,1 мм.рт.ст. на лодыжке.
II класс (средняя компрессия). Показания: варикозная
болезнь, в т.ч. у беременных, компрессионная
терапия при флебосклерозировании или после
флебэктомии. Профилактика тромбоза глубоких
вен в группах риска. Острый тромбофлебит.
Компрессия: 25,2—32,3 мм.рт.ст. на лодыжке.
III класс (сильная компрессия). Показания: варикозная
болезнь с трофическими расстройствами,
посттромбофлебическая болезнь, для
заживления язв, тромбозов глубоких вен.
Лимфовенозная недостаточность. Компрессия:
36,5—46,6 мм.рт.ст. на лодыжке.
36. Склеротерапия
популярный метод лечения маленьких варикозныхвен и сосудистых «звездочек». Он основан на
введении в больную вену специального
лекарственного препарата — склерозанта, который
как бы склеивает вену, и ток крови по ней
прекращается.
37. Особенности ухода за пациентом после флебэктомии:
• строгий постельный режим;• возвышенное положение для оперированной
конечности;
• наблюдение за повязкой (промокание) и внешним
видом пациента (измерение АД, пульса);
• наложение эластичного бинта со второго дня и
хождение на костылях;
• обеспечение асептики при перевязках;
• обеспечение ежедневного стула;
• помощь врачу при снятии швов на 7-8-й день;
• эластичный бинт в течение 8-12 недель после
операции;
38. Профилактика
• устранение факторов, ведущих к застоюкрови в нижних конечностях (запретить
ношение тугих резинок на ногах;
своевременное лечение колитов, кашля;
отказ от курения; пешие прогулки);
• во время отдыха держать ноги в
приподнятом положении;
• избавление от лишнего веса;
• ношение удобной обуви;
• соблюдение гигиены ног;
• общеукрепляющие процедуры: ванны,
купания, обтирания.
39. Некрозы
Сухой (коагуляционный) некроз постепенное подсыхание погибшихтканей с уменьшением их объема
(мумификация), образованием
демаркационной (разграничивающей)
линии, четко разделяющей мертвые
ткани от нормальных, жизнеспособных.
40.
41. Условия сухого некроза
• нарушение кровообращения на небольшомограниченном участке тканей;
• постепенное начало процесса;
• отсутствие в пораженных участках тканей,
богатых жидкостью (мышцы, жировая
клетчатка);
• отсутствие патогенных микробов в зоне
нарушения кровообращения;
• отсутствие у пациента сопутствующих
заболеваний.
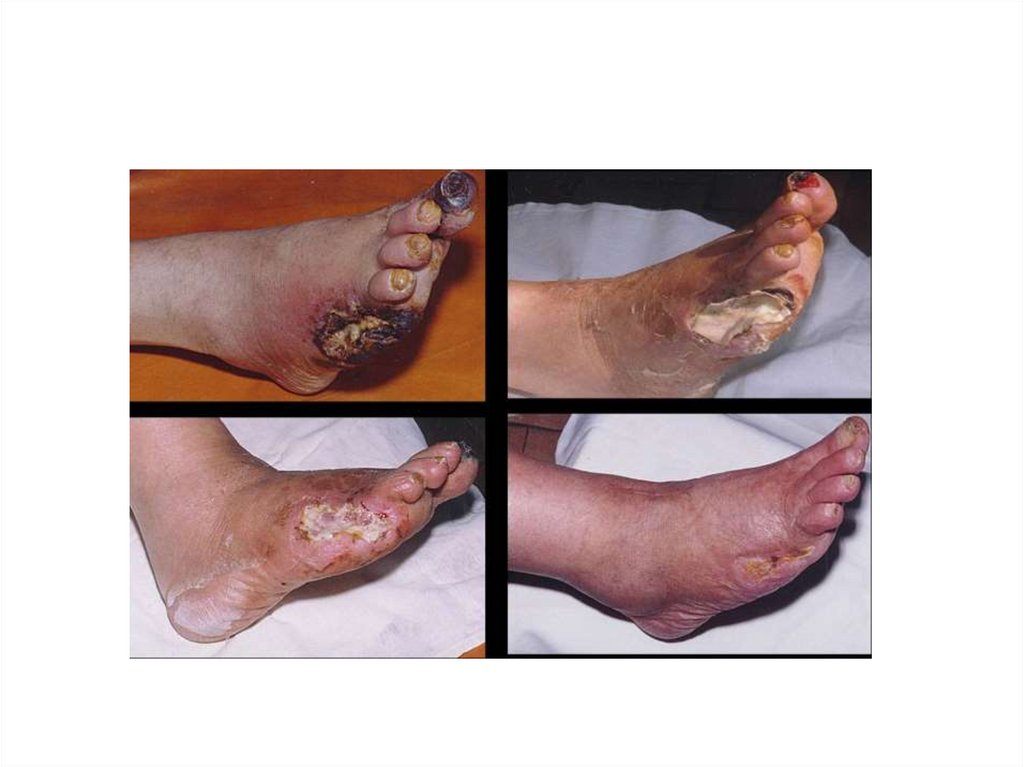
42. Влажный (колликвационный) некроз
• внезапное развитие отека, воспаления,• увеличение органа в объеме,
• наличие выраженной
гиперемии вокруг очага некроза,
• появление пузырей,
заполненных серозным и
геморрагическим содержимым, истечение мутного
экссудата.
43. Условия влажного некроза
• ОАН на обширном участке тканей (тромбозбедренной артерии);
• острое начало процесса (повреждение
магистральной артерии, тромбоз, эмболия);
• наличие в пораженном участке тканей, богатых
жидкостью (жировая клетчатка, мышцы);
• присоединение инфекции;
• наличие у пациентов сопутствующих
заболеваний (иммунодефицитные состояния,
сахарный диабет, очаги инфекции в организме и
др.).
44. Лечение сухих некрозов
Местное лечение проводят в два этапа.1. Предупреждение развития инфекции и
высушивание тканей:
2. Иссечение нежизнеспособных тканей некрэктомия (резекция фаланги, ампутация
пальца, стопы), которая проводится через 2-3
недели (когда образуется демаркационная линия)
в зоне жизнеспособных тканей.
Общее лечение при сухих некрозах включает
лечение основного заболевания, т. е. причины
некроза, что позволяет ограничить объем мертвых
тканей.
45. Лечение влажных некрозов
• попытка перевести влажный некроз в сухой.• удаление части конечности в пределах здоровых
тканей.
Местное лечение:
• промывание раны 3 % раствором перекиси водорода;
• вскрытие затеков, карманов, использование разных
методов дренирования;
• наложение повязок с растворами антисептиков
(хлоргексидин, фурацилин, борная кислота);
• обязательная лечебная иммобилизация (гипсовые
лонгеты).
46. Общее лечение влажных некрозов
• антибактериальная терапия (введениеантибиотиков внутривенно,
внутриартериально);
• дезинтоксикационная терапия;
• сосудистая терапия.









































 medicine
medicine








