Similar presentations:
Неотложные состояния: острая сердечная и сосудистая недостаточность. Гипертонический криз
1.
Юбрина Ирина ВячеславовнаДоцент кафедры внутренних болезней
СПбМСИ
Январь 2024 г.
2.
• Острая сердечная недостаточность –сердечная астма, отек легких. Основные
причины и патогенез острой сердечной
недостаточности. Клинические проявления.
Лечение. Острая сосудистая недостаточность
– коллапс, шок. Тактика врача-стоматолога
при возникновении острой сердечной или
сосудистой недостаточности у пациента.
Гипертонический криз. Диагностика. Тактика
врача-стоматолога при развитии
гипертонического криза у пациента
3. Неотложные состояния
Это патологические изменения в организмечеловека, которые возникают в результате
острых заболеваний или повреждений,
приводящих к резкому ухудшению здоровья
или угрозе жизни и нуждаются в экстренных
лечебных мероприятиях.
4. Острая сердечная недостаточность
--
Осложнение различных заболеваний, заключающееся в
нарушении кровообращения вследствие снижения насосной
функции сердца или уменьшения его наполнения кровью.
Выделяют:
впервые возникшую острую сердечную недостаточность у
больных без известного нарушения функции сердца;
Острую декомпенсацию хронической сердечной
недостаточности.
Симптомы острой сердечной недостаточности зависят от
причин, вызвавших заболевание и степени возникшей
дисфункции левого или правого желудочков:
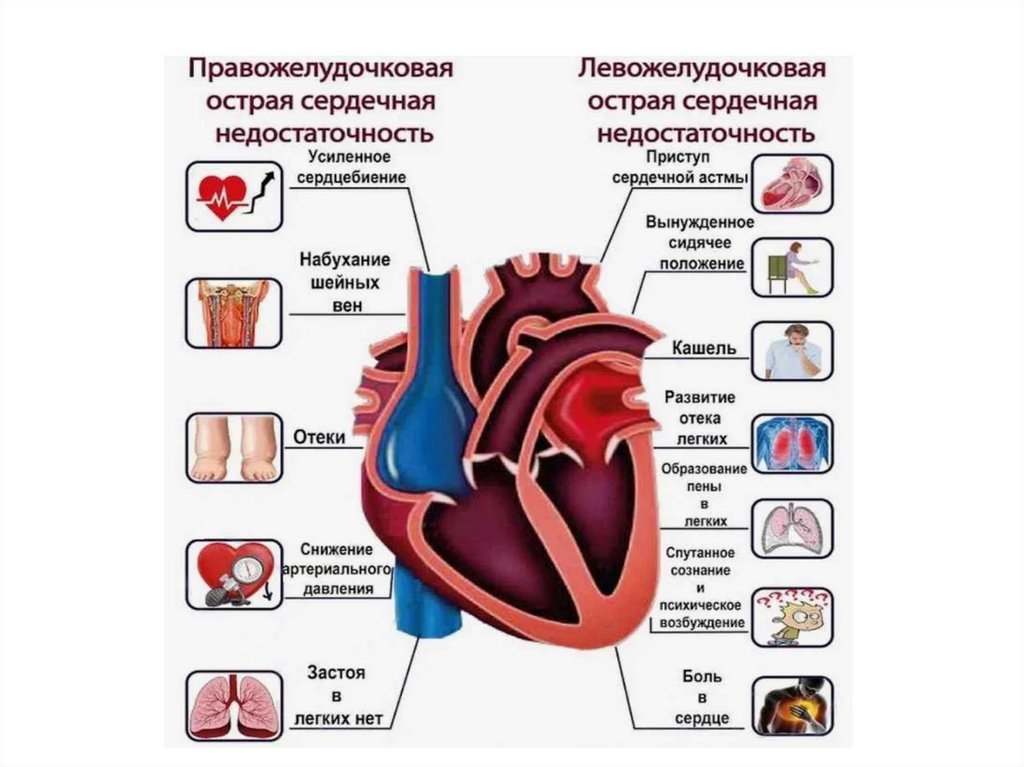
Левожелудочковая острая сердечная недостаточность
Правожелудочковая острая сердечная недостаточность
Бивентрикулярная острая сердечная недостаточность.
5. Причины острой сердечной недостаточности
Сердечные причины:
Острый инфаркт миокарда
Быстропрогрессирующая аритмия или тяжелая брадикардия
Острая тромбэмболия легочной артерии
Гипертонический криз
Тампонада сердца
Расслоение аорты
Дилатационная кардиомиопатия
Миокардит, травма сердца
Внесердечные причины:
Пневмония
Сепсис
Острое нарушение мозгового кровообращения
Дисфункция почек
Обострение бронхиальной астмы, ХОБЛ
Анемия
Лекарственные препараты (ПНВС, кортикостероиды и др.)
Злоупотребление алкоголем и наркотиками.
6. Правожелудочковая сердечная недостаточность
Наиболее распространенные причины:Острое возрастание постнагрузки (давление крови в желудочках сердца в
конце диастолы желудочков и начале их сокращения).
Тромбоэмболия легочной артерии – основная причина.
Респираторным дистресс-синдромом – тяжелая форма дыхательной
недостаточности, при которой происходит некардиогенный отек легких,
провоцирующий формирование жизнеугрожающей гипоксии.
Вирусные или бактериальные миокардиты.
Аритмогенные кардиомиопатии.
Патологии клапанов сердца: недостаточность трикуспидального
клапана, стеноз клапана легочной артерии. Они сопровождаются
перегрузкой правого желудочка и постепенным угнетением его
сократительной способности.
7.
Правожелудочковая сердечная недостаточностьДля правожелудочковой
недостаточности
характерно снижение
выброса правого
желудочка и застой крови
в венах большого круга
кровообращения.
Состояние обычно
вызвано предшествующей
недостаточностью левого
желудочка или тяжёлыми
заболеваниями лёгких
8. Симптомы правожелудочковой сердечной недостаточности
Одышка без физической нагрузки, которая
переходит в удушье вследствие бронхоспазма;
Боль за грудиной;
Синюшность кожных покровов или приобретение
кожей желтоватого оттенка;
Холодный липкий пот;
Набухание яремных вен и повышение их
пульсации;
Увеличение печени в размерах и появление
болезненных ощущений в области правого
подреберья;
• Гипотензия, нитевидный пульс, ассоциированный с учащенным
сердцебиением;
• Отеки нижних конечностей;
• Накопление жидкости в брюшной полости.
9.
Лечение острой застойнойправожелудочковой недостаточности
заключается в коррекции состояний,
послуживших ее причиной —
тромбоэмболии легочной артерии,
астматического статуса и т. д.
В самостоятельной терапии это
состояние не нуждается.
10. Острая левожелудочковая сердечная недостаточность
Клинический синдром, характеризующийся резкимснижением сердечного выброса левым желудочком и
застоем в малом круге кровообращения. Клинически
проявляется сердечной астмой, отеком легких,
кардиогенным шоком.
При острой левожелудочковой недостаточности
образуется порочный круг гемодинамических
нарушений:
• снижение сократительной способности сердца
приводит к усилению диастолической функции
левого желудочка
• сужение периферических сосудов приводит к
депонированию крови в малом круге
кровобращения
• задержка жидкости и ионов натрия
способствуют отеку легких.
11. Сердечная астма
Кардиологический синдром острой левожелудочковойнедостаточности, характеризующийся приступами одышки и
удушья из-за застоя крови в легочных венах (малом круге
кровообращения).
Эта патология не рассматривается как отдельное заболевание и
считается осложнением ряда сердечно-сосудистых и других
заболеваний.
Классификация сердечной астмы
3 стадии нарушений:
• Предвестники появляются за 2-3 дня до самого приступа:
усиление одышки, нехватка кислорода, кашель.
• Приступ: резкая одышка, удушье
• Отек легких, являющийся осложнением, опасным для жизни и
требующим срочной медицинской помощи.
12. Сердечная астма
Причины: любое кардиологическое заболевание в результатекоторого возникает сердечная астма:
пороки сердца, чаще всего стеноз митрального клапана;
ишемическая болезнь сердца, инфаркт миокарда,
постинфарктный кардиосклероз, аневризма левого желудочка;
артериальная гипертензия, гипертонический криз;
пароксизм мерцательной аритмии;
миокардиты, постмиокардитический кардиосклероз;
кардиомиопатии (гипертрофическая, дилатационная, рестриктивная);
внутрисердечные тромбы;
опухоль сердца (миксома);
Сердечную астму надо отличать о бронхиальной астмы, при
которой есть связь с заболеванием легких и бронхов, одышка
экспираторная, скудная вязкая мокрота, свистящее дыхание, сухие
хрипы.
13. Клинические формы сердечной астмы
Интерстициальный отек легких и резкоеувеличение давления в сосудах малого круга
кровообращения.
Это скопление жидкости в интерстициальном
пространстве легочной ткани при сохранении
воздушности альвеол.
Может провоцироваться физической нагрузкой,
психоэмоциональным напряжением,
переохлаждением, тревожными сновидениями,
переходом в горизонтальное положение и др.
14. Клинические симптомы интерстициального отека легких
Выраженная инспираторная одышка без физической нагрузки
вплоть до приступа удушья вследствие бронхоспазма;
Кашель (сухой или серозной мокротой);
Цианоз губ и ногтей,
Холодного пота,
Экзофтальм,
Возбуждение и двигательное беспокойство.
Положение «ортопноэ»
15. Клинические симптомы интерстициального отека легких
Объективно выявляется:• Частота дыхания 40-60 в минуту, тахикардия, повышение
артериального давления, участие в акте дыхания вспомогательной
мускулатуры.
Сердце: тоны приглушены, учащены, акцент II тона над легочной
артерией, ритм галопа, пульс частый малого наполнения.
Дыхание усиленное, стридорозное. Притупление перкуторного
звука в нижних отделах легких;
Аусультация легких: вначале жесткое дыхание и сухие хрипы,
потом крепитация и влажные мелкопузырчатые хрипы в нижних
отделах легких;
• Влажные хрипы отсутствуют.
Как правило, интерстициальный отек легких предшествует
альвеолярному и также сопровождается гипоксемией и одышкой
различной степени выраженности.
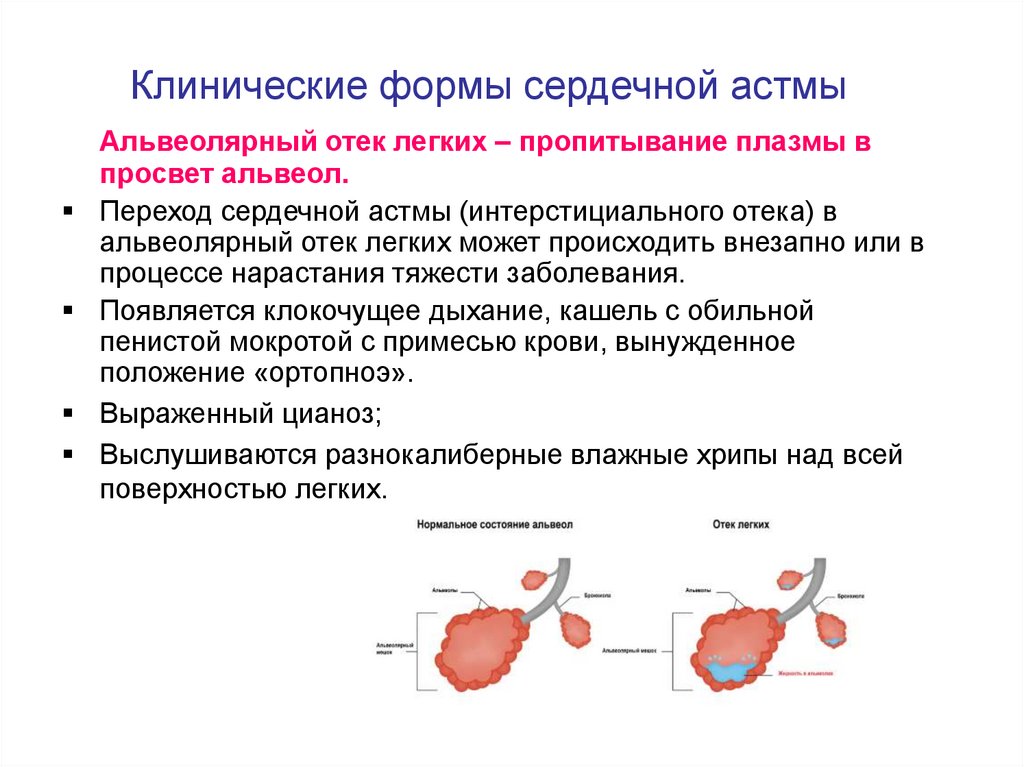
16. Клинические формы сердечной астмы
Альвеолярный отек легких – пропитываниеплазмы в просвет альвеол.
Альвеолярная стадия характеризуется накоплением жидкости в альвеолах.
Жидкость из интерстиция фильтруется в альвеолы, проходя между
эпителиальными клетками, вымывает сурфактант, заполняет альвеолы и
воздухоносные пути.
Поступление жидкости в альвеолы усугубляет гипоксемию.
Альвеолы заполняются транссудатом, богатым фибриногеном. Образующаяся
фибриновая выстилка создает условия для формирования гиалиновых мембран.
Под влиянием транссудата сурфактант смывается с поверхности альвеол и
вызывает вспенивание транссудата в процессе вдыхания воздуха.
Последнее приводит к эмболии воздухоносных путей, дальнейшему подавлению
синтеза сурфактанта, развитию ателектазов.
Снижается объем оксигенированной крови из-за перфузии невентилируемых
альвеол.
Кровь, проходя через эти альвеолы, остается венозной и смешивается с кровью,
прошедшей мимо альвеол с нормальной оксигенацией;
развивается циркуляторная гипоксия.
17. Клинические формы сердечной астмы
Альвеолярный отек легких – пропитывание плазмы впросвет альвеол.
Переход сердечной астмы (интерстициального отека) в
альвеолярный отек легких может происходить внезапно или в
процессе нарастания тяжести заболевания.
Появляется клокочущее дыхание, кашель с обильной
пенистой мокротой с примесью крови, вынужденное
положение «ортопноэ».
Выраженный цианоз;
Выслушиваются разнокалиберные влажные хрипы над всей
поверхностью легких.
18.
19. Первая помощь при острой сердечной недостаточности
Острая сердечная недостаточность может развиться оченьбыстро и в течение 30-60 минут привести к гибели больного!
Вызвать «скорую помощь» (112, 03), четко изложив объективные
данные больного.
Придать больному сидячее положение, постараться его
успокоить.
Ноги поместить в тепло (грелка, емкость с горячей водой и т.п.)
Измерить артериальное давление (при систолическом АД выше
100 мм рт. ст. дать больному нитроглицерин – 1 таблетка 5 мг
или 1 ингаляция под язык).
Через 10 минут при улучшении состояния и сохранении АД
выше 100 мм рт. ст. повторять прием нитроглицерина каждые 10
минут до приезда «скорой помощи».
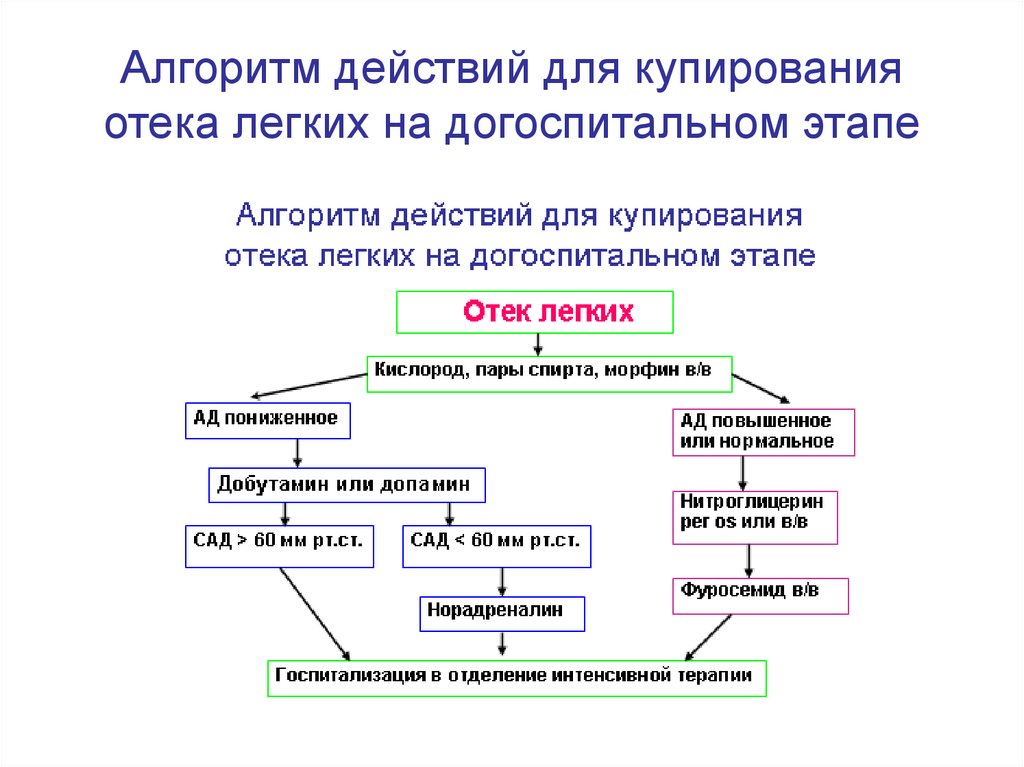
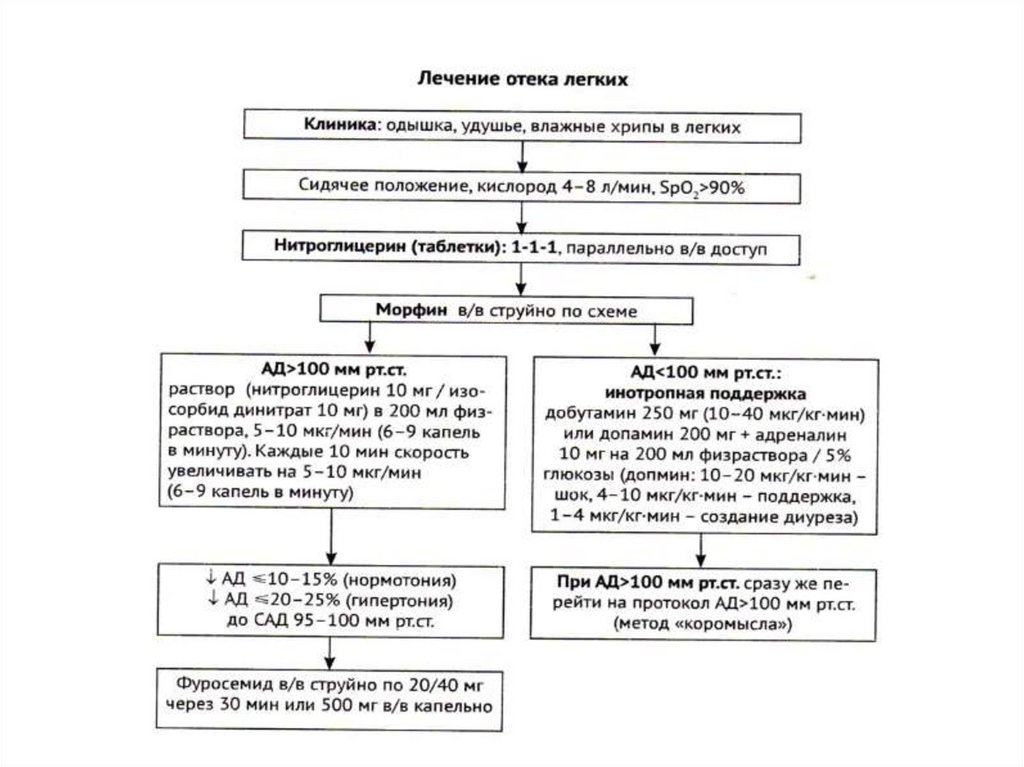
20. Алгоритм действий для купирования отека легких на догоспитальном этапе
21.
22. Симптомы острой сердечной недостаточности
Симптомы левожелудочковой недостаточности:нарастающая одышка, усиливающаяся в положении лежа и быстро переходящая
в удушье;
усиленное сердцебиение и аритмия;
резкая слабость и бледность кожи;
приступообразный кашель сухой или с пеной, в которой могут быть следы крови
(пена приобретает розовый оттенок);
положение ортопноэ;
Наличие влажных хрипов, максимально выслушиваются над поверхностью
легких в задне-нижних отделах и распространяются по всей поверхности грудной
клетки:
- локальные мелкопузырчатые хрипы характерны для сердечной астмы,
- крупнопузырчатые хрипы над всей поверхностью легких и на расстоянии
(клокочущее дыхание) – при развернутой картине отека легких.
23. Кардиогенный шок
Кардиогенный шок – возникает при резком снижениисердечного выброса.
• Клинический синдром, характеризующийся
артериальной гипотензией и признаками резкого
ухудшения микроциркуляции и перфузии тканей, в
том числе кровоснабжения мозга и почек
(заторможенность или возбуждение, падение
диуреза, холодная кожа, покрытая липким потом,
бледность, мраморный рисунок кожи); синусовая
тахикардия носит компенсаторный характер.
24. Кардиогенный шок
• Синдром «несостоятельного сердца».Крайняя степень острой сосудистой
недостаточности, сопровождающаяся
нарушением функции органов (поражение
40% и >массы миокарда).
• При инфаркте миокарда снижение насосной
функции до 5-15%). Смертность 50-90% .
25. Формы кардиогенного шока
• Рефлекторный коллапс (болевой коллапс) – шок на высотеболевого приступа. Снижается АД, цианоз.
При эффективном обезболивании гемодинамика
восстанавливается, давление поднимается.
• Истинный кардиогенный шок (АД <80/50 мм рт. Ст., олигоурия,
спутанность сознания) – падает насосная функция сердца.
При должном обезболивании улучшение состояния не
происходит, т.к. 40 % массы сердца поражено, оно не может
справится с функцией перекачивания крови.
Падает давление. Все органы и системы не получают
адекватную гемоперфузию, формируется почечная
недостаточность, острая гипоксия, нитевидный пульс.
• Аритмический – страдает гемодинамика по причине развития
аритмий.
Шок может быть купирован, когда купирована аритмия.
26. Алгоритм действий для купирования кардиогенного шока на догоспитальном этапе
--
-
Рефлекторный шок (коллапс):
Обычно легко поддается лечению препаратами, купирующими ангинозный
приступ;
Изредка требуерся введение симпатомимиетиков, нормализующих системное
АД.
Аритмический шок
Быстро купируется, если удается восстановить сердечный ритм;
Гиповолемический шок:
Внутривенное введение низкомолекулярных декстранов (реополиклюкина),
возмещающих внутрисосудистый объем плазмы и улучшающих реологические
свойства крови и микроциркуляцию;
Введение жидкости прекращают при повышении систолического АД до 100 мм
рт.мт. и выше, либо при появлении одышки и влажных хрипов в легких и
повышении центрального венозного давления;
Оценивают все гемодинамические показатели, при необходимости переходят к
лечению острой левожелудочковой недостаточности.
На начальном этапе лечения не должны использоваться вазодилататоры
(нитроглицерин), мочегонные средства, наркотические анальгетики.
27. Острая сосудистая недостаточность
• Это острая артериальная гипотензия,возникающая в результате уменьшения
объема циркулирующей крови
(гиповолемии) или снижения тонуса
сосудов.
• Обморок
• Коллапс
• Шок
28.
29. Обморок
Это наиболее легкая и частая форма острой сосудистойнедостаточности.
• Кратковременная потеря сознания, в следствии острого
малокравия головного мозга под психическим и рефлекторным
воздействием на систему регуляции крови.
Обморок может возникнуть при:
психической травме,
при виде крови,
длительном неподвижном вертикальном положении,
быстрой смене горизонтального положения в вертикальное,
пребывание в душном помещении,
переутомлении,
инфекционных заболеваниях,
интоксикации,
внутренних кровотечениях,
Болезнях сердца.
30.
31.
32.
НЕОТЛОЖНАЯ ПОМОЩЬ ПАЦИЕНТУ В ОБМОРОКЕВ СТОМАТОЛОГИЧЕСКОМ КАБИНЕТЕ
33.
34.
35.
36.
37.
38.
39.
40.
41.
42.
43.
44.
45.
46.
47. Первая помощь при анафилактическом шоке
• Учитывая высокий риск летальности, нужно немедленновызвать скорую помощь.
• Действия до приезда бригады:
• пресечь контакт с раздражителем, который вызвал нарушение
иммунологической реактивности;
• сделать инъекцию адреналина;
• дать пациенту антигистаминный препарат;
• уложить пострадавшего на ровную горизонтальную
поверхность, положить под ноги валик (подушку или скрученную
одежду).
• Тот, кто оказывает первую помощь, должен письменно
зафиксировать время начала аллергической реакции,
последовательные изменения состояния больного, названия
препаратов, примененных до приезда скорой помощи.
48.
49. ГИПЕРТОНИЧЕСКИЙ КРИЗ (ГК)
• Это состояние выраженного симптомногоповышения систолического
артериального давления и/или
диастолического давления, которое
требует немедленного снижения АД
(необязательно до нормальных значений)
50. ГИПЕРТОНИЧЕСКИЙ КРИЗ (ГК)
• Неосложненный - внезапное повышениеАД до индивидуально высоких величин
при минимальной субъективной и
объективной симптоматике.
• Осложненный - наличие бурных и
опасных для жизни проявлений с
субъективными и объективными
признаками церебральных, сердечнососудистых и вегетативных нарушений.
51. Факторы, провоцирующие ГК
• Нервно-психическая травма• Употребление алкоголя
• Резкие колебания атмосферного
давления
• Отмена гипотензивной терапии
• Другие
52. Патогенетические механизмы ГК
• Сосудистый - повышение общегопериферического сопротивления за счет
вазомоторного (нейрогуморальные влияния) и
базального (задержка натрия) увеличения
тонуса артериол.
• Кардиальный - увеличение сердечного
выброса за счет повышения частоты
сердечных сокращений, объема
циркулирующей крови (ОЦК), сократимости
миокарда.
53. Перечень вопросов, на которые необходимо ответить при диагностике ГК
ВопросыПримечание
Регистрировались ли ранее
подъемы АД?
Как правило, ГК сопровождается обострением симптомов, присущих АГ, однако нередко больные не знают о наличии у них
заболевания
Как правило, при ГК уровень диастолического АД превышает
100-120 мм рт.ст.
У молодых пациентов клиника криза может появиться и при более низких цифрах АД. Пожилые больные могут быть адаптированы к высокому уровню АД (200/100-120 мм рт.ст.)
Необходимо уточнить клинику ГК у данного пациента.
Бессимптомное повышение АД часто не требует неотложной
терапии
Каковы привычные и максимальные цифры АД?
Чем обычно субъективно
проявляется повышение
АД?
Каковы клинические проявления в настоящее время?
Получает ли пациент регулярную гипотензивную терапию?
Когда появилась симптоматика и сколько длится криз?
Были ли попытки купировать ГК?
Чем раньше удавалось снизить АД?
Криз может развиться на фоне неадекватной гипотензивной терапии или на фоне отмены терапии (например, бетаадреноблокаторов, клофелина)
При кризе АД нарастает в течение минут, часов
Эффективность ранее применявшихся препаратов должна учитываться при выборе гипотензивного средства. Если больной
уже принял какие-либо лекарства, необходимо учитывать возможность их взаимодействия с назначаемым препаратом.
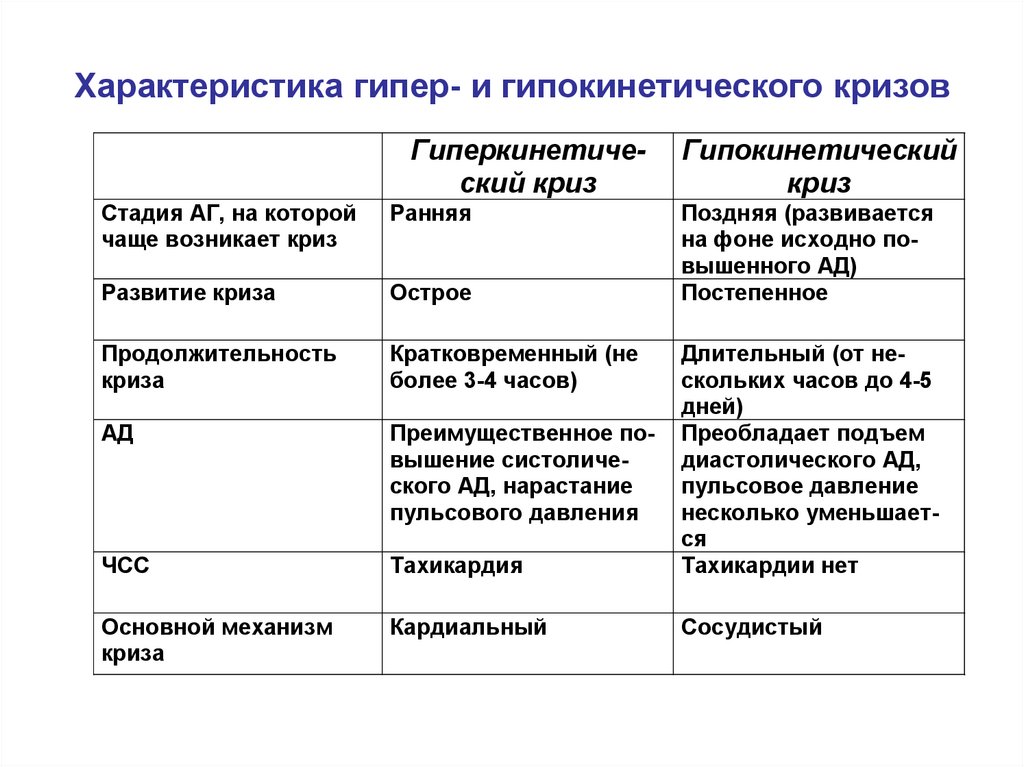
54. Характеристика гипер- и гипокинетического кризов
Гиперкинетический кризГипокинетический
криз
Стадия АГ, на которой
чаще возникает криз
Ранняя
Поздняя (развивается
на фоне исходно повышенного АД)
Постепенное
Развитие криза
Острое
Продолжительность
криза
Кратковременный (не
более 3-4 часов)
АД
Преимущественное повышение систолического АД, нарастание
пульсового давления
ЧСС
Тахикардия
Длительный (от нескольких часов до 4-5
дней)
Преобладает подъем
диастолического АД,
пульсовое давление
несколько уменьшается
Тахикардии нет
Основной механизм
криза
Кардиальный
Сосудистый
55. Критерии диагностики ГК
• Внезапное начало• Индивидуально высокий подъем АД
• Наличие церебральных, кардиальных и
вегетативных симптомов.
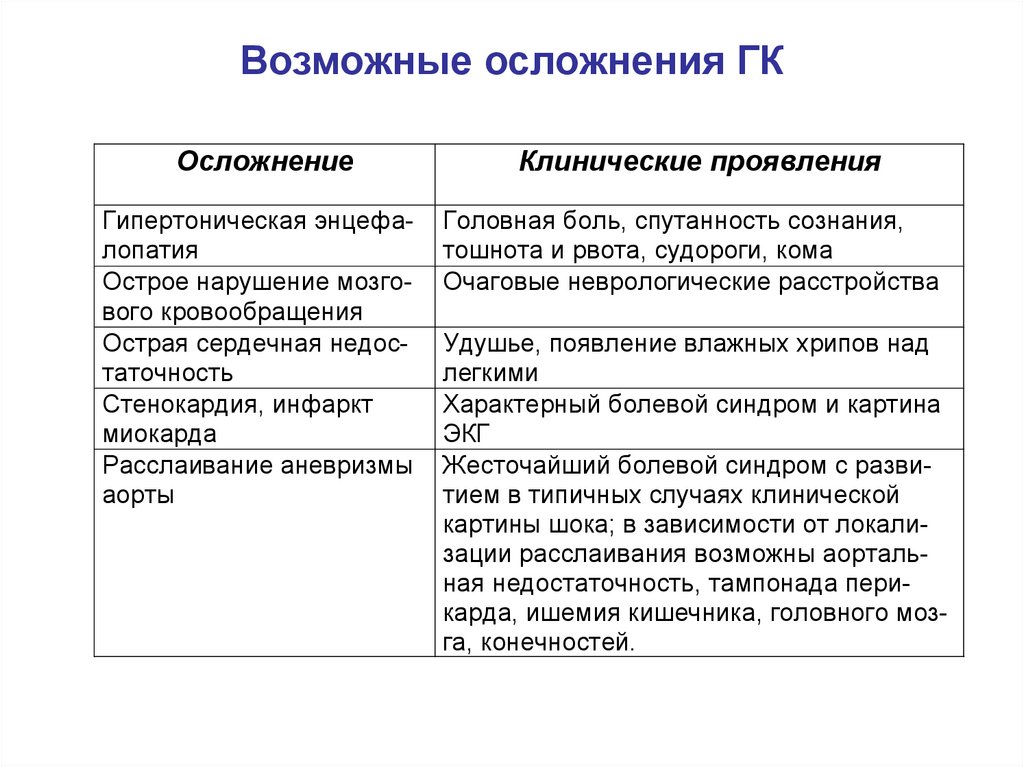
56. Возможные осложнения ГК
ОсложнениеКлинические проявления
Гипертоническая энцефалопатия
Острое нарушение мозгового кровообращения
Острая сердечная недостаточность
Стенокардия, инфаркт
миокарда
Расслаивание аневризмы
аорты
Головная боль, спутанность сознания,
тошнота и рвота, судороги, кома
Очаговые неврологические расстройства
Удушье, появление влажных хрипов над
легкими
Характерный болевой синдром и картина
ЭКГ
Жесточайший болевой синдром с развитием в типичных случаях клинической
картины шока; в зависимости от локализации расслаивания возможны аортальная недостаточность, тампонада перикарда, ишемия кишечника, головного мозга, конечностей.
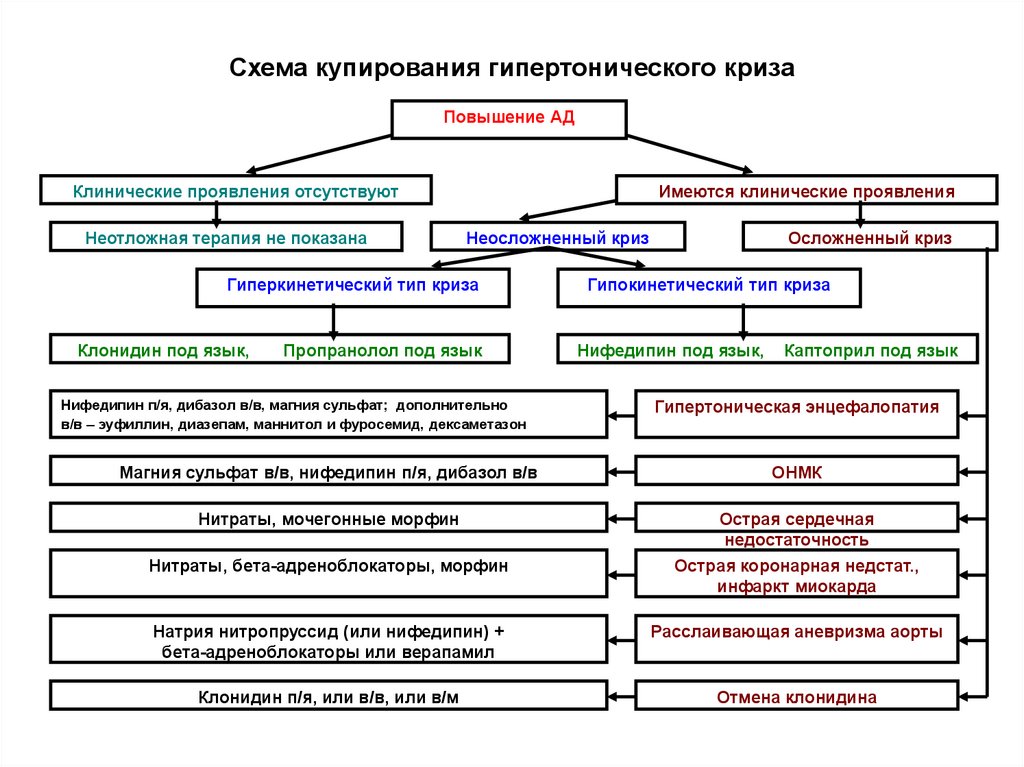
57. Схема купирования гипертонического криза
Повышение АДКлинические проявления отсутствуют
Неотложная терапия не показана
Имеются клинические проявления
Неосложненный криз
Гиперкинетический тип криза
Клонидин под язык,
Пропранолол под язык
Нифедипин п/я, дибазол в/в, магния сульфат; дополнительно
в/в – эуфиллин, диазепам, маннитол и фуросемид, дексаметазон
Осложненный криз
Гипокинетический тип криза
Нифедипин под язык,
Каптоприл под язык
Гипертоническая энцефалопатия
Магния сульфат в/в, нифедипин п/я, дибазол в/в
ОНМК
Нитраты, мочегонные морфин
Острая сердечная
недостаточность
Нитраты, бета-адреноблокаторы, морфин
Острая коронарная недстат.,
инфаркт миокарда
Натрия нитропруссид (или нифедипин) +
бета-адреноблокаторы или верапамил
Расслаивающая аневризма аорты
Клонидин п/я, или в/в, или в/м
Отмена клонидина
58. НЕОТЛОЖНАЯ ПОМОЩЬ ПАЦИЕНТУ С ГИПЕРТОНИЧЕСКИМ КРИЗОМ В СТОМАТОЛОГИЧЕСКОМ КАБИНЕТЕ
59. Показания к госпитализации (Всероссийское общество кардиологов, секция артериальной гипертензии, 2001)
• Гипертонический криз, не купирующийся надогоспитальном этапе.
• Гипертонический криз с выраженными
проявлениями гипертонической энцефалопатии.
• Осложнения, требующие интенсивной терапии и
постоянного врачебного наблюдения (инсульт,
субарахноидальное кровоизлияние, остро
возникшие нарушения зрения, отек легких).




















































 medicine
medicine








