Similar presentations:
Острая ревматическая лихорадка. Хроническая ревматическая болезнь сердца. Приобретенные пороки сердца
1.
Юбрина Ирина ВячеславовнаДоцент кафедры внутренних болезней
СПбМСИ
9 декабря 2024 г.
2.
Определение острой ревматическойлихорадки. Диагностические критерии.
Лечение, профилактика.
Приобретенные пороки сердца:
митральный стеноз, недостаточность
митрального клапана, аортальный
стеноз, недостаточность аортального
клапана. Диагностика.
3. Острая ревматическая лихорадка
Постинфекционное осложнение стрептококковоготонзиллита (ангины, фарингита) в виде системного
воспалительного заболевания соединительной ткани
с преимущественной локализацией в сердечнососудистой системе, суставах, мозге и коже,
развивающееся у предрасположенных лиц (главным
образом, молодого возраста 7-15 лет) в связи с
аутоиммунным ответом организма на антигены
стрептококка типа А и перекрестной реактивностью со
схожими аутоантигенами поражаемых тканей
человека (феномен молекулярной мимикрии).
4. Хроническая ревматическая лихорадка
Хроническая ревматическая болезнь сердца– заболевание, характеризующееся
поражением сердечных клапанов в виде
поствоспалительного краевого фиброза
клапанных створок или порока сердца
(недостаточность и /или стеноз),
сформировавшихся после перенесенной
острой ревматической лихорадки.
5.
Древние считали, что rheuma – ядовитая жидкостьрастекается по организму и вызывает боли во всем
теле и слабость
Гален (131-201 н.э.) называл ревматизмом поражение
суставов.
Ж.Буйо (1836) и И.Г. Сокольский описали
ревматические пороки сердца
С.П.Боткин в 1881 году отметил связь острого суставного
ревматизма со скарлатиной.
В 1904 году Л. Ашофф обнаружил специфичекую
гранулему, а в 1929 году Талалаев описал 3 стадии
развития гранулемы.
В 1940 году А.А. Кисель предложил диагностические
критерии острой ревматической лихорадки, а в 1944 году
Т. Джонс их модифицировал.
Эрнст Шарль Ласег – французский врач:
«Ревматизм лижет суставы, плевру и даже
мозговые оболочки, но больно кусает сердце».
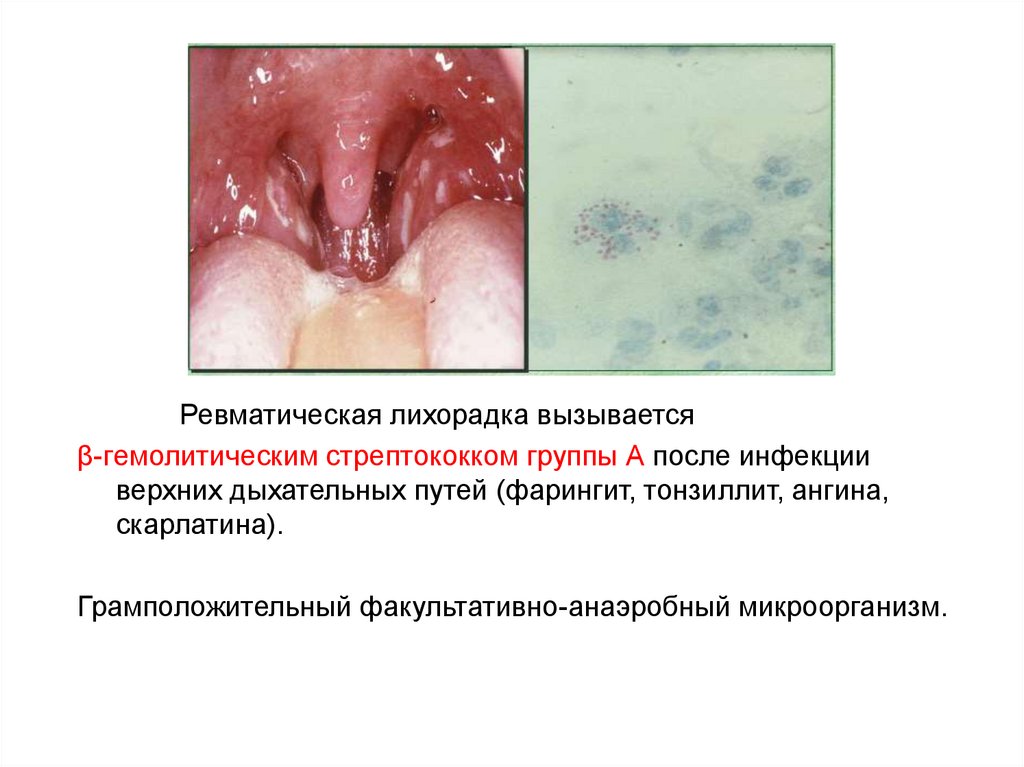
6.
Ревматическая лихорадка вызываетсяβ-гемолитическим стрептококком группы А после инфекции
верхних дыхательных путей (фарингит, тонзиллит, ангина,
скарлатина).
Грамположительный факультативно-анаэробный микроорганизм.
7.
β-гемолитическим стрептококком группы А может продуцироватьэкзоферменты – продукты метаболизма, обладающие цитотоксическим и
антигенными свойствами (стрептолизины O и S).
•Стрептолизин О повреждает мембраны клеток и лизосом и оказывает
кардиотоксический эффект.
•Стрептолизин S повреждает мембраны клеток и лизосом и оказывает
артритогенный эффект.
•Гиалуронидаза – деполимеризация гиалуроновой кислоты,
повреждение основного вещества соединительной ткани.
•Стрептокиназа – активация кининовой системы, участвующей в
развитиии воспаления.
•ДНКаза В – катализирует гидролиз ДНК и повреждение клеток
8. Стадии изменений соединительной ткани при острой ревматической лихорадке
1.Мукоидное набухание (диффузный отек и дезорганизация
коллагеновых волокон соединительной ткани. Длится 1-2
месяца) – обратимый процесс.
2.
Фибриноидный некроз (пропитывание тканей белками плазмы
и лимфоцитами с образование фибриноида (распад
коллагеновых волокон) – необратимый процесс.
3.
Пролиферативная стадия – формирование гранулем АшоффТалалаева) – патогномоничный признак ревматоидного
кардита (гистиоциты, лимфациты, моноциты, тучные и
плазматические клетки скапливаются вокруг коллагеновых
волокон).
4.
Стадия склероза (клетки гранулемы переходят в
фибробласты и развивается рубец на клапанах сердца,
формируя порок сердца).
9. Особенности ревматогенности стрептококков группы А
• Ревматическая лихорадка не развивается послераневой, послеродовой инфекции, пневмонии.
• Стрептококки различаются по ревматогенности.
• Определенные М-серотипы стрептококков группы А
имеют в клеточной стенке особый фактор
вирулентности М-протеин, они способны
образовывать прочную капсулу, защищающую от
фагоцитоза.
• М-белок и стрептококковый пирогенный экзотоксин
активируют различные виды Т- лимфоцитов и
приводят к бурной системной воспалительной
реакции.
10.
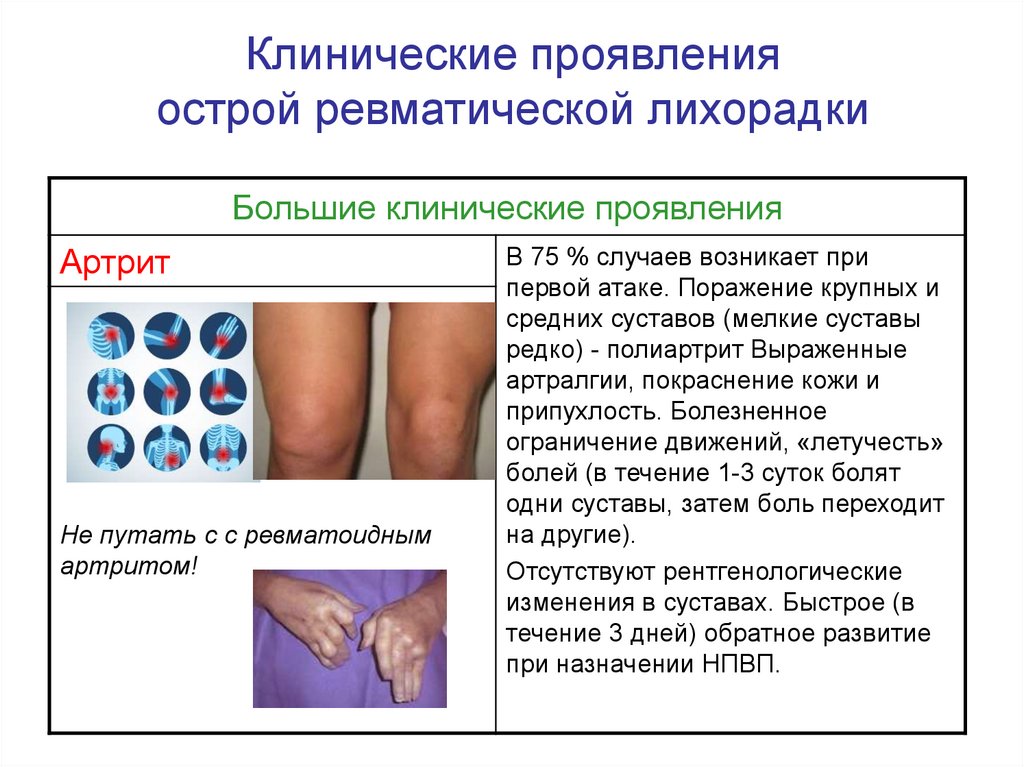
Клинические проявленияострой ревматической лихорадки
Большие клинические проявления
Артрит
Не путать с с ревматоидным
артритом!
В 75 % случаев возникает при
первой атаке. Поражение крупных и
средних суставов (мелкие суставы
редко) - полиартрит Выраженные
артралгии, покраснение кожи и
припухлость. Болезненное
ограничение движений, «летучесть»
болей (в течение 1-3 суток болят
одни суставы, затем боль переходит
на другие).
Отсутствуют рентгенологические
изменения в суставах. Быстрое (в
течение 3 дней) обратное развитие
при назначении НПВП.
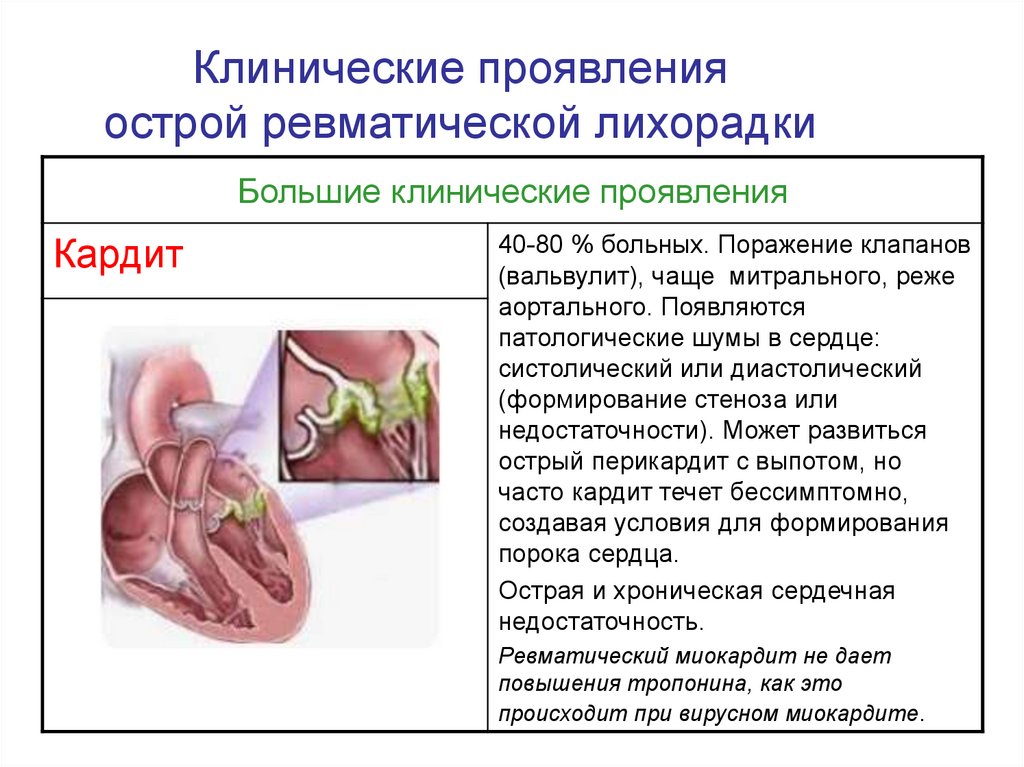
11. Клинические проявления острой ревматической лихорадки
Большие клинические проявленияКардит
40-80 % больных. Поражение клапанов
(вальвулит), чаще митрального, реже
аортального. Появляются
патологические шумы в сердце:
систолический или диастолический
(формирование стеноза или
недостаточности). Может развиться
острый перикардит с выпотом, но
часто кардит течет бессимптомно,
создавая условия для формирования
порока сердца.
Острая и хроническая сердечная
недостаточность.
Ревматический миокардит не дает
повышения тропонина, как это
происходит при вирусном миокардите.
12. Клинические проявления острой ревматической лихорадки
Большие клинические проявленияХорея Сиденгама
(малая хорея)
Возникает у 1-3 % больных.
Множественные насильственные
движения мышц лица, туловища,
конечностей (гиперкинезы).
Мышечная гипотония, вплоть до
дряблости мышц, с имитацией
параличей (псевдопараличи).
Стато-координационные нарушения
почерка и походки.
Психопатологические явления
(эмоциональная лабильность,
нарушение сна).
Хорея длится 6 и более недель и тесно
взаимосвязана с кардитом.
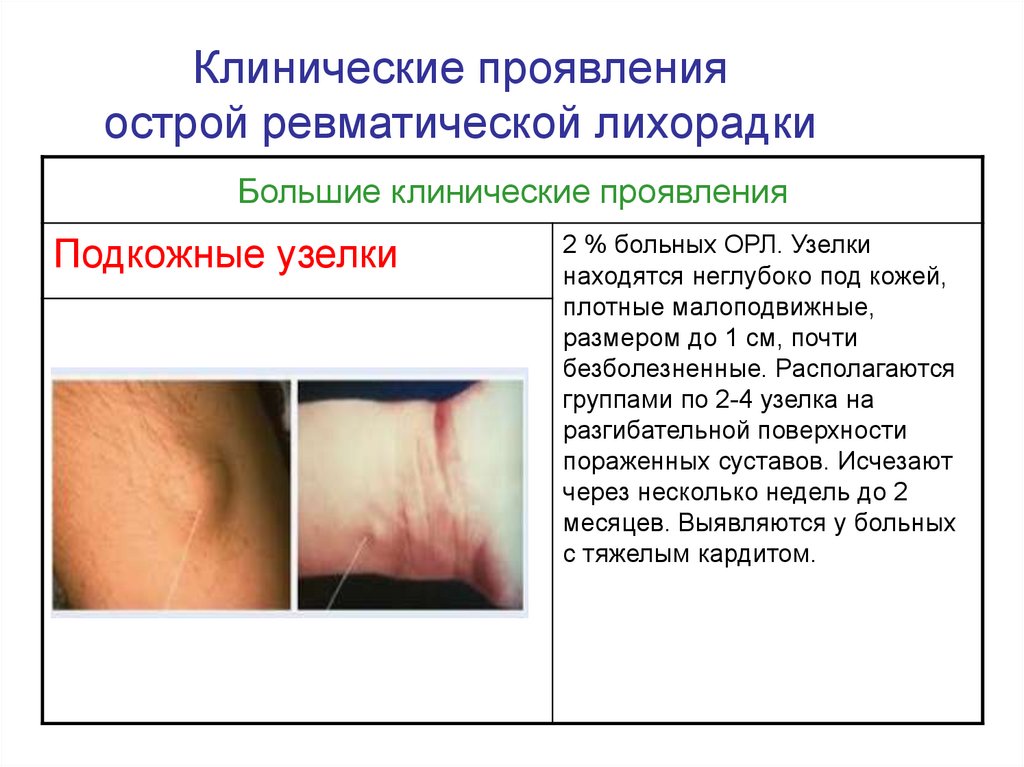
13. Клинические проявления острой ревматической лихорадки
Большие клинические проявленияПодкожные узелки
2 % больных ОРЛ. Узелки
находятся неглубоко под кожей,
плотные малоподвижные,
размером до 1 см, почти
безболезненные. Располагаются
группами по 2-4 узелка на
разгибательной поверхности
пораженных суставов. Исчезают
через несколько недель до 2
месяцев. Выявляются у больных
с тяжелым кардитом.
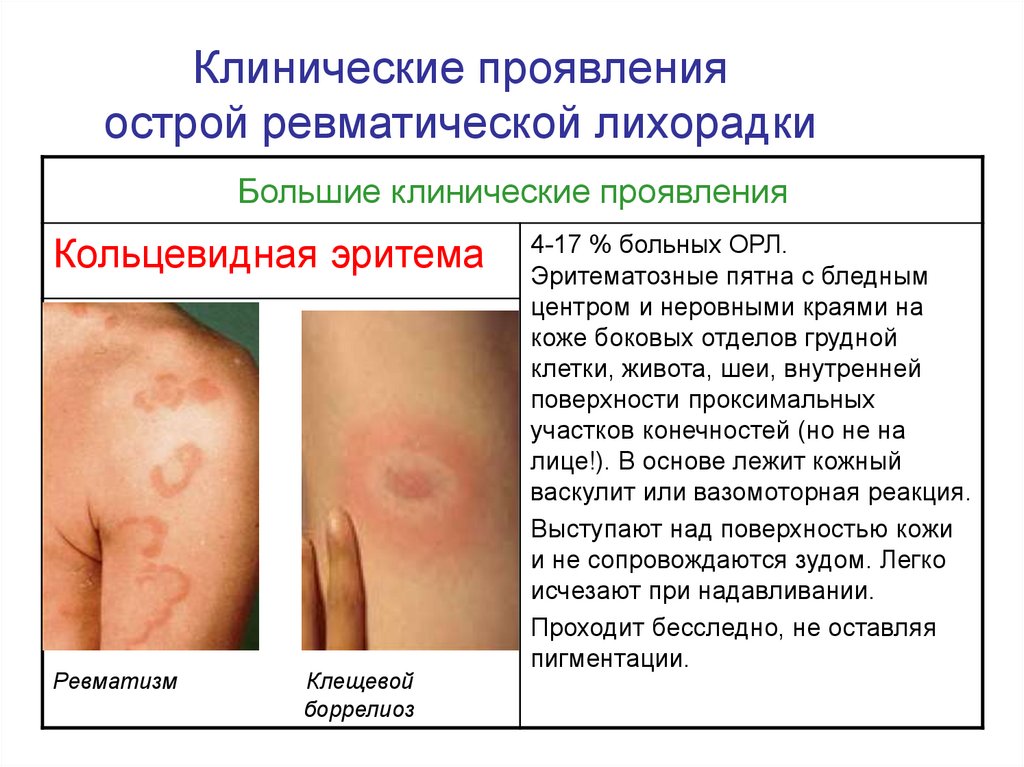
14. Клинические проявления острой ревматической лихорадки
Большие клинические проявленияКольцевидная эритема
Ревматизм
Клещевой
боррелиоз
4-17 % больных ОРЛ.
Эритематозные пятна с бледным
центром и неровными краями на
коже боковых отделов грудной
клетки, живота, шеи, внутренней
поверхности проксимальных
участков конечностей (но не на
лице!). В основе лежит кожный
васкулит или вазомоторная реакция.
Выступают над поверхностью кожи
и не сопровождаются зудом. Легко
исчезают при надавливании.
Проходит бесследно, не оставляя
пигментации.
15. Критерии Джонса, пересмотренные американской Ассоциацией кардиологов в 1992 г.
Большие критерииМалые критерии
1. Кардит
2. Мигрирующий полиартрит
3. Хорея Сиденгама
4. Подкожные узелки
5. Кольцевидная эритема
1.
Клинические:
Лихорадка, артралгия.
2. Лабораторные:
Реактанты острой фазы воспаления
(СОЭ, СРБ, сиаловые кислоты, лейкоцитоз.
ЭКГ – удлинение интервала PQ.
Для подтверждение диагноза
необходимо 2 больших критерия или 1 большой и 2 малых критерия
+
Доказательства недавно перенесенной стрептококковой инфекции:
Повышенный титр антистрептококковых антител, антистрептолизин О (АСЛ-О).
Высевание из зева стрептококков группы А.
Недавно перенесенная скарлатина.
16. Примеры клинического диагноза
1. Острая ревматическая лихорадка: хорея.Кардит (митральный вальвулит), ХСН 1ФК.
Мигрирующий полиартрит.
2. Повторная ревматическая лихорадка:
кардит. Сочетанный митральный порок
сердца, ХСН IIА – ФК 2.
3. Хроническая ревматическая болезнь
сердца: комбинированный митральноаортальный порок сердца. ХСН IIБ – ФК 3.
17. Принципы лечения острой ревматической лихорадки
1.Госпитализация и постельный режим.
2.
Лечение стрептококкового фарингита.
3.
Противовоспалительная терапия.
4.
Лечение сердечной недостаточности.
5.
Лечение хореи.
6.
Вторичная профилактика.
7.
Профилактика инфекционного эндокардита.
8.
Хирургическое лечение клапанного порока сердца.
18. Лечение стрептококкового фарингита
Антибактериальная терапия, начатая в течение 9 дней послеразвития фарингита, предупреждает острую ревматическую
лихорадку.
Препарат выбора:
Феноксиметилпенициллин (оспен) – 250 мг 4 раза в день,
перорально в течение 10 дней.
Или
Бензатин бензилпенициллин (бициллин-5, эестенциллин – 2.4
млн. ЕД в нутримышечно однократно.
При аллергии к пенициллинам:
Эритромицин 250 мг 4 раза в день 10 дней или цефалоспорины 1
покаления 10 дней или азитромицин 5 дней или кларитромицин
10 дней.
Не использовать тетрациклины и сульфаниламиды.
19. Противовоспалительная терапия
• Аспирин – 2-4 мг в день в течение 4-6 недель с последующимпостепенным снижением дозы в течение 2 недель до полной
отмены.
• Эффект при артрите и лихорадке наступает через 12 часов.
• Напроксен 0,51,0 г в день (при плохой переносимости
аспирина).
• При наличии кардита (кардиомегалия, сердечная
недостаточность, АВ-блокада 3 степени) к аспирину
добавляется Преднизолон 60 мг в день в течение 4-6 недель.
После постепенной отмены преднизолона терапия аспирином
продолжается еще 2 недели.
• Лечение хореи: диазепам, галоперидол, фенобарбитал.
20. Профилактика острой ревматической лихорадки
Курс антибактериальной терапии при острой ревматическойлихорадке является начальным этапом вторичной
профилактики рецидивов ревматизма:
Бензатин бензилпенициллин:
• Бициллин-5 – 1.2 млн ЕД 1 раз в 4 недели,
• Экстенциллин – 2,4 млн ЕД 1 раз в 3 недели.
Вторичная профилактика острой ревматической лихорадки (ОРЛ):
После ОРЛ без кардита минимум в течение 5 лет или до возраста
21 год и более.
После ОРЛ с кардитом без порока сердца минимум в течение 10
лет или до достижения «зрелого возраста» (?).
После ОРЛ с кардитом с формированием порока сердца минимум
в течение 10 лет или до возраста 40 лет.
Рекомендации American Heart Association
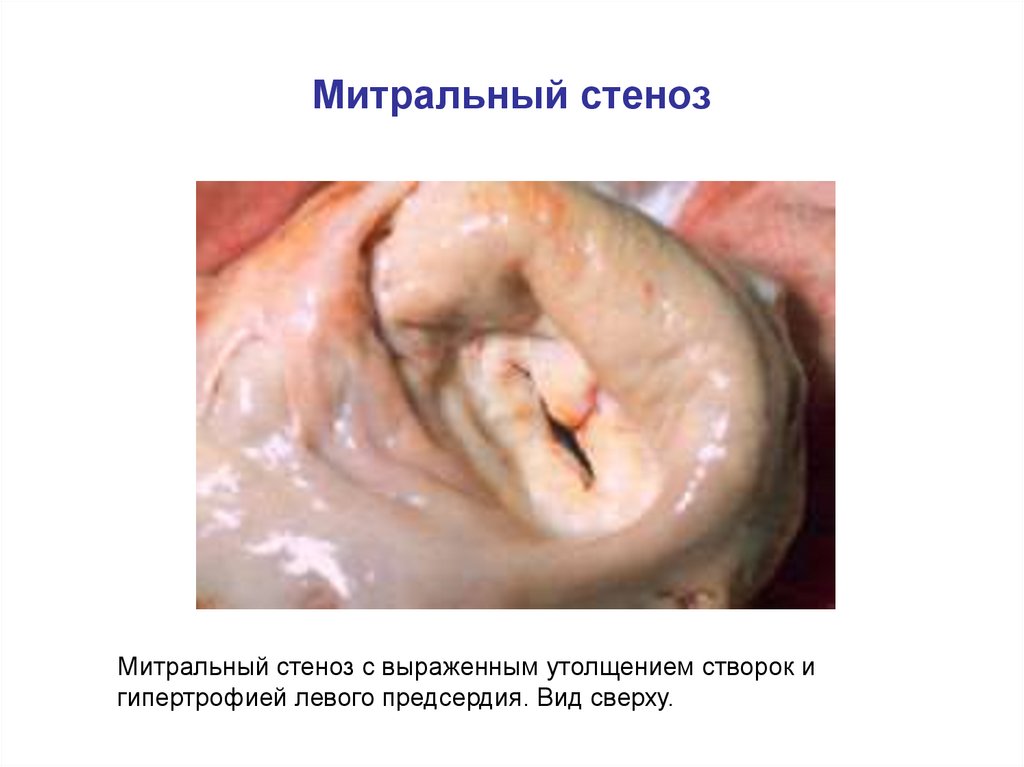
21. Митральный порок сердца. Митральный стеноз
Характернымпатологическим
изменением
митрального клапана при ревматической лихорадке
является фиброз и рубцевание, особенно по краям
клапана.
При длительно существующем митральном стенозе и
легочной гипертензии развивается гипертрофия
правого желудочка и фиброз.
22. Митральный стеноз
Митральный стеноз с выраженным утолщением створок игипертрофией левого предсердия. Вид сверху.
23. Митральный стеноз
Клиника митрального стенозатахикардия;
повышенная утомляемость;
постоянные загрудинные боли;
кашель с примесью крови в мокроте;
одышка при физических усилии, а затем и в состоянии
покоя;
• потеря голоса из-за сдавливания возвратного нерва;
• нарушение ритма сердца по типу мерцательной
аритмии и экстрасистолии.
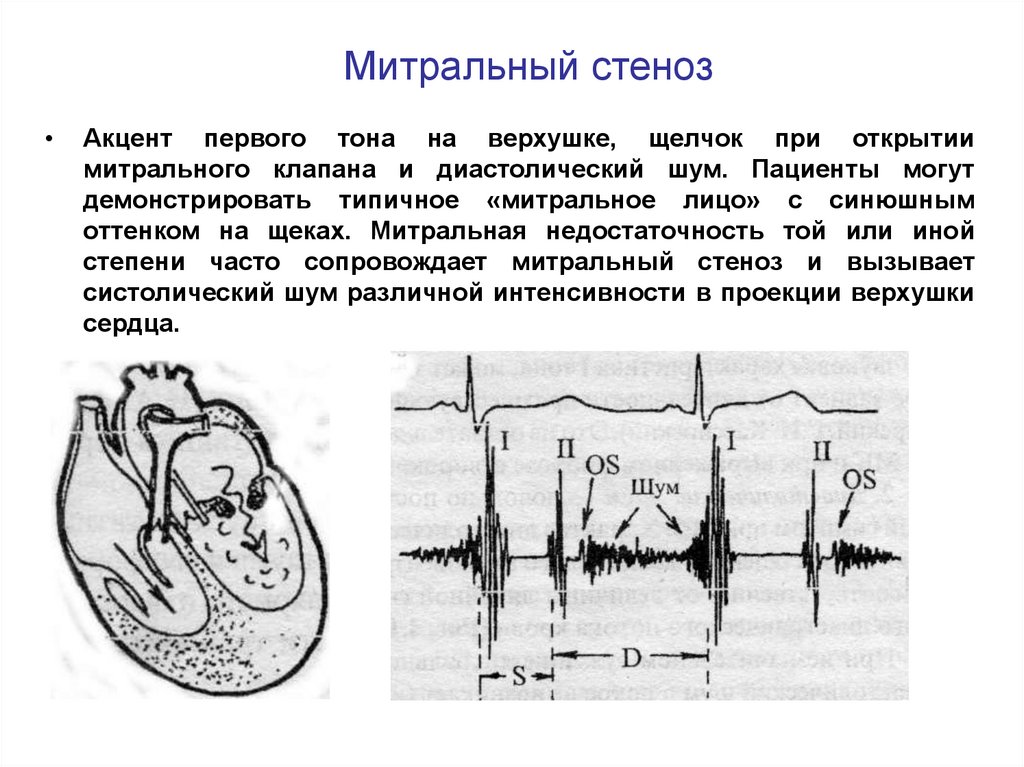
24. Митральный стеноз
Акцент первого тона на верхушке, щелчок при открытии
митрального клапана и диастолический шум. Пациенты могут
демонстрировать типичное «митральное лицо» с синюшным
оттенком на щеках. Митральная недостаточность той или иной
степени часто сопровождает митральный стеноз и вызывает
систолический шум различной интенсивности в проекции верхушки
сердца.
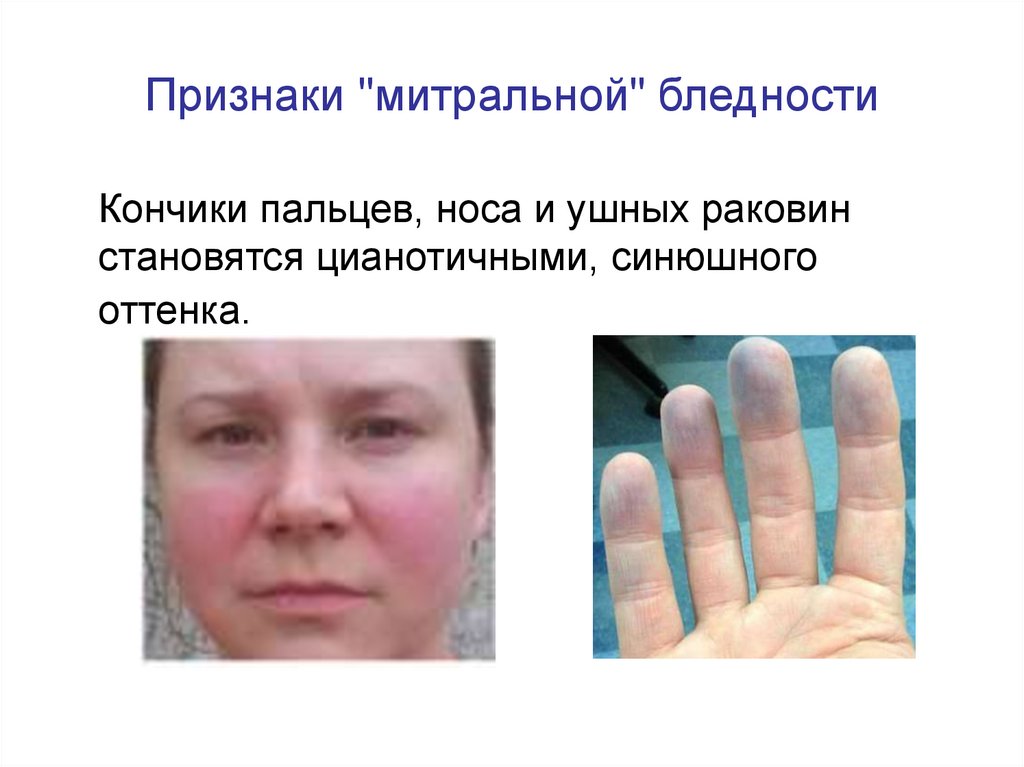
25. Признаки "митральной" бледности
Признаки "митральной" бледностиКончики пальцев, носа и ушных раковин
становятся цианотичными, синюшного
оттенка.
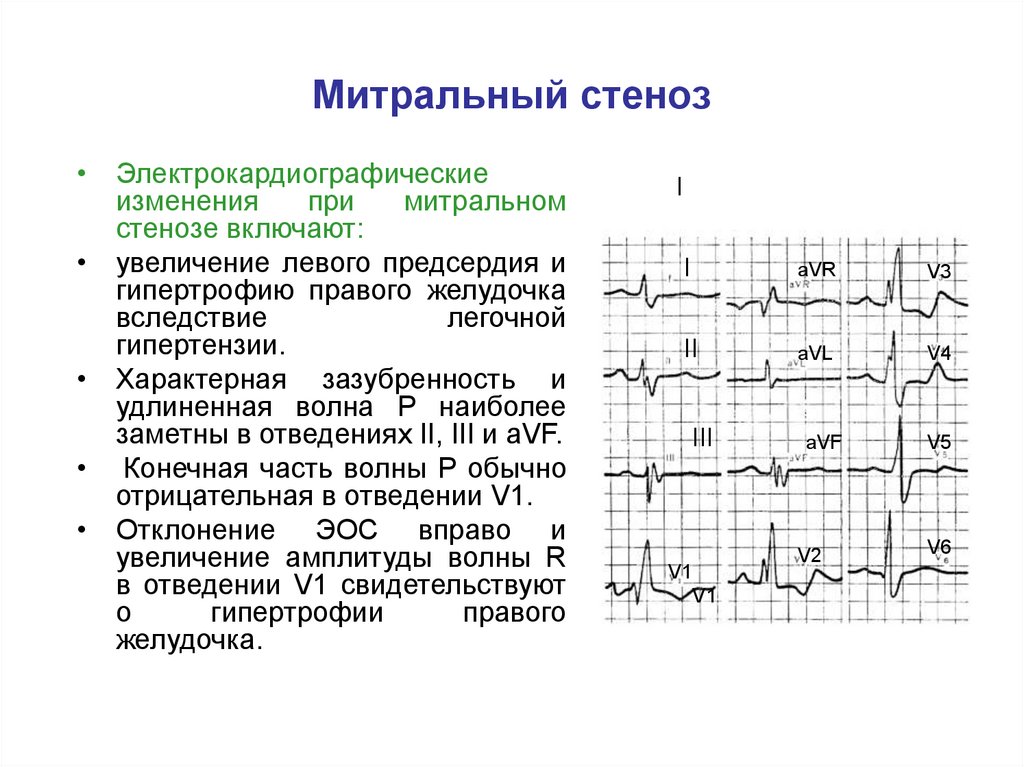
26. Митральный стеноз
• Электрокардиографическиеизменения
при
митральном
стенозе включают:
• увеличение левого предсердия и
гипертрофию правого желудочка
вследствие
легочной
гипертензии.
• Характерная зазубренность и
удлиненная волна P наиболее
заметны в отведениях II, III и aVF.
• Конечная часть волны P обычно
отрицательная в отведении V1.
• Отклонение ЭОС вправо и
увеличение амплитуды волны R
в отведении V1 свидетельствуют
о
гипертрофии
правого
желудочка.
I
I
aVR
V3
II
aVL
V4
III
aVF
V5
V2
V6
V1
V1
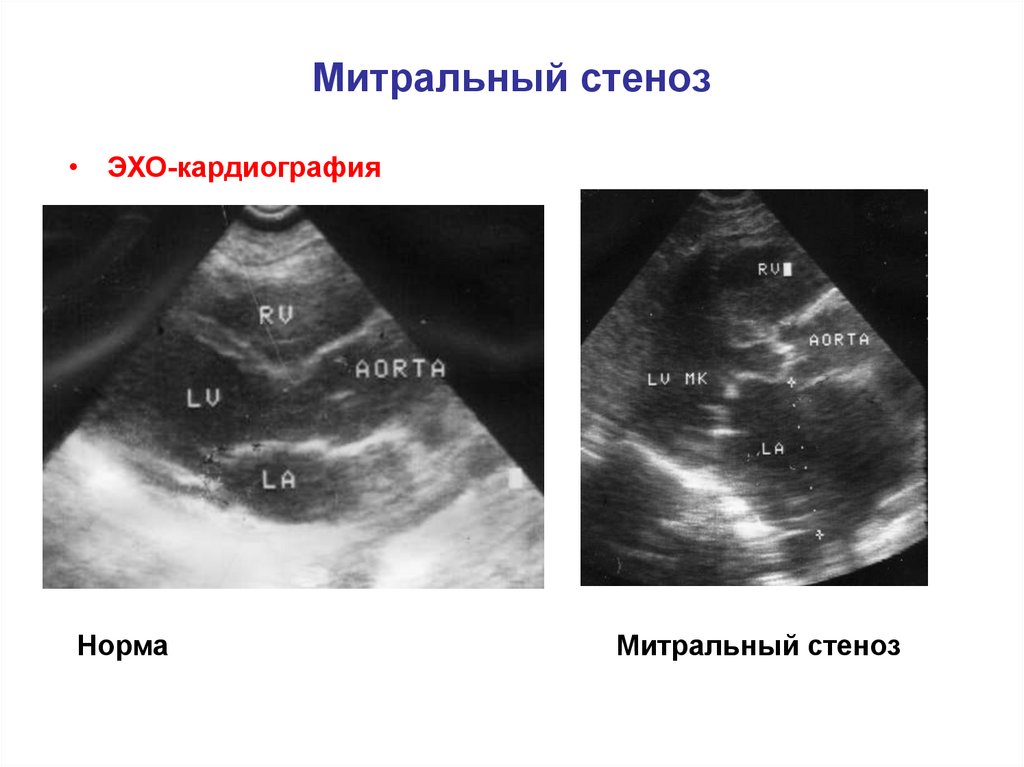
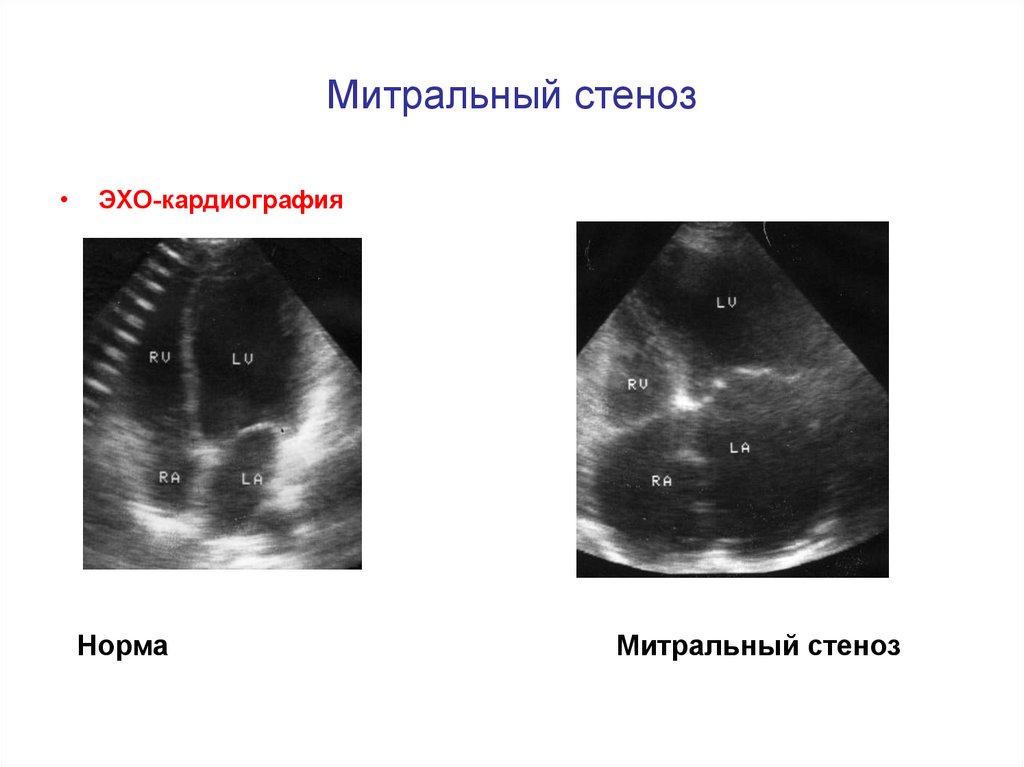
27. Митральный стеноз
• ЭХО-кардиографияНорма
Митральный стеноз
28. Митральный стеноз
ЭХО-кардиография
Норма
Митральный стеноз
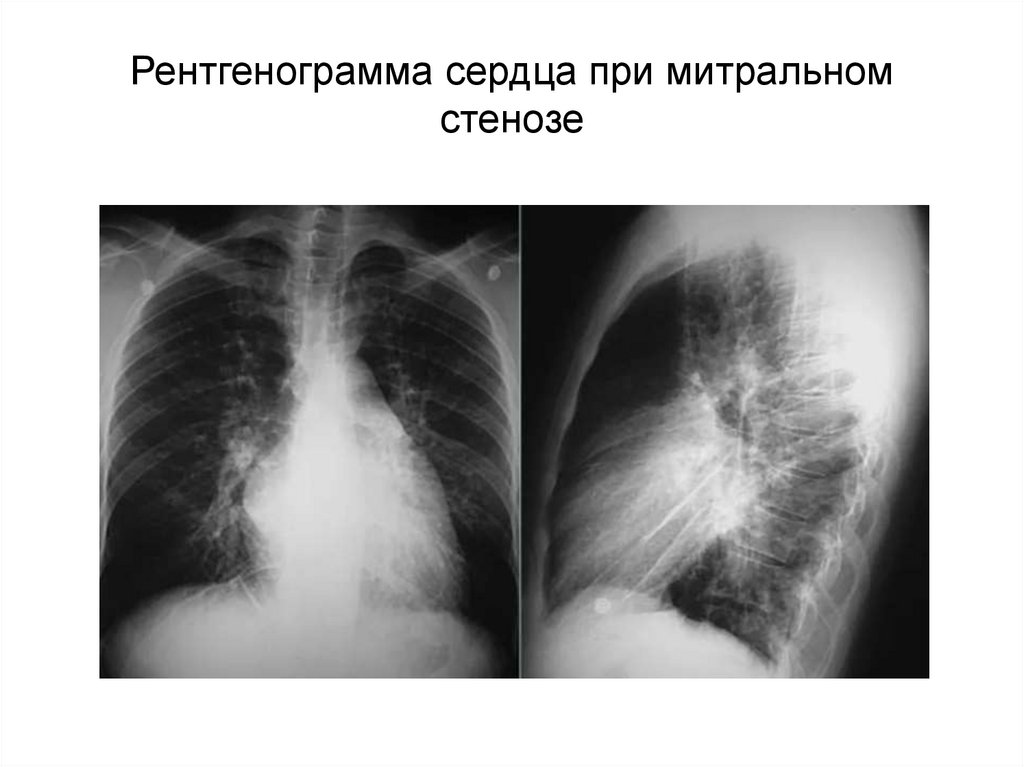
29. Рентгенограмма сердца при митральном стенозе
30. Митральный порок сердца. Митральная недостаточность (регургитация)
Гемодинамические нарушения при митральной недостаточностиобусловлены возвратом части крови из левого желудочка в левое
предсердие.
Регургитация до 5 мл крови при каждом сокращении практически не
отражается на общей и внутрисердечной гемодинамике, возврат до 10 мл
рассматривается как незначительный, более 10 мл - как существенный, а
25- 30 мл - как тяжелый.
Количество возвратившейся крови зависит от величины клапанного
дефекта и состояния сократительной функции миокарда левого
желудочка.
31. Митральный порок сердца. Митральная недостаточность (регургитация)
Регургитация крови вызывает объемную перегрузку левого желудочка илевого предсердия, вследствие чего развивается гиперфункция, а затем и
гипертрофия левых отделов сердца.
Порок длительное время компенсируется мощным левым желудочком. В
дальнейшем, при ослаблении левого предсердия под влиянием мощных
толчков регургитационной волны, развивается дилатация левого
предсердия и оно начинает функционировать как полость с низким
сопротивлением.
Повышенное давление в левом предсердии передается на легочные
вены, что приводит к легочной гипертензии (рефлекс Китаева) и в более
поздних стадиях - к гипертрофии правого желудочка.
32. Митральная недостаточность (регургитация) Клинические проявления
1. Одышка при физической нагрузке и сердцебиение - возникают при снижениисократительной функции левого желудочка и повышении давления в малом
круге кровообращения.
2. Приступы сердечной астмы и одышка в покое - возможны при нарастании
застойных явлений в малом круге (капиллярах).
3. Кашель (сухой или с отделением небольшого количества мокроты, часто с
примесью крови) - появляется при развитии хронических застойных явлений
в легких.
4. Отеки на ногах и боль в правом подреберье (вследствие увеличения печени и
растяжения ее капсулы - появляются при нарастании симптомов
правожелудочковой недостаточности.
5. При недостаточности митрального клапана чаще, чем при митральном
стенозе, больных беспокоит ноющая, давящая, колющая боль в области
сердца, не всегда связанная с физической нагрузкой.
6. Внешний вид больного не изменяется. Акроцианоз может отмечаться при
нарастании застойных явлений в малом круге кровообращения.
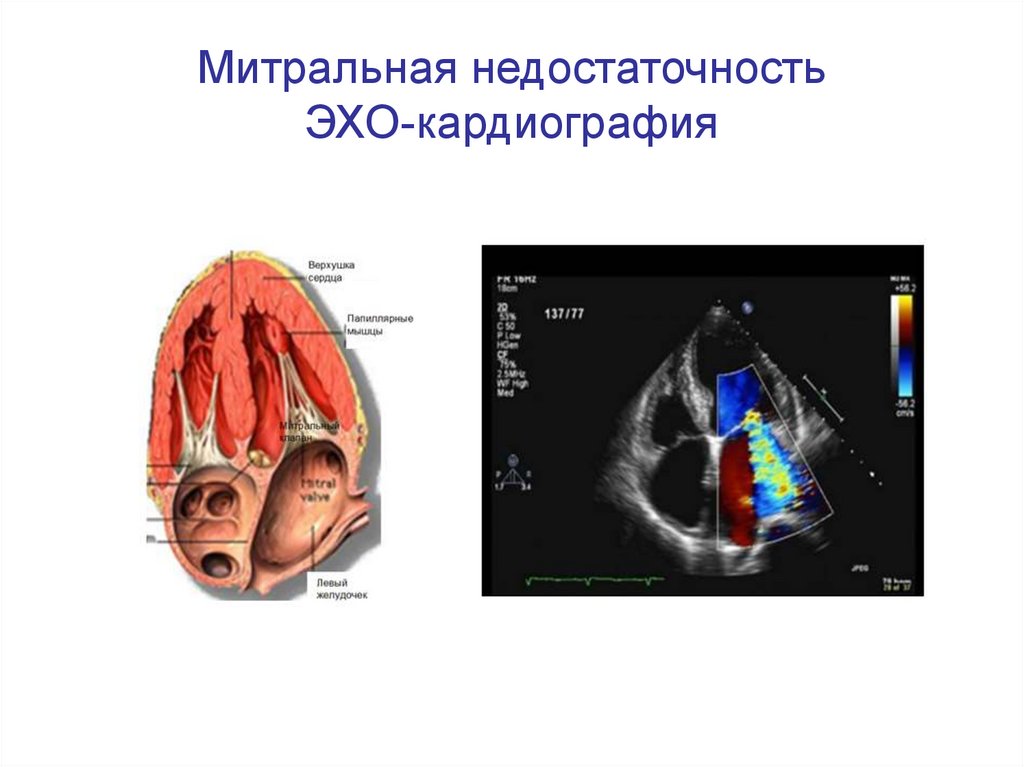
33. Митральная недостаточность ЭХО-кардиография
34. Медикаментозное лечение больного с митральной недостаточностью
35. Митральная недостаточность (регургитация)
1. Профилактика рецидивов ревматической лихорадки:-
Экстенциллин 2,4 млн ЕД внутримышечно взрослым
и 1,2 млн ЕД детям, ежемесячно.
2. Всем больным с митральной регургитацией должна проводиться
профилактика инфекционного эндокардита.
36. Аортальный порок сердца ревматической природы
В 10 % случаев острой ревматической лихорадкипоражается
аортальный клапан (аортальный стеноз, аортальная
недостаточность
(регургитация) или сочетание обоих пороков.
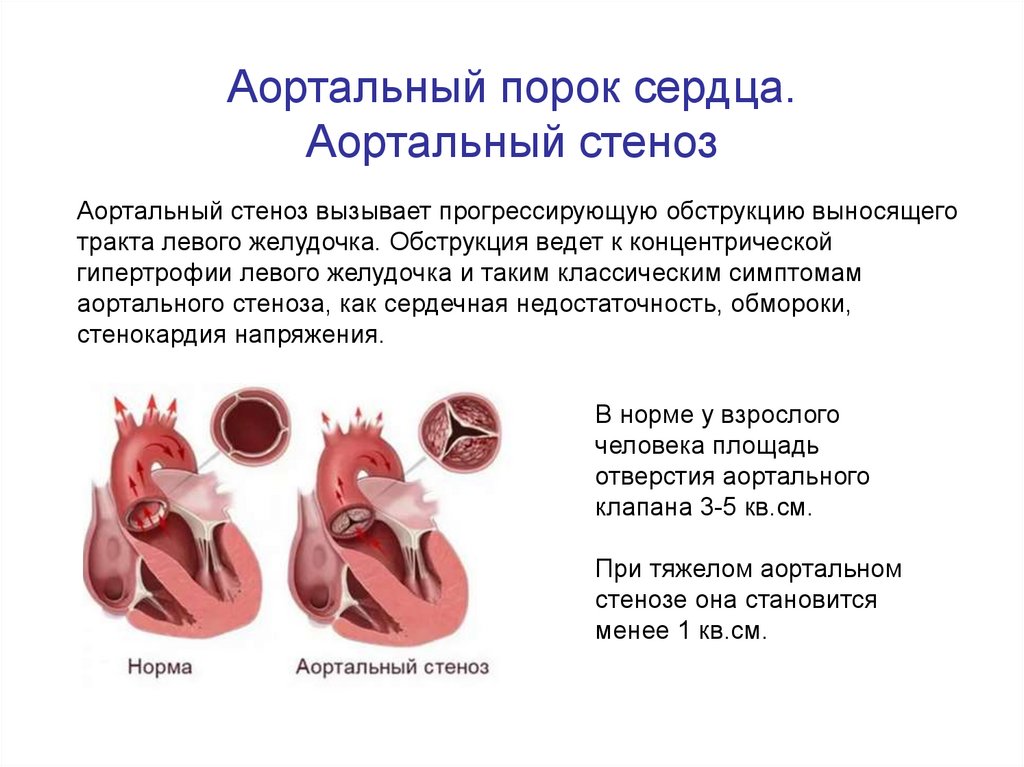
37. Аортальный порок сердца. Аортальный стеноз
Аортальный стеноз вызывает прогрессирующую обструкцию выносящеготракта левого желудочка. Обструкция ведет к концентрической
гипертрофии левого желудочка и таким классическим симптомам
аортального стеноза, как сердечная недостаточность, обмороки,
стенокардия напряжения.
В норме у взрослого
человека площадь
отверстия аортального
клапана 3-5 кв.см.
При тяжелом аортальном
стенозе она становится
менее 1 кв.см.
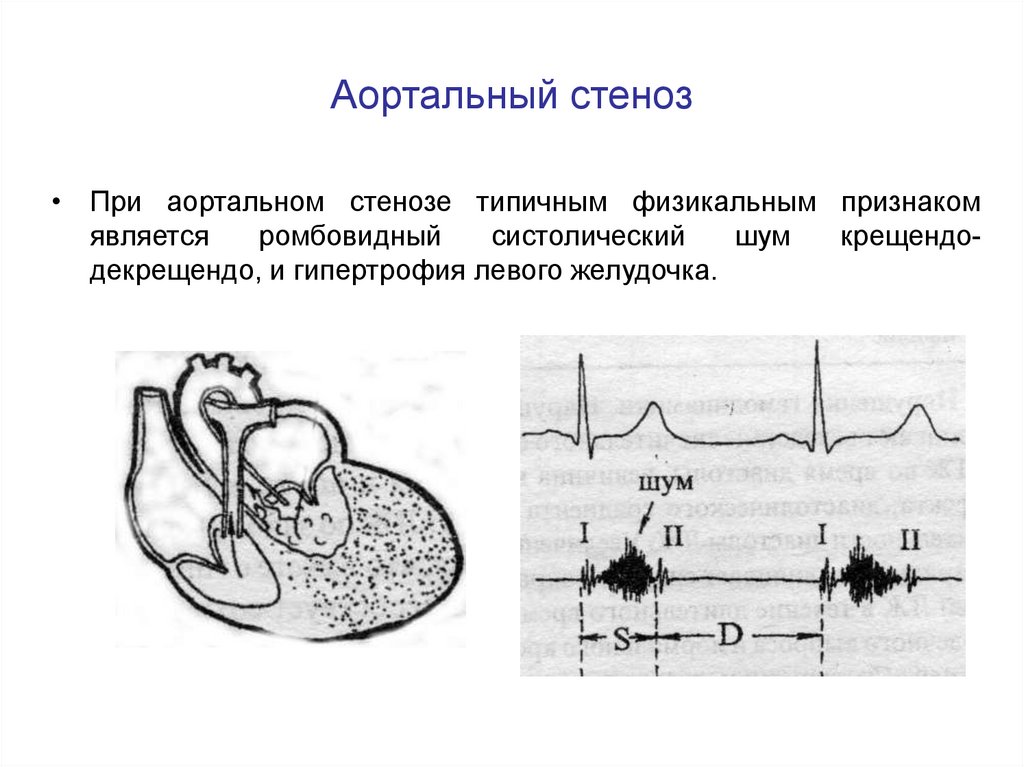
38. Аортальный стеноз
• При аортальном стенозе типичным физикальным признакомявляется
ромбовидный
систолический
шум
крещендодекрещендо, и гипертрофия левого желудочка.
39.
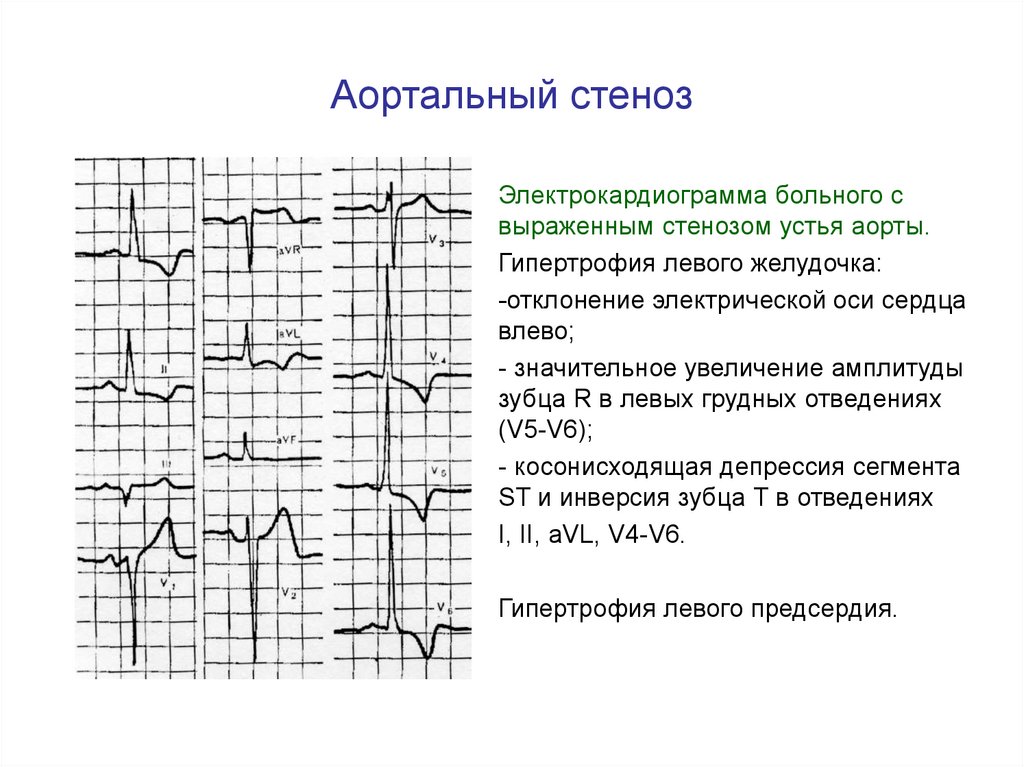
Аортальный стеноз40. Аортальный стеноз
Электрокардиограмма больного свыраженным стенозом устья аорты.
Гипертрофия левого желудочка:
-отклонение электрической оси сердца
влево;
- значительное увеличение амплитуды
зубца R в левых грудных отведениях
(V5-V6);
- косонисходящая депрессия сегмента
ST и инверсия зубца Т в отведениях
I, II, aVL, V4-V6.
Гипертрофия левого предсердия.
41. Гипертрофия левого желудочка при аортальном стенозе
42. Клинические признаки аортального стеноза
43. Аортальный стеноз тяжелой степени
44. Медикаментозное лечение
45. Хирургическое лечение аортального стеноза
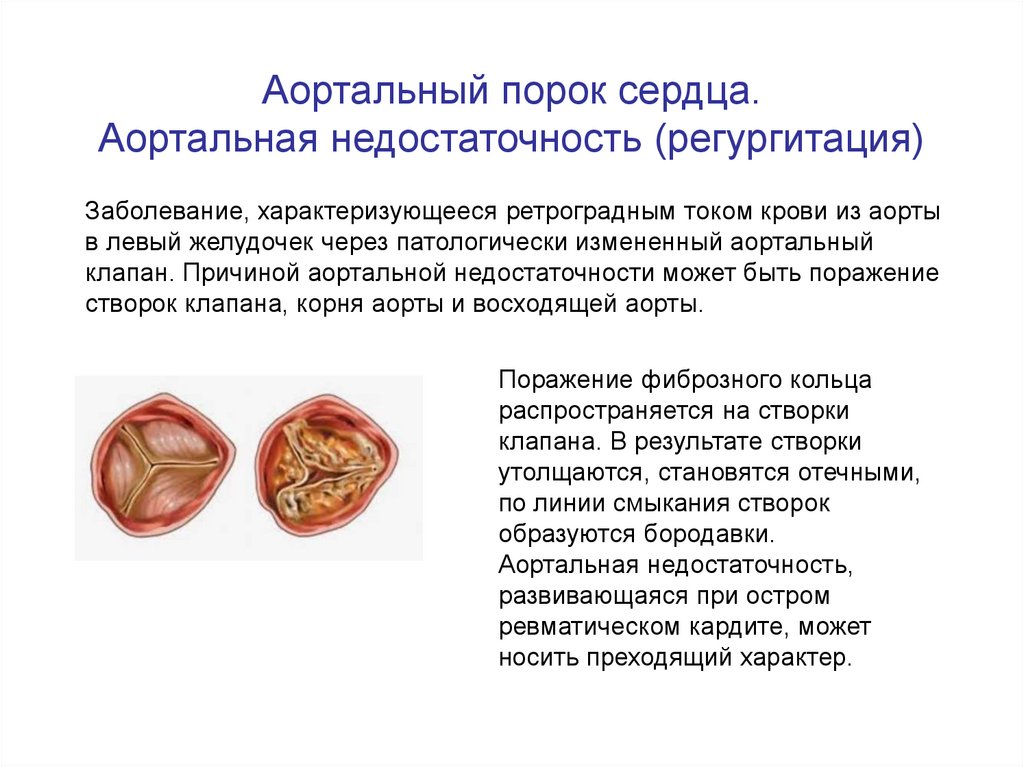
46. Аортальный порок сердца. Аортальная недостаточность (регургитация)
Заболевание, характеризующееся ретроградным током крови из аортыв левый желудочек через патологически измененный аортальный
клапан. Причиной аортальной недостаточности может быть поражение
створок клапана, корня аорты и восходящей аорты.
Поражение фиброзного кольца
распространяется на створки
клапана. В результате створки
утолщаются, становятся отечными,
по линии смыкания створок
образуются бородавки.
Аортальная недостаточность,
развивающаяся при остром
ревматическом кардите, может
носить преходящий характер.
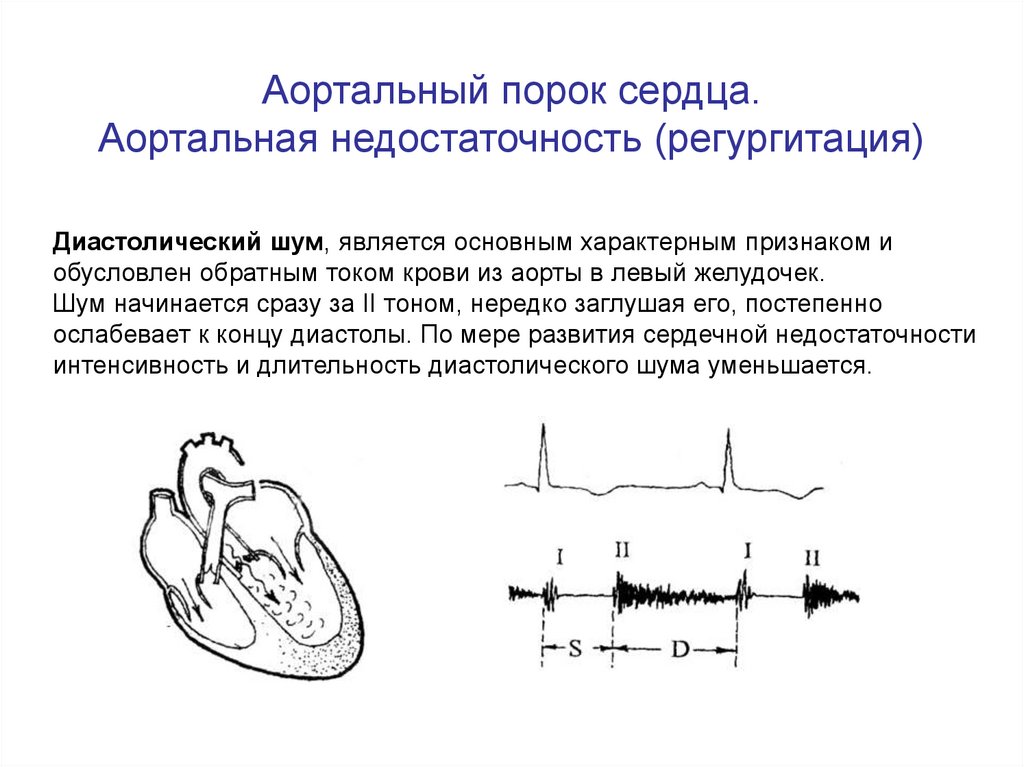
47. Аортальный порок сердца. Аортальная недостаточность (регургитация)
Диастолический шум, является основным характерным признаком иобусловлен обратным током крови из аорты в левый желудочек.
Шум начинается сразу за II тоном, нередко заглушая его, постепенно
ослабевает к концу диастолы. По мере развития сердечной недостаточности
интенсивность и длительность диастолического шума уменьшается.
48. Клинические признаки аортальной недостаточности
Одышка вначале появляется при значительной физической нагрузке,а затем и в покое (по мере развития левожелудочковой
недостаточности). Одышка напоминает сердечную астму.
Сердцебиение и головокружение - в некоторых случаях.
Стенокардия.
Периферические симптомы, характерны для тяжелой недостаточности
аортального клапана и обусловленные большими перепадами давления в
сосудистом русле:
- бледность кожных покровов;
- отчетливая пульсация сонных артерий ("пляска каротид");
- пульсация височных и плечевых артерий;
- синхронное с пульсацией сонных артерий сотрясение головы (симптом
Мюссе);
- пульсирующее сужение зрачков (симптом Ландольфи);
- капиллярный пульс - ритмичное изменение интенсивности окраски небного
язычка и миндалин (симптом Мюллера), ногтевого ложа (симптом Квинке).
Симптом Хилла (систолическое артериальное давление на ногах на уровне
голени на 60 мм рт. ст. выше чем на плече)
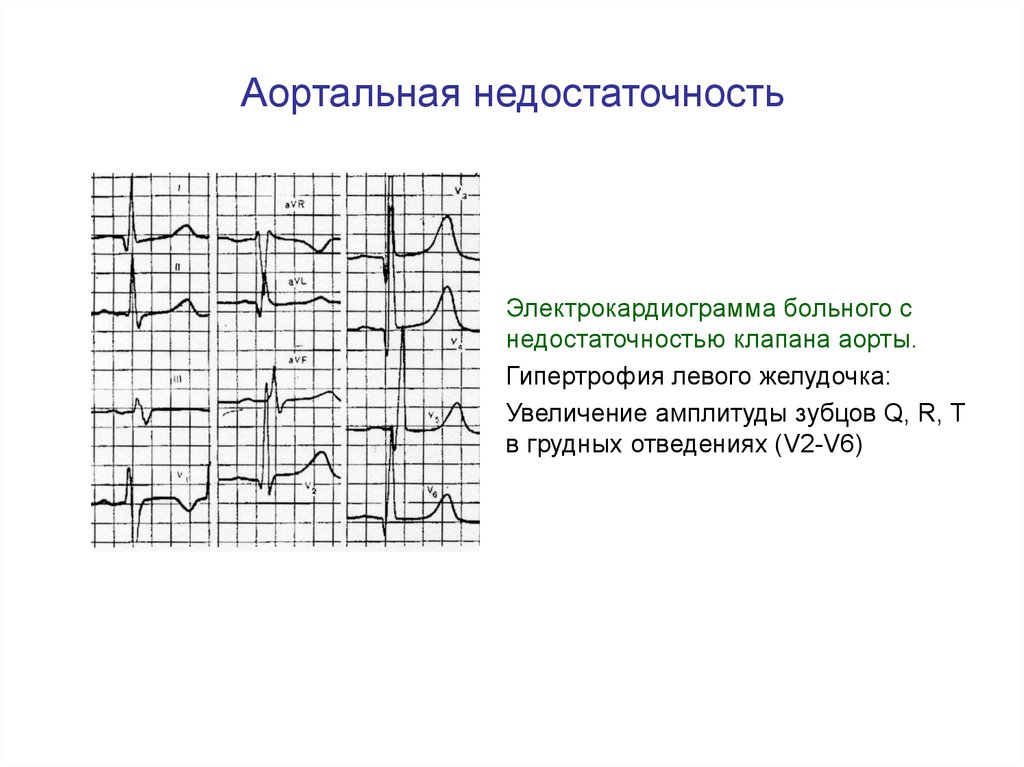
49. Аортальная недостаточность
Электрокардиограмма больного снедостаточностью клапана аорты.
Гипертрофия левого желудочка:
Увеличение амплитуды зубцов Q, R, T
в грудных отведениях (V2-V6)
50. Медикаментозное лечение при аортальной недостаточности
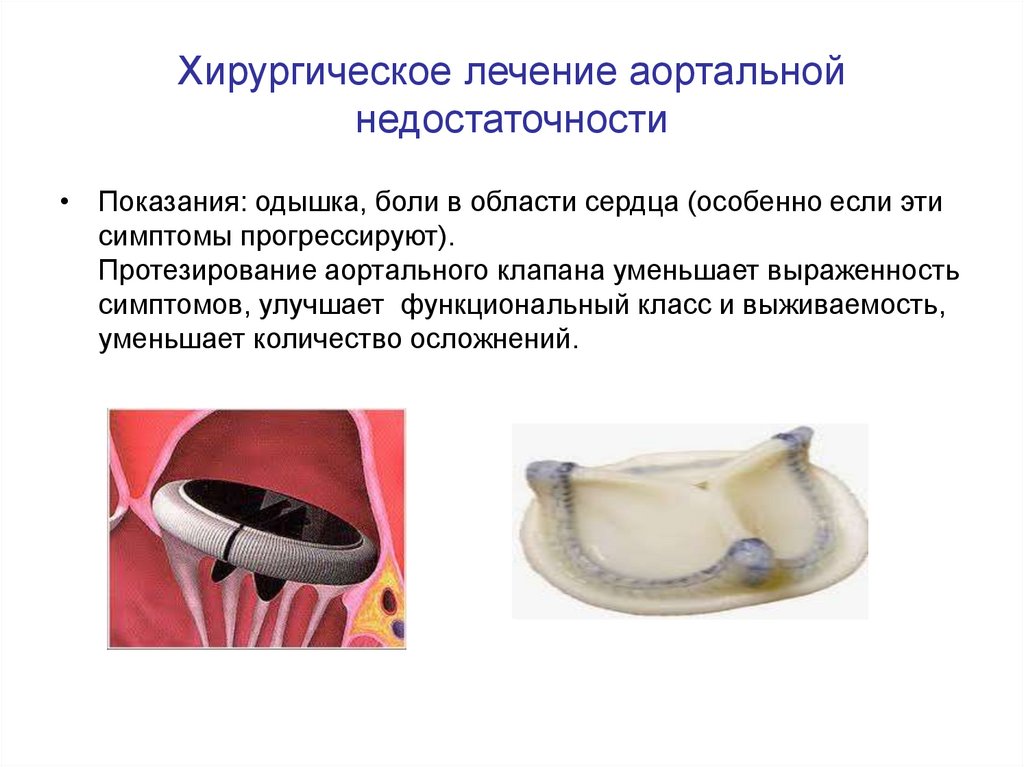
51. Хирургическое лечение аортальной недостаточности
• Показания: одышка, боли в области сердца (особенно если этисимптомы прогрессируют).
Протезирование аортального клапана уменьшает выраженность
симптомов, улучшает функциональный класс и выживаемость,
уменьшает количество осложнений.
52. Стоматологическое лечение пациентов с ревматическими заболеваниями сердца
• Санация полости рта, в том числе лечение и при необходимостиудаление больных зубов, обязательное условие для больных
ревматизмом любого возраста.
• Перед плановым стоматологическим лечением обязательная
консультация кардиолога и письменное заключение о
возможности проведения лечения.
• Удаление зубов, как и любое хирургическое вмешательство,
должно сопровождаться назначением двух препаратов –
антибиотика и противовоспалительного, которые также должен
назначить лечащий кардиолог.
• Пациенты с искусственными клапанами сердца, принимающие
антикоагулянты, дополнительно должны быть консультированы
анестезиологом для решения вопроса о сроке временной
отмены препарата.
53.
Стоматологическое лечение пациентов с диагнозомревматизм начинается только после проведения
необходимых обследований, анализов крови и
ревматестов и с разрешения специалистов –
ревматологов и кардиологов, а также только под
контролем врача-анестезиолога!





























 medicine
medicine